Wundmanagement Große Wirkung ohne Wirkstoff
Werbung

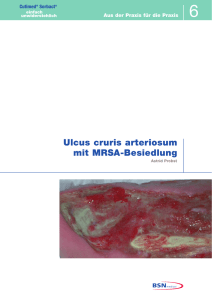
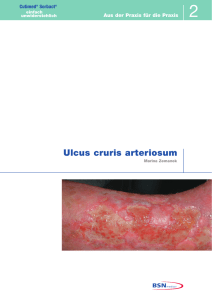
advertorial Wundmanagement Große Wirkung ohne Wirkstoff Ein Resümee aus Studienergebnissen und klinischen Erfahrungen Die Behandlung kolonisierter, klinisch infizierter und chronischer Wunden stellt auch im Zeitalter moderner Wundversorgung noch eine große Herausforderung für den Wundmanager dar. Neben einer ganzen Reihe antimikrobieller Wundauflagen mit chemischen Wirkstoffen wie z.B. Silber, kam 2004 in Deutschland eine wirkstofffreie Alternative zur Behandlung mikrobiell infizierter Wunden auf den Markt. Die speziell beschichtete Wundauflage Cutimed Sorbact bindet Keime durch zwischenmolekulare Anziehungskräfte und schafft somit die Voraussetzung für eine schnelle Wundheilung. ® ® Diskussionen über die adäquate Therapie akut und chronisch infizierter Wunden, sowie Pilzinfektionen sind ein Thema von anhaltendem Interesse unter den Fachkräften für Wundbehandlung. Den Anwendern steht eine Bandbreite an Wundauflagen, lokalen Antiseptika und systemisch wirksamen antimikrobiellen Substanzen zur Behandlung von infizierten Wunden zur Verfügung. Die meisten der topisch applizierten Produkte wirken bakterizid oder bakteriostatisch. Sie geben Wirkstoffe in die Wunde ab mit dem Ziel, Bakterien abzutöten und somit unschädlich zu machen. Das Produkt Cutimed Sorbact arbeitet hingegen mit einem vollkommen anderen Wirkmechanismus. Bei diesem Produkt handelt es sich um eine mit DACC (Dialkylcarbamoylchlorid) beschichtete Wundauflage, welche über hydrophobe Wechselwirkungen pathogene Mikroorganismen irreversibel bindet und inaktiviert. Die gebundenen Mikroorganismen werden mit jedem Verbandwechsel aus der Wunde entfernt. Dies hat den Vorteil, dass der Patient bei der Behandlung weder durch chemische Substanzen, noch durch die Freisetzung intrazellulärer, mikrobieller Enzyme oder Toxine belastet wird. Auch wenn der Mechanismus der hydrophoben Wechselwirkung altbekannt und vielfach beschrieben ist, ist dieses Material die einzige Wundauflage, die sich dieses Wirkprinzip für die Wundheilung zunutze gemacht hat. ® ® Hydrophobe Eigenschaften von Mikroorganismen Bereits im Jahre 1979 wurde berichtet, dass pathogene Mikroorganismen wie z.B. Streptokokkus pyogenes hydrophobe Oberflächenstrukturen aufweisen, dadurch an ihre Substrate, sprich Nährstofflieferanten, binden und Infektionen hervorrufen.1 Seither diskutierten eine Vielzahl von Wissenschaftlern über die Hydrophobizität von Bakterien, Methoden zu ihrem Nachweis sowie deren positiven und negativen Einfluss auf die Mikroumgebung.2 Während viele Wissenschaftler in ihren Artikeln allein den thermodynamischen Aspekt der hydrophoben Wechselwirkung betrachten und sie als Zusammenspiel biologischer und chemischer Komponenten diskutieren, 3-5 stellen die meisten Mikrobiologen eher den phänomenologischen Aspekt in den Vordergrund ihrer Diskussionen. Nachweislich haben Bakterien und andere Mikroorganismen wie Pilze und Viren Wege gefunden, den Effekt der hydrophoben Wechselwirkung zu ihren Gunsten zu nutzen. Die Ausbildung hydrophober Oberflächenstrukturen ist Basis für die Entstehung von Interaktion zwischen Mikroorganismus und Substrat, was eine Anheftung von 30 11/2008 Abb. 1: Rasterelektronenmikroskopische Aufnahme. Bakterien haften auf den Cutimed® Sorbact®-Fasern. pathogenen Mikroorganismen an Oberflächen und Gewebe ermöglicht und dadurch Kolonisation, Infektion und Gewebeschädigungen zur Folge haben kann.2 Interessanterweise haben In-vitro-Untersuchungen gezeigt, dass die Wachstumsbedingungen von Mikroorganismen das Ausmaß ihrer Hydrophobizität beeinflussen.12 Eine Reihe von Studien belegt,9,10,11 dass aus Wunden isolierte, häufig vorkommende pathogene Keime wie Staphylokokkus aureus, Streptokokken der Gruppe A und Pseudomonas aeruginosa eine hohe Hydrophobizität aufweisen und dies auf die verstärkte Ausbildung von Zelloberflächenmolekülen wie Hydrophobin, Proteinen und Lipoteichonsäuren zurückzuführen ist. Die Forscher Ljungh und Wadström untersuchten den Einfluss unterschiedlicher Kulturbedingungen auf den Grad der Expression hydrophober Eigenschaften. Sie beobachteten an 118 verschiedenen Bakterien und acht Candida albicans-Stämmen, dass es beispielsweise in Gegenwart von Blutserum unter CO₂-Atmosphäre zu einer gesteigerten Bildung hydrophober Zelloberflächenstrukturen kommt. Je mehr die In-vitro-Wachstumsbedingungen den tatsächlichen Bedingungen in einer Wunde entsprachen, desto hydrophober waren die pathogenen Keime.12 Diese Ergebnisse begründen, warum wundpathogene Mikroorganismen wirksam von einer hydrophoben Wundauflage gebunden werden können. Weiterhin veranschaulichen sie die Komplexität biologischer Systeme und zeigen deutlich den großen Einfluss intrinsischer und extrinsischer Faktoren auf Mikroorganismen und somit auch auf den Wundheilungsprozess der Patienten. Bakterienbindung durch Cutimed® Sorbact® Weitere In-vitro-Untersuchungen beschäftigen sich konkret mit der Fähigkeit Bakterien zu binden und zu inaktivieren.13 Die Ergebnisse zeigen, dass 1 cm2 Wundauflage, je nach Bakterienart und -konzentration, innerhalb von 30 Sekunden 105 - 106 Bakterien binpro care advertorial det, was sich nach zwei Stunden auf einen Wert von 106 - 5 x107 Keimen steigert. Diese enorme Bakterienbindung stellt eine Hochleistung dar, insbesondere wenn man bedenkt, dass eine Wunde mit einer Bakteriendichte von 105 CFU pro Gramm Gewebe allgemein als „infiziert“ diagnostiziert wird. Weitere Bindungsstudien belegen, dass gebundene Bakterien auch nach weiteren 20 Stunden Kultivierung gebunden bleiben und sich nicht, wie normalerweise zu erwarten wäre, exponentiell vermehren. Diese Ergebnisse deuten darauf hin, dass Mikroorganismen durch hydrophobe Wechselwirkung irreversibel an der Wundauflage gebunden werden und ihre Vermehrung einstellen indem sie ihren Stoffwechsel regulieren.13 Dies lässt die Aussage zu, dass gleichzeitig auch die Bildung von bakteriellen Toxinen und anderen schädlichen Stoffwechselprodukten, die die Wundheilung negativ beeinflussen, können unterdrückt wird. Diese detaillierten Untersuchungen bekräftigen die Ergebnisse Bowlers, der bereits 1999 Tests bzgl. der Fähigkeit verschiedener Produkte, Wundkeime aufzunehmen und zu binden durchführte. Er kam aufgrund seiner Untersuchungen zu dem Schluss, dass eine hydrophobe Wundeauflage handelsüblichen Alginaten deutlich überlegen ist in Bezug auf ihre Fähigkeit Bakterien zu binden und irreversibel festzuhalten.14 Doch auch wenn In-vitro-Untersuchungen die Bindung zwisch­en Bakterien und Wundauflage eindeutig bestätigt haben und das Wirkprinzip der hydrophoben Wechselwirkung belegen, stellt sich die Frage, ob Cutimed Sorbact auch in der klinischen Anwendung, d.h. bei der Sanierung von Wundinfekten, Erfolg zeigt. ® ® Klinisch­e Erfahrungen Schon im Jahre 1985 testeten Forscher zunächst in einem Tiermodell die Wirksamkeit einer hydrophob beschichteten Wundauflage in der Behandlung von indizierten Infektionen.6 Dabei wurden jungen Schweinen standardisiert Wunden zugefügt und diese dann mit Staphylokokkus aureus infiziert. Mit der hydrophoben Wundauflage konnten bereits nach drei bis vier Tagen ein deutlicher Rückgang klinischer Infektionszeichen sowie erste Anzeichen eines fortschreitenden Heilungsprozesses erzielt werden. Nach fünf bis sechs Tagen zeigten die behandelten Wunden keinerlei Infektionszeichen mehr und waren den getesteten Konkurrenzprodukten überlegen. Bereits zwei Jahre später publizierte Göran Friman den ersten klinischen Anwendungstest mit dieser Wundauflage am Patienten.7 32 infizierte Wunden unterschiedlicher Genese wurden mit dem neuartigen Produkt behandelt. In 69 Prozent der Fälle konnte ein deutlicher Rückgang von Eiter und Belägen beobachtet werden. Klinische Infektionszeichen nahmen ab und pathogene Mikroorganismen wurden zum Teil gänzlich eliminiert. Da viele der Patienten ein schwaches Immunsystem hatten oder unter massiven Durchblutungsstörungen im Wundbereich litten, erhielten sie zusätzlich eine systemische Antibiotikatherapie. Hervorgehoben wurde in dieser Studie die Tatsache, dass keinerlei toxische oder allergische Reaktionen auf die hydrophobe Wundauflage auftraten und selbst bei immungeschwächten Patienpro care ten sowie Patienten mit starken Durchblutungsstörungen Infektionen effektiv bekämpft werden konnten. Dass eine hydrophobe Wundauflage nicht nur bereits vorhandene Infektionen bekämpft, sondern auch erfolgreich präventiv eingesetzt werden kann, zeigten Alf Meberg und Rolf Schoyen in einer 1990 publizierten, randomisiert kontrollierten Studie zur Infektionsprophylaxe im Bereich der Nabelpflege bei Neugeborenen. Verglichen wurden zwei Behandlungsmethoden, zum einen das Verbinden der Nabelschnur mit der hydrophoben Wundauflage, zum anderen die Reinigung mit einer 0,5 %igen Chlorhexidin-Lösung in 70 %igem Ethanol. Insgesamt wurden 2441 Säuglinge in diese Studie eingeschlossen. Innerhalb der ersten sechs Lebenswochen traten bei 377 Säuglingen, also in 15,4 Prozent aller Fälle, Infektionen auf, wobei Staphylokokkus aureus der häufigste Infektionsauslöser war. Diese Infektionsraten entsprachen exakt den Erfahrungswerten aus vorhergehenden Studien zur Infektion von Nabelschnüren bei Neugeborenen.7 Die Infektionsrate betrug in der Sorbact -Gruppe 16 Prozent und in der Chlorhexidin/Ethanol-Gruppe 15 Prozent, wobei der Unterschied zwischen den beiden Gruppen nicht signifikant war. Die Studienergebnisse zeigen, dass die Behandlung mit einer hydrophoben Wundauflage vergleichbar gute Resultate in der Infektionsprophylaxe liefert wie die Anwendung etablierter Methoden zur Wundantiseptik. Seit der Markteinführung im Jahr 2004 (damals unter der Marke Cutisorb Sorbact ), haben eine Vielzahl von Einzelfalldokumentationen und Anwendungsbeobachtungen die Effektivität des Produktes in der Prävention von infektionsgefährdeten Wunden sowie in der antimikrobiellen Therapie von akuten und chronischen Wunden unterschiedlichster Genese gezeigt. Neben den großen Indikationsfeldern Ulcus cruris und Dekubitus hat sich Cutimed Sorbact auch in der Behandlung des diabetischen Fußsyndroms erfolgreich bewährt. International anerkannte Wundexperten wie Prof. Jan Apelqvist, Diabetologe und Leiter des endokrinologischen Instituts der Universität Malmö (Schweden) haben langjährige Erfahrungen mit diesem Produkt und dessen Vorgängerprodukten in der Behandlung von diabetisch­er Ulzerationen gesammelt und sind vom Wirkprinzip überzeugt. Bernd von Hallern, leitender Pfleger der Notfallambu- ® ® ® ® ® Abb. 2: Infiziertes, postoperativ auftretendes Hämatom wird antibakteriell mit Cutimed® Sorbact® versorgt. 11/2008 31 advertorial sehr schlechten Allgemeinzustandes der Patientin, die an insulinpflichtigem Diabetes mellitus und Herzinsuffizienz litt, kam eine operative Maßnahme für die behandelnden Ärzte nicht in Betracht. Stattdessen erfolgte eine konservative Therapie mit Cutimed Sorbact , wobei die Wunden beim Verbandwechsel alle zwei Tage zusätzlich mit Octenidin-hältiger Wundspüllösung gereinigt wurden. Zur körperlichen Entlastung der 92-jährigen wurde auf eine zusätzliche Antibiose verzichtet. Regelmäßige Wundabstriche bestätigten in den folgenden Tagen eine kontinuierliche Reduktion der Bakterienbelastung. Bereits nach achttägiger Behandlung konnten keine MRSA-Keime mehr in den Ulzera nachgewiesen werden. Diese Diagnose wurde auch durch das klinische Bild bestätigt. Der Wundgeruch ging kontinuierlich zurück, und die Wunden zeigten eine deutliche Vermehrung des Granulations- und Epithelgewebes (s. Abb. 5,6) bis hin zur Wundkontraktion. Kontrollabstriche, bei denen kein MRSA mehr nachgewiesen werden konnte, bestätigten nach vier Monaten nochmals den positiven Heilungsverlauf. ® ® Abb. 3: Infizierte Ulzerationen am Unterschenkel werden mit Cutimed® Sorbact® therapiert. lanz des Elbeklinikums Stade (Deutschland), entwickelte eine sehr effektive Methode zur erfolgreichen Therapie diabetischer Gangrän nach OP und etablierte diese im Klinikalltag.17 In über 80 Fällen kombinierte er die hydrophobe Wundauflage mit einer zusätzlichen Saugkompresse und einer sicheren Fixierung. Diese einfache, aber sehr effektive Kombination stellt einen zuverlässigen Schutz vor sekundären Infektionen dar und schafft durch ein ausreichend feuchtes Wundmilieu die Voraussetzung für eine zügige Wundheilung ohne Mazerationen und ohne ein Verrutschen des Verbandes zu begünstigen (s. Abb. 4).17,18 Diese Behandlungsstrategie hat sich, so Bernd von Hallern, bewährt und führt nicht nur zu einer raschen Wundkontraktion mit fortschreitender Granulierung und Epithelisierung, sondern ermöglicht dem Patienten innerhalb kurzer Zeit wieder mobil am Leben teilzunehmen. Effektiv gegen Pseudomonas Pseudomonas aeruginosa ist heute in infizierten Wunden ein ebenso problematischer Krankheitserreger wie MRSA. Seine Permanenz und Resistenz gegenüber Antibiotika bereitet Patienten wie Ärzten verstärkt Sorgen und macht eine effektive Behandlung zunehmend schwierig. Da hydrophobe Oberflächenstrukturen auch für Pseudomonas nachgewiesen wurden, stellt Cutimed Sorbact eine ernstzunehmende Alternative in der Behandlung dieser Problemwunden dar. ® ® Effektiv gegen MRSA Infektionen mit methicillinresistenten Staphylokokkus aureus-Stämmen (MRSA) stellen nach wie vor ein großes Problem bei der Behandlung von chronischen, infizierten Wunden dar. Die Entwicklung multipler Resistenzen hat dazu geführt, dass Infektionen häufig nicht mehr durch Antibiotikatherapie in den Griff zu bekommen sind. Die pathogenen Krankheitserreger breiten sich in der Wunde aus und beeinträchtigen die Wundheilung. In-vitro-Experimente mit verschiedenen MRSA-Stämmen haben bestätigt, dass die Ausbildung hydrophober Zelloberflächenstrukturen von einer Antibiotikaresistenz nicht beeinträchtigt wird. Daher überrascht es nicht, dass die Behandlung von MRSA-infizierten Wunden mit Cutimed Sorbact® positive Ergebnisse liefert. Der Fall einer 92-jährigen Patientin mit chronischen Ulzerationen an beiden Unterschenkeln zeigt exemplarisch sehr deutlich den erfolgreichen Einsatz dieser Therapieform bei MRSA.22 Die Patientin wurde aufgrund einer deutlichen Verschlechterung ihrer beidseitig bestehenden chronischen Ulzerationen bei bekannter pAVK ins Krankenhaus eingeliefert. Durch Wundabstriche wurde eine Infektion mit E.coli, Staph. aureus und MRSA festgestellt. Aufgrund des ® 32 11/2008 Abb. 4: In der postoperativen Phase eignet sich Cutimed® Sorbact® besonders bei Teilamputation nach diabetischen gangränösen Entzündungen. Ein Aufsehen erregender Fall ereignete sich 2006 in Venezuela. Dort wurde ein 13-jähriges Mädchen aufgrund einer Schussverletzung an der rechten Ferse mit Eintritts- und Austrittswunden in ein Privatkrankenhaus eingeliefert. Nach diversen chirurgischen Eingriffen zur Wundsanierung traten am gesamten Unterschenkel Komplikationen wie Kompartmentsyndrom, Ödembildung, Zyapro care advertorial nose und Hypothermie auf, so dass an den betroffenen Stellen Fasziotomien durchgeführt werden mussten. Im Verlauf dieser Behandlung kam es zu einer aggressiven Infektion mit Pseudomonas aeruginosa, die den Gesundheitszustand der jungen Patientin ex­ trem gefährdete. Es wurde zu einer Amputation des rechten Beines geraten. Die Mutter des Mädchens lehnte diese Empfehlung ab und erwirkte die Überweisung in ein orthopädisches Kinderkrankenhaus in Caracas. Nach einer Neubewertung des Gesundheitszustandes der 13-jährigen wurde in diesem Krankenhaus ein interdiziplinärer Behandlungsplan inklusive chirurgischer Eingriffe und antimikrobieller Therapie bestehend aus einer Kombinationstherapie aus verschiedenen systemischen Antibiotika und Cutimed Sorbact festgelegt. Schon bald stellte sich eine Infektsanierung im oberen Bereich des Beines ein und die schnelle Ausbreitung von Granulationsgewebe ermöglichte bereits einen Monat später eine autologe Hauttransplantation. Im Bereich der Ferse und Fußsohle dauerte die Elimination des Pseudomonas aeruginosa länger, wobei sich allerdings auch dort bereits Granulationsgewebe bildete. Heute nimmt das Mädchen wieder aktiv am Leben teil. Durch die Rehabilitation hat sie die Funktionalität des Beines wiedererlangt und ihre Bein- und Knöchelsensibilität wieder gewonnen. ® ® Abb. 5: Ulcus cruris arteriosum am linken Unterschenkel zu Behandlungsbeginn mit Cutimed® Sorbact®. Gerötete Wundränder und unangenehmer Geruch geben Hinweise auf eine Infektion. Der Wundabstrich bestätigt: E. coli, Staph. aureus und MRSA. Effektiv gegen Hautmykosen Hautareale wie Zehenzwischenräume, Leisten, Regionen unter den Brüsten und die Genitalregion sind anfällig für Hautmykosen, da gerade Körperstellen, an denen Haut auf Haut liegt, häufig feucht sind und guten Nährboden für pathogene Pilzerreger bieten (s. Abb. 7). Wie bereits erwähnt, haben eine Vielzahl von Untersuch­ ungen gezeigt, dass auch Pilzerreger hydrophobe Oberflächenstrukturen besitzen und somit an Cutimed Sorbact binden. Eine Anwendungsbeobachtung bestätigte den Behandlungserfolg.15 Fünf von acht behandelten Patienten, die an intertriginösen Pilzinfektionen litten, waren innerhalb von acht Tagen infektfrei. Zwei Patienten zeigten eine deutliche Verbesserung der infizierten Areale und nur in einem Fall konnte bei einem chronischen Pilzinfekt innerhalb des Behandlungszeitraums keine Verbesserung festgestellt werden. Weitere Einzelfalldokumentationen bestätigen diese Erfolge.16 ® ® Multizentrische Anwendungsbeobachtungen In den vergangenen Jahren wurden mehrere multizentrisch angelegte Untersuchungen zur Behandlung von sekundär heilenden, chronischen und infizierten Wunden mit Cutimed Sorbact durchgeführt und systematisch ausgewertet. Alle diese Studien zeigten, dass in über 90 Prozent der Fälle eine vollständige Infektsanierung oder eine signifikante Verbesserung der Wundverhältnisse im Verlauf der Behandlung erzielt werden konnte.19, 23, 24 Gerhard Kammerlander legte als wissenschaftlicher Leiter einer Anwendungsbeobachtung mit 116 Patienten einen weiteren Fokus auf die Auswirkung der Infektionskontrolle auf die Wundschmerzen der Patienten. Er ließ sie bei jedem Verbandwechsel ihre Schmerzen auf einer analogen Schmerzskala von 0 (keine Schmer- ® pro care ® Abb. 6: Ulcus cruris arteriosum nach 14-tägiger Behandlung mit Cutimed® Sorbact®. Die Wunde ist frei von MRSA. Granulation und Epithelisierung haben deutlich zugenommen. Abnahme von Rötung und Wundgeruch bestätigen den positiven Wundheilungsverlauf. Patientin kann in die ambulante Versorgung entlassen werden. zen) bis 10 (starke Schmerzen) einschätzen. Weiterhin sollten sie ihr subjektives Empfinden nach Applizieren der Wundauflage bewerten, da die Erfahrung gezeigt hat, dass irritative Substanzen, sowie silberhaltige oder stark absorbierende Wundauflagen unangenehme Empfindungen oder sogar Schmerzen verursachen können. Mit Cutimed Sorbact zeigte sich eine deutliche Verbesserung der Schmerzsymptomatik im Behandlungsverlauf. Die Wundschmerzen der Patienten ließen während der Behandlung deutlich nach und korrelierten mit der sichtbaren Eliminierung von lokalen Infekten und klinischen Entzündungszeichen. 71 Prozent der Verbandwechsel wurden positiv bewertet, d.h. die Patienten empfanden den Verbandwechsel als „angenehm“ oder „sehr angenehm“. In 27 Prozent der Fälle wurde der Verbandwechsel mit „neutral“ bewertet und nur ein geringer Teil (2 %) beurteilte den Verbandwechsel als „unangenehm“. ® ® 11/2008 33 advertorial Abb. 7: Hautmykose in der Axilla. Lokaltherapie mit Cutimed® Sorbact® ist besonders effektiv. Abb. 8: Detritus und Fibrin werden aus der Wunde entfernt. Weiterhin beurteilten die Wundmanager nach jeder Applikation die Handhabung des Produktes. Wie bereits in vorhergehenden Anwendungsbeobachtungen fiel auch hier die positive Bewertung der Wundauflage auf. Die unterschiedlichen Darreichungsformen (Saugkompresse, Kompresse, Tamponade und Tupfer), sowie ihre flexible Kombinierbarkeit mit sekundären Wundversorgungsprodukten wie, Alginaten, Schaumverbänden, TenderWet , Folienverbänden oder auch feuchtigkeitsspendenden Hydrogelen überzeugten die Anwender. Sie bewerteten das Handling in 98 Prozent aller Fälle mit „gut“ oder „sehr gut“. So ermöglicht Cutimed Sorbact die Behandlung verschiedenster Wunden. Immer wieder ergeben sich aus der Praxis neue Anwendungsgebiete. Der ständige Erfahrungsaustausch zwischen Anwendern und Hersteller ist ein wichtiger Aspekt für die Optimierung bereits auf dem Markt befindlicher Produkte und Grundlage für die Entwicklung neuer Darreichungsformen. Die Entwicklung von Cutimed Sorbact gel ist ein aktuelles Beispiel für eine Umsetzung von Erfahrungen und Anregungen aus der praktischen Anwendung. Dies ist eine 2 in 1–Kompresse, welche Bakterienbindung mit einem feuchtigkeitsspendenden Hydrogel kombiniert. Es unterstützt autolytisches Débridement und kann auf trockenen sowie auf teilnekrotischen oder belegten Wunden angewendet werden. Die positiven Erfahrungen der kombinierten Anwendung von Cutimed Sorbact mit amorphen Hydrogelen wurden in diesem Produkt weiterentwickelt und vereint. Dementsprechend wurde die Leistung des Produktes im Rahmen erster Anwendungsstudien in über 90 Prozent der Fälle als gut bis sehr gut bewertet. Infektionszeichen konnten durchschnittlich um 86 Prozent reduziert werden und der deutliche Rückgang von nekrotischem Gewebe und Fibrinbelägen bezeugt die Effektivität des Produktes bezüglich seines autolytischen Débridements. Anwender sowie Patienten waren begeistert. Der einfache und für den Patienten schmerzfreie Verbandwechsel gestaltet sich für beide Seiten angenehm und erleichtert den Klinikalltag. Die wirksame Infektsanierung und der positive Einfluss der Behandlung mit Cutimed Sorbact auf den Wundheilungsverlauf wurden vielfach dokumentiert. Doch lässt sich die Reduktion der Infektionszeichen einzig auf die Bakterienbindung zurückführen? Sylvie Hampton, Wundexpertin aus Eastbourne (England), hat in einer kürzlich veröffentlichten Anwendungsbeobachtung 21 Patienten mit zuvor nicht heilenden Wunden mit Cutimed Sorbact therapiert und dabei einen ganz neuen Aspekt in ihre Untersuchungen mit einbezogen.21 Sie analysierte erstmals auch den Einfluss der Behandlung auf den pH-Wert in der Wunde. Sie konnte zeigen, dass bei 64 Prozent der Patienten im Verlauf der Behandlung der pH-Wert in der Wunde signifikant sank. Dies steht in direktem Zusammenhang mit dem Befund, dass in 58 Prozent der Fälle eine deutliche Reduktion des Wundgeruchs und in 60 Prozent eine positive Entwicklung in Richtung Wundheilung zu verzeichnen war. Diese Ergebnisse demonstrieren, dass die Wundauflage nicht nur Bakterien aus der Wunde entfernt, sondern dass es zugleich zu einem erwünschten Absinken des pH-Wertes in der Wunde kommt, wodurch die proteolytische Aktivität im Gewebe abnimmt und ein Fortschreiten der natürlichen Wundheilung gefördert wird. Dieser Aspekt ist nur einer von vielen, die einen positiven Einfluss auf die Wundheilung haben. Bernd von Hallern zeigte anhand von 22 kritisch kolonisierten Wunden, dass die Behandlung mit Cutimed Sorbact in fast allen Fällen (21 Wunden) zu einem Therapieerfolg führte.24 Er konnte anhand klinischer Parameter eine signifikante Verbesserung der Wundbedingungen feststellen. Jedoch zeigten die mikrobiologischen Untersuchungen der Wundabstriche in neun von 22 Fällen weiterhin bakterielle Kontaminationen. Wie passen diese Resultate zusammen? Es lässt sich bislang nur erahnen, welch komplexes System eine Wunde darstellt. Die bakterielle Belastung einer Wunde ist nur einer von vielen Parametern, die die Wunde in ihrer Wundheilung beeinflussen. So spielen immunkompetente Zellen, proteolytische Aktivitäten im Gewebe, Toxine etc. ebenfalls eine wichtige Rolle im Heilungsprozess, die sich obendrein auch noch gegenseitig regulieren und beeinflussen. Die Untersuchung dieser Zusammenhänge ist nach wie vor Teil der gegenwärtigen Forschung. In einer kürzlich durchgeführten Pilotstudie mit 20 Patienten wurde die Korrelation zwischen Bakterienbelastung und klinischen ® ® ® ® ® ® ® 34 11/2008 ® ® ® ® ® ® pro care advertorial Zusammenfassung Abb. 9: Cutimed® Sorbact® Gel zur Autolyse bei festsitzenden Fibrinbelägen oder Nekrosen. Gleichzeitig ist eine lokalantibakterielle Therapie sichergestellt. Infektionszeichen untersucht. Die erworbenen Daten werden derzeit ausgewertet und detailliert analysiert. Die an chronisch venösen Beinulzera leidenden Patienten wurden drei Wochen lang mit Cutimed Sorbact behandelt und der Wundheilungsverlauf genau dokumentiert. Sowohl zu Beginn als auch bei Abschluss des fest definierten Behandlungszeitraums wurden neben allgemeinen Wundparametern zusätzlich Biopsien der Wunden genommen und mittels modernster molekularbiologischen Methoden auf ihre bakterielle Belastung und Zusammensetzung hin analysiert. Dieses systematisch angelegte Studiendesign ermöglicht, die Auswirkungen der Therapie mit Cutimed Sorbact auf die Wunde an sich, und deren Heilungsverlauf besser zu verstehen. ® ® ® ® Dem Wundmanager steht mit Cutimed® Sorbact® eine zuverlässige Alternative sowohl in der Infektprophylaxe als auch in der Behandlung infizierter akuter und chronischer Wunden zur Verfügung. Daten aus In-vitro-Untersuchungen und klinischen Anwendungsbeobachtungen ergänzen sich und beweisen, dass die Theorie auch in der Praxis funktioniert. Pathogene Keime binden aufgrund hydrophober Strukturen ihrer Zelloberfläche in feuchtem Milieu an den hydrophoben Verband und werden zuverlässig mit jedem Verbandwechsel aus der Wunde entfernt. Durch das breite Produktsortiment von Tamponaden bis hin zu saugfähigen Wundkompressen erschließen sich dem Anwender viele Indikationsgebiete. Sowohl kleine tiefe Wunden, wie Fistelgänge und Wundtaschen, als auch große, oberflächliche Verletzungen können individuell behandelt werden. Dabei hat sich die gute Kombinierbarkeit mit anderen Produkten der zeitgemäßen Wundversorgung bewährt. Ob Hydrogel, Saugkompresse oder Schaumverband, Cutimed Sorbact lässt sich je nach Exsudationsgrad der Wunde entsprechend kombinieren und sichert so die Infektsanierung, ohne Wirkstoffe in die Wunde abzugeben und den Patienten zu belasten n Dipl. Ing. Dorte Schwanke, Hamburg ® ® Korrespondenzadresse Dipl.-Ing. Dorte Schwanke, BSN medical GmbH, Global R&D Wound Care/Physiotherapy Scientific & Regulatory Affairs, Quickbornstr. 24, D-20253 Hamburg Der Artikel erschien ursprünglich in: MEDIZIN & PRAXIS »CHRONISCHE WUNDEN« 2008 Literatur 1. Tylewska SK, Hjertén S, Wadström T (1979) Contribution of M protein to the hydrophobic surface properties of Streptococcus pyogenes. FEMS Lett. 6: 249-253 2. Doyle RJ (2000) Contribution of the hydrophobic effect to microbial infection. Microbes and Infection, 2: 391-400 3. Rose GD, Wolfenden R (1993) Hydrogen bonding, hydrophobicity, packing, and protein folding. Ann. Rev. Biophys. Biomol. Struct. 22: 381-415 4. Muller N (1990) Search for a realistic view of hydrophobic effects. Acc. Chem.. REs. 23: 23-28 5. Karplus PA (1997) Hydrophobicity regained. Protein Sci. 6:1302-1307 6. Wadström T, Björnberg S, Hjertén S (1985) Hydrophobized wound dressing in the treatment of experimental Staphylococcus aureus infections in the young pig. Acta path. Microbial. Immunol. Scand. Sect. B 93: 359-363 7. Friman G (1987) A new hydrophobized wound dressing (Sorbact 105) in the treatment of infected wounds. Current Therapeutic Research. 42, 1: 88-92 8. Meberg A, Schoyen R (1990) Hydrophobic material in umbilical cord care and prevention of infection in newborn infants. Scand. J. Infect. Dis. 22, 6: 729-733 9. Cree RGA et al. (1994) Cell surface hydrophobicity and adherence to extra-cellular matrix proteins in two collections of methicillin-resistant Staphylococcus aureus. Epidemiol. Infect. 112: 307-314 10. Lungh A, Hjertén S, Wadström T (1985) High surface hydrophobicity of aggregating Staphylococcus aureus strains isolated from human infections studied with the salt aggregation test, SAT. Infect. Immun. 47: 522-526 11. Tylewska SK, Hjertén S, Wadström T (1981) Effect of subinhibitory concentrations of antibiotics on the adhesion of Streptococcus pyogenes to pharyngeal epithelial cells. Antimicrob. Agents Chemother 20: 563-566 12. Ljungh A, Wadström T (1995) Growth Conditions Influence Expression of Cell Surface Hydrophobicity of Staphylococci and Other Wound Infection Pathogens. Microbiological Immunology 39, 10: 753-757 13. Ljungh A, Yanagisawa N, Wadström T (2006) Using the principle of hy- pro care drophobic interaction to bind and remove wound bacteria. JWC 15, 4: 175-180 14. Bowler PG et al. (1999) Infection control properties of some wound dressings. J. Wound Care 8: 499-502 15. Claesson M et al. (2006) Cutisorb Sorbact – Das hydrophobe Wirkprinzip greift auch bei Mykosen. Medizin & Praxis Spezial „Ulcus cruris“ (Sept): 55-56. Stade, Germany, Verlag für Medizinische Publikationen 16. Robertsson E (2007) Treatment of Candida infection with a fungus adsorbing dressing. Sår 1: 26 17. von Hallern B (2007 Reducing complications in diabetic foot ulcers on the basis of a hydrophobic bacteria binding dressing. EWMA Journal, Supplement (May) 7: P109 (poster abstract) 18. Doerk, MR (2004) Diabetisches Fußgangrän-postoperative Wundbehandlung. Aus der Praxis für die Praxis 1 19. Kammerlander G et al. (2007) Wirkstofffreie Wundauflage als Alternative in der Wundversorung. Die Schwester Der Pfleger 46, 1: 84-87 20. von Hallern B (2007) Treatment of over 1500 critically contaminated and infected wounds by using hydrophobic dressings thus reducing the use of systemic antibiotics and antiseptics. EWMA Journal, Supplement (May) 7: P108 (poster abstract) 21. Hampton S (2007) An evaluation of the efficacy of Cutimed Sorbact in different types of non-healing wounds. Wounds UK Vol 3, No 4 22. Probst A (2007) Hands-on Case Report No 6, Chronic arterial leg ulcers with MRSA 23. Schwanke D (2007) Multicentric evaluation of 27 cases treated with Cutisorb Sorbact 24. von Hallern B (2007) Infection control with hydrophobic dressings? Bacterial cultures from wound swabs reveal 50% of clearance but 100% of the wounds improved. EWMA Journal, Supplement (May) 7: P110 (poster abstract 11/2008 35