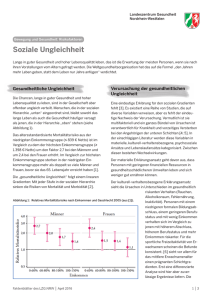
Kinder- und Jugendgesundheitsstrategie 2014
Werbung

U N D 2014 Schwerpunkt Chancengerechtigkeit Impressum Eigentümer, Herausgeber und Verleger: Bundesministerium für Gesundheit Radetzkystraße 2, 1030 Wien Für den Inhalt verantwortlich: in SC Doz. Dr. Pamela Rendi-Wagner (BMG, Leitung der Sektion III) a Mag. Petra Lehner (BMG, Leitung der Abteilung 8, Kinder-, Jugend- und Gendergesundheit, Ernährung) in Dr. Bärbel Klepp (BMG, Koordinationsstelle für Kinder- und Jugendgesundheit) Redaktionelle und organisatorische Unterstützung, textliche Inputs: a Mag. Thersa Bengough (GÖG/ÖBIG) in DI Petra Winkler (GÖG/ÖBIG) Foto: Robert Kneschke/fotolia.com Druck: Kopierstraße des BMG Alle Rechte vorbehalten, jede Verwertung (auch auszugsweise) ist ohne schriftliche Zustimmung des Medieninhabers unzulässig. Irrtümer, Druck- und Satzfehler vorbehalten. Wien, Mai 2015 ISBN 978-3-902611-94-9 Inhalt Inhalt 1 Einleitung ........................................................................................................... 1 2 Erläuterung der Maßnahmentabellen ................................................................ 3 3 Theoretischer Hintergrund ................................................................................. 4 3.1 Chancengerechtigkeit und ihre gesundheitliche Bedeutung ........................................................... 4 3.2 Modelle zur Erklärung gesundheitlicher Ungleichheit ..................................................................... 5 4 Determinanten der Kinder- und Jugendgesundheit.......................................... 11 4.1 Dimensionen gesundheitlicher Chancengerechtigkeit...................................................................12 4.2 Gesundheitliche Chancengerechtigkeit für sozial benachteiligte Kinder und Jugendliche (Ziel 9) ..................................................................................................................14 4.2.1 Chancengerechtigkeit auf gesundheitlicher Ebene ................................................................15 4.2.2 Gesundheitliche Chancengerechtigkeit auf Ebene individueller Determinanten ..................16 4.2.3 Gesundheitliche Ungleichheiten auf Verhältnisebene ...........................................................18 4.2.4 Zusammenschau .....................................................................................................................20 4.3 Chancengerechtigkeit für gesundheitlich benachteiligte Kinder und Jugendliche (Ziel 10) ..........21 5 Wege zur gesundheitlichen Chancengerechtigkeit ........................................... 23 5.1 Kriterien guter Praxis zur Chancengerechtigkeit in der Gesundheitsförderung ............................23 5.2 Maßnahmen-Update der Kinder- und Jugendgesundheitsstrategie..............................................25 5.2.1 Themenfeld 1: Gesellschaftlicher Rahmen .............................................................................25 5.2.2 Themenfeld 2: Gesunder Start ins Leben ...............................................................................27 5.2.3 Themenfeld 3: Gesunde Entwicklung .....................................................................................29 5.2.4 Themenfeld 4: Gesundheitliche Chancengleichheit ...............................................................36 5.2.5 Themenfeld 5: Versorgung von kranken Kindern und Jugendlichen in spezifischen Bereichen........................................................................................................39 6 Schlussbetrachtung .......................................................................................... 43 Literatur ................................................................................................................... 46 I Abkürzungen Abkürzungen BMG BMHS BMLFUW BMLVS BMFJ BMBF bOJA CEHAPE FEM GFA GÖG HBSC HiaP NAP NÖ ÖBIG OÖ OÖGKK ÖSG R-GZ REVAN SVA WHO Bundesministerium für Gesundheit berufsbildende mittlere und höhere Schulen Bundesministerium für Land- und Forstwirtschaft, Umwelt und Wasserwirtschaft Bundesministerium für Landesverteidigung und Sport Bundesministerium für Familie und Jugend Bundesministerium für Bildung und Frauen Bundesweites Netzwerk Offene Jugendarbeit Kinder-Umwelt-Gesundheits-Aktionsplan für Europa (Children Environment Health Action Plan for Europe) Gesundheitszentrum für Frauen, Eltern und Mädchen Gesundheitsfolgenabschätzung Gesundheit Österreich GmbH Health Behaviour in School-aged Children Health in All Policies Nationaler Aktionsplan Niederösterreich Österreichisches Bundesinstitut für Gesundheitswesen Oberösterreich Oberösterreichische Gebietskrankenkasse Österreichischer Strukturplan Gesundheit Rahmen-Gesundheitsziele Richtig essen von Anfang an Sozialversicherungsanstalt der gewerblichen Wirtschaft World Health Organization II Einleitung 1 Einleitung Im September 2011 wurde die Kinder- und Jugendgesundheitsstrategie des BMG veröffentlicht [1]. Mit der Weiterentwicklung und Betreuung dieser Strategie ist die Koordinationsstelle Kinder- und Jugendgesundheit in der Sektion III des BMG betraut. Ihr zur Seite steht ein intersektorales Komitee, das sich aus Vertretern und Vertreterinnen mehrerer Ministerien (BMG, BMBF, Sozialministerium, BMFJ, BMLFUW, Sportressort im BMLVS), der Bundesländer, der Sozialversicherung, der Bundesjugendvertretung und relevanter Stakeholder (Österreichische Gesellschaft der Kinder- und Jugendheilkunde, Österreichische Liga für Kinder- und Jugendgesundheit, Bundesweites Netzwerk offener Jugendarbeit –bOJA) zusammensetzt. Ziel des Komitees ist die Förderung der intersektoralen Zusammenarbeit in Belangen der Kinder- und Jugendgesundheit. Konkrete Aufgaben der Koordinationsstelle sind unter anderem, die Aktivitäten zur Kinder- und Jugendgesundheit innerhalb des Bundesministeriums für Gesundheit und an der Gesundheit Österreich GmbH zu begleiten und zu koordinieren, die Maßnahmen zur Umsetzung der Strategie regelmäßig zu beobachten, Bewusstseinsbildung in Hinblick auf die intersektorale Verantwortung für Gesundheit von Kindern und Jugendlichen („Health in All Policies“) zu betreiben, die intersektorale Zusammenarbeit zu fördern und die Kinderperspektive in verschiedenen Strategieprozessen zu vertreten. Eine Aufgabe der Koordinationsstelle und des Komitees wird mit diesem Bericht erfüllt. Wie in den vergangenen zwei Jahren wurden Maßnahmen in Österreich, die die Umsetzung der Kinder- und Jugendgesundheitsstrategie [2] unterstützen, erhoben (Update 2014). Im Rahmen einer eintägigen Konferenz wurden 2012 und auch 2013 die Ergebnisse präsentiert und aktuelle Themen zu Kinderund Jugendgesundheit diskutiert. Die nächste Konferenz findet im Juni 2015 in Graz statt. Ein regelmäßiges Maßnahmen-Update ist wichtig, um Kontinuität zu wahren und – im Sinne von Health in All Policies (HiAP) – Kinder- und Jugendgesundheit zu einem gemeinsamen Anliegen vieler verschiedener Ressorts sowohl auf Bundes- als auch auf Landesebene zu machen bzw. als gemeinsames Anliegen zu erhalten. Wesentliche Aspekte dieses Updates sind auch Agenda Setting und Bewusstseinsbildung für das Thema Kinder- und Jugendgesundheit. Im Frühsommer 2014 beschloss das Komitee, einen Schwerpunkt auf das Thema Gesundheitliche Chancengerechtigkeit zu legen. Neben einer Kurzversion des Maßnahmen-Updates für alle Ziele (im vorliegenden Bericht sind nur die seit dem letzten Update 2013 neu hinzugekommenen Maßnahmen angeführt) werden die Ziele 9 und 10 von Themenfeld 4 der Kinder- und Jugendgesundheitsstrategie vertieft bearbeitet. Der vorliegende Bericht setzt sich daher mit gesundheitlicher Chancengerechtigkeit als Schwerpunkt auseinander, liefert einen theoretischen Hintergrund sowie empirische Daten zum Ausmaß der Betroffenheit in Österreich, belegt die theoretischen Zusammenhänge zwischen sozialer Situation und Kinder- und Jugendgesundheit mit österreichischen Zahlen und gibt letztendlich einen Überblick über in Österreich durchgeführte Maßnahmen zur Verbesserung der Kinder- und Jugendgesundheit generell und zur Reduktion gesundheitlicher Benachteiligung im Speziellen. 1 Einleitung Das Thema „gesundheitliche Chancengerechtigkeit“ hat im vergangenen Jahrzehnt an Bedeutung für die Gesundheitspolitik gewonnen. In der Kinder- und Jugendgesundheitsstrategie hat deshalb eines von fünf Themenfeldern explizit die Erhöhung der gesundheitlichen Chancengerechtigkeit zum Ziel. Verankert ist gesundheitliche Chancengerechtigkeit auch in der 15a B-VG Zielsteuerung-Gesundheit [3]als eigener Themenbereich sowie in den Rahmen-Gesundheitszielen (R-GZ) [4], wo eines von zehn Zielen dezidiert gesundheitliche Chancengerechtigkeit anspricht (R-GZ 2: „Für gesundheitliche Chancengerechtigkeit zwischen den Geschlechtern und sozioökonomischen Gruppen, unabhängig von Herkunft und Alter sorgen“), aber auch bei der Umsetzung aller anderen Ziele darauf zu achten ist. Gemäß der im März 2014 beschlossenen Gesundheitsförderungsstrategie beinhaltet einer von zehn Grundsätzen für die Mittelverwendung, dass Maßnahmen und Projekte zur Förderung gesundheitlicher Chancengerechtigkeit prioritär zu behandeln sind. Ebenso wird in der Vorsorgestrategie explizit auf die Förderung von gesundheitlicher Chancengerechtigkeit Bezug genommen. „Gesundheitliche Chancengerechtigkeit bei Kindern und Jugendlichen“ ist zudem das Schwerpunktthema der Periode 2015/16. Gesundheitliche Chancengerechtigkeit ist auch ein Qualitätskriterium des FGÖ für die Projektförderung. 2 Erläuterung der Maßnahmentabellen 2 Erläuterung der Maßnahmentabellen Unter Leitung der Koordinationsstelle Kinder- und Jugendgesundheit im BMG wurden im Herbst 2014 zum dritten Mal Maßnahmen erhoben, die der Umsetzung der Kinder- und Jugendgesundheitsstrategie dienen. Diese Erhebung wurde vom intersektoralen Umsetzungskomitee in verschiedensten Institutionen auf Bundes- und Landesebene durchgeführt. Sowohl Art der Erhebung als auch Darstellungsform (siehe Update 2013) entsprechen der Vorjahreserhebung, doch in den Tabellen des vorliegenden Berichts sind – aufgrund der zusätzlichen inhaltlichen Schwerpunktsetzung (vgl. Kapitel 1) – nur Maßnahmen dargestellt, die im Update 2013 nicht enthalten sind (also entweder neu sind oder neu gemeldet wurden). Maßnahmen, bei denen sich der Beschreibungstext, der Status oder andere Informationen nur geringfügig geändert haben, sind im vorliegenden Bericht nicht enthalten. Das hat zur Folge, dass die Nummerierung Lücken aufweist. Zur besseren Orientierung wurden Subziele aus der Kinder- und Jugendgesundheitsstrategie dann in die Tabelle aufgenommen, wenn es zumindest eine neue Maßnahme zu deren Umsetzung gibt. Die Tabellen in Kapitel 5 bilden den Stand dieser Maßnahmen ab (Stand: Herbst 2014) und erheben keineswegs Anspruch auf Vollständigkeit. Die Erhebung der Maßnahmen wird weitergeführt, in regelmäßigen Abständen soll eine aktuelle Version auf der Homepage des Bundesministeriums für Gesundheit veröffentlicht werden. Es wurden folgende „Maßnahmenkategorien“ unterschieden: Maßnahmenbereiche/Subziele (Zahl auf Zweisteller-Ebene, dunkle Farbhinterlegung): Es handelt sich dabei großteils um die Maßnahmen aus der ersten Version der Kinder- und Jugendgesundheitsstrategie 2011, sprachlich wurden sie in den Folgejahren teilweise etwas adaptiert, umgereiht oder auch ergänzt; zusätzlich zum aktuellen Status ist auch der Status aus der Kinder- und Jugendgesundheitsstrategie 2011 vermerkt. Gemeldete Maßnahmen (helle Farbhinterlegung): Diese sind nach Möglichkeit den Maßnahmenbereichen/Subzielen der Kinder- und Jugendgesundheitsstrategie (Zahl auf Dreisteller-Ebene) oder unter der Überschrift „Sonstige Maßnahmen“ dem Ziel generell zugeordnet (ohne Zahl); hier wurde nur der aktuelle Status vermerkt. Die Reihung der Maßnahmen stellt keine Priorisierung dar. Bei Maßnahmen, die nicht bundesweit umgesetzt werden, ist das betreffende Bundesland vermerkt. Eine vollständige Fassung aller Maßnahmen inklusive detaillierter Zusatzinformationen, die auch für die Durchführung verantwortliche Institutionen und Ansprechpersonen nennt, findet sich auf der Homepage des BMG unter http://bmg.gv.at/home/Schwerpunkte/Kinder_und_Jugendgesundheit/Kinder_und_Jugendgesundhe itsstrategie/. 3 Theoretischer Hintergrund 3 Theoretischer Hintergrund 3.1 Chancengerechtigkeit und ihre gesundheitliche Bedeutung Obwohl Kinder und Jugendliche zur gesündesten Bevölkerungsgruppe zählen (in den vergangenen Jahrzehnten haben Säuglings- und Kindersterblichkeit dank einer verbesserten Behandelbarkeit von übertragbaren Krankheiten massiv abgenommen), ist die jüngste Entwicklung der Kindergesundheit mit der Zunahme chronischer Erkrankungen bedenklich [5]. Dies ist nicht nur in Hinblick auf Lebensqualität und Leistungsfähigkeit im Kindes- und Jugendalter relevant, sondern auch in Hinblick auf das Erwachsenenalter. Gesundheitliche Defizite haben oftmals bis ins Erwachsenenalter Bestand bzw. wirken sich erst im Erwachsenenalter aus, ungünstige, im Kindes- und Jugendalter manifestierte Verhaltensweisen in Bezug auf den Lebensstil lassen sich später nur mehr schwer beeinflussen. Kindheit und Jugend stellen somit eine Lebensphase dar, in der die wichtigsten Weichenstellungen getroffen werden, die auch die spätere Gesundheit maßgeblich mitbestimmen. Vor dem Hintergrund einer immer älter werdenden Gesellschaft hat Kinder- und Jugendgesundheit also eine enorme gesundheitspolitische Bedeutung. Von besonderer Bedeutung erweisen sich in diesem Zusammenhang die Lebensbedingungen („Verhältnisse“) von Kindern und Jugendlichen, wie Armut, Bildung oder Beschäftigung. Sie beeinflussen ihr Gesundheitsverhalten, ihre Einstellungen, Überzeugungen und Werte sowie ihre Kompetenzen. All diese Faktoren tragen zu einer mehr oder weniger gesunden Entwicklung bei. Sie können zu einer ungleichen Verteilung der Gesundheitsressourcen führen und Krankheiten und Beschwerden hervorrufen [vgl. 6]. Gesundheitliche Chancengerechtigkeit beschreibt das Ziel, dass Menschen – unabhängig von individuellen und sozialen Merkmalen1 – über gleiche / gerecht verteilte2 Chancen verfügen, ihre Gesundheit zu fördern, zu erhalten und wiederherzustellen [7]. Die Verteilung der gesundheitlichen Chancen ist laut Marmot [8] von sozialen, wirtschaftlichen und kulturellen Faktoren abhängig. Bei genauerer Analyse rücken vor allem Dimensionen sozialer Ungleichheit wie Bildung, Beschäftigung, Wohlstand (Einkommen) oder Armut in den Vordergrund. Sie beeinflussen – empirisch belegbar – die gesundheitliche Lage eines Menschen. Um den Zusammenhang und die Auswirkungen von sozialer Ungleichheit und Gesundheit zu beschreiben, hat sich der Begriff der „gesundheitlichen Ungleichheit“ etabliert [7, 9], der eine große gesamtgesellschaftliche Herausforderung darstellt [7, 8, 10]. In der Fachliteratur wird zwischen vertikal und horizontal verlaufenden Ungleichheiten unterschieden. Sie teilen die Bevölkerung in ein gesellschaftliches „Oben“ und „Unten“ (meist nach Einkommen, Bildung und Berufsstatus) sowie in dazu horizontal verlaufende Lebenslagen3 (z. B. nach Alter, Geschlecht, Migrationshintergrund, Familiengröße, Wohnort/-region). Sowohl vertikale als auch horizontale Ungleichheiten tragen zu gesundheitlichen Unterschieden bei [11]. 1 2 3 Alter, Geschlecht, Nationalität, Hautfarbe, Religionszugehörigkeit, Sprache, Bildung, Einkommen, Vermögen, politische Orientierung, sexuelle Orientierung etc. Diese Begriffe werden nicht synonym verstanden. Als „horizontale“ Ungleichheiten werden die sozialen Vor- und Nachteile bezeichnet, die auch unabhängig von der „vertikalen“ Schichthierarchie bestehen (z. B. zwischen Männern und Frauen, migrantischer und einheimischer Bevölkerung, Ost- und Westösterreichern). [11] 4 Theoretischer Hintergrund Lebenslaufperspektive gesundheitlicher Ungleichheiten Häufig fokussieren Untersuchungen, die den Zusammenhang von sozialer Stellung und Gesundheit analysieren, auf die Lebensspanne, in der Erkrankungen am häufigsten auftreten: das späte Erwachsenenalter. Ein Gegenkonzept dazu stellt die Lebenslaufperspektive dar. Als konzeptueller Rahmen findet sie Anwendung in der Ungleichheitsforschung. Sie zieht Geschehnisse bzw. Expositionen während der frühen Lebensjahre in das Erklärungsmuster sozialer Ungleichheiten im Erwachsenenalter mit ein und sucht nach Zusammenhängen. In diesem Kontext zeigt sich, dass soziale Ungleichheiten bzw. Benachteiligungen nicht nur in einzelnen Lebensphasen, sondern über den gesamten Lebenslauf hinweg von gesundheitlicher Bedeutung sind (vgl. Beiträge in Richter & Hurrelmann [12]). Soziale Ungleichheiten wirken von Geburt an, kumulieren und potenzieren sich bis ins hohe Alter. So haben beispielsweise Kinder, die mit einem niedrigen Geburtsgewicht auf die Welt kommen, ein höheres Sterberisiko (z. B. aufgrund eines erhöhten Risikos für kardiovaskuläre Erkrankungen [13, 14]) als Kinder mit einem normalen Geburtsgewicht. Aber nicht nur die Phase der intrauterinen Entwicklung ist im Kontext der Lebenslaufperspektive relevant. Auch die verschiedenen Wachstumsphasen eines Kindes können von der sozialen Herkunft beeinflusst werden. Hier spielen neben biologischen (z. B. Gewicht) und individuellen (z. B. Ernährungs-, Bewegungsverhalten) auch verhältnisbezogene Faktoren (z. B. Wohnumgebung, Bindung zu den Eltern) eine Rolle. Risiken wie Übergewicht, Rauchen, übermäßiges sitzendes Verhalten, die sich im Kindes- oder Jugendalter manifestieren, setzen sich bis in spätere Lebensphasen fort und sorgen dafür, dass soziale Ungleichverteilung von einer Generation an die nächste weitergegeben wird. Unterschiede, die sich bereits im Kindes- und Jugendalter zeigen, setzen sich meist im Erwachsenenalter fort und wirken oft über Generationen hinweg4 gesundheitserhaltend/-förderlich oder -schädigend [6, 8]. Eines haben die verschiedenen Ansätze der Ungleichheitsforschung gemein: Sie alle zeigen auf, wie deutlich der Zusammenhang zwischen Gesundheit und sozialen Faktoren ist. 3.2 Modelle zur Erklärung gesundheitlicher Ungleichheit Der Fachdiskurs bietet unterschiedliche Modelle zur Erklärung gesundheitlicher Ungleichheit an. Sie alle veranschaulichen soziale Ungleichheit und ihre gesundheitsrelevanten Wirkungswege und gehen davon aus, dass Gesundheitsunterschiede (abseits biologischer Effekte) vorrangig sozioökonomisch bedingt sind und in einem linearen Zusammenhang stehen. In der Literatur wird dieses Phänomen „sozialer Gradient“ genannt. Der soziale Gradient zeigt auf, dass Chancen – und damit auch gesundheitliche Chancen – in der Bevölkerung ungleich verteilt sind [12]. Nachfolgend werden ausgewählte Modelle vereinfacht beschrieben. 4 über Bildungschancen, den Erwerb von Kompetenzen, bestimmte Belastungs- und Ressourcenkonstellationen (Wohnverhältnisse, familiäres Klima etc.), über Möglichkeiten der sozialen Teilhabe, über gelernte bzw. sozialisierte Verhaltensweisen sowie über den Zugang zu gesundheitlichen Leistungen etc. 5 Theoretischer Hintergrund Soziale Benachteiligung und ihre Wirkungswege (Richter/Hurrelmann nach Mackenbach 2006) Um gesundheitliche Ungleichheiten oder Benachteiligungen erklären zu können, empfiehlt es sich, die einzelnen Ansätze gleichzeitig zu betrachten (zit. nach [15]). Gesundheitsrelevante Verhaltensweisen sind in soziale Kontexte eingebettet und werden durch Lebensbedingungen beeinflusst. Dasselbe gilt für psychosoziale Faktoren, die durch materielle Faktoren beeinflusst sind und z. B. in gesundheitsschädigendem Verhalten resultieren. Beispielsweise lebt und arbeitet ein Mensch mit geringem Sozialstatus häufig unter ungünstigeren Verhältnissen und ist dadurch mehr emotionaler Belastung ausgesetzt (finanzielle Sorgen, unsicherer Arbeitsplatz etc). Um Ausgleich zu schaffen, greift dieser Mensch häufiger zu gesundheitsschädigenden Substanzen. Das Wirkungsmodell nach Mackenbach [16] geht von der Annahme aus, dass der sozioökonomische Status den Ausgangspunkt für gesundheitliche Ungleichheit darstellt, wiewohl er nicht unmittelbar die Gesundheit determiniert. Er wirkt auf materielle und psychosoziale Faktoren sowie auf individuelle Verhaltensweisen, die sich ihrerseits gegenseitig beeinflussen und sich auch direkt auf die Gesundheit auswirken (vgl. Abbildung 3.1). Abbildung 3.1: Soziale Benachteiligung und ihre Wirkungswege Quelle und Darstellung: Richter 2011 nach Mackenbach 2006 6 Theoretischer Hintergrund Zusammenhänge zwischen sozialer Ungleichheit und Gesundheit (Rosenbrock/Kümpers nach Elkeles/Mielck, 1993) Auch das Modell von Rosenbrock und Kümpers erklärt die Zusammenhänge zwischen sozialer Ungleichheit und Gesundheit [17]. Hier wird soziale Ungleichheit etwas breiter gesehen und mit zentralen Ressourcen wie Wissenschaft, Geld oder Macht beschrieben. Die soziale Ungleichheit führt zu unterschiedlicher gesundheitlicher Beanspruchung, der Bilanz aus Belastungen (wie Stress oder soziale Isolierung) und Ressourcen (wie Bildung oder Einkommen), zu Unterschieden in der Versorgung und zu unterschiedlichen gesundheitsrelevanten Lebensstilen. Die gesundheitlichen Beanspruchungen und die Versorgungsunterschiede wiederum wirken sich entweder über den Lebensstil oder direkt auf die Gesundheit aus. Umgekehrte Kausalität gilt ebenso, weil Gesundheit und Krankheit wiederum Einfluss auf die soziale Ungleichheit nehmen. Erst wenn die Belastungen für die Gesundheit geringer und die Unterschiede im sozialen Status kleiner werden, können nach Rosenbrock und Kümpers [18] auch sozial bedingte Ungleichheiten von Gesundheit reduziert werden. (vgl. Abbildung 3.2) Abbildung 3.2: Zusammenhänge zwischen sozialer und gesundheitlicher Ungleichheit Quelle und Darstellung: Rosenbrock/Kümpers 2009 nach Elkeles/Mielck 1993 Soziale Benachteiligung in der Kindheit und Gesundheit im Erwachsenenalter: Lebenslaufkonzept (Power/Kuh 2009 nach Graham/Power 2004) Die beiden folgenden Modelle betonen die Bedeutung der Kindheit bei der Erklärung der Zusammenhänge zwischen sozialer und gesundheitlicher Ungleichheit. Das Lebenslaufkonzept nach Graham und Power vereinfacht komplexe, früh einsetzende Interaktionen von biologischen und sozialen Prozessen. Auch Einflüsse von Eltern oder Erziehungsberechtigten stellen in der Analyse der Ungleichheit einen lang anhaltenden Kontext dar, vom Zeitpunkt der Schwangerschaft über den gesamten Kindheitsverlauf, im Modell dargestellt von der Geburt bis zum 7 Theoretischer Hintergrund Ende der Schulzeit. Das Modell beschreibt vier Entwicklungswege, die allesamt durch den Hintergrund der Mutter und des Vaters geprägt werden. Es wird unterschieden zwischen der körperlichen und geistigen Entwicklung sowie der kognitiven Entwicklung und schulischen Leistung, die von Geburt an relevant sind, und dem Gesundheitsverhalten sowie der Entwicklung sozialer Identität, die sich erst etwas später ausbilden. Alle diese Entwicklungsbereiche sind vom Hintergrund der Eltern beeinflusst und beeinflussen sich gegenseitig. Benachteiligungen im (sozioökonomischen) Hintergrund der Eltern können sich negativ auf die körperliche und geistige Entwicklung sowie das Gesundheitsverhalten auswirken und in der Folge die Gesundheit im Erwachsenenalter direkt beeinflussen. Eine Beeinträchtigung der sozialen Entwicklung und der kognitiven Entwicklung bzw. der schulischen Leistungen wirken nach Power und Kuh indirekt über ungünstige Umstände auf die Gesundheit im Erwachsenenalter. (vgl. Abbildung 3.3 und [14]) Abbildung 3.3: Soziale Benachteiligung in der Kindheit und Gesundheit im Erwachsenenalter: Lebenslaufkonzept Quelle und Darstellung: Power/Kuh 2008 nach Graham/Power 2004 Mehrebenen-Modell zur Erklärung der gesundheitlichen Ungleichheit in der heranwachsenden Generation (Lampert/Richter 2009 nach Lampert/Schenk 2004) Zur Erklärung der Zusammenhänge zwischen gesundheitlicher und sozialer Lage bei Kindern und Jugendlichen beschreiben Lampert und Richter [19] ein Modell, das auf einer sogenannten „Mehrebenen-Betrachtung“ der gesundheitlichen Ungleichheiten bei Kindern und Jugendlichen beruht. Das Modell unterscheidet soziale Strukturen und gesellschaftliche Probleme auf der Makroebene, Lebenskontexte und Versorgungsbereiche auf der Mesoebene sowie Persönlichkeit und individuelles Verhalten auf der Mikroebene [19]. (vgl. Abbildung 3.4) Den Ausgangspunkt für gesundheitliche Ungleichheit sehen auch Lampert und Richter in der sozialen Ungleichheit. Die soziale Lage des Haushalts (Makroebene) bestimmt die Lebensbedingungen und Teilhabe-Chancen der Kinder wie etwa die Wohnverhältnisse, die materielle Versorgung generell oder die Freizeitgestaltung (Mesoebene). Diese wiederum prägen das Gesundheitsverhalten (z. B. die Ernährung) und die Persönlichkeit (z. B. das Selbstwertgefühl) auf der Mikroebene, wodurch es letztlich zu gesundheitlicher Ungleichheit kommt [19]. 8 Theoretischer Hintergrund Das Modell zeigt auch Rückkopplungsprozesse auf: Gesundheitliche Ungleichheit beeinflusst vice versa alle drei Ebenen auch auf direktem Weg, Gesundheitsverhalten und Persönlichkeit als die zwei Bereiche der Mikroebene stehen in Wechselwirkung zueinander und wirken sich auch auf die Mesoebene aus (vgl. Abbildung 3.4) [19]. Abbildung 3.4: Mehrebenen-Modell zur Systematisierung bisheriger Erklärungsansätze der gesundheitlichen Ungleichheit in der heranwachsenden Generation Quelle und Darstellung: Lampert/Richter 2009 nach Lampert/Schenk 2004 9 Theoretischer Hintergrund Conclusio Egal, in welcher Differenziertheit die Determinanten für gesundheitliche Ungleichheit betrachtet oder unter welcher Terminologie sie zusammengefasst werden, gemeinsam ist allen Modellen, dass soziale Ungleichheit die Grundursache darstellt. Für Kinder ist dies die „soziale Lage des Haushalts“ oder der „Hintergrund Mutter und Vater“. Ungleichheit der sozialen Lage führt zu ungleichen Chancen in vielen Lebensbereichen, die letztendlich zu gesundheitlicher Ungleichheit führen. Das Gesundheitsverhalten ist in dieser Wirkungskette zumeist die Determinante, die schließlich Gesundheit und Krankheit bestimmt. Auch das GÖG-Modell der Determinanten der Kindergesundheit (vgl. Abbildung 4.1), das nicht die Ungleichheit im Speziellen, sondern die Entstehung von Gesundheit und Krankheit generell zu erklären versucht, sieht die materiellen Lebensbedingungen als ein zentrales Element der Verhältnisebene an. Zusammen mit Bildung, Arbeit und weiteren Bereichen der Verhältnisebene beeinflussen sie einander gegenseitig und wirken über die individuelle Ebene auf die Gesundheit des Einzelnen. Empirische Studien haben gezeigt, dass rund 40 bis 70 Prozent der beobachteten Gesundheitsunterschiede durch Verhältnisse und Gesundheitsverhalten erklärt werden können, also nicht genetisch bedingt sind. Den wissenschaftlichen Befunden ist gemein, dass Personen mit einem geringen Sozialstatus über schlechtere Gesundheit5 verfügen und eine niedrigere Lebenserwartung haben als Personen mit einem hohen Sozialstatus und dass die Übergänge zwischen diesen Gruppen graduell verlaufen [9, 11, 15, 16]. Es ist daher unumgänglich, bei der Entwicklung von Strategien und Maßnahmen die Verhältnisebene mit zu bedenken und auch in diesen Bereichen entsprechende Maßnahmen zu setzen, will man die Gesundheit der Bevölkerung verbessern und insbesondere die gesundheitliche Chancengerechtigkeit erhöhen. Für die Gesundheitsberichterstattung heißt das, dass es nicht reicht, die Gesundheit von Kindern und Jugendlichen zu beschreiben, sondern dass auch deren Lebensverhältnisse dargestellt werden müssen. Generell ist es wichtig, Konsens darüber zu erlangen, wie gesundheitliche Benachteiligung beschrieben bzw. erklärt wird und dass diese Evidenz aufzubereiten ist. Nur unter Berücksichtigung einer validen Evidenz können Handlungsempfehlungen definiert und darauf aufbauend gesundheitsbezogene Interventionen zur Verringerung sozial bedingter, ungleicher Gesundheit erarbeitet werden [7, 20]. 5 mit wenigen Ausnahmen, z. B. bei Allergien und bestimmten Krebserkrankungen 10 Determinanten der Kinder- und Jugendgesundheit 4 Determinanten der Kinder- und Jugendgesundheit Losgelöst von der Fragestellung, wie gesundheitliche Ungleichheit entsteht bzw. wie gesundheitliche Chancengerechtigkeit gefördert werden kann, versucht eine rezente Hintergrundarbeit der GÖG die Determinanten für Gesundheit generell strukturiert darzustellen (Public Health Monitoring Framework (PHMF) [21]). Der äußere Ring in Abbildung 4.1 stellt die Verhältnisdeterminanten dar, die über die individuellen Determinanten auf Gesundheit und Wohlbefinden wirken. Die einzelnen Verhältnis- und individuellen Determinanten stehen darüber hinaus untereinander in mehr oder weniger starker Wechselwirkung und sind ihrerseits wiederum vom Gesundheitszustand beeinflusst. Die Verhältnisdeterminanten werden demnach in folgende sechs Themenbereiche unterteilt (die in unterschiedlichem Kontext in den in Kapitel 3 beschriebenen Modellen auftauchen): Materielle Lebensbedingungen (ökonomische Verhältnisse, Wohnverhältnisse) (Aus-)Bildung (Bildungsniveau der Eltern und der Jugendlichen, Quantität und Qualität der Bildungseinrichtungen) Arbeit und Beschäftigung (Erwerbstätigkeit und Arbeitslosigkeit der Eltern und der Jugendlichen) Soziale Beziehungen und Netzwerke (familiäre und außerfamiliäre Beziehungen) Gesundheitsförderung und -versorgung (Gesundheitsförderung, Prävention und Kuration) Umwelt (Umweltbelastungen, soziale Rahmenbedingungen) Bei den individuellen Determinanten der Gesundheit werden körperliche und psychische Faktoren sowie das Gesundheitsverhalten unterschieden. Für Kinder und Jugendliche ist dieses Schema insofern komplexer, als auch – und teilweise ausschließlich – die Verhältnisse ihrer Eltern bzw. Erziehungsberechtigten maßgeblich sind. Bestimmte Verhaltensweisen der Eltern (beispielsweise während der Schwangerschaft, ob das Kind gestillt wird oder ob in Gegenwart der Kinder geraucht wird) sind gemäß diesem Modell Verhältnisdeterminanten im Bereich Umwelt (Eigenschaften und Verhaltensweisen relevanter Personen). Gesundheitliche Chancengerechtigkeit kann – vor dem Hintergrund der beschriebenen theoretischen Modelle – über einen Abbau der Ungleichheiten auf der Verhältnisebene gefördert werden. Gemessen werden kann sie über die in Abbildung 4.1 dargestellte analytische Perspektive, indem Gesundheits- und Gesundheitsverhaltensindikatoren, aber auch Verhältnisindikatoren nach solchen Kriterien stratifiziert werden, die den sozioökonomischen Hintergrund – im Falle von Kindern jenen der Eltern – bzw. die soziale oder sozioökonomische Lage beschreiben. Zusätzlich ist gesundheitliche Chancengerechtigkeit jedoch auch über die Stratifizierung nach dem Geschlecht abzubilden. Im Folgenden wird anhand ausgewählter Indikatoren kurz dargestellt, inwieweit sich auch in Österreich Hinweise auf den Zusammenhang zwischen Verhältnisdeterminanten einerseits und Gesundheit und Gesundheitsverhalten andererseits zeigen. Anhand dieser Indikatoren sollte nach einem angemessenen Zeitraum erkennbar sein, ob Maßnahmen zur Verbesserung der gesundheitlichen Chancengerechtigkeit greifen. 11 Determinanten der Kinder- und Jugendgesundheit Abbildung 4.1: Determinanten der Kindergesundheit Quelle und Darstellung: GÖG/ÖBIG 4.1 Dimensionen gesundheitlicher Chancengerechtigkeit Die empirische Datenlage in Österreich erlaubt nur einen sehr eingeschränkten Zugang zur Messung von gesundheitlicher Chancengerechtigkeit, weil Routinedaten wie Todesursachenstatistik, Diagnosen- und Leistungsdokumentation der Krankenanstalten oder auch Register in der Regel keine sozioökonomischen Parameter enthalten. Zur Darstellung von gesundheitlicher Chancengerechtigkeit werden deshalb im Wesentlichen Surveys herangezogen. 12 Determinanten der Kinder- und Jugendgesundheit Im Falle der Kindergesundheit gibt es in Österreich hierfür die HBSC6-Erhebungen bei 11-, 13-, 15jährigen und seit 2010 auch 17-jährigen Schülern/Schülerinnen (im Intervall von vier Jahren) und – für die sehr spezifische Frage der Gesundheitskompetenz – den bisher einmaligen Gesundheitskompetenz-Survey für 15-Jährige7. Die ergänzenden Fragen, die im Rahmen des neuen ATHIS (2014) zu Kindergesundheit in Österreich gestellt werden, werden die Datensituation etwas verbessern, doch umfassende Analysen, wie sie etwa auf Basis der deutschen KiGGS8 zur gesundheitlichen Chancengerechtigkeit möglich sind, können in Österreich nicht durchgeführt werden. Auch die Hauptquelle, der HBSC-Survey, erlaubt nur wenige Stratifizierungen der Gesundheits- und gesundheitsrelevanten Indikatoren: Das Geschlecht repräsentiert in diesem Zusammenhang eine soziale Kategorie, die einerseits gesellschaftlich geprägt ist und anderseits alle Lebenslagen durchdringt. Empirische Befunde belegen, dass nicht nur zwischen Männern und Frauen, sondern auch schon zwischen Burschen und Mädchen Unterschiede in der Mortalität und Morbidität bestehen [22, 23], die auf Ebene der Determinanten zu erklären sind. Manche geschlechtsspezifische Unterschiede allerdings entstehen durch das biologische Geschlecht, sind somit unveränderbar und dadurch keine Frage der gesundheitlichen Chancengerechtigkeit. Der Migrationshintergrund muss für die Frage der gesundheitlichen Chancengerechtigkeit sehr differenziert betrachtet werden, weil die Gruppe der Menschen mit Migrationshintergrund äußerst heterogen ist. Migrationshintergrund steht für biografische Veränderungen, die für bestimmte Bevölkerungsgruppen mit belastenden Ereignissen (Flucht, Traumatisierung, Gewalt, Verlust des sozialen Netzwerks), kulturellen Spannungen und Differenzen (z. B. hinsichtlich Lebensweise und Religion), Fragen der Integration (Sprach- und Verständigungsprobleme, eingeschränkte Rechte im Aufnahmeland) sowie mit institutionellen und interpersonellen Diskriminierungserfahrungen einhergehen. Migrationshintergrund hat oft auch mit ökonomischen Verhältnissen zu tun. Im Rahmen der HBSC-Studie wird der Migrationshintergrund am Geburtsland der Kinder und Jugendlichen bzw. am Geburtsland der Eltern festgemacht. Kinder und Jugendliche weisen einen Migrationshintergrund auf, wenn sie entweder selbst oder mindestens ein Elternteil im Ausland geboren wurde.9 Die Daten werden hier also weder nach ein-/beidseitigem Migrationshintergrund (wie etwa in der KiGGS) noch nach Herkunftsland ausgewertet, trotzdem zeigt sich eine deutliche Benachteiligung. Eine weiterführende Differenzierung wäre langfristig allerdings sinnvoll, um ein besseres Verständnis des Einflusses von Migrationshintergrund auf die Gesundheit von Kindern und Jugendlichen zu erhalten. Der Familienwohlstand, wie er im Rahmen von HBSC erhoben wird, ist ein eher grobes Maß zur Einschätzung der sozioökonomischen Lage [24]. Aus vier einfachen Fragen (zur Anzahl der Computer und Autos in der Familie, zur Häufigkeit von Urlaubsreisen sowie zum Besitz eines eigenen Zimmers) wird ein Gesamtindex gebildet, aus dem drei Wohlstandsgruppen definiert werden (gering, mittel, hoch).10 6 7 8 9 10 Health Behaviour in School-aged Children; die größte europäische Kinder- und Jugendgesundheitsstudie, vom BMG beauftragt und vom BMBF in der Umsetzung unterstützt. Studie aus 2011/2012 im Auftrag des Hauptverbandes der Sozialversicherungsträger; angelehnt an die European Health Literacy Survey; Befragung von insgesamt 571 15-Jährigen. Studie zur Gesundheit von Kindern und Jugendlichen in Deutschland. In den Analysen wurden 3.694 Kinder und Jugendliche ohne Migrationshintergrund (im Alter von 11, 13 und 15 Jahren) mit 1.070 Kindern und Jugendlichen mit Migrationshintergrund verglichen. Für die nachstehenden Auswertungen wurden 408 Kinder und Jugendliche aus Haushalten mit einem geringen und 2.468 Kinder und Jugendliche aus Haushalten mit einem hohen Wohlstandsniveau berücksichtigt. Auf Vergleiche mit der mittleren Wohlstandsgruppe wurde bewusst verzichtet. 13 Determinanten der Kinder- und Jugendgesundheit 4.2 Gesundheitliche Chancengerechtigkeit für sozial benachteiligte Kinder und Jugendliche (Ziel 9) Wie in Abschnitt 3.2 ausgeführt, haben Kinder und Jugendliche – insbesondere in Abhängigkeit vom sozialen Status der Familie und vom Hintergrund der Eltern – unterschiedliche Chancen auf eine gute Gesundheit. Ziel 9 der Kinder- und Jugendgesundheitsstrategie adressiert die Förderung dieser gesundheitlichen Chancengerechtigkeit bzw. den Abbau dieser Unterschiede. Im Folgenden wird einleitend kurz dargestellt, wieviele Kinder von einigen wesentlichen Faktoren, die soziale Benachteiligung ausmachen, betroffen sind. In der Folge wird versucht, anhand der österreichischen Daten den Nachweis dafür zu liefern, dass soziale Benachteiligung auch in Österreich zu gesundheitlicher Benachteiligung bereits im Kindes- und Jugendalter führt. Anhand dieser Indikatoren könnte – wenn sich der Unterschied verringert – ein Erfolg der entsprechenden Maßnahmen aufgezeigt werden. Die Datenanalysen aus dem HBSC in diesem Bericht beziehen sich ausschließlich auf die Befragung 2010, weil dies den Zeitpunkt der Formulierung der Kinder- und Jugendgesundheitsstrategie markiert und die Messung allfälliger Veränderungen auf diesen Zeitpunkt bezogen werden sollten. Die Auswertungen wurden für die 11-, 13- und 15-Jährigen durchgeführt, weil bei den 17-Jährigen aufgrund des Erhebungssettings Schule eine eingeschränkte Repräsentativität vermutet wird. Details zu den Analysen sind in den Publikationen zu den österreichischen HBSC-Befragungen nachzulesen. Ausmaß sozialer Benachteiligung von Kindern und Jugendlichen in Österreich Gemäß European Union Statistics on Income and Living Conditions (EU-SILC) waren im Jahr 2013 rund 18 Prozent der Kinder und Jugendlichen (bis 19 Jahre) armutsgefährdet. Unter den Haushalten mit Kindern sind Ein-Eltern-Haushalte (27 %) und Haushalte mit drei oder mehr Kindern (28 %) mehr als doppelt so häufig armutsgefährdet wie Mehrpersonenhaushalte mit einem oder zwei Kindern (jeweils 11 %) [25]. Ebenso wie die materiellen Lebensbedingungen – die in engem Zusammenhang mit der Bildung stehen – hat auch der Faktor „Bildung“ großen Einfluss auf die gesundheitliche Chancengerechtigkeit. Der Bildungsgrad der Eltern beeinflusst nicht nur maßgeblich die Lebensumstände ihrer Kinder, sondern auch deren Bildungsweg. Im Jahr 2010 lebten rund 19 Prozent der unter-15-Jährigen in einem Haushalt, in dem die Mutter (oder Stiefmutter) maximal einen Pflichtschulabschluss aufwies. Auch die Bildungsmobilität ist in Österreich gering: Fast ein Drittel der 25- bis 44-Jährigen, deren Eltern maximal einen Pflichtschulabschluss haben, schafften ebenfalls maximal einen Pflichtschulabschluss; nur fünf Prozent von ihnen beendeten eine akademische Ausbildung. Umgekehrt erwarben rund 53 Prozent der 25- bis 44-Jährigen, deren Eltern Akademiker/innen sind, einen akademischen Titel. Besonders gering ist die Bildungsmobilität bei Familien mit Migrationshintergrund. In Österreich lebten im Jahr 2012 rund 155.000 Kinder (bis 14 Jahre) mit ausländischer Staatsbürgerschaft. Das entspricht 12,7 Prozent aller in Österreich lebenden Kinder. Deutlich mehr – nämlich rund 260.000 oder 21 Prozent – hatten einen beidseitigen Migrationshintergrund. Doch auch wenn ausländische Staatsbürgerschaft oder Migrationshintergrund nicht gleichzusetzen ist mit sozialer Benachteiligung (zumal hier alle Nationalitäten enthalten sind), besteht innerhalb dieser Personengruppe doch ein erhöhtes Risiko. [26] Der Alleinerzieherstatus kann sowohl aufgrund geringerer Finanzmittel (siehe Armutsgefährdung) als auch über „beeinträchtigte“ Familienbeziehungen (z. B. durch eine Trennung der Eltern) zu sozialer Benachteiligung führen. Kinder aus Alleinerzieherfamilien bewerten sowohl ihren allgemeinen Gesundheitszustand als auch ihre Lebenszufriedenheit (im Vergleich zu Kindern aus Kernfamilien) 14 Determinanten der Kinder- und Jugendgesundheit schlechter[27]. Von rund 1.200.000 im Jahr 2013 in Österreich lebenden Kindern unter 15 Jahren wachsen rund 13 Prozent in einer Ein-Eltern-Familie auf (ca. 159.000), der Großteil davon bei ihrer Mutter [26]. 4.2.1 Chancengerechtigkeit auf gesundheitlicher Ebene Folgende Indikatoren wurden zur Darstellung der gesundheitlichen Unterschiede gewählt: Der subjektive/allgemeine Gesundheitszustand, die Lebenszufriedenheit, die Häufigkeit körperlicher Beschwerden11, die Häufigkeit von Verletzungen, die ärztlich/pflegerisch behandelt wurden und Gesundheitskompetenz. 4.2.1.1 Gesundheit nach Geschlecht Burschen berichten über eine deutlich bessere allgemeine Gesundheit als Mädchen, sie verfügen häufiger über eine ausgezeichnete Gesundheit (45,4 vs. 34,0 %), berichten häufiger von einer hohen Lebenszufriedenheit (37,5 vs. 31,7 %) und sind häufiger frei von mehrmals wöchentlich oder täglich auftretenden Beschwerden (67,9 vs. 55,2 %). [22] Umgekehrt sind Burschen häufiger von Verletzungen betroffen, die ärztlich oder pflegerisch professionell behandelt werden (26,9 vs. 18,3 %), während chronische Krankheiten generell keinen eindeutigen Geschlechtsbezug aufweisen [22]. In der Gesundheitskompetenz zeigen sich keine geschlechtsspezifische Unterschiede [28]. 4.2.1.2 Gesundheit nach Migrationshintergrund Kinder und Jugendliche mit Migrationshintergrund [22] geben einen schlechteren Gesundheitszustand an als Kinder und Jugendliche ohne Migrationshintergrund (ausgezeichneter Gesundheitszustand bei 34,8 vs. 41,1 %) und sind weniger zufrieden mit ihrem Leben (hohe Lebenszufriedenheit bei 29,2 vs. 35,8 %). Keine Zusammenhänge finden sich für das Vorliegen chronischer Krankheiten, für die Häufigkeit von Verletzungen [22] sowie für Gesundheitskompetenz [28]. 4.2.1.3 Gesundheit nach Familienwohlstand Kinder und Jugendliche aus finanziell schlechter gestellten Familien beurteilen ihre allgemeine Gesundheit schlechter (ausgezeichneter Gesundheitszustand bei 31,7 vs. 43,9 %) und ihre Lebenszufriedenheit ungünstiger (hohe Lebenszufriedenheit bei 27,6 vs. 38,5 %). Sie sind seltener frei von gesundheitlichen Beschwerden (51,7 vs. 64,5 %). [22] 11 Abgefragt wurden „Kopfschmerzen“, „Magen-/Bauchschmerzen“, „Rücken-/Kreuzschmerzen“, „Fühle mich allgemein schlecht“, „Bin gereizt oder schlecht gelaunt“, „Fühle mich nervös“, „Kann schlecht einschlafen“, „Fühle mich benommen, schwindlig“. 15 Determinanten der Kinder- und Jugendgesundheit Die Häufigkeit chronischer Krankheiten ist gleich bei Kindern und Jugendlichen aus finanziell gut und schlecht gestellten Familien. Kinder und Jugendliche aus finanziell schlechter gestellten Familien werden seltener aufgrund von Verletzungen professionell behandelt (20,8 vs. 24,4 %), entweder weil sie sich seltener verletzen oder weil die Behandlung nicht professionell erfolgt [22], ihre Gesundheitskompetenz ist geringer (ausreichende bis exzellente Gesundheitskompetenz bei 30,4 vs. 50,0 %) [28]. 4.2.2 Gesundheitliche Chancengerechtigkeit auf Ebene individueller Determinanten Als individuelle Determinanten gelten sowohl körperliche und psychische Faktoren als auch Gesundheitsverhalten. Sie spielen sowohl für die gegenwärtige als auch für die zukünftige Gesundheit der Kinder und Jugendlichen eine zentrale Rolle und schreiben sich oftmals bis ins Erwachsenenalter fort. Folgende Indikatoren wurden zur Darstellung der Unterschiede in den individuellen Gesundheitsdeterminanten gewählt: Übergewicht und Adipositats lt. Cole et al. [29], Körperwahrnehmung, schulischer Stress12, Selbstwirksamkeit13, Häufigkeit körperlicher Bewegung von zumindest einer Stunde pro Tag, sitzende Verhaltensweisen14, Ernährungsverhalten15, Häufigkeit von Alkoholkonsum, Häufigkeit von Tabakkonsum, Drogenkonsum16, Gewaltverhalten17 und Sexualverhalten18. 4.2.2.1 Individuelle Determinanten nach Geschlecht Burschen sind häufiger übergewichtig als Mädchen (18,6 vs. 11,9 %), Mädchen hingegen fühlen sich häufiger zu dick (43,6 vs. 30,7 %). Keine geschlechtsspezifischen Unterschiede finden sich bei Selbstwirksamkeit und Schulstress. Burschen sind häufiger körperlich aktiv (58,3 vs. 40,6 % an mind. 5 Tagen pro Woche mind. 1 Stunde körperlich aktiv) und Burschen verbringen mehr Zeit mit der Nutzung elektronischer Medien (50,7 vs. 44,9 % täglich zwei oder mehr Stunden vor dem Fernsehschirm, 36,6 vs. 19,6 % täglich zwei oder mehr Stunden digitales Spielen). Mädchen konsumieren häufiger Obst (46,2 vs. 33,4 % täglich) und Gemüse (28,5 vs. 18,5 % täglich), Schwarz- und Vollkornprodukte (35,9 vs. 30,0 % täglich) sowie Süßigkeiten (45,6 vs. 41,5 an zumindest 5 Tagen pro Woche). 12 13 Schulischer Stress wurde gemessen am Ausmaß der Belastung durch die Schule. Selbstwirksamkeit ist das Vertrauen einer Person in die eigenen Fähigkeiten und Möglichkeiten, alltägliche Probleme adäquat bewältigen zu können [30]. 14 Sitzende Verhaltensweisen wurden gemessen an der Zeit, die täglich vor Fernseh- und/oder Bildschirmen verbracht wird. 15 Ernährungsverhalten wird gemessen an der Häufigkeit ausgewählter Nahrungsmittelgruppen (z. B. Obst, Gemüse, Milchprodukte, Süßigkeiten, zuckerhältige Limonaden). Drogenkonsum wurde gemessen an der Häufigkeit von Cannabiskonsum. Gewaltverhalten ausgedrückt durch regelmäßige Beteiligung an Bullying-Attacken als Opfer oder Täter. Eine für Kinder und Jugendliche relevante Form der Gewalt stellt „Bullying“ dar. Bullying liegt dann vor, wenn jemand über einen längeren Zeitraum negativen, kränkenden oder verletzenden Handlungen ausgesetzt ist und zwischen Opfer und Täterinnen/Tätern ein asymmetrisches Macht- bzw. Kräfteverhältnis besteht. [22, 31, 32] 16 17 18 Sexualverhalten wurde gemessen an der Art der Verhütung von 15-Jährigen. 16 Determinanten der Kinder- und Jugendgesundheit Burschen essen hingegen häufiger Fisch (20,3 vs. 13,3 % an mind. 2 Tagen pro Woche) und Milchprodukte (52,7 vs. 48,1 % täglich), zuckerhältige Limonaden (39,3 vs. 26,3 % an mind. 5 Tagen pro Woche) und Chips (13,1 vs. 8,7 % an mind. 5 Tagen pro Woche). Der Tabakkonsum ist bei Burschen und Mädchen ähnlich, doch Burschen greifen häufiger (16,8 vs. 12,1 % wöchentlich) und extensiver zu Alkohol und haben mehr Erfahrungen mit Cannabis (8,2 vs. 4,2 in den letzten 30 Tagen). Burschen sind auch häufiger in Bullying-Attacken (Opfer und Täter) involviert (8,4 vs. 3,2 %). [22] 4.2.2.2 Individuelle Determinanten nach Migrationshintergrund Kinder und Jugendliche mit Migrationshintergrund sind häufiger übergewichtig (29,6 vs. 13,7 %) und fühlen sich auch häufiger zu dick (40,6 vs. 36,2 %) als jene ohne Migrationshintergrund. Ob mit oder ohne Migrationshintergrund, der Anteil derjenigen, die sich zu dick fühlen, ist weitaus größer als der Anteil der tatsächlich Übergewichtigen! Keine Unterschiede nach Migrationshintergrund finden sich in Bezug auf Selbstwirksamkeit und Schulstress. Schüler/innen mit Migrationshintergrund sind deutlich seltener körperlich aktiv (43,8 vs. 50,4 % an mind. 5 Tagen pro Woche mind. 1 Stunde körperlich aktiv) und nutzen intensiver elektronische Medien (54,8 vs. 45,6 % täglich zwei oder mehr Stunden vor dem Fernsehschirm, 35,2 vs. 25,4 % täglich zwei oder mehr Stunden digitales Spielen). Schüler/innen mit Migrationshintergrund tendieren häufiger zu zuckerhältigen Limonaden (43,8 vs. 29,0 % an mind. 5 Tagen pro Woche) und Chips (18,8 vs. 8,2 % an mind. 5 Tagen pro Woche), während sie bei Lebensmitteln wie Obst, Gemüse, Milchprodukten oder Fisch ein ähnliches Konsumverhalten aufweisen wie Schüler/innen ohne Migrationshintergrund. Kinder und Jugendliche mit Migrationshintergrund rauchen häufiger (10,3 vs. 7,7 % täglich), trinken aber seltener Alkohol (10,6 vs. 15,9 % wöchentlich). Keine Unterschiede zeigen sich im exzessiven Alkoholkonsum, im Cannabiskonsum sowie im Gewaltverhalten. Jugendliche mit Migrationshintergrund verwenden ausschließlich das Kondom zur Verhütung oder verhüten gar nicht. Sie wenden seltener eine Kombination aus Pille und Kondom an (17,9 vs. 31,4 %). [22] 4.2.2.3 Individuelle Determinanten nach Familienwohlstand Unterschiede nach Familienwohlstand zeigen sich für alle körperlichen und psychischen Faktoren. Kinder und Jugendliche aus finanziell schlechter gestellten Familien sind nicht nur häufiger übergewichtig (23,6 vs. 13,4 %) und empfinden sich häufiger als zu dick (43,4 vs. 34,4 %), sie sind häufiger von schulischen Anforderungen belastet (23,7 vs. 19,3 % ziemlich bis sehr stark belastet) und schätzen ihre Selbstwirksamkeit geringer ein (22,7 vs. 11,2 % mit eher geringer Selbstwirksamkeit). [22] Kinder und Jugendliche aus finanziell schlechter gestellten Familien sind zudem seltener körperlich aktiv (41,3 vs. 52,7 % an mind. 5 Tagen pro Woche mind. 1 Stunde körperlich aktiv) und nutzen intensiver elektronische Medien (53,7 vs. 44,1 % täglich zwei oder mehr Stunden vor dem Fernsehschirm, 33,8 vs. 24,6 % täglich zwei oder mehr Stunden digitales Spielen). 17 Determinanten der Kinder- und Jugendgesundheit Sie konsumieren häufiger ungesunde Lebensmittel wie zuckerhältige Limonaden (38,5 vs. 30,9 % an mind. 5 Tagen pro Woche) und Chips (17,2 vs. 9,2 % an mind. 5 Tagen pro Woche). Beim Konsum gesünderer Lebensmittel wie Obst, Gemüse, Milchprodukten oder Fisch zeigt sich kein Unterschied nach finanzieller Familiensituation. Kinder und Jugendliche aus finanziell schlechter gestellten Familien greifen häufiger zu Tabak (11,8 vs. 8,1 % täglich), sind in jeder Konstellation (als Opfer, als Opfer und Täter, als Täter) häufiger an Bullying-Attacken beteiligt (6,8 vs. 4,7 %) und setzen in der Verhütung seltener auf die Kombination von Pille und Kondom (17,8 vs. 30,2 %). Ohne Bedeutung erweist sich der Familienwohlstand für den Alkohol- und Cannabiskonsum. [22] 4.2.3 Gesundheitliche Ungleichheiten auf Verhältnisebene Auf der Verhältnisebene wird der Blick auf Familie und Schule gerichtet, die zwei sehr (gesundheits)relevante Settings für Kinder und Jugendliche darstellen. Folgende Indikatoren auf der Verhältnisebene werden dargestellt: Familiäres Gesprächsklima19 und Qualität der schulischen Beziehungen20. 4.2.3.1 Familien- und Schulverhältnisse nach Geschlecht Im Setting Familie zeigt sich, dass Burschen sowohl zu ihren Vätern (74,2 vs. 54,5 %) als auch zu ihren Müttern (84,3 vs. 79,1 %) häufiger als Mädchen ein (sehr) gutes Gesprächsklima haben. Vor allem die Gesprächssituation zu den Vätern lässt deutliche geschlechtsspezifische Unterschiede erkennen. Geringe Unterschiede zeigen sich im Setting Schule. Dort berichten Mädchen etwas häufiger von (sehr) guten Schüler-Schüler-Beziehungen (76,5 vs. 72,3 %), während Lehrer-Schüler-Beziehungen von Burschen und Mädchen etwa gleich bewertet werden. [22] 4.2.3.2 Familien- und Schulverhältnisse nach Migrationshintergrund Schüler/innen ohne Migrationshintergrund berichten etwas häufiger von einem (sehr) guten Gesprächsklima zu ihren Eltern (65,2 vs. 60,6 % mit dem Vater, 82,7 vs. 77,8 % mit der Mutter). Auch die Beziehungen zu ihren Mitschülerinnen und Mitschülern beurteilen sie häufiger als (sehr) gut (76,2 vs. 69,4 %). Keine Unterschiede nach Migrationshintergrund zeigen sich in Bezug auf die Lehrer-SchülerBeziehungen. [22] 19 Familiäres Gesprächsklima wird gemessen an der Einschätzung der Kinder und Jugendlichen, wie leicht oder schwer es ihnen fällt, mit ihrem Vater und/oder ihrer Mutter über Dinge zu sprechen, die ihnen wichtig sind. 20 Die Qualität der schulischen Beziehungen wird gemessen an einem Index aus drei Fragen zum Verhältnis der Schüler/innen untereinander und aus drei Fragen zum Verhältnis zwischen Schülern/Schülerinnen und Lehrern/Lehrerinnen. 18 Determinanten der Kinder- und Jugendgesundheit 4.2.3.3 Familien- und Schulverhältnisse nach Familienwohlstand Kinder und Jugendliche aus finanziell schlechter gestellten Familien haben zu ihren Eltern – insbesondere zum Vater – ein schlechteres Gesprächsklima (51,2 vs. 67,7 % mit dem Vater, 74,2 vs. 83,8 % mit der Mutter), zu ihren Mitschülerinnen/Mitschülern seltener (sehr) gute Beziehungen (69,2 vs. 76,8 %) und beurteilen die Lehrer-Schüler-Beziehungen seltener als vertrauensvoll (28,6 vs. 46 %). Das Gesprächsklima mit den Eltern und die Beziehungen in der Schule scheinen vor allem durch den Familienwohlstand und nicht durch Migrationshintergrund determiniert zu sein. 19 Determinanten der Kinder- und Jugendgesundheit 4.2.4 Zusammenschau Tabelle 4.1: Gesundheitliche Chancengerechtigkeit nach Geschlecht, Migrationshintergrund und Familienwohlstand – eine Zusammenschau Geschlecht Migrationshintergrund Burschen Mädchen Gesundheit Familienwohlstand ohne mit hoch gering Selbsteingeschätzte Gesundheit + - + - + - Lebenszufriedenheit + - + - + - Gesundheitsbeschwerden + - + - + - Verletzungshäufigkeit - + - + + - Schulstress + - Selbstwirksamkeit + - Chronische Erkrankungen Körperliche und psychische Faktoren Übergewicht - + + - Körperwahrnehmung + - + - + - Bewegung + - + - + - Sitzendes Verhalten (Nutzung elektronischer Medien) - + + - + - + - + - - + + - + - + - Tabakkonsum Alkoholkonsum - + Cannabiskonsum - + Sexualverhalten - + Gewaltverhalten - + Verhältnisse Gesprächsklima mit den Eltern + - + - + - Qualität der Schüler-Schüler-Beziehungen - + + - + - Qualität der Lehrer-Schüler-Beziehungen + = häufiger eine bessere Gesundheit bzw. eine bessere Determinanten-Ausprägung - = häufiger schlechtere Gesundheit bzw. eine schlechtere Determinanten-Ausprägung +/- = sowohl als auch grün: signifikant besser als die Vergleichsgruppe, rot: signifikant schlechter als die Vergleichsgruppe gelb: sowohl als auch weiß: keine signifikanten Unterschiede Quelle und Darstellung: GÖG/ÖBIG 20 Determinanten der Kinder- und Jugendgesundheit 4.3 Chancengerechtigkeit für gesundheitlich benachteiligte Kinder und Jugendliche (Ziel 10) In der Kinder- und Jugendgesundheitsstrategie ist Ziel 10 der Chancengerechtigkeit für gesundheitlich benachteiligte Kinder gewidmet. Zur Einschätzung der Anzahl der Kinder und Eltern, die unter dem Titel dieser Maßnahme unterstützt werden sollen, wird nachstehend die in Österreich dazu vorhandene Empirie zusammenfassend dargestellt. Gesundheitlichen Benachteiligungen (gemäß Kinder- und Jugendgesundheitsstrategie) empirisch Gemäß HBSC-Befragung waren im Jahr 2010 16 Prozent der österreichischen Schüler/innen von einer ärztlich diagnostizierten lange andauernden bzw. chronischen Erkrankung21 betroffen, Mädchen und Burschen gleichermaßen. Chronische Erkrankungen nehmen mit dem Alter tendenziell zu, insbesondere bei Mädchen. 13 Prozent der 11-Jährigen, 15 Prozent der 13-Jährigen und 18 Prozent der 15Jährigen leiden an einer chronischen Erkrankung. Im Vergleich zu 2006 hat der Anteil chronisch kranker Kinder und Jugendlicher aller Altersgruppen leicht zugenommen. Rund 19 Prozent der chronisch kranken Schüler/innen nehmen aufgrund ihrer chronischen Erkrankung/en Medikamente ein, rund neun Prozent sind dadurch in ihrer schulischen Anwesenheit sowie in ihrer Unterrichtsbeteiligung eingeschränkt. Zur Inzidenz von Diabetes gibt es eine gute, wenngleich nicht laufend aktualisierte Datenbasis der Medizinischen Universität Wien (Diabetes-Inzidenz-Register). Gemäß Österreichischem Diabetesbericht 2013 wird die Diabetes-Prävalenz bei Kindern bis zu 14 Jahren (Stichtag 31. 12. 2006) auf rund 0,1 Prozent geschätzt. Dies entspricht einer Rate von rund 100 Kindern pro 100.000 dieser Altersgruppe. 2006/2007 haben 1.387 Kinder (bzw. 0,1 Prozent der 0- bis 14-Jährigen) Antidiabetika erhalten. [33] Zu den klassischen atopischen Erkrankungen zählen Asthma bronchiale, allergische Rhinokonjunktivitis (Heuschnupfen) und Neurodermitis. Typisch für das Kindesalter ist, dass sich diese allergischen Erkrankungen häufig verändern und sich bis ins Erwachsenenalter auch zurückbilden können. Insbesondere gilt dies für Neurodermitis [34]. Gemäß einer Untersuchung in Niederösterreich22 beträgt die Prävalenz bei Sechs- bis Siebenjährigen für Asthma 4,7 Prozent (für Buben höher als für Mädchen), für Heuschnupfen 4,3 Prozent (für Buben höher als für Mädchen) und für Neurodermitis 11,7 Prozent (für Mädchen höher als für Buben). Insgesamt hatten 17,9 Prozent der Kinder eine oder mehrere der drei untersuchten Erkrankungen. [35] Entwicklungsverzögerungen können – im Gegensatz zu einer Entwicklungsstörung – unter günstigen Bedingungen und bei entsprechender Förderung wieder aufgeholt werden. Im Rahmen eines Projekts zu Entwicklungsverzögerungen, das durch die Kinder- und Jugendgesundheitsstrategie zustande kam, wurden folgende Auffälligkeiten empirisch aufbereitet: Leistungsdefizite in den Bereichen Sprache und Sprechen, Motorik und schulische Fertigkeiten. Angesichts einer fehlenden einheitlichen, standardisierten Datenquelle für das gesamte Bundesgebiet waren nur Prävalenzschätzungen möglich, nach denen sieben bis elf Prozent der vier- bis fünfjährigen Kinder (mit deutscher Muttersprache) umschriebene Entwicklungsstörungen des Sprechens und der Sprache aufweisen, bei sechs bzw. 15 Prozent der Sechs- bis Zwölfjährigen (abhängig vom Schweregrad) umschriebene Entwicklungsstörungen schulischer Fertigkeiten festgestellt wurden sowie rund 25 Prozent der Vier- bis Fünfjährigen bzw. je 16 Prozent der Sechs- und Achtjährigen in Bezug auf ihre Grob- und Feinmotorik auffällig sind [36]. 21 22 Chronische Erkrankungen implizieren physische und/oder psychische und/oder soziale Funktionseinschränkungen, die über mehrere Monate hinweg eine Folgebelastung mit sich bringen. Nach dem Design der weltweiten ISAAC-Studie durchgeführte Befragung. 21 Determinanten der Kinder- und Jugendgesundheit Der Begriff der Behinderung ist kein ausschließlich medizinischer Begriff, sondern beschreibt generell eine Normabweichung [37], die durch gesundheitliche Einschränkungen sowie durch physische und soziale Barrieren entstehen kann [36]. Bezieht man sich auf die rechtlichen Rahmenbedingungen in Österreich, können zwei Unterstützungsleistungen genannt werden, die die Feststellung einer Behinderung voraussetzen: die erhöhte Familienbeihilfe23 und das Pflegegeld24. Im Jahr 2012 wurde etwa für 76.000 Menschen eine erhöhte Familienbeihilfe ausbezahlt, wobei im Falle einer dauerhaften Erwerbsunfähigkeit der Anspruch auf Familienbeihilfe ohne Alterslimit besteht (sofern die entsprechende Behinderung vor Vollendung des 21. Lebensjahres oder während einer Berufsausbildung vor Vollendung des 21. Lebensjahres eingetreten ist). Das entspricht 4,4 Prozent aller Familienbeihilfebezieher/innen. Pflegegeld wird gewährt, wenn eine Pflegebedürftigkeit vorliegt, die einen ständigen Betreuungs- und Pflegeaufwand von mehr als 60 Stunden monatlich erfordert und voraussichtlich zumindest sechs Monate andauern wird. In Österreich wurde im Jänner 2013 für 12.158 Kinder und Jugendliche (Personen unter 20 Jahren) Pflegegeld bezogen (Datenbank der österreichischen Sozialversicherungsträger). 23 24 Für Kinder und Jugendliche, die erheblich behindert oder erwerbsunfähig sind, wird eine erhöhte Familienbeihilfe ausbezahlt. Für den Nachweis dieser Behinderung ist eine amtsärztliche Untersuchung erforderlich. Voraussetzung für die Zuerkennung einer erhöhten Familienbeihilfe ist entweder ein Behinderungsgrad von mindestens 50 Prozent oder der Umstand, dass die Betroffenen dauerhaft außerstande sind, für ihren Unterhalt zu sorgen. Für pflegebedürftige Personen besteht in Österreich seit Inkrafttreten des Bundespflegegeldgesetzes und der entsprechenden Landesgesetze (Juli 1993) sowie seit der Vereinbarung zwischen Bund und Ländern über Fragen der Finanzierung (Jänner 1994) Rechtsanspruch auf den Bezug von Pflegegeld. Die Höhe des Pflegegeldbezugs ist abhängig vom Ausmaß der Pflegebedürftigkeit, wobei sieben Stufen der Pflegebedürftigkeit definiert sind (nach Pflegebedarfsstunden pro Monat). 22 Wege zur gesundheitlichen Chancengerechtigkeit 5 Wege zur gesundheitlichen Chancengerechtigkeit Um gesundheitliche Chancengerechtigkeit zu erhöhen, können und sollten in erster Linie die allgemeinen Lebensbedingungen verbessert werden. Verbesserungspotenzial besteht aber auch im Zugang zu Gesundheits- und Sozialleistungen, insbesondere für sozial Benachteiligte. In der Gesundheitsförderung steht die Verbesserung der Erreichbarkeit von sozial benachteiligten Bevölkerungsgruppen im Vordergrund [19]. Für die Verringerung der gesundheitlichen Ungleichheit gilt es also, vor allem auf Familien mit höheren Belastungen zu fokussieren und damit zu ermöglichen, dass alle Familien und Kinder gleiche soziale und gesundheitliche Chancen erhalten. Da sich Gesundheitschancen und Krankheitsrisiken in den frühen Lebensphasen manifestieren, sollten präventive und gesundheitsfördernde Maßnahmen möglichst früh ansetzen. Die Settings Familie, Kinderkrippe/-garten und Schule sind deshalb besonders wichtig; Programme, die hier implementiert werden, sollten als integraler Bestandteil von Interventionsstrategien gesehen werden [14]. 5.1 Kriterien guter Praxis zur Chancengerechtigkeit in der Gesundheitsförderung Im Auftrag der Bundesgesundheitsagentur erarbeitete die Gesundheit Österreich GmbH Empfehlungen, wie in der Gesundheitsförderung gesundheitlich benachteiligte Bevölkerungsgruppen gut erreicht werden können [38]. Wie in den Kapiteln 3 und 4 dargelegt, wird damit gleichzeitig das Augenmerk auf sozial Benachteiligte gelegt. Diese Empfehlungen sind eine Ergänzung und Vertiefung der Qualitätskriterien des Fonds Gesundes Österreich [39]. Sie wurden für die Settings Familie (Schwangere und jungen Eltern) und Kindergarten sowie für Gemeinschaftsverpflegung erarbeitet. Schwangerschaft, Geburt und erste Lebensphase eines Säuglings sind prägende Ereignisse im Leben aller (werdenden) Eltern. Es gibt eine Vielzahl von unterschiedlichen Angeboten für Kinder und Eltern, bezogen auf die Zeit von der Schwangerschaft bis zur frühen Kindheit. Doch im Setting Familie sind sozial Benachteiligte besonders schwer zu erreichen, sodass die Gesundheitförderung, will sie im Sinne der Chancengerechtigkeit agieren, besonders gefordert ist. Für die meisten Kleinkinder stellen Kinderkrippe und Kindergarten den ersten Kontakt zur „Außenwelt“ dar. Gesundheitsförderung in diesem Setting soll auf eine gesunde Entwicklung der Kinder und Förderung der Gesundheitskompetenz aller Akteure (Kinder, Eltern, Kindergartenpädagogen/innen, nicht-pädagogisches Personal) abzielen. Darüber hinaus sollten immer auch die Arbeitsbedingungen und Belastungsfaktoren der Angestellten beachtet werden, da diese in besonderem Maß auf die Gesundheit der Kinder Einfluss nehmen. Eine gesundheitsfördernde Gemeinschaftsverpflegung ist generell sehr wichtig, da sie – vor dem Hintergrund eines steigenden Bedarfs an ganztägiger Betreuung – einen bedeutenden Beitrag zur gesunden Ernährung leisten kann. Ihr kommt aber auch im Kontext der Chancengerechtigkeit eine besondere Rolle zu, da sozial benachteiligte Familien die Ernährung zu Hause häufig weniger gesundheitsförderlich gestalten können. Im Sinne der gesundheitlichen Chancengerechtigkeit soll Gemeinschaftsverpflegung insbesondere Kindern und Jugendlichen aus sozioökonomisch benachteiligten Familien Zugang zu ausgewogenen, gesunden Nahrungsmitteln ermöglichen. Das setzt voraus, dass alle Speisen für alle – ungeachtet finanzieller Mittel oder kultureller Aspekte – zugängig sind. Die Empfehlungen von Klein et al. beinhalten die Aspekte Setting, Empowerment, Zielgruppenorientierung, Partizipation und Nachhaltigkeit [40]. Die folgenden Ausführungen greifen Ergebnisse dieser Arbeit auf und stellen sie in Bezug zu Chancengerechtigkeit. 23 Wege zur gesundheitlichen Chancengerechtigkeit Ausgangspunkt bei der Planung einer Gesundheitsförderungsmaßnahme ist die Wahl des Settings, das unter dem Aspekt der Chancengerechtigkeit zu beurteilen ist. Beispielsweise können in öffentlichen Kindergärten und Schulen Kinder aus sozial benachteiligten Familien besser erreicht werden als in privaten, in Haupt- und Mittelschulen besser als in allgemeinbildenden höheren Schulen, in Bezirken oder Wohnvierteln mit einem hohen Anteil an sozial Benachteiligten besser als in solchen mit einem hohen Anteil an sozial besser Gestellten. Unter dem Aspekt der Zielgruppenorientierung ist zu überlegen, wer mit der jeweiligen Maßnahme erreicht werden soll bzw. welche Zielgruppen darüber hinaus einzubeziehen sind. Unter dem Aspekt der Chancengerechtigkeit ist immer zu überlegen, wie die sozial benachteiligten Gruppen erreicht werden können. Möglicherweise spielt etwa die Ausgestaltung der Speiseräume bei der Gemeinschaftsverpflegung oder die Auswahl oder Wiedererkennbarkeit der Speisen bei der Akzeptanz verschiedener ethnischer Gruppen eine große Rolle. Partizipation der Beteiligten verbessert den Erfolg von Gesundheitsförderungsmaßnahmen. Von der Zielgruppe formulierte Bedürfnisse sollen in die Planung und Umsetzung gesundheitsfördernder Aktivitäten einbezogen werden. Auch im Kindergarten gibt es die Möglichkeit, Kinder in die Gestaltung ihrer Lebensumwelt einzubeziehen. Partizipation ist deshalb in der Kinder- und Jugendgesundheitsstrategie mehrfach angesprochen und als Unterpunkt von Ziel 1 auch explizit gemacht. Soll Partizipation auch den Aspekt der Chancengerechtigkeit beinhalten, muss darauf geachtet werden, dass sozial oder gesundheitlich Benachteiligte sich verstärkt einbringen können. Gesundheitsförderungsmaßnahmen sollten den Aspekt des Empowerments beachten. Das heißt, dass im Setting Familie etwa die Ernährungskompetenzen von Schwangeren und jungen Eltern sowie von Multiplikatoren und Multiplikatorinnen verbessert werden sollten; im Kindergarten ist sowohl die Perspektive der Beschäftigten als auch die der Eltern und Kinder wichtig. Bei beiden gilt, dass – um Chancengerechtigkeit zu fördern – die Maßnahmen an der individuellen Lebenslage auszurichten und am Wissenstand der Zielgruppe anzuknüpfen haben, um ihre Handlungskompetenz langfristig zu stärken. Bei der Gemeinschaftsverpflegung sollten nicht nur die primäre Zielgruppen (Kinder und Pädagoginnen/Pädagogen), sondern auch die Beschäftigten aktiv und wertschätzend einbezogen werden (etwa in die Gestaltung des Speiseplans). Schließlich sind Gesundheitsförderungsmaßnahmen auch hinsichtlich ihrer Nachhaltigkeit zu prüfen. Das kann etwa durch gesetzliche Verankerung der gesundheitsfördernden Maßnahmen im öffentlichen Aufgabenbereich gewährleistet werden. Im Kindergarten gesetzte Maßnahmen sind besonders nachhaltig, wenn es gelingt, die gesundheitsfördernde Maßnahme in andere Lebenswelten der Kinder zu transferieren. 24 Wege zur gesundheitlichen Chancengerechtigkeit 5.2 Maßnahmen-Update der Kinder- und Jugendgesundheitsstrategie 5.2.1 Themenfeld 1: Gesellschaftlicher Rahmen Die Gesellschaft stellt den breiten Rahmen dar, in dem Kinder- und Jugendgesundheit eher gefördert und unterstützt oder eher belastet wird. Je mehr die spezifischen Bedürfnisse von Kindern und Jugendlichen allgemein berücksichtigt und ihre Rechte anerkannt sind und umgesetzt werden, desto kinder- und jugendfreundlicher ist eine Gesellschaft und desto eher ermöglicht sie ein gesundes Aufwachsen. Das Verständnis für die Vielfalt der Einflussfaktoren auf die Gesundheit von Kindern und Jugendlichen und damit für die intersektorale Verantwortung ist Voraussetzung für eine umfassende Kinder- und Jugendgesundheitspolitik. Diese nutzt in allen Politikfeldern zukunftsorientiert und nachhaltig den Gestaltungsrahmen im Sinne der Kinder und Jugendlichen – und fördert damit deren langfristige Gesundheit. Es gilt also, dieses Verständnis weiter zu fördern und in allen Politikbereichen das Bewusstsein für die gemeinsame Verantwortung für die Gesundheit von Kindern und Jugendlichen weiter zu stärken. 5.2.1.1 Ziel 1: Bewusstsein für spezielle Bedürfnisse von Kindern und Jugendlichen stärken Unter Ziel 1 wurden zahlreiche neue Maßnahmen gemeldet. Das erste Subziel, das Thema in relevanten Ausbildungen zu berücksichtigen, wird durch mehrere neu gemeldete Maßnahmen unterstützt. In Vorarlberg gibt es sehr konkrete Fortbildungsmaßnahmen für entsprechende Berufsgruppen, in Krems soll ein Unversitätslehrgang zu Kinderrechten angeboten werden, ein interdisziplinärer Lehrgang Kinder- und Jugendgesundheit wurde etabliert und das BMG hat eine Richtlinie zur zielgruppenspezifischen Weiterbildung erarbeitet. Kinder werden auch weiterhin als spezielle Zielgruppe in Stategien und Plänen berücksichtigt, wie etwa in der aktuellen Operationalisierung von RahmenGesundheitsziel 8 zu Bewegung. Außerdem hat das BMLFUW einen Leitfaden für eine kindergerechte Verkehrsplanung und -gestaltung herausgegeben. Auch die Partizipation von Kindern und Jugendlichen wird umgesetzt, etwa in den Wiener Jugendgesundheitskonferenzen oder durch eine entsprechende Verordnung in Vorarlberg. Maßnahmen Ziel 1 1.1 Thema in relevanten Ausbildungen verstärkt berücksichtigen bzw. explizit machen (Gesundheitsberufe, Psychologinnen/Psychologen, Pädagoginnen/Pädagogen, andere für Kindergesundheit relevante Berufsfelder), z. B. „Child Advocacy“ (= Rechte, Bedürfnisse der Kinder/Jugendlichen erkennen und dafür eintreten) 1.1.4 Kinderspezifische Fortbildungen für Gesundheits- und Sozialberufe: 1.1.7 Aufbaulehrgang Kinderschutz (Vorarlberg) Qualifizierung von Betreuerinnen/Betreuern der Spiel- und Kinderbetreuungsgruppen (Vorarlberg) Universitätslehrgang Kinderrechte: Weiterbildung für Berufsgruppen, die für und mit Kindern und Jugendlichen arbeiten (insbesondere Pädagoginnen/Pädagogen, im Bereich der Jugendgerichtsbarkeit und im Gesundheitswesen arbeitende Personen, Sozialarbeiter/innen und sämtliche Mitarbeiter/innen in Formen der alternativen Betreuung); der Lehrgang bietet eine wissenschaftlich fundierte und praxisorientierte Weiterbildung im Bereich der Kinderrechte. 25 Status 2011 Status 2014 empfohlen in Umsetzung laufend/ in Umsetzung geplant Wege zur gesundheitlichen Chancengerechtigkeit 1.1.8 Interdisziplinärer Lehrgang Kinder- und Jugendgesundheit für Gesundheits-, Bildungs- und psychosoziale Berufe umgesetzt 1.1.9 „Erarbeitung der „Richtlinie für die psychotherapeutische Arbeit mit Säuglingen, Kindern und Jugendlichen“: umgesetzt Empfehlung einer zielgruppenspezifischen Weiterbildung im Bereich der Kinder- und Jugendlichen-Psychotherapie 1.1.10 1.2 Neuorganisation der Kinder- und Jugendlichenpflege im Rahmen der Novellierung des Gesundheits- und Krankenpflegegesetzes (GuKG) Berücksichtigung von Kindern und Jugendlichen als relevante Zielgruppe bei Strategien, Plänen etc. (z. B. Gesundheitsziele, nationale Aktionspläne, Raumordnungspläne, Siedlungsplanung und Verkehrsplanung), denn die Auseinandersetzung bewirkt eine bessere Berücksichtigung der Bedürfnisse in Umsetzung teilweise umgesetzt in Umsetzung 1.2.11 Erstellung der Publikation „Kinderfreundliche Mobilität“: ein Leitfaden für eine kindergerechte Verkehrsplanung und -gestaltung umgesetzt 1.2.12 Berücksichtigung von Kindern und Jugendlichen als eigene Zielgruppe bei der Operationalisierung des R-GZ 8 (Bewegung) 1.3 Förderung von Partizipation: Kinder und Jugendliche sollen Gelegenheit haben, an Entscheidungen teilzuhaben und sie mitzugestalten (z. B. in der Verkehrs- und Raumplanung); dazu ist es notwendig, dass man ihnen auch ausreichend Wissen über die Wirkungszusammenhänge vermittelt; siehe dazu auch Ziel 5. in Umsetzung 1.3.8 Jugendgesundheitskonferenzen: Partizipative Konzeption von JugendGesundheitskonferenzen als mehrmonatiger Prozess der Beteiligung von Jugendlichen mit Abschlussveranstaltung in Kooperation mit der Kommunalpolitik (Wien) in Umsetzung 1.3.9 Beteiligung und Empowerment von Kindern und Jugendlichen sind als zentrale Grundsätze im neuen Kinder- und Jugendhilfegesetz verankert, s. Landesgesetzblatt (§3) sowie Kernleistungsverordnungen (§3). (Vorarlberg) laufend Pilotprojekte vorhanden in Umsetzung Sonstige Maßnahmen zu Ziel 1 Normierung der Elternberatung vor einvernehmlicher Scheidung nach § 95 Abs 1a AußStrG, Erarbeitung von Qualitätsstandards samt Empfehlungen zur operativen Durchführung von Elternberatung. umgesetzt Gesetzliche Verpflichtung zur Wahrung von Rechten, Bedürfnissen, Nöten und Wünschen der von der Scheidung betroffenen Kinder zur erweiterten und differenzierten Unterstützung der Kinder. 5.2.1.2 Ziel 2: Bewusstsein für die politikübergreifende Verantwortung für Gesundheit („Health in All Policies“) stärken Unter Ziel 2 und dem Subziel „Bewusstseinsbildung für „Health in All Policies“ bei Vertreterinnen und Vertretern aller Politikbereiche vorantreiben“ konnten drei neue Maßnahmen genannt werden: Im Rahmen des Projekts Frühe Hilfen wurde ein intersektorales Gremium gebildet, die Wiener Gesundheitsziele, die auch Kinder und Jugendliche im Fokus haben, wurden/werden intersektoral erarbeitet und in der Vorarlberger Suchtprävention wurden die Kooperationsstandards zwischen Drogenhilfe und Kinder- und Jugendhilfe aktualisiert. 26 Wege zur gesundheitlichen Chancengerechtigkeit Maßnahmen Ziel 2 2.1 Bewusstseinsbildung für „Health in All Policies“ bei Vertreterinnen und Vertretern aller Politikbereiche vorantreiben 2.1.12 Vernetzung in der Suchtprävention: Status 2011 Status 2014 in Umsetzung in Umsetzung Aktualisierung eines bestehenden Kooperationsstandards zwischen Drogenhilfe und Kinder- und Jugendhilfe. Ggf. Ausweitung der Kooperation auf den Bereich Suchthilfe (legale Drogen) (Vorarlberg) 2.1.13 Einrichtung eines sektorenübergreifenden Gremiums „Frühe Hilfen“ seitens der Abteilungen 6, 8, 11, Gesundheitsfonds (Steiermark, siehe Maßnahme 4.1.8) 2.1.14 Entwicklung der Wiener Gesundheitsziele 2025: Partizipative Entwicklung der Wiener Gesundheitsziele 2025 zur lokalen Umsetzung der Rahmengesundheitsziele Österreich. Kinder- und Jugendgesundheit im Sinne von Health in all Policies ist ein wichtiges Ziel. (Wien) geplant geplant in Umsetzung 5.2.2 Themenfeld 2: Gesunder Start ins Leben Wichtige Grundlagen für lebenslange Gesundheit werden bereits in frühester Kindheit gelegt. Maßnahmen, die dazu beitragen, dass möglichst viele Kinder möglichst gesund zur Welt kommen und in ihren ersten Lebensjahren optimal begleitet, betreut, unterstützt und gefördert werden, haben daher aus gesundheitspolitischer Sicht einen zentralen Stellenwert. Solche Maßnahmen sind Investitionen in die Zukunft – in die Zukunft jedes einzelnen Kindes, dessen Entwicklungschancen verbessert werden und das damit lebenslang an Gesundheit und Lebensqualität gewinnen kann, und in die Zukunft der Gesellschaft, die durch eine gesündere Bevölkerung und ein größeres Allgemeinwohl sowie letztlich geringere Behandlungskosten profitiert. 5.2.2.1 Ziel 3: Bei Schwangerschaft und Geburt die Basis für einen guten Start legen Zu Ziel 3, bei dem es im Wesentlichen um die Verringerung der Frühgeborenenrate und der Kaiserschnittrate geht, wurde für das Jahr 2014 eine weitere Maßnahme aus Wien genannt. Hier setzt man auf niederschwellige, leicht verständliche Aufklärung zu Geburtsmethoden. Status 2011 Maßnahmen Ziel 3 Status 2014 Sonstige Maßnahmen zu Ziel 3 Informationsbroschüre zu Geburtsmethoden: Informationsbroschüre in leichter Sprache für schwangere Frauen über verschiedene Geburtsmethoden und deren kurz- und langfristige Folgen (Wien) 27 in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit 5.2.2.2 Ziel 4: In der frühen Kindheit das Fundament für langfristige Gesundheit legen Das zentrale Vorhaben unter Ziel 4, Frühe Hilfen in Österreich zu etablieren, schreitet voran. Auf Basis der 2014 abgeschlossenen Grundlagenarbeit liegt die konzeptionelle Grundlage für die weitere Umsetzung vor. Die 2013 gestarteten Modellprojekte in mehreren Bundesländern werden nach Projektende im Jahr 2015 weiter finanziert werden. Im Rahmen der Vorsorgemittel 2015/16 erfolgt der Auf- und Ausbau von regionalen Frühe-Hilfen-Netzwerken in allen Bundesländern. Auf Initiative des BMG wurde an der GÖG ein Nationales Zentrum Frühe Hilfen eingerichtet, das die regionale Umsetzung begleitet. In der Steiermark ist ebenfalls eine Koordinationsstelle vorgesehen. Von Vorarlberg wurden die Babywillkommensbesuche als Pilotprojekt gemeldet, die vom Netzwerk Familie angeboten werden. Darüber hinaus wurden weitere Unterstützungsangebote am Lebensbeginn aus Oberösterreich und Wien gemeldet, wobei in Wien der Fokus auf Mütter/Eltern mit psychischen Problemen und/oder einer Suchtproblematik gelegt wird. Zur Erfassung der Durchimpfungsraten plant das BMG eine Studie gemeinsam mit der AGES. Alle im Kinderimpfkonzept enthaltenen Erkrankungen sind weiterhin gratis für die Familien, es wurde zuletzt 2014 um die HPV-Impfung erweitert. Die Masernkampagne 2014 war auf die Zielgruppe der Kinder ausgerichtet. Hier gibt es nach wie vor große Impflücken. Bestreben ist, vor allem bei Kindern im Vorschulalter höhere MMR-Durchimpfungsraten zu erreichen. Status 2011 Maßnahmen Ziel 4 Status 2014 Frühe Hilfen 4.1 Entwicklung von Handlungsperspektiven für „Frühe Hilfen“ 4.1.2 Netzwerk Familie: Babywillkommensbesuche: Pilotprojekt in zwei Gemeinden, bei dem jede Familie mit Neugeborenem zumindest einmal zu Hause besucht werden soll (Vorarlberg) Pilotprojekte vorhanden in Umsetzung in Umsetzung 4.1.6 Einrichtung eines Nationalen Zentrums Frühe Hilfen zur Begleitung der Umsetzung von Frühen Hilfen in Österreich umgesetzt 4.1.7 Auf- und Ausbau von regionalen Frühe-Hilfen-Netzwerken in allen Bundesländern in Umsetzung 4.1.8 Einrichtung einer Koordinationsstelle „Frühe Hilfen“ (Steiermark) geplant Sonstige Maßnahmen zu Ziel 4 – Frühe Kindheit Unterstützungsangebote und Modellprojekte am Lebensbeginn: Familienbegleitung: Betreuung und Begleitung von Familien mit einem erhöhten Unterstützungsbedarf (der sich aus dem Zusammentreffen mehrerer Problemlagen ergibt) in schwierigen Situationen. Die Familienbegleitung findet im Wohnumfeld der Familie statt und wird von Frühförderinnen/-förderern angeboten (OÖ) OÖGKK Programm „…von Anfang an!“: Im Rahmen des Programms erhalten (werdende) Eltern Informationen rund um die Themen, Ernährung in der Schwangerschaft, Beikost-Einführung, Raucherentwöhnung, Impfen, Zahngesundheit und psychosoziale Gesundheit. Das Programm wurde 2014 erweitert um das Angebot eines Workshops „Starke Partnerschaft von Anfang an!“ (als Pilotprojekt), der werdenden Eltern helfen soll, den Übergang vom Paar zur Familie gut zu bewältigen (OÖ) FEM-Elternambulanz im Wilhelminenspital: Psychologisch/psychotherapeutische Spezialambulanz für Schwangere und Mütter/Eltern in 28 laufend laufend umgesetzt Wege zur gesundheitlichen Chancengerechtigkeit psychischen Krisen in Anbindung an die geburtshilflichen ambulanten Angebote des Wilhelminenspitals mit folgenden Aufgaben (u. a.): - diagnostische Abklärung, Krisenintervention, Beratungsangebot bzw. nötigenfalls Weitervermittlung („Drehscheibenfunktion“) an eine längerfristige Betreuungsform - Familiensprechstunde: Informationsmöglichkeit für Frauen und Eltern rund um das Familienleben - Elternkurs „Fit für den Kinderschuh“: Information zu und Austausch über wichtige Kernthemen der Kindererziehung (Wien) Mutter-Kind-Gruppe für substituierte Mütter mit Kindern bis zum ersten Lebensjahr (Wien) Aufnahme von psychisch kranken Müttern mit Suchtproblematik gemeinsam mit ihren Kindern auf einer psychiatrischen Abteilung zur Stabilisierung und Unterstützung der Mutter-Kind-Interaktion (Wien) in Umsetzung in Umsetzung Impfungen 4.3 Anpassung und Erweiterung des Kinderimpfkonzepts unter Berücksichtigung der medizinischen Evidenz 4.3.2 Aufnahme der HPV-Impfung für Mädchen und Buben in das kostenfreie Impfkonzept in der 4. Schulklasse (10. Lebensjahr) in Umsetzung in Umsetzung umgesetzt Sonstige Maßnahmen zu Ziel 4 Studie zur Erfassung der Durchimpfungsraten geplant 5.2.3 Themenfeld 3: Gesunde Entwicklung Lebenskompetenzen sind die persönlichen, sozialen, kognitiven und psychischen Fertigkeiten, die es Menschen ermöglichen, ihr Leben zu steuern und auszurichten und ihre Fähigkeit zu entwickeln, mit den Veränderungen in ihrer Umwelt zu leben und selbst Veränderungen zu bewirken. Dazu gehören Fertigkeiten wie Selbstwahrnehmung und Einfühlungsvermögen, Umgang mit Stress und negativen Emotionen, Kommunikation, kreatives Denken sowie Entscheidungs- und Beziehungsfähigkeit. Lebenskompetenz-Förderung zielt mit allen Facetten auf eine positive Einstellung zur eigenen Persönlichkeit und Gesundheit ab. Sie beginnt idealerweise in der Familie durch die primären Bezugspersonen, die die Kinder durch ihr Leben begleiten, sie fördern und schützen, damit sie sich zu eigenverantwortlichen Persönlichkeiten innerhalb der Gemeinschaft entwickeln können. Der Einfluss der Familienerziehung auf das spätere Gesundheitsverhalten von Kindern und Jugendlichen spielt vom frühesten Säuglingsalter an eine wesentliche Rolle. 5.2.3.1 Ziel 5: Lebenskompetenz von Kindern und Jugendlichen stärken Ziel 5 widmet sich der Lebenskompetenz von Kindern und Jugendlichen, indem in der Kinder- und Jugendgesundheitsstrategie drei Aspekte konkret angesprochen werden: Sichere Freiräume schaffen, die Erziehungskompetenz der Eltern stärken und die Gesundheitsförderungsfunktion der außerschulischen Jugendarbeit unterstützen. Zu allen drei Subzielen gibt es zahlreiche Projekte und Initiativen aus den Bundesländern. Darüber hinaus gibt es eine Reihe von Maßnahmen, die direkt die Lebenskompetenzen der Kinder und Jugendlichen ansprechen, sei es auf allgemeiner Basis oder zu konkreten Themen wie Leseförderung, Sexualerziehung, Tabakprävention oder Unfallprävention. 29 Wege zur gesundheitlichen Chancengerechtigkeit Maßnahmen Ziel 5 Status 2011 Status 2014 Pilotprojekte vorhanden in Umsetzung Sichere Freiräume für Kinder und Jugendliche erhalten bzw. schaffen 5.2 Erweiterung des Angebots an Frei- und Spielräumen 5.2.4 Förderung der Freizeitaktivitäten von 0- bis 12-jährigen Kindern in der „Spielothek“ sowie von Jugendlichen im Alter von 12 bis 18 Jahren im „Aktionsraum“ (Wien) laufend 5.2.5 „Gesunde Parks“: Gesundheitsförderliche Aktivitäten im Rahmen der Wiener Parkbetreuung (Wien) laufend Erziehungskompetenzen der Eltern stärken 5.3 Förderung qualitätsvoller Elternbildung 5.3.1 Elternkompetenz allgemein stärken: 5.3.5 Zur Stärkung der Erziehungskompetenz bekommen Eltern bereits vor der Geburt sowie zum 3., 6. und 10. Geburtstag eines Kindes Gutscheine übermittelt, die bei Elternbildungsangeboten eingelöst werden können (Elternbildungsgutschein) (OÖ) Förderung von Elternbildungsangeboten (auch Gesundheitsthemen), Entwicklung von Pilotmodellen niederschwelliger Elternbildung, Pilotmodelle: „Gemeinden als Akteure für Elternbildung“ (Vorarlberg) laufend in Umsetzung Elternkompetenz zu Sucht stärken: 5.3.6 laufend Elternvorträge zum Thema Nichtrauchen an Salzburger Schulen („Durchatmen“) (Salzburg) in Umsetzung Elternkompetenz um Umgang mit Sexualerziehung stärken: Vermittlung von Wissen über Sexualität im Jugendalter und positive Zugänge für Sexualerziehung im Rahmen von Abendveranstaltungen an Schulen (Elternabende, begleitend zu sexualpädagogischen Workshops für Schüler/innen) (NÖ) laufend Gesundheitsförderungsfunktion der außerschulischen Jugendarbeit stärken und unterstützen 5.4 Aus-/Fort-/Weiterbildung für Jugendbetreuer/innen mit Fokus auf Gesundheitsförderung, Bewegung, Stärkung der Lebenskompetenz, psychische Gesundheit und Gewaltprävention 5.4.8 Lehrgang Chancengleichheit und Antidiskriminierung (gemeinsam mit Salzburg, Tirol und Südtirol) für die primäre Zielgruppe der Mitarbeitenden der offenen oder verbandlichen Jugendarbeit (Salzburg, Tirol, Vorarlberg) 5.5.2 (Offene) Jugendarbeit: in Umsetzung geplant Offene (außerschulische) Wiener Kinder- und Jugendarbeit: Einsatz des pädagogischen Handlungsmodells „RISFLECTING©Ansatz“ zur Entwicklung von Rausch- und Risikokompetenz von Kindern und Jugendlichen (Wien) laufend Workshopreihe zu Gewalt- und Mobbingprävention der Offenen Jugendarbeit Dornbirn (Kooperationen mit Schulen der Stadt Dornbirn) (Vorarlberg) geplant Projekt zur Gesundheitskompetenz im Setting der professionellen außerschulischen Jugendarbeit laufend Niederschwellige und anonyme Vor-Ort-Beratung auf jährlich ca. 50 Events zu Themen wie z. B. Drogen, Sexualität, Gewalt, Rassismus usw. („taktischklug Eventbegleitung“) und kostenlose „give aways“ wie Informationsmaterial, Kondome, Wasser, Obst usw. (Vorarlberg) laufend 30 Wege zur gesundheitlichen Chancengerechtigkeit Breit angelegtes Projekt zu Chancengerechtigkeit und Gesundheit: Themen sind Ernährung (mobiler, rollender Suppentopf, Anlegen eines Gartens, Anbau von eigenem Gemüse), zahlreiche Bewegungsangebote, Schaffung eines öffentlichen Freiraums, Workshops zu Themen wie individuelles Wohlbefinden, Auseinandersetzung mit der individuellen Lebenszufriedenheit und Lebensperspektiven sowie sexueller Aufklärung oder Gewaltpräventionsworkshops. (Vorarlberg) in Umsetzung Sonstige Maßnahmen zu Ziel 5 Lebenskompetenzen von Kindern und Jugendlichen allgemein stärken: Informelles Lernen unter Peers: „WIK:I - Was ich kann durch informelles Lernen“ ermöglicht jungen Menschen, ihre informell erworbenen Kompetenzen zu erfassen und darzustellen. „Eure Projekte“: Junge Menschen, die ein Projekt durchführen wollen, können einfach und unbürokratisch um eine finanzielle Unterstützung von bis zu 500 € ansuchen. Neben dieser Anschubfinanzierung gibt es für die Jugendlichen auch eine individuelle Projektberatung mit den Mitarbeiterinnen und Mitarbeitern der Jugendinfos der Bundesländer. „Fit4Life-Gesunde Schule“: In landwirtschaftlichen (Fach- und Berufs-)Schulen (zumeist Internate mit angeschlossenem Betrieb) werden Gesundheitsförderung, Prävention, Arbeitssicherheit und Ergonomie mit der Einbeziehung der Betreuungspersonen in die gesamte Lebenswelt der Schule berücksichtigt. Gesundheitskabarett für Schüler/innen (13 bis 18 Jahre) an Salzburger Schulen zur Vermittlung von Gesundheitsthemen (Salzburg) Freiwillige Trainings in interessierten Volksschulklassen für ein positives Selbstbild während der Unterrichtszeiten mittels Bewegungsspielen, Geschichten und Gespräche („Winning Kids“) (Tirol) Energiesparprojekt 50/50 an steirischen Schulen sowie Projekt zur Sensibilisierung von Schüler- und Lehrerschaft für die Themen globaler Klimawandel, erneuerbare Energien und nachhaltige Energiewirtschaft im Rahmen der Energiestrategie Steiermark 2025 (Steiermark) in Umsetzung in Umsetzung in Umsetzung in Umsetzung in Umsetzung in Umsetzung Leseförderung: Initiative zur frühen Sprach- und Leseförderung („Kinder lieben Lesen“): Neu ist ein drittes Buchpaket für alle 3-Jährigen; mehrsprachiges Informationsmaterial für Eltern mit nichtdeutscher Muttersprache (Vorarlberg) in Umsetzung Sexualerziehung: Sexualpädagogische Workshops für Jugendliche ab 13 Jahren (ab Sommersemester 2015 zusätzlich auch für Kinder ab 8 Jahren) in Schulen sowie außerschulischen Kinder- und Jugendeinrichtungen; begleitet durch ein Fortbildungsangebot für Pädagoginnen und Pädagogen (NÖ) laufend in Umsetzung Aufklärung und Fortbildung für Frauen und Mädchen im Rahmen von sexualpädagogischen Workshops für Jugendliche sowie Distribution und Bewerbung des im Internet abrufbaren Aufklärungsfilms „Sex, we can?!“ (Wien) laufend Sexualpädagogische Workshops in Schulen in sozial benachteiligten Bezirken (Wien) laufend Sexualpädagogische Workshops für Mädchen und Burschen („Mit Sicherheit verliebt“): 3-stündige geschlechts- und kultursensible Jugendworkshops für Schulklassen und Jugendgruppen und dazugehörige Multiplikatorinnenworkshops (Wien) Initiativen zur Tabakprävention: Das Rauchfrei-Telefon bietet kostenlose Beratung und Begleitung rund um das Thema Rauchen, für Jugendliche gibt es ein spezielles 31 laufend Wege zur gesundheitlichen Chancengerechtigkeit Informations- und Beratungsangebot („Jung & Rauchfrei“) Interaktive Online-Kampagne für Jugendliche, um Angebote der Rauchentwöhnung bekannt zu machen („Dein Tipp für Julia“) laufend Initiativen zur Unfallprävention in einzelnen Bundesländern: in Umsetzung Kostenloses Verkehrssicherheitsprogramm für Vorschulkinder in Kindergärten („Das kleine Straßen 1x1“) 5.2.3.2 Ziel 6: Bildung als zentralen Einflussfaktor auf Gesundheit positiv nutzen Zur Unterstützung von Ziel 6 – Bildung als zentralen Einflussfaktor auf Gesundheit positiv nutzen – gibt es auf Länderebene mehrere Initiativen, die im Zuge des Updates 2014 gemeldet wurden. Durch Information, Beratung und Begleitung, Workshops und Ähnliches sollen Schulen die Gesundheit mehr fördern als bisher. Beim oberösterreichischen Schulgesundheitsmodell geht es auch um eine bessere Gesundheitsdatenerfassung und die Einbindung der Schulärzte. Maßnahmen Ziel 6 6.2 Gesundheitsfördernde Ausrichtung der Schule 6.2.1 Weiterentwicklung des Schulgesundheitswesens: 6.2.7 Status 2014 in Umsetzung in Umsetzung in Umsetzung Gesunde Schule: 6.2.8 OÖ Schulgesundheitsmodell: Anonymisierte elektronische Erfassung der Gesundheitsdaten, kontinuierliche Betreuung der Kinder, Abhalten von Sprechstunden und aktive Mitarbeit von Schulärzten an gesundheitsfördernden Projekten (OÖ) Status 2011 – Elternabende zu den Themen Bewegung, Ernährung und Psychosoziale Gesundheit im Rahmen des Programms „Gesunde Volksschule“ und „Beweg Dich: Bewegte Kinder können etwas bewegen“ – Betreuung von 3-4 berufsbildenden mittleren und höheren Schulen bei der Entwicklung zur Gesunden Schule – Lebensfreundliche Schulraumgestaltung in Volksschulen (Schulraumbegehung, Lehrer/innenfortbildung, Schülerworkshops, Bewegungsmaterial) (NÖ) in Umsetzung Gesunde BMHS: Nachhaltige Verankerung von Gesundheitsförderung in berufsbildenden mittleren und höheren Schulen durch mehrjährige fachliche Begleitung. Maßnahmen sind u. a.: Gesundheitsbefragung für Schüler/innen, Lehrer/innen und nicht-unterrichtendes Personal, eine Gesundheitskonferenz, ein Zieleworkshop, Vernetzungstreffen, finanzielle Unterstützung, Reflexionsworkshops sowie eine laufende Beratung und Betreuung. (Steiermark, NÖ) in Umsetzung Sonstige Maßnahmen zu Ziel 6 Berufsinformation für Burschen ab dem 12. Lebensjahr bzw. der 7. Schulstufe am BOYS‘ DAY; Informationen zu Berufen, in denen Männer derzeit unterrepräsentiert sind 32 laufend Wege zur gesundheitlichen Chancengerechtigkeit 5.2.3.3 Ziel 7: Bewegung von Kindern und Jugendlichen ermöglichen und fördern Drei Subziele umfasst das Ziel 7 der Kinder- und Jugendgesundheitsstrategie zu Bewegung: die Alltagsbewegung fördern, die Bewegungsmöglichkeiten in Kindergarten und Schule verbessern und – in der Freizeit – den nicht leistungsorientierten Sport für alle Kinder und Jugendlichen forcieren. Neue Initiativen des Lebensministeriums (Ausbildungscurriculum für Radfahrlehrer/innen, FahrradMotivationskampagnen für den Schulweg) zielen auf die Alltagsbewegung von Kindern und Jugendlichen. Auch im Rahmen der Operationalisierung von Rahmen-Gesundheitsziel 8 geht es um Alltagsbewegung (vgl. Maßnahme 1.2.12). Mehrere Programme/Projekte finden in den Settings Kindergarten und Schule statt. Es geht dabei sowohl um die bewegungsfördernde Ausrichtung als auch um konkrete Bewegungsprogramme. Außerdem werden in den Bundesländern auch außerschulisch bewegungsmotivationsfördernde Initiativen gesetzt. Maßnahmen Ziel 7 Status 2011 Status 2014 laufend laufend Alltagsbewegung fördern 7.2 Erhöhung der Sicherheit auf Schulwegen, die „in Bewegung“ (zu Fuß, mit dem Fahrrad, Roller etc.) zurückgelegt werden 7.2.1 Ausbildungscurriculum und Zertifizierungssytem für klimaaktiv mobil Radfahrlehrer/innen: Aus- und Weiterbildungsinitiative des „klimaaktiv mobil“-Programms des BMLFUW zu Kursleiterinnen und -leitern von Radfahrkursen für das Radfahren im Alltag mit dem Ziel, den Lehrgang als Weiterbildungsangebot für Pädagoginnen/Pädagogen zu etablieren in Umsetzung 7.3 Verbessern der Radinfrastruktur, wie z. B. des Radwegnetzes und der Fahrrad-Abstellmöglichkeiten im Sinne des österreichischen Masterplans Radfahren laufend 7.3.1 Projekt PASTA („Physical Activity through Sustainable Transport Approaches“) zur Integration von "Aktiver Mobilität" (insb. zu Fuß gehen und mit dem Fahrrad fahren) in den Alltag, Evaluierung der Auswirkungen auf die Gesundheit und Erarbeitung von Empfehlungen zu deren Förderung (unter anderem auf Basis von Best-practice-Beispielen) 7.4 Forcieren der bewegungsförderlichen Alltagsmobilität von Jugendlichen 7.4.2 Untersuchung des Mobilitätsverhaltens und der Mobilitätseinstellungen von Jugendlichen sowie der Frage, inwiefern Verhalten und Einstellungen durch Information hin zu einer gesundheitsfördernden und umweltverträglichen Mobilität gelenkt werden können („UNTERWEGS – Jugend unterwegs in Wissenschaft und Alltag“). 7.5 Bereitstellen von bewegungsförderlichen Alternativen zum motorisierten Individualverkehr bei Schulwegen, die kürzer als rund zwei Kilometer sind (z. B. Pedi-Bus) 7.5.3 Forcierung von Fahrrad-Movitationskampagnen für den Schulweg wie Bikeline und Velo-Bus 33 in Umsetzung laufend laufend umgesetzt Pilotprojekte vorhanden in Umsetzung in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit Bewegungsmöglichkeiten in Kindergarten und Schule fördern 7.8 Bewegungsförderliche Ausrichtung von Kindergärten und Schulen 7.8.1 Programme und Projekte zur bewegungsförderlichen Ausrichtung von Kindergärten und Schulen in div. Bundesländern: Pilotprojekte vorhanden Ausbildung von interessierten Lehrkräften und Schülern zu Bewegungscoaches in landwirtschaftlichen (Fach- und Berufs-)Schulen und Schulraumberatung zur Förderung von Bewegungsmöglichkeiten („Fit4Life-Train your brain“) 7.8.3 Schüler/innen werden durch das Prinzip der bewegten Didaktik verstärkt in die Bedeutung von Bewegung für Gesundheitsförderung und Prävention eingebunden. 7.9 Spezifische Bewegungsangebote in Kindergärten und Schulen 7.9.1 Bewegungsprogramme in Kindergärten und Schulen in Umsetzung in Umsetzung in Umsetzung Pilotprojekte vorhanden in Umsetzung Projekt zur Ernährungs-, Bewegungs- und Entspannungserziehung im Kindergarten. Zielgruppen sind die Kindergartenpädagoginnen/pädagogen, Kinder und Eltern („Tigerkids“) (Salzburg) umgesetzt Generationen bewegen - psychomotorische Gesundheit für Jung und Alt nach Prinzipien der Motopädagogik; Kinder und Seniorinnen und Senioren „bewegen“ sich gemeinsam im Rahmen intergenerativer Projekte (Wien) in Umsetzung Besonders bedürftige Schüler/innen erhalten eine finanzielle Unterstützung, damit sie an einer Winter- oder Sommersportwoche ihrer Klasse teilnehmen können. (Wien) laufend Sonstige Maßnahmen zu Ziel 7 Sport- und Bewegungsfeste mit örtlichen Vereinen, um den Spaß bei körperlicher Betätigung zu vermitteln und Interesse an unterschiedlichen Sportarten zu wecken („Jump“) (OÖ) laufend Betreuung von übergewichtigen Kindern und Jugendlichen in Gesundheitszentren der WGKK („Enorm in Form“) (Wien) in Umsetzung Bewegungsnachmittage an öffentlichen Plätzen / in Parks in Klagenfurt vor allem für Kinder und Jugendliche im Alter von 10-18 Jahren (Kärnten) geplant Verschiedene Sportangebote am Samstagabend (während der Schulzeit) für junge Menschen zwischen 12-17 Jahren (Saturday Sports and Fun) (Steiermark) laufend 5.2.3.4 Ziel 8: Gesunde Ernährung von Kindern und Jugendlichen fördern Im Zuge des Updates 2014 wurden auch zu Ziel 8 – Gesunde Ernährung – viele Projekte genannt. Das BMG hat in Zusammenarbeit mit der Nationalen Ernährungskommission Stillempfehlungen und Ernährungsempfehlungen für 1- bis 3-Jährige erarbeitet. An der Initiative „Richtig essen von Anfang an“ (REVAN) beteiligen sich alle Bundesländer, für Salzburg wurde diese Maßnahme in der Tabelle zu Ziel 8 ergänzt, es werden Ernährungsworkshops und eine Analyse der Ernährung von 4- bis 10Jährigen durchgeführt. Ein weiteres Projekt zur „Initiative Schulbuffet“, einer Maßnahme im Rahmen des Nationalen Aktionsplans Ernährung (NAP.e), wurde genannt. Analog zu den Leitlinien für Schulverpflegung werden derzeit nationaler Mindeststandards für die Gemeinschaftsverpflegung im Kindergarten herausgegeben bzw. werden diesbezügliche Richtlinien auf Länderebene vereinheitlicht. 34 Wege zur gesundheitlichen Chancengerechtigkeit Sonstige Maßnahmen zur Verbesserung der Ernährung von Kindern und Jugendlichen betreffen spezifische Maßnahmen bei Essstörungen oder Übergewicht. Außerdem beteiligt sich Österreich an der EU Joint Action Nutrition. Maßnahmen Ziel 8 Status 2011 Status 2014 in Umsetzung in Umsetzung 8.1 Möglichst breite Umsetzung der im NAP.e (Nationaler Aktionsplan Ernährung) für die Zielgruppe Kinder und Jugendliche empfohlenen Maßnahmen 8.1.1 Erarbeitung neuer Nationaler Stillempfehlungen umgesetzt 8.1.2 Erarbeitung von Ernährungsempfehlungen für 1- bis 3-Jährige umgesetzt 8.2 Umsetzung der im Maßnahmenpaket Richtig Essen von Anfang an (REVAN) empfohlenen Maßnahmen – insbesondere Aktivitäten zur Förderung gesunder Ernährung in der frühen Kindheit (inkl. Stillen) 8.2.7 Richtig Essen von Anfang an (REVAN): in Umsetzung in Umsetzung Umsetzung im Rahmen der Vorsorgestrategie mit den Schwerpunkten: Ernährung in der Schwangerschaft, Workshops mit Frauen und Kindern von 1 bis 3 Jahren, in der Stillzeit und im Beikost-Alter (Salzburg) 8.2.8 Ernährungsworkshops für Schwangere und Familien mit Kleinkindern im Rahmen von REVAN 8.2.9 Ist-Analyse zur Ernährung von 4- bis 10-Jährigen und Darstellung von Modellen guter Praxis zur Verbesserung der Ernährung dieser Zielgruppe 8.4 Ernährung bei Kindern als Schwerpunktthema der österreichweiten Vorsorgestrategie: In den Jahren 2011 bis 2013 wird von Bund, Ländern und Sozialversicherungsträgern aus Mitteln der Bundesgesundheitsagentur eine Reihe von Maßnahmen zur Förderung gesunder Ernährung bei Kindern gesetzt. in Umsetzung in Umsetzung geplant in Umsetzung in Umsetzung Schwerpunkte: 8.4.2 Initiative „Unser Schulbuffet“: Betreuung und Beratung für alle Buffetbetreiber/innen, die ihr Warenangebot entsprechend der „Leitlinie Schulbuffet“ des Bundesministeriums für Gesundheit optimieren und ein gesundheitsförderliches Angebot zur Verfügung stellen wollen (Maßnahme im Rahmen des Nationalen Aktionsplans Ernährung, NAP.e) 8.4.3 Ernährungsberatung in der Schwangerschaft und nach der Geburt Gemeinschaftsverpflegung in Kindergärten und Schulen Ausbau der Baby-friendly Hospital Initiative (siehe oben) Projekt zur effektiven Kennzeichnung von Speisen und Getränken im Schulbuffet nach ihrem Gesundheitswert: Verschiedene Darstellungsformen werden getestet und hinsichtlich ihrer Wirkung auf die Kinder und Jugendlichen (Können Ess- und Trinkgewohnheiten postitiv beeinflusst werden?) untersucht („Die gute Wahl“), aufbauend auf die Initiative „Unser Schulbuffet“. Ziel ist eine positive Veränderung der Ess- und Trinkgewohnheiten von Kindern und Jugendlichen durch Stärkung der Gesundheitskompetenz. in Umsetzung in Umsetzung Weitere Programme/Projekte zur Verbesserung der Gemeinschaftsverpflegung in Kindergärten und Schulen: Erarbeitung nationaler Mindeststandards bzw. Vereinheitlichung von Richtlinien auf Länderebene für die Gemeinschaftsverpflegung im Kindergarten (analog zu den Leitlinien für Schulverpflegung) Projekt Gesund im Wiener Kindergarten: Angebote zum Themenschwerpunkt Ernährung, EBS-Maßnahme zur Implementierung der Qualitätsstandards für die Gestaltung und Bereitstellung von Mahlzeiten (Wien) 35 in Umsetzung in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit 8.4.4 Information/Bildung zu Ernährung für Kinder, Eltern und Pädagoginnen/Pädagogen: Aufbau eines „Schülerlabors“ zur spielerischen Vermittlung von Ernährungs- und Lebensmittelwissen an Kinder und Jugendliche geplant Sonstige Maßnahmen zu Ziel 8 Teilnahme an EU Joint Action Nutrition, unter anderem im Work-Package „early interventions“ (WP 7) mit Fokus auf Schwangere und Familien mit Kleinkindern Angebote bei Essstörungen: Workshops, Vorträge und Schulungen zum Thema Essstörungen (Burschen und Mädchen) für Jugendliche, Lehrer/innen und Eltern/Erwachsene (NÖ) Workshops für Mädchen zur Prävention von Essstörungen („Body Talks“) (Wien) Beratung und Unterstützung bei Übergewicht: Integratives einjähriges Gesamtkonzept zur Behandlung adipöser Kinder und Jugendlicher, Bewegungseinheiten und Ernährungsschulung („Inform Individuell“) (Salzburg) geplant laufend laufend in Umsetzung 5.2.4 Themenfeld 4: Gesundheitliche Chancengleichheit In der Kinder- und Jugendgesundheitsstrategie ist das Themenfeld 4 der gesundheitlichen Chancengerechtigkeit gewidmet. Bei Ziel 9 geht es um die gesundheitliche Chancengerechtigkeit von sozial Benachteiligten, bei Ziel 10 um eine gerechte Teilhabe von gesundheitlich Benachteiligten. Ziel 11 zielt auf die Verbesserung der Früherkennung und der gezielten Förderung bei Kindern und Jugendlichen ab. Kapitel 3 und 4 des vorliegenden Berichts beschreiben den theoretischen Hintergrund und geben einen empirischen Einblick, wie weit Österreich von gesundheitlicher Benachteiligung sozial Benachteiligter betroffen ist. 5.2.4.1 Ziel 9: Gesundheitliche Chancengleichheit für sozial Benachteiligte fördern Wie in Kapitel 3 belegt und in Punkt 4.2.1 auch für Österreich bestätigt, haben Kinder und Jugendliche aus sozial benachteiligten Familien schon im Kindes- und Jugendalter einen schlechteren Gesundheitszustand als ihre Altersgenossen aus einkommensstarken und gebildeten Familien. Sie sind stärkeren Belastungen ausgesetzt (die Bilanz aus gesundheitlichen Ressourcen und Belastungen ist ungünstiger), entwickeln einen riskanteren Lebensstil und haben erschwerten Zugang zu Gesundheitsdienstleistungen (sowohl in der Prävention als auch in der Versorgung). Diese Umstände wiederum tragen dazu bei, dass die Bildungschancen geringer sind, wodurch im Erwachsenenalter die Armutsgefährdung steigt und die Gesundheit weiter belastet wird. Kinder und Jugendliche aus EinEltern-Familien und aus solchen mit beidseitigem Migrationshintergrund sind von Armut und sozialer Benachteiligung besonders häufig betroffen. Die Kinder- und Jugendgesundheitsstrategie setzt deshalb auf eine Verbesserung des Zugangs zu Gesundheits- und Sozialleistungen und auf Maßnahmen zur besseren Erreichbarkeit von sozial Benachteiligten, wobei insbesondere Migrantinnen/Migranten als wesentliche Zielgruppe angesprochen werden. Nur wenige Maßnahmen zu diesem Ziel wurden für das Update 2014 neu gemeldet: Das BMBF plant im Kontext der Gesundheitsförderung Maßnahmen zum besseren Umgang mit kulturell bedingten Konflikten in der Schule, in Salzburg wird an Polytechnischen Schulen die Zahngesundheit stärker ins Bewusstsein gerückt, in Wien wurde ein Maßnahmenpaket zu Prävention und Behandlung von weib36 Wege zur gesundheitlichen Chancengerechtigkeit licher Genitalbeschneidung geschnürt und in Vorarlberg wurde ein weiteres befristetes betreutes Wohnangebot gemeldet (für wohnungslose, unterstützungsbedürftige Mütter mit Kindern). Maßnahmen Ziel 9 9.2 Maßnahmen zur besseren Erreichbarkeit und Unterstützung von Migrantinnen/Migranten 9.2.2 Maßnahmen des BMBF zum Umgang mit kulturell bedingten Konflikten in der Schule im Kontext der Gesundheitsförderung 9.2.3 Zahngesundheit: 9.2.6 Zahn-Gesundheitskabarett für Schüler/innen an Salzburger Polytechnischen Schulen („Maulfaul“) (Salzburg) Maßnahmenpaket von der Prävention zur Behandlung von weiblicher Genitalbeschneidung (Female Genital Mutilation, FGM): Aufklärungsworkshops in allen geburtshilflichen Teams des Wiener Krankenanstaltenverbundes, Erstellung eines Aufklärungsfilmes für Mädchen und Communities (Wien) Status 2011 Status 2014 Pilotprojekte vorhanden in Umsetzung geplant in Umsetzung in Umsetzung Sonstige Maßnahmen zu Ziel 9 Befristetes betreutes Wohnangebot: laufend Mutter-Kind-WG: befristetes Betreutes Wohnen für wohnungslose, unterstützungsbedürftige Mütter mit Kindern (Vorarlberg) 5.2.4.2 Ziel 10: Chancengleichheit für gesundheitlich benachteiligte Kinder und Jugendliche fördern Kindern und Jugendlichen mit gesundheitlichen Nachteilen wie Behinderungen, chronischen Krankheiten, (vorübergehenden) Entwicklungsstörungen oder -verzögerungen erwächst aus ihrem gesundheitlichen Nachteil oft eine Reihe von zusätzlichen Hürden, die den Lebensalltag und die soziale Integration erschweren. Sie bedürfen sowohl einer besonderen Förderung im Hinblick auf ihre gesundheitsbezogenen Beeinträchtigungen als auch verstärkter Unterstützung bei der sozialen Teilhabe. Auch die Eltern brauchen bei ihrer besonders schwierigen Aufgabe kompetente Unterstützung. Die Kinder- und Jugendgesundheitsstrategie formuliert dazu einerseits Subziele zu Sozialleistungen (erhöhte Familienbeihilfe, Verbesserung des Zugangs), andererseits geht es um die Erweiterung der Angebote von Tagesbetreuungsstrukturen und die Verbesserung von Diagnostik- und TherapieAngeboten. Neu gemeldet wurden die Bemühungen Wiens zur Integration von Kindern mit Unterstützungsbedarf, indem in moderne Schulinfrastruktur inkl. Sonderausstattung für zusätzliche Integrationsklassen, für Klassen mit Kindern mit besonderen Bedürfnissen und für Basale Klassen für pflegebedürftge Kinder und Jugendliche investiert wird. In der Steiermark wurde auf die Aktivitäten des Landes zu Frühförderung, Therapie und Begleitung von hörbeeinträchtigen Kindern und Jugendlichen hingewiesen. 37 Wege zur gesundheitlichen Chancengerechtigkeit Maßnahmen Ziel 10 10.4 Vermehrtes Angebot an Tagesbetreuungsstrukturen für beeinträchtigte Kinder schaffen 10.4.2 Integration von Kindern mit Unterstützungsbedarf: Status 2011 Status 2014 empfohlen in Umsetzung in Umsetzung Schaffung von moderner Schulinfrastruktur inkl. Sonderausstattung für zusätzliche Integrationsklassen, Klassen für Kinder mit besonderen Bedürfnissen und für Basale Klassen für pflegebedürftge Kinder und Jugendliche (Wien) 10.5 Weiterer Ausbau von sozialpädiatrischen Zentren für Diagnostik und Förderung von behinderten und chronisch kranken Kindern und Jugendlichen sowie von Kindern mit Entwicklungsstörungen oder -verzögerungen 10.5.7 Hör-Frühförderung, Therapie und Begleitung (Steiermark) in Umsetzung in Umsetzung laufend 5.2.4.3 Ziel 11: Früherkennung und gezielte Förderung bei Kindern und Jugendlichen verbessern Früherkennung von (gesundheitlichen) Problemen ermöglicht frühe Unterstützung durch gezielte Förderung und deshalb bessere Präventions- bzw. Behandlungserfolge. Für verschiedene Altersgruppen gibt es unterschiedliche und nur zum Teil standardisierte flächendeckende Programme zur Früherkennung in Österreich. Außerdem fehlen eine bundesweit einheitliche Dokumentation und die Aufbereitung der Daten zu Inanspruchnahme und epidemiologischen Ergebnissen. Das Hauptinstrument zur Früherkennung von Krankheiten bei Kindern in Österreich ist der MutterKind-Pass. Dessen Weiterentwicklung gemäss vorliegenden wissenschaftlichen Evidenzen ist ein Schwerpunkt in dieser Regierungsperiode. Das BMBF fördert die Kommunikation und Kooperation im Bereich der psychosozialen Beratung in und für Schulen. Österreich nimmt an einem internationalen Survey zu Übergewicht und Adipositas bei 6- bis 10-jährigen Kindern teil und verbessert damit die diesbezügliche Datensituation. Ein weiteres Projekte zur Zahngesundheit – das, weil es nicht für eine bestimmte sozial benachteiligte Gruppe konzipiert ist, hier verortet ist – wurde aus Wien gemeldet. Beim Steirischen Kariesprophylaxe-Programm wurden die Aktivitäten präzisiert. Die Vorsorgeuntersuchung für Kinder und Jugendliche (6 bis 17 Jahre) wird von der SVA als Pilotprojekt in Wien und im Burgenland angeboten. Maßnahmen Ziel 11 Status 2011 Status 2014 11.1 Weiterentwicklung des Mutter-Kind-Passes mit dem Ziel, Empfehlungen über Screening von möglichen gesundheitlichen Bedrohungen zu verabschieden in Umsetzung in Umsetzung 11.3 Entwicklung eines Konzepts für Schulgesundheit unter Einbindung der relevanten Berufsgruppen (Ärztinnen/Ärzte, Psychologinnen/Psychologen, Sozialarbeiter/innen, Lehrkräfte, Eltern, Schüler/innen etc) und unter Berücksichtigung beispielgebender internationaler Erfahrungen empfohlen empfohlen 11.3.6 Förderung der Kommunikation und Kooperation im Bereich psychosoziale Beratung in und für Schulen sowie Implementierung regionaler Koordinationsmechanismen 38 in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit Sonstige Maßnahmen zu Ziel 11 Kostenlose Verdachtsscreenings auf Hörschäden bei Säuglingen und Kleinkindern (Steiermark) laufend Teilnahme Österreichs an einem europäischen Survey zu Übergewicht und Adipositas von Kindern im Volksschulalter (COSI, childhood obesity surveillance der WHO Europa) geplant Zahngesundheit: Steirisches Kariesprophylaxe-Programm – Ergänzung zu den bisherigen Maßnahmen: Identifikation und Erschließen von Netzwerkpartnerschaften mit relevanten Einrichtungen wie z. B. Bildungs- und Beratungseinrichtungen, Kinderarztpraxen, soziale Treffpunkte: Bereitstellung von Basisinformation, Schulung von Mitarbeitern/Mitarbeiterinnen zur Zahngesundheit, zielgruppenadäquate Formate für vulnerable Gruppen wie z. B. Vorträge und Workshops (Steiermark) laufend Zahngesundheitsförderung in Wiener Kindergärten und Volksschulen („Tipptopp Kariesstopp“) (Wien) in Umsetzung SVA-Projekt Gesundheits-Check Junior – Kinder- und Jugendgesundheitsvorsorgeuntersuchung (für 6- bis 17-Jährige): Etablierung der Kinder- und Jugendvorsorgeuntersuchung, Früherkennung von Defiziten; Pilotprojekt (Wien, Burgenland) laufend 5.2.5 Themenfeld 5: Versorgung von kranken Kindern und Jugendlichen in spezifischen Bereichen 5.2.5.1 Ziel 15: Versorgung in ausgewählten Bereichen verbessern (Kinder- und Jugendpsychiatrie, Psychosomatik, Neuropädiatrie, Sozialpädiatrie) Zur Verbesserung der kinder- und jugendpsychiatrischen Versorgung – ein Schwerpunkt unter Ziel 15 – wurden die Kapazitäten im LKH Leoben ausgeweitet und in Niederösterreich wurden die Kontingente für Kinder und Jugendliche im Bereich der kassenfinanzierten Psychotherapie angehoben. In Wien wurde das Angebot für Diagnostik und multiprofessionelle Therapie in der Entwicklungsund Sozialpädiatrie erweitert. Auf der Metaebene wird das Ziel der Verbesserung der Versorgung durch die Priorisierung von psychischer Gesundheit von Kindern und Jugendlichen im Rahmen der nationalen Strategie zur psychischen Gesundheit unterstützt. Maßnahmen Ziel 15 Status 2011 Status 2014 in Umsetzung in Umsetzung Kinder- und jugendpsychiatrische Versorgung 15.1 Rascher Ausbau der kinder- und jugendpsychiatrischen stationären Versorgungsstrukturen im Einklang mit den ÖSG-Vorgaben 15.1.3 Ausbau der Kinder- und Jugendpsychiatrie im LKH Leoben (Steiermark) 39 in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit 15.3 Ausbau der Kapazitäten zur Grundversorgung durch niedergelassene Fachärztinnen/-ärzte und Sicherstellen der multidisziplinären Vollversorgung gemeinsam mit niedergelassenen Therapeutinnen/Therapeuten mit kinderspezifischer Ausbildung bzw. in interdisziplinären Ambulatorien 15.3.7 Anhebung der Kontingente für Kinder und Jugendliche im Bereich der kassenfinanzierten Psychotherapie (NÖ) empfohlen in Umsetzung in Umsetzung Sozialpädiatrische Versorgung 15.8 Flächendeckender Ausbau der entwicklungs- und sozialpädiatrischen Versorgung empfohlen in Umsetzung Sonstige Maßnahmen zu Ziel 15 Priorisierung von psychischer Gesundheit von Kindern und Jugendlichen im Rahmen der nationalen Strategie zur psychischen Gesundheit geplant Strategie der SV Kinder- und Jugendgesundheit: 5 Schwerpunkte im Hinblick auf Optimierung im Bereich Kinder- und Jugendgesundheit werden in Einzelmaßnahmen und Projekten umgesetzt. in Umsetzung 5.2.5.2 Ziel 16: Integrierte Versorgung der „modernen Morbidität“ verbessern Ziel 16, die Integrierte Versorgung der „modernen Morbidität“ verbessern, wird unterstützt durch ein (verlängertes) Grundlagenprojekt zu Entwicklungsverzögerungen und durch eine Workshop-Reihe an der GÖG für Stakeholder zur integrierten psychosozialen Versorgung. In Tirol ist ein Pilotprojekt geplant, in dessen Rahmen Kinder von einem multiprofessionellen Team vor Ort versorgt werden. Maßnahmen Ziel 16 Status 2011 Status 2014 16.1 Verbesserte Daten- und Informationssammlung zu Therapiebedarf und therapeutischem Angebot geplant in Umsetzung 16.1.6 Zweiter Grundlagenbericht „Entwicklungsverzögerungen/störungen bei 0- bis 14-jährigen Kindern in Österreich: Eine vertiefende Analyse zur aktuellen Versorgungssituation aus Sicht betroffener Familien“ 16.3 Ausreichende, qualitätsgesicherte, flächendeckende ambulante therapeutische Versorgung durch ein multiprofessionelles Netzwerk von institutionellen und niedergelassenen Therapeutinnen/Therapeuten mit kinderspezifischen Aus- und/oder Weiterbildungen 16.3.9 Ein Therapeutenteam soll vor Ort die Kinder versorgen (bezahlt wird mittels e-Card). Das integrative Modell unterschiedlicher Berufsgruppen soll sicherstellen, dass Kinder und Jugendliche mit unterschiedlichen Störungen Therapie erhalten, die sie benötigen. Eine unabhängige Expertenkommission prüft Bedarf und Therapie. (Tirol) in Umsetzung empfohlen in Umsetzung geplant Sonstige Maßnahmen zu Ziel 16 Workshop-Reihe (bisher drei Workshops) für Stakeholder zur integrierten psychosozialen Versorgung von Kindern und Jugendlichen 40 in Umsetzung Wege zur gesundheitlichen Chancengerechtigkeit 5.2.5.3 Ziel 18: Angebot für Rehabilitation von Kindern und Jugendlichen verbessern Beim Ziel 18, der Verbesserung des Angebots für Rehabilitation, wurde im Update 2014 ergänzt, dass die Erarbeitung von österreichweit einheitlichen Kriterien für die Bewilligung von KinderRehabilitation geplant ist. Außerdem konnten sich Sozialversicherung und Länder auf eine gemeinsame Finanzierung einigen und darauf, dass es einen unbürokratischen niederschwelligen Zugang zur stationären Rehabilitation für alle Kinder geben soll, unabhängig davon, ob die Rehabilitation im Anschluss an eine Krankenbehandlung oder wegen angeborener Behinderung / genetischer Defekte oder Entwicklungsstörungen erforderlich ist. Der "Single Point of Service" beim jeweiligen Sozialversicherungsträger ist zuständig für das Bearbeiten der Anträge. Endgültige Standortentscheidungen sind noch nicht getroffen. Maßnahmen Ziel 18 18.1 Schaffung eines Rechtsanspruchs auf Rehabilitation von Kindern und Jugendlichen 18.1.1 Schaffung einer gemeinsamen Finanzierung zwischen SV und Ländern für die Umsetzung der Rehabilitation von Kindern und Jugendlichen 18.1.2 Erarbeitung von österreichweit einheitlichen Kriterien für die Bewilligung von Kinder-Reha 18.1.3 Einigung zwischen Sozialversicherung und Ländern, dass es einen unbürokratischen niederschwelligen Zugang zur stationären Rehabilitation für alle Kinder geben soll, unabhängig davon, ob die Rehabilitation im Anschluss an eine Krankenbehandlung oder wegen angeborener Behinderung bzw. genetischer Defekte oder Entwicklungsstörungen erforderlich ist. 18.2 Regelung der Zuständigkeit für das Bearbeiten der Anträge auf Kinder- und Jugendlichen-Rehabilitation; Entgegennahme bei allen Dienststellen der Sozialversicherungen und Weiterleiten an definierte zuständige Stellen ("Single Point of Service") Status 2011 Status 2014 empfohlen empfohlen in Umsetzung geplant umgesetzt empfohlen geplant 5.2.5.4 Ziel 19: Pädiatrische Pflege sicherstellen sowie Kinderhospizarbeit und Palliative Care ausbauen Zu Ziel 19, betreffend die pädiatrische Pflege sowie Kinderhospizarbeit und Palliative Care, wurden zwei neue Projekte aus Wien gemeldet. Die Mobile Kinderkrankenpflege (MOKI-Wien) bietet professionelle ganzheitliche Pflegeleistungen von diplomierten Kinderkrankenpflegepersonen an, das St. Anna Kinderspital betreut abseits der medizinischen Versorgung Kinder und Jugendliche mit einer lebensbedrohlichen und/oder lebenslimitierenden Erkrankung sowie ihre Familien und begleitet sie in der Trauer. 41 Wege zur gesundheitlichen Chancengerechtigkeit Status 2011 Maßnahmen Ziel 19 Status 2014 Sonstige Maßnahmen zu Ziel 19 – Pädiatrische Pflege MOKI-Wien Mobile Kinderkrankenpflege: Die Leistung umfasst professionelle ganzheitliche Pflegeleistungen, durchgeführt von diplomierten Kinderkrankenpflegepersonen nach dem GuKG. Das pädiatrische Pflegekonzept zeichnet sich im Besonderen dadurch aus, dass auf die Entwicklung des Kindes/Jugendlichen, die körperliche und psychische Verletzbarkeit und die Abhängigkeit von einem sozialen Bezugssystem speziell eingegangen wird. (Wien) laufend Kinderhospizarbeit und pädiatrische Palliative Care 19.5 Ausbau der mobilen Kinderhospizarbeit und der pädiatrischen Palliative Care 19.5.1 Schaffung von spezialisiertem stationären bzw. mobilen Angebot: Betreuung von Kindern und Jugendlichen, die an einer lebensbedrohlichen und/oder lebenslimitierenden Erkrankung leiden, und ihren Familien; Trauerbegleitung (Wien) 42 empfohlen empfohlen in Umsetzung Schlussbetrachtung 6 Schlussbetrachtung Wenn Menschen gleiche und gerecht verteilte Chancen haben, ihre Gesundheit zu fördern, zu erhalten und wiederherzustellen, wird von gesundheitlicher Chancengerechtigkeit gesprochen. Verschiedenste theoretische Modelle zeigen auf, dass sozioökonomische Faktoren die Gesundheit in entscheidendem Ausmaß bestimmen, und beschreiben dies häufig mit dem Begriff „gesundheitliche Ungleichheit“. Mehr denn je ist deshalb das Ziel „gesundheitliche Chancengerechtigkeit“ in Gesundheitsstrategien verankert, beispielsweise in der Kinder- und Jugendgesundheitsstrategie oder - noch deutlicher - in den Rahmen-Gesundheitszielen. Gesundheitliche Chancengerechtigkeit stellt in diesen beiden Strategien sowohl eine Querschnittsmaterie als auch ein explizites Ziel dar. Konsequenz der Erkenntnis, dass ein enger Zusammenhang zwischen sozioökonomischen Verhältnissen und Gesundheit besteht, ist der Health in all Policies-Ansatz, der diesen Strategien zugrunde liegt. Gesundheitliche Chancengerechtigkeit ist auch in einem hoch entwickelten, reichen Land wie Österreich nicht selbstverständlich. So kann beispielsweise anhand der HBSC-Erhebungen für Österreich gezeigt werden, dass Gesundheit und Gesundheitsverhalten von Kindern und Jugendlichen mit dem sozioökonomischen Status der Familie korrelieren. Im vorliegenden Bericht wurde dies anhand der beiden Kriterien Familienwohlstand und Migrationshintergrund gezeigt. Das Ausmaß der Betroffenheit ist beträchtlich: Rund 18 Prozent der Kinder und Jugendlichen in Österreich sind armutsgefährdet, 21 Prozent haben einen beidseitigen Migrationshintergrund. Gesundheitliche Chancengerechtigkeit kann jedoch nicht nur in Zusammenhang mit dem sozioökonomischen Status gesehen werden, sondern auch in Bezug auf das Geschlecht, sofern die Unterschiede sozial und nicht biologisch bedingt sind. Die zentralsten Settings im Leben von Kindern und Jugendlichen sind Familie, etwas später Kinderkrippe/-garten und Schule und schließlich eventuell der Arbeitsplatz. Die Familie stellt das erste Setting im Leben eines Kindes dar und ist deshalb besonders prägend. Maßnahmen, die in diesem Setting sehr früh im Leben eines Kindes ansetzen, sind vielversprechend, doch ist dabei besonders auf die Erreichbarkeit von sozial Benachteiligten zu achten. Andernfalls sind familienbezogene Maßnahmen im Hinblick auf gesundheitliche Chancengerechtigkeit vielfach kontraproduktiv, weil die Angebote eher von sozial bessergestellten Gruppen in Anspruch genommen werden. Frühe Hilfen – als eine zentrale Maßnahme in Ziel 4 der Kinder- und Jugendgesundheitsstrategie – sind ein Beispiel par excellence für Interventionen im Familiensetting, die gesundheitliche Chancengerechtigkeit fördern. Sie setzen einerseits so früh wie möglich im Leben eines Kindes an, richten sich andererseits aktiv an Familien in belastenden Lebenssituationen – und damit insbesondere an eine sozial bzw. sozioökonomisch benachteilige Gruppe – und stimmen die Unterstützungsintensität auf den Bedarf ab. Damit werden sie auch dem Prinzip des „proportionate universalism“25 gerecht. Kinderkrippe und Kindergarten sind für unter 6-Jährige das im Lebensverlauf nächste wichtige Setting. Hier sind sozial benachteiligte Familien vergleichsweise gut erreichbar, sofern ihre Kinder tatsächlich in den Kindergarten gehen. Insofern hat ein verpflichtendes Kindergartenjahr, wie eine entsprechende Gesundheitsfolgenabschätzung der GÖG [41] gezeigt hat, großes Potenzial zur Verbesserung der Gesundheit von Kindern und zur Reduktion von gesundheitlicher Ungleichheit. Voraussetzung dafür sind allerdings gute Betreuungsqualität in Kindergärten und bedarfsorientierte Zuteilung von Förderung. 25 „Proportionate universalism“ beschreibt die Anforderung, Gesundheitsförderungsmaßnahmen am Grad der Benachteiligung auszurichten und an den spezifischen Lebenslagen sowie Bedürfnissen zu orientieren. Sind Maßnahmen ausschließlich an bestimmte Gruppen gerichtet, kann Ungleichheit gefestigt oder sogar verstärkt werden und zu einer Stigmatisierung beitragen. Beispielsweise benachteiligen Angebote, die ausschließlich an die am stärksten Benachteiligten gerichtet sind, jene, denen es nur geringfügig besser geht. (Marmot et al. 2010) 43 Schlussbetrachtung Auch die Schule ist ein Setting, in dem die Gesundheit von Kindern und Jugendlichen stark beeinflusst wird und in dem gleichzeitig viele gesundheitsfördernde Maßnahmen ansetzen. In der Volksschule sind angesichts der allgemeinen Schulpflicht sozial Benachteiligte sehr gut erreichbar. Später ist der Typ der Schule entscheidend, ob gesundheitsfördernde Maßnahmen potenziell im Sinne der Chancengerechtigkeit sind. Mit Maßnahmen an Haupt- und Mittelschulen erreicht man – zumindest im städtischen Umfeld – eher sozial Benachteiligte als in Höheren Schulen. Belegt ist, dass Gesundheitförderungsmaßnahmen, die nicht explizit auf Chancengerechtigkeit achten, tendenziell Ungleichheit vergrößern [42]. Diese Information liegt nicht für alle im vorliegenden Bericht dargestellten Maßnahmen vor, zumal – ganz im Sinne des Health in all Policies-Ansatzes – bei Weitem nicht alle Initiativen explizite Gesundheitsförderungsmaßnahmen darstellen. Im Großen und Ganzen kann konstatiert werden: Ziel 1 und Ziel 2 (gesellschaftlicher Rahmen) sind als Voraussetzungen sehr wichtig, stellen aber vermutlich ein vergleichsweise geringes Potenzial zur Erhöhung der gesundheitlichen Chancengerechtigkeit dar. Partizipation (Ziel 1) kann dazu genutzt werden, insbesondere Kinder und Jugendliche aus sozial benachteiligten Verhältnissen einzubinden. Darüber hinaus bietet das Instrument „Gesundheitsfolgenabschätzung“ Chancen, da es generell einen Schwerpunkt auf gesundheitliche Chancengerechtigkeit setzt. Ziel 3 (bei Schwangerschaft und Geburt die Basis für einen guten Start legen) weist einen besonders starken Bezug zu Ziel 10 (Chancengleichheit für gesundheitlich Benachteiligte) auf, da von den hier angesprochenen Subzielen (Verringerung der Frühgeborenen- und Kaiserschnittrate) vor allem eine Verringerung gesundheitlicher Beeinträchtigungen erwartet wird. Ob diese Maßnahmen auch dazu dienen, die Benachteiligung von sozial Benachteiligten zu verringern, hängt davon ab, ob es gelingt, die entsprechenden Zielgruppen zu erreichen. Ziel 4 (in der frühen Kindheit das Fundament für langfristige Gesundheit legen) hat im Grunde gesundheitliche Chancengerechtigkeit zum Inhalt und steht in unmittelbarem Zusammenhang mit Ziel 9 (Gesundheitliche Chancengerechtigkeit für sozial Benachteiligte). Diese Ziele werden insbesondere mit allen Frühe-Hilfen-Maßnahmen angestrebt. Ob auch andere Maßnahmen in der frühen Kindheit (etwa jene, die auf besonders Belastete/Benachteiligte abzielen) gesundheitliche Chancengerechtigkeit erhöhen, hängt von der Zielgruppe und letztlich von den tatsächlich erreichten Personen ab. Die Übernahme von Kosten für Impfungen ist jedenfalls im Sinne der Chancengerechtigkeit. Unter Ziel 5 (Lebenskompetenz) geht es um sichere Freiräume, die tendenziell der Chancengerechtigkeit dienen, weil davon vermutlich Kinder und Jugendliche aus sozial benachteiligten Familien stärker profitieren (unter der Annahme, dass die Freizeitgestaltung von sozial Begünstigten mehr Möglichkeiten bietet und bei jüngeren Kindern stärker organisiert ist). Ebenso ist bekannt, dass die außerschulische, insbesondere die offene und aufsuchende Jugendarbeit häufig den Fokus auf sozial Benachteiligte legt. In Zusammenhang mit dem dritten Subziel (Erziehungskompetenzen der Eltern stärken) wird häufig diskutiert, ob es im Sinne der Chancengerechtigkeit wirkt, weil die Angebote möglicherweise eher von sozial bessergestellten Bevölkerungsgruppen in Anspruch genommen werden. Die Maßnahmen zu Ziel 6 (Bildung) setzen in den Settings Kindergarten und Schule an und haben hohes Potenzial zur Förderung der gesundheitlichen Chancengerechtigkeit. Wer letztendlich von den Gesundheitsförderungsmaßnahmen profitiert, hängt sehr von der Ausgestaltung der jeweiligen Maßnahme ab. Voraussetzung ist allerdings, dass Kinder aus sozial benachteiligten Familien tatsächlich in den Kindergarten gehen. Unter Ziel 7 (Bewegung) wird einerseits die Alltagsbewegung forciert, die tendenziell die gesundheitliche Chancengerechtigkeit unterstützt (weil spezifische Sportangebote eher von sozial Bes44 Schlussbetrachtung sergestellten genutzt werden). Andererseits gibt es zahlreiche Maßnahmen in Kindergärten und Schulen, die – ähnlich wie bei Ziel 6 – je nach Ausgestaltung potenziell Chancengerechtigkeit fördern. Auch unter Ziel 8 (Ernährung) werden zahlreiche Maßnahmen in den Settings Kindergarten und Schule gesetzt. Zur Beurteilung, ob dies der gesundheitlichen Chancengerechtigkeit dient, gilt dasselbe Argument wie bei den Zielen 6 und 7. Die Maßnahmen, die im Setting Familie ansetzen, sind nicht per se im Sinne der Chancengerechtigkeit und hängen stark von der Inanspruchnahme ab. Ziel 9 (Förderung gesundheitlicher Chancengerechtigkeit) steht im Fokus dieses Berichts. Es geht um die Verbesserung der sozialen Situation bzw. des Zugangs zu Sozialleistungen und um die Beseitigung von finanziellen Barrieren. Es gibt Maßnahmen bzw. Hilfestellungen für besonders Belastete oder Menschen in besonders problematischen Situationen, viele zielen konkret auf die Gruppe der Migrantinnen und Migranten ab. Inwieweit hier auf das Prinzip des „universal proportionalism“ geachtet wird, kann nicht beurteilt werden. Im Rahmen von Ziel 10 (Unterstützung von gesundheitlich Benachteiligten) ist ein Akzent auf Hör- und Sehbeeinträchtigungen festzustellen. Es geht aber auch um Integration von gesundheitlich Benachteiligten in Kindergärten und Schulen, um Frühförderung, multidisziplinäre Diagnostik und Therapie sowie Begleitung/Unterstützung für Betroffene. Die Maßnahmenerhebung lässt kein Urteil darüber zu, ob das Angebot dem Bedarf entspricht. Es lässt sich auch schwer einschätzen, ob sozial Benachteiligte davon gleichermaßen oder besonders profitieren – möglicherweise profitieren sie insofern, als sie häufiger gesundheitlich benachteiligt sind. Die Maßnahmen zur Früherkennung und gezielten Förderung unter Ziel 11 finden primär in den Settings Kindergarten und Schule statt. Wenn sozial Benachteiligte gleichermaßen den Kindergarten besuchen, profitieren sie unter Umständen von den Maßnahmen mehr als Kinder aus sozial bessergestellten Familien, in denen vermutlich auf entsprechenden Bedarf ohnehin frühzeitig reagiert wird. Die Ziele zu Themenfeld 5 sind allesamt sehr wichtig. Sie haben teilweise vermutlich ein geringeres Potenzial zur Erhöhung der gesundheitlichen Chancengerechtigkeit, etwa wenn es um die pädiatrische Kompetenz zur Notfallversorgung (Ziel 13), um die kinderfreundlichere Versorgung in Krankenhäusern (Ziel 14) oder um die Verbesserung der Verfügbarkeit von kindgerechten Arzneimitteln (Ziel 20) geht. Die Ziele, bei denen es um die Verfügbarkeit und Erreichbarkeit von Versorgungsangeboten geht, sind in Hinblick auf Chancengerechtigkeit allerdings hochrelevant. Kostenpflichtige oder zumindest teilweise kostenpflichtige Therapien erhöhen grundsätzlich Ungleichheit. Als positives Beispiel kann etwa die Initiative aus Niederösterreich genannt werden, wo die Kontingente für kassenfinanzierte Kinder- und Jugend-Psychotherapie angehoben wurden. Dies ist jedenfalls im Sinne gesundheitlicher Chancengerechtigkeit. Bei anderen Maßnahmen kann der Aspekt der Chancengerechtigkeit nicht beurteilt werden. Wie sich zeigt, unterstützen die Maßnahmen vieler Ziele der Kinder- und Jugendgesundheitsstrategie gesundheitliche Chancengerechtigkeit, wenngleich die Informationen, die über die Maßnahmen vorliegen, keine abschließende Einschätzung zulassen. Um die Maßnahmen anhand der Kriterien guter Praxis zur Chancengerechtigkeit in der Gesundheitsförderung zu beurteilen, würde es detaillierterer Informationen bedürfen. Ob schon im Wirkungszeitraum der Kinder- und Jugendgesundheitsstrategie tatsächlich Veränderungen Platz gegriffen haben, könnten vergleichende Analysen zu einem späteren Zeitpunkt zeigen. 45 Literatur Literatur [1] BMG. Kinder Gesundheitsstrategie. Wien: Bundesministerium für Gesundheit, 2011. [2] BMG. Kinder- und Jugendgesundheitsstrategie. Wien: Bundesministerium für Gesundheit, 2013. [3] Zielsteuerung-Gesundheit: Vereinbarung gemäß Art. 15a B-VG Zielsteuerung-Gesundheit, Bundesgesetzblatt. 2012. [4] BMG. Rahmen-Gesundheitsziele. Richtungsweisende Vorschläge für ein gesünderes Österreich. Wien: Bundesministerium für Gesundheit, 2012. Available online: www.gesundheitsziele-oesterreich.at. [5] WHO. The european health report 2009: health and health systems. Copenhagen: World Health Organization, 2010. [6] Dragano N, Siegrist J. Die Lebenslaufperspektive gesundheitlicher Ungleichheit. In: Richter M, Hurrelmann K: Gesundheitliche Ungleichheit Grundlagen, Probleme, Perspektiven. Aufl. 2. aktualisierte. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009. Seite 181. [7] Richter M, Hurrelmann K. Gesundheitliche Ungleichheit: Grundlagen, Probleme, Perspektiven. 2. aktualisierte. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009 04.12.2011. 485. [8] Marmot M. Review of social determinants and the health divide in the WHO European Region: final report. Copenhagen: WHO; 2013 25.11.2014. 188. [9] Mielck A. Soziale Ungleichheit und Gesundheit: Einführung in die aktuelle Diskussion. Bern: Huber; 2005. [10] Bauer U, Bittlingmayer UH, Richter M. Health Inequalitites: Determinanten und Mechanismen gesundheitlicher Ungleichheit. Wiesbaden: VS Verlag für Sozialwissenschaften; 2008 10.11.2011. 553. [11] Hradil S. Was prägt Krankheitsrisiko: Schicht, Lage, Lebensstil? In: Richter M, Hurrelmann K: Gesundheitliche Ungleichheit Grundlagen, Probleme, Perspektiven. Aufl. 2. Auflage. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009. Seite 35. [12] Richter M, Hurrelmann K. Gesundheitliche Ungleichheit: Grundlagen, Probleme, Perspektiven. Wiesbaden: VS Verlag für Sozialwissenschaften. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009 04.12.2011. 485. [13] Pfab T, Slowinski T, Godes M, Halle H, Priem F, Hocher B. Low Birth Weight, a Risk Factor for Cardiovascular Diseases in Later Life, Is Already Associated With Elevated Fetal Glycosylated Hemoglobin at Birth. Epidemiology, 2006: 1141687-1692. [14] Power C, Kuh D. Die Entwicklung gesundheitlicher Ungleichheiten im Lebenslauf. In: Siegrist J, Marmot M: Soziale Ungleichheit und Gesundheit: Erklärungsansätze und gesundheitspolitische Folgerungen. 1. Bern: Hans Huber; 2008. Seite 45-72. [15] Richter M, Hurrelmann K. Gesundheitliche Ungleichheit: Ausgangsfragen und Herausforderungen. In: Richter M, Hurrelmann K: Gesundheitliche Ungleichheit Grundlagen, Probleme, Perspektiven: VS Verlag für Sozialwissenschaften; 2009. Seite 13. [16] Mackenbach J. Health Inequalities: Europe in Profile. Rotterdam: Erasmus MC - University Medical Center Rotterdam, 2006. [17] Elkeles T, Mielck A. Soziale Ungleichheit. Berlin: WZB discussion paper; 1993. Seite 93-208. [18] Rosenbrock RK, Susanne,. Primärprävention als Beitrag zur Verminderung sozial bedingter Ungleichheit von Gesundheitschancen. In: Richter M, Hurrelmann K: Gesundheitliche Ungleichheit Grundlagen, Probleme, Perspektiven: VS Verlag für Sozialwissenschaften; 2009. Seite 385. 46 Literatur [19] Lampert T, Richter M. Gesundheitliche Ungleichheit bei Kindern und Jugendlichen. In: Richter M, Hurrelmann K: Gesundheitliche Ungleichheit. Aufl. 2. aktualisierte. Wiesbaden: VS Verlag für Sozialwissenschaften; 2009. Seite 209. [20] Mackenbach J. Sozioökonomische gesundheitliche Ungleichheiten in Westeuropa: Von der Beschreibung über die Erklärung zur Intervention. In: Siegrist J, Marmot M: Soziale Ungleichheit und Gesundheit: Erklärungsansätze und gesundheitspolitische Folgerungen. Bern: Hans Huber Verlag; 2009. Seite 281-309. [21] Griebler R, Winkler P, Anzenberger J. Public Health Monitoring Framework. 2014 unveröffentlicht. [22] Ramelow D, Griebler R, Hofmann F, Unterweger K, Mager U, Felder-Puig R, Dür W. Gesundheit und Gesundheitsverhalten von österreichischen Schülern und Schülerinnen Ergebnisse des WHO-HBSC-Survey 2010. Wien: Bundesministerium für Gesundheit; 2011. 146. [23] Klimont J, Ihle P, Baldaszti E, Kytir J. Sozio-demographische und sozio-ökonomische Determinanten von Gesundheit. Auswertungen der Daten aus der Österreichischen Gesundheitsbefragung 2006/2007. Hrgb.: Austria S. Wien: Bundesministerium für Gesundheit, Familie und Jugend; 2008. [24] Currie C, Nic Gabhainn S, Godeau E, Roberts C, Smith R, Currie D, Picket W, Richter M, Morgan A, Barnekow V. Inequalities in young people's health: HBSC international report from the 2005/2006 Survey. Copenhagen: World Health Organization; 2008. [25] Statistik Austria. Tabellenband EU-SILC 2013. Einkommen, Armut und Lebensbedingungen. Wien: Verlag Österreich GmbH, 2014. [26] Statistik Austria. Arbeitsmarktstatistiken. Ergebnisse der Mikrozensus-Arbeitskräfteerhebung und der Offenen-Stellen-Erhebung. Wien: Verlag Österreich GmbH, 2014. [27] Dür W, Griebler R. Die Gesundheit der österreichischen SchülerInnen im Lebenszusammenhang. Ergebnisse des WHO-HBSC-Survey 2006. Buch, Monographie. Wien: Bundesministerium für Gesundheit, Familie und Jugend, 2007. [28] Röthlin F, Pelikan J, Ganahl K. Die Gesundheitskompetenz der 15-jährigen Jugendlichen in Österreich. Wien: Ludwig Boltzmann Institut Health Promotion Research, 2013. [29] Cole TJ, Bellizzi MC, Flegal KM, Dietz WH. Establishing a standard definition for child overweight and obesity worldwide: international survey. Bmj, 2000: 320(7244):1240-1243. [30] Schwarzer R. Psychologie des Gesundheitsverhaltens: Einführung in die Gesundheitspsychologie. 3., überarb. u. erw. Göttingen: Hogrefe Verlag; 2004 2.12.2014. 444. [31] Solberg ME, Olweus D, Endresen IM. Bullies and victims at school: are they the same pupils? Br J Educ Psychol, 2007: 77(Pt 2):441-464. [32] Strohmeier D, Gradinger P, Schabmann A, Spiel C. Gewalterfahrungen von Jugendlichen: Prävalenzen und Risikogruppen. PISA 2009 Nationale Zusatzanalysen für Österreich, 2012. [33] Griebler R, Geißler W, Winkler P. Zivilisationskrankheit Diabetes: Ausprägungen – Lösungsansätze – Herausforderungen. Österreichischer Diabetesbericht 2013. Wien: Bundesministerium für Gesundheit; 2013 19.11.2013. 104. [34] Schmitz R, Thamm M, Ellert U, Kalcklösch M, Schlaud M. Verbreitung häufiger Allergien bei Kindern und Jugendlichen in Deutschland. Bundesgesundheitsblatt-Gesundheitsforschung-Gesundheitsschutz, 2014: 57(7):771-778. [35] Haidinger G, Waldhör T, Schauer U, Jungwirth M, Robetin E, Vutuc C. Prävalenz von Asthma und Allergien bei Kindern der ersten Schulstufe in Niederösterreich—eine Totalerhebung. Atemwegs und Lungenkrankheiten, 2011: 37(2):61. 47 Literatur [36] Griebler R, Anzenberger J, Hagleitner J, Sagerschnig S, Winkler P. Entwicklungsverzögerungen/störungen bei 0- bis 14-jährigen Kindern in Österreich: Datenlage und Versorgungsaspekte. Wien: ÖBIG, 2013. [37] Straßburg HM, Dacheneder W, Kreß W. Entwicklungsstörungen bei Kindern. 3. Auflage. München, Jena: Urban & Fischer; 2003. [38] Klein C, Fröschl B, Kichler R, Pertl D, Tanios A, Weigl M. Empfehlungen zur Chancengerechtigkeit in der Gesundheitsförderung: Systematische Erfassung, Nutzung und Verankerung von methodischen und praktischen Erkenntnissen aus den Maßnahmen der Vorsorgestrategie. Wien: Gesundheit Österreich GmbH, 2015. [39] Fonds Gesundes Österreich. Qualitätskriterien der Gesundheitsförderung des Fonds Gesundes Österreich. Wien: Gesundheit Österreich GmbH, 2013. [40] Klein C, Fröschl B, Kichler R, Pertl D, Tanios A, Weigl M. Handlungsempfehlungen zur Chancengerechtigkeit bei Schwangeren und jungen Eltern. Systematische Erfassung, Nutzung und Verankerung von methodischen und praktischen Erkenntnissen aus den Maßnahmen der Vorsorgestrategie. Praxisleitfaden. Gesundheit Österreich GmbH im Auftrag der Bundesgesundheitsagentur, 2015. [41] Haas S, Knaller C, Sax G, Türscherl E, Horvath I, Löbau M. Gesundheitsfolgenabschätzung zum verpflichtenden Kindergartenjahr. Wien: ÖBIG, 2012. [42] Loring B. Tobacco and inequities Guidance for addressing inequities in tobacco-related harm: World Health Organization; 2014. 27 Available online: http://www.euro.who.int/__data/assets/pdf_file/0005/247640/tobacco-090514.pdf?ua=1. 48 www.bmg.gv.at