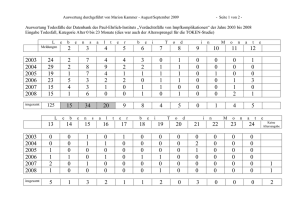
Direktlink
Werbung

aseptica Das Fachmagazin für Krankenhaus- und Praxishygiene 18. Jahrgang 2012 | Heft 3 www.aseptica.com Impfschutz »Safety first« für medizinisches Personal und Patienten 2 aseptica 18. Jahrgang 2012 | Heft 3 | Editorial Editorial Meldung Liebe Leserinnen und Leser, Impfungen sind bekanntlich eine der wirkungsvollsten Maßnahmen zum Schutz vor bestimmten Infektionskrankheiten. Dazu gehören auch solche, für deren Erreger in den Einrichtungen des Gesundheitswesens ein besonders hohes Übertragungsrisiko besteht – in der niedergelassenen ärztlichen Praxis in gleicher Weise wie in Krankenhäusern. Es ist deshalb eine wichtige Aufgabe für Betriebsmediziner, das jeweilige Risiko einzuschätzen und dann auch die entsprechenden Impfungen zu veranlassen. Das vorliegende Heft beschäftigt sich deshalb im Schwerpunkt mit dem Thema Impfungen für medizinisches Personal. In zwei Übersichtsarbeiten werden die Risiken, die dagegen wirksamen Impfstoffe und die im Einzelfall erforderliche Überprüfung eines bereits vorhandenen Schutzes nach durchgemachter Infektion vorgestellt. In zwei Spezialbeiträgen werden die Hepatitis B und die Influenza als Krankheiten und die dagegen wirksamen Impfungen vorgestellt. Wie so oft im Impfwesen kommt es allerdings darauf an, dass Immunisierungen auch durchgeführt werden. Ziel der Beiträge ist deshalb zugleich, gegen die Impfmüdigkeit beim medizinischen Personal zu wirken, die nur unwesentlich geringer ist als in der Gesamtbevölkerung. Ihr Fotochemie im Kampf gegen Malaria Artemisinin, der zurzeit effektivste Wirkstoff gegen Malaria, ließ sich bisher nur aus Pflanzen extrahieren. Er könnte Millionen Menschen retten, gäbe es einen einfachen und kostengünstigen Zugang zu diesem komplexen Naturstoff. Dieses Ziel ist nun in greifbare Nähe gerückt. Der begehrte Malariawirkstoff Artemisinin wird bislang ausschließlich durch Extraktion aus dem Einjährigen Beifuß gewonnen. Die molekular viel weniger komplexe Vorläuferverbindung Artemisininsäure ist in der Pflanze in wesentlich größerer Konzentration als Artemisinin vorhanden und kann bereits biotechnisch hergestellt werden. Eine Semisynthese ausgehend von Artemisininsäure war bislang wenig praktikabel, da dazu fotochemisch erzeugter Singulettsauerstoff nötig ist. In einem Mikroreaktor kann Dihydroartemisininsäure sehr effizient kontinuierlich direkt in Artemisinin umgewandelt werden. Kopetzki D, Seeberger P: Nachrichten aus Chemie. 2012; 60: 714-715 Michael Pietsch Inhalt Schwerpunkt S. 3 Technik und Hygiene S. 17 Impfungen bei beruflichem Risiko im Gesundheitswesen Impfung und Antikörperkontrolle bei medizinischem Personal S. 3 Aufbereitung von Gelenkinstrumenten – besondere Aspekte S. 17 S. 5 Prüfung der Reinigung bei Schaft- instrumenten der Robotik – »Validierungswildwuchs« S. 20 Influenza – das unterschätzte Risiko S. 6 Hepatitis B: Risiken, Krankheit, Impfschutz S. 8 Klinik und Hygiene S. 10 Blutzuckerbestimmung beim pflege- bedürftigen Diabetiker: Das Risiko blutübertragener Infektionen wird oft unterschätzt S. 10 Kleine Flächen – ein Erregerhort S. 14 Diverses/Impressum S. 22 ETD-Workshop für die Endoskop- aufbereitung II S. 23 Meldung: Strategien zur Bekämpfung der sich ausbreitenden Antibiotikaresistenz S. 23 aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt 3 Impfungen bei beruflichem Risiko im Gesundheitswesen M. Pietsch In etlichen Berufen gibt es gesundheitliche Risiken durch die Übertragung von Krankheitserregern. Das gilt in besonderem Maße für Berufe im Gesundheitswesen. Ein Teil der dadurch verursachten Infektionskrankheiten kann durch Impfprophylaxe vermieden werden. Die Ständige Impfkommission (STIKO) hat in ihren aktuellen Empfehlungen (1) mehrere Indikationsimpfungen als beruflich erforderlich klassifiziert. In der Regel bedeutet dies, dass der jeweilige Arbeitgeber die Durchführung dieser Impfungen anbieten muss und dann auch die Kosten trägt. Die Impfindikationen im Gesundheitswesen haben in den STIKO-Empfehlungen unterschiedliche Begründungen. Neben dem Risiko der Eigengefährdung durch Kontakt mit einem Infizierten wird auch das Risiko der Erregerübertragung im Untersuchungslaboratorium angeführt. Als berufsbezogen werden daneben auch Impfungen klassifiziert, die Patienten vor einer Übertragung durch das medizinische Personal schützen sollen. Das ist durch die Zunahme immunsupprimierter Patienten infolge verbesserter therapeutischer Optionen von besonderer Wichtigkeit bei der arbeitsmedizinischen Überwachung des Personals. Risiken durch Eigengefährdung Im Vordergrund steht die Impfung gegen die Hepatitis B, deren Erreger über kleinste Blutmengen durch Verletzung oder Kontamination von nicht intakter Haut und Schleimhäuten übertragen wird. Das gilt bei Maßnahmen am infizierten Patienten in gleicher Weise wie bei Arbeiten mit Körpersekreten im Labor oder bei der Aufbereitung medizinischer Instrumente. Die Hepatitis B hat bei chronischer Infektion nicht nur einen schweren Verlauf; das Hepatitis-B-Virus kann auch die Ursache eines Leberzellkarzinoms sein. Damit gehört diese Impfung in die Gruppe der Antitumorimmunisierungen. Auf die Einzelheiten wird an anderer Stelle in dieser Ausgabe eingegangen. Auch die Impfung gegen Hepatitis A wird in den Auflis- tungen der STIKO für den Gesundheitsdienst empfohlen, darunter für Mitarbeiter in Krankenhausküche, Laboratorium und Reinigungsdienst. Der Hepatitis-A/B-Kombinationsimpfstoff erleichtert die Immunisierung. Er ist zudem deutlich günstiger als die getrennte Immunisierung gegen beide Erreger. | Autor Prof. Dr. Michael Pietsch Abteilung für Hygiene und Umweltmedizin der Universitätsmedizin Mainz Hochhaus am Augustusplatz 55131 Mainz E-Mail: [email protected] Zunehmende Bedeutung hat die Impfung gegen Influenza erlangt. Dabei hat sich die Erkenntnis durchgesetzt, dass medizinisches Personal nicht nur massiv exponiert ist – vor allem im niedergelassenen Bereich. Die Impfung von Mitarbeitern des Gesundheitsdienstes in allen Bereichen hat auch einen Vorbildcharakter. Das ist insofern wichtig, als die Influenzaimmunsierung wegen der Antigen-DriftProblematik und der zwar ausreichenden, aber nicht lang anhaltenden Wirksamkeit des Impfstoffes jährlich wiederholt werden muss. In einer Saison werden in Deutschland zwischen 20 und 30 Millionen Impfstoffdosen ausgeliefert. Etwa ein Drittel der Bevölkerung wird demzufolge nicht immunisiert (2). Weitere Hinweise zur Influenza und ihrer Prophylaxe finden sich ebenfalls in einem Spezialbeitrag dieser Ausgabe. Die Impfung gegen Diphtherie wird nicht als Eigengefährdung für medizinisches Personal kategorisiert. Gleichwohl besteht bei der Behandlung von Erkrankten durchaus ein entsprechendes Risiko. Allerdings sind Diphtherieerkrankungen in Deutschland aus verschiedenen Gründen zu einer selten registrierten Infektion geworden. Zudem gilt, dass grundsätzlich jede Person regelmäßig mit Kombinationsimpfstoffen neben Tetanus und Pertussis auch gegen Diphtherie zu immunisieren ist. In der arbeitsmedizinischen Betreuung ist deshalb insbesondere darauf zu achten, dass der Mitarbeiter 4 aseptica 18. Jahrgang 2012 | Heft 3 |Schwerpunkt dies auch regelmäßig durchführen lässt. Die STIKO weist in ihren Empfehlungen jedoch ausdrücklich auf die Pertussisimpfung bei medizinischem Personal hin. Diese Erkrankung kann auch bei Erwachsenen einen belastenden Verlauf haben (3) und zu längeren Ausfallzeiten beim Personal führen. Immerhin jeder zehnte Erwachsene mit Hustenattacken länger als eine Woche ist infiziert mit Bordetella pertussis. Ein Polioschutz durch Impfung ist nach den Impfempfehlungen nur bei der Betreuung Polioerkrankter erforderlich. Das gilt insbesondere für neurologische Einrichtungen und Infektionsstationen. Die Poliomyelitis tritt in Deutschland jedoch seit Jahren nicht mehr auf, auch nicht mehr als aus dem Ausland eingeschleppte Erkrankung. Dazu gehört natürlich auch die Influenza. Besondere Erwähnung dieses Übertragungsweges finden in den Impfempfehlungen die impfpräventablen Viruskrankheiten Masern, Mumps, Röteln und Windpocken. Seit mehreren Jahren bzw. Jahrzehnten werden Kinder bereits gegen diese Erkrankungen immunisiert. Allerdings verweigern auch Eltern die Impfung und in Einzelfällen kommt es nicht zur Serokonversion. Deshalb sind Antikörperkontrollen und Nachimpfungen beim medizinischen Personal in verschiedenen klinischen Bereichen dringend erforderlich (4). Dazu gehören in erster Linie Einrichtungen, in denen immunsupprimierte Patienten und Neugeborene sowie Kleinkinder betreut werden. Auch hierauf wird in einem Beitrag dieser Ausgabe eingegangen. Risiken der Erregerübertragung im Labor Schlussfolgerung Auf diesen Aspekt wird mehrfach in den STIKOEmpfehlungen hingewiesen. Das Risiko der Hepatitis A und der Hepatitis B wurde bereits erwähnt. Zusätzlich empfiehlt die STIKO die Impfung gegen Meningokokkenmeningitis. Derzeit sind mehrere Impfstoffe unterschiedlicher Zusammensetzung verfügbar. Der Impfstoff gegen die Meningokokken vom Typ A und Typ C bietet eine zu geringe Schutzbreite. Bei den Vierfachimpfstoffen gegen die Typen A, C, W 135 und Y ist zu unterscheiden zwischen einem reinen Polysaccharidimpfstoff und den beiden jetzt verfügbaren mit Proteinen konjugierten Impfstoffen. Polysaccharide sind gegenüber Proteinen schwächere Immunogene. Bei den neueren Impfstoffen nutzt man das Prinzip der Koppelung der Polysaccharide an ein Trägerprotein, was eine bessere Aktivierung des Immunsystems bewirkt. Die Konzentration spezifischer Antikörper ist nach Verabreichung dieser Impfstoffe bei Erwachsenen fast doppelt so hoch wie bei den herkömmlichen. Je nach Bakterientyp haben bis zu 10 % mehr Erwachsene einen Schutz gebildet. Die Werte liegen zwischen 80 und 92 %. In den Impfempfehlungen wird auch auf das Poliomyelitisrisiko für Laborpersonal hingewiesen. Das gilt allerdings nicht generell, sondern nur für solche Einrichtungen, in denen Polioerregerdiagnostik betrieben wird. In den vergangenen Jahren hat sich bezüglich der aktiven Immunisierungen im Gesundheitsdienst ein Wandel vollzogen. Es wird vermehrt darauf geachtet, dass ein spezifischer Individualschutz bei den Mitarbeitern vorhanden ist. Dieser Eigenschutz und der Schutz der Patienten vor einer Übertragung durch das Personal überwiegen bei Weitem die selten auftretenden Nebenwirkungen und die durch die Impfungen verursachten Kosten. Impfungen sind deshalb zu Recht zu einem wichtigen Aspekt der arbeitsmedizinischen Vorsorge geworden.| Schutz empfänglicher Patienten Bei bestimmten Infektionskrankheiten kann der Infizierte Erreger auch über Tröpfchen übertragen. Literatur 1. Robert Koch-Institut: Empfehlungen der Ständigen Impfkommission (Stand: Juli 2012). Epidemiol Bull 30/2012 2. http://www.pei.de/cln_227/nn_158114/DE/infos/ fachkreise/impfungen-impfstoffe/influenzagrippeimpfstoffe-saisonal/influenza-saisonal2011-2012-inhalt.html 3. Riffelmann M, Littmann M, Hülsse C et al.: Pertussis bei Erwachsenen: Häufigkeit, Symptome und Kosten. Dtsch Med Wochenschr. 2006; 131: 2829-34 4. Celikbas A, Ergonul O, Aksaray S et al.: Measles, rubella, mumps, and varicella seroprevalence among health care workers in Turkey: is prevaccination screening cost-effective? Am J Infect Control. 2006; 34 (9): 583-7 aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt 5 Impfung und Antikörperkontrolle bei medizinischem Personal Dr. Hubert Holz Hygienebeauftragter Arzt Leiter Abteilung Krankenhaushygiene H. Holz, M. Kiesel Die Krankenhaushygiene hat die Aufgabe, präventive Strategien zu etablieren, die die Gesundheit von Patienten und Mitarbeitern schützen. Neben den bekannten Maßnahmen der Sterilisation, Desinfektion und Isolation ist ein weiterer wichtiger Aspekt die Impfprävention, soweit dies bei den infrage kommenden Erregern möglich ist. Gerade immunsupprimierte Patienten profitieren von diesen Maßnahmen besonders, da sie nicht nur anfälliger für Infektionen allgemein sind, sondern sich Krankheitsverläufe auch wesentlich dramatischer abspielen können. Ein gutes Beispiel hierfür stellt die Infektion mit Masern dar. Äußerlich erscheint der Krankheitsverlauf bei Immunsupprimierten zwar eher schwach und das Masernexanthem tritt nur geringfügig oder gar nicht auf. Aber die schweren Organkomplikationen wie Riesenzellpneumonie oder auch Masern-Einschlusskörper-Enzephalitis, die eine Letalität von 30 % haben, treffen gerade diese Patienten besonders schwer. Für Mitarbeiter in den Bereichen Pädiatrie, Onkologie, Gynäkologie/Geburtshilfe, Intensivmedizin und generell Personal, das mit der Betreuung von immunsupprimierten Patienten befasst ist, muss daher besonders gewährleistet sein, dass ein Impfschutz gegen impfpräventable Erkrankungen vorhanden ist, damit sie nicht zum Ausscheider und Überträger von Wildviren werden können. Es sollte darauf geachtet werden, dass im Einzelfall möglichst nur geimpftes Personal oder Mitarbeiter mit ausreichendem Immunstatus eingesetzt werden. Wichtig ist es daher, dass leicht erreichbare Merkblätter über die einzelnen Erreger zur Verfügung stehen, die es den Mitarbeitern ermöglichen, sich schnell über notwendige Schutzmaßnahmen zu informieren. Hierzu gehört auch die Kenntnis bezüglich des eigenen Impfstatus, dem immer wieder keine ausreichende Beachtung geschenkt wird. | Autoren se bezüglich der Hepatitis A und Markus Kiesel der Hepatitis B erreicht werden staatlich anerkannte Hygienefachkraft konnte, sollte nicht unterschätzt Katholisches Klinikum Mainz werden. Bei Nonrespondern oder An der Goldgrube 11 ungeimpften Personen ist bei ei55131 Mainz nem Risikokontakt die aufwendige E-Mail: [email protected] Hepatitis-B-Postexpositionsprophylaxe mit aktiver Immunisierung oder/und Gabe des sehr teuren Hepatitis-B-Immunglobulins notwendig. Die Ständige Impfkommission beim Robert Koch-Institut empfiehlt deshalb bei beruflicher Exposition die Impfung gegen Hepatitis A und B, aber auch gegen Influenza, Pertussis, ggf. Polio, Masern, Mumps, Röteln und Varizellen. Die Influenzaimpfquoten in den Krankenhäusern belegen jedoch, dass es da noch einigen Nachholbedarf gibt. Diese liegen häufig unter 30 %. Eine aktuelle Studie von Wicker et al. (1) zeigt sogar Impfraten bei medizinischem Personal von weniger als 20 % in Krankenhäusern. Mit einer besseren Impfquote wären viele Erkrankungen, insbesondere bei immunsupprimierten Menschen, vermeidbar. In Großbritannien überlegt man derzeit, ob es nicht sinnvoll wäre, die Gruppe der Kinder und Jugendlichen generell gegen Influenza zu impfen, um Erkrankungen insbesondere bei über 65-Jährigen vermeiden Moderne Labormethoden zu können. Aktuell ist hier ein nasal zu applizierender sind hilfreich zur Feststellung zurückliegender ErImpfstoff (Fluenz®) in der Diskussion, der gerade sei- krankungen, um unnötige ne europäische Zulassung erhalten hat (2). Da bei Aus- Impfungen zu vermeiden. bruchssituationen eine Mortalitätsrate der Patienten von 16 %, auf Transplantationseinheiten sogar bis zu 60 % auftritt, ist eine generelle Impfung des medizinischen Personals außerordentlich sinnvoll. Impfung oder Antikörperkontrolle? Impflücken bei medizinischem Personal Die hohe Schutzwirkung, die mit der Impfung des im medizinischen Bereich tätigen Personals beispielswei- Nach der TRBA 250 Nr. 9.4 müssen den Mitarbeitern einer medizinischen Einrichtung Impfungen angeboten werden, wenn dies durch ein Risiko bei der beruf- 6 aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt lichen Tätigkeit begründet werden kann. Auch die Unfallverhütungsvorschrift 1.Wicker S, Gottschalk R, Wolf U et al.: Influenzaimpfquoten in hessischen Krankenhäusern. (BGV A1) bestätigt diese Bundesgesundheitsblatt 2012; 55: 932-936 Auffassung. Dabei sollte 2.http://www.deutsche-apotheker-zeitung.de/ Beachtung finden, dass bei pharmazie/news/2012/08/31/nasalerErregern, gegen die noch influenzaimpfstoff-fluenzR-zugelassen/8138.html kein geeigneter Impfstoff 3.Thomas L: Labor und Diagnose. 5. Auflage. zur Verfügung steht (z. B. Frankfurt am Main: TH-Books; 1998 Tbc, Hepatitis C, Meningokokken Serotyp B – in Deutschland etwa 70 %), lediglich suffiziente Barrieremaßnahmen, Desinfektion oder gar eine Antibiotikaprophylaxe zur Verfügung stehen, die nicht unerhebliche Kosten verursachen können. Im günstigsten Fall ist bereits durch natürliche Infektion oder stille Feiung ein Immunschutz vorhanden. Um dies erfahren und Impfungen vermeiden Literatur zu können, sind Laboruntersuchungen ein hilfreiches Mittel. Der Mikrobiologe oder Labormediziner kann das Ergebnis entsprechend bewerten (Tab.). Bei vielen durchgemachten impfpräventablen Krankheiten – wie Hepatitis B, Masern oder Windpocken – wird durch die Infektion ein lebenslanger Schutz aufgebaut. Impfungen sind dann nicht notwendig. Schlussfolgerung Die Wirkung von Hygienemaßnahmen, zu denen insbesondere auch die Prophylaxe durch Impfungen gehört, wird zwar häufig unterschätzt, bringt aber nach Berechnungen der Centers for Disease Control (CDC) einen Vorteil in der allgemeinen Lebenserwartung von bis zu 25 Lebensjahren. Sie sollten daher besondere Beachtung sowohl im normalen Lebensumfeld als auch in Einrichtungen der medizinischen Versorgung finden.| Tabelle: Laborwerte nach durchgemachten Infektionskrankheiten (nach Thomas L: Labor und Diagnose (3) und Labor Dr. Fenner und Kollegen, Hamburg) Krankheit Ergebnis Testsystem Hepatitis A Anti-HAV-IgG: > 200 IU/l Enzym-Immunoassay Hepatitis B anti-HBc: positiv Chemiluminescenz-Immunoassay Masern IgG: Titer ≥ 1 : 80, > 0,20 IU/ml Enzym-Immunoassay Mumps IgG: Titer ≥ 1 : 80, > 100 U/ml Enzym-Immunoassay Röteln Titer ≥ 1 : 32 Hämagglutinations-Hemmtest > 10 mm Hämolyse-in-Gel-Test ≥ 40 IE/ml Chemiluminescenz-Immunoassay IgG: Titer ≥ 1 : 160, > 100 mIU/ml Enzym-Immunoassay Windpocken Influenza – das unterschätzte Risiko C. Moerchel Infektionen durch das Influenzavirus können einen unterschiedlichen Verlauf haben. Vor allem in der hausärztlichen Praxis kann man alle Ausprägungen diagnostizieren. Denn in der Regel kommen Patienten mit influenzaähnlicher Symptomatik – der sogenannten »influenza-like illness« (ILI) – zuerst zu ihrem Hausarzt. Über die Symptome des grippalen Infektes hinaus empfinden diese Patienten ein starkes Krankheitsgefühl, haben plötzlich hohes Fieber, trockenen Reizhusten mit Halsschmerzen und vor allem Muskel- und Kopfschmerzen. Während vergleichbare Symptome anderer Virusinfektionen in kürzerer Zeit wieder abklingen, bleibt das Fieber bei einer Influenza mindestens drei aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt 7 Tage anhaltend hoch. Es entwickeln sich respiratorische Symptome mit Luftnot, erhöhter Atemfrequenz und Brustschmerz, das Sputum kann blutig werden. Ursache dafür sind entweder die seltenere primäre Viruspneumonie oder die häufigere Superinfektion der durch das Virus veränderten Schleimhaut durch Bakterien wie Pneumokokken, Staphylokokken und Haemophilus influenzae. Bei schwerwiegenderen Verläufen können sich auch eine Myokarditis oder eine Enzephalitis entwickeln, Letzteres vorwiegend bei Kindern. Risiko in der ärztlichen Praxis Für das Personal einer ärztlichen Praxis stellen die derartig erkrankten Patienten ein großes Infektionsrisiko dar. Reizhusten mit Ausbreitung von virushaltigen Tröpfchen und kontaminiertem Sputum können bei direktem und indirektem Kontakt mit einem Patienten bei der Anmeldung und der Untersuchung zu einer Infektion beim ärztlichen Personal führen. Typisch ist die Übertragung durch Tröpfchen, deren Größe über 5 µm liegt. Es gibt jedoch auch Hinweise, dass das Virus durch kleinere Partikel übertragen werden kann, also beim normalen Atmen und Sprechen. Während größere Partikel nach dem Freisetzen rasch sedimentieren, könnten diese kleineren dann länger in der Luft schweben. Indirekte Übertragungen sind durch den Kontakt mit Händen bei der Begrüßung oder mit kontaminierten Oberflächen und anschließendem Hand/ Mund- bzw. Hand-Nasen-Kontakt möglich. Die Infektiosität eines Erkrankten beträgt durchschnittlich vier bis fünf Tage. Sie ist bei der klassischen saisonalen Influenza genauso lang wie bei der pandemischen Influenza durch das Virus Typ A (H1N1). Impfprävention der Influenza Das hohe Ansteckungsrisiko macht in der Influenzasaison, die ihren Höhepunkt in der Regel in den Monaten Februar und März erreicht, Maßnahmen zum Schutz des Personals erforderlich. In erster Linie ist das die Immunisierung mit dem saisonalen Impfstoff, die in den Monaten Oktober und November erfolgen sollte, um die gesamte mögliche Übertragungszeit abzudecken. Die Impfung ist jährlich zu wiederholen; zum einen, weil sich die zirkulierenden Viren durch Antigen-Drift (leichte Veränderungen der Oberflächenantigene) von Saison zu Saison verändern, und zum anderen, weil der individuelle Impfschutz nach sechs bis zwölf Monaten nachlässt. Nach der Impfung sind bis zu 90 % der Geimpften ausreichend geschützt. Bei über 60-Jährigen liegt die Wirksamkeit jedoch bei etwa 60 %. Durch die sogenannte Immunseneszenz – der Verminderung der T-Lymphozyten durch altersbedingte Thymusrückbildung – kommt es zu einer verminderten Immunantwort. Für diese Altersgruppe wird die Verwendung eines Impfstoffes mit einem Wirkverstärker empfohlen. Dieses sogenannte Squalen führt zu einer besseren Antikörperbildung. Das konnte bei einer Studie in Altenheimen gezeigt werden. Mit dem adsorbierten Impfstoff fand sich bei 80,1 % der Geimpften eine Immunantwort, mit dem herkömmlichen bei 57,1 %. Für die breite Anwendung sind diese Impfstoffe jedoch zu teuer. Das Gleiche gilt für Impfstoffe, die in Humanzellkulturen hergestellt werden. Da die Viren für die herkömmlichen Impfstoffe in Hühnereiern vermehrt werden, sollten diese bei Hühnereiweißallergikern nicht verwendet werden. In der Arztpraxis finden die ersten risikoreichen Kontakte zwischen Personal und Patienten bereits bei der Anmeldung statt. | Autor Dr. Christian Moerchel Praxis für Allgemeinmedizin Obere Bogenstr. 10 55120 Mainz E-Mail: [email protected] Weitere Präventionsmaßnahmen Neben der Impfung gibt es auch weitere Möglichkeiten für einen Influenzaschutz. Antivirale Arzneimittel (Oseltamivir und Zanamivir) können bei medizinischem Personal präexpositionell angewendet werden, wenn kein wirksamer Impfstoff zur Verfügung steht, beispielsweise beim Auftreten eines neuen pandemi- Die Influenza ist nicht nur eine lästige Erkrankung. Sie kann auch schwerwiegend verlaufen und tödlich enden. schen Influenzavirus. Postexpositionell können diese Mittel bei einem Influenzakontakt ohne Impfschutz verwendet werden. Solche Situationen können in der Arztpraxis etwa bei der Patientenanmeldung entstehen. Nicht zu vernachlässigen ist auch der Aspekt der Flächendesinfektion. Neben der routineartigen Des- 8 aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt infektion patientennaher Flächen müssen diese auch nach der Freisetzung von Tröpfchen und Sputum eines Krankheitsverdächtigen mit einem viruswirksamen Mittel behandelt werden. Schlussbemerkung Die Influenza ist nicht nur eine lästige Erkrankung. Sie kann auch schwerwiegend verlaufen und tödlich enden. Anhand der gemeldeten Infektionen lässt sich das Risiko jedoch nicht erfassen. Gemeldet werden müssen nur der direkte Virusnachweis, wozu auch Schnelltests in der hausärztlichen Praxis gehören. Lediglich bei aviärer Influenza ist bereits der Krankheitsverdacht meldepflichtig. Man schätzt, dass es in einer normalen Influenzasaison bis zu 2.000.000 zusätzliche Arztbesuche gibt, die zu etwa 5.500 Krankenhauseinweisungen führen. Bis zu 10.000 Menschen versterben in Deutschland jährlich durch eine Influenza. Weder ist diese Infektionskrankheit an sich zu unterschätzen noch das Risiko für die Mitarbeiter ärztlicher Praxen als erste Anlaufstelle von Erkrankten.| Hepatitis B: Risiken, Krankheit, Impfschutz R. Pietsch Das Hepatitis-B-Virus kommt weltweit vor. Immerhin etwa 40 % der Weltbevölkerung besitzen Antikörper, die auf eine durchgemachte oder noch bestehende Infektion hinweisen. | Autorin Dr. Regina Pietsch Abteilung für Hygiene und Umweltmedizin der Universitätsmedizin Hochhaus am Augustusplatz 55131 Mainz E-Mail: [email protected] In Deutschland sind 5–8 % der Bevölkerung Träger von Antikörpern gegen das Core-Antigen des Virus (Anti-HBc). Jedes Jahr kommen Neuinfektionen hinzu. 2011 wurden 807 Fälle von akuter Hepatitis B gemeldet. Tatsächlich wird die Zahl aber deutlich höher liegen. Von der Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege (BGW) wurden 2011 immerhin noch 52 Infektionen bei Ärzten, Pflegekräften und weiterem medizinischen Personal als berufsbedingt registriert. Virusübertragung und Krankheitsverlauf (1, 2, 3) Der Krankheitsverlauf der Hepatitis B ist abhängig von Alter und Immunstatus des Infizierten. Die Erkrankung kann inapparent, mit geringen Symptomen oder als schwere Leberentzündung verlaufen. Der Erreger wird überwiegend sexuell oder parenteral übertragen. Die sexuelle Übertragung spiegelt sich in der Altersverteilung der Neuerkrankten wieder: 40–70 % der Betroffenen sind wegen des eher ungeschützten Geschlechtsverkehrs jüngere Erwachsene. Die parenterale Übertragung weist mehrere Varianten auf: Blut und Blutprodukte können mit dem Virus kontaminiert sein. Besonders leicht wird das Virus prä- bzw. perinatal übertragen. Die Erkrankung wird in 95 % der Fälle an das Kind weitergegeben, wenn die Mutter HBeAg-positiv ist. Falls die Erkrankung der Schwangeren frühzeitig entdeckt wird, kann das Neugeborene mit einer entsprechenden Prophylaxe und Impfung direkt nach der Geburt geschützt werden. Hierfür gibt es eindeutige Richtlinien. Durch eine entsprechende Auswahl der Spender und aufwendige Testungen sowie Inaktivierungsverfahren wird in Deutschland eine hohe Sicherheit von Blutprodukten gewährleistet. Personen, die Drogen intravenös verabreichen, sind stark gefährdet. Spritzen und Kanülen werden häufig mehrfach verwendet und unter verschiedenen Personen ausgetauscht. Besondere Risiken gibt es auch für medizinisches Personal, sofern es nicht durch die Impfung geschützt ist. Geringe Blutmengen (bereits 0,00004 ml) reichen bei einer Verletzung aus, um nennenswert Virus zu übertragen. Auch die Kontamination von Schleimhäuten oder nicht intakter Haut bei medizinischen Maßnahmen ist mit einem hohen Übertragungsrisiko verbunden. Die Inkubationszeit der Hepatitis B schwankt zwischen 60 und 120 Tagen und ist auch abhängig von der Dosis der übertragenen Erreger. Die Erkrankung verläuft sehr unterschiedlich. Bis zu 90 % der akuten aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt 9 Infektionen heilen vollständig aus und vermitteln anschließend eine lebenslange Immunität, während es bei bis zu 1 % der Infizierten zu einer heftigen Leberentzündung mit Leberzellschaden kommt. Zwischen diesen beiden Verlaufsformen gibt es verschiedene weitere Varianten der Erkrankungsintensität. Nach der Infektion und dem Ablauf der Inkubationszeit kommt es je nach Immunitätslage des Erkrankten zur Virusvermehrung. Die Infektiosität besteht dann bereits vor dem Ausbruch der Erkrankung. Die ikterische Phase beginnt drei bis zehn Tage nach der uncharakteristischen Frühphase (Fieber, Übelkeit, Erbrechen). Typische Symptome dieser Phase sind die Dunkelfärbung des Urins und der Ikterus, der nach zwei bis vier Wochen wieder verschwindet. Heilt die Erkrankung nicht aus und entwickelt sich eine chronische Hepatitis B, so kann diese die Entstehung einer Leberzirrhose sowie eventuell eines Leberzellkarzinoms begünstigen. Labordiagnostik (4) Die Bestimmung erhöhter Serumwerte der Leberenzyme und die spezifische Hepatitis-B-Serologie ermöglichen eine genaue Diagnostik der Erkrankung (Abb.). Im Labor lassen sich bereits während der Inkubationszeit der Anstieg des HBs-Antigens und an zweiter Stelle des HBe-Antigens nachweisen. Ihre höchste Konzentration erreichen diese beiden Antigene ungefähr mit Erkrankungsbeginn. Dann steigen das Gesamt-Anti-HBc und das Anti-HBc-IgM an. Während dieses im Laufe der folgenden Monate abfällt, bleibt das Anti-HBc-IgG lebenslang erhöht. Dieser serologische Marker wird deshalb vor einer geplanten Impfung bestimmt, um bei einer durchgemachten Erkrankung eventuell darauf verzichten zu können. Nach etwa zwei Monaten beginnt in 70–90 % der Fälle das AntiHBe anzusteigen und nach drei bis vier Monaten sind 70–90 % der Patienten auch Anti-HBs-positiv. Durch die Impfung mit dem HBs-Antigen werden ausschließlich Antikörper dieser Spezifität gebildet. Impfschutz (5) In der ersten Hälfte der 1980er-Jahre wurde die gut wirksame und auch gut verträgliche Hepatitis-BImpfung eingeführt. Trotz dieser Möglichkeit, sich zu schützen, gibt es immer wieder Neuerkrankungen in allen Altersgruppen. Die Ständige Impfkommission empfiehlt, die Hepatitis-B-Impfung bereits im Säuglingsalter durchzuführen (6). Es stehen entsprechende Kombinationsimpfstoffe zur Verfügung. Fehlende Immunisierungen sollen bis zum 18. Lebensjahr nachgeholt werden. Empfehlungen gibt es auch für Reisende in Gebiete mit hoher Hepatitis-B-Prävalenz in der Bevölkerung. Hier kann es insbesondere bei medizinischen Maßnahmen infolge mangelhafter Aufbereitung von Instrumenten zu einer Virusübertragung kommen. Ebenso stehen im Rahmen der Arbeitsschutzgesetze im Hinblick auf das Arbeiten mit infektiösem Material Untersuchungs- und Impfangebote zur Verfügung. Diese Angebote und auch die Kostenübernahme fallen demzufolge in die Verantwortung des Arbeitgebers. Die Grundimmunisierung für Erwachsene besteht aus insgesamt drei Impfungen. Die erste und die zweite Impfung erfolgen routinemäßig im Abstand von vier Wochen, die dritte Impfung fünf Monate nach der ersten. Eine Antikörperkontrolle sollte vier Blutkontakte stellen generell ein hohes Infektionsrisiko dar. Rel. Konz. Symptome Inkub. akute Infektionsphase postakute Infektionsphase Postinfektionsphase anti-HBc anti-HBs HBs Ag anti-HBe HBe Ag anti-HBc IgM 4-12 2-12 Wochen 2-16 Jahre Abb.: Verlauf der Serummarker nach Hepatitis B-Infektion (aus: Lit. 4) 10 aseptica 18. Jahrgang 2012 | Heft 3 | Schwerpunkt bis acht Wochen nach der letzten Impfung erfolgen. Insbesondere für medizinische Berufe ist diese wichtig, weil ein positives Ergebnis den Impferfolg anzeigt. Er gilt als gewährleistet, wenn die Anti-HBsKonzentration eine Höhe von mehr als 100 IU/l erreicht hat. Verschiedene Faktoren können allerdings den Impferfolg beeinträchtigen. Dazu gehören Übergewicht, Rauchen, männliches Geschlecht, höheres Alter und einige chronische ErkrankunLiteratur gen. Bei zu geringem 1. Robert Koch-Institut: Hepatitis B – Ratgeber für Impferfolg sind zusätzÄrzte. Epidem Bull. 33/2000 liche Impfungen mit an2. Cornberg M, Protzer U, Petersen J et al.: Aktualisieschließender Laborkonrung der S3-Leitlinie zur Prophylaxe, Diagnostik und trolle notwendig. Man ist Therapie der Hepatitis-B-Virusinfektion. Z Gastroenübereingekommen, dass terol. 2010; 49: 871-930 3. Robert Koch-Institut: Virushepatitis B, C und D im nach einer GrundimJahr 2008. Epidem Bull 20/2009 munisierung bei Werten 4. Pietsch M, Riegel H, Pietsch R: Memorix Laboratoriunter 100 IU/l bis zu umsmedizin. London/Glasgow/Weinheim: Chapdrei weitere Impfungen mann & Hall; 1996 durchgeführt werden, um 5. GlaxoSmithKline: Gebrauchsinformation Engerix-B doch noch eine SerokonErwachsene. Stand: Februar 2008 6. Robert Koch-Institut: Empfehlungen der Ständigen version zu erzielen. Nach Impfkommission (Stand: Juli 2012). Epidem Bull. der vierten Impfung ist 30/2012 das bei bis zu 20 % der 7. Berufsgenossenschaft für Gesundheitsdienst und Nonresponder der Fall, Wohlfahrtspflege: Risiko Virusinfektion – Übertranach der fünften und gungsweg Blut. Stand 01/2011 sechsten Impfung bei bis zu 50 %. Ist das nicht er- reicht, müssen Betroffene in medizinischen Berufen Infektionsrisiken – beispielsweise durch unspezifische Schutzmaßnahmen – unbedingt vermeiden. Verhalten bei möglicher Infektion (7) Die Berufsgenossenschaft für Gesundheitsdienst und Wohlfahrtspflege gibt klare Empfehlungen für Sofortmaßnahmen nach einem Kontakt mit infektiösem Material, unabhängig davon, ob es sich um intakte oder nicht intakte Haut handelt. Denn Mikroläsionen der Haut können trotzdem zu einer Eintrittspforte für die Erreger werden. Bei Stich- und Schnittverletzungen soll die Wunde zum Bluten gebracht und anschließend mit einem alkoholischen Präparat desinfiziert werden. Schleimhäute – beispielsweise im Gesicht – und wunde Hautstellen müssen umgehend mit PVPJod-haltigen Mitteln desinfiziert und die Schleimhäute anschließend gründlich mit Wasser oder besser mit physiologischer Kochsalzlösung gespült werden. Kontaminationen der intakten Haut sind mit einem alkoholischen Präparat zu desinfizieren. Anschließend ist der Betriebsarzt zu informieren. Nach einer Gefährdungsanalyse wird dieser sofort sowie nach weiteren sechs, zwölf und 26 Wochen eine Blutentnahme zur serologischen Diagnostik durchführen. Bei vorhandenem Impfschutz ist dies nicht erforderlich. Dann reicht der Nachweis der vorhandenen Immunität.| Blutzuckerbestimmung beim pflegebedürftigen Diabetiker: Das Risiko blutübertragener Infektionen wird oft unterschätzt H.-T. Panknin Die assistierte Blutzuckerkontrolle beim Diabetiker ist für das Fachpersonal in Akutkrankenhäusern ebenso wie in Altenpflegeheimen und Einrichtungen für chronisch Kranke eine alltägliche Routineaufgabe. Die Tatsache, dass es dabei immer wieder zu blutübertragenen Infektionen kommt, zeigt allerdings, dass das Infektionsrisiko leider oft unterschätzt wird. Risiken ergeben sich aus dem Umgang mit den Lanzetten und Stechhilfen, aus dem Vorgang der Blutzuckermessung mit den Blutzuckermessgeräten und aus der Verwendung der Gerätschaften für mehrere Patienten hintereinander. Weitgehend unbekannt ist, dass ein durchaus relevanter Anteil älterer und pflegebedürftiger Diabetiker mit dem Hepatitis-B-Virus infiziert ist und damit eine Gefährdungsquelle für die Mitpatienten darstellt. aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene 11 Aktuelle Hepatitisübertragungen in den USA In den Jahren 2009 bis 2011 trat eine besonders auffällige Häufung von Infektionen im Zusammenhang mit assistierter Blutzuckermessung in Pflegeheimen an der US-amerikanischen Ostküste auf. Die Fallserie wurde kürzlich im Morbidity and Mortality Weekly Report, dem wöchentlichen infektionsepidemiologischen Bulletin der Centers for Disease Control and Prevention (CDC), publiziert (1). In vier Pflegeheimen für chronisch Kranke kam es zwischen Februar 2009 und November 2011 zu insgesamt 31 akuten Infektionen durch das Hepatitis-B-Virus. Die ersten symptomatisch auffälligen Patienten wurden dem Gesundheitsamt von Virginia zwischen Februar und Mai 2009 aus einem Seniorenbetreuungsheim gemeldet. Die Behörde nahm daraufhin eine Ortsbesichtigung vor und veranlasste eine serologische Untersuchung bei allen – auch den gesund erscheinenden – Pflegeheimbewohnern. Dabei wurden zwei weitere Fälle von akuter, klinisch asymptomatischer Hepatitis-B-Infektion und fünf zuvor unbekannte chronische Infektionen mit dem Hepatitis-B-Virus aufgedeckt. Die Genotypisierung der Virusstämme zeigte, dass es sich um einen einheitlichen Virustyp handelte. Alle vier Patienten mit akuter Hepatitis-B-Infektion und vier Patienten mit chronischer Infektion litten unter einem Diabetes mellitus. Das Personal des Pflegeheims half ihnen bei der täglichen Blutzuckerbestimmung. Ein knappes Jahr später, im Januar 2010, meldete sich eine Pflegeeinrichtung für Patienten mit chronischen neuropsychiatrischen Erkrankungen bei dem gleichen Gesundheitsamt. Dort waren zwei Patienten mit Gelbsucht auffällig geworden. Einer der beiden hatte serologische Marker für eine akute, der andere für eine chronische Hepatitis B. Auch hier führte das Gesundheitsamt eine serologische Untersuchung aller Heimbewohner durch Hardy-Thorsten Panknin Badensche Straße 49 und entdeckte bei 126 Tests 13 weitere 10715 Berlin akute Hepatitis-B-Infektionen und vier E-Mail: [email protected] weitere chronische Fälle. Von 13 Patienten mit Diabetes mellitus, denen das Pflegepersonal bei den täglichen Blutzuckerbestimmungen half, waren zwölf (92 %) von einer Hepatitis-B-Infektion betroffen. Die auch hier durchgeführte Genotypisierung der Viren ergab eine Clusterbildung: Jedes Gebäude des Heimes hatte einen eigenen Hepatitis-B-Genotyp. Dies sprach sehr stark für eine Ausbreitung durch pflegerische Maßnahmen mit Blutkontakten in dem jeweiligen Gebäude. Die Analyse möglicher Übertragungswege ergab, dass das Pflegepersonal die Lanzettblutentnahmegeräte, die aufgrund der Herstellervorschrift patientenbezogen verwendet werden sollten, für mehrere Patienten hintereinander verwendete. Defizite gab es daneben auch bei der Händedesinfektion und bei der Reinigung und Wischdesinfektion der Blutzuckermessgeräte. | Autor Im Juni 2010 und schließlich noch im November 2011 wurden von zwei weiteren Heimen nochmals Hepatitis-B-Fälle gemeldet. Der gemeinsame Nenner dieser Tab. 1: Hepatitis-B-Infektionen in Pflegeheimen in Virginia, USA Variable Pflegeheim A Pflegeheim B Pflegeheim C Pflegeheim D Gesamt (%) Gesamtzahl Bewohner 47139231120536 Auf HBV getestet davon HBV-immun davon HBV-empfänglich davon chronische HBV-Infektion davon akute HBV-Infektion 41126151103420 (78) 033112872 (17) 27 88 138 70 323 (77) 5 5 1 5 16 (4) 5 14 5 7 31 (9,6) Bewohner mit Diabetes mellitus 15325024 121 (23) davon auf HBV getestet 14 32 39 24 109 (90) davon empfänglich für HBV 719351273 (67) davon akute HBV-Infektion 5 12 5 7 29 (39,7) HBV – Hepatitis-B-Virus HBV immun – geimpft oder Zustand nach früherer Infektion HBV-empfänglich – keine serologischen Hinweise für HBV-Infektion oder akute HBV-Infektion 12 aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene Ereignisse bestand darin, dass fast ausschließlich pflegebedürftige Diabetiker betroffen waren und dass das Pflegepersonal, abweichend von den einschlägigen Vorschriften der CDC, sowohl die Lanzettblutentnahmegeräte als auch die Blutzuckermessgeräte des öfteren patientenübergreifend verwendete. Die Blutzucker-Messgeräte wurden dabei nicht immer zwischen den Patienten wischdesinfiziert. In Pflegeheim A zeigten serologische Tests außerdem, dass bei zwei Mitarbeitern des Pflegepersonals eine bis dahin nicht bekannte akute Hepatitis-B-Infektion vorlag. Beide waren nicht gegen Hepatitis B geimpft gewesen. Die direkte Beobachtung der Mitarbeiter beim Umgang mit Stechhilfen zeigte, dass die benutzten Lanzetten häufig nicht ordnungsgemäß in die dafür vorgesehenen Behälter für scharfe Gegenstände entsorgt wurden. Einen Gesamtüberblick über die Infektionsfälle in den vier Heimen gibt Tabelle 1. Kommentar des korrespondierenden Referenten Die Ereignisse in Virginia bestätigen, dass die assistierte Blutzuckerbestimmung mit Teststreifen ein erhebliches Risiko der Verbreitung blutübertragener Infektionen birgt. Ähnliche Ereignisse wurden bereits früher aus Deutschland mitgeteilt (6). Die Durchführung von Lanzettblutentnahmen und Blutzuckerbestimmungen in Krankenhäusern, Pflegeheimen oder Behindertenein- A B D E richtungen verlangt daher eine sorgfältige Einweisung. Keinesfalls dürfen solche Tätigkeiten von unausgebildetem medizinischem Assistenzpersonal vorgenommen werden. Die serologische Untersuchung bei den Heimbewohnern in Virginia ließ zudem zwei wichtige Aspekte erkennen: Zum einen waren im Mittel 77 % der Heimbewohner empfänglich für eine Infektion mit dem Hepatitis-B-Virus, d. h., sie hatten schützende Antikörper weder durch eine frühere Infektion erworben, noch waren sie gegen Hepatitis B geimpft. Damit hatten diese Patienten ein hohes Risiko, durch unsauber durchgeführte Punktionen und Messungen erstmals mit dem Hepatitis-B-Virus infiziert zu werden. Zum anderen litten 4 % der Heimbewohner an einer chronischen Hepatitis B und waren damit eine potenzielle Infektionsquelle für andere Patienten. Im Vergleich zur Allgemeinbevölkerung, die in Deutschland und den USA in ca. 0,25 % die serologischen Marker einer potenziell ansteckenden Hepatitis B aufweist, ist dieser Anteil in den Heimen somit mehr als zehnfach höher. Was sollte aus den Ereignissen in Virginia gefolgert werden? Die wichtigste Botschaft haben bereits die CDC formuliert, indem sie klar dazu raten, Lanzettblutentnahmegeräte und Blutzuckermessgeräte wenn irgend möglich nur patientenbezogen einzusetzen (5). In Deutschland sollten in allen Einrichtungen des Gesundheitswesens, C Abb. 1: Ablauf einer assistierten Blutzuckerbestimmung A Punktion der Fingerbeere mit Einmallanzette B Abwischen des ersten Blutstropfens C Heranführen des Teststreifens an den zweiten Blutstropfen D Abwischen des Gerätes mit Desinfektionsmittel nach der Messung E Unbemerkte Blutreste am Rand des Gerätes (Kreise) aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene 13 in denen bei mehreren Patienten hintereinander (»seriell«) Lanzettblutentnahmen durchgeführt werden, nur die im Handel erhältlichen, verletzungssicheren Einmallanzetten verwendet werden. Die Blutzuckermessgeräte sind dagegen in einigen Einrichtungen nicht für jeden Patienten individuell vorhanden. Der Grund liegt darin, dass die Geräte (a) relativ teuer sind und (b) täglich gegen eine Kontrolllösung geeicht werden müssen, was Zeit benötigt und einen gewissen Dokumentationsaufwand mit sich bringt. Wenn die Geräte für mehrere Patienten verwendet werden, sollte jedoch schriftlich eine Aufbereitungsvorschrift festgelegt und den Mitarbeitern vermittelt werden. Die verwendeten Desinfektionsmittel müssen einerseits materialverträglich sein, da das Anzeigefeld meist aus Plexiglas besteht. Hierzu ist eine Rückfrage beim Hersteller erforderlich. Andererseits müssen sie mindestens das Begutachtungskriterium »begrenzt viruzid« erfüllen, damit von einer sicheren Wirksamkeit gegen das Hepatitis-B-Virus ausgegangen werden kann. Der korrekte Ablauf einer Lanzettblutentnahme mit nachfolgender Wischdesinfektion des Blutzuckermessgerätes ist aus Abbildung 1 ersichtlich. In der Abbildung 1 E erkennt man jedoch bereits, wo die Risiken liegen: in der unbemerkten Verunreinigung durch kleinste Blutreste. Hygieneschulungen zur Erkennung dieser Risiken sind daher unbedingt erforderlich. Fragen hinsichtlich der korrekten hygienischen Vorgehensweisen bei Blutzuckerbestimmung und Insuli- napplikation gehören zu den häufigsten Diskussionsthemen bei Hygienefortbildungen. Die Erfahrung zeigt, dass die Tücke dabei im Detail liegt. Klassische Fragen sind beispielsweise die, ob die Haut der Fingerbeere vor der Kapillarblutentnahme desinfiziert werden muss, oder ob vor einer Insulininjektion jeweils eine neue Nadel auf einen Insulin-Pen aufgesetzt werden muss. Obwohl die meisten dieser Fragen aufgrund der aktuell existierenden Leitlinien, beispielsweise der Richtlinie für Krankenhaushygiene und Infektionsprävention, eindeutig beantwortet werden können, entzünden sich immer wieder kontroverse Diskussionen an diesen Themen. Eine Übersicht über häufig gestellte Fragen und die zugehörigen Antworten samt Literaturhinweisen gibt Tabelle 2. | Weiterführende Literatur: 1. Anonymus: Multiple outbreaks of hepatitis B virus infection related to assisted monitoring of blood glucose among residents of assisted living facilities – Virginia, 2009–2011. Morbidity and Mortality Weekly Report. 2012; 61: 339–343 (18. Mai 2012) 2. Kommission für Krankenhaushygiene und Infektionsprävention beim Robert Koch-Institut (KRINKO). Anforderungen an die Hygiene bei Punktionen und Injektionen. Bundesgesundheitsbl. 2011; 54: 1135–1144 3. World Health Organisation (WHO): WHO guidelines of drawing blood. whqlibdoc.who.int/publications/2010/9789241599221_eng.pdf 4. Deutsche Gesellschaft für Krankenhaushygiene (DGKH), Sektion »Hygiene in der ambulanten und stationären Kranken- und Altenpflege/Rehabilitation«. Konsensuspapier zur Mehrfachverwendung von Injektionsnadeln bei Insulinspens und Insulin-Einmalspritzen, Hautantiseptik (Hautdesinfektion) vor der subkutanen Insulininjektion. Stand: 8/2010. http://pflegen-online.de/download/2010_09_01_ pen_papier.pdf 5. Centers for Disease Control and Prevention (CDC, Atlanta, Georgia, USA): Infection prevention during blood glucose monitoring and insulin administration. www.cdc.gov/injectionsafety/blood-glucosemonitoring.html 6. Dreesman JM et al.: Outbreak of hepatitis B in a nursing home associated with capillary blood sampling. Epidemiol Infect. 2006; 134: 1102–1113 Danksagung: Herrn Prof. Dr. med. Matthias Trautmann, Leiter des Instituts für Krankenhaushygiene am Klinikum Stuttgart danke ich für die Fotos in der Abbildung 1. Tab. 2: Häufige Fragen zur Lanzettblutentnahme und Blutzuckermessung beim Diabetiker Frage Antwort Quelle (Leitlinie) Muss die Haut der Fingerbeere vor der Lanzett-Blutentnahme alkoholisch desinfiziert werden? Immer dann, wenn medizinisches Personal die Entnahme durchführt: ja. KRINKO (2), WHO (3) Stört nicht der Alkohol die nachfolgende Blutzuckerbestimmung? Dies ist ein weitverbreiteter Irrglaube. Hersteller von Blutzuckermessgeräten bestätigen, dass der Messwert nicht verfälscht wird, wenn der Alkohol auf der Haut vor der Lanzettpunktion abgetrocknet ist. Herstellerinformation der Blutzuckermessgeräte Muss für jede Insulinapplikation eine neue Nadel verwendet werden? Ja. Begründung: Die Nadeln stumpfen ab und verformen sich, dadurch wird (a) die Haut verstärkt traumatisiert und (b) die Insulindosierung ungenau. Zudem können Insulinreste in den alten Nadeln auskristallisieren. Herstellerinformation der Nadel- und Insulinspritzenhersteller (z. B. www. bd.com/de/diabetes); siehe auch Konsensuspapier der Deutschen Gesellschaft für Krankenhaushygiene (4) Darf ein Blutzuckermessgerät für verschiedene Patienten verwendet werden? Dies sollte wenn möglich vermieden werden. Wenn es erforderlich ist, muss das Äußere des Gerätes zwischen den Anwendungen sorgfältig mit einem mindestens begrenzt viruswirksamen Flächendesinfektionsmittel wischdesinfiziert werden. CDC-Information (5) 14 aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene Kleine Flächen – ein Erregerhort G. Schrader Pathogenen Keimen, den Erregern, ist im Krankenhaus der Kampf angesagt. Es ging und geht darum, die Erreger soweit zu dezimieren, dass sie nicht zum Beispiel von Flächen auf die Patienten übertragen werden können. Die Übertragung auf die Patienten erfolgt meist über das medizinische Personal. Der alte Begriff Kreuzinfektionen vermittelt dies deutlich. Das Personal übernimmt Erreger von Patienten oder Flächen und transportiert diese Keime weiter auf andere Patienten. Das Personal ist das Drehkreuz. Weil der Transport der Erreger oft mit den Händen geschieht, ist eine häufige Händedesinfektion ein entscheidender Faktor zur Reduktion von Erregerübertragungen. Auf vielen kleinen Flächen werden Erreger angehäuft, also unbemerkt gehortet. Viele Erreger haben eine hohe Umweltresistenz. Zu ihnen gehört auch der Staphylococcus aureus. Bis zu sechs Monaten ist es ihm möglich, auch an trockenen GegenPriv.-Doz. Dr. med. habil. Georg Schrader, FA für Hygieneständen zu überdauern. Auch Pseuund Umweltmedizin, öffentlich domonas aeruginosa wurde von uns bestellter und vereidigter Sachvernoch nach zehn Tagen an trockenen ständiger der IHK Erfurt für Hygiene in Krankenhäusern und Gebäuden Gegenständen zurückgewonnen. Die Thomas-Müntzer-Straße 13 Überlebenschance für Erreger hängt 99423 Weimar von dem Trägermaterial ab, auf [email protected] chem sich die Keime befinden. Zum Beispiel ist die Überlebenschance an warmen Plastikgegenständen besser als an kalten Metalloberflächen. | Autor Abb. 1: Untersuchung von Telefonkarten mit Abklatschplatten Kleine Flächen sind nur selten per Anweisung zur Desinfektion in Desinfektionsplänen explizit aufgeführt. Desinfektionsmaßnahmen an großen Flächen, zum Beispiel Fußböden, sind schon lange in den Aufgabenbereich meist externer Firmen gegeben worden. Die Aufbereitung kleiner Flächen mit direktem oder indirektem Patientenkontakt hingegen gehört zum Aufgabenbereich von Schwestern und Pflegern. Die kleinen Flächen finden sich im Umfeld von Ärzten, Pflegepersonal und Patienten sowie in allen Bereichen des Patientenaufenthaltes und im diagnostischen und therapeutischen Umfeld. Nicht immer ist sich das medizinische Personal dessen bewusst, dass über solche Flächen Erreger auf die Patienten übertragen werden können. Ohne den Anspruch auf Vollständigkeit zu erheben, gebe ich hier einige Beispiele, worauf sich Erreger ansammeln können: Türklinken, Telefonhörer, Telefonkarten (Abbildung 1) , Griffleisten von Schubkästen, Duschvorhänge (Abbildung 2), Rohrpostkartuschen, Stethoskope, Blutdruckmanschetten (Abbildung 3), EKG-Elektroden, Schlüssel für Wertsachenfächer, elektrische Milchpumpen, ambulante Kleingeräte und besonders deren Griffbereiche, Lagerungshilfen, Gerätschaften zum Fixieren für unruhige Patienten, Staubänder (Abbildung 4), Perfusoren, Bücher und Zeitschriften, Computertastaturen (Abbildung 5), Zubehör für Haarwäsche und -pflege, Schreibgerate, Büroeinrichtungen, Blutzuckermessgeräte, Handgriffe von Rollatoren, Patientenakten, Fragebögen, Handgriffe von Mehrwegrasiergeräten, Ambubeutel / Beatmungsbeutel, Gelflaschen für Ultraschalluntersuchungen, Salbentuben, Schuhanzieher besonders in der diabetischen Fußsprechstunde. All diese Gegenstände einer ständigen Aufbereitung mit unserer derzeitig häufigsten Methode, der Flä- Abb. 2: Duschvorhang in einer Sanitärzelle Abb. 3: Blutdruckmessgerät und Stethoskope – einsatzbereit aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene 15 Abb. 4: Staubänder in Desinfektionslösung Abb. 5: Computerarbeitsplatz – bettseitig chendesinfektion, zu unterziehen, erfordert einen Personaleinsatz, der kaum in allen Fällen geleistet wird (1). Ein evidenzbasierter Nachweis, dass der eine oder andere Gegenstand tatsächlich zu einer Patienteninfektion Anlass gegeben hat, ist sehr schwierig, da die Summe dieser Einflussfaktoren schwer zu entflechten ist. Dennoch ist schon frühzeitig versucht worden, solche Gegenstände mit Eigenschaften auszurüsten, welche eine Keimreduzierung erreichen sollten. In der Antike sind besonders Kupfer und Silber in Flüssigkeiten, Salben und in Form von Folien zur Wundbehandlung verwendet worden. Nägeli (1893) und Miller (1889) (nach 2) erkannten nach eingehenden Versuchen die keimtötende Wirkung verschiedener Metalle gegenüber Algen und Bakterien. Nägeli prägte für diese Eigenschaft von Metallen den Begriff Oligodynamie. Danach hat man versucht, Silber, welches eine sehr hohe Wirkung gegen Bakterien besitzt, auch beim Krankenhausbau einzusetzen. In Erfurt z. B. wurde die 1928 erbaute chirurgische Klinik mit Messingtürklinken, die eine Silberoberfläche besaßen, ausgestattet (Abbildung 6). Eine Silberschicht auf dem Messing eignet sich für einen Langzeitgebrauch auf Türklinken deshalb nicht, weil Silber mit den Sulfaten aus dem Schweiß der ekkrinen Drüsen der Hand reagiert. Das Silber wird oxidieren und sichtbar schwarz werden und im Laufe der Zeit fast überall verschwinden, wie die Abbildung 6 zeigt. Auch ist der Schweiß (pH 4,0– 6,8) der ekkrinen Drüsen um einen pH-Wert von 0,5 saurer als der der apokrinen Drüsen (3). Nicht zuletzt dürfte auch der Einsatz von Desinfektions- und Putzmitteln zum Abtrag des Silbers von den Klinken beigetragen haben. In eigenen Untersuchungen wurde versucht, die Verbreitung von MRSA an verschiedenen oben genannten Gegenständen nachzuweisen. Die ausgewählten Gegenstände entstammten dem allgemeinen Krankenhausumfeld, ohne dass ein direkter zeitlicher Zusammenhang zu einem MRSA-Träger oder -Patienten bestand. In der Tabelle 1 sind die Ergebnisse dargestellt. Bei der Betrachtung aller Werte kann man konstatieren, dass in ca. 15 % all der untersuchten Gegenstände MRSA gefunden wurde. Abb. 6: Versilberte Türklinke nach 70-jährigem Gebrauch Die Untersuchungen zum Nachweis von MRSA an Gegenständen wurden auch auf das Krankenhausumfeld und eine stark frequentierte städtische Ein- 16 aseptica 18. Jahrgang 2012 | Heft 3 | Klinik und Hygiene richtung, eine Einkaufshalle, ausgedehnt. Auch hier konnte an verschiedenen Stellen mit häufigem Handkontakt MRSA festgestellt werden. Die Abbildungen 7 und 8 zeigen die Fundorte von MRSA: am Griffbereich eines Einkaufswagens und an einem Warenseparator (Trennstab auf dem Kassenband). Deutlich wird, viele kleine Gegenstände des täglichen Gebrauches im Krankenhaus, aber auch im kommunalen Umfeld, beherbergen pathogene Keime, sind also ein Hort für nicht zu unterschätzende Erreger. Wie oben schon gesagt, ist es unmöglich, allein mit Desinfektionsmaßnahmen die Keimverbreitung über kleine Flächen zu verhindern. Was nötig ist, sind Oberflächen mit keimtötenden Eigenschaften, sodass zumindest eine Keimanreicherung vermieden wird. Abb. 7: Keimgewinnung an einem Einkaufswagen Diese Erkenntnis hat die Suche nach solchen Verbindungen wieder belebt, mit denen eine Keimtötung oder Verminderung erreicht oder wenigstens eine Keimvermehrung verhindert werden kann. Es ist in letzter Zeit besonders Titandioxid, das man für diese Aufgabe favorisiert. Dies läuft mit so einem Nachdruck, dass nicht für jeden Anwendungsbereich in praxisnahen Versuchen nachgewiesen wird, dass die gewünschte Wirkung auch tatsächlich besteht. Es ist somit dringend erforderlich, Prüfverfahren zu entwickeln, die diese Lücke schließen. Bei diesen praxisnahen Prüfungen sind besonders die Zeitintervalle der Keimbeaufschlagung und die Arten der Keime – um auf die Umweltresistenz zu schließen – in die Testmodelle einzubeziehen. Es ist auch sehr wichtig, alle physikalischen Einflüsse wie Feuchtigkeit, Temperatur und Strahlungen zu beachten.| Abb. 8: Der Warenseparator trennt die Einkaufsprodukte der Kunden auf dem Band vor der Kasse Tab.: MRSA-Nachweise bei Umgebungsuntersuchungen in einem Krankenhaus Bereich Gesamt- probenzahl Kreißsaal 15 Neonatologie 21 Milchküche 10 ITS 46 Zentrale Geschirrspülküche 22 Fußbodengroßreinigungsgeräte52 Duschvorhänge aus Patientenzimmern 6 Rohrpostkartuschen 30 Summe: 202 Positive MRSA-Nachweise Prozent 3 1 3 10 5 19 20,0 4,8 30,0 21,7 22,7 36,5 3 3 37 50,0 10,0 18,3 Literatur 1. aseptica. 2008 (14); 2: 12–15 2. Schwotzer H, Weuffen WF eds.: Handbuch der Desinfektion und Sterilisation, Teil 1: Grundlagen der Desinfektion. Berlin: Verlag Volk und Gesundheit; 1972: 209–215 3. Documenta Geigy Wissenschaftliche Tabellen. 7. Auflage. Wehr (Baden): Geigy Pharmazeutika; 1973 aseptica 18. Jahrgang 2012 | Heft 3 | Technik und Hygiene 17 Aufbereitung von Gelenkinstrumenten – besondere Aspekte W. Michels, D. Klapper Im Rahmen der Leitlinienarbeit der Gesellschaften DGKH (Deutsche Gesellschaft für Krankenhaushygiene), DGSV (Deutsche Gesellschaft für Sterilgutversorgung) und AKI (Arbeitskreis Instrumentenaufbereitung) wird aktuell auch an einer Leitlinie für die validierte manuelle Aufbereitung gearbeitet (1). Einige Versuche zur manuellen Aufbereitung wurden in unserem Labor durchgeführt. Dabei wurden, analog zur Leistungsprüfung maschineller Prozesse, Crile-Klemmen im Gelenk mit 100 µl koagulationsfähigem Blut verschmutzt, welches mit einer Keimsuspension von Enterococcus faecium versetzt war. Diese wurden dann in VAH-gelistete, reinigende Desinfektionsmittellösung auf der Basis von Alkylamin geöffnet (60°-Winkel) für die vorgegebene Zeit eingelegt. Nach Neutralisation und Rückgewinnung durch intensive Elution, unterstützt durch Ultraschall, wurde nach Anzucht eine deutlich zu geringe Keimreduktion von nur 2 log festgestellt (2). Unsere Untersuchungen zur manuellen Aufbereitung führten zu vergleichbaren Ergebnissen wie bei Gebel et al. (3, 4). Wir untersuchten zudem, welche Bedingungen geschaffen werden müssen, um annähernd die für eine Desinfektion notwendige Reduktion um 5 log-Stufen zu erhalten, davon ausgehend, dass erst durch Bewegung der Gelenke das Desinfektionsmittel hinreichend in den Gelenkbereich hineingelangt sowie der Blutfilm hinreichend aufgerissen wird und alle inneren Flächen mit der Desinfektionslösung benetzt werden. schmutzung wurden 8,925 ml heparinisiertes Schafblut mit 0,925 ml Enterococcus faecium (Ausgangskeimzahl 108 KBE/ml) und 1,5 I.E./ml Protaminsulfat (0,15 ml) gemischt. 50 µl der Testanschmutzung wurden jeweils in das Gelenk der Crile-Klemmen pipettiert. Für eine bessere Verteilung der Anschmutzung wurden die Klemmen fünfmal geöffnet und geschlossen. Die Klemmen wurden im geöffneten Zustand (~ 60°) für eine Stunde bei 45 °C getrocknet. | Autoren Dr. Winfried Michels, Diana Klapper c/o Miele Professional Carl-Miele-Str. 29 33332 Gütersloh E-Mail: [email protected] Die Desinfektion erfolgte in einem Becherglas mit 100 ml Desinfektionsmittel. Für die Desinfektion wurden die Klemmen im geöffneten Zustand für 15 Minuten bei Raumtemperatur in das Alkylamin-enthaltende, vom Hersteller als »reinigend« eingestufte Desinfektionsmittel (1,0 % Konzentration) eingelegt. Die Klemmen wurden zwischen ein- und 50-mal in der Desinfektionsmittellösung im Becherglas durch Öffnen und Schließen bewegt. Nach Ablauf der Inkubationszeit wurden sie in 10 ml Neutralisationsmittel überführt (Verweildauer der Klemmen unter definierter Häufigkeit von Öffnen und Schließen: fünf Minuten). Die erhaltenen Neutralisationssuspensionen wurden auf Casein-Sojamehl-Pepton-Agar Abb. 1: Wirksamkeit der Desinfektion abhängig von den Gelenkbewegungen in der Lösung 6 5 Reduktionsfaktor Gelenkinstrumente, mit ihren Spaltbereichen und je nach Instrument in unterschiedlichem Ausmaß sich gegenseitig abdeckenden Flächen, stellen besondere Anforderungen an die Aufbereitung. Dieses bezieht sich auf die chemische Desinfektion im Tauchbad hinsichtlich der Durchdringung mit dem desinfizierenden Agens, insbesondere aber auch auf die Reinigung, welche manuell wie auch maschinell im Gelenkbereich erschwert ist. 4 3 2 1 0 Für die Untersuchungen wurden Arterienklemmen, d. h. Crile-Klemmen, analog zur Reinigungsprüfung bei der maschinellen Aufbereitung kontaminiert. Als Testan- 0 1020304050 Anzahl der Gelenkbewegungen 18 aseptica 18. Jahrgang 2012 | Heft 3 | Technik und Hygiene ausplattiert. Die Inkubation erfolgte bei 37 °C für 48 Stunden. Die Ergebnisse zeigten, dass die Crile-Klemmen bis zu 50-mal in Desinfektionsmittellösung intensiv bewegt, d. h. geöffnet und geschlossen werden müssen, um eine Reduktion von annähernd 5 log-Stufen zu erzielen (Abbildung 1). Bei der Prüfung auf Wirksamkeit von chemischen Desinfektionsmitteln werden Suspensionstests gemacht, mit und ohne Proteinbelastung, bzw. Tests mit Mattglasplättchen als Keimträger (5). Von der Wirksamkeit eines chemischen Desinfektionsmittels in einem einfachen Suspensionsversuch kann in Hinblick auf unsere Untersuchungen nicht auf die Wirksamkeit desselben Desinfektionsmittels bei einem realen Instrument mit Gelenken und Spaltbereichen geschlossen werden. In ähnlicher Weise stellt sich das Problem bei der Untersuchung der Prionenwirksamkeit von alkalischen Reinigungsmitteln dar. Auch dabei wird nach den Vorgaben des Robert Koch-Instituts in Suspension getestet bzw. bei den In-vivo-Untersuchungen werden kleine Drahtabschnitte nach Kontamination mit prionhaltigem Material den Dekontaminationsbedingungen ausgesetzt. Es sind dabei nur einfache, kleine Außenflächen zu deAbb. 2: Kraftmessung der Öffnung des Gelenkinstrumentes auf 60° kontaminieren und die Ergebnisse können somit ebenfalls nicht einfach auf reale Instrumente mit Gelenken und Spaltbereichen übertragen werden. Da bei Anwendung des Prozesses Oxivario die verschlechterte Gleitfähigkeit und bei unzureichender Pflege sogar Gelenkfraß reklamiert wurde, wurden dazu einige Untersuchungen gemacht. Mit Arterienklemmen nach Crile wurde die mit dem Grad der Reinigung bzw. Entfettung bei Gelenkinstrumenten einhergehende Zunahme der Reibung bis hin zum »Fressen« messtechnisch erfasst. Zu diesen Messungen wurde, auf Vorschlag von Herrn Wolfgang Fuchs (c/o Firma Aesculap), ein Handkraftmessgerät (Typ 370, Gr. 4, Induk GmbH, Wuppertal) verwendet. Mit diesem Gerät kann die bei einem Bewegungsvorgang maximal aufgewendete Kraft im Bereich von 0 bis 250 Zentinewton (cN) bzw. g · m/s² gemessen werden (Abbildung 2). Ein Bügel der Arterienklemmen wurde dazu in einer eigens dafür gefertigten Halterung in geschlossenem Zustand befestigt, die Messnadel des Kraftmessgerätes im letzten Zentimeterbereich vor den inneren Griffbereich des beweglichen Bügels positioniert und dann mit gleichmäßiger Bewegung auf 60° geöffnet. Die dabei maximal aufgewendete Kraft bis zu 250 Zentinewton wurde danach abgelesen. Jede Messung wurde dreimal wiederholt und der Mittelwert für die Auswertung verwendet. Die Messungen bei jeder Klemme waren recht gut reproduzierbar und die drei Messwerte lagen sehr nahe beieinander. Nach dem Prozess Oxivario Plus ist die erforderliche Bewegungskraft von zehn Klemmen im Mittel um 60 cN angestiegen, und durch zweimaliges Zupipettieren von je 20 µl Rinderserumalbumin(BSA)-Lösung (1 µg/ 1 µl) in die Gelenke mit jeweiliger Verteilung durch Bewegung, anschließender Trocknung und Kraftmessung konnte der Ausgangszustand, d. h. ein normales Gleiten durch Verteilung von 40 µg BSA im Gelenkbereich wiederhergestellt werden. Die Reinigungsleistung maschineller Prozesse spiegelt sich wider in der mehr oder weniger gegebenen Notwendigkeit, bei der Funktionskontrolle das Gelenk der Instrumente zu pflegen, d. h. zu ölen. Ist in der Routine diese Notwendigkeit vom subjektiven Gefühl her bei der Funktionskontrolle eher nicht gegeben, ist andererseits zu vermuten, dass Rückstände für die entsprechende Gleitfähigkeit Sorge tragen. Sehr häufig wird es sich dabei um eine Restverschmutzung handeln, da die Gelenkbereiche auch hinsichtlich der Reinigung problematisch aseptica 18. Jahrgang 2012 | Heft 3 | Technik und Hygiene 19 Solange nicht eine durchgängig gezielte Pflege bei Gelenkinstrumenten erforderlich ist, muss davon ausgegangen werden, dass hinreichend Restprotein und darin eingebettet geschütztes Prionprotein abgeschirmt wird und so keine wirkliche Prionwirksamkeit sowie Prävention gegeben ist. zess Oxivario Plus mit seiner ausgeprägten Tiefenwirkung und effizienten Reinigung selbst bei fixiertem Protein zu erzielen, bei dessen Anwendung die regelmäßige direkte Gelenkbeölung (eine Pflege durch Zugabe eines Präparates im letzten Spülschritt im RDG erwies sich in Versuchen als unzureichend und führte in Einzelfällen dennoch zum Gelenkfraß) zwingend erforderlich ist (6). Aber die Konsequenzen nicht wirklich angemessener Reinigung und der unzureichend präventiven Praxis holen uns offensichtlich nicht ein, da die tatsächliche Gefahr einer Übertragung wohl nicht wirklich gegeben ist. sind. Bei diesen Untersuchungen reichten 40 µg Rinderserumalbumin (entspricht etwa einem Viertel bis einem Drittel µl Blut), um wieder die ursprüngliche Gelenkfunktion bereitzustellen. Das ist akzeptabel angesichts des Richtwertes von 100 µg pro Instrument (entspricht fast 1 µl Blut) bei der Prüfung auf Mindestleistung im Rahmen der Validierung gemäß deutscher Leitlinie von DGKH, DGSV und AKI. Denken wir jedoch an die Prävention iatrogener Übertragung von Prionprotein, so sind dies biochemisch noch geradezu »bergmännisch« abbaubare Mengen mit eingebettetem und so geschütztem Prionprotein. 0,3 oder 1 µl Blut auf einer offenen Oberfläche punktuell aufgebracht sind deutlich sichtbare Flecken. Darin eingebettetes Protein, möglicherweise Prionprotein, kommt nicht unbedingt in Kontakt mit der das Reinigungsmittel enthaltenden Spüllösung, welche im Suspensionstest oder auf der äußeren Drahtstückoberfläche Prionprotein hinreichend inaktivierte. Besonders ist an dieser Stelle auch die Publikation der »Projektgruppe Reinigung« (PGR) zu erwähnen, welche Untersuchungen zur reproduzierbaren Reinigung von Instrumenten anhand eines Worst-Case-Modells durchgeführt hat (7). Dabei wurde festgestellt, dass die Pflege der Instrumente, d. h. ein sorgfältiges, gezieltes Ölen, die Reinigungswirkung verbessert. Das ist ein Punkt, der in der Praxisroutine nicht ohne weiteres wahrnehmbar ist, und unzureichende Pflege kombiniert mit einer bescheidenen Reinigungsleistung kann dann in Gelenkbereichen von Instrumenten zur Schmutzakkumulation führen. | Solange nicht eine durchgängig gezielte Pflege bei Gelenkinstrumenten erforderlich ist, muss davon ausgegangen werden, dass hinreichend Restprotein und darin eingebettetes Prionprotein abgeschirmt wird und so keine wirkliche Prionwirksamkeit sowie Prävention gegeben ist. Eigentlich müsste hier eine Restproteinmenge auf niedrigmöglichstem Niveau von deutlich kleiner 10 µg bei der Leistungsprüfung gefordert werden, wenn durch Reinigung eine Priondekontamination erreicht werden soll. Ohne Bewertung der Reinigungsleistung und seiner Tiefenwirkung in Spaltbereichen können Ergebnisse der Wirksamkeit, ermittelt durch Suspensionsversuche oder mittels kontaminierter Drahtstückchen beim In-vivoTest, nicht auf Gelenkinstrumente übertragen werden. Eine angemessene Prävention iatrogener Übertragung von Prionprotein ist offensichtlich eher mit dem Pro- Literatur 1. Leitlinie von DGKH, DGSV und AKI für die Validierung und Routineüberwachung maschineller Reinigungs- und thermischer Desinfektionsprozesse für Medizinprodukte und zu Grundsätzen der Geräteauswahl. Steril. 2008; 16 (Suppl. 2) 2. Gebel J et al.: Untersuchungen zur manuellen Aufbereitung medizinischer Instrumentarien. Hyg Med. 2008; 33 (Suppl. 1): 41–42 3. Klapper D, Michels W: Versagen der chemischen Desinfektion beim Instrumentengelenk und mögliche Lösungen. 8. Ulmer Symposium 2009, Abstractbuch: 56–57 4. Krüger S.: Workshop-Bericht. aseptica 2009, 15: 14–15 5. DGHM: Standardmethoden der DGHM zur Prüfung chemischer Desinfektionsverfahren, Ausgabe 2009 6. Schmitt A et al.: Automated decontamination of surface adherent prions. JHI. 2010; 76: 74–79 7. Kirmse G et al.: Untersuchung zur reproduzierbaren Reinigung von Instrumenten anhand eines Worst-Case-Modells. Zentr Steril. 2011; 19: 26–36 20 aseptica 18. Jahrgang 2012 | Heft 3 | Technik und Hygiene Prüfung der Reinigung bei Schaftinstrumenten der Robotik – »Validierungswildwuchs« W. Michels, H. Frister Bei der Leistungsprüfung der Reinigung sind Instrumente, welche durch tatsächlichen Gebrauch verschmutzt wurden, nach den reinigungswirksamen Stufen des Aufbereitungsprozesses auf vorhandenes Restprotein zu prüfen. Das geschieht in der Regel nach der letztmaligen Verwendung am Roboter. | Autoren Dr. Winfried Michels Miele Professional Carl-Miele-Str. 29 33332 Gütersloh E-Mail: [email protected] Prof. Dr. Hermann Frister Hochschule Hannover Heisterbergallee 12 30453 Hannover E-Mail: [email protected] Dabei wird der Prozess gemäß den Vorgaben der EN ISO 15883 vor der thermischen Desinfektionsstufe unterbrochen, die Instrumente werden entnommen und der Prüfung vor Ort unterzogen. Die Aufbereitung dieser Robotikinstrumente wird derzeit durch die Überwachungsbehörden kritisch hinterfragt. Deshalb möchten sich die Aufbereitungsabteilungen durch z. B. ergänzende Untersuchungen durch einen Dritten absichern, was legitim ist und durchaus auch bei Instrumenten anderer Applikationen sinnvoll wäre. In einem ganz konkreten Fall wurden aufbereitete Instrumente des Da-Vinci-Systems an ein akkreditiertes Prüflaboratorium geschickt und dort untersucht. Der nachfolgend versandte Prüfbericht weist jedoch schwerwiegende formelle Fehler auf. So wurde z. B. nicht darauf hingewiesen, dass der Akkreditierungsumfang gar nicht die angewendeten Methoden umfasst. Ferner werden keine Informationen darüber gemacht, unter welchen Bedingungen die Instrumente angeliefert wurden, es fehlte zudem das Probeneingangsdatum, und der Untersuchungszeitraum war nicht angegeben. Darüber hinaus ist mit schwerwiegenden methodischen Mängeln bei der Untersuchung zu rechnen. So weisen diese Instrumente bei der Entnahme aus dem RDG vor der thermischen Desinfektion üblicherweise viel Restwasser im Inneren des Schaft- bereichs auf, ein vollständiges Trocknen ist mit normalen Methoden gegenwärtig nicht möglich. Da jedoch noch kein Desinfektionsschritt durchgeführt wurde, ist mit der Präsenz von Mikroorganismen zu rechnen. Wenn die Instrumente nachfolgend mit einem allgemeinen Versandunternehmen ohne besondere Vorkehrungen verschickt werden, ist von einer signifikanten Keimvermehrung und einer nicht abschätzbaren chemischen Veränderung möglicher Für Fachleute im Bereich der Instrumentenaufbereitung ist es kaum möglich zu beurteilen, was von den angewendeten Methoden und Ergebnissen zu halten ist. Proteinreste durch die metabolische Aktivität der Mikroorganismen auszugehen. Der durch jeweilige Proteinquantifizierungsmethoden ermittelte Restproteingehalt in solchen Instrumenten kann dann den ursprünglich vorhandenen Proteingehalt um ein Vielfaches übersteigen. Zweifelhafte Methoden Zur Probengewinnung wurden die Instrumente in dem angeführten Labor mit je 20 ml sterilem Wasser gespült. Da offensichtlich ohne ein Tensid, wie z. B. SDS, eluiert wurde, ist nicht davon auszugehen, dass hierdurch hartnäckige Restverschmutzungen in Lösung gebracht wurden. Da jedoch keine Maßnahmen zur Reduktion der metabolischen Aktivität von Mikroorganismen während des Transports getroffen wurden, kann es sich bei den ermittelten erhöhten Befunden ebenso um undefinierte Hydrolysate vorliegender Restproteine handeln. Ein Aliquot jeder Lösung wurde dann immunologisch bzw. nephelometrisch (Trübungsmessung) untersucht und die Ergebnisse der Gesamteiweiß- aseptica 18. Jahrgang 2012 | Heft 3 | Technik und Hygiene 21 war ein Instrument mit erhöhter Albuminkonzentration, die angegebene »Eiweißkonzentration« lag dagegen 16 % niedriger. Dieses Resultat ist nicht möglich, wenn es sich bei der Quantifizierung um Gesamtprotein handeln sollte. Es ist daher hier von einer Inkonsistenz der Messergebnisse auszugehen. Bei großen Volumen zur Probengewinnung ist es darüber hinaus wichtig zu wissen, wo die Bestimmungsgrenze der Methode liegt. Bei Aliquots von wenigen hundert Mikrolitern, die zur Quantifizierung verwendet werden, können Messwerte unterhalb der Bestimmungsgrenze bei der Umrechnung auf das gesamte Elutionsvolumen fälschlich schnell zu signifikanten Restproteinmengen multipliziert werden. Aufgrund der besonderen Sensibilisierung in puncto Reinigung dieser komplexen Instrumente werden solche Ergebnisberichte an Behörden gemeldet, von diesen ohne kritische Prüfung ernsthaft behandelt und wiederum die regionalen Überwachungsbehörden in Nervosität versetzt. Risikoevaluierung Jede Prüfung führt zu einem Ergebnis. Die Sinnhaftigkeit kann jedoch fraglich sein. und Albuminkonzentration angegeben. Für Fachleute im Bereich der Instrumentenaufbereitung ist es kaum möglich zu beurteilen, was von den angewendeten Methoden und Ergebnissen zu halten ist. Besser als immunologische und nephelometrische Messungen aus der Diagnostik erscheint hier die Bestimmung des Gesamtproteingehalts als Leitparameter für Restanschmutzungen, z. B. unter Verwendung von etablierten Proteinquantifizierungsmethoden, wie sie in der EN ISO 15883-1 vorgegeben sind. Bei den Untersuchungsergebnissen Es ist in der Tat nicht einfach, bei komplexen Instrumenten eine gute Probengewinnung mit möglichst wenig Spülflüssigkeit (z. B. SDS-Lösung) durchzuführen. Ferner müssen bei den Messungen Störsubstanzen (z. B. Öl, Tenside) sowie Eigenabsorptionen gegebenenfalls mit berücksichtigt werden. Jedoch kann nur durch Anwendung rationell begründeter und etablierter Methoden eine aussagekräftige Quantifizierung des Restproteingehalts auf Realinstrumenten vorgenommen werden und eine Evaluierung des Risikos von möglichen Übertragungen bei erneuter Anwendung erfolgen. Damit die aufgrund von nicht repräsentativen Einzelfällen und basierend auf methodisch unzureichender Vorgehensweise aufgekommene Unsicherheit bei der Aufbereitung von Robotikinstrumente möglichst bald durch eine objektive Beurteilung der Reinigungswirkung abgelöst werden kann, hat sich eine Arbeitsgruppe gebildet, welche einen Standard für Versand, Beprobung, Bestimmungsmethodik und Beurteilung bei Realinstrumenten der Robotik auszuarbeiten und mittels Ringversuchen zu prüfen beabsichtigt. Der Arbeitsgruppe gehören an: HYBETA, Miele, SMP, wfk und die Hochschule Hannover. | 22 aseptica 18. Jahrgang 2012 | Heft 3 | Diverses/Impressum aseptica Das aseptica-Magazin ist das aktuelle Forum für alle, die im Bereich Desinfektion und Hygiene tätig sind. Schwerpunktthemen werden aufgegriffen und klar aufbereitet. Informationen aus der Praxis und Forschung stehen dabei im Vordergrund. Berichte, Interviews und Reportagen ergänzen sich mit Hinweisen auf aktuelle Messen, Seminare und Veranstaltungen. aseptica Praxishygiene Krankenhaus- und Das Fachmagazin für 18. Jahrgang 2012 Impfschutz hes Personal und Patienten »Safety first« für medizinisc .com | Heft 3 www.aseptica Das aseptica-Magazin kann nur über unseren Abonnentenservice bezogen werden und ist nicht im Fachhandel erhältlich. Es erscheint viermal jährlich. Je Ausgabe kostet Sie das Magazin nur Euro 4,– (im Jahres-Abo beträgt der Preis für vier Ausgaben nur Euro 12,–). Sie sollten sich schon jetzt Ihre nächste Ausgabe sichern und mit diesem Fax-Vordruck oder im Internet unter www.aseptica.com/ pages/kontakt.html bestellen. Ja, ich möchte vier Ausgaben »aseptica« zum Preis von Euro 12,– abonnieren. Datum, Unterschrift Für den neuen Abonnenten: Ich abonniere »aseptica« von der nächsterscheinenden Aus­gabe an für mindestens ein Jahr (= vier Ausgaben) zum Preis von 12,– Euro. »aseptica« erscheint viermal jährlich. Das Abonnement kann nach jeweils vier Ausgaben gekündigt werden. 2. Unterschrift Vertrauensgarantie: Mir ist bekannt, dass ich diese Verein­barung binnen zehn Tagen beim »aseptica«-Abonnentenservice, D-33311 Gütersloh, widerrufen kann, und bestätige dies mit meiner 2. Unterschrift. Es gilt das Datum des Poststempels. Bitte in Druckbuchstaben ausfüllen: Krankenhaus/PraxisAbteilung NameVorname aseptica – aus der Praxis – für die Praxis Diesen Coupon einfach kopieren, ausfüllen und senden an: FAX 0 52 41/234 80 61 oder per Post schicken an: aseptica-Abonnentenservice Carl-Bertelsmann-Str. 33 • 33311 Gütersloh Regelmässig Frei Haus Bequem per Post lang ganzes Jahr 12,– für nur Euro Ein Tätigkeit Straße, Nr. PLZ, Ort Telefonnummer Reinigungs- und Desinfektionsautomaten Sichere Hygiene für die Welt Sieger beim Großen Preis des Mittelstandes MEDICA 2012 14.11.- 17.11.2012 in Düsseldorf Halle 12, Stand D19 DISCHER Technik GmbH Fuhr 4-6 · 42781 Haan Tel. 0 21 04 / 23 36-0 · www.discher.de aseptica 18. Jahrgang 2012 | Heft 3 | Diverses / Impressum 23 ETD-Workshop für die Endoskopaufbereitung II Olympus – Miele Professional – Ecolab Im Rahmen der 25-Jährigen Partnerschaft von Olympus, Miele Professional und Ecolab findet im November 2012 der 2. ETD-Endoskopie-Workshop statt, diesmal im Klinikum St. Georg in Leipzig. Veranstaltungsdaten: 09. November 2012; 9:00 – 14:00 Uhr St. Georg Klinikum GmbH, Delitzscher Straße 141, 04207 Leipzig In Leipzig werden Ihnen mithilfe folgender Referenten aktuelle Themen und Informationen nähergebracht: Dr. Winfried Michels (Miele Professional) - Maschinelle Endoskopaufbereitung von früher bis heute Dr. Holger Biering (AKI) - Die Validierungsleitlinie für die Endoskopaufbereitung Dr. Stefan Jäger (Ecolab Deutschland) - Vom Glutaraldehyd bis zur Peressigsäure Carsten Hansen (Olympus Medical) - Wissenswerte Aspekte bei der Validierung von RDGEs Ulrike Beilenhoff (DEGEA) - Aufbereitung und Validierung in der täglichen Praxis Meldung Strategien zur Bekämpfung der sich ausbreitenden Antibiotikaresistenz Das goldene Zeitalter der Entdeckung und Entwicklung von Antibiotika ist vorbei: Das Penicillin wurde 1929 entdeckt, es folgten in den 1940er-Jahren die Aminoglykoside, Tetrazykline, die Makrolide und das Chloramphenicol. In den 1950er-Jahren wurden dann die Glykopeptide entdeckt, in den 1960er-Jahren die Streptogramine und Chinolone. Seitdem sind jedoch kaum neue, klinisch nutzbare Antibiotikaklassen hinzugekommen und viele pharmazeutische Unternehmen haben sich aus der Antibiotikaforschung zurückgezogen. Diese Situation ist sehr bedrohlich, da sich durch unkritischen Antibiotikagebrauch Resistenzen massiv vermehrt haben. Vor diesem Hintergrund sind zwei aktuelle Artikel zu dieser Problematik (Lewis K: Nature. 2012; 485: 439-440; Hvistendahl M: Science. 2012; 336: 795) sehr lesenswert. In China wird der Einsatz von Antibiotika bislang kaum hinterfragt. Anders als in westlichen Ländern werden dort Antibiotika selbst bei banalen grippalen Infekten intravenös verabreicht. Gefördert wird der extrem unkritische Gebrauch von Antibiotika durch ein Gesundheitssystem, das hohe Verordnungszahlen finanziell belohnt. So ist es auch nicht verwunderlich, dass in China bereits mehr als 60 Prozent aller Staphylococcus-aureus-Isolate Methicillin-resistent sind. Damit sind gefährliche Epidemien nicht behandelbarer bakterieller Infektionen vorprogrammiert. Um dieses gravierende Problem anzugehen, wurden im chinesischen Gesundheitssystem endlich Restriktionen zur Verschreibung von Antibiotika implementiert. Die fehlende Penetration von Antibiotika in Bakterien stellt ein wichtiges Hindernis in der Entwicklung neuer Arzneistoffe dar. Es wird daher vorgeschlagen, in Zukunft verstärkt auf die Entwicklung von Prodrugs zu setzen, die gut in Bakterien penetrieren und erst dort zu den toxischen Metaboliten umgewandelt werden. BIOspektrum. 2012; 18 (05): 515 | Impressum Wissenschaftlicher Beirat: H. Biering, Düsseldorf Diana Bijl, Beuningen (Niederlande) D. Bremer, Harderberg S. Fuhrmann, Chemnitz A. Hartwig, Berlin U. Junghannß, Köthen S. Kauertz, Dortmund T. Miorini, Graz M. Pietsch, Mainz E. Schott, Essen B. Wilbrandt, Berlin Herausgeber: Medienfabrik Gütersloh GmbH Carl-Bertelsmann-Str. 33 33311 Gütersloh Telefon: 05241/23480-50 Fax: 05241/23480-61 ISDN: 05241/23480-64 E-Mail: [email protected] Internet: www.aseptica.com In Zusammenarbeit mit: Ecolab Deutschland GmbH Reisholzer Werftstraße 38–42 | 40589 Düsseldorf; Miele & Cie. KG Postfach | 33325 Gütersloh; OLYMPUS Deutschland GmbH Postfach 10 49 08 | 20034 Hamburg; ebro Electronic GmbH & Co. KG Peringerstraße 10 | 85055 Ingolstadt; Kögel GmbH Hagenfeldstraße 4 | 75038 Oberderdingen; hawo GmbH Obere Au 2–4 | 74847 Obrigheim Verantwortlich für den Inhalt: Reinhild Portmann Presse- und Öffentlichkeitsarbeit Miele & Cie. KG Carl-Miele-Straße 29 33332 Gütersloh Telefon: 05241/891952 Fax: 05241/891950 Redaktion: Dr. Andreas Otte, Ecolab Dr. Winfried Michels, Miele Nadine Hamacher, Olympus Christian Roth, Olympus Iven Kruse, ebro Peter Sauer, Kögel Christian Wolf, hawo Realisation, Layout und Druck: Medienfabrik Gütersloh GmbH Stephan Dittmar, Ulrich Borghardt Titelbild: Adam Gault/Science Photo Library/Corbis Auflage: 9.500 Erscheinungsweise: viermal jährlich Gedruckt auf chlorfrei gebleichtem Papier Nachdruck nur mit Genehmigung der Redaktion. Namentlich gekennzeichnete Beiträge können von der Meinung der Redaktion abweichen. Für unverlangt eingesandte Manuskripte und Fotos wird keine Haftung übernommen. Die Redaktion behält sich vor, Leserbriefe zu kürzen. ISSN 1439-9016 Vor 25 Jahren begründeten Olympus, Miele und Ecolab ihre strategische Partnerschaft für die sichere Endoskopaufbereitung. ETD Endoskopie-Workshop Aufbereitung & Validierung Freitag, 09. November 2012 0900 bis 1400 Uhr Klinikum St. Georg gGmbH Delitzscher Straße 141 04129 Leipzig Veranstaltungsthemen Validierung in Theorie & Praxis Die neue Validierungsleitlinie Zeitgemäße, maschinelle Aufbereitungsverfahren Tipp‘s & Tricks bei der Endoskopaufbereitung Seit 25 Jahren arbeiten wir jetzt gemeinsam mit unseren Anwendern an wirtschaftlichen Aufbereitungsprozessen, die bereits heute den hygienischen und sicherheitstechnischen Anforderungen von morgen entsprechen. Gerne möchten wir Sie hiermit herzlich einladen, sich über die aktuellen Themen, Richtlinien und Neuheiten auf dem Gebiet der Endoskopie und Endoskopaufbereitung zu informieren und diese mit uns und unseren Partnern aus Wissenschaft, Forschung und Verbänden zu diskutieren. Weitere Infos gibt‘s hier: www.partnerschaft-fuer-die-endoskopie.de