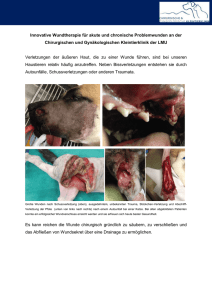
Erkennung einer Wundinfektion Definition: • Chronische
Werbung

Erkennung einer Wundinfektion Definition: Grundsätze: Chronische Wunden sind fast durchweg mit Keimen besiedelt, was allerdings in den meisten Fällen zu keiner Entzündung führt. Wenn jedoch die Wunde schlecht durchblutet ist oder sich Taschen ausbilden, können sich die Keime ungehindert vermehren. Wundinfektionen behindern die Wundheilung und können zahlreiche Komplikationen verursachen, wie etwa Sepsis oder großflächige Nekrosebildung. Wenn die Infektion nicht beseitigt werden kann, ist es unwahrscheinlich, dass die Wunde verheilt. Wir unterscheiden verschiedene Kontaminationsgrade: o Aseptische Wunden sind (nahezu) frei von Keimbesiedelung. Von einer wahrscheinlichen Asepsis kann ausgegangen werden, wenn die Wunde etwa nach einer Operation unter sterilen Arbeitsbedingungen per Naht, per Klammern oder mittels Pflasterstreifen verschlossen wurde. Solche Wunden verfügen zumeist über glatte Wundränder und heilen erfahrungsgemäß schnell und komplikationsfrei ab. o Falls die schützende Oberfläche der Haut flächig zerstört wurde, kommt es zur Besiedelung der Wunde durch Bakterien. Dieses tritt etwa bei Brandwunden auf. Es entsteht eine sog. “kontaminierte Wunde.” Die Keime können sich nur sehr eingeschränkt vermehren, solange die Immunabwehr aktiv ist. o Bei einer kolonisierten Wunde vermehren sich die Mikroorganismen in der Wunde deutlich schneller. Die Keime haben aber noch keinen nachhaltigen Einfluss auf die Wundheilung. Es erfolgt keine immunologische oder klinische Reaktion des Körpers. o Bei einer infizierten Wunde provoziert das Wachstum der Keime eine Immunantwort. Diese Hautdefekte sind hochgradig keimbelastet und zeigen die typischen Entzündungszeichen. Zusätzlich bildet sich zumeist Wundexsudat sowie ein auffälliger Wundgeruch. o Eine lokale Infektion kann zu einer systemischen Infektion eskalieren. Es besteht das Risiko einer lebensbedrohenden Sepsis. Jede Entzündung einer Wunde erfordert eine ärztliche Untersuchung. -1- Ziele: Vorbereitung: Keine Wunde ist sicher vor einer Infektion. Selbst zunächst aseptische Wunden können sich entzünden. Eine beginnende Wundinfektion wird korrekt erkannt. Durch eine frühzeitige Behandlung werden die Folgeschäden vermieden. Die Wunde heilt zeitnah aus. Organisation Risikofaktoren Wir inspizieren regelmäßig alle Wunden des Patienten. Wir kontrollieren stets, ob eventuell vorhandene Risikofaktoren eine Wundinfektion begünstigen. Je mehr Risikofaktoren vorliegen, umso wahrscheinlicher ist es, dass verdächtige Symptome tatsächlich die Folge einer einsetzenden Wundinfektion sind. schlechte Durchblutungssituation im Wundbereich Nekrosen und Wundbeläge unregelmäßige Wundränder (etwa bei Tumorwunden) großflächige Gewebeschäden Taschenbildung und tiefe Wundhöhlen Fremdkörper in der Wundhöhle Bisswunde Mangelernährung, Exsikkose langer Zeitabstand zwischen der Entstehung der Wunde und der ersten Wundversorgung Lage der Wunde in der Nähe von Ausscheidungsorganen Kontakt der Wunde mit anderen keimhaltigen Körperflüssigkeiten hohes Lebensalter bekannte Stoffwechselerkrankungen, etwa Diabetes mellitus schlechter Allgemeinzustand Immunschwäche, etwa als Folge einer Krebserkrankung, Organübertragung oder HIV Adipositas Durchführung: Infektionszeichen Jede Wunde wird bei jedem Verbandswechsel auf klinische Infektionszeichen kontrolliert. Die Wunde ist gerötet (sog. "Rubor"). -2- Die Wundexsudation ist ungewöhnlich stark. Dieses ist besonders verdächtig bei allen Wunden, die eigentlich schon weitgehend abgeheilt sein sollten und folglich auch nicht mehr stark exsudieren dürften. Die Wunde verheilt langsamer, als dieses aufgrund des Krankheitsbilds zu erwarten wäre. Die Farbe des Wundexsudats ändert sich. Es gibt Eiterbeimengungen, deren Färbung ebenfalls relevant sein kann. Staphylokokken etwa produzieren einen goldgelben, rahmigen Abszesseiter. Pseudomonas aeruginosa hingegen verfärbt den Eiter ins Blaugrüne. Streptokokken produzieren einen dünnflüssigen gelbbraunen Eiter und Escherichia coli einen bräunlichen. Die Wunde ist überwärmt (sog. "Calor"). Der Patient leidet unter Fieber, ggf. sogar unter Schüttelfrost. Ein übler Geruch ist wahrnehmbar. Dieser kann süßlich wirken, etwa bei einer Infektion mit dem Stäbchenbakterium Pseudomonas aeruginosa. Escherichia coli wiederum verströmt einen kotigen Geruch. Die Wunde schmerzt (sog. "Dolor"). Der Patient klagt über eine in den letzten Tagen zunehmende Schmerzbelastung. Die Beschwerden treten auf, obwohl atraumatische Wundauflagen verwendet werden. Es kommt zu Funktions-einschränkungen (sog. "Functio laesa") in den betroffenen Gliedmaßen. Die Lymphknoten sind geschwollen. Die Wunde selbst ist geschwollen (sog. "Tumor"). Die Wundränder und die Wundumgebung sind gerötet, sowie ödematös (geschwollen) oder verhärtet. Das Gewebe ist sehr verletzlich. Schon ein vorsichtiger Kontakt mit der Haut kann dazu führen, dass diese blutet. Es kommt zu einem Wundaufbruch. Am Wundgrund bilden sich Taschen. -3- Hinweise Nachbereitung: Es bilden sich umfassende Nekrosen. Das Granulationsgewebe ist dunkel und fast kirschrot. Auch eine grünliche Gewebefärbung ist möglich. Die Wunde wird nicht gleichmäßig vom Wundrand ausgehend mit Granulationsgewebe überdeckt. Es bilden sich stattdessen Brücken (sog. “Epithelbrücken”) oder Inseln von neuem Gewebe, ohne dass es zu einem Wundverschluss kommt. Wir beachten, dass eine Wunde infiziert sein kann, ohne dass sich die klassischen Infektionszeichen zeigen. Vor allem eine Immunsuppression kann dazu führen, dass typische Symptome zunächst ausbleiben. Nicht jeder weißliche Belag auf einer Wunde ist zwangsläufig die Folge einer Infektion. Oftmals besteht der Belag aus Fibringerüsten und Leukozyten (weißen Blutkörperchen), die während des Heilungsprozesses abgebaut werden. Sofern keine weiteren Entzündungszeichen vorliegen, ist die Wunde in solchen Fällen i. d. R. nicht infiziert. Bei Verdacht auf MRSA muss das hauseigene Hygienekonzept mit weiteren Maßnahmen berücksichtigt werden. Sofern es hinreichende Anzeichen für eine mögliche Wundinfektion gibt, leiten wir zeitnah eine medizinische Untersuchung ein. Der behandelnde Arzt entscheidet dann über das weitere Vorgehen. Ein etwaiger Antibiotikaeinsatz sollte sich an den mikrobiologischen Untersuchungsbefunden orientieren. Weitere Optionen sind der Einsatz von silberhaltigen Wundauflagen oder Antiseptika. Um Veränderungen objektiv auswerten zu können, legen wir nach Einwilligung des Patienten eine Fotodokumentation an. Quelle: pqsd -4-