Onkologie Strahlentherapie 4 - Medizinische Kleintierklinik
Werbung

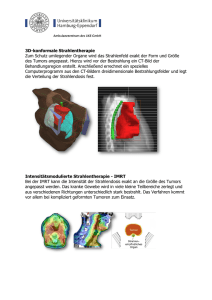
Moderne Strahlentherapie in der Tiermedizin Isabella Zenker, Dip. ECVIM-CA (Oncology), Medizinische Kleintierklinik, München Die Strahlentherapie ist aus der modernen Onkologie nicht mehr wegzudenken. Auch in der Tiermedizin spielt sie – in Kombination mit der Chirurgie – eine große Rolle bei der lokalen Tumorkontrolle, aber auch als palliative Maßnahme kann sie in vielen Fällen dazu beitragen, die Lebensqualität des Patienten entscheidend zu verbessern. Funktionsweise Bei den modernen Linearbeschleunigern (Abb. 1) werden durch hochfrequente elektromagnetische Wellen Elektronen beschleunigt. Diese beschleunigten Elektronen können entweder direkt zur Therapie von oberflächlichen Tumoren eingesetzt werden oder sie werden durch ein WolframSchild abgebremst und setzen so hochenergetische Röntgenstrahlung (= Photonen) frei, welche zur Therapie tiefer gelegener Tumoren verwendet wird. Abb. 1 Linearbeschleuniger der Medizinischen Kleintierklinik, Modell Elekta Precise mit Multi-Leaf-Kollimator, IMRT und digitalem Port-Film-System Man unterscheidet direkt und indirekt ionisierende Strahlung. Alle geladenen Partikel, wie z.B. Protonen oder Elektronen sind direkt ionisierend, d.h. sie können direkt eine DNA-Schädigung hervorrufen. Indirekt ionisierende Strahlung, wie elektromagnetische Strahlung (Röntgen- oder γ-Strahlung), gibt ihre Energie im Gewebe ab und führt dort zur Produktion von schnellen Elektronen, die ihrerseits eine DNA-Schädigung verursachen. Direkt und indirekt ionisierende Strahlung wirkt DNA-schädigend. Bei hoch-energetischer elektromagnetischer Strahlung treffen durch den Compton-Effekt freigesetzte Elektronen entweder direkt auf DNA und führen dort zu schwer reparierbaren Einzel- oder Doppelstrangbrüchen oder sie treffen auf Wasser und führen zur Bildung von Sauerstoffradikalen, die dann wiederum zur DNA-Schädigung führen. Beim Compton-Effekt interagieren Photonen mit sog. freien Elektronen. Das ankommende Photon überträgt einen Teil seiner Energie als kinetische Energie auf das Elektron und setzt seinen Weg mit reduzierter Energie fort. Die so gesetzten DNA-Doppelstrangbrüche sind besonders schwer zu reparieren und führen oft zum Tod der betroffenen Zelle. Dieser Effekt tritt in vielen Fällen jedoch erst ein, wenn die Zelle den Zellzyklus durchläuft und versucht sich zu teilen. Zellen in der G2-Mitose-Phase sind besonders sensibel gegenüber ionisierender Strahlung wohingegen Zellen in der SPhase besonders resistent sind. Diese Resistenz in der S-Phase hängt damit zusammen, dass hier, wie der Name schon sagt, DNA synthetisiert wird und deshalb alle Reparaturenzyme bereits auf Hochtouren laufen und Fehler in der DNA besonders schnell und effektiv erkannt und auch repariert werden. In der G2-M-Phase sind alle Kontroll- punkte bereits durchlaufen und vorhandene Fehler können nicht mehr repariert werden, sondern führen bei dem Versuch der Zellteilung zum Tod der Zelle. Klinische Anwendung Tumore, bei denen Bestrahlung die Therapie der Wahl darstellt, sind Nasentumore und viele Gehirntumore. Hier wird auch ohne vorherige chirurgische Resektion bestrahlt. Auch beim nasalen Lymphom der Katze werden mit Bestrahlung alleine erstaunliche Remissionsraten und -zeiten erzielt. Auch als adjuvante Maßnahme nach einer inkompletten chirurgischen Resektion ist die Radiotherapie sehr erfolgreich. So kann nach einer marginalen Resektion eines Tumors (z.B. Mastzelltumore und Weichteilsarkome) an einer Gliedmaße durch eine Strahlentherapie das Bein nicht nur erhalten, sondern in vielen Fällen auch der Patient vom Tumor geheilt werden. Auch bei nicht-resezierbaren Schilddrüsenkarzinomen oder oralen Plattenepithelkarzinomen des Hundes können durch Bestrahlung alleine lange Überlebenszeiten erreicht werden. Eine palliative Bestrahlung sorgt bei vielen Patienten mit nicht-resezierbaren Maulhöhlentumoren für eine gute Lebensqualität. Auch bei Osteosarkompatienten kann durch eine palliative Bestrahlung in den meisten Fällen eine gute bis sehr gute Schmerzkontrolle erreicht werden. Im Folgenden finden sich Empfehlungen zu verschiedenen Tumoren. Diese Informationen finden Sie auch auf unserer Homepage: www.medizinische-kleintierklinik.de. logo_vetpropet.indd 1 Orales Melanom Das orale Melanom ist der häufigste Maulhöhlentumor des Hundes. Diese Tumoren verhalten sich lokal sehr aggressiv und verursachen oft eine Osteolyse und neigen auch zu sehr früher Metastasenbildung, v. a. in die regionären Lymphknoten und die Lunge. Mit Bestrahlung kann eine sehr gute lokale Kontrolle erzielt werden, jedoch sterben die meisten Tiere innerhalb eines Jahres. Mit einer palliativen Bestrahlung zur kurzfristigen Tumorkontrolle und Verbesserung der Lebensqualität liegt die lokale Kontrolle bei ca. 80% für ungefähr ein halbes Jahr. Bei mikroskopischer Erkrankung liegt die lokale Kontrollrate nach einem Jahr bei ca. 85 – 90 %, wobei die regionären Lymphknoten meist mitbestrahlt werden. Bei einer palliativen Behandlung werden die Patienten einmal pro Woche und insgesamt 4-mal bestrahlt, das kurative Protokoll bei mikroskopischen Tumorresten besteht aus 16 Bestrahlungsfraktionen. Schilddrüsenkarzinom des Hundes Schilddrüsenkarzinome beim Hund sind sehr aggressive Tumoren mit einer hohen Metastasierungsrate, v. a. in die Lunge. Auch lokal wachsen sie sehr invasiv und sind chirurgisch oft nur schwer zugänglich. Aber trotz Metastasen oder bei einem großen Primärtumor kann eine Bestrahlung zu einer guten lokalen Kontrolle führen. Mediane Überlebenszeiten liegen bei bis zu zwei Jahren, sowohl nach Bestrahlung alleine oder in Kombination mit Chemotherapie. Das Bestrahlungs-Protokoll bei Schilddrüsenkarzinomen besteht aus 16 Fraktionen über 3,5 Wochen. Orales Plattenepithelkarzinom der Katze Plattenepithelkarzinome sind die häufigsten Maulhöhlentumoren der Katze. Sie sind lokal sehr aggressiv und verursachen massive Osteolyse, metastasieren aber erst sehr spät und auch nur selten. Auch mit Bestrahlung wird in den allermeisten Fällen keine lokale Kontrolle erreicht. Obwohl diese Tumoren zu Beginn der Bestrahlungstherapie sehr schnell kleiner werden und in vielen Fällen auch ganz verschwinden, erfolgt das Rezidiv oft schon während der laufen- den Therapie. Die mediane Überlebenszeit liegt bei 2 - 3 Monaten. In Fällen mit Knochenbeteiligung kann mittels Bestrahlung versucht werden, die Schmerzen zu nehmen. In diesem Fall wird einmal pro Woche für insgesamt vier Wochen bestrahlt. Orales Plattenepithelkarzinom des Hundes Das Plattenepithelkarziom ist der zweithäufigste Maulhöhlentumor des Hundes. Sie sind lokal sehr aggressiv und verursachen Osteolyse, metastasieren aber erst sehr spät und auch nur selten. Die lokale Kontrollrate nach einem Jahr mit Bestrahlung allein liegt bei ca. 85 – 90 %. Das BestrahlungsProtokoll bei Plattenepithelkarzinomen besteht aus 16 Fraktionen über 3,5 Wochen. Mastzelltumore Mastzelltumoren sind die häufigsten Hautund Unterhauttumoren des Hundes. Sie können sich lokal sehr invasiv und aggressiv verhalten. In vielen Fällen ist das Metastasierungspotential nur gering, aber bei GradIII oder undifferenzierten Tumoren kommt es häufig zu Metastasen, v. a. in Lymphknoten, Leber und Milz. Am besten kann dieser Tumor mit einer aggressiven chirurgischen Entfernung behandelt werden. Ist eine aggressive Operation nicht ausreichend oder möglich, sollte adjuvant bestrahlt werden. Sogar Mastzelltumoren der Gliedmaßen können auf diesem Weg sehr effektiv behandelt werden, wobei die betroffene Gliedmaße erhalten bleibt. Durch die Kombination von Chirurgie und Bestrahlung können sehr gute Kontrollraten erzielt werden, 90 – 95 % nach einem Jahr, auch bei bestehender Lymphknotenmetastase. Bei Grad-III-Mastzelltumoren ist eine gleichzeitige Chemotherapie anzuraten. Das Bestrahlungs-Protokoll bei Mastzelltumoren besteht aus 16 Fraktionen über 3,5 Wochen. Nasentumore Die Behandlung der Wahl von Nasentumoren ist die Bestrahlung mit oder ohne begleitende Chemotherapie. Eine Bestrahlungstherapie ist sehr effektiv für die Kontrolle der klinischen Symptome wie Nasenbluten, Niesen und Nasenausfluss. Abb. 2 Lagerung eines Patienten mit Nasentumor in Vakuumkissen und Maskensystem zur Anfertigung des Planungs-CTs In vielen Fällen geht auch der Tumor für eine gewisse Zeit in Remission. Die mediane Überlebenszeit liegt je nach Tumortyp bei 12 bis 16 Monaten. Überlebenszeiten für Karzinome sind etwas kürzer als für Sarkome. Bei der Katze ist der häufigste Tumor der Nasenhöhle das maligne Lymphom. Dieser Tumor spricht exzellent auf Bestrahlung an und bei mehr als 50 % der Patienten kann der Tumor über zwei Jahre kontrolliert werden. Da Lymphome jedoch dazu neigen, sich im gesamten Organismus auszubreiten, wird hier eine gleichzeitige Chemotherapie empfohlen. Um Nasentumoren behandeln zu können muss zur Erstellung eines Behandlungsplans ein sog. Planungs-CT angefertigt werden. Die Tiere werden in einem speziellen modellierbaren Kissen und einem Maskensystem gelagert, um Positionierungsfehler zu vermeiden (Abb. 2). Das Bestrahlungs-Protokoll bei Nasentumoren besteht aus 16 - 20 Fraktionen über 3,5 - 4 Wochen. Gehirn- und Hypophysentumore Die Behandlung der Wahl von Gehirntumoren ist die Bestrahlung mit oder ohne chirurgische Tumorentfernung. Die Möglichkeit der chirurgischen Tumorentfernung hängt sowohl vom Tumortyp als auch von der Tumorlokalisation ab. Eine Bestrahlungstherapie ist sehr effektiv um die klinischen Symptome, wie Anfälle, Depression, Lethargie zu kontrollieren. In vielen Fällen wird auch der Tumor für eine gewisse Zeit zurückgedrängt. Die mediane 04.05.11 13:10 Überlebenszeit liegt bei 8 bis 12 Monaten, je nach Tumortyp. Meningiome und Hypophysentumoren besitzen eine bessere Prognose als Gliome und Astrozytome. Nach der Bestrahlung von Hypophysentumoren liegt die mediane Überlebenszeit sogar bei über drei Jahren. Um Gehirntumore behandeln zu können, muss zur Erstellung eines Behandlungsplans ein Planungs-CT gefahren werden. Die Tiere werden in einem speziellen modellierbaren Kissen und einem Maskensystem gelagert, um Positionierungfehler zu vermeiden. Das BestrahlungsProtokoll bei Gehirntumoren besteht aus 20 Fraktionen über 4 Wochen. Weichteilsarkome des Hundes Weichteiltumore gehen von Haut und Unterhaut aus. Sie verhalten sich lokal sehr aggressiv und wachsen sehr invasiv. Sie metastasieren nur selten, allerdings ist das Metastasierungsrisiko v. a. in die Lunge bei einer Untergruppe, sog. Grad III–Tumoren, deutlich erhöht. Eine lokale Kontrolle kann am besten durch die Kombination von aggressiver Chirurgie mit darauffolgender Bestrahlung erreicht werden. Vor einer OP ist es meist notwendig die Tumorausdehnung mittels Computertomographie oder Magnetresonanztomographie zu bestimmen. Sogar Weichteilsarkome an Gliedmaßen können durch adjuvante Bestrahlung sehr effektiv behandelt werden, wobei die betroffene Gliedmaße erhalten bleiben kann. Durch die Kombination von Chirurgie und Bestrahlung können sehr gute Kontrollraten erzielt werden, 85 – 90 % nach einem Jahr und 75 % nach fünf Jahren. Bei Grad III-Tumoren ist eine gleichzeitige Chemotherapie in Erwägung zu ziehen. Das Bestrahlungs-Protokoll bei Weichteilsarkomen besteht aus 16 Fraktionen über 3,5 Wochen. das Metastasierungsrisiko bei rezidivierenden oder lang bestehenden Tumoren bei ca. 25 %. Eine lokale Kontrolle kann am besten durch die Kombination von aggressiver Chirurgie mit darauffolgender Bestrahlung erreicht werden. Vor einer OP ist es meist notwendig die Tumorausdehnung mittels Computertomographie zu bestimmen. Bei chirurgischer Entfernung alleine liegt die Rezidivrate bei ca. 50 – 70 % oder sogar höher. Bei der Kombination von Chirurgie und Bestrahlung sind Rezidivraten von 37 % nach einem Jahr und 40 % nach zwei Jahren beschrieben. Das BestrahlungsProtokoll bei Injektionsstellen-assoziierten Sarkomen besteht aus 19 Fraktionen über 4 Wochen. Osteosarkom Osteosarkome sind sehr aggressive Tumoren mit einer sehr hohen Metastasierungsrate. Sie kommen häufig bei großen und Riesenrassen in den langen Röhrenknochen vor (Abb. 3). Betroffene Hunde sind meist hochgradig lahm, da diese Tumoren starke Schmerzen verursachen. Mit Amputation der betroffenen Gliedmaße in Kombination mit Chemotherapie überleben mehr als 50 % der Patienten ca. 12 Monaten, wobei ca. 90 % aller Hunde Metastasen entwickeln. Ist eine Amputation nicht möglich oder nicht erwünscht, kann mittels Bestrahlung des Tumors eine effektive Schmerzbekämpfung erfolgen. Ca. 75 % der bestrahlten Hunde zeigen eine deutliche Reduktion Injektionsstellen-assoziiertes Sarkom der Katze (Fibrosarkom) Diese Sarkome sind Tumoren ausgehend von Haut und Unterhaut. Sie verhalten sich lokal sehr aggressiv und wachsen sehr invasiv. Sie treten an typischen Injektionsstellen, wie zwischen den Schulterblättern oder seitliche Brust-/Bauchwand, auf. Sie metastasieren nur selten, allerdings liegt Abb. 3 Röntgenbild eines Hundes mit Osteosarkom. Typische hochgradig osteolytische und osteoproduktive Veränderungen an der distalen Ulna. der Schmerzen für eine Zeit von 2 - 3 Monaten. Es wird über vier Wochen einmal pro Woche bestrahlt. Vorteile der neuen Linearbeschleuniger Haut-schonender Effekt (Skin-sparing) Mit den modernen Geräten in der Strahlentherapie gelingt es heute auch viel besser, Schäden an gesunden Geweben im Bestrahlungsfeld gering zu halten. So ist es bei den heutigen Linearbeschleunigern, durch den sog. Skin-Sparing-Effekt (Haut-schonender Effekt) möglich, akute Hautschäden im Vergleich zur Therapie mit Orthovoltage-Geräten (ähnlich einem konventionellen Röntgengerät) zu minimieren. Die Maximaldosis wird bei Megavoltage-Geräten nicht auf der Haut erreicht, sondern abhängig von der gewählten Energie erst nach einer gewissen Eindringtiefe. Ein Vorteil hiervon ist der eben erwähnte Skin-Sparing-Effekt, ein weiterer ist die Möglichkeit tiefer gelegene Tumoren, wie z.B. Nasen- oder Gehirntumore besser erreichen zu können. Verschiedene Strahlungsarten und unterschiedliche Energien Linearbeschleuniger besitzen im Vergleich zu Kobalt-Geräten noch den Vorteil mit verschiedenen Energie-Stufen und verschiedenen Strahlungsarten, nämlich Photonen und Elektronen, bestrahlen zu können. Sowohl die Dosis als auch die Eindringtiefe können hier direkt am Gerät über die Auswahl verschiedener Energien bzw. Strahlungsarten variiert werden. Ein großer Vorteil der Elektronen ist ihre begrenzte Eindringtiefe bzw. der rapide Dosisabfall nach dem Dosismaximum. Unter dem Tumor liegende Strukturen können so besser geschont werden. Ein Tumor an der Brustwand beispielsweise kann so die Maximaldosis erhalten, ohne die direkt darunter liegende Lunge mit hohen Strahlendosen zu belasten. Multi-Leaf-Kollimator Ein nächster Vorteil der modernen Linearbeschleuniger ist die Aufrüstung mit ei- logo_vetpropet.indd 1 nem sog. Multi-Leaf-Kollimator. Ein Multi-Leaf-Kollimator besteht aus einzelnen, in verschiedenen dicken erhältlichen Bleiplatten, die durch separate Motoren einzeln bewegt werden können und sich so Computer-gesteuert genau der Tumorform anpassen können. Ohne Multi-Leaf-Kollimator müssen Bleiblöcke aufwendig von Hand gegossen werden oder es können nur rechteckige Felder erzeugt werden. Durch den Einsatz eines Multi-Leaf-Kollimators können beispielsweise bei der Bestrahlung von kaudal gelegenen Maulhöhlentumoren bzw. retropharyngealen Lymphknoten, Auge und Innenohr bzw. Innenohr und Rückenmark geschont werden. Intensitäts-modulierende Radiotherapie (IMRT) Mit einer ganz neuen Technik, der sog. Intensitäts-modulierenden Radiotherapie (IMRT), können bei sehr komplexen Bestrahlungsfeldern, wie z.B. bei Nasentumoren oder Gehirntumoren, besonders sensible Strukturen wie Augen oder Gehirn noch besser geschont werden als mit herkömmlichen Bestrahlungstechniken. Bei der IMRT errechnet der Computer die optimalen Felder und Strahlungsmengen, um den Tumor maximal zu bestrahlen und sensible Strukturen im Gegensatz dazu maximal zu schonen. Der ‚Strahl’ wird sozusagen während der Therapie moduliert und die Strahlenstärke angepasst, je nachdem ob Tumor bestrahlt wird oder gesundes Gewebe ‚im Weg’ ist. Port-Film-System Auch besteht bei den neueren Geräten die Möglichkeit die Lagerung des Patienten akkurat mittels Röntgenbildern zu überprüfen. Diese sog. Port-Filme werden direkt nach Lagerung und vor Durchführung der Bestrahlung mit dem Linearbeschleuniger angefertigt. Ihre Qualität ist aufgrund der hochenergetischen Strahlung nicht mit diagnostischen Röntgenbildern zu vergleichen, jedoch kann anhand markanter Knochenpunkte die korrekte Lagerung überprüft und mit digital rekonstruierten oder initial angefertigten Bildern verglichen werden. Die neueren Systeme arbeiten auch digital, d. h. die Bilder können direkt am Monitor betrachtet und bearbeitet werden. Dies verkürzt die Narkosezeit ungemein und so können diese Port-Filme bei komplexeren Bestrahlungen zur Lagerungskontrolle auch täglich angefertigt werden. Nebenwirkungen Typische kurative Bestrahlungsprotokolle bestehen aus 16 bis 20 täglichen Fraktionen, im Gegensatz zu palliativen Protokollen, bei denen 1-mal pro Woche für insgesamt 3 bis 4-mal bestrahlt wird. Bei kurativen Protokollen wird die Gesamtdosis auf viele kleine Einzeldosen aufgeteilt, um sog. Spätschäden zu minimieren und den Tumor trotzdem mit einer hohen Gesamtdosis zu therapieren. Spätschäden treten frühestens 6 Monate bis ein Jahr nach Abschluss der Behandlung auf. Sie sind viel wahrscheinlicher, wenn mit wenigen hohen Einzeldosen therapiert wird und betreffen v. a. wenig regenerationsfähige Gewebe wie Knochen, Auge und Nervengewebe. So kann es nach der Bestrahlung des Auges zu einem Strahlen-induzierten Katarakt kommen, auch kann sich aufgrund einer Tränendrüsenatrophie eine Keratokonjunktivits sicca entwickeln. Ein gefürchteter Spätschaden ist die Knochennekrose, z. B. die Entwicklung einer oronasalen Fistel nach Bestrahlung von Maulhöhlentumoren oder auch die Gehirnnekrose nach Bestrahlung von Nasen-, Hypophysen- oder Gehirntumoren, da eine Therapie hier nur wenig erfolgversprechend ist. Auch können sich durch ionisierende Strahlung, die ja karzinogen wirkt, sekundäre Tumore entwickeln. Diese sind in der Regel Sarkome, entstehen oft mehrere Jahre nach der initialen Therapie im Bestrahlungsfeld und sind glücklicherweise sehr selten. Verzögerte oder gestörte Wundheilung Ein weiterer Nebeneffekt der Bestrahlung ist eine gestörte oder verzögerte Wundheilung. Wird das bestrahlte Gebiet verletzt, z.B. durch eine Operation, oder sollen nach einer Maulhöhlenbestrahlung Zähne gezogen werden, kann es passieren, dass die Wundheilung nur sehr zögerlich oder auch gar nicht von Statten geht. Eingriffe an den Zähnen bei Strahlentherapie-Pa- tienten sollten nur von Spezialisten durchgeführt werden. Bestrahlungs-induzierte Pneumonitis Eine weitere Spätfolge ist die Bestrahlungsinduzierte Pneumonitis. Zu dieser Nebenwirkung kommt es nach Bestrahlung von gesunder Lunge, v. a. Behandlung von Tumoren im Bereich der Brustwand. Es sollte mittels regelmäßiger Röntgenkontrollen auf diese Nebenwirkung untersucht werden. Sollten typische Veränderungen bestehen, werden die Patienten prophylaktisch anti-entzündlich behandelt. Anzeichen für eine Bestrahlungs-induzierte Pneumonitis können bereits einen Monat nach der Bestrahlung gefunden werden, typischerweise treten sie aber erst 2 - 3 Monate später auf. Bei rechtzeitiger prophylaktischer Therapie treten klinische Symptome in den allermeisten Fällen nicht auf. Kataraktbildung und Keratoconjunctivitis sicca Bei Tieren, die wegen eines Gehirn- oder Nasentumors bestrahlt wurden, kann es zu Nebenwirkungen am Auge kommen. Da sich hier meist ein Auge im Bestrahlungsfeld befindet und dieses nicht genug vor der Strahlung geschützt werden kann, kommt es zur Ausbildung eines Katarakts. Dies geschieht jedoch erst 6 - 12 Monate nach Abschluss der Therapie. Auch ist diese Nebenwirkung durch den Einsatz neuer Techniken (Intensitäts-modulierte Radiotherapie [IMRT]) selten geworden. Eine weitere Spätfolge ist das sog. ‚trockene Auge’. Betroffene Tiere zeigen eitrig-schleimigen Augenausfluss, Kneifen und Reiben des betroffenen Auges. Patienten mit Bestrahlungen im Augenbereich können eine Atrophie dieser Drüsen entwickeln. Hierdurch wird die Tränenproduktion stark vermindert. Betroffene Tiere benötigen lebenslang künstliche Tränen, um eine Austrocknung des Auges und somit Ulzera und Sekundärinfektionen zu vermeiden. Manchmal hilft auch die Gabe von lokalem Cyclosporin, die Tränenproduktion anzuregen. Die Patienten sollten während und nach einer Bestrahlung regelmäßig auf ausreichende Tränenproduktion getestet werden. 04.05.11 13:10 Akute Nebenwirkungen Bei einer palliativen Radiotherapie kommt es jedoch so gut wie nie zu akuten Nebenwirkungen, wie beispielsweise einer Dermatitis oder Mukositis. Bei kurativen, d. h. fraktionierten Protokollen zeigen sich meist ab dem Ende der zweiten Therapiewoche erste akute Nebenwirkungen. Diese akuten Nebenwirkungen betreffen vor allem sich im Zellzyklus befindende Zellen, wie z.B. Haut- oder Schleimhautzellen. Diese werden, wie auch die Tumorzellen, durch die ionisierende Strahlung geschädigt und sterben ab, in der Folge kommt es zu einer Dermatitis bzw. Mukositis. Diese verschlechtert sich die ersten sieben bis zehn Tage nach Beendigung der Therapie, heilt dann aber meist ohne Komplikationen vollständig ab. Hautreaktionen Die häufigste akute Nebenwirkung einer Bestrahlung ist eine Reizung der Haut. Die Stärke der Reaktion kann variieren, sie ist abhängig von Lokalisation, Bestrahlungsprotokoll und persönlicher Empfindlichkeit des Patienten. Manche Tiere zeigen keinerlei Hautreizungen, andere wiederum entwickeln eine hochgradige nässende Entzündung. Hellhäutige Tiere sind generell etwas empfindlicher und Hunde reagieren eher als Katzen. Diese Reizungen können einfach nur eine Rötung der Haut mit Schuppen und trockener Haut sein oder das andere Extrem: eine tiefe nässende Dermatitis. Diese Reaktionen beginnen meist 2 - 3 Wochen nach dem Start der Bestrahlung und verschlechtern sich über 7 - 10 Tage nach Beendigung der Therapie. Sie heilen in fast allen Fällen im Verlauf mehrerer Wochen jedoch vollständig ab. Die Patienten sollten routinemäßig nach der Hälfte der Therapie Medikamente zur Entzündungshemmung und ein Antibiotikum, um Sekundärinfektionen vorzubeugen, erhalten. Fellverlust Hunde und Katzen verlieren typischerweise ihr Fell in dem bestrahlten Gebiet (Abb. 4). In den meisten Fällen wächst es jedoch wieder nach, allerdings in einer helleren Farbe, oft weiß oder grau. In Fällen mit Abb. 4 Fellverlust bei einem Patienten nach Bestrahlung im therapierten Gebiet. schwerwiegenden Hautreizungen kann eine partielle Alopezie bestehen bleiben. Mukositis, Laryngitis, Tracheitis, Rhinitis und Sinusitis Nach einer Bestrahlung der Nasenhöhle oder der mandibularen und retropharyngealen Lymphknoten kann es zu einer Entzündung der Schleimhäute im Bestrahlungsgebiet kommen. Im Wesentlichen ist diese Reaktion dieselbe wie auf der Haut, nur sind Schleimhäute etwas empfindlicher als die normale Haut. Betroffene Tiere können Nasen- oder Maulhöhlenausfluss, Schmerzen beim Fressen oder Trinken oder verminderten Appetit zeigen. Sie können auch einen trockenen bellenden Husten entwickeln, sollten die Luftröhre und der Kehlkopf betroffen sein. Wie bei allen akuten Nebenwirkungen kann die Ausprägung von nicht existent über mild bis zu hochgradigen Symptomen gehen. Diese Reaktionen beginnen meist 2 - 3 Wochen nach dem Start der Bestrahlung und verschlechtern sich über 7 - 10 Tage nach Beendigung der Therapie. Sie heilen in fast allen Fällen im Verlauf mehrerer Wochen jedoch vollständig ab. Eine Bestrahlungsinduzierte Rhinitis kann in seltenen Fällen chronisch werden. Die Patienten erhalten routinemäßig nach der Hälfte der Therapie Medikamente zur Entzündungshemmung und ein Antibiotikum, um Sekundärinfektionen vorzubeugen. Trotz oben beschriebener Nebenwirkungen trinken und fressen die meisten Patienten während der gesamten Bestrahlungstherapie selbstständig. Literatur: > Hall EJ, Giaccia AJ. Radiobiology for the Radiologist. 6th edition, Lippincott Williams & Wilkins, Philadelphia, PA > McEntee MC, Page RL. Feline Vaccine-Associated Sarcomas. J Vet Intern Med 2001;15:176– 182. > Forrest LJ, Chun R, Adams WM, et al. Postoperative Radiotherapy for Canine Soft Tissue Sarcoma. J Vet Intern Med 2000;14:578–582. > Lawrence JA, Forrest LJ. Intensity-Modulated Radiation Therapy and Helical Tomotherapy: Its Origin, Benefits, and Potential Applications in Veterinary Medicine. Vet Clin Small Anim 37 (2007) 1151–1165. > Barber LG. Thyroid Tumors in Dogs and Cats. Vet Clin Small Anim 37 (2007) 755–773. > Chun R, de Lorimier LP. Update on the biology and management of canine osteosarcoma. Vet Clin Small Anim 33 (2003) 491–516. > London CA, Seguin B. Mast cell tumors in the dog. Vet Clin Small Anim 33 (2003) 473–489. > Klein MK. Multimodality therapy for head and neck cancer. Vet Clin Small Anim 33 (2003) 615– 628. > Withrow SJ, Vail DM. Withrow and MacEwen‘s Small Animal Clinical Oncology. Saunders, 4th edition. KONTAKT Dr. med vet. Isabella Zenker Tel.: +49 (0)89 2180-2650 Dienst: +49 (0)176 18828832 Fax: +49 (0)89 2180-17928 strahlentherapie@ medizinische-kleintierklinik.de www.medizinischekleintierklinik.de