Schlafbezogene Atmungsstörungen
Werbung
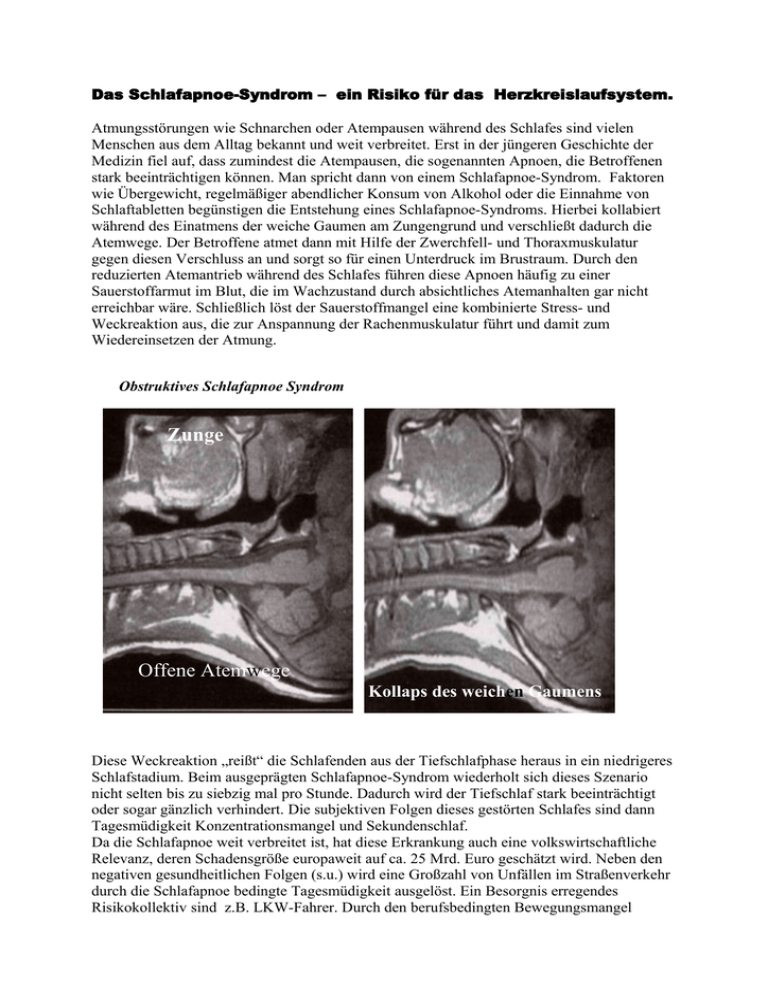
Das Schlafapnoe-Syndrom – ein Risiko für das Herzkreislaufsystem. Atmungsstörungen wie Schnarchen oder Atempausen während des Schlafes sind vielen Menschen aus dem Alltag bekannt und weit verbreitet. Erst in der jüngeren Geschichte der Medizin fiel auf, dass zumindest die Atempausen, die sogenannten Apnoen, die Betroffenen stark beeinträchtigen können. Man spricht dann von einem Schlafapnoe-Syndrom. Faktoren wie Übergewicht, regelmäßiger abendlicher Konsum von Alkohol oder die Einnahme von Schlaftabletten begünstigen die Entstehung eines Schlafapnoe-Syndroms. Hierbei kollabiert während des Einatmens der weiche Gaumen am Zungengrund und verschließt dadurch die Atemwege. Der Betroffene atmet dann mit Hilfe der Zwerchfell- und Thoraxmuskulatur gegen diesen Verschluss an und sorgt so für einen Unterdruck im Brustraum. Durch den reduzierten Atemantrieb während des Schlafes führen diese Apnoen häufig zu einer Sauerstoffarmut im Blut, die im Wachzustand durch absichtliches Atemanhalten gar nicht erreichbar wäre. Schließlich löst der Sauerstoffmangel eine kombinierte Stress- und Weckreaktion aus, die zur Anspannung der Rachenmuskulatur führt und damit zum Wiedereinsetzen der Atmung. Obstruktives Schlafapnoe Syndrom Zunge Offene Atemwege Kollaps des weichen Gaumens Diese Weckreaktion „reißt“ die Schlafenden aus der Tiefschlafphase heraus in ein niedrigeres Schlafstadium. Beim ausgeprägten Schlafapnoe-Syndrom wiederholt sich dieses Szenario nicht selten bis zu siebzig mal pro Stunde. Dadurch wird der Tiefschlaf stark beeinträchtigt oder sogar gänzlich verhindert. Die subjektiven Folgen dieses gestörten Schlafes sind dann Tagesmüdigkeit Konzentrationsmangel und Sekundenschlaf. Da die Schlafapnoe weit verbreitet ist, hat diese Erkrankung auch eine volkswirtschaftliche Relevanz, deren Schadensgröße europaweit auf ca. 25 Mrd. Euro geschätzt wird. Neben den negativen gesundheitlichen Folgen (s.u.) wird eine Großzahl von Unfällen im Straßenverkehr durch die Schlafapnoe bedingte Tagesmüdigkeit ausgelöst. Ein Besorgnis erregendes Risikokollektiv sind z.B. LKW-Fahrer. Durch den berufsbedingten Bewegungsmangel kommt es häufig zur stammbetonten Fettleibigkeit, die wiederum ein Schlafapnoesyndrom begünstigt. Dieses führt dann tagsüber zum Sekundenschlaf mit der Gefahr eines Unfalles. Die erhöhte Tagesschläfrigkeit ist mit 15-20% die häufigste Unfallursache im Transportwesen und übertrifft damit die durch Alkohol und Drogen ausgelösten Unfälle. Andere Erhebungen lassen sogar vermuten, dass von den jährlich 230.000 Verkehrsunfällen in Deutschland ca 60.000 durch schlafbezogene Atmungsstörungen begünstigt wurden. Damit erhöht ein obstruktives Schlafapnoesyndrom das Risiko für einen Verkehrsunfall um das 2-8 fache. Neuere epidemiologische Daten zeigen, dass durch eine effektive Therapie (s.u.) des Schlafapnoe-Syndroms eine 5-fache Reduktion der Unfallhäufigkeit pro 100.000 gefahrene km erreicht werden kann. Gesundheitliche Folgen des obstruktiven Schlafapnoe-Syndroms: Heute ist durch umfangreiche Studien bekannt, dass das Schlafapnoe Syndrom gesundheitliche Folgeschäden nach sich zieht. Durch die ständigen Stressreaktionen während der Nacht kommt es zu einem auch tagsüber andauernden körperlichen Stresszustand, der anhand einer gesteigerten Sympathikusaktivität messbar ist (s. Grafik). Sympatikusaktivitat tagsüber bei einem Schlafapnoe -Patienten (OSA) im Vergleich zu einem Gesunden (Normal). Aus: Somers VK et al., Acta Physiol Scand. 2003 Dieser Dauerstress wirkt sich negativ auf das Herzkreislaufsystem aus. In Zusammenarbeit mit dem Schlaflabor des Marienhospitals in Herne konnten wir bei 540 Schlafapnoe-Patienten einen unabhängigen Einfluss des Schlafapnoe-Syndroms auf die Höhe des Blutdruckes tagsüber, auf die Herzfrequenz, sowie auf die Häufigkeit der behandlungsbedürftigen manifesten Bluthochdruckerkrankungen feststellen. Heute vermutet man, dass das Schlafapnoe-Syndrom eine der häufigsten Ursachen für den schlecht einstellbaren Bluthochdruck ist. Aber nicht nur der Blutdruck wird negativ beeinflusst. Es zeigte sich ebenfalls ein signifikanter, negativer Einfluss auf die Blutfette. Das sogenannte „gute Cholesterin“ – das HDL – und die Triglyceride verschlechterten sich in Abhängigkeit der Schwere des Schlafapnoe-Syndroms. Gutes Cholesterin(HDL) und Triglyceride verschlechtern sich in Abhängigkeit von der Schwere des Schlafapnoe-Syndroms. (AHI = Häufigkeit von Apnoen und Hypopnoen / Stunde). Aus: Börgel et al. Europ. Respir. Jour. 2006 Neben Bluthochdruck und Fettstoffwechsel wird ebenfalls die Glukosetoleranz negativ beeinflusst, wodurch die Entstehung eines Diabetes Mellitus vom Typ 2 begünstigt wird. Das Schlafapnoe- Syndrom verstärkt aber nicht nur die kardialen Risikofaktoren. Durch die andauernde Stressaktivität und die nächtlichen Sauerstoffentsättigungen begünstigt es auch die Entstehung von Herzinfarkten und lebensgefährlichen Rhythmusstörungen bei herzkranken Patienten. Leider findet man bei den besonders gefährdeten Patienten mit fortgeschrittenen Herzerkrankungen häufig schlafbezogene Atmungsstörungen. In einer noch nicht publizierten Multicenterstudie der deutschen Gesellschaft für Schlafmedizin, an der sich auch die Kardiologie des St. Josef Hospitals beteiligte, wurde bei 70 % der Patienten mit Herzschwäche ein Schlafapnoe-Syndrom festgestellt. Das kranke Herz muss sich bei den obstruktiven Apnoen gegen den Unterdruck, den diese im Brustkorb erzeugt, kontrahieren. Bei einem thorakalen Unterdruck von bis zu –80 mmHg muss es schon bei einem normalen Blutdruck ca. 200 mmHg Druck kompensieren um seinen Inhalt in das Kreislaufsystem zu pumpen. Dadurch erfährt das Herz eines SchlafapnoePatienten während der Apnoe eine Druckbelastung, wie sie sonst nur bei Blutdruckkrisen vorkommt. Zusätzlich wird es dann noch durch die Sauerstoffarmut im Blut geschwächt. Man kann sich leicht vorstellen, dass ein erkranktes, geschwächtes Herz unter dieser Belastung dekompensieren kann. Druckbelastung für den Herzmuskel während einer Schlafapnoe Auswurfdruck in der linken Herzkammer: 120 mmHg + Thorakaler Unterdruck – 80 mmHg während der schweren Apnoe = 200 mmHg Wandspannung Schlafdiagnostik im St. Josef Hospital: Aufgrund der Bedeutung der schlafbezogenen Atmungsstörungen, besonders bei Patienten mit Kreislauferkrankungen bieten wir seit kurzem in der Medizinischen Klinik eine Schlafdiagnostik an. Dabei handelt es sich zum einen um Screening-Geräte, zum anderen um komplette Polygraphiegeräte (s. Foto). Durch Anlage der Screening-Geräte kann auf einfache Art eine nächtliche Atmungsstörung entdeckt, bzw. ausgeschlossen werden kann. Ergibt sich auf diese Weise ein Verdacht, so wird anschließend die aufwendigere, sogenannte. Polygraphie durchgeführt, mit Hilfe derer dann die genaue Diagnose und der Schweregrad der Schlafstörung bestimmt werden kann. Polygraphiesystem zur Schlafdiagnostik. Fa. SOMNOmedics Auszug aus einer Polygraphie bei einem Patienten mit Schlafapnoe: Die blaue Linie zeigt die Atmungskurve mit den Atempausen (blaue/grüne Kästchen). Nach kurzem Abstand kommt es jeweils zum Sauerstoffmangel im Blut (rote Linie, Rote Kästchen). Wenn ein behandlungsbedürftiges Schlafapnoesyndrom vorliegt, wird die Vorstellung zur Anpassung einer nasalen CPAP-Therapie in einem der kooperierenden Schlaflabore vereinbart (Marienhospital Herne, Bergmannsheil-Klinikum, Bochum). nCPAP-Therapie (Continuous Positive Airway Pressure): Die nasale CPAP-Therapie gilt als Goldstandard für die Behandlung des obstruktiven Schlafapnoe-Syndroms. Dabei wird durch ein Beatmungsgerät mittels einer speziell angepassten Nasenmaske ein leichter Überdruck erzeugt, gegen den der Patienten nachts atmet. Dieser Überdruck verhindert das Kollabieren des weichen Gaumens und kann das Schlafapnoe-Syndrom vollständig beseitigen. Der CPAP-Druck wird im Schlaflabor so angepasst, dass keine Atempausen mehr stattfinden. Die anfangs beschriebenen Symptome wie z.B. Tagesmüdigkeit bilden sich häufig schlagartig zurück. Auch die erhöhte Stressaktivität sinkt ab und als Folge normalisieren sich häufig Blutdruck und die Herzfrequenz . Selbst die Blutfette bessern sich im Verlauf einer CPAP-Therapie. Die heutigen nCPAP-Geräte sind mit modernen Nasenmasken versehen und arbeiten so leise, dass die zuverlässige Nutzung durch den Patienten gewährleistet ist. Zusammenfassend kann gesagt werden, dass die Schlafdiagnostik heute fester Bestandteil einer internistischen Abteilung sein sollte. Besonders bei Herzkreislauf-Patienten muss ein Schlafapnoesyndrom wegen der z.T. schwerwiegenden Folgen erkannt und behandelt werden. Bei erfolgreicher Behandlung durch eine CPAP-Therapie kann es neben der subjektiven Besserung der Tagesmüdigkeit auch zu einer Verbesserung der Herzkreislauferkrankungen kommen. Dr. med. Jan Börgel Facharzt f. Innere Medizin Medizinische Klinik 2 Kardiologie und Angiologie St. Josef Hospital


