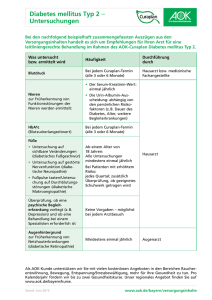
Diabetes mellitus Typ 2 - IKK Brandenburg und Berlin
Werbung

kompakt Neue Informationen zum Krankheitsbild Diabetes mellitus Typ 2 Nr. 2 Die Folgen von erhöhten Blutzuckerwerten weiter aufgedeckt Forscher kommen den Vorgängen bei Typ-2Diabetes immer weiter auf die Spur. Die Ursachen eines Typ-2-Diabetes sind natürlich schon lange bekannt. Es sind zwei Vorgänge: Zum einen funktioniert bei Betroffenen die Ausschüttung des körpereigenen Hormons Insulin aus der Bauchspeicheldrüse nicht mehr richtig. Zum anderen ist die Wirksamkeit des Insulins vermindert. Beides führt dazu, dass die Blutzuckerwerte steigen. Jetzt haben Forschungen gezeigt, dass hohe Blutzuckerwerte einen wahren Teufelskreis in Gang setzen, der die Stoffwechselprobleme vor allem nach dem Essen noch weiter verstärkt. Dies macht erneut deutlich, wie wichtig eine gute Blutzuckereinstellung ist. Schon seit längerem ist aus Studien an Tieren und Zellkulturen bekannt, dass sich bei erhöhten Blutzuckerwerten vermehrt Zuckerpartikel an das Insulin anlagern. Diese so genannte „Verzuckerung“ setzt bereits bei der Produktion des Insulins in der Bauchspeicheldrüse ein. Problem ist, dass dieses »verzuckerte« Insulin weniger wirksam als »normales« Insulin ist. Das heißt, es ist viel weniger in der Lage, den Zucker aus dem Blut in die Zellen zu schleusen. Als Folge steigen die Blutzuckerwerte noch weiter. Nordirische Wissenschaftler der Universität Ulster haben dieses Phänomen jetzt auch bei Menschen mit Typ-2-Diabetes nachweisen können. Sie untersuchten, wie sich der Anteil von verzuckertem und normalem Insulin vor und nach einer Mahlzeit verhält. Die Ergebnisse zeigen, dass die Menge des verzuckerten Insulins innerhalb einer Stunde nach dem Essen um das Zehnfache steigt. Dies deutet darauf hin, dass die hohen Blutzuckerwerte, die bei Diabetikern nach dem Essen auftreten, durch den hohen Anteil von verzuckertem Insulin maßgeblich mitbestimmt werden. Weil dauerhaft erhöhe Blutzuckerwerte langfristig zu schweren Schäden an Augen, Nieren, Herz und Blutgefäßen führen können, sollten Diabetiker jederzeit eine möglichst gute Stoffwechsellage anstreben. Was uns … unter die Haut geht … auf den Magen schlägt … auf den Nägeln brennt … an die Nieren geht … Die Nieren unter Kontrolle – Neue Untersuchung bei IKKpromed Ein lange bestehender Diabetes kann im wahrsten Sinne des Wortes »an die Nieren gehen«, nämlich dann, wenn durch erhöhten Blutzucker und vor allem durch Bluthochdruck die kleinen Filtereinheiten des Nierengewebes geschädigt werden. Neben der Behandlung des Diabetes ist daher eine jährliche Kontrolle der Nierenfunktion ein wichtiges Element der Betreuung. Im Rahmen von IKKpromed wird dazu nun die so genannte »glomeruläre Filtrationsrate« – kurz GFR – herangezogen. kompakt Die beiden etwa zehn Zentimeter großen Nieren müssen ein Leben lang Höchstleistungen vollbringen. Fortlaufend befreien sie das Blut von Abbauprodukten des Stoffwechsels und sorgen andererseits dafür, dass wichtige Substanzen wie Eiweiße dem Organismus nicht verloren gehen. Die winzigen Filtereinheiten im Nierengewebe, die hieran maßgeblich beteiligt sind, heißen »Glomeruli«, das bedeutet so viel wie »(Gefäß)knäuelchen«. Gesunde Nieren filtern bis zu 170 Liter Blut pro Tag, was etwa dem Inhalt einer Badewanne entspricht. Man schätzt, dass etwa bei jedem zehnten Typ-2Diabetiker nach zehn Jahren eine Störung der Nierenfunktion eintritt. Von den Betroffenen erleidet wiederum jeder zehnte ein völliges Nierenversagen. Das bedeutet, die Filtrierung des Blutes muss durch eine »künstliche Niere« (Dialyse) übernommen werden. Die GFR gibt frühzeitig Hinweise auf mögliche Nierenstörungen. Sie zeigt das Flüssigkeitsvolumen an, das von den Nieren in einer bestimmten Zeit gefiltert wird und wird in Milliliter pro Minute angegeben. Sinkt sie unter einen bestimmten Wert, so spricht dies für eine eingeschränkte Nierenfunktion. Wenn bereits eine deutlich voranschreitende Störung der Nierenfunktion besteht oder der Wert der GFR auf weniger als 40 ml/min sinkt, wird der Arzt betroffene Patienten zu einem für die Behandlung von Erkrankungen der Nieren qualifizierten Arzt (Nephrologe) oder in eine nephrologisch qualifizierte Einrichtung überweisen. Jeder sollte zudem seinen Arzt fragen, mit welcher täglichen Trinkmenge er die Arbeit seiner Nieren optimal unterstützen kann. Je nach Nierenfunktion kann es nämlich sinnvoll sein, die Flüssigkeitsmenge zu erhöhen oder auch einzuschränken. Wichtige Vorsorge: Medikamente bei Gefäßschädigungen Die Folgen einer lange bestehenden Zuckerkrankheit zeigen sich in allererster Linie an den großen und kleinen Blutgefäßen des Körpers, bei denen es zu Ablagerungen kommen kann. Um dies zu verhindern ist vor allem eine gute Einstellung des Blutzuckers und des Blutdruckes auf Normwerte nötig. Treten durch Gefäßveränderungen doch Durchblutungsstörungen am Herzen oder im Gehirn auf, ist eine Therapie mit blutgerinnungshemmenden Medikamenten zu überlegen. Im Rahmen von IKKpromed werden dafür so genannte Thrombozytenaggregationshemmer empfohlen. Diabetesbedingte Ablagerungen in den Gefäßen führen zu rauen Stellen an den Innenwänden oder sogar zu Einengungen. Dies behindert den Blutfluss. Eine besondere Gefahr besteht dann, wenn sich im Blutstrom oder an den Ablagerungen in den Gefäßwänden kleine Gerinnsel aus Blutplättchen (Thrombozyten), Blutkörperchen und Eiweiß bilden. Diese können dazu führen, dass eine Ader komplett verschlossen wird und das zu ihr gehörige Gewebe kein sauerstoffreiches Blut mehr erhält. Passiert dies im Herzen, so spricht man von einem Herzinfarkt, beim Gehirn von einem Schlaganfall. Um dies zu verhindern, können Medikamente gegeben werden, die die Neigung zur Gerinnselbildung herabsetzen. Solche blutgerinnungshemmenden Medikamente sind auch die Thrombozytenaggregationshemmer. Zahlreiche Studien haben gezeigt, dass sie das Risiko von Durchblutungsstörungen des Herzens, des Gehirns oder auch der Beine bei solchen Menschen verringern können, die bereits an Zeichen von Gefäßverengungen leiden oder schon einmal an ein gerinnselbedingtes Ereignis erfahren haben. Der häufigste hierzu verwendete Wirkstoff ist die Acetylsalicylsäure, eines der ältesten bekannten Schmerzmittel. Sie muss allerdings nur in deutlich niedrigerer Dosierung eingenommen werden, als dies zur Schmerzlinderung erforderlich ist. Diabetes mellitus Typ 2 Blutdruck-Selbstmessung nur mit den richtigen Geräten Herzspezialisten, hat kürzlich 29 Oberarmgeräte getestet, von denen 18 ein Prüfsiegel erhielten. In manchen Fällen ist es wünschenswert, dass der Patient seinen Blutdruck regelmäßig selbst überprüft. Im Handel stehen hierfür verschiedene Hausgeräte zur Verfügung. Beim Kauf dieser Apparate ist aber nicht nur auf einfache Bedienbarkeit zu achten. Wichtig ist vor allem, dass die Geräte den Blutdruck verlässlich anzeigen. Patienten müssen aber auch Technik, Zeitpunkt und Dokumentation der Blutdruckmessung beherrschen. Hierbei hilft eine Patientenschulung, die im Rahmen von IKKpromed angeboten wird. Am besten werden die Blutdruckwerte durch Führen eines Blutdruckpasses dokumentiert. Während bei der Ein- oder Umstellung einer Behandlung in der Regel zwei- bis dreimal täglich gemessen werden sollte, reicht zur Verlaufskontrolle eine tägliche Messung. In jedem Fall sollte die Notwendigkeit und die Art der Blutdruck-Selbstmessung mit dem behandelnden Arzt besprochen werden. Sinnvoll ist eine Blutdruck-Selbstmessung unter anderem vor der Entscheidung über die Art der Behandlung eines Bluthochdrucks, aber auch zur Therapiekontrolle. Regelmäßige Messungen und deren Dokumentation helfen dem Arzt, den Tagesverlauf des Blutdrucks besser zu erkennen. Auch der Ausschluss eines so genannten »Weißkittel-Hochdrucks«, der durch die nervliche Anspannung beim Arztbesuch oft überhöhte Werte vortäuscht, spricht für die Selbstmessung. Am genauesten und daher auch empfehlenswert sind Geräte, die den Blutdruck am Oberarm messen. Messgeräte für die Handgelenke werden zwar häufiger verkauft, sind aber wegen zu großer Ungenauigkeiten ebenso ungeeignet wie Geräte für die Fingermessung. Die Deutsche Hochdruckliga, ein Zusammenschluss deutscher Zungen können Fett offenbar »schmecken« Fetthaltiges Essen steht bei vielen Menschen ganz oben auf dem Speiseplan, was Ernährungsexperten immer wieder beklagen. Da verwundert es, dass »fettig« bisher nicht zu den fünf bekannten Geschmacksqualitäten zählt, die unsere Zunge erschmecken kann. Jetzt haben französische Forscher aber Hinweise darauf gefunden, dass es offenbar doch einen eigenen Geschmackssinn für Fettiges gibt. Von diesem Fund erhoffen sie sich neue Wege bei der Bekämpfung von Übergewicht und Diabetes. Unsere Zunge verfügt bei der Geburt über rund 10.000 Geschmacksknospen, deren Zahl und Empfindlichkeit sich im Alter aber deutlich verringert. Diese Geschmacksknospen enthalten spezielle Empfangszellen an der Zungenoberfläche, die den Geschmacksreiz an das Gehirn leiten. Von diesen »Rezeptoren« waren bis heute nur fünf verschiedene Gruppen für süß, sauer, salzig, bitter und seit nicht allzu langer Zeit für »unami«. bekannt. »Unami-Rezeptoren«, sprechen auf die als Geschmacksverstärker bekannte Substanz »Glutamat« an. Glutamat ist eine natürlich vorkommende Substanz in Nahrungsmitteln und im menschlichen Körper, wo er ein wichtiger Nerven-Botenstoff ist. Dass es daneben noch einen Geschmackssinn für »fett« auf der Zunge geben müsste, war bisher nur eine Vermutung. kompakt Als verantwortliche »Antenne« für die Empfindung des Fettgeschmacks vermuteten die Forscher der Universität Dijon eine bestimmte Eiweißverbindung. Diese Substanz reagiert auf Fette und ist sowohl auf den Geschmacksknospen der Nagetiere zu finden, als auch beim Menschen. Und tatsächlich fanden sie heraus, dass Masse-Index (BMI) auf. Außerdem treten Typ-2Diabetes und dessen Vorformen hier ungewöhnlich häufig auf. Wissenschaftler machen dafür zum Teil demographische Gründe verantwortlich, die mit einer älter werdenden Bevölkerung zusammen hängen, aber auch verhaltensbedingte Ursachen wie ungünstige Ernährung und Bewegungsmangel. Bekannt ist aber auch, dass die Neigung zu Übergewicht und Typ-2-Diabetes zum Teil genetisch bedingt ist. In diesem Punkt scheinen die Sachsen eine besondere Erblast zu tragen. Denn als ihr möglicher Mitverursacher wurde jüngst auf dem Deutschen Kardiologenkongress in Dresden Mäuse, bei denen die Bildung der Eiweißverbindung genetisch verhindert wurde, ihre Vorliebe für Fettiges verloren. Sollten sich diese Erkenntnisse weiter bestätigen, könnten in Zukunft Geschmacksstoffe entwickelt werden, die zwar wie Fett schmecken, aber nicht dessen negative gesundheitliche Folgen haben. Bis dahin bleibt natürlich nur die Empfehlung für eine ausgewogene und fettarme Ernährung. Vermehrt Typ-2-Diabetes bei den Nachkommen von August dem Starken? Übergewicht und Diabetes treten in Sachsen seltsamerweise besonders häufig auf. Für dieses Phänomen haben Mediziner jetzt eine überraschende Erklärung präsentiert. Mitursache soll das genetische Erbe von August dem Starken sein. Der als übergewichtig bekannte sächsische Kurfürst hatte zu seinen Lebzeiten im Raum Dresden nämlich für eine ungewöhnlich zahlreiche Nachkommenschaft gesorgt. Im Vergleich zu anderen Bundesländern weist die sächsische Bevölkerung das durchschnittlich höchste Körpergewicht und den größten Körper- der sächsische Kurfürst August der Starke (1670 – 1733) genannt. Der übergewichtige Regent, der höchstwahrscheinlich auch an hohem Blutdruck, Diabetes und einer Fettstoffwechselstörung litt, hatte zwar nur einen legitimen Sohn, soll jedoch 267 uneheliche Kinder gezeugt und im Raum Dresden damit etwa 50 Familienlinien begründet haben. So scheint es durchaus möglich, dass er mit seinem »Erbe« zu der Verbreitung der Stoffwechselstörung in dieser Region beigetragen hat. IMPRESSUM IKK Brandenburg und Berlin Ziolkowskistraße 6, 14480 Potsdam Pressestelle: Gisela Köhler (V.i.S.d.P.)