sekretorische Diarrhoe
Werbung

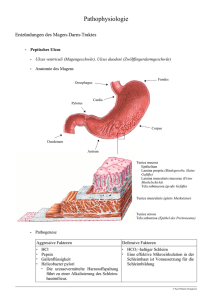
Fallvorstellung - Station 3 Nord vorne - 36 Jahre alte Patientin, verheiratet, 2 Kinder • Erst-Vorstellung in der Neurologischen Poliklinik • Tetraparese – proximal betont, symmetrisch – aufsteigend, schlaff • obere Extremität: min. KG 3-4/5 • untere Extremität: min. KG 2/5 • keine Sensibilitätsstörungen Untersuchungsbefund Gewicht 61 kg, Körpergröße 178 cm Body-Mass-Index 19 Cor, Pulmo, Abdomen mit unauffälligen Untersuchungsbefunden Aufnahmelabor • Kalium 1,6 mmol/l Phosphat 0,2 mmol/l • CK 673 U/l • MCV 79,4 fl, Eisen 45 µg/dl, Ferritin < 0,5 µg/dl • fT4 10 pmol/l, TSH basal 9,45 mU/l Aufnahmelabor Normwerte für: • Blutbild • Gerinnungswerte • Retentionsparameter • Transaminasen, Cholestaseparameter • Eiweiß/Albumin, Eiweißelektrophorese, Immunglobuline • CRP, BSG • Serumosmolalität (286 mOsm/kg) • Urinstatus Anamnese • seit 7 Monaten Diarrhoen – Stuhlfrequenz 4 – 5 x/die – im Tagesverlauf an Häufigkeit zunehmend – nachts kein Stuhlgang • allmählicher Beginn • Gewichtsverlust von insgesamt 10 kg innerhalb der letzten 7 Monate Anamnese • Stuhlcharakteristika: wässrig, kein Blut, kein Fett • Keine begleitenden Schmerzen / • Krämpfe • Kein Fieber oder andere Infektzeichen • Keine Gelenkbeschwerden, keine Hautveränderungen • Unabhängig von der Nahrungsaufnahme • Unter Loperamideinnahme keine Besserung Anamnese • Keine Laxantieneinnahme • Keine regelmäßige Medikamtenteneinnahme • Kein Auslandsaufenthalt • Keine abdominellen Voroperationen • Keine Inkontinenzproblematik Auswärtige Diagnostik • Gastro-/Koloskopie: - chronische Antrumgastritis - unauffällige Duodenalschleimhaut ohne Entzündung - kein Anhalt für Sprue, Morbus Whipple, Amyloidose - typische Ileumschleimhaut ohne Entzündung oder lymphatische Hyperplasie - unspezifische Entzündung der Dickdarmschleimhaut mäßigen Grades • Laktulose-Atemtest: kein Hinweis auf Laktoseintoleranz • Labordiagnostik: Gliadin-Antikörper negativ, Transglutaminase-Ak negativ Diarrhoe • Stuhlfrequenz > dreimal/Tag oder Stuhlgewicht > 200 g/Tag • Chronisch: > vier Wochen Dauer pathophysiologisch: • • • • • osmotisch sekretorisch entzündlich motilitätsstörungsbedingt selbstinduziert Osmotische Diarrhoe • Durch Übertritt osmotisch wirksamer Substanzen aus dem Dünndarm in den Dickdarm, z.B.: mangelhaft zersetzte und daher nicht vollständig resorbierte Nahrungsbestandteile bei Pankreasinsuffizienz oder bakterieller Fehlbesiedelung des Dünndarms oder bei Dünndarmerkrankungen (Sprue, Morbus Whipple) beschleunigte Dünndarmpassage bei Hyperthyreose Kurzdarmsyndrom • • Sistieren bei Nahrungskarenz (Fasten/Fastentest). Die Elektrolytkonzentration im Stuhl ist gering (ca. 30 mval/l). Sekretorische Diarrhoe • Durch fehlende Resorption von Elektrolyten oder fehlerhafte Sekretion von Elektrolyten kommt es zur vermehrten Bindung von Wasser im Darmlumen, z.B. durch Darmreizende Laxantien Toxine (beispielsweise Arsen, Pilzgifte, Koffein), Medikamente (beispielsweise Theophyllin, Chinidin, Colchicin, Thiazide, Furosemid) Bakterientoxine Nahrungsmittelallergene Gallensäuren (Gallensäure-spill-over in das Kolon, chologene Diarrhoe) • Sekretorische Diarrhoe sistiert nicht bei Nahrungskarenz. • Die Elektrolytkonzentration im Stuhl liegt sehr viel höher als bei der osmotischen Diarrhoe. Fastentest Fastentest für 3 Tage: • Kein Sistieren der Diarrhoe • keine Änderung von Stuhlgewicht und -volumen Sekretorische Diarrhoe Stuhlanalyse • Gewicht: 1240 g/die bzw. 1350 ml/die • Elektrolyte: , Natrium 43 mmol/l • Zellzahl: Leukozyten +++, Erythrozyten + • Pankreaselastase: 82 µg/g Ausschluß GI-Infektion • Mikrobiologische Stuhlanalyse: Kein Nachweis von Salmonellen, Shigellen, Campylobacter, Yersinien • Mikroskopisch kein Nachweis von Parasiten • Mikrobiologische Analyse von Schleimhautbiopsaten aus Ileum/Colon: – Enterotoxin bildende Bacillus fragilis 2 x positiv. – Kein Nachweis von Enterohämorrhagischen E. coli Therapieversuch mit Metronidazol über 7 Tage; kein Effekt Ausschluß strukturelle Darmerkrankung • Gastroskopie: makroskopisch: unauffälliger Befund histologisch: geringradige chronische Antrumgastritis, keine Hinweise für Sprue oder M. Whipple, keine H.p.Besiedelung, keine Dysplasien, keine Malignität. • Koloskopie: makroskopisch: unauffälliger Befund histologisch: diskretes Schleimhautödem und Zeichen der gesteigerten Sekretion, kein Hinweis für kollagene Colitis oder CED, keine infektiöse Colitis, keine Dysplasie, keine Malignität. Sekretorische Diarrhoe • Kein Sistieren unter Nahrungskarenz • Stuhlvolumen > 1000 ml/Tag • Wässrige, großvolumige Diarrhoe ohne Beimengung von Blut oder Schleim • Erhöhte Stuhl-Elektrolyte: Kalium 236 mmol/l, Natrium 43 mmol/l • „Faecal osmotic gap“ < 50 mOsm/kg DD sekretorische Diarrhoe • • • • • • • • • • Infektion / Bakterientoxine Strukturelle Erkrankung Nahrungsmittelallergene Steatorrhoe (Fett inhibiert die Elektrolytresorption im Colon) Laxantien Toxine (beispielsweise Arsen, Pilzgifte, Koffein) Medikamente (z.B.Thiazide, Furosemid) Gallensäuren (sekretagoge Wirkung) villöses Adenom neuroendokriner Tumor Zusatzuntersuchungen • Serotonin im Serum: 57,7 µg/l (Norm: - 350 µg/l) • 5-Hydroxyindolessigsäure im 24h-Urin: 3,6 mg/24h (Norm: - 8 mg/24h) • Dopamin im 24h-Urin: 415 µg/24h (Norm: - 450 µg/24h) Zusatzuntersuchungen Gastrointestinale Hormone (Plasmakonzentrationen): • VIP: 90 pM (Norm: < 6 pM) • PP: 265 pM (Norm: < 60 pM) • Gastrin: 10 pM (Norm: < 50 pM) • Chromogranin A: 68 U/l (Norm: -18 U/l) Bildgebung NMR-Leber/-Pankreas: • Pankreaskorpus: 3,5 x 2,6 cm große, ovalär konfigurierte, partiell solide Raumforderung; randständiges KMEnhancement; keine lokoregionären Lymphknoten • Leber: multiple, disseminiert in beiden Leberlappen lokalisierte Raumforderungen (5 mm – 18 mm) diffus hepatisch metastasiertes neuroendokrines Karzinom Primarius im Bereich des Pankreasschwanzes; keine lymphogene oder ossäre Filialisierung Spezielle Bildgebung DOTATOC-PET-CT: Deutlich erhöhte Somatostatinrezeptorexpression im Randbereich der Raumforderung im Pankreas sowie der multiplen Lebermetastasen Kein Hinweis auf weitere Somatostatinrezeptorexprimierende Tumormanifestationen außerhalb von Pankreas und Leber Neuroendokrine Tumoren des Gastroentero-Pankreatischen Systems Phänotypisch: GEP-NET sind Teil der disseminierten neuroendokrinen Zellen Expression von bestimmten Proteinen wie Synaptophysin, neuronspezifische Enolase, Pankreatisches Polypeptid und Chromogranin-A (Historisch: APUDome, Karzinoid) Aufgrund morphologischer, biologischer Heterogenität; prognostischer Aspekte: WHO-Klassifikation des Jahres 2000: 1a Hoch differenzierter neuroendokriner Tumor 1b Hoch differenziertes neuroendokrines Karzinom 2 Niedrig differenziertes neuroendokrines Karzinom + Differenzierung nach Lokalisation (GEP-NET) + morphologisch biologische Klassifikation: Tumorgröße, Angioinvasion, proliferative Aktivität, funktionelle Aktivität Neuroendokrine Tumoren des Pankreas Zumeist hoch differenziert > 50% funktionell aktiv (Insulin, Gastrin, vasoaktives intestinales Polypeptid, Glukagon) Kriterien zur Erfassung der Prognose: -histopathologische Klassifizierung -Primärlokalisation, funktionelle Aktivität, Tumorgröße (>2cm), Angioinvasion, proliferative Aktivität (>2% Ki67-positive Zellen),Mitoseindex, Metastasierung VIPom • sehr seltene, neuroendokrine Tumoren • Inzidenz: 1:10.000.000/Jahr • Sekretion von VIP und anderen pankreatischen Polypeptiden (VIP > 75 pg/ml) • Hauptlokalisation: Pankreas selten: Bronchialsystem, Kolon, ZNS, NNR • Pankreas-VIPom: - solitäre Raumforderung, häufig > 3 cm - in 75% im Pankreasschwanz - 60 – 80% haben bei Erstdiagnose bereits metastasiert VIPom Pathophysiologie • VIP = Polypeptid aus 28 Aminosäuren • Bindung an Rezeptoren intestinaler Epithelzellen Aktivierung der zellulären Adenylatzyklase cAMP-Produktion • Sekretion von K+, Na+, Cl- und H2O: sekretorische Diarrhoe, Hypokaliämie, Dehydratation, Gewichtsverlust • Magensäuresekretion Hypochlorhydrie (75%) • Vasodilatation Flush (20%) • Stimulation d. Knochenresorption Hypercalcämie • Steigerung d. Glykogenolyse Hyperglykämie VIPom Klinik • Erwachsene: Alter 30 – 50 Jahre Kinder: 2 – 4 Jahre • VIPom-Syndrom Syn.: Verner-Morrison-Syndrom, WDHA-Syndrom • Stuhlvolumen > 700 ml/Tag (in 70% > 3 Liter/Tag) • selten abdominelle Schmerzen • hohe Stuhlelektrolyte • erniedrigte „feacal osmotic gap“ • Persistenz der Diarrhoe im Fastentest VIPom Therapie • Symptomatisch: Flüssigkeitssubstitution, Ausgleich von Elektrolytstörungen • Octreotid (Somatostatinanalogon) Abnahme der VIPSekretion Wirkmechanismus? • z. B. 50 – 100 µg s.c. alle 8 h, ggf. Umstellung auf lang wirksame Präparate; Sandostatin-LAR™-Monatsdepot 20 mg • Nebenwirkungen: Übelkeit, abdominelles Völlegefühl, Meteorismus, Fettmalabsorption, Glukoseintoleranz Therapie • Therapie mit Sandostatin 200 µg 3 x täglich s.c. • Rückgang von Stuhlfrequenz (auf nur noch 1 x täglich) • Normalisierung von Stuhlvolumen und -gewicht • Normokaliämie (keine weitere Substitutionspflichtigkeit)