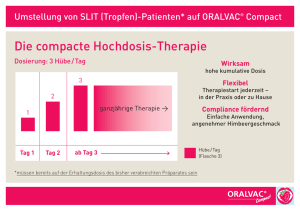
pain compact - CHANGE PAIN
Werbung

PAIN COMPACT Pharmaka-Übersicht Arzneimittel in der Schmerztherapie und Palliativmedizin z Analgetika z Koanalgetika z Arzneimittel gegen Begleiterkrankungen und unerwünschte Wirkungen 7. überarbeitete und erweiterte Auflage, 2014 PAIN COMPACT Pharmaka-Übersicht Arzneimittel in der Schmerztherapie und Palliativmedizin z Analgetika z Koanalgetika z Arzneimittel gegen Begleiterkrankungen und unerwünschte Wirkungen 7. überarbeitete und erweiterte Auflage, 2014 PAIN COMPACT Impressum Inhalt Abkürzungsverzeichnis ...................................................................................... 8 Zeichenerklärung (Hinweisleisten).................................................................. 10 Wichtige Hinweise ............................................................................................. 12 Vorwort ........................................................................................................... 15 7. überarbeitete und erweiterte Auflage Stand März 2014 Autor Dr. med. Klaus Reckinger, Herten Idee und Konzeption Silvia Starke, Aachen Medizin Dr. med. Klaus Reckinger, Herten Pharmakologie Dr. rer. nat. Horst Segger, Aachen © by Grünenthal GmbH, Aachen 4 1Analgetika ............................................................................................. 1.1Antinozizeptiva ........................................................................................ 1.1.1Nicht-Opioide ................................................................................ 1.1.1.1 Paracetamol, Metamizol ................................................ 1.1.1.2 Analgetika gegen schmerzhafte Muskelspasmen............................................................... 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) .................. 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) ......... 1.1.1.3.2 COX-2-Hemmer (selektive Cyclo­oxygenase-2-Hemmer, Coxibe).................... 1.1.2 Analgetika-Kombinationen (Nicht-Opioid + Opioid) ........... 1.1.3Opioide ........................................................................................... 1.1.3.1 Niederpotente Opioide .................................................. 1.1.3.2 Hochpotente Opioide .................................................... 1.1.4MOR-NRI (μ-Rezeptor-Agonist und Noradrenalin-Reuptake-Inhibitor) ............................................. 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen ......... 1.1.5.1 Fentanyl buccal / sublingual ......................................... 1.1.5.2 Fentanyl Nasensprays .................................................... 1.1.5.3 Opioide mit schnell freisetzender Galenik ................. 1.2Koanalgetika ............................................................................................ 1.2.1Koanalgetika gegen neuropathische Schmerzen ................. 1.2.1.1 Antidepressiva .................................................................. 1.2.1.2 Antikonvulsiva .................................................................. 1.3 Lokal wirksame Analgetika ................................................................... PAIN COMPACT 16 16 16 16 20 22 24 34 40 45 47 51 66 69 70 72 73 76 79 81 89 95 5 PAIN COMPACT 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen ................ 1.4.1Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) ............ 1.4.2Glukokortikoide ........................................................................... 1.4.3Bisphosphonate, Osteoklastenhemmer ................................ 98 98 107 115 2 Therapie unerwünschter Wirkungen (UAW) ............................. 126 2.1 Laxanzien ................................................................................................ 126 2.1.1Stimulanzien ................................................................................ 128 2.1.2Osmotische Laxanzien .............................................................. 131 2.1.3Macrogole (Polyethylenglykol) ................................................ 132 2.1.4Lokale rektale Entleerungshilfen.............................................. 134 2.1.55-HT4-Agonisten ........................................................................ 136 2.1.6Peripher wirkende μ-Opioid-Rezeptor-Antagonisten......... 137 2.2 Antiemetika ............................................................................................ 139 2.2.1Prokinetika .................................................................................... 142 3.1.4Noradrenerges spezifisch serotonerges Antidepressivum (NASSA) ...................................................... 167 3.2 Anxiolytika .............................................................................................. 169 3.3 Hypnotika ............................................................................................... 174 3.3.1Benzodiazepine ........................................................................... 176 3.3.2GABA-Agonisten ........................................................................ 189 3.4 Antideliranzien ....................................................................................... 192 3.4.1Neuroleptika ................................................................................ 192 3.4.2Benzodiazepine ........................................................................... 203 4 Anhang ................................................................................................ 204 4.1 Monoaminooxydase-Hemmer (MAO-Hemmer) .......................... 204 4.2 Serotonin-Syndrom .............................................................................. 205 5 Produktprofile .................................................................................... 207 2.2.2Antihistaminika ............................................................................ 147 5.1 MOR-NRI-Analgetika (μ-Rezeptor-Agonist + Noradrenalin-Reuptake-Inhibitor) ..................................................... 207 2.2.3Neuroleptika ................................................................................ 150 5.1.1 Tapentadol retard – Kurzprofil ................................................. 209 2.2.45-HT3-Antagonisten .................................................................. 153 5.1.2Palexia® retard – Palexia® 50 mg Filmtablette / Palexia® 20 mg/ml Lösung zum Einnehmen – Kurzprofil ..... 211 2.2.6Somatotropin-Analoga .............................................................. 156 5.1.3Einstellung auf Tapentadol retard ........................................... 214 2.2.7Glukokortikoide ........................................................................... 157 5.2 Buprenorphin – Kurzprofil .................................................................. 216 2.2.5NK1-Rezeptor-Antagonisten .................................................... 155 2.2.8Cannabinoide .............................................................................. 158 3 Therapie schmerzverstärkender Komorbidität ......................... 159 3.1 Antidepressiva ....................................................................................... 159 3.1.1 Trizyklische Antidepressiva (TCA) ........................................... 159 3.1.2Selektive Serotonin- und Noradrenalin-ReuptakeInhibitoren (SNRI) ...................................................................... 160 3.1.3Selektive Serotonin-Reuptake-Inhibitoren ............................ 161 6 5.2.1Buprenorphin-Matrixpflaster – Norspan® ............................ 218 5.2.2Ein- und Umstellung auf BuprenorphinMatrixpflaster – Norspan® ....................................................... 219 5.2.3Buprenorphin-Matrixpflaster – Transtec PRO® ................... 220 5.3 Norspan® / Transtec PRO® ................................................................. 228 5.4Lokale Therapie neuropathischer Schmerzen ............................... 230 5.4.1Lidocain-Hydrogelpflaster – Versatis® .................................. 232 PAIN COMPACT 7 PAIN COMPACT Abkürzungsverzeichnis GA Gegenanzeigen (absolute Kontraindikation) AB Anwendungsbeschränkung ( relative Kontraindikationen, Vorsichtsmaßnahmen) Nomenklatur entsprechend aktueller Begrifflichkeit der Roten Liste BZ Brechzentrum Musc. Muscarin (Rezeptor) M1 Muscarin 1 (Rezeptor) NA Noradrenalin (Rezeptor) NMDA N-Methyl-D-Aspartat (Rezeptor) NK-1 Neurokinin-1, Substanz P (Rezeptor) PG Prostaglandin Dosierg. FI Dosierungsempfehlungen lt. Fachinformation Dosierg. GI Dosierungsempfehlungen lt. Gebrauchsinformation Ap. apothekenpflichtig Medikamentenklassifizierung Rp. rezeptpflichtig BZD Benzodiazepin Betäubungsmittel-Rezept notwendig! BZA Benzodiazepin Rezeptor Agonist TD Tagesdosierung COX2 Cyclooxygenase 2 MCP Metoclopramid ASS Acetylsalicylsäure NaSSA noradrenerges und spezifisch serotinerges ­Antidepressivum Btm! BfArM Bundesinstitut für Arzneimittel und Medizinprodukte SNRI Sertotonin-Noradrenalin-Reuptake­(Wiederaufnahme)-Inhibitor SSRI Serotonin Spezifischer Reuptake-Inhibitor EMA European Medicines Agency BtmVV Betäubungsmittelverschreibungs-Verordnung NSAR Nicht-steroidales Antirheumatikum – deutsche Bezeichnung für NSAID SRI-Aktivität Serotonin-Reuptake-Inhibitor NSAID Non-steroidal-antiinflammatory drug QT-Verl.Verlängerung des QT-Intervalls, Cave: Torsade de pointes (TdP) H2-Antag. Histamin 2-Antagonist (z.B. Ranitidin) PPI Protonenpumpeninhibitor (z.B. Omeprazol) Botenstoffe / Neurotransmitter / Rezeptoren MOR-NRI μ-Opioid-Rezeptor-Agonist (MOR), Noradrenalin-Reuptake-Inhibitor (NRI) AChm Muscarinerger Acetylcholin (-Rezeptor) CB1 /CB2 Cannabinoid 1- bzw. 2-Rezeptor D2 Dopamin 2 (Rezeptor) GABA Gamma Amino Buttersäure (Acid) H1 Histamin 1 (Rezeptor) 5-HT Serotonin (Rezeptor) 8 PAIN COMPACT 9 PAIN COMPACT Zeichenerklärung (Hinweisleisten) Alter ➜ Dosierung erniedrigen = Keine Dosisanpassung erforderlich Cave: Leber-, Nieren-, Hirnfunktion =! Keine Dosisanpassung, aber sorgfältige Beobachtung! Kinder erl. Erlaubt ohne Altersbegrenzung. ab ... Zugelassen ab ... Monate/Jahre. > 18 J. Nicht zugelassen für Kinder und Jugendliche. GA Gegenanzeige, darf in der Schwangerschaft nicht ­angewendet werden; häufig auch: Patientin über ­kontrazeptive Maßnahmen aufklären. Stillzeit erl. Erlaubt AB Anwendungsbeschränkung, soll/sollte in der Stillzeit nicht verabreicht werden bzw. abstillen; manchmal auch: bei kurzzeitiger Anwendung erlaubt. GA Gegenanzeige, darf in der Stillzeit nicht angewendet werden bzw. sofortiges Abstillen. < 18 J. ABAnwendungsbeschränkung, kann unter besonderer Sorgfalt auch jüngeren als 18-Jährigen verabreicht werden, wenn die Darreichungsformen entsprechende Dosierungen erlauben (relative Kontraindikation, rel. KI). AB! Soll/sollte nicht verabreicht werden! Abgeschwächte Form von „darf nicht“. > 6 kg KGNicht zugelassen für Kinder unter 6 kg Körpergewicht. GA Gegenanzeige, darf nicht verabreicht werden (absolute Kontraindikation, abs. KI). Schwangerschaft erl.Erlaubt det.!Unterschiedliche Gegenanzeigen nach Schwangerschafts­ trimenon. AB Anwendungsbeschränkung, kann unter sorgfältiger/sorg­ fältigster Nutzen-Risiko-Abwägung verabreicht werden. AB! 10 Soll/sollte nicht verabreicht werden! Abgeschwächte Form von „darf nicht“. PAIN COMPACT 11 PAIN COMPACT Wichtige Hinweise Die vorliegende Broschüre wurde um einige Kapitel und zusätzliche Hinweise erweitert. Neu sind auch die zu jedem Präparat aufgeführten Dosierungen für spezielle Patientengruppen, die aufgrund vielfältiger Anregungen aufgenommen werden. Hierzu sind folgende Erklärungen notwendig: Stillzeit Alterspatienten Kinder Wenn in Fachinformationen (FI) Hinweise zur Dosierung bei Alters­ patienten aufgenommen sind, beziehen sich diese im Allgemeinen auf eine Monotherapie mit den entsprechenden Präparaten. Ältere Patienten erhalten i.d.R. jedoch mehrere Präparate, z.B. Anti­ hypertensiva, Cholesterinsenker, Antidiabetika etc. Sind sie darüber hinaus Schmerzpatienten, erfordert ihre Behandlung häufig mehrere schmerzlindernde Präparate, nicht selten mehrere zentral-wirksame ­Substanzen. Hierdurch wird das pharmakologische Geschehen im ­Patienten komplex. Insofern ist es ratsam, immer mit den niedrigst ­möglichen sinnvollen Dosierungen der vorgesehenen Präparate einzusteigen und langsam zu steigern („Start low – go slow“). Bis auf wenige Ausnahmen haben die aufgeführten Präparate eine Anwendungsbeschränkung. Ob Anwendungsbeschränkung oder ­Gegenanzeige; es empfiehlt sich in beiden Fällen das sofortige Abstillen. Ausnahme: sehr kurze Einnahme und keine Gegenanzeige. Nur wenige Präparate haben für Kinder und Jugendliche eine Gegen­ anzeige. Sollen bestimmte Präparate für Kinder verordnet werden, ist eine Darreichungsform zu wählen, die eine gewichtsadaptierte Dosierung zulässt. Manchmal ist bei zentralwirksamen Präparaten die empfohlene Dosierung pro kg Körpergewicht bei Kindern höher als bei Erwachsenen. Grund hierfür ist neben Stoffwechselunterschieden die relativ größere Hirnmasse von Kindern im Vergleich zu Erwachsenen. Schwangerschaft Die meisten aufgeführten Präparate „sollen/sollten“ nicht oder nur nach „sorgfältiger/sorgfältigster“ Nutzen-Risiko-Abwägung verabreicht ­werden, haben also eine Anwendungsbeschränkung. Häufig wird dies durch noch unzureichende Erfahrung mit entsprechenden Präparaten begründet. Einige Präparate enthalten in der Hinweisleiste das Kürzel „det.“. Das bedeutet, dass das Risiko für Mutter und werdendes Kind von Trimenon zu Trimenon unterschiedlich mit dem entsprechenden Präparat sein kann. Dementsprechend sollte die Fachinfo des zu ver­ ordnenden Präparates zu Rate gezogen werden. 12 PAIN COMPACT 13 PAIN COMPACT Vorwort Arzneimittel in der Schmerztherapie und Palliativmedizin Diese Kurzübersicht von Substanzen und Präparaten soll Ihnen bei Ihrer täglichen Arbeit helfen, die geeignete und individuelle Schmerz­therapie für Ihre Patienten zu finden. Die angeführten Präparate erheben nicht den Anspruch auf Vollständigkeit. Bewusst wurden stellvertretend ­Substanzen und Präparate ausgewählt. Bitte beachten Sie immer zusätzlich die Dosierungs- und Applikations­ angaben der jeweiligen Gebrauchs- bzw. Fachinformation. In den Spalten „Hinweise“ wird ausschließlich auf die Möglichkeit bestimmter Wirkverstärkungen, Wirkungsabschwächungen sowie ­erwünschter und unerwünschter Wirkungen hingewiesen. Bei komplexer medikamentöser Schmerztherapie und deren Begleit­ wirkungen können sie jedoch wichtige Anhaltspunkte für das Auftreten und die Behandlung unerwünschter Ereignisse sein. Klaus Reckinger 14 PAIN COMPACT 15 Wirkung / Wirkmechanismus Analgetisch, antipyretisch Multifaktorieller Wirkmechanismus − selektive COX-2-Hemmung (ohne antiphlogistische Wirkung) − Beeinflussung der Aktivität am CB1- und CB2-Rezeptoren u.a. 2 Therapie UAWs Paracetamol (Ap.) Andere Bezeichnung im Ausland: Acetaminophen › Die maximale Tagesdosis (4 g bei Erwachsenen) darf über mehrere Tage nicht überschritten werden! › Bei akut > 6 g / Tag Leber- und Nierenversagen möglich. › Erhöhtes Intoxikationsrisiko bei alten Menschen, Kindern, Personen mit Leberschädigungen, chronischem Alkoholmissbrauch, chronischer Fehl­ernährung. › Schon bei Verdacht auf Intoxikation ist eine Detoxikation mit N-Acetylcystein sinnvoll. › Bei chronischer Einnahme Medikamenten-induzierter Kopfschmerz möglich. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT ab 0 Monate erl. 3 Therapie ­Komorbiditäten 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.1 Paracetamol, Metamizol Handelsname z.B. Ben-u-ron®, Generika Indikation Leichte mäßige Schmerzen, Fieber 5 Produktprofile 4 Anhang Darreichungsformen Hartkapseln 500 mg Tabletten 500 / 1000 mg Brausetabletten 1000 mg Granulat 250 mg / 500 mg / 1000 mg Sirup 200 mg / 5 ml Suppositorien 75 / 125 / 250 / 500 / 1000 mg Kurzinfusion 500 mg / 50 ml / 1000 mg / 100 ml (z.B. Perfalgan®, Rp.) Standard-Dosierung für Erwachsene 3 – 4 x 1 – 2 Tabletten 3 – 4 x 1 Suppositorium Hinweise › Weltweit das am häufigsten genutzte Analgetikum/Antipyretikum. › Packungen > 10 g Paracetamol sind rezeptpflichtig. 16 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 17 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.1 Paracetamol, Metamizol › Das Risiko einer Agranulozytose wird überaus kontrovers diskutiert. In Deutschland geht man von einem Risiko von 25 Todesfällen pro 100.000.000 (100 Mio.) Anwendungen aus. Das sind deutlich ­weniger als bei ASS oder Diclofenac. Metamizol, Novaminsulfon (Rp.) Fachinfo beachten! Andere Bezeichnung in angelsächsischen Ländern: Dipyrone ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! = ❚ KINDER ❚ STILLZEIT ab 3 Monate GA 2 Therapie UAWs Wirkung / Wirkmechanismus Analgetisch, antipyretisch, spasmolytisch Hemmung der Erregungsübertragung im nozizeptiven System und Aktivierung der Hemmung im periaquäduktalen Grau; analgetische, antipyretische, spasmolytische Wirkungen. 3 Therapie ­Komorbiditäten Handelsname z.B. Novalgin®, Generika Darreichungsformen Tabletten 500 mg Suppositorien 300 mg / 1000 mg Tropfen 500 mg/ml = 20 Tr. Injektionslösung 1g / 2,5 g (500 mg/ml) 5 Produktprofile 4 Anhang Standard-Dosierung für Erwachsene 4 – 6 x 1 – 2 Tabletten 4 – 6 x 1 Suppositorium 4 – 6 x 20 – 40 Tropfen 5 g/d kontinuierliche Infusion 500 – 1000 mg Kurzinfusion Hinweise › Metamizol (und NSAR) sind Mittel der 1. Wahl bei durch Obstruktion bedingten viszeralen Nozizeptorschmerzen, z.B. obstruktive Uropathie, Gallengangskoliken. › Risiken auch bei bestimmungsgemäßer Anwendung: Überempfindlichkeitsreaktionen, allergische Reaktionen. › Gelegentlich, dann überwiegend nach i.v. Gabe: hypotensive Reaktion. 18 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 19 Flupirtin (Rp.) Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT ➜ Wirkung / Wirkmechanismus SNEPCO (Selective Neuronal Potassium Channel Opener) Selektiver Kalium-Kanal-Öffner, indirekter NMDA-Antagonist › Leberwertmessungen müssen in wöchentlichen Abständen während der Behandlung erfolgen! › Andere unerwünschte Wirkungen: Müdigkeit, Schwindel, Übelkeit / ­Erbrechen, Anorexie, Obstipation, Diarrhoe, Flatulenz, Mundtrockenheit, Schlafstörungen, Hyperhidrosis, Depression, Tremor, gelegentlich Delir, eingeschränktes Reaktionsvermögen (in der Anfangsphase)! AB ab 6 Jahre AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.2 Analgetika gegen schmerzhafte Muskelspasmen 1 Analgetika PAIN COMPACT 3 Therapie ­Komorbiditäten Handelsname Katadolon®, Trancopal Dolo Katadolon® S long, Trancolong Darreichungsformen Kapseln 100 mg Retardtabletten 400 mg („Long“-Formen) Suppositorien 150 mg Kinderzäpfchen 75 mg Injektionslösung 100 mg i.m. 4 Anhang Standard-Dosierung für Erwachsene bis 3 x 2 Kapseln bzw. bis 6 x 1 Zäpfchchen/d 1 Retardtablette/d 20 5 Produktprofile Hinweise › Neu: Indikationseinschränkung: Akute Schmerzen bei Erwachsenen, wenn die Behandlung mit anderen Analgetika kontraindiziert ist. › Neu: Die Dauer der Behandlung darf zwei Wochen nicht über­ schreiten. › Max. Tagesdosis: 600 mg › Neu: Gegenanzeigen: Patienten mit vorbestehenden Leber­ erkrankungen oder Alkoholmissbrauch sowie gleichzeitige ­Anwendung mit anderen leberschädigenden Medikamenten. › Erhöhung der Leberenzyme, Leberschäden, Leberversagen. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 21 › Wirkung Hochwirksam bei allen entzündlichen Prozessen, die mit Schmerzen einhergehen, in unterschiedlichem Ausmaß auch anti­ pyretisch wirksam. Mittel der Wahl bei entzündlichen Knochenschmerzen, z.B Knochenmetastasen. › Risiken −Magen-Darm Beschwerden, Sodbrennen, Erosionen, Ulcera, ­Perforation −Bei hohen NSAR-Dosen, bei Patienten mit peptischen Ulzera in der Anamnese, insbesondere mit den Komplikationen Blutung oder Perforation und bei älteren Patienten sollte die begleitende Therapie mit Protonenpumpenhemmern (PPI) in Betracht gezogen werden. −N SAR Asthma, Asthma Exazerbationen (Pseudo-Allergien durch Leukotrien-Überschuss) −Interstitielle Nephritis; erhöhtes Blutungsrisiko −Arterielle thrombotische Ereignisse, Herzinfarkt, Schlaganfall, ­arterieller Verschluss bei AVK (gilt nicht für ASS!) 22 › Alle NSAR sollten mit der niedrigst möglichen Dosierung über einen möglichst kurzen Zeitraum gegeben werden! 2 Therapie UAWs 3 Therapie ­Komorbiditäten Die t-NSAR hemmen unspezifisch die Cyclooxygenase und damit vor allem die Synthese von Prostanglandin und Thromboxan. Coxibe hemmen selektiv die Cyclooxygenase 2, die Synthese von Thromboxan wird nicht beeinflusst. Glukokortikoide ­hemmen die Phospholipase A2 und damit auch die Synthese von Leukotrienen. › Wechselwirkungen −Komb. versch. NSAR ➞ erhöhtes Risiko gastrointestinaler ­Komplikationen −Komb. mit Digoxin, Lithium, Phenytoin ➞ Konzentration dieser Substanzen kann sich erhöhen −Komb. mit Diuretika, ACE-Hemmer, AT1-Hemmer ➞ die Wirkung dieser Substanzen kann abgeschwächt werden −Komb. mit Kalium-sparenden Medikamenten (z.B. Diuretika, ACE-Hemmer, AT1-Hemmer) ➞ Gefahr der Hyperkaliämie −Komb. mit Glukokortikoiden ➞ erhöhtes Risiko gastrointestinaler Komplikationen −Komb. mit ASS und SSRI ➞ erhöhtes Risiko gastrointestinaler Blutungen −Komb. mit Methotrexat ➞ Toxizität von Methotrexat kann erhöht sein −Komb. mit Phenprocoumon ➞ Wirkung des Antikoagulantiums kann verstärkt sein −Komb. mit oralen Antidiabetika ➞ Auftreten von Hypo- und ­Hyperglykämien möglich 4 Anhang Zu den Antirheumatika gehören › Nicht-steroidale Antirheumatika (NSAR) − traditionelle nicht-steroidale Antirheumatika (t-NSAR) − selektive Cyclooxygenase-2-Hemmer (COX-2-Hemmer, Coxibe) › Steroidale Antirheumatika (SAR) − Glukokortikoide › Bei Patienten mit vorbestehenden Risiken für diese Ereignisse ist entweder mit großer Sorgfalt (Nutzen-Risiko-Abwägung) vorzugehen oder eine andere Substanzklasse zu wählen. 5 Produktprofile 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 23 Wirkung / Wirkmechanismus Analgetisch, antiphlogistisch, antipyretisch nicht selektive Cyclooxygenasehemmung irreversible Thrombozyten-Aggregationshemmung Handelsname z.B. Aspirin®, Generika Indikation Leichte bis mäßig starke Schmerzen, Fieber Injektionslösung: mäßig starke bis starke Schmerzen, akute Behandlung der Kopfschmerzen bei Migräneanfall, Fieber Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! k.A. < 12 Jahre GA erl. ❚ KINDER ❚ STILLZEIT 4 Anhang Darreichungsformen Tabletten 500 mg Brausetabletten 500 mg Kautabletten 500 mg Injektions- / Infusionslösung i.v.: 1 g Lysinmono-ASS entspr. 500 mg ASS (Rp.) 5 Produktprofile Standard-Dosierung für Erwachsene 3 x 500 – 1000 mg Hinweise › ASS gehört zu den meist genutzten Analgetika weltweit. ›Wird in niedriger Dosierung (100 mg/Tag) im Allgemeinen zur Thrombozyten-Aggregationshemmung in der Prophylaxe bzw. Nachsorge bei Herz- und Hirninfarkt genutzt. 24 2 Therapie UAWs Acetylsalicylsäure (Ap.) ›Bei Medikation zusammen mit Ibuprofen sollte ASS-100 mindestens 1 h vor der Einnahme von Ibuprofen angewandt werden. › Risiken auch bei bestimmungsgemäßem Gebrauch: Gastro­ intestinale Beschwerden (s.o.). Bei längerer Einnahme sollte immer die zusätzliche Anwendung eines PPI erwogen bzw. empfohlen werden. Verstärktes Blutungsrisiko vor (auch kleinen) Eingriffen. ›Bei Allergikern/Asthmatikern: NSAR-induzierte Asthmaanfälle (aspirin induced asthma) möglich. ›Bei Kindern und Jugendlichen mit Fieber kann selten ein lebens­ bedrohliches „Reye-Syndrom“ (Hepato-Cerebrales Syndrom) ausgelöst werden. ›Im 1. und 2. Trimester einer Schwangerschaft darf ASS nur bei ­absoluter Notwendigkeit gegeben werden (Fehlbildungen und Fehlgeburten möglich). Im 3. Trimester ist ASS kontraindiziert (kardiopulmonale Toxizität beim Feten, Blutungsrisiken und Hemmung der Wehentätigkeit bei der Mutter). 3 Therapie ­Komorbiditäten 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 25 Handelsname z.B. Voltaren®, Generika z.B. Voltaren dispers® z.B. Voltaren Resinat®, z.B. Voltaren® Dolo Liquid (Ap.) Generika Indikation Schmerzen, die mit einer Entzündung einhergehen Darreichungsformen Dragées 12,5, 25 u. 50 mg Tabletten dispers 50 mg Resinat Kapseln 140 mg, Diclo-Cholestyramin = 75 mg Diclofenac Suppositorien 25 / 50 / 100 mg Injektionslösung 75 mg i.m., Weichkapsel 25 mg Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! =! < 14 Jahre GA erl. ❚ KINDER ❚ STILLZEIT 5 Produktprofile Standard-Dosierung für Erwachsene Initial 150 mg/d Erhaltungsdosis 100 mg/d Resinat: bis 150 mg/d Hinweise ›Diclofenac ist neben Ibuprofen und Naproxen eines der weltweit am häufigsten genutzten NSAR. 26 2 Therapie UAWs Wirkung / Wirkmechanismus Analgetisch, antiphlogistisch (antipyretisch) nicht selektive reversible Cyclooxygenasehemmung reversible Thrombozyten-Aggregationshemmung 3 Therapie ­Komorbiditäten Diclofenac (Rp.) ›Alle NSAR (auch Coxibe) sollten in der niedrigst möglichen wirksamen Dosierung über einen möglichst kurzen Zeitraum angewandt werden. ›Bei Risikopatienten für gastrointestinale Ereignisse und bei längerer Anwendung sollte immer die zusätzliche Gabe eines PPI erwogen werden. ›Neue Nutzen-Risikobewertungen zeigen, „dass die Risiken speziell von Diclofenac für arterielle thrombotische Ereignisse (aber vermutlich auch alle anderen unspezifischen Cox-1/Cox-2 NSAR) höher als zuvor angenommen und mit denen der Coxibe vergleichbar sind“. ›Deshalb wurden die Gegenanzeigen von Diclofenac erweitert auf: „Patienten mit Herzinsuffizienz (NYHA-Stadien II – IV), Patienten mit ischämischer Herzerkrankung, peripherer Arterienerkrankung und zerebrovaskulärer Erkrankung; entsprechend sollte Diclofenac bei Patienten mit Risikofaktoren für diese Erkrankungen (Hypertonie, Hyperlipidämie, Diabetes mellitus, Rauchen) nur nach sorgfältiger Abwägung angewandt werden.“ ›Gastrointestinale und allergische (Asthma) Risiken ähnlich ASS, Vorsicht bei Patienten mit vorgeschädigter Leber bzw. mit Nieren­ funktionsstörungen! ›Komb. mit CYP2C9-Inhibitoren ➞ der Abbau von Diclofenac kann gehemmt sein. 4 Anhang 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 27 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! =! ab 6 Jahre erl. ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) Ibuprofen (Rp.; Ap.) 2 Therapie UAWs Wirkung / Wirkmechanismus PG-Synthese-Hemmer wie Diclofenac Handelsname z.B. Aktren®, Nurofen® – viele weitere Marken und Generika 3 Therapie ­Komorbiditäten Darreichungsformen Filmtabletten 200 / 400 / 600 / 800 mg Retardtablette 800 mg Suppositorien 500 / 600 mg Standard-Dosierung für Erwachsene Einzeldosis 200 – max. 800 mg Max. TD: 2400 mg 28 5 Produktprofile 4 Anhang Hinweise ›Tabletten zu 200 und 400 mg Ibuprofen sind nicht rezeptpflichtig. ›Ibuprofen ist das (nach ASS) am häufigsten gekaufte bzw. verordnete NSAR. ›Bei Risikopatienten für gastrointestinale Ereignisse und bei längerer Anwendung sollte immer die zusätzliche Gabe eines PPI erwogen werden. ›Das Risiko für kardiovaskuläre und zerebrovaskuläre Ereignisse wird – zumindest bei hoher Dosierung – als möglicherweise erhöht eingeschätzt. ›Weitere Risiken: Gastrointestinal ähnlich Diclofenac und ASS (ggf. dosisabhängig; geringer bei niedriger Dosierung), Asthma, Leber- und Nierenrisiken, interstitielle Nephritis (vergleichbar Diclofenac). * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 29 Wirkung / Wirkmechanismus PG-Synthese-Hemmer wie Diclofenac und Ibuprofen Handelsname z.B. „Naproxen beta 500 mg Tabletten“ – viele weitere Marken und Generika, allerdings nur mit 250 mg Naproxen oder 220 mg NaproxenNa entsprechend 200 mg Naproxen, die fallweise mal rezeptfrei oder rezeptpflichtig sind. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! =! 2 Therapie UAWs Naproxen/Naproxen-Natrium (Rp.) ›Es sollte immer die zusätzliche Gabe eines PPI erwogen werden. ›Das Risiko für kardiovaskuläre und zerebrovaskuläre Ereignisse wird für Naproxen als einzigem NSAR als nicht erhöht eingeschätzt. Dafür wird die gastrointestinale Verträglichkeit im Vergleich zu Ibuprofen als schlechter eingeschätzt. ›Weitere Risiken: Gastrointestinal ähnlich Diclofenac und ASS (ggf. dosisabhängig; geringer bei niedriger Dosierung) Asthma, Leber- und Nierenrisiken, z.B. interstitielle Nephritis, vergleichbar Diclofenac. ab 12 Jahre erl. ❚ KINDER ❚ STILLZEIT 3 Therapie ­Komorbiditäten 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) Indikation „Naproxen beta 500 mg“: wie Diclofenac, Schmerzen und ­Entzündungen Alle anderen Präparate mit 200 mg oder 250 mg Naproxen: leichte bis mäßig starke Schmerzen, Regelschmerzen, Fieber 4 Anhang Darreichungsformen Tabletten 250 mg / 500 mg Naproxen Filmtabletten 220 mg Naproxen-Na Tabletten mit veränderter Wirkstofffreisetzung 500 mg Naproxen / 20 mg Esomeprazol 5 Produktprofile Standard-Dosierung für Erwachsene Einzeldosis 200 – max. 1000 mg Max. TD: 1250 mg, verteilt auf 3 Einzeldosen Hinweise ›Tabletten zu 200 mg Naproxen sind nicht rezeptpflichtig. ›Naproxen gehört weltweit zu den am häufigsten gekauften bzw. verordneten NSAR, in Deutschland weniger bekannt. 30 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 31 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT det.! =! nicht bekannt bzw. GA GA ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.1 t-NSAR (traditionelle Antirheumatika) Dexketoprofen (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus PG-Synthese-Hemmer wie Diclofenac Handelsname z.B. Sympal®, Sympal® inject 3 Therapie ­Komorbiditäten Indikation Tabletten: leichte bis mäßige Schmerzen Inject: mäßige bis starke Schmerzen Darreichungsformen Filmtabletten 25 mg Injektionslösung bzw. Konzentrat f. Infusion 25 mg/ml 4 Anhang Standard-Dosierung für Erwachsene 12,5 mg alle 4 – 6 bzw. 25 mg alle 8 Stunden Max. TD: 75 mg/Tag Inject: Bolus (25 mg = 1 ml) langsam spritzen. Infusion 2 ml = 50 mg in 30 – 100 ml NaCl-Lösung o.ä. 10 – 30 Min. infundieren. 32 5 Produktprofile Hinweise ›Einziges NSAR mit i.v. Injektions-/Infusionslösung, nur für die akute Schmerzphase! Vorsicht, bei postoperativer Therapie akutes Nierenversagen möglich! ›Risiken und Gegenanzeigen wie Diclofenac bzw. Substanzklassen­ effekte gastrointestinal, Asthma, Herz-Kreislauf, Leber, Nieren. ›Ampullen und Infusionen vor natürlichem Licht schützen! * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 33 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.2 COX-2-Hemmer (selektive Cyclooxgenase-2-Hemmer, Coxibe) 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.2 COX-2-Hemmer (selektive Cyclooxgenase-2-Hemmer, Coxibe) Coxibe sind gastrointestinal insgesamt besser verträglich als unspezi­ fische Cyclooxygenase-Hemmer. Durch die Neubewertung der HerzKreislaufrisiken der unspezifischen Prostaglandin-Synthese-Hemmer, bei denen ein etwa gleich großes Risiko für arterielle thrombotische Ereignisse festgestellt wurde, sind sie gegenüber diesen durch ihre bessere Magen-Darm-Verträglichkeit im Vorteil. Dennoch gilt auch hier: kürzest mögliche Therapiedauer bei niedrigst möglicher Dosierung unter sorgfältiger Berücksichtigung der patientenspezifischen Risiken. Etoricoxib (Rp.) Bei zusätzlicher Einnahme eines Prostaglandin-Synthese-Hemmers (auch niedrig dosierte ASS, z.B. ASS 100) geht der Vorteil der guten Magen-Darm-Verträglichkeit verloren. Indikation Zur Behandlung von Symptomen bei Reizzuständen degenerativer und entzündlicher Gelenkerkrankungen, Spondylitis aukylosans sowie von Schmerzen und Entzündungszeichen bei akuter Gichtarthritis. Zur Kurzzeitbehandlung mäßig starker Schmerzen nach Zahn-OP. 2 Therapie UAWs Handelsname z.B. Arcoxia® Exinef® 3 Therapie ­Komorbiditäten Cyclooxygenase-2-Hemmer haben keine thrombozyten-aggregationshemmende Wirkung. Wirkung / Wirkmechanismus Analgetisch, antiphlogistisch selektive Cyclooxygenase-2-Hemmung 1 Analgetika PAIN COMPACT Darreichungsformen Filmtabletten 30 / 60 / 90 / 120 mg Hinweise ›Bei Risikoptienten für gastrointestinale Ereignisse, Einnahme von ASS und bei längerer Anwendung sollte auch hier immer die zusätzliche Gabe eines PPI erwogen werden. 34 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 35 5 Produktprofile 4 Anhang Standard-Dosierung für Erwachsene Arthrose: 1 x 30 – 60 mg/d Rheumatoide Arthritis: 1 x 90 mg/d Spondylitis aukylosans: 1 x 90 mg/d Akute Gichtarthritis: 1 x 120 mg/d ›Gegenanzeigen: wie bei anderen NSAR, aktives Ulkus, entzündliche Darmerkrankungen, schwere Leberfunktionsstörungen, Nieren­ insuffizienz mit einer Kreatinin-Clearance < 30 ml, Allergien, darüber hinaus Herzinsuffizienz (NYHA II-IV), Hypertonie. ›Vorsicht bei Patienten mit entsprechenden Risikofaktoren einschl. Hyperlipidämie, Diabetes, Raucher. 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.2 COX-2-Hemmer (selektive Cyclooxgenase-2-Hemmer, Coxibe) Fachinfo beachten! Celecoxib (Rp.) GA =! ab 16 Jahre GA ❚ KINDER ❚ STILLZEIT Wirkung / Wirkmechanismus Analgetisch, antiphlogistisch selektive Cyclooxygenase-2-Hemmung 2 Therapie UAWs ❚ ALTER 3 Therapie ­Komorbiditäten Handelsname z.B. Celebrex® Indikation Zur Behandlung von Symptomen bei Reizzuständen degenerativer und entzündlicher Gelenkerkrankungen sowie von Schmerzen und Entzündungszeichen. Darreichungsformen Hartkapseln 100 / 200 mg Standard-Dosierung für Erwachsene Aktivierte Arthrosen: 1 x 200 mg/d oder 2 x 100 mg/d Rheumatoide Arthritis: 2 x 100 mg/d – 2 x 200 mg/d Hinweise ›Bei Risikopatienten für gastrointestinale Ereignisse, Einnahme von ASS und bei längerer Anwendung sollte immer die zusätzliche Gabe eines PPI erwogen werden. ›Gegenanzeigen: wie bei anderen NSAR; aktives Ulkus, entzündliche Darmerkrankungen, schwere Leberfunktionsstörungen, Nieren­ insuffizienz Stadium 4 und schlechter, Allergien, darüber hinaus ­Herzinsuffizienz (NYHA II bis IV), KHK, pAVK, zerebrovaskuläre ­Erkrankungen, zusätzlich Überempfindlichkeit gegen Sulfonamide. 36 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 37 4 Anhang FI* ❚ SCHWANGERSCHAFT 5 Produktprofile ❚ DOSIERUNG 1 Analgetika PAIN COMPACT FI* ❚ ALTER GA =! < 18 Jahre GA GA ❚ KINDER ❚ STILLZEIT Parecoxib (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Analgetisch, antiphlogistisch Handelsname Dynastat® Indikation Kurzzeitbehandlung von Erwachsenen bei postoperativem Schmerz, wobei das individuelle Gesamtrisiko des Patienten berücksichtigt werden muss. Darreichungsformen Durchstechflaschen mit 40 mg Parecoxib-Pulver (plus/minus Lösungsmittel 2 ml) Standard-Dosierung für Erwachsene 40 mg Parecoxib i.v. oder i.m. Max. TD: 80 mg Hinweise ›Sämtliche für unselektive und spezifische Prostaglandin-SyntheseHemmer geltenden Warnhinweise, Risiken und Gegenanzeigen in besonderer Form beachten: allergische Reaktionen, Herz-Kreislauf, Nieren, Magen, Darm, Leber etc. Unbedingt Fachinfo beachten! FI* ❚ ALTER mit niedrigster Dos. beginnen! < 18 Jahre GA ❚ SCHWANGERSCHAFT det. ❚ STILLZEIT GA ❚ DOSIERUNG ❚ KINDER 38 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 39 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ❚ SCHWANGERSCHAFT 4 Anhang Fachinfo beachten! 1Analgetika 1.1Antinozizeptiva 1.1.1Nicht-Opioide 1.1.1.3 Nicht-steroidale Antirheumatika (NSAR) 1.1.1.3.2 COX-2-Hemmer (selektive Cyclooxgenase-2-Hemmer, Coxibe) 5 Produktprofile ›Vorsicht bei Patienten mit entsprechenden Risikofaktoren einschl. Hyperlipidämie, Diabetes, Raucher. ›Celecoxib hemmt das Enzym CYP2D6 (Cave: Komb. mit trizyklischen Antidepressiva, SSRI, Neuroleptika, Antiarrhythmika, u.a.). 1 Analgetika PAIN COMPACT Paracetamol + Codein (Rp.) Wirkung / Wirkmechanismus 500 mg Paracetamol + Codeinphosphat 20 / 30 mg Analgetisch, antipyretisch Handelsname z.B. Talvosilen, z.B. Talvosilen forte, weitere Marken und Generika metabolisiert, bei „Ultra Rapid“ Metabolisierern sogar 100% in kurzer Zeit. Speziell bei Kindern können hierdurch toxische, z.T. lebensbedroh­liche, Morphinkonzentrationen erreicht werden. Deshalb sollten Kinder nur in besonderen Einzelfällen (Unwirksamkeit von Paracetamol bzw. ­Unverträglichkeit von Ibuprofen) diese Arzneimittel erhalten. Bei K ­ indern und Jugendlichen mit Operationen an den Atem­wegen (Adenoidektomie und Tonsillektomie) sind diese ­Kombinationen kontraindiziert. BfArm 12.07.2013. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs 1Analgetika 1.1Antinozizeptiva 1.1.2 Analgetika-Kombinationen (Nicht-Opioid + Opioid) < 18 Jahre AB AB 3 Therapie ­Komorbiditäten Indikation Mäßig starke bis starke Schmerzen Galenik Tabletten 500 mg Paracetamol / 20 mg Codein Tabletten 500 mg Paracetamol / 30 mg Codein Saft 5 ml = 200 Paracetamol / 5 mg Codein Suppositorien 250 / 500 / 1000 mg Paracetamol plus 5 / 10 / 20 / 60 mg Codein 4 Anhang Standard-Dosierung für Erwachsene Bis zu 4 x täglich 1 Tablette Kinder bis 3 x täglich altersabhängig 1 – 2 Messbecher 5 Produktprofile Hinweise ›Obwohl für mäßig starke bis starke Schmerzen zugelassen, werden die Paracetamol-Codein-Kombinationen i.d.R. bei mäßig starken und im Wesentlichen akuten Schmerzen bei Bedarf, häufig auch fiebrigschmerzhaften Zuständen mit Husten, z.B. Infekten, in Deutschland verordnet. › Häufigste Nebenwirkung ist Obstipation. ›Bei unsachgemäßer Anwendung sind jedoch sowohl die Risiken von Paracetamol (Lebertoxizität) als auch Morphin (Atem­ depression) zu beachten. Ca. 20 % des Codeins werden zu Morphin 40 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 41 Wirkung / Wirkmechanismus Analgetisch, antipyretisch Substanz 50 mg Diclofenac + 50 mg Codeinphosphat Handelsname z.B. Zaldiar®, z.B. Dolevar® Handelsname z.B. Voltaren Plus Indikation Mäßig starke bis starke Schmerzen Indikation Kurzzeitbehandlung von starken Schmerzen bei Reizzuständen ­degenerativer Gelenkerkrankungen, bei starken und stärksten S ­ chmerzen nach chirurgischem Eingriff, Tumorschmerz, insbes. bei Skelettbefall oder peritumoralem Oedem. Darreichungsformen Filmtabletten 325 mg Paracetamol / 37,5 mg Tramadol Standard-Dosierung für Erwachsene Initial 2 Tabletten Max. 8 Tabletten = 2600 mg Paracetamol + 300 mg Tramadol Hinweise ›Durch niedrigere Dosierung der Kombinationspartner im Vergleich zu Standarddosierungen der Einzelsubstanzen bei guter Wirkung bessere Verträglichkeit. In der Regel als Bedarfsmedikation bzw. zur Kurzzeit­ behandlung verordnet. ›Bei unsachgemäßem Gebrauch sind die Risiken von ­Paracetamol ­(Lebertoxizität) und Tramadol (Krampfschwelle erniedrigt) zu ­beachten. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 42 AB =! ab 12 Jahre AB ❚ KINDER ❚ STILLZEIT Galenik Filmtabletten 50 mg Diclofenac / 50 mg Codein Standard-Dosierung für Erwachsene 1 – 3 Tabletten/d in mind. 6 stdl. Abstand Max. 3 Tabletten Hinweise ›Durch hohe Diclofenac- und Codeindosierung hohe W ­ irksamkeit, insbesondere bei starken und sehr starken Schmerzen nach ­chirurgischen Eingriffen sowie Tumorschmerzen bei Skelettbefall oder entzündlichem peritumoralem Ödem. ›Die neu bewerteten Risiken von Diclofenac (siehe Seite 26) und C ­ odein (siehe Seite 50) zwingen zu sorgfältiger Nutzen-Risiko-Abwägung. Die Anwendung darf über maximal zwei Wochen erfolgen. ›Bei Risikopatienten für gastrointestinale Ereignisse und Co-Medikation mit anderen den Gastro-Intestinaltrakt belastenden Präparaten PPI mitverordnen! ›Bei Kindern und Jugendlichen kontraindiziert! * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 43 2 Therapie UAWs Diclofenac + Codein (Rp.) 3 Therapie ­Komorbiditäten Paracetamol + Tramadol (Rp.) 4 Anhang 1Analgetika 1.1Antinozizeptiva 1.1.2 Analgetika-Kombinationen (Nicht-Opioid + Opioid) 5 Produktprofile 1Analgetika 1.1Antinozizeptiva 1.1.2 Analgetika-Kombinationen (Nicht-Opioid + Opioid) 1 Analgetika PAIN COMPACT PAIN COMPACT ❚ ALTER AB =! GA AB ❚ KINDER ❚ STILLZEIT 1 Analgetika FI* Opioide zeichnen sich bei hoher analgetischer Wirksamkeit durch ­nahezu fehlende Organtoxizität, z.B. im Vergleich zu NSAR, aus. Allgemeine Nebenwirkungen: Übelkeit, Erbrechen meist nur in der Anfangsphase. Dem sollte immer mit einem Antiemetikum vorgebeugt werden. In seltenen Fällen verschwinden diese Symptome nicht. Dann sollte auf ein anderes Opioid gewechselt werden. Obstipation tritt bei niederpotenten (Ausnahme DHC) vergleichsweise selten auf, bei hochpotenten jedoch häufig bis sehr häufig. Es sollte immer ein Laxanz auf dem Btm-Rezept mitverordnet werden. Zumindest in der Einstellungsphase muss mit Beeinträchtigung der Fahrtüchtigkeit und Einschränkung der Reaktionszeit gerechnet werden. 44 Atemdepression kann bei allen Opioiden auftreten, insbesondere wenn sie mit weiteren zentral dämpfenden Substanzen zusammen genommen werden. Eine klinisch bedeutende Atemdepression ist bei sorgfältiger Indikationsstellung selten. Bei niederpotenten Opioiden ist dieses Risiko ohnehin gering. 4 Anhang Alle Opioide haben ein Abhängigkeitspotenzial. Dieses ist jedoch von Substanz zu Substanz unterschiedlich und bei niederpotenten Opioiden gering. Bei indikationsgerechtem Gebrauch (z.B. starke Schmerzen) wird es kaum beobachtet. Symptomen körperlicher Abhängigkeit kann durch vorsichtiges Ausschleichen der Therapie vorgebeugt werden. 5 Produktprofile Bei zusätzlichem Alkoholgenuss wird zumindest in der Anfangsphase das pharmakologische Geschehen im Organismus unübersichtlich. Deshalb sollte Alkohol am besten gar nicht oder nur in geringen Mengen genossen werden. 2 Therapie UAWs ❚ DOSIERUNG ❚ SCHWANGERSCHAFT 1Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 3 Therapie ­Komorbiditäten Fachinfo beachten! * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 45 Tramadol (Rp.) Wirkung / Wirkmechanismus Analgetisch Synthetisches Opioid, nicht selektiver Agonist an μ-, - und -Opioidrezeptoren Noradrenalin-Reuptake-Inhibitor, verstärkte Freisetzung von Serotonin 3 Therapie ­Komorbiditäten Handelsname z.B. Tramal®, z.B. Tramal® long, Generika Indikation Mäßig starke – starke Schmerzen Darreichungsformen Tropfen 50 mg / 0,5 ml = 20 Tr. Kapseln 50 mg Suppositorien 100 mg Retardtabletten 2 x tägl. 50 / 100 / 150 / 200 mg Retardtabletten 1 x tägl. (generisch) 150 / 200 / 300 / 400 mg Standard-Dosierung für Erwachsene Max. TD: im Allgemeinen 400 mg Es können jedoch höhere Dosen bei Notwendigkeit gegeben werden bis 2 x 1 Retardtablette 200 mg/Tag bis 1 x 1 Retardtablette 400 mg/Tag Hinweise ›Empfohlene Tageshöchstdosis: 400 mg, kann bei Bedarf auch höher sein. ›Antitussiv wirksam ›Obstipation selten und/oder weniger hartnäckig als bei hochpotenten Opioiden. 46 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 2 Therapie UAWs Zusammen mit MAO-Hemmern können lebensbedrohliche ­Zustände auftreten. Deshalb müssen MAO-Hemmer 14 Tage vor ­Opioidtherapie abgesetzt werden. Bislang werden in den Fach­ informationen diesbezüglich keine Unterschiede zwischen irreversiblen und reversiblen sowie MAO-A- und/oder MAO-B-Hemmern gemacht (siehe Kapitel 4.1). 47 4 Anhang 1Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.1 Niederpotente Opioide 5 Produktprofile Alle Opioide haben ein Missbrauchspotenzial. Ob sich dieses entfaltet, hängt nicht zuletzt von der Darreichungsform ab. Flüssige (Ampullen, Tropfen) oder leicht lösliche, feste Formen werden eher missbraucht als z.B. Retardformen oder Matrixpflaster. 1 Analgetika PAIN COMPACT PAIN COMPACT 1Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.1 Niederpotente Opioide Fachinfo beachten! Wirkung / Wirkmechanismus Synth. Opioid, Opioidrezeptor-Agonist plus Antagonist (Naloxon); Naloxon dient der Verminderung des Missbrauchspotenzials. AB =! ab 1 Jahr AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs ❚ ALTER Handelsname z.B. Valoron® N (Btm), z.B. Valoron® N Retard, Generika 3 Therapie ­Komorbiditäten Indikation Starke + sehr starke Schmerzen Darreichungsformen Tropfen 50 mg Tilidin u. 4 mg Naloxon/20 Tr. (BtmRp.!) Retardtabletten 50/4 u. 100/8 u. 150/12 u. 200/16 mg Standard-Dosierung für Erwachsene Max. TD: 600 mg Hinweise ›Obstipation selten und/oder weniger hartnäckig als bei hochpotenten Opioiden. ›Atemdepression bei Monotherapie eher unwahrscheinlich. ›Abhängigkeitspotenzial gering. ›Wegen erhöhter Missbrauchsgefahr müssen Tilidin/Naloxon-Tropfen auf Btm-Rezept verordnet werden. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 48 AB * Zeichenerläuterung siehe Seite 10 = ab 2 Jahre AB ❚ KINDER ❚ STILLZEIT PAIN COMPACT 49 4 Anhang FI* Tilidin + Naloxon (Rp. bzw. Btm.) 5 Produktprofile ❚ DOSIERUNG ❚ SCHWANGERSCHAFT 1 Analgetika ›Im analgetischen Bereich nicht atemdepressiv, geringe Beeinflussung der gastrointestinalen Motilität. ›Abhängigkeitspotenzial gering, Missbrauchspotenzial gering. ›Mit anderen die Krampfschwelle erniedrigenden Substanzen ­erhöhtes Risiko von Krampfanfällen. ›Kann die Wirkung von Cumarin-Derivaten erhöhen. PAIN COMPACT 1Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide Dihydrocodein (Rp.) Morphin (Btm!) Wirkung / Wirkmechanismus Opioidrezeptor-Agonist, Morphinderivat Wirkung / Wirkmechanismus Opioid (Opioid-Muttersubstanz), μ-Rezeptor-Agonist Handelsname z.B. DHC Mundipharma Retardtabletten Handelsname z.B. M-long®, z.B. MST®, MST Continus, Generika Indikation Mäßig starke (DHC 60 / 90) bis starke Schmerzen (DHC 120) Indikation Starke + stärkste Schmerzen Darreichungsformen Retardtabletten 60 / 90 / 120 mg Darreichungsformen M-long: Retardkapseln (Pellets) 10 / 30 / 60 / 100 mg (Sonden-gängig!) MST: Retardtabletten 10 / 30 / 60 / 100 / 200 mg MST: Retard-Granulat 20 / 30 / 60 / 100 / 200 mg (Sonden-gängig!) MST: Retardkapseln 30 / 60 / 100 / 200 mg (1x tägl.) Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 50 GA ! < 18 Jahre GA GA ❚ KINDER ❚ STILLZEIT Hinweise ›Mitverordnung eines Laxanz obligat. ›Wirkt spasmogen auf die glatte Muskulatur, z.B. Sphinkter Oddi. Bei starken Schmerzen um den Gallengangsbereich (Leber, Gallenblase, Pankreas) Alternative wählen! ›Kann Histamin freisetzen, Juckreiz und Urtikaria, bei Asthmatikern Bronchospasmus möglich. ›Das Abhängigkeitspotenzial ist bei sorgfältiger Indikationsstellung und ausschleichender Therapie gering. Missbrauch möglich! * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 51 3 Therapie ­Komorbiditäten 2 Therapie UAWs Standard-Dosierung für Erwachsene I.d.R. 2 x 1 Retardkapsel bzw. Retardtablette/Tag, Dosierung sollte der Schmerzstärke angepasst werden. Höchstdosierung für Morphin existiert nicht. 4 Anhang Hinweise ›Retardtabletten teilbar ›Stark antitussiv wirksam ›Kann Histamin freisetzen, Risiko für Asthmaanfälle bei prädisponierten Patienten, Juckreiz, Urtikaria. ›Bei Gallengangs-, Leber- (und Pankreaserkrankungen) kontraindiziert. ›Obstipation, ggf. Laxanz prophylaktisch mitverordnen. ›Atemdepression bei hohen Dosierungen möglich. 5 Produktprofile Standard-Dosierung für Erwachsene Empfohl. max. TD: 240 mg 1 Analgetika 1Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.1 Niederpotente Opioide PAIN COMPACT ❚ ALTER AB ! ab 12 Jahre AB ❚ KINDER ❚ STILLZEIT Kinder können mit nicht retardierten Tropfenformen unter besonderer Vorsicht auch unter 1 Jahr behandelt werden. 1 Analgetika Handelsname z.B. Norspan® z.B. Transtec PRO® z.B. Temgesic® Indikation Norspan: Mittelstarke, nicht-tumorbedingte Schmerzen, deren ­Behandlung ein Opioid erfordert. Nicht bei akuten Schmerzen! Transtec Pro: Mäßig starke bis starke Tumorschmerzen und starke Schmerzen bei ungenügender Wirksamkeit nicht opioider Schmerz­mittel, nicht bei akuten Schmerzen. Temgesic: Starke bis sehr starke Schmerzen, die mit anderen ­Analgetika/Spasmolytika nicht behandelt werden können. Galenik Norspan: Matrixpflaster 5 / 10 / 20 μg/h Transtec Pro: Matrixpflaster 35 / 52,5 / 70 µg/h Temgesic: Sublingualtabletten 0,2 / 0,4 mg; Ampullen 0,3 mg Standard-Dosierung für Erwachsene Norspan: Bis zu zwei große Pflaster (2 x 20 μg/h), abhängig von der Ausprägung der Schmerzen. 1 x pro Woche an einem festen Wechseltag; Wirkdauer 7 Tage. 52 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 53 2 Therapie UAWs FI* Wirkung / Wirkmechanismus Halbsynthet. Thebainderivat Partieller Opioid-Agonist mit voller analgetischer Wirkung am μ-Rezeptor, Antagonist am -Rezeptor 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ❚ SCHWANGERSCHAFT Buprenorphin (Btm!) 4 Anhang Fachinfo beachten! 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide 5 Produktprofile ›Atemdepression ist möglich. Im Falle einer klinisch interventions­ pflichtigen Atemdepression muss hochdosiert mehrfach hinter­ einander Naloxon gespritzt werden. Der Patient muss solange beobachtet werden, bis die Antagonisierung nachhaltig wirkt, mind. 24 Stunden (s.a. Fachinfo Naloxon, Narcanti®). ›Mutagene Eigenschaften, Männern u. Frauen nur bei effektiver Ver­hütung verabreichen! In der Schwangerschaft muss der Nutzen für die Mutter klar dem Risiko für das Kind überwiegen. Alternative wählen! PAIN COMPACT 54 FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA = < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT 1 Analgetika ❚ DOSIERUNG 3 Therapie ­Komorbiditäten 2 Therapie UAWs Kinder > 6 Monate können mit Temgesic-Ampullen im Akutschmerz ­therapiert werden. 4 Anhang Hinweise ›Das hochpotente Opioid Buprenorphin wurde speziell als niedrig dosiertes Pflaster Norspan® klinisch entwickelt und zugelassen. Der Einsatz kann direkt bei unzureichender oder nicht mehr hinreichender Wirksamkeit oder bei Unverträglichkeit von Non-Opioiden vorgenommen werden. Nimmt die Schmerzstärke bei Progredienz eines degenerativen oder malignen Prozesses zu, können mit derselben Substanz Transtec PRO® in dann höheren Dosierungen (bis 140 µg/h) auch starke Schmerzen schmerzstärken­adaptiert therapiert werden. ›Buprenorphin (Temgesic®) in den sublingualen und parenteralen Formen bietet zusätzliche Therapieoptionen, z.B. sublingual, wenn ein Pflaster zur ­Symptomenkontrolle nicht reicht, ein weiteres Pflaster aber noch nicht notwendig scheint. ›Erytheme und lokaler Juckreiz an der Klebestelle sind möglich, ­begründen jedoch nur selten einen Therapieabbruch. Heftige haut­ allergische Reaktionen sind in sehr seltenen Fällen möglich, dann absetzen! ›Obwohl Obstipation vergleichsweise selten, prophylaktisch Laxanz mitverordnen. ›Atemdepression ist möglich, insbesondere zusammen mit weiteren zentraldämpfenden Präparaten, jedoch allein mit Buprenorphin selten klinisch relevant, da es einen selbstlimitierenden Effekt in Bezug auf Atemdepression besitzt. Im Falle einer klinisch interventionspflichtigen Atemdepression muss vielfach hintereinander über mehrere Stunden Naloxon hochdosiert gespritzt werden. Der Patient muss solange beobachtet werden bis die Antagonisierung nachhaltig wirkt (s.a. Fachinfo Naloxon, Narcanti®). ›Abhängigkeitsrisiko gering, kann durch Ausschleichen noch ­vermindert werden. ›Missbrauchsrisiko bei parenteralen Formen (Temgesic®). Fachinfo beachten! 5 Produktprofile Transtec Pro: Bis zu zwei große Pflaster (2 x 70 μg/h), abhängig von der Ausprägung der Schmerzen, an zwei festen Wechsel­ tagen pro Woche; Wirkdauer bis 4 Tage (96 h). Temgesic: 3 – 4 x 1 – 2 Tabletten sublingual, Ampullen nur für Akutschmerztherapie 3 – 4 x 1 Amp./Tag i.m. oder i.v. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 55 Wirkung / Wirkmechanismus Analgetisch Synthetisches Opioid, μ-Opioid-Rezeptor-Agonist Handelsname z.B. Durogesic SMAT®, Generika Indikation Chronische Schmerzen, die nur mit Opioid-Analgetika ausreichend behandelt werden können. Durogesic SMAT 12 μg/h: gleiche Indikation, aber auch für Kinder ab 2 Jahren. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT ab 2 Jahre GA Darreichungsformen Matrixpflaster 12,5 / 25 / 50 / 100 μg/h Freisetzungsrate 4 Anhang Standard-Dosierung für Erwachsene 1 Pflaster alle 48 bis 72 Stunden, Dosierungen > 100 μg/h durch Kleben mehrerer Pflaster möglich. 5 Produktprofile Hinweise ›Fentanyl findet man im niedergelassenen Bereich überwiegend als ­transdermale Applikationsform. ›Mitverordnung eines Laxanz obligat. ›Serotonin-Syndrom zusammen mit anderen serotoninergen ­Medikamenten, z.B. Antidepressiva, möglich; dieses ist bei leichterer Symptomatik kaum diagnostizierbar, da die Symptome auch dem Nebenwirkungsspektrum von Fentanyl oder z.B. dem Antidepressivum zugeordnet werden können. Bei heftiger Symptomatik (z.B. ­Konfusion + Myoklonie + Tachykardie + hohes Fieber) müssen alle sero­ 56 2 Therapie UAWs Fentanyl (Btm!) toninergen Substanzen einschl. Fentanyl sofort abgesetzt werden und entsprechende intensivmedizinische Rettungsmaßnahmen eingeleitet werden. ›Erytheme und lokaler Juckreiz an der Klebestelle sind möglich, ­begründen jedoch nur selten einen Therapieabbruch. Heftige haut­ allergische Reaktionen sind in seltenen Fällen möglich, dann absetzen! ›Atemdepression möglich, jedoch selten klinisch relevant. Im Falle einer klinisch interventionspflichtigen Atemdepression muss vielfach im Abstand von ca. 3 – 5 Min. mit Naloxon (0,4 – 2 mg) antagonisiert werden (s.a. Morphin! und Fachinfo Naloxon, Narcanti®). ›Bei Kombination mit weiteren zentraldämpfenden Substanzen ­erhöhtes Risiko einer Atemdepression. 3 Therapie ­Komorbiditäten 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 57 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide ›Wirkt spasmogen auf den Sphinkter oddi, deshalb besondere Vorsicht bei Leber-, Gallenwegs- und Pankreaserkrankungen. ›Bei missbräuchlicher Anwendung i.v. wegen der Tablettenbestandteile (u.a. Talkum) letale Verläufe möglich. Oxycodon (Btm!) Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA = ab 12 Jahre GA ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs Wirkung / Wirkmechanismus Analgetisch Opioid, Morphinderivat, Opioidrezeptor-Agonist Handelsname z.B. Oxygesic®, Generika 3 Therapie ­Komorbiditäten Indikation Starke – sehr starke Schmerzen Darreichungsformen Retardtabletten 5 / 10 / 20 / 40 / 80 mg 4 Anhang Standard-Dosierung für Erwachsene Dosierung abhängig von Schmerzstärke 2 x 1 Tablette/Tag (es können morgens/abends ja nach circadianem Schmerzverlauf auch unterschiedliche Dosierungen vorgenommen werden) Max. Dos. 400 mg 5 Produktprofile Hinweise ›Laxanz mitverordnen ›Bei Patienten mit mittlerer bis schwerer Leber- oder Niereninsuffizienz Dosierung nach unten anpassen. ›Atemdepression ist möglich, bei strenger Indikationsstellung jedoch selten klinisch relevant. Im Falle einer klinisch interventionspflichtigen Atemdepression muss mit Naloxon antagonisiert werden (s.a. Morphin! und Fachinfo Naloxon, Narcanti®). ›Bei Kombination mit weiteren zentraldämpfenden Substanzen erhöhtes Risiko einer Atemdepression. 58 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 59 Wirkung / Wirkmechanismus Naloxon-Anteil (μ-Rezeptor-Antagonist) dient der Prophylaxe einer ­Opioid induzierten Obstipation. Handelsname z.B. Targin® Indikation Starke – sehr starke Schmerzen Darreichungsformen Retardtabletten 5 mg Oxycodon plus 2,5 mg Naloxon 10 mg Oxycodon plus 5 mg Naloxon 20 mg Oxycodon plus 10 mg Naloxon 40 mg Oxycodon plus 20 mg Naloxon Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA = ab 12 Jahre GA ❚ KINDER ❚ STILLZEIT 4 Anhang Standard-Dosierung für Erwachsene Dosierung abhängig von Schmerzintensität, i.d.R. 2 x 1 Tablette/d 5 Produktprofile Hinweise ›Die Kombination Oxycodon plus Naloxon soll insgesamt besser verträglich sein als Oxycodon alleine. Obstipation tritt seltener und/ oder milder auf. Das Risiko einer Atemdepression ist vermindert. Missbräuchliche Anwendung ist erschwert. Sie kann jedoch bei i.v. Missbrauch zu erheblichen Komplikationen, starken Entzugs­ syndromen (Naloxon!), Lungengranulomen (Tablettenbestandteile) bis hin zu ­letalem Ausgang führen. ›Max. Tagesdosis 80 mg Oxycodon / 40 mg Naloxon. Für Patienten, die höhere Dosierungen benötigen, sollte im gleichen Zeitschema die 60 2 Therapie UAWs Oxycodon / Naloxon (Btm!) zusätzliche Gabe von retardiertem Oxycodon-Hydrochlorid erwogen werden, wobei die Tages-Maximaldosis von 400 mg OxycodonHydrochlorid zu berücksichtigen ist. ›Trotz der geringeren Obstipationsrate Laxanz mitverordnen. ›Bei Patienten mit mittlerer bis schwerer Leberinsuffizienz ist die ­Kombination kontraindiziert. ›Wirkt spasmogen auf den Sphinkter oddi, deshalb besondere Vorsicht bei Leber-, Gallenwegs- und Pankreaserkrankungen. ›Atemdepression ist möglich, jedoch selten klinisch relevant. Im Falle einer klinisch interventionspflichtigen Atemdepression muss mehrfach im Abstand von ca. 3 – 5 min. mit Naloxon (0,4 – 2 mg) antagonisiert werden (s.a. Morphin! und Fachinfo Naloxon, Narcanti®). ›Bei Kombination mit weiteren zentraldämpfenden Substanzen ­erhöhtes Risiko einer Atemdepression. 3 Therapie ­Komorbiditäten 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 61 Wirkung / Wirkmechanismus Opioid, Morphinderivat, Opioidrezeptor-Agonist Handelsname z.B. Palladon® retard, z.B. Jurnista®, Generika Indikation Starke + stärkste Schmerzen Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA =! 2 Therapie UAWs Hydromorphon (Btm!) ›Atemdepression unter Hydromorphon alleine ist möglich, jedoch ­selten klinisch relevant. Sollte das Schmerzgeschehen jedoch durch z.B. Lokalanästhesie oder eine andere Unterbrechung der Schmerzübertragungswege blockiert werden, kann rasch eine klinisch bedeutsame Atemdepression eintreten. Im Falle einer klinisch interventionspflichtigen Atemdepression muss vielfach mit Naloxon antagonisiert werden (s.a. Morphin! und Fachinfo Naloxon, Narcanti®). ›Bei Kombination mit weiteren zentraldämpfenden Substanzen ­erhöhtes Risiko einer Atemdepression. ab 12 Jahre GA ❚ KINDER ❚ STILLZEIT 3 Therapie ­Komorbiditäten 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide Darreichungsformen Retardkapseln und Tabletten 2 (gen.) 4 / 8 / 16 / 24 mg Retardtabletten 4 / 8 / 16 / 32 / 64 mg Standard-Dosierung für Erwachsene Dosierung abhängig von Schmerzstärke, i.d.R. 2 x 1 Kapsel/Tag Jurnista: 1 Tablette/Tag Keine Höchstdosierung 5 Produktprofile 4 Anhang Hinweise ›Mitverordnung eines Laxanz obligat. ›Hydromorphon wirkt spasmogen auf die glatte Muskulatur, z.B. Sphinkter Oddi. Bei starken Schmerzen um den Gallengangsbereich (Leber, Gallengang, Pankreas) besondere Vorsicht bzw. Alternative wählen. ›Bei Patienten mit schwerer Leberinsuffizienz ist Hydromorphon kontraindiziert. ›Bei mittelschwerer Leber- und/oder Niereninsuffizienz Anfangsdosis halbieren, bei Dosissteigerung sorgfältig überwachen. 62 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 63 PAIN COMPACT Fachinfo beachten! FI* ❚ ALTER det. ab 2 Jahre AB ❚ KINDER ❚ STILLZEIT 1 Analgetika ❚ DOSIERUNG ❚ SCHWANGERSCHAFT ➜ 1 Analgetika 1.1Antinozizeptiva 1.1.3 Opioide 1.1.3.2 Hochpotente Opioide Levomethadon (Btm!) 2 Therapie UAWs Wirkung / Wirkmechanismus Rechts (-) drehendes Enantiomer des Methadons mit 50-fach höherer analgetischer Potenz des Links (+) drehenden Enantiomers und doppelt so wirksam wie Methadon. Vollsynthetisches Opioid, µ-RezeptorAgonist 3 Therapie ­Komorbiditäten Handelsname z.B. L-Polamidon® Indikation Starke Schmerzen Darreichungsformen Tropfen 5 mg/ml = 20 Tropfen Injektionslösung 2,5 mg/ml Injektionslösung 5 mg/ml 4 Anhang Standard-Dosierung für Erwachsene Oral 9 – 29 Tropfen = 2,3 – 7,5 mg als Einzeldosis; Parenteral i.v. 2,5 mg = 1 ml; i.m. und s.c. bis 3 ml = 7,5 mg 64 5 Produktprofile Hinweise ›Während der Wirkdauer sollte der Patient (überwacht) ruhen. ›Aufgrund der komplexen Anwendung, Dosierung, Nebenwirkungen (insbesondere Atemdepression) und Wechselwirkungen, wird es fast ausschließlich von mit der Substanz erfahrenen Schmerztherapeuten / Palliativmedizinern verabreicht. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 65 Wirkung / Wirkmechanismus Analgetisch zur Behandlung nozizeptiver und neuropathischer ­Schmerzen μ-Rezeptor-Agonist + Noradrenalin-Reuptake-Inhibitor Handelsname Palexia® retard, Yantil® Palexia® 50 mg Filmtabletten Palexia® 20 mg/ml Lösung zum Einnehmen Indikation Starke, chronische Schmerzen bei Erwachsenen, die nur mit Opioid­ analgetika angemessen behandelt werden können. Palexia® 50 mg Filmtabletten und Palexia® 20 mg/ml Lösung zum Einnehmen mäßig starke bis starke akute Schmerzen bei Erwachsenen, die nur mit Opioidanalgetika angemessen behandelt werden können. Darreichungsformen Retardtabletten 50 / 100 / 150 / 200 / 250 mg Filmtabletten 50 mg Lösung zum Einnehmen 20 mg/ml Standard-Dosierung für Erwachsene Dosierung abhängig von der Schmerzintensität, i.d.R: 2 x 1 Retardtablette/d Initialdosis für Opioid-naive Patienten: 2 x 50 mg Dosisanpassung: alle 3 Tage mit weiteren 2 x 50 mg Max. Dos. 500 mg/d Schnell freisetzende Darreichungsform: Initial 50 mg Filmtabletten (höhere Initialdosis möglich) 66 verordnete Einzeldosis 25 mg 50 mg 75 mg 100 mg Einzunehmendes Volumen (Adapter-Applikationsspritze) 1,25 ml 2,50 ml 3,75 ml 5,0 ml Hinweise › Informationen zur Umstellung auf Palexia® retard siehe Seite 207. ›Tapentadol ist ein Hybridanalgetikum mit dualem Wirkmechanismus in einer Substanz. Einerseits hat es eine hohe Affinität zum µ-Rezeptor, andererseits wird die analgetische Potenz durch Hemmung der Noradrenalin Wiederaufnahme (NRI) synergistisch verstärkt, ohne deshalb auch entsprechend mehr oder stärkere opioidtypische unerwünschte Wirkungen mit sich zu bringen. Gleichzeitig ermöglicht die nor­ adrenerge Wirkung die Behandlung von neuropathischen Schmerzen, insbesondere von „mixed pain“, also von Schmerzen, die sowohl nozizeptiven als auch neuropathischen Ursprungs sind. Hierzu zählen z.B. die meisten c­ hronischen Schmerzzustände am Rücken. ›Obstipation seltener oder milder, trotzdem bei Bedarf Laxanz mitverordnen. ›Bei mäßig eingeschränkter Leberfunktion Vorsicht, mit 1 x 50 mg beginnen. ›Vorsicht bei stark eingeschränkter Leber- oder Nierenfunktion, ggfs. Alternative wählen. ›Spasmogene Wirkung auf Sphincter Oddi möglich, deshalb bei ­Erkrankungen im Bereich Leber, Gallengang, Pankreas Vorsicht! ›Krampfschwelle bei prädisponierten Patienten erniedrigt, Patienten mit bekanntem Anfallsleiden sollten Tapentadol nicht erhalten. ›In zeitlichem Zusammenhang mit der therapeutischen Anwendung von Tapentadol in Kombination mit Serotonin-Reuptake-Inhibitoren (SRI) wurde über das Auftreten eines Serotonin-Syndroms berichtet * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 67 2 Therapie UAWs Lösung 3 Therapie ­Komorbiditäten Tapentadol (Btm!) 4 Anhang Am ersten Tag: 1 Steigerungsdosis nach 1 h möglich, danach Dosisintervall alle 4 – 6 h Tageshöchstdosis 1. Tag 700 mg, danach 600 mg, in Kombination mit Retardtabletten 500 mg. 5 Produktprofile 1 Analgetika 1.1Antinozizeptiva 1.1.4 MOR-NRI (μ-Rezeptor-Agonist + NoradrenalinReuptake-Inbibitor) 1 Analgetika PAIN COMPACT ❚ ALTER 68 AB ! > 18 Jahre AB ❚ KINDER ❚ STILLZEIT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 69 2 Therapie UAWs FI* ❚ SCHWANGERSCHAFT 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ›Durchbruchschmerzen sind vorübergehende Schmerzexazerbationen, die trotz mit Opioiden sonst gut kontrollierter Basisanalgesie auftreten können. Bei mehr als vier Episoden pro Tag sollte an eine Erhöhung der analgetischen Basistherapie gedacht werden. Die Episoden ­können Minuten bis wenige Stunden andauern. Zur Linderung sind sehr schnell und stark wirkende Analgetika notwendig. ›Da Fentanyl bei oraler Gabe schnell einem „First Pass“-Effekt unter­­liegt, kommen, wie bei den langwirksamen transdermalen ­Pflastern, für eine schnelle Schmerzlinderung nur transmukosale Galeniken in Frage. In unterschiedlichen Formen ist Fentanyl-Citrat in Lutsch­ tabletten, Buccaltabletten, Sublingualtabletten, Buccalfilm, Nasen­ spray und augmentiertem Nasenspray mit Pektin (zur längeren ­Anhaftung an der Nasenschleimhaut) erhältlich. In erster Linie ­kommen sie bei einer Fentanyl-Basisanalgesie zum Einsatz, können aber auch bei Durchbruchschmerzen unter anderen Opioiden verabreicht werden. In jedem Fall ist eine sorgfältige Dosistitration geboten. ›Für Morphin, Oxycodon und Hydromorphon sind die schnell wirk­ samen oralen Formen als Filmtabletten, Tropfen (Morphin), Hart­ kapseln (Oxycodon, Hydromorphon) verfügbar. Für Buprenorphin können bei Durchbruchschmerz z.B. Morphin-Tropfen oder Buprenorphin-Sublingualtabletten (Wirkeintritt relativ langsam) bzw. Ampullen aber auch die o.a. Fentanyl-Präparate zum Einsatz kommen. ›Grundsätzlich sollte die Medikation gegen Durchbruchschmerzen ­individuell und abhängig von der aktuellen Schmerztherapie mit ­Pflastern oder Retard-Opioiden ermittelt werden. Die Startdosis sollte bei 1/6 bis 1/10 der bestehenden Tagesdosis retardierter Opioide ­liegen, die zur Dauerschmerztherapie verabreicht werden und dann gegen den Schmerz titriert werden. Bei Verwendung ­transmukosaler und transnasaler Applikationsformen besteht keine Korrelation ­zwischen Bedarfs- und Dauermedikation. 4 Anhang Fachinfo beachten! 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 5 Produktprofile (Einzelsymptome können zum üblichen Nebenwirkungsspektrum gehören, bitte Diagnosekriterien beachten) – s.a. Kapitel 4.2. ›Atemdepression ist möglich, jedoch selten klinisch relevant. Im Falle einer klinisch bedeutsamen Atemdepression muss mehrfach mit Naloxon (0,4 – 2 mg) antagonisiert werden (s.a. Morphin! Fachinfo Naloxon, Narcanti®). ›Bei Kombination mit weiteren zentraldämpfenden Substanzen ­erhöhtes Risiko einer Atemdepression. 1 Analgetika PAIN COMPACT PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB ! k.A. AB ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 1.1.5.1 Fentanyl buccal / sublingual Fentanyl (Btm!) 2 Therapie UAWs Handelsname Actiq®, Effentora®, Abstral®, Breakyl® Indikation Zur Behandlung von Durchbruchschmerzen 4 Anhang 3 Therapie ­Komorbiditäten Darreichungsformen Actiq®: Lutschtabletten, gepresst mit integriertem Applikator zur Anwendung in der Mundhöhle 200 / 400 / 600 / 800 / 1200 / 1600 μg Effentora®: Buccaltabletten zur Anwendung in eine der oberen ­Wangentaschen der Mundhöhle, nicht lutschen oder kauen 100 / 200 / 400 / 600 / 800 μg Abstral®: Sublingualtabletten zur Anwendung an der tiefsten Stelle direkt unter der Zunge, nicht lutschen oder kauen 100 / 200 / 300 / 400 / 600 / 800 μg Breakyl®: Buccalfilm zum Einlegen in die Innenseite der Wange 200 / 400 / 600 / 800 / 1200 µg/Film 5 Produktprofile Standard-Dosierung für Erwachsene Actiq: Dosis individuell festlegen, Startdosis 200 μg Effentora: Dosis individuell festlegen, Startdosis 100 μg Abstral: Dosis individuell festlegen, Startdosis 100 μg Breakyl: Dosis individuell festlegen, Startdosis 200 μg Hinweise ›Eine Umstellung von einem auf ein anderes orales Fentanyl-Citrat sollte nicht 1:1 erfolgen, da sich die Bioverfügbarkeit der Formen unterscheidet. 70 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 71 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 1.1.5.3 Opioide mit schnell freisetzender Galenik Fentanyl Nasenspray Morphin (Btm!) Handelsname Instanyl®, PecFent® Handelsname Sevredol® Morphin Merck® Standard-Dosierung für Erwachsene Instanyl: Dosis individuell festlegen, Startdosis 50 μg PecFent: Dosis individuell festlegen, Startdosis 100 μg Alle Dosierungsschemata siehe entsprechende Fachinformationen. FI* ❚ ALTER ❚ SCHWANGERSCHAFT ❚ ALTER ❚ SCHWANGERSCHAFT 72 Fachinfo beachten! AB ! AB ! k.A. AB ❚ KINDER ❚ STILLZEIT k.A. AB ❚ KINDER ❚ STILLZEIT 5 Produktprofile FI* Standard-Dosierung für Erwachsene Dosis individuell festlegen, Startdosis 0,2 mg – 0,3 mg/kg/KG Dosierungstabellen in Fachinfos beachten. ❚ DOSIERUNG Fachinfo beachten! ❚ DOSIERUNG Darreichungsformen Filmtabletten 10 / 20 mg Tropfen 0,5%:1 ml (16 Tropfen) = 5 mg Morphinhydrochlorid ­(entprechend 3,795 mg Morphin) Tropfen 2%: 1 ml (16 Tropfen) = 20 mg Morphinhydrochlorid ­(entprechend 15,18 mg Morphin) 3 Therapie ­Komorbiditäten Darreichungsformen Instanyl®: Fentanyl Nasenspray 50 / 100 / 200 μg pro Sprühstoß im Einzeldosis-Behälter PecFent®: Fentanyl Nasenspray mit Pektin 100 oder 400 μg pro Sprühstoß, neuartiges nasales Wirkstoffabgabesystem mit Pektin. Die Sprühtröpfchen bilden auf der Nasenschleimhaut ein Gel, aus dem Fentanyl gleichmäßig diffundiert und resorbiert wird. Indikation Starke und stärkste Schmerzen 4 Anhang Indikation Zur Behandlung von Durchbruchschmerzen 2 Therapie UAWs 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 1.1.5.2 Fentanyl Nasensprays 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 73 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 1.1.5.3 Opioide mit schnell freisetzender Galenik Oxycodon (Btm!) Hydromorphon (Btm!) Handelsname Oxygesic® AKUT Handelsname Palladon® Indikation Starke bis sehr starke Schmerzen Indikation Linderung starker Schmerzen Darreichungsformen Hartkapseln 5 / 10 / 20 mg Darreichungsformen Hartkapseln 1,3 mg und 2,6 mg Standard-Dosierung für Erwachsene Bei Durchbruchschmerz individuell festlegen: 1 – 2 x 1 Kapsel sonst Dosis der Basismedikation erhöhen. Standard-Dosierung für Erwachsene Dosis individuell festlegen, Startdosis 1 x 1,3 mg oder 2,6 mg. 3 Therapie ­Komorbiditäten 2 Therapie UAWs 1Analgetika 1.1Antinozizeptiva 1.1.5 Hochpotente Opioide gegen Durchbruchschmerzen 1.1.5.3 Opioide mit schnell freisetzender Galenik Fachinfo beachten! Fachinfo beachten! ❚ DOSIERUNG FI* ❚ DOSIERUNG ❚ ALTER GA ab 12 Jahre ❚ STILLZEIT GA ❚ KINDER FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = ab 12 Jahre AB, abstillen ❚ KINDER ❚ STILLZEIT 5 Produktprofile 4 Anhang ❚ SCHWANGERSCHAFT = 1 Analgetika PAIN COMPACT 74 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 75 76 › Die Diagnose neuropathischer Schmerzen stützt sich auf die anamnestischen Angaben einer Nervenverletzung, die typischen somatosensorischen Symptome und Befunde im betroffenen Areal und den Nachweis einer relevanten Läsion oder Erkrankung des peripheren oder zentralen somatosensorischen Systems. › Schmerzen als mittelbare Folge der neurologischen Ausfälle (muskuloskelettale Schmerzen vor allem bei Belastung) sollten durch geeignete Untersuchungen differenziert erfasst und ausgeschlossen werden. › Die typischen somatosensorischen Symptome und Befunde neuro­ pathischer Schmerzen sind sensible Ausfälle (Hypästhesie, Hypal­ gesie) sowie brennende Dauerschmerzen (vor allem in Ruhe), einschießende Attacken und evozierte Schmerzen. › Im Idealfall sollten die typischen somatosensorischen Symptome erfragt, die Befunde durch Bedside-Tests untersucht und durch ­apparative Zusatzverfahren wie QST (quantitative sensorische ­Testung), Hautbiopsie und Laser-evozierte Potenziale (LEP) bestätigt und analysiert werden. › Diagnostische Verfahren wie Bildgebung und traditionelle Elektrophysiologie dienen dem Nachweis der Läsion oder Erkrankung des peripheren oder zentralen somatosensorischen Systems und der topischen Zuordnung. › Dünne periphere und zentrale schmerzleitende Bahnen können nicht mit der neurografischen Routinediagnostik erfasst werden. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 77 2 Therapie UAWs Definition Neuropathische Schmerzen sind die direkte Folge einer Schädigung oder Erkrankung somatosensorischer Nervenstrukturen im peripheren oder zentralen Nervensystem (Treede et al. 2008). 3 Therapie ­Komorbiditäten Neuropathische Schmerzen 4 Anhang ›Neben den klassischen Analgetika gibt es es eine Reihe von ­analgetisch wirksamen Substanzen, deren primäres Indikations­gebiet nicht die Schmerztherapie ist, die sogenannten Koanalgetika. Zu dieser Gruppe zählen Muskelrelaxanzien/Antispastika, Antidepressiva (Ausnahme: Duloxetin), Antikonvulsiva (Ausnahme: Pregabalin) und Glukokortikoide, deren spezielle Wirkmechanismen in unterschiedlicher Weise zur Schmerzlinderung beitragen können. Die damit zu erzielenden Effekte sind interindividuell sehr unterschiedlich, was in der Einstellungsphase und bei der Dauertherapie zu berücksichtigen ist. ›Koanalgetika spielen vor allem in der Behandlung neuropathischer Schmerzen und Mixed-Pain-Syndromen (z.B. Tumorschmerz und Rückenschmerz) eine entscheidende Rolle. Zum Teil werden sie in aktuellen Leitlinien als Medikamente der ersten Wahl benannt. ›Im Verlauf chronischer neuropathischer Schmerzen ist mit einer Schmerzverstärkung durch zentrale Sensibilisierung zu rechnen. ­Diesem Phänomen liegen komplexe neuronale Mechanismen ­zugrunde, die hier nicht im Einzelnen erörtert werden sollen. › Muskelrelaxanzien sind immer dann indiziert, wenn Tonussteigerungen der Muskulatur an der Schmerzentstehung beteiligt sind. Werden dagegen nozizeptive Nervenfasern durch entzündliche Schwellungen alteriert, kommen NSAR und Glukokortikoide zur Anwendung. Beide Substanzgruppen sollten möglichst kurz verabreicht werden, Glukokortikoide in der Regel nicht länger als 10-12 Tage. › Antidepressiva greifen an den körpereigenen absteigenden Schmerzbahnen an, indem sie die Wiederaufnahme von Noradrenalin und/oder Serotonin hemmen und damit die schmerzlindernde Wirkung verstärken. Zu dieser Gruppe zählen die tri- und tetrazyklischen Antidepressiva (TZA) und die SNRI. Die analgetische Wirkung ist unabhängig vom antidepressiven Effekt dieser Substanzen und tritt bereits nach wenigen Tagen ein. Selektive Serotonin-Wiederaufnahmehemmer haben keine Bedeutung in der koanalgetischen Therapie, da es auch exzitatorisch wirksame absteigende Schmerzbahnen gibt, die ausschließlich den Neurotransmitter Serotonin verwenden. › Antikonvulsiva hemmen spannungsabhängige Ionen-Kanäle an der synaptischen Verschaltung vom 1. auf das 2. Neuron im Hinterhorn des Rückmarks und reduzieren damit die Weiterleitung des bio­ elektrischen Schmerzsignals. 5 Produktprofile 1Analgetika 1.2 Koanalgetika 1 Analgetika PAIN COMPACT Beim Einsatz von Antidepressiva in der Schmerztherapie sollten folgende Punkte beachtet werden: ›Die Patienten sollten darüber aufgeklärt werden, dass die Anti­ depressiva zur Schmerztherapie und nicht primär zur antidepressiven Behandlung eingesetzt werden (viele Beipackzettel enthalten keinen Hinweis auf die schmerztherapeutische Wirkung). ›Es sollte mit einer niedrigen Dosis begonnen werden und die ­Steigerung nur langsam, den Nebenwirkungen angepasst, erfolgen. ›Die schmerztherapeutische Dosis liegt, wenn nicht anders ange­ geben, im Allgemeinen niedriger als die antidepressive Dosis. ›Die schmerzlindernde Wirkung entfaltet sich im Allgemeinen vor der antidepressiven schon nach wenigen Tagen. ›Neben der antidepressiven und anxiolytischen Wirkung eignen sich die sedierenden Antidepressiva auch zur Behandlung psycho­ motorischer Übererregbarkeit und Schlaflosigkeit. Literatur S1 Leitlinie Diagnostik neuropathischer Schmerzen, Deutsche Gesellschaft für Neurologie 2012 78 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 79 2 Therapie UAWs Einige Antidepressiva, wie trizyklische Antidepressiva, können aufgrund des noradrenergen Mechanismus auch in der Schmerztherapie eingesetzt werden, aber eine spezielle Zulassung dafür hat lediglich Duloxetin. Einige „klassische“ Antidepressiva, wie Trizyklika und Tetrazyklika, sowie das „moderne“ Duloxetin und Venlafaxin haben einen festen Platz in der Behandlung peripherer neuropathischer Schmerzen. 3 Therapie ­Komorbiditäten Tumorschmerzen und chronische Schmerzen sind häufig mit ­psychischer Komorbidität (insbesondere Depression und Angst) ­vergesellschaftet. Steht die Behandlung der Depression im Vordergrund, sollte aufgrund der besseren Verträglichkeit ein „modernes“ Anti­ depressivum aus der Gruppe der SSRI (selective Serotonin Reuptake ­Inhibitor), der NaSSA (noradrenerge spezifisch serotenerge Antidepressiva) oder der SNRI (selectiver Serotonin and Noradrenalin Reuptake ­Inhibitor) eingesetzt werden. 4 Anhang 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 5 Produktprofile › Validierte Fragebögen können als Screening-Instrument eingesetzt werden. 1 Analgetika PAIN COMPACT PAIN COMPACT Serotonin-Syndrom: bei allen Antidepressiva möglich, bei hohen ­ Dosierungen und/oder zusammen mit anderen serotoninergen ­Präparaten. Anticholinerge Wirkungen: meist in der Einleitungsphase, häufig aber auch länger darüber hinaus, Mundtrockenheit, Obstipation, Schwitzen, Tachykardie, Miktionsbeschwerden (benignes Prostatasyndrom), sexuelle Funktionsstörungen, Akkomodationsstörungen. Fahrtüchtigkeit, Reaktionsvermögen: zumindest in der Einstellungsphase (stark) eingeschränkt! Vorsicht bei gleichzeitigem Alkoholgenuss. Einschleichen, ausschleichen: um die unangenehmen Neben­ wirkungen zu reduzieren. 80 1 Analgetika Handelsname z.B. Saroten®, Generika Indikation Depression Langfristige Schmerzbehandlung in einem therapeutischen ­Gesamtkonzept. Darreichungsformen Tabs 50 mg vierteilbar, Retardtabs 75 mg dreiteilbar Generika: Dragées / Filmtabletten 10 / 25 / 50 / 75 / 100 mg, Retardkapseln 25 / 50 / 75 mg Standard-Dosierung für Erwachsene 1 x 25 – 50 mg zur Nacht Zur Schmerztherapie: 1 x 1/3 bis 1 x 2/3 Retardtabs zur Nacht, ­Alters­patienten werden i.d.R. mit ca. der halben Normaldosierung auskommen. Kinder 4 – 5 mg/kg KG Hinweise ›Suizidgefahr geringer als bei anregenden Trizyklika, trotzdem im Auge behalten! ›Trizyklika zählen zu den effektivsten Medikamenten zur Behandlung schmerzhafter Neuropathien. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 2 Therapie UAWs Wirkung / Wirkmechanismus Antidepressiv, antinozizeptiv Unspezifische Wiederaufnahmehemmung von 5-HT und Noradrenalin, anticholinerge Wirkung 3 Therapie ­Komorbiditäten Erniedrigung der Krampfschwelle: bei allen Antidepressiva möglich, insbesondere bei hohen Dosierungen und/oder Co-Medikation mit ­anderen die Krampfschwelle erniedrigenden Präparaten, auch mit ­einigen Opioiden. Amitriptylin (Rp.) 81 4 Anhang Die gleichzeitige Behandlung mit MAO-Hemmstoffen ist in den meisten Fällen kontraindiziert! Vor Behandlung mit Antidepressiva müssen irreversible MAO-Hemmer mindestens 14 Tage abgesetzt werden, reversible mindestens 1 Tag. Ebenso soll die Wiederaufnahme der Behandlung mit irreversiblen MAOHemmern in der Regel erst 14 Tage nach Absetzen der Antidepressiva erfolgen, manchmal auch nach kürzerer Zeit (Fachinfo beachten!). 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.1 Antidepressiva 5 Produktprofile Für alle Antidepressiva in der Behandlung depressiver Erkrankungen ist das potenzielle Suizidrisiko im Auge zu behalten. Dies gilt für antriebssteigernde Präparate umso mehr, als die Antriebssteigerung im Sinne der Umsetzung suizidaler Gedanken vor der Stimmungsaufhellung eintreten kann. PAIN COMPACT FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB ! < 18 Jahre AB ❚ STILLZEIT AB ❚ KINDER 1 Analgetika Wirkung / Wirkmechanismus Wirkmechanismus: hemmt die NA-Wiederaufnahme stärker und die 5-HT-Wiederaufnahme schwächer als Amitriptylin Antidepressivum v. Desipramintyp 2 Therapie UAWs ❚ DOSIERUNG Nortriptylin (Rp.) Handelsname Nortrilen® 3 Therapie ­Komorbiditäten Indikation Depressive Zustandsbilder jeder Ätiologie Darreichungsformen Dragées 10 / 25 mg Standard-Dosierung für Erwachsene 2 – 3 x 1 – 2 10 mg/d (= 20 – 60 mg) 2 – 3 x 1 – 2 25 mg (= 50 – 150 mg) Hinweise ›Nortriptylin ist nicht ausdrücklich für die Schmerztherapie zugelassen. ›Dosierung bei Schmerztherapie ohne Depression: beginnend mit 2 x 10 mg/Tag, bei Bedarf danach erhöhen bis max. 150 mg/Tag; Alterspatienten werden i.d.R. mit der halben ­Normaldosierung auskommen. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 82 AB * Zeichenerläuterung siehe Seite 10 – > 18 Jahre AB ❚ KINDER ❚ STILLZEIT PAIN COMPACT 83 4 Anhang Fachinfo beachten! 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.1 Antidepressiva 5 Produktprofile ›Alte Patienten Vorsicht! Verminderte Biotransformation, hohe Wirkspiegel, neben anderen unerwünschten Effekten auch starke Verwirrtheitszustände (pharmakogenes Delir) möglich! ›Vorsicht bei Hyperthyreose! Diabetiker müssen ggf. in ihrer DiabetesTherapie neu angepasst werden! 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.1 Antidepressiva 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.1 Antidepressiva SNRI ›Wegen initialer Übelkeit und Erbrechen MCP oder anderes Anti­ emetikum mitverordnen. ›Bei alten Patienten sind die üblichen Vorsichtsmaßnahmen angebracht, jedoch ist eine Dosiserniedrigung nicht notwendig. Bei Patienten mit erhöhtem Hyponatriämie-Risiko ist jedoch besondere Vorsicht geboten. Aufgrund vermutlich inadäquater Sekretion des ­antidiuretischen Hormons (SIADH) können sehr niedrige NatriumSpiegel mit potenziell letalem Ausgang erreicht werden. › Leberschädigungen und schwerwiegende Erhöhung der Leber­ enzymwerte sind möglich. ›Vorsicht bei eingeschränkter Leber- und Nierenfunktion! Diabetiker müssen ggf. in ihrer Diabetes-Therapie neu angepasst werden, da Hyperglykämien möglich sind. Duloxetin (Rp.) 1 Analgetika PAIN COMPACT 2 Therapie UAWs Wirkung / Wirkmechanismus SNRI Handelsname z.B. Ariclaim®, Cymbalta® (Yentreve®) Standard-Dosierung für Erwachsene 1 – 2 x 60 mg, Einschleichen mit 30 mg morgens, wöchentliche ­Steigerung um 30 mg bis zu 2 x 60 mg möglich, ausschleichen! Hinweise ›Duloxetin ist das einzige selektive („moderne“) Antidepressivum, das speziell für ein Schmerzsyndrom, Schmerzen bei diabetischer Poly­ neuropathie, zugelassen ist. In anderen Präparaten (Cymbalta®) ist es zur Behandlung von Depressionen und Schmerzen bei diabetischer Neuropathie bzw. bei Yentreve®, 20 und 40 mg Kapseln zur Behandlung der Belastungsinkontinenz der Frau zugelassen. Bei dieser Substanz wird auch das „Nebenwirkungsspektrum“ separat thera­ peutisch genutzt. 84 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 85 5 Produktprofile Darreichungsformen Hartkapseln 30 u. 60 mg 4 Anhang 3 Therapie ­Komorbiditäten Indikation Ariclaim: Schmerzen bei diabetischer Polyneuropathie bei ­Erwachsenen Cymbalta: Major-Depression, Schmerzen bei diabetischer Poly­ neuropathie bei Erwachsenen, generalisierte Angst­ störung Yentreve: Belastungs-Harninkontinenz bei Frauen PAIN COMPACT ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.1 Antidepressiva 1 Analgetika Fachinfo beachten! Venlafaxin (Rp.) Standard-Dosierung für Erwachsene Tabletten 2 x 37,5 mg Retardkapseln: 2 x 37,5 mg oder 1 x 75 – 150 mg/d Steigerungs­ möglichkeit alle 2 – 3 Tage um 75 mg/d auf 1 x 225 mg Max. TD: 225 mg Hinweise ›Venlafaxin ist nicht speziell zur Schmerztherapie zugelassen. Aufgrund seiner noradrenergen Wirkkomponente wirkt es jedoch über die Behandlung von Depression, Angst- und Panikstörungen hinaus auch analgetisch, zumindest unterstützend. ›Dosierung: Einschleichen mit 37,5 mg Tabletten, 37,5 mg oder 75 mg Retardkapseln, dann wöchentliche Steigerung um 75 mg. › Venlafaxin sollte Patienten mit Krampfanfällen in der Vorgeschichte nur mit höchster Vorsicht und sorgfältiger Überwachung gegeben werden. 86 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 87 3 Therapie ­Komorbiditäten Darreichungsformen Tabletten 37,5 mg Retardkapseln 37,5 / 75 u. 150 mg Retardtabletten 225 mg (generisch) 4 Anhang Indikation Depressionen, generalisierte Angststörung, soz. Phobie, Panikstörung 5 Produktprofile Handelsname z.B. Trevilor®, Generika, z.B. Trevilor® retard, Generika 2 Therapie UAWs Wirkung / Wirkmechanismus Antidepressiv, anxiolytisch SNRI FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 18 Jahre AB ❚ STILLZEIT AB ❚ KINDER Antikonvulsiva sind seit langer Zeit als Koanalgetika bei der Behandlung neuralgiformer neuropathischer Schmerzen bekannt. Die analgetische Wirkung der „klassischen“ Antikonvulsiva vom Carbamazepin-Typ wurde insbesondere bei der Behandlung der Trigeminus-Neuralgie bewiesen. Deshalb ist Carbamazepin neben der Epilepsie auch gegen Neuralgien und Neuropathien zugelassen. Die ausgeprägte analgetische Wirkung fand sich aber auch bei den neueren Substanzen Gabapentin und ­Pregabalin. Sie sind speziell für die Behandlung peripherer (Gabapentin) und zentraler (Pregabalin) neuropathischer Schmerzen zugelassen. Ihre Verträglichkeit ist vergleichsweise besser und die Wechselwirkungen mit anderen Präparaten sind besser überschaubar. Für alle Antikonvulsiva gilt grundsätzlich: ›Einschleichen, ausschleichen › Alterspatienten: normale Dosierung mit den üblichen Einschränkungen, Leber-, Nierenfunktion. ›Kinder können auch mit niedrigerem als dem zugelassenen Alter behandelt werden, wenn eine dem Körpergewicht angepasste ­Dosierung möglich ist. ›Besondere Vorsicht bei Patienten mit hämatologischen ­Vor­erkrankungen! ›Auf suizidale Gedanken achten ›Hautreaktionen, Sehstörungen möglich ›Schwindel, Somnolenz, Verwirrung, Koordinationsstörungen sowie andere neurologische oder psychiatrische Nebenwirkungen zumindest in der Einstellungsphase häufig. ›Fahrtüchtigkeit, Reaktionsvermögen zumindest in der Einstellungs­ phase vermindert. ›Herz-, Leber-, Nierenfunktionsstörungen möglich 88 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 89 2 Therapie UAWs ❚ DOSIERUNG 3 Therapie ­Komorbiditäten Fachinfo beachten! 4 Anhang 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.2 Antikonvulsiva 5 Produktprofile ›Vorsicht bei Patienten mit instabiler Herzerkrankung und/oder Herzrhythmusstörungen! Tödliche Arrhythmien sind insbesondere bei Überdosierung möglich. 1 Analgetika PAIN COMPACT PAIN COMPACT Carbamazepin (Rp.) Fachinfo beachten! – ❚ KINDER erl. sorgf. Nutzen-Risiko-Abwägung ❚ STILLZEIT unter besonderer Beobachtung des Kindes erl. ❚ DOSIERUNG FI* 1 Analgetika 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.2 Antikonvulsiva ❚ ALTER ❚ SCHWANGERSCHAFT 2 Therapie UAWs Substanz Hemmung der synaptischen Reizübertragung und Reduktion der ­Fortleitung konvulsiver Entladungen. Handelsname Tegretal®, Timonil®, Generika 3 Therapie ­Komorbiditäten Indikation u.a.: Epilepsien, Trigeminus Neuralgie, Diabetische Neuropathie Galenik Tabletten 200 mg Retardtabletten 150, 200, 300, 400, 600 mg Suspension 100 mg/5 ml 4 Anhang Standard-Dosierung für Erwachsene Initial 2 x 50 – 100 mg/Tag, Steigerung um 100 mg alle 3 – 5 Tage, Zieldosis 600 – 1200 mg/Tag in 2 Dosen Max. Dosis 1400 mg/Tag 90 5 Produktprofile Hinweise › MAO-Hemmer kontraindiziert wie bei Antidepressiva › Regelmäßige Leberkontrolle › Serotonin-Syndrom mit SSRI/SNRI möglich ›Zahlreiche Anwendungsbeschränkungen, Nebenwirkungen (Haut, Hämatologie, Thrombopenie), Wechselwirkungen ›Hormonelle Kontrazeptiva können wirkungslos werden, zusätzliche Verhütung wählen! * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 91 PAIN COMPACT 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.2 Antikonvulsiva Gabapentin (Rp.) Pregabalin® (Rp.) Wirkung / Wirkmechanismus GABA-Analogon, genauer Wirkmechanismus nicht bekannt, jedoch unterschiedlich zu dem anderer GABAerger Substanzen. Substanz GABA-Analogon, bindet an eine auxilläre Untereinheit von spannungsabhängigen Calciumkanälen im ZNS und Spinalbereich. Handelsname Neurontin®, Generika Handelsname Lyrica® Indikationen Epilepsie, periphere neuropathische Schmerzen (wie diab. Neuropathie, postherpetische Neuropathie) Indikationen Periphere und zentrale neuropathische Schmerzen bei Erwachsenen, Epilepsie, generalisierte Angststörungen Darreichungsformen Hartkapseln 100, 300, 400 mg Filmtabletten 600, 800 mg Galenik Hartkapseln 25 / 50 / 75 / 100 / 150 / 200 / 225 / 300 mg Fachinfo beachten! – ❚ KINDER ab 6 Jahre sorgfältigste Nutzen-Risiko-Abwägung ❚ STILLZEIT Nutzen-Risiken ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 92 Hinweise ›Gilt heute als Standard in der Behandlung neuropathischer ­Schmerzen, die mit anderen Analgetika allein nicht hinreichend ­bekämpft werden können. ›Überempfindlichkeitsreaktionen, bei Angioödem absetzen ›Anfangs (starke) Benommenheit, bei älteren Patienten Sturzgefahr ›Obstipation, insbesondere zusammen mit Opioiden, Laxanz ­mitverordnen! ›Suizidales Verhalten möglich * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 93 2 Therapie UAWs 3 Therapie ­Komorbiditäten 4 Anhang Hinweise › Leukopenie, virale und bakterielle Infektionen häufig › Allergische Reaktionen › Hautreaktionen, Gesichtsödeme, Purpura Standard-Dosierung für Erwachsene Initial 2 x 75 oder 3 x 50 mg (insgesamt 150 mg), nach 3 – 7 Tagen Steigerung auf 300 mg in 2 oder 3 Einzeldosen; Zieldosis 150 – 600 mg/Tag; Max. Dosis 600 mg/Tag 5 Produktprofile Standard-Dosierung für Erwachsene Initial Tag 1 – 3: 100, 200, 300 mg; Steigerung alle 3 Tage um 300 mg; Zieldosis: 1800 – 2400 mg; Max. Dosis 3600 mg/Tag 1 Analgetika 1Analgetika 1.2 Koanalgetika 1.2.1 Koanalgetika gegen neuropathische Schmerzen 1.2.1.2 Antikonvulsiva PAIN COMPACT – ❚ KINDER / JUGENDLICHE < 17 Jahre AB sorgfältigste Nutzen-Risiko-Abwägung, sonst GA ❚ STILLZEIT Abstillen (Empfehlung lt. FI) ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 1 Analgetika Lidocain, Hydrogelpflaster (Rp.) Wirkung / Wirkmechanismus Lokalanästhetikum hier: Lokalanalgetikum Handelsname Versatis® Indikationen Linderung der Symptome von neuropathischen Schmerzen nach einer Herpes Zoster-Infektion, Post Zoster-Neuropathie (PZN) Darreichungsformen Pflastergröße 10 x 14 cm 700 mg (5 % w/w) Lidocain Standard-Dosierung für Erwachsene 1 – 3 Pflaster/Tag, abhängig von der Größe des schmerzhaften Areals 5 Produktprofile 4 Anhang Hinweise ›Das/die Pflaster einmal täglich bis zu 12 h in einem Zeitraum von 24 h auf den schmerzenden Bereich kleben. Pflaster kann zuge­ schnitten werden, wenn nötig. ›WW mit systemischen Medikamenten unwahrscheinlich / systemische Nebenwirkungen unwahrscheinlich. ›Lokale Hautreizung möglich; Berührung mit Schleimhäuten und ­Augen vermeiden. › Siehe auch Kapiel 5.3. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 94 AB * Zeichenerläuterung siehe Seite 10 = < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT PAIN COMPACT 2 Therapie UAWs Fachinfo beachten! 1Analgetika 1.3 Lokal wirksame Analgetika 3 Therapie ­Komorbiditäten ›Entzugssymptome nach Absetzen der Therapie, ausschleichen über mind. 1 Woche; Missbrauchspotenzial ›Bei Nierenfunktionsstörungen Dosierungstabelle in Fachinfo zu Rate ziehen. ›Anfangs verschiedene Sehstörungen, meist verschwommenes Sehen, möglich. 95 1Analgetika 1.3 Lokal wirksame Analgetika Capsaicin, kutanes Pflaster (Rp.) Wirkung / Wirkmechanismus Hyperaktivierung von TRPV-1 (Vanilloid-1-Rezeptor) mit anschließender Desensibilisierung. ›Systemische Nebenwirkungen oder Wechselwirkungen mit anderen Medikamenten sind nicht wahrscheinlich. ›(Starke) Schmerzen an der Klebestelle, Gefahr von Herz-Kreislauf­ sensationen, insbesondere bei vorgeschädigten Patienten. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = ab 18 Jahre AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs Handelsname „Qutenza 179 mg kutanes Pflaster“ 3 Therapie ­Komorbiditäten Indikationen Behandlung von peripheren neuropathischen Schmerzen bei Erwachsenen, die nicht an Diabetes leiden. Darreichungsformen Pflastergröße 14 x 20 cm 179 mg Capsaicin (8 % w/w) Standard-Dosierung für Erwachsene 1 bis max. 4 Pflaster, abhängig von der Größe des schmerzhaften Areals 5 Produktprofile 4 Anhang Hinweise ›Das Capsaicin-Pflaster enthält hochdosiertes Capsaicin (Inhaltsstoff der Chili-Schote) in einer Menge von 8 %. Capsaicin dringt durch die Haut und hyperstimuliert den TRPV-1-Rezeptor (Vanilloid-1-Rezeptor). Hierdurch entsteht initial ein (starkes) Brennen, ggf. auch Erythem und Pruritus im Anwendungsareal. Deshalb muss das gesamte Areal zuvor mit einem topischen Anästhetikum behandelt werden. Nach 30minütiger (an den Füßen) bzw. 60-minütiger Verweildauer an anderen Körperstellen wird es wieder entfernt. Bis es zu einer Schmerz­ linderung der Neuropathie kommt, kann eine Woche vergehen. Danach sollte der Patient bis zu 12 Wochen schmerzfrei werden. ›Die Anwendung des Pflasters ist recht aufwändig. Räumliche Ausstattung und Hilfsmittel müssen der Anwendung adäquat sein. Der Patient befindet sich mehrere Stunden in der Praxis. 96 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 97 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) Pridinol (Rp.) Tolperison Wirkung / Wirkmechanismus Zentrale Hemmung der Acetylcholinwirkung Wirkung / Wirkmechanismus Na- und Ca-Kanal-Blocker, Angriffspunkte: Hirnstamm, Rückenmark und nozizept. Afferenzen, membranstabilisierende „lidocaine-like-activity“ Standard-Dosierung für Erwachsene 3 x 1/2 – 2 Tabletten/Tag, Dauerbehandlung 1 – 2 Tabletten/Tag 3 x 1 Ampulle i.m., in schweren Fällen bis 3 x 2 Ampullen i.m. Hinweise ›Verstärkung der anticholinergen Wirkung bei gleichzeitiger Anwendung von z.B. tri- und tetrazyklischen Antidepressiva, Neuroleptika ›Kontraindiziert bei therapiebedürftiger Hypotonie Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER 98 GA = ab 12 Jahre GA ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs Standard-Dosierung für Erwachsene Mydocalm: bis zu 3 x 3 Tabl./Tag Viveo: 2 – 3 Tabletten/Tag Hinweise › Der Zulassungsstatus von Tolperison (Mydocalm®, Viveo®) wurde wegen möglicher schwerer Hautreaktionen eingeschränkt auf ­„Symptomatische Behandlung von Spastizität nach einem Schlag­anfall bei Erwachsenen“. ›Allergische Reaktionen ›Schläfrigkeit, Mattigkeit selten ›Schwere Hautreaktionen möglich * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 99 3 Therapie ­Komorbiditäten Darreichungsformen Mydocalm: Filmtabletten 50 mg Viveo: Filmtabletten 150 mg Darreichungsformen Tabletten 4 mg Injektionslösung 2 mg/ml ❚ SCHWANGERSCHAFT Indikationen Symptomatische Behandlung der Spastizität nach einem Schlaganfall bei Erwachsenen. 4 Anhang Indikationen Zentrale und periphere Muskelspasmen und Erkrankungen des ­rheumatischen Formenkreises Prophylaxe und Therapie nächtlicher Beinkrämpfe, Torticollis, tendo­ muskuläre hypertonische Kontraktur bei arthrotischen Gelenken, traumatisch und postoperativ bedingte Muskelspasmen, zur Vorbereitung und Unterstützung physikalisch-therapeutischer Maßnahmen. Handelsname z.B. Mydocalm® z.B. Viveo® Generika 5 Produktprofile Handelsname Myoson® (Rp.) 1 Analgetika PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = ab 15 Jahre GA ❚ KINDER ❚ STILLZEIT 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) Tetrazepam (Rp.) 1 Analgetika PAIN COMPACT Hinweise › Für Tetrazepam (Musaril® u.a.) wurde das Ruhen der ­Zulassung wegen schwerer zum Teil tödlich endender Haut­ schäden angeordnet. Dazu gehörten Erythema multiforme, ­Stevens-Johnson-Syndrom (33 Berichte), toxische epidermale Nekrolyse und DRESS (Drug Rash with Eosinophilia and Systemic Symptoms)-Syndrom. › Tetrazepam darf bis auf weiteres nicht mehr verordnet ­werden. Eine Alternative kann z.B. Diazepam oder ein anderes kurz, mittellang oder lang wirkendes Benzodiazepin sein (siehe Kapitel 3.3) sein. 100 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 101 3 Therapie ­Komorbiditäten Darreichungsformen Filmtabletten 50 mg 4 Anhang Indikationen Schmerzreflektorische Muskelverspannungen, insbesondere als Folge von Erkrankungen der Wirbelsäule und der achsennahen Gelenke. Spastische Syndrome mit pathologisch gesteigertem Muskeltonus unterschiedlicher Ätiologie. 5 Produktprofile Handelsname z.B. Musaril®, Generika 2 Therapie UAWs Wirkung / Wirkmechanismus GABA-A-Rezeptor-Agonist/Modulator, Benzodiazepinderivat PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT k.A. – GA AB ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) Tizanidin (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Zentraler alpha-2-Rezeptor-Antagonist Handelsname Sirdalud® 3 Therapie ­Komorbiditäten Indikationen Peripher bedingte Muskelverspannungen, neurogene Muskelspasmen und Spastizität Darreichungsformen Tabletten 2 / 4 / 6 mg 4 Anhang Standard-Dosierung für Erwachsene 3 x 1 – 2 mg, entspr. 6 – 12 mg/d Max. Dos. 36 mg/d Nach Auftitration statistisch optimale Tagesdosis bei peripher bedingten schmerzhaften Muskelverspannungen: 6 – 12 mg, bei neurogenen Spasmen: 12 – 24 mg/Tag, bei Langzeitanwendung 12 mg. 102 5 Produktprofile Hinweise ›Einschleichen, ausschleichen! ›Müdigkeit, Schwindel, Hypotension, Bradykardie. ›Cave: Reaktionsvermögen! Lebererkrankung! Alkohol! ›WW mit Antihypertonika und zentralwirksamen Arzneimittel. ›Bei unterschiedlichen Dosierungen am Tag, höhere Dosis auf den Abend legen, um Tagesmüdigkeit zu reduzieren. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 103 Baclofen (Rp.) Wirkung / Wirkmechanismus GABA-B-Rezeptor-Agonist, hemmt Freisetzung exzitatorischer ­Transmitter, vorwiegend im Rückenmark. ›Mit 15 mg/Tag, verteilt auf 2 – 3 Dosen beim Erwachsenen beginnen. Steigerung um 5 – 15 mg nach 3 Tagen. Optimale Tagesdosierung liegt bei 30 – 75 mg, verteilt auf 2 – 4 Einzeldosen. › Lioresal® Intrathekal darf nur vom Spezialisten in entsprechenden Einrichtungen verabreicht werden! Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB – ab 1 Jahr AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) Handelsname Lioresal®, Generika 3 Therapie ­Komorbiditäten Indikationen Spastizität der Skelettmuskulatur bei MS, Rückenmarkserkrankung/ -verletzung, spast. zerebralen Ursprungs Nicht gegen Spastizität bei Erkrankungen des rheumatischen Formenkreises oder Parkinson oder peripheren Verletzungen geeignet! 4 Anhang Darreichungsformen Tabletten 5 / 10 / 25 mg Lioresal intrathekal: 0,05 mg/1 ml Injektionslösung, 10 mg/20 ml, 10 mg/5 ml Infusionslösung Standard-Dosierung für Erwachsene Bis 3 x 10 – 15 mg/Tag zu den Mahlzeiten Tageshöchstdosis ambulant: 75 mg/Tag 5 Produktprofile Hinweise › Einschleichend und ausschleichend anwenden! › Müdigkeit, Übelkeit, Erbrechen. › Cave: Reaktionsvermögen! Lebererkrankung! Alkohol! › Kontraindiziert bei Epilepsie ›Anwendungsbeschränkungen: Nieren-, Lebererkrankungen, gastro­ intestinale Läsionen 104 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 105 Handelsname Sativex® Spray zur Anwendung in der Mundhöhle Indikationen Symptomverbesserung bei Patienetn mit mittelschwerer bis ­schwerer Spastik aufgrund von Multipler Sklerose, die nicht angemessen auf andere Antispastika ansprachen und während einer Anfangstherapie eine erhebliche Verbesserung der mit der Spastik ­verbundenen Symptome erfahren haben. Darreichungsformen Lösung, 1ml enthält 27 mg THC und 25 mg DBD; 1 mcl = 1 Sprühstoß enthält 2,7 mg THC und 2,5 mg DBD, enthält 50 Vol. % Alkohol Hinweise ›Neue Therapieoption für schwerkranke MS-Patienten ›Ausschließlich zur Anwendung in der Mundhöhle ›Behandlung muss von einem Arzt mit Fachwissen über die Behandlung dieser Patientengruppe begonnen und überwacht werden! Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 106 AB besondere Vorsicht ❚ STILLZEIT GA ❚ KINDER < 18 Jahre AB 2 Therapie UAWs Wirkungen Glukokortikoide haben von allen Medikamentengruppen eines der breitesten Einsatzspektren. Sie wirken antiallergisch, immunsuppressiv, antiödematös, antiinflammatorisch und in bestimmten Situationen auch analgetisch, häufig aber auch die Analgesie unter­stützend. Erreicht wird dies durch Hemmung der Bildung etlicher Entzündung auslösender Zytokine und nicht zuletzt durch Hemmung der Bildung von Prosta­ glandinen und Leukotrienen. 3 Therapie ­Komorbiditäten Wirkung / Wirkmechanismus Dickextrakt aus Cannabis sativa L, folium cum flore (Blätter und Blüte), wirkt antispastisch, antiemetisch, analgetisch und antikachektisch, möglicher­ weise noch mehr Wirkqualitäten, die aber noch nicht erforscht sind. Medi­ zinisch genutzt wird zunächst nur die antispastisch-analgetische Wirkung. Anwendung Glukokortikoide werden bei verschiedenen neuropathischen Schmerzen einschließlich Nervenverletzungen, Schmerzen und Krämpfen bei multipler Sklerose, Tumorschmerz, chronischem Kreuzschmerz (Lumbalgie), Arthritis und anderen Schmerzen, die mit einer Entzündung einher­gehen, angewandt. Hierbei werden die antiödematösen (Dekompression von Nerven oder Gewebe) und antiinflammatorischen Eigenschaften genutzt. Jedoch sind nicht alle Mechanismen, die zur Schmerzlinderung bei­ tragen, bekannt. Anwendungswege Ihre Anwendungswege überstreichen sämtliche Administrationsformen von Infusionen/Injektionen, epidural (allerdings die Dauer des Therapieerfolgs betreffend umstritten), iv, im, intraartikulär, oral, inhalativ bis hin zu Tropfen, z.B. für die Augen. Für die Schmerztherapie finden über­ wiegend orale, manchmal auch parenterale Formen Anwendung. 4 Anhang Tetrahydrocannabinol (THC / Dronabinol)/ Cannabidiol (CBD) (Btm!) 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.2 Glukokortikoide Unerwünschte Wirkungen Dem breiten Wirksamkeitsspektrum entspricht allerdings auch das breite Spektrum unerwünschter Wirkungen, das zum einen Teil von der Höhe der Dosierung zum anderen von der Anwendungsdauer und dem Anwendungsweg abhängig ist. Cushing-Syndrom, Osteoporose verbunden mit Knochenbrüchen, Glukose-Intoleranz, Proteinabbau, Nebennieren­ rindensuppression, erhöhter Augeninnendruck, Hautatrophie, Psychosen, 5 Produktprofile 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.1 Präparate gegen schmerzhafte Muskelverspannungen (Muskelrelaxanzien, Antispastika) 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 107 Sorgfältige Nutzen-Risiken-Abwägung Grundsätzlich gibt es keine absoluten Gegenanzeigen gegen eine ­Kortikoidtherapie. Jedoch wegen der damit verbundenen Risiken erfordert jede hochdosierte und/oder über längere Zeit bestehende ­Anwendung eine sehr sorgfältige Nutzen-Risiko-Abwägung. Genauso gilt, dass immer mit der niedrigst wirksamen Dosis (nach Titration) über den kürzest möglichen Zeitraum therapiert wird, wohlwissend, dass es manche Zustände gibt (z.B. Asthma, Zustand nach Transplantationen), die eine länger anhaltende Therapie erfordern. Prednison/Prednisolon (Rp.) Ausschleichen Eine Kortikoidtherapie sollte immer ausschleichend beendet werden, u.a. damit sich die Nebennierenrindenfunktion wieder normalisieren kann. Bei kurzfristiger, nicht hoch dosierter Anwendung kann ggf. auf ein Ausschleichen verzichtet werden. Je höher und länger die Therapie durchgeführt wurde, umso länger und vorsichtiger sollte auch das Ausschleichen durchgeführt werden. Wirkung / Wirkmechanismus Synthetisches Glukokortikoid, weniger potent als Dexamethason, ­besser steuerbar, antiinflammatorische Potenz ca. 5 x höher als ­Cortisonazetat Prednison und Prednisolon in allen Bereichen äquivalent Hypophysen-Suppression deutlich geringer als bei Dexamethason Handelsname z.B. Decortin®, Generika z.B. Decortin® H, Solu-Decortin® H, Generika Indikationen Viele Indikationen, insbesondere Erkrankungen, die mit Entzündungen, allergischen und immunologischen Reaktionen einhergehen, Hyper­ kalzämie und Antiemese. 4 Anhang Darreichungsformen Prednison/Prednisolon: Tabletten 1 / 5 / 10 / 20 / 50 mg Prednisolon: Ampullen mit Pulver und Ampullen mit Lösungsmittel (1 ml) zur Injektion/Infusion 10 / 25 / 50 / 100 mg Durchstechflaschen mit 250 / 500 / 1000 mg Ampullen mit Lösungsmittel (5 ml / 10 ml) * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 5 Produktprofile Standard-Dosierung für Erwachsene Initial 1 x 20 – 100 mg morgens, dann meist 1 x 5 – 10 mg/Tag morgens Cluster-Kopfschmerz Prophylaxe 2 x 50 mg über 3 Tage 108 2 Therapie UAWs 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.2 Glukokortikoide 3 Therapie ­Komorbiditäten Depressionen, Euphorie und Erinnerungsstörungen, Infektanfälligkeit und Exazerbationen bestehender (maskierter) Infekte sowie ausgedehnte Fettgewebsnekrosen nach zu flacher i.m. Injektion zählen dazu. 1 Analgetika PAIN COMPACT 109 Fachinfo beachten! Wirkung / Wirkmechanismus Antiödematös, antiinflammatorisch – Hemmung der Phospholipase A2 Hochpotentes monofluoriertes Glukokortikoid, antiinflammatorische Potenz ca. 30 x höher als Cortisonazetat ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre AB ❚ STILLZEIT AB ❚ KINDER Dexamethason (Rp.) Handelsname z.B. Fortecortin®, weitere Marken, Generika Indikationen Viele Indikationen, insbesondere Erkrankungen, die mit Ödemen, ­Entzündungen und immunologischen Reaktionen einhergehen – z.B. Ekzeme, Allergie, Arthrose, Asthma, entzündlich-rheumatische Erkankungen, Bindehautentzündung, Leberentzündung, ­chronisch ­entzündliche Darmerkrankungen, Krebserkrankungen (allgemein). 2 Therapie UAWs 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.2 Glukokortikoide 3 Therapie ­Komorbiditäten Hinweise ›Neben Bronchodilatatoren Mittel der Wahl beim akuten Asthmaanfall. ›Patienten mit schwerer Herzinsuffizienz sind sorgfältig zu überwachen. ›Stark von Dosis und Dauer der Therapie abhängig: Adrenale ­Suppression und Induktion eines Cushing-Syndroms. 1 Analgetika PAIN COMPACT 110 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 111 5 Produktprofile Standard-Dosierung für Erwachsene Hirnödem: abhängig von Ursache und Schweregrad, initial 8 – 10 mg (bis 80 mg) i.v., anschließend 16 – 24 mg (bis 48 mg)/d, verteilt auf 3 – 4 (6) Einzeldosen oder oral 4 – 8 Tage Onkologie: initial 8 – 16 mg/d, bei länger dauernder Therapie 4 – 12 mg/d Neurologie:initial 8 – 10 mg (max. 80 mg) i.v., dann 16 – 24 mg/Tag, verteilt auf 3 – 4 Einzeldosen Rheumatologie:6 – 12 mg i.v. oder 12 – 16 mg i.v. 4 Anhang Darreichungsformen Tabletten 0,5 mg / 2 mg / 4 mg / 8 mg Injektionslösung 4 mg/ml, 8 mg/2 ml, 40 mg/5 ml, 100 mg/10 ml FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT Handelsname Volon®, Volon® A solubile, Lederlon®, Delphicort® Indikationen Triamcinolon weist ein breites Wirkungsspektrum auf. Es kann allergische Hautreaktionen sowie Entzündungen unterdrücken, eingesetzt u.a. bei rheumatischen und Atemwegserkrankungen, Kollagenosen, Nephritiden, Arthrosen sowie Gicht. Darreichungsformen Tabletten 4 / 8 / 16 mg Injektionslösung 10 / 40 / 80 mg Kristallsuspension 10 mg/1ml, 10 mg/5ml, 40mg/1ml, 40 mg/5 ml Standard-Dosierung für Erwachsene Möglichst als Einzeldosis morgens initial 8 – 80 mg/Tag, abhängig von Art und Schwere der Erkrankung, Erhaltungsdosis, i.d.R. 2 – 8 mg/Tag, max. Dosis Erhaltungstherapie 12 mg/Tag, bei schweren und schwersten Erkrankungen auch mehr, möglichst als Einzeldosis morgens. Hinweise ›Kristallsuspension wird hauptsächlich zur intrafokalen und intra­ artikulären Injektion bei periartikulären (Bursitis, Periarthritis humeros­ capularis u.a.) und artikulären (Arthritis, aktivierte Arthrose u.a.). Erkrankungen sowie tief i.m. bei allergischer Rhinitis angewandt. Wird nicht tief genug injiziert, können schwerste Fettgewebsnekrosen auftreten. 112 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 113 2 Therapie UAWs Wirkung / Wirkmechanismus Synthetisches Glukokortikoid, antiinflammatorische Potenz ca. 6 x höher als Cortisonacetat 3 Therapie ­Komorbiditäten ❚ DOSIERUNG Triamcinolon (Rp.) 4 Anhang Fachinfo beachten! 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.2 Glukokortikoide 5 Produktprofile Hinweise ›Akute NW: Stimmungsschwankungen, Muskelschwäche, gastro­ intestinale Komplikationen (cave: Kombination mit NSAR). ›Langzeit NW: Osteoporose, Glaukom, Katarakt, Na-Retention. ›Stark von der Dosis und Dauer der Therapie abhängig: Adrenale ­Suppression und Induktion eines Cushing-Syndroms. ›Patienten mit schwerer Herzinsuffizienz und schwer einstellbarer Hypertonie sind sorgfältig zu überwachen. ›Bei Mehrfachdosierung pro Tag, größere Menge (ca. zwei Drittel) am Morgen verordnen. ›Dosierungen sind nur als Hinweise zu verstehen, individuell abhängig von Art und Schwere der Erkrankung. ›Dosierung zur Prophylaxe und Therapie Zytostatika induzierten ­Erbrechens im Rahmen der anwendungsspezifischen Schemata, abhängig von der Art und Anwendung des Antiemetikums. 1 Analgetika PAIN COMPACT ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre AB ❚ STILLZEIT AB ❚ KINDER Alendronat (Rp.) Wirkung / Wirkmechanismus Hemmt die osteoklastäre Knochenresorption. Handelsname z.B. Zometa®, Generika Indikationen Postmenopausale Osteoporose, Osteoporose bei Männern Therapie und Prävention der glukokortikoidinduzierten Osteoporose bei Frauen, die nach der Menopause keine Östrogene erhalten. Darreichungsformen Tabletten 10 mg, 70 mg Standard-Dosierung für Erwachsene 1 x täglich 1 Tablette 1 x wöchentlich 1 Tablette (70 mg) Hinweise ›Einnahme nach dem morgendlichen Aufstehen mit einem Glas ­Wasser, Oberkörper aufrecht halten, nicht mehr hinlegen. ›Tabletten als Ganzes schlucken, um die Gefahr ösophagealer Ulzera zu verringern. ›Kontraindiziert bei Erkrankungen des Ösophagus oder anderer ­Faktoren, die die ösophageale Entleerung verzögern, Unfähigkeit über 30 Min. aufrecht zu sitzen oder zu stehen. › Gefahr einer Kieferosteonekrose beachten (s. Fachinformation). Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 114 GA * Zeichenerläuterung siehe Seite 10 = < 18 Jahre AB! GA ❚ KINDER ❚ STILLZEIT PAIN COMPACT 115 2 Therapie UAWs FI* 3 Therapie ­Komorbiditäten ❚ DOSIERUNG 4 Anhang Fachinfo beachten! 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer 5 Produktprofile ›Von Dosis und Dauer der Therapie abhängig: adrenale Suppression und Induktion eines Cushing-Syndroms. 1 Analgetika PAIN COMPACT PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA = k.A.! GA ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer Clodronat (Rp.) Wirkung / Wirkmechanismus Hemmt die osteoklastäre Knochenresorption. 2 Therapie UAWs Handelsname z.B. Ostac®, Bonefos®, weitere Marken 3 Therapie ­Komorbiditäten Indikationen Osteolysen durch maligne Knochendestruktion solider Tumore, ­Plasmozytom Hyperkalzämie infolge ausgedehnter Knochenmetastasierung Darreichungsformen Hartkapseln 400 mg Filmtabletten 520 mg, 800 mg Infusionslösung 300 mg/5 ml, 1500 mg/25 ml Standard-Dosierung für Erwachsene 300 mg über Infusion/Tag, nicht länger als 7 Tage 116 5 Produktprofile 4 Anhang Hinweise ›Kontraindiziert bei gleichzeitiger Anwendung anderer Bisphosphonate. ›Kontraindiziert bei Niereninsuffizienz Stadium 4 und ­schlechter, schweren akuten Entzündungen des Gastrointestinaltraktes, ­Missbildungen der Speiseröhre (Stenosen, Achalasie). ›Osteonekrose des Kiefers möglich, vor Therapie präventive ­Zahnbehandlung empfohlen. ›Cave: Niereninsuffizienz ›NW-Profil: asymptomatische Hypokalzämie, Diarrhoe, Übelkeit + Erbrechen, Transaminasenanstieg ›NW bei oralen Galeniken: zusätzlich ösophageale Alterationen ­(Erosionen, Ulzerationen, u.a.) * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 117 Wirkung / Wirkmechanismus Bisphosphonat, Inhibitor der Knochenresorption Handelsname Aredia® Indikationen › Tumorinduzierte Hyperkalzämie (TIH) ›Prävention skelettbezogener Morbiditätsrate bei Patientinnen mit ­vorwiegend osteolytischen Knochenmetastasen bei chemo­ therapeutisch oder mit einer Hormontherapie vorbehandeltem ­Mammakarzinom. ›Multiples Myelom Stad. III, auf der Basis einer Chemotherapie, zur Senkung der skelettbezogenen Morbidität. › Morbus Paget des Knochens Fachinfo beachten! ❚ DOSIERUNG FI* = rel. GA ❚ ALTER ❚ SCHWANGERSCHAFT ❚ KINDER < 18 Jahre GA rel. GA ❚ STILLZEIT 2 Therapie UAWs Pamidronat (Rp.) ›Patienten müssen angemessen mit Vitamin D und Calcium versorgt werden, sofern keine TIH vorliegt. ›Cave: Kieferosteonekrosen, präventive Zahnbehandlung vor Therapie empfohlen, keine zahnärztlichen Behandlungen während der Therapie. › Cave: atypische Femurfrakturen, Patienten aufklären. ›NW-Profil: Hypokalzämie, Konjunktivitis, Vorhofflimmern, Hypertonie, Hautausschläge, vorübergehende Knochenschmerzen, Arthralgie, Myalgie, generalisierte Schmerzen, Fieber, grippeähnliche Symptome, Übelkeit, Erbrechen, Abdominalschmerzen, Diarrhoe, Obstipation, Anämie, Thrombozytopenie, Lymphozytopenie, Anstieg des Kreatinins, lokale Reaktionen an der Injektionsstelle 3 Therapie ­Komorbiditäten 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer 1 Analgetika PAIN COMPACT Darreichungsformen Infusionslösung 15 mg/5 ml, 30 mg/10 ml, 60 mg/10 ml, 90 mg/10 ml 4 Anhang Standard-Dosierung für Erwachsene 90 mg alle 4 Wochen bei TIH: in Abhängigkeit vom Calcium-Ausgangswert (s. Fachinformation) 118 5 Produktprofile Hinweise › Cave: Niereninsuffizienz ›Aredia darf niemals als Bolusinjektion verabreicht werden (max. 60 mg /h). ›Calcium, Magnesium, Phosphat und Kalium sollten während der Therapie sorgfältig überwacht werden. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 119 PAIN COMPACT Ibandronat (Rp.) Wirkung / Wirkmechanismus Bisphosphonat, Inhibitor der Knochenresorption ähnliche Symptome, Ödeme, Anstieg des Kreatinins, u.a. (s. Fach­ information). 1 Analgetika 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre GA AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs Handelsname Bondronat® 3 Therapie ­Komorbiditäten Indikationen Prävention skelettbezogener Ereignisse bei Patienten mit Brustkrebs mit und ohne Metastasen. Infusionslösung: zusätzlich tumorinduzierte Hyperkalzämie (TIH) Darreichungsformen Konzentrat zur Herstellung einer Infusionslösung 2 mg / 6 mg Filmtabletten 50 mg Standard-Dosierung für Erwachsene 50 mg 1x tgl. 2 – 6 mg per Inf. i.v. bei Hyperkalzämie 120 5 Produktprofile 4 Anhang Hinweise ›Cave: Niereninsuffizienz (s. Fachinformation) ›Kontraindiziert bei Hypokalzämie, Missbildung der Speiseröhre, die die Entleerung verzögern, Unfähigkeit für mind. 60 Min. aufrecht zu sitzen oder zu stehen. ›Cave: Kieferosteonekrosen, präventive Zahnbehandlung vor Therapie empfohlen, keine zahnärztlichen Behandlungen während der Therapie. ›NW-Profil: Infektionen, parathyroide Störung, Hypokalzämie, Kopfschmerzen, Schwindel, Störung des Geschmacksempfindens, Katarakt (s. Fachinformation), kardiale Erregungsausbreitungsstörung, Diarrhoe, Erbrechen, Dyspepsie, Abdominalschmerzen, Pharyngitis, Hautauschläge, Myalgie, Arthralgie, Knochenschmerzen, grippe­ * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 121 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre AB GA ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer Zoledronat (Rp.) Wirkung / Wirkmechanismus Bisphosphonat, Inhibitor der Knochenresorption 2 Therapie UAWs Handelsname Zometa® 3 Therapie ­Komorbiditäten Indikationen ›Prävention skelettbezogener Komplikationen bei erwachsenen ­Patienten mit fortgeschrittener, auf das Skelett ausgedehnte Tumor­ erkrankung ›Behandlung erwachsener Patienten mit tumorinduzierter Hyper­ kalzämie (TIH) Darreichungsformen Konzentrat zur Herstellung einer Infusionslösung 4 mg / 5 ml Infusionlösung 4 mg / 100 ml 4 Anhang Standard-Dosierung für Erwachsene 4 mg alle 3 – 4 Wochen 122 5 Produktprofile Hinweise ›Cave: Niereninsuffizienz ›Kalzium, Phosphat und Magnesium unter Therapie sorgfältig über­ wachen. ›Cave: Kieferosteonekrose, vor Therapie präventive Zahnbehandlung erwägen. ›Cave: atypische Femurfrakturen (s. Fachinformation). ›NW-Profil: Anämie, Kopfschmerzen, Konjunktivitis, Übelkeit, ­Erbrechen, Appetitlosigkeit, Knochenschmerzen, Myalgie, ­Arthralgie, generalisierte Schmerzen, Fieber, grippeähnliche Symptome, ­Hypophosphatämie, Hypokalzämie, Anstieg des Kreatinins. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 123 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA = < 18 Jahre GA AB ❚ KINDER ❚ STILLZEIT 1 Analgetika 1Analgetika 1.4 Arzneimittel gegen schmerzverstärkende Reaktionen 1.4.3 Bisphosphonate, Osteoklastenhemmer Denosumab (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Vermindert die Knochenresorption (kortikal, trabekulär), humaner IgG2Antikörper, der mit hoher Affinität und Spezifität an RANKL (Protein, Ligand aus der Familie der Tumornekrosefaktoren (TNF), ist an der Regulation von Knochenauf- und abbau beteiligt) bindet, die Bildung, Funktion und das Überleben der Osteoklasten wird inhibiert. 3 Therapie ­Komorbiditäten Handelsname Prolia® Indikationen Osteoporose bei postmenopausalen Frauen mit erhöhtem Frakturrisiko Behandlung von Knochenschwund bei Männern unter hormonablativer Therapie bei Prostatakarzinom. Darreichungsformen Injektionslösung 60 mg / 1 ml 4 Anhang Standard-Dosierung für Erwachsene 60 mg s.c. alle 6 Monate 124 5 Produktprofile Hinweise ›NW-Profil: Gefahr einer Hypokalzämie (selten), bakt. Infektionen des Unterhautfettgewebes, Kieferosteonekrose (selten), atypische Femur­ frakturen (selten), Infektionen der Harn- und Atemwege, Obstipation, Hautauschläge, Gliederschmerzen, Katarakte (s. Fachinformation). ›Patienten müssen angemessen mit Vitamin D und Calcium versorgt werden. ›Kontraindiziert bei Hypokalzämie, hereditärer Fructose-Intoleranz. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 125 PAIN COMPACT Grundsätzlich sollte der kausalen Therapie immer der Vorrang vor einer rein symtomatischen Therapie gegeben werden und nicht-medikamentöse Verfahren in das Gesamtkonzept mit aufgenommen werden. Wann immer möglich, ist die Kombination von Arzneimitteln, die das Symptom Obstipation verstärken, zu vermeiden. Entgegen der landläufigen Meinung, dass Obstipation nur eine leichte Befindlichkeitsstörung ist, stehen relevante Symptome (z.B. Schmerzen, u.a.) und eine erhebliche Beeinträchtigung der Lebensqualität. 1 Analgetika 2.1.5 5-HT4-Agonisten Prucaloprid z.B. Resolor® 2 Therapie UAWs Eine häufige Nebenwirkung der Therapie mit Opioiden und anderen Medikamenten (z.B. Anticholinergika, 5-HT3-Antagonisten, u.a.) ist die Obstipation, die leider keine Toleranz entwickelt und deshalb dauerhaft mit Laxanzien behandelt werden sollte. Nur durch die Mitverordnung des Laxans auf dem Btm-Rezept ist eine Erstattung durch die Krankenkassen gewährleistet. 2.1.4 Lokale rektale Entleerungshilfen Alkohole (Glyzerin, Sorbitol) z.B. Glycilax®, Mikroklist®, Norgalax® Diphenole (Bisacodyl) z.B. Dulcolax® Supp. CO2-Bildung (Natriumhydrogenphosphat) z.B. Practo-Clyss®, Lecicarbon® 2.1.6 Peripher wirkende μ-Opioid-Rezeptor-Antagonisten Methylnaltrexon z.B. Relistor® 3 Therapie ­Komorbiditäten 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien Für die Therapie der Obstipation stehen folgende Substanzgruppen zur Verfügung: 4 Anhang 2.1.1 Stimulanzien Anthrachinone (Senna, Aloe) z.B. Regulax® Diphenole (Bisacodyl, Na-Picosulfat) z.B. Dulcolax®, Laxoberal® 5 Produktprofile 2.1.2 Osmotische Laxanzien Magnesiumsulfat (Bittersalz) Natriumsulfat (Glaubersalz) Zucker (Lactulose) z.B. Bifiteral®, Tulotrakt® 2.1.3 Macrogole (Polyethylenglykol) Macrogol + Elektrolyte z.B. Movicol® Literatur 1)S2k-Leitlinie Chronische Obstipation, Definition, Pathophysiologie, Diagnostik und Therapie, AWMF online, 02/2013 126 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 127 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.1Stimulanzien Anthrachinone (Senna, Aloe) (Ap.) Na-Picosulfat (Ap.) Wirkung / Wirkmechanismus Laxierend Im Dickdarm erfolgt die bakterielle Aufspaltung in die aktiven Metabolite, die Wasser und Elektrolyte im Darmlumen binden und die Sekretion ins Darmlumen fördern. Wirkung / Wirkmechanismus Laxierend (Diphenolderivat) Prodrug, wird nicht resorbiert. Im Colon wird es bakteriell in die aktive Substanz überführt. Dieses hemmt die Wasserresorbtion, zieht Wasser und Elektrolyte ins Darmlumen und regt als Kontaktlaxanz die Darm­ motilität an. Handelsname z.B. Agiolax®, weitere Marken Darreichungsformen Granulat 5 g / Teelöffel 3 Therapie ­Komorbiditäten Handelsname z.B. Laxoberal®, weitere Marken Darreichungsformen Tropfen 7,5 mg / ml Tabletten 5 mg Perlen 2,5 mg Hinweise › NW: Blähungen, leichtere Bauchschmerzen › Wirkeintritt: 10 – 12 h ›Die Anwendungsdauer sollte auf 1 – 2 Wochen beschränkt werden (Empfehlung des Bundesgesundheitsministeriums). Standard-Dosierung für Erwachsene 10 – 18 Tropfen abends 2 – 4 Perlen Hinweise › Wirkeintritt: 10 – 12 h 4 Anhang Standard-Dosierung für Erwachsene 15 – 30 mg / Tag Fachinfo beachten! FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT erl. ab 10 Jahre Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 128 erl. * Zeichenerläuterung siehe Seite 10 k.A. ❚ KINDER ❚ STILLZEIT ab 4 Jahre 5 Produktprofile ❚ DOSIERUNG 2 Therapie UAWs 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.1Stimulanzien 1 Analgetika PAIN COMPACT AB PAIN COMPACT 129 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.2 Osmotische Laxanzien Bisacodyl (Ap.) Lactulose (Ap.) Wirkung / Wirkmechanismus Laxierend (Diphenolderivat) Kontaktlaxanz, Bisacodyl wird im Dünndarm resorbiert, in der Leber metabolisiert und über die Galle in einer nicht-resorbierbaren Form in den Darm ausgeschieden. Hier erfolgt bakteriell die Dekonjugation in die wirksame Form BHPM wie bei Picosulfat. Im Darm werden Wasser und NaCl gebunden, die Prostaglandinsynthese in der Darmschleimhaut stimuliert (vermehrte Flüssigkeitssekretion in den Darm) und damit der intestinale Transit beschleunigt. Bei den meisten Präparaten wird der systemische Weg durch Magen- und Dünndarmsaft resistente Dragées oder Tabletten umgangen. Dann wird der aktive Metabolit direkt durch bakterielle Hydrolyse im Colon gebildet. Wirkung / Wirkmechanismus Laxierend Bindet Wasser → Stuhlvolumen erhöht, Konsistenz verringert → Druck auf die Darmwand erhöht → vermehrte Peristaltik 2 Therapie UAWs 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.1Stimulanzien Handelsname z.B. Bifiteral®, Lactulose®, weitere Marken 3 Therapie ­Komorbiditäten Darreichungsformen Sirup 66,7 g / 100 ml Pulver / Beutel zu 10 g Standard-Dosierung für Erwachsene Sirup 3 x 15 – 30 ml (1 Esslöffel) Pulver 5 – 10 g Handelsname z.B. Dulcolax®, weitere Marken Darreichungsformen Dragées 5 mg Suppositorien 10 mg Hinweise ›Wirkeintritt 2 – 10 h ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT erl. k.A. ❚ KINDER ❚ STILLZEIT 4 Anhang Fachinfo beachten! Standard-Dosierung für Erwachsene 1 – 2 Dragées 1 Suppositorium k. spez. Angaben erl. 5 Produktprofile Hinweise ›Wirkeintritt: Dragées 5 – 10 h › Wirkeintritt: Suppositorien 15 – 30 Min. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 130 1 Analgetika PAIN COMPACT erl. k.A. ❚ KINDER ❚ STILLZEIT ab 2 Jahre AB * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 131 PAIN COMPACT Macrogol (Ap.) ›Kein Gewöhnungseffekt. 1 Analgetika 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.3 Macrogole (Polyethylenglykol) Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT erl. k.A. ❚ KINDER ❚ STILLZEIT ab 2 Jahre erl. 2 Therapie UAWs Wirkung / Wirkmechanismus Laxierend Bindet Wasser → Stuhlvolumen erhöht, Konsistenz verringet → Druck auf die Darmwand erhöht → vermehrte Peristaltik 3 Therapie ­Komorbiditäten Handelsname Macrogol Mono: z.B. Laxofalk 10 g / Btl. Macrogol in Komb.: z.B. Movicol®, weitere Marken Movicol® aromafrei Movicol® Zitrone / Limone Movicol® Schoko Movicol® Junior Schoko Movicol® flüssig Orange Darreichungsformen Pulver zur Herstellung einer Trinklösung: 13,8 g (überw. Macrogol + Elektrolyte) flüssiges Konzentrat 250 ml / 500 ml / 1000 ml 4 Anhang Standard-Dosierung für Erwachsene 1 – 3 x 1 Beutel 132 5 Produktprofile Hinweise ›NW-Profil: Ödeme, Kopfschmerzen, Störungen des Kaliumhaushaltes, Bauschmerzen, vermehrte Darmgeräusche, Meteorismus, Flatulenz, Reizungen des Darmausgangs, Diarrhoe (vor allem zu Beginn der Therapie). ›Die Wirksamkeit einiger Arzneimittel (z.B. Antikonvulsiva) kann ­verringert sein. ›Kontraindiziert bei Obstruktionsileus, Darmperforation, Colitis ulcerosa, M. Crohn, tox. Megakolon. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 133 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.4 Lokale rektale Entleerungshilfen 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.4 Lokale rektale Entleerungshilfen Alkohole (Glycerol, Sorbitol) (Ap.) Bisacodyl Standard-Dosierung für Erwachsene 1 – 2 Zäpfchen / Tag Hinweise ›Kontraindiziert bei Ileus ›Microlax ist kontraindiziert bei hereditärer Fruktoseintoleranz. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT erl. k.A. ❚ KINDER ❚ STILLZEIT erl. erl. 2 Therapie UAWs Wirkung / Wirkmechanismus CO2-Bildung Handelsname z.B. Lecicarbon® E für Erwachsene z.B. Lecicarbon® K für Kinder z.B. Lecicarbon® S für Säuglinge 3 Therapie ­Komorbiditäten Darreichungsformen Suppositorien für Erwachsene 1 g (Glycilax) Suppositorien für Kinder 0,75 g (Glycilax) Miniklistier 5 ml (Microlax) CO2-Bildner (Natriumdihydrogenphosphat/-hydrogencarbonat) Indikationen Chron. und akute Defäkationsstörungen Darreichungsformen Suppositorien NaHCO3 500 mg / NaH2PO4 680 mg Suppositorien NaHCO3 250 mg / NaH2PO4 340 mg Suppositorien NaHCO3 125 mg / NaH2PO4 170 mg Standard-Dosierung für Erwachsene 1 Supp., kann nach 30 Min. – 1 Std. wiederholt werden. 4 Anhang Handelsname z.B. Glycilax® (Glycerol) z.B. Microlax® (Komb. mit Sorbitol) Siehe Kapitel 2.1.2 (Seite 130) Hinweise ›Wirkeintritt: 15 – 30 Minuten ›Kontraindiziert bei Ileus, Megakolon, Erkrankungen im Anal- und ­Rektalbereich. 5 Produktprofile Wirkung / Wirkmechanismus Auslösung der Defäkation durch Kontakt der Rektalschleimhaut mit der hypertonen Lösung. Steigerung der Sekretion ins Darmlumen des Rektums (Erweichung des Stuhls, Erhöhung der Gleitfähigkeit). 1 Analgetika PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 134 erl. * Zeichenerläuterung siehe Seite 10 k.A. ❚ KINDER ❚ STILLZEIT erl. erl. PAIN COMPACT 135 Wirkung / Wirkmechanismus Laxierend, prokinetisch Selektiver Serotonin (5-HT4)-Rezeptor-Antagonist Wirkung / Wirkmechanismus Selektiver peripherer μ-Rezeptor-Antagonist Handelsname Relistor® Handelsname Resolor® Indikationen Chronische Verstopfung bei Frauen, bei denen andere Laxanzien keine ausreichende Wirkung erzielt haben. Indikationen Opioid induzierte Obstipation bei Patienten in fortgeschrittenen ­Krankheitsstadien, die eine palliative Behandlung erhalten, wenn das ­An­sprechen auf eine Therapie mit üblichen Laxanzien unzureichend ist. Darreichungsformen Filmtabletten 1 mg / 2 mg Darreichungsformen Injektionslösung 12 mg / 0,6 ml Standard-Dosierung für Erwachsene 2 mg 1 x tgl. Standard-Dosierung für Erwachsene für Pat. mit 38 – 61 kg KG: 8 mg s.c. für Pat. mit > 61 kg KG: 12 mg s.c. für alle Anderen: Dosis (ml) = KG (kg) x 0,0075 (ml/kg) Hinweise ›NW-Profil: Kopfschmerzen, gastrointestinale Beschwerden (Übelkeit, abdominelle Schmerzen, Diarrhoe) ›Verursacht kein Rebound-Phänomen und keine Abhängigkeit. ›Arzneimittel mit anticholinerger Wirkung können die Wirkung von Prucaloprid abschwächen. ›Darf nicht mit Substanzen gegeben werdem, die das QT-Intervall verlängern. Fachinfo beachten! FI* ❚ ALTER ❚ SCHWANGERSCHAFT 136 AB ➜ ❚ DOSIERUNG < 18 Jahre AB! AB ❚ KINDER ❚ STILLZEIT Hinweise ›NW: wie Laxanzien, zusätzlich: abdominaler Schmerz, Übelkeit, Durchfall, Flatulenz, Hyperhidrosis ›Sicherheitshinweis (2010): Relistor soll bei Patienten mit bekannten oder vermuteten Läsionen des Gastrointestinaltrakts nur mit Vorsicht angewendet werden. ›Die Patienten sollten angewiesen werden, schwere, anhaltende und/ oder sich verschlechternde abdominale Symptome unverzüglich mitzuteilen. ›Kontraindiziert bei intestinaler Obstruktion und akutem Abdomen. ›Relativ kontraindiziert bei schwerer Leberfunktionsstörung und ­Dialysepatienten. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 137 2 Therapie UAWs Methylnaltrexon (Rp.) 3 Therapie ­Komorbiditäten Prucaloprid (Rp.) 4 Anhang 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.6 Peripher wirkende μ-Opioid-Rezeptor-Antagonisten 5 Produktprofile 2Therapie unerwünschter Wirkungen (UAW) 2.1Laxanzien 2.1.55-HT4-Agonisten 1 Analgetika PAIN COMPACT PAIN COMPACT ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 18 Jahre AB! AB ❚ KINDER ❚ STILLZEIT 2Therapie unerwünschter Wirkungen (UAW) 2.2Antiemetika 1 Analgetika Fachinfo beachten! 2.2.1 Prokinetika Metoclopramid, Alizaprid, Domperidon 2.2.2 Antihistaminika Dimenhydrinat, Promethazin 2.2.3 Neuroleptika Haloperidol, Levomepromazin 2 Therapie UAWs 2.2.4 5-HT3-Antagonisten Ondansetron, Tropisetron, Granisetron 2.2.5 NK1-Rezeptor-Antagonisten Aprepitant, Fosaprepitant 2.2.8 Cannabinoide Tetrahydrocannabinol (THC) Die Ätiologie von Übelkeit und Erbrechen kann auf komplexe und viel­ fältige Interaktionen von Großhirnrinde, Chemorezeptor-Triggerzone, Brechzentrum, Vestibulariszentrum, Okkulomotoriuskernen, Nucleus ­tractus solitarii und anderen autonomen Affenrenzen zurückgeführt werden. Durch eine sorgfältige Anamnese und gezielte Untersuchung lassen sich Hinweise auf die vorrangigen Mechanismen gewinnen, wenngleich gerade bei Schmerzpatienten und Palliativpatienten häufig auch eine Multikausalität zugrunde liegt. Die Kenntnis der Rezeptor­ profile anatomischer Strukturen und der Rezeptoraffinitäten verschiedener Antiemetika erlaubt eine zielgerichtete Therapie dieser oft sehr belastenden Symptome. 138 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 139 5 Produktprofile 2.2.7 Glukokortikoide Prednisolon, Dexamethason 4 Anhang 3 Therapie ­Komorbiditäten 2.2.6 Somatotropin-Analoga Octreotid Rezeptorprofile anatomische Strukturen Rezeptorprofile Arzneimittel Großhirnrinde GABA (BZ), 5-HT, D2 Metoclopramid (MCP) Regio amygdala NMDA, GABA (BZ) DomperidonD2 (Ach) Vestibulariszentrum (VZ) H1, AChm Chemorezeptor-Triggerzone (CTZ) D2, AChm, H1, 5-HT3, μ, NK1 DimenhydrinatH1 („dirty drug“: ACh, 5-HT, ­Dopamin, Noradrenalin, Adenosin, μ) LevomepromazinD2 (Ach), 5-HT2, Achm, H1 2 Therapie UAWs GastrointestinaltraktD2 (AChm) 5-HT3, 5-HT4 (AChm) Haloperidol (in niedriger Dosierung) D2 (Ach), H1 Ondansetron5-HT3 Aprepitant, Fosaprepitant NK1 Scopolamin, Butylscopolamin Achm 3 Therapie ­Komorbiditäten BrechzentrumD2, AChm, H1, 5-HT2, CB1, μ, Druck D2 (Ach), 5-HT3, 5-HT4 (Ach) 1 Analgetika PAIN COMPACT CannabinoideCB1 Glukokortikoide intrazelluläre Strukturen 5 Produktprofile 4 Anhang Octreotid (Sandostatin®)Somatostatin-Analogon 140 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 141 2Therapie unerwünschter Wirkungen (UAW) 2.2Antiemetika 2.2.1Prokinetika ›Interaktionen: Anticholinergika vermindern die Wirkung von MCP, ­verstärkte EPS (extrapyramidale Störungen) bei Komb. mit Neuro­ leptika und SSRI. Metoclopramid (Rp.) Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT ab 2 Jahre AB 2 Therapie UAWs Wirkung / Wirkmechanismus Antiemetisch, beschleunigte Magen-und Dünndarmpassage zentraler (+ peripherer) D2-Antagonist zentraler (+ peripherer) 5-HT3-Antagonist peripherer 5-HT4-Agonist 1 Analgetika PAIN COMPACT Handelsname z.B. Paspertin®, Generika 3 Therapie ­Komorbiditäten Darreichungsformen Tabletten 10 mg Retardkapseln 30 mg Tropfen 4 mg / ml Suppositorien 10 mg Injektionslösung 10 mg / 2 ml Konzentration für Infusionslösung 50 mg / 10 ml 4 Anhang Standard-Dosierung für Erwachsene 4 x 10 – 25 mg / Tag 142 5 Produktprofile Hinweise ›Kontraindiziert bei Patienten mit extrapyramidalen Störungen, ­Phäochromozytom, prolaktinabhängigen Tumoren, Darmverschluss und ­-perforation, Epilepsie. › Cave: Leber- und Niereninsuffizienz ›Anwendungsbeschränkung: Leber- und Niereninsuffizienz, gastro­ intestinale Blutungen ›NW-Profil: (teilw. irreversibles) dyskinetisches Syndrom (vor allem bei älteren Patienten), dystone-dyskinetische Bewegungsstörungen (vor allem bei Patienten < 30 Jahren), Diarrhoe, Müdigkeit, Kopf­ schmerzen, Schwindel, Angst, Ruhelosigkeit. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 143 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA k.A. ❚ KINDER ❚ STILLZEIT k.A. 1 Analgetika 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.1Prokinetika GA Alizaprid (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Antiemetisch D2-Antagonist im Brechzentrum Handelsname Vergentan® 3 Therapie ­Komorbiditäten Indikationen Vorbeugung und Behandlung von Übelkeit und Erbrechen im ­Zusammenhang von Chemo- oder Strahlentherapie, Behandlung ­ prä- und postoperativen Erbrechens. Darreichungsformen Tabletten 50 mg Injektionslösung 50 mg / 2 ml Standard-Dosierung für Erwachsene 3 x 50 – 100 mg / Tag 144 5 Produktprofile 4 Anhang Hinweise ›NW-Profil: Früh- und Spätdyskinesien, Müdigkeit, Schwindel, ­Kopfschmerzen, Schlaflosigkeit, orthostatische Dysregulation, Mundtrockenheit, Hyperhidrosis, Hyperprolaktinämie, Gynäkomastie, Zyklusstörungen. ›Anticholinergika können die Wirkung von Alizaprid abschwächen. ›Komb. mit Neuroleptika kann ein Malignes Neuroleptisches Syndrom auslösen. ›Komb. mit Dexamethason kann EPS (extrapyramidale Störungen) auslösen. ›Komb. mit Antihypertensiva → verstärkte Blutdruck senkende Wirkung. ›Krampfschwelle erniedrigt. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 145 Domperidon (Rp.) Dimenhydrinat (Rp.) Wirkung / Wirkmechanismus peripherer D2-Antagonist D2-Antagonist in der Chemorezeptor-Triggerzone ­ (außerhalb der Blut-Hirn-Schranke) Wirkung / Wirkmechanismus Antiemetisch, antivertiginös Wenig spezifischer H1-Antagonist, anticholinerge und antiadrenerge Wirkungen (5-HT, Dopamin, Noradrenalin, Adenosin) Handelsname z.B. Motilium®, Generika Handelsname Vomex A®, Generika Darreichungsformen Tabletten 10 mg Tropfen 10 mg / ml Indikationen Prophylaxe und Therapie von Übelkeit und Erbrechen unterschiedlicher Genese, insbesondere bei Kinetosen. Standard-Dosierung für Erwachsene 3 – 4 x 1 – 2 Tabletten 3 – 4 x 1 ml Max. TD: 80 mg Darreichungsformen Dragées Retardkapseln Sirup Kindersuppositorien Suppositorien i.v. Injektionslösung Kaugummi-Dragées ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT AB ab 12 Jahre 4 Anhang Fachinfo beachten! Standard-Dosierung für Erwachsene 1 – 4 x 1 – 2 Dragées 1 – 2 x 1 Retardkapsel 1 – 3 Amp. i.v. Injektionslösung / Tag Max. TD: 400 mg Hinweise ›NW-Profil: Müdigkeit, anticholinerge NW ›Dimenhydrinat ist zur alleinigen Therapie von Übelkeit und Erbrechen durch Zytostatika nicht geeignet. 146 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 147 5 Produktprofile Hinweise ›Sedierung ›Cave: Leberfunktionsstörung ›Passiert nicht die Blut-Hirnschranke → Mittel der Wahl bei Patienten mit Parkinson-Erkrankung. 50 mg (Ap.) 150 mg 33 mg / 10 ml 40 mg / 70 mg 150 mg 62 mg / 10 ml (Rp.) 20 mg 2 Therapie UAWs 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.2Antihistaminika 3 Therapie ­Komorbiditäten 2Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.1Prokinetika 1 Analgetika PAIN COMPACT PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB k.A. ❚ KINDER ❚ STILLZEIT AB ab 6 Jahre 1 Analgetika 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.2Antihistaminika Promethazin (Rp.) Wirkung / Wirkmechanismus Antihistaminerg (H1-Antagonist), anticholinerg, ­antiserotonerg, membran­stabilisierend, -Rezeptor-Blocker keine Dopamin antagonistische Wirkung Phenothiazin-Derivat 2 Therapie UAWs ›Kontraindikationen: akuter Asthmaanfall, Engwinkelglaukom, Phäochromozytom, Porphyrie, Prostathypertrophie mit Restharnbildung, Epilepsie. ›Cave: Leberfunktionsstörung ›Anwendungsbeschränkungen: Herzrhythmusstörungen, Hypokaliämie, Hypomagnesiämie, Bradykardie, Komb. mit QT-Intervall verlängerten Substanzen, Pylorusstenose, Komb. mit MAO-Hemmern. Handelsname Atosil®, Generika 3 Therapie ­Komorbiditäten Indikationen ›Unruhe- und Erregungszustände im Rahmen psychiatrischer ­Grunderkrankungen ›Übelkeit und Erbrechen ›Schlafstörungen bei Erwachsenen Darreichungsformen Filmtabletten 25 mg Tropfen 20 mg / ml 4 Anhang Standard-Dosierung für Erwachsene bei Unruhe: 25 – 100 mg / Tag bei Übelkeit: 1 – 2 x 25 mg / Tag bei Schlafstörung: 25 – 50 mg zur Nacht 5 Produktprofile Hinweise ›Starke Sedierung, anticholinerge Wirkungen, Hypotonie Fachinfo beachten! FI* ❚ ALTER 148 ➜ ❚ DOSIERUNG ❚ SCHWANGERSCHAFT AB * Zeichenerläuterung siehe Seite 10 < 2 J. GA, > 2 J. AB AB ❚ KINDER ❚ STILLZEIT PAIN COMPACT 149 PAIN COMPACT 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.3Neuroleptika Haloperidol (Rp.) Levomepromazin (Rp.) Wirkung / Wirkmechanismus Antiemetisch (wenn andere Arzneimittel/Methoden versagen) antipsychotisch D2-Antagonist, H1-Antagonist Wirkung / Wirkmechanismus Psychomotorisch dämpfend und sedierend analgetisch, antiemetisch, antiallergisch, antidepressiv, ­lokalanaesthetisch Handelsname z.B. Haldol®-Janssen, Generika Handelsname Neurocil®, Generika Darreichungsformen Tabletten 1mg / 2 mg / 5 mg / 10 mg Tropfen 2 mg / ml, 10 mg / ml Injektionslösung 5 mg / ml Indikationen ›Psychomotorische Unruhe- und Erregungszustände i.R. psychotischer Störungen ›Akute Erregungszustände bei manischen Episoden ›Kombinationstherapie bei schweren und/oder chron. Schmerzen Fachinfo beachten! FI* ❚ ALTER 150 AB ➜ ❚ DOSIERUNG ❚ SCHWANGERSCHAFT ab 3 Jahre AB ❚ KINDER ❚ STILLZEIT Standard-Dosierung für Erwachsene Bei Übelkeit: 3 x 2 – 5 Tropfen Hinweise ›NW-Profil: Müdigkeit, extrapyramidale Störungen, Akathisie, ­Spätdyskinesien ›Kontraindiziert bei akuter Alkohol-, Schlafmittel-, Analgetika- und ­Psychopharmaka-Intoxikation, Kreislaufschock, Koma, Leistungs­ minderung des blutbildenden Systems ›Komb. mit zentral dämpfenden Substanzen → Atemdepression ­möglich * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 2 Therapie UAWs 3 Therapie ­Komorbiditäten 4 Anhang Hinweise ›Kontraindiziert bei Morbus Parkinson und bek. Neuroleptikasyndrom nach Haloperidol. ›In niedriger Dosierung stark antiemetisch und für ein Antipsychotikum relativ gut verträglich. ›In Kombination mit zentral dämpfenden Substanzen Atemdepression. ›Krampfschwelle erniedrigt, Sedierung ›Profil eines „konventionellen Antipsychotikums“. ›Reaktionsvermögen! Die Injektionslösung wird nur noch zur i.m. Applikation empfohlen, bei › i.v. Gabe kontinuierliches EKG-Monitoring erforderlich (QT-Verlängerung). Darreichungsformen Tabletten 10 mg / 25 mg / 50 mg / 100 mg Filmtabletten 25 mg / 100 mg Lösung 40 mg / ml Injektionslösung 25 mg / ml 5 Produktprofile Standard-Dosierung für Erwachsene Zur Behandlung von Übelkeit und Erbrechen: 3 x 3 – 5 Tropfen 1 Analgetika 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.3Neuroleptika 151 PAIN COMPACT ❚ ALTER AB < 16 J. AB! AB ❚ KINDER ❚ STILLZEIT 1 Analgetika FI* ❚ SCHWANGERSCHAFT ➜ ❚ DOSIERUNG 5-HT3-Antagonisten (Rp.) Handelsname Ondansetron: Zofran®, Generika (Rp.) Granisetron: Kevatril®, Generika (Rp.) Palonosetron: Aloxi® (Rp.) 2 Therapie UAWs Fachinfo beachten! 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.45-HT3-Antagonisten Darreichungsformen 3 Therapie ­Komorbiditäten Ondansetron › Filmtabletten 4 mg / 8 mg › Schmelztabletten 4 mg / 8 mg › Lösung 4 mg / 5 ml › Injektionslösung 4 mg / 8 mg Granisetron › Filmtabletten 2 mg › Injektionslösung 1 mg / ml; 3 mg / 3 ml Palonosetron › Weichkapseln 0,5 mg › Injektionslösung 0,25 mg / 5 ml 5 Produktprofile Standard-Dosierung für Erwachsene Ondansetron: 4 – 8 mg alle 12 Stunden Granisetron: 1 x 1 Filmtablette, 1 Amp. 1 mg od. 3 mg langsam i.v. oder in 20 – 50 ml Infusionslösung Palonosetron: 0,5 mg ca. 1 Stunde vor Beginn der Chemotherapie Hinweise ›Kopfschmerzen, Obstipation ›Anwendungsbeschränkung: Komb. mit Substanzen, die das QT-Intervall verlängern. 152 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 4 Anhang ›Krampfschwelle erniedrigt › Kann QT-Intervall verlängern ›Inhibitor von CYP2D6: verzögerter Abbau und Kummulation von TCA, SSRI, Neuroleptika, Antiarrhythmika 153 PAIN COMPACT ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB = < 2 J. GA (Palonosetron < 28 Tage GA) AB ❚ KINDER ❚ STILLZEIT 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.5NK1-Rezeptor-Antagonisten 1 Analgetika Fachinfo beachten! Aprepitant, Fosaprepitant (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Prophylaktische Antiemese bei Chemotherapie NK1-Rezeptor-Antagonist Handelsname EMEND®, IVEMEND® 3 Therapie ­Komorbiditäten Darreichungsformen Hartkapseln 80 mg / 125 mg Pulver zur Herstellung einer Infusionslösung 150 mg Standard-Dosierung für Erwachsene EMEND: 125 mg vor Chemotherapie, 80 mg an den Folgetagen 2 + 3 IVEMEND: 150 mg 30 Min. vor Beginn der Chemotherapie 4 Anhang Hinweise › Viele Anwendungsbeschränkungen (s. Fachinformation). › Im Rahmen der Schmerztherapie kaum notwendig. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER AB = < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT 5 Produktprofile ❚ SCHWANGERSCHAFT 154 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 155 Octreotid (Rp.) Prednison, Methylprednisolon, Dexamethason (Rp.) Siehe Kapitel 1.4.2 Wirkung / Wirkmechanismus Synthetisches Octapeptid-Analogon, Antagonist des Wachstums­ hormons Somatotropin Handelsname z.B. Sandostatin®, weitere Marken Darreichungsformen Injektionslösung 100 μg/ml, 500 μg/ml, 1000 μg/5 ml Monatsdepot 10 mg, 20 mg, 30 mg Standard-Dosierung für Erwachsene 0,05 mg s.c. 1 – 3 x täglich (bei hormonaktiven Tumoren im Gastrointestinaltrakt: Steigerung bis max. 3 x 0,5 mg möglich) Hinweise ›Off Label-Option ›Spezialisten-Präparat Die antiemetische Wirkung der Glukokortikoide wird in erster Linie zur prophylaktischen Therapie von Übelkeit und Erbrechen im Zusammen­ hang mit Chemo- oder Strahlentherapie genutzt. Im Gegensatz zu den bisher besprochenen Antiemetika entfalten Glukokortikoide ihre anti­ emetische Wirkung nicht durch Rezeptorbindung, sondern durch Enzym­hemmung (z.B. membranständiger Phospholipasen → ­verringerte 5-HTSynthese, verringerter 5-HT-Umsatz), Membran­stabilisierung (intrazellulär (z.B. Lysosomen), intestinal (verringerte Aufnahme von ­bakteriellen Endotoxinen durch die von Zytostatika geschädigte M ­ ukosa)) und Beeinflussung der hormonellen Aktivität (z.B. verminderte ACTH-Sekretion). Weitere Wirkmechanismen sind zu postulieren, aber bisher nicht identi­ fiziert. Die alleinige Gabe von Glukokortikoiden bewirkt in der prophy­ laktischen Therapie von Übelkeit und Erbrechen im Rahmen von Chemooder Strahlentherapien nur einen moderaten antiemetischen Effekt. In Kombination mit 5-HT3-Antagonisten oder NK1-Rezeptor-Antagonisten ist die Wirkung jedoch superadditiv. ❚ DOSIERUNG FI* ❚ ALTER AB = < 18 Jahre AB AB ❚ KINDER ❚ STILLZEIT 5 Produktprofile ❚ SCHWANGERSCHAFT 4 Anhang Fachinfo beachten! 2 Therapie UAWs 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.7Glukokortikoide 3 Therapie ­Komorbiditäten 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.6Somatotropin-Analoga 1 Analgetika PAIN COMPACT 156 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 157 PAIN COMPACT 3 3.1 3.1.1 Tetrahydrocannabinol (Btm!) Amitriptylin (Rp.) Dronabinol in Kapseln oder öligen Tropfen aus Faserhanf Nortriptylin (Rp.) Siehe Kapitel 1.2.1.1 2 Therapie UAWs THC kann als Rezeptur auf Btm-Rezept verschrieben werden. Zur ­Beratung bzgl. Dosierung, Anwendungsweise etc. können die Firmen THC Pharm und Bionorica Ethics kontaktiert werden. Tel. THC Pharm: 069-65302222, Bionorica: 0981-231350 www.cannabis-med.org Viele Kassen übernehmen die Kosten nach vorherigem Therapieantrag. Siehe Kapitel 1.2.1.1 3 Therapie ­Komorbiditäten Siehe Kapitel 1.4.1 Therapie schmerzverstärkender Komorbidität Antidepressiva Trizyklische Antidepressiva (TCA) 1 Analgetika 2 Therapie unerwünschter Wirkungen (UAW) 2.2 Antiemetika 2.2.8Cannabinoide 5 Produktprofile 4 Anhang Die Off Label-Verordnung von Sativex® (siehe Kap. 1.4.1) kann proble­ matisch sein, da der Zulassungsstatus sehr eng gefasst und die ­Erstattung für „Off Label Use“ fraglich ist. Auch hier sollte vorher bei der Kasse um Erstattung angefragt werden. 158 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 159 PAIN COMPACT Venlafaxin (Rp.) Siehe Kapitel 1.2.1.1 1 Analgetika Citalopram (Rp.) Wirkung / Wirkmechanismus Antidepressiv, anxiolytisch selektiver Serotonin-Reuptake-Inhibitor (SSRI) 2 Therapie UAWs Siehe Kapitel 1.2.1.1 Therapie schmerzverstärkender Komorbidität Antidepressiva Selektive Serotonin-Reuptake-Inhibitoren Handelsname z.B. Cipramil® 3 Therapie ­Komorbiditäten Indikationen Depression, Panikstörung mit und ohne Agoraphobie Darreichungsformen Filmtabletten 20 mg / 40 mg Infusionslösung 20 mg in G5- oder NaCl-Lösung Standard-Dosierung für Erwachsene 1 x 20 mg / Tag, ggf. steigern (max. Tagesdosis 40 mg) Hinweise ›Antriebssteigernd, erhöhte Suizidgefahr in der Anfangsphase ›Wegen initialer Übelkeit ggf. Antiemetikum mitverordnen. ›Cave: Serotonin-Syndrom ›Einschleichen / ausschleichen ›Kontraindiziert ist die Komb. mit MAO-Hemmern (s. Fachinformation) und Substanzen, die das QT-Intervall verlängern, bek. Verlängerung des QT-Intervalls. ›Erhöhte Blutungsgefahr bei Kombination mit Antikoagulantien, die die Thrombozytenaggregation hemmen wie ASS, NSAR, Dipyridamol, atypische Antipsychotika und Ticlopidin. ›Die gleichzeitige Anwendung von Johanniskrautpräparaten und ­Citalopram ist zu vermeiden. ›SSRI können die Krampfschwelle senken. 160 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 161 4 Anhang Duloxetin (Rp.) 3 3.1 3.1.3 5 Produktprofile 3 Therapie schmerzverstärkender Komorbidität 3.1 Antidepressiva 3.1.2 Selektive Serotonin- und NoradrenalinReuptake-Inhibitoren (SNRI) PAIN COMPACT ❚ ALTER AB =! < 18 Jahre AB! AB ❚ KINDER ❚ STILLZEIT 1 Analgetika Wirkung / Wirkmechanismus Antidepressiv, anxiolytisch selektiver Serotonin-Reuptake-Inhibitor (SSRI) Handelsname z.B. Cipralex® Indikationen Major-Depression, Panikstörungen mit und ohne Agoraphobie, soziale Angststörungen, generalisierte Angststörungen, Zwangsstörungen Darreichungsformen Filmtabletten 10 mg / 20 mg Tropfen 20 mg / ml Standard-Dosierung für Erwachsene 1 x 10 mg / Tag, ggf. steigern (max. Tagesdosis 20 mg) Hinweise ›Antriebssteigernd, erhöhte Suizidgefahr in der Anfangsphase. ›Wegen initialer Übelkeit ggf. Antiemetikum mitverordnen. ›Cave: Serotonin-Syndrom ›Einschleichen / ausschleichen ›Kontraindiziert ist die Komb. mit MAO-Hemmern (s. Fachinformation) und Substanzen, die das QT-Intervall verlängern, bek. Verlängerung des QT-Intervalls. ›Erhöhte Blutungsgefahr bei Kombination mit oralen Antikoagulantien, ASS, NSAR. ›Die gleichzeitige Anwendung von Johanniskrautpräparaten und ­Citalopram ist zu vermeiden. ›SSRI können die Krampfschwelle senken. 162 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 163 2 Therapie UAWs FI* Escitalopram (Rp.) 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ❚ SCHWANGERSCHAFT Therapie schmerzverstärkender Komorbidität Antidepressiva Selektive Serotonin-Reuptake-Inhibitoren 4 Anhang Fachinfo beachten! 3 3.1 3.1.3 5 Produktprofile ›Erhöhtes Risiko für das Auftreten von Knochenbrüchen. ›NW-Profil: Mundtrockenheit, Übelkeit, Obstipation, Hyperhidrosis, Müdigkeit, Schlaflosigkeit, Kopfschmerzen, Tremor und viele weitere (s. Fachinformation). ›Bei Patienten mit Diabetes mellitus können Hypo- und Hperglykämien auftreten. ›Verlängerung des QT-Intervalls möglich. PAIN COMPACT FI* ❚ ALTER AB =! < 18 Jahre AB! AB ❚ KINDER ❚ STILLZEIT 1 Analgetika Paroxetin (Rp.) Wirkung / Wirkmechanismus Antidepressiv, anxiolytisch selektiver Serotonin-Reuptake-Inhibitor (SSRI) 2 Therapie UAWs ❚ DOSIERUNG ❚ SCHWANGERSCHAFT Therapie schmerzverstärkender Komorbidität Antidepressiva Selektive Serotonin-Reuptake-Inhibitoren Handelsname z.B. Seroxat®, Generika 3 Therapie ­Komorbiditäten Indikationen Depressive Erkrankungen (Episoden einer Major-Depression) Zwangsstörung, Panikstörung mit und ohne Agoraphobie soziale Angststörung, soziale Phobie, generalisierte Angststörung Darreichungsformen Filmtabletten 20 mg / 30 mg / 40 mg Tabletten 10 mg / 20 mg / 30 mg / 40 mg Tropfen 33,1 mg / ml Suspension 2 mg / ml Standard-Dosierung für Erwachsene Initial 20 mg (- 40 mg) Hinweise ›Einschleichen / ausschleichen ›Kontraindiziert sind Komb. mit MAO-Hemmern. ›Cave: Komb. mit Serotonin-Reuptake-Inhibitoren → Gefahr eines Serotonin-Syndroms (s. Kapitel 4.2). ›Suizidalität kann zu Beginn der Behandlung ansteigen. ›Cave: bek. Manie, Nieren- und Leberinsuffizienz, Diabetes mellitus, Engwinkelglaukom, KHK (s. Fachinformation). 164 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 165 4 Anhang Fachinfo beachten! 3 3.1 3.1.3 5 Produktprofile ›Erhöhtes Risiko für das Auftreten von Knochenbrüchen. ›NW-Profil: Hyperhidrosis, Kopfschmerzen, Mundtrockenheit, Übelkeit, Obstipation, Diarrhoe und viele weitere (s. Fachinformation). ›Bei Patienten mit Diabetes mellitus können Hypo- und Hperglykämien auftreten. ›Kontraindiziert bei Patienten mit KHK. PAIN COMPACT =! ❚ KINDER < 18 Jahre AB! AB, strenge Indikationsstellung! ❚ STILLZEIT AB ❚ ALTER 1 Analgetika Handelsname Remergil®, Generika Indikationen Depressive Erkrankung (Episoden einer Major-Depression) Darreichungsformen Filmtabletten 15 mg / 30 mg / 45 mg Schmelztabletten 15 mg / 30 mg / 45 mg Lösung 15 mg / ml Standard-Dosierung für Erwachsene Initial 15 mg oder 30 mg Hinweise ›Einschleichen / ausschleichen ›Cave: Nieren- und Leberinsuffizienz, bek. Epilepsie, Diabetes mellitus, KHK, Hypotonie, benignes Prostatasyndrom, akutes Engwinkel­ glaukom (s. Fachinformation). ›Bei Kindern und Jugendlichen besteht ein erhöhtes Suizidrisiko, sollte bei dieser Patientengruppe nicht eingesetzt werden. ›Sehr selten: Agranulozytose mit z.T. letalem Ausgang → engmaschige Überwachung. ›Kontraindiziert sind Komb. mit MAO-Hemmern. 166 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 2 Therapie UAWs FI* Wirkung / Wirkmechanismus Antidepressiv noradrenerges spezifisch serotonerges Antidepressivum (NASSA) präsynaptischer 2-Antagonist, postsynpatischer 5-HT2- und 5-HT3Antagonist, H1-Antagonist 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ❚ SCHWANGERSCHAFT Mirtazapin (Rp.) 167 4 Anhang Fachinfo beachten! 3 Therapie schmerzverstärkender Komorbidität 3.1 Antidepressiva 3.1.4 Noradrenerges spezifisch serotonerges ­Antidepressivum (NASSA) 5 Produktprofile ›Erhöhte Blutungsgefahr bei Komb. mit Cumarinderivaten, Thrombozyten-Aggregationshemmern und Medikamenten, die das Risiko für Blutungen erhöhen. ›Starker Inhibitor von CYP2D6: verzögerter Abbau und Kummulation von TCA; SSRI, Neuroleptika, Antiarrhytmika. ›NW-Profil: Übelkeit, Hyperhidrosis, Müdigkeit, Schlaflosigkeit, ­Agitiertheit, Alpträume, Anstieg der Cholesterinwerte, Schwindel, Kopfschmerzen, Konzentrationsstörungen, Sehstörungen, sexuelle Dysfunktion, Gewichtszunahme, Schwindel, Kopfschmerzen, SIADH (Syndrom der inadäquaten ADH-Sekretion) (sehr selten). PAIN COMPACT ❚ ALTER 168 AB =! < 18 Jahre AB! AB ❚ KINDER ❚ STILLZEIT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 169 1 Analgetika 2 Therapie UAWs FI* Chronische Schmerzen und Angststörungen oder Befürchtungen weisen eine hohe Koinzidenz auf, wobei beide Symptome sich gegenseitig verstärken. Die Ängste können sich auf konkrete Inhalte beziehen, wie Angst vor weiterbestehenden und sich verschlimmernden Schmerzen, Angst vor Belastungen, die Schmerzen auslösen, oder Angst vor drohender Immobilität. Ängste können aber auch ohne erkennbare Ursache bestehen, wie bei der generalisierten Angststörung. Etwa 30% aller Patienten mit generalisierter Angststörung leiden gleichzeitig unter chronischen Schmerzen, insbesondere Rückenschmerzen. Zu den therapeutischen Ansätzen gehören Information, Edukation, Entspannung und Psycho- oder Verhaltenstherapie. Begleitend kann in schweren Fällen eine Pharmakotherapie, insbesondere mit SNRI und SSRI, erfolgen. Diese spielt bei der Panikstörung eine noch größere Rolle, neben Antidepressiva kommen hier auch Anxiolytika wie beispielsweise Benzodiazepine zum Einsatz. Ein Sonderfall ist die existentielle Angst der Palliativpatienten, die einer medikamentösen Therapie von vornherein nicht zugänglich ist, sondern einer intensiven palliativ­ medizinischen Begleitung und Umsorgung bedarf. Pathophysiologisch sind an der Enstehung von Ängsten drei Neurotransmitter beteiligt. ›GABA: Eine verminderte GABAerge Aktivität führt zu Überreizung und Erregung. Daneben bestehen enge Verbindungen zum nor­adrenergen und serotonergen System. ›Noradrenalin: Eine gesteigerte Aktivität begünstigt die Entstehung von Angstsymptomen. ›Serotonin: Die Beteiligung an der Entstehung von Ängsten ist komplex und nicht vollständig bekannt. So konnten verminderte als auch gesteigerte Aktivitäten mit Ängsten verschiedener Genese in Verbindung gebracht werden. Daneben spielt auch das autonome Nervensystem eine Rolle. Regel­ mäßig findet sich bei Angst ein gesteigerter Sympathikotonus. 3 Therapie ­Komorbiditäten ❚ DOSIERUNG ❚ SCHWANGERSCHAFT Therapie schmerzverstärkender Komorbidität Anxiolytika 4 Anhang Fachinfo beachten! 3 3.2 5 Produktprofile ›NW-Profil: Sedierung, Müdigkeit, Mundtrockenheit, Gewichtszunahme, verst. Appetit, Schwindel, Erschöpfung, Akathisie, SIADH (Syndrom der inadäquaten ADH-Sekretion) (sehr selten). ›Interaktionen: Serotonin-Syndrom bei Komb. mit Serotonin-ReuptakeInbibitoren erhöht, verstärkt sedierende Wirkung von Benzodiazepinen und anderen Sedativa, verstärkt zentral dämpfende Wirkung von Alkohol. ›Verlängerung des QT-Intervalls möglich. PAIN COMPACT Therapie schmerzverstärkender Komorbidität Anxiolytika Opipramol (Rp.) Paroxetin (Rp.) Wirkung / Wirkmechanismus Sedierend, anxiolytisch, lokomotionshemmend H1-, D2-, 5-HT2A-, 1-Antagonist, Affinität zum -Rezeptor keine Reuptake-Hemmung aminerger Neurotransmitter Duloxetin (Rp.) Siehe Kapitel 1.2.1.1 Venlafaxin (Rp.) Siehe Kapitel 1.2.1.1 Pregabalin (Rp.) Siehe Kapitel 1.2.1.2 Benzodiazepine (Alprazolam, Diazepam, Oxazepam, Lorazepam, Bromazepam) (Rp.) Siehe Kapitel 3.3 Handelsname Insidon®, Generika Indikationen Generalisierte Angststörung somatoforme Störungen 3 Therapie ­Komorbiditäten Siehe Kapitel 1.3.1 2 Therapie UAWs Citalopram, Escitalopram (Rp.) Siehe Kapitel 3.1.3 1 Analgetika 3 3.2 Darreichungsformen Filmtabletten 50 mg / 100 mg / 150 mg Standard-Dosierung für Erwachsene 50 mg – 50 mg – 100 mg (50 mg – 300 mg / Tag) Hinweise ›Kontraindiziert sind Komb. mit MAO-Hemmern, akute Alkohol-, Schlafmittel-, Analgetika- oder Psychopharmaka-Intoxikationen, akute Delirien, akuter Harnverhalt, benignes Prostatasyndrom mit und ohne Harnverhalt, paralytischer Ileus, höhergradige AV-Blockierungen oder diffuse supraventrikuläre oder ventrikuläre Reizleitungsstörungen, unbehandeltes Engwinkelglaukom. ›Cave: Leber- und Niereninsuffizienz, erhöhte Krampfbereitschaft, verl. QT-Intervall. ›NW-Profil: bes. zu Beginn der Therapie: Mundtrockenheit, Müdigkeit, Hypotonie. 170 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 171 4 Anhang Therapie schmerzverstärkender Komorbidität Anxiolytika 5 Produktprofile 3 3.2 PAIN COMPACT AB k.A. ❚ KINDER ❚ STILLZEIT GA < 18 Jahre AB! 1 Analgetika ❚ ALTER Buspiron (Rp.) Wirkung / Wirkmechanismus Anxiolytisch, antidepressiv 5-HT1A-Agonist (prä- und postsynaptisch) Handelsname Anxut® 3 Therapie ­Komorbiditäten Indikationen Angstzustände mit Leitsymptomen Angst, innere Unruhe, Spannungszustände Darreichungsformen Tabletten 5 mg / 10 mg Standard-Dosierung für Erwachsene 3 x 5 mg / Tag Hinweise ›Typisch für 5-HT1A-Agonisten ist die positive Beeinflussung Stress induzierter Verhaltensstörungen. ›Max. Tagesdosis 60 mg. ›Kontraindiziert bei akutem Engwinkelglaukom, Myastenia gravis, schwere Nieren- und Leberfunktionsstörung. ›NW-Profil: thorakale Schmerzen, Müdigkeit, Alpträume, aggressives Verhalten, Sehstörungen, Tinnitus, Myalgie, Taubheitsgefühl, Parae­ sthesien, Koordinationsstörungen, Tremor, Ekzeme, Hyperhidrosis. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 172 AB * Zeichenerläuterung siehe Seite 10 k.A. ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs FI* Therapie schmerzverstärkender Komorbidität Anxiolytika < 18 Jahre AB! GA PAIN COMPACT 173 4 Anhang ❚ DOSIERUNG ❚ SCHWANGERSCHAFT 3 3.2 5 Produktprofile Fachinfo beachten! Die meisten Erfahrungen liegen mit Zopiclon und Zolpidem vor, die in Deutschland bereits seit Anfang der 90er Jahre im Verkehr sind. Die GABA-Agonisten haben in der Regel ein bis zu 4fach geringeres Ab­ hängigkeitsrisiko. Daneben beeinträchtigen sie die Tagesbefindlichkeit nicht negativ. Alle BZD und GABA-Agonisten haben Wechselwirkungen mit auf das Zentralnervensystem wirkende Substanzen wie Neuroleptika, Tranqui­lizer, Antidepressiva, Antikonvulsiva, Hypnotika, Analgetika und ­Anästhetika. Sie können den atemdepressiven Effekt anderer Arzneimittel, z.B. Opioide, verstärken. Unter dem Einfluss der Wirkung dieser Substanzen sollte Alkohol gemieden werden, da die individuelle Reaktion im Einzelnen nicht vorauszusehen ist. 5 Produktprofile Den besonders kurzwirksamen Benzodiazepinen wird wegen des ­Auftretens von „rebound“-Phänomenen ein höheres Abhängigkeits­ potenzial zugeschrieben als den länger wirksamen Derivaten. Langwirksame Substanzen können zu Überhangeffekten am nächsten Tag führen: Tagesmüdigkeit sowie Verschlechterung intellektueller und motorischer Leistungen, beispielsweise der Verkehrstüchtigkeit. Bei längerdauernder Einnahme besteht ein gewisses Risiko der Kummulation der Grund­ substanz oder eines seiner Metaboliten. 174 2 Therapie UAWs Als Sedativa (Beruhigungsmittel) und Hypnotika (Schlafmittel) werden Substanzen aus den Arzneimittelgruppen der Benzodiazepine (BZD), Benzodiazepin Rezeptor-Agonisten (BZD-RA) und Neuroleptika einge­setzt. Aufgrund der großen therapeutischen Breite (erst die 5.000-15.000fache therapeutische Dosis wirkt letal) sind die Benzo­dia­ zepine (BZD) eine Substanzgruppe mit sehr häufiger Anwendung. BZD wirken über eine Verstärkung der GABAergen Inhibition am GABARezeptor-Komplex. BZD werden mit unterschiedlicher Affinität an diese Rezeptorkomplexe gebunden, dadurch kommt es postsynaptisch zu einer Verstärkung des Chlorid-Ionen-Einstroms, der nachfolgend zu einer Hyperpolarisierung der Nervenzelle führt und damit den sedativ-hypnotischen Effekt induziert. Alle Benzodiazepinderivate wirken dosisabhängig anxiolytisch, sedativ-hypnotisch, muskelrelaxierend und antikonvulsiv. Unterschiede bestehen im Wesentlichen in der Pharma­ kokinetik. Als Hypnotika geeignet sind vor allem jene Substanzen, die kurze und mittellange Halbwertszeiten und keine langwirksamen aktiven Metaboliten haben. Schmerzpatienten leiden häufig an Schlafstörungen. BZD wirken sowohl schlafanstoßend als auch schlaffördernd. BZD eignen sich auch zur kurzfristigen sympto­matischen Behandlung von Angst bzw. Angst-Erregungszuständen. Hier werden langwirksame Substanzen bevorzugt. Im Allgemeinen dienen diese Substanzen als unterstützende Maßnahme und nicht als Ersatz für eine psychotherapeutische Behandlung. Wichtig ist, dass eine solche Therapie mit der niedrigsten wirksamen Dosis durchgeführt wird, da bereits eine Therapiedauer von 8-12 Wochen eine Abhängigkeit auslösen kann. Obwohl die BZD eine gute hypnogene Potenz haben, sind sie nicht unbedingt Mittel der ersten Wahl, da das Abhängigkeitsrisiko im Vergleich zu den neueren GABA-Agonisten ((Cyclopyrrolone, z.B. Zopiclon) und Imidazopyridine (z.B. Zolpidem)) höher anzusetzen ist. Daneben stellt die muskelrelaxierende Wirkkomponente insbesondere bei alten Menschen eine erhöhte Gefahr für (nächtliche) Stürze dar, auch dieses Risiko ist bei den GABA-Agonisten geringer. Zu den GABA-Agonisten gehören derzeit Zopiclon, Zolpidem und Zaleplon. 3 Therapie ­Komorbiditäten Therapie schmerzverstärkender Komorbidität Hypnotika 4 Anhang 3 3.3 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 175 176 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 177 2 Therapie UAWs 3 Therapie ­Komorbiditäten Hinweise (Substanzklassenwirkungen) ›Paradoxe Reaktionen möglich (Unruhe, Erregbarkeit, Aggressivität, Verkennungen, Halluzinationen, Psychosen, unangemessenes ­Verhalten, andere Verhaltensstörungen). ›In Komb. mit anderen atemdepressiv wirkenden Substanzen → verst. Atemdepression. ›Bei gleichzeitiger Einnahme von Benzodiazepinen und Alkohol oder anderen zentraldämpfenden Arzneimitteln verstärkt sich die Wirkung. ›Bei gleichzeitiger Gabe von Muskelrelaxanzien kann die muskel­ relaxierende Wirkung verstärkt werden. ›Am Ende einer Therapie ausschleichen, sonst Entzugssymptome ­möglich! ›Es besteht das Risiko einer Abhängigkeitsentwicklung (auch in therapeutischen Dosen). Das Risiko steigt mit der Dosis und der Dauer der Therapie. ›Benzodiazepine können eine anterograde Amnesie verursachen. ›Toleranzentwicklung möglich ›Reaktionsvermögen eingeschränkt! ›B ZD sollten nicht zur alleinigen Therapie einer Depression eingesetzt werden (Suizidgefahr)! ›Unter BZD wurde über schwere anaphylaktische Reaktionen berichtet (auch nach Erstgabe!). ›Kontraindiziert bei Überempfindlichkeit gegen den Wirkstoff, Abhängigkeitsanamnese, akuter Intoxikation mit Alkohol, Schlafmitteln, Schmerzmitteln und Psychopharmaka. 4 Anhang Wirkung / Wirkmechanismus Sedierend, anxiolytisch, antikonvulsiv, muskelrelaxierend, amnesierend Benzodiazepinrezeptor-Agonist → hemmende Wirkung auf die GABAerge Übertragung Empfehlungen des Sachverständigenausschusses der Bundesregierung für den Arzt zur sachgerechten Anwendung von Benzodiazepin-haltigen Arzneimitteln 1. Sorgfältige Indikationsstellung! 2.Bei Patienten mit einer Abhängigkeitsanamnese ist besondere Vorsicht geboten. In der Regel keine Verschreibung. 3.In der Regel kleinste Packungseinheit verordnen. 4.In möglichst niedriger, aber ausreichender Dosierung verordnen. Dosis möglichst frühzeitig reduzieren bzw. Dosierungsintervall in Abhängigkeit von der Wirkungsdauer vergrößern. 5.Therapiedauer vor Behandlungsbeginn mit dem Patienten verein­ baren und Behandlungsnotwendigkeit in kurzen Zeitabständen überprüfen. Eine Therapiedauer von länger als zwei Monaten ist wegen des mit der Dauer der Benzodiazepineinnahme steigenden Risikos einer Abhängigkeitsentwicklung nur in begründeten Ausnahmefällen möglich. Es gibt Abhängigkeit auch ohne Dosis­ steigerung sowie die sogenannte „Niedrigdosis-Abhängigkeit“! 6.Innerhalb der Therapiedauer möglichst frühzeitig schrittweise Dosis­reduktion (ausschleichen) bzw. Vergrößerung des Dosierungs­ intervalls, um Entzugssymptome wie z.B. Unruhe, Angst, Schlaf­ störungen, delirante Syndrome oder Krampfanfälle zu vermeiden. 7.Aufklärung des Patienten, dass Benzodiazepine keinesfalls an Dritte weiterzugeben sind. 8.Verordnungen von Benzodiazepinen sollten vom Arzt stets eigenhändig ausgestellt und dem Patienten persönlich ausgehändigt werden. 9.Beachtung der Fach- und Gebrauchsinformation sowie der einschlägigen wissenschaftlichen Veröffentlichungen. 10.Alle Abhängigkeitsfälle über die jeweiligen Arzneimittel­ kommissionen der Kammern der Heilberufe dem Bundesinstitut für Arzneimittel und Medizinprodukte zur Kenntnis bringen. 5 Produktprofile 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine 1 Analgetika PAIN COMPACT PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 4 Monate GA GA ❚ KINDER ❚ STILLZEIT 1 Analgetika 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine Diazepam (Rp.) 2 Therapie UAWs Handelsname z.B. Valium®, Generika Sehr lang wirksames Benzodiazepin, HWZ 20 – 100 Std., Aktiver Metabolit bis 200 Std. 3 Therapie ­Komorbiditäten Indikationen Akute und chronische Angst-, Erregungs- und Spannungszustände, Zustände mit erhöhtem Muskeltonus, vor diagnostischen und thera­ peutischen Eingriffen, postoperativ. Darreichungsformen Tabletten 2 mg / 5 mg /10 mg Tropfen 10 mg / ml Suppositorien 10 mg Injektionslösung, -emulsion 10 mg / 2ml Rektallösung 5 mg / 10 mg 4 Anhang Standard-Dosierung für Erwachsene Initial 1 – 2 x 5mg / Tag vor Eingriffen 10 mg einmalig 178 5 Produktprofile Hinweise ›Kontraindiziert bei Abhängigkeitsanamnese, schwerer Myasthenia gravis. ›Cave: akute Vergiftung mit Alkohol, Schlaf- oder Schmerzmitteln, ­Psychopharmaka, zerebrale und spinale Ataxie, Engwinkelglaukom, schwere Leberschäden, Schlafapnoe-Syndrom › Am Morgen nach abendlicher Einnahme Hang-Over möglich. ›Diazepam wird in der Leber zu den aktiven Metaboliten Temazepam und Oxazepam verstoffwechselt. › NW-Profil: Müdigkeit, Schwindel, Kopfschmerzen, Ataxie, Verwirrtheit * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 179 Oxazepam (Rp.) Wirkung / Wirkmechanismus Mittellang wirksames BZD, Eliminationshalbwertszeit: 12 – 15 Std. Handelsname z.B. Adumbran®, Praxiten®, Generika Mittellang wirksames BZD, Eliminationshalbwertszeit: 6 – 25 h Indikationen Akute und chronische Angst-, Erregungs- und Spannungszustände Darreichungsformen Tabletten 0,25 mg / 0,5 mg / 1 mg Standard-Dosierung für Erwachsene Initial 3 x 0,25 – 0,5 mg / Tag Hinweise ›Max. Tagesdosis 4 mg ›Kontraindiziert bei Abhängigkeitsanamnese, Myasthenia gravis, schwere Ateminsuffizienz, Schlafapnoe-Syndrom, schwere Leber­ insuffizienz, spinale und zerebrale Ataxien, akute Vergiftung mit Alkohol, Sedativa, Hypnotika, Analgetika, Psychopharmaka. ›NW-Profil: Bewegungs- und Gangunsicherheit (Sturzgefahr!), Sehstörungen, Hang-Over, Sedierung, Benommenheit, Mundtrockenheit, Übelkeit, Obstipation, Schwindel, Kopfschmerzen, Gedächtnis- und Konzentrationsstörungen, Anorexie, Delir FI* Standard-Dosierung für Erwachsene Initial 20 – 30 mg / Tag, verteilt auf 1 – 3 Einzeldosen Hinweise ›Kontraindiziert bei Abhängigkeitsanamnese, Myasthenia gravis, ­spinaler und zerebellären Ataxien. ›Anwendungsbeschränkung: Schlafapnoe-Syndrom, chronische Ateminsuffizienz (z.B. COPD), Jugendliche unter 18 Jahren, alte und geschwächte Patienten, Niereninsuffizienz. ›NW-Profil: Müdigkeit, Delir, Benommenheit, Hang-Over möglich, Blutdrucksenkung, Libidominderung, Mundtrockenheit, Übelkeit, Hautreaktionen, Muskelschwäche (Sturzgefahr). Fachinfo beachten! FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 6 Jahre AB! Abstillen ❚ KINDER ❚ STILLZEIT =! ❚ KINDER < 18 Jahre AB! im 1. Trimenon GA, sonst AB ❚ STILLZEIT Abstillen ❚ ALTER ❚ SCHWANGERSCHAFT 180 Darreichungsformen Tabletten 10 mg / 15 mg / 50 mg ❚ DOSIERUNG Fachinfo beachten! ❚ DOSIERUNG Indikationen Akute und chronische Angst-, Spannungs- und Erregungszustände Durchschlafstörungen 5 Produktprofile Handelsname z.B. Tafil®, Generika 2 Therapie UAWs Alprazolam (Rp.) * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 3 Therapie ­Komorbiditäten 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine 4 Anhang 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine 1 Analgetika PAIN COMPACT 181 Lorazepam (Rp.) Wirkung / Wirkmechanismus Mittellang wirksames BZD, Eliminationshalbwertszeit: 12 – 16 h Handelsname Tavor®, Generika Tavor® Expidet Hinweise ›Kontraindiziert bei Abhängigkeitsanamnese, Myasthenia gravis, spinaler und zerebellären Ataxien, in Komb. mit zentraldämpfenden Substanzen, bei Schlafapnoe-Syndrom, COPD. ›NW-Profil: Sedierung, Müdigkeit, Benommenheit, Muskelschwäche, Ataxie, Delir, Depression, Störung der Sexualfunktionen, Atem­ depression Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 6 Jahre AB! AB ❚ KINDER ❚ STILLZEIT 2 Therapie UAWs 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine Indikationen 3 Therapie ­Komorbiditäten Tabletten ›Kurzzeitbehandlung von Angst-, Spannungs- und Erregungs­zuständen sowie dadurch bedingte Schlafstörungen › Sedierung vor diagnostischen und therapeutischen Eingriffen 4 Anhang Injektionslösung – wie Tabletten, zusätzlich: ›Initialtherapie bei schwerer neurotischer Angstsymptomatik und ­Phobien ›Adjuvante kurzfristige Therapie schwerer Angst- und Erregungs­ zustände bei Psychosen und Depressionen, wenn Neuroleptika und / oder Antidepressiva nicht ausreichen. 5 Produktprofile Darreichungsformen Tabletten 0,5 mg / 1 mg / 2 mg / 2,5 mg Plättchen 1 mg / 2,5 mg Injektionslösung 2 mg / ml Standard-Dosierung für Erwachsene Tabletten: 0,5 – 2,5 mg, verteilt auf 2 – 3 Einzeldosen oder als einmalige Dosis am Abend Injektionslösung: 0,044 mg / kg KG 182 1 Analgetika PAIN COMPACT * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 183 PAIN COMPACT Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT AB =! < 18 Jahre AB! Abstillen ❚ KINDER ❚ STILLZEIT 1 Analgetika 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine Bromazepam (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Mittellang bis lang wirksames BZD, Eliminationshalbwertszeit: 15 – 28 Stunden Handelsname Lexotanil®, Generika 3 Therapie ­Komorbiditäten Indikationen Akute und chronische Angst-, Erregungs- und Spannungszustände Schlafstörung (nur wenn gleichzeitig eine Tranquilisation am Tage ­erforderlich ist) Darreichungsformen Tabletten 6 mg Standard-Dosierung für Erwachsene 3 mg abends (max. Tagesdosis 12 mg) 184 5 Produktprofile 4 Anhang Hinweise ›Kontraindiziert bei Myasthenia gravis, schwerer Ateminsuffizienz, Schlafapnoe-Syndrom, schwerer Leberinsuffizienz (s.a. Substanz­ klassenwirkungen). ›Anwendungsbeschränkungen: spinale und zerebelläre Ataxien, ­Ateminsuffizienz. ›Cave: Leber- und Niereninsuffizienz ›NW-Profil: Müdigkeit, Benommenheit, Kopfschmerzen, Schwindel, Ataxie, Artikulationsstörungen, Sehstörungen (Diplopie, Nystagmus), Atemdepression, Übelkeit, Erbrechen, Mundtrockenheit, Muskel­ schwäche, Hypotonie, Konzentrationsstörungen, Delir, Libido­ minderung * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 185 Wirkung / Wirkmechanismus Kurzwirksames BZD, Eliminationshalbwertszeit: 3 – 8 Stunden Wirkung / Wirkmechanismus Dosisabhängig kurz bis langwirksames BZD, Eliminationshalbwertszeit: 16 – 35 Stunden Handelsname Lendormin® Handelsname Rohypnol®, Generikum Indikationen Kurzzeitbehandlung von Ein- und Durchschlafstörungen Darreichungsformen Tabletten 0,25 mg Standard-Dosierung für Erwachsene ½ Tablette abends (max. Tagesdosis 1 Tablette) Hinweise ›Kontraindiziert bei Myasthenia gravis, schwerer Ateminsuffizienz, Schlafapnoe-Syndrom, schwerer Leberinsuffizienz (s.a. Klassen­ effekte) ›NW-Profil: Benommenheit, Kopfschmerzen, Magen-Darm-Störungen (s.a. Klasseneffekte) Fachinfo beachten! FI* ❚ ALTER 186 AB ➜ ❚ DOSIERUNG ❚ SCHWANGERSCHAFT < 18 Jahre GA Abstillen ❚ KINDER ❚ STILLZEIT Indikationen Kurzzeitbehandlung von Schlafstörungen Injektionslösung: ›Zur Beruhigung vor diagnostischen oder therapeutischen Eingriffen, postoperativ ›Zur Sedierung in der Intensivmedizin Darreichungsformen Filmtabletten 1 mg Injektionslösung 2 mg / ml Standard-Dosierung für Erwachsene 0,5 – 1 mg abends (max. Tagesdosis 2 mg) Hinweise ›Kontraindiziert bei Myasthenia gravis, schwerer Ateminsuffizienz, Schlafapnoe-Syndrom, schwerer Leberinsuffizienz (s.a. Substanz­ klasseneffekte) ›Flunitrazepam beeinflusst die GABAerge Übertragung in wesentlich kleineren Dosen als andere BZD. Als problematisch hat sich vor allem die anterograde Amnesie (stark reduzierte Merkfähigkeit für neue Bewusstseinsinhalte) erwiesen, die schon in therapeutischen Dosen aufritt, Dosis- und zeitabhängig ist. Dies hat zur missbräuchlichen * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 187 2 Therapie UAWs Flunitrazepam (Rp.) 3 Therapie ­Komorbiditäten Brotizolam (Rp.) 4 Anhang 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine 5 Produktprofile 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.1Benzodiazepine 1 Analgetika PAIN COMPACT ❚ ALTER ❚ SCHWANGERSCHAFT AB < 18 Jahre AB! ❚ STILLZEIT Abstillen ❚ KINDER Zolpidem (Rp.) Wirkung / Wirkmechanismus Kurz wirksamer GABA-Agonist, Eliminationshalbwertszeit: 2 – 4 Stunden 2 Therapie UAWs Handelsname Stilnox®, Generika Indikationen Kurzzeitbehandlung von Schlafstörungen Darreichungsformen Filmtabletten 5 mg / 10 mg Standard-Dosierung für Erwachsene 10 mg zur Nacht (max. Tagesdosis 10 mg) Hinweise ›Kontraindiziert bei Myasthenia gravis, schwerer Ateminsuffizienz, Schlafapnoe-Syndrom, schwerer Leberinsuffizienz. ›Anterograde Amnesien (stark reduzierte Merkfähigkeit für neue ­Bewusstseinsinhalte) können insbesondere in den ersten Stunden nach Einnahme auftreten. Das Risiko anterograder Amnesien kann durch eine ausreichend lange, ununterbrochene Schlafdauer (7 – 8 Stunden) verringert werden. ›NW-Profil: Infektionen des Respirationstraktes, Halluzinationen, ­Agitiertheit, Alpträume, Müdigkeit, Kopfschmerzen Schwindel, Übelkeit, Erbrechen, Abdominalschmerzen, Schwindel, Erschöpfung. Fachinfo beachten! ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT 188 AB * Zeichenerläuterung siehe Seite 10 = < 18 Jahre GA GA ❚ KINDER ❚ STILLZEIT PAIN COMPACT 189 3 Therapie ­Komorbiditäten FI* ➜ ❚ DOSIERUNG 4 Anhang Fachinfo beachten! 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.2GABA-Agonisten 5 Produktprofile Anwendung geführt (z.B. als „Vergewaltigungsdroge“). Seit 2011 ist deshalb zur Verschreibung ein Btm-Rezept notwendig. 1 Analgetika PAIN COMPACT PAIN COMPACT Fachinfo beachten! FI* ❚ ALTER AB < 18 Jahre GA GA ❚ KINDER ❚ STILLZEIT 1 Analgetika ❚ DOSIERUNG ❚ SCHWANGERSCHAFT ➜ 3 Therapie schmerzverstärkender Komorbidität 3.3 Hypnotika 3.3.2GABA-Agonisten Zopiclon (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Hypnotisch kurz bis mittellang wirksam, Eliminationshalbwertszeit: ca. 5 Stunden Cyclopyrrolon, GABA-Agonist ohne Bindung am Benzodiazepin-Rezeptor Handelsname Ximovan®, Generika 3 Therapie ­Komorbiditäten Indikationen Kurzeitbehandlung von Schlafstörungen Darreichungsformen Filmtabletten 3,75 mg / 7,5 mg Standard-Dosierung für Erwachsene 7,5 mg abends (max. Tagesdosis 7,5 mg) 190 5 Produktprofile 4 Anhang Hinweise ›Kontraindiziert bei Myasthenia gravis, schwerer Ateminsuffizienz, Schlafapnoe-Syndrom, schwerer Leberinsuffizienz. ›NW-Profil: Mundtrockenheit, Übelkeit, Müdigkeit, Muskelschwäche ›Bei Therapien bis zu 28 Tagen, kein Reboundeffekt nach Absetzen. ›Geringere Beeinflussung der REM-Phasen (Schlafphasen, die ­vermutlich an Lernprozessen, Triebregulierung, Informations­ verarbeitung und Stressbewältigung gekoppelt sind) als BZD. ›Zopiclon ist dialysierbar. ›Anterograde Amnesien (stark reduzierte Merkfähigkeit für neue ­Bewusstseinsinhalte) können insbesondere in den ersten Stunden nach Einnahme auftreten. Das Risiko anterograder Amnesien kann durch eine ausreichend lange, ununterbrochene Schlafdauer (7 – 8 Stunden) verringert werden. * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 191 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika Neuroleptika, vor allem Haloperidol, werden in der Schmerztherapie in erster Linie zur prophylaktischen Behandlung opioidbedingter Übelkeit gegeben. Setzt man Neuroleptika adjuvant zur Schmerztherapie von neuropathischen Schmerzen oder Tumorschmerzen, zur Behandlung von Schlafstörungen durch Schmerzen, zur Anxiolyse oder zur Behandlung von Agitiertheit und Verwirrtheit ein, muss eine sorgfältige Patientenaufklärung erfolgen. Der Patient sollte sowohl über frühe Nebenwirkungen, wie Frühdyskenisien und deren Behandlung, sowie über mögliche antidopaminerge Nebenwirkungen wie Tremor und Akinese als auch über mögliche Langzeitnebenwirkungen wie Spätdyskenisien aufgeklärt werden. Wenn möglich sollte die Therapie mit niedrigpotenten Neuroleptika durchgeführt werden. Risperidon (Rp.) Haloperidol (Rp.) Siehe Kapitel 2.2 (Seite 150) Standard-Dosierung für Erwachsene Bei Indikation Delir: 2 x 0,5 – 1 mg / Tag (per os oder i.m.) 192 2 Therapie UAWs Handelsname Risperdal® Consta®, Risperdal®, Generika 3 Therapie ­Komorbiditäten Indikationen Schizophrenie (nicht unter 18 J.) manische Episoden einer bipolaren Störung Kurzzeitbehandlung aggressiven Verhaltens bei Kindern und ­Jugendlichen (durch Spezialisten empfohlen) Darreichungsformen Filmtabletten 0,5 mg / 1 mg / 2 mg / 3 mg / 4 mg / 6 mg / 8 mg Schmelztabletten 0,5 mg / 1 mg / 2 mg / 3 mg / 4 mg Lösung 1 mg / ml R. Consta: Depotsuspension (i.m.) 25 mg / 37,5 mg / 50 mg Standard-Dosierung für Erwachsene Initial 2 mg / Tag, verteilt auf 1 – 2 Einzeldosen, langsam steigern, ­Erhaltungsdosis i.d.R. 4 – 6 mg bei Indikation Delir: 2 x 0,5 mg / Tag 4 Anhang Hinweise (Substanzklasseneffekte) ›Leukopenie, Neutropenie, Agranulozytose können auftreten ›Malignes Neuroleptisches Syndrom (MNS) ›Anwendungsbeschränkung: Parkinson-Erkrankung oder Levy-Körperchen-Demenz ›Thromboembolierisiko erhöht ›Gewichtszunahme ›QT-Verlängerung (sehr selten) Wirkung / Wirkmechanismus Antipsychotisch, antiemetisch 5-HT2- und D2-Antagonist, 1- und 2-Antagonist, H1-Antagonist Hinweise ›Einschleichen / ausschleichen; max. Tagesdosis 16 mg ›Cave: Leber- und Nierenfunktion! ›Bei älteren Patienten mit Demenz ist die Mortalitätsrate bei Anwendung von Risperidon erhöht, diese steigt bei gleichzeitiger Therapie mit Furosemid, vemehrt zerebrovaskuläre Ereignisse (Hirninfarkt, TIA). * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 193 5 Produktprofile 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika 1 Analgetika PAIN COMPACT PAIN COMPACT ❚ ALTER AB < 5 Jahre AB! AB ❚ KINDER ❚ STILLZEIT 1 Analgetika 2 Therapie UAWs Wirkung / Wirkmechanismus Neuroleptisch, antimanisch, stimmungsstabilisierend 5-HT2A/2C-, 5-HT3-, D1-5-, M1-5-, -, H1-Antagonist Handelsname Zyprexa®, Generika Indikationen Schizophrenie, manische Episoden Darreichungsformen Überzogene Tabletten 2,5 mg / 5 mg / 7,5 mg / 10 mg / 15 mg / 20 mg Schmelztabletten 5 mg / 10 mg / 15 mg / 20 mg Injektionslösung Standard-Dosierung für Erwachsene Initial 10 mg / Tag bei Indikation Delir: 2,5 – 5 mg / Tag als Einmalgabe per os 194 * Zeichenerläuterung siehe Seite 10 ➜ ➜ Hinweise ›Tageshöchstdosis 20 mg, ausschleichen ›Cave: Leberinsuffizienz ›Kontraindiziert bei Engwinkelglaukom. ›Ist für Verhaltenstörungen im Zusammenhang mit Demenz nicht zugelassen (zerebrovaskuläre Ereignisse ) (Mortalität ). ›Anwendungsbeschränkung: Parkinson-Erkrankung, Epilepsie, Komb. mit Substanzen, die das QT-Intervall verlängern, Prostatahypertrophie, paralytischer Ileus, Komb. mit anderen zentral dämpfenden ­Substanzen. PAIN COMPACT 195 3 Therapie ­Komorbiditäten FI* ❚ SCHWANGERSCHAFT ➜ ❚ DOSIERUNG Olanzapin (Rp.) 4 Anhang Fachinfo beachten! 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika 5 Produktprofile ›Anwendungsbeschränkung: Herzinsuffizienz, Herzinfarkt, Reizleitungsstörungen, Hypovolämie, Hypotonie, Epilepsie ›NW-Profil: Parkinsonismus, Sedierung, Müdigkeit, Kopfschmerzen, Schlaflosigkeit, Dystonie, Akathisie, orthostatische Hypotonie, tardive Dyskinesien (TD-Bewegungsstörungen, vornehmlich im Gesichtsoder Extremitätenbereich), extrapyramidale Symptome (EPS), ­Gewichtszunahme, Hyperprolaktinämie, QT-Verlängerung, Krampfschwelle herabgesetzt, Priapismus (schmerzhafte langanhaltende Erektion des Penis). ›Hyperglykämie bei Patienten mit Diabetes mellitus. ›Intraoperatives Floppy-Iris-Syndrom (Syndrom einer „wogenden“ Iris, einer intraoperativen progressiven Miosis sowie einer Neigung zum spontanen Irisvorfall durch einen der Zugänge zur Vorderkammer während der Operation. Bedeutsam bei der Kataraktchirurgie). ›Kombinationen mit Substanzen, die ebenfalls das QT-Intervall ­verlängern, sollten vermieden werden. ›Verstärkt die Wirkung anderer zentral dämpfender Substanzen. ›Antagonisiert die Wirkung von Dopamin-Agonisten. PAIN COMPACT FI* ❚ ALTER AB =! < 18 Jahre AB! Abstillen ❚ KINDER ❚ STILLZEIT 1 Analgetika Wirkung / Wirkmechanismus Antipsychotisch atypisches Neuroleptikum, 5-HT2- und schwacher D1,2-Antagonist, -Antagonist 2 Therapie UAWs ❚ DOSIERUNG Quetiapin (Rp.) Handelsname Seroquel®, Generika Indikationen Schizophrenie Bipolare Störungen (manische und depressive Phasen, ­Rückfallprophylaxe) Darreichungsformen Filmtabletten 25 mg / 50 mg / 100 mg / 150 mg / 200 mg / 300 mg Retardtabletten 50 mg / 150 mg / 200 mg / 300 mg / 400 mg 4 Anhang Standard-Dosierung für Erwachsene Schizophrenie: initial 2 x 25 mg / Tag (Erhaltungsdosis 150 – 750 mg) Bipolare Störung (manische Episode): initial 2 x 50 mg / Tag (Erhaltungsdosis 300 mg – 800 mg) 5 Produktprofile Bipolare Störung (depressive Episode): initial 2 x 25 mg / Tag bei Indikation Delir: 2 x 25 mg / Tag per os Hinweise ›Einschleichen / ausschleichen ›Cave: Leberfunktionsstörungen und Niereninsuffizienz. 196 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 3 Therapie ­Komorbiditäten ➜ Fachinfo beachten! ❚ SCHWANGERSCHAFT 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika ➜ ➜ ➜ ›NW-Profil: Malignes Neuroleptsches Syndrom (sehr selten), Hyper­ glykämie bei Diabetikern, Krampfschwelle , Spätdyskinesien, plötzlicher Herztod, Blutfette , Schwindel, Akathisie, Müdigkeit, Astenie, Ödeme, Fieber, Leberwerte , Kreatinin , Arthralgie, Mundtrockenheit, Obstipation. 197 PAIN COMPACT 1 Analgetika Wirkung / Wirkmechanismus Neuroleptisch, antimanisch, stimmungsstabilisierend partieller D2- und 5-HT1A-Agonist, 5-HT2A-Antagonist, Affinität zu ­weiteren Rezeptoren Handelsname ABILIFY® AB < 18 Jahre AB! Abstillen ❚ KINDER ❚ STILLZEIT 3 Therapie ­Komorbiditäten ❚ ALTER ❚ SCHWANGERSCHAFT ➜ FI* Aripiprazol (Rp.) Indikationen Schizophrenie, manische Episoden einer Bipolar-I-Störung Fachinfo beachten! ❚ DOSIERUNG 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika 2 Therapie UAWs ➜ ›Kontraindiziert: gleichzeitige Anwendung von CYP3A4-Inhibitoren, wie z.B. Azol-Antimykotika, HIV-Proteasehemmer, Makrolidantibiotika und Chinolone. ›Initial erhöhtes Suizidrisiko. ›NW-Profil: extrapyramidale Störungen (EPS), Spätdyskinesie, ­Somnolenz, Schwindel, Mundtrockenheit, Schwindel, Kopfschmerzen, malignes Neuroleptisches Syndrom, schwere Neutropenie,­ Hyperglykämie bei Diabetikern, Anstieg der Blutfette, Dysphagie ­(Aspirationsgefahr), Thromboembolierisiko erhöht, Pankreatitis, ­Abnahme des Hämoglobins, Hyperprolaktinämie, Schilddrüsen­ hormone , Tachykardie, Palpitationen, Erbrechen. ›Anwendungsbeschränkungen: Kardio- und zerebrovaskuläre ­Erkrankungen, Komb. mit QT-Intervall verlängernden Substanzen. ›Gewichtszunahme Darreichungsformen Tabletten 5 mg / 10 mg / 15 mg / 30 mg Schmelztabletten 10 mg / 15 mg Lösung 1 mg / ml Injektionslösung 7,5 mg / ml ➜ 198 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 199 5 Produktprofile ➜ ➜ Hinweise ›Max. Tagesdosis 30 mg ›Anwendungsbeschränkungen: path. Spielsucht, Aspirationsgefahr, ­Patient mit Demenz (zerebrovaskuläre Ereignisse ) (Mortalität ), ADHS Komorbidität ›NW-Profil: Malignes Neuroleptisches Syndrom, Parkinsonismus, Hyperglykämie bei Diabetikern, Krampfschwelle , Serotonin-Syndrom möglich (siehe Kapitel 4.2), Suizidgefahr, Akathisie, Schlaf­losigkeit, Müdigkeit, Angst, Tremor, Schwindel, Kopfschmerzen, Seh­störungen, Übelkeit, Erbrechen, Obstipation, Hypersalivation. ›Gewichtszunahme geringer als bei anderen Neuroleptika. 4 Anhang Standard-Dosierung für Erwachsene Initial 10 – 15 mg / Tag FI* ❚ ALTER AB =! < 15 Jahre AB! Abstillen ❚ KINDER ❚ STILLZEIT Pipamperon (Rp.) 2 Therapie UAWs Wirkung / Wirkmechanismus Sedativ-hypnotisch, erregungsdämpfend, schwach antipsychotisch Butyrophenon, 5-HT2- und D4-Antagonist, D2-Antagonist (sehr schwach) Handelsname Dipiperon®, Generika 3 Therapie ­Komorbiditäten Indikationen Schlafstörungen, insbesondere bei geriatrischen Patienten psychomotorische Erregungszustände Darreichungsformen Tabletten 40 mg Sirup 4 mg / ml Standard-Dosierung für Erwachsene Schlafstörung:40 mg zur Nacht psychomotorische Erregung: initial 3 x 40 mg / Tag Hinweise ›Max. Tagesdosis 360 mg ›Kontraindiziert bei Dämpfung des Zentralnervensystems, Erkrankungen der Basalganglien wie z.B. Parkinson-Krankheit, Schwangerschaft und Stillzeit. ›Ist durch seine weitgehend fehlende anticholinerge und gering ausgeprägte extrapyramidal-motorische Wirkung relativ gut verträglich, die antipsychotische Wirkung reicht i.d.R. für produktive Symptome nicht aus. ›Verlängerung des QT-Intervalls möglich. 200 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 201 4 Anhang ❚ DOSIERUNG ❚ SCHWANGERSCHAFT 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.1Neuroleptika 5 Produktprofile Fachinfo beachten! 1 Analgetika PAIN COMPACT PAIN COMPACT ❚ DOSIERUNG FI* ❚ ALTER ❚ SCHWANGERSCHAFT GA 50 % d. empf.Dosis ❚ STILLZEIT GA ❚ KINDER > 5 Jahre AB 3 Therapie schmerzverstärkender Komorbidität 3.4 Antideliranzien 3.4.2Benzodiazepine 1 Analgetika Fachinfo beachten! Benzodiazepine (Rp.) Siehe Kapitel 3.3.1 5 Produktprofile 4 Anhang 3 Therapie ­Komorbiditäten 2 Therapie UAWs Hinweise ›Benzodiazepine als Antideliranzien sollten nur in der Behandlung von Drogen- und A ­ lkoholentzugsdeliren eingesetzt werden. 202 * Zeichenerläuterung siehe Seite 10 PAIN COMPACT 203 PAIN COMPACT Einteilung der MAO-Hemmer: ›Irreversible nicht selektive MAO-Hemmer: Tranylcypromin (Jatrosom®) › Reversible selektive MAO-A-Hemmer: z.B. Moclobemid (Aurorix®) ›Irreversible selektive MAO-B-Hemmer: z.B. Selegilin (Movergan®), Rasagilin (Azilect®) ›Reversible nicht-selektive MAO-Hemmer: z.B. Harmalin (natürlich vorkomender MAO-Hemmer, z.B. in der Steppenraute) therapeutisch nicht nutzbar, Rauschdroge! Irreversible selektive MAO-B-Hemmer (Selegilin, Rasagilin) findet Anwendung in der Therapie des M. Parkinson. Sie hemmen den Abbau des endogenen oder exogen zugeführten Dopamins. Die Wirkung von Rasagalin ist ca. 5 – 10 mal stärker als bei Selegilin. Insbesondere nicht-selektive MAO-Hemmer weisen eine erhebliche Akuttoxizität auf. Für sie gelten weitreichende diätetische Einschränkungen (s. Fachinformation). Lebensmittel, die Tyramin, Histamin oder Tyrosin enthalten, sind gefährlich. Grundsätzlich dürfen MAO-Hemmer nicht in Kombination mit SerotoninInhibitoren (z.B. trizyklische Antidepressiva, SSRI) verabreicht werden, aber auch nicht in Verbindung mit Opioiden. 204 Das Serotonin-Syndrom tritt durch eine Trias neuroexzitatorischer Symptome in Erscheinung: Autonome Störungen Tachykardie, Hypertonie, Tachypnoe, Übelkeit (akutes Erbrechen), Diarrhoe, Hyperhidrosis, ­Kopfschmerzen, „Grippegefühl“, Mydriasis Bewusstseins­ veränderungen Unruhe, Akathisie, Hypomanie, Halluzinationen, Vigilanzstörungen Neuromuskuläre Hyperaktivität Tremor, Myoklonien, Kloni, Krampfanfälle, ­ Hyperreflexie, pathologische Reflexe, ­Koordinationsstörungen Besonders charakteristisch scheinen Mydriasis, Akathisie, Hypomanie und Kloni zu sein. PAIN COMPACT 1 Analgetika Eine bekannte und gut dokumentierte Ursache eines Serotonin-Syndroms ist die Kombination eines Serotonin-Wiederaufnahme-Inhibitors (SSRI) mit einem Monoaminooxidasehemmer (MAO-Hemmer). Aktuell häufen sich aber auch Berichte über Serotonin-Syndrome unter Opioidtherapie (s. Rote-Hand-Briefe der Arzneimittelkommission der Deutschen Ärzteschaft). Davon scheinen nur die Opioide vom Phenylpiperidin-Typ ­(Fentanyl, Pethidin, Tramadol und Methadon) betroffen zu sein. Die klinische Relevanz des Serotonin-Syndroms unter Opioidtherapie ist unklar. Es wird jedoch vermutet, dass leicht- bis mittelgradige SerotoninSyndrome häufig nicht als solche erkannt werden. Die Symptomatik entspricht den unerwünschten Wirkungen vieler zentralwirksamer und / oder serotonerger Substanzen oder den Differentialdiagnosen malignes neuroleptisches Syndrom, anticholinerges Syndrom, maligne Hyperthermie, Opioidtoxizität oder -entzug. Der Verlauf kann subklinisch bis lebensbedrohlich sein. 2 Therapie UAWs Durch Hemmung des Isoenzyms MAO-A wird der Abbau von Noradrenalin und Serotonin gehemmt, durch MAO-B der Abbau von Dopamin. Anhang Serotonin-Syndrom 3 Therapie ­Komorbiditäten Substanzen, die den intrazellulären und intraneuralen Abbau von bio­ genen Aminen wie Serotonin, Noradrenalin und Dopamin hemmen, ­werden MAO-Hemmer genannt. Sie waren die ersten verfügbaren Antidepressiva. Der stark antriebssteigernde und psychomotorisch ­ aktivierende Effekt entwickelt sich innerhalb weniger Tage, die ­stimmungsaufhellende und antidepressive Wirkung erst nach Wochen. Sie werden mit der Indikation Depression, aufgrund der gravierenden unerwünschten Wirkungen, nur selten eingesetzt. 4 4.2 4 Anhang Anhang Monoaminooxydase-Hemmer (MAO-Hemmer) 205 5 Produktprofile 4 4.1 MAO-Hemmer › Irreversible MAO-A- + B-Hemmer: Tranylcypromin (Jatrosom N®) › Irreversible MAO-B-Hemmer: Selegilin (z.B. Antiparkin®), Rasagilin (Azilect®) › Reversibler MAO-A- (+ B)-Hemmer: Moclobemid (Aurorix®) Therapie › Serotonerge Substanzen absetzen Bei schweren Verläufen eines Serotonin-Syndroms ist eine spezifische Pharmakotherapie angezeigt: › Zur Anxiolyse Benzodiazepine, zur Sympathikolyse Clonidin ›Serotonin-Rezeptorantagonisten, z.B. orales Cyproheptadin (Peritol®, nur oral verfügbar) ›Chlorpromazin (Handelsname: Thorazine®, nur in USA, GB auf dem Markt, oral und i.v. verfügbar) › Intensivmedizinische Maßnahmen 206 PAIN COMPACT 207 2 Therapie UAWs ›Tapentadol ist der erste Vertreter einer neuen pharmakologischen Substanzklasse.1 Tapentadol vereint zwei unterschiedliche Wirkmechanismen in einem Molekül: μ-Opioidrezeptor-Agonismus (MOR) und Noradrenalin-Wiederaufnahmehemmung (NRI = Noradrenalin-Reup­ take-Inhibition). Beide Mechanismen, MOR und NRI, sind auf synergistische Weise am analgetischen Effekt von Tapentadol beteiligt. Der MOR-Agonismus verstärkt den körpereigenen, schmerzhemmenden Opioidmechanismus, die NRI-Komponente die endogene monaminerge, deszendierende Schmerzhemmung. Beide Mechanismen, MOR und NRI, wirken synergistisch zusammen.2 MOR-NRI können deshalb mit einer vergleichsweise geringen Opioidaktivität und einer ReuptakeHemmung eine starke Schmerzhemmung auslösen. ›Tapentadol kann diesen Effekt erzielen, weil beide Wirkmechanismen im optimalen Verhältnis zueinander in einem Molekül vorliegen.4 ›Durch die relativ geringe Beteiligung der μ-Komponente am anal­ getischen Effekt von Tapentadol kommt es zu einer vergleichbar niedrigen Inzidenz an opioidtypischen Nebenwirkungen und damit einer deutlich ver­besserten Verträglichkeit.5-7 ›Die verbesserte Verträglichkeit zeigt sich in klinischen Vergleichsstudien mit Oxycodon. Hier beendeten die Tapentadol-Patienten die Medikation aufgrund unerwünschter Ereignisse deutlich seltener.8-10 ›Tapentadol ist ein reines Stereoisomer und wirkt direkt, ohne dass eine metabolische Aktivierung erforderlich wäre. Es existieren keine für die analgetische Wirkung von Tapentadol relevanten Metabolite. ›Im Vergleich zu traditionellen Opioiden wie z.B. Oxycodon weisen MOR-NRI ein verbessertes Nutzen/Risiko-Verhältnis, ein breiteres Wirkspektrum und eine bessere Lebensqualität der Schmerzpatienten auf.3 3 Therapie ­Komorbiditäten SRI‘s (Serotonin-Reuptake-Inhibitoren) › Tri- und tetrazyklische Antidepressiva – z.B. Amitriptylin, Doxepin, Trimipramin › SSRI (selektive Serotonin-Reuptake-Inhibitoren) – z.B. Citalopram, Escitalopram › NASSA (noradrenerge spezifisch serotonerge Antidepressiva) – z.B. Mirtazapin › SSNRI (selektive Serotonin- und Noradrenalin-Reuptake-Inhibitoren) – z.B. Duloxetin, Venlafaxin › Opioide vom Phenylpiperidin-Typ wie Fentanyl, Pethidin, Tramadol und Methadon 4 Anhang 5 Produktprofile 5.1 MOR-NRI-Analgetika (μ-Rezeptor-Agonist + ­Noradrenalin-Reuptake-Inhibitor) 5 Produktprofile Die Kombination von SRI‘s (Serotonin-Reuptake-Inhibitoren) unter­einander oder mit MAO-Hemmern scheint besonders ­gefährlich zu sein. 1 Analgetika PAIN COMPACT 5 Produktprofile 5.1 MOR-NRI-Analgetika (μ-Rezeptor-Agonist + ­Noradrenalin-Reuptake-Inhibitor) 5.1.1 Tapentadol retard – Kurzprofil 208 Metabolismus Metabolisierung zu 97 % über die Leber, Hauptweg ist die ­Glukuronidierung, nur 15% oxidative Metabolisierung (CYP 450 2C9, 2C19, 2D6) Elimination 99% über Niere, 1% über Fäzes 4 Anhang Eiweißbindung 20 % (Albumin) 3 Therapie ­Komorbiditäten Wirksamkeit Klinische Studien belegen eine mit Oxycodon vergleichbar gute ­Wirksamkeit bei starken, chronischen Schmerzen mit nozizeptiven, ­neuropathischen und g ­ emischten Komponenten. Absolute Bioverfügbarkeit 32 % Relative Potenz Morphin p.o. : Tapentadol retard ~ 1:2,5 Oxycodon : Tapentadol retard ~ 1:5 5 Produktprofile Literatur 1.Kress HG Tapentadol and is two mechanisms of action: Is there a new pharmacological class of centrally acting analgesics on the horizon? 2010 Sep;14(8):781-3 Eur J Pain 2.Schroder W, Tzschentke TM, Terlinden R, et al. Synergistic Interaction between the two Mechanisms of Action of Tapentadol in Analgesia. J Pharmacol Exp Ther 2011; 337:312-20 3.Varrassi G, Marinangeli F, Piroli A, Coaccioli S, PalADINI a: Strong analgesics: working towards an optimal balance between Efficacy and side effects. Eur J Pain 2010;14:340-2. 4.Tzschentke TM, Christoph T, Schroder W, et al. Tapentadol: mit zwei Mechanismen in einem Molekül wirksam gegen nozizeptive und neuropathische Schmerzen. Präklinischer Überblick. Schmerz 2011; 25:1095-104 5.Hale M, Upmalis D, Okamoto A, Lange C, Rauschkolb C. Tolerability of tapentadol immediate release in patients with lower back pain or osteoarthritis of the hip or knee over 90 days: a randomized, double-blind study.Curr Med Res Opin 2009;25:1095 -104 6.Vorsanger G, Xiang J Okamoto A, Upmalis D, Moskovitz B. Evaluation of study ­discontinuations with tapentadol immediate Release and oxycodone immediate release in patients with low back or osteoarthritis pain. J Opioid Mang;6:169-79 7.Vandiotti KA, Gitlin MC. Review of the effect of opioid-related effects on the undertreatment of moderate to severe chronic noncancer pain:tapentadol, a step toward a solution? Curr Med Res Opin 2010;26:1677-84 8.Afilalo M, Etropolski MS, Kuperwasser B, et al. Efficacy and safety of Tapentadol extended release compared with oxycodone Controlled release for the management of moderate to severe chronic pain related to osteo­arthritis of the knee: a randomized, Double-blind, placebo- and active-controlled phase III study. Clin Drug Investig 2010; 30:489–505. 9.Buynak R, Shapiro DY, Okamoto A, et al. Efficacy and safety of tapentadol extended release for the management of chronic low Back pain: results of a prospective, randomized, double-blind, placebo- and active-controlled Phase III study. Expert Opin Pharmacother 2010;11:1787–804. 10.Wild JE, Grond S, Kuperwasser B, et al. Long-term safety and tolerability of tapentadol ­extended release for the management of Chronic low back pain or osteoarthritis pain. Pain Pract;10:416–27. 11. Modifiziert nach E. Freye: Opioide in der Medizin, 8. Auflage, S. 144-145. 2 Therapie UAWs Wirkmechanismus Tapentadol retard MOR-NRI (μ-Opioid-Rezeptor-Agonismus und Noradrenalin-Wieder­ aufnahmehemmung), zwei synergistisch wirkende Mechanismen in einem Molekül tragen zur Analgesie bei, kein Prodrug, keine aktiven Metabolite. 1 Analgetika PAIN COMPACT PAIN COMPACT 209 Kardiovaskuläres System Keine Wirkung auf QT-Intervall und andere EKG-Parameter. Indikation Palexia® retard Starke chronische Schmerzen bei Erwachsenen, die nur mit Opioid­ analgetika angemessen behandelt werden können. Darreichungsform Filmüberzogene Retardtablette, 50 / 100 / 150 / 200 / 250 mg Einnahme 2 x täglich (bis max. 500 mg/Tag) ungefähr alle 12 Stunden, Einnahme unzerteilt mit ausreichend Flüssigkeit und unabhängig von den Mahl­zeiten Pharmakologie Palexia® retard Cmax = k.A. Tmax = 3 – 6 Std. V = 540 ± 98 l (i.v.) T1/2 = 4 Std. Einsatz bei eingeschränkter Nierenfunktion Bei leichter und mäßig eingeschränkter Nierenfunktion ist keine ­Dosis­anpassung erforderlich. Bei stark eingeschränkter Nierenfunktion liegen derzeit keine Daten vor, eine Anwendung wird daher bei diesen Patienten nicht empfohlen. Einsatz bei eingeschränkter Leberfunktion Bei leicht eingeschränkter Leberfunktion ist keine Dosisanpassung ­erforderlich. Bei mäßig eingeschränkter Leberfunktion sollte initial 1 x 50 mg alle 24 Stunden verabreicht werden. Bei stark eingeschränkter Leberfunktion liegen derzeit keine Daten vor, eine Anwendung wird daher bei diesen Patienten nicht empfohlen. 210 PAIN COMPACT 211 3 Therapie ­Komorbiditäten 2 Therapie UAWs Pharmakotherapeutische Gruppe N02AX06 / BtM-pflichtig 4 Anhang Überdosierung Hinsichtlich einer Überdosierung von Tapentadol retard liegen sehr begrenzte Erfahrungen vor. Präklinische Daten deuten darauf hin, dass nach einer Intoxikation mit Tapentadol retard ähnliche Symptome wie bei anderen zentral wirksamen Analgetika mit μ-Opioidrezeptor-Agonismus zu erwarten sind. Bei einer Überdosierung sollten vornehmlich durch den μ-Opioid­ rezeptor-Agonismus hervorgerufene Symptome behandelt werden. Bei Verdacht auf eine Überdosierung mit Tapentadol retard müssen vorrangig die Atemwege frei gemacht werden. Beatmung und konti­ nuierliche Überwachung sowie Gabe von μ-Rezeptor-Antagonisten wie z.B. Naloxon sollten erfolgen. Aufgrund der kurzen Halbwertszeit von Naloxon sollte an zusätzliche Dosen gedacht werden. 5 Produktprofile 5.1 MOR-NRI-Analgetika (μ-Rezeptor-Agonist + ­Noradrenalin-Reuptake-Inhibitor) 5.1.2 Palexia® retard – Palexia® 50 mg Filmtablette / Palexia® 20 mg/ml Lösung zum Einnehmen – Kurzprofil 5 Produktprofile Fahrtüchtigkeit Tapentadol retard kann die Verkehrstüchtigkeit und die Bedienung von Maschinen beeinflussen, da es eine dämpfende Wirkung auf die ­Funktion des zentralen Nervensystems haben kann. Dies ist vor allem zu Beginn der Behandlung, bei Änderungen der Dosis sowie in Verbindung mit Alkohol oder Beruhigungsmitteln zu erwarten. Patienten sollten informiert werden, ob das Fahren und das Bedienen von Maschinen erlaubt ist. 1 Analgetika PAIN COMPACT PAIN COMPACT Palexia® 50 mg Filmtabletten und Palexia® 20 mg/ml Lösung zum Einnehmen – Kurzprofil Anwendungsgebiete1,2 Palexia® in der schnell freisetzenden Darreichungsform ist indiziert für die Behandlung mäßig starker bis starker, akuter Schmerzen bei ­Erwachsenen, die nur mit Opioidanalgetika angemessen behandelt werden können. Relevante pharmakokinetische Parameter Wirkeintritt: 30 – 45 min3,4 tmax: 1,25 h1,2 t1/2: Ø 4 h1,2 Wirkdauer: 4 – 6 Stunden1,2 Einnahme ist nicht abhängig von Mahlzeiten1,2 Dosierangaben1,2 212 Verordnete Einzeldosis 25 mg 50 mg 75 mg 100 mg 1 Analgetika 2 Therapie UAWs Gegenanzeigen ›Bei Überempfindlichkeit gegen Tapentadol oder einen der sonstigen Bestandteile. › In Situationen, in denen Arzneimittel mit μ-Opioidrezeptor-Agonismus kontraindiziert sind, wie z.B. Patienten mit ausgeprägter Atem­depression und akutem oder starkem Bronchialasthma oder Hyperkapnie › Bei bestehendem oder Verdacht auf paralytischen Ileus ›Bei akuter Intoxikation durch Alkohol, Schlafmittel (Hypnotika), zentral wirksame Analgetika oder psychotrope Substanzen. Besonderheiten bei der Anwendung bei Palexia® 20 mg/ml Lösung zum Einnehmen1,2 Unverdünnt / verdünnt mit nicht-alkoholischem Getränk Adapter-Applikationsspritze zur Abmessung mit Skalierung in 0,25 ml Schritten (0,25 ml – 5 ml) Verabreichung über enterale Sonden, z.B. PEG, möglich Einzunehmendes Volumen 1,25 ml 2,50 ml 3,75 ml 5,00 ml 3 Therapie ­Komorbiditäten Schwangerschaft / Stillzeit Es liegen derzeit keine Daten vor. Während der Schwangerschaft sollte PALEXIA® retard nur angewendet werden, wenn der potenzielle Nutzen das potenzielle Risiko für den Fötus rechtfertigt. In der Stillzeit wird eine Anwendung nicht empfohlen. Einsatz bei Nierenfunktionsstörung1,2 Leicht / mäßig: keine Dosisanpassung erforderlich Stark: keine Daten, Anwendung nicht empfohlen Einsatz bei Leberfunktionsstörung1,2 Leicht: keine Dosisanpassung erforderlich Mäßig: mit Vorsicht anwenden; Start: 50 mg, Dosisintervall ≥ 8h Stark: keine Daten, Anwendung nicht empfohlen Ältere Patienten (≥ 65 J)1,2 i.A. keine Dosisanpassung (Nieren/Leberfunktion beachten) Beispiele für die Anwendung › Postoperativer Schmerz ›Akut verstärkter Belastungsschmerz (Bedarfsmedikation bei ­Palexia® retard Basismedikation) Literatur 1 Fachinformation Palexia® 50 mg Filmtabletten, Stand 10/2013; 2 Fachinformation Palexia® 20 mg/ml Lösung zum Einnehmen, Stand 11/2013; 3 Stegmann et al.,CMRO 2008, 24(11): 3185-3196; 4 Kleinert et al., Anesth Analg 2008, 107 (6): 2048-2055 PAIN COMPACT 213 4 Anhang Einsatz bei Kindern / Jugendlichen < 18 Jahre Es liegen derzeit keine Daten vor. Eine Anwendung wird daher nicht empfohlen. Die Dosierung soll individuell angepasst werden. Behandlungsbeginn: 50 mg (höhere Initialdosen möglich) Am ersten Tag: 1 Steigerungsdosis nach 1 h möglich Danach: Dosisintervall 4 – 6 Stunden Tageshöchstdosis: erster Tag 700 mg; ab 2. Tag 600 mg 5 Produktprofile Einsatz bei älteren Patienten (> 65 J.) Eine Dosisanpassung ist im Allgemeinen nicht erforderlich. Startdosierung mit Tapentadol (retardiert) Startdosierung mit Tapentadol (retardiert) • Diese richtet sich nach den individuellen Patientenbedürfnissen. ■ Diese richtet sich nach den individuellen Patientenbedürfnissen. •Bei hochdosierter analgetischer Vortherapie ist ggf. auch ein Therapie■ Bei hochdosierter analgetischer Vortherapie ist ggf. auch ein Therapiestart mit 2 x 200 mg/d 2 x 250 mg/d angezeigt. start mit 2 bzw. x 200 mg/d bzw. 2 x 250 mg/d angezeigt. ■ Bei Umstellung von einem Schmerzpflaster kann die Therapie mit Tapentadol ret. •Bei Umstellung von einem Schmerzpflaster kann die Therapie mit mit zeitlichem Abstand gemäß der jeweiligen Fachinformation nach dem Entfernen Tapentadol ret.werden. mit zeitlichem Abstand gemäß der jeweiligen Fach­ des Pflasters begonnen ■ Gesamttagesdosen von mehr als 500 mg Tapentadol ret. wurden bisher nicht untersucht information nach dem Entfernen des Pflasters begonnen werden. und können daher nicht empfohlen werden. • Gesamttagesdosen von mehr als 500 mg Tapentadol ret. wurden Titration bisher nicht untersucht und können daher nicht empfohlen werden. 400 – 600* Tilidin, oral (mg/d) bis 400 400 – 600 ■ Oxycodon/Naloxon, bis 40 oral (mg/d) 40 – 60 60 – 80 80 Oxycodon, oral (mg/d) bis 40 40 – 60 60 – 80 80 – 100 Morphin, oral (mg/d) bis 80 80 – 120 120 – 160 160 – 200 Hydromorphon, oral, bis 12 2 x tgl. Gabe (mg/d) 12 – 16 16 – 20 20 – 28 Hydromorphon, oral, bis 16 1 x tgl. Gabe (mg/d) 16 – 24 24 – 32 32 – 40 Fentanyl**, transdermal (µg/d) bis 37,5 37,5 – 50 50 – 75 75 – 87*** Buprenorphin**, transdermal (µg/d) bis 35 35 – 52,5 52,5 – 70 70 – 87,5*** ▼ Tapentadol (retard.) 2 x 50 mg/d ▼ ▼ ▼ Eine Titration bis zur Höchstdosis von 2 x 250 mg/d ist möglich ▼ 2 x 100 mg/d 2 x 150 mg/d 2 x 200 mg/d 2 x 250 mg/d * Tagesdosen von 400 mg sollten nur bei besonderen medizinischen Umständen über­schritten werden. **Bei Umstellung von einem Schmerzpflaster kann die Therapie mit PALEXIA® retard mit zeitlichem Abstand gemäß der jeweiligen Fachinformation nach dem Entfernen des Pflasters begonnen werden, z.B. 12 Stunden bei Durogesic® SMAT. *** Kombination von verschiedenen Pflasterstärken. ****Steady State am 2. Behandlungstag. Dosissteigerung sollte innerhalb von 3 Tagen nach individueller Analgesie und Verträglichkeit um je 2 x 50 mg/d Tapentadol ret. erfolgen. Titration •Startdosis nach obigem Schema; Überprüfung innerhalb von 3 Tagen**** bei nicht ausreichender Analgesie und Dosissteigerung um je 2 x 50 mg/d Tapentadol ret. 50 mg 100 mg 150 mg 200 mg 250 mg Aus klinischen Studien8 wurden folgende äquianalgetische Dosierungen für Tapentadol ermittelt: Morphin: Tapentadol ca. 1:2,5 Oxycodon: Tapentadol 1:5 Die weiteren Umrechnungswerte basieren auf den üblichen Umrechnungsfaktoren zu Morphin bzw. auf den jeweiligen Fachinformationen.11 Diese Empfehlungen können nur als Orientierungshilfe für den Start einer individuellen Titration dienen. Die tatsächliche Dosis kann nur unter Berücksichtigung der individuellen Patientenbedürfnisse (Opioidbedarf, ­Dosisentwicklung unter Vortherapie, Verträglichkeit usw.) ermittelt werden. 214 61 PAIN COMPACT 215 2 Therapie UAWs bis 400 3 Therapie ­Komorbiditäten dosis-unabhängig Tramadol, oral (mg/d) 4 Anhang z.B. Vortherapie mit in einer Größenordnung von Nicht-Opioid 5 Produktprofile 5. Produktprofile 5.1 MOR-NRI-Analgetika (μ-Rezeptor-Agonist + ­Noradrenalin-Reuptake-Inhibitor) 5.1.3 Einstellung auf Tapentadol retard 1 Analgetika 4.1 MOR-NRI-Analgetika 4.1.3 Einstellung auf Tapentadol PAIN COMPACT Einsatz bei Dialysepatienten Einsatz ohne Therapieanpassung möglich.5 Fahrtüchtigkeit •Auch bei bestimmungsgemäßem Gebrauch sind Veränderungen des Reaktionsvermögens möglich, die die Teilnahme am Straßenverkehr beeinträchtigen können. Dies gilt insbesondere bei Dosisanpassungen, Absetzen der Opioidtherapie und Kombination mit zentral­ wirksamen Medikamenten. Auftreten von Müdigkeit, Schwindel, Benommenheit und anderen Nebenwirkungen ist möglich: Ein solcher Patient sollte nicht Auto fahren. •Bei stabiler Dosierung ist keine generelle Einschränkung der Verkehrstüchtigkeit erforderlich. Ergeben Patientengespräch und Berück­ sichtigung der Begleitmedikation keine Einschränkung des Allgemeinbefindens, so kann Auto fahren gestattet werden.13 Einsatz bei Leberinsuffizienz Buprenorphin wird in der Leber metabolisiert. Bei Leberfunktions­ störungen Kontrolle und ggf. Dosisanpassung erforderlich.1 Dosissteigerungen Im schmerztherapeutischen Dosisbereich (s.o.) bewirkt eine Dosis­ erhöhung eine adäquate Zunahme der Schmerzlinderung (Voraussetzung: opioidsensibler Schmerz). Ein Ceiling-Effekt spielt bei den Dosierungen einer analgetischen Behandlung keine Rolle.7,8,9 Antagonisierbarkeit Minimales Risiko einer Atemdepression unter einer Monotherapie mit Buprenorphin (Ceiling-Effekt für Atemdepression). Falls notwendig, kann eine Antagonisierung mit wiederholten hohen Dosen von Naloxon (z.B. Bolus zu Beginn von 1-2 mg, dann Infusion) erfolgen (Begleit­ medikation, z.B. Benzodiazepine als evtl. Auslöser beachten!).1,10,11,12 Abhängigkeit Buprenorphin hat ein geringes Abhängigkeitspotential.1 Pharmakologie Im klinisch relevanten Dosisbereich: Partieller Agonist am μ-Rezeptor; Antagonist am -Rezeptor. Relative Potenz Morphin p.o.: transdermales Buprenorphin = 1:75 – 1:115 ­(Mehrfachgabe, chronischer Schmerz)1 216 Literatur 1Fachinformation Transtec PRO® Stand: 08/2012, Fachinformation Norspan® Stand: März 2009 2 Cowan A, Lewis. Buprenorphine. JW Wiley-Liss 1995 3 Tegeder I. et al., Einsatz von Opioiden bei der Leber- oder Niereninsuffizienz, 1999, 13: 183-195, Schmerz, Springer-Verlag 4 AVP. Therapieempfehlungen der Arzneimittelkommission der deutschen Ärzteschaft 2007. Tumorschmerzen 5 Filitz et al.: Effects of intermittent hemodialysis on buprenorphine and norbuprenorphine plasma concentrations in chronic pain patients treated with transdermal buprenorphine. Eur J Pain 10(2006) 743-748 6 Freye E. Opioide in der Medizin 2008, 7. Auflage, Springer-Verlag 2008, S. 135-139 7 Sittl, R.: Buprenorphin, Die Substanz macht den Unterschied, Symposium Leipzig, Okt. 2004, Nr. 5, Jahrgang 24. Dezember 2004 8 Budd K. Buprenorphine: A review. Evid Based Med Pract 2002: 1-24 9 Stellungnahme der Österreichischen Schmerzgesellschaft, Juli 2004 10 Johnson RE. et al. Buprenorphine: Considerations for Pain Management, J Pain Symptom Manage 2005; 29:297-326 11 Menzel S, Geißlinger G. Buprenorphin. DAZ 2003 (143; 30) 12 Dahan et al. Comparison of the respiratory effects of intravenous buprenorphine and fentanyl in humans and rats. BJA 2005, 94(6), S. 825-834 13 Daktekin et al. Anesth. Analg. 2007; 105(5) 1442-1448 PAIN COMPACT 217 2 Therapie UAWs Eiweißbindung 96 % sind an Plasmaproteine gebunden (an a- und b-Globuline, nicht an Albumin).2 3 Therapie ­Komorbiditäten Einsatz bei Niereninsuffizienz Keine Dosisanpassung notwendig.1,3,4 4 Anhang Ausscheidung 2/3 werden mit den Fäzes ausgeschieden; ca. 1/3 über die Harnwege.1 5 Produktprofile 5 Produktprofile 5.2 Buprenorphin – Kurzprofil 1 Analgetika PAIN COMPACT PAIN COMPACT Einstellung / Umstellung auf Norspan® Darreichungsform Transdermales Pflaster 5 μg/h; 10 μg/h; 20 μg/h. Dosierung maximal bis 2 x 20 μg/h ­(entspricht ~0,12; 0,24; 0,48 mg bzw. 0,96 mg Buprenorphin/d) Wirkdauer Gleichmäßige Freisetzung bis zu 7 Tage. Wirkstoff Buprenorphin Behandlung von Schmerzspitzen Paracetamol, NSAR/Coxibe oder Metamizol (Wirksamkeit bzw. Verträglichkeit der Vormedikation beachten), ab einer Dosierung von Norspan® 10 μg/h alternativ auch Morphin-Tropfen (z.B. Morphin Merck-Tropfen 0,5%)* * 1 ml enthält 5 mg Morphin-HCl 3H2O (entsprechend 3,795 mg Morphin) 218 1.Norspan® – Startdosierung in Abhängigkeit von der V ­ ortherapie sowie der bisher erreichten Schmerzlinderung wählen. 2.Bisherige Schmerztherapie in den ersten 12 Stunden unverändert nach dem Aufkleben von Norspan® beibehalten. 3. Bewertung der Analgesie frühestens nach 24 Stunden. 4. Dosiserhöhung frühestens nach 3 Tagen. 5.Dosis je nach Ansprechen individuell bis zum Erreichen einer ­effektiven Schmerzlinderung titrieren (max. 2 Pflaster gleichzeitig möglich). 6.Bei Erreichen einer zufriedenstellenden Analgesie Pflasterwechsel alle 7 Tage. 7.Bereitstellung einer bedarfsorientierten Zusatzmedikation für Schmerzspitzen: Paracetamol, NSAR/Coxibe oder Metamizol ­(Wirksamkeit bzw. Verträglichkeit der Vormedikation beachten), ab einer Dosierung von Norspan® 10 μg/h alternativ auch MorphinTropfen (z.B. Morphin Merck Tropfen 0,5%). Umstellung bei Vortherapie mit Tramadol: Tramadol Tagesdosis Einleitung der Therapie* Bis 100 mg NORSPAN® 5 µg/h Bis 200 mg NORSPAN® 10 µg/h Mehr als 200 mg NORSPAN® 20 µg/h 4 Anhang Anwendungsgebiet Behandlung von mittelstarken nicht-malignen Schmerzen, wenn ein ­Opioid zum Erreichen einer adäquaten Analgesie norwendig ist. ­Norspan® ist nicht zur Behandlung akuter Schmerzen geeignet. 3 Therapie ­Komorbiditäten Norspan® – Profil 2 Therapie UAWs 1 Analgetika 5 Produktprofile 5.2 Buprenorphin – Kurzprofil 5.2.2 Ein- und Umstellung auf BuprenorphinMatrixpflaster – Norspan® * Diese Empfehlungen können nur als Orientierungshilfe für den Start einer individuellen Titration dienen. Die tatsächliche Dosis kann nur unter Berücksichtigung der individuellen Patientenbedürfnisse (Opioidbedarf, Dosisentwicklung unter Vortharapie, Verträglichkeit usw.) ermittelt werden. PAIN COMPACT 219 5 Produktprofile 5 Produktprofile 5.2 Buprenorphin – Kurzprofil 5.2.1 Buprenorphin-Matrixpflaster – Norspan® Transtec PRO® – Profil Einstellung / Umstellung auf Transtec PRO® Anwendungsgebiet Mäßig starke bis starke Tumorschmerzen und starke Schmerzen bei ungenügender Wirksamkeit von nicht-opioiden Schmerzmitteln. Transtec PRO® ist zur Behandlung von akuten Schmerzen nicht geeignet. Wahl der Anfangsdosierung bei Einstellung auf Transtec PRO®: •Bei Patienten, die bisher kein Analgetikum erhalten haben, sollte die Behandlung mit Transtec PRO® immer mit der niedrigsten Dosisstärke (35 μg/h) begonnen werden. •Dies gilt auch für Patienten, deren analgetische Vortherapie aus einem Analgetikum der WHO-Stufe I (Nicht-Opioid) oder WHO-Stufe II (schwach wirksames Opioid) besteht. •Gemäß der Empfehlungen der WHO kann abhängig von der medi­ zinischen Gesamtsituation des Patienten die Einnahme eines NichtOpioid-Analgetikums / Co-Analgetikums beibehalten werden. Darreichungsform Transdermales Pflaster 35 μg/h; 52,5 μg/h; 70 μg/h. Dosierung ­maximal bis 2 x 70 µg/h (entspricht ~ 0,8; 1,2 bzw. 1,6 mg bzw. 3,2 mg Buprenorphin/d). Wirkdauer Gleichmäßige Freisetzung bis zu 96 Stunden. Wirkstoff Buprenorphin Behandlung von Schmerzspitzen Buprenorphin s.l., schnell freisetzendes Morphin oder andere μ-Agonisten: additiver Effekt in schmerztherapeutischen Dosierungen (bis ca. 7 – 10 mg Buprenorphin/Tag).6,7,8 Bedarfsmedikation sollte bis ca. 15% der Basismedikation betragen. Ist der Bedarf höher, sollte die Basismedikation angepasst werden. Literatur 6 Freye E. Opioide in der Medizin 2008, 7. Auflage, Springer-Verlag 2008, S. 135-139 7 Sittl, R.: Buprenorphin, Die Substanz macht den Unterschied, Symposium Leipzig, Okt. 2004, Nr. 5, Jahrgang 24. Dezember 2004 8 Budd K. Buprenorphine: A review. Evid Based Med Pract 2002: 1-24 220 Wahl der Dosierung bei Umstellung von einem starken Opioid auf Transtec PRO®: •Berücksichtigung der analgetischen Vorbehandlung nach Art des Wirkstoffs, Art der Anwendung und der durchschnittlichen Tages­ dosierung sowie der erreichten Schmerzlinderung. Allgemeine Empfehlungen: •Bei Patienten mit einem Opioidbedarf in der Größenordnung von unter 120 mg/d Morphin, oral – Umstellung auf das kleinste Transtec PRO®Pflaster (35 μg/h) als Einstiegsdosis. •Bei Patienten mit höherem Opioidbedarf in der Größenordnung von über 120 mg/d Morphin, oral – Umstellung auf die nächst größere Pflasterstärke (52,5 μg/h) als Einstiegsdosis möglich. •Für Patienten, deren Vortherapie auf einen deutlich höheren Opioid­ bedarf hinweist, kann als Einstiegsdosis ggf. auch eine Pflasterstärke von 70 μg/h geeignet sein. • Während der Dosistitration sollte ein schnell freisetzendes Analgetikum zur Verfügung gestellt werden (z.B. Morphin-Tropfen*). * 1 Tropfen = 0,31 mg Morphinhydrochlorid PAIN COMPACT 221 2 Therapie UAWs Produktprofile Buprenorphin – Kurzprofil Buprenorphin-Matrixpflaster – Transtec PRO® 3 Therapie ­Komorbiditäten 5 5.2 5.2.3 4 Anhang Produktprofile Buprenorphin – Kurzprofil Buprenorphin-Matrixpflaster – Transtec PRO® 5 Produktprofile 5 5.2 5.2.3 1 Analgetika PAIN COMPACT ... in einer ... in einer GrößenGrößen­ordnung von ­ordnung von ... in einer Größen­ordnung von Morphin, oral ≤ 120 mg/d > 120 bis ~ 160 mg/d > 160 mg/d Fentanyl, t.d. ≤ 50 mg/d > 50 bis ~ 75 μg/h > 75 μg/h Oxycodon, oral ≤ 60 mg/d > 60 bis ~ 80 mg/d > 80 mg/d Hydromorphon, oral • 1 x tägl. Gabe ≤ 24 mg/d • 2 x tägl. Gabe ≤ 16 mg/d > 24 bis ~ 32 mg/d > 16 bis ~ 24 mg/d > 32 mg/d > 24 mg/d Transtec PRO® 52,5 μg/h 70 μg/h 35 μg/h Zur Dosistitration sollte ein schnell freisetzendes Analgetikum zur Verfügung stehen. 4 Anhang Diese Empfehlungen können nur als Orientierungshilfe für den Start einer individuellen Titration dienen. Die exakte Dosis kann nur unter Berücksichtigung der einzelnen Patientenbedürfnisse (Opioidbedarf, ­Dosisentwicklung unter der Vortherapie, Schmerzart, Verträglichkeit usw.) ermittelt werden. Der gleichzeitige Einsatz von zwei Pflastern Transtec PRO® ist möglich. 5 Produktprofile Wechsel von: Vortherapie oral: Bisherige Schmerztherapie in den ersten 12 h unverändert nach dem Aufkleben von Transtec PRO® beibehalten. Bedarfsorientierte Zusatzmedikation sollte in den folgenden 12 Stunden zur Verfügung stehen. Vortherapie transdermal: Altes Pflaster entfernen und direkt ein Transtec PRO®-Pflaster an einer anderen Stelle aufkleben. 222 2 Therapie UAWs Bei einem Opioidbedarf • Früheste Bewertung der Schmerztherapie nach 24 h. •Bei Durchbruchschmerz Gabe eines schnell freisetzenden Opioids, z.B. Buprenorphin s.l. oder Morphin (siehe Seite 69 ff). •Bei regelmäßiger Einnahme eines zusätzlichen Opioid-Analgetikums (z.B. 0,4 mg – 0,6 mg Buprenorphin s.l., täglich) während einer ­Erhaltungstherapie, Umstellung auf das nächst größere Pflaster. •Pflasterwechsel zweimal in der Woche an zwei festen Wechseltagen. Applikationsdauer bis zu 4 Tage – Pflasterwechsel zweimal in der ­Woche an zwei festen Wechseltagen möglich. •Opioidtypische Prophylaxe zur Antiemese wird empfohlen (siehe Seite 139 ff). 3 Therapie ­Komorbiditäten Umstellung auf Transtec PRO® 1 Analgetika PAIN COMPACT PAIN COMPACT 223 PAIN COMPACT Pflasterhandhabung Norspan® / Transtec PRO® 224 Abbildung 3 Öffnen Sie den Beutel erst unmittelbar vor der Anwendung, indem Sie ihn an dem Einschnitt aufreißen. Entnehmen Sie das Pflaster. Abbildung 2 Die gewählte Hautstelle muss trocken und sauber sein. Falls erforderlich, reinigen Sie die Hautstelle mit kaltem oder lauwarmem Wasser. Benutzen Sie keine Seife oder andere Reinigungsmittel. Haben Sie heiß gebadet oder geduscht, warten Sie, bis Ihre Haut völlig trocken und abgekühlt ist. Tragen Sie auf die ausgewählte Klebestelle keine Lotionen, Cremes oder Salben auf. Abbildung 4 Entfernen Sie das kleinere Stück der ­silbernen Schutzfolie. Lösen Sie vor­ sichtig die Hälfte der übrigen Folie. Versuchen Sie, dabei nicht die Klebeschicht zu berühren. 3 Therapie ­Komorbiditäten Abbildung 1 Wählen Sie an Ihrem Oberkörper eine flache, saubere und unbehaarte Hautstelle aus, bevorzugt an der oberen Rückenpartie oder vorne unterhalb des Schlüsselbeins auf der Brust. Lassen Sie sich von jemandem helfen, falls Sie das Pflaster nicht selbst anbringen können. Wenn die ausgewählte Hautstelle Haare aufweist, schneiden Sie diese mit einer Schere ab. Rasieren Sie die Haare nicht! Vermeiden Sie Hautstellen, die gerötet oder gereizt sind oder andere Schäden, z.B. größere Narben, aufweisen. 2 Therapie UAWs 1 Analgetika Produktprofile Buprenorphin – Kurzprofil Buprenorphin-Matrixpflaster – Transtec PRO® 5 Produktprofile 4 Anhang 5 5.2 5.2.3 PAIN COMPACT 225 Entfernen des Pflasters Abbildung 1 Entfernen Sie eine Ecke des Pflasters von der Haut und ziehen es vorsichtig ab. Warten Sie mindestens eine Woche, bevor Sie dieselbe Hautstelle wieder bekleben. 5 Produktprofile Abbildung 2 Falten Sie das Pflaster in der Mitte zusammen, wobei die Klebefläche innen liegen sollte. Werfen Sie es sorgsam weg. Es darf weder in Sicht- noch Reichweite von Kindern gelangen. 4 Anhang 3 Therapie ­Komorbiditäten Abbildung 5 Kleben Sie das Pflaster auf die a­ usgewählte Hautstelle und entfernen Sie den Rest der Abdeckfolie. Pressen Sie das Pflaster für ­ungefähr 30 Sekunden mit der flachen Hand auf Ihre Haut. Vergewissern Sie sich, dass das gesamte Pflaster auf der Haut klebt, besonders an den Rändern. 2 Therapie UAWs 1 Analgetika PAIN COMPACT 226 PAIN COMPACT 227 PAIN COMPACT Produktprofile Norspan® / Transtec PRO® 1 Analgetika 5 5.3 Besondere Pflasterhinweise zu Norspan® / Transtec PRO® 5 Produktprofile 4 Anhang 3 Therapie ­Komorbiditäten 2 Therapie UAWs 1.Duschen, waschen und baden ist mit dem Pflaster möglich. 2.Auch auf Sport muss nicht verzichtet werden. Man sollte dabei ­beachten, dass der Patient nicht zu sehr schwitzt, da sich das Pflaster sonst ablösen kann. 3.Der Besuch von Saunen und Solarien sollte vermieden werden. 4.Die gleichzeitige Anwendung von bestimmten Arzneimitteln kann zu einer Verstärkung von Nebenwirkungen führen. Zu diesen Arznei­ mitteln gehören Schlaf- und Beruhigungsmittel, Narkosemittel, Antidepressiva und Neuroleptika. Die Patienten sollten keine anderen Medikamente einnehmen, ohne dies vorher mit dem behandelnden Arzt besprochen zu haben. 5.Fieber oder externer Wärmeeinfluss können die Wirkung von ­Norspan® / Transtec PRO® möglicherweise verändern. Achten Sie deshalb auf etwaige Veränderungen im körperlichen Befinden Ihres Patienten. 6.Die gleichzeitige Einnahme von Alkohol kann zu einer Verstärkung von Nebenwirkungen des Pflasters und eventuell zur Einschränkung des Reaktionsvermögens führen. Die Patienten sollten daher während der Behandlung keinen Alkohol trinken. 7.Eine gefährliche Überdosierung ist bei sachgemäßer und kontrollierter Nutzung von Norspan® / Transtec PRO® kaum möglich. 8.Im Falle von Hautläsionen nach Pflasterentfernung können Wundsalben (z.B. Zinksalben, Dexpanthenol, Hydrocortison u.a.) für diese Stelle verwendet werden. 228 PAIN COMPACT 229 Neuropathische Schmerzen können viele Ursachen haben. Charakteristisch sind starke, häufig als messerscharf, stechend, brennend, elektrisierend oder einschießend oder als dumpf beschriebene Beschwerden. Sie können kurz oder lang anhalten. Eine extreme Berührungsempfindlichkeit (Allodynie) und Missempfindungen wie Taubheit und Kribbeln können hinzukommen. Neuropathische Schmerzen entstehen durch Läsionen von Nervenfasern und Nervenbahnen. Die zugrundeliegende Schädigung oder Unterbrechung der Fasern oder Bahnen kann unterschiedliche Ursachen haben, die sich dennoch in ähnlicher/gleicher Symptomatik ausdrückt. Neuropathische Schmerzen werden klinisch ätiologisch in ­folgende Schmerzsyndrome eingeteilt: Fokale Neuropathien z.B. Herpes zoster – postzosterische Neuralgie Engpassyndrom (z.B. Karpaltunnelsyndrom) Phantom-Stumpfschmerz Chronische Radikulopathie Ischämische Neuropathie Aufgrund der verschiedenen pathophysiologischen ­Ver­änderungen und Ursachen ist die Therapie des „neuro­ pathischen Schmerzes“ sehr komplex, verlangt viel Geduld und Zeit. Oft stellen sich erst nach Wochen erste Besserungen und Erfolge ein. Dies gilt es, bei jedem therapeutischen Ansatz zu berücksichtigen und den Patienten entsprechend aufzuklären. Bei gut lokalisierten neuropathischen Schmerzen kann die topische ­Applikation von Lidocain-Pflaster eine wertvolle Behandlungsoption sein.18,19 Medikamentöse Basistherapie bei neuropathischen Schmerzen: • Antidepressiva („klassische“ und „moderne“, siehe Seite 81 ff) •Antikonvulsiva mit Wirkung auf neuronale Calziumkanäle (GABAerge Präp., siehe Seite 92 ff) •Antikonvulsiva mit Wirkung auf neuronale Natriumkanäle (Carbamazepin Typ, siehe Seite 90) •Topische Therapieformen – Lidocain-Hydrogelpflaster, z.B. Versatis®, siehe Seite 232 – Capsaicin-Salbe, z.B. Capsamol®-Salbe (Ap.) • Langwirksame Opioide • Örtliche Behandlung 4 Anhang Polyneuropathie z.B. bei Diabetes mellitus z.B. bei chronischem Alkoholabusus 5 Produktprofile Die Symptomatik stellt sich folgendermaßen dar: •Hypästhesie • Dysästhesien und Parästhesien •Brennende, stechende, evtl. anfallsartig „einschießend“ auftretende Spontanschmerzen • Thermische und mechanische Hyperalgesie • Kälte, Wärme, taktile Allodynie 230 2 Therapie UAWs Produktprofile Lokale Therapie neuropathischer Schmerzen 3 Therapie ­Komorbiditäten 5 5.4 1 Analgetika PAIN COMPACT PAIN COMPACT 231 Der Wirkstoff Lidocain (5%) wurde in ein weiches Hydrogelpflaster eingebettet und wird direkt auf dem Schmerzareal appliziert. Versatis® kann dort durch lokale Analgesie zu einer schnellen und anhaltenden Schmerzlinderung führen. Die Wirkung des neuen Lidocain-haltigen Hydrogelpflasters setzt meist wenige Stunden nach der Applikation ein, in der Regel innerhalb ­weniger Tage. Eine erste Therapievaluierung sollte nach 14 Tagen ­erfolgen.2 Versatis® wird bis zu 12 Stunden auf dem schmerzenden Areal getragen, dann folgt ein mindestens 12-stündiges pflasterfreies Intervall. Danach kann die betroffene Zone erneut für 12 Stunden lokal mit einem Pflaster versorgt werden. Das Lidocain-5%-Hydrogelpflaster kann so dabei helfen, Schmerzen dort zu reduzieren, wo sie wahrgenommen werden. Es können bis zu drei Pflaster gleichzeitig geklebt werden. Versatis® kann sowohl in ­Monotherapie als auch in Kombination mit anderen Medikamenten angewendet werden. Dank des geringen Risikos systemischer Nebenwirkungen und seines guten Sicherheitsprofils ist Versatis® gut verträglich. 232 Produktprofil und Therapieempfehlung Versatis® Anwendungsgebiet Zur Linderung der Symptome von neuropathischen Schmerzen nach einer Herpes-Zoster-Infektion (Post-Zoster-Neuralgie, PZN)7 Darreichungsform •Lokal wirksames, selbsthaftendes Hydrogelpflaster mit 700 mg Lidocain pro Pflaster (entspricht 5% w/w), also 50 mg Lidocain pro Gramm Hydrogelpflaster) • Größe 10 x 14 cm • Weiche Fleece-Oberfläche, weiße Farbe Wirkstoff Lidocain Wirkmechanismus Lokaler Wirkmechanismus: 1. Analgetische Wirkung von Lidocain: Lidocain dringt in die Haut ein und wirkt lokal auf die geschädigten oder dysfunktionellen peripheren Nerven unter der Anwendungs­ stelle. Versatis® gibt eine Wirkstoffmenge ab, die eine Analgesie, nicht jedoch eine Anästhesie bewirkt.1,2,3,4 2. Schutzwirkung des Hydrogelpflasters: Das weiche Hydrogelpflaster hat unmittelbar nach Applikation einen kühlenden Effekt und schützt die schmerzhafte Haut vor Berührung bzw. mechanischer Stimulation.1 Pharmakokinetik Versatis® wirkt rein topisch, d.h. Lidocain wird nur in geringen Mengen systemisch absorbiert (3 ± 2% der Lidocaindosis). Diese Konzentrationen liegen 10-20 fach unter den minimal notwendigen Dosen zur PAIN COMPACT 233 2 Therapie UAWs Die Behandlung neuropathischer Schmerzen stellt in ihrer Komplexität für Arzt und Patient häufig eine Herausforderung dar. Oft beschriebene Muster von Schmerzempfindungen sind brennende, stechende oder einschießende Schmerzen, aber auch Überempfindlichkeit bei Berührung. Mit Versatis® bietet sich eine Option zur Linderung der Symptome neuropathischer Schmerzen nach Herpes-Zoster-Infektion. Produktprofile Lokale Therapie neuropathischer Schmerzen Lidocain-Hydrogelpflaster – Versatis® 3 Therapie ­Komorbiditäten Versatis®: Lokale Schmerzen – lokal behandeln Das erste Hydrogelpflaster zur Linderung der Symptomatik ­neuropathischer Schmerzen nach Herpes-Zoster-Infektion 5 5.4 5.4.1 4 Anhang Produktprofile Lokale Therapie neuropathischer Schmerzen Lidocain-Hydrogelpflaster – Versatis® 5 Produktprofile 5 5.4 5.4.1 1 Analgetika PAIN COMPACT Dosierung und Anwendung •Versatis® wird direkt auf das schmerzende Hautareal appliziert (lokale Wirkung). •Einmal täglich bis zu drei Versatis®-Pflaster möglichst flächendeckend auf die Schmerzzone der intakten Haut applizieren. •Falls erforderlich, kann das Versatis®-Pflaster beliebig zugeschnitten werden und so dem schmerzenden Bereich angepasst werden. •Applikation für 12 Stunden täglich (nachfolgend 12 Stunden pflasterfrei). •Der Applikationsrhythmus kann individuell dem Bedarf des Patienten angepasst werden (z.B. Applikation während der Nacht oder ­Applikation während der Zeiten größter Aktivität). Klinische Erfahrung PZN •In den USA bereits seit 1999 zur Behandlung von Post-ZosterNeuralgie eingesetzt (über 3,5 Millionen Patienten behandelt).10 •Wirksamkeit und Sicherheit des Lidocain-5%-Hydrogelpflasters ­wurden in fünf randomisierten, doppelblinden klinischen Studien mit über 500 Patienten im Vergleich zu Placebo untersucht;2,11,12,13 ­Ergebnisse: signifikante Reduktion der Schmerzintensität und ­Reduktion von ­typischen Symptomen neuropathischer Schmerzen (brennend, stechend, einschießend, Allodynie). •In Behandlungs-Guidelines wird Lidocain-5%-Hydrogelpflaster für die First-line-Therapie von Post-Zoster-Neuralgie bzw. zum Einsatz bei lokalen, peripheren neuropathischen Schmerzen empfohlen14,15,16,17 3 Therapie ­Komorbiditäten Wirkung Eine signifikante Schmerzreduktion tritt häufig bereits 30 Minuten nach Applikation ein.1 Bei einem Teil der Patienten tritt die Wirkung allerdings erst in der 2. Behandlungswoche ein. Eine Bewertung der Behandlung sollte daher frühestens nach 2 Wochen Therapiedauer erfolgen.6,7 In Langzeitstudien konnte eine effektive Wirksamkeit über einen Zeitraum von 52 Wochen nachgewiesen werden, ohne dass eine Toleranzentwicklung auftrat.8,9 5 Produktprofile 4 Anhang Nebenwirkungen und Interaktionen Aufgrund der lokalen Wirkung von Versatis® und den damit einher­ gehenden niedrigen Lidocain-Plasmakonzentrationen ist die Wahrscheinlichkeit eines unerwünschten systemischen Effekts sowie die Wahrscheinlichkeit der Interaktion mit anderen Medikamenten sehr gering.1,5,7 Lokale Nebenwirkungen, die beobachtet wurden, waren im Wesent­ lichen von schwacher bis mäßiger Intensität und auf die Applikationsstelle des Pflasters begrenzt.1,5,7 234 2 Therapie UAWs ­ herapie von Herzarrhythmien und 40-60 fach unterhalb potenziell T toxischer Plasmakonzentrationen.1,5 1 Analgetika PAIN COMPACT PAIN COMPACT 235 PAIN COMPACT Anwendung von Versatis® 236 3 Therapie ­Komorbiditäten Abbildung 1 Versatis® darf nur auf intakte, saubere und trockene Haut geklebt werden. Falls der schmerzende Hautbereich behaart ist, entfernen Sie die Haare zuvor mit einer Schere. Rasieren Sie die Haare nicht ab. Abbildung 2 Säubern Sie vor Anwendung den ­Haut­bereich mit Wasser. Zum Trocknen benutzen Sie ein Handtuch. Unmittelbar nach dem Baden oder ­Duschen sollten Sie abwarten bis die Haut abgekühlt ist, bevor Sie das Pflaster verwenden. PAIN COMPACT 237 4 Anhang Literatur 1 Baron R., Neuropathische Schmerzen; Anaesthesist 2000, 49:373-386 2 Rowbotham MC et al; Lidocaine Patch: double-blind controlled study of a new treatment method for post-herpetic neuralgia. Pain. (1996) 65:39-44 3 Argoff CE et al. New Analgesics for Neuropathic Pain: The Lidoderm Patch.Clin. J. Pain (2000) 16: S62-S66 4 Wasner G et al. Postherpetic neuralige: topical lidocaine is effective in nociceptor-deprived skin. J Neurol (2005) 252 (6): 677-686 5 Gammaitoni A.R. et al., Safety and tolerability of the lidocaine patch 5%, a targeted periphereal analgesic: a review of the literature, J Clin Pharmacol 43 (2) (2003):111-117 6 Katz NP et al. Lidocaine Patch 5% Reduces Pain Intensity and Interference with Quality of Life in Patients with Postherpetic Neuralgia: An Effectiveness Trial. Pain Med. (2002); 3 (4):324-332 7 Fachinformation Versatis 04/2013 8 Baron R. et al., Long-Term Efficacy, Safety and Quality of life with Lidocaine 5% medicated Plaster in post-herpetic Neuralgia, European Journal of Pain, Abstracts of Pain in Europe V, Abstract 787 9 Rowbotham M.C. et al., Multicenter, double-blind, vehicle-controlled trial of long-term use of lidocaine patches for postherpetic neuralgia, Abstr World Congr Int Assoc Stud Pain (1996), Abstract 1:274 10 In USA unter dem Namen Lidoderm® von Endo Pharmaceutical vertrieben 11 Galer et al., Topical lidocaine patch relieves postherpetic neuralgia more effectively than a vehicle topical patch:results of an enriched enrolment study, Pain 80 (1999): 533-538 12 Meier T. et al., Reduktion chronischer Schmerzen bei nichtpostherpetischen peripheren Neuropathien nach topischer Behandlung mit Lidocainpflaster, Der Schmerz 3 (2004): 172-177 bzw. Meier T et al. Efficancy of lidocain patch 5 % in the treatment of focal peri­ pheral neuropathic pain syndromes: a randomized, double-blinde. Placebo-controlled study Pain. 2003;106:151-8. 13 Galer B.S. et al.; The Lidocaine Patch 5% Effectively Treats All Neuropathic Pain Qualities: Results of a Randomized, Double-Blind, Vehicle Controlled, 3-week Efficacy Study With Use of the Neuropathic Pain Scale; Clin J Pain 18 (2002): 297-301 14 Finnerup N. B. et al., Medscape Gen. Medicine. 2007, 9 (2): 36 15 Finnerup N. B. et al., Algorithm for neuropathic pain treatment: an evidence based proposal, Pain 118 (2005):289-305 16 Dworkin R.H. et al., Advances in Neuropathic Pain-Diagnosis, Mechanisms and Treatment Recommendations; Arch Neurol 60 (2003): 1524-1534 17 AWMF-Guideline der Deutschen Gesellschaft für Neurologie „Diagnostik und Therapie neuropathischer Schmerzen“ 3. überarbeitete Auflage 2005, Thieme Verlag 18 Nicolaou A. et al. Outcome predictors for treatment success with 5% lidocaine medicated plasters in low back pain with neuropathic components and neuropathic pain after surgical and nonsurgical trauma J. Pain Research 2011; 4:25-38 19 Mahn f. et al. Topische Therapieformen bei peripheren neuropathischen Schmerzen Schmerz 2010; 24:317-325 2 Therapie UAWs 1 Analgetika Produktprofile Lokale Therapie neuropathischer Schmerzen Lidocain-Hydrogelpflaster – Versatis® 5 Produktprofile 5 5.4 5.4.1 Abbildung 5 Sie können, je nach Bedarf, das Pflaster zuschneiden. Nicht gebrauchte Teilstücke stecken Sie bitte in den Beutel zurück und verschließen diesen. Verschließen Sie den Beutel nach Entnahme wieder, um ein Austrocknen der Pflaster zu verhindern. Drücken Sie hierfür entlang des Verschlusses. 238 Abbildung 6 Entfernen Sie die durchsichtige Schutzfolie, bevor Sie das Pflaster auf die Haut kleben. Kleben Sie nun das Pflaster auf die schmerzende Hautpartie. Drücken Sie das Pflaster 10 Sekunden lang an. PAIN COMPACT 239 4 Anhang Abbildung 4 Entnehmen Sie dem Beutel die gewünschte Anzahl an Hydrogelpflaster. Sie können bis zu 3 Pflaster gleichzeitig auf die Haut kleben, um den schmerzenden Bereich abzudecken. 3 Therapie ­Komorbiditäten Öffnen Sie den Beutel entlang der Markierung oberhalb des Verschlusses. Achten Sie darauf, dass Sie weder Pflaster noch Verschluss beschädigen. 5 Produktprofile Abbildung 3 Hautcremes und -lotionen können während der pflasterfreien Zeit auf den betroffenen Hautbereich aufgetragen werden. 2 Therapie UAWs 1 Analgetika PAIN COMPACT 1 Analgetika PAIN COMPACT 2 Therapie UAWs Abbildung 7 Versatis® sollte nicht länger als 12 Stunden getragen werden. Nach 12 Stunden mit Versatis® folgt ein ebenso langes pflaster­ freies Intervall, um der Haut Zeit zur Regeneration zu geben. 5 Produktprofile 4 Anhang 3 Therapie ­Komorbiditäten Verwenden Sie ein bereits geklebtes ­Pflaster nicht erneut. 240 PAIN COMPACT 241 PAIN COMPACT Palexia® retard 50 mg/100 mg/150 mg/200 mg/250 mg Retardtabletten Palexia® 20 mg/ml Lösung zum Einnehmen Palexia® 50 mg Filmtabletten Verschreibungspflichtig/Betäubungsmittel Wirkstoff: Tapentadol (als Hydrochlorid). Zusammensetzung: Arzneilich wirksamer Bestandteil: Tapentadol (als Hydrochlorid). ­Sonstige Bestandteile: Palexia retard 50 mg-250 mg Retardtabletten: Tablettenkern: Hypromellose, Mikrokristalline Cellulose, Hochdisperses Siliciumdioxid, Magnesiumstearat. Tablettenüberzug: Hypromellose, Lactose-Monohydrat, Talkum, Macrogol 6000, Polypropylenglycol, Titandioxid (E 171), Eisen(III)-hydroxid-oxid x H2O (E 172) [nur in Palexia retard 100 mg, 150 mg, 200 mg, 250 mg], Eisen(III)-oxid (E 172) [nur in Palexia retard 150 mg, 200 mg, 250 mg], Eisen(II,III)-oxid (E 172) [nur in Palexia retard 250 mg]. Sonstige Bestandteile: Palexia 20 mg/ml Lösung zum Einnehmen: Citronensäure-Monohydrat, Sucralose, Himbeer-Aroma (enthält Propylenglycol), ­Natriumhydroxid, gereinigtes Wasser. Sonstige Bestandteile: Palexia 50 mg Filmtabletten: ­Tablettenkern: Mikro­ kristalline Cellulose, Lactose-Monohydrat, Croscarmellose-Natrium, Povidon K30, Magnesiumstearat (Ph. Eur.) Tablettenüberzug: Poly(vinylalkohol), Titandioxid (E 171), Macrogol 3350, Talkum. Anwendungsgebiete Palexia retard 50 mg-250 mg Retardtabletten: Behandlung von starken, chronischen Schmerzen bei Erwachsenen, die nur mit Opioid-Schmerzmitteln ausreichend behandelt werden können. Palexia 20 mg/ml Lösung zum Einnehmen und Palexia 50 mg Film­ tabletten: Behandlung von mäßig starken bis starken, akuten Schmerzen bei Erwachsenen, die nur mit Opioid-Schmerzmitteln ausreichend behandelt werden können. Gegenanzeigen: Über­empfindlichkeit gegen Tapentadol oder einen der sonstigen Bestandteile von Palexia retard 50-250 mg Retardtabletten bzw. Palexia 20 mg/ml Lösung zum Einnehmen bzw. Palexia 50 mg Filmtabletten; Asthma oder eine bedrohlich langsame oder flache Atmung (Atem­ depression, Hyperkapnie); Darmlähmung; akute Vergiftung durch Alkohol, Schlafmittel, zentral wirksame Schmerzmittel oder psychotrope Substanzen (Arzneimittel mit Wirkung auf Stimmungslage und Gefühlsleben). Nebenwirkungen: Palexia retard 50 mg-250 mg Retard­tabletten: Sehr häufig: Schwindel, Somnolenz, Kopfschmerz, Übelkeit, Verstopfung. Häufig: verminderter Appetit, Angst, depressive Verstimmung, Schlafstörungen, Nervosität, Ruhelosigkeit, Aufmerksamkeits­ störung, Tremor, unwillkürliche Muskelkontraktionen, Erröten, Kurzatmigkeit, Erbrechen, Durchfall, Ver­ dauungsstörungen, Juckreiz, verstärktes Schwitzen, Hautausschlag, Asthenie, Müdigkeit, Gefühl der Körpertemperaturveränderung, trockene Schleimhäute, Ödeme. Gelegentlich: Überempfindlichkeit gegenüber dem Arzneimittel (einschließlich Angioödem und in schweren Fällen Atem­beschwerden, Abfall des Blutdrucks, Kollaps oder Schock), Gewichtsverlust, Desorientiertheit, Verwirrtheitszustand, Erregbarkeit (Agitiertheit), Wahrnehmungsstörungen, ungewöhnliche Träume, euphorische Stimmung, Bewusstseinsstörungen, Beeinträchtigung des Er­ innerungsvermögens, mentale Beeinträchtigung, Synkope, Sedierung, Gleichgewichtsstörungen, Sprachstörungen, Hypästhesie, Parästhesie, Sehstörungen, beschleunigter Herzschlag, verlangsamter Herzschlag, Herzklopfen, erniedrigter Blutdruck, Bauchbeschwerden, Nesselsucht, Harnverhalt, Pollakisurie, sexuelle Dysfunktion, Arzneimittelentzugssyndrom, Störungen des Allgemein­ befindens, Reizbarkeit. Selten: Arzneimittelabhängigkeit, abnormes Denken, epileptischer Anfall, Präsynkope, Koordinationsstörungen, bedrohlich langsame oder flache Atmung (Atemdepression), gestörte Magenentleerung, Trunkenheitsgefühl, Gefühl der Entspannung. Palexia 20 mg/ml Lösung zum Einnehmen und Palexia 50 mg Filmtabletten: Sehr häufig: Übelkeit, Erbrechen, Schwindel, Schläfrigkeit, Kopfschmerz. Häufig: verminderter Appetit, Ängstlichkeit, Verwirrtheit, Halluzinationen, Schlafstörungen, ungewöhnliche Träume, Zittern, Erröten, Verstopfung, Durchfall, Verdauungsstörungen, Mundtrockenheit, Juckreiz, verstärktes Schwitzen, Hautausschlag, Muskelkrämpfe, Schwächegefühl, Müdigkeit, Empfinden von Schwankungen der Körper­ ­ 242 temperatur. Gelegentlich: depressive Verstimmung, Desorientiertheit, Erregbarkeit (Agitiertheit), Nervosität, Ruhelosigkeit, euphorische Stimmung, Aufmerksamkeitsstörung, Beeinträchtigung des Erinnerungsvermögens, sich einer Ohnmacht nahe fühlen, Sedierung, Schwierigkeiten bei der Kontrolle der Bewegungsabläufe, Sprachstörungen, Taubheitsgefühl, abnorme Hautempfindungen (z. B. Kribbeln, Prickeln), Muskelzucken, Sehstörungen, beschleunigter Herzschlag, Herzklopfen, erniedrigter Blutdruck, bedrohlich langsame oder flache Atmung (Atemdepression), weniger Sauerstoff im Blut, Kurzatmigkeit, Bauchbeschwerden, Nesselsucht, Schweregefühl, verzögertes Wasserlassen, häufiges Wasserlassen, Arzneimittelentzugssyndrom, Flüssigkeitsansammlung im Gewebe (Ödem), Störungen des Allgemeinbefindens, Trunkenheitsgefühl, Reizbarkeit, Gefühl der Entspannung. Selten: Arzneimittelallergie (einschließlich Schwellung des Gesichts und der Schleimhäute im Mund und Rachenraum [Angioödem] und in schweren Fällen Atembeschwerden, Abfall des Blutdrucks, Kollaps oder Schock), abnormes Denken, epileptischer Anfall, Bewusstseinsstörungen, abnorme Koordination, verlangsamter Herzschlag, gestörte Magenentleerung. Palexia retard 50 mg-250 mg Retardtabletten, Palexia 20 mg/ml Lösung zum Einnehmen und Palexia 50 mg Filmtabletten: Allgemein ist die Wahrscheinlichkeit des Auftretens von Selbstmordgedanken und entsprechendem Verhalten bei Patienten erhöht, die unter chronischen Schmerzen leiden. Zusätzlich können Arzneimittel zur Behandlung von Depressionen (die eine Wirkung auf die Botenstoffe im Gehirn haben) dieses Risiko besonders zu Beginn einer Behandlung erhöhen. Obwohl Tapentadol auch Botenstoffe im Gehirn beeinflusst, geben die Daten zur Anwendung von Tapentadol beim Menschen keinen Anhalt für das Vorliegen eines solchen erhöhten Risikos. Warnhinweis: Palexia retard 50 mg-250 mg Retardtabletten und Palexia 50 mg Filmtabletten enthalten Lactose. Packungsbeilage beachten. Stand der Information: 10/2013 Grünenthal GmbH | 52099 Aachen | Deutschland PAIN COMPACT 243 PAIN COMPACT Yantil® retard 50 mg/100 mg/150 mg/200 mg/250 mg Retardtabletten Verschreibungspflichtig/Betäubungsmittel Wirkstoff: Tapentadol (als Hydrochlorid). Zusammensetzung: Arzneilich wirksamer Bestandteil: 1 Retardtablette Yantil® retard 50 mg enthält 50 mg Tapentadolhydrochlorid; 1 Retardtablette Yantil® retard 100 mg enthält 100 mg Tapentadolhydrochlorid; 1 Retardtablette Yantil® retard 150 mg enthält 150 mg Tapentadol­ hydrochlorid; 1 Retardtablette Yantil® retard 200 mg enthält 200 mg Tapentadolhydrochlorid; 1 Retardtablette Yantil® retard 250 mg enthält 250 mg Tapentadolhydrochlorid. Sonstige Bestandteile: Tablettenkern: Hypromellose, Mikrokristalline Cellulose, Hochdisperses Silicium­ ­ dioxid, ­ Magnesiumstearat. Tablettenüberzug: Hypromellose, Lactose-Monohydrat, Talkum, ­Macrogol 6000, Polypropylenglycol, Titandioxid (E 171), Eisen(III)-hydroxid-oxid x H2O (E 172) [nur in ­Yantil® retard 100 mg, 150 mg, 200 mg, 250 mg Retardtabletten], Eisen(III)-oxid (E 172) [nur in ­Yantil® retard 150 mg, 200 mg, 250 mg Retardtabletten], Eisen(II,III)-oxid (E 172) [nur in Yantil® retard 250 mg Retardtabletten]. Anwendungsgebiete: Behandlung von starken, chronischen Schmerzen bei Erwachsenen, die nur mit Opioid-Schmerzmitteln ausreichend behandelt werden können. Gegenanzeigen: Überempfindlichkeit gegen Tapentadol oder einen der sonstigen Bestandteile von Yantil® retard Retardtabletten; Asthma oder eine bedrohlich langsame oder flache Atmung (Atemdepression, Hyperkapnie); Verdacht auf oder bestehende Darmlähmung; akute Vergiftung durch Alkohol, Schlafmittel, zentral wirksame Schmerzmittel oder psychotrope Substanzen ­(Psychopharmaka). Vorsichtsmaßnahmen: Yantil® retard Retardtabletten besitzen ein Missbrauchs- und Abhängigkeitspotenzial, welches bei Verschreibung oder Abgabe berücksichtigt werden sollte. Bei Patienten mit eingeschränkter respiratorischer Funktion sollte Yantil® retard nur mit Vorsicht unter sorgfältiger medizinischer Überwachung und in der niedrigsten ­effektiven Dosis verabreicht werden. Yantil® retard sollte nicht bei Patienten angewendet w ­ erden, die besonders empfindlich gegenüber den intrakraniellen Auswirkungen einer KohlendioxidRetention sind, wie z.B. Patienten mit Anzeichen eines erhöhten intrakraniellen Drucks. Yantil® retard wurde bei Patienten mit Anfallsleiden nicht systematisch untersucht. Wie andere Analgetika mit µ-Opioid-Rezeptor-agonistischer Wirkung werden Yantil® retard Retardtabletten für Patienten mit einem ­Anfallsleiden in der Vorgeschichte oder mit einem erhöhtem Anfallsrisiko nicht empfohlen. Yantil® retard sollte bei Patienten mit mäßig eingeschränkter Leberfunktion mit Vorsicht angewendet ­werden, besonders zu Beginn der Behandlung. Die Anwendung bei Patienten mit stark eingeschränkter Nieren- oder Leberfunktion, sowie bei Kindern und Jugendlichen unter 18 Jahren wird nicht empfohlen. Yantil® retard sollte bei Patienten mit Gallenwegserkrankung, einschließlich akuter Pankreatitis, mit Vorsicht angewendet werden. Yantil® retard Retardtabletten sollten nur mit Vorsicht mit g ­ emischten µ-Opioid-rezeptor-Agonisten/-Antagonisten kombiniert werden. Patienten mit der ­seltenen hereditären ­Galactose-Intoleranz, Lactase-Mangel oder Glucose-Galactose-Malabsorption sollten Yantil® ­retard nicht einnehmen. Yantil® retard sollte während der Schwangerschaft nur angewendet werden, wenn der potenzielle Nutzen das potenzielle Risiko für den Fötus rechtfertigt. Die Anwendung bei F­ rauen während und unmittelbar vor den Wehen und der Entbindung wird nicht empfohlen. Yantil® retard sollte während der Stillzeit nicht angewendet werden. Nebenwirkungen: Sehr häufig: ­Schwindel, Somnolenz, Kopfschmerz, Übelkeit, Verstopfung. Häufig: verminderter Appetit, Angst, depressive Verstimmung, Schlafstörungen, Nervosität, Ruhelosigkeit, Aufmerksamkeitsstörung, Tremor, unwillkürliche Muskelkontraktionen, Erröten, Kurzatmigkeit, Erbrechen, Durchfall, V ­ erdauungsstörungen, Juckreiz, verstärktes Schwitzen, Hautausschlag, Asthenie, Müdigkeit, Gefühl der Körpertemperaturveränderung, trockene Schleimhäute, Ödeme. Gelegentlich: Überempfindlichkeit gegenüber dem Arzneimittel (einschließlich Angioödem und in schweren Fällen Atem­beschwerden, Abfall des Blutdrucks, Kollaps oder Schock), Gewichtsverlust, Desorientiertheit, Verwirrtheitszustand, Erregbarkeit (Agitiertheit), 244 Wahrnehmungsstörungen, ungewöhnliche Träume, euphorische Stimmung, Bewusstseins­ störungen, Beeinträchtigung des Erinnerungsvermögens, mentale Beeinträchtigung, Synkope, Sedierung, Gleichgewichtsstörungen, Sprachstörungen, Hypästhesie, Parästhesie, Sehstörungen, beschleunigter Herzschlag, verlangsamter Herzschlag, Palpitationen, erniedrigter Blutdruck, Bauchbeschwerden, Nesselsucht, Harnverhalt, Pollakisurie, sexuelle Dysfunktion, Arzneimittelentzugssyndrom, Störungen des ­Allgemeinbefindens, Reizbarkeit. Selten: Arzneimittelabhängigkeit, abnormes Denken, epileptischer Anfall, Präsynkope, Koordinationsstörungen, bedrohlich lang­ same oder flache Atmung (Atemdepression), gestörte Magenentleerung, Trunkenheitsgefühl, Gefühl der Entspannung. Allgemein ist die Wahrscheinlichkeit des Auftretens von Selbstmord­ gedanken und entsprechendem Verhalten bei Patienten erhöht, die unter chronischen Schmerzen leiden. Zusätzlich können Arzneimittel zur Behandlung von Depressionen (die eine Wirkung auf die Botenstoffe im Gehirn haben) dieses Risiko besonders zu Beginn einer Behandlung erhöhen. Obwohl Tapentadol auch Botenstoffe im Gehirn beeinflusst, geben die Daten zur Anwendung von Tapentadol beim Menschen keinen Anhalt für das Vorliegen eines solchen erhöhten Risikos. Warnhinweis: Enthält Lactose. Packungsbeilage beachten. Stand der Information: 10/2013 Zulassungsinhaber: Grünenthal GmbH • 52099 Aachen • Deutschland Mitvertrieb: MSD SHARP & DOHME GMBH • Lindenplatz 1 • 85540 Haar PAIN COMPACT 245 PAIN COMPACT Norspan® 5µg/h; – 10µg/h; – 20µg/h transdermales Pflaster Verschreibungspflichtig/Betäubungsmittel Wirkstoff: Buprenorphin. Zusammensetzung: Arzneilich wirksamer Bestandteil: Ein transdermales Pflaster enthält 5, 10 bzw. 20 mg Buprenorphin. Wirkstoffhaltige Fläche: 6,25; 12,5 bzw. 25 cm2. Nominale Abgaberate: 5, 10 bzw. 20 µg Buprenorphin pro Stunde (über einen Zeitraum von 7 Tagen). Sonstige Bestandteile: Adhäsive Matrix (Buprenorphin enthaltend): [(Z)-Octadec-9-en-1-yl]oleat, Povidon K90, 4-Oxopentansäure, Poly[acrylsäure-co-butylacrylat-co-(2-ethylhexyl)acrylat-co-vinylacetat] (5 : 15 : 75 : 5), vernetzt. Adhäsive Matrix (ohne Buprenorphin): Poly[acrylsäure-co-butylacrylatco-(2-ethylhexyl)acrylat-co-vinylacetat] (5 : 15 : 75 : 5). Trennfolie zwischen den beiden adhäsiven Matrizes mit/ohne Buprenorphin: Poly(ethylenterephthalat)-Folie. Abdeckgewebe (rückseitig): Poly(ethylenterephthalat)-Gewebe. Abdeckfolie (vorderseitig/die adhäsive Buprenorphin enthaltende Matrix abdeckend; wird vor Anwendung des Pflasters entfernt): Poly(ethylenterephthalat)Folie, silikonisiert, einseitig mit Aluminium beschichtet. Anwendungsgebiete: Behandlung von mittelschweren, lang anhaltenden Schmerzen, die die Behandlung mit starken Schmerzmitteln erfordern. Norspan® sollte nicht zur Behandlung akuter Schmerzen angewandt werden. ­Gegenanzeigen: Bekannte Überempfindlichkeit gegenüber dem Wirkstoff Buprenorphin oder einem der s­onstigen Bestandteile. Myasthenia gravis. Delirium tremens. ­ Norspan® darf nicht bei opioid­ abhängigen ­ Patienten und zur Drogensubstitution angewendet werden. Ebenso ist die ­Anwendung von ­Norspan® bei Krankheitszuständen, bei denen eine schwergradige Störung des Atemzentrums und der Atemfunktion vorliegt oder sich entwickeln kann, und bei Patienten, die MAO-Hemmer erhalten oder innerhalb der letzten 2 Wochen angewendet haben, kontra­ indiziert. Hinweis: Norspan® darf nur unter besonderer Vorsicht angewendet werden bei zere­ bralen ­Anfallsleiden, bei Schock, bei Bewusstseinsstörungen unbekannter Genese, bei inneren oder äußeren Kopfverletzungen, bei erhöhtem Hirndruck sowie bei schweren Störungen der Leberfunktion. Insbesondere bei intra­ ­ venöser Gabe wurde Buprenorphin mit Atemdepression in Verbindung ­gebracht. Da Norspan® bei Patienten, die jünger als 18 Jahre sind, bisher nicht ® untersucht w ­ urde, sollte Norspan in dieser ­Altersgruppe nicht zur Medikation eingesetzt werden. Fieber und ­äußere Wärmeanwendung können zu erhöhter Wirkstoffkonzentration im Blut ­führen. Neben­wirkungen: (> 10 %): Kopfschmerzen, Schwindel, Somnolenz, Verstopfung, Mund­trockenheit, Übelkeit, Erbrechen, ­Erythem, Juckreiz, Pruritus an der Applikationsstelle; (< 10 %): Appetitverlust, V ­ erwirrtheit, Depression, Schlaflosigkeit, Nervosität, Paresthesien, Vaso­ dilatation, Dyspnoe, abdominale Schmerzen, Durchfall, Dyspepsie, Ausschlag, Exantheme, Schwitzen, ­Müdigkeit, Asthenie, Schmerz, periphere Ödeme, Erytheme oder Ausschlag am Ort der Applikation, Brustschmerz; (< 1 %): allergische Reaktionen, Dehydratation, Schlafstörungen, Unruhe, Agitiertheit, Depersonalisation, euphorische Stimmung, Affektlabilität, Angst, Halluzinationen, Albträume, Sedierung, Geschmacksstörung, Dysarthrie, H ­ ypoästhesie, Gedächtnis­ störung, Migräne, Synkope, Tremor, Koordinationsstörungen, Konzentrationsstörungen, trockenes Auge, verschwommenes Sehen, Tinnitus, Schwindel, ­Angina pectoris, Palpitationen, Tachy­kardie, Hypotonie, Kreislaufkollaps, ­ Hypertonie, Hautrötung mit Hitzegefühl, Verschlimmerung eines Asthmas, Husten, Hypoxie, ­Rhinitis, keuchende oder pfeifende ­Atmung (Giemen), Hyperventilation, Schluckauf, Flatulenz, trockene Haut, Gesichtsödeme, Urtikaria, M ­ uskelkrämpfe, Myalgie, Muskel­schwäche, Muskelspasmen, Harnverhalten, Miktionsstörungen, Ermüdung, grippeähnliche Symptome, Fieber, Anomalie des Muskeltonus ­(Rigor), Unwohlsein, Ödeme, Arzneimittelentzugssyndrom, Zunahme der Alaninaminotransferasen, Gewichtsverlust, Verletzungen durch Unfälle, Stürze; (< 0,1 %): Psychose, Libidoverminderung, Gleichgewichtsstörungen, Sprechstörungen, Sehstörungen, Lidödeme, Miosis, Atemdepression, respiratorische Insuffizienz, Divertikulitis, Dysphagie, Ileus, Erektionsstörungen, sexuelle Funktionsstörungen, Gallenkolik, lokale allergische 246 Reaktion mit Anzeichen einer Entzündung; (< 0,01 %): anaphylaktische und anaphylaktoide Reaktionen, Abhängigkeit, Stimmungsschwankungen, unwillkürliche Muskelzuckungen, Ohrschmerz, Pustelbildung, Bläschenbildung. Norspan® hat ein g ­ eringes Abhängigkeitsrisiko. Nach Absetzen von Norspan® sind Entzugssymptome unwahrscheinlich, da die Buprenorphin-Konzentrationen im Serum kontinuierlich abnehmen. Nach Langzeitanwendung von Norspan® können Entzugssymptome wie bei Opiatentzug jedoch nicht gänzlich ausgeschlossen werden. Hinweis: Verkehrstüchtigkeit: Norspan® kann auch bei bestimmungsgemäßem Gebrauch das Reaktionsvermögen so weit verändern, dass die Fähigkeit zur aktiven Teilnahme am Straßenverkehr oder zum Bedienen von Maschinen beeinträchtigt wird, insbesondere im Zusammenwirken mit anderen zentral­ wirksamen Mitteln, einschließlich Alkohol, Beruhigungsmitteln, Sedativa und Hypnotika. Während Sie Norspan anwenden sowie 24 Stunden nach dem Entfernen des Pflasters, sollten Sie bei Beeinträchtigung weder Auto fahren noch Maschinen bedienen. Bei einer stabilen Therapie ist ein generelles Fahrverbot oder Verbot zum Bedienen von Maschinen nicht zwingend erforderlich. Die Beurteilung der individuellen Situation ist durch den behandelnden Arzt vorzunehmen. Stand der Information: 03/2009 Mundipharma GmbH, 65549 Limburg/Lahn Mitvertrieb: Grünenthal GmbH, 52099 Aachen, www.grunenthal.com PAIN COMPACT 247 PAIN COMPACT TRANSTEC PRO® 35 Mikrogramm/h, transdermales Pflaster TRANSTEC PRO® 52,5 Mikrogramm/h, transdermales Pflaster TRANSTEC PRO® 70 Mikrogramm/h, transdermales Pflaster Zaldiar® 37,5 mg/325 mg Filmtabletten Verschreibungspflichtig/Betäubungsmittel Verschreibungspflichtig Wirkstoff: Buprenorphin. Zusammensetzung: Arzneilich wirksamer Bestandteil: Ein transdermales Pflaster enthält 20, 30 bzw. 40 mg Buprenorphin. Wirkstoffhaltige Fläche: 25, 37,5 bzw. 50 cm2. Nominale Abgaberate: 35, 52,5 bzw. 70 µg Buprenorphin pro Stunde (über einen Zeitraum von 96 Stunden). S ­ onstige Bestandteile: Adhäsive Matrix (mit Buprenorphin): [(Z)-Octadec-9-en-1-yl]oleat, Povidon K90, 4-Oxopentansäure, Poly[acrylsäure-co-butylacrylat-co-(2-ethylhexyl)acrylat-co-vinylacetat] (5 : 15 : 75 : 5), vernetzt. Adhäsive Matrix (ohne Buprenorphin): Poly[acrylsäure-co-butylacrylatco-(2-ethylhexyl)acrylat-co-vinylacetat] (5:15:75:5), nicht vernetzt. Trennfolie zwischen den beiden a ­ ­dhäsiven Matrizes mit/ohne Buprenorphin: Poly(ethylenterephthalat)-Folie; Abdeckgewebe (rückseitig): Poly(ethylenterephthalat)-Gewebe Abdeckfolie (vorderseitig; wird vor Anwendung des Pflasters entfernt): Poly(ethylenterephthalat)-Folie, silikonisiert, einseitig mit ­ Aluminium beschichtet. Anwendungsgebiete: Mäßig starke bis starke Tumorschmerzen und starke S ­ chmerzen bei ungenügender Wirksamkeit nicht opioider Schmerzmittel. Transtec PRO® ist zur Behandlung von akuten Schmerzen nicht geeignet. Gegenanzeigen: Überempfindlichkeit gegen den Wirkstoff Buprenorphin oder einen der sonstigen Bestandteile, Schwangerschaft, ­Myasthenia gravis, Delirium tremens. Transtec PRO® darf nicht bei opioidabhängigen Patienten und/oder zur Drogensubstitution angewendet werden sowie bei Krankheitszuständen, bei denen eine schwergradige Störung des Atemzentrums und der Atemfunktion vorliegt oder sich ent­ wickeln kann. Bei Patienten, die MAO-Hemmer erhalten oder innerhalb der letzten 2 Wochen eingenommen haben. Nebenwirkungen: Sehr häufig: Übelkeit, Erythem, Juckreiz. Häufig: Schwindel, Kopfschmerzen, Kurzatmigkeit, Erbrechen, Verstopfung, Exantheme, Schwitzen, Ödeme, Müdigkeit. Gelegentlich: Verwirrtheit, Schlafstörungen, Unruhe, Sedierung, Somnolenz, Beeinflussung der Kreislaufregulation (wie Hypotonie oder in seltenen Fällen Kreislauf-Kollaps), Mundtrockenheit, Ausschlag, Miktionsstörungen und Harnverhaltung, Abgeschlagenheit. Selten: Appetitverlust, psychomimetische Effekte (z. B. Halluzinationen, Angstzustände und Alpträume), Libidoverminderung, Konzentrationsstörungen, Sprachstörung, Benommenheit, Gleichgewichtsstörungen, Parästhesien (z. B. Hautprickeln oder brennende Hautirritationen), Sehstörungen, verschwommenes Sehen, Lidödeme, Hitzegefühl, eingeschränkte Atemtätigkeit (Atemdepression), Sodbrennen, Urtikaria, Erektionsschwäche, Entzugserscheinungen, Reaktionen am Verab­ reichungsort. Sehr selten: Schwere allergische Reaktionen, Abhängigkeit, Stimmungsschwankungen, faszikuläre Muskelzuckungen, Geschmacksstörungen, Miosis, Ohrschmerz, rasches Atmen (Hyperventilation), Schluckauf, Brechreiz, Pusteln, Bläschen, Brustschmerz. Buprenorphin hat ein geringes Abhängigkeitsrisiko. Nach Absetzen von Transtec PRO® sind Entzugssymptome unwahrscheinlich, da die Buprenorphin-Konzentrationen im Serum kontinuierlich abnehmen. Nach Langzeitanwendung von Transtec PRO® können Entzugssymptome (z. B. Unruhe, Angst, Nervosität, Schlaflosigkeit, Hyperkinesie, Zittern, Magen-Darm-Irritationen) wie bei Opiatentzug jedoch nicht gänzlich ausgeschlossen werden. Wirkstoffe: Tramadol und Paracetamol. Zusammensetzung: Arzneilich wirksame Bestandteile: 1 Filmtablette Zaldiar® 37,5 mg/325 mg Filmtabletten enthält 37,5 mg Tramadolhydrochlorid und 325 mg Paracetamol. Sonstige Bestand­ teile: Tablettenkern: Cellulosepulver, vorverkleisterte Stärke, Carboxymethylstärke-Natrium (Typ A), Maisstärke, Magnesiumstearat. Tablettenüberzug: Hypromellose, Lactose-Monohydrat, Titan­dioxid (E 171), Macrogol 6000, Eisen(III)-hydroxid-oxid*H2O (E 172), Propylenglycol, Talk. ­Anwendungsgebiete: Behandlung von mäßig starken bis starken Schmerzen, wenn eine Behandlung mit einer Kombination von Tramadol und Paracetamol erforderlich ist. Zaldiar® 37,5 mg/325 mg Filmtabletten darf nur von Erwachsenen und Kindern ab 12 Jahren eingenommen werden. ­Gegenanzeigen: Überempfindlichkeit gegenüber Tramadol, Paracetamol oder einem der sonstigen Bestandteile; übermäßige Einnahme von Alkohol, Schlafmitteln, zentralwirksamer ­ Schmerzmittel oder die Psyche beeinflussender Arzneimittel; gleichzeitige oder weniger als 2 Wochen zurückliegende Behandlung mit MAO-Hemmern; schwerwiegende Leber­ erkrankungen; thera­ peutisch nicht kontrollierte Epilepsie. Nebenwirkungen: Sehr häufig: Übelkeit, ­ Schwindel, Schläfrigkeit. Häufig: Erbrechen, Verdauungsstörungen (Verstopfung, ­Blähungen, Durchfall), Bauchschmerzen, trockener Mund, Juckreiz, Schwitzen, Kopfschmerzen, Zittern, Verwirrtheit, Schlafstörungen, S ­ timmungswechsel (Angstzustände, Nervosität, g ­ ehobene ­Stimmung). ­Gelegentlich: Erhöhung von Puls oder Blutdruck, Herzfrequenz-, Herzrhythmus­ störungen, Schwierig­ keiten oder Schmerzen beim Wasserlassen, Hautreaktionen (z. B. Hautausschlag, Nessel­ sucht), Kribbeln, Taubheitsgefühl oder „Ameisenlaufen“ in den Gliedmaßen, ­Ohrensausen, unwillkürliche Muskelzuckungen, Depressionen, Albträume, Halluzinationen (Hören, Sehen oder Wahrnehmung von Dingen, die in Wirklichkeit nicht existieren), Erinnerungsstörungen, Schluckbeschwerden, Blut im Stuhl, Schüttelfrost, Hitzewallungen, Schmerzen im Brustkorb, Atem­beschwerden. Selten: Krampfanfälle, Probleme bei der Koordination von Bewegungen, Abhängigkeit, verschwommenes Sehen, vorübergehender Bewusstseinsverlust (Synkope). Weitere Risiken gemäß Erfahrungen mit Tramadol oder Paracetamol: Schwächegefühl beim Aufrichten aus liegender oder sitzender Stellung, verlangsamter Herzschlag, Ohnmacht, Appetitveränderungen, motorische Schwäche, Verminderung der Atmung, Stimmungsveränderungen, Veränderung der Aktivität, Veränderung der Wahrnehmung, Verschlimmerung von Asthma, allergische Reaktionen mit Hautausschlag, plötzlicher Schwellung von Gesicht und Nacken, Atemschwierigkeiten oder Blutdruckabfall und Ohnmacht, Abhängigkeit, mit Entzugsreaktionen (Aufgeregtheit, Ängstlichkeit, Nervosität, Zittern, krankhaft gesteigerter Bewegungsdrang, Schlafstörungen, Magen-DarmBeschwerden), Panikattacken, Halluzination, ungewöhnliche Empfindungen wie Jucken, Kribbeln und Taubheit, Ohrensausen (Tinnitus), Abweichungen bei Blutuntersuchungen (z. B. geringere Anzahl an Blutplättchen, was zu Nasenbluten und Zahnfleischbluten führen kann). Warnhinweis: Zaldiar® 37,5 mg/325 mg Filmtabletten enthalten Lactose. Packungsbeilage beachten. Stand der Information: 01/2013 Stand der Gebrauchsinformation 08/2012 Grünenthal GmbH | 52099 Aachen | Deutschland Grünenthal GmbH | 52099 Aachen | Deutschland 248 PAIN COMPACT 249 PAIN COMPACT EXINEF® 30 mg Filmtabletten EXINEF® 60 mg Filmtabletten EXINEF® 90 mg Filmtabletten EXINEF® 120 mg Filmtabletten Wirkstoff: Etoricoxib. Zus.: Arzneilich wirks. Bestandt.: 1 EXINEF® 30 mg Filmtbl. enth. 30 mg Etoricoxib. 1 EXINEF® 60 mg Filmtbl. enth. 60 mg Etoricoxib. 1 EXINEF® 90 mg Filmtbl. enth. 90 mg Etoricoxib. 1 EXINEF® 120 mg Filmtbl. enth. 120 mg Etoricoxib. Sonst. Bestandt.: Tbl.-kern: Calciumhydrogenphosphat, Croscarmellose-Natrium, Magnesiumstearat (Ph.Eur.), mikrokristalline Cellulose. Tbl.-überzug: Carnaubawachs, Lactose-Monohydrat, Hypromellose, Titandioxid (E 171), Triacetin. Die 30-mg-, 60-mg- u. 120-mg-Filmtbl. enth. Indigocarmin, Aluminiumsalz (E 132) u. Eisen(III)-hydroxid-oxid x H2O (E 172). Ausgewählte Produktinformationen zu EXINEF®: Vor Verschreiben eines selekt. COX-2-Hemmers individ. Gesamtrisiko berücksichtigen. Etoricoxib in d. niedrigst wirksamen Dosis über möglichst kurzen Zeitraum verabreichen (Anstieg d. kardiovaskulären Risikos mit Behandl.-dauer u. Dosis mögl.). Therapienotwendigk. u. Ansprechen regelm. überprüfen (v. a. bei Arthrose). Bitte lesen Sie vor Verordnung von EXINEF® die Fachinformation! Anw.: Zur Behandl. v. Sympt. bei Reizzuständen degenerat. u. entzündl. Gelenkerkrank. (Arthrose u. rheumatoide Arthritis), Spondylitis ankylosans (Morbus Bechterew) sowie v. Schm. u. Entzünd.zeichen bei akuter Gichtarthritis. Zur Kurzzeitbehandl. mäßig starker Schm. nach Zahnoperat. Dosierung: Arthrose: 30 mg 1x/d, Dosis v. > 60 mg nicht empf. Rheumatoide Arthritis, ankylosierende Spondylitis: 90 mg 1x/d, Dosisüberschr. nicht empf. Akute Gichtarthritis: 120 mg 1x/d über max. 8 Behandl.-tage; Dosisüberschr. nicht empf. Postoperat. Schm. nach Zahnoperat.: 90 mg 1x/d über max. 3 Behandl.-tage, Dosisüberschr. nicht empf.; bei einigen Pat. zusätzl. postoperative Analgesie evtl. notw. Gegenanz.: Überempf. gegen Etoricoxib od. einen d. sonst. Bestandt.; aktives pept. Ulkus od. aktive gastrointest. Blutung; Bronchospasmus, akute Rhinitis, Nasenschleimhautschwellungen, angioneurot. Ödem, Urtikaria od. allergieartige Reakt. nach d. Anw. v. ASS od. NSAR einschl. COX-2-Hemmern; Schwangersch. u. Stillzeit; schw. Leberfunkt.-stör. (Serum-Alb. < 25 g/l od. Child-Pugh-Score ≥ 10); geschätzte Kreatinin-Clearance < 30 ml/min; Kdr. u. Jugendliche < 16 J.; entzündl. Darmerkrank.; Herzinsuff. (NYHA II–IV); Pat. m. Hypertonie (Blutdruck anhaltend > 140/90 mmHg u. nicht ausreichend eingestellt); klin. gesicherte KHK, periph. art. Verschlusskrankh. u./od. zerebrovask. Erkrank. Warnhinweise: GIT: Komplikat. im oberen GIT (Magen-Darm-Perforat., -Ulzera od. -Blutungen [PUB]), einige letal, berichtet. Vorsicht bei Risikopat. für die Entwickl. gastrointest. Komplikat. unter NSAR: u. a. ältere Pat., Pat., die gleichzeitig and. NSAR od. ASS einnehmen, Pat. mit anamnest. gastrointest. Erkrank. (z. B. Ulzerationen od. Magen-Darm-Blutungen). Erhöh. Risiko f. gastrointest. Nebenw. (Geschwüre u. and. Komplikat.) bei gleichzeit. Einnahme v. Etoricoxib u. ASS. Kardiovask. System: Klin. Studien: Assoziation zw. erhöh. Risiko f. thrombot. Ereignisse (insb. Myokardinfarkt u. Schlaganfall) u. Klasse d. selektiven COX-2-Hemmer im Vgl. zu Plazebo u. einigen NSAR mögl. Kürzestmögl. Behandlungsdauer bei niedrigst wirksamer Dosis verwenden (Risiko f. kardiovask. Erkrank. direkt proportional zu Dosis u. Behandlungsdauer)! Notwendigk. einer symptomat. Ther. u. Ansprechen auf Ther. regelm. überprüfen (v. a. bei Arthrosepat.)! Strenge Nutzen-/Risikoabwägung bei Pat. mit erhebl. Risikofakt. f. das Auftreten kardiovask. Ereignisse (z. B. Bluthochdruck, Hyperlipidämie, Diabetes mell., Rauchen)! Selektive COX-2-Hemmer ohne Wirkung auf Thrombozytenaggregation (kein Ersatz für ASS zur Prophylaxe kardiovask. thromboembolischer Erkrank.), deshalb gerinnungshemmende Therapie nicht absetzen! Nierenfunktion: Reduktion d. Prostaglandinsynthese u. damit möglicherweise reduzierte Nierendurchblutung u. beeinträchtigte Nierenfunkt. mögl. Überw. d. Nierenfunkt. empfohlen bei Pat. mit bereits signifik. eingeschränkt. Nierenfunkt., dekomp. Herzinsuff. od. Leberzirrhose. Flüssigkeitseinlagerungen, Ödeme u. Hypertonie (wie bei and. Prostaglandinsynthesehemmern); Neu-/Wiederauftreten einer Herzinsuff. unter allen NSAR (einschl. Etoricoxib) mögl. Vorsicht bei Pat. mit anamn. bek. Herzinsuff., linksventr. Dysfunkt. od. Hypertonie u. bei Pat. mit 250 vorbesteh. Ödemen and. Ursache: Bei klin. Anzeichen auf Verschlechterung d. Zustandes, geeignete Maßnahmen einschl. Absetzen v. Etoricoxib ergreifen. Blutdruck vor Ther.-Beginn einstellen u. in ersten 2 Wochen nach Ther.-Beginn, danach in regelm. Abständen sorgf. überw. (Etoricoxib evtl. häufiger u. mit stärkerer Hypertonie als einige and. NSAR u. selektive COX-2-Hemmer assoziiert, v. a. in hohen Dosen); bei signifik. Blutdruckanstieg alternative Ther. in Betracht ziehen. Leberfunktion: Klin. Studien: Erhöh. von ALT u./od. AST (≥ 3 x ULN) bei ca. 1 % d. Pat. (Behandl. mit Etoricoxib bis zu 1 Jahr mit 30 mg, 60 mg u. 90 mg tgl.). Bei Sympt. u./od. Anzeichen einer Leberfunkt.-stör. od. pathol. Leberfunkt.-werten Verlauf kontrollieren! Bei ersten Anzeichen einer Leberinsuff. od. bei persist. Erhöh. d. Leberwerte (3 x ULN) Absetzen empf. Allg. Hinw.: Bei Verschlechterung d. o. g. Organfunkt. geeignete Maßnahmen ergreifen u. Ther.-Abbruch erwägen. Anw. v. Etoricoxib bei älteren Pat. u. bei Pat. mit renaler, hepat. od. kard. Dysfunkt. unter geeigneter med. Überw. Rehydrierung v. dehydrierten Pat. vor Ther.-Einleitung empf. Nach Markteinführung sehr selten von schwerw. Hautreakt. (z. T. letaler Ausgang) einschl. exfoliativer Dermatitis, SJS u. TEN (Lyell-Syndrom) assoziiert mit NSAR u. einigen selektiven COX-2-Hemmern berichtet, höchstes Risiko scheinbar zu Beginn der Behandl. (höchste Inzidenz im ersten Behandl.-monat). Schwerw. Überempf.-reakt. (wie Anaphylaxie u. Angioödem) unter Etoricoxib mögl. Erhöh. Risiko für Hautreakt. bei Pat. mit anamn. Arzneimittelallergie mit einigen selektiven COX-2-Hemmern assoziiert. Beim 1. Anzeichen v. Hautausschl., Schleimhautläsionen od. sonst. Anzeichen einer Überempf.-reakt. Absetzen v. Etoricoxib empf. Maskierung v. Fieber od. and. Sympt. einer Entzündung od. Infekt. mögl. Vorsicht bei gleichz. Anw. mit Warfarin od. and. oralen Antikoagulanzien. Anw. bei Frauen, die beabsichtigen, schwanger zu werden, nicht empf. Enth. Lactose! Anw. bei Pat. mit der selt. heredit. Galactose-Intol., Lactase-Mangel od. Glucose-Galactose-Malabsorption nicht empf. Nebenwirkungen: NW aus klin. Studien (≤ 12 Wo., Etoricoxib 30 mg, 60 mg od. 90 mg; häufiger als unter Plazebo) bei Pat. mit Arthrose, rheumatoider Arthritis, chronischen Rückenschmerzen od. Spondylitis ankylosans, aus MEDAL-Studienprogramm (bis zu 3 ½ Jahre), aus Kurzzeitstudien zu akutem Schmerz od. nach Markteinführung: Sehr häufig: Abdominalschmerz. Häufig: Alveoläre Osteitis. Ödeme/Flüssigkeitsretent. Schwindelgef.; Kopfschm. Palpitationen; Arrhythmie. Hypertonie. Bronchospasmus. Obstipat.; Flatulenz; Gastritis; Sodbrennen/ Säurereflux; Diarrhö; Dyspepsie/epigastr. Beschw.; Übelk.; Erbr.; Ösophagitis; Ulzera d. Mundschleimhaut. Anstieg d. ALT/AST. Ekchymose. Asthenie/Müdigk.; grippeartige Erkrank. Gelegentlich: Gastroenteritis; Infekt. d. ober. Atemwege; Harnwegsinfek. Anämie (überw. i. Zus.-hang m. gastrointest. Blut.); Leukopenie; Thrombozytopenie. Überempf. (Allergie, AM-allergie, AM-überempf., Überempf., nicht spezif. Überempf., Überempf.-reakt. u. unspezif. Allergie). Gesteigerter od. vermind. Appetit; Gewichtszun. Angst; Depress.; Konzentrationsstör.; Halluzinat. Geschmacksstör.; Schlaflosigk.; Parästhesie/Hypästhesie; Schläfrigk. Verschwommensehen; Konjunktivitis. Tinnitus; Vertigo. Vorhofflimmern; Tachykardie; dekomp. Herzinsuff.; unspez. EKG-Veränd.; Angina pectoris; Myokardinfarkt. Flush; zerebrovask. Insult; TIA; hypertens. Krise; Vaskulitis. Husten; Atemnot; Epistaxis. Aufgetrieb. Bauch; Darmmotilitätsstör.; Mundtrockenh.; gastroduodenale Ulzera; peptische Ulzera einschl. Magen-Darm-Perforat. u. -Blut. (einige m. letal. Ausgang); Reizdarmsyndr.; Pankreatitis. Gesichtsödeme; Pruritus; Hautausschl.; Erythem; Urtikaria. Muskelkrämpfe/spasmen; muskuloskelettale Schm./Steifigk. Proteinurie; Anstieg d. Serum-Kreatinins; Nierenvers./ Niereninsuff. Schm. i. Brustkorb. Erhöh. d. Harnstoff-Stickstoffs/Kreatinkinase; Hyperkaliämie; Anstieg der Harnsäure. Selten: Angioödem/anaphylaktische/anaphylaktoide Reakt. einschl. Schock. Verwirrtheit; Ruhelosigk. Hepatitis. Lebervers.; Gelbsucht. SJS; TEN; fixes Arzneimittelexanthem. Hyponatriämie. Nach Markteinführung sehr selten: schwerw. Hautreakt. (z. T. letaler Ausgang) ein- PAIN COMPACT 251 PAIN COMPACT Versatis® 5 % wirkstoffhaltiges Pflaster Verschreibungspflichtig schl. exfoliativer Dermatitis, SJS u. TEN (Lyell-Syndrom) assoziiert mit NSAR u. einigen selektiven COX-2-Hemmern. Nebenw. in Zusammenh. mit NSAR (evtl. auch bei Etoricoxib): Nephrotox. einschl. interstitielle Nephritis u. nephrotisches Syndrom. MEDAL-Studie (Endpunkt-gesteuerte Studie [kardiovask. Endpunkt]; 17.804 Arthrosepat. u. 5.700 Pat. mit rheumatoider Arthritis; Ther.-Regime: Etoricoxib 60 mg [Arthrose] od. 90 mg [Arthrose u. rheumatoide Arthritis] tgl. od. Diclofenac 150 mg/d; nur schwerw. unerwünschte Ereign. [UE] u. Studienabbrüche aufgr. v. UE jegl. Art aufgezeichnet): Häufigk. schwerw. bestätigter thrombot. kardiovask. Ereign. (= kardiale, zerebrovask. u. periph. vask. Ereign.) vgl.-bar zw. Etoricoxib u. Diclofenac; Inz. d. Studienabbrüche aufgr. v. hyperten. Ereign. signifik. höher f. Etoricoxib vs. Diclofenac; Inz. dekomp. herzinsuff. Ereign. (Studienabbrüche u. schwerw. Ereign.) vgl.-bar unter Etoricoxib 60 mg u. Diclofenac 150 mg, die jeweiligen Inz. allerdings höher f. Etoricoxib 90 mg vs. Diclofenac 150 mg (signifik. f. 90 mg Etoricoxib vs. 150 mg Diclofenac in der MEDALArthrose-Kohorte); Inz. bestätigter dekomp. herzinsuff. Ereign. (schwerw. mit nachfolg. Hospital. od. notärztl. Betreuung) nicht signifik. höher f. Etoricoxib vs. Diclofenac 150 mg (Effekt dosisabhängig); Inz. d. Abbruchrate aufgr. v. ödemat. Ereign. f. Etoricoxib höher vs. Diclofenac 150 mg (Effekt dosisabhängig [signifik. f. Etoricoxib 90 mg, nicht aber für Etoricoxib 60 mg]). And. Studien außerhalb MEDAL-Studienprogramm (ca. 3.100 Patienten unter Etoricoxib ≥ 60 mg/d über ≥ 12 Wo.): Kein erkennb. Untersch. in d. Häufigk. bestätigter schw. thrombot. kardiovask. Ereign. zw. Pat. unter Etoricoxib ≥ 60 mg, Plazebo od. NSAR (außer Naproxen); bei Pat. unter Etoricoxib höhere Häufigkeit dieser Ereign. vs. Pat. unter Naproxen 500 mg 2 x/d. Wechselwirkungen: Orale Antikoagulanzien: Ca. 13%ige Verlängerung d. INR bei Pat. unter Dauerther. mit Warfarin u. Anw. von Etoricoxib 120 mg/Diuretika, ACE-Hemmer u. Angiotensin-II-Rezeptor-Antagonisten: Vermind. Wirkung durch NSAR mögl.; CAVE: in Komb. mit ACE-Hemmern bzw. Angiotensin-II-Antagonisten erhöhtes Risiko f. eine weit. Verschl. d. Nierenfunkt. u. eine akute Niereninsuff. (i. A. reversibel) bei einigen Pat. mit eingeschränkt. Nierenfunkt. (z. B. dehydrierte od. ältere Pat.) mögl. ASS (niedrig dosiert): Gleichzeit. Anw. möglich, kann jedoch im Vgl. zur Monother. mit Etoricoxib vermehrt zu gastrointest. Ulzera od. and. Komplikationen führen. Komb. mit ASS in höheren Dosen als zur kardiovask. Prophylaxe od. mit and. NSAR nicht empf. Gleichzeit. Anw. mit Ciclosporin u. Tacrolimus: Verstärk. der nephrotox. Wirk. Andere: Kein klinisch relev. Einfluss auf d. Pharmakokinetik v. Prednison/Prednisolon od. Digoxin. Antacida u. Ketoconazol (starker CYP3A4-Inhib.) ohne klinisch relevanten Beeinflussung d. von Etoricoxib. Verschreibungspflichtig. Wirkstoff: Lidocain Zusammensetzung: Arzneilich wirksamer Bestandteil: Jedes Hydrogelpflaster (10 cm x 14 cm) enthält 700 mg (5 % w/w) Lidocain (50 mg Lidocain pro g selbstklebender Schicht). ­Sonstige Bestandteile: Glycerol, Sorbitol-Lösung 70 % (kristallisierend) (Ph. Eur.), CarmelloseNatrium, Propylenglycol, Harnstoff, weißer Ton, Weinsäure (Ph. Eur.), Gelatine, Poly(vinylalkohol), Aluminium-glycinat-dihydroxid, Natriumedetat (Ph. Eur.), Methyl-4-hydroxybenzoat (Ph. Eur.) (E 218), Propyl-4-hydroxybenzoat (Ph. Eur.) (E 216), Polyacrylsäure, Polyacrylsäure-Natriumsalz, ­gereinigtes Wasser. Trägerschicht: Poly(ethylenterephthalat). Schutzfolie: Poly(ethylenterephthalat). Anwendungsgebiete: Versatis ist angezeigt zur Linderung der Symptome von ­neuropathischen Schmerzen nach einer Herpes-zoster-Infektion (Post-Zoster-Neuralgie). Gegenanzeigen: Überempfindlichkeit gegenüber dem Wirkstoff Lidocain oder einem der sonstigen B ­ estandteile. Bekannte Überempfindlichkeit gegenüber anderen Lokalanästhetika vom Amidtyp, wie etwa Bupivacain, Etidocain, Mepivacain und Prilocain. Applikation auf verletzter Haut oder offenen ­ Wunden. Nebenwirkungen: Sehr häufig: Reaktionen an der Applikationsstelle (Pruritus, Rötung, Hautausschlag, Brennen, Hautentzündung, kleine Bläschen). Gelegentlich: Hautverletzungen, Hautwunden. Sehr selten: offene Wunden, schwere allergische Reaktionen, Allergien. Warn­ hinweis: Versatis® enthält Propylenglycol (E 1520), Methyl-4-hydroxybenzoat (E 218) Propyl4-parahydroxybenzoat (E 216). Packungsbeilage beachten. Nicht im Kühlschrank lagern oder einfrieren. Stand der Information 04/2013 Grünenthal GmbH | 52099 Aachen | Deutschland Stand: 03/2013 Bitte lesen Sie vor Verordnung von EXINEF® die Fachinformation! Pharmazeutischer Unternehmer: VARIPHARM ARZNEIMITTEL GMBH, Lindenplatz 1, 85540 Haar Mitvertrieb: Grünenthal GmbH, 52099 Aachen 252 PAIN COMPACT 253 PAIN COMPACT TRAMAL®, TRAMAL® long Verschreibungspflichtig Wirkstoff: Tramadolhydrochlorid Zusammensetzung: Arzneilich wirksamer Bestandteil: 1 Retardtablette TRAMAL® long 50 mg enthält 50 mg Tramadolhydrochlorid; 1 Retardtablette TRAMAL® long 100 mg enthält 100 mg Tramadolhydrochlorid; 1 Retardtablette TRAMAL® long 150 mg enthält 150 mg Tramadol­ hydrochlorid; 1 Retardtablette TRAMAL® long 200 mg enthält 200 mg Tramadolhydrochlorid; 1 Ampulle TRAMAL® 50 mg enthält 50 mg Tramadolhydrochlorid; 1 Ampulle TRAMAL® 100 mg enthält 100 mg Tramadolhydrochlorid; 1 Kapsel TRAMAL® Kapseln enthält 50 mg Tramadol­hydrochlorid; 0,5 ml (20 Tropfen/4 Hübe) TRAMAL® Tropfen enthalten 50 mg Tramadol­ hydrochlorid; 1 Zäpfchen TRAMAL® Zäpfchen enthält 100 mg Tramadolhydrochlorid. Sonstige Bestandteile: TRAMAL® long, Retardtabletten: Tablettenkern: Mikrokristalline Cellulose, Hypro­ mellose, Magnesiumsterat, Hochdisperses Siliciumdioxid; Tablettenüberzug: Hypromellose, Lactose-Monohydrat, Macrogol 6000, Propylenglycol, Talkum, Titandioxid (E 171), Eisen(III)hydroxid-oxid x H20 (E 172) [nur in Tramal® long 50 mg], Chinolingelb als Aluminiumsalz (E 104), Eisen-(III)-oxid (E 172) [nur in Tramal® long 150 mg und 200 mg], Eisen(III)-oxid (E 172) [nur in Tramal® long 150 mg und 200 mg], Eisenoxide und -hydroxide (E 172) [nur in Tramal® long 200 mg]. TRAMAL® 50 mg und 100 mg, Injektionslösung: Natriumacetat, Wasser für Injektionszwecke. TRAMAL® Kapseln: Kapselinhalt: Mikrokristalline Cellulose, Carboxymethylstärke-Natrium (Typ A), Hochdisperses Siliciumdioxid, Magnesiumstearat; Kapselhülle: Gelatine, Eisen(III)hydroxid-oxid (E 172), Titandioxid (E 171), Natriumdodecylsulfat. TRAMAL® Tropfen: Glycerol 85 %, ­Kaliumsorbat, Macrogolglycerolhydroxystearat, Propylenglycol, Natriumcyclamat, SaccharinNatrium 2 H2O, Sucrose, gereinigtes Wasser, Aromastoffe (Minzöl [teilweise Mentholfrei], Anis­ aroma). TRAMAL® Zäpfchen: Hartfett. Anwendungsgebiete: Mäßig starke bis starke Schmerzen. Gegenanzeigen: Bekannte Überempfindlichkeit gegen Tramadol, Menthol [nur TRAMAL® Tropfen], Cineol [nur TRAMAL® Tropfen] oder einen der sonstigen Bestandteile; akute Vergiftungen durch Alkohol, Schlafmittel, Schmerzmittel oder Psychopharmaka (Arzneimittel mit Wirkung auf die Stimmungslage und Gefühlsleben); gleichzeitige Einnahme oder Einnahme innerhalb der letzten 14 Tage von MAO-Hemmstoffen (Arzneimittel gegen Depressionen); Epilepsie, die durch Behandlung nicht ausreichend kontrolliert werden kann. Darf nicht zur Drogensubstitution angewendet werden. Nebenwirkungen: Sehr häufig: Schwindel, Übelkeit. Häufig: Kopfschmerz, Benommenheit, Erbrechen, Verstopfung, Mundtrockenheit, Schwitzen, Erschöpfung. Gelegentlich: Beeinflussung der Kreislaufregulation (Herzklopfen, beschleunigter Herzschlag [Tachykardie], Schwächeanfälle [orthostatische Hypotonie] und Kreislaufzusammenbruch [Kreislaufkollaps]). Diese Nebenwirkungen können insbesondere bei aufrechter Körperhaltung und unter körper­ licher Belastung auftreten. Brechreiz, Magenbeschwerden (z. B. Magendruck, Völlegefühl), Durchfall (Diarrhoe), Hautreaktionen (z. B. Juckreiz, Ausschlag). Selten: verlangsamter Herzschlag (Bradykardie), Blutdruckanstieg, Appetitveränderungen, Fehlempfindungen auf der Haut (wie ­ z. B. Kribbeln, Prickeln, Taubheitsgefühl), Zittern (Tremor), Verminderung der Atmung (Atem­ depression), epileptiforme Krampfanfälle, unwillkürliche Muskelzuckungen, Koordinations­ störungen und vorübergehende Bewusstlosigkeit (Synkope), Sprachstörungen. Werden die empfohlenen Dosen überschritten oder gleichzeitig andere Arzneimittel angewendet, die dämpfend auf das Gehirn wirken, kann eine Verminderung der Atmung auftreten. Epileptiforme Krampfanfälle traten überwiegend nach Anwendung hoher Tramadol-Dosierungen auf oder nach gleichzeitiger Anwendung von Arzneimitteln, die die Krampfschwelle herabsetzen. Halluzinationen, Verwirrtheit, Schlafstörungen, Delirium, Ängstlichkeit und Albträume, Abhängigkeit. Psychische Beschwerden können nach einer Behandlung mit Tramal®/Tramal® long auftreten, wobei ihre Intensität und 254 ihr Wesen individuell unterschiedlich in Erscheinung treten können (je nach Persönlichkeit und Dauer der Anwendung). Hierbei kann es sich um Stimmungsveränderungen (meist gehobene, gelegentlich auch gereizte Stimmung), Veränderungen der Aktivität (meist Dämpfung, gelegentlich ­Steigerung) und Verminderung der Wahrnehmungs- und der Denkfähigkeit (was zu Fehlern im Entscheidungsverhalten führen kann) handeln. Verschwommene Sicht, Pupillenverengung (Miosis), Pupillenerweiterung (Mydriasis), Atemnot (Dyspnoe). Über eine Verschlimmerung von Asthma ist berichtet worden, wobei jedoch ein ursächlicher Zusammenhang mit dem Wirkstoff Tramadol nicht hergestellt werden konnte. Verminderte Muskelkraft, erschwertes oder schmerzhaftes Wasserlassen weniger Urin als normal. Allergische Reaktionen (z. B. Atemnot, pfeifende Atemgeräusche, Anschwellen der Haut, Schockreaktionen (plötzliches Kreislaufversagen) sind in sehr seltenen Fällen aufgetreten). Wird Tramal®/Tramal® long über einen längeren Zeitraum eingenommen, kann sich Abhängigkeit einstellen, wenn auch das Risiko gering ist. Nach Absetzen des Arzneimittels können Entzugsreaktionen auftreten. Sehr selten: Leberenzymwerterhöhungen. Nicht bekannt: Abfall des Blutzuckerspiegels. Warnhinweis: Tramal® long Retardtabletten ent­ ­ enthol halten Lactose. TRAMAL® Tropfen enthalten Sucrose, Macrogolglycerolhydroxystearat, M und Cineol. Packungsbeilagen beachten. Tramal® Kapseln nicht über 25 °C lagern, Tramal® ­Zäpfchen nicht über 30 °C lagern. Stand der Information 08/2013 Grünenthal GmbH | 52099 Aachen | Deutschland PAIN COMPACT 255 PAIN COMPACT M-long® 10 mg/30 mg/60 mg/100 mg, Hartkapseln, retardiert Verschreibungspflichtig Wirkstoff: Morphinsulfat Zusammensetzung: Arzneilich wirksamer Bestandteil: 1 Hartkapsel, retardiert enthält 10 mg/ 30 mg/60 mg/100 mg Morphinsulfat. Sonstige Bestandteile mit bekannter Wirkung: [aller Wirkstärken] Sucrose, Maisstärke, Macrogol 4000, Ethylcellulose, Hexadecan-1-ol, Natrium­ dodecylsulfat, Dibutyldecandioat, Talkum, Gelatine, Titandioxid (E 171), Eisen(II, III)-oxid (E 172), Schwarze Tinte. Eisen(III)-hydroxid-oxid-Monohydrat (E 172) [nur in M-long 10 mg und M-long 60 mg], Eisen(III)-oxid (E 172) [nur in M-long 30 mg und M-long 60 mg]. Anwendungs­ gebiete: Starke und stärkste Schmerzen. Gegenanzeigen: Bekannte Überempfindlichkeit gegen ­Morphin oder andere Bestandteile von M-long, Ileus, akutes Bronchialasthma, Atemdepression (in Abwesenheit von Geräten, die zur Wiederbelebung notwendig sind oder in einer nicht überwachten Umgebung), akutes Abdomen, Alkoholintoxikation. Nebenwirkungen: Sehr häufig: Stimmungs­veränderungen, meist Euphorie aber auch Dysphorie. Häufig: Überempfindlichkeits­ reaktionen wie Urtikaria und Pruritus, Veränderungen der Aktiviertheit (meist Dämpfung, aber auch Steigerung oder Erregungszustände), Schlaflosigkeit und Störungen im Denken und Fühlen (z. B. Wahrnehmungsstörungen/Halluzinationen, Verwirrtheit), Kopfschmerzen, Schwindel, Erbrechen (besonders zu Beginn der Behandlung), Appetitlosigkeit, Dyspepsie, Geschmacks­ ­ veränderungen, Schwitzen, Störungen bei der Blasenentleerung. Gelegentlich: Tachykardie, Bradykardie, Hypertonie, Hypotonie. Selten: Bronchospasmen, Pankreatitis, Gallenkoliken, ­Nierenkoliken, Entzugserscheinungen, Erhöhung der Pankreasenzyme. Sehr selten: Syndrom der inadäquaten ADH-Sekretion (SIADH, Leitsymptom: Hyponatriämie), Abhängigkeit, Tremor, u ­nwillkürliches Muskelzucken, epileptische Krampfanfälle, verschwommenes Sehen, Doppeltsehen, Augen­ zittern, Dyspnoe, Darmverschluss, Bauchschmerzen, Zahnveränderungen (wobei jedoch ein ursächlicher Zusammenhang zur Morphin-Therapie nicht hergestellt werden konnte), andere Hautausschläge (Exantheme), Muskelkrämpfe, Muskelstarre, Verminderung der Libido, Potenzschwäche, ­Amenorrhoe, Asthenie, Unwohlsein, Schüttelfrost, periphere Ödeme (bilden sich nach Absetzen zurück), Erhöhung leberspezifischer Enzyme. Nicht bekannt: Herzklopfen, Herzversagen, Gesichtsrötung. Es kann zu anaphylaktischen und anaphylaktoiden Reaktionen kommen. Morphin zeigt vielfältige psychische Nebenwirkungen, die hinsichtlich Stärke und Art individuell unterschiedlich auftreten. Morphin führt dosisabhängig zur Sedierung (leichte Müdigkeit bis Benommenheit). Es kann eine allgemeine Schwäche bis hin zur Ohnmacht auftreten. Bei hoher Dosierung kann es zur Hyper­algesie oder Allodynie kommen, die nicht auf eine weitere Dosiserhöhung von Morphin ansprechen. Pupillenverengung ist ein typischer Begleiteffekt. Bei intensivmedizinisch behandelten Patienten sind nicht kardiogen bedingte Lungenödeme beobachtet worden. M ­ orphin führt dosis­abhängig zu einer Atemdämpfung. Ebenso können dosisabhängig Übelkeit und Mundtrockenheit auftreten. Bei Dauerbehandlung ist Verstopfung ein typischer Begleiteffekt. Es kann zu einer ­Toleranzentwicklung kommen. Warnhinweis: M-long® enthält Sucrose (Zucker). Packungsbeilage beachten. Nicht über 25 °C lagern. Stand der Information 03/2013 Grünenthal GmbH | 52099 Aachen | Deutschland 256 PAIN COMPACT 257 PAIN COMPACT 258 6611 2453 | Code 2014PAI018 | Stand 2014-04 Grünenthal GmbH | 52099 Aachen | Deutschland