Demenz - Schlafmedizin.de
Werbung
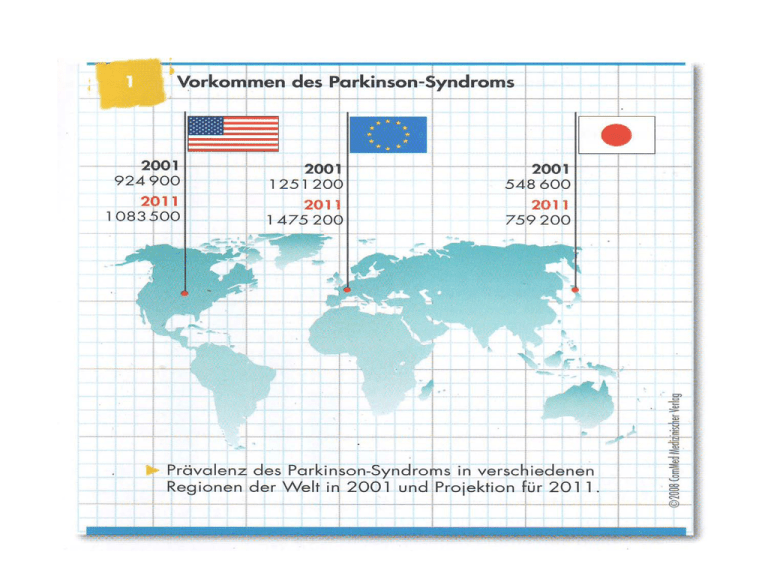
Degeneration viszero- und somatomotorischer Neurone presymptomatic phase symptomatic phase Locus coeruleus a b presymptomatic phase c 1 2 3 symptomatic phase dorsaler motor. Vaguskern 1 2 presymptomatic phase symptomatic phase Neocortex sek. + prim. Neocortex, Assoziation Mesocortex Mesocortex Substantia nigra Locus coeruleus dorsaler motor. Vaguskern Substantia nigra Locus coeruleus dorsaler motor. Vaguskern 4 modifiziert nach: Braak et al., Cell Tissue Res 2004; 318: 121–134 d 1 2 3 4 5 6 Frühsymptome Rücken-, Gelenkschmerz Riechstörungen Depressive Stimmung Feinmotorische Störungen Vegetative Probleme REM-Schlafstörungen Störung der Farbdiskrimination 1809 1824 1827 1830 1831 1834 Riechstörungen bei neurodegenerativen Erkrankungen Erkrankung Riechstörung M. Parkinson (IPS) ++++ Alzheimer Demenz +++ Demenz mit Lewy-Körperchen (DLBD) +++ Multisystematrophie (MSA) ++ Chorea Huntington + Motoneuronerkrankung + Progressive supranukleäre Blickparese 0/+ Kortikobasale Degeneration (CBD) 0 Vaskuläres Parkinson-Syndrom 0 Essenzieller Tremor 0/+ Aus: W. Jost (Hrg.), Diagnostik des Parkinsonsyndroms, Uni-Med Verlag 2008 Obstipation als Frühsymptom Röntgen-Abdomenübersicht Obstipation ist ein häufiges Frühsymptom (24%) Obstipierte Personen bekommen häufiger Parkinson Obstipation beim PS bleibt lange asymptomatisch Kolontransitzeit bedarf einer Röntgenaufnahme a. mit deutlich verzögerter Kolontransitzeit b. mit outlet-Obstipation Aus: W. Jost (Hrg.), Diagnostik des Parkinsonsyndroms, Uni-Med Verlag 2008 REM-Schlafstörungen Die Hälfte aller Patienten mit REM-Schlafstörungen entwickeln ein PS REM-Schlafstörungen und Riechstörungen sind ein guter Indikator für α-Synukleinopathien 1 REM-Schlafstörungen korrelieren weiterhin mit „motor speed“, gestörter Farbdiskrimination, geringer autonomer Störung sowie Gangstörungen, nicht jedoch mit Depression 2 1 2 Stiasny-Kolster et al., Brain 2005 Postuma et al., Neurology 2006 Klinisches Vorgehen Feinmotorische Störungen Tremor Gangstörung Depressive Stimmung Obstipation Riechstörungen Unruhiger Schlaf Gelenk- und Muskelschmerz Familiäre Belastung (Nichtraucher) Riechtest Sonographie Szinti/SPECT Welche Diagnostik setzen wir ein? Anamnese Klinischer Befund Riechtest L-Dopa / Apomorphin-Test MRT SPECT PET MIBG-Szintigraphie Sonographie Tremoranalyse Aus: W. Jost (Hrg.), Diagnostik des Parkinsonsyndroms, Uni-Med Verlag 2008 MRT Zur Frühdiagnostik zur Zeit wenig hilfreich v.a. zur Differenzialdiagnostik Funktionelle Darstellung: DaTScan® Zur Frühdiagnostik evtl. hilfreich keine 100%ige Spezifität und Sensitivität Strahlenbelastung teuer Essentieller Tremor M. Parkinson PSP Aus: W. Jost (Hrg.), Diagnostik des Parkinsonsyndroms, Uni-Med Verlag 2008 MSA Funktionelle Darstellung: PET 11C-Racloprid Racloprid nur zur DD Strahlenbelastung teuer DOPA-PET bessere Auflösung zu teuer Strahlenbelastung F18-Dopa PET Empfohlene Diagnostik bei PD Anamnese, klinischer Befund, Ausschlussdiagnostik Diagnose klar Diagnose unklar Therapiebeginn L-Dopa-/Apomorphin-Test SPECT, MIBG, PET Therapieziele: Leitlinien Die Therapie der Parkinson-Krankheit sollte rechtzeitig, altersgerecht und effizient beginnen. Je nach Alter, Erkrankungsdauer und sozialer Situation können folgende Therapieziele relevant werden: – Therapie von motorischen, autonomen, kognitiven und kommunikativen sowie psychiatrischen Symptomen der Erkrankung (Impairment) Welche Faktoren bestimmen die Therapie? 1. Alter, Gesundheitszustand 2. Schwere der Symptomatik 2a. Ausprägung der motorischen Symptome 2b. Ausprägung der nicht-motorischen Symptome 3. Krankheitsdauer, Progredienz, Prognose 4. Begleiterkrankungen, -medikation 5. Persönliche Situation 6. Verträglichkeit der Medikamente X. Kosten Aus: W. Jost, Therapie des idiopathischen Parkinsonsyndroms, Uni-Med Verlag 2007 Welche therapeutischen Möglichkeiten stehen zur Verfügung? Aufklärung, Beratung, Hilfsmittel, Ernährung Physio-, Ergotherapie, Logopädie Medikamente operative Maßnahmen Welche Medikamente stehen zur Verfügung? L-Dopa (+DDCH) Dopaminagonisten Amantadin Budipin COMT-Hemmer MAO-B Hemmer Anticholinergika Sonstige Medikamente (z.B. Clozapin) Angriffspunkte von L-Dopa, DopaminAgonisten, Selegilin und NMDA-Antagonisten Präsynaptisches Neuron Dopamin-Agonisten Postsynaptisches Neuron Phenylalanin Aminosäuredecarboxylase Tyrosin Dopamin L-Dopa D1-D5-Rezeptor Dopamin Tyrosinhydroxylase NMDA-Rezeptor L-DopaSubstitution Selegilin Amantadin Budipin MAO-B DOPAC Glia Welchen Dopamin-Agonisten? Levodopa COMT 3- OMD COMTHemmer AADC Decarboxylase-Hemmer Dopamin Blut- Hirn-Schranke Levodopa COMT 3- OMD COMT 3- MT MAO-B COMTHemmer AADC L-Dopa: 3,4-Dihydroxyphenyl-L-Alanin 3-OMD: 3-O-Methyldopa 3-MT: 3-Methoxytyramin DOPAC: Dihydroxyphenylacetat HVA: Homovanillinsäure AADC: Aromat. AS-Decarboxyl. Dopamin COMTHemmer COMT HVA Aus: W. Jost, Therapie des idiopathischen Parkinsonsyndroms, Uni-Med Verlag 2007 MAO-B DOPAC COMTHemmer Leitlinienkonformer Algorithmus für die Therapie des Parkinsonsyndroms Funktionelle Störung Agonist >70 J., Multimorbidität: L-Dopa Agonist + L-Dopa, Amantadin, MAO/COMT-Hemmer Management motorischer und nicht-motorischer Komplikationen Chir.Therapie Aktuelle Therapie-Empfehlungen nach den DGN-Leitlinien < 70 Jahre Stadien Keine wesentliche Komorbidität Therapieeinleitung Früh H&Y I–II Erhaltungstherapie Mittel H&Y II–III Spät H&Y IV– V Dopaminagonist Alternativ (bei leichter Symptomatik): Amantadin, MAO-B-Hemmer Therapieres. tremordom. IPS: Anticholinergika, Budipin Levodopa + Dopaminagonist + COMT-Hemmer + MAO-B-Hemmer (+ Amantadin) Levodopa + Dopaminagonist + COMT-Hemmer + MAO-B-Hemmer (+ Amantadin) > 70 Jahre Multimorbidität Levodopa Alternativ (bei leichter Symptomatik): Amantadin, MAO-B-Hemmer Levodopa + Dopaminagonist + COMT-Hemmer + MAO-B-Hemmer (+ Amantadin) Levodopa (+ Dopaminagonist) + COMT-Hemmer + MAO-B-Hemmer (+ Amantadin) Nicht-motorische Komplikationen Psychiatrische Störungen Depression, Angst Demenz Exogene Psychose Therapieprobleme bei fortgeschrittenem Morbus Parkinson Demenz Nicht - dopaminerge Probleme Therapieprobleme bei fortgeschrittenem Morbus Parkinson Demenz Nicht - dopaminerge Probleme Demenz bei Parkinson Demenz Syndromen • Morbus Parkinson -/+ • Multisystematrophie -/+ • „lower body Parkinsonism“ (SAE, NPH) ++ • Corticobasale Degeneration ++ • Progressive supranukleäre Blicklähmung++ • Huntington, Hallervorden-Spatz, Creutzfeld-Jakob-Erkrankung (CJD) ++ • Lewy-Körper-Demenz +++ • Alzheimer-Demenz +++ Therapie der Parkinson-Demenz • Rivastigmin (Exelon®) (zugelassen) Medikamente, für die kein wissenschaftlicher Wirkungsnachweis besteht: • Memantine (z. B. Akatinol®) „Hinweise auf eine verminderte Pflegebedürftigkeit bei Menschen mit schwerer Demenz“ • Piracetam (z. B. Normabrain®) • Nimodipin (z. B. Nimotop®) • Ginkgo biloba • Vitamin E (Report of the Quality Standards Subcommittee of the AAN. Neurology 2001; www.evidence.de, ) Evidenz basierte Medizin bei demenziellen Syndromen (Cochrane Library 2000 - 01) Cholinesterasehemmer … • Tacrin (Cognex®): wegen NW nicht mehr verwendet • Donepezil (Aricept®): 10 mg/d • Rivastigmin (Exelon®): 6 - 12 mg/d • Galantamin (Reminyl®): 16 mg/d … zeigen eine Verbesserung von Kognition und globalen Scores, Aktivitäten des täglichen Lebens und Verhalten; „The practical importance of these changes to patients and careers is unclear”. Therapieprobleme bei fortgeschrittenem Morbus Parkinson Demenz Nicht - dopaminerge Probleme Med. bedingte Folgeerkrankungen • Halluzinationen • Psychosyndrom • Dyskinesien • Depression • "Freezing" Halluzinationen bei M. Parkinson unter Dopaminergika • Prävalenz: 25 – 40 %, visuell >> auditorisch • Risikofaktoren: – – – – – – Kognitive Defizite Dauer der Erkrankung / Behandlung Exzessive Tagesmüdigkeit Umkehrung des Nacht - Tag - Rhythmus Depression Schlechter Visus (Akkomodationsstörungen) Halluzinationen können ein frühes Symptom einer dementiellen Entwicklung sein, z. B. bei Levy - Körperchen Demenz. Barnes et David JNNP 2001, Holroyd et al. JNNP 2001, Fénelon et al. BRAIN 2000, Aarsland et al. Arch Neurol 1999 Psychosyndrom bei M. Parkinson unter Dopaminergika Therapie • Korrektur auslösender Faktoren (z. B. Infekte, Flüssigkeitsersatz) • Absetzen / Reduzieren, wenn möglich langsam – – – – – – Anticholinergika Budipin, Amantadin MAO-B Hemmer Dopaminagonisten COMT-Hemmer L-Dopa Stellenwert Clozapin D4 Antagonist • Ausgeprägter antipsychotischer Effekt bereits bei niedrigen Dosen (<25mg / d) • Rascher Wirkungseintritt • NW: Leukopenie, Mundtrockenheit, Granulozytopenie, Thermoregulationsstörung, Epilepsie, Akkomodationsstörung, Thrombopenie, Tachykardie, Schwindel, orthostatische Hypotonie, Müdigkeit, Erhöhung der Leberwerte, Kopfschmerzen, Gewichtszunahme • Nachteil: 6 Monate lang wöchentliche, dann zweiwöchentliche Blutbildkontrollen Depression bei M. Parkinson unter Dopaminergika Therapie • Ausreichend Dopaminergika • Kleine kontrollierte Studien zu Imipramin, Nortriptylin und Desipramin • SSRIs am „häufigsten“ bei M. Parkinson (Umfrage-Ergebnisse, Neurology 98) • Mirtazapin, Reboxetin, Moclobemid Schlafstörungen – Ursachen I • Nächtliche Miktionen • Unfähigkeit sich im Bett umzudrehen • Schmerzhafte Beinkrämpfe • Restless Legs Syndrom • Lebhafte Träume und Albträume • Unfähigkeit allein aufzustehen • Dystone Bewegungsstörungen Schlafstörungen – Ursachen II • Rückenschmerzen, Zuckungen • Optische Halluzinationen • Schlaf - Apnoe - Syndrom • REM - Schlaf - Verhaltensstörung Atemstörungen • Rigidität der Atemmuskulatur – verminderte Atemexkursion • Akinese – Verminderte Sauerstoffzufuhr • Erhöhte Atemfrequenz in Ruhe • Stimm- und Sprechstörungen • Atemnot • Beklemmungsgefühle • Nächtliche Dsypnoe • Apnoesyndrom • Tagesmüdigkeit Atemstörung Therapeutische Ansätze • Optimierung der Parkinsonente • Atemtraining, Logopädie • Inhalationen, Sekretolytika • Atemmaske • CPAP-Beatmung











