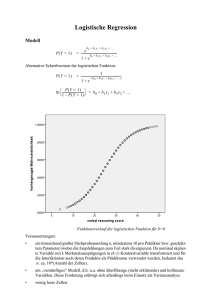
Fall-Kontroll-Studie zur Identifizierung von Risikofaktoren für den
Werbung

5. Zusammenfassung 5.1. Allgemeines zu ESBL Seit einigen Jahren nehmen Enterobacteriaceae, die eine Aktivität mit Extended-spectrum-betalactamasen (ESBL) aufweisen, im Raum Bochum zu. Diese zeigen eine Resistenz gegen die meisten Betalaktam-Antibiotika wie Penicilline, Cephalosporine und Monobactame, nicht jedoch gegen Carbapeneme und Cephamycine und werden durch Betalaktamaseinhibitoren wie Clavulansäure inhibiert. Die Inzidenz an Infektionen mit ESBL-produzierenden Bakterien ist weltweit steigend [15], mittlerweile besonders in den osteuropäischen Ländern sowie in Asien und Südamerika. Ausbrüche von Infektionen mit ESBL-Organismen sind mittlerweile von jedem europäischen Land berichtet worden [22]. Potentielles Reservoir sind oft Kliniken und Pflegeeinrichtungen. Es sind weltweit viele verschiedene Risikofaktoren für den Erwerb einer Infektion mit ESBLproduzierenden Bakterien identifiziert worden. Die Therapieoptionen einer ESBL-Infektion sind stark eingeschränkt, da ESBL-produzierende Bakterien oft auch zusätzlich Resistenzen gegen andere Antibiotikaklassen aufweisen. Als Therapie der Wahl werden hauptsächlich Carbapeneme eingesetzt. Die Wahrscheinlichkeit, dass Oxyminobetalactame bei ernsten Erkrankungen nicht ansprechen, ist hoch, auch wenn die Isolate auf die Antibiotika in vitro empfindlich reagieren [21]. Ziel dieser Arbeit war es, Risikofaktoren zu identifizieren, die zum Erwerb einer Infektion mit ESBL-produzierenden E. coli oder K. pneumoniae führen. Die hier vorliegende Arbeit wurde sorgfältig konzipiert, sodass häufige Fehler eliminiert werden konnten. Es erfolgte somit die optimale Kontrollgruppenauswahl nicht nach der sensiblen Variante der ESBL-Spezies, sondern nach Patienten, bei denen keine ESBL-Keime isoliert werden konnten, die auf derselben Station wie der Fallpatient lagen. Weiterhin wurde der Zeitraum „time at risk“ und 84 Komorbiditäten in die multivariaten Analysen, die unter Erhalt der FallKontroll-Paarung durchgefürht wurden, zur Identifizierung von Confoundern integriert. Es wurden die Daten der Patienten aus dem Marienhospital Herne und der Transplantationsstation sowie der Transplantatambulanz des Knappschaftskrankenhauses Bochum herangezogen. Das Ergebnis zeigt, dass eine vorherige Antibiotikaexposition mit einem Odds Ratio von 9,14 [95 %-KI 1,59 - 52,43] als signifikanter Risikofaktor einer ESBL-Infektion in der multivariaten Analyse identifiziert werden konnte. Weiterhin stellen sich Harnwegskatheter (Odds Ratio 2,807 [95%-KI 1,235 - 6,381]), rezidivierende Harnwegsinfekte (Odds Ratio 4,043 [95% KI-1,870 - 8,739]), Lebererkrankungen (Odds Ratio 3,188 [95% KI 1,141 - 8,902]) und chronischen Wunden (Odds Ratio 2,981 [95%-KI 1,238 - 7,177]) als potentielle Risikofaktoren in einer multivariaten Analyse dar. Die Ursache liegt hierbei wahrscheinlich im Selektionsdruck durch Cephalosporine, Penicilline und andere Antibiotikaklassen bei häufiger Parallelresistenz. Die weiteren Risikofaktoren können durch eine höhere Wahrscheinlichkeit einer ESBL-Übertragung erklärt werden. Als Konsequenz dieser Ergebnisse leitet sich neben der Empfehlung der Vermeidung einer Übertragung durch präventive Hygienemaßnahmen die Empfehlung zur Antibiotikarestriktion und einem rationalen Einsatz von Antibiotika ab. 85