Blasenkrebs Klassifikationen
Werbung

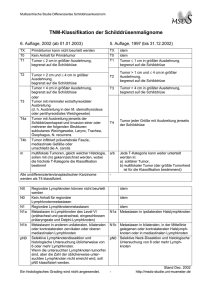
Blasenkrebs Klassifikationen Blasenkrebs.JPGMit 15.000 Neuerkrankungen pro Jahr steht das Harnblasenkarzinom bei den Männern auf Platz 5 der Häufigkeitsskala von Krebserkrankungen in der Bundesrepublik Deutschland. Etwa 4.000 Personen sterben pro Jahr in Deutschland am Harnblasenkarzinom. Männer sind gut doppelt so häufig betroffen wie Frauen. Wichtigster umweltbedingter Risikofaktor für die Entstehung des Harnblasenkarzinoms ist das Rauchen. Blasenkrebs ist nach dem Bronchialkrebs der zweithäufigste Raucherkrebs. Dies ist auch der Grund dafür, dass die Erkrankungszahlen bei den Frauen zunehmen, da seit dem zweiten Weltkrieg der Anteil der Raucherinnen in der Bevölkerung stark zugenommen hat. Die Einteilung der Tumorausdehnung geschieht nach dem TNM-System, wobei T für Tumor, N für Lymphknoten ("node") und M für Metastasen steht. Dabei wird die Ausdehnung des Primärtumors mit den entsprechenden Großbuchstaben plus Zusatz und das Grading mit dem Großbuchstaben "G" und den Ziffern 1 – 3 bezeichnet. Der kleine vorgesetzte Buchstabe "p" bedeutet dann, dass das Stadium vom Pathologen bestimmt wurde. Zu den oberflächlichen Blasentumoren gehören alle pTaG1–3 und pT1G1-3 Tumoren und das Carcinoma in situ. y-Symbol: Das 'y' wird der Klassifikation vorangestellt, wenn die Tumorklassifikation während oder nach einer multimodalen Tumortherapie erfolgt. p-Symbol: Das 'p' wird der Klassifikation vorangestellt, wenn die Tumorklassifikation postoperativ vom Pathologen erstellt wird (Diagnosesicherheit C4) Ta Nicht invasives papilläres Karzinom des Urothels Tcis Nicht invasives Carcinoma in situ T1 Einwachsen unter die Schleimhaut in das submuköse Bindegewebe (Unterformen: T1a: oberhalb der Schleimhautmuskelschicht ; T1b: unterhalb der Schleimhautmuskelschicht) T2 Einwachsen in die Muskelschicht der Harnblase (Unterformen: T2a: innere Hälfte, T2b: bis in die äußere Hälfte) T3 Hinauswachsen über die Muskelschicht der Harnblase (Unterformen: T3a: nur mikroskopisch erkennbar, T3b: mit dem bloßen Augen sichtbar T4 Einwachsen in Nachbarorgane (Unterformen: T4a: Prostata, Gebärmutter, Scheide T4b: Becken- oder Bauchwand) G = Histopathologisches Grading (Grad der Tumorzelldifferenzierung) G1 = gut differenzierter Tumor G2 = mäßig differenzierter Tumor G3 = schlecht differenzierter Tumor G4 = undifferenzierter/entdifferenzierter/anaplastischer Tumor L = Lymphgefäßinvasion L0 = Keine Lymphgefäßinvasion Lx = Lymphgefäßinvasion nicht beurteilbar L1 = Lymphgefäßinvasion https://www.forum-blasenkrebs.net/lexicon/index.php?entry/303-blasenkrebs-klassifikationen/ 2 N0 Keine lokalen Lymphknoten befallen N1 Einzelner befallener Lymphknoten kleiner als 2 cm N2 einzelner Lymphknoten von 2-5 cm Durchmesser, oder mehrere befallene Lymphknoten < 5 cm N3 Lymphknoten über 5 cm M0 Keine Fernmetastasen nachgewiesen M1 Fernmetastasen nachgewiesen R = Residualtumor (Resttumor nach nichtoperativer und operativer Therapie) R0 = kein Residualtumor Rx = Vorhandensein eines Residualtumors nicht beurteilbar R1 = mikroskopischer Residualtumor R2 = makroskopischer Residualtumor V = Veneninvasion V0 = keine Veneninvasion Vx = Veneninvasion nicht beurteilbar https://www.forum-blasenkrebs.net/lexicon/index.php?entry/303-blasenkrebs-klassifikationen/ 3 V1 = mikroskopische Veneninvasion V2 = makroskopische Veneninvasion Im vergangenen Jahr (2011) neu dazugekommen (Union for International Cancer Control 7. Fassung): Pn = Perineurale Invasion PnX = Perineurale Invasion kann nicht beurteilt werden Pn0 = keine Perineurale Invasion Pn1 = Perineurale invasion Perineuralscheideninvasion: Der Tumor breitet sich meistens entlang der Nervenbahnen aus. Eine Perineuralscheideninvasion (PNI) ist mit einem erhöhten Risiko für ein lokales oder regionäres Rezidiv verbunden. Ineressant für die befürworter der Nervschonenden OP. Wenn die Perineuralscheideninvasion im Bereich der Prostatakapsel sitzt (wo sich die meisten Operateure auch schwierig mit der OP tun) und nervenschonend operiert wird, kann es sein, dass Tumorzellen am Gefäss-Nerven-Bündel erhalten bleiben. Inzwischen wird bei Blasenkarzinomen auch nach “low risk” und “high risk” unterschieden. Der Unterschied zwischen “low risk” und “high risk” beim Grading : Low risk : Jedes Karzinom mit dem Differenzierungsgrad G1 oder G2 ohne Lymphgefäßeinbrüche https://www.forum-blasenkrebs.net/lexicon/index.php?entry/303-blasenkrebs-klassifikationen/ 4 High risk : Jedes Karzinom mit dem Differenzierungsgrad G1 oder G2 mit Lymphgefäßeinbrüchen Jedes G3 oder G4 Karzinom sowie jedes Siegelringkarzinom Eine Histologie / Diagnose und Beurteilung einer TUR-B / oder nach einer radikalen Zystektomie könnte wie folgt aussehen. pT1 G3 N0 M0 Quelle Quellenangabe Bild Von Der Reisende aus der deutschsprachigen Wikipedia, CC BY-SA 3.0, https://commons.wikimedia.org/w/index.php?curid=6400169 Quellenangabe Text Artikel basiert auf dem Artikel Schloss Biebrich aus der freien Enzyklopädie Wikipedia und steht unter der Doppellizenz GNU-Lizenz für freie Dokumentation und Creative Commons CC-BY-SA 3.0 Unported (Kurzfassung (de)). In der Wikipedia ist eine Liste der Autoren verfügbar. 5 https://www.forum-blasenkrebs.net/lexicon/index.php?entry/303-blasenkrebs-klassifikationen/ 5