FMH-Quiz 61
Werbung

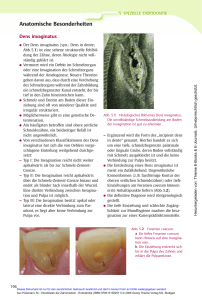
FMH - Quiz Vol. 26 Nr. 2 2015 FMH-Quiz 61 Fallbeschreibung Alain ist ein 23-monatiges, bisher gesundes Kind. Seit 36 Stunden weist er sehr starke Bauchschmerzen auf, welche plötzlich aufgetreten waren. Seither weint er sehr häufig und hat einen flüssigen Stuhlgang gehabt. Diese Schmerzen verschwinden nach ein paar Minuten und Alain spielt wieder wie vorher. Er ist afebril und sein Verhalten ist unauffällig. Tagsüber schien alles in Ordnung gewesen zu sein, aber heute Abend sind die Schmerzen erneut aufgetreten, wurden immer häufiger und Alain begann zu erbrechen ohne Stuhl zu entleeren. Seine Eltern bringen ihn dann auf die Notfallstation. Frage 1 Was sind die 3 klinischen Probleme, die Alain aufweist? Frage 2 Sie haben die Diagnose einer akuten Invagination gestellt. Nennen Sie mindestens 2 klinische Ursachen, die beim Säugling oder beim älteren Kind für eine Invagination verantwortlich sein können. Frage 3 Was ist die Untersuchung der ersten Wahl, um Ihre Diagnose zu bestätigen? Frage 4 Beschreiben Sie Ihr weiteres Procedere. Bei der klinischen Untersuchung sind Körpergewicht und Körperlänge in den Perzentilen. Alain ist afebril, leicht blass aber er lächelt. HF 90/Min.; Rekapillarisationszeit < 3 Sek. Der Bauch ist weich, Sie hören keine Darmgeräusche. Die rektale Untersuchung zeigt eine Blutbeimengung im Stuhl. Die übrigen Befunde sind normal. 37 FMH - Quiz Antwort 1 •Intermittierende, anfallsweise Bauchschmerzen •Störungen der Darmpassage (Erbrechen und Durchfall) •Blutabgang anal Antwort 2 •Idiopathische Form •Meckel-Divertikel •Purpura Schönlein-Henoch •Peyer Plaques/Lymphadenitis mesenterialis •Darmpolypen •Dünndarmtumoren: Angiome, Sarkome, Lymphome Antwort 3 •Ultraschall: Im Querschnitt Zielscheibenoder Kokardenzeichen, beim längsgetroffenen Dickdarm sog. Pseudokidneyzeichen. In der Doppler-Untersuchung kann eine arter­ ielle und venöse Hyperämie sichtbar sein, •Einlauf mit wasserlöslichem Kontrastmittel oder Luft, falls wie in vorliegendem Fall keine Kontraindikationen vorliegen = weiches Abdomen, keine Okklusionszeichen, keine wesentliche Darmblutung, guter Allgemeinzustand Antwort 4 •Hospitalisation; nüchtern halten •Venöser Zugang und Hydrierung •Therapeutischer Einlauf mit Luft- oder Kontrastmittel: Der Einlauf ermöglicht die Sichtbarmachung der Invagination und in den meisten Fällen deren Reposition •Operative Therapie bei Misserfolg der Reposition durch Einlauf Vol. 26 Nr. 2 2015 Kommentar Philippe Liniger, Biel-Bienne Zur Fallvignette und zu den Fragen Die Anamnese von Alain zeigt zwei symptomatische Phasen, dazwischen ein unauffälliges Intervall. In der ersten Phase hat er neben starken Schmerzen einmalig Diarrhoe, in der zweiten Phase erbricht er, und die Schmerzen treten immer häufiger auf. Diese zwei Phasen können auf eine zuerst spontan wieder reponierte Invagination mit erneutem Auftreten am Folgetag hindeuten. Andere anamnestische Elemente wie Lethargie, bleiches Kolorit oder Schwitzen werden nicht erwähnt. In der klinischen Untersuchung ist er bleich. Sein weiches Abdomen ohne Darmgeräusche lässt differentialdiagnostisch auch an einen Volvulus denken, allerdings ist sein Allgemeinzustand (er lächelt) dafür eher zu gut. Die Ursachen einer Invagination sind vielfältig, im Alter von Alain ist jedoch die idiopathische Form weitaus am häufigsten. Bei Kindern über 5 Jahren sind pathologische Ursachen häufiger, die in der initialen Sonografie oder bei wiederholter Untersuchung im Verlauf manchmal «nicht-invasiv» diagnostiziert werden können. Die Sonografie ist für die Diagnose die entscheidende Untersuchung. Sie hat eine sehr hohe Sensitivität und auch eine hohe Spezifität und ist bei begründetem Verdacht sicher sofort und zu jeder Tageszeit indiziert. Die Stabilisierung mit intravenöser Hydratation ist abhängig vom Allgemeinzustand; sie kann bei einer langdauernden Anamnese und klinischen Zeichen einer Dehydratation schon vor der Sonografie nötig sein. Abb. a und b: Sonografie bei Invagination, b: Kontrastmitteleinlauf mit Darstellung des Invaginatkopfes distal der rechten Flexur 38 Die Therapie besteht in der Reposition der Invagination mittels Einlauf mit Luft oder wasserlöslichem Kontrastmittel. Sie wird mittels Durchleuchtung oder Sonografie kontrolliert. Falls die nicht-invasive Reposition nicht gelingt, wird sie mittels Operation durchgeführt. Die Invagination Im Alltag wird der Begriff «Invagination» auf die häufigste klinisch relevante Form bezogen, nämlich die ileokolische Invagination. Auf die postoperative Invagination und andere ileoileale Formen wird deshalb hier nicht eingegangen. Bauchschmerzen und Erbrechen sind im Kleinkindesalter häufig; trotzdem ist die Anamnese bei Invagination oft wegweisend. Kinder mit Invagination zeigen meist eine ausgeprägte Klinik: plötzlich einsetzende schmerzhafte Abdominalkoliken mit Anziehen der Beine, in Intervallen von 15 bis 20 Minuten auftretend, sind in bis 85 % der Patienten zu finden. Vor allem bei Säuglingen kann aber auch eine Lethargie oder eine Bewusstseinstrübung das einzige Symptom sein. Auffällig ist bei fast der Hälfte der Kinder eine deutliche Blässe. Häufig kommt es auch früh zu reflektorischem Erbrechen, das meist nur­ 1–2 x auftritt. Wenn die Kinder noch stuhlen, ist dieser meist nicht voluminös, und die typischen Elemente von Schleim und Blut können abgesetzt werden; in der älteren Literatur wurde dies bis in 50 % gefunden, aktuellere Zahlen zeigen es noch in etwa 15 %. Möglicherweise spielt eine raschere Diagnose hier eine Rolle. Das typische Alter für eine Invagination liegt zwischen 3 Monaten und 5 Jahren. Der Häufigkeitsgipfel wird in einem grossen Review bei 5–7 Monaten angegeben1), schweizerische Zahlen zeigen einen ähnlichen Altersgipfel, allerdings bei einem medianen Alter von 1.9 Jahren2) . Eine saisonale Häufung wurde in beiden Arbeiten nicht gefunden. Mit etwa 80 % ist die idiopathische Form die häufigste. Virale Infektionen scheinen bei der idiopathischen Invagination eine wichtige Rolle zu spielen. Viele Kinder haben kurz vorher eine virale Infektion durchgemacht, oder leiden aktuell noch unter einer Gastroenteritis. Allerdings sind diese Infektionen für die Therapie nicht relevant. Invaginationen können auch durch pathologische anatomische Strukturen bedingt sein, die wir patho- FMH - Quiz Vol. 26 Nr. 2 2015 logische Führungspunkte nennen. Solche Führungspunkte können Meckel-Divertikel, Purpura Schönlein-Henoch, Lymphome, Polypen, Duplikaturen des Darmes, vaskuläre Malformationen sowie weitere seltene Pathologien sein. Je älter das Kind, desto häufiger finden sich pathologische Führungspunkte. Die Invagination bildet sich dadurch, dass vergrössertes lymphatisches Gewebe oder ein Führungspunkt durch die Darmperistaltik nach distal transportiert wird und sich damit teleskopartig in den distalen Darm einstülpt. Bei der klinischen Untersuchung soll gerade bei kleineren Kindern eine Resistenz im ­rechten Hemiabdomen gesucht werden, die manchmal als Vorwölbung der Abdominalwand gesehen oder aber palpiert werden kann. Eine Rektaluntersuchung zeigt manchmal den genannten blutigen Schleim, bei langstreckigen Invaginationen kann der «Invaginatkopf» palpierbar sein. Darmgeräusche können spärlich oder fehlend sein. Diagnostisch ist die Sonografie; sie hat eine sehr hohe Sensitivität und Spezifität von nahezu 100 %. Dies auch, weil der betroffene Kolonabschnitt an die vordere Abdominalwand gedrückt wird und somit keine störenden Darmgasüberlagerungen vorliegen. Die Reposition der Invagination wird mit einem Einlauf durchgeführt, ausser der Allgemeinzustand des Kindes ist sehr schlecht oder die Anamnese ist länger als 48–72 Stunden. Die Reposition mittels Luft ist derjenigen mit Kontrastmittel leicht überlegen3): die Erfolgsquote liegt höher, und die Rezidivquote ist tiefer, sie liegt bei 8,5 (Luft) ­versus 12,7 % (Kontrastmittel) 4). Bei nicht-­erfolgreicher Reposition kann das Manöver frühestens nach 30 Minuten einmalig wiederholt werden. Das Perforationsrisiko ist bei Berücksichtigung eines maximalen Druckes von 100 cm H2O sehr gering, unter 1 %. Kontrolliert wird der Erfolg in der Regel mittels Durchleuchtung, an spezialisierten Zentren kann dies auch mittels Ultraschall geschehen. Vor einer Reposition wird ein ivZugang gelegt und nach Bedarf wird das Kind rehydriert; eine Sedation oder Anästhesie wird nicht routinemässig durchgeführt, allerdings reagieren die Kinder auf den Einlauf oft mit deutlicher Unruhe. Antibiotika werden in der Regel keine verabreicht, ihr Nutzen ist nicht bewiesen. kann laparoskopisch oder offen durchgeführt werden; die offene Operation hat den Vorteil, dass der Darm mittels Fingerdruck reponiert werden kann und nicht mit Instrumenten gefasst werden muss. Allerdings sind auch bei der laparoskopischen Operation keine relevanten Darmverletzungen beschrieben; in 30 % muss aber auf die offene Operation gewechselt werden5) . Pathologische Führungspunkte werden in der Regel reseziert mit End-zu-End-Anastomose des betroffenen Dünndarmabschnittes. Bei ausgeprägter ischämischer Schädigung des Darmes kann auch eine Resektion nötig sein, dies ist jedoch bei Weitem nicht bei allen operierten Kindern mit idiopathischer Invagination der Fall und wird, wenn immer möglich, unter Belassen der Ileozökalklappe durchgeführt. Das Rezidivrisiko für eine erneute Invagination innert einigen Tagen ist mit generell etwa 10 % recht hoch; nach operativer Versorgung ist es tiefer als nach einem Einlauf. Aufgrund des Rezidivrisikos werden die Kinder in der Regel bis am Folgetag beobachtet. Der Nahrungsaufbau kann aber gemäss Klinik rasch durchgeführt werden, ohne dass das Rezidivrisiko steigt. Auch bei Kindern über 5 Jahren kann mittels Einlauf behandelt werden, allerdings empfiehlt sich nach der Reposition die sonografische Suche nach einem pathologischen Führungspunkt, und bei Rezidiven trotz fehlendem Nachweis eines solchen sollte die Indikation zum chirurgischen Vorgehen grosszügig gestellt werden. Eine Invagination ist eine gravierende Erkrankung, die aber bei sorgfältiger Anamnese und klinischer Untersuchung vermutet und mittels Sonografie sicher diagnostiziert werden kann, und sie kann in der Mehrzahl mit geringem therapeutischem Aufwand behandelt werden. In der schweizerischen Erfassung über 3 Jahre wurden erfreulicherweise keine Todesfälle beschrieben2) . Ca. ¼ der Repositionen sind nicht erfolg­reich2) , sie werden operativ versorgt. Dies 39 Referenzen 1) Jiang J, Jiang B, Parashar U, Nguyen T, Bines J, Patel MM Childhood intussusception: a literature review. PLoS One. 2013 Jul 22; 8(7): e68482. 2) Buettcher M, Baer G, Bonhoeffer J, Schaad UB, Heininger U. Three-year surveillance of intussusception in children in Switzerland. Pediatrics. 2007 Sep; 120(3): 473–80. 3) Beres AL, Baird R. An institutional analysis and systematic review with meta-analysis of pneumatic versus hydrostatic reduction for pediatric intussusception. Surgery. 2013 Aug; 154(2): 328–34. 4) Gray MP, Li SH, Hoffmann RG, Gorelick MH. Recurrence rates after intussusception enema reduction: a meta-analysis. Pediatrics. 2014 Jul; 134(1): 110–9. 5) Laparoscopic treatment of intussusception in children: a systematic review.Apelt N, Featherstone N, Giuliani S. J Pediatr Surg. 2013 Aug; 48(8): 1789–93. Korrespondenz Dr. Philippe Liniger Chefarzt Kinderchirurgie Spitalzentrum Biel [email protected]