Physiologie Teil 1
Werbung

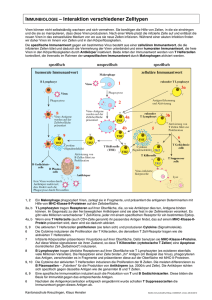
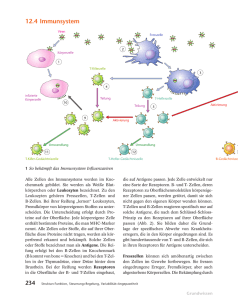
Aufgabe des Immunsystems Lebewesen setzen sich permanent mit ihrer Umwelt auseinander. Mehrzellige Lebewesen müssen ihre Integrität wahren. Abwehrmechanismen gegen: - Bakterien - Viren - Pilze - Parasiten - Gifte - Umweltfaktoren - veränderte körpereigene Zellen SYSTEME DER IMMUNOLOGISCHEN ABWEHR Unspezifische Abwehr: schnell in fixierter Form angeboren Spezifische Abwehr: sehr langsam (Erstantwort) bis langsam reagiert mit einer für jedes Pathogen angepassten Immunantwort --> erworben führt zu einem immunologischen Gedächtnis Angeborenes vs Adaptives Immunsystem Angeborenes Immunsystem Entzündung / Abwehr -Phylogenetisch älter -Sofort verfügbar Adaptives Immunsystem Antigen Erkennung Funktion Myeloide Zellen -Neutrophile -Eosinophile -Basophile -Monozyten/Makrophagen -NK-Zellen -Komplement -Zytokine -Phylogenetisch jünger -Braucht Zeit Lymphozyten Zellen Humoral -B-Zellen -T-Zellen (CD4 / CD8) -NK-Zellen -Antikörper -Komplement -Zytokine Insult / Nekrose Pathogen = „Gefahr“ Antigen „Pattern“ Erkennung durch Toll-like Rezeptoren Angeborenes Immunsystem (Entzündung Abwehr ) Reparatur „Fremd“ Erkennung durch Antigen-Rezeptoren Zytokine Kostimulation Komlement Zytokine Antikörper Adaptives Immunsystem (Immunantwort Klonale Expansion) Immunität Angeborene Abwehr (biochemisch und physikalisch) Lysozym in den meisten Sekreten Schleim Talgdrüsensekret symbiotische Keime in Darm und Vagina Flimmerepithel Haut Magensäure Darmperistaltik Spermin (Piperazin) in der Samenflüssigkeit SYSTEME DER ANGEBORENEN IMMUNOLOGISCHEN ABWEHR physikalische Barrieren (bio)chemische Faktoren humoral (löslich, Plasma): Akut Phase Proteine Interferone (wichtig für Virusbekämpfung) Komplement zellulär: Phagozyten (Neutrophile, Monozyten/Makrophagen) Degranulation toxischer Substanzen (Eosinophile, Basophile, Mastzellen) Das Komplementsystem Funktionen: 1. Lyse von infizierten Zellen, Bakterien und Viren 2. Markierung (Opsonisierung) von Fremdstoffen (verbesserte Phagozytose) 3. Bindung an Komplementrezeptoren vermittelt Entzündung und Freisetzung immunstimulatorischer Substanzen 4. Beseitigung von Immunkomplexen (lösliche Antigen-AntikörperKomplexe) Das Komplementsystem Die Komplementreaktion verläuft als Kaskade Klassischer Weg Lektin-Weg Das Komplementsystem Lektin-Weg Aktivierung über MBL MASP-1/2 C4 C2 Anaphylatoxine SYSTEME DER ANGEBORENEN IMMUNOLOGISCHEN ABWEHR physikalische Barrieren (bio)chemische Faktoren humoral: Lysozym C-reaktives Protein Interferone Komplement zellulär: Phagozyten (Neutrophile, Monozyten/Makrophagen) Degranulation toxischer Substanzen (Eosinophile, Basophile, Mastzellen) Mononukleäre Zellen - Monozyten zirkulieren im Blut -Makrophagen sitzen im - Gewebe Entzündungsreaktion •Standardantwort des Organismus auf eine Gewebsschädigung •Funktion: Begrenzung der Schädigung, Entfernung von Fremdsubstanzen und nekrotischem Zellmaterial •Häufigste Ursache: Infektion mit Mikroorganismen Pathophysiologie der Entzündung Gewebsschädigung (Infektion, Autoimmunität, Trauma, Nekrose) Lokale Reaktion (Aktivierung von Monozyten, Makrophagen, Thrombozyten; Freisetzung chemotaktischer Faktoren; Steigerung von Durchblutung und Kapillarpermeabilität; Leukozytenmigration; Freisetzung von Zytokinen; Aktivierung von Enzymen) Systemische Reaktion (Fieber, Leukozytose, Akute Phase, disseminierte Gerinnung, usw.) Entzündungsreaktion •Beteiligte Zytokine: IL-1 (Lymphozytenaktivierung), TNF (Wirkung auf Endothelzellen), IL-8 (Chemotaxis), IL-6 + IL-12 (Lymphozytenaktivierung) Phagozytose durch einen neutrophilen Granulozyten Linksverschiebung der neutrophilen Granulozyten als Entzündungsmarker SYSTEME DER ERWORBENEN IMMUNOLOGISCHEN ABWEHR humoral: Antikörper zellulär: Lymphozyten B-Zellen (CD19) T-Helferzellen (CD3, CD4) Zytotoxische T-Zellen (CD3, CD8) Immunologisches Gedächtnis • Parallel zur Entwicklung der Effektor T- und B-Zellen entstehen langlebige Gedächtniszellen für das entsprechende Antigen. • Bei einem späteren erneuten Kontakt mit dem Antigen werden diese Zellen aktiviert. Die Immunantwort (Sekundärantwort) setzt schneller und stärker ein Lymphozyten • Lymphozyten entstehen im Knochenmark aus lymphatischen Stammzellen. • In diesem Stadium können sie noch nicht auf Antigene reagieren: Sie müssen erst Reifungsprozesse in peripheren lymphatischen Organen durchlaufen. • Dort differenzieren die Vorläuferzellen zu reifen Bund T-Lymphozyten. Organe des Immunsystems Lymphknoten • Strategisch im ganzen Körper verteilt: partikuläre und gelöste Antigene können aus der Lymphe gefiltert werden – Sie sind die Orte, wo antigenspezifische B-Zellen klonal expandieren – Sie sind die Orte, wo Antigenpräsentierende Zellen mit immunkompetenten TLymphozyten interagieren Antigenerkennung • B Zellen erkennen Antigene mit ihrem membranständigen Immunglobulin (B-Zellrezeptor) • T Zellen können Antigene nur im Kontext mit einem MHC-Molekül auf der Oberfläche einer Antigenpräsentierenden Zelle erkennen. Was ist ein gutes Antigen? • Ein gutes Antigen (eines, das die beste Immunantwort auslösen kann) ist: – ausreichend groß (MG >10,000) – organisch (Protein, -anteile) – von komplexer Struktur – fremd (= nicht-Selbst). B-Lymphozyten • Nach Antigenkontakt differenzieren B-Lymphozyten zu Plasmazellen und produzieren Antikörper. Klonale Expansion Immunglobuline Alle Antikörper sind Immunglobuline, obwohl nicht alle Immunglobuline als Antikörper arbeiten (B-ZellRezeptor ist ein membranständiges Immunglobulin). Primärantwort (10-17 Tage) Sekundärantwort (2-7 Tage) Fab papain Fc Die Antikörper-Isotypen Hauptfunktionen von Antikörpern UND: Präzipitation von löslichen Antigenen Aufnahme der Antigen/AntikörperKomplexe duch Phagozyten Antikörper- und Komplement-abhängige Zytolyse (Zytotoxizitätstest) Lyse Komplement Zielzelle (z.B. Lymphozyt) Y YY Y Y Y Y YY Antikörper Antikörper-abhängige zellvermittelte Zytolyse Antibody-dependent cell-mediated cytotoxicity = ADCC Y YY Fc RIII Effektorzelle Effektorzelle Nach Vernetzung der Antikörper auf der Zielzelle durch die Fc-Rezeptoren auf der Killerzelle wird diese aktiviert und lysiert die Zielzelle Zielzelle Isotyp-spezifische Fc-Rezeptoren FcγR I-III Makrophagen Neutrophile Eosinophile NK-Zellen (B-Zellen, Blutplättchen) FcεR I Mastzellen FcεR II Eosinophile, aktivierte B-Zellen, Follikuläre Dendritische Zellen Funktionen und Zielzellen der Antikörper-Isotypen Antikörpervielfalt Immunoglobulingene werden durch “gene rearrangement” (DNA-Ebene!) zufällig aus einem Genpool neu kombiniert Es entsteht eine für jede Zelle spezifische kodierende Sequenz und damit variable Region. In jedem Individuum gibt es hunderttausende Kombinationsmöglichkeiten (zusammen können Millionen von Molekülen erkannt werden) Genrearrangement & Klassenswitch HC-Gensegmente µ δ γ3 γ1 α1 γ2 B Zelle VH κ DH λ LC-Gensegmente JH VL JL H-Kette L-Kette γ4 ε α2 Selektion auto(selbst)reaktiver BZellen Autoreaktive B-Zellen werden im Knochenmark und in der Peripherie durch 1. ANERGIE und 2. APOPTOSE (programmierten Zelltod) unschädlich gemacht T-Lymphozyten • T-Lymphozyten erkennen spezifisch nur von anderen Zellen “präsentierte” Antigene (Proteine!). • Sie sind für die zellvermittelte Immunität verantwortlich. Antigenerkennung • B Zellen erkennen Antigene mit ihrem sIg (oberflächenständiges=transmembranes Immunglobulin IgM oder IgD) • T Zellen können Antigene nur im Kontext mit einem MHC-Molekül auf der Oberfläche einer Antigenpräsentierenden Zelle erkennen. Die Antigenerkennung erfolgt mit dem T-Zell-Rezeptor MHC & T-Zellen • T- Zellen müssen beides erkennen: ANTIGEN und das MHC Molekül: Die Struktur des MHC-Antigen-Komplexes ist so, dass einige der polymorphen Aminosäuren des MHC in direktem Kontakt mit dem TZellrezeptor stehen. – Deshalb ist die Antigenerkennung der T-Zellen “MHC-restringiert”. Struktur des T-Zellrezeptors (TZR) β-Kette (δ) α-Kette (γ) Vielfalt (v-Region) entsteht ähnlich wie bei Antikörpern V V C C Gelenk + + + Transmembranregion zytoplasmatische Domäne TZR/CD3-Komplex und Ko-Rezeptoren CD4 D1 TZR/CD3- Komplex Vα Vβ ε γ Cα Cβ D2 CD8 D3 α β extrazellulär δ ε D4 Membran ζ ζ Ko-Rezeptoren intrazellulär T-Zellen entwickeln sich im Thymus T-Zellreifung im Thymus Positive Selektion: Nur T-Zellen, die Selbst-MHC erkennen (ohne oder mit Peptid, auch Selbst-Peptide) überleben Negative Selektion: T-Zellen, die Selbst-Peptide (präsentiert auf Selbst-MHC) erkennen, werden durch Apoptose (programmierten Zelltod) eliminiert T Zellen • Teilpopulationen werden durch Oberflächenmarker und ihre Zytokinmuster unterschieden • CD8+ Zellen sind zytotoxische T Zellen; sie erkennen das Antigen im Kontext mit MHC Klasse I. Sie töten z.B. virus-infizierte Zellen. • CD4+ Zellen bezeichnet man Helferzellen; sie erkennen das Antigen im Kontext mit MHC Klasse II. Sie produzieren Zytokine, die andere Zellen aktivieren. MHC = Major Histocompatibility Complex (HLA = Human Leukocyte Antigen) • MHC Klasse I – Auf allen kernhaltigen Zellen – wird von CD8 erkannt (zytotoxische T-Zellen) – Besteht aus einer Kette von 3 Domänen und ist mit ß-2-Mikroglobulin assoziiert – Beladung mit endogenen Peptiden (z.B. Virusproteinen) • MHC Klasse II – Konstitutiv nur auf professionell Antigenpräsentierenden Zellen (BZellen, Makrophagen, dendritischen Zellen) – wird von CD4 erkannt (THelferzellen – Besteht aus einer polymorphen ß Kette und einer α Kette – Beladung mit exogenen Peptiden MHC beim Mensch = HLA Klasse I A B Klasse II C DP DQ DR Antigen-präsentierende Zellen: Klasse II („Professionell“) Dendritische Zellen Makrophagen B-Zellen Dendritische Zellen (Haut =Langerhans Zellen): - „Wächter“ des spezifischen Immunsystems - Primäre Immunantwort (humoral + zellulär) B-Zellen: - Primäre humorale Immunantwort zusammen mit dendritischen Zellen - Antigenpräsentation in der sekundären humoralen Immunantwort Monozyten / Makrophagen: - Antigenpräsentation nach Phagozytose / Aktivierung - Konstitutiv wenig MHC II, Hochregulierung durch Aktivierung - Wichtigste Funktion: Aktivierung von Effektor-Helfer Zellen in der Peripherie Dendritische Zellen: Trafficking und T-Zellaktivierung 2. -Einwandern in die T-Zell Zone der Lymphknoten (Chemotaxis) - Interaktion mit antigen-spezifischen T-Helfer Zellen - Aktivierung und Proliferation der T-Helfer Zellen - T-Helfer Zellen wandern in B-Zell Zone (Follikel) - Interaktion der T-Helfer Zellen mit B-Zellen 1. - Pathogen / Gewebeschädigung / Entzündung - Aufnahme der Proteine durch gewebeständige Dendritische Zellen --> Aktivierung -Export des MHC-Peptid-Komplexes auf die Membran - Emigration in die Lymphgefässe Auslösung von programmiertem Zelltod (Apoptose) in Zielzellen durch Zytotoxische T-Zellen (CD-8 positiv) (Chromatin-Kondensierung, apoptotische Körperchen) Mechanismen der Zytotoxizität: Perforin und FasL Perforin: Homologie mit Komplement C9 Formen Poren in Plasmamembran Ähnlicher Mechanismus Fas-Ligand: Todesligand, der nach Bindung an seinen Rezeptor (Fas/CD95) Apoptose = Programmierten Zelltod auslöst Helfer T Zellen • Th1 – Produzieren Zytokine (Interferon-γ, IL-12), die vor allem Makrophagen aktivieren zu phagozytieren und extrazelluläre (und intrazelluläre) Pathogene zu töten • Th2 – Produzieren Zytokine (IL- 4, IL-10), die Plasmazellen stimulieren Antikörper zu sezernieren. Makrophagen-Aktivierung durch T-Helfer 1 (TH1) Zellen Wichtig für die Abwehr intrazellulärer Pathogene (z.B Tuberkulose) Wichtigstes Zytokin: Interferon-gamma Aktivierter Makrophage Durchfluss-Zytometrie zur Phänotypisierung der Lymphozyten Entwicklung und Funktion der Leukozyten im Überblick Morphologie der im Blut vorhandenen Zellen (Blutbild) Daten zu verschiedenen Blutzellen