Die Zellen und Organe des Immunsystems Die Zellen des
Werbung

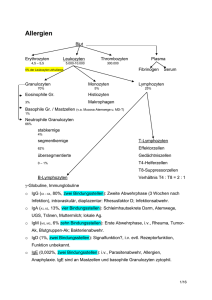
Die Zellen des Immunsystems Kein umschlossenes Organsystem; Immunzellen zirkulieren im Blut und im lymphatischen System Die Zellen und Organe des Immunsystems Leukozyten (Weiβblutzellen): - neutrophile Granulozyten eosinophile Granulozyten basophile Granulozyten Monozyten/Makrophagen dendritische Zellen (DCs) natürliche Killerzellen (NK-Zellen) natürliche Immunität - Lymphozyten (B- und T-Zellen) erworbene Immunität Prozentuale Verteilung der Blutzellen Prozentwert Abstammung der Blutzellen Zellzahl (/mm3) 4–11 x103 Leukozyten neutrophile Granulozyten ~ 59% 2,5–7,5 x103 eosinophile Granulozyten ~ 2,7% 0,04–0,44 x103 basophile Granulozyten ~ 0,5% 0,01–0,1 x103 Lymphozyten ~ 34% 1,5–3,5 x103 Monozyten ~ 4% 0,2–0,8 x103 Erythrozyten 4,5–5,5 x106 Thrombozyten 150–300 x103 Abstammung der Blutzellen Gemeinsame Vorläuferzelle: pluripotente hämopoetische Stammzelle (HSC) im Knochenmark 1. Gemeinsame myeloide Vorläuferzelle → a) Granulozyten-Makrophagen Vorläuferzelle b) Megakaryozyten-Erythrozyten Vorläuferzelle 2. Gemeinsame lymphatische Vorläuferzelle → - Lymphozyten (T und B) Abstammung der Blutzellen 1a) Granulozyten-Makrophagen Vorläuferzelle - Granulozyten = polymorphkernige Leukozyten (neutrophile, eosinophile und basophile Granulozyten) - Monozyten → Makrophagen - unreife dendritische Zellen 1b) Megakaryozyten-Erythrozyten Vorläuferzelle - Megakaryozyten → Thrombozyten - Erythroblasten → Erythrozyten 1 Monozyten/Makrophagen Dendritische Zellen (DCs) CytoplasmaAusläufer Reifung Monozyt (Blut) Makrophag (Gewebe) Phagozytose: Aufnahme eines Pathogens durch Endozytose → Zerstörung in intrazellulären Vesikeln und Präsentierung den T-Zellen: antigenpräsentierende Zellen (antigen presenting cells; APCs) Granulozyten = polymorphkernige Leukozyten Granulozyten: cytoplasmatische Granula, durch deren charakteristische Färbung die Zellen in Blutausstrich gut zu erkennen sind Polymorphkernige Leukozyten: - unregelmäβig geformte Zellkerne - kurzlebige Zelle, die während der IA neu entstehen - zirkulieren im Blut und dringen in Gewebe nur in Infektionsbereichen ein 1) neutrophile Granulozyten 2) eosinophile Granulozyten 3) basophile Granulozyten Eosinophile und basophile Granulozyten Eosinophile Zellen: - allergische Entzündungen - Abwehr von Parasiten - primär sekretorische Zellen Basophile Zellen: - ähnlich wie Eosinophile „Zündfunken der Immunantwort” DCs: wandern vom Blut in die peripheren Gewebe, wo sie Antigene aufnehmen und den T-Zellen präsentieren (APCs) Aufnahme der Antigene: Phagozytose und Makropinozytose (mit Flüssigkeit) Neutrophile Granulozyten Primär phagozytische Zellen: Aufnahme von Bakterien in Infektionsbereichen und Zerstörung in intrazellulären Vesikeln Fehlfunktionen der neutrophilen Granulozyten: bakterielle Infektionen (eine der wichtigsten Komponenten der natürlichen Immunität) Mastzellen Aus KM-Vorläufern; beenden ihre Reifung in Geweben (fraglich, wie sie dorthin gelangen) Gewebezellen - lokale Entzündungsreaktion - Freisetzung von Substanzen (Wirkung auf Blutgefässe) - allergische Reaktionen 2 Lymphozyten 1. B-Lymphozyten: Reifung in Knochenmark Lymphozyten (Bursa fabricii in Vögeln; KM: bursaäquivalentes Organ im Menschen) B-Zell-Rezeptor (BCR): membrangebundenes Immunglobulin (mIg) → antikörper sezernierende Plasmazellen 2. T-Lymphozyten: Reifung in Thymus T-Zell-Rezeptor (TCR): mit Ig verwandt → T-Effektorzellen: a) zytotoxische T-Zellen (CTL): töten virusinfizierte/anomale Zellen b) Helfer T- Zellen (Th): aktivieren andere Immunzellen (B-Ly, Makr) Natürliche Killerzellen (NK-Zellen) Nichtaktivierte Lymphozyten: kleine ruhende Zellen - kondensiertes Chromatin (keine Transkriptionsaktivität) - dünner Cytoplasmarand, kein RER (keine Translationsaktivität) CD-System (Cluster of Differentiation) Stammen von der gemeinsamen lymphatischen Vorläuferzelle ↔ kein antigenspezifischer Rezeptor; Herkunft: erworbenes Immunsystem Funktion: natürliches Immunsystem Klassifizierung der Oberflächemarker = Leukozytenoberflächeantigene genaue, eindeutige Identifizierung von Immunzellen Groβe Lymphozyten mit cytotoxischen Granula: anomale Zellen: - Tumorzellen/virusinfizierte Zellen - intrazelluläre Krankheitserreger 1. Zelllinienmarker (z.B. CD3 – T-Ly) 2. Reifungsmarker (z.B. CD34 – HSC) 3. Aktivierungsmarker (z.B. CD25) Lymphatische Organe Netzwerk von nichtlymphatischen Zellen und Lymphozyten: Zell-ZellWechselwirkungen (microenvironment) - Reifung - Aktivierung - Überleben Lymphatische Organe 1. Primäre = zentrale Lymphorgane: geeignete Umgebung zur Reifung der Lymphozyten zu immunkompetenten Zellen Knochenmark (B-Zellen) und Thymus (T-Zellen) 2. Sekundäre = periphere Lymphorgane: Kontakt mit Antigen: Aktivierung von Lymphozyten → Proliferation und Differenzierung Lymphknoten, Milz, hautassoziiertes lymphatisches Gewebe (Skin-Associated Lymphoid Tissue; SALT), mucosaassoziiertes lymphatisches Gewebe (Mucosa-Associated Lymphoid Tissue; MALT) 3 Lymphatisches System Lymphknoten AG-Ly-Kontakt: periphere Lymphorgane - Ly: zirkulieren zwischen Blut und peripheren Lymphorganen - AG: werden in Makr und DCs transportiert Lymphatisches System: ausgedehntes Gefäβsystem – Lymphe: periphere Gewebe → Blut (Gewebe – LK – Ductus thoracicus – linke subklav. Vene – Blut) - afferente Lymphgefäβe: AG-Transport in Makr und DCs - efferente Lymphgefäβe: aktivierte Ly Milz Rote Pulpa: Abbau von Erythrozyten Weiβe Pulpa: Arteriolen umgebend von Lymphozyten = PALS-Region + Follikel a) PALS-Region (Periarteriolar Lymphoid Sheet): T-Zellen und DCs b) Follikel: B-Zellen; Keimzentrum + B-Zell-Corona Die Milz is an den Blutkreislauf angeschlossen !! Cortex (Rinde) Medulla (Mark) Cortex: B-Zellen: Follikel (äuβerer Bereich des Cortex) T-Zellen und DCs: paracorticale Bereiche = T-Zell-Bereiche (tiefer liegender Bereich des Cortex) Einige B-Zell-Follikel: Keimzentren (starke B-Zell-Proliferation nach Antigenreiz und T-HelferzellenAktivierung) – sekundäre Lymphfollikel Medulla: aus Marksträngen; Makrophagen und Plasmazellen MALT = GALT + BALT Lymphgewebeinseln unter den Schleimhäuten 1. GALT = darmassoziiertes lymphatisches Gewebe; Gut-Associated Lymphoid Tissue 2. BALT = bronchienassoziiertes lymphatisches Gewebe; Bronchus-Associated Lymphoid Tissue; 3. Lymphatisches Gewebe des Urogenitaltraktes GALT = Rachenmandeln + Gaumenmandeln + Blinddarm + Peyersche Plaques (P. Plaques: unter der Schleimhaut des Dünndarmes; wichtigste und am höchsten organisierte MALT-Bereiche) Bedeutung von MALT: gesamte Schleimhautoberfläche ca. 400 m2 Peyersche Plaques Follikel: zentrale Wölbung aus B-Zellen + umgebende T-Zell-Bereichen SALT Epidermis: - Keratinozyten (= Epithelzellen): Zytokinproduktion, unter Zytokinwirkung Antigenpräsentierung - Langerhans-Zellen (DCs) - intraepidermale T-Lymphozyten (IEL): unterscheiden von den anderen Lymphozyten in ihren Oberflächeantigenen Dermis: - Lymphozyten - Makrophagen 4 Zirkulierung der Lymphozyten Ableitender LK Naiver (ungeprägter) Lymphozyt: noch kein Kontakt mit AG Lymphozyten: Zirkulierung (Blut ↔ periph. lymph. Organe): Eintritt – postkapilläre Venole; Austritt – efferentes Lymphgefäβ oder Blut (Milz!) AG-Lieferung: APCs (Makrophage, DCs) – afferentes Lymphgefäβ AG-Präsentierung und Lymphozyten-Aktivierung: Lymphknoten → Effektorzellen – efferentes Lymphgefäβ oder Blut (Milz!) zu Infektionsherd 5