Allergen-spezifisches IgG
Werbung

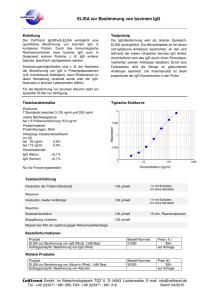
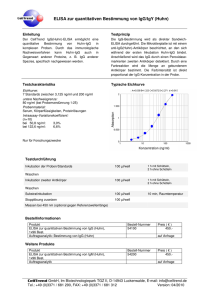
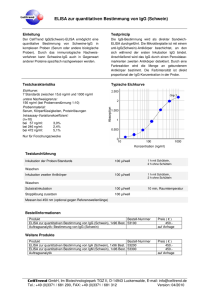
AUS DEM LABOR R Umstrittener Marker Allergen-spezifisc sches IgG: gG: os? Fakt oder Mythos? Die Zahl der Allergien steigt stetig und in den westlichen Ländern leiden heute schon bis ein Drittel der Bevölkerung an Allergien. Allergien entstehen durch eine Überreaktion des gege Immunsystems in der vor allem Immunglobulin E (IgE) gegen wohl IgE in den allergene Eiweiss-Strukturen gebildet. Obwohl meisten Fällen das hauptverantwortliche Immunglobulin für rgen-spe sches Imdie allergische Reaktion ist, auch Allergen-spezifi rgischen Erkrankungen munglobulin G (asIgG) in vielen allergischen nachgewiesen. owohl beim Menschen als auch h in vielen viele Maus-Modellen Modellen ist IgG in die TH2 vermittelte allergische gische Reaktion involviert. i rt. Bei der yposensibilisierung ist eine VerbessebesseToleranz-Induktion durch Hyposensibilisierung on häufig mit einer Erhö rung der klinischen Situation Erhöhung des asIgG verbunden. Hingegen wurde kürzlich gezeigt dass Effektor Zell Zellen ia asIgG aktiviert werden und so wie Basophile oder Neutrophile via schen Reaktion Re eim Menschen führen könzu einer anaphylaktischen beim urde, dass IgG m nen. Obwohl in mehreren Studien ggezeigt wurde, mit verktor Zellen interagieren kann, bleibt leibt die Rolle des schiedenen Effektor thogenese von allergischen Immunantworten Im t asIgG in der Pathogenese oder z-Induktion umstritten. bei der Toleranz-Induktion Dr. phil. nat. Monique Vogel Bern Dr. phil. nat. Michael P. Horn Bern S Mögliche che Rolle von asIgG in der Pathogenese Patho von hma und allergischen allergische Lungenkrankheiten Asthma Nebst st IgE, welches zur Sensibilisie Sensibilisierung auf das Allergen führt, werden bei einer Immunantwort gegen das Allergen meistens auch IgG und IgA gebildet. Mehrere Studien haben hab gezeigt, dass im Serum von Patienten mit Asthma nebst erhö erhöhten Mengen von IgE auch eröhtes IgG, inklus höhtes inklusive IgG4, nachgewiesen werden kann [1]. Speziell genlavagen (Bro in Lungenlavagen (Bronchio-alveolar lavages, BAL) von Asthmaonnten erhöhte Mengen M Patienten konnten von IgG gefunden werden [2]. 40 Das Auftreten von asIgG ist direkt mit der Dauer und der Stärke der Exposition gegenüber dem Allergen verbunden [3]. Allerdings konnte bis jetzt noch keine Studie eine Korrelation zwischen asIgG und erhöhtem Asthma-Risiko zeigen. Interessanterweise wurden erhöhte IgG-Werte sogar eher in Zusammenhang mit einem milderen Krankheitsverlauf beschrieben [4]. Lau et al. zeigten zudem, dass erhöhte Mengen von asIgG ohne IgE mit einem geringeren Risiko für asthmatische Symptome korrelieren kann. Andererseits haben sie aber auch gezeigt, dass asIgG keine schützende Rolle gegen IgE-vermittelte Sensibilisierung hat [1]. Hohe Konzentrationen von IgG wurden vor allem in Individuen mit Hypersensitivitäts-Pneumonitis z.B. allergischer Alveolitis, Aspergillom und Aspergillose gezeigt [5]. Es handelt sich um eine Überempfindlichkeits-Reaktion vom Typ III bei der die Patienten eine grosse Menge von Antigen-spezifischen Antikörpern im Blut haben. Diese Antikörper werden z.B. mittels Präzipitin-Messung nachgewiesen und leisten einen wichtigen Beitrag in der Diagnostik der exogen-allergischen Alveolitis. Die klinische Bedeutung der Konzentration von spezifischem IgG ist allerdings noch nicht 02 _ 2013 _ der informierte arzt AUS DEM LABOR definitiv geklärt und sowohl das Vorhandensein als auch das NichtVorhandensein dieser Antikörpern muss mit Vorsicht interpretiert werden. Hohe spezifische IgG-Konzentrationen (bis 1000 mg/L) können auch bei starker beruflicher Exposition auf ein Antigen nachgewiesen werden ohne dass klare Symptome einer Hypersensitivitäts-Pneumonitis vorliegen. AsIgG in der Immuntherapie Die spezifische Immuntherapie (SIT) oder Hyposensibilisierung ist bis jetzt die einzige kausale Therapie bei Typ I Überempfindlichkeit. Bei dieser Therapieform werden über längere Zeit ansteigende Dosen des Allergens gespritzt oder als Tropfen verabreicht. Diese Behandlung ist für gewisse Allergien mit den Symptomen Rhinitis, Konjunktivitis, Asthma und vor allem bei Allergien auf Insektengift wirksam. Die Erfolgsrate bei Heuschnupfen liegt bei bis zu 80% und bei Insektengift-Allergien bei bis zu 90%. Die genauen Mechanismen, die zu der beobachteten verminderten Empfindlichkeit gegen das Allergen führen, sind bis heute nicht vollständig bekannt. Einer der möglichen Mechanismen ist die Produktion von IgG1 und vor allem IgG4 Antikörper [6]. Durch den Einfluss vom anti-inflammatorischen Zytokin IL-10 ist die Menge an IgG4 nach den ersten ht. Meh drei Monaten der Behandlung am stärksten erhöht. Mehrere HygG4 zu erklären. pothesen wurden aufgestellt, um die Rolle von IgG4 G4 blo Die am meisten verbreitete Hypothese ist dass asIgG4 blockierendee ch Antikörper sind, welche die Aktivierung der Effektor-Zellen durch riIgE verhindern. Dies führt dazu, dass weniger pro-inflammatorithesche TH2 Zellen aktiviert werden und damit weniger IgE synthe38 tisiert wird [7]. Kürzlich hat eine Studie aber gezeigt dass nur 38% der inhibitorischen Aktivität auf IgG4 beruht, und damit auch andere IgG-Subklassen hemmend sein müssen [8]. Zusätzlich wurde örper nicht digezeigt, dass die Wirkung der hemmenden Antikörper lenden Korrelatiorekt von deren Titer abhängt. Wegen dieser fehlenden irksamkeit bleibt die nen zwischen Serumtiter und der klinischen Wirksamkeit Immunt Rolle der blockierenden Antikörper in der Immuntherapie immer noch umstritten. AsIgG bei der anaphylaktischen en Reaktion R tion Anaphylaxie ist eine systemische Hypers Hypersensitivitätsreaktion sreaktion mit akuter Lebensbedrohung. Die häufigsten Beschw Beschwerden betreffen nd die Atmung. Ca. 15 völdie Haut, den Herz-Kreislauf und 15% der Bevölkerung erleiden mindestens einmal im Leben eine an anaphylaktische Mastzelle Reaktion. In der Regel wird das Allergen von IgE auf Mastzellen und Basophilen erkannt und dies verursacht die Freisetzung vo von toren wie zum Beispiel ispiel Histamin und LeuL verschiedenen Mediatoren ann eine anaphyl kotriene. Jedoch kann anaphylaktische Reaktion auch durch rden. Es wurde kürzlich gezeigt, dass die AktivieIgG ausgelöst werden. philen Granulozyten durch IIgG sowohl h notwenrung von neutrophilen sreichend für das Auslösen einer Anaphylaxie ist dig, als auch ausreichend Maus-Mod [9]. Diese Studie wurde in transgenen Maus-Modellen mit einer ch induzierten Anaphylaxie durchgeführt. Einerseits konnkünstlich te bei „Schock-resistenten“ M Mäusen durch die Verabreichung von ophilen Granulozyten (von normalen n neutrophilen Mäusen oder menschche Neutrophile) wieder eine anaphyla liche anaphylaktische Reaktion ausgelöst normal Mäusen die anaphylakwerden. Andererseits konnte bei normalen Schock-bedin Tod durch die Depletion tische Reaktion und der Schock-bedingte n Neutrophilen verhindert v von werden. Als Hauptmediator bei der IgG induzierten anaphylaktischen rde PAF (platelet-activating (platelet Reaktion wurde factor) und nicht Histamin der informierte arzt _ 02 _ 2013 vermutet. So konnten in Mäusen auch PAF-Antagonisten onisten aber abe nicht onisten) den Tod durch Antihistaminika (Histamin Rezeptor-Antagonisten) n. Es ist festzuhalten, dass einen anaphylaktischen Schock verhindern. die Maus-Experimente nicht 1:1 auf den Menschen übertragen weruf den menschlichen m den können, da auf Zellen nicht dieselben IgG Mäusez miert sind. Rezeptoren wie auf Mäusezellen exprimiert sch ist die Rolle von IgG gG in d Beim Menschen der anaphylaktischen alb immer noch u tten. IgG-vermittelte IgGReaktion deshalb umstritten. anaeaktionen wurden beim Menschen enschen nie systematisch phylaktische Reaktionen en haben jedoch jedoc gezeigt, dass ss die Serum-Konzenuntersucht. Studien d anaphylaktischen chen Schocks zuz tration von PAF mit der Schwere des o Daten haben gez sammenhängt. In vitro gezeigt dass aktivierte humane ozyten auch PAF synthetisieren synthe Neutrophile Granulozyten können [9]. In en Schocks wurden weder wed Trypvielen Fällen von anaphylaktischen unden. Solche Fälle Fäll könnten tase noch Allergen-spezifische IgE gefunden. is auf einen IIgG-abhängigen Mechanismus echanismus geben. Dieeinen Hinweis auc aufgrund der kurzen urzen Halbwertszeit se Resultatee könnten aber auch ase im Blut, respektive d tsac dass das Alvon Tryptase durch die Tatsache, ezifisches IgE auf Mastzellen und B lergen-spezifi Basophilen gebunden ustande kommen. AsIgG, welches während währe einer Immuntheist, zustande IgE-vermi rapiee induziert wurde, kann eine IgE-vermittelte Anaphylaxie vollndig unterdrücken, ohne dabei selbst anaphylaktisch zu wirken ständig 0]. Dieser Schutzmechanismus geht aaber verloren, wenn die Men[10]. vo Antibiotika – erhöht wird. In ge des Allergens – wie z.B. im Fall von so Neu solchen Fällen kann asIgG an Neutrophile Granulozyten und Makropha ese zur Freisetzung von anaphylaktischen krophagen binden und diese Mediatoren aktivieren. Zusammenfassend kön können wir sagen, dass asIgG kein sinnvoller stischer Marker be diagnostischer bei der allergischen Sofortreaktion ist, da die Antik Bedeutung dieser Antikörper in der Pathogenese der Allergie noch ie F ungeklärt ist. Die Fachkommission der Schweizerischen Gesellscha gie und u Immunologie (SGAI) lehnt die Bestimmung schaft für Allergie von asIgG as im Rahmen von Nahrungsmittel-Allergie-Abklärungen klar ab, da asIgG-Antikörper auch bei gesunden Individuen als Epiphänom phänomen nachgewiesen werden können [11]. Dr. phi phil. nat. Monique Vogel Dr. ph phil. nat. Michael P. Horn Universitätsinstitut für Immunologie, Inselspital, Univ Zentrum für Labormedizin, 3010 Bern Ze [email protected] B Literatur am Online-Beitrag unter: www.medinfo-verlag.ch Take-Home Message ◆ Neben IgE, welches zur Sensibilisierung auf das Allergen führt, werden bei einer Immunantwort gegen das Allergen meistens auch IgG und IgA gebildet ◆ Das Auftreten von Allergen-spezifischen IgG ist direkt mit der Dauer und Stärke der Exposition gegenüber dem Allergen verbunden ◆ Eine Korrelation zwischen Allergen-spezifischem IgG und erhöhtem Asthma-Risiko konnte nicht gezeigt werden ◆ Allergen-spezifisches IgG ist kein sinnvoller Marker bei der allergischen Sofortreaktion. Die Bestimmung von Allergen-spezifischen IgG im Rahmen von Nahrungsmittel-Allergie-Abklärungen wird nicht empfohlen, da diese IgG-Antikörper auch bei Gesunden als Epiphänomen nachgewiesen werden können 41 Literatur: 1. Lau S, Illi S, Platts-Mills TA, Riposo D, Nickel R, Gruber C, Niggemann B, Wahn U: Longitudinal study on the relationship between cat allergen and endotoxin exposure, sensitization, cat-specific IgG and development of asthma in childhood-report of the German Multicentre Allergy Study (MAS 90). Allergy 2005, 60(6):766–773 2. Kitz R, Ahrens P, Zielen S: Immunoglobulin levels in bronchoalveolar lavage fluid of children with chronic chest disease. Pediatr Pulmonol 2000, 29(6):443– 451 3. Platts-Mills T, Vaughan J, Squillace S, Woodfolk J, Sporik R: Sensitisation, asthma, and a modified Th2 response in children exposed to cat allergen: a population-based cross-sectional study. Lancet 2001, 357(9258):752–756 4. Hales BJ, Martin AC, Pearce LJ, Laing IA, Hayden CM, Goldblatt J, Le Souef PN, Thomas WR: IgE and IgG anti-house dust mite specificities in allergic disease. The Journal of allergy and clinical immunology 2006, 118(2):361–367 5. Selman M, Buendia-Roldan I: Immunopathology, diagnosis, and management of hypersensitivity pneumonitis. Seminars in respiratory and critical care medicine 2012, 33(5):543–554 6. Eifan AO, Shamji MH, Durham SR: Long-term clinical and immunological effects of allergen immunotherapy. Curr Opin Allergy Clin Immunol 2011, 11(6):586–593 7. James LK, Shamji MH, Walker SM, Wilson DR, Wachholz PA, Francis JN, Jacobson MR, Kimber I, Till SJ, Durham SR: Long-term tolerance after allergen immunotherapy is accompanied by selective persistence of blocking antibodies. The Journal of allergy and clinical immunology 2011, 127(2):509–516 e501–505 8. Aalberse R: The role of IgG antibodies in allergy and immunotherapy. Allergy 2011, 66 Suppl 95:28–30 9. Jonsson F, Mancardi DA, Kita Y, Karasuyama H, Iannascoli B, Van Rooijen N, Shimizu T, Daeron M, Bruhns P: Mouse and human neutrophils induce anaphylaxis. J Clin Invest 2011, 121(4):1484–1496 nhibit IgE 10. Strait RT, Morris SC, Finkelman FD: IgG-blocking antibodies inhibit IgE-mediagamm RIIb ted anaphylaxis in vivo through both antigen interception and Fc gamma cross-linking. J Clin Invest 2006, 116(3):833-841. i 11. Wüthrich B, Frei P, Bircher A, Dayer E, Hauser C, Pichler W, Schmid-Grendelmeier, Spertini F, Olgiati D, Müller U: Sinnlose Allergietests. Medizinische Fachgesellschaften 2005, 86(Nr 26):1565-1568.