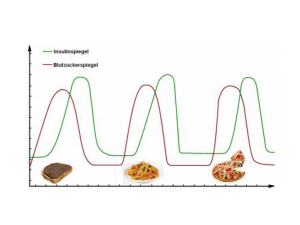
Lantus, INN-insulin glargine
Werbung

Gebrauchsinformation: Information für Anwender Lantus 100 Einheiten/ml Injektionslösung in einer Durchstechflasche Insulin glargin Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Anwendung dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen. Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen. Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie. Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4. Was in dieser Packungsbeilage steht 1. Was ist Lantus und wofür wird es angewendet? 2. Was sollten Sie vor der Anwendung von Lantus beachten? 3. Wie ist Lantus anzuwenden? 4. Welche Nebenwirkungen sind möglich? 5. Wie ist Lantus aufzubewahren? 6. Inhalt der Packung und weitere Informationen 1. Was ist Lantus und wofür wird es angewendet? Lantus enthält Insulin glargin. Es handelt sich dabei um ein verändertes Insulin, das dem Humaninsulin sehr ähnlich ist. Lantus wird zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern im Alter von 2 Jahren und älter eingesetzt. Diabetes mellitus ist eine Erkrankung, bei der der Körper nicht ausreichend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren (Zuckerkrankheit). Insulin glargin hat eine lang anhaltende und gleichmäßige blutzuckersenkende Wirkung. 2. Was sollten Sie vor der Anwendung von Lantus beachten? Lantus darf nicht angewendet werden, - wenn Sie allergisch gegen Insulin glargin oder einen der in Abschnitt 6 genannten sonstigen Bestandteile dieses Arzneimittels sind. Warnhinweise und Vorsichtsmaßnahmen Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Lantus anwenden. Halten Sie sich hinsichtlich der Dosierung, Überwachung (Blut- und Urintests), Ernährung und körperlichen Aktivität (körperliche Arbeit und sportliche Betätigung) genau an die mit Ihrem Arzt besprochenen Anweisungen. Wenn Ihr Blutzuckerspiegel zu niedrig ist (Hypoglykämie), folgen Sie den Empfehlungen bei Hypoglykämie (siehe Kasten am Ende dieser Packungsbeilage). 101 Reisen Klären Sie vor Reisen alle Fragen, die Ihre Behandlung betreffen, mit Ihrem Arzt. Sprechen Sie z. B. über die Verfügbarkeit Ihres Insulins in dem besuchten Land, ausreichend Vorrat an Insulin, Injektionsspritzen usw., die richtige Aufbewahrung des Insulins während der Reise, Essenszeiten und Insulinverabreichung während der Reise, mögliche Einflüsse durch die Umstellung auf andere Zeitzonen, mögliche neue Gesundheitsrisiken in den besuchten Ländern, zu ergreifende Maßnahmen, wenn Sie sich unwohl fühlen oder krank werden. Erkrankungen und Verletzungen In folgenden Situationen kann die Behandlung Ihrer Zuckerkrankheit viel Sorgfalt erfordern (z. B. Anpassen der Insulindosis, Blut- und Urintests): Wenn Sie krank sind oder größere Verletzungen haben, kann Ihr Blutzuckerspiegel ansteigen (Hyperglykämie). Wenn Sie nicht genug essen, kann Ihr Blutzuckerspiegel absinken (Hypoglykämie). In den meisten Fällen brauchen Sie einen Arzt. Rufen Sie den Arzt rechtzeitig. Wenn Sie einen Typ-1-Diabetes haben (insulinabhängiger Diabetes mellitus), unterbrechen Sie Ihre Insulinbehandlung nicht und stellen Sie sicher, dass Sie ausreichend Kohlenhydrate einnehmen. Informieren Sie immer alle Personen, die Sie behandeln und betreuen, darüber, dass Sie Insulin brauchen. Die Behandlung mit Insulin kann den Körper dazu veranlassen, Antikörper gegen Insulin zu bilden (Substanzen, die gegen Insulin wirken können). Dies wird jedoch nur in sehr seltenen Fällen eine Anpassung Ihrer Insulindosis erforderlich machen. Einige Patienten mit einem seit Längerem bestehenden Typ-2-Diabetes mellitus und einer Herzerkrankung oder einem früheren Schlaganfall, die mit Pioglitazon (einem Antidiabetikum zum Einnehmen zur Behandlung von Diabetes mellitus Typ 2) und Insulin behandelt wurden, entwickelten eine Herzschwäche (Herzinsuffizienz). Informieren Sie Ihren Arzt so schnell wie möglich, wenn Sie Anzeichen von Herzschwäche, wie z. B. ungewöhnliche Kurzatmigkeit, rasche Gewichtszunahme oder örtlich begrenzte Schwellungen (Ödeme) bei sich beobachten. Kinder Bei Kindern unter 2 Jahren gibt es keine Erfahrung zur Anwendung von Lantus. Anwendung von Lantus zusammen mit anderen Arzneimitteln Manche Arzneimittel beeinflussen den Blutzuckerspiegel (Senkung, Erhöhung oder je nach Situation beides). In diesen Fällen kann es notwendig sein, die zu verabreichende Insulinmenge entsprechend anzupassen, um sowohl zu niedrige als auch zu hohe Blutzuckerspiegel zu vermeiden. Berücksichtigen Sie dies, wenn Sie die Anwendung eines anderen Arzneimittels beginnen oder beenden. Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel angewendet haben oder beabsichtigen, andere Arzneimittel anzuwenden. Bevor Sie ein Arzneimittel anwenden, fragen Sie Ihren Arzt, ob es Ihren Blutzuckerspiegel beeinflussen kann und was Sie gegebenenfalls unternehmen sollen. 102 Zu den Arzneimitteln, die den Blutzuckerspiegel senken können (Hypoglykämie), zählen: alle anderen Arzneimittel zur Behandlung von Diabetes, Hemmer des Angiotensin umwandelnden Enzyms (ACE-Hemmer) (zur Behandlung bestimmter Herzerkrankungen oder eines hohen Blutdrucks), Disopyramid (zur Behandlung bestimmter Herzerkrankungen), Fluoxetin (zur Behandlung von Depressionen), Fibrate (zur Senkung hoher Blutfettwerte), Monoaminoxidase-(MAO-)Hemmer (zur Behandlung von Depressionen), Pentoxifyllin, Propoxyphen, Salicylate (z. B. Acetylsalicylsäure, zur Schmerzlinderung und zur Fiebersenkung), Sulfonamid-Antibiotika. Zu den Arzneimitteln, die den Blutzuckerspiegel erhöhen können (Hyperglykämie), zählen: Kortikosteroide (z. B. „Kortison“, zur Behandlung von Entzündungen), Danazol (ein Arzneimittel, das den Eisprung beeinflusst), Diazoxid (zur Behandlung eines hohen Blutdrucks), Diuretika (zur Behandlung eines hohen Blutdrucks oder zur Entwässerung), Glukagon (ein Hormon der Bauchspeicheldrüse zur Behandlung einer schweren Hypoglykämie), Isoniazid (zur Behandlung von Tuberkulose), Östrogene und Progestagene (z. B. in der Anti-Baby-Pille), Phenothiazin-Abkömmlinge (zur Behandlung psychiatrischer Beschwerden), Somatropin (Wachstumshormon), Sympathomimetika (z. B. Epinephrin [Adrenalin], Salbutamol, Terbutalin zur Behandlung von Asthma), Schilddrüsenhormone (zur Behandlung von Schilddrüsenfehlfunktionen), atypische, antipsychotisch wirkende Arzneimittel (z. B. Clozapin, Olanzapin), Proteaseinhibitoren (zur Behandlung von HIV). Ihr Blutzuckerspiegel kann sowohl ansteigen als auch abfallen, wenn Sie folgende Mittel nehmen: Betablocker (zur Behandlung eines hohen Blutdrucks), Clonidin (zur Behandlung eines hohen Blutdrucks), Lithiumsalze (zur Behandlung psychiatrischer Beschwerden). Pentamidin (zur Behandlung bestimmter Infektionen durch Parasiten) kann eine Unterzuckerung auslösen, die manchmal in eine Überzuckerung übergeht. Betablocker ebenso wie andere Sympatholytika (z. B. Clonidin, Guanethidin und Reserpin) können die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung (Hypoglykämie) zu erkennen, abschwächen oder ganz unterdrücken. Wenn Sie nicht sicher sind, ob Sie eines dieser Arzneimittel einnehmen, fragen Sie bitte Ihren Arzt oder Apotheker. Anwendung von Lantus zusammen mit Alkohol Wenn Sie Alkohol trinken, kann Ihr Blutzuckerspiegel sowohl ansteigen als auch abfallen. Schwangerschaft und Stillzeit Fragen Sie vor der Einnahme von allen Arzneimitteln Ihren Arzt oder Apotheker um Rat. Informieren Sie Ihren Arzt, wenn Sie eine Schwangerschaft planen oder schon schwanger sind. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Geburt geändert 103 werden. Für die Gesundheit Ihres Kindes ist es wichtig, dass Ihre Blutzuckerwerte besonders sorgfältig überwacht und Unterzuckerungen (Hypoglykämien) vermieden werden. Wenn Sie stillen, fragen Sie Ihren Arzt, ob eine Anpassung Ihrer Insulindosis und Ihrer Ernährung erforderlich ist. Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen Ihre Konzentrations- oder Reaktionsfähigkeit kann eingeschränkt sein, wenn Sie eine Hypoglykämie (zu niedrigen Blutzuckerspiegel) haben, Sie eine Hyperglykämie (zu hohen Blutzuckerspiegel) haben, Sie an Sehstörungen leiden. Bedenken Sie dies in allen Situationen, in denen Sie sich und andere einem Risiko aussetzen könnten (z. B. beim Autofahren oder beim Bedienen von Maschinen). Lassen Sie sich von Ihrem Arzt beraten, ob Sie ein Kraftfahrzeug führen sollten, wenn bei Ihnen: häufige Hypoglykämie-Episoden auftreten, die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung zu erkennen, abgeschwächt sind oder fehlen. Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus Dieses Arzneimittel enthält weniger als 1 mmol (23 mg) Natrium pro Dosis, d. h., es ist nahezu „natriumfrei“. 3. Wie ist Lantus anzuwenden? Wenden Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind. Obwohl Lantus den gleichen Wirkstoff wie Toujeo (Insulin glargin 300 Einheiten/ml) enthält, sind diese Arzneimittel nicht austauschbar. Die Umstellung von einer Insulinbehandlung auf eine andere ist nur auf ärztliche Verschreibung, unter medizinischer Überwachung und Kontrolle des Blutzuckers möglich. Wenden Sie sich bitte für weitere Informationen an Ihren Arzt. Dosierung Entsprechend Ihrer Lebensweise und den Ergebnissen der Blutzuckerbestimmungen sowie Ihrer bisherigen Insulinanwendung wird Ihr Arzt bestimmen, wie viel Lantus Sie pro Tag benötigen und zu welcher Tageszeit, Ihnen sagen, wann Sie Ihren Blutzuckerspiegel kontrollieren und ob Sie Urintests durchführen müssen, Ihnen mitteilen, wann Sie möglicherweise eine höhere oder niedrigere Dosis Lantus spritzen müssen. Lantus ist ein lang wirkendes Insulin. Ihr Arzt verordnet es Ihnen möglicherweise in Kombination mit einem kurz wirkenden Insulin oder zusammen mit Tabletten gegen hohe Blutzuckerspiegel. Ihr Blutzuckerspiegel kann durch viele Faktoren beeinflusst werden. Sie sollten diese Faktoren kennen, um auf Veränderungen Ihres Blutzuckerspiegels richtig reagieren zu können und um Überbzw. Unterzuckerungen zu vermeiden. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 104 Anwendung bei Kindern und Jugendlichen Lantus kann bei Jugendlichen und Kindern im Alter von 2 Jahren und älter angewendet werden. Wenden Sie dieses Arzneimittel genau nach Anweisung Ihres Arztes an. Häufigkeit der Anwendung Sie benötigen eine Injektion Lantus jeden Tag zur gleichen Zeit. Art der Anwendung Lantus wird unter die Haut injiziert. Spritzen Sie Lantus NICHT in eine Vene, da dies seine Wirkungsweise verändert und zu einer Unterzuckerung führen kann. Ihr Arzt wird Ihnen zeigen, in welchen Hautbereich Sie Lantus spritzen sollen. Wechseln Sie bei jeder Injektion die Einstichstelle innerhalb des gewählten Hautbereiches. Handhabung der Durchstechflaschen Schauen Sie sich die Durchstechflasche vor Gebrauch genau an. Verwenden Sie sie nur, wenn die Lösung klar, farblos und wässrig ist und keine sichtbaren Teilchen enthält. Schütteln oder mischen Sie sie nicht vor Gebrauch. Achten Sie darauf, dass weder Alkohol noch andere Desinfektionsmittel oder sonstige Substanzen das Insulin verunreinigen. Mischen Sie Lantus nicht mit anderen Insulinen oder Arzneimitteln. Verdünnen Sie es nicht. Mischen oder Verdünnen kann die Wirkung von Lantus verändern. Verwenden Sie grundsätzlich immer eine neue Durchstechflasche, wenn Sie bemerken, dass Ihre Blutzuckereinstellung unerwartet schlechter wird. Dies kann daran liegen, dass das Insulin an Wirksamkeit verloren hat. Wenn Sie glauben, dass mit Lantus etwas nicht in Ordnung ist, lassen Sie es durch Ihren Arzt oder Apotheker überprüfen. Verwechslungen von Insulin Sie müssen die Bezeichnung des Insulins stets vor jeder Injektion überprüfen, um Verwechslungen zwischen Lantus und anderen Insulinen zu vermeiden. Wenn Sie eine größere Menge von Lantus angewendet haben, als Sie sollten - Wenn Sie zu viel Lantus gespritzt haben, kann Ihr Blutzuckerspiegel zu stark abfallen (Hypoglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Grundsätzlich müssen Sie zur Vermeidung einer Unterzuckerung mehr essen und Ihren Blutzucker überwachen. Informationen zur Behandlung einer Hypoglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenn Sie die Anwendung von Lantus vergessen haben - - Wenn Sie eine Dosis Lantus ausgelassen oder wenn Sie zu wenig Insulin gespritzt haben, kann Ihr Blutzuckerspiegel zu stark ansteigen (Hyperglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Informationen zur Behandlung einer Hyperglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenden Sie nicht die doppelte Menge an, wenn Sie die vorherige Anwendung vergessen haben. Wenn Sie die Anwendung von Lantus abbrechen Dies könnte zu einer schweren Hyperglykämie (stark erhöhter Blutzucker) und Ketoazidose (Anhäufung von Säure im Blut, weil der Körper bei schwerem Insulinmangel Energie aus Fett anstatt 105 aus Zucker gewinnt) führen. Brechen Sie die Behandlung mit Lantus nicht ab, ohne mit einem Arzt zu sprechen, der Ihnen sagt, was zu tun ist. Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. 4. Welche Nebenwirkungen sind möglich? Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Wenn Sie Anzeichen eines zu niedrigen Blutzuckers (Hypoglykämie) bemerken, unternehmen Sie sofort etwas, um Ihren Blutzuckerspiegel zu erhöhen (siehe Kasten am Ende dieser Packungsbeilage). Eine Unterzuckerung (Hypoglykämie) kann sehr schwerwiegend sein und tritt bei Behandlung mit einem Insulin sehr häufig auf (kann mehr als 1 von 10 Behandelten betreffen). Niedriger Blutzucker heißt, dass Sie nicht genügend Zucker in Ihrem Blut haben. Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann zu einem Gehirnschaden führen und lebensbedrohlich sein. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. Schwere allergische Reaktionen (selten, kann bei bis zu 1 von 1.000 Behandelten auftreten) – Anzeichen können sein: großflächige Hautreaktionen (Hautausschlag und Juckreiz am ganzen Körper), starke Haut- und Schleimhautschwellungen (Angioödem), Atemnot, Blutdruckabfall mit schnellem Puls und Schwitzen. Schwere allergische Reaktionen auf Insulin können lebensbedrohlich werden. Wenden Sie sich sofort an Ihren Arzt, wenn Sie Anzeichen einer schweren allergischen Reaktion bemerken. Häufige Nebenwirkungen (können bei bis zu 1 von 10 Behandelten auftreten) • Hautveränderungen an der Injektionsstelle Wenn Sie Insulin zu häufig in dieselbe Hautstelle spritzen, kann das Fettgewebe unter der Haut an dieser Stelle entweder schrumpfen (Lipoatrophie, kann bei bis zu 1 von 100 Behandelten auftreten) oder zunehmen (Lipohypertrophie). Das Insulin wirkt möglicherweise schlechter. Ein Wechsel der Einstichstelle bei jeder Injektion hilft, diese Gewebeveränderungen zu vermeiden. • Nebenwirkungen an der Haut und allergische Reaktionen an der Injektionsstelle Anzeichen sind z. B. Rötung, ungewohnt starker Schmerz beim Spritzen, Juckreiz, Quaddelbildung, Schwellung oder Entzündung. Sie können sich auf die Umgebung der Einstichstelle ausbreiten. Die meisten leichteren Reaktionen bilden sich gewöhnlich innerhalb von wenigen Tagen bzw. Wochen zurück. Seltene Nebenwirkungen (können bei bis zu 1 von 1.000 Behandelten auftreten) • Sehstörungen Ausgeprägte Veränderungen (Verbesserung oder Verschlechterung) Ihrer Blutzuckereinstellung können Ihr Sehvermögen vorübergehend beeinträchtigen. Wenn Sie an einer proliferativen Retinopathie leiden (eine durch die Zuckerkrankheit verursachte Augenerkrankung), können schwere Unterzuckerungen zu einem vorübergehenden Verlust der Sehschärfe führen. • Allgemeine Erkrankungen In seltenen Fällen kann die Insulinbehandlung auch zu vorübergehenden Wassereinlagerungen im Körper führen, die sich als Schwellungen im Bereich der Unterschenkel und Knöchel äußern können. Sehr seltene Nebenwirkungen (können bei bis zu 1 von 10.000 Behandelten auftreten) In sehr seltenen Fällen kann es zur Störung des Geschmacksempfindens (Dysgeusie) und zu Muskelschmerzen (Myalgie) kommen. 106 Anwendung bei Kindern und Jugendlichen Im Allgemeinen sind die Nebenwirkungen bei Kindern und Jugendlichen bis zu 18 Jahren ähnlich denen bei Erwachsenen. Über Reaktionen im Einstichbereich (Schmerz an der Einstichstelle, Reaktionen an der Einstichstelle) und Hautreaktionen (Ausschlag, Nesselsucht) wurde bei Kindern und Jugendlichen bis zu 18 Jahren relativ häufiger berichtet als bei Erwachsenen. Es gibt keine Erfahrung bei Kindern unter 2 Jahren. Meldung von Nebenwirkungen Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden. 5. Wie ist Lantus aufzubewahren? Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und auf dem Etikett der Durchstechflasche nach „Verwendbar bis“ bzw. „EXP“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats. Nicht angebrochene Durchstechflaschen Im Kühlschrank lagern (2 °C–8 °C). Nicht einfrieren oder in der Nähe des Gefrierfachs oder eines Kühlelements aufbewahren. Die Durchstechflasche im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen. Angebrochene Durchstechflaschen Nach Anbruch kann die 5-ml-Durchstechflasche maximal 4 Wochen lang bei einer Temperatur von nicht über 25 °C, vor direkter Hitzeeinwirkung und direktem Licht geschützt, im Umkarton aufbewahrt werden. Nach Anbruch kann die 10-ml-Durchstechflasche maximal 4 Wochen lang bei einer Temperatur von nicht über30 °C, vor direkter Hitzeeinwirkung und direktem Licht geschützt, im Umkarton aufbewahrt werden. Nach diesem Zeitraum darf sie nicht mehr verwendet werden. Es empfiehlt sich, das Datum der ersten Verwendung auf dem Etikett zu vermerken. Sie dürfen Lantus nicht verwenden, wenn die Lösung sichtbare Teilchen enthält. Verwenden Sie Lantus nur, wenn die Lösung klar, farblos und wässrig ist. Entsorgen Sie Arzneimittel nicht im Abwasser oder Haushaltsabfall. Fragen Sie Ihren Apotheker, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. 6. Inhalt der Packung und weitere Informationen Was Lantus enthält - Der Wirkstoff ist Insulin glargin. Ein ml der Lösung enthält 100 Einheiten Insulin glargin (entsprechend 3,64 mg). 107 - Die sonstigen Bestandteile sind: Zinkchlorid, Metacresol (Ph.Eur.), Glycerol, Natriumhydroxid (zur Einstellung des pH-Werts) (siehe Abschnitt 2, „Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus“), Salzsäure (zur Einstellung des pH-Werts), Polysorbat 20 (nur 10-ml-Durchstechflasche) und Wasser für Injektionszwecke. Wie Lantus aussieht und Inhalt der Packung Lantus 100 Einheiten/ml Injektionslösung in einer Durchstechflasche ist eine klare, farblose und wässrige Lösung. Eine Durchstechflasche enthält 5 ml Injektionslösung (entsprechend 500 Einheiten) oder 10 ml Injektionslösung (entsprechend 1.000 Einheiten). Packungen mit 1, 2, 5 und 10 Durchstechflaschen mit je 5 ml oder 1 Durchstechflasche mit 10 ml. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Pharmazeutischer Unternehmer und Hersteller Pharmazeutischer Unternehmer Sanofi-Aventis Deutschland GmbH, D-65926 Frankfurt am Main, Deutschland Hersteller Sanofi-Aventis Deutschland GmbH D-65926 Frankfurt am Main Deutschland Sanofi S.p.A. Località Valcanello 03012 Anagni (FR) Italien Falls Sie weitere Informationen über das Arzneimittel wünschen, setzen Sie sich bitte mit dem örtlichen Vertreter des pharmazeutischen Unternehmers in Verbindung. België/Belgique/Belgien Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 Lietuva UAB sanofi-aventis Lietuva Tel: +370 5 2755224 България sanofi-aventis Bulgaria EOOD Тел.: +359 (0)2 970 53 00 Luxembourg/Luxemburg Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 (Belgique/Belgien) Česká republika sanofi-aventis, s.r.o. Tel: +420 233 086 111 Magyarország sanofi-aventis zrt., Magyarország Tel.: +36 1 505 0050 Danmark sanofi-aventis Denmark A/S Tlf: +45 45 16 70 00 Malta Sanofi Malta Ltd Tel: +356 21493022 Deutschland Sanofi-Aventis Deutschland GmbH Tel: +49 (0)180 2 222010 Nederland sanofi-aventis Netherlands B.V. Tel: +31 (0)182 557 755 108 Eesti sanofi-aventis Estonia OÜ Tel: +372 627 34 88 Norge sanofi-aventis Norge AS Tlf: +47 67 10 71 00 Ελλάδα sanofi-aventis AEBE Τηλ: +30 210 900 16 00 Österreich sanofi-aventis GmbH Tel: +43 1 80 185 – 0 España sanofi-aventis, S.A. Tel: +34 93 485 94 00 Polska sanofi-aventis Sp. z o.o. Tel.: +48 22 280 00 00 France sanofi-aventis France Tél: 0 800 222 555 Appel depuis l’étranger: +33 1 57 63 23 23 Portugal Sanofi - Produtos Farmacêuticos, Lda. Tel: +351 21 35 89 400 Hrvatska sanofi-aventis Croatia d.o.o. Tel: +385 1 600 34 00 România Sanofi Romania Tel: +40 (0) 21 317 31 36 Ireland sanofi-aventis Ireland Ltd. T/A SANOFI Tel: +353 (0) 1 403 56 00 Slovenija sanofi-aventis d.o.o. Tel: +386 1 560 48 00 Ísland Vistor hf. Sími: +354 535 7000 Slovenská republika sanofi-aventis Pharma Slovakia s.r.o. Tel: +421 2 33 100 100 Italia Sanofi S.p.A. Tel: 800 13 12 12 (domande di tipo tecnico) +39 02 393 91 (altre domande e chiamate dall'estero) Suomi/Finland Sanofi Oy Puh/Tel: +358 (0) 201 200 300 Κύπρος sanofi-aventis Cyprus Ltd. Τηλ: +357 22 871600 Sverige Sanofi AB Tel: +46 (0)8 634 50 00 Latvija sanofi-aventis Latvia SIA Tel: +371 67 33 24 51 United Kingdom Sanofi Tel: +44 (0) 845 372 7101 Diese Packungsbeilage wurde zuletzt überarbeitet im Weitere Informationsquellen Ausführliche Informationen zu diesem Arzneimittel sind auf den Internetseiten der Europäischen Arzneimittel-Agentur http://www.ema.europa.eu/ verfügbar. 109 HYPERGLYKÄMIE UND HYPOGLYKÄMIE Tragen Sie immer etwas Zucker (mindestens 20 Gramm) bei sich. Tragen Sie einen Ausweis mit sich, aus dem hervorgeht, dass Sie zuckerkrank sind. HYPERGLYKÄMIE (zu hoher Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu hoch ist (Hyperglykämie), haben Sie möglicherweise nicht genügend Insulin gespritzt. Warum kommt es zu hohem Blutzucker (Hyperglykämie)? Ursachen können z. B. sein: Sie haben kein oder zu wenig Insulin gespritzt oder seine Wirksamkeit hat, z. B. durch falsche Lagerung, nachgelassen, Sie haben weniger Bewegung als sonst, stehen unter Stress (seelische Belastung, Aufregung) oder haben eine Verletzung, Operation, Infektion oder Fieber, Sie nehmen oder haben bestimmte andere Arzneimittel genommen (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). Warnzeichen eines zu hohen Blutzuckers (Hyperglykämie) Durst, häufiges Wasserlassen, Müdigkeit, trockene Haut, Gesichtsrötung, Appetitlosigkeit, niedriger Blutdruck, schneller Puls sowie Zucker und Ketonkörper im Urin. Bauchschmerzen, schnelle und tiefe Atmung, Schläfrigkeit oder gar Bewusstlosigkeit können Anzeichen einer schweren Stoffwechselentgleisung mit Übersäuerung des Blutes (Ketoazidose) aufgrund von Insulinmangel sein. Was müssen Sie bei zu hohem Blutzucker (Hyperglykämie) tun? Bestimmen Sie Ihren Blutzucker und untersuchen Sie Ihren Urin auf Ketonkörper, sobald eines der oben genannten Zeichen auftritt. Die Behandlung einer schweren Überzuckerung (Hyperglykämie) oder Übersäuerung (Ketoazidose) muss stets durch einen Arzt, in der Regel im Krankenhaus, erfolgen. HYPOGLYKÄMIE (zu niedriger Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann einen Herzanfall oder Gehirnschaden verursachen und lebensbedrohlich sein. Normalerweise sollten Sie in der Lage sein, es zu erkennen, wenn Ihr Blutzucker zu stark abfällt, um dann geeignete Gegenmaßnahmen ergreifen zu können. Warum kommt es zu einer Unterzuckerung (Hypoglykämie)? Ursachen können z. B. sein: Sie spritzen mehr Insulin, als Sie brauchen, Sie lassen Mahlzeiten ausfallen oder nehmen sie zu spät ein, Sie essen zu wenig oder nehmen Nahrungsmittel mit weniger Kohlenhydraten (Zucker oder zuckerähnliche Nährstoffe; Achtung: Zuckeraustauschstoffe oder „Süßstoff“ sind KEINE Kohlenhydrate) zu sich, Sie verlieren durch Erbrechen oder Durchfall einen Teil der Kohlenhydrate wieder, Sie trinken Alkohol, insbesondere dann, wenn Sie gleichzeitig nur wenig essen, Sie belasten sich körperlich mehr als sonst oder in ungewohnter Weise, Sie erholen sich von einer Verletzung oder Operation oder anderer Stress lässt nach, Sie erholen sich von Erkrankungen oder Fieber, Sie beginnen oder beenden die Anwendung bestimmter anderer Arzneimittel (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). 110 Eine Unterzuckerung (Hypoglykämie) kann besonders auch dann auftreten, wenn Sie die Behandlung neu begonnen haben oder auf eine andere Insulinzubereitung umgestiegen sind (beim Wechsel von Ihrem bisherigen Basalinsulin zu Lantus treten Hypoglykämien, wenn Sie auftreten, eher am Morgen als in der Nacht auf), Ihr Blutzuckerspiegel fast normal ist oder wenn Ihr Blutzucker stark schwankt, Sie den Hautbereich, in den Sie spritzen, wechseln (z. B. Wechsel vom Oberschenkel zum Oberarm), Sie an schweren Nieren- oder Lebererkrankungen oder bestimmten anderen Erkrankungen, wie z. B. einer Schilddrüsenunterfunktion (Hypothyreose), leiden. Warnzeichen einer Unterzuckerung (Hypoglykämie) - Im Körper Beispiele von Warnzeichen dafür, dass Ihr Blutzuckerspiegel zu tief oder zu schnell absinkt: Schwitzen, kühle und feuchte Haut, Angstgefühl, schneller Puls, hoher Blutdruck, Herzklopfen und unregelmäßiger Herzschlag. Diese Zeichen treten oft vor den Anzeichen eines Zuckermangels im Gehirn auf. - Im Gehirn Beispiele von Zeichen eines Zuckermangels im Gehirn: Kopfschmerzen, Heißhunger, Übelkeit, Erbrechen, Müdigkeit, Schläfrigkeit, Schlafstörungen, Unruhe, Aggressivität, Konzentrationsstörungen, eingeschränktes Reaktionsvermögen, Niedergeschlagenheit, Verwirrtheit, Sprachstörungen (möglicherweise können Sie überhaupt nicht sprechen), Sehstörungen, Zittern, Lähmungen, Missempfindungen (Parästhesien), Taubheit und Kribbeln im Bereich des Mundes, Schwindel, Verlust der Selbstkontrolle, Hilflosigkeit, Krampfanfälle, Bewusstlosigkeit. Die ersten Zeichen, die Sie auf eine drohende Unterzuckerung aufmerksam machen („Warnzeichen“), können verändert sein, abgeschwächt sein oder insgesamt fehlen, wenn Sie älter sind, die Zuckerkrankheit schon lange besteht oder wenn Sie eine bestimmte Nervenerkrankung haben (diabetische autonome Neuropathie), Sie erst vor Kurzem eine Unterzuckerung hatten (z. B. am Vortag) oder sie sich langsam entwickelt, Sie fast normale oder zumindest stark gebesserte Blutzuckerspiegel haben, Sie erst vor Kurzem von einem tierischen Insulin auf Humaninsulin, z. B. Lantus, gewechselt haben, Sie bestimmte andere Arzneimittel nehmen oder genommen haben (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). In einem solchen Fall können Sie eine schwere Unterzuckerung (auch mit Bewusstlosigkeit) bekommen, ohne die Gefahr rechtzeitig zu bemerken. Erkennen und beachten Sie Ihre Warnzeichen. Erforderlichenfalls können Ihnen häufigere Blutzuckerkontrollen helfen, leichte Unterzuckerungen zu entdecken, die Sie sonst übersehen hätten. Wenn Sie in der Erkennung Ihrer Warnzeichen nicht sicher sind, meiden Sie Situationen (z. B. Auto fahren), in denen Sie selbst oder andere bei einer Unterzuckerung gefährdet wären. Was müssen Sie bei einer Unterzuckerung (Hypoglykämie) tun? 1. 2. 3. Spritzen Sie kein Insulin. Nehmen Sie sofort ungefähr 10 bis 20 g Zucker, z. B. Traubenzucker, Würfelzucker oder ein zuckergesüßtes Getränk, zu sich. Vorsicht: Künstliche Süßstoffe und Lebensmittel, die künstliche Süßstoffe anstelle von Zucker enthalten (z. B. Diät-Getränke), helfen bei einer Unterzuckerung nicht. Essen Sie anschließend etwas mit lang anhaltender blutzuckersteigernder Wirkung (z. B. Brot oder Nudeln). Lassen Sie sich in dieser Frage im Voraus von Ihrem Arzt bzw. Diätassistenten beraten. Die Rückbildung einer Hypoglykämie kann sich verzögern, da Lantus lange wirkt. Sollte die Unterzuckerung wieder auftreten, nehmen Sie erneut 10 bis 20 g Zucker zu sich. 111 4. Informieren Sie umgehend einen Arzt, wenn Sie die Unterzuckerung nicht beherrschen können oder wenn sie erneut auftritt. Teilen Sie Verwandten, Freunden und nahestehenden Kollegen Folgendes mit: Wenn Sie nicht schlucken können oder bewusstlos sind, müssen Sie Glukoselösung oder Glukagon (ein Arzneimittel zur Erhöhung des Blutzuckers) gespritzt bekommen. Diese Injektionen sind auch dann gerechtfertigt, wenn nicht sicher feststeht, ob Sie eine Hypoglykämie haben. Es ist ratsam, möglichst gleich nach der Einnahme von Zucker den Blutzucker zu bestimmen, um sich zu vergewissern, dass wirklich eine Hypoglykämie vorliegt. 112 Gebrauchsinformation: Information für Anwender Lantus 100 Einheiten/ml Injektionslösung in einer Patrone Insulin glargin Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Anwendung dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen. Die Bedienungsanleitung zum Insulinpen ist diesem beigefügt. Lesen Sie sie vor der Anwendung Ihres Arzneimittels. Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen. Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie. Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4. Was in dieser Packungsbeilage steht 1. Was ist Lantus und wofür wird es angewendet? 2. Was sollten Sie vor der Anwendung von Lantus beachten? 3. Wie ist Lantus anzuwenden? 4. Welche Nebenwirkungen sind möglich? 5. Wie ist Lantus aufzubewahren? 6. Inhalt der Packung und weitere Informationen 1. Was ist Lantus und wofür wird es angewendet? Lantus enthält Insulin glargin. Es handelt sich dabei um ein verändertes Insulin, das dem Humaninsulin sehr ähnlich ist. Lantus wird zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern im Alter von 2 Jahren und älter eingesetzt. Diabetes mellitus ist eine Erkrankung, bei der der Körper nicht ausreichend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren (Zuckerkrankheit). Insulin glargin hat eine lang anhaltende und gleichmäßige blutzuckersenkende Wirkung. 2. Was sollten Sie vor der Anwendung von Lantus beachten? Lantus darf nicht angewendet werden, - wenn Sie allergisch gegen Insulin glargin oder einen der in Abschnitt 6 genannten sonstigen Bestandteile dieses Arzneimittels sind. Warnhinweise und Vorsichtsmaßnahmen Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Lantus anwenden. Halten Sie sich hinsichtlich der Dosierung, Überwachung (Blut- und Urintests), Ernährung und körperlichen Aktivität (körperliche Arbeit und sportliche Betätigung) genau an die mit Ihrem Arzt besprochenen Anweisungen. Wenn Ihr Blutzuckerspiegel zu niedrig ist (Hypoglykämie), folgen Sie den Empfehlungen bei Hypoglykämie (siehe Kasten am Ende dieser Packungsbeilage). 113 Reisen Klären Sie vor Reisen alle Fragen, die Ihre Behandlung betreffen, mit Ihrem Arzt. Sprechen Sie z. B. über die Verfügbarkeit Ihres Insulins in dem besuchten Land, ausreichend Vorrat an Insulin, Injektionsspritzen usw., die richtige Aufbewahrung des Insulins während der Reise, Essenszeiten und Insulinverabreichung während der Reise, mögliche Einflüsse durch die Umstellung auf andere Zeitzonen, mögliche neue Gesundheitsrisiken in den besuchten Ländern, zu ergreifende Maßnahmen, wenn Sie sich unwohl fühlen oder krank werden. Erkrankungen und Verletzungen In folgenden Situationen kann die Behandlung Ihrer Zuckerkrankheit viel Sorgfalt erfordern (z. B. Anpassen der Insulindosis, Blut- und Urintests): Wenn Sie krank sind oder größere Verletzungen haben, kann Ihr Blutzuckerspiegel ansteigen (Hyperglykämie). Wenn Sie nicht genug essen, kann Ihr Blutzuckerspiegel absinken (Hypoglykämie). In den meisten Fällen brauchen Sie einen Arzt. Rufen Sie den Arzt rechtzeitig. Wenn Sie einen Typ-1-Diabetes haben (insulinabhängiger Diabetes mellitus), unterbrechen Sie Ihre Insulinbehandlung nicht und stellen Sie sicher, dass Sie ausreichend Kohlenhydrate einnehmen. Informieren Sie immer alle Personen, die Sie behandeln und betreuen, darüber, dass Sie Insulin brauchen. Die Behandlung mit Insulin kann den Körper dazu veranlassen, Antikörper gegen Insulin zu bilden (Substanzen, die gegen Insulin wirken können). Dies wird jedoch nur in sehr seltenen Fällen eine Anpassung Ihrer Insulindosis erforderlich machen. Einige Patienten mit einem seit Längerem bestehenden Typ-2-Diabetes mellitus und einer Herzerkrankung oder einem früheren Schlaganfall, die mit Pioglitazon (einem Antidiabetikum zum Einnehmen zur Behandlung von Diabetes mellitus Typ 2) und Insulin behandelt wurden, entwickelten eine Herzschwäche (Herzinsuffizienz). Informieren Sie Ihren Arzt so schnell wie möglich, wenn Sie Anzeichen von Herzschwäche, wie z. B. ungewöhnliche Kurzatmigkeit, rasche Gewichtszunahme oder örtlich begrenzte Schwellungen (Ödeme) bei sich beobachten. Kinder Bei Kindern unter 2 Jahren gibt es keine Erfahrung zur Anwendung von Lantus. Anwendung von Lantus zusammen mit anderen Arzneimitteln Manche Arzneimittel beeinflussen den Blutzuckerspiegel (Senkung, Erhöhung oder je nach Situation beides). In diesen Fällen kann es notwendig sein, die zu verabreichende Insulinmenge entsprechend anzupassen, um sowohl zu niedrige als auch zu hohe Blutzuckerspiegel zu vermeiden. Berücksichtigen Sie dies, wenn Sie die Anwendung eines anderen Arzneimittels beginnen oder beenden. Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel angewendet haben oder beabsichtigen, andere Arzneimittel anzuwenden. Bevor Sie ein Arzneimittel anwenden, fragen Sie Ihren Arzt, ob es Ihren Blutzuckerspiegel beeinflussen kann und was Sie gegebenenfalls unternehmen sollen. 114 Zu den Arzneimitteln, die den Blutzuckerspiegel senken können (Hypoglykämie), zählen: alle anderen Arzneimittel zur Behandlung von Diabetes, Hemmer des Angiotensin umwandelnden Enzyms (ACE-Hemmer) (zur Behandlung bestimmter Herzerkrankungen oder eines hohen Blutdrucks), Disopyramid (zur Behandlung bestimmter Herzerkrankungen), Fluoxetin (zur Behandlung von Depressionen), Fibrate (zur Senkung hoher Blutfettwerte), Monoaminoxidase-(MAO-)Hemmer (zur Behandlung von Depressionen), Pentoxifyllin, Propoxyphen, Salicylate (z. B. Acetylsalicylsäure, zur Schmerzlinderung und zur Fiebersenkung), Sulfonamid-Antibiotika. Zu den Arzneimitteln, die den Blutzuckerspiegel erhöhen können (Hyperglykämie), zählen: Kortikosteroide (z. B. „Kortison“, zur Behandlung von Entzündungen), Danazol (ein Arzneimittel, das den Eisprung beeinflusst), Diazoxid (zur Behandlung eines hohen Blutdrucks), Diuretika (zur Behandlung eines hohen Blutdrucks oder zur Entwässerung), Glukagon (ein Hormon der Bauchspeicheldrüse zur Behandlung einer schweren Hypoglykämie), Isoniazid (zur Behandlung von Tuberkulose), Östrogene und Progestagene (z. B. in der Anti-Baby-Pille), Phenothiazin-Abkömmlinge (zur Behandlung psychiatrischer Beschwerden), Somatropin (Wachstumshormon), Sympathomimetika (z. B. Epinephrin [Adrenalin], Salbutamol, Terbutalin zur Behandlung von Asthma), Schilddrüsenhormone (zur Behandlung von Schilddrüsenfehlfunktionen), atypische, antipsychotisch wirkende Arzneimittel (z. B. Clozapin, Olanzapin), Proteaseinhibitoren (zur Behandlung von HIV). Ihr Blutzuckerspiegel kann sowohl ansteigen als auch abfallen, wenn Sie folgende Mittel nehmen: Betablocker (zur Behandlung eines hohen Blutdrucks), Clonidin (zur Behandlung eines hohen Blutdrucks), Lithiumsalze (zur Behandlung psychiatrischer Beschwerden). Pentamidin (zur Behandlung bestimmter Infektionen durch Parasiten) kann eine Unterzuckerung auslösen, die manchmal in eine Überzuckerung übergeht. Betablocker ebenso wie andere Sympatholytika (z. B. Clonidin, Guanethidin und Reserpin) können die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung (Hypoglykämie) zu erkennen, abschwächen oder ganz unterdrücken. Wenn Sie nicht sicher sind, ob Sie eines dieser Arzneimittel einnehmen, fragen Sie bitte Ihren Arzt oder Apotheker. Anwendung von Lantus zusammen mit Alkohol Wenn Sie Alkohol trinken, kann Ihr Blutzuckerspiegel sowohl ansteigen als auch abfallen. Schwangerschaft und Stillzeit Fragen Sie vor der Einnahme von allen Arzneimitteln Ihren Arzt oder Apotheker um Rat. Informieren Sie Ihren Arzt, wenn Sie eine Schwangerschaft planen oder schon schwanger sind. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Geburt geändert 115 werden. Für die Gesundheit Ihres Kindes ist es wichtig, dass Ihre Blutzuckerwerte besonders sorgfältig überwacht und Unterzuckerungen (Hypoglykämien) vermieden werden. Wenn Sie stillen, fragen Sie Ihren Arzt, ob eine Anpassung Ihrer Insulindosis und Ihrer Ernährung erforderlich ist. Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen Ihre Konzentrations- oder Reaktionsfähigkeit kann eingeschränkt sein, wenn Sie eine Hypoglykämie (zu niedrigen Blutzuckerspiegel) haben, Sie eine Hyperglykämie (zu hohen Blutzuckerspiegel) haben, Sie an Sehstörungen leiden. Bedenken Sie dies in allen Situationen, in denen Sie sich und andere einem Risiko aussetzen könnten (z. B. beim Autofahren oder beim Bedienen von Maschinen). Lassen Sie sich von Ihrem Arzt beraten, ob Sie ein Kraftfahrzeug führen sollten, wenn bei Ihnen: häufige Hypoglykämie-Episoden auftreten, die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung zu erkennen, abgeschwächt sind oder fehlen. Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus Dieses Arzneimittel enthält weniger als 1 mmol (23 mg) Natrium pro Dosis, d. h., es ist nahezu „natriumfrei“. 3. Wie ist Lantus anzuwenden? Wenden Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind. Obwohl Lantus den gleichen Wirkstoff wie Toujeo (Insulin glargin 300 Einheiten/ml) enthält, sind diese Arzneimittel nicht austauschbar. Die Umstellung von einer Insulinbehandlung auf eine andere ist nur auf ärztliche Verschreibung, unter medizinischer Überwachung und Kontrolle des Blutzuckers möglich. Wenden Sie sich bitte für weitere Informationen an Ihren Arzt. Dosierung Entsprechend Ihrer Lebensweise und den Ergebnissen der Blutzuckerbestimmungen sowie Ihrer bisherigen Insulinanwendung wird Ihr Arzt bestimmen, wie viel Lantus Sie pro Tag benötigen und zu welcher Tageszeit, Ihnen sagen, wann Sie Ihren Blutzuckerspiegel kontrollieren und ob Sie Urintests durchführen müssen, Ihnen mitteilen, wann Sie möglicherweise eine höhere oder niedrigere Dosis Lantus spritzen müssen. Lantus ist ein lang wirkendes Insulin. Ihr Arzt verordnet es Ihnen möglicherweise in Kombination mit einem kurz wirkenden Insulin oder zusammen mit Tabletten gegen hohe Blutzuckerspiegel. Ihr Blutzuckerspiegel kann durch viele Faktoren beeinflusst werden. Sie sollten diese Faktoren kennen, um auf Veränderungen Ihres Blutzuckerspiegels richtig reagieren zu können und um Überbzw. Unterzuckerungen zu vermeiden. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 116 Anwendung bei Kindern und Jugendlichen Lantus kann bei Jugendlichen und Kindern im Alter von 2 Jahren und älter angewendet werden. Wenden Sie dieses Arzneimittel genau nach Anweisung Ihres Arztes an. Häufigkeit der Anwendung Sie benötigen eine Injektion Lantus jeden Tag zur gleichen Zeit. Art der Anwendung Lantus wird unter die Haut injiziert. Spritzen Sie Lantus NICHT in eine Vene, da dies seine Wirkungsweise verändert und zu einer Unterzuckerung führen kann. Ihr Arzt wird Ihnen zeigen, in welchen Hautbereich Sie Lantus spritzen sollen. Wechseln Sie bei jeder Injektion die Einstichstelle innerhalb des gewählten Hautbereiches. Handhabung der Patronen Um sicherzustellen, dass Sie die genaue Dosis erhalten, sind die Lantus-Patronen nur mit den folgenden Pens anzuwenden: JuniorStar, der Dosen in Schritten von 0,5 Einheiten abgibt. OptiPen, ClikStar, TactiPen, Autopen 24 oder AllStar, die Dosen in Schritten von 1 Einheit abgeben. Es werden möglicherweise nicht alle dieser Pens in Ihrem Land in den Verkehr gebracht. Der Pen muss entsprechend den Empfehlungen des jeweiligen Pen-Herstellers angewendet werden. Die in der Bedienungsanleitung des Pens gegebenen Anweisungen zum Einlegen der Patrone, Befestigen der Nadel und Verabreichen der Insulininjektion müssen gewissenhaft befolgt werden. Bewahren Sie die Patrone vor dem Einsetzen in den Pen 1 bis 2 Stunden bei Raumtemperatur auf. Schauen Sie sich die Patrone vor Gebrauch genau an. Verwenden Sie sie nur, wenn die Lösung klar, farblos und wässrig ist und keine sichtbaren Teilchen enthält. Schütteln oder mischen Sie sie nicht vor Gebrauch. Verwenden Sie grundsätzlich immer eine neue Patrone, wenn Sie bemerken, dass Ihre Blutzuckereinstellung unerwartet schlechter wird. Dies kann daran liegen, dass das Insulin an Wirksamkeit verloren hat. Wenn Sie glauben, dass mit Lantus etwas nicht in Ordnung ist, lassen Sie es durch Ihren Arzt oder Apotheker überprüfen. Beachten Sie vor der Injektion Entfernen Sie vor dem Spritzen alle Luftblasen (siehe Bedienungsanleitung des Pens). Achten Sie darauf, dass weder Alkohol noch andere Desinfektionsmittel oder sonstige Substanzen das Insulin verunreinigen. Leere Patronen dürfen nicht wieder gefüllt und verwendet werden. Geben Sie kein anderes Insulin in die Patrone. Mischen Sie Lantus nicht mit anderen Insulinen oder Arzneimitteln. Nicht verdünnen. Mischen oder Verdünnen kann die Wirkung von Lantus verändern. Funktionsstörungen des Insulinpens? Beachten Sie die Bedienungsanleitung des Pen-Herstellers. Wenn der Insulinpen beschädigt ist oder (aufgrund eines mechanischen Defekts) nicht richtig funktioniert, muss er entsorgt und ein neuer Insulinpen verwendet werden. 117 Wenn der Insulinpen ausfällt, können Sie das Insulin auch aus der Patrone in eine Spritze aufziehen und injizieren. Halten Sie für diesen Fall Injektionsspritzen und Nadeln vorrätig. Beachten Sie aber, dass Sie nur Injektionsspritzen verwenden, die für eine Insulinstärke von 100 Einheiten pro Milliliter vorgesehen sind. Verwechslungen von Insulin Sie müssen die Bezeichnung des Insulins stets vor jeder Injektion überprüfen, um Verwechslungen zwischen Lantus und anderen Insulinen zu vermeiden. Wenn Sie eine größere Menge von Lantus angewendet haben, als Sie sollten - Wenn Sie zu viel Lantus gespritzt haben, kann Ihr Blutzuckerspiegel zu stark abfallen (Hypoglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Grundsätzlich müssen Sie zur Vermeidung einer Unterzuckerung mehr essen und Ihren Blutzucker überwachen. Informationen zur Behandlung einer Hypoglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenn Sie die Anwendung von Lantus vergessen haben - - Wenn Sie eine Dosis Lantus ausgelassen oder wenn Sie zu wenig Insulin gespritzt haben, kann Ihr Blutzuckerspiegel zu stark ansteigen (Hyperglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Informationen zur Behandlung einer Hyperglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenden Sie nicht die doppelte Menge an, wenn Sie die vorherige Anwendung vergessen haben. Wenn Sie die Anwendung von Lantus abbrechen Dies könnte zu einer schweren Hyperglykämie (stark erhöhter Blutzucker) und Ketoazidose (Anhäufung von Säure im Blut, weil der Körper bei schwerem Insulinmangel Energie aus Fett anstatt aus Zucker gewinnt) führen. Brechen Sie die Behandlung mit Lantus nicht ab, ohne mit einem Arzt zu sprechen, der Ihnen sagt, was zu tun ist. Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. 4. Welche Nebenwirkungen sind möglich? Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Wenn Sie Anzeichen eines zu niedrigen Blutzuckers (Hypoglykämie) bemerken, unternehmen Sie sofort etwas, um Ihren Blutzuckerspiegel zu erhöhen (siehe Kasten am Ende dieser Packungsbeilage). Eine Unterzuckerung (Hypoglykämie) kann sehr schwerwiegend sein und tritt bei Behandlung mit einem Insulin sehr häufig auf (kann mehr als 1 von 10 Behandelten betreffen). Niedriger Blutzucker heißt, dass Sie nicht genügend Zucker in Ihrem Blut haben. Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann zu einem Gehirnschaden führen und lebensbedrohlich sein. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 118 Schwere allergische Reaktionen (selten, kann bei bis zu 1 von 1.000 Behandelten auftreten) – Anzeichen können sein: großflächige Hautreaktionen (Hautausschlag und Juckreiz am ganzen Körper), starke Haut- und Schleimhautschwellungen (Angioödem), Atemnot, Blutdruckabfall mit schnellem Puls und Schwitzen. Schwere allergische Reaktionen auf Insulin können lebensbedrohlich werden. Wenden Sie sich sofort an Ihren Arzt, wenn Sie Anzeichen einer schweren allergischen Reaktion bemerken. Häufige Nebenwirkungen (können bei bis zu 1 von 10 Behandelten auftreten) • Hautveränderungen an der Injektionsstelle Wenn Sie Insulin zu häufig in dieselbe Hautstelle spritzen, kann das Fettgewebe unter der Haut an dieser Stelle entweder schrumpfen (Lipoatrophie, kann bei bis zu 1 von 100 Behandelten auftreten) oder zunehmen (Lipohypertrophie). Das Insulin wirkt möglicherweise schlechter. Ein Wechsel der Einstichstelle bei jeder Injektion hilft, diese Gewebeveränderungen zu vermeiden. • Nebenwirkungen an der Haut und allergische Reaktionen an der Injektionsstelle Anzeichen sind z. B. Rötung, ungewohnt starker Schmerz beim Spritzen, Juckreiz, Quaddelbildung, Schwellung oder Entzündung. Sie können sich auf die Umgebung der Einstichstelle ausbreiten. Die meisten leichteren Reaktionen bilden sich gewöhnlich innerhalb von wenigen Tagen bzw. Wochen zurück. Seltene Nebenwirkungen (können bei bis zu 1 von 1.000 Behandelten auftreten) • Sehstörungen Ausgeprägte Veränderungen (Verbesserung oder Verschlechterung) Ihrer Blutzuckereinstellung können Ihr Sehvermögen vorübergehend beeinträchtigen. Wenn Sie an einer proliferativen Retinopathie leiden (eine durch die Zuckerkrankheit verursachte Augenerkrankung), können schwere Unterzuckerungen zu einem vorübergehenden Verlust der Sehschärfe führen. • Allgemeine Erkrankungen In seltenen Fällen kann die Insulinbehandlung auch zu vorübergehenden Wassereinlagerungen im Körper führen, die sich als Schwellungen im Bereich der Unterschenkel und Knöchel äußern können. Sehr seltene Nebenwirkungen (können bei bis zu 1 von 10.000 Behandelten auftreten) In sehr seltenen Fällen kann es zur Störung des Geschmacksempfindens (Dysgeusie) und zu Muskelschmerzen (Myalgie) kommen. Anwendung bei Kindern und Jugendlichen Im Allgemeinen sind die Nebenwirkungen bei Kindern und Jugendlichen bis zu 18 Jahren ähnlich denen bei Erwachsenen. Über Reaktionen im Einstichbereich (Schmerz an der Einstichstelle, Reaktionen an der Einstichstelle) und Hautreaktionen (Ausschlag, Nesselsucht) wurde bei Kindern und Jugendlichen bis zu 18 Jahren relativ häufiger berichtet als bei Erwachsenen. Es gibt keine Erfahrung bei Kindern unter 2 Jahren. Meldung von Nebenwirkungen Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden. 5. Wie ist Lantus aufzubewahren? Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. 119 Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und auf dem Etikett der Patrone nach „Verwendbar bis“ bzw. „EXP“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats. Nicht angebrochene Patronen Im Kühlschrank lagern (2 °C–8 °C). Nicht einfrieren oder in der Nähe des Gefrierfachs oder eines Kühlelements aufbewahren. Die Patrone im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen. Verwendete Patronen In Verwendung befindliche (im Insulinpen) oder als Vorrat mitgeführte Patronen können maximal 4 Wochen lang bei einer Temperatur von nicht über 30 °C und vor direkter Hitzeeinwirkung und direktem Licht geschützt aufbewahrt werden. In Verwendung befindliche Patronen nicht im Kühlschrank aufbewahren. Nach diesem Zeitraum dürfen sie nicht mehr verwendet werden. Sie dürfen Lantus nicht verwenden, wenn die Lösung sichtbare Teilchen enthält. Verwenden Sie Lantus nur, wenn die Lösung klar, farblos und wässrig ist. Entsorgen Sie Arzneimittel nicht im Abwasser oder Haushaltsabfall. Fragen Sie Ihren Apotheker, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. 6. Inhalt der Packung und weitere Informationen Was Lantus enthält - Der Wirkstoff ist Insulin glargin. Ein ml der Lösung enthält 100 Einheiten Insulin glargin (entsprechend 3,64 mg). Die sonstigen Bestandteile sind: Zinkchlorid, Metacresol (Ph.Eur.), Glycerol, Natriumhydroxid (zur Einstellung des pH-Werts) (siehe Abschnitt 2, „Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus“), Salzsäure (zur Einstellung des pH-Werts) und Wasser für Injektionszwecke. Wie Lantus aussieht und Inhalt der Packung Lantus 100 Einheiten/ml Injektionslösung in einer Patrone ist eine klare, farblose und wässrige Lösung. Lantus wird in speziellen Patronen nur für die Anwendung in Verbindung mit den Pens OptiPen, ClikStar, TactiPen, Autopen 24, AllStar oder JuniorStar angeboten. Eine Patrone enthält 3 ml Injektionslösung (entsprechend 300 Einheiten). Packungen mit 1, 3, 4, 5, 6, 8, 9 und 10 Patronen. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Pharmazeutischer Unternehmer und Hersteller Sanofi-Aventis Deutschland GmbH, D-65926 Frankfurt am Main, Deutschland Falls Sie weitere Informationen über das Arzneimittel wünschen, setzen Sie sich bitte mit dem örtlichen Vertreter des pharmazeutischen Unternehmers in Verbindung. België/Belgique/Belgien Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 Lietuva UAB sanofi-aventis Lietuva Tel: +370 5 2755224 120 България sanofi-aventis Bulgaria EOOD Тел.: +359 (0)2 970 53 00 Luxembourg/Luxemburg Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 (Belgique/Belgien) Česká republika sanofi-aventis, s.r.o. Tel: +420 233 086 111 Magyarország sanofi-aventis zrt., Magyarország Tel.: +36 1 505 0050 Danmark sanofi-aventis Denmark A/S Tlf: +45 45 16 70 00 Malta Sanofi Malta Ltd Tel: +356 21493022 Deutschland Sanofi-Aventis Deutschland GmbH Tel: +49 (0)180 2 222010 Nederland sanofi-aventis Netherlands B.V. Tel: +31 (0)182 557 755 Eesti sanofi-aventis Estonia OÜ Tel: +372 627 34 88 Norge sanofi-aventis Norge AS Tlf: +47 67 10 71 00 Ελλάδα sanofi-aventis AEBE Τηλ: +30 210 900 16 00 Österreich sanofi-aventis GmbH Tel: +43 1 80 185 – 0 España sanofi-aventis, S.A. Tel: +34 93 485 94 00 Polska sanofi-aventis Sp. z o.o. Tel.: +48 22 280 00 00 France sanofi-aventis France Tél: 0 800 222 555 Appel depuis l’étranger: +33 1 57 63 23 23 Portugal Sanofi - Produtos Farmacêuticos, Lda. Tel: +351 21 35 89 400 Hrvatska sanofi-aventis Croatia d.o.o. Tel: +385 1 600 34 00 România Sanofi Romania Tel: +40 (0) 21 317 31 36 Ireland sanofi-aventis Ireland Ltd. T/A SANOFI Tel: +353 (0) 1 403 56 00 Slovenija sanofi-aventis d.o.o. Tel: +386 1 560 48 00 Ísland Vistor hf. Sími: +354 535 7000 Slovenská republika sanofi-aventis Pharma Slovakia s.r.o. Tel: +421 2 33 100 100 Italia Sanofi S.p.A. Tel: 800 13 12 12 (domande di tipo tecnico) +39 02 393 91 (altre domande e chiamate dall'estero) Suomi/Finland Sanofi Oy Puh/Tel: +358 (0) 201 200 300 Κύπρος sanofi-aventis Cyprus Ltd. Τηλ: +357 22 871600 Sverige Sanofi AB Tel: +46 (0)8 634 50 00 121 Latvija sanofi-aventis Latvia SIA Tel: +371 67 33 24 51 United Kingdom Sanofi Tel: +44 (0) 845 372 7101 Diese Packungsbeilage wurde zuletzt überarbeitet im . Weitere Informationsquellen Ausführliche Informationen zu diesem Arzneimittel sind auf den Internetseiten der Europäischen Arzneimittel-Agentur http://www.ema.europa.eu/ verfügbar. 122 HYPERGLYKÄMIE UND HYPOGLYKÄMIE Tragen Sie immer etwas Zucker (mindestens 20 Gramm) bei sich. Tragen Sie einen Ausweis mit sich, aus dem hervorgeht, dass Sie zuckerkrank sind. HYPERGLYKÄMIE (zu hoher Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu hoch ist (Hyperglykämie), haben Sie möglicherweise nicht genügend Insulin gespritzt. Warum kommt es zu hohem Blutzucker (Hyperglykämie)? Ursachen können z. B. sein: Sie haben kein oder zu wenig Insulin gespritzt oder seine Wirksamkeit hat, z. B. durch falsche Lagerung, nachgelassen, Ihr Insulinpen funktioniert nicht richtig, Sie haben weniger Bewegung als sonst, stehen unter Stress (seelische Belastung, Aufregung) oder haben eine Verletzung, Operation, Infektion oder Fieber, Sie nehmen oder haben bestimmte andere Arzneimittel genommen (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). Warnzeichen eines zu hohen Blutzuckers (Hyperglykämie) Durst, häufiges Wasserlassen, Müdigkeit, trockene Haut, Gesichtsrötung, Appetitlosigkeit, niedriger Blutdruck, schneller Puls sowie Zucker und Ketonkörper im Urin. Bauchschmerzen, schnelle und tiefe Atmung, Schläfrigkeit oder gar Bewusstlosigkeit können Anzeichen einer schweren Stoffwechselentgleisung mit Übersäuerung des Blutes (Ketoazidose) aufgrund von Insulinmangel sein. Was müssen Sie bei zu hohem Blutzucker (Hyperglykämie) tun? Bestimmen Sie Ihren Blutzucker und untersuchen Sie Ihren Urin auf Ketonkörper, sobald eines der oben genannten Zeichen auftritt. Die Behandlung einer schweren Überzuckerung (Hyperglykämie) oder Übersäuerung (Ketoazidose) muss stets durch einen Arzt, in der Regel im Krankenhaus, erfolgen. HYPOGLYKÄMIE (zu niedriger Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann einen Herzanfall oder Gehirnschaden verursachen und lebensbedrohlich sein. Normalerweise sollten Sie in der Lage sein, es zu erkennen, wenn Ihr Blutzucker zu stark abfällt, um dann geeignete Gegenmaßnahmen ergreifen zu können. Warum kommt es zu einer Unterzuckerung (Hypoglykämie)? Ursachen können z. B. sein: Sie spritzen mehr Insulin, als Sie brauchen, Sie lassen Mahlzeiten ausfallen oder nehmen sie zu spät ein, Sie essen zu wenig oder nehmen Nahrungsmittel mit weniger Kohlenhydraten (Zucker oder zuckerähnliche Nährstoffe; Achtung: Zuckeraustauschstoffe oder „Süßstoff“ sind KEINE Kohlenhydrate) zu sich, Sie verlieren durch Erbrechen oder Durchfall einen Teil der Kohlenhydrate wieder, Sie trinken Alkohol, insbesondere dann, wenn Sie gleichzeitig nur wenig essen, Sie belasten sich körperlich mehr als sonst oder in ungewohnter Weise, Sie erholen sich von einer Verletzung oder Operation oder anderer Stress lässt nach, Sie erholen sich von Erkrankungen oder Fieber, Sie beginnen oder beenden die Anwendung bestimmter anderer Arzneimittel (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). 123 Eine Unterzuckerung (Hypoglykämie) kann besonders auch dann auftreten, wenn Sie die Behandlung neu begonnen haben oder auf eine andere Insulinzubereitung umgestiegen sind (beim Wechsel von Ihrem bisherigen Basalinsulin zu Lantus treten Hypoglykämien, wenn Sie auftreten, eher am Morgen als in der Nacht auf), Ihr Blutzuckerspiegel fast normal ist oder wenn Ihr Blutzucker stark schwankt, Sie den Hautbereich, in den Sie spritzen, wechseln (z. B. Wechsel vom Oberschenkel zum Oberarm), Sie an schweren Nieren- oder Lebererkrankungen oder bestimmten anderen Erkrankungen, wie z. B. einer Schilddrüsenunterfunktion (Hypothyreose), leiden. Warnzeichen einer Unterzuckerung (Hypoglykämie) - Im Körper Beispiele von Warnzeichen dafür, dass Ihr Blutzuckerspiegel zu tief oder zu schnell absinkt: Schwitzen, kühle und feuchte Haut, Angstgefühl, schneller Puls, hoher Blutdruck, Herzklopfen und unregelmäßiger Herzschlag. Diese Zeichen treten oft vor den Anzeichen eines Zuckermangels im Gehirn auf. - Im Gehirn Beispiele von Zeichen eines Zuckermangels im Gehirn: Kopfschmerzen, Heißhunger, Übelkeit, Erbrechen, Müdigkeit, Schläfrigkeit, Schlafstörungen, Unruhe, Aggressivität, Konzentrationsstörungen, eingeschränktes Reaktionsvermögen, Niedergeschlagenheit, Verwirrtheit, Sprachstörungen (möglicherweise können Sie überhaupt nicht sprechen), Sehstörungen, Zittern, Lähmungen, Missempfindungen (Parästhesien), Taubheit und Kribbeln im Bereich des Mundes, Schwindel, Verlust der Selbstkontrolle, Hilflosigkeit, Krampfanfälle, Bewusstlosigkeit. Die ersten Zeichen, die Sie auf eine drohende Unterzuckerung aufmerksam machen („Warnzeichen“), können verändert sein, abgeschwächt sein oder insgesamt fehlen, wenn Sie älter sind, die Zuckerkrankheit schon lange besteht oder wenn Sie eine bestimmte Nervenerkrankung haben (diabetische autonome Neuropathie), Sie erst vor Kurzem eine Unterzuckerung hatten (z. B. am Vortag) oder sie sich langsam entwickelt, Sie fast normale oder zumindest stark gebesserte Blutzuckerspiegel haben, Sie erst vor Kurzem von einem tierischen Insulin auf Humaninsulin, z. B. Lantus, gewechselt haben, Sie bestimmte andere Arzneimittel nehmen oder genommen haben (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). In einem solchen Fall können Sie eine schwere Unterzuckerung (auch mit Bewusstlosigkeit) bekommen, ohne die Gefahr rechtzeitig zu bemerken. Erkennen und beachten Sie Ihre Warnzeichen. Erforderlichenfalls können Ihnen häufigere Blutzuckerkontrollen helfen, leichte Unterzuckerungen zu entdecken, die Sie sonst übersehen hätten. Wenn Sie in der Erkennung Ihrer Warnzeichen nicht sicher sind, meiden Sie Situationen (z. B. Auto fahren), in denen Sie selbst oder andere bei einer Unterzuckerung gefährdet wären. Was müssen Sie bei einer Unterzuckerung (Hypoglykämie) tun? 1. 2. 3. Spritzen Sie kein Insulin. Nehmen Sie sofort ungefähr 10 bis 20 g Zucker, z. B. Traubenzucker, Würfelzucker oder ein zuckergesüßtes Getränk, zu sich. Vorsicht: Künstliche Süßstoffe und Lebensmittel, die künstliche Süßstoffe anstelle von Zucker enthalten (z. B. Diät-Getränke), helfen bei einer Unterzuckerung nicht. Essen Sie anschließend etwas mit lang anhaltender blutzuckersteigernder Wirkung (z. B. Brot oder Nudeln). Lassen Sie sich in dieser Frage im Voraus von Ihrem Arzt bzw. Diätassistenten beraten. Die Rückbildung einer Hypoglykämie kann sich verzögern, da Lantus lange wirkt. Sollte die Unterzuckerung wieder auftreten, nehmen Sie erneut 10 bis 20 g Zucker zu sich. 124 4. Informieren Sie umgehend einen Arzt, wenn Sie die Unterzuckerung nicht beherrschen können oder wenn sie erneut auftritt. Teilen Sie Verwandten, Freunden und nahestehenden Kollegen Folgendes mit: Wenn Sie nicht schlucken können oder bewusstlos sind, müssen Sie Glukoselösung oder Glukagon (ein Arzneimittel zur Erhöhung des Blutzuckers) gespritzt bekommen. Diese Injektionen sind auch dann gerechtfertigt, wenn nicht sicher feststeht, ob Sie eine Hypoglykämie haben. Es ist ratsam, möglichst gleich nach der Einnahme von Zucker den Blutzucker zu bestimmen, um sich zu vergewissern, dass wirklich eine Hypoglykämie vorliegt. 125 Gebrauchsinformation: Information für Anwender Lantus 100 Einheiten/ml Injektionslösung in einer Patrone für OptiClik Insulin glargin Lesen Sie die gesamte Packungsbeilage sorgfältig durch, bevor Sie mit der Anwendung dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen. Die Bedienungsanleitung zu OptiClik, dem Insulinpen, ist OptiClik beigefügt. Lesen Sie sie vor der Anwendung Ihres Arzneimittels. Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen. Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie. Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4. Was in dieser Packungsbeilage steht 1. Was ist Lantus und wofür wird es angewendet? 2. Was sollten Sie vor der Anwendung von Lantus beachten? 3. Wie ist Lantus anzuwenden? 4. Welche Nebenwirkungen sind möglich? 5. Wie ist Lantus aufzubewahren? 6. Inhalt der Packung und weitere Informationen 1. Was ist Lantus und wofür wird es angewendet? Lantus enthält Insulin glargin. Es handelt sich dabei um ein verändertes Insulin, das dem Humaninsulin sehr ähnlich ist. Lantus wird zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern im Alter von 2 Jahren und älter eingesetzt. Diabetes mellitus ist eine Erkrankung, bei der der Körper nicht ausreichend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren (Zuckerkrankheit). Insulin glargin hat eine lang anhaltende und gleichmäßige blutzuckersenkende Wirkung. 2. Was sollten Sie vor der Anwendung von Lantus beachten? Lantus darf nicht angewendet werden, - wenn Sie allergisch gegen Insulin glargin oder einen der in Abschnitt 6 genannten sonstigen Bestandteile dieses Arzneimittels sind. Warnhinweise und Vorsichtsmaßnahmen Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Lantus anwenden. Halten Sie sich hinsichtlich der Dosierung, Überwachung (Blut- und Urintests), Ernährung und körperlichen Aktivität (körperliche Arbeit und sportliche Betätigung) genau an die mit Ihrem Arzt besprochenen Anweisungen. Wenn Ihr Blutzuckerspiegel zu niedrig ist (Hypoglykämie), folgen Sie den Empfehlungen bei Hypoglykämie (siehe Kasten am Ende dieser Packungsbeilage). 126 Reisen Klären Sie vor Reisen alle Fragen, die Ihre Behandlung betreffen, mit Ihrem Arzt. Sprechen Sie z. B. über die Verfügbarkeit Ihres Insulins in dem besuchten Land, ausreichend Vorrat an Insulin, Injektionsspritzen usw., die richtige Aufbewahrung des Insulins während der Reise, Essenszeiten und Insulinverabreichung während der Reise, mögliche Einflüsse durch die Umstellung auf andere Zeitzonen, mögliche neue Gesundheitsrisiken in den besuchten Ländern, zu ergreifende Maßnahmen, wenn Sie sich unwohl fühlen oder krank werden. Erkrankungen und Verletzungen In folgenden Situationen kann die Behandlung Ihrer Zuckerkrankheit viel Sorgfalt erfordern (z. B. Anpassen der Insulindosis, Blut- und Urintests): Wenn Sie krank sind oder größere Verletzungen haben, kann Ihr Blutzuckerspiegel ansteigen (Hyperglykämie). Wenn Sie nicht genug essen, kann Ihr Blutzuckerspiegel absinken (Hypoglykämie). In den meisten Fällen brauchen Sie einen Arzt. Rufen Sie den Arzt rechtzeitig. Wenn Sie einen Typ-1-Diabetes haben (insulinabhängiger Diabetes mellitus), unterbrechen Sie Ihre Insulinbehandlung nicht und stellen Sie sicher, dass Sie ausreichend Kohlenhydrate einnehmen. Informieren Sie immer alle Personen, die Sie behandeln und betreuen, darüber, dass Sie Insulin brauchen. Die Behandlung mit Insulin kann den Körper dazu veranlassen, Antikörper gegen Insulin zu bilden (Substanzen, die gegen Insulin wirken können). Dies wird jedoch nur in sehr seltenen Fällen eine Anpassung Ihrer Insulindosis erforderlich machen. Einige Patienten mit einem seit Längerem bestehenden Typ-2-Diabetes mellitus und einer Herzerkrankung oder einem früheren Schlaganfall, die mit Pioglitazon (einem Antidiabetikum zum Einnehmen zur Behandlung von Diabetes mellitus Typ 2) und Insulin behandelt wurden, entwickelten eine Herzschwäche (Herzinsuffizienz). Informieren Sie Ihren Arzt so schnell wie möglich, wenn Sie Anzeichen von Herzschwäche, wie z. B. ungewöhnliche Kurzatmigkeit, rasche Gewichtszunahme oder örtlich begrenzte Schwellungen (Ödeme) bei sich beobachten. Kinder Bei Kindern unter 2 Jahren gibt es keine Erfahrung zur Anwendung von Lantus. Anwendung von Lantus zusammen mit anderen Arzneimitteln Manche Arzneimittel beeinflussen den Blutzuckerspiegel (Senkung, Erhöhung oder je nach Situation beides). In diesen Fällen kann es notwendig sein, die zu verabreichende Insulinmenge entsprechend anzupassen, um sowohl zu niedrige als auch zu hohe Blutzuckerspiegel zu vermeiden. Berücksichtigen Sie dies, wenn Sie die Anwendung eines anderen Arzneimittels beginnen oder beenden. Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel angewendet haben oder beabsichtigen, andere Arzneimittel anzuwenden. Bevor Sie ein Arzneimittel anwenden, fragen Sie Ihren Arzt, ob es Ihren Blutzuckerspiegel beeinflussen kann und was Sie gegebenenfalls unternehmen sollen. 127 Zu den Arzneimitteln, die den Blutzuckerspiegel senken können (Hypoglykämie), zählen: alle anderen Arzneimittel zur Behandlung von Diabetes, Hemmer des Angiotensin umwandelnden Enzyms (ACE-Hemmer) (zur Behandlung bestimmter Herzerkrankungen oder eines hohen Blutdrucks), Disopyramid (zur Behandlung bestimmter Herzerkrankungen), Fluoxetin (zur Behandlung von Depressionen), Fibrate (zur Senkung hoher Blutfettwerte), Monoaminoxidase-(MAO-)Hemmer (zur Behandlung von Depressionen), Pentoxifyllin, Propoxyphen, Salicylate (z. B. Acetylsalicylsäure, zur Schmerzlinderung und zur Fiebersenkung), Sulfonamid-Antibiotika. Zu den Arzneimitteln, die den Blutzuckerspiegel erhöhen können (Hyperglykämie), zählen: Kortikosteroide (z. B. „Kortison“, zur Behandlung von Entzündungen), Danazol (ein Arzneimittel, das den Eisprung beeinflusst), Diazoxid (zur Behandlung eines hohen Blutdrucks), Diuretika (zur Behandlung eines hohen Blutdrucks oder zur Entwässerung), Glukagon (ein Hormon der Bauchspeicheldrüse zur Behandlung einer schweren Hypoglykämie), Isoniazid (zur Behandlung von Tuberkulose), Östrogene und Progestagene (z. B. in der Anti-Baby-Pille), Phenothiazin-Abkömmlinge (zur Behandlung psychiatrischer Beschwerden), Somatropin (Wachstumshormon), Sympathomimetika (z. B. Epinephrin [Adrenalin], Salbutamol, Terbutalin zur Behandlung von Asthma), Schilddrüsenhormone (zur Behandlung von Schilddrüsenfehlfunktionen), atypische, antipsychotisch wirkende Arzneimittel (z. B. Clozapin, Olanzapin), Proteaseinhibitoren (zur Behandlung von HIV). Ihr Blutzuckerspiegel kann sowohl ansteigen als auch abfallen, wenn Sie folgende Mittel nehmen: Betablocker (zur Behandlung eines hohen Blutdrucks), Clonidin (zur Behandlung eines hohen Blutdrucks), Lithiumsalze (zur Behandlung psychiatrischer Beschwerden). Pentamidin (zur Behandlung bestimmter Infektionen durch Parasiten) kann eine Unterzuckerung auslösen, die manchmal in eine Überzuckerung übergeht. Betablocker ebenso wie andere Sympatholytika (z. B. Clonidin, Guanethidin und Reserpin) können die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung (Hypoglykämie) zu erkennen, abschwächen oder ganz unterdrücken. Wenn Sie nicht sicher sind, ob Sie eines dieser Arzneimittel einnehmen, fragen Sie bitte Ihren Arzt oder Apotheker. Anwendung von Lantus zusammen mit Alkohol Wenn Sie Alkohol trinken, kann Ihr Blutzuckerspiegel sowohl ansteigen als auch abfallen. Schwangerschaft und Stillzeit Fragen Sie vor der Einnahme von allen Arzneimitteln Ihren Arzt oder Apotheker um Rat. Informieren Sie Ihren Arzt, wenn Sie eine Schwangerschaft planen oder schon schwanger sind. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Geburt geändert 128 werden. Für die Gesundheit Ihres Kindes ist es wichtig, dass Ihre Blutzuckerwerte besonders sorgfältig überwacht und Unterzuckerungen (Hypoglykämien) vermieden werden. Wenn Sie stillen, fragen Sie Ihren Arzt, ob eine Anpassung Ihrer Insulindosis und Ihrer Ernährung erforderlich ist. Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen Ihre Konzentrations- oder Reaktionsfähigkeit kann eingeschränkt sein, wenn Sie eine Hypoglykämie (zu niedrigen Blutzuckerspiegel) haben, Sie eine Hyperglykämie (zu hohen Blutzuckerspiegel) haben, Sie an Sehstörungen leiden. Bedenken Sie dies in allen Situationen, in denen Sie sich und andere einem Risiko aussetzen könnten (z. B. beim Autofahren oder beim Bedienen von Maschinen). Lassen Sie sich von Ihrem Arzt beraten, ob Sie ein Kraftfahrzeug führen sollten, wenn bei Ihnen: häufige Hypoglykämie-Episoden auftreten, die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung zu erkennen, abgeschwächt sind oder fehlen. Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus Dieses Arzneimittel enthält weniger als 1 mmol (23 mg) Natrium pro Dosis, d. h., es ist nahezu „natriumfrei“. 3. Wie ist Lantus anzuwenden? Wenden Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind. Obwohl Lantus den gleichen Wirkstoff wie Toujeo (Insulin glargin 300 Einheiten/ml) enthält, sind diese Arzneimittel nicht austauschbar. Die Umstellung von einer Insulinbehandlung auf eine andere ist nur auf ärztliche Verschreibung, unter medizinischer Überwachung und Kontrolle des Blutzuckers möglich. Wenden Sie sich bitte für weitere Informationen an Ihren Arzt. Dosierung Entsprechend Ihrer Lebensweise und den Ergebnissen der Blutzuckerbestimmungen sowie Ihrer bisherigen Insulinanwendung wird Ihr Arzt bestimmen, wie viel Lantus Sie pro Tag benötigen und zu welcher Tageszeit, Ihnen sagen, wann Sie Ihren Blutzuckerspiegel kontrollieren und ob Sie Urintests durchführen müssen, Ihnen mitteilen, wann Sie möglicherweise eine höhere oder niedrigere Dosis Lantus spritzen müssen. Lantus ist ein lang wirkendes Insulin. Ihr Arzt verordnet es Ihnen möglicherweise in Kombination mit einem kurz wirkenden Insulin oder zusammen mit Tabletten gegen hohe Blutzuckerspiegel. Ihr Blutzuckerspiegel kann durch viele Faktoren beeinflusst werden. Sie sollten diese Faktoren kennen, um auf Veränderungen Ihres Blutzuckerspiegels richtig reagieren zu können und um Überbzw. Unterzuckerungen zu vermeiden. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 129 Anwendung bei Kindern und Jugendlichen Lantus kann bei Jugendlichen und Kindern im Alter von 2 Jahren und älter angewendet werden. Wenden Sie dieses Arzneimittel genau nach Anweisung Ihres Arztes an. Häufigkeit der Anwendung Sie benötigen eine Injektion Lantus jeden Tag zur gleichen Zeit. Art der Anwendung Lantus wird unter die Haut injiziert. Spritzen Sie Lantus NICHT in eine Vene, da dies seine Wirkungsweise verändert und zu einer Unterzuckerung führen kann. Ihr Arzt wird Ihnen zeigen, in welchen Hautbereich Sie Lantus spritzen sollen. Wechseln Sie bei jeder Injektion die Einstichstelle innerhalb des gewählten Hautbereiches. Handhabung der Patronen für OptiClik Lantus in Patronen für OptiClik dient nur zur Anwendung in Verbindung mit OptiClik. Die in der Bedienungsanleitung des Pens gegebenen Anweisungen zum Befestigen der Patrone, Befestigen der Nadel und Verabreichen der Insulininjektion müssen gewissenhaft befolgt werden. Bewahren Sie die Patrone vor dem Einsetzen in den Pen 1 bis 2 Stunden bei Raumtemperatur auf. Schauen Sie sich die Patrone vor Gebrauch genau an. Verwenden Sie sie nur, wenn die Lösung klar, farblos und wasserähnlich ist und keine sichtbaren Teilchen enthält. Schütteln oder mischen Sie sie nicht vor Gebrauch. Verwenden Sie grundsätzlich immer eine neue Patrone, wenn Sie bemerken, dass Ihre Blutzuckereinstellung unerwartet schlechter wird. Dies kann daran liegen, dass das Insulin an Wirksamkeit verloren hat. Wenn Sie glauben, dass mit Lantus etwas nicht in Ordnung ist, lassen Sie es durch Ihren Arzt oder Apotheker überprüfen. Beachten Sie vor der Injektion Entfernen Sie vor dem Spritzen alle Luftblasen (siehe Bedienungsanleitung des Pens). Achten Sie darauf, dass weder Alkohol noch andere Desinfektionsmittel oder sonstige Substanzen das Insulin verunreinigen. Leere Patronen dürfen nicht wieder gefüllt und verwendet werden. Geben Sie kein anderes Insulin in die Patrone. Mischen Sie Lantus nicht mit anderen Insulinen oder Arzneimitteln. Nicht verdünnen. Mischen oder Verdünnen kann die Wirkung von Lantus verändern. Funktionsstörungen des OptiClik? Beachten Sie die Bedienungsanleitung des Pen-Herstellers. Wenn OptiClik beschädigt ist oder (aufgrund eines mechanischen Defekts) nicht richtig funktioniert, muss er entsorgt und ein neuer OptiClik verwendet werden. Wenn OptiClik ausfällt, können Sie das Insulin auch aus der Patrone in eine Spritze aufziehen und injizieren. Halten Sie für diesen Fall Injektionsspritzen und Nadeln vorrätig. Beachten Sie aber, dass Sie nur Injektionsspritzen verwenden, die für eine Insulinstärke von 100 Einheiten pro Milliliter vorgesehen sind. 130 Verwechslungen von Insulin Sie müssen die Bezeichnung des Insulins stets vor jeder Injektion überprüfen, um Verwechslungen zwischen Lantus und anderen Insulinen zu vermeiden. Wenn Sie eine größere Menge von Lantus angewendet haben, als Sie sollten - Wenn Sie zu viel Lantus gespritzt haben, kann Ihr Blutzuckerspiegel zu stark abfallen (Hypoglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Grundsätzlich müssen Sie zur Vermeidung einer Unterzuckerung mehr essen und Ihren Blutzucker überwachen. Informationen zur Behandlung einer Hypoglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenn Sie die Anwendung von Lantus vergessen haben - - Wenn Sie eine Dosis Lantus ausgelassen oder wenn Sie zu wenig Insulin gespritzt haben, kann Ihr Blutzuckerspiegel zu stark ansteigen (Hyperglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Informationen zur Behandlung einer Hyperglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenden Sie nicht die doppelte Menge an, wenn Sie die vorherige Anwendung vergessen haben. Wenn Sie die Anwendung von Lantus abbrechen Dies könnte zu einer schweren Hyperglykämie (stark erhöhter Blutzucker) und Ketoazidose (Anhäufung von Säure im Blut, weil der Körper bei schwerem Insulinmangel Energie aus Fett anstatt aus Zucker gewinnt) führen. Brechen Sie die Behandlung mit Lantus nicht ab, ohne mit einem Arzt zu sprechen, der Ihnen sagt, was zu tun ist. Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. 4. Welche Nebenwirkungen sind möglich? Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Wenn Sie Anzeichen eines zu niedrigen Blutzuckers (Hypoglykämie) bemerken, unternehmen Sie sofort etwas, um Ihren Blutzuckerspiegel zu erhöhen (siehe Kasten am Ende dieser Packungsbeilage). Eine Unterzuckerung (Hypoglykämie) kann sehr schwerwiegend sein und tritt bei Behandlung mit einem Insulin sehr häufig auf (kann mehr als 1 von 10 Behandelten betreffen). Niedriger Blutzucker heißt, dass Sie nicht genügend Zucker in Ihrem Blut haben. Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann zu einem Gehirnschaden führen und lebensbedrohlich sein. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. Schwere allergische Reaktionen (selten, kann bei bis zu 1 von 1.000 Behandelten auftreten) – Anzeichen können sein: großflächige Hautreaktionen (Hautausschlag und Juckreiz am ganzen Körper), starke Haut- und Schleimhautschwellungen (Angioödem), Atemnot, Blutdruckabfall mit schnellem Puls und Schwitzen. Schwere allergische Reaktionen auf Insulin können lebensbedrohlich werden. Wenden Sie sich sofort an Ihren Arzt, wenn Sie Anzeichen einer schweren allergischen Reaktion bemerken. 131 Häufige Nebenwirkungen (können bei bis zu 1 von 10 Behandelten auftreten) • Hautveränderungen an der Injektionsstelle Wenn Sie Insulin zu häufig in dieselbe Hautstelle spritzen, kann das Fettgewebe unter der Haut an dieser Stelle entweder schrumpfen (Lipoatrophie, kann bei bis zu 1 von 100 Behandelten auftreten) oder zunehmen (Lipohypertrophie). Das Insulin wirkt möglicherweise schlechter. Ein Wechsel der Einstichstelle bei jeder Injektion hilft, diese Gewebeveränderungen zu vermeiden. • Nebenwirkungen an der Haut und allergische Reaktionen an der Injektionsstelle Anzeichen sind z. B. Rötung, ungewohnt starker Schmerz beim Spritzen, Juckreiz, Quaddelbildung, Schwellung oder Entzündung. Sie können sich auf die Umgebung der Einstichstelle ausbreiten. Die meisten leichteren Reaktionen bilden sich gewöhnlich innerhalb von wenigen Tagen bzw. Wochen zurück. Seltene Nebenwirkungen (können bei bis zu 1 von 1.000 Behandelten auftreten) • Sehstörungen Ausgeprägte Veränderungen (Verbesserung oder Verschlechterung) Ihrer Blutzuckereinstellung können Ihr Sehvermögen vorübergehend beeinträchtigen. Wenn Sie an einer proliferativen Retinopathie leiden (eine durch die Zuckerkrankheit verursachte Augenerkrankung), können schwere Unterzuckerungen zu einem vorübergehenden Verlust der Sehschärfe führen. • Allgemeine Erkrankungen In seltenen Fällen kann die Insulinbehandlung auch zu vorübergehenden Wassereinlagerungen im Körper führen, die sich als Schwellungen im Bereich der Unterschenkel und Knöchel äußern können. Sehr seltene Nebenwirkungen (können bei bis zu 1 von 10.000 Behandelten auftreten) In sehr seltenen Fällen kann es zur Störung des Geschmacksempfindens (Dysgeusie) und zu Muskelschmerzen (Myalgie) kommen. Anwendung bei Kindern und Jugendlichen Im Allgemeinen sind die Nebenwirkungen bei Kindern und Jugendlichen bis zu 18 Jahren ähnlich denen bei Erwachsenen. Über Reaktionen im Einstichbereich (Schmerz an der Einstichstelle, Reaktionen an der Einstichstelle) und Hautreaktionen (Ausschlag, Nesselsucht) wurde bei Kindern und Jugendlichen bis zu 18 Jahren relativ häufiger berichtet als bei Erwachsenen. Es gibt keine Erfahrung bei Kindern unter 2 Jahren. Meldung von Nebenwirkungen Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden. 5. Wie ist Lantus aufzubewahren? Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und auf dem Etikett der Patrone nach „Verwendbar bis“ bzw. „EXP“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats. Nicht angebrochene Patronen Im Kühlschrank lagern (2 °C–8 °C). Nicht einfrieren oder in der Nähe des Gefrierfachs oder eines Kühlelements aufbewahren. Die Patrone im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen. 132 Verwendete Patronen In Verwendung befindliche (im Insulinpen) oder als Vorrat mitgeführte Patronen können maximal 4 Wochen lang bei einer Temperatur von nicht über 30 °C und vor direkter Hitzeeinwirkung und direktem Licht geschützt aufbewahrt werden. In Verwendung befindliche Patronen im Insulinpen nicht im Kühlschrank aufbewahren. Nach diesem Zeitraum dürfen sie nicht mehr verwendet werden. Sie dürfen Lantus nicht verwenden, wenn die Lösung sichtbare Teilchen enthält. Verwenden Sie Lantus nur, wenn die Lösung klar, farblos und wässrig ist. Entsorgen Sie Arzneimittel nicht im Abwasser oder Haushaltsabfall. Fragen Sie Ihren Apotheker, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. 6. Inhalt der Packung und weitere Informationen Was Lantus enthält - Der Wirkstoff ist Insulin glargin. Ein ml der Lösung enthält 100 Einheiten Insulin glargin (entsprechend 3,64 mg). Die sonstigen Bestandteile sind: Zinkchlorid, Metacresol (Ph.Eur.), Glycerol, Natriumhydroxid (zur Einstellung des pH-Werts) (siehe Abschnitt 2, „Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus“), Salzsäure (zur Einstellung des pH-Werts) und Wasser für Injektionszwecke. Wie Lantus aussieht und Inhalt der Packung Lantus 100 Einheiten/ml Injektionslösung in einer Patrone für OptiClik ist eine klare, farblose und wässrige Lösung. Diese Patrone ist nur in Verbindung mit OptiClik anzuwenden. Lantus wird in Patronen, fest verbunden mit Patronenhaltern, angeboten; sie bilden den auswechselbaren Teil des Insulinpens OptiClik. Eine Patrone enthält 3 ml Injektionslösung (entsprechend 300 Einheiten). Packungen mit 1, 3, 4, 5, 6, 8, 9 und 10 Patronen. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Pharmazeutischer Unternehmer und Hersteller Sanofi-Aventis Deutschland GmbH, D-65926 Frankfurt am Main, Deutschland Falls Sie weitere Informationen über das Arzneimittel wünschen, setzen Sie sich bitte mit dem örtlichen Vertreter des pharmazeutischen Unternehmers in Verbindung. België/Belgique/Belgien Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 Lietuva UAB sanofi-aventis Lietuva Tel: +370 5 2755224 България sanofi-aventis Bulgaria EOOD Тел.: +359 (0)2 970 53 00 Luxembourg/Luxemburg Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 (Belgique/Belgien) 133 Česká republika sanofi-aventis, s.r.o. Tel: +420 233 086 111 Magyarország sanofi-aventis zrt., Magyarország Tel.: +36 1 505 0050 Danmark sanofi-aventis Denmark A/S Tlf: +45 45 16 70 00 Malta Sanofi Malta Ltd Tel: +356 21493022 Deutschland Sanofi-Aventis Deutschland GmbH Tel: +49 (0)180 2 222010 Nederland sanofi-aventis Netherlands B.V. Tel: +31 (0)182 557 755 Eesti sanofi-aventis Estonia OÜ Tel: +372 627 34 88 Norge sanofi-aventis Norge AS Tlf: +47 67 10 71 00 Ελλάδα sanofi-aventis AEBE Τηλ: +30 210 900 16 00 Österreich sanofi-aventis GmbH Tel: +43 1 80 185 – 0 España sanofi-aventis, S.A. Tel: +34 93 485 94 00 Polska sanofi-aventis Sp. z o.o. Tel.: +48 22 280 00 00 France sanofi-aventis France Tél: 0 800 222 555 Appel depuis l’étranger: +33 1 57 63 23 23 Portugal Sanofi - Produtos Farmacêuticos, Lda. Tel: +351 21 35 89 400 Hrvatska sanofi-aventis Croatia d.o.o. Tel: +385 1 600 34 00 România Sanofi Romania Tel: +40 (0) 21 317 31 36 Ireland sanofi-aventis Ireland Ltd. T/A SANOFI Tel: +353 (0) 1 403 56 00 Slovenija sanofi-aventis d.o.o. Tel: +386 1 560 48 00 Ísland Vistor hf. Sími: +354 535 7000 Slovenská republika sanofi-aventis Pharma Slovakia s.r.o. Tel: +421 2 33 100 100 Italia Sanofi S.p.A. Tel: 800 13 12 12 (domande di tipo tecnico) +39 02 393 91 (altre domande e chiamate dall'estero) Suomi/Finland Sanofi Oy Puh/Tel: +358 (0) 201 200 300 Κύπρος sanofi-aventis Cyprus Ltd. Τηλ: +357 22 871600 Sverige Sanofi AB Tel: +46 (0)8 634 50 00 Latvija sanofi-aventis Latvia SIA Tel: +371 67 33 24 51 United Kingdom Sanofi Tel: +44 (0) 845 372 7101 134 Diese Packungsbeilage wurde zuletzt überarbeitet im . Weitere Informationsquellen Ausführliche Informationen zu diesem Arzneimittel sind auf den Internetseiten der Europäischen Arzneimittel-Agentur http://www.ema.europa.eu/ verfügbar. 135 HYPERGLYKÄMIE UND HYPOGLYKÄMIE Tragen Sie immer etwas Zucker (mindestens 20 Gramm) bei sich. Tragen Sie einen Ausweis mit sich, aus dem hervorgeht, dass Sie zuckerkrank sind. HYPERGLYKÄMIE (zu hoher Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu hoch ist (Hyperglykämie), haben Sie möglicherweise nicht genügend Insulin gespritzt. Warum kommt es zu hohem Blutzucker (Hyperglykämie)? Ursachen können z. B. sein: Sie haben kein oder zu wenig Insulin gespritzt oder seine Wirksamkeit hat, z. B. durch falsche Lagerung, nachgelassen, Ihr Insulinpen funktioniert nicht richtig, Sie haben weniger Bewegung als sonst, stehen unter Stress (seelische Belastung, Aufregung) oder haben eine Verletzung, Operation, Infektion oder Fieber, Sie nehmen oder haben bestimmte andere Arzneimittel genommen (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). Warnzeichen eines zu hohen Blutzuckers (Hyperglykämie) Durst, häufiges Wasserlassen, Müdigkeit, trockene Haut, Gesichtsrötung, Appetitlosigkeit, niedriger Blutdruck, schneller Puls sowie Zucker und Ketonkörper im Urin. Bauchschmerzen, schnelle und tiefe Atmung, Schläfrigkeit oder gar Bewusstlosigkeit können Anzeichen einer schweren Stoffwechselentgleisung mit Übersäuerung des Blutes (Ketoazidose) aufgrund von Insulinmangel sein. Was müssen Sie bei zu hohem Blutzucker (Hyperglykämie) tun? Bestimmen Sie Ihren Blutzucker und untersuchen Sie Ihren Urin auf Ketonkörper, sobald eines der oben genannten Zeichen auftritt. Die Behandlung einer schweren Überzuckerung (Hyperglykämie) oder Übersäuerung (Ketoazidose) muss stets durch einen Arzt, in der Regel im Krankenhaus, erfolgen. HYPOGLYKÄMIE (zu niedriger Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann einen Herzanfall oder Gehirnschaden verursachen und lebensbedrohlich sein. Normalerweise sollten Sie in der Lage sein, es zu erkennen, wenn Ihr Blutzucker zu stark abfällt, um dann geeignete Gegenmaßnahmen ergreifen zu können. Warum kommt es zu einer Unterzuckerung (Hypoglykämie)? Ursachen können z. B. sein: Sie spritzen mehr Insulin, als Sie brauchen, Sie lassen Mahlzeiten ausfallen oder nehmen sie zu spät ein, Sie essen zu wenig oder nehmen Nahrungsmittel mit weniger Kohlenhydraten (Zucker oder zuckerähnliche Nährstoffe; Achtung: Zuckeraustauschstoffe oder „Süßstoff“ sind KEINE Kohlenhydrate) zu sich, Sie verlieren durch Erbrechen oder Durchfall einen Teil der Kohlenhydrate wieder, Sie trinken Alkohol, insbesondere dann, wenn Sie gleichzeitig nur wenig essen, Sie belasten sich körperlich mehr als sonst oder in ungewohnter Weise, Sie erholen sich von einer Verletzung oder Operation oder anderer Stress lässt nach, Sie erholen sich von Erkrankungen oder Fieber, Sie beginnen oder beenden die Anwendung bestimmter anderer Arzneimittel (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). 136 Eine Unterzuckerung (Hypoglykämie) kann besonders auch dann auftreten, wenn Sie die Behandlung neu begonnen haben oder auf eine andere Insulinzubereitung umgestiegen sind (beim Wechsel von Ihrem bisherigen Basalinsulin zu Lantus treten Hypoglykämien, wenn Sie auftreten, eher am Morgen als in der Nacht auf), Ihr Blutzuckerspiegel fast normal ist oder wenn Ihr Blutzucker stark schwankt, Sie den Hautbereich, in den Sie spritzen, wechseln (z. B. Wechsel vom Oberschenkel zum Oberarm), Sie an schweren Nieren- oder Lebererkrankungen oder bestimmten anderen Erkrankungen, wie z. B. einer Schilddrüsenunterfunktion (Hypothyreose), leiden. Warnzeichen einer Unterzuckerung (Hypoglykämie) - Im Körper Beispiele von Warnzeichen dafür, dass Ihr Blutzuckerspiegel zu tief oder zu schnell absinkt: Schwitzen, kühle und feuchte Haut, Angstgefühl, schneller Puls, hoher Blutdruck, Herzklopfen und unregelmäßiger Herzschlag. Diese Zeichen treten oft vor den Anzeichen eines Zuckermangels im Gehirn auf. - Im Gehirn Beispiele von Zeichen eines Zuckermangels im Gehirn: Kopfschmerzen, Heißhunger, Übelkeit, Erbrechen, Müdigkeit, Schläfrigkeit, Schlafstörungen, Unruhe, Aggressivität, Konzentrationsstörungen, eingeschränktes Reaktionsvermögen, Niedergeschlagenheit, Verwirrtheit, Sprachstörungen (möglicherweise können Sie überhaupt nicht sprechen), Sehstörungen, Zittern, Lähmungen, Missempfindungen (Parästhesien), Taubheit und Kribbeln im Bereich des Mundes, Schwindel, Verlust der Selbstkontrolle, Hilflosigkeit, Krampfanfälle, Bewusstlosigkeit. Die ersten Zeichen, die Sie auf eine drohende Unterzuckerung aufmerksam machen („Warnzeichen“), können verändert sein, abgeschwächt sein oder insgesamt fehlen, wenn Sie älter sind, die Zuckerkrankheit schon lange besteht oder wenn Sie eine bestimmte Nervenerkrankung haben (diabetische autonome Neuropathie), Sie erst vor Kurzem eine Unterzuckerung hatten (z. B. am Vortag) oder sie sich langsam entwickelt, Sie fast normale oder zumindest stark gebesserte Blutzuckerspiegel haben, Sie erst vor Kurzem von einem tierischen Insulin auf Humaninsulin, z. B. Lantus, gewechselt haben, Sie bestimmte andere Arzneimittel nehmen oder genommen haben (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). In einem solchen Fall können Sie eine schwere Unterzuckerung (auch mit Bewusstlosigkeit) bekommen, ohne die Gefahr rechtzeitig zu bemerken. Erkennen und beachten Sie Ihre Warnzeichen. Erforderlichenfalls können Ihnen häufigere Blutzuckerkontrollen helfen, leichte Unterzuckerungen zu entdecken, die Sie sonst übersehen hätten. Wenn Sie in der Erkennung Ihrer Warnzeichen nicht sicher sind, meiden Sie Situationen (z. B. Auto fahren), in denen Sie selbst oder andere bei einer Unterzuckerung gefährdet wären. Was müssen Sie bei einer Unterzuckerung (Hypoglykämie) tun? 1. 2. 3. Spritzen Sie kein Insulin. Nehmen Sie sofort ungefähr 10 bis 20 g Zucker, z. B. Traubenzucker, Würfelzucker oder ein zuckergesüßtes Getränk, zu sich. Vorsicht: Künstliche Süßstoffe und Lebensmittel, die künstliche Süßstoffe anstelle von Zucker enthalten (z. B. Diät-Getränke), helfen bei einer Unterzuckerung nicht. Essen Sie anschließend etwas mit lang anhaltender blutzuckersteigernder Wirkung (z. B. Brot oder Nudeln). Lassen Sie sich in dieser Frage im Voraus von Ihrem Arzt bzw. Diätassistenten beraten. Die Rückbildung einer Hypoglykämie kann sich verzögern, da Lantus lange wirkt. Sollte die Unterzuckerung wieder auftreten, nehmen Sie erneut 10 bis 20 g Zucker zu sich. 137 4. Informieren Sie umgehend einen Arzt, wenn Sie die Unterzuckerung nicht beherrschen können oder wenn sie erneut auftritt. Teilen Sie Verwandten, Freunden und nahestehenden Kollegen Folgendes mit: Wenn Sie nicht schlucken können oder bewusstlos sind, müssen Sie Glukoselösung oder Glukagon (ein Arzneimittel zur Erhöhung des Blutzuckers) gespritzt bekommen. Diese Injektionen sind auch dann gerechtfertigt, wenn nicht sicher feststeht, ob Sie eine Hypoglykämie haben. Es ist ratsam, möglichst gleich nach der Einnahme von Zucker den Blutzucker zu bestimmen, um sich zu vergewissern, dass wirklich eine Hypoglykämie vorliegt. 138 Gebrauchsinformation: Information für Anwender Lantus OptiSet 100 Einheiten/ml Injektionslösung in einem Fertigpen Insulin glargin Lesen Sie die gesamte Packungsbeilage einschließlich der Hinweise zur Handhabung von Lantus OptiSet, Fertigpen, sorgfältig durch, bevor Sie mit der Anwendung dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen. Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen. Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie. Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4. Was in dieser Packungsbeilage steht 1. Was ist Lantus und wofür wird es angewendet? 2. Was sollten Sie vor der Anwendung von Lantus beachten? 3. Wie ist Lantus anzuwenden? 4. Welche Nebenwirkungen sind möglich? 5. Wie ist Lantus aufzubewahren? 6. Inhalt der Packung und weitere Informationen 1. Was ist Lantus und wofür wird es angewendet? Lantus enthält Insulin glargin. Es handelt sich dabei um ein verändertes Insulin, das dem Humaninsulin sehr ähnlich ist. Lantus wird zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern im Alter von 2 Jahren und älter eingesetzt. Diabetes mellitus ist eine Erkrankung, bei der der Körper nicht ausreichend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren (Zuckerkrankheit). Insulin glargin hat eine lang anhaltende und gleichmäßige blutzuckersenkende Wirkung. 2. Was sollten Sie vor der Anwendung von Lantus beachten? Lantus darf nicht angewendet werden, - wenn Sie allergisch gegen Insulin glargin oder einen der in Abschnitt 6 genannten sonstigen Bestandteile dieses Arzneimittels sind. Warnhinweise und Vorsichtsmaßnahmen Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Lantus anwenden. Halten Sie sich hinsichtlich der Dosierung, Überwachung (Blut- und Urintests), Ernährung und körperlichen Aktivität (körperliche Arbeit und sportliche Betätigung) genau an die mit Ihrem Arzt besprochenen Anweisungen. Wenn Ihr Blutzuckerspiegel zu niedrig ist (Hypoglykämie), folgen Sie den Empfehlungen bei Hypoglykämie (siehe Kasten am Ende dieser Packungsbeilage). 139 Reisen Klären Sie vor Reisen alle Fragen, die Ihre Behandlung betreffen, mit Ihrem Arzt. Sprechen Sie z. B. über die Verfügbarkeit Ihres Insulins in dem besuchten Land, ausreichend Vorrat an Insulin, Injektionsspritzen usw., die richtige Aufbewahrung des Insulins während der Reise, Essenszeiten und Insulinverabreichung während der Reise, mögliche Einflüsse durch die Umstellung auf andere Zeitzonen, mögliche neue Gesundheitsrisiken in den besuchten Ländern, zu ergreifende Maßnahmen, wenn Sie sich unwohl fühlen oder krank werden. Erkrankungen und Verletzungen In folgenden Situationen kann die Behandlung Ihrer Zuckerkrankheit viel Sorgfalt erfordern (z. B. Anpassen der Insulindosis, Blut- und Urintests): Wenn Sie krank sind oder größere Verletzungen haben, kann Ihr Blutzuckerspiegel ansteigen (Hyperglykämie). Wenn Sie nicht genug essen, kann Ihr Blutzuckerspiegel absinken (Hypoglykämie). In den meisten Fällen brauchen Sie einen Arzt. Rufen Sie den Arzt rechtzeitig. Wenn Sie einen Typ-1-Diabetes haben (insulinabhängiger Diabetes mellitus), unterbrechen Sie Ihre Insulinbehandlung nicht und stellen Sie sicher, dass Sie ausreichend Kohlenhydrate einnehmen. Informieren Sie immer alle Personen, die Sie behandeln und betreuen, darüber, dass Sie Insulin brauchen. Die Behandlung mit Insulin kann den Körper dazu veranlassen, Antikörper gegen Insulin zu bilden (Substanzen, die gegen Insulin wirken können). Dies wird jedoch nur in sehr seltenen Fällen eine Anpassung Ihrer Insulindosis erforderlich machen. Einige Patienten mit einem seit Längerem bestehenden Typ-2-Diabetes mellitus und einer Herzerkrankung oder einem früheren Schlaganfall, die mit Pioglitazon (einem Antidiabetikum zum Einnehmen zur Behandlung von Diabetes mellitus Typ 2) und Insulin behandelt wurden, entwickelten eine Herzschwäche (Herzinsuffizienz). Informieren Sie Ihren Arzt so schnell wie möglich, wenn Sie Anzeichen von Herzschwäche, wie z. B. ungewöhnliche Kurzatmigkeit, rasche Gewichtszunahme oder örtlich begrenzte Schwellungen (Ödeme) bei sich beobachten. Kinder Bei Kindern unter 2 Jahren gibt es keine Erfahrung zur Anwendung von Lantus. Anwendung von Lantus zusammen mit anderen Arzneimitteln Manche Arzneimittel beeinflussen den Blutzuckerspiegel (Senkung, Erhöhung oder je nach Situation beides). In diesen Fällen kann es notwendig sein, die zu verabreichende Insulinmenge entsprechend anzupassen, um sowohl zu niedrige als auch zu hohe Blutzuckerspiegel zu vermeiden. Berücksichtigen Sie dies, wenn Sie die Anwendung eines anderen Arzneimittels beginnen oder beenden. Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel angewendet haben oder beabsichtigen, andere Arzneimittel anzuwenden. Bevor Sie ein Arzneimittel anwenden, fragen Sie Ihren Arzt, ob es Ihren Blutzuckerspiegel beeinflussen kann und was Sie gegebenenfalls unternehmen sollen. 140 Zu den Arzneimitteln, die den Blutzuckerspiegel senken können (Hypoglykämie), zählen: alle anderen Arzneimittel zur Behandlung von Diabetes, Hemmer des Angiotensin umwandelnden Enzyms (ACE-Hemmer) (zur Behandlung bestimmter Herzerkrankungen oder eines hohen Blutdrucks), Disopyramid (zur Behandlung bestimmter Herzerkrankungen), Fluoxetin (zur Behandlung von Depressionen), Fibrate (zur Senkung hoher Blutfettwerte), Monoaminoxidase-(MAO-)Hemmer (zur Behandlung von Depressionen), Pentoxifyllin, Propoxyphen, Salicylate (z. B. Acetylsalicylsäure, zur Schmerzlinderung und zur Fiebersenkung), Sulfonamid-Antibiotika. Zu den Arzneimitteln, die den Blutzuckerspiegel erhöhen können (Hyperglykämie), zählen: Kortikosteroide (z. B. „Kortison“, zur Behandlung von Entzündungen), Danazol (ein Arzneimittel, das den Eisprung beeinflusst), Diazoxid (zur Behandlung eines hohen Blutdrucks), Diuretika (zur Behandlung eines hohen Blutdrucks oder zur Entwässerung), Glukagon (ein Hormon der Bauchspeicheldrüse zur Behandlung einer schweren Hypoglykämie), Isoniazid (zur Behandlung von Tuberkulose), Östrogene und Progestagene (z. B. in der Anti-Baby-Pille), Phenothiazin-Abkömmlinge (zur Behandlung psychiatrischer Beschwerden), Somatropin (Wachstumshormon), Sympathomimetika (z. B. Epinephrin [Adrenalin], Salbutamol, Terbutalin zur Behandlung von Asthma), Schilddrüsenhormone (zur Behandlung von Schilddrüsenfehlfunktionen), atypische, antipsychotisch wirkende Arzneimittel (z. B. Clozapin, Olanzapin), Proteaseinhibitoren (zur Behandlung von HIV). Ihr Blutzuckerspiegel kann sowohl ansteigen als auch abfallen, wenn Sie folgende Mittel nehmen: Betablocker (zur Behandlung eines hohen Blutdrucks), Clonidin (zur Behandlung eines hohen Blutdrucks), Lithiumsalze (zur Behandlung psychiatrischer Beschwerden). Pentamidin (zur Behandlung bestimmter Infektionen durch Parasiten) kann eine Unterzuckerung auslösen, die manchmal in eine Überzuckerung übergeht. Betablocker ebenso wie andere Sympatholytika (z. B. Clonidin, Guanethidin und Reserpin) können die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung (Hypoglykämie) zu erkennen, abschwächen oder ganz unterdrücken. Wenn Sie nicht sicher sind, ob Sie eines dieser Arzneimittel einnehmen, fragen Sie bitte Ihren Arzt oder Apotheker. Anwendung von Lantus zusammen mit Alkohol Wenn Sie Alkohol trinken, kann Ihr Blutzuckerspiegel sowohl ansteigen als auch abfallen. Schwangerschaft und Stillzeit Fragen Sie vor der Einnahme von allen Arzneimitteln Ihren Arzt oder Apotheker um Rat. Informieren Sie Ihren Arzt, wenn Sie eine Schwangerschaft planen oder schon schwanger sind. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Geburt geändert 141 werden. Für die Gesundheit Ihres Kindes ist es wichtig, dass Ihre Blutzuckerwerte besonders sorgfältig überwacht und Unterzuckerungen (Hypoglykämien) vermieden werden. Wenn Sie stillen, fragen Sie Ihren Arzt, ob eine Anpassung Ihrer Insulindosis und Ihrer Ernährung erforderlich ist. Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen Ihre Konzentrations- oder Reaktionsfähigkeit kann eingeschränkt sein, wenn Sie eine Hypoglykämie (zu niedrigen Blutzuckerspiegel) haben, Sie eine Hyperglykämie (zu hohen Blutzuckerspiegel) haben, Sie an Sehstörungen leiden. Bedenken Sie dies in allen Situationen, in denen Sie sich und andere einem Risiko aussetzen könnten (z. B. beim Autofahren oder beim Bedienen von Maschinen). Lassen Sie sich von Ihrem Arzt beraten, ob Sie ein Kraftfahrzeug führen sollten, wenn bei Ihnen: häufige Hypoglykämie-Episoden auftreten, die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung zu erkennen, abgeschwächt sind oder fehlen. Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus Dieses Arzneimittel enthält weniger als 1 mmol (23 mg) Natrium pro Dosis, d. h., es ist nahezu „natriumfrei“. 3. Wie ist Lantus anzuwenden? Wenden Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind. Obwohl Lantus den gleichen Wirkstoff wie Toujeo (Insulin glargin 300 Einheiten/ml) enthält, sind diese Arzneimittel nicht austauschbar. Die Umstellung von einer Insulinbehandlung auf eine andere ist nur auf ärztliche Verschreibung, unter medizinischer Überwachung und Kontrolle des Blutzuckers möglich. Wenden Sie sich bitte für weitere Informationen an Ihren Arzt. Dosierung Entsprechend Ihrer Lebensweise und den Ergebnissen der Blutzuckerbestimmungen sowie Ihrer bisherigen Insulinanwendung wird Ihr Arzt bestimmen, wie viel Lantus Sie pro Tag benötigen und zu welcher Tageszeit, Ihnen sagen, wann Sie Ihren Blutzuckerspiegel kontrollieren und ob Sie Urintests durchführen müssen, Ihnen mitteilen, wann Sie möglicherweise eine höhere oder niedrigere Dosis Lantus spritzen müssen. Lantus ist ein lang wirkendes Insulin. Ihr Arzt verordnet es Ihnen möglicherweise in Kombination mit einem kurz wirkenden Insulin oder zusammen mit Tabletten gegen hohe Blutzuckerspiegel. Ihr Blutzuckerspiegel kann durch viele Faktoren beeinflusst werden. Sie sollten diese Faktoren kennen, um auf Veränderungen Ihres Blutzuckerspiegels richtig reagieren zu können und um Überbzw. Unterzuckerungen zu vermeiden. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 142 Anwendung bei Kindern und Jugendlichen Lantus kann bei Jugendlichen und Kindern im Alter von 2 Jahren und älter angewendet werden. Wenden Sie dieses Arzneimittel genau nach Anweisung Ihres Arztes an. Häufigkeit der Anwendung Sie benötigen eine Injektion Lantus jeden Tag zur gleichen Zeit. Mit dem OptiSet kann Insulin in Stufen von 2 Einheiten bis zu einer maximalen Einzeldosis von 40 Einheiten verabreicht werden. Art der Anwendung Lantus wird unter die Haut injiziert. Spritzen Sie Lantus NICHT in eine Vene, da dies seine Wirkungsweise verändert und zu einer Unterzuckerung führen kann. Ihr Arzt wird Ihnen zeigen, in welchen Hautbereich Sie Lantus spritzen sollen. Wechseln Sie bei jeder Injektion die Einstichstelle innerhalb des gewählten Hautbereiches. Handhabung von OptiSet Lantus ist in Patronen gefüllt, die fest verbunden mit Fertigpens, OptiSet, sind. Lesen Sie die in dieser Packungsbeilage enthaltenen „Hinweise zur Handhabung von OptiSet“ sorgfältig durch. Verwenden Sie den Pen genau wie in diesen Hinweisen zur Handhabung beschrieben. Befestigen Sie vor jedem Gebrauch des Pens eine neue Nadel. Verwenden Sie nur Nadeln, die für OptiSet geeignet sind. Führen Sie vor jeder Injektion einen Sicherheitstest durch. Schauen Sie sich die Patrone vor Gebrauch des Pens genau an. Verwenden Sie Lantus nicht, wenn die Lösung sichtbare Teilchen enthält. Verwenden Sie Lantus nur, wenn die Lösung klar, farblos und wässrig ist. Schütteln oder mischen Sie sie nicht vor Gebrauch. Teilen Sie Ihren Pen niemals mit anderen, um eine mögliche Übertragung von Krankheiten zu vermeiden. Dieser Pen ist nur für Ihren persönlichen Gebrauch bestimmt. Achten Sie darauf, dass weder Alkohol noch andere Desinfektionsmittel oder sonstige Substanzen das Insulin verunreinigen. Verwenden Sie grundsätzlich immer einen neuen Pen, wenn Sie bemerken, dass Ihre Blutzuckereinstellung unerwartet schlechter wird. Wenn Sie glauben, dass mit OptiSet etwas nicht in Ordnung ist, sehen Sie bitte im Abschnitt „Hilfen“ der anhängenden „Hinweise zur Handhabung von OptiSet“ nach oder bitten Sie Ihren Arzt oder Apotheker um Überprüfung. Leere Pens dürfen nicht wieder gefüllt werden und müssen ordnungsgemäß entsorgt werden. Verwenden Sie OptiSet nicht, wenn er beschädigt ist oder nicht richtig funktioniert (wegen eines mechanischen Defekts), sondern entsorgen Sie ihn und verwenden Sie einen neuen OptiSet. Verwechslungen von Insulin Sie müssen die Bezeichnung des Insulins stets vor jeder Injektion überprüfen, um Verwechslungen zwischen Lantus und anderen Insulinen zu vermeiden. 143 Wenn Sie eine größere Menge von Lantus angewendet haben, als Sie sollten - Wenn Sie zu viel Lantus gespritzt haben, kann Ihr Blutzuckerspiegel zu stark abfallen (Hypoglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Grundsätzlich müssen Sie zur Vermeidung einer Unterzuckerung mehr essen und Ihren Blutzucker überwachen. Informationen zur Behandlung einer Hypoglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenn Sie die Anwendung von Lantus vergessen haben - - Wenn Sie eine Dosis Lantus ausgelassen oder wenn Sie zu wenig Insulin gespritzt haben, kann Ihr Blutzuckerspiegel zu stark ansteigen (Hyperglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Informationen zur Behandlung einer Hyperglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenden Sie nicht die doppelte Menge an, wenn Sie die vorherige Anwendung vergessen haben. Wenn Sie die Anwendung von Lantus abbrechen Dies könnte zu einer schweren Hyperglykämie (stark erhöhter Blutzucker) und Ketoazidose (Anhäufung von Säure im Blut, weil der Körper bei schwerem Insulinmangel Energie aus Fett anstatt aus Zucker gewinnt) führen. Brechen Sie die Behandlung mit Lantus nicht ab, ohne mit einem Arzt zu sprechen, der Ihnen sagt, was zu tun ist. Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. 4. Welche Nebenwirkungen sind möglich? Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Wenn Sie Anzeichen eines zu niedrigen Blutzuckers (Hypoglykämie) bemerken, unternehmen Sie sofort etwas, um Ihren Blutzuckerspiegel zu erhöhen (siehe Kasten am Ende dieser Packungsbeilage). Eine Unterzuckerung (Hypoglykämie) kann sehr schwerwiegend sein und tritt bei Behandlung mit einem Insulin sehr häufig auf (kann mehr als 1 von 10 Behandelten betreffen). Niedriger Blutzucker heißt, dass Sie nicht genügend Zucker in Ihrem Blut haben. Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann zu einem Gehirnschaden führen und lebensbedrohlich sein. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. Schwere allergische Reaktionen (selten, kann bei bis zu 1 von 1.000 Behandelten auftreten) – Anzeichen können sein: großflächige Hautreaktionen (Hautausschlag und Juckreiz am ganzen Körper), starke Haut- und Schleimhautschwellungen (Angioödem), Atemnot, Blutdruckabfall mit schnellem Puls und Schwitzen. Schwere allergische Reaktionen auf Insulin können lebensbedrohlich werden. Wenden Sie sich sofort an Ihren Arzt, wenn Sie Anzeichen einer schweren allergischen Reaktion bemerken. Häufige Nebenwirkungen (können bei bis zu 1 von 10 Behandelten auftreten) • Hautveränderungen an der Injektionsstelle Wenn Sie Insulin zu häufig in dieselbe Hautstelle spritzen, kann das Fettgewebe unter der Haut an dieser Stelle entweder schrumpfen (Lipoatrophie, kann bei bis zu 1 von 100 Behandelten auftreten) oder zunehmen (Lipohypertrophie). Das Insulin wirkt möglicherweise schlechter. Ein Wechsel der Einstichstelle bei jeder Injektion hilft, diese Gewebeveränderungen zu vermeiden. 144 • Nebenwirkungen an der Haut und allergische Reaktionen an der Injektionsstelle Anzeichen sind z. B. Rötung, ungewohnt starker Schmerz beim Spritzen, Juckreiz, Quaddelbildung, Schwellung oder Entzündung. Sie können sich auf die Umgebung der Einstichstelle ausbreiten. Die meisten leichteren Reaktionen bilden sich gewöhnlich innerhalb von wenigen Tagen bzw. Wochen zurück. Seltene Nebenwirkungen (können bei bis zu 1 von 1.000 Behandelten auftreten) • Sehstörungen Ausgeprägte Veränderungen (Verbesserung oder Verschlechterung) Ihrer Blutzuckereinstellung können Ihr Sehvermögen vorübergehend beeinträchtigen. Wenn Sie an einer proliferativen Retinopathie leiden (eine durch die Zuckerkrankheit verursachte Augenerkrankung), können schwere Unterzuckerungen zu einem vorübergehenden Verlust der Sehschärfe führen. • Allgemeine Erkrankungen In seltenen Fällen kann die Insulinbehandlung auch zu vorübergehenden Wassereinlagerungen im Körper führen, die sich als Schwellungen im Bereich der Unterschenkel und Knöchel äußern können. Sehr seltene Nebenwirkungen (können bei bis zu 1 von 10.000 Behandelten auftreten) In sehr seltenen Fällen kann es zur Störung des Geschmacksempfindens (Dysgeusie) und zu Muskelschmerzen (Myalgie) kommen. Anwendung bei Kindern und Jugendlichen Im Allgemeinen sind die Nebenwirkungen bei Kindern und Jugendlichen bis zu 18 Jahren ähnlich denen bei Erwachsenen. Über Reaktionen im Einstichbereich (Schmerz an der Einstichstelle, Reaktionen an der Einstichstelle) und Hautreaktionen (Ausschlag, Nesselsucht) wurde bei Kindern und Jugendlichen bis zu 18 Jahren relativ häufiger berichtet als bei Erwachsenen. Es gibt keine Erfahrung bei Kindern unter 2 Jahren. Meldung von Nebenwirkungen Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden. 5. Wie ist Lantus aufzubewahren? Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und auf dem Etikett des Pens nach „Verwendbar bis“ bzw. „EXP“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats. Noch nicht verwendete Pens Im Kühlschrank lagern (2 °C–8 °C). Nicht einfrieren oder in der Nähe des Gefrierfachs oder eines Kühlelements aufbewahren. Den Fertigpen im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen. Verwendete Pens In Verwendung befindliche oder als Vorrat mitgeführte Fertigpens können maximal 4 Wochen lang bei einer Temperatur von nicht über 30 °C und vor direkter Hitzeeinwirkung und direktem Licht geschützt aufbewahrt werden. In Verwendung befindliche Pens nicht im Kühlschrank aufbewahren. Nach diesem Zeitraum dürfen sie nicht mehr verwendet werden. 145 Entfernen Sie die Nadel nach der Injektion und bewahren Sie den Pen ohne Nadel auf. Stellen Sie auch sicher, dass vor der Entsorgung des Pens die Nadel entfernt ist. Nadeln dürfen nicht wieder verwendet werden. Entsorgen Sie Arzneimittel nicht im Abwasser oder Haushaltsabfall. Fragen Sie Ihren Apotheker, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. 6. Inhalt der Packung und weitere Informationen Was Lantus enthält - Der Wirkstoff ist Insulin glargin. Ein ml der Lösung enthält 100 Einheiten Insulin glargin (entsprechend 3,64 mg). Die sonstigen Bestandteile sind: Zinkchlorid, Metacresol (Ph.Eur.), Glycerol, Natriumhydroxid (zur Einstellung des pH-Werts) (siehe Abschnitt 2, „Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus“), Salzsäure (zur Einstellung des pH-Werts) und Wasser für Injektionszwecke. Wie Lantus aussieht und Inhalt der Packung Lantus OptiSet 100 Einheiten/ml Injektionslösung in einem Fertigpen ist eine klare, farblose und wässrige Lösung. Ein Pen enthält 3 ml Injektionslösung (entsprechend 300 Einheiten). Packungen mit 1, 3, 4, 5, 6, 8, 9 und 10 Pens. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Pharmazeutischer Unternehmer und Hersteller Sanofi-Aventis Deutschland GmbH, D-65926 Frankfurt am Main, Deutschland Falls Sie weitere Informationen über das Arzneimittel wünschen, setzen Sie sich bitte mit dem örtlichen Vertreter des pharmazeutischen Unternehmers in Verbindung. België/Belgique/Belgien Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 Lietuva UAB sanofi-aventis Lietuva Tel: +370 5 2755224 България sanofi-aventis Bulgaria EOOD Тел.: +359 (0)2 970 53 00 Luxembourg/Luxemburg Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 (Belgique/Belgien) Česká republika sanofi-aventis, s.r.o. Tel: +420 233 086 111 Magyarország sanofi-aventis zrt., Magyarország Tel.: +36 1 505 0050 Danmark sanofi-aventis Denmark A/S Tlf: +45 45 16 70 00 Malta Sanofi Malta Ltd Tel: +356 21493022 146 Deutschland Sanofi-Aventis Deutschland GmbH Tel: +49 (0)180 2 222010 Nederland sanofi-aventis Netherlands B.V. Tel: +31 (0)182 557 755 Eesti sanofi-aventis Estonia OÜ Tel: +372 627 34 88 Norge sanofi-aventis Norge AS Tlf: +47 67 10 71 00 Ελλάδα sanofi-aventis AEBE Τηλ: +30 210 900 16 00 Österreich sanofi-aventis GmbH Tel: +43 1 80 185 – 0 España sanofi-aventis, S.A. Tel: +34 93 485 94 00 Polska sanofi-aventis Sp. z o.o. Tel.: +48 22 280 00 00 France sanofi-aventis France Tél: 0 800 222 555 Appel depuis l’étranger: +33 1 57 63 23 23 Portugal Sanofi - Produtos Farmacêuticos, Lda. Tel: +351 21 35 89 400 Hrvatska sanofi-aventis Croatia d.o.o. Tel: +385 1 600 34 00 România Sanofi Romania Tel: +40 (0) 21 317 31 36 Ireland sanofi-aventis Ireland Ltd. T/A SANOFI Tel: +353 (0) 1 403 56 00 Slovenija sanofi-aventis d.o.o. Tel: +386 1 560 48 00 Ísland Vistor hf. Sími: +354 535 7000 Slovenská republika sanofi-aventis Pharma Slovakia s.r.o. Tel: +421 2 33 100 100 Italia Sanofi S.p.A. Tel: 800 13 12 12 (domande di tipo tecnico) +39 02 393 91 (altre domande e chiamate dall'estero) Suomi/Finland Sanofi Oy Puh/Tel: +358 (0) 201 200 300 Κύπρος sanofi-aventis Cyprus Ltd. Τηλ: +357 22 871600 Sverige Sanofi AB Tel: +46 (0)8 634 50 00 Latvija sanofi-aventis Latvia SIA Tel: +371 67 33 24 51 United Kingdom Sanofi Tel: +44 (0) 845 372 7101 Diese Packungsbeilage wurde zuletzt überarbeitet im . Weitere Informationsquellen Ausführliche Informationen zu diesem Arzneimittel sind auf den Internetseiten der Europäischen Arzneimittel-Agentur http://www.ema.europa.eu/ verfügbar. 147 HYPERGLYKÄMIE UND HYPOGLYKÄMIE Tragen Sie immer etwas Zucker (mindestens 20 Gramm) bei sich. Tragen Sie einen Ausweis mit sich, aus dem hervorgeht, dass Sie zuckerkrank sind. HYPERGLYKÄMIE (zu hoher Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu hoch ist (Hyperglykämie), haben Sie möglicherweise nicht genügend Insulin gespritzt. Warum kommt es zu hohem Blutzucker (Hyperglykämie)? Ursachen können z. B. sein: Sie haben kein oder zu wenig Insulin gespritzt oder seine Wirksamkeit hat, z. B. durch falsche Lagerung, nachgelassen, Ihr Insulinpen funktioniert nicht richtig, Sie haben weniger Bewegung als sonst, stehen unter Stress (seelische Belastung, Aufregung) oder haben eine Verletzung, Operation, Infektion oder Fieber, Sie nehmen oder haben bestimmte andere Arzneimittel genommen (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). Warnzeichen eines zu hohen Blutzuckers (Hyperglykämie) Durst, häufiges Wasserlassen, Müdigkeit, trockene Haut, Gesichtsrötung, Appetitlosigkeit, niedriger Blutdruck, schneller Puls sowie Zucker und Ketonkörper im Urin. Bauchschmerzen, schnelle und tiefe Atmung, Schläfrigkeit oder gar Bewusstlosigkeit können Anzeichen einer schweren Stoffwechselentgleisung mit Übersäuerung des Blutes (Ketoazidose) aufgrund von Insulinmangel sein. Was müssen Sie bei zu hohem Blutzucker (Hyperglykämie) tun? Bestimmen Sie Ihren Blutzucker und untersuchen Sie Ihren Urin auf Ketonkörper, sobald eines der oben genannten Zeichen auftritt. Die Behandlung einer schweren Überzuckerung (Hyperglykämie) oder Übersäuerung (Ketoazidose) muss stets durch einen Arzt, in der Regel im Krankenhaus, erfolgen. HYPOGLYKÄMIE (zu niedriger Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann einen Herzanfall oder Gehirnschaden verursachen und lebensbedrohlich sein. Normalerweise sollten Sie in der Lage sein, es zu erkennen, wenn Ihr Blutzucker zu stark abfällt, um dann geeignete Gegenmaßnahmen ergreifen zu können. Warum kommt es zu einer Unterzuckerung (Hypoglykämie)? Ursachen können z. B. sein: Sie spritzen mehr Insulin, als Sie brauchen, Sie lassen Mahlzeiten ausfallen oder nehmen sie zu spät ein, Sie essen zu wenig oder nehmen Nahrungsmittel mit weniger Kohlenhydraten (Zucker oder zuckerähnliche Nährstoffe; Achtung: Zuckeraustauschstoffe oder „Süßstoff“ sind KEINE Kohlenhydrate) zu sich, Sie verlieren durch Erbrechen oder Durchfall einen Teil der Kohlenhydrate wieder, Sie trinken Alkohol, insbesondere dann, wenn Sie gleichzeitig nur wenig essen, Sie belasten sich körperlich mehr als sonst oder in ungewohnter Weise, Sie erholen sich von einer Verletzung oder Operation oder anderer Stress lässt nach, Sie erholen sich von Erkrankungen oder Fieber, Sie beginnen oder beenden die Anwendung bestimmter anderer Arzneimittel (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). 148 Eine Unterzuckerung (Hypoglykämie) kann besonders auch dann auftreten, wenn Sie die Behandlung neu begonnen haben oder auf eine andere Insulinzubereitung umgestiegen sind (beim Wechsel von Ihrem bisherigen Basalinsulin zu Lantus treten Hypoglykämien, wenn Sie auftreten, eher am Morgen als in der Nacht auf), Ihr Blutzuckerspiegel fast normal ist oder wenn Ihr Blutzucker stark schwankt, Sie den Hautbereich, in den Sie spritzen, wechseln (z. B. Wechsel vom Oberschenkel zum Oberarm), Sie an schweren Nieren- oder Lebererkrankungen oder bestimmten anderen Erkrankungen, wie z. B. einer Schilddrüsenunterfunktion (Hypothyreose), leiden. Warnzeichen einer Unterzuckerung (Hypoglykämie) - Im Körper Beispiele von Warnzeichen dafür, dass Ihr Blutzuckerspiegel zu tief oder zu schnell absinkt: Schwitzen, kühle und feuchte Haut, Angstgefühl, schneller Puls, hoher Blutdruck, Herzklopfen und unregelmäßiger Herzschlag. Diese Zeichen treten oft vor den Anzeichen eines Zuckermangels im Gehirn auf. - Im Gehirn Beispiele von Zeichen eines Zuckermangels im Gehirn: Kopfschmerzen, Heißhunger, Übelkeit, Erbrechen, Müdigkeit, Schläfrigkeit, Schlafstörungen, Unruhe, Aggressivität, Konzentrationsstörungen, eingeschränktes Reaktionsvermögen, Niedergeschlagenheit, Verwirrtheit, Sprachstörungen (möglicherweise können Sie überhaupt nicht sprechen), Sehstörungen, Zittern, Lähmungen, Missempfindungen (Parästhesien), Taubheit und Kribbeln im Bereich des Mundes, Schwindel, Verlust der Selbstkontrolle, Hilflosigkeit, Krampfanfälle, Bewusstlosigkeit. Die ersten Zeichen, die Sie auf eine drohende Unterzuckerung aufmerksam machen („Warnzeichen“), können verändert sein, abgeschwächt sein oder insgesamt fehlen, wenn Sie älter sind, die Zuckerkrankheit schon lange besteht oder wenn Sie eine bestimmte Nervenerkrankung haben (diabetische autonome Neuropathie), Sie erst vor Kurzem eine Unterzuckerung hatten (z. B. am Vortag) oder sie sich langsam entwickelt, Sie fast normale oder zumindest stark gebesserte Blutzuckerspiegel haben, Sie erst vor Kurzem von einem tierischen Insulin auf Humaninsulin, z. B. Lantus, gewechselt haben, Sie bestimmte andere Arzneimittel nehmen oder genommen haben (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). In einem solchen Fall können Sie eine schwere Unterzuckerung (auch mit Bewusstlosigkeit) bekommen, ohne die Gefahr rechtzeitig zu bemerken. Erkennen und beachten Sie Ihre Warnzeichen. Erforderlichenfalls können Ihnen häufigere Blutzuckerkontrollen helfen, leichte Unterzuckerungen zu entdecken, die Sie sonst übersehen hätten. Wenn Sie in der Erkennung Ihrer Warnzeichen nicht sicher sind, meiden Sie Situationen (z. B. Auto fahren), in denen Sie selbst oder andere bei einer Unterzuckerung gefährdet wären. Was müssen Sie bei einer Unterzuckerung (Hypoglykämie) tun? 1. 2. 3. Spritzen Sie kein Insulin. Nehmen Sie sofort ungefähr 10 bis 20 g Zucker, z. B. Traubenzucker, Würfelzucker oder ein zuckergesüßtes Getränk, zu sich. Vorsicht: Künstliche Süßstoffe und Lebensmittel, die künstliche Süßstoffe anstelle von Zucker enthalten (z. B. Diät-Getränke), helfen bei einer Unterzuckerung nicht. Essen Sie anschließend etwas mit lang anhaltender blutzuckersteigernder Wirkung (z. B. Brot oder Nudeln). Lassen Sie sich in dieser Frage im Voraus von Ihrem Arzt bzw. Diätassistenten beraten. Die Rückbildung einer Hypoglykämie kann sich verzögern, da Lantus lange wirkt. Sollte die Unterzuckerung wieder auftreten, nehmen Sie erneut 10 bis 20 g Zucker zu sich. 149 4. Informieren Sie umgehend einen Arzt, wenn Sie die Unterzuckerung nicht beherrschen können oder wenn sie erneut auftritt. Teilen Sie Verwandten, Freunden und nahestehenden Kollegen Folgendes mit: Wenn Sie nicht schlucken können oder bewusstlos sind, müssen Sie Glukoselösung oder Glukagon (ein Arzneimittel zur Erhöhung des Blutzuckers) gespritzt bekommen. Diese Injektionen sind auch dann gerechtfertigt, wenn nicht sicher feststeht, ob Sie eine Hypoglykämie haben. Es ist ratsam, möglichst gleich nach der Einnahme von Zucker den Blutzucker zu bestimmen, um sich zu vergewissern, dass wirklich eine Hypoglykämie vorliegt. 150 Lantus OPTISET Injektionslösung in einem Fertigpen. HINWEISE ZUR HANDHABUNG OptiSet ist ein Fertigpen zum Spritzen von Insulin. Sprechen Sie mit Ihrem Arzt, Apotheker oder medizinischen Fachpersonal vor der Anwendung von OptiSet über eine geeignete Injektionsmethode. Lesen Sie die folgenden Hinweise sorgfältig durch, bevor Sie Ihren OptiSet benutzen. Wenn Sie nicht alle Hinweise vollständig und selbstständig befolgen können, verwenden Sie OptiSet nur mithilfe einer Person, die die Hinweise befolgen kann. Halten Sie den Pen genau wie in dieser Anleitung gezeigt. Um ein fehlerfreies Ablesen der Dosis zu ermöglichen, halten Sie den Pen waagerecht mit der Nadel nach links und dem Dosierring nach rechts, wie in den Abbildungen weiter unten zu sehen. Befolgen Sie bei jeder Verwendung des OptiSet diese Anleitung vollständig, um eine genaue Dosierung sicherzustellen. Wenn Sie von der Anleitung abweichen, erhalten Sie möglicherweise zu viel oder zu wenig Insulin, was Ihren Blutzuckerspiegel ungünstig beeinflussen kann. Es können Dosierungen von 2 bis 40 Einheiten in 2er-Schritten eingestellt werden. Falls Sie Fragen zu OptiSet oder Diabetes haben, wenden Sie sich an Ihren Arzt, Apotheker oder Ihr medizinisches Fachpersonal oder wählen Sie die Servicenummer des auf der Vorderseite der Packungsbeilage aufgeführten örtlichen Vertreters. Heben Sie diese Packungsbeilage zum Nachlesen bei jeder OptiSet-Verwendung auf. Pen-Kappe Pen-Nadel (nicht in Packung enthalten) Schutzfolie Äußere Nadelschutzkappe Innere Nadelschutzkappe Nadel Pen Insulinbehälter Farbiger Balken Gummidichtscheibe Schwarzer Kolben InsulinBeschriftung und Farbmarkierung Dosierpfeil Restmengenskala Dosierring Injektionsknopf Schematische Zeichnung des Pens Information zur Anwendung: • Die Bezeichnung des Insulins steht auf dem Pen. • Der Dosierring kann nur in eine Richtung gedreht werden. Wichtige Informationen zur Handhabung von OptiSet: • Befestigen Sie vor jedem Gebrauch eine neue Nadel. Verwenden Sie nur Nadeln, die für OptiSet geeignet sind. • Führen Sie vor jeder Injektion den Sicherheitstest durch (siehe Schritt 3). • Wenn Sie einen neuen OptiSet verwenden, muss der erste Sicherheitstest mit den vom Hersteller voreingestellten 8 Einheiten durchgeführt werden. • Der Dosierring kann nur in eine Richtung gedreht werden. • Drehen Sie den Dosierring niemals (d. h., ändern Sie nie die Dosiseinstellung), nachdem der Injektionsknopf herausgezogen wurde. • Dieser Pen ist nur für Ihren Gebrauch. Teilen Sie ihn mit niemandem. • Wenn Sie Ihre Injektion durch eine andere Person verabreicht bekommen, muss diese besonders vorsichtig sein, um eine versehentliche Verletzung durch die Nadel und Übertragung von Infektionen zu vermeiden. • Verwenden Sie OptiSet nie, wenn er beschädigt ist oder wenn Sie nicht sicher sind, dass er richtig funktioniert. • Halten Sie für den Fall eines Verlustes oder einer Beschädigung stets einen OptiSet in Reserve. 151 Schritt 1: A. Prüfen des Insulins Ziehen Sie die Pen-Kappe ab. B. Stellen Sie anhand der Beschriftung Ihres OptiSet und des Insulinbehälters sicher, dass Sie das richtige Insulin verwenden. C. Prüfen Sie die Beschaffenheit Ihres Insulins. Lantus ist eine klare Insulinlösung. Verwenden Sie diesen OptiSet nicht, wenn die Lösung trüb oder verfärbt ist oder Partikel enthält. Schritt 2: Befestigen der Nadel Verwenden Sie für jede Injektion eine neue sterile Nadel. Dies hilft Verunreinigungen und verstopfte Nadeln zu vermeiden. Bevor Sie die Nadel verwenden, lesen Sie die den Nadeln beigelegten Hinweise zur Anwendung sorgfältig durch. Bitte beachten Sie: Die hier abgebildeten Nadelbeispiele dienen nur der Veranschaulichung. A. Ziehen Sie von einer neuen Nadel die Schutzfolie ab. B. Bringen Sie Nadel und Pen in eine Linie und halten Sie beide gerade, wenn Sie die Nadel befestigen (schrauben oder stecken, je nach Nadeltyp). • Wenn die Nadel beim Befestigen nicht gerade gehalten wird, kann es passieren, dass die Gummidichtscheibe beschädigt wird und die Nadel nicht dicht sitzt oder dass die Nadel beschädigt wird. Schritt 3: Sicherheitstest Führen Sie vor jeder Injektion den Sicherheitstest durch. Dies sorgt für eine genaue Dosisabgabe durch: • die Sicherheit, dass Pen und Nadel einwandfrei funktionieren, • die Entfernung von Luftblasen. Wenn Sie einen neuen OptiSet verwenden, muss der erste Sicherheitstest mit den vom Hersteller voreingestellten 8 Einheiten durchgeführt werden, da der Pen sonst nicht richtig funktioniert. A. Stellen Sie sicher, dass der Injektionsknopf eingedrückt ist. 152 B. Stellen Sie die Dosis für den Sicherheitstest ein. • Bei einem neuen, unbenutzten OptiSet: Eine Dosis von 8 Einheiten ist bereits durch den Hersteller für den ersten Sicherheitstest voreingestellt. • Bei einem in Gebrauch befindlichen OptiSet: Stellen Sie eine Dosis von 2 Einheiten ein, indem Sie den Dosierring vorwärts drehen, bis der Dosierpfeil auf 2 zeigt. Der Dosierring kann nur in eine Richtung gedreht werden. C. Um die Dosis zu laden, ziehen Sie den Injektionsknopf vollständig heraus. Drehen Sie den Dosierring niemals, nachdem der Injektionsknopf herausgezogen wurde. D. Nehmen Sie die äußere Nadelschutzkappe ab und heben Sie sie auf, um mit ihr nach der Injektion die gebrauchte Nadel zu entfernen. Nehmen Sie die innere Nadelschutzkappe ab und entsorgen Sie sie. Aufheben E. Entsorgen Halten Sie den Pen mit der Nadel nach oben. F. Klopfen Sie an den Insulinbehälter, damit eventuell vorhandene Luftblasen in Richtung Nadel steigen. G. Drücken Sie den Injektionsknopf vollständig ein. Prüfen Sie, ob an der Nadelspitze Insulin austritt. Eventuell müssen Sie den Sicherheitstest mehrmals wiederholen, bis Insulin austritt. • Falls kein Insulin austritt, prüfen Sie, ob Luftblasen vorhanden sind, und wiederholen Sie den Sicherheitstest zwei weitere Male, um sie zu entfernen. 153 Falls immer noch kein Insulin austritt, ist vielleicht die Nadel verstopft. Wechseln Sie die Nadel und versuchen Sie es erneut. Falls auch nach dem Wechseln der Nadel kein Insulin austritt, ist Ihr OptiSet möglicherweise defekt. Verwenden Sie diesen OptiSet nicht. • • Schritt 4: Einstellen der Dosis Sie können die Dosis in 2er-Schritten von 2 bis maximal 40 Einheiten einstellen. Wenn Sie eine Dosis von mehr als 40 Einheiten benötigen, müssen Sie sie durch zwei oder mehr Injektionen verabreichen. A. Prüfen Sie, ob genügend Insulin für die benötigte Dosis vorhanden ist. • Die Restmengenskala auf dem transparenten Insulinbehälter zeigt an, wie viel Insulin ungefähr noch im OptiSet vorhanden ist. Diese Skala darf nicht zum Einstellen der Insulindosis verwendet werden. • Steht der schwarze Kolben am Beginn des farbigen Balkens, dann sind noch etwa 40 Einheiten Insulin vorhanden. • Steht der schwarze Kolben am Ende des farbigen Balkens, dann sind noch etwa 20 Einheiten Insulin vorhanden. B. Stellen Sie Ihre benötigte Dosis ein, indem Sie den Dosierring vorwärts drehen. Wenn Sie zu weit gedreht haben • und den Injektionsknopf noch nicht herausgezogen haben, können Sie weiter vorwärts drehen, bis die gewünschte Dosis wieder erscheint. • und den Injektionsknopf bereits herausgezogen haben, müssen Sie die geladene Dosis verwerfen, bevor Sie den Dosierring erneut drehen. Schritt 5: A. Laden der Dosis Ziehen Sie den Injektionsknopf vollständig heraus, um die Dosis zu laden. B. Kontrollieren Sie, ob die eingestellte Dosis vollständig geladen ist. Berücksichtigen Sie dabei, dass der Injektionsknopf nur so weit herausgezogen werden kann, wie es der noch im Behälter vorhandenen Insulinmenge entspricht. • Während der Kontrolle muss der bis zum Anschlag herausgezogene Injektionsknopf in dieser Position festgehalten werden. 154 • • Der letzte gerade noch sichtbare breite Balken am Injektionsknopf zeigt die geladene Dosis an. Wenn der Injektionsknopf bis zum Anschlag herausgezogen gehalten wird, ist nur der obere Rand dieses breiten Balkens zu sehen. Das Beispiel in der Abbildung zeigt, dass 12 Einheiten geladen sind. o o Wenn Sie eine Dosis von 12 Einheiten eingestellt haben, können Sie diese nun injizieren. Wenn Sie eine Dosis von mehr als 12 Einheiten eingestellt haben, können mit diesem Pen nur 12 Einheiten Ihrer eingestellten Gesamtinsulindosis injiziert werden. In diesem Fall können Sie Folgendes tun: • Sie können entweder die noch im Pen vorhandene Insulinmenge injizieren und die zur gewünschten Gesamtdosis noch fehlende Menge mit einem neuen OptiSet verabreichen oder • Sie verwenden für die gesamte gewünschte Dosis einen neuen OptiSet. Schritt 6: Spritzen der Dosis A. Wenden Sie die Injektionstechnik an, die Ihnen von Ihrem Arzt, Apotheker oder Ihrem medizinischen Fachpersonal gezeigt wurde. B. Stechen Sie die Nadel in die Haut. C. Drücken Sie den Injektionsknopf vollständig ein, um die Dosis abzugeben. Dabei sind Klickgeräusche zu hören, bis der Injektionsknopf vollständig eingedrückt ist. 10 Sek. D. Halten Sie den Injektionsknopf eingedrückt und zählen Sie langsam bis 10, bevor Sie die Nadel aus der Haut ziehen. Dadurch wird sichergestellt, dass die gesamte Dosis abgegeben wird. Die Gewindestange wird mit jeder Dosierung vorwärts geschoben. Wenn die Gesamtmenge von 300 Einheiten Insulin abgegeben wurde, hat die Gewindestange das Ende der Patrone erreicht. Schritt 7: Entfernen und Entsorgen der Nadel Entfernen Sie nach jeder Injektion die Nadel und bewahren Sie OptiSet ohne Nadel auf. Dies hilft folgende Situationen zu vermeiden: • Verunreinigungen und/oder Infektionen, 155 Eindringen von Luft in den Insulinbehälter und Auslaufen von Insulin, wodurch es zu ungenauer Dosierung kommen kann. • A. Setzen Sie die äußere Nadelschutzkappe wieder auf die Nadel auf und drehen Sie mit ihrer Hilfe die Nadel vom Pen ab. Um sich nicht versehentlich an der Nadel zu verletzen, versuchen Sie nie, die innere Nadelschutzkappe wieder aufzustecken. • Wenn Sie die Injektion durch eine andere Person verabreicht bekommen oder einer anderen Person verabreichen, ist beim Entfernen und Entsorgen der Nadel besondere Vorsicht erforderlich. Befolgen Sie entsprechende Sicherheitsempfehlungen (z. B. fragen Sie Ihren Arzt, Apotheker oder Ihr medizinisches Fachpersonal), um das Risiko einer versehentlichen Verletzung mit der Nadel und einer Übertragung von Infektionskrankheiten zu verringern. B. Entsorgen Sie die Nadel sicher, wie es Ihnen von Ihrem Arzt, Apotheker oder Ihrem medizinischen Fachpersonal gezeigt wurde. C. Setzen Sie die Pen-Kappe wieder auf den Pen und bewahren Sie ihn so bis zur nächsten Injektion auf. Aufbewahrungshinweise Für Hinweise zur Aufbewahrung von OptiSet siehe Abschnitt 5 – Wie ist Lantus aufzubewahren? – auf der Rückseite (Insulin) der Packungsbeilage. Wenn Ihr OptiSet im Kühlschrank gelagert wurde, nehmen Sie ihn 1 bis 2 Stunden vor der Injektion heraus, damit er sich auf Raumtemperatur erwärmen kann. Kaltes Insulin zu spritzen ist schmerzhafter. Entsorgen Sie Ihren OptiSet entsprechend den örtlichen Bestimmungen. Pflege Schützen Sie Ihren OptiSet vor Staub und Schmutz. Sie können OptiSet außen mit einem feuchten Tuch abwischen. Der Pen darf nicht durchnässt, gewaschen oder geölt werden, da er dadurch beschädigt werden kann. Behandeln Sie ihn mit Sorgfalt. Vermeiden Sie Situationen, in denen OptiSet beschädigt werden kann. Wenn Sie Sorge haben, dass Ihr OptiSet beschädigt sein könnte, benutzen Sie einen neuen. 156 HILFEN Falsche Dosis eingestellt. • Folgen Sie den Anweisungen in Schritt 4, um die richtige Dosis einzustellen. Eine Dosis wurde eingestellt, der Injektionsknopf wurde herausgezogen und wieder eingedrückt – versehentlich, ohne dass eine Nadel befestigt war. 1. Befestigen Sie eine neue Nadel. 2. Drücken Sie den Injektionsknopf vollständig ein und verwerfen Sie das Insulin. 3. Führen Sie den Sicherheitstest durch. Wenn der Sicherheitstest erfolgreich ist, ist OptiSet einsatzbereit. Andernfalls ist der Pen vermutlich beschädigt. Verwenden Sie einen neuen OptiSet. Wenn Sie sich nicht sicher sind, ob der Pen beschädigt ist, verwenden Sie einen neuen OptiSet. Der Dosierring lässt sich nicht drehen. • Sie drehen in die falsche Richtung. Der Dosierring kann nur vorwärts gedreht werden. • Sie versuchen vorwärts zu drehen, während der Injektionsknopf herausgezogen ist. Drücken Sie den Injektionsknopf vollständig ein, um die Dosis zu verwerfen, und wählen Sie neu. Die am Injektionsknopf angezeigte Insulinmenge ist größer als die am Dosierring gewählte Dosis. • Die Abweichung beträgt 2 Einheiten. Verwerfen Sie das Insulin, wählen Sie die gewünschte Dosis und prüfen Sie erneut. Falls der gleiche Fehler erneut auftritt, ist OptiSet möglicherweise defekt; verwenden Sie einen neuen OptiSet. • Die Abweichung beträgt mehr als 2 Einheiten. OptiSet ist beschädigt, verwenden Sie einen neuen OptiSet. Die am Injektionsknopf angezeigte Insulinmenge ist kleiner als die am Dosierring gewählte Dosis. Es ist nicht mehr ausreichend Insulin im Insulinbehälter. Sie können eine der folgenden Möglichkeiten wählen: • injizieren Sie die am Injektionsknopf angezeigte Menge mit diesem OptiSet und verabreichen Sie anschließend die noch fehlende Menge mit einem neuen OptiSet oder • injizieren Sie die gesamte benötigte Dosis mit einem neuen OptiSet. Der Injektionsknopf kann nicht eingedrückt werden. 1. Stellen Sie sicher, dass Sie den Injektionsknopf vollständig herausgezogen haben. 2. Befestigen Sie eine neue Nadel. 3. Drücken Sie den Injektionsknopf vollständig ein, um das Insulin zu verwerfen. 4. Führen Sie den Sicherheitstest durch. Sie hören keine Klickgeräusche beim Injizieren. OptiSet ist beschädigt, verwenden Sie einen neuen OptiSet. Insulin läuft aus. Die Nadel ist möglicherweise nicht korrekt befestigt (z. B. schief). Entfernen Sie die Nadel und ersetzen Sie sie durch eine neue Nadel, die Sie gerade befestigen (siehe Schritt 2). Führen Sie den Sicherheitstest durch (siehe Schritt 3). 157 Luftblasen sind im Behälter. In der Nadel und im Insulinbehälter können während des normalen Gebrauchs Luftblasen auftreten. Sie müssen durch den Sicherheitstest entfernt werden (siehe Schritt 3). Die kleinen Luftblasen im Insulinbehälter, die sich beim Klopfen nicht bewegen, beeinträchtigen Injektion und Dosierung nicht. OptiSet ist beschädigt oder funktioniert nicht richtig. Wenden Sie keine Gewalt an. Versuchen Sie nicht, ihn zu reparieren, und bearbeiten Sie ihn nicht mit Werkzeugen. Verwenden Sie einen neuen OptiSet. OptiSet wurde fallen gelassen oder angeschlagen. Wenn Sie sich nicht sicher sind, ob der Pen beschädigt ist, verwenden Sie einen neuen OptiSet. 158 Gebrauchsinformation: Information für Anwender Lantus SoloStar 100 Einheiten/ml Injektionslösung in einem Fertigpen Insulin glargin Lesen Sie die gesamte Packungsbeilage einschließlich der Hinweise zur Handhabung von Lantus SoloStar, Fertigpen, sorgfältig durch, bevor Sie mit der Anwendung dieses Arzneimittels beginnen, denn sie enthält wichtige Informationen. Heben Sie die Packungsbeilage auf. Vielleicht möchten Sie diese später nochmals lesen. Wenn Sie weitere Fragen haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. Dieses Arzneimittel wurde Ihnen persönlich verschrieben. Geben Sie es nicht an Dritte weiter. Es kann anderen Menschen schaden, auch wenn diese die gleichen Beschwerden haben wie Sie. Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Siehe Abschnitt 4. Was in dieser Packungsbeilage steht 1. Was ist Lantus und wofür wird es angewendet? 2. Was sollten Sie vor der Anwendung von Lantus beachten? 3. Wie ist Lantus anzuwenden? 4. Welche Nebenwirkungen sind möglich? 5. Wie ist Lantus aufzubewahren? 6. Inhalt der Packung und weitere Informationen 1. Was ist Lantus und wofür wird es angewendet? Lantus enthält Insulin glargin. Es handelt sich dabei um ein verändertes Insulin, das dem Humaninsulin sehr ähnlich ist. Lantus wird zur Behandlung von Diabetes mellitus bei Erwachsenen, Jugendlichen und Kindern im Alter von 2 Jahren und älter eingesetzt. Diabetes mellitus ist eine Erkrankung, bei der der Körper nicht ausreichend Insulin produziert, um den Blutzuckerspiegel zu kontrollieren (Zuckerkrankheit). Insulin glargin hat eine lang anhaltende und gleichmäßige blutzuckersenkende Wirkung. 2. Was sollten Sie vor der Anwendung von Lantus beachten? Lantus darf nicht angewendet werden, - wenn Sie allergisch gegen Insulin glargin oder einen der in Abschnitt 6 genannten sonstigen Bestandteile dieses Arzneimittels sind. Warnhinweise und Vorsichtsmaßnahmen Bitte sprechen Sie mit Ihrem Arzt, Apotheker oder dem medizinischen Fachpersonal, bevor Sie Lantus anwenden. Halten Sie sich hinsichtlich der Dosierung, Überwachung (Blut- und Urintests), Ernährung und körperlichen Aktivität (körperliche Arbeit und sportliche Betätigung) genau an die mit Ihrem Arzt besprochenen Anweisungen. Wenn Ihr Blutzuckerspiegel zu niedrig ist (Hypoglykämie), folgen Sie den Empfehlungen bei Hypoglykämie (siehe Kasten am Ende dieser Packungsbeilage). 159 Reisen Klären Sie vor Reisen alle Fragen, die Ihre Behandlung betreffen, mit Ihrem Arzt. Sprechen Sie z. B. über die Verfügbarkeit Ihres Insulins in dem besuchten Land, ausreichend Vorrat an Insulin, Injektionsspritzen usw., die richtige Aufbewahrung des Insulins während der Reise, Essenszeiten und Insulinverabreichung während der Reise, mögliche Einflüsse durch die Umstellung auf andere Zeitzonen, mögliche neue Gesundheitsrisiken in den besuchten Ländern, zu ergreifende Maßnahmen, wenn Sie sich unwohl fühlen oder krank werden. Erkrankungen und Verletzungen In folgenden Situationen kann die Behandlung Ihrer Zuckerkrankheit viel Sorgfalt erfordern (z. B. Anpassen der Insulindosis, Blut- und Urintests): Wenn Sie krank sind oder größere Verletzungen haben, kann Ihr Blutzuckerspiegel ansteigen (Hyperglykämie). Wenn Sie nicht genug essen, kann Ihr Blutzuckerspiegel absinken (Hypoglykämie). In den meisten Fällen brauchen Sie einen Arzt. Rufen Sie den Arzt rechtzeitig. Wenn Sie einen Typ-1-Diabetes haben (insulinabhängiger Diabetes mellitus), unterbrechen Sie Ihre Insulinbehandlung nicht und stellen Sie sicher, dass Sie ausreichend Kohlenhydrate einnehmen. Informieren Sie immer alle Personen, die Sie behandeln und betreuen, darüber, dass Sie Insulin brauchen. Die Behandlung mit Insulin kann den Körper dazu veranlassen, Antikörper gegen Insulin zu bilden (Substanzen, die gegen Insulin wirken können). Dies wird jedoch nur in sehr seltenen Fällen eine Anpassung Ihrer Insulindosis erforderlich machen. Einige Patienten mit einem seit Längerem bestehenden Typ-2-Diabetes mellitus und einer Herzerkrankung oder einem früheren Schlaganfall, die mit Pioglitazon (einem Antidiabetikum zum Einnehmen zur Behandlung von Diabetes mellitus Typ 2) und Insulin behandelt wurden, entwickelten eine Herzschwäche (Herzinsuffizienz). Informieren Sie Ihren Arzt so schnell wie möglich, wenn Sie Anzeichen von Herzschwäche, wie z. B. ungewöhnliche Kurzatmigkeit, rasche Gewichtszunahme oder örtlich begrenzte Schwellungen (Ödeme) bei sich beobachten. Kinder Bei Kindern unter 2 Jahren gibt es keine Erfahrung zur Anwendung von Lantus. Anwendung von Lantus zusammen mit anderen Arzneimitteln Manche Arzneimittel beeinflussen den Blutzuckerspiegel (Senkung, Erhöhung oder je nach Situation beides). In diesen Fällen kann es notwendig sein, die zu verabreichende Insulinmenge entsprechend anzupassen, um sowohl zu niedrige als auch zu hohe Blutzuckerspiegel zu vermeiden. Berücksichtigen Sie dies, wenn Sie die Anwendung eines anderen Arzneimittels beginnen oder beenden. Informieren Sie Ihren Arzt oder Apotheker, wenn Sie andere Arzneimittel anwenden, kürzlich andere Arzneimittel angewendet haben oder beabsichtigen, andere Arzneimittel anzuwenden. Bevor Sie ein Arzneimittel anwenden, fragen Sie Ihren Arzt, ob es Ihren Blutzuckerspiegel beeinflussen kann und was Sie gegebenenfalls unternehmen sollen. 160 Zu den Arzneimitteln, die den Blutzuckerspiegel senken können (Hypoglykämie), zählen: alle anderen Arzneimittel zur Behandlung von Diabetes, Hemmer des Angiotensin umwandelnden Enzyms (ACE-Hemmer) (zur Behandlung bestimmter Herzerkrankungen oder eines hohen Blutdrucks), Disopyramid (zur Behandlung bestimmter Herzerkrankungen), Fluoxetin (zur Behandlung von Depressionen), Fibrate (zur Senkung hoher Blutfettwerte), Monoaminoxidase-(MAO-)Hemmer (zur Behandlung von Depressionen), Pentoxifyllin, Propoxyphen, Salicylate (z. B. Acetylsalicylsäure, zur Schmerzlinderung und zur Fiebersenkung), Sulfonamid-Antibiotika. Zu den Arzneimitteln, die den Blutzuckerspiegel erhöhen können (Hyperglykämie), zählen: Kortikosteroide (z. B. „Kortison“, zur Behandlung von Entzündungen), Danazol (ein Arzneimittel, das den Eisprung beeinflusst), Diazoxid (zur Behandlung eines hohen Blutdrucks), Diuretika (zur Behandlung eines hohen Blutdrucks oder zur Entwässerung), Glukagon (ein Hormon der Bauchspeicheldrüse zur Behandlung einer schweren Hypoglykämie), Isoniazid (zur Behandlung von Tuberkulose), Östrogene und Progestagene (z. B. in der Anti-Baby-Pille), Phenothiazin-Abkömmlinge (zur Behandlung psychiatrischer Beschwerden), Somatropin (Wachstumshormon), Sympathomimetika (z. B. Epinephrin [Adrenalin], Salbutamol, Terbutalin zur Behandlung von Asthma), Schilddrüsenhormone (zur Behandlung von Schilddrüsenfehlfunktionen), atypische, antipsychotisch wirkende Arzneimittel (z. B. Clozapin, Olanzapin), Proteaseinhibitoren (zur Behandlung von HIV). Ihr Blutzuckerspiegel kann sowohl ansteigen als auch abfallen, wenn Sie folgende Mittel nehmen: Betablocker (zur Behandlung eines hohen Blutdrucks), Clonidin (zur Behandlung eines hohen Blutdrucks), Lithiumsalze (zur Behandlung psychiatrischer Beschwerden). Pentamidin (zur Behandlung bestimmter Infektionen durch Parasiten) kann eine Unterzuckerung auslösen, die manchmal in eine Überzuckerung übergeht. Betablocker ebenso wie andere Sympatholytika (z. B. Clonidin, Guanethidin und Reserpin) können die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung (Hypoglykämie) zu erkennen, abschwächen oder ganz unterdrücken. Wenn Sie nicht sicher sind, ob Sie eines dieser Arzneimittel einnehmen, fragen Sie bitte Ihren Arzt oder Apotheker. Anwendung von Lantus zusammen mit Alkohol Wenn Sie Alkohol trinken, kann Ihr Blutzuckerspiegel sowohl ansteigen als auch abfallen. Schwangerschaft und Stillzeit Fragen Sie vor der Einnahme von allen Arzneimitteln Ihren Arzt oder Apotheker um Rat. Informieren Sie Ihren Arzt, wenn Sie eine Schwangerschaft planen oder schon schwanger sind. Möglicherweise muss Ihre Insulindosis während der Schwangerschaft und nach der Geburt geändert 161 werden. Für die Gesundheit Ihres Kindes ist es wichtig, dass Ihre Blutzuckerwerte besonders sorgfältig überwacht und Unterzuckerungen (Hypoglykämien) vermieden werden. Wenn Sie stillen, fragen Sie Ihren Arzt, ob eine Anpassung Ihrer Insulindosis und Ihrer Ernährung erforderlich ist. Verkehrstüchtigkeit und Fähigkeit zum Bedienen von Maschinen Ihre Konzentrations- oder Reaktionsfähigkeit kann eingeschränkt sein, wenn Sie eine Hypoglykämie (zu niedrigen Blutzuckerspiegel) haben, Sie eine Hyperglykämie (zu hohen Blutzuckerspiegel) haben, Sie an Sehstörungen leiden. Bedenken Sie dies in allen Situationen, in denen Sie sich und andere einem Risiko aussetzen könnten (z. B. beim Autofahren oder beim Bedienen von Maschinen). Lassen Sie sich von Ihrem Arzt beraten, ob Sie ein Kraftfahrzeug führen sollten, wenn bei Ihnen: häufige Hypoglykämie-Episoden auftreten, die ersten Warnzeichen, die Ihnen helfen, eine Unterzuckerung zu erkennen, abgeschwächt sind oder fehlen. Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus Dieses Arzneimittel enthält weniger als 1 mmol (23 mg) Natrium pro Dosis, d. h., es ist nahezu „natriumfrei“. 3. Wie ist Lantus anzuwenden? Wenden Sie dieses Arzneimittel immer genau nach Absprache mit Ihrem Arzt an. Fragen Sie bei Ihrem Arzt oder Apotheker nach, wenn Sie sich nicht sicher sind. Obwohl Lantus den gleichen Wirkstoff wie Toujeo (Insulin glargin 300 Einheiten/ml) enthält, sind diese Arzneimittel nicht austauschbar. Die Umstellung von einer Insulinbehandlung auf eine andere ist nur auf ärztliche Verschreibung, unter medizinischer Überwachung und Kontrolle des Blutzuckers möglich. Wenden Sie sich bitte für weitere Informationen an Ihren Arzt. Dosierung Entsprechend Ihrer Lebensweise und den Ergebnissen der Blutzuckerbestimmungen sowie Ihrer bisherigen Insulinanwendung wird Ihr Arzt bestimmen, wie viel Lantus Sie pro Tag benötigen und zu welcher Tageszeit, Ihnen sagen, wann Sie Ihren Blutzuckerspiegel kontrollieren und ob Sie Urintests durchführen müssen, Ihnen mitteilen, wann Sie möglicherweise eine höhere oder niedrigere Dosis Lantus spritzen müssen. Lantus ist ein lang wirkendes Insulin. Ihr Arzt verordnet es Ihnen möglicherweise in Kombination mit einem kurz wirkenden Insulin oder zusammen mit Tabletten gegen hohe Blutzuckerspiegel. Ihr Blutzuckerspiegel kann durch viele Faktoren beeinflusst werden. Sie sollten diese Faktoren kennen, um auf Veränderungen Ihres Blutzuckerspiegels richtig reagieren zu können und um Überbzw. Unterzuckerungen zu vermeiden. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. 162 Anwendung bei Kindern und Jugendlichen Lantus kann bei Jugendlichen und Kindern im Alter von 2 Jahren und älter angewendet werden. Wenden Sie dieses Arzneimittel genau nach Anweisung Ihres Arztes an. Häufigkeit der Anwendung Sie benötigen eine Injektion Lantus jeden Tag zur gleichen Zeit. Art der Anwendung Lantus wird unter die Haut injiziert. Spritzen Sie Lantus NICHT in eine Vene, da dies seine Wirkungsweise verändert und zu einer Unterzuckerung führen kann. Ihr Arzt wird Ihnen zeigen, in welchen Hautbereich Sie Lantus spritzen sollen. Wechseln Sie bei jeder Injektion die Einstichstelle innerhalb des gewählten Hautbereiches. Handhabung von SoloStar SoloStar ist ein Fertigpen, der Insulin glargin enthält. Lesen Sie die in dieser Packungsbeilage enthaltenen „Hinweise zur Handhabung von SoloStar“ sorgfältig durch. Verwenden Sie den Pen genau wie in diesen Hinweisen zur Handhabung beschrieben. Befestigen Sie vor jedem Gebrauch des Pens eine neue Nadel. Verwenden Sie nur Nadeln, die für SoloStar geeignet sind (siehe „Hinweise zur Handhabung von SoloStar“). Führen Sie vor jeder Injektion einen Sicherheitstest durch. Schauen Sie sich die Patrone vor Gebrauch des Pens genau an. Verwenden Sie SoloStar nicht, wenn die Lösung sichtbare Teilchen enthält. Verwenden Sie SoloStar nur, wenn die Lösung klar, farblos und wässrig ist. Schütteln oder mischen Sie sie nicht vor Gebrauch. Teilen Sie Ihren Pen niemals mit anderen, um eine mögliche Übertragung von Krankheiten zu vermeiden. Dieser Pen ist nur für Ihren persönlichen Gebrauch bestimmt. Achten Sie darauf, dass weder Alkohol noch andere Desinfektionsmittel oder sonstige Substanzen das Insulin verunreinigen. Verwenden Sie grundsätzlich immer einen neuen Pen, wenn Sie bemerken, dass Ihre Blutzuckereinstellung unerwartet schlechter wird. Wenn Sie glauben, dass mit SoloStar etwas nicht in Ordnung ist, wenden Sie sich an Ihren Arzt, Apotheker oder an Ihr medizinisches Fachpersonal. Leere Pens dürfen nicht wieder gefüllt werden und müssen ordnungsgemäß entsorgt werden. Verwenden Sie SoloStar nicht, wenn er beschädigt ist oder nicht richtig funktioniert, sondern entsorgen Sie ihn und verwenden Sie einen neuen SoloStar. Verwechslungen von Insulin Sie müssen die Bezeichnung des Insulins stets vor jeder Injektion überprüfen, um Verwechslungen zwischen Lantus und anderen Insulinen zu vermeiden. Wenn Sie eine größere Menge von Lantus angewendet haben, als Sie sollten - Wenn Sie zu viel Lantus gespritzt haben, kann Ihr Blutzuckerspiegel zu stark abfallen (Hypoglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Grundsätzlich müssen Sie zur 163 Vermeidung einer Unterzuckerung mehr essen und Ihren Blutzucker überwachen. Informationen zur Behandlung einer Hypoglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenn Sie die Anwendung von Lantus vergessen haben - - Wenn Sie eine Dosis Lantus ausgelassen oder wenn Sie zu wenig Insulin gespritzt haben, kann Ihr Blutzuckerspiegel zu stark ansteigen (Hyperglykämie). Kontrollieren Sie häufig Ihren Blutzucker. Informationen zur Behandlung einer Hyperglykämie finden Sie in dem Kasten am Ende dieser Packungsbeilage. Wenden Sie nicht die doppelte Menge an, wenn Sie die vorherige Anwendung vergessen haben. Wenn Sie die Anwendung von Lantus abbrechen Dies könnte zu einer schweren Hyperglykämie (stark erhöhter Blutzucker) und Ketoazidose (Anhäufung von Säure im Blut, weil der Körper bei schwerem Insulinmangel Energie aus Fett anstatt aus Zucker gewinnt) führen. Brechen Sie die Behandlung mit Lantus nicht ab, ohne mit einem Arzt zu sprechen, der Ihnen sagt, was zu tun ist. Wenn Sie weitere Fragen zur Anwendung dieses Arzneimittels haben, wenden Sie sich an Ihren Arzt, Apotheker oder das medizinische Fachpersonal. 4. Welche Nebenwirkungen sind möglich? Wie alle Arzneimittel kann auch dieses Arzneimittel Nebenwirkungen haben, die aber nicht bei jedem auftreten müssen. Wenn Sie Anzeichen eines zu niedrigen Blutzuckers (Hypoglykämie) bemerken, unternehmen Sie sofort etwas, um Ihren Blutzuckerspiegel zu erhöhen (siehe Kasten am Ende dieser Packungsbeilage). Eine Unterzuckerung (Hypoglykämie) kann sehr schwerwiegend sein und tritt bei Behandlung mit einem Insulin sehr häufig auf (kann mehr als 1 von 10 Behandelten betreffen). Niedriger Blutzucker heißt, dass Sie nicht genügend Zucker in Ihrem Blut haben. Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann zu einem Gehirnschaden führen und lebensbedrohlich sein. Weitere Informationen dazu entnehmen Sie dem Kasten am Ende dieser Packungsbeilage. Schwere allergische Reaktionen (selten, kann bei bis zu 1 von 1.000 Behandelten auftreten) – Anzeichen können sein: großflächige Hautreaktionen (Hautausschlag und Juckreiz am ganzen Körper), starke Haut- und Schleimhautschwellungen (Angioödem), Atemnot, Blutdruckabfall mit schnellem Puls und Schwitzen. Schwere allergische Reaktionen auf Insulin können lebensbedrohlich werden. Wenden Sie sich sofort an Ihren Arzt, wenn Sie Anzeichen einer schweren allergischen Reaktion bemerken. Häufige Nebenwirkungen (können bei bis zu 1 von 10 Behandelten auftreten) • Hautveränderungen an der Injektionsstelle Wenn Sie Insulin zu häufig in dieselbe Hautstelle spritzen, kann das Fettgewebe unter der Haut an dieser Stelle entweder schrumpfen (Lipoatrophie, kann bei bis zu 1 von 100 Behandelten auftreten) oder zunehmen (Lipohypertrophie). Das Insulin wirkt möglicherweise schlechter. Ein Wechsel der Einstichstelle bei jeder Injektion hilft, diese Gewebeveränderungen zu vermeiden. • Nebenwirkungen an der Haut und allergische Reaktionen an der Injektionsstelle Anzeichen sind z. B. Rötung, ungewohnt starker Schmerz beim Spritzen, Juckreiz, Quaddelbildung, Schwellung oder Entzündung. Sie können sich auf die Umgebung der Einstichstelle ausbreiten. Die meisten leichteren Reaktionen bilden sich gewöhnlich innerhalb von wenigen Tagen bzw. Wochen zurück. 164 Seltene Nebenwirkungen (können bei bis zu 1 von 1.000 Behandelten auftreten) • Sehstörungen Ausgeprägte Veränderungen (Verbesserung oder Verschlechterung) Ihrer Blutzuckereinstellung können Ihr Sehvermögen vorübergehend beeinträchtigen. Wenn Sie an einer proliferativen Retinopathie leiden (eine durch die Zuckerkrankheit verursachte Augenerkrankung), können schwere Unterzuckerungen zu einem vorübergehenden Verlust der Sehschärfe führen. • Allgemeine Erkrankungen In seltenen Fällen kann die Insulinbehandlung auch zu vorübergehenden Wassereinlagerungen im Körper führen, die sich als Schwellungen im Bereich der Unterschenkel und Knöchel äußern können. Sehr seltene Nebenwirkungen (können bei bis zu 1 von 10.000 Behandelten auftreten) In sehr seltenen Fällen kann es zur Störung des Geschmacksempfindens (Dysgeusie) und zu Muskelschmerzen (Myalgie) kommen. Anwendung bei Kindern und Jugendlichen Im Allgemeinen sind die Nebenwirkungen bei Kindern und Jugendlichen bis zu 18 Jahren ähnlich denen bei Erwachsenen. Über Reaktionen im Einstichbereich (Schmerz an der Einstichstelle, Reaktionen an der Einstichstelle) und Hautreaktionen (Ausschlag, Nesselsucht) wurde bei Kindern und Jugendlichen bis zu 18 Jahren relativ häufiger berichtet als bei Erwachsenen. Es gibt keine Erfahrung bei Kindern unter 2 Jahren. Meldung von Nebenwirkungen Wenn Sie Nebenwirkungen bemerken, wenden Sie sich an Ihren Arzt oder Apotheker. Dies gilt auch für Nebenwirkungen, die nicht in dieser Packungsbeilage angegeben sind. Sie können Nebenwirkungen auch direkt über das in Anhang V aufgeführte nationale Meldesystem anzeigen. Indem Sie Nebenwirkungen melden, können Sie dazu beitragen, dass mehr Informationen über die Sicherheit dieses Arzneimittels zur Verfügung gestellt werden. 5. Wie ist Lantus aufzubewahren? Bewahren Sie dieses Arzneimittel für Kinder unzugänglich auf. Sie dürfen dieses Arzneimittel nach dem auf dem Umkarton und auf dem Etikett des Pens nach „Verwendbar bis“ bzw. „EXP“ angegebenen Verfalldatum nicht mehr verwenden. Das Verfalldatum bezieht sich auf den letzten Tag des angegebenen Monats. Noch nicht verwendete Pens Im Kühlschrank lagern (2 °C–8 °C). Nicht einfrieren oder in der Nähe des Gefrierfachs oder eines Kühlelements aufbewahren. Den Fertigpen im Umkarton aufbewahren, um den Inhalt vor Licht zu schützen. Verwendete Pens In Verwendung befindliche oder als Vorrat mitgeführte Fertigpens können maximal 4 Wochen lang bei einer Temperatur von nicht über 30 °C und vor direkter Hitzeeinwirkung und direktem Licht geschützt aufbewahrt werden. In Verwendung befindliche Pens nicht im Kühlschrank aufbewahren. Nach diesem Zeitraum dürfen sie nicht mehr verwendet werden. Entsorgen Sie Arzneimittel nicht im Abwasser oder Haushaltsabfall. Fragen Sie Ihren Apotheker, wie das Arzneimittel zu entsorgen ist, wenn Sie es nicht mehr verwenden. Sie tragen damit zum Schutz der Umwelt bei. 165 6. Inhalt der Packung und weitere Informationen Was Lantus enthält - Der Wirkstoff ist Insulin glargin. Ein ml der Lösung enthält 100 Einheiten Insulin glargin (entsprechend 3,64 mg). Die sonstigen Bestandteile sind: Zinkchlorid, Metacresol (Ph.Eur.), Glycerol, Natriumhydroxid (zur Einstellung des pH-Werts) (siehe Abschnitt 2, „Wichtige Informationen über bestimmte sonstige Bestandteile von Lantus“), Salzsäure (zur Einstellung des pH-Werts) und Wasser für Injektionszwecke. Wie Lantus aussieht und Inhalt der Packung Lantus SoloStar 100 Einheiten/ml Injektionslösung in einem Fertigpen ist eine klare, farblose und wässrige Lösung. Ein Pen enthält 3 ml Injektionslösung (entsprechend 300 Einheiten). Packungen mit 1, 3, 4, 5, 6, 8, 9 und 10 Fertigpens mit je 3 ml. Es werden möglicherweise nicht alle Packungsgrößen in den Verkehr gebracht. Pharmazeutischer Unternehmer und Hersteller Sanofi-Aventis Deutschland GmbH, D-65926 Frankfurt am Main, Deutschland Falls Sie weitere Informationen über das Arzneimittel wünschen, setzen Sie sich bitte mit dem örtlichen Vertreter des pharmazeutischen Unternehmers in Verbindung. België/Belgique/Belgien Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 Lietuva UAB sanofi-aventis Lietuva Tel: +370 5 2755224 България sanofi-aventis Bulgaria EOOD Тел.: +359 (0)2 970 53 00 Luxembourg/Luxemburg Sanofi Belgium Tél/Tel: +32 (0)2 710 54 00 (Belgique/Belgien) Česká republika sanofi-aventis, s.r.o. Tel: +420 233 086 111 Magyarország sanofi-aventis zrt., Magyarország Tel.: +36 1 505 0050 Danmark sanofi-aventis Denmark A/S Tlf: +45 45 16 70 00 Malta Sanofi Malta Ltd Tel: +356 21493022 Deutschland Sanofi-Aventis Deutschland GmbH Tel: +49 (0)180 2 222010 Nederland sanofi-aventis Netherlands B.V. Tel: +31 (0)182 557 755 Eesti sanofi-aventis Estonia OÜ Tel: +372 627 34 88 Norge sanofi-aventis Norge AS Tlf: +47 67 10 71 00 Ελλάδα sanofi-aventis AEBE Τηλ: +30 210 900 16 00 Österreich sanofi-aventis GmbH Tel: +43 1 80 185 – 0 166 España sanofi-aventis, S.A. Tel: +34 93 485 94 00 Polska sanofi-aventis Sp. z o.o. Tel.: +48 22 280 00 00 France sanofi-aventis France Tél: 0 800 222 555 Appel depuis l’étranger: +33 1 57 63 23 23 Portugal Sanofi - Produtos Farmacêuticos, Lda. Tel: +351 21 35 89 400 Hrvatska sanofi-aventis Croatia d.o.o. Tel: +385 1 600 34 00 România Sanofi Romania Tel: +40 (0) 21 317 31 36 Ireland sanofi-aventis Ireland Ltd. T/A SANOFI Tel: +353 (0) 1 403 56 00 Slovenija sanofi-aventis d.o.o. Tel: +386 1 560 48 00 Ísland Vistor hf. Sími: +354 535 7000 Slovenská republika sanofi-aventis Pharma Slovakia s.r.o. Tel: +421 2 33 100 100 Italia Sanofi S.p.A. Tel: 800 13 12 12 (domande di tipo tecnico) +39 02 393 91 (altre domande e chiamate dall'estero) Suomi/Finland Sanofi Oy Puh/Tel: +358 (0) 201 200 300 Κύπρος sanofi-aventis Cyprus Ltd. Τηλ: +357 22 871600 Sverige Sanofi AB Tel: +46 (0)8 634 50 00 Latvija sanofi-aventis Latvia SIA Tel: +371 67 33 24 51 United Kingdom Sanofi Tel: +44 (0) 845 372 7101 Diese Packungsbeilage wurde zuletzt überarbeitet im . Weitere Informationsquellen Ausführliche Informationen zu diesem Arzneimittel sind auf den Internetseiten der Europäischen Arzneimittel-Agentur http://www.ema.europa.eu/ verfügbar. 167 HYPERGLYKÄMIE UND HYPOGLYKÄMIE Tragen Sie immer etwas Zucker (mindestens 20 Gramm) bei sich. Tragen Sie einen Ausweis mit sich, aus dem hervorgeht, dass Sie zuckerkrank sind. HYPERGLYKÄMIE (zu hoher Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu hoch ist (Hyperglykämie), haben Sie möglicherweise nicht genügend Insulin gespritzt. Warum kommt es zu hohem Blutzucker (Hyperglykämie)? Ursachen können z. B. sein: Sie haben kein oder zu wenig Insulin gespritzt oder seine Wirksamkeit hat, z. B. durch falsche Lagerung, nachgelassen, Ihr Insulinpen funktioniert nicht richtig, Sie haben weniger Bewegung als sonst, stehen unter Stress (seelische Belastung, Aufregung) oder haben eine Verletzung, Operation, Infektion oder Fieber, Sie nehmen oder haben bestimmte andere Arzneimittel genommen (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). Warnzeichen eines zu hohen Blutzuckers (Hyperglykämie) Durst, häufiges Wasserlassen, Müdigkeit, trockene Haut, Gesichtsrötung, Appetitlosigkeit, niedriger Blutdruck, schneller Puls sowie Zucker und Ketonkörper im Urin. Bauchschmerzen, schnelle und tiefe Atmung, Schläfrigkeit oder gar Bewusstlosigkeit können Anzeichen einer schweren Stoffwechselentgleisung mit Übersäuerung des Blutes (Ketoazidose) aufgrund von Insulinmangel sein. Was müssen Sie bei zu hohem Blutzucker (Hyperglykämie) tun? Bestimmen Sie Ihren Blutzucker und untersuchen Sie Ihren Urin auf Ketonkörper, sobald eines der oben genannten Zeichen auftritt. Die Behandlung einer schweren Überzuckerung (Hyperglykämie) oder Übersäuerung (Ketoazidose) muss stets durch einen Arzt, in der Regel im Krankenhaus, erfolgen. HYPOGLYKÄMIE (zu niedriger Blutzuckerspiegel) Wenn Ihr Blutzuckerspiegel zu stark abfällt, können Sie bewusstlos werden. Eine schwere Unterzuckerung (Hypoglykämie) kann einen Herzanfall oder Gehirnschaden verursachen und lebensbedrohlich sein. Normalerweise sollten Sie in der Lage sein, es zu erkennen, wenn Ihr Blutzucker zu stark abfällt, um dann geeignete Gegenmaßnahmen ergreifen zu können. Warum kommt es zu einer Unterzuckerung (Hypoglykämie)? Ursachen können z. B. sein: Sie spritzen mehr Insulin, als Sie brauchen, Sie lassen Mahlzeiten ausfallen oder nehmen sie zu spät ein, Sie essen zu wenig oder nehmen Nahrungsmittel mit weniger Kohlenhydraten (Zucker oder zuckerähnliche Nährstoffe; Achtung: Zuckeraustauschstoffe oder „Süßstoff“ sind KEINE Kohlenhydrate) zu sich, Sie verlieren durch Erbrechen oder Durchfall einen Teil der Kohlenhydrate wieder, Sie trinken Alkohol, insbesondere dann, wenn Sie gleichzeitig nur wenig essen, Sie belasten sich körperlich mehr als sonst oder in ungewohnter Weise, Sie erholen sich von einer Verletzung oder Operation oder anderer Stress lässt nach, Sie erholen sich von Erkrankungen oder Fieber, Sie beginnen oder beenden die Anwendung bestimmter anderer Arzneimittel (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). 168 Eine Unterzuckerung (Hypoglykämie) kann besonders auch dann auftreten, wenn Sie die Behandlung neu begonnen haben oder auf eine andere Insulinzubereitung umgestiegen sind (beim Wechsel von Ihrem bisherigen Basalinsulin zu Lantus treten Hypoglykämien, wenn Sie auftreten, eher am Morgen als in der Nacht auf), Ihr Blutzuckerspiegel fast normal ist oder wenn Ihr Blutzucker stark schwankt, Sie den Hautbereich, in den Sie spritzen, wechseln (z. B. Wechsel vom Oberschenkel zum Oberarm), Sie an schweren Nieren- oder Lebererkrankungen oder bestimmten anderen Erkrankungen, wie z. B. einer Schilddrüsenunterfunktion (Hypothyreose), leiden. Warnzeichen einer Unterzuckerung (Hypoglykämie) - Im Körper Beispiele von Warnzeichen dafür, dass Ihr Blutzuckerspiegel zu tief oder zu schnell absinkt: Schwitzen, kühle und feuchte Haut, Angstgefühl, schneller Puls, hoher Blutdruck, Herzklopfen und unregelmäßiger Herzschlag. Diese Zeichen treten oft vor den Anzeichen eines Zuckermangels im Gehirn auf. - Im Gehirn Beispiele von Zeichen eines Zuckermangels im Gehirn: Kopfschmerzen, Heißhunger, Übelkeit, Erbrechen, Müdigkeit, Schläfrigkeit, Schlafstörungen, Unruhe, Aggressivität, Konzentrationsstörungen, eingeschränktes Reaktionsvermögen, Niedergeschlagenheit, Verwirrtheit, Sprachstörungen (möglicherweise können Sie überhaupt nicht sprechen), Sehstörungen, Zittern, Lähmungen, Missempfindungen (Parästhesien), Taubheit und Kribbeln im Bereich des Mundes, Schwindel, Verlust der Selbstkontrolle, Hilflosigkeit, Krampfanfälle, Bewusstlosigkeit. Die ersten Zeichen, die Sie auf eine drohende Unterzuckerung aufmerksam machen („Warnzeichen“), können verändert sein, abgeschwächt sein oder insgesamt fehlen, wenn Sie älter sind, die Zuckerkrankheit schon lange besteht oder wenn Sie eine bestimmte Nervenerkrankung haben (diabetische autonome Neuropathie), Sie erst vor Kurzem eine Unterzuckerung hatten (z. B. am Vortag) oder sie sich langsam entwickelt, Sie fast normale oder zumindest stark gebesserte Blutzuckerspiegel haben, Sie erst vor Kurzem von einem tierischen Insulin auf Humaninsulin, z. B. Lantus, gewechselt haben, Sie bestimmte andere Arzneimittel nehmen oder genommen haben (siehe Abschnitt 2, „Anwendung von Lantus zusammen mit anderen Arzneimitteln“). In einem solchen Fall können Sie eine schwere Unterzuckerung (auch mit Bewusstlosigkeit) bekommen, ohne die Gefahr rechtzeitig zu bemerken. Erkennen und beachten Sie Ihre Warnzeichen. Erforderlichenfalls können Ihnen häufigere Blutzuckerkontrollen helfen, leichte Unterzuckerungen zu entdecken, die Sie sonst übersehen hätten. Wenn Sie in der Erkennung Ihrer Warnzeichen nicht sicher sind, meiden Sie Situationen (z. B. Auto fahren), in denen Sie selbst oder andere bei einer Unterzuckerung gefährdet wären. Was müssen Sie bei einer Unterzuckerung (Hypoglykämie) tun? 1. 2. 3. Spritzen Sie kein Insulin. Nehmen Sie sofort ungefähr 10 bis 20 g Zucker, z. B. Traubenzucker, Würfelzucker oder ein zuckergesüßtes Getränk, zu sich. Vorsicht: Künstliche Süßstoffe und Lebensmittel, die künstliche Süßstoffe anstelle von Zucker enthalten (z. B. Diät-Getränke), helfen bei einer Unterzuckerung nicht. Essen Sie anschließend etwas mit lang anhaltender blutzuckersteigernder Wirkung (z. B. Brot oder Nudeln). Lassen Sie sich in dieser Frage im Voraus von Ihrem Arzt bzw. Diätassistenten beraten. Die Rückbildung einer Hypoglykämie kann sich verzögern, da Lantus lange wirkt. Sollte die Unterzuckerung wieder auftreten, nehmen Sie erneut 10 bis 20 g Zucker zu sich. 169 4. Informieren Sie umgehend einen Arzt, wenn Sie die Unterzuckerung nicht beherrschen können oder wenn sie erneut auftritt. Teilen Sie Verwandten, Freunden und nahestehenden Kollegen Folgendes mit: Wenn Sie nicht schlucken können oder bewusstlos sind, müssen Sie Glukoselösung oder Glukagon (ein Arzneimittel zur Erhöhung des Blutzuckers) gespritzt bekommen. Diese Injektionen sind auch dann gerechtfertigt, wenn nicht sicher feststeht, ob Sie eine Hypoglykämie haben. Es ist ratsam, möglichst gleich nach der Einnahme von Zucker den Blutzucker zu bestimmen, um sich zu vergewissern, dass wirklich eine Hypoglykämie vorliegt. 170 Lantus SoloStar Injektionslösung in einem Fertigpen. HINWEISE ZUR HANDHABUNG SoloStar ist ein Fertigpen zum Spritzen von Insulin. Ihr Arzt hat Ihnen SoloStar entsprechend Ihren Fähigkeiten zur Handhabung empfohlen. Sprechen Sie mit Ihrem Arzt, Apotheker oder medizinischen Fachpersonal vor der Anwendung von SoloStar über eine geeignete Injektionsmethode. Lesen Sie die folgenden Hinweise sorgfältig durch, bevor Sie Ihren SoloStar benutzen. Wenn Sie den SoloStar nicht selbstständig handhaben oder alle Anweisungen völlig selbstständig befolgen können, dürfen Sie den SoloStar nur mit der Hilfe einer Person verwenden, die die Anleitung vollständig befolgen kann. Halten Sie den Pen genau wie in dieser Anleitung gezeigt. Um ein fehlerfreies Ablesen der Dosis zu ermöglichen, halten Sie den Pen waagerecht mit der Nadel nach links und dem Dosierring nach rechts, wie in den Abbildungen weiter unten zu sehen. Es können Dosierungen von 1 bis 80 Einheiten in 1er-Schritten gewählt werden. Jeder Pen enthält genügend Insulin für mehrfache Dosierungen. Heben Sie diese Packungsbeilage zum Nachlesen auf. Falls Sie Fragen zu SoloStar oder Diabetes haben, wenden Sie sich an Ihren Arzt, Apotheker oder Ihr medizinisches Fachpersonal oder wählen Sie die Servicenummer des auf der Vorderseite der Packungsbeilage aufgeführten örtlichen Vertreters. Pen-Kappe Pen-Nadel (nicht in Packung enthalten) Pen Schutzfolie Äußere Nadelschutzkappe Innere Nadelschutzkappe Nadel Insulinbehälter Gummidichtscheibe Dosisfenster Dosierring Injektionsknopf Schematische Zeichnung des Pens Wichtige Informationen zur Handhabung von SoloStar: • • • • • • • Befestigen Sie vor jedem Gebrauch eine neue Nadel. Verwenden Sie nur Nadeln, die für SoloStar geeignet sind. Stellen Sie keine Dosis ein und/oder drücken Sie nicht den Injektionsknopf, ohne dass eine Nadel befestigt ist. Führen Sie vor jeder Injektion den Sicherheitstest durch (siehe Schritt 3). Dieser Pen ist nur für Ihren persönlichen Gebrauch. Teilen Sie ihn nicht mit anderen. Wenn Ihnen die Injektion durch eine andere Person verabreicht wird, muss diese Person vorsichtig sein, um versehentliche Verletzungen durch die Nadel und die Übertragung von Infektionen zu vermeiden. Verwenden Sie SoloStar nie, wenn er beschädigt ist oder wenn Sie nicht sicher sind, dass er richtig funktioniert. Halten Sie für den Fall eines Verlustes oder einer Beschädigung stets einen SoloStar als Ersatz bereit. Schritt 1: Prüfen des Insulins A Stellen Sie anhand der Beschriftung Ihres SoloStar sicher, dass Sie das richtige Insulin verwenden. Der Lantus SoloStar ist grau mit einem violetten Injektionsknopf. B Ziehen Sie die Pen-Kappe ab. 171 C Prüfen Sie die Beschaffenheit des Insulins: Lantus ist eine klare Insulinlösung. Verwenden Sie SoloStar nicht, wenn die Lösung wolkig oder verfärbt ist oder Partikel enthält. Schritt 2: Befestigen der Nadel Verwenden Sie für jede Injektion eine neue sterile Nadel. Dies hilft Verunreinigungen und verstopfte Nadeln zu vermeiden. A Ziehen Sie von einer neuen Nadel die Schutzfolie ab. B Bringen Sie Nadel und Pen in eine Linie und halten Sie beide gerade, wenn Sie die Nadel befestigen (schrauben oder stecken, je nach Nadeltyp). ● Wenn die Nadel beim Befestigen nicht gerade gehalten wird, kann es passieren, dass die Gummidichtscheibe beschädigt wird und die Nadel nicht dicht sitzt oder dass die Nadel bricht. Schritt 3: Sicherheitstest Führen Sie vor jeder Injektion den Sicherheitstest durch. Dies sorgt für eine genaue Dosisabgabe durch: ● die Sicherheit, dass Pen und Nadel einwandfrei funktionieren, ● die Entfernung von Luftblasen. A Stellen Sie durch Drehen des Dosierrings eine Dosis von 2 Einheiten ein. B Nehmen Sie die äußere Nadelschutzkappe ab und heben Sie sie auf, um mit ihr nach der Injektion die gebrauchte Nadel zu entfernen. Nehmen Sie die innere Nadelschutzkappe ab und entsorgen Sie sie. Aufheben C Entsorgen Halten Sie den Pen mit der Nadel nach oben. 172 D Klopfen Sie an den Insulinbehälter, damit eventuell vorhandene Luftblasen in Richtung Nadel steigen. E Drücken Sie den Injektionsknopf vollständig ein. Prüfen Sie, ob an der Nadelspitze Insulin austritt. Eventuell müssen Sie den Sicherheitstest mehrmals wiederholen, bis Insulin austritt. ● Falls kein Insulin austritt, prüfen Sie, ob Luftblasen vorhanden sind, und wiederholen Sie den Sicherheitstest zwei weitere Male, um sie zu entfernen. ● Falls immer noch kein Insulin austritt, ist vielleicht die Nadel verstopft. Wechseln Sie die Nadel und versuchen Sie es erneut. ● Falls auch nach dem Wechseln der Nadel kein Insulin austritt, ist Ihr SoloStar möglicherweise defekt. Verwenden Sie diesen SoloStar nicht. Schritt 4: Einstellen der Dosis Sie können die Dosis in 1er-Schritten von 1 bis maximal 80 Einheiten einstellen. Wenn Sie eine Dosis von mehr als 80 Einheiten benötigen, müssen Sie sie durch zwei oder mehr Injektionen verabreichen. A Überzeugen Sie sich, dass nach dem Sicherheitstest im Dosisfenster „0“ steht. B Stellen Sie die gewünschte Dosis ein (im Beispiel unten sind es 30 Einheiten). Wenn Sie zu weit gedreht haben, können Sie durch Zurückdrehen die eingestellte Dosis verringern. ● Drücken Sie während der Dosiseinstellung nicht den Injektionsknopf, da sonst Insulin austritt. ● Sie können den Dosierring nicht über die Anzahl Einheiten hinausdrehen, die noch im Pen vorhanden sind. Versuchen Sie nicht, den Dosierring gewaltsam weiterzudrehen. In einem solchen Fall können Sie entweder die noch im Pen vorhandenen Einheiten spritzen und die noch fehlende Menge mit einem neuen SoloStar verabreichen oder für die gesamte Dosis einen neuen SoloStar verwenden. Schritt 5: Spritzen der Dosis A Wenden Sie die Injektionstechnik an, die Ihnen von Ihrem Arzt, Apotheker oder medizinischen Fachpersonal gezeigt wurde. 173 B Stechen Sie die Nadel in die Haut. C Spritzen Sie die eingestellte Dosis, indem Sie den Injektionsknopf vollständig eindrücken. Die im Dosisfenster angezeigte Zahl geht dabei auf „0“ zurück. 10 Sek. D Halten Sie den Injektionsknopf vollständig eingedrückt. Zählen Sie langsam bis 10, bevor Sie die Nadel herausziehen. Dadurch wird sichergestellt, dass die gesamte Dosis abgegeben wird. Die Gewindestange wird mit jeder Dosierung vorwärts geschoben. Wenn die Gesamtmenge von 300 Einheiten Insulin abgegeben wurde, hat die Gewindestange das Ende der Patrone erreicht. Schritt 6: Entfernen und Entsorgen der Nadel Entfernen Sie nach jeder Injektion die Nadel und bewahren Sie SoloStar ohne Nadel auf. Dies hilft folgende Situationen zu vermeiden: ● Verunreinigungen und/oder Infektionen, ● Eindringen von Luft in den Insulinbehälter und Auslaufen von Insulin, wodurch es zu ungenauer Dosierung kommen kann. A Setzen Sie die äußere Nadelschutzkappe wieder auf die Nadel auf und drehen Sie mit ihrer Hilfe die Nadel vom Pen ab. Um sich nicht versehentlich an der Nadel zu verletzen, versuchen Sie nie, die innere Nadelschutzkappe wieder aufzustecken. ● Wenn Sie die Injektion durch eine andere Person verabreicht bekommen oder einer anderen Person verabreichen, ist beim Entfernen und Entsorgen der Nadel besondere Vorsicht erforderlich. Befolgen Sie entsprechende Sicherheitsempfehlungen (z. B. fragen Sie Ihren Arzt, Apotheker oder Ihr medizinisches Fachpersonal), um das Risiko einer versehentlichen Verletzung mit der Nadel und einer Übertragung von Infektionskrankheiten zu verringern. B Entsorgen Sie die Nadel sicher, wie es Ihnen von Ihrem Arzt, Apotheker oder medizinischen Fachpersonal gezeigt wurde. C Setzen Sie stets die Pen-Kappe wieder auf den Pen und bewahren Sie ihn so bis zur nächsten Injektion auf. 174 Aufbewahrungshinweise Für Hinweise zur Aufbewahrung von SoloStar lesen Sie die Rückseite (Insulin) der Packungsbeilage. Wenn Ihr SoloStar im Kühlschrank gelagert wurde, nehmen Sie ihn 1 bis 2 Stunden vor der Injektion heraus, damit er sich auf Raumtemperatur erwärmen kann. Kaltes Insulin zu spritzen ist schmerzhafter. Entsorgen Sie Ihren SoloStar entsprechend den örtlichen Bestimmungen. Pflege Schützen Sie Ihren SoloStar vor Staub und Schmutz. Sie können SoloStar außen mit einem feuchten Tuch abwischen. Der Pen darf nicht durchnässt, gewaschen oder geölt werden, da er dadurch beschädigt werden kann. Behandeln Sie ihn mit Sorgfalt. Vermeiden Sie Situationen, in denen SoloStar beschädigt werden könnte. Wenn Sie besorgt sind, dass Ihr SoloStar beschädigt sein könnte, benutzen Sie einen neuen. 175