Osteopathische Medizin Der Ösophagus und - Overzicht e
Werbung

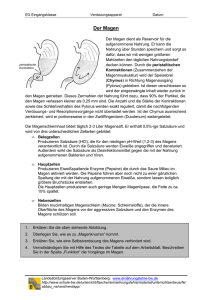
Osteopathische Medizin Der Ösophagus und der Magen Luc Peeters & Grégoire Lason Der Ösophagus und der Magen Luc Peeters & Grégoire Lason Copyright von Osteo 2000 bvba © 2013. Diese Publikation darf ohne schriftliches Einverständnis des Verlags weder kopiert noch in sonstiger Form (Druck, Fotokopie, Mikrofilm oder jegliche andere Form) veröffentlicht werden. Kontakt: Osteo 2000, Kleindokkaai 3-5, B – 9000 Gent, Belgien Mail: [email protected] Web: http://osteopedia.iao.be und www.osteopathie.eu Tel: +32 9 233 04 03 - Fax: +32 55 70 00 74 ISBN: 9789074400183 The International Academy of Osteopathy – I.A.O. 2 Inhaltverzeichnis Inhaltverzeichnis ........................................................................................................ 3 1. Einleitung ............................................................................................................... 7 2. Anatomie ................................................................................................................ 8 2.1. Topographie und wichtigste anatomische Daten ........................................ 8 2.1.1. Der Ösophagus .......................................................................................... 8 2.1.2. Die Kardia ................................................................................................. 10 2.1.3. Der Magen ................................................................................................ 11 2.2. Physiologische Fixationen des Magens ..................................................... 13 2.3. Durchblutung des Magens ........................................................................... 16 2.3.1. Arteriell ..................................................................................................... 16 2.3.2. Venös ....................................................................................................... 17 3. Mobilität ................................................................................................................ 19 4. Innervation ........................................................................................................... 20 5. Physiologie ........................................................................................................... 23 5.1. Funktionen des Magens ............................................................................... 23 5.1.1. Allgemein .................................................................................................. 23 5.1.2. Peristaltik .................................................................................................. 23 5.1.3. Schlucken ................................................................................................. 24 5.2. Histologie ....................................................................................................... 27 5.3. Absorption im Magen ................................................................................... 29 5.3.1. Absorption ................................................................................................ 29 5.3.2. Wie lange bleibt das Essen im Magen? ................................................... 29 5.4. Milchverdauung bei Kindern ........................................................................ 31 5.5. Physiologie des Erbrechens ........................................................................ 31 6. Anamnese und körperliche Diagnostik ............................................................. 33 6.1. Achalasie ....................................................................................................... 33 6.2. Barrett Ösophagus ........................................................................................ 34 6.3. Ösophaguskrebs ........................................................................................... 35 6.4. Varizen ........................................................................................................... 35 6.5. Mallory-Weiss Syndrom ............................................................................... 36 6.6. Zenker Divertikel ........................................................................................... 36 6.7. Boerhaave-Syndrom ..................................................................................... 37 6.8. Diffuser Ösophagusspasmus ...................................................................... 37 6.9. Hypomobilität des Ösophagus .................................................................... 38 6.10. Nussknacker Ösophagus ........................................................................... 38 6.11. Candida ........................................................................................................ 38 6.12. Gastroösophagealer Reflux ....................................................................... 40 6.13. Hiatushernie ................................................................................................ 40 6.14. Magengeschwür .......................................................................................... 41 3 6.15. Obstruktion .................................................................................................. 43 6.16. Gastritis ........................................................................................................ 43 6.17. Magenkrebs ................................................................................................. 44 6.18. Magenptose ................................................................................................. 44 6.19. Pylorusstenose ........................................................................................... 46 6.20. Ligamentum-acruatum-medianum-Syndrom ........................................... 47 7. Klinische Diagnostik ........................................................................................... 50 7.1. Palpation ........................................................................................................ 50 7.1.1. Palpation der Kardia ................................................................................. 50 7.1.2. Palpation des Diaphragmas ..................................................................... 51 7.1.3. Palpation des Lig. suspensorium des Magens ......................................... 52 7.2. Mobilitätstests ............................................................................................... 53 7.2.1. Mobilitätstest von der Kardia im Sitzen .................................................... 53 7.2.2. Loslasstest der Kardia .............................................................................. 54 7.2.3. Mobilitätstest von der Kardia im Stand ..................................................... 54 7.2.4. Test der Curvatura minor .......................................................................... 55 7.2.5. Test des Omentum majus ........................................................................ 56 7.2.6. Anheben des Omentum majus ................................................................. 57 7.2.7. Mobilitätstest des Pylorus ......................................................................... 57 7.2.8. Borborygmus Test .................................................................................... 58 7.2.9. Test des Omentum minus ........................................................................ 59 7.2.10. Reboundtest auf den unteren Rippen ..................................................... 59 7.2.11. Elastizitätstest der Rippen ...................................................................... 60 7.2.12. Mobilitätstest der unteren Rippen in der Frontalebene ........................... 60 7.2.13. Mobilitätstest der unteren Rippen in der Sagittalebene .......................... 61 7.2.14. Mobilitätstests der unteren Rippen in der Horizontalebene .................... 61 7.2.15. Test des Diaphragmas auf Kraft ............................................................. 62 8. Osteopathische Techniken ................................................................................. 63 8.1. Allgemeine Techniken .................................................................................. 63 8.1.1. Allgemeine Anmerkung zur Mobilisation der Rippen ................................ 63 8.1.2. Mobilisation der Rippen in der Frontalebene ............................................ 63 8.1.3. Mobilisation der Rippen in der Sagittalebene ........................................... 64 8.1.4. Mobilisation der Rippen in der Horizontalebene ....................................... 65 8.1.5. Kräftigung des Diaphragmas .................................................................... 65 8.1.6. Dehnung der intrathorakalen Faszien ...................................................... 66 8.1.7. Dehnung der linken intrathorakalen Faszien ............................................ 67 8.1.8. Recoil auf dem Thorax ............................................................................. 67 8.1.9. Recoil auf dem Diaphragma ..................................................................... 68 8.1.10. Mobilisation der intrathorakalen Faszien ................................................ 69 8.1.11. Doming Technik ...................................................................................... 69 8.1.12. Doming Technik mit angehobenen Rippen ............................................ 70 8.2. Spezifische Techniken .................................................................................. 70 8.2.1. Mobilisation des Pylorus ........................................................................... 70 4 8.2.2. Mobilisation der Kardia – im Sitzen .......................................................... 71 8.2.3. Mobilisation der Kardia – im Stand ........................................................... 72 8.2.4. Inhibition des Aufhängungssystems des Magens .................................... 72 8.2.5. Dehnung von Omentum minus und Curvatura minor ............................... 73 8.2.6. Anheben des Magens ............................................................................... 74 8.2.7. Dehnung von Omentum minus und Curvatura minor ............................... 74 8.2.8. Dehnen von darunter liegenden Verklebungen ........................................ 75 8.2.9. Massage der Pylorusregion ...................................................................... 75 8.2.10. Entspannung der Pylorusregion ............................................................. 76 8.2.11. Entspannung der Magenregion .............................................................. 76 8.3. Osteopathische Techniken .......................................................................... 77 8.4. Neurolymphatische Reflexpunkte ............................................................... 77 9. Bibliographie ........................................................................................................ 81 10. Über die Autoren ................................................................................................ 84 11. Danksagung ....................................................................................................... 85 12. Viszerale Osteopathie ....................................................................................... 86 12.1. Einführung ................................................................................................... 86 12.2. Bewegungsphysiologie .............................................................................. 87 12.2.1. Die Bewegungen des muskuloskelettalen Systems ............................... 87 12.2.2. Die Bewegungen des viszeralen Systems ............................................. 87 12.2.2.1. Das Diaphragma .............................................................................. 88 12.2.2.2. Das Herz .......................................................................................... 89 12.2.2.3. Peristaltik ......................................................................................... 89 12.3. Viszerale Wechselwirkungen ..................................................................... 89 12.3.1. Generell .................................................................................................. 89 12.3.2. Beziehungen ........................................................................................... 89 12.3.2.1. Gleitende Oberflächen ..................................................................... 89 12.3.2.2. Ligamentäres Aufhängungssystem .................................................. 90 12.3.2.3. Das Mesenterium ............................................................................. 90 12.3.2.4. Die Omenta (Omentum major und minor) ........................................ 90 12.3.2.5. Der Turgor-Effekt und die intrakavitären Drücke ............................. 90 12.4. Mobilitätsverlust .......................................................................................... 91 12.4.1. Dysfunktion des Diaphragmas ................................................................ 91 12.4.2. Adhäsionen / Verklebungen ................................................................... 91 12.4.3. Verkürzungen ......................................................................................... 92 12.4.4. Trophische Gewebeveränderungen ....................................................... 92 12.4.5. Stauungen .............................................................................................. 92 12.4.6. Haltungsbedingte Abweichungen ........................................................... 92 12.4.7. Viszeraler Mobilitätsverlust ..................................................................... 93 12.5. Viszerale Hypermobilität ............................................................................ 94 12.6. Osteopathische viszerale Untersuchung .................................................. 94 12.7. Bibliographie viszerale Osteopathie ......................................................... 95 5 13. Abkürzungen ...................................................................................................... 96 14. Glossar ............................................................................................................... 97 15. Alle Videos ......................................................................................................... 98 6 1. Einleitung Viele Patienten leiden an Magenbeschwerden, Magengeschwüren, chronischer Gastritis, Stress oder kardio-ösophagealem Reflux. Alle diese Erkrankungen vergällen die Lebensqualität. Magendysfunktionen kommen auch ohne deutliche Magenbeschwerden vor und verursachen dann häufig Beschwerden in anderen Regionen (“Referred pain”), wie z.B. zervikale oder Schulterbeschwerden, Kopfschmerzen, Schlafstörungen und anderen Leiden. In diesem E-Book beschreiben wir die osteopathische Sichtweise der Anatomie, Physiologie und Neurologie des Magens. Es ist für den Osteopathen absolut notwendig, die Magenfunktionen grundlegend zu kennen, um adäquat untersuchen und behandeln zu können. Zusätzlich zu den durch eine osteopathische Brille betrachteten schulmedizinischen Daten, werden auch die osteopathischen Untersuchungsmethoden und viszeralen Techniken von Ösophagus und Magen besprochen. Diejenigen, die nicht mit der osteopathischen viszeralen Herangehensweise vertraut sind, werden auf das Kapitel 12 am Ende dieses E-Books verwiesen. 7 2. Anatomie (Gray 1995, Grant & Boileau 2004, Moore 2007, Netter 2003, Schuhmacher & Aumüller 2004, Sobotta 2001, Tortora & Grabowski 2000, Zhang et al 1994) 2.1. Topographie und wichtigste anatomische Daten 2.1.1. Der Ösophagus Der Ösophagus (Abbildung 1) ist der am wenigsten komplexe Teil des Verdauungssystems. Er ist 25 cm lang und 2 cm breit. Der Ösophagus beginnt dort, wo der Pharynx endet. Das ist auf Höhe C6. Bis auf Höhe T4 verläuft er hinter der Trachea, danach läuft er leicht nach links, um auf Höhe von T10 das Diaphragma zu durchdringen. Zwischen T4 und T10 wird er vom Plexus oesophageus des N. vagus umgeben, aus dem dann wieder ein anteriorer und ein posteriorer N. vagus hervorgeht. Der Ösophagus läuft unterhalb des Diaphragmas noch 2 cm nach links. Das Rohr transportiert den Bolus (Speisekugel) vom Pharynx zum Magen. Im leeren Zustand ist die Speiseröhre physiologisch kollabiert. Genau wie die anderen Teile des Verdauungssystems hat der Ösophagus 4 Tunicae: • • • Tunica muscularis: die muskuläre Lage hat viel weniger glatte Muskeln als der Rest vom Verdauungssystem. Dafür hat sie quergestreifte Muskeln. Das muskuläre obere Drittel ist vollständig quergestreift, der Mittelteil ist eine Mischung und das untere Drittel hat glatte Muskeln. Die innere Muskelschicht ist zirkulär und die äußere Schicht ist longitudinal aufgebaut. Die Tunica serosa (äußerer Teil): ist keine echte Tunica serosa, sondern eine Adventitia, weil sie in das Bindegewebe des Thorax eingebettet ist. Die Tunica submucosa und mucosa: Der innere Teil des Ösophagus ist stärker als beim restlichen Verdauungssystem, da die Speiseröhre grobe Stücke schluckt und deshalb widerstandsfähiger gegen Traumata sein muss. Dieser innere Teil besitzt ein geschichtetes Plattenepithel. Im Ösophagus findet keine Absorption statt. Es gibt aber Drüsen, die Mukosa absondern, damit der Bolus besser gleitet. 8 Der Ösophagus hat zwei Sphinkter, einen oberen und einen unteren: • • Der obere Sphinkter ist ein Muskel, der in Verbindung mit dem Larynx steht. Beim Schlucken entspannt sich dieser Muskel. Der Sphinkter hilft dabei, dass der Speisebrei in den Ösophagus gelangt und nicht in den Larynx, der dazu nach vorne gezogen wird. Der untere Sphinkter befindet sich genau dort, wo der Ösophagus durch das Diaphragma tritt. Unter normalen Umständen sind beide Sphinkter geschlossen, um nichts in oder aus Magen bzw. Ösophagus zu lassen. Wenn sie schlecht funktionieren entsteht ein Reflux mit oder ohne saurem Aufstoßen. Das wird “Gastro Esofagale Reflux Disease (GERD)” genannt. Der untere Sphinkter schließt unzureichend und lässt Magensäure bis in den Ösophagus. Der Ösophagus hat drei Engstellen (Abbildung 1): Diese drei verengten Stellen sind Zonen, an denen der Ösophagus irritiert werden kann und verdienen deshalb unsere besondere Aufmerksamkeit. Wir werden hier hauptsächlich die entsprechenden parietalen Regionen untersuchen und eventuell behandeln. Subdiaphragmal ist der Ösophagus mit der Crus sinistra des Diaphragmas verbunden. C6 I: auf Höhe des Ringknorpels hier liegt nur eine geringfügige Verengung vor T3-4 II: auf Höhe des Aortabogens III: auf Höhe des Diaphragmas Rechts Hiatus oesophageus Links T10 Abbildung 1 - Der Ösophagus und seine drei Engstellen 9 2.1.2. Die Kardia Die Kardia (Abbildung 2 und 3) liegt zwei cm von der Mittellinie auf der linken Seite auf Höhe von T10-12. Muskuläre Verbindungen mit dem Diaphragma Kardia Pleura Diaphragma Peritoneum Fundus des Magens Links Rechts Abbildung 2 - Die Kardia Ösophagus Diaphragma Kardia Magen Abbildung 3 - Die Kardia - Profilansicht 10 3. Mobilität Die Mobilität des Magens unterliegt dem Einfluss des Diaphragmas und der Atmung. In der Frontalebene: Das Zentrum tendineum sinkt während der Inspiration (Einatmung), die rechte Kuppel mehr als die linke. Der Magenfundus bewegt sich nach kaudal und innen. Der unterste Teil des Magens bewegt sich nach oben und rechts. Der Magen macht gewissermaßen eine Lateroflexion nach links und es sind insbesondere der Fundus, die Curvatura major und der Corpus, die sich bewegen. Die Bewegung geschieht um eine transversale Achse, die durch den kaudalen Teil der Curvatura minor läuft. In der Sagittalebene: Der Magen rollt nach vorne. Das bedeutet, der Fundus kommt nach vorne, während der kaudale Teil des Magens nach posterior geht. Die Bewegungsachse ist laterolateral, liegt allerdings nicht mitten im Magen. Die Achse liegt nah am Pylorus, sodass der Fundus mehr bewegt, als der kaudale Teil. In der Horizontalebene: Es entsteht eine Rotation nach rechts um die kraniokaudale Achse durch die Speiseröhre. Abbildung 15 - Mobilität des Magens bei Einatmung. Bei Ausatmung kommt es zur entgegengesetzten Bewegung. 19 4. Innervation (Koepchen 1986, Mein et al 2000, Royden 2005, Sato 1995, Staines 2006, Wilkinson 1993) Der Tractus digestivus vom Ösophagus bis zum Mittelteil des Colon transversum wird aus der Medulla oblongata durch den N. vagus innerviert. Dieser N. vagus ist zu 80 bis 90% afferent. Er transportiert die Botschaften der Dehnungsrezeptoren und der Osmorezeptoren. Der N. vagus funktioniert auch efferent und bildet Synapsen mit den Ganglionzellen des intrinsischen Plexus des Magens (Auerbach in der Muskelschicht und Meissner in der Submukosa). Der N. vagus sorgt für die Kontraktion des Magens und Entspannung des Pylorus, genauso wie für die Mukosa-, HCL- und Pepsinproduktion. Die orthosympathische Innervation des Magens kommt aus dem Segment T6-9. Über dieses neurologische System können Rückenschmerzen mit gastrischem Ursprung auftreten. Der Orthosympathikus inhibiert die Magenkontraktionen, verengt die Arterien des Magens, reduziert die Magensekretionen und kontrahiert den Pylorus. Während körperlicher Anspannung nimmt die Motilität des Magendarmtraktes durch den erhöhten orthosympathischen Tonus ab. Die Kontraktionen werden gebremst und die Sphinkter erhöhen ihren Tonus. Die Durchblutung zum Verdauungssystem wird reduziert. Osteopathisch wissen wir also, dass in der Kontraktilität der muskulären Lage die para- und orthosympathische Regulation eine Rolle spielt, aber wir wissen auch, dass das nicht das einzige Regulationssystem der Peristaltik ist. Auch die hormonale Regulierung ist hier von Bedeutung. Daher haben wir als Osteopath nicht nur die segmentalen Relationen in der Wirbelsäule bei Somatischen Dysfunktionen zu korrigieren. Sondern wir mobilisieren auch das Organ selbst, um eine gute Trophik und Durchblutung zu bekommen, so dass auch das intrinsische System optimal funktionieren kann. Auch die Ernährung spielt hierbei eine bedeutende Rolle. 20 Viszerale Schmerzen Viszerale Schmerzen sind der häufigste Grund für medizinische Konsultationen. Somatische und viszerale Schmerzen funktionieren über verschiedene Mechanismen. Wir erhalten wenig sensorische Erfahrungen aus dem viszeralen System. Nur Schmerzen und Beschwerden werden registriert. Sogar ein Völlegefühl kann leicht mit Schmerzen assoziiert werden. Alle Formen von viszeralen Schmerzen erregen auch Schmerzen in weiter entfernten Strukturen. Das wird “Referred Hyperalgsie” genannt. Manchmal tritt auch nur diese “Referred Hyperalgesie” auf (Cervero 1995, Cervero & Laird 2009, Hobson & Aziz 2003, Mayer & Gebhart 1994). Obenstehendes ist einer der Hauptgründe, warum Osteopathen Organe untersuchen und behandeln. Nicht die eventuelle viszerale Erkrankung, sondern die irritierenden Faktoren (Inflammation, Ischämie, Spasmus, Traktion, Überdehnung) werden behandelt. Viszerale Schmerzen werden im zentralen Nervensystem nur schwach repräsentiert. Dennoch ist das Vorhandensein von viszeralen Noziceptoren für einige Organe beschrieben worden (meistens die Hohlorgane). Die meisten dieser Rezeptoren blieben inaktiv und werden nur aktiviert bei: • • • • • • Einem echten Trauma. Einer Entzündung. Einer Ischämie. Einem Muskelspasmus. Einer Traktion. Der Dehnung eines Hohlorganes. Die Anzahl von diesen Noziceptoren ist gering, aber wenn einmal ein Impuls im Rückenmark ankommt, kann dieser mehrere sekundäre Neurone reizen was zu einer Divergenz zum zentralen Nervensystem führen kann. Solch ein divergenter Impuls kann verschiedenen Systeme aktivieren: sensorisch, motorisch und autonom. Das erklärt auch die Reaktionen auf viszerale Schmerzen: diffus weitergeleitet und mit anhaltender autonomer und motorischer Aktivität. Chronische, anhaltende Schmerzen sind häufig viszeralen Ursprungs, während akute Schmerzen eher somatisch bedingt sind. Somatische Schmerzen können allerdings auch vom parietalen Peritoneum ausgehen. Der Osteopath muss bedenken: der Ort des Schmerzes ist nicht immer die ursächlich zu behandelnde Region. 21 Beim Schmerzmanagement wirken medikamentöse segmentale Blocks auf diesem Mechanismus ein. Auch der Osteopath kann über die Behandlung des somatischen Teils des Segments hierauf einen Einfluss haben. Ösophagus-Schmerzen: Die neurophysiologische Basis von Ösophagus-Schmerzen und Beschwerden ist nicht wirklich deutlich. Nicht-cardiale Brust- und Thoraxschmerzen werden mit einer Hypersensitivität des Ösophagus assoziiert (primär afferent). Der Ösophagus wird sowohl durch spinale Nerven, den Orthosympathikus als auch durch den N. vagus (parasympathisch) innerviert. Die Afferenzen kommen aus der Serosa, den Muskeln (longitudinal und zirkulär) und aus der Schleimhautwand. Sie reagieren einerseits empfindlich auf Berührungen der Mukosa, andererseits auf pH-Wert-Veränderungen und Chemikalien. Die spinale Afferenz reicht von C1 bis L2, die orthosympathische bis T6-9. Die ausstrahlenden Schmerzen treten meistens homolateral am Thorax und Unterarm auf. Die Reaktionen des Hinterhorns auf diese Stimulationen können wiederum inhibierend oder stimulierend auf das Ösophagus-Spannungsgefühl wirken. 22 5. Physiologie (Guyton & Hall 2005, Klinke & Pape 2005) 5.1. Funktionen des Magens 5.1.1. Allgemein Die Funktionen des Magens sind: • Geschlucktes Essen auffangen. • Das Essen mechanisch und chemisch verarbeiten. • Chymus (vermischten Nahrungsbrei) an das Duodenum liefern. • Protein-Verdauung mit dem Enzym Pepsin. • Produktion des Intrinsic-Faktor, der notwendig ist für die Absorption von Vit. B. 5.1.2. Peristaltik Peristaltik ist ein spezifisches Kontraktionsmuster der glatten Muskeln, um den Nahrungsbrei im Verdauungssystem weiter zu bewegen. Sie wurde das erste Mal von Bayliss und Starling als Motilität beschrieben, was einerseits eine Kontraktion hinter dem Bolus und andererseits eine Relaxation vor dem Bolus bedeutet. Die Peristaltik wird vor allem durch das intrinsische Nervensystem gesteuert. Das intrinsische Nervensystem wird durch den Bolus selbst stimuliert: mechanische Dehnung und möglichst auch eine Reizung der Mukosa. Es bestehen zwei Reaktionen: • Eine Gruppe von Interneuronen aktiviert exitatorische Motoneurone oberhalb des Bolus (Acetylcholin und Substanz P stimulieren die Kontraktion oberhalb des Bolus). • Eine andere Gruppe von Interneuronen aktiviert inhibitorische Motoneurone, welche die glatten Muskeln hinter dem Bolus entspannen. Nitritoxide, vasoaktive intestinale Peptide und ATP sind hier die Neurotransmitter. 23 Mukosaler Effekt Dehnung + - Kontraktion Relaxation Plexus mesentericus afferentes enterisches Neuron efferentes enterisches Neuron Abbildung 16 - Peristaltik 5.1.3. Schlucken Schlucken ist eine willkürliche Aktion: • Oropharyngeale Phase: der Bolus wird in den Pharynx gebracht. Autonome Reaktion: • Entspannung des oberen Sphinkters. • Peristaltik. • Entspannung des unteren Sphinkters. Zwischen dem Schlucken: • Der obere Sphinkter ist geschlossen und sorgt dafür, dass beim Atmen keine Luft in den Ösophagus kommt. Der geschlossene Sphinkter vermeidet auch, dass der Inhalt aus dem Ösophagus zurück fließt. • Der untere Sphinkter ist geschlossen, so dass kein gastro-ösophagealer Reflux entsteht. • Sekundäre Peristaltik, wenn es dafür einen Grund gibt (Dehnung des Ösophagus durch den Bolus). 24 • Kontraktionen können unspezifisch auftreten. Das wird tertiäre Peristaltik genannt. Diese tertiäre Peristaltik ist für sich gesehen keine Peristaltik, aber es sind sehr wohl Kontraktionen. Sie treten häufiger bei Älteren auf und werden durch Stress und Reflux hervorgerufen. • Die Möglichkeit einer retrograden Peristaltik besteht bei würgen und brechen. Kontraktionen des Magens haben zwei Basisfunktionen: • Speisebrei kneten, vermischen und mit der Schleimhaut in Kontakt bringen, um Chymus zu formen. • Magenentleerung: den Speisbrei über das Duodenum zum Intestinum tenue bewegen. Der Fundus und der obere Teil des Magens zeigen eine niederfrequente, angehaltene Kontraktion, um einen basalen Druck im Magen aufrechtzuerhalten. Diese niederfrequenten Kontraktionen erzeugen auch eine Druckkomponente zum Duodenum und Intestinum tenue. Schnell und viel essen dehnt den Magen und inhibiert Kontraktionen. Auf diese Art schwillt der Magen an, ohne dass der notwendige Druckgradient entsteht. Als Osteopath erkennen wir dies aus der Anamnese. Der untere Teil des Magens und das Antrum sorgen für eine starke peristaltische Welle, die an Kraft zunimmt, wenn sie den Pylorus erreicht. Diese peristaltische Welle kommt ungefähr dreimal pro Minute auf. Dehnung des Magens verstärkt diese peristaltische Welle, wodurch die Magenleerung zunimmt. Der Pylorus ist ein funktioneller Bestandteil des unteren Magenabschnitts und gibt den Nahrungsbrei portionsweise an das Duodenum ab. Flüssigkeiten können den Pylorus einfach passieren, aber festere Stoffe werden jeweils gegen die Pyloruswand gedrückt bis sie auf einen Durchmesser von ca. 1-2 mm zerkleinert sind. Es gibt also nach dem Anstoßen an den Pylorus einen Reflux in den Magen. 25 6. Anamnese und körperliche Diagnostik (Bickley 1999, Kuman 2010, Lewin 1992, Sackett & Rennie 1992, Turner 2010, Vollweiller & Vaezi 2005) In diesem Kapitel besprechen wir die wichtigsten Pathologien von Ösophagus und Magen, die der Osteopath erkennen können muss. 6.1. Achalasie Achalsie ist eine viszerale Öffnung, die nicht mehr entspannen kann. Diese Erkrankung wird auch Ektasie oder Kardiospasmus genannt. Wenn das bei der Kardia auftritt, kann man eine Dilatation des oberen Teils des Ösophagus sehen. Es ist eine echte Obstruktion mit einer unbekannten Ursache. Allerdings findet man hier häufig eine Dysfunktion der dorsalen Kerne des N. vagus als Ursache. Es kommt bei jungen Erwachsenen (20 – 40 Jahre) vor und wird durch Stress stark beeinflusst. Kalte Getränke verschlimmern die Beschwerden. 2-5% der Fälle kommen bei Kindern vor. Bei dieser Erkrankung sieht man eine verringerte Peristaltik und ein schlechtes Öffnen des unteren Sphinkters. Wenn diese Erkrankung länger besteht, entstehen lokale neuroanatomische Veränderungen. Es gibt dann einen Verlust von myenterischen Ganglionzellen. Es kann auch ein distal gelegener Divertikel des Ösophagus entstehen, sogar mit Fisteln zur Trachea. Der Betroffene hat Beschwerden mit dem Schlucken von fester Nahrung. Flüssigkeiten gehen meistens besser. In 60 bis 90% der Fälle treten Regurgationen auf und in 50 bis 75% der Fälle kommt es zu Thoraxschmerzen. Auch Reflux und Gewichtsverlust treten häufig auf. In 4 bis 14% der Fälle findet man eine Hiatushernie. Die Erkrankung kommt bei 8 von 100.000 Menschen vor. Osteopathisch konzentriert man sich vor allem auf das Innervationsgebiet OAA (N. vagus). Insbesondere im Anfangsstadium der Erkrankung ist eine osteopathische Behandlung sinnvoll. 33 Abbildung 21 - Achalasie 6.2. Barrett Ösophagus (Cohen & Postma 2003) Das ist eine Erkrankung des unteren Ösophagusteils, bei der Zellveränderungen (trophische Veränderungen, bei denen Schleimhautepithel durch Zylinderepithel ersetzt werden) auftreten. Sie kommt am häufigsten bei weißen Männern vor, die einen höheren sozialen Status haben und wird mit zu reichhaltiger Nahrung in Verbindung gebracht. Der Erkrankung gehen rezidivierende Entzündungen des unteren Ösophagus voraus. Diese Krankheit kommt bei 22,6 von 100.000 Menschen vor. Meistens führt die Erkrankung zu einem Karzinom. Die auftretenden Beschwerden sind Dysphagie und saurer Reflux. Risikofaktoren sind Alkohol, Rauchen, zu wenig Vitamine und Mineralien, Vererbung, primärer Kehlkopfkrebs. 34 Abbildung 22 - Barrett Ösophagus 6.3. Ösophaguskrebs Ösophaguskrebs hat eine 5-Jahres-Überlebensrate von 6 – 9%. 6.4. Varizen Varizen kommen regelmäßig auf Höher der Kardia wegen vorhandener portocavaler Anastomosen vor. 60% der Patienten mit portaler Hypertension entwickeln Varizen auf Höhe der Kardia. 25-30% davon werden bluten. Die osteopathische Behandlung dieser Erkrankung besteht aus: • • • • • • Freimachen der oberen thorakalen Region um eine gute Herzfunktion zu bekommen. Korrektur eines Diaphragmahochstands und Dekongestionierung des Diaphragmas. Drainage der Leber. Dehnung des Omentum minus, um einen guten Winkel zwischen der Vena portae mit dem Unterrand der Leber zu bekommen. Dehnung der Curvatura minor. Dehnung der Kardia nach kaudal, um lokal die Venen zu dehnen und so zu drainieren. 35 7. Klinische Diagnostik 7.1. Palpation 7.1.1. Palpation der Kardia Der Patient sitzt und der Osteopath steht dahinter. Er palpiert die Kardia tief posterior, etwas links der Mittellinie und so hoch wie möglich, während der Ausatmung des Patienten. Bei dieser Palpation unterscheiden wir zwischen verschiedenen möglichen Befunden: • • Die Kardia ist palpabel als eine Röhre von 2 cm, schräg nach links orientiert. Hier bestehen keine Probleme. Die Kardia kann nicht palpiert werden und die Region ist schmerzhaft. Es bestehen drei Möglichkeiten: o Entzündung (Kardioösophagitis). In der Anamnese hören wir damit verbundene Symptome, wie Reflux und brennender retrosternaler Schmerz nach dem Essen. o Spasmus der Kardia selbst. Der Tonus vom kranialen Teil des Magens und der Kardia ist zu hoch. In der Anamnese hören wir, dass der Patient beim Essen das Gefühl hat der Magen sei unmittelbar voll. Auch hier hören wir häufig von Reflux und Entzündungen. Hier werden die ortho- und parasympathischen Segmente und die Region der Medulla oblongata (OAA) behandelt. o Spasmus des Diaphragmas. Die hervorgerufenen Schmerzen treten zusammen mit einem Atemstopp auf (Apnoe). Die Behandlung richtet sich dann auf das Segment C3-5 und auf mögliche lokale Verklebungen des Diaphragmas. • Die Kardia kann überhaupt nicht palpiert werden und in der gesamte Region ist ein normale Palpationsdruck sehr unangenehm. Häufig tritt das zusammen mit Übelkeit auf. Dieser Befund deutet auf eine Kongestion des oberen Verdauungssystems hin und wird von einer Kongestion der anderen subdiaphragmalen Organe begleitet (Leber, Gallenblase, Pankreas, Milz, Pylorus). Häufig ist bei dieser Erkrankung auch eine venöse Stauung auf Höhe der Kardia zu finden, weil es dort portokavale Anastomosen gibt. Wenn diese venöse Kongestion besteht, wird es auch eine portale Hypertension geben. Eine komplette Behandlung der portalen Hypertension und der Kongestion der oberen Verdauungssystems drängt sich dann auf. 50 • Die Region ist empfindlich und wird begleitet von einer kyphothischen Haltung, die schwer zu korrigieren ist, ohne dass der gesamte Thorax mitbewegt. Wir haben es hier mit einer Hiatushernie zu tun, strukturell, funktionell oder einer Kombination davon. Video 1 - Palpation der Kardia 7.1.2. Palpation des Diaphragmas Der Patient ist in Rückenlage mit angestellten Beinen. Der Osteopath palpiert mit beiden Daumen die posteriore Seite des unteren Rippenbogens. Der Test wird erfolgt auf Schmerzen. Schmerz kann auf einen lokalen Spasmus des Diaphragmas hinweisen. Wenn die Palpation einen Elastizitätsverlust zeigt, kann das auf trophische Veränderungen des Diaphragmas hinweisen. Video 2 - Palpation des Diaphragmas 51 7.1.3. Palpation des Lig. suspensorium des Magens Der Patient sitzt und der Osteopath steht dahinter. Er palpiert in die Richtung des Lig. suspensorium, links subdiaphragmal und ventral unter dem Rippenbogen. Die Palpationsrichtung ist nach kranial. Schmerzen in dieser Region können bedeuten, dass das Diaphragma durch eine abnormale Traktion des Magens irritiert wird, z.B. durch eine Magenptose. Video 3 - Palpation des Lig. suspensorium 52 8. Osteopathische Techniken 8.1. Allgemeine Techniken 8.1.1. Allgemeine Anmerkung zur Mobilisation der Rippen Ein nicht elastischer Thorax wird den kardialen Outflow vermindern. Nicht nur in Ruhe, sondern auch bei Belastung. Das Schlagvolumen des Herzens sinkt und die Lungen zeigen eine verringerte Vitalkapazität. Bei Belastung wird der Herzrhythmus zwar ansteigen, das ist aber nicht ausreichend, um die Reduzierung des Schlagvolumens zu kompensieren. Der Blutdruck wird dann schnell steigen. Der Druck im Magen erhöht sich stark (Miller et al 2002). Für den Zustand des Herzens, des Magens und der Durchblutung allgemein ist eine gute Mobilität des Thorax essentiell. Ein unelastischer Thorax wird die Pumpfunktion des Diaphragmas behindern. Über die unteren Rippen hat man einen mechanischen Effekt auf die Segmente des Magens T6-9. 8.1.2. Mobilisation der Rippen in der Frontalebene Der Osteopath umfasst mit beiden Händen die unteren Rippen von lateral und bewegt diese bei der Einatmung nach kranial und während der Ausatmung nach kaudal. Während der Einatmung wird die thorakale Wirbelsäule eher in Richtung Extension geführt und während der Ausatmung in Richtung Flexion. Die schwierigere Bewegungsrichtung wird mobilisiert. Die Mobilisation nach kranial wird am besten bei der Einatmung und die Mobilisation nach kaudal am besten bei der Ausatmung ausgeführt. Video 20 - Mobilisation der Rippen in der Frontalebene 63 8.1.3. Mobilisation der Rippen in der Sagittalebene Der Patient ist in Seitenlage. Der Osteopath platziert eine Hand posterior und eine Hand anterior auf den unteren Rippen. Er mobilisiert die Rippen in Richtung Inspir und Exspir. Stellen Sie sicher, dass der Patient wirklich in der sagittalen Ebene liegt und die untere Brustwirbelsäule neutral ist. Die Mobilisation nach kranial wird am Besten bei der Einatmung ausgeführt, die Mobilisation nach kaudal am Besten bei der Ausatmung. Video 21 - Mobilisation der Rippen in der Sagittalebene 64 10. Über die Autoren Grégoire Lason Gent (B), 21.11.54 Luc Peeters Terhagen (B), 18.07.55 Beide Autoren haben einen osteopathischen Universitätsabschluss (Master of Science in Osteopathie) und engagieren sich für Förderung und Akademisierung der Osteopathie in Europa. 1987 gründeten sie “The International Academy of Osteopathy” (IAO) und sind bis heute deren Co-Direktoren. Die IAO ist seit einigen Jahren das größte Lehrinstitut für Osteopathie in Europa. Beide Osteopathen sind Mitglieder in diversen Berufsverbänden, beispielsweise der “American Academy of Osteopathy” (AAO), der “International Osteopathic Alliance” (IOA) und der “World Osteopathic Health Organisation” (WOHO). Diese osteopathische Enzyklopädie hat das Ziel, das ganzheitliche OsteopathieKonzept der IAO vorzustellen, welches auf einer integrierten osteopathischen Untersuchung und Behandlung des musculoskelettalen, des viszeralen und des kraniosakralen Systems basiert. 84 Dieses E-Book ist eine Veröffentlichung von Osteo 2000 bvba. Sind Sie interessiert, ein E-Book mit uns zu veröffentlichen, haben Sie Fragen oder Vorschläge? Nehmen Sie Kontakt auf mit uns per: Mail: [email protected] Fax: +32 55 70 00 74 Tel: +32 9 233 04 03 Web Osteopedia: http://osteopedia.iao.be Web The International Academy of Osteopathy - IAO: http://www.osteopathie.eu 100