Kapitel 11: Schizophrenie
Werbung

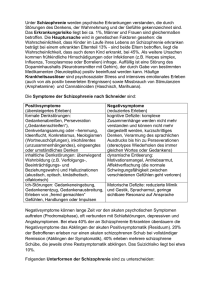
Schizophrenie Definition - Gruppe psychotischer Störungen, die durch massive Störungen des Denkens, der Emotionen & des Verhaltens gekennzeichnet sind gestörte Denken = Inhalte sind nicht logisch miteinander verknüpft fehlerhafte Wahrnehmung & Aufmerksamkeit flacher oder unangemessener Affekt bizarre Störungen in der motorischen Aktivität Patienten ziehen sich von Menschen & Realität zurück, oft in Phantasiewelt aus Wahnideen & Halluzinationen - Lebenszeitprävalenz: 1% (♀& ♂ gleichermaßen betroffen) - Beginn (♂ 3 Jahre früher als ♀) o gelegentlich in Kindheit o normalerweise spätes Jugend-, frühes Erwachsenenalter - Schübe = eine Reihe akuter Episoden mit Symptomen zwischen Episoden sind Symptome oft weniger schwer, aber trotzdem beeinträchtigend - bei 50% der Patienten: Substanzmissbrauch Klinische Symptome der Schizophrenie - - Symptome betreffen v.a.: o Denken o Wahrnehmung & Aufmerksamkeit o motorisches Verhalten o Affekt oder Emotion o Lebensbewältigung kein zentrales Symptom, das für Diagnose vorhanden sein muss Heterogenität Untertypen mit best. Symptomkonstellationen 1 Positive Symptome (kennzeichnen akuten schizophrenen Schub) desorganisierte Sprechweise - = formale Denkstörung - Schwierigkeiten, Vorstellungen & Sprache so zu organisieren, dass ein Zuhörer folgen kann - Denken kann auch durch gelockerte Assoziationen oder Entgleisungen gestört sein o Vorstellung aus Vergangenheit löst immer neue Assoziationen aus, von denen Pat. sich davontragen lässt - anhand gestörter Sprache lässt sich nicht eindeutig zw. Schizophrenie & anderer psychotischer Störung unterscheiden Wahnideen - körperliche Passivität o Pat. ist passiver & unfreiwilliger Empfänger von Körperempfindungen, die von äußerer Macht gesteuert werden - Gedankeneingebung o fremde Gedanken werden von äußerer Macht ins Bewusstsein eingegeben - Gedankenausbreitung o Gedanken des Pat. werden übertragen, sodass anderer sie kennen - Gedankenentzug o Gedanken werden von äußerer Kraft plötzlich & unerwartet aus Kopf gestohlen - gemachte Gefühle o Gefühle werden von äußerer Kraft gesteuert - gemachte Handlungen o Handlungen werden von äußerer Macht gesteuert - gemachte Impulse o Impulse werden von äußerer Kraft eingegeben - bei mehr als 50% der Pat. - auch bei anderen Störungen (Manien, psychotische Depressionen), aber bei Schizophrenen oft bizarrer, d.h. sehr unglaubwürdig Wahrnehmungsstörungen & Halluzinationen - Welt erscheint verändert oder unwirklich - Körper wird so depersonalisiert erlebt, als sei er Maschine - Schwierigkeit, dem, was um Pat. herum vorgeht, Aufmerksamkeit zu schenken - bspw. Bild & Ton beim Fernsehen nicht gleichzeitig aufnehmen können - Halluzinationen o = Sinneswahrnehmungen bei fehlenden Umweltreizen o meistens akustisch o bei 75% der Pat. o folgende sind diagnostisch sehr bedeutsam, da bei Schizophrenen häufiger als bei Pat. mit anderen psychotischen Störungen lautwerdene Gedanken streitende Stimmen kommentierende Stimmen 2 Negative Symptome (Verhaltensdefizite) Antriebsschwäche & Apathie - fehlendes Interesse an Alltagstätigkeiten (Körperpflege) Alogie & Sprachverarmung - Sprachverarmung = Sprache ist quantitativ reduziert - Verarmung des Sprachinhalts wenig Info, vage, Wiederholungen Anhedonie - Unfähigkeit, Freude zu erleben (Beziehungen, Freizeit, Sexualität Affektverflachung - kein Reiz löst eine emotionale Reaktion aus - bei ca. 66% der Pat. Ungeselligkeit halten auch über akute Phase hinaus an prognostische Bedeutung, da sie starker Prädiktor für schlechte Lebensqualität in den 2 auf die Hospitalisierung folgenden Jahre sind Unterscheidung zw. echten Schizophrenie-Symptomen & Symptomen, die durch andere Faktoren bedingt sind Weitere Symptome Katatonie - motorische Auffälligkeiten - Abfolgen von Finger-, Hand- & Armbewegungen - Ansteigen des gesamten Aktivitätsniveaus o Pat. sind erregt & schlagen mit Armen & Beinen wild um sich - katatoner Stupor o Beibehalten einer ungewöhnlichen Haltung o Gliedmaßen sind extrem biegsam inadäquater Affekt - zwar selten, aber hoher diagnostischer Wert, da spezifisch für Schizophrenie 3 Das Konzept der Schizophrenie Frühe Beschreibungen von Kraeplin & Bleuler Kraeplin (1998): Dementia praecox - 2 Hauptgruppen endogener Psychosen o manisch-depressives Irresein o Dementia praecox umschließt Paranoia, Katatonie & Hebephrenie haben laut Kraeplin einen gemeinsamen Kern Beschreibung von 2 Hauptaspekten praecox: früher Beginn dementia: fortschreitender geistiger Verfall Bleuler (1908): Schizophrenie - Versuch, den Kern der Störung zu erfassen o Lockerung der Assoziationsspannung nicht nur Wörter, sondern auch Gedanken sind assoziativ verbunden Annahme, dass bei Schizophrenen die assoziativen Zusammenhänge gestört sind - Entfernung von Kraeplin: o kein durchgängig früher Beginn der Störung o kein unausweichliches Fortschreiten bis zur Verblödung Schizophrenie-Diagnose nach ICD-10 & DSM-IV 5 Aspekte der Definition - 1.) Diagnosekriterien sind explizit & detailliert angeführt - 2.) Ausschluss von Patienten mit affektiver Störung - 3.) schizophrene Symptome müssen seit mind. 6 Monaten bestehen o in diesem Zeitraum mind. 1 Monat mit aktiver Phase mit mind. 2 Symptomen des Kriteriums A o übrige Zeit kann Phasen mit prodromalen oder residualen Symptomen einschließen prodromal = vor aktiver Symptomatik auftretend residual = nach aktiver Symptomatik auftretend o Ausschluss von Patienten mit kurzer psychotischer Episode schizophreniforme Störung Symptome der Schizophrenie, die nur 1-6 Monate dauern kurze psychotische Störung 1 Tag -1 Monat oft aufgrund starker Belastung - 4.) die früher leichte Form der Schizophrenie ist nun schizotype Störung (ICD-10) bzw. schizotypische PS (DSM-IV) - 5.) Unterscheidung zw. paranoider Schizophrenie & wahnhafter Störung (keine desorganisierte Sprechweise oder Halluzinationen, weniger bizarre Wahnvorstellungen) 4 DSM-IV: Schizophrenie - paranoider Typus desorganisierter Typus katatoner Typus undifferenzierter Typus residualer Typus A.) mind. 2 dieser Symptome mind. 1 Monat 1.) Wahn 2.) Halluzinationen 3.) desorganisiertes Sprechen 4.) desorganisiertes /katatones Verhalten 5.) negative Symptome B.) soziale & berufl. Leistungseinbußen ICD.10: Schizophrenie (F 20) - paranoide Schizophrenie - hebephrene Schizophrenie - katatone Schizophrenie - undifferenzierte Schizophrenie - postschizophrene Depression - schizophrenes Residuum - Schizophrenia simplex Symptomgruppen, die oft gemeinsam auftreten: 1.) Gedankenlautwerden, -eingebung, entzug, -ausbreitung C.) Störungsanzeichen mind. 6 Monate, darin 2.) Kontroll- oder Beeinflussungswahn, mind. 1 Monat Symptome, die A erfüllen Gefühl des Gemachten, (floride Symptome) Wahnwahrnehmungen D.) Bei autistischer oder anderer 3.) kommentierende /dialogische Stimmen tiefgreifender Entwicklungsstörung in 4.) anhaltender, kulturell unangemessener/ Vorgeschichte Schizophrenie-Diagnose nur, unrealistischer Wahn wenn mind. 1 Monat Wahn oder 5.) Halluzinationen Halluzinationen vorliegt 6.) Gedankenabreißen /-einschiebungen 7.) katatone Symptome 8.) negative Symptome 9.) Verhaltensänderungen: Ziellosigkeit Trägheit in sich verlorene Haltung sozialer Rückzug mind. 1 der Symptome 1-4 oder 2 der Symptome 5-8 mind. 1 Monat lang 5 Kategorien der Schizophrenie Desorganisierter bzw. hebephrener Typus - desorganisierte Sprechweise wirres Sprechen Alliterationen (Verbindung ähnlich lautender Wörter) Neologismen (Erfindung neuer Wörter) läppisches Verhalten & Lachen verflachter oder labiler Affekt allgemein desorganisiertes & nicht zielgerichtetes Verhalten glgtl. Inkontinenz vernachlässigtes Äußeres & Hygiene Katatoner Typus - - motorische Störungen (= auffälligstes Symptom) extreme Erregung vs. Stupor o Stupor steife & anschwellende Gliedmaßen o Erregung Agitiertheit, herumlaufen, schreien, ununterbrochenes & unzusammenhängendes Sprechen Widersetzen von Anweisungen & Vorschlägen Echolalie (Nachsprechen) katatone Reaktionen können plötzlich eintreten, aber zuvor wahrscheinlich Apathie & Rückzug aus Wirklichkeit heute selten (medikamentöse Behandlung? Fehldiagnose- Schlafkrankheit?) Paranoider Typus - - ausgeprägte Wahnvorstellungen o Verfolgungswahn (am häufigsten) o Größenwahn übertriebene Vorstellung der eigenen Bedeutung, Macht, Wissen, Identität o Eifersuchtswahn o Beziehungswahn o evtl. von akustischen & visuellen Halluzinationen begleitet Agitiertheit, Streitsucht, Zorn, Gewalttätigkeit emotional schwingungsfähig, aber im Zwischenmenschlichen steif, förmlich, angespannt aufmerksamer & gesprächsfreudiger als andere Schizophrene Sprache nicht desorganisiert, aber immer wieder Hinweise auf Wahnvorstellungen 6 Überprüfung der Kategorien - unscharfe Kategorien o eingeschränkte diagnostische Reliabilität o geringe prognostische Reliabilität d.h. Kategoriezuordnung vermittelt wenig Info über Behandlung & Prognose o erhebliche Überschneidungen zw. Subtypen (bspw. Wahnideen bei allen) - weitere Untergruppen auch unscharf o undifferenzierte Schizophrenie Kriterien der Schizophrenie, aber nicht die der Subtypen sind erfüllt o residuale Schizophrenie Kriterien der Schizophrenie nicht mehr erfüllt, aber noch Anzeichen der Störung - Unterscheidung positive vs. negative Symptome o aber meistens gemischtes Symptombild - neuere Analysen: Unterscheidung zw. 3 Dimensionen o Positive Symptome formale Denkstörungen Halluzinationen Wahnvorstellungen Leistungseinschränkung o Negative Symptome Apathie Alogie Anhedonie flacher Affekt Asozialität Aufmerksamkeitsprobleme o Desorganisation bizarre Verhaltensweisen desorganisiertes Sprechweise 7 Ätiologie der Schizophrenie Genetische Faktoren - genetische Prädisposition o erhöhtes Risiko für Verwandte von Schizophrenen, das steigt, je näher die Verwandtschaft mit Indexfall ist o erhöhtes Risiko auch für andere Störungen (bspw. schizotypische PS), die für weniger gravierende Formen der Schizophrenie gehalten werden o ABER: Umgebungseinfluss auch wichtig o bei Interpretation der Konkordanzraten: Gene & gemeinsame Umgebung wichtig gleiche Erziehung als Kind intrauterine Umgebung o Vermutung, dass negative Symptome stärkere genetische Komponente haben als die positiven o genetische Faktoren als prädisponierende Komponenten o erst Stress macht aus Prädisposition beobachtbare Störung o polygene Möglichkeiten der Vererbung der Prädisposition (nicht durch ein einzelnes Gen) Biochemische Faktoren - übermäßige Aktivität dopaminnreicher Nervenbahnen o Neuroleptika passen in & blockieren postsynaptische Dopaminrezeptoren (D2Rezeptoren) Linderung positiver Symptome unklare Wirkung auf negative Symptome Nebenwirkungen (≈ Parkinson) o Amphetaminpsychose Amphetamine paranoide Schizophrenie oder Verschlimmerung der bestehenden Schizophrenie Ampehtamine setzen Katecholamine (Noradrenalin & Dopamin) in den synaptischen Spalt frei & verhindern deren Inaktivierung Amphetamine verschlimmern positive, bessern negative Symptome - Überempfindlichkeit der Dopaminrezeptoren - vermehrte Anzahl von Dopaminrezeptoren o v.a. für positive Symptome bedeutsam - verstärkte Dopaminaktivität in mesolimbischen Verbindungen mesokortikale Dopaminverbindungen führen zum PFC o wenn Dopaminneuronen im PFC wenig aktiv keine hemmende Kontrolle auf Dopaminneuronen im limbischen System Überaktivität des mesolimbischen Dopaminsystems 8 - Grenzen der Dopaminhypothese o Neuroleptika bessern trotz sehr schneller Blockade der Dopaminrezeptoren die Symptome erst allmählich über mehrere Wochen o therapeutische Wirkung durch Wirkung der Blockade auf andere Gehirnregionen & Neurotransmittersysteme? o Warum muss Dopaminspiegel unter normales Niveau gesenkt werden? - neuere Schizophreniemedikamente beziehen auch andere Neurotransmitter (Serotonin) mit ein - niedrige Glutamatwerte o Droge PCP psychotischer Zustand mit positiven & negativen Symptomen via Reaktion mit Glutamatrezeptoren - Dopamin nur ein Element in Wirkungskette? Gehirn & Schizophrenie - - pathologische Veränderungen o erweiterte Ventrikel Verlust subkortikaler Gehirnzellen nicht schizophreniespezifisch, auch bei anderen Psychosen o subkortiale temporallimbische Regionen Hippocampus Basalganglien PFC temporaler Kortex geringe Aktivität im PFC o Zusammenhang mit Schweregrad negativer Symptome Schädigung während Schwangerschaft oder Geburt o erhöhtes Risiko bei Geburtskomplikationen & genetischer Disposition Virusinfektion während Schwangerschaft 9 Psychischer Stress & Schizophrenie - einer der wichtigsten Faktoren, zusammen mit biologischer Vulnerabilität Schizophrenie erhöhter Life-Stress begünstigt Störung & Rückfälle Soziale Schicht & Schizophrenie - höchste Schizophrenieraten in Stadtgebieten mit unterstem sozioökonomischem Status o in unterster Schicht doppelt so häufig wie in nächsthöherer Erklärungsansätze: ungeklärte Kausalität o Soziogenese (soziale Schicht als Ursache) entwürdigende Behandlung durch andere niedriges Bildungsniveau fehlende Bestätigungen & Startchancen biologische Faktoren (schlechte Ernährung während Schwangerschaft) o Social-Drift-Theorie (soziale Schicht als Folge) Schizophrene driften im Verlauf ihrer sich entwickelnden Psychose in ärmere Stadtteile wird durch Daten eher unterstützt Familie & Schizophrenie - Theorie der schizophrenogenen Mütter nicht bestätigt o kalt, dominant, Konflikt auslösend, zurückweisend, überfürsorglich, aufopfernd, für Gefühle anderer unzugänglich, rigide, moralistisch - Kommunikationsstörung - fehlangepasste Familien o Adoptivkinder mit hohem genetischen Risiko reagieren sensibler auf gestörtes familiäres Umfeld als Kinder mit niedrigem genetischen Risiko - Expressed Emotion (EE) o = kritische Aussagen gg. Pat., feindselige Äußerungen, allzu intensive emotionale Bindung o Einteilung in hohe EE & niedrige EE o Untersuchungsergebnis: 10% mit niedriger EE, aber 58% mit hoher EE hatten Rückfall Umgebung, in die Patienten entlassen werden, hat großen Einfluss, ob & wie schnell Pat. ins Krankenhaus zurückgehen o wechselseitiger Einfluss (EE als Ursache & Folge bizarre Aussagen des Pat. Familienmitglieder mit hoher EE machen kritische Kommentare kritische Aussagen von Familie mit hoher EE bizarre Aussagen bei Pat. 10 - Wie verstärkt Stress die Symptome & beschleunigt Rückfälle? o bidirektionaler Zusammenhang: Aktivierung der Hypothalamus- HypophysenNebennieren-Achse (HHNA) & Dopaminaktivität Stress Aktivierung der HHNA & Sekretion von Kortisol Kortisol erhöhte Dopaminaktivität verstärkte Schizophreniesymptome erhöhte Dopaminaktivität verstärkte Aktivierung des HHNA Pat. besonders stressempfindlich o Stress verstärkter Substanzmissbrauch Stimulierung der Dopaminsysteme Verstärkung der positiven Symptome High-Risk- Studien über Schizophrene - Studie 1: prämorbide Merkmale o niedriger IQ o Beschreibung durch Lehrer: Junge = unangenehm; Mädchen = passiv o delinquent o verschlossen o motorisch ungeschickter o mehr negativer Affekt - Studie 2: Prädiktoren bei negativen Symptomen o Schwangerschafts- & Geburtskomplikationen o wenn einfache Reize keine elektrodermale Reaktion auslösen - Studie 2: Prädiktoren bei positiven Symptomen o familiäre Instabilität Trennung von Eltern zeitweiser Aufenthalt in Pflegefamilien & Heimen - weitere Studien: Vorhersage von schizophrenieähnlichen Symptomen durch o niedriges neuropsychologisches Funktionsniveau schlechte Konzentration geringe verbale Fähigkeiten Mangel an motorischer Kontrolle & Koordination o frühere zwischenmenschliche Probleme 11 Prognose & Verlauf schizophrener Psychosen (Untersuchung, Bailer, 2000) - Erstaufnahme: Positivsymptome (produktive Symptomatik) dominiert Remission bei meisten Pat. innerhalb 6 Monate ca. 66% der Pat. während 5 Jahre mind. 1 erneute psychotische Episode stetiger Rückgang der Negativsymptomatik über Untersuchungszeitraum o persistieren aber länger als Positivsymptomatik initiales soziales Funktionsniveau als guter Prädiktor für weiteren Verlauf der sozialen Anpassung - Verlauf o 25% mit monophasischem Verlauf mit vollständiger Remission o 66% mit polyphasischem oder wellenförmigen Verlauf o 10% mit ungünstigem Verlauf ohne Remission/ Besserung o bei Frauen günstiger als bei Männern - Prädiktoren o gute prämorbide soziale & berufl. Anpassung günstiger Verlauf o hohes Anhedonieausmaß nach 6 Monaten Auffälligkeiten in Sprache, Verhalten, Funktionsniveau nach 5 Jahren, deutl. Negativsymptomatik generell - Schutzfaktoren (günstige Prädiktoren) o hoher Selbstwert o internale Kontrollüberzeugung o geringe Irritierbarkeit durch andere o aktiver Umgang mit Krankheit (vermeidender Umgang als ungünstiger Indikator) o Größe der sozialen Bezugsgruppe 12 Therapie der Schizophrenie - grundsätzliches Behandlungsproblem: mangelnde Krankheitseinsicht Behandlungsverweigerung o v.a. bei paranoid Schizophrenen (Therapie als bedrohliche Einmischung feindseliger Kräfte) Somatische Behandlungsformen Früher: - Insulinkomatherapie Elektrokrampftherapie präfrontale Lobotomie (Nervenbahndurchtrennung zw. Frontallappen & unteren Gehirnzentren) Medikamentöse Therapien - Antipsychotika (Neuroleptika) o Nebenwirkungen = Verhaltensmanifestationen ≈ denen bei neurologischen Krankheiten o o o o Chlorpromazin beruhigende Wirkung Haloperidol Truxal oder Fluanxol 30% der Pat. sprechen nicht günstig drauf an, einige von ihnen dann aber auf neuere Antipsychotika (Clozapin, Risperidon, Olanzapin) o Clozapin weniger motorische Nebenwirkungen als herkömmliche Antipsychotika niedrigere Rückfallraten Nebenwirkungen Krampfanfälle Schwindel Müdigkeit auslaufender Speichel Gewichtszunahme ernste Nebenwirkungen (bei 1%) Beeinträchtigtes Immunsystem durch Senkung der Anzahl von weißen Blutkörperchen 13 o Risperidon verbessert verbales Arbeitsgedächtnis & damit das Erlernen sozialer Fertigkeiten mehr als andere Medikamente tiefgreifendere Veränderungen - andere Medikamente ergänzend zur Behandlung von Depression, Angst & zur Stabilisierung der Stimmung o Lithium o Antidepressiva o Antikonvulsiva o Tranquilizer - Behandlung auf Erhaltungsdosis o so wenig wie möglich, so viel wie zur therapeutischen Wirkung nötig o regelmäßige Kontrolle durch Arzt o aber viele Pat. bleiben in Möglichkeiten der sozialen & berufl. Anpassung eingeschränkt - Nebenwirkungen von Antipsychotika o Schwindel o verschwommene Sicht o Ruhelosigkeit o sexuelle Fehlfunktionen o extrapyramidale Nebenwirkungen: ähnlich Parkinson spezifischer Tremor der Finger schwerfälliger, kleinschrittiger Gang ausfließender Speichel Dystonie (Störung des natürlichen Spannungszustandes von Geweben Dyskinesie (abnorme Bewegungen der willkürlichen & unwillkürlichen Muskulatur) Kaubewegungen andere Bewegungen der Lippen, Finger, Beine Verharren in gebeugter Haltung mit verdrehtem Rumpf & Hals Akathisie (Unfähigkeit, sich ruhig zu halten) o ältere Patienten: tardive Dyskinesie Bewegungsstörung der Mundmuskeln unwillkürliche Saug- & Schmatzbewegungen Kinnwackeln bei schweren Fällen unwillkürliche motorische Bewegung des ganzen Körpers o bei 1%: malignes neuroleptisches Syndrom tödlich schwere Muskelstarre Fieber Herzrasen steigender Blutdruck mögliches Koma 14 Psychologische Behandlungsformen - kognitive Beeinträchtigungen der Pat. reduzieren den Nutzen der psych. Interventionen Psychodynamische Therapien - Sullivan (1923) o in Schizophrenie kehren frühkindliche Kommunikationsformen wieder o zerbrechliches Ich kann mit der Belastung zwischenmenschlicher Herausforderungen nicht fertig werden & regrediert o Therapie: Lehre von erwachsenen Kommunikationsformen Einsicht in Zusammenhang zw. Vergangenheit & aktueller Problematik allmähliche, nicht ängstigende Vertrauensbeziehung - Fromm- Reichmann: o Abgeschlossenheit der Schizophrenie als Vermeidung von Zurückweisungen, die in früher Kindheit erfahren & jetzt für unvermeidlich gehalten werden o Behandlung: Pat. muss Therapeuten nicht in die Welt mit hinein nehmen & Krankheit nicht aufgeben, bis Bereitschaft da ist - einsichtsorientierte Therapie kann in akuter, starker psychotischer Episode schaden o Therapie zu tiefgehend & intensiv - neuere Interventionen o aktiver, gegenwarts- & realitätsbezogen & helfen unmittelbar bei Bewältigung alltäglicher Probleme Training sozialer Fertigkeiten - Besprechung der Medikamenteneinnahme Essensbestellung im Restaurant Ausfüllen von Bewerbungsunterlagen Ablehnung von Drogenangeboten Lesen von Busfahrplänen u.a. mittels Rollenspielen, Imitationslernen & positiver Verstärkung Familientherapie - Psychoedukation Ermittlung von Stressoren, die zu Rückfall führen können Kommunikations- & Problemlösetrainings bei hohen EE-Familien Videofilme mit Interaktionen von niedrigen EE-Familien zeigen 15 Kognitiv-verhaltensorientierte Therapie - - zur Veränderung fehlangepasster Überzeugungen persönliche Therapie nach Hogarty in Einzel- & Gruppensitzungen o Vermittlung von internen Bewältigungsstrategien, neuen Denkweisen & Möglichkeiten zur Kontrolle der affektiven Reaktionen auf Anforderungen von anderen o Kritikmanagement & Konfliktlösung o empathische Akzeptanz der emotionalen & kognitiven Verwirrung o realistische & optimistische Zukunftserwartungen Muskelentspannungstechniken Rezidivprophylaxe - Psychoedukation bzgl. Krankheitsverständnis & Behandlungskonzept Erkennen von Frühsymptomen & Krisenmanagement Erkennen & Bewältigung von Belastungen Umgang & Bewältigung andauernder Krankheitssymptome Einbezug von Partnern & Familie 16