8, Das Blut - Schmelzweb
Werbung

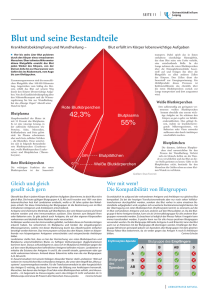
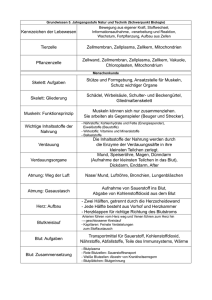
Physiologie -8- Prof. SMEKAL Stefan ULREICH Blut 8, Das Blut Blut ist eine aus festen Bestandteilen und Plasma bestehende Körperflüssigkeit, die vom Herzen als Blutpumpe angetrieben, innerhalb des Blutkreislaufs zirkuliert und eine Vielzahl von Funktionen erfüllt. Einige wichtige Funktionen des Blutes: Stofftransport Mit dem Blut werden z.b. Sauerstoff und Kohlendioxid, Stoffwechselprodukte, Vitamine und Nahrungsstoffe innerhalb des Körpers transportiert. Wärmeregulation Das Blut ist nicht nur in der Lage Stoffe transportieren, sondern auch Wärme. Aufgrund seiner großen Wärmespeicherkapazität kommt ihm eine große Bedeutung bei der Aufrechterhaltung der Körpertemperatur zu. Signalübermittlung Hormone fungieren als Botenstoffe innerhalb des Körpers. Um vom Ort ihrer Bildung zu ihrem Wirkungsort zu gelangen, benutzen sie das Kreislaufsystem. Pufferung Der pH-Wert des Blutes beträgt im Mittel 7,4. Für den Organismus ist die Konstanthaltung des Säure-Base-Haushalts (Pufferung) bei diesem pH-Wert besonders wichtig, da Blut-pH-Werte unter 7,0 und über 7,8 mit dem Leben nicht vereinbar sind. Abwehr Im Blut sind Stoffe enthalten, die der Abwehr von Schädigungen des Organismus z.B. durch Erreger (Immunabwehr) aber auch durch Verletzungen (Gerinnung) dienen. Zusammensetzung des Blutes Ein erwachsener Mensch hat ein Blutvolumen von ca. 4,5-6 l. Das sind etwa 6-8% seines Körpergewichts. Das Blut setzt sich zusammen aus: festen Bestandteilen (Blutkörperchen & Blutplättchen) einem flüssigen Anteil, dem Plasma und den Plasmaeiweißen zusammen In 1l Blut sind beim Mann 0,46 l und bei der Frau 0,41 l Blutkörperchen enthalten. Dieser Wert wird in Prozent (46% bzw. 41%) angegeben und wird als Hämatokrit bezeichnet. Die festen Bestandteile 1. Die roten Blutkörperchen (Erythrozyten) Die roten Blutkörperchen (Erythrozyten) sind runde Scheibchen mit einer beidseitigen zentralen Eindellung. Diese Eindellung entsteht durch den Abbau des Zellkerns. Erythrozyten sind die einzigen kernlosen Zellen des menschlichen Körpers. - Seite 1 - Physiologie -8- Prof. SMEKAL Stefan ULREICH Blut Sie haben einen Durchmesser von ca. 7 μm; sind ca 2 μm dick. Hauptfunktion: Transport von Sauerstoff und Kohlendioxid zwischen der Lunge und den Organen bzw. Geweben. Die Erythrozytenbildung wird hormonell gesteuert. Bei Sauerstoffmangel wird ein Hormon, das Erythropoetin (EPO), vermehrt in der Niere gebildet. Es stimuliert die Bildung der Erythrozyten im Knochenmark. Nach einer Normalisierung des Sauerstoffangebots sinkt die Erythropoetinbildung wieder ab. Normwerte für Erys im Blut: Männer: 4,6-6,2 Mill/mm³ Frauen: 4,2-5,4 Mill/mm³ Normwert für Hämatokrit: Männer: 40-50 Volums-% Frauen: 35-45 Volums-% EPO wir wegen seiner Wirkung als Dopingsubstanz verwendet (siehe unten: Blutdoping). Für die Färbung dieser Blutkörperchen ist der rote Blutfarbstoff, das Hämoglobin (Hb) verantwortlich. Hämoglobin ist für die Funktion der Erythrozyten, den Sauerstofftransport notwendig. Die Lebensdauer der Erythrozyten beträgt zwischen 100-120 Tagen. Bei der Zirkulation mit dem Blutstrom passieren die Erythrozyten regelmäßig die Milz. Hier werden gealterte Erythrozyten ausgesondert und abgebaut. >> dieser Vorgang wird auch als Blutmauserung bezeichnet. Die dabei freiwerdenden Stoffe (z.B. als Bilirubin) werden entweder weiter abgebaut und ausgeschieden oder wiederverwertet (z.B. Eisen) Die festen Bestandteile 2.Weiße Blutkörperchen (Leukozyten) Nach morphologischen und funktionellen Gesichtspunkten können die Leukozyten unterteilt werden in: Granulozyten Monozyten Lympozyten Granulozyten Es gibt 3 Arten: (alle 3 stammen aus Knochenmark) neutrophile eosinophile basophile Die neutrophilen Granulozyten Sie stellen ca. 60-70% aller zirkulierenden weißen Blutkörperchen (Leucozyten) - Seite 2 - Physiologie -8- Prof. SMEKAL Stefan ULREICH Blut Sie sind sehr (aktiv) beweglich und können aus der Blutbahn in infiziertes Gewebe einwandern (besonders nach immunologischen Reaktionen=Chemotaxis) Eine Entzündung geht in der Regel mit einer Erhöhung der Zahl der Leucozyten einher Sie sind sog. Endzellen, d.h. sie teilen sich nicht mehr und sind auch nicht mehr in der Lage, sich äußeren Einflüssen anzupassen Reagieren sie in einem entzündeten Gewebe mit Bakterien, entsteht Eiter. Die eosinophilen Granulozyten Sie versuchen allergische Reaktionen einzudämmen, indem sie Substanzen freisetzen, die jene Substanzen inaktivieren, die bei allergischen Reaktionen (aus den oben genannten Zellen) abgegeben werden >> erhöht beiAllergikern Die basophilen Granulozyten Sie finden sich in einer sehr kleinen Anzahl im Kreislauf (weniger als 0,2 % der Leukozyten) und sind durch intensiv blauviolette Granula charakterisiert. Sonderform: die Mastzelle Sie kommen in Schleimhäuten und im Bindegewebe vor. Sie spielen eine wichtige Rolle bei Allergien Makrophagen / Monozyten Sie werden als Monozyten im Blut gebildet und wandern nach einer Verweildauer von etwa 2 Tagen vom Blut ins Gewebe, wo sie sich zu Makrophagen differenzieren. Sie sind keine Endzellen, sondern differenzieren sich je nach Standort zu speziellen Abwehrzellen. Durch diese funktionelle Adaptierung sind sie sozusagen Zellen der 2. Verteidigungslinie, wenn die Abwehr durch polymorphzelligen (neutrophilen) Granulozyten nicht ausreicht. Wichtigste Funktion der neutrophilen Granulozyten und Monozyten ist die Phagozytose >> sie fressen Bakterien, Viren, Pilze und andere schädliche Substanzen >> Bezeichnung auch Fresszellen Sie reagieren nichtg im Sinne einer spezifischen Abwehr (also nicht exakt auf das sogenannte ‚Antigen’) >> Sie sind Zellen der unspezifischen Abwehr - Seite 3 - Physiologie Prof. SMEKAL -8- Stefan ULREICH Blut Lympozyten Sie richten sich spezifisch gegen ein “Antigen” (man nennt sie daher immunkompetent). Antigene sind Partikel oder Moleküle, die sogenannte „antigene Determinanten“ enthalten (Bakterien, Viren, Pilze, Krebszellen und andere schädliche Substanzen, wie z.B. körperfremde Proteine) >> Sie sind also die Zellen der spezifischen Infektabwehr. Man unterscheidet zwei Typen: T-Lymphozyten B-Lymphozyten T-Lymphozyten Sie können Antigene direkt angreifen (zytotoxische T-Lymphozyten) Diese Form der Immunreaktion nennt man: spezifisch-zellulär Auf diese Weise können sie z.B. in virusinfizierte Zellen eindringen besondere Bedeutung für virale Infektionen (nur so gelangen Immunglobuline an virale AG) Sonderformen: T- Helfer, T-Supressorzellen, „memory-cells“(*) *sind langlebige T-Lymphozyten, die nach einer Immunreaktion jahrelang im Organismus verbleiben >> kommt es zu einem neuerlichen Kontakt mit dem Antigen, folgt schnellere und stärkere Immunantwort als beim ersten Kontakt >>Antigen wird eliminiert (Impfung, Kinderkrankheit) B-Lymphozyten Sie produzieren Antikörper (Immunglobuline). Antigene enthalten meist mehrere antigen Determinanten Bei der Immunreaktion differenzieren sich B-Lymphozyten zu Plasmazellen. Diese produzieren Antikörper, die ganz spezifisch gegen diese antigenen Determinanten gerichtet sind >> Sie produzieren ein Antiserum aus einem Gemisch verschiedener Antikörper, die spezifisch gegen die jeweilige antigenen Determinanten der zu eliminierenden Struktur richten. Der flüssige Anteil des Blutes Das Blutplasma besteht zu 90% aus Wasser. Im Plasma sind die so genannten Plasmaeiweiße enthalten (65-80g pro l) Dazu gehören Albumin Globuline Fibrinogen Die Plasmaeiweiße haben vielfältige Funktionen: In ihrer Gesamtheit tragen sie zum kolloidosmotischen Druck bei und verhindern so eine über das normale Maß hinausgehende Filtration von Flüssigkeit aus der Blutbahn in die Gewebe. - Seite 4 - Physiologie Stefan ULREICH Blut -8- Prof. SMEKAL Sinkt der Eiweißgehalt des Blutes, z.B. bei eiweißarmer Ernährung, kommt es zu Wasseransammlungen im Gewebe (sog. Hungerödem) Fibrinogen ist für die Blutgerinnung verantwortlich. Wird Fibrinogen aus dem Plasma entfernt >> aus Plasma entsteht Serum. Unter den anorganischen Bestandteilen des Plasmas haben Salze einer wesentliche Bedeutung. Sie bestimmen sie physikalisch-chemischen Eigenschaften des Blutes. Neben Natriumchlorid, das 75% des Salzgehaltes ausmacht, sind Kalium, Kalzium- und Magnesiumsalze in kleineren Mengen vorhanden. Als Bikarbonate und Phosphonate halten die Salze den leicht alkalischen pH-Wert des Blutes von 7,4 aufrecht (Pufferwirkung). Kalium und Kalzium, die nur in geringen Mengen im Blut vorliegen, sind zur Aufrechterhaltung wichtiger Lebensfunktionen, wie der Erregbarkeit von Nerven und der Kontraktion von Muskeln essentiell notwendig. Blutkörperchensenkungsgeschwindigkeit, Blutsenkung Normalerweise sind die Blutkörperchen im Plasma suspendiert und werden durch die Blutzirkulation in der Schwebe gehalten. Außerhalb des Körpers (z.B. im Reagenzglas), kommt es im ungerinnbar gemachten Blut zur Sedimentation (die festen Bestandteile des Blutes setzen sich gegenüber der flüssigen Phase ab). Eine Vielzahl pathologischer Bedingungen führt zu einer Beschleunigung dieser Sedimentation. Das Resultat ist wenig charakteristisch für bestimmte Erkrankungen Methode nach Westergren (Blutkörperchensenkung in mm/Stunde): Normalwerte ..nach der 1. Stunde ..nach der 2. Stunde Männer 3-8 mm 5-18 mm Frauen 6-11 mm 6-20 mm Blutgruppen Allgemeines: Blutgruppen sind erbliche Eigenschaften von Blutbestandteilen. Die einzelnen Blutgruppen können mit Hilfe spezifischer Antikörper nachgewiesen werdn. In Mitteleuropa ist die Blugruppe A mit 42% am häufigsten, gefolgt von Blutgruppe 0 mit 38%, Blutgruppe B mit 13 % und Blutgruppe AB mit 7% Bedeutung: Bluttransfusionen aufgrund von Unverträglichkeitreaktionen bei Nichtüberseinstimmung, würde es bei Transfusionen zu schweren Zwischenfällen bis hin zum Tode des Empfängers kommen. Organtransplantationen Abstossung des transplantierten Organs wäre die Folge. Geburtshilfe Blutgruppenunterschiede zwischen schwangeren Frau und ihrem Kind kann zu schweren Schäden des Kindes bis hin zu seinem Tod führen. forensischen Medizin (=Gerichtsmedizin) immer relevanter bei Tätersuche, Spurensicherung, etc. - Seite 5 - Physiologie -8- Prof. SMEKAL Stefan ULREICH Blut AB0- System Entdeckt von Kurt Landsteiner 1901 >> Einteilung in 4 Hauptgruppen A, B, AB, 0 Menschliche Erythrozyten besitzen auf ihrer Zelloberfläche bestimmte Eiweißmoleküle (Antigene). Diese Antigene bestimmen die Blutgruppe eines Menschen. Im Serum eines Menschen kommen immer die Antikörper vor, die mit dem Leben vereinbar sind (d.h. nicht zu einer Verklumpung der eigenen oder gruppengleichen Blutkörperchen führen). Andererseits bedingt ein Kontakt zwischen Blut verschiedener Gruppen eine Verklumpung der Erythrozyten infolge der Antigen-Antikörper-Reaktion (AB0-Inkompabilität =AB0Unverträglichkeit) bezeichnet. Besitzt ein Mensch ein A-Antigen auf seiner Zelle, so hat er die Blutgruppe A. Bei B-Antigen > Blutgruppe B. Personen mit beiden Antigenen haben Blutgruppe AB. Diese Personen haben von einem Elternteil Merkmal A, von anderem B vererbt bekommen. Ein Mensch mit Blutgruppe 0 hat demgegenüber von beiden Eltern Merkmal 0 vererbt bekommen. Da 0-Merkmal auch rezessiv/verdeckt vorhanden sein kann, könnten diese Eltern aber auch A0 oder B0 gehabt haben. Des weiteren dürfen bei Personen der Gruppe A oder B nicht beide Altern die Gruppe 0 haben. Mindestens bei einem Elternteil muss das jeweilige Merkmal vorliegen. Rhesus-System 1940 ebenfalls von Karl Landsteiner entdeckt worden. Zum Rhesus-System gehören mehrere Antigene, die auf den Erythrozyten vorkommen (die bekanntesten sind die Rhesusfaktoren C, D, E, & c, d, e). Der Rhesusfaktor D besitzt das stärkste antigene Potential. Auch im Rhesus-System können Imkompatibilitäten zwischen zwei Individuen mit verschiedenen Rhesus-Faktoren auftreten. Unverträglichkeiten zwischen Mutter und Kind AB-System: - Seite 6 - Physiologie Prof. SMEKAL -8- Stefan ULREICH Blut Im Gegensatz zur Rhesus-Inkompatibilität tritt vor der Geburt des Feten keine Schädigung auf. Nach der Geburt bemerkt man Gelbsucht. Behandlung erfolgt mittels Bestrahlung. Blutaustauschtransfusion ist nur selten notwendig. Rhesus-System: Wenn rhesus – Frau rhesus + Kind bekommt treten normalerweise erst bei 2. Schwangerschaft Probleme auf. Grund: Mutter bildet „Memory-cells“ während erster Schwangerschaft. Beim 2. Mal Schwangerschaft mit rhesus + Kind folgt schnelle & starke Immunantwort. Durch Rhesus-Antikörper von erster Schwangerschaft, werden kindliche rote Blutkörperchen zerstört. Folgen: Blutarmut, Vergrößerung von Leber & Milz, Gelbsucht des Neugbeborenen, neurologische Schäden bis zu Tod des Kindes Prophylaxe: Bei Schwangeren mit negativem Rhesusfaktor wird 28.-30. Woche Anti-DGlobulin Spritze verabreicht. Blutgerinnung Durch eine Gefäßverletzung kommt es vor und nach der Verletzungsstelle zu einer Verengung der Gefäße (Verminderung des Blutverlustes). >> Gleichzeitig lagern sich Blutplättchen (Thrombozyten) an die beschädigte Stelle des Gefäßes an und verkleben dort miteinander Die Thrombozyten besitzen die Fähigkeit zur Thrombozytenaggregation. Die normalerweise plättchenförmigen Thrombozyten haben jetzt kugelige Form und aus Oberfläche sprießen Fortsätze mit denne sie sich gegenseitig festhalten. Der Thrombozyten-Pfropf ist nicht fest genug um eine Wunde dauerhaft zu schließen. >> im Bereich der Verletzung werden Substanzen freigesetzt, die die Blutgerinnung aktivieren: Thrombokinase aus Blutplättchen Thrombokinase aus dem Gewebe Prinzip: Das Prinzip der Blutgerinnung besteht darin, dass in dem sehr komplexen Vorgang derf Blutgerinnung das im Blut vorhandene Prothrombin aktiviert wird >> es entsteht Thrombin >> das Thrombin wiederum wirkt auf ein weiteres im Blut zirkulierendes Eiweiß, das Fibrinogen >> das lösliche Fibrinogen wird nun in das unlösliche Fibrin umgewandelt. >> auf diese Weise bildet sich ein Netz aus festen Fibrinfasern um den Thrombozytenpfropf. - Seite 7 - Physiologie Prof. SMEKAL -8- Stefan ULREICH Blut Der entstandene Blutpfropf, der die Wunde verschließt, besteht also vorwiegend aus Thrombozyten. An diesen klebrigen Eiweißfäden bleiben auch Erys kleben. >> In der Folge zieht sich das Fibrinnetz langsam zusammen (so werden die Wundränder verkleinert). In das Fibrinnetz lagern sich jetzt noch Grundzellen des Bindegewebes ein >> Wunde wird endgültig geschlossen. Die zerstörten Epithelzellen der Gefäße können sich wieder organisieren und nachwachsen. Schließlich wird der Thrombus wieder aufgelöst. Blutdoping 1. Doping mit EPO Seit 1983 ist es möglich EPO synthetisch (gentechnologisch) herzustellen. Eine durch EPO-Einnahme gesteigerte Anzahl an roten Blutzellen verbessert die Sauerstoffaufnahme-Kapazität des Bluts und bewirkt im Endeffekt eine Steigerung der Ausdauer. Ein ähnliches Dopingmittel ist das Darbepoetin alpha (NESP) (ist dem EPO strukturell sehr ähnlich) >> führt wie Erythropoetin zu einer Stimulierung der Ery-Synthese im Knochenmark. Sowohl EPO, als auch NESP können heute nachgewiesen werden. 2. Autologe Transfusion Oft wird die Eigenbluttransfusion mit dem Höhentraining kombiniert (Anzahl an Erythrozyten nehmen in der Höhe zu) >> mehr ERys >> mehr Sauerstoff >> mehr Ausdauer >> bessere Leistung >> Man entnimmt vor dem Wettkampf Eigenblut und verabreicht es vor dem Wettkampf (in mindestens 3 Einheiten) Das Blut wird üblicherweise in einem Kühlschrank (Blutbank +4°C) konserviert. Bei Aufbewahrung in der Blutbank muss das Blut innerhalb von 4-5 Wochen reinfundiert werden, da die Anzahl lebensfähiger Erythrozyten ständig abnimmt. Bei Anwendung von Glycerin-Gefrierschrank mit -85°C, auch mehrere Jahre Intervall möglich. - Seite 8 - Physiologie Prof. SMEKAL -8- Stefan ULREICH Blut Risiken & Nebenwirkungen Eine erhöhte Anzahl Erys (erhöhte % an Hämatokrit) kann zur Gefahr einer Thrombose (Verklumpung des Blutes) >> besonderes Risiko für kardiovaskuläre Zwischenfälle (bis hin zu Kreislaufversagen) - Seite 9 -