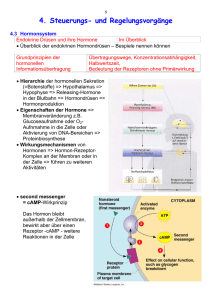
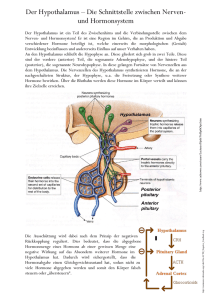
Das Hypothalamus-Hypophysen
Werbung

Endokrinologie Hypothalamus und Hypophyse Eine Zusammenstellung der pathophysiologischen, pathobiochemischen, pathologischen und klinischen Grundlagen im Bereich Endokrinologie für das 3. und 4. Studienjahr der Medizin an der Universität Zürich Autoren: Prof. G.A. Spinas , Prof. Ph. U. Heitz Darstellung und Programmierung: Dr. med. N. Lüthi Basierend auf der MEGRU-Lernumgebung Endokrinologie: www.megru.unizh.ch/j3/module/endokrinologie/ Dieses Skript wurde direkt aus der WWW-Lernumgebung generiert und dient als ergänzende Informationsquelle und kann respektive will die e-Learning-Umgebung keinesfalls ersetzen. Links zu PatientInnen-Dossiers, Animationen, MC-Fragen usw. sind nicht mehr aktiv. Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Infos zu diesem Kapitel Lernziele, geschätzter Zeitaufwand, Dossiers und MCFragen zum Kapitel Hypothalamus und Hypophyse Lernziele: Nach Durcharbeiten dieses Kapitels.... ...kennen die Studierenden die vom Hypophysenvorder- und vom Hypophysenhinterlappen produzierten Hormone sowie deren Effekte auf die Zielorgane. ...beschreiben die Studierenden die physiologischen Regulationsmechanismen des Hypothalamus-Hypophysensystems. ...nennen die Studierenden die nachfolgend aufgeführten Erkrankungen, die zu einer Unter- oder Überfunktion des Hypothalamus-Hypophysensystems führen: - Diabetes insipidus - SIADH - Kleinwuchs - Gigantismus/Akromegalie - Cushing-Syndrom - sekundäre Nebennierenrindeninsuffizienz - sekundäre Hypothyreose - sekundäre Hyperthyreose - Hypopituitarismus Dabei kennen die Studierenden die wichtigsten Ursachen der Krankheit, deren Leitsymptome sowie die Prinzipien der Diagnostik und Therapie. Erwähnt im "Swiss Catalogue of Learning Objectives for Undergraduate Medical Training" sind Diabetes insipidus Level 1 Akromegalie Level 1 Cushing-Syndrom Level 2 Hypopituitarismus Level 1 Zeitaufwand für dieses Kapitel: 2-3h. Web-Ressourcen: Der Interaktive Histologie-Atlas von Prof. Groscurth bietet einen sehr guten Überblick über die Histologie. (Verfügbar via VAM). Seite 2 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Anatomische Grundlagen Anatomie des Hypothalamus und der Hypophyse die Hypophyse besteht aus : o Hypophysenhinterlappen (HHL) (= Neurohypophyse) o Hypophysenvorderlappen (HVL) (= Adenohypophyse) o Pars intermedia o Hypophysenstiel liegt in der Sella turcica, umgeben von Dura mater, welche das Dach der Hypophyse bildet: sog. Diaphragma sellae wichtige anatomische Beziehungen zum sinus sphenoidalis, sinus cavernosus und chiasma opticum Hypophysenstiel mit pars tuberalis der Adenohypophyse rechts und Neurohypophyse links mit Portalgefäss, welches von links oben nach rechts unten verläuft und Blut mit hypothalamischen releasing factors zum Hypophysenvorderlappen transportiert. Seite 3 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Embryologie der Hypophyse Der Hypophysenhinterlappen (HHL) ist neuronalen Ursprungs: Ausstülpung des ventralen Hypothalamus und des dritten Ventrikels besteht aus Axonen und Nervenendigungen, deren Kerngebiete im Hypothalamus liegen (Ncl. supraopticus und Ncl. paraventricularis) Hypothalamische Axone, welche von hypothalamischen Kerngebieten zum Primärplexus der Arteria hypophysialis superior verlaufen. Immunzytochemische Darstellung von LHRH. die Aa. hypophysialis superior und inferior versorgen den Hypophysenstiel und den HHL, ohne ein Portalsystem auszubilden Der Hypophysenvorderlappen (HVL) ist eine ektodermale Ausstülpung des Oropharynx (Rathke’sche Tasche), die nach oben wandert und sich an den HHL anlagert setzt sich aus verschiedenen Zellpopulationen zusammen, welche verschiedene HVLHormone produzieren (z.B. somatotrope, mammotrope, kortikotrope Zellen etc.) die Blutversorgung des HVL ist durch ein hypothalamo-hypophysäres Portalsystem gewährleistet: A. hypophysialis superior -> Primärplexus -> Sekundärplexus -> Sinus cavernosus Seite 4 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Physiologische Grundlagen Das Hypothalamus-Hypophysen-System Die Hypothalamus - HVL - Achse Der Hypothalamus produziert Releasing Hormone/Faktoren (releasing factors), die selektiv auf die verschiedenen Zellpopulationen im HVL wirken und die Sekretion der HVL-Hormone stimulieren Gewisse hypothalamische Faktoren hemmen die Sekretion von HVL-Hormonen (release-inhibiting Hormone/Faktoren, z.B. prolactin-inhibiting factor, PIF) Die releasing factors werden in Kerngebieten des Hypothalamus gebildet und gelangen durch Nervenendigungen in das Portalsystem des HVL Die hypothalamischen Hormone werden in der Regel pulsatil (= episodisch) sezerniert und unterliegen häufig einer zirkadianen Rhythmik (z.B. CRH und TRH) Die Hormone des HVL gelangen durch das Portalsystem in die systemische Zirkulation Die Hypothalamus - HHL - Achse das Hypothalamus-HHL-System sezerniert zwei Hormone: o Antidiuretisches Hormon (ADH) (= Arginin-Vasopressin) o Oxytozin die Hormone werden in Zellen des ncl. supraopticus und ncl. paraventricularis synthetisiert und gelangen durch axoplasmatischen Fluss (gebunden an spezifische Trägerproteine, sog. Neurophysine) in die Nervenendigungen des HHL. Stiel der Neurohypophyse. Immunfluoreszenzoptische Darstellung von Oxytozin die Hormone werden in sekretorischen Vesikeln in den Nervenendigungen gespeichert und durch Kalzium-vermittelte Exozytose freigesetzt Seite 5 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Die Hypophysen- und Hypothalamus-Hormone TRH TSH Schilddrüse Ovar GnRH FSH/LH Hoden GRF GH Somatostatin Leber / Fettgewebe Leber / andere Gewebe Produktion von T3/T4 FSH: Östrogen-/ProgesteronProduktion LH: Follikelreifung, Ovulation FSH: Reifung der Spermatozoen LH: Produktion von Testosteron ↑ Lipolyse ↑ Glykogenolyse Produktion von IGF-1 CRH ACTH Nebennierenrinde Produktion von Mineralo-, Glukokortikoiden und Androgenen TRH Dopamin Prolaktin Brustdrüse Stimulation der Laktation (postpartal) ADH Niere (Sammelrohr) Blutgefässe ↑ H2O-Rückresorption Uterus Brustdrüse Kontraktion (Geburt) Milcheinschuss, Milchejektion Oxytozin Seite 6 von 55 Vasokonstriktion Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Erkrankung des Hypophysenvorderlappens Seite 7 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Wachstumshormon (GH) Struktur und Wirkungen des Wachstumshormons (GH) Polypeptid aus 191 Aminosäuren (MW 21'500) GH wirkt einerseits direkt, anderseits indirekt, über die Stimulation von IGF-1 (Insulin-like growth factor 1) in der Leber Direkte Effekte Aktivierung der Lipase des Fettgewebes: Freisetzung von freien Fettsäuren (FFS) aus dem Fettgewebe Insulinresistenz: Hemmung der peripheren Glukoseaufnahme (Glukoseintoleranz und sekundärer Hyperinsulinismus) Wasserretention Indirekte Effekte Stimulation der Matrix-Synthese in Knorpel- und Knochengewebe (Stimulation des linearen Wachstums bis Epiphysenfugenschluss) Stimulation der Proteinsynthese (vermehrte Aminosäurenaufnahme, Stimulation der Transkription und Translation) Seite 8 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Regulation der Wachstumshormon-Sekretion Stimulation GRF Schlaf (unregelmässige Peaks, v.a. in der Schlaf-Phase 3 und 4; abnehmend im Alter) Stress (physisch und psychisch) Hyperaminoazidämie Hypoglykämie Proteinmangel massive Hungerzustände α-adrenerge Agonisten β-adrenerge Antagonisten Dopamin-Agonisten Hemmung Somatostatin GH (negativer Feedback) Hyperglykämie erhöhte FFS-Konzentration im Blut α-adrenerge Antagonisten β-adrenerge Agonisten Dopamin-Antagonisten Übersicht Seite 9 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Sekretionsmuster von GH und Prolaktin [mod. nach Greenspan] Seite 10 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz GH-Mangel: Kleinwuchs Krankheiten mit GH-Mangel: Kleinwuchs Vermindertes Wachstum aufgrund einer Störung der Sekretion oder Wirkung des Wachstumhormons (GH) Die Störung kann auf jeder Ebene der Hypothalamus-Hypophysen-Endorgan-Achse liegen Ursachen eines GH-Mangels Angeborene Störungen Erworbene Störungen Störung im Hypothalamus (hypothalamischer Kleinwuchs) idiopathischer GRF-Mangel bei komplexen ZNS-Missbildungen supraselläre Tumoren nach Schädelbestrahlung ZNS-Infektionen Hydrozephalus Störung im HVL (hypophysärer Kleinwuchs) Hypophysen-Agenesie, -Hypoplasie, -Dysplasie kongenitaler GH-Mangel (verursacht durch Mutationen im GH-Gen od. Produktion von defektem GH) intraselläre Tumoren Hypophysen-Trauma Hypophysen-Infarkt Infektionen Entzündungen GH-Mangel bei Hypothyreose (komplex) Störung in den IGF-1-produzierenden Geweben (IGF-Mangel) angeborene GH-Resistenz durch: o fehlende bzw. defekte GH-Rezeptoren (LaronZwerge) o Defekte in der IGF-1 Synthese (Mutationen im IGF-1-Gen) o Postrezeptordefekt erworbene GH-Resistenz durch: o zirkulierende Antikörper gegen GH oder GHRezeptor o Unterernährung o Leberkrankheiten IGF-1-Mangel bei Hypothyreose Störung im Endorgan (Knorpel/Knochen) IGF-1 Resistenz im Knorpel oder Knochen Störungen der Epiphysenfuge nicht-endokrine Skeletterkrankungen: z.B. osteogenesis imperfecta Chromosomenaberrationen Glukokortikoid-induzierte Wachstumshemmung Seite 11 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Klinik des GH-Mangels Proportionierter Kleinwuchs: die Störung liegt im Hypothalamus, im HVL oder in den IGF-1 produzierenden Geweben Nicht proportionierter Kleinwuchs: die Störung liegt im Endorgan (Knorpel/Knochen) Seite 12 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz GH-Mangel beim Kind Wachstumsrückstand ab 2. Lebensjahr bei normaler Geburtsgrösse rezidivierende Hypoglykämien rumpfbetonte Adipositas verzögerter Zahndurchbruch normale Intelligenz GH-Mangel beim Erwachsenen Tendenz zur Hypoglykämie Fettansammlung abdominal und um Hüften Diagnostik bei GH-Mangel Bestimmung der Wachstumsgeschwindigkeit und des Knochenalters (beim Kind) GH-Basalwerte sind nicht aussagekräftig Bestimmung der IGF-1 Konzentration im Blut GRF-Stimulationstest Insulin-Hypoglykämietest: Insulin-induzierte Hypoglykämie stimuliert GH-Sekretion Seite 13 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Therapie eines GH-Mangels Bei GH-Mangel: frühzeitige Substitution mit rekombinantem GH (rGH) bei Kindern (solange Epiphysenfugen noch offen sind) nicht sinnvoll bei konstitutivem Kleinwuchs (Wachstumspotential nur wenige cm) Bei GH-Resistenz (Laron-Zwerge): Substitution mit rekombinantem IGF-1 Seite 14 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz GH-Überschuss: Gigantismus/Akromegalie Krankheiten mit GH-Überschuss: Gigantismus/Akromegalie Pathologische Veränderungen des Wachstums durch chronischen GH-Exzess Riesenwuchs: Robert Wadlow (215 cm) Patient mit Riesenwuchs infolge eines GHsezernierenden Hypophysentumors neben seinem normal grossen Bruder führt beim Kind (Epiphysenfuge offen) zum Gigantismus Seite 15 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Edwin Klebs, Prof. für Pathologie in Zürich von 1882 - 1892 hat mit CarlFriedrich Fritzsche zusammen eine wichtige Publikation zum Riesenwuchs verfasst. Titelblatt der Publikation zum Thema des Riesenwuchses bzw. der Akromegalie durch Carl-Friedrich Fritzsche und Edwin Klebs (1884). führt beim Erwachsenen (Epiphysenfuge geschlossen) zur Akromegalie Seite 16 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Dr. Carl-Friedrich Fritzsche, Chefarzt des Spitals von Glarus, hat die Akromegalie eines Glarner Sennen verfolgt und detailliert beschrieben (1884) Zeichnung von Carl-Friedrich Fritzsche eines Glarner Sennen, der an einer schweren Akromegalie litt. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Ursachen von GH-Überschuss häufigste Ursache: Hypophysentumor (meist Adenom, häufig mit Mutation des GProteins in den Tumorzellen -> exzessive cAMP-Aktivierung und GH-Produktion) Tumoren des Hypothalamus mit exzessiver GRF-Produktion ektope Produktion von GRF oder GH durch Karzinome oder neuroendokrine Tumoren (Karzinoide) Grosses Hypophysenadenom mit GH-Produktion: Akromegalie. Oben nervus opticus. Seite 17 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Grosszelliges Hypophysenadenom mit GHProduktion: Akromegalie. HE-Färbung. Immunzytochemische Darstellung des GH-Gehalts von Tumorzellen. Pathophysiologische Auswirkungen eines GH-Überschuss Eine gesteigerte Sekretion von GH (Sekretion immer noch episodisch, jedoch ohne zirkadiane Rhythmik) führt zu hoher IGF-1-Konzentrationen und Stimulation von Knorpel-, Knochenund Bindegewebewachstum. Hohe GH-Konzentrationen verstärken die direkten Effekte von GH. Seite 18 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Klinik des GH-Überschusses Veränderungen des Bewegungsapparates Störung endokriner Funktionen Vergrösserung der Hände (Ehering passt nicht mehr) Schuhgrösse ↑ häufig Karpal- und Tarsaltunnelsyndrom (Parästhesien der Hände und Füsse) Arthralgien und Arthrosen der grossen Gelenke Gesichts- und Kieferveränderungen Vergröberung der Gesichtszüge Wachstum von Ober- und Unterkiefer (Prognathie, Malokklusion, Zahnlücken) Wachstum von Nase, Zunge und Lippen Organomegalie Kardiomegalie, ev. mit Kardiomyopathie Hepatomegalie Struma Hyperinsulinämie (Insulinresistenz) gestörte Glukosetoleranz, Diabetes mellitus Galaktorrhoe (durch Adenom, das gleichzeitig GH und Prolaktin bildet) Oligo-/Amenorrhoe Hypogonadismus Gynäkomastie Libidoabnahme Systemische Manifestationen Wasserretention Gewichtszunahme endokrines Psychosyndrom: Stimmungslabilität, Müdigkeit, Lethargie Lokale Manifestationen eines HVL-Adenoms Hautveränderungen Hypertrichose, Akne verdickte, fettige, schwitzende Haut (vergrösserte Hautporen) Infiltration in Sinus sphenoidalis Kompression von Hirnnerven Kopfschmerzen Sehstörungen/Visusverlust (Kompression des Chiasma opticum) Klinisches Erscheinungsbild bei einem Patienten mit Akromegalie Obere Reihe: Charakteristische Veränderungen von Gesicht und Zwischenraum zwischen den Zähnen bei einem Patienten mit Akromegalie. Vergrösserte Hände und Finger bei Akromegalie (links) und Zunahme der Schuhgrösse um 4 Nummern bei Akromegalie (rechts) Seite 19 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Diagnostik bei GH-Überschuss GH-Konzentration basal meist erhöht (Aussagekraft beschränkt, da episodische Sekretion), IGF-1-Konzentration erhöht Glukose-Suppressionstest (oraler Glukosetoleranztest mit GH-Bestimmung): Hemmung der GH-Sekretion mittels Hyperglykämie bildgebende Verfahren zur Tumorlokalisation Therapie der Akromegalie chirurgisch: transsphenoidale Adenomentfernung medikamentöse Hemmung der GH-Sekretion mit Somatostatinanaloga (Octreotid) oder Dopamin-Agonisten (Bromocriptin, Ergocriptin): meist adjuvant Radiotherapie: meist adjuvant oder bei inoperablen Tumoren Seite 20 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Prolaktin Struktur und Wirkungen von Prolaktin Polypeptidhormon bestehend aus 198 Aminosäuren (MW 22'000) während der Schwangerschaft fördert Prolaktin - zusammen mit anderen Hormonen (Östrogen, Progesteron) - die Entwicklung von Brustgewebe für die Milchproduktion nach der Geburt: Östrogen- und Progesteron-Konzentrationen sinken -> Laktationshemmung entfällt -> Prolaktin stimuliert (zusammen mit anderen Faktoren) die Laktation in der postpartalen Phase Regulation der Prolaktinsekretion die Kontrolle der Prolaktinsekretion wird vorwiegend durch die inhibitorische Wirkung von Dopamin (= Prolactin-inhibiting factor, PIF) kontrolliert Stimulation durch TRH, neurale Reize Stimulation der Prolaktin-Sekretion TRH Schwangerschaft Berührung der Brustwarze (Stillen) Stress Hypoglykämie Schlaf (mit keiner bestimmten Schlaf-Phase assoziiert) Dopamin-Antagonisten: Metoclopramid, Reserpin Hemmung der Prolaktin-Sekretion Dopamin (PIF) Dopamin-Agonisten: Levo-Dopa, Bromocriptin Seite 21 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Hyperprolaktinämie Hyperprolaktinämie Hohe PRL-Konzentrationen im Blut, bedingt durch prolaktinproduzierenden Tumor oder andere Ursachen (Medikamente etc.) Ursachen von Hyperprolaktinämie Hypophysenadenom (Mikro- oder Makroadenom), das Prolaktin sezerniert (= Prolaktinom) Kleinzelliger Hypophysentumor (Prolaktinom). HE-Färbung. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Prolaktin-Produktion (braun-schwarz) durch den Tumor bei starker Vergrösserung. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Akromegalie (GH- und TSH-produzierende somatotrope Zellen) Seite 22 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Immunelektronen-mikroskopische Darstellung von Prolaktin (kleine GoldPartikel) und GH (grosse Gold-Partikel) in Sekretgranula eines Hypophysentumors. Das Prolaktinom ist der häufigste endokrin aktive Hypophysentumor Einteilung der Hypophysentumoren aufgrund endokriner Aktivität Prolaktinome 33% GH-Produktion 15% ACTH-Produktion 10% TSH-Produktion 1% Gonadotropin-Produktion 8% Alpha-Untereinheit Glykoproteine 5% Plurihormonal 13% Ohne Hormonproduktion 15% Medikamente: Dopaminantagonisten, Opiate, MAO-Hemmer, Östrogene (= häufigster Grund für eine Hyperprolaktinämie) Hypophysenstiel- oder Hypothalamus-Läsionen (Trauma, Tumor, Bestrahlung) → Wegfall der Sekretionshemmung des PIF Hypothyreose mit Hyperplasie der thyreotropen Zellen des HVL (fehlender negativer Feedback durch T3 → TRH-Hypersekretion) Schwangerschaft Seite 23 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Klinik der Hyperprolaktinämie Bei der Frau Galaktorrhoe Galaktorrhoe auf Druck bei einem Patienten mit einem Prolaktinom sekundärer Hypogonadismus: Amenorrhoe, Oligomenorrhoe, anovulatorische Zyklen, Unfruchtbarkeit (Prolaktin interferiert mit der pulsatilen Gonadotropinsekretion) → Östrogenmangel (sekundärer Hypogonadismus) verursacht langfristig weitere Störungen: Osteoporose, Atrophie des Vaginalepithels endokrines Psychosyndrom: Depression, Ängstlichkeit ev. lokale, durch Tumorausdehnung bedingte Symptome: Kopfschmerzen, Gesichtsfeldausfälle, Hirnnervenkompression Beim Mann selten Galaktorrhoe sekundärer Hypogonadismus: verminderte Libido, Impotenz, Unfruchtbarkeit (Testosteron tief) ev. lokale Symptome Diagnostik bei Hyperprolaktinämie Ausschluss einer medikamentösen Ursache (Anamnese!) basale Prolaktinkonzentration mässig bis stark erhöht (im Nüchternzustand messen) bildgebende Verfahren (CT, MRI) Koronares Computertomogramm mit Befund eines Prolaktinoms (Pfeil) vor (links) und nach (rechts) medikamentöser Therapie mit Bromocriptin Seite 24 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Therapie der Hyperprolaktinämie chirurgisch: transsphenoidale Tumorexstirpation: v.a. bei Makroadenomen (>2cm) Radiotherapie (meist adjuvant) Starke Fibrosierung und Nekrose von Tumorzellen in einem Prolaktinom nach Bestrahlung. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Geringgradige Produktion von Prolaktin (braun) in vereinzelten Tumorzellen nach Bestrahlung eines Prolaktinoms. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. medikamentöse PRL-Hemmung: Dopamin-Agonisten (Bromocriptin, Cabergolin) Seite 25 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz ACTH Struktur und Wirkungen des ACTH Polypeptidhormon aus 39 Aminosäuren (MW 4’500) entsteht aus einem im HVL produzierten Vorläufermolekül (Pro-Opiomelanocortin, POMC) durch limitierte Proteolyse andere Fragmente von POMC sind: β-LPH (Lipotropin), α-MSH (Melanozytenstimulierendes Hormon), β-Endorphin ACTH stimuliert die Freisetzung von Glukokortikoiden, Mineralokortikoiden und androgenen Steroiden aus der Nebenniere → da ACTH bei verschiedenen Formen von Stress sezerniert wird, bezeichnet man es auch als «Stresshormon» Seite 26 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Regulation der ACTH-Sekretion Stimulation der Sekretion von ACTH durch CRH (corticotropin-releasing hormone) = CRF (corticotropin-releasing factor) die CRH-Ausschüttung erfolgt pulsatil mit einer zirkadianen Rhythmik (wichtig für die Beurteilung der Plasmakortisolwerte) o Peak am frühen Morgen zwischen 5-7 Uhr o Tiefstwerte am späten Abend Stress (physisch und psychisch) stimuliert die ACTH-Sekretion und kann die normale Rhythmik aufheben mögliche Stressoren können sein: Trauma, Verbrennungen, Operationen, Hypoglykämie, Pyrogene, emotionale Belastungen, Depressionen die Regulation der ACTH-Sekretion erfolgt mittels Feedbackhemmung («short und long feedback»). Siehe Abb. Regulation der ACTH-Sekretion Seite 27 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Sekretionsmuster von ACTH und Kortisol (mod. nach Greenspan) Seite 28 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz ACTH-Mangel ACTH-Mangel: sekundäre Nebennierenrindeninsuffizienz Mangel an adrenokortikotropem Hormon mit konsekutivem Ausfall der Kortisolproduktion. Tritt selten isoliert auf; meist zusammmen mit anderen Hormonausfällen (TSH, FSH, ...) im Rahmen einer HVL-Insuffizienz Ursachen von ACTH-Mangel Mangel an CRH Zerstörung der CRH-produzierenden Neuronen oder Zerstörung der hypothalamohypophysären Verbindungen Hypothalamustumoren Operations- und Bestrahlungsfolgen traumatische Durchtrennung des Hypophysenstiels Mangel an ACTH Zerstörung der ACTH-produzierenden Zellen Hypophysentumoren Verdrängung der Hypophyse durch Hirntumoren Ansicht der Gehirnbasis mit einem grossen Hypophysenadenom welches zum Mangel an Hormonproduktion bzw. -sekretion durch die Adenohypophyse führte (Zerstörung des Hypophysenstiels und des normalen Parenchyms der Hypophyse). Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Operations- und Bestrahlungsfolgen Blutungen, Infarkte der Hypophyse Infekte, Entzündungen, Granulome Seite 29 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Pathophysiologische Folgen bei ACTH-Mangel ACTH-Mangel führt zu einem Ausfall der Kortisolproduktion der NNR und somit zu einer eingeschränkten Stressantwort Lebensgefährlicher Zustand: kann - meist zusammen mit einem TSH-Ausfall - zu einem hypophysären Koma führen. Klinik bei ACTH-Mangel Adynamie, Müdigkeit Bewusstseinstrübung bis Koma Bradykardie Hypotonie Diagnostik bei ACTH-Mangel (sekundärer Nebennierenrindeninsuffizienz) tiefes Morgenkortisol ACTH-Stimulationstest Therapie des ACTH-Mangels notfallmässige Substitution mit Kortisol Seite 30 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz ACTH-Überschuss Krankheiten mit ACTH-Überschuss: Cushing-Syndrom Das Cushing-Syndrom wird im Kapitel Nebennierenrinde behandelt Seite 31 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Gonadotropine: LH und FSH Struktur und Wirkungen von LH und FSH Glykoproteine mit α- und β-Untereinheit (MW 29'000) LH und FSH binden an Rezeptoren von Ovar und Testis und regulieren die Gonadenfunktion Bei der Frau LH stimuliert die Östrogen- und Progesteronproduktion im Ovar induziert die Ovulation (LH-Peak in der Zyklusmitte) stimuliert die Umwandlung des Follikels in das Corpus luteum stimuliert die Produktion von Progesteron durch das Corpus luteum FSH stimuliert die Follikelreifung stimuliert zusammen mit LH die Östrogenproduktion im Ovar Beim Mann LH stimuliert die Testosteronproduktion in den Leydig-Zellen FSH ist notwendig für die Reifung der Spermatozoen (zusammen mit Testosteron) Seite 32 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Regulation der Sekretion von LH und FSH die Sekretion von FSH und LH wird kontrolliert durch das gonadotropin-releasing hormone (GnRH, pulsatile Sekretion) Typisches physiologisches Sekretionsmuster der Gonadotropine und der Sexualsteroide bei der Frau mit LH-Peak (→ Ovulation) und konsekutivem Progesteron-Anstieg. Modifiziert nach Greenspan FS, Strewler GJ: Basic and Clinical Endocrinology 5 th ed., Prentice Hall, 1997 Regulation der Gonadotropinsekretion bei der Frau: Östrogen triggert FSH-/LHPeak in Zyklusmitte (pos. Feedback) beim Mann: Hemmung der FSH-Sekretion durch Inhibin (Polypeptid) Seite 33 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Gonadotropinmangel: Sekundärer Hypogonadismus Gonadotropinmangel: Sekundärer Hypogonadismus Hypogonadismus: Unterfunktion der Keimdrüsen (Testis, Ovar) mit entsprechenden Auswirkungen beim Mann: Störung der Androgenbildung und der Funktion der tubuli seminiferi bei der Frau: Störung der Follikelreifung und Östrogenproduktion Primärer Hypogonadismus: Störung auf Ebene der Keimdrüse Sekundärer Hypogonadismus: Störung auf Ebene Hypothalamus/HVL Ursachen von sekundärem Hypogonadismus idiopathischer hypogonadotroper Hypogonadismus: isolierter Mangel an LH und FSH (Mutationen des GnRH-Gens oder der GnRH-Rezeptoren, selten) eine spezielle Form des sekundären Hypogonadismus, die X-chromosomal vererbt wird und häufig mit Anosmie vergesellschaftet ist, wird als Kallmann-Syndrom bezeichnet häufiger im Rahmen einer HVL-Insuffizienz mit Ausfall von mehreren hypophysären Hormonen ein hypogonadotroper Hypogonadismus kann auch in Zusammenhang mit verschiedenen Syndromen, die mit Adipositas assoziiert sind, auftreten: z.B. PraderLabhardt-Willi-Syndrom (Kleinwuchs, Intelligenzdefekt, Adipositas, Hypogonadismus) Seite 34 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Klinik des Hypogonadismus Kinder Ausbleiben der Pubertätsentwicklung Jugendliche Stillstand der Pubertätsentwicklung oft Gynäkomastie und Kryptorchismus bei männlichen Adoleszenten, primäre Amenorrhoe bei Mädchen geringe Entwicklung der primären und sekundären Geschlechtsmerkmale fehlende Entwicklung sexueller Interessen Erwachsene Bei ausreichender Virilisierung/Femininisierung können die klinischen Zeichen wenig ausgeprägt sein. Männer: Verminderung/Verlust der Libido, Impotenz Azoospermie mit Atrophie der Testes Osteoporose Ausfall der Sekundärbehaarung Hypogonadismus im Rahmen einer Hypophyseninsuffizienz. Beachte die fehlende Sekundärbehaarung und den gynoiden Habitus. Seite 35 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Frauen: Verminderung/Verlust der Libido Östrogenmangel: sekundäre Amenorrhoe, Atrophie des Genitale, Osteoporose Ausfall der Sekundärbehaarung Diagnostik bei Hypogonadismus GnRH-Stimulationstest: kein Anstieg der LH- bzw. FSH-Konzentrationen Messung der basalen Gonadotropin- und Steroidhormonkonzentrationen FSH/LH Testosteron/Östrogen Primärer Hypogonadismus ↑ ↓ Sekundärer Hypogonadismus ↓ ↓ Therapie des Hypogonadismus beim Mann: Testosteronsubstitution (i.m., transdermal) bei der Frau: Substitution von Östrogenen (oral, transdermal) falls Fertilität erwünscht: Gonadotropinsubstitution (i.m. bzw. pulsatil mittels Pumpe) Seite 36 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz TSH Struktur und Wirkungen von TSH Glykoprotein mit α- und β-Untereinheit (MW 28'000) β-Untereinheit bindet an den TSH-Rezeptor der Schilddrüse TSH stimuliert (via cAMP): o o o die Iodaufnahme in die Thyreozyten die Synthese und Freisetzung von T3 und T4 das Wachstum und die Vaskularisation der Schilddrüse (Stimulation der Proteinsynthese) Regulation der TSH-Sekretion Stimulation der TSH-Sekretion durch TRH Hemmung der TSH-Sekretion durch Somatostatin und Dopamin Glukokortikoide, Östrogene und GH verändern die Sensitivität des HVL auf TRH die Regulation erfolgt über einen negativen Feedback von T3 auf Hypothalamus- und Hypophysenebene (s. Abbildung unten) Übersicht Wirkung und Regulation der TSH-Sekretion Seite 37 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz TSH-Mangel: Sekundäre Hypothyreose TSH-Mangel: Sekundäre Hypothyreose Hypothyreose: Unterfunktion der Schilddrüse Primäre Hypothyreose: Störung auf Ebene Schilddrüse Sekundäre Hypothyreose: Störung auf Ebene Hypophyse (TSH-Mangel) Tertiäre Hypothyreose: Störung auf Ebene Hypothalamus (TRH-Mangel) Ursachen von TSH-Mangel Ein TSH-Mangel ist meist Ausdruck einer partiellen oder kompletten HVLInsuffizienz mit kombiniertem Ausfall von mehreren HVL-Hormonen. o Ursachen können Tumoren, Blutungen und Traumen im Bereich der Hypophyse sein. Klinik des TSH-Mangels Symptomatik der Hypothyreose: Kapitel Schilddrüse: "Schilddrüsenunterfunktion - Hypothyreose" Diagnostik bei sekundärer Hypothyreose TSH erniedrigt (siehe DD Hypo- Hyperthyreose) freies Thyroxin (fT4) erniedrigt TRH-Stimulationstest: TSH und fT4 nicht stimulierbar Therapie der sekundären Hypothyreose Substitution mit T4 Seite 38 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz TSH-Überschuss: Sekundäre Hyperthyreose TSH-Überschuss: Sekundäre Hyperthyreose Hyperthyreose: Überfunktion der Schilddrüse Primäre Hyperthyreose: Störung auf Ebene Schilddrüse Sekundäre Hyperthyreose: Störung auf Ebene Hypophyse Ursachen einer sekundären Hyperthyreose TSH-sezernierendes Hypophysenadenom (sehr selten!) Klinik der sekundären Hyperthyreose Symptome der Hyperthyreose: Kapitel Schilddrüse: "Schilddrüsenüberfunktion: Hyperthyreose" Diagnostik bei sekundärer Hyperthyreose basale TSH-Konzentration normal bzw. leicht erhöht (siehe Tabelle unten) fT4 und fT3 erhöht Primäre Hypothyreose Sekundäre Hypothyreose Primäre Hyperthyreose Sekundäre Hyperthyreose TSH ↑ ↓ ↓ ↑/normal fT3, fT4 ↓ ↓ ↑ ↑ Therapie der sekundären Hyperthyreose transsphenoidale Tumorexstirpation medikamentöse Therapie mit Somatostatin Radiotherapie Seite 39 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Hypopituitarismus Hypopituitarismus: Partieller/totaler Ausfall des Hypophysenvorderlappens mit verminderter/fehlender Sekretion von HVL-Hormonen Panhypopituitarismus: Ausfall aller HVL-Hormone; partieller Hypopituitarismus (am häufigsten); isolierte Ausfälle (selten) Primärer Hypopituitarismus: Störung auf Ebene HVL Sekundärer Hypopituitarismus: Störung auf Ebene Hypothalamus Ursachen eines Hypopituitarismus primärer Hypopituitarismus: Ursache ist eine Zerstörung des HVL sekundärer Hypopituitarismus: Ursache ist eine Zerstörung der Releasing Hormone produzierenden Zellen des Hypothalamus durch: Hypophysenadenome (Verdrängung der gesunden Hypophyse) Ansicht der Gehirnbasis mit einem grossen Hypophysenadenom welches zum Hypopituitarismus führte. (Zerstörung des Hypophysenstiels und des normalen Parenchyms der Hypophyse). Bei diesem Patienten trat zudem eine sekundäre Hypothyreose und eine Nebennierenrindenatrophie auf. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Zustände nach Operation Bestrahlung von Hypophysentumoren infiltrative, infektiöse und inflammatorische Prozesse Blutungen, Infarkte Seite 40 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Klinik bei Hypopituitarismus Schleichendes Auftreten und wechselnde Symptomatik. Da die Hypophyse eine beträchtliche sekretorische Reserve hat, führt erst eine Zerstörung von mehr als 75% des Drüsengewebes zu Symptomen. Klassische Reihenfolge bei progredientem Hypopituitarismus: 1. GH-Ausfall: Hypoglykämieneigung bei Erwachsenen, Kleinwuchs bei Kindern 2. FSH- und LH-Ausfall: sekundärer Hypogonadismus 3. TSH-Ausfall: sekundäre Hypothyreose Atrophie des Parenchyms der Schilddrüse bei Hypopituitarismus 4. ACTH-Ausfall: sekundäre NNR-Insuffizienz Atrophie der Nebennierenrinde bei Hypopituitarismus 5. PRL-Ausfall: nur bei stillenden Frauen symptomatisch Körperliche Veränderungen bei Patienten mit Hypopituitarismus: Adynamer, "wächserner" Gesichtsausdruck mit Fehlen der lateralen Augenbrauen Fehlen der Sekundärbehaarung Seite 41 von 55 Fehlen der Sekundärbehaarung Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Diagnostik bei Hypopituitarismus Bestimmung der peripheren Hormonkonzentrationen (Morgenkortisol, fT4, Testosteron, Östrogen) je nach Befund Stimulationstest mit Releasing-Hormonen und Bestimmung der entsprechenden HVL-Hormonen Therapie eines Hypopituitarismus Substitution der betreffenden Hormone Seite 42 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Erkrankungen des Hypophysenhinterlappens Seite 43 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Antidiuretisches Hormon (ADH) Struktur und Wirkung von ADH ringförmiges Nonapeptid mit Disulfidbrücke ADH wirkt an zwei Rezeptortypen: V1- und V2-Rezeptoren V1-Rezeptoren Lokalisation Wirkung Arteriolen (glatte Muskulatur) Vasokonstriktion (Erhöhung des systemischen Blutdrucks) -> bedeutendste Wirkung Leber Stimulation der Glykogenolyse HVL Stimulation der ACTH-Sekretion V2-Rezeptoren Lokalisation Wirkung Niere (Epithel der Sammelrohre) Erhöhung der Wasserpermeabilität der luminalen Zellmembran (vermehrter Einbau von Wasserkanal-Molekülen [Aquaporinen] in die luminale Zellmembran) -> Erhöhung der Wasserrückresorption -> Konzentrierung des Urins (Osmolaritätsanstiege bis maximal 1200 mosm/l möglich) Regulation der ADH-Sekretion Die ADH-Sekretion wird durch Anstieg der Plasmaosmolarität und durch eine Verminderung des Blutvolumens stimuliert Anstieg der Plasmaosmolarität (zelluläre Dehydratation) ein Anstieg der Plasmaosmolarität führt zu einem Wasserausstrom aus der Zelle → Dehydratation der Osmorezeptoren des Hypothalamus → Stimulation der ADH-Sekretion. Seite 44 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Eine Erhöhung der Plasmaosmolarität um nur 1% stimuliert bereits die ADH-Sekretion, den Durst und die Wasseraufnahme Verminderung des Blutvolumens (extrazelluläre Dehydratation) Eine Verminderung des Blutvolumens führt zu einer Senkung des systemischen Blutdrucks → Aktivierung von Barorezeptoren (Sinus caroticus, Aortenbogen) → Stimulation der ADH-Sekretion und Aktivierung des ReninAngiotensin-Aldosteron-Systems. Seite 45 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Übersicht über die Wirkung und Regulation von ADH Astrozytom am Boden des 3. Ventrikels. Copyright-Hinweis Aus Böcker, W.; Denk, H.; Heitz, Ph.U.; (Hrsg.) Pathologie, 2.Auflage, 2001 Urban & Fischer Verlag, München, Jena. Mit freundlicher Genehmigung des Verlages. Infiltration des Hypophysenstiels durch ein Kraniopharyngeom mit konsekutivem ADHMangel und Diabetes insipidus. Seite 46 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Unterbruch des Hypophysenstiels durch Tumoren, Trauma (Hirnoperationen, Schädelhirntraumen) → ADH kann nicht in den HHL transportiert werden Infekte und infiltrative Erkrankungen (Histiozytose, Granulome, ...) Infarkte familiär: angeborener Mangel an ADH-produzierenden Neuronen (autosomaldominant vererbt) Fehlender "brightspot" im MRI der Hypophyse als Hinweis fehlender ADH enthaltender Neurone im HHL. Vorhandener "brightspot" (= ADH enthaltende Neurone) im MRI der Hypophyse (Pfeil). idiopathisch: wahrscheinlich autoimmune Genese (Antikörper gegen ADHproduzierende Zellen) Seite 47 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Nephrogener Diabetes insipidus → vermindertes bzw. fehlendes Ansprechen der Niere auf ADH (ADH-Konzentrationen sind normal oder erhöht) chronische Nierenerkrankungen (Pyelonephritis, Nierenzysten) chronische Elektrolytstörungen (Hypokaliämie, Hyperkalzämie): Beeinträchtigung der renalen Konzentrationskapazität Medikamente (Lithium, Anästhetika, Antibiotika) Kongenital: Defekt des V2-Rezeptors bzw. des Aquaporin 2 Klinik des Diabetes insipidus akutes Auftreten Durst Polydipsie (bis 15 l/24h) Polyurie, Nykturie (heller, unkonzentrierter Urin) Diagnostik bei Diabetes insipidus Urinosmolarität ist tiefer als Plasmaosmolarität! (Urin nicht konzentriert) Plasmaosmolarität erhöht spezifisches Gewicht des Urins <1005 übrige Urinbefunde normal (keine Glukosurie!) Durstversuch: o normal: Anstieg der Urinosmolarität während des Versuches (Stimulation der ADH-Sekretion und Konzentration des Urins) o positiv: während acht Stunden Dursten steigt Urinosmolarität nicht an (Urin ist nicht konzentriert) o Unterscheidung zentraler versus nephrogener Diabetes durch Applikation von ADH (ADH-Versuch): zentraler Diabetes insipidus: Anstieg der Urinosmolarität nephrogener Diabetes insipidus: kein Anstieg der Urinosmolarität (kein bzw. ungenügendes Ansprechen der Niere auf ADH) Differentialdiagnose der Polyurie Laborbefunde Plasmaosmolarität Urinosmolarität ADH-Konzentration Plasma Urinosmolalität beim Durstversuch Urinosmolalität nach ADH-Injektion Zentraler Diabetes insipidus ↑ ↓ ↓ → ↑ Seite 48 von 55 Nephrogener Diabetes insipidus ↑ ↓ normal/↑ → → Psychogene Polydipsie ↓ ↓ ↓ ↑ ↑ Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Therapie des Diabetes insipidus Zentraler Diabetes insipidus Substitution mit Desmopressin (DDAVP) intranasal oder subkutan Nephrogener Diabetes insipidus Nach Möglichkeit Behebung der zugrunde liegenden Nierenkrankheit (langwierige, teils unbefriedigende Behandlung) Seite 49 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz ADH-Überschuss: SIADH Erkrankungen mit ADH-Überschuss: SIADH SIADH = Syndrome of Inappropriate ADH-Secretion Synonym = Schwartz-Bartter-Syndrom Hyponatriämische Hyperhydratation als Folge einer übermässigen ADH-Sekretion Ursachen von SIADH maligne Tumoren: ektopische Produktion von ADH nichtmaligne Lungenerkrankungen (Tuberkulose, Pneumonie) ZNS-Erkrankungen (Schädelhirn-Trauma, Meningitis): zentrale Stimulation der ADHSekretion Medikamente (Chlorpropamid, Phenothiazin, Vincristin): können ADH-Sekretion stimulieren endokrine Erkrankungen (Nebenniereninsuffizienz, Myxödem) Klinik des SIADH bei langsamer Entwicklung der Hyponatriämie: ev. nur unspezifische Zeichen bei rascher Entwicklung der Hyponatriämie: ZNS-Störungen (Kopfschmerzen, Erbrechen, Apathie, Koma) Diagnostik bei SIADH Hyponatriämie ([Na+] Plasmaosmolarität erniedrigt ( Urinosmolarität meist inadäquat erhöht (>1000 mosm/l) Anstieg des Körpergewichts (um 5-10%) infolge Wasserretention Differentialdiagnose: o Hyponatriämie infolge Überwässerung o Nebennierenrindeninsuffizienz Therapie des SIADH Behandlung der Grundkrankheit Flüssigkeitsrestriktion gelegentlich Infusion von hypertoner NaCl-Lösung Seite 50 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Oxytozin Struktur und Wirkungen von Oxytozin ringförmiges Nonapeptid mit Disulfidbrücke Stimulation der glatten Muskulatur des Uterus o Oxytozin erhöht Frequenz und Dauer der Aktionspotentiale während der Kontraktion o die Wirkung von Oxytozin wird durch Östrogen potenziert o am Ende der Schwangerschaft steigt die Östrogen-Konzentration an, die Oxytozin-Sensitivität des Uterus nimmt zu o Dehnung der Cervix und der Vagina während der Geburt führt zur Ausschüttung von Oxytozin: Unterstützung der Austreibung des Kindes durch kräftige Uteruskontraktionen (Verwendung von Oxytozin i.v. in der Geburtshilfe, um Wehen einzuleiten) Stimulation der Laktation o Oxytozin verursacht eine Kontraktion der myoepithelialen Zellen der Milchgänge: Milcheinschuss Seite 51 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Regulation der Oxytozin-Sekretion die Regulation der Oxytozin-Sekretion erfolgt über einen neuroendokrinen Reflexbogen Stimulation von Dehnungsrezeptoren der Brustwarze (Saugen), des Uterus und der Vagina (Dehnung während der Geburt) führt zur Oxytozinsekretion Immunfluoreszenzoptische Darstellung von Oxytozin. Stiel der Neurohypophyse. Seite 52 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Infos zu diesem Kapitel .............................................................................................................. 2 Lernziele, geschätzter Zeitaufwand, Dossiers und MC-Fragen zum Kapitel Hypothalamus und Hypophyse .......................................................................................... 2 Anatomische Grundlagen ........................................................................................................... 3 Anatomie des Hypothalamus und der Hypophyse ............................................................. 3 Embryologie der Hypophyse .............................................................................................. 4 Der Hypophysenhinterlappen (HHL) ............................................................................. 4 Der Hypophysenvorderlappen (HVL) ............................................................................ 4 Physiologische Grundlagen ........................................................................................................ 5 Das Hypothalamus-Hypophysen-System ........................................................................... 5 Die Hypothalamus - HVL - Achse ................................................................................. 5 Die Hypothalamus - HHL - Achse ................................................................................. 5 Die Hypophysen- und Hypothalamus-Hormone ................................................................ 6 Erkrankung des Hypophysenvorderlappens ............................................................................... 7 Wachstumshormon (GH) ........................................................................................................ 8 Struktur und Wirkungen des Wachstumshormons (GH) ................................................... 8 Regulation der Wachstumshormon-Sekretion ................................................................... 9 GH-Mangel: Kleinwuchs...................................................................................................... 11 Krankheiten mit GH-Mangel: Kleinwuchs ...................................................................... 11 Ursachen eines GH-Mangels ............................................................................................ 11 Klinik des GH-Mangels ................................................................................................... 12 GH-Mangel beim Kind................................................................................................. 13 GH-Mangel beim Erwachsenen ................................................................................... 13 Diagnostik bei GH-Mangel .............................................................................................. 13 Therapie eines GH-Mangels............................................................................................. 14 Bei GH-Mangel: ........................................................................................................... 14 Bei GH-Resistenz (Laron-Zwerge): ............................................................................. 14 GH-Überschuss: Gigantismus/Akromegalie ........................................................................ 15 Krankheiten mit GH-Überschuss: Gigantismus/Akromegalie ......................................... 15 Ursachen von GH-Überschuss ......................................................................................... 17 Pathophysiologische Auswirkungen eines GH-Überschuss ............................................ 18 Klinik des GH-Überschusses ........................................................................................... 19 Diagnostik bei GH-Überschuss ........................................................................................ 20 Therapie der Akromegalie ................................................................................................ 20 Prolaktin ............................................................................................................................... 21 Struktur und Wirkungen von Prolaktin ............................................................................ 21 Regulation der Prolaktinsekretion .................................................................................... 21 Hyperprolaktinämie ............................................................................................................. 22 Hyperprolaktinämie .......................................................................................................... 22 Ursachen von Hyperprolaktinämie................................................................................... 22 Klinik der Hyperprolaktinämie ........................................................................................ 24 Bei der Frau .................................................................................................................. 24 Beim Mann ................................................................................................................... 24 Diagnostik bei Hyperprolaktinämie ................................................................................. 24 Therapie der Hyperprolaktinämie .................................................................................... 25 ACTH.................................................................................................................................... 26 Struktur und Wirkungen des ACTH................................................................................. 26 Regulation der ACTH-Sekretion ...................................................................................... 27 ACTH-Mangel ...................................................................................................................... 29 ACTH-Mangel: sekundäre Nebennierenrindeninsuffizienz............................................. 29 Seite 53 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Ursachen von ACTH-Mangel .......................................................................................... 29 Mangel an CRH ............................................................................................................ 29 Mangel an ACTH ......................................................................................................... 29 Pathophysiologische Folgen bei ACTH-Mangel ............................................................. 30 Klinik bei ACTH-Mangel ................................................................................................ 30 Diagnostik bei ACTH-Mangel (sekundärer Nebennierenrindeninsuffizienz) ................. 30 Therapie des ACTH-Mangels .......................................................................................... 30 ACTH-Überschuss ................................................................................................................ 31 Krankheiten mit ACTH-Überschuss: Cushing-Syndrom ................................................. 31 Gonadotropine: LH und FSH ............................................................................................... 32 Struktur und Wirkungen von LH und FSH ...................................................................... 32 Bei der Frau .................................................................................................................. 32 Beim Mann ................................................................................................................... 32 Regulation der Sekretion von LH und FSH ..................................................................... 33 Gonadotropinmangel: Sekundärer Hypogonadismus .......................................................... 34 Gonadotropinmangel: Sekundärer Hypogonadismus....................................................... 34 Ursachen von sekundärem Hypogonadismus .................................................................. 34 Klinik des Hypogonadismus ............................................................................................ 35 Kinder ........................................................................................................................... 35 Jugendliche ................................................................................................................... 35 Erwachsene................................................................................................................... 35 Diagnostik bei Hypogonadismus ..................................................................................... 36 Therapie des Hypogonadismus ........................................................................................ 36 TSH ....................................................................................................................................... 37 Struktur und Wirkungen von TSH ................................................................................... 37 Regulation der TSH-Sekretion ......................................................................................... 37 TSH-Mangel: Sekundäre Hypothyreose ............................................................................... 38 TSH-Mangel: Sekundäre Hypothyreose .......................................................................... 38 Ursachen von TSH-Mangel .............................................................................................. 38 Klinik des TSH-Mangels .................................................................................................. 38 Diagnostik bei sekundärer Hypothyreose ........................................................................ 38 Therapie der sekundären Hypothyreose ........................................................................... 38 TSH-Überschuss: Sekundäre Hyperthyreose ....................................................................... 39 TSH-Überschuss: Sekundäre Hyperthyreose ................................................................... 39 Ursachen einer sekundären Hyperthyreose ...................................................................... 39 Klinik der sekundären Hyperthyreose .............................................................................. 39 Diagnostik bei sekundärer Hyperthyreose ....................................................................... 39 Therapie der sekundären Hyperthyreose .......................................................................... 39 Hypopituitarismus ................................................................................................................ 40 Hypopituitarismus: ........................................................................................................... 40 Ursachen eines Hypopituitarismus ................................................................................... 40 Klinik bei Hypopituitarismus ........................................................................................... 41 Diagnostik bei Hypopituitarismus .................................................................................... 42 Therapie eines Hypopituitarismus .................................................................................... 42 Erkrankungen des Hypophysenhinterlappens .......................................................................... 43 Antidiuretisches Hormon (ADH) .......................................................................................... 44 Struktur und Wirkung von ADH ...................................................................................... 44 Regulation der ADH-Sekretion ........................................................................................ 44 Anstieg der Plasmaosmolarität (zelluläre Dehydratation) ........................................... 44 Verminderung des Blutvolumens (extrazelluläre Dehydratation) ............................... 45 Übersicht über die Wirkung und Regulation von ADH ................................................... 46 Seite 54 von 55 Hypothalamus und Hypophyse ©2004 Prof. G. A. Spinas, Prof. Ph. U. Heitz Nephrogener Diabetes insipidus................................................................................... 48 Klinik des Diabetes insipidus ........................................................................................... 48 Diagnostik bei Diabetes insipidus .................................................................................... 48 Differentialdiagnose der Polyurie ................................................................................ 48 Therapie des Diabetes insipidus ....................................................................................... 49 Zentraler Diabetes insipidus ......................................................................................... 49 Nephrogener Diabetes insipidus................................................................................... 49 ADH-Überschuss: SIADH .................................................................................................... 50 Erkrankungen mit ADH-Überschuss: SIADH ................................................................. 50 SIADH = Syndrome of Inappropriate ADH-Secretion ................................................ 50 Ursachen von SIADH....................................................................................................... 50 Klinik des SIADH ............................................................................................................ 50 Diagnostik bei SIADH ..................................................................................................... 50 Therapie des SIADH ........................................................................................................ 50 Oxytozin ................................................................................................................................ 51 Struktur und Wirkungen von Oxytozin ............................................................................ 51 Regulation der Oxytozin-Sekretion .................................................................................. 52 Seite 55 von 55