Stress und Depressionen
Werbung

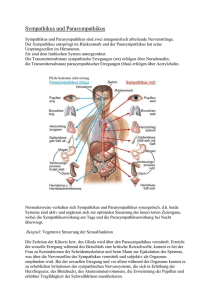
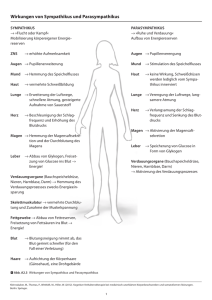
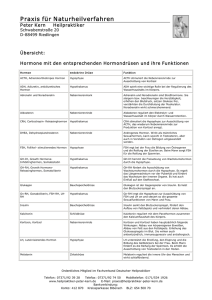
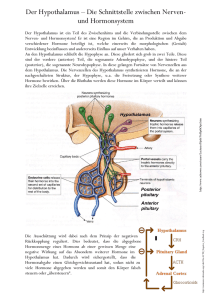
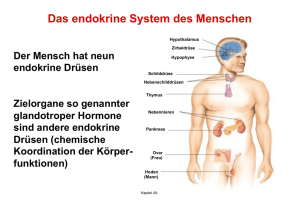
Facharbeit CranioSacrale Therapie September 2011 Kerstin Eikemper Thema: Stress und Depressionen I. II. III. IV. V. VI. VII. VIII. IX. X. XI. Einführung Symptome Einteilung und Ursachen Anatomie der Hypophyse Die Hormone des Hypothalamus und der Hypophyse Das vegetative Nervensystem Stressauslösende Ereignisse Auswirkungen von Stress Auswirkungen von Stress und CST auf den menschlichen Organismus Auswirkungen von Dysfunktionen Therapie von Dysfunktionen 1 I. Einführung Depressiv (lateinisch: deprimere ‚niederdrücken‘) bezeichnet umgangssprachlich einen Zustand psychischer Niedergeschlagenheit. Die Major-Depression ist eine durch einzelne oder rezidivierende depressive Episoden (Krankheitshäufung) und Mortalität (Sterblichkeit) einhergeht und Personen jeden Alters, Kultur und sozioökonomischer Herkunft betreffen kann. Depressionen gehören zu den häufigsten psychischen Erkrankungen weltweit. Die Lebenszeitprävalenz (Prävalenz = Krankheitshäufung) wird mit 12 – 17%, die Einjahresprävalenz mit 5 – 10% angegeben wobei Frauen ein größeres Risiko als Männer aufweisen. Sie können in jedem Alter, manchmal bereits in der Kindheit oder Adoleszenz (Jugendalter), beginnen. Jedoch gibt es eine besondere Häufung bei Personen im Alter zwischen 20 und 40 Jahren. (Angst 1995) Es gibt zunehmend Belege, dass viele Patienten, die eine depressive Episode erleiden, mit einem lebenslangen Verlauf der Krankheit leben müssen, entweder durch rezidivierende depressive Episoden oder anderer Formen chronisch depressiver Störungen, z.B. rezidivierende Major-Depression mit unvollständiger Remission zwischen den Episoden, eine chronisch depressive Episode oder eine sogenannte „Doppeldepression“ (gemeinsames Auftreten von Major-Depression und dysthymer Störung) (Judd et al. 2000) Obwohl die Prognose für eine depressive Episode günstig ist, d.h. die meisten Patienten erreichen nach dem Abklingen der Episode ihr normales Funktionsniveau, bleiben trotz einer vollständigen Remission in 20% bis 30% der Fälle einige depressive Symptome dauerhaft bestehen (Judd et al. 2008). Studien, die Auswirkungen einer Depression auf die Lebensqualität der Patienten untersuchen, zeigen Ergebnisse, die denen von Patienten mit chronisch somatischen Krankheiten, wie ischämische Herzerkrankungen oder Diabetes mellitus, gleichen oder diese sogar noch übertreffen (Unützer et al. 2000). Die „Global Burden of Disease“ – Studie der WHO schätze, dass unipolare Depressionen die vierthöchsten allgemeinen Belastungen (vorzeitige Mortalität und Behinderung) durch die Erkrankung verursachen (zählt man die Suizide dazu, steigen die allgemeinen Belastungen durch die unipolaren Depressionen auf fast 40% (Murray und Lopez 1996). Im Jahr 2020 wird die Major Depression nach den Herz-Kreislauf-Erkrankungen an zweiter Stelle der Krankheiten mit den höchsten allgemeinen Belastungen stehen (WHO 2001). Zusätzlich zum Leiden der Patienten und dem ihrer Familien verursachen depressive Erkrankungen signifikant erhöhte Kosten für die Gesellschaft. Die Kosten werden oft über einen längeren Zeitraum verursacht, da depressive Erkrankungen häufig nicht richtig diagnostiziert und nicht adäquat behandelt werden, sowie die betroffenen Personen bereits relativ früh erkranken (Unützer et al. 2000). (1) 2 II. Symptome Die Krankheit Depression ist charakterisiert durch: - Stimmungseinengung, z.B. Verlust der Fähigkeit zu Freude oder Trauer - Antriebshemmung, mit oder ohne Unruhe - Müdigkeit - übertriebene Sorge um die Zukunft - unter Umständen überbetonte Beunruhigung durch Bagatellstörungen im Bereich des eigenen Körpers - Gefühle der Hoffnungslosigkeit, Minderwertigkeit, Hilflosigkeit - soziale Selbstisolation - Selbstentwertung und übersteigerte Schuldgefühle - verringerte Konzentrations - und Entscheidungsfähigkeit - das Denken ist verlangsamt (Denkhemmung) - sinnloses Gedankenkreisen (Grübelzwang) - Störungen des Zeitempfindens - Reizbarkeit und Ängstlichkeit - Überbewertung negative Gedanken und Eindrücke - vermindertes sexuelle Interesse Bei einer schweren depressiven Episode kann der Erkrankte in seinem Antrieb so gehemmt sein, dass er nicht mehr einfachste Tätigkeiten, wie Körperpflege, Einkaufen oder Abwaschen verrichten kann. Depressive Erkrankungen gehen mit körperlichen Symptomen einher, sogenannten Vitalstörungen, wie: - Appetitlosigkeit, Gewichtsabnahme, Gewichtszunahme („Kummerspeck“), - Schlafstörungen, gestörten 24-Stundenrhythmus, Morgentief mit Besserung am späten Nachmittag und Abend - Schmerzen in ganz unterschiedlichen Körperregionen, am typischsten mit einem quälenden Druckgefühl auf der Brust - Magen-Darm-Störungen - Herz-Kreislauf-Beschwerden (z.B. erhöhter Herzschlag) - trockener Mund - erhöhte Infekt Anfälligkeit Je nach Schwere einer Depression kann sie mit latenter oder akuter Suizidität einhergehen. Es wird vermutet, dass ein großer Teil der jährlich circa 9.500 Suizide in Deutschland auf Depressionen zurückzuführen ist. (4) 3 III. Einteilung und Ursachen Aufgrund unterschiedlicher klinischer Leitsymptome, Schweregrade und Verlaufscharakteristika können verschiedene Formen der Depression unterschieden werden. Anhand der aktuellen operationalisierten Klassifikationssysteme ICD-10 (WHO, 1991) und DSM-IV (APA, 1994) werden die früher als endogene Depression bezeichneten Erkrankungen in die große Gruppe der affektiven Störungen (u.a. bipolare affektive Störungen, depressive Episode, unipolare rezidivierende depressive Störung und Dysthymie) klassifiziert. Zu Forschungszwecken scheint sich jedoch zunehmend die Einteilung in primäre und sekundäre depressive Störung zu etablieren, einerseits mit dem Ziel eine möglichst klar definierte Population depressiver Patienten untersuchen zu können, andererseits der (v.a. früheren) Auffassung entgegenzuwirken, psychischen Störungen auf der Basis hirnstruktureller oder laborchemischer Anomalitäten als „organisch“ zu bezeichnen, während Störungen ohne nachweisbare Veränderungen als „funktionell“ anzusehen. Gerade die Fortschritte in der Bildgebungsdiagnostik ermöglichten den Nachweis, dass vielen „funktionellen“ psychischen Störungen sehr wohl Störungen des zerebralen Metabolismus (Stoffwechsel) zu Grunde liegen. Daher hat sich für diese Störungen der Begriff „primär“ durchgesetzt. Das heißt, die „primäre“ Erkrankung beinhaltet gestörte zerebrale biochemische Prozesse. Im Gegensatz dazu werden Störungen auf der Basis neurologischer oder somatischer Erkrankungen, die ihrerseits zerebrale biochemische Prozesse verändern, als „sekundäre“ psychische Störungen bezeichnet. Natürlich gibt es Überlappungen bei Patienten, die sowohl unter primären als auch sekundären Störungen leiden. (1) 4 (5) 5 IV. Anatomie der Hypophyse (Hirnanhangdrüse) Der Hypothalamus ist über das Infundibulum (Hypophysenstiel) mit der Hypophyse verbunden. Die unpaarig vorliegende Hypophyse ist etwa 0,6g schwer. Sie liegt in einer von der Sella turcica (= Türkensattel) gebildeten grubenartigen Vertiefung des Os sphenoidale, die Fossa hypophysialis genannt wird. Die Fossa hypophysialis ist innen von der Dura mater ausgekleidet, die damit die Hypophyse umhüllt. Die nach kranial offene Fossa wird durch eine horizontal gespannte Platte der Dura mater verschlossen, die Diaphragma sellae genannt wird. Das Diaphragma sallae enthält nur eine kleine Aussparung, durch die das Infundibulum hindurchzieht. Unterteilung der Hypophyse Die Hypophyse besteht aus zwei entwicklungsgeschichtlich verschiedenen Teilen: dem Drüsenteil = Adenohypophyse = Hypophysenvorderlappen (HVL) einem Hirnteil = Neurohypophyse = Hypophysenhinterlappen (HHL) (7) (6) 5) Sella turcica = Türkensattel - er liegt über der Keilbeinhöhle und enthält die Hypophyse 6) Tuberculum sellae - kleiner Höcker vor der Hypophysengrube 8) Fossa hypophysialis - Grube zur Aufnahme der Hypophyse 9) Dorsum sellae - Rückwand der Hypophysengrube 10) Processus clinoideus posterior - Höcker beidseits am Dorsum sellae - Ansatz des Tentorium cerebelli 21) Processus clinoideus anterior - Zapfenähnlicher Fortsatz beiderseits der Hypophysengrube - Ansatz des Tentorium cerebelli (3) 6 V. Die Hormone des Hypothalamus und der Hypophyse Hormone sind Botenstoffe, welche die biologischen Abläufe im Körper, das Verhalten und die Empfindungen eines Menschen entscheidend beeinflussen. Dies gilt nicht nur beispielsweise für die Stressreaktion, sondern auf für Entwicklungsprozesse wie Wachstum und Pubertät, für das Ess-, Trinkund Schlafverhalten, die Sexualität, die Psyche und für Reaktionen auf Krankheiten. Hormone erfüllen zahlreiche Aufgaben: Sie regulieren die chemische Zusammensetzung des Inneren Milieus, den Organstoffwechsel und die Energiebalance, helfen dem Körper, mit Belastungssituationen wie z.B. Infektionen, Trauma, emotionaler Stress, Durst, Hunger, Blutungen und Temperaturextremen fertig zu werden, fördern Wachstum und Entwicklung, steuern die Reproduktionsvorgänge wie Eizell- und Spermienbildung, Befruchtung, Versorgung des Kindes im Mutterleib, Geburt sowie Ernährung des Neugeborenen. Hypothalamus Der Hypothalamus ist die übergeordnete Hormondrüse des Körpers. Als Teil des Gehirns kann er nervale in hormonelle Botschaften umsetzen. Dem Hypothalamus untergeordnet ist die Hypophyse (Hirnanhangsdrüse). Die wichtigsten Hypothalamushormone sind: TRH (Thyreotropin-Releasing-Hormon) - stimuliert die Ausschüttung von TSH (Thyreoidea-stimulierendes Hormon) CRH (Corticotropin-Releasing-Hormon) - stimuliert die Ausschüttung von ACTH (Adrenocorticotropes Hormon) Gn-RH - das Releasing-Hormon der glandotropen Sexualhormone FSH und LH 7 Hypophyse Die Hypophyse produziert eine große Zahl von Hormonen, welche die peripheren Hormondrüsen anregen oder aber direkt wirksam sind. Hypophysenvorderlappen (HVL): Wachstumshormon, auch STH = Somatotropes Hormon oder HGH = Human growth Hormone - Kontrolliert das Körperwachstum, indem es Zellwachstum und – vermehrung fördert Prolaktin - Setzt die Milchproduktion in der Brustdrüse in Gang TSH (Thyreoidea-stimulierendes Hormon) ACTH (Adrenocorticotropes Hormon) - Stimuliert die Glukokortikoidausschüttung in der Nebenniere FSH (Follikel-stimulierendes Hormon) - Stimuliert die Östrogenbildung und Eiteilung bei der Frau und die Spermienentwicklung beim Mann LH (Luteinisierendes Hormon) - Fördert die Eireifung, Eisprung und Gelbkörperbildung bei der Frau und die Spermienreifung beim Mann Hypophysenhinterlappen (HHL): Neben den Hormonen, die den HVL beeinflussen, werden in bestimmten Arealen des Hypothalamus die Hormone Oxytocin und Adiuretin gebildet. Sie werden dann in den Axonen der Nervenzellen des Hypothalamus zu HHL transportiert, wo sie gespeichert und bei Bedarf ins Blut abgegeben werden. Aufgrund ihres Sekretionsortes werden die beiden Hormone auch als Hypophysenhinterlappenhormone bezeichnet. Oxytocin Oxytocin bewirkt die Auslösung der Wehen an der geburtsbereiten Gebärmutter und führt während der Stillperiode zum Milcheinschuss. Adiuretin auch ADH = antidiuretisches (gegen den Harndurchfluss gerichtetes) Hormon oder Vasopressin genannt, ist entscheidend an der Regulierung des osmotischen Druckes und des Flüssigkeitsvolumens im Körper beteiligt. Es fördert die osmotisch bedingte Wasserrückresorption aus den Harnkanälchen der Niere ins Blut, indem es die Wasserdurchlässigkeit der Zellmembran der distalen Tubuluszellen und der Sammelrohre erhöht. Dadurch wird weniger Urin ausgeschieden. (2) 8 (3) (2) (2) 9 VI. Das vegetative Nervensystem Die Aufgabe des vegetativen Nervensystems ist die Steuerung lebenswichtiger Organfunktionen (z.B. Atmung, Kreislauf, Stoffwechsel, Wasserhaushalt), die unbewusst abläuft und durch den Willen kaum beeinflussbar ist. Das vegetative Nervensystem besteht aus dem Sympathikus und dem Parasympathikus, die oft gegensinnige Wirkungen haben. Sympathikus Die Zentren des Sympathikus haben ihren Ursprung im Wesentlichen im thorakalen und lumbalen Bereich des Rückenmarks in Höhe von C8 – L3. Der Sympathikus wird vor allem bei Aktivitäten des Körpers erregt, die nach außen gerichtet sind z.B. Reaktionen auf Stress, körperliche Arbeit. Einen wichtigen Bestandteil und eine Besonderheit des peripheren Sympathikus stellt das Nebennierenmark dar. Es kann als verlängerter Arm des vegetativen Nervensystems aufgefasst werden, da es entwicklungsgeschichtlich einem umgewandelten sympathischen Ganglion entspricht. Deshalb findet man dort hochspezialisierte Neurone des Sympathikus. Diese Zellen schütten – nach Stimulation durch vegetative Neurone des ZNS – Adrenalin und Noradrenalin ins Blut aus. Sie steigern als Hauptwirkung sehr rasch die Energiebereitstellung. Vom Nebennierenmark werden sie zwar ständig in einer niedrigen Rate sezerniert, charakteristisch sind aber die hochkonzentrierten Ausschüttungen in Stresssituationen. Parasympathikus Der Parasympathikus wird in zwei Anteile unterteilt: 1. Cranialer Parasympathikus - Kopfteil Der Ursprung des cranialen Anteils liegt in den Kerngebieten des Hirnstamms. Folgende Hirnnerven versorgen parasympathisch ihre Zielgebiete: III. N. occulomotorius VII. N. facialis IX. N. glossopharyngeus X. N. vagus 2. Sacraler Parasympathikus – Beckenteil Der sacrale Bereich geht aus den Rückenmarkssegmenten S2 – S4 hervor und versorgt parasympathisch die Eingeweide des kleinen Becken, die Harnblase und die Genitalorgane. Der Parasympathikus dominiert bei nach innen gerichteten Körperfunktionen, z.B. Essen, Verdauung, Ausscheiden. 10 Durch das Zusammenspiel von Sympathikus und Parasympathikus erfolgt ständig eine optimale Anpassung an die jeweiligen Bedürfnisse des Körpers. (2) (3) 11 VII. Stressauslösende Ereignisse Psychische Stressoren können sein Physische Stressoren können sein - Angst - Ärger - Leistungsdruck - Freude - Prüfung - Trennung - Tod - traumatische Erlebnisse - Krieg - Umzug - Straßenverkehr - Schlafdefizit - Nachtarbeit - Infektionen - Operationen - Verletzungen - Krankheit Die kurzfristige Stresswirkung mag zwar unangenehm sein – etwa bei Prüfungen – medizinisch krankmachend ist diese Stresswirkung jedoch nicht. Gefährlicher sind vielmehr die Effekte der langfristige oder immer wieder einwirkenden Stressoren („Dauerstress“). (2) 12 VIII. Auswirkungen von Stress Eine Vielzahl neuroendokrinologischer Befunde legen Störungen der Regulation der HypothalamusHypophysen-Nebennierenrinden (HPA) – Achse bzw. der Schilddrüsen-Achse bei depressiven Erkrankungen nahe (Bauer et al. 2008). Bekanntlich führt psychischer und/oder physischer Stress zu einer Aktivierung der HPA-Achse. Eine zentrale Rolle in der Modulation der Stressreaktion nimmt hierbei das Corticotropin-Releasing-Hormon (CRH), ein aus 41 Aminosäuren bestehende Peptid, ein. Durch die Aktivierung periventrikulärer Neurone kommt es zu einer vermehrten Freisetzung von CRH in die Portalvenen, welche eine vermehrte Ausschüttung des adrenocorticotropen Hormons (ACTH) zur Folge hat. Über ACTH kommt es schließlich zu einer Aktivierung der Nebennierenrinde und damit zur Ausschüttung von Glucocorticoiden, die wiederum einerseits verschiedene metabolische Effekte wie Hyperglykämie, andererseits stressassoziierte Verhaltensänderungen (z.B. ängstliches Verhalten, Erregung) induzieren. Die Verhaltensänderungen scheinen allerdings auch einer direkten zentralnervösen Wirkung des CRH zu unterliegen (De Souza 1995, Koob und Heinrichs 1999). Bei depressiven Menschen konnten erhöhte CRH-Konzentrationen im Liquor sowie eine erhöhte Anzahl CRH-produzierender Zellen im Bereich periventrikulärer Neurone nachgewiesen werden (Raadsheer et al. 1994). Insgesamt findet sich bei ca. 60% der Patienten mit einer Major-Depression eine Dysfunktion des HPASystems im Sinne eines Hypercortisolismus (Ströhle 2003). Wegweisend hierfür sind die Befunde einer erhöhten basalen Sekretion (Pulsatilität) von ACTH und Cortisol sowie einer verminderten Suppression des HPA-Systems nach Gabe des synthetischen Glucocorticoids Dexamethason bei depressiven Patienten (Deuschle et al. 1997). Der Nachweis einer CRH-Rezeptor-Desensitivierung bei depressiven Patienten (Holsboer 1999), die zudem vergrößerte Nebennieren aufweisen, stützte zudem die Hypothese einer Dysfunktion des HPA-Systems. (1) IX. Auswirkungen von Stress und CranioSacraler Therapie auf den menschlichen Organismus Wirkung von Stress ↑ Sympathikus Aktivität Aktivierung der HPA – Achse Ausschüttung von Cortisol Ausschüttung von Adrenalin u. Noradrenalin ↑ Herzfrequenz ↑ Schmerz ↑ Tonus ↑ RR Hyperglykämie Begünstigung von Dysfunktionen im CranioSacralen System Wirkung von CST ↓ Sympathikus Aktivität ↑ Parasympathikus Aktivität ↑ Entspannung ↑ Flüssigkeitszirkulation Herzrhythmusregulierend ↓ Schmerz ↓ Tonus ↓ RR Blutzuckerregulierend Behebung von Dysfunktionen im CranioSacralen System 13 X. Auswirkungen von Dysfunktionen Trias der Kompression (9) O.C.B. = Occipitale Craniale Basis (Schädelbasis) S.B.S. = Sphenobasilare Synchondrose (Synchondrose zwischen Sphenoidale und Okziput) Die Trias der Kompression besagt, dass sich Dysfunktionen von einer Stelle des Körpers auf andere übertragen können. Wenn jemand z.B. eine Blockierung im Bereich L5/S1 hat, kann sich diese zur SBS fortsetzen und sich dort, durch die eingeschränkte Beweglichkeit des Keilbeins, negativ auf die endokrine Funktion der Hypophyse auswirken. Deshalb ist es bei der Therapie wichtig, alle Strukturen in die Behandlung miteinzubeziehen. Die Dysfunktion am Sphenobasilargelenk steht meistens im Zusammenhang mit einer abnormen Spannung an der Falx cerebri und am Tentorium cerebelli. Die Spannung an den Membranen kann durch die Dysfunktion an der SBS entstanden sein. Tritt die Spannung, beispielsweise durch ein Trauma, zuerst auf, kann dies umgekehrt eine Dysfunktion der SBS nach sich ziehen. Die Hypophyse steht anatomisch in enger Verbindung mit dem Os sphenoidale. In dem Lehrbuch der CranioSacralen Therapie I von Upledger und Vredevoogd, werden die Auswirkungen von Dysfunktionen auf die Psyche des Menschen beschrieben. Hier ein Ausschnitt aus dem Lehrbuch: 7.10 Vertikale Verspannung des Sphenobasilargelenkes und der Schädelbasis […] Das Tentorium cerebelli ist vorn an den Proc. clinoidei des Os sphenoidale befestigt. Eine doppelschichtige Membran übt einen großen Einfluss auf das Diaphragma sellae aus. Die Öffnungen in dieser duralen Platte ermöglicht den Durchtritt des Hypophysenstiels, an dem die Hypophyse vom Hypothalamus herunterhängt. Diese Scheidewand umgibt auch die Sinus intercavernosus und circularis. In der Regel ergeben sich für den Patienten bei der Korrektur von Vertikalen Verspannungen auch „zufällige“ Vorteile durch die Verbesserung der endokrinen Funktionen. Bei schweren Vertikalen Verspannungen der Schädelbasis treten oft heftige Kopfschmerzen, Nebenhöhlenentzündungen, Allergien und Persönlichkeitsstörungen auf. Häufig handelt es sich bei solchen Persönlichkeitsstörungen um Wutausbrüche und antisoziales Verhalten. […] 14 7.11 Kompression der Schädelbasis Im Vergleich zu den in diesem Kapitel bereits beschriebenen Funktionsstörungen stellt die Kompression ein besonderes Problem dar. Sowohl hinsichtlich ihrer klinischen Bedeutung als auch des Ausmaßes ihrer physiologischen Wirkung ist sie wesentlich schwerwiegender. Die klinischen Symptome, die sie erzeugen kann, sind außerordentlich vielfältig und scheinen zum Teil bizarr. Bei einer Kompression der Schädelbasis ist eines der häufigsten klinischen Erscheinungsbilder das Auftreten depressiver Zustände, die oft als neurotisch endogene Depressionszustände diagnostiziert werden. […] 16.8 Psychische Störungen Unsere Erfahrung auf diesem Gebiet ist etwas begrenzt. Wie bereits im 15. Kapitel beschrieben, haben wir eine große Anzahl von psychisch gestörten Kindern mit einigem Erfolg behandelt. Bei Erwachsenen haben wir ebenfalls eine recht große Anzahl von verschiedenen schweren Depressionsfällen behandelt. Darunter befanden sich viele Patienten mit einer Geschichte von oft mehreren Selbstmordversuchen, während andere ein- oder mehrmals in psychiatrische Anstalten eingewiesen worden waren. Die meisten von ihnen bekamen Antidepressiva. Wir haben bisher noch keinen Fall von Depressionen untersucht, ob endogener oder reaktiver Art, der nicht eine schwere Kompression der Schädelbasis in der sagittalen Richtung aufwies, noch haben wir bislang einen Fall erlebt, bei dem die Depression nicht positiv und in der Regel recht dramatisch auf eine erfolgreiche Entkeilung der Schädelbasis angesprochen hat. Offenbar ist es dabei ohne Bedeutung, ob die Depression als Folgeerscheinung nach dem Tod eines dem Patienten nahestehenden Menschen (oder Tieres!) oder nach der Geburt eines Kindes auftreten, die Dekompressionstechnik erzielt eine dramatische Linderung. Wir stellen uns dabei die Frage, ob die Geburt nicht vielleicht eine Kompression des Lumbosacralbereichs verursacht, die sich dann bis zur Schädelbasis fortpflanzt und dort zu Depressionen führt. Wir müssen deshalb immer darauf achten, die lumbosacrale Störung zu beseitigen, die in der Regel eine Kompression der Schädelbasis begleitet (Kapitel 7). Patienten, die unter Angstgefühlen leiden, sind ein weiteres Gebiet, auf dem wir wesentliche Erfolge erzielen konnten. Diese Art Patient scheint jedoch nicht mit der gleichen Konsequenz charakteristische Cranio Sacrale Restriktionssymptome aufzuweisen, wie dies bei depressiven Patienten der Fall ist. Beim Angstpatienten behandelt man, was man findet. Restriktionen neigen dazu, wieder aufzutreten. Dann muss die Behandlung wiederholt werden. Über mehrere Wochen sinkt der Angstpegel, bis die Angst schließlich vollständig verschwindet. Während der Korrekturen entsteht mitunter eine Krise, auf die sich der Therapeut gefasst machen und während der er bereit sein muss, den Patienten zu unterstützen. In der Regel bezeichnet die Krise die Auflösung irgendeiner verdrängten seelischen Angelegenheit und erweist sich schließlich als positive Wende für den Patienten. (8) 15 XI. Therapie von Dysfunktionen Die Behandlung erfolgt nach dem „10 Punkte Protokoll“, wobei vor allem auf folgende Strukturen eingegangen werden sollte: 1. L5/S1 Techniken: - Dekompression - Zugentspannung - Mediale Kompression SIAS - Balancing von Sakrum und Okziput 2. Sphenobasilare Synchondrose Techniken: - Dekompression am Sphenoid - Vertikal Strain - Lateral Strain - Seitneigung - Flexion/Extension - Torsion 3. Occipitale Craniale Basis Techniken: - Okzipitale Schädelbasis Entspannung 4. Vertikale Membranen Techniken: - Parietale Hebetechnik - Entspannung des Duralschlauches vom Okziput oder sacrococcygealem Komplex 5. Stillpoints Techniken: - CV-4 Technik - Stillpoint am Sacrum Umschaltung von sympathische auf parasympathische Aktivität Para- und Sympathikus arbeiten gegenläufig. Der Sympathikus ist für die Energiebereitstellung verantwortlich und der Parasympathikus für die Regeneration. Regeneration kann nur bei Entspannung erfolgen, d.h. wenn der Parasympathikus aktiv ist. Diese Aktivierung kann über die CranioSakrale Therapie erreicht werden. Wie bereits in Punkt VI. erwähnt, besteht der Parasympathikus aus einem cranialen und einem sacralen Anteil. Bei der Arbeit am Cranium und am Sacrum werden die Nervenzentren des Parasympathikus stimuliert. Bei der CV-4 Technik kommt es, durch den Druck der auf den 4.Ventrikel ausgeübt wird, zu einem erhöhten Flüssigkeitsaustausch und einer veränderten Flüssigkeitsverteilung. Dies wirkt auch stimulierend auf die Hirnnervenzentren des 4. Ventrikel und somit auf die Zentren des cranialen Parasympathikus. 16 Das Ziel der Behandlung mit CranioSakraler Therapie ist, ursächliche Krankheitsfaktoren aufzulösen oder abzuschwächen. Es sollen die Selbstheilungskräfte und die Selbstkorrektur des Körpers angeregt und unterstützt werden. Die dabei erreichte Tiefenentspannung verhilft dem gesamten Organismus sich zu regenerieren. Dies hat Auswirkungen auf das Hormon-, Immun-, Nerven-, Organ-, Psycho- und Skelettsystem. Dabei wird unter anderem der Muskeltonus verringert, die Atmung vertieft, die Austauschprozesse der gesamten Körperflüssigkeiten normalisiert, das autonome Nervensystem ausgeglichen und die Körperstatik harmonisiert. Die Widerstandskraft des Körpers wird insgesamt gestärkt und der Körper ermutigt, seine eigene selbstregulative Tätigkeit wieder zu übernehmen, um sich selbst zu heilen. Literatur 1) Prof. Dr.Dr. Michael Bauer et al: Neurobiologie und Therapie depressiver Erkrankungen, 2. Auflage 2) Arne Schäffler, Nicole Menche: Biologie Anatomie Physiologie, 4. Auflage 3) Johann S. Schwegler: Der Mensch- Anatomie und Physiologie, 2. neubearbeitete Auflage 4) Wikipedia 5) Bernd Neumann, PD Dr. med. Detlef Dietrich: Depression ist kein Schicksal 6) Heinz Feneis: Anatomisches Bildwörterbuch, 8. Auflage 7) K.J. Moll, M. Moll: Kurzlehrbuch Anatomie, 16. Auflage 8) John E. Upledger, Jon D. Vredevoogd: Lehrbuch der CranioSacralen Therapie I, 5. Auflage 9) Skript Advanced Kurs, Dr. Richard Royster 17