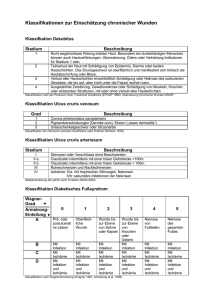
Kategorie I Nicht wegdrückbare, umschriebene Rötung bei intakter
Werbung
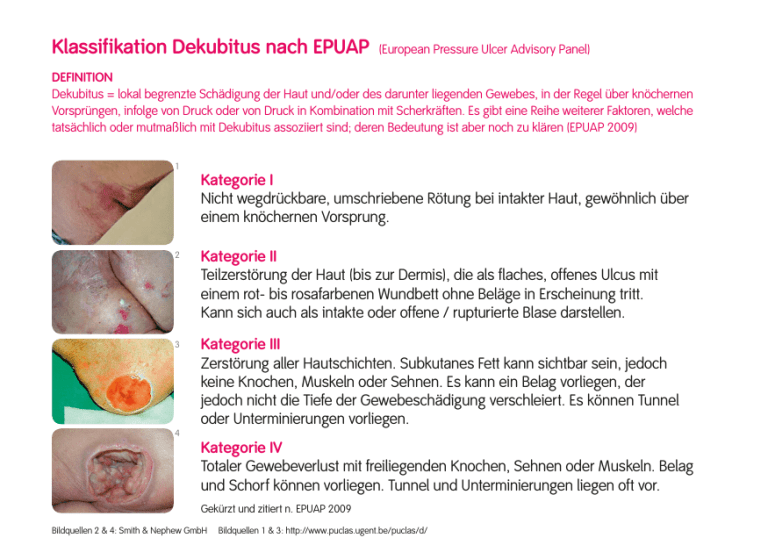
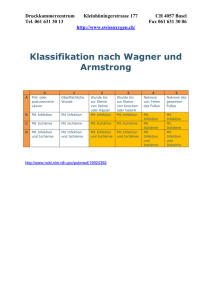
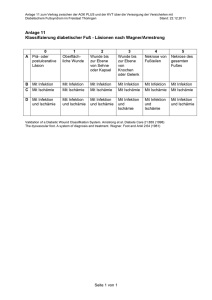
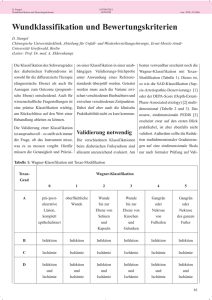
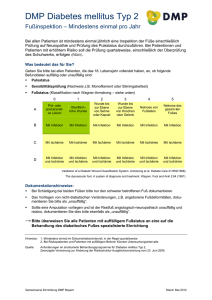
Klassifikation Dekubitus nach EPUAP (European Pressure Ulcer Advisory Panel) DEFINITION Dekubitus = lokal begrenzte Schädigung der Haut und/oder des darunter liegenden Gewebes, in der Regel über knöchernen Vorsprüngen, infolge von Druck oder von Druck in Kombination mit Scherkräften. Es gibt eine Reihe weiterer Faktoren, welche tatsächlich oder mutmaßlich mit Dekubitus assoziiert sind; deren Bedeutung ist aber noch zu klären (EPUAP 2009) 1 Kategorie I Nicht wegdrückbare, umschriebene Rötung bei intakter Haut, gewöhnlich über einem knöchernen Vorsprung. 2 Kategorie II Teilzerstörung der Haut (bis zur Dermis), die als flaches, offenes Ulcus mit einem rot- bis rosafarbenen Wundbett ohne Beläge in Erscheinung tritt. Kann sich auch als intakte oder offene / rupturierte Blase darstellen. 3 Kategorie III Zerstörung aller Hautschichten. Subkutanes Fett kann sichtbar sein, jedoch keine Knochen, Muskeln oder Sehnen. Es kann ein Belag vorliegen, der jedoch nicht die Tiefe der Gewebeschädigung verschleiert. Es können Tunnel oder Unterminierungen vorliegen. 4 Kategorie IV Totaler Gewebeverlust mit freiliegenden Knochen, Sehnen oder Muskeln. Belag und Schorf können vorliegen. Tunnel und Unterminierungen liegen oft vor. Gekürzt und zitiert n. EPUAP 2009 Bildquellen 2 & 4: Smith & Nephew GmbH Bildquellen 1 & 3: http://www.puclas.ugent.be/puclas/d/ Juli 2012 Behandlungsempfehlung Dekubitus ANAMNESE DIAGNOSTIK THERAPIE BEGLEITENDE MASSNAHMEN Regionalgruppe Osnabrück • Erkrankungen, Alter, Entstehungsursache • Faktoren, die die WH beeinflussen • Ernährung • Arzneimittel • Immobilität Inspektion Wundbeurteilung • Labor • Mikrobiologie • Krankheitsspezifische Diagnostik • Radiologische Diagnostik ggf. weiterführende Untersuchungen kausal • Druckentlastung • Bewegungsförderung lokal Moderne Wundversorgung operativ • Debridement • Vakuumtherapie • Plastische Deckung systemisch • Schmerztherapie • ggf. Antibiose • Therapie von Begleit- und Grunderkrankung • Bewegungsförderung • Patienten- und Angehörigenedukation • Hautschutz • Kontinenzunterstützende Maßnahmen Klassifikation nach Wagner/Armstrong DEFINITION Unter dem Begriff diabetisches Fußsyndrom werden alle pathologischen Veränderungen an den Füßen zusammengefasst, die begünstigt oder verstärkt durch eine diabetische Grunderkrankung entstehen. Hierzu gehören z.B. das diabetische Fuß Ulcus aber auch Nagelbettschädigungen bis hin zur Infektion sowie Deformitäten der Zehen und des gesamten Fußes. Bei einer unzureichenden Behandlung treten Folgeschäden auf, die zur Amputation der gesamten Extremität führen können*. Bildquellen: Smith & Nephew GmbH 0 1 2 3 4 5 A Prä- oder postulzerative Läsion (=Deformität, Hyperkeratose, keine Läsion, Risikofuß) Oberflächliche Wunde Wunde bis zur Ebene von Sehne oder Kapsel Wunde bis zur Ebene von Knochen und/ oder Gelenk Nekrose von Fußteilen Nekrose des gesamten Fußes B Mit Infektion Mit Infektion Mit Infektion Mit Infektion Mit Infektion Mit Infektion C Mit Ischämie Mit Ischämie Mit Ischämie Mit Ischämie Mit Ischämie Mit Ischämie D Mit Infektion und Ischämie Mit Infektion und Ischämie Mit Infektion und Ischämie Mit Infektion und Ischämie Mit Infektion und Ischämie Mit Infektion und Ischämie * K. Protz, Moderne Wundversorgung, 6. Auflage, Elsevier Verlag Juli 2012 Behandlungsempfehlung Diabetisches Fußsyndrom Regionalgruppe Bad Oeyenhausen ANAMNESE • Diabetes mellitus, Polyneuropathie, Angiopathie, Mischformen • Faktoren, die die WH beeinflussen • Nikotin, Alkohol • Arterieller Hypertonus • Lipidstoffwechselstörung • Sozialanamnese DIAGNOSTIK Inspektion Wundbeurteilung Weiterführende Untersuchungen • Neurologische Basisdiagnostik • Mikrobiologische Diagnostik • Gefäßdiagnostik • Radiologische Diagnostik kausal • Ruhigstellung, Druckentlastung • Blutzuckereinstellung lokal • Moderne Wundversorgung • Diabetesgerechte Schuhversorgung • Podologie operativ • Debridement • Gefäßintervention • Gefäßoperation systemisch • Schmerztherapie • ggf. Antibiose • Behandlung weiterer Grunderkrankungen THERAPIE BEGLEITENDE MASSNAHMEN • Hautschutz/Hautpflege • Abtragung der Hyperkeratosen Cave Diabetische Osteopathie • Nachbehandlung (z.B. DMP Programm) und Rehabilitation (z.B. Gehschule) • Tägliche Fuß- und Schuhinspektion • Diabetesschulung • Psychosoziale Betreuung Klassifikation der chronisch venösen Insuffizienz nach CEAP DEFINITION Unter einem Ulcus cruris venosum versteht man einen Substanzdefekt in pathologisch verändertem Gewebe des Unterschenkels infolge einer chronischen venösen Insuffizienz (CVI). Es stellt somit die schwerste Form der CVI dar. AWMF-Leitlinien-Register Nr. 037/009 Bildquellen: Smith & Nephew GmbH Abkürzung für „Klinischer Befund“ (C = clinical condition) „Ätiologie“ (E = etiology) „Lokalisation“ (A = anatomic location) „Pathophysiologie“ (P = pathophysiology) C0 Keine Zeichen einer Venenerkrankung C1 Besenreiser oder Netzvenen C2 Varizen C3 Ödem C 4a Pigmentierung oder Ekzem CEAP umfasst die klinische (Clinical) Klassifikation (siehe unten) • ätiologische Klassifikation (Etiologic) (kongenital, primär, sekundär) • anatomische Klassifikation (oberflächlich, tief, Perforanz) • pathophysiologische Klassifikation (Reflux, Obstruktion oder beides) (gekürzt WUWHS MEP Ltd, 2008) • Klassifikation C1 nach CEAP C 4b Lipodermatosklerose oder Atrophie blanche C5 Abgeheiltes Ulcus cruris venosum C6 Aktives Ulcus cruris venosum Die C-Klassen sind vergleichbar mit der Gradeinteilung nach Widmer Klassifikation C6 nach CEAP Juli 2012 Regionalgruppe Paderborn Behandlungsempfehlung Ulcus cruris venosum ANAMNESE • Familiäre Belastung, Begleiterkrankungen, Schwangerschaften, Thrombose, Varikosis etc. • Faktoren, die die WH beeinflussen DIAGNOSTIK • Gefäßstatus • Wundbeurteilung Weiterführende Untersuchungen kausal • Kompression bei tastbarem Fußpuls (phlebologischer funktioneller Entstauungsverband) • Bewegungsförderung lokal Moderne Wundversorgung operativ • Shaving • Varizenchirurgie • Spalthautdeckung systemisch Schmerztherapie THERAPIE BEGLEITENDE MASSNAHMEN • Mikrobiologie/Histologie • MRSA (Mindeststandard) Hautschutz • Patienten- und Angehörigenedukation • Gewichtskontrolle (Wassereinlagerung) • Förderung der Lebensqualität nach patientenspezifischen Schwerpunkten (Exsudat, Geruch, Bekleidung, Schuhwerk, soziale Kontakte)