Selbstverletzendes Verhalten
Werbung

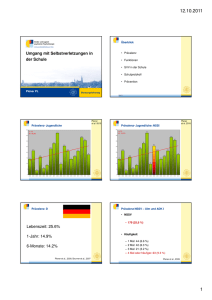
Selbstverletzendes Verhalten: Eine Bewältigungsstrategie? Dr. med. Rainer Jung Klinik für Allgemeinpsychiatrie und Psychotherapie Ärztehaus Braunschweig | Fortbildung am 14. September 2011 Auftakt Bis in die 1980er Jahre hinein galt selbstverletzendes Verhalten als sicherer Hinweis auf eine schizophrene Psychose. Zwischen 1980 und 1990 galt selbstverletzendes Verhalten als nahezu sicherer Beweis für eine Borderline‐Persönlichkeitsstörung. Nach 1990 galt selbstverletzendes Verhalten zeitweise als sicherer Beweis für das Vorliegen eines sexuellen Missbrauchs. Inzwischen wird das Thema in der Fachliteratur umfangreich und differenziert abgehandelt. Spektrum Selbstschädigung (I) Soziokulturelle und psychopathologische Phänomene: Sozial akzeptierte Formen ‐ ‐ Schmuck: z. B. Tätowierungen, Piercing religiös oder soziokulturell motiviert: z. B. Beschneidungen, rituelle Narben Sozial nicht akzeptierte Formen ‐ ‐ ‐ psychopathologische Ursachen rechtliche Beweggründe: z. B. Vortäuschung einer Straftat materielle Beweggründe: z. B. Versicherungsbetrug Physische Schädigung des eigenen Körpers ‐ ‐ durch direkte Verletzungen (Selbstverletzendes Verhalten i. e. S.) ohne direkte Verletzungen (z. B. Essstörungen oder Suchtmittelkonsum) Psychische Schädigung der eigenen Person ‐ bewusstes oder unbewusstes Herbeiführen von negativen Folgen für die eigene Person (intra‐ und interpsychisch) Spektrum Selbstschädigung (II) Psychopathologische Formen: „heimliche“ Selbstschädigung ‐ ‐ ‐ ‐ kritisches Verhalten wird geleugnet Herstellen einer Krankenrolle bei sich oder bei anderen Artifizielle Störungen / Factitious Disorders z. B. Münchhausen‐ und Münchhausen‐by‐proxy‐Syndrom „offene“ Selbstschädigung ‐ ‐ kritisches Verhalten wird nicht geleugnet ohne vorrangiges Ziel, die Rolle eines körperlich Kranken zu übernehmen z. B. Eckhardt‐Henn A (1997, 2000) Selbstverletzendes Verhalten (SVV): Klassifikation Typ I: Schwere bis lebensbedrohliche Selbstverletzungen • vorwiegend bei Psychosen und akuten Intoxikationen • z. B. Selbstamputationen, Selbstkastrationen, Zerstörung der Augen Typ II: Oberflächliche und mittelschwere Selbstverletzungen • • vorwiegend bei Persönlichkeits‐ und depressiven Störungen, Esserkrankungen sowie PTBS z. B. Ritzen, Schneiden, Verbrennen, Beißen, Schlagen, Manipulation von Wunden u. v. m. nach: Favazza AR (1998): The coming of age‐of‐self‐mutilation Typ III: Stereotype Selbstverletzungen • vorwiegend bei geistiger Retardierung, Minderbegabung, Autismus oder Stoffwechseldefekten • rhythmisch wiederholte Handlungsmuster wie z. B. sich Beißen, Schlagen, Kratzen, Augen‐, Nase‐ oder Ohrenbohren SVV (Typ II): Definition direkte, offene Verletzung oder Beschädigung des eigenen Körpers funktionell motiviert Verhalten sozial nicht akzeptiert keine direkte Suizidabsicht SVV: ICD‐10 und DSM‐IV keine eigenständige Diagnose in ICD‐10 und DSM‐IV nur Erfassung auf Symptomebene ICD‐10: ‐ ‐ ‐ ‐ F60.31: emotional instabile Persönlichkeitsstörung, Borderline‐Typ F63.8: sonstige abnorme Gewohnheiten und Störungen der Impulskontrolle (F68.1: artifizielle Störung) X60‐X84: vorsätzliche Selbstschädigung DSM‐IV: ‐ ‐ 301.83: Borderline‐Persönlichkeitsstörung (300.19: Factitious Disorders) SVV: Prävalenzen Auftreten in allen Altersstufen Erwachsene Allgemeinbevölkerung / > 6 Monate / (Typ II): ca. 2 ‐ 5 % (Jugendliche mehr) klinische Populationen gesamt: mindestens 20 % (Jugendliche mehr) BPS: > 70‐80 % Frauen > Männer (?) Beginn häufig 13.‐16. LJ Gipfel: 18.‐24. LJ ab 30.‐40.LJ oft abnehmend Übersichten bei: Klonsky ED, Muehlenkamp JJ (2007); Sachsse U (2010) SVV: Komorbiditäten (Erwachsene) Mittlere relative Auftretenshäufigkeit psychischer Störungen bei Patienten mit SVV (Typ II): Persönlichkeitsstörungen ‐ 41 % vorrangig: Borderline‐ und dissoziale PST Depressive Störungen 37 % Abhängigkeitserkrankungen 16 % Angststörungen einschl. PTBS 15 % Essstörungen 9 % Metaanalyse von: Nitkowski D, Petermann F (2011) SVV: Aspekte zur Pathogenese Besserung einer psychogenen Lähmung nach Muskelbiopsie: Oppenheim H (1889) SVV ist Suizidprophylaxe („fokaler Suizid“): Menninger K (1938) SVV ist Selbstfürsorge: Sachsse U (1987) SVV ist mögliche Folge von Traumatisierung: Sachsse U (1987) Viele Arbeiten zentrieren auf: Entwicklung eines aversiven Spannungsbogens mit abschließender Entladung durch SVV Generelle Schwierigkeiten bei der Affektregulation SVV als mögliches Symptom bei verschiedenen stressassoziierten Erkrankungen: Schmahl C, Stiglmayr C (2009) SVV: Einflussfaktoren Bindungsstörungen und Traumatisierung ‐ ‐ Vernachlässigung/Invalidierung , Unterbrechung früher Beziehungen Missbrauch: psychisch, sexuell, körperlich Neurobiologische Faktoren ‐ ‐ Störungen im serotonergen und endogenen Opioid‐System reduzierte Schmerzwahrnehmung (bei hohem psychischen Spannungsniveau) Impulsivität Gestörte Emotionsregulation ‐ ‐ krisenhafter innerer Spannungsanstieg „in den roten Bereich“ besonders: Erkennen, Verstehen und Steuern von Affekten Erhöhte Dissoziationsneigung Mangel an funktionalen Bewältigungsstrategien und Problemlösefähigkeiten Petermann F, Nitkowski D (2008) SVV: Bio‐Psycho‐Soziales Modell Umwelt Genetik und Neurobiologie Verhalten SVV Kognitionen Affekte Engel GL (1977); modifiziert: Linehan M (1996) SVV: Gewichtung der Funktionen Intrapersonelle Motive sind häufiger als interpersonelle Motive! Oft mehrere Motive gleichzeitig! 1. Spannungsreduktion 2. Reduktion aversiver Affekte / Emotionen 3. Wiedererlangung von Kontrolle / Beendigung dissoziativer Zustände 4. Selbstbestrafung 5. narzisstisches Regulans 6. Eher nicht zielführend (!): Anstreben von Zuwendung, Hilfsappelle Übersicht bei: Kleindienst N, Bohus M et al (2008); Sachsse U (2010) SVV: Teufelskreis – Positive Wirkung nur kurzfristig! SVV Kurzfristig: Erleichterung, Drucklinderung. Anschließend häufig: Schuld‐ und Schamgefühle, Enttäuschung Langfristig: Zunehmend negatives Selbstbild SVV vs. Suizidversuch SVV und Suizidalität sind keine sich ausschließenden Gegensätze SVV‐Impulse sind nicht zwangsläufig Suizidimpulse Zentrales Unterscheidungskriterium: Suizidabsicht Emotionales Befinden vor der Handlung? Motivation oder Funktion der Selbstschädigung? Erfolg der Handlung? Verwendete Selbstverletzungsmethode bzw. Verletzungsschwere Anzahl vergleichbarer Handlungen in der Vergangenheit Cave: nicht suizidales SVV kann aus dem Ruder laufen! SVV: möglicher Prädiktor für spätere Suizidhandlung (O´Connor u. Sheehy)? Nitkowski D, Petermann F (2010); O´Connor R, Sheehy N (2000) Grundprinzipien der Therapie (I) Korrekte notfallmedizinische somatische Versorgung Akute Suizidalität abklären Langfristig: spezifische Psychotherapie Keine spezifische Pharmakotherapie verfügbar Haltung: gelassene und respektvolle Neugier (Einzeltherapeut, Team) Psychiatrisch‐psychotherapeutische Differentialdiagnostik Stabile Beziehung – schriftlicher Behandlungsvertrag Dynamische Hierarchisierung der Behandlungsziele: Gefährliches zuerst! (unabhängig vom gewählten psychotherapeutischen Verfahren) Vermittlung eines individuell nachvollziehbaren Störungsmodells Grundprinzipien der Therapie (II) Praktikabel und gut belegt: Module und Tools der Dialektisch‐ Behavioralen Therapie (DBT) nach Linehan („KVT‐Upgrade“) Kompatibilität mit anderen therapeutischen Grundrichtungen gegeben SVV ist erlerntes Verhalten und kann durch neue Lernerfahrungen verändert werden SVV als Akt der Selbsthilfe würdigen, aber gleichzeitig Verhaltens‐ änderungen auf den Weg bringen („validieren“ und „pushen“). Handlungsbasiertes Vorgehen (Skillstraining, „Notfallkoffer“) Verhaltensanalysen zur Klärung der konkreten Einzelsituation und zur Identifikation und Bearbeitung verfestigter automatisierter Denk‐ und Handlungsmuster Förderung und Überprüfung von Adhärenz und Commitment; Stärkung von Eigenverantwortung („Entscheidung für einen neuen Weg“) Linehan M (1996); Bohus M (2000); Schmahl C u. Stiglmayr (2009) Für Betroffene und Therapeuten: SVV ist behandelbar! Niemals aufgeben! Vielen Dank für Ihre Aufmerksamkeit!