Deutsches Ärzteblatt 1990: A-565
Werbung

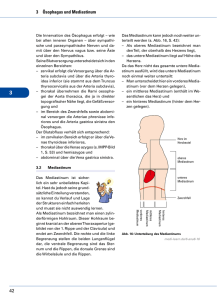
DEUTSCHES ÄRZTEBLATT UR FORTBILDUNG Mediastinaltumoren erfordern bei der Vielfältigkeit der mediastinalen Strukturen eine aufwendige, fachübergreifende Diagnostik. In dem vorliegenden Artikel wird gezeigt, welche Maßnahmen zur Vorbereitung der therapeutischen Schritte notwendig sind. Im Vordergrund stehen radiologische Untersuchungsverfahren (Tomographie, Kontrastmittel, CT, NMR) und endoskopische Methoden (Bronchoskopie, Ösophagoskopie, Mediastinoskopie, Thorakoskopie). Erkrankungen der Lunge (22) Rainer Dierkesmann Mediastinaltumoren ie Bezeichnung von Tumoren bezieht sich üblicherweise auf das Urspruchsorgan. Insofern ist der Begriff „Mediastinaltumoren" etwas irreführend, da das Mediastinum kein eigentliches Organ ist; das Mediastinum ist ein topographischer Begriff. In dem Mediastinum befinden sich verschiedene Organe und Strukturen; entsprechend vielfältig sind die Tumortypen. Auch die Symptomatik ist je nach Befall der verschiedenen Strukturen sehr unterschiedlich. D Mediastinum ist eine frontale Ebene in Höhe der Hinterwand der Trachea und weiter kaudal in Höhe des hinteren Perikards. Im mittleren Mediastinum liegen also das Herz, die größeren Gefäße, die Trachea und der Osophagus sowie der N. recurrens und der N. phrenicus. Anatomie des Mediastinums Das Mediastinum ist nach ventral durch das Sternum und durch Rippenknorpel begrenzt, nach dorsal durch die Wirbelsäule und die Rippenköpfchen. Die laterale Begrenzung wird durch die Pleura mediastinalis gebildet. Kaudal endet das Mediastinum am Zwerchfell; kranial geht es ohne besondere Grenzschicht an der oberen Thoraxapertur in die Halsweichteile über. Eine gewisse Hilfe bei der Eingruppierung von Tumoren im Mediastinum bietet die Einteilung in ein vorderes, ein mittleres und ein hinteres Mediastinum. Das mittlere Mediastinum grenzt sich nach ventral an der Vorderseite des Herzens und der Aorta ab; die Grenze zum hinteren 1. Systematik Im Folgenden wird unter Mediastinaltumor jede neoplastische Raumforderung verstanden, die im Mediastinum lokalisiert ist, unabhängig von ihrem Ursprung. Zahlreiche nicht neoplastische Veränderungen können Tumoren vortäuschen; aus diesem Grund werden im Folgenden auch solche „pseudotumorösen" Veränderungen besprochen. Fachklinik Schillerhöhe (Leitender Arzt und Chefarzt: Professor Dr. med. Rainer Dien kesmann) der LVA Württemberg, Gerlingen Eine allgemein gültige Einteilung der Mediastinaltumoren gibt es nicht. Für den Kliniker ist eine Gliederung nach topographischen Gesichtspunkten am hilfreichsten. a) Mediastinaltumoren Tumoren im vorderen oberen Mediastinum gehen am häufigsten von der Schilddrüse aus, etwas weiter kaudal in mittlerer Höhe sind Thymome, Teratome und Dermatoidzysten zu finden. Das vordere Mediastinum läuft nach kaudal in einen dünnen Spalt aus, so daß mobile Tumoren häufig zur Seite ausweichen. Im mittleren Mediastinum in Höhe der Bifurkation und des Aortenbogens findet man meistens lymphatische Tumoren (maligne Lymphome, Sarkoidose), und kaudal sind Perikardzysten und Zwerchfellhernien am häufigsten. Auch die Vorderdarmzysten (60 Prozent Tracheobronchialzysten) liegen üblicherweise im mittleren Mediastinum. Der größte Anteil der Tumoren im hinteren Mediastinum wird durch Neurinome gebildet. Über die ungefähre Häufigkeit der wichtigsten Mediastinaltumoren gibt die Tabelle Auskunft, die eine Zusammenfassung von zirka 20 000 Fällen von Mediastinaltumoren darstellt. Metastasen und Systemerkrankungen sind hierbei nicht enthalten. Die übrigen Mediastinaltumoren sind sehr selten. Dt. Ärztebl. 87, Heft 8, 22. Februar 1990 (61) A-565 b) „Pseudotumoren" Insbesondere die gefäßbedingten Pseudotumoren müssen differentialdiagnostisch von echten Tumoren abgegrenzt werden, da sich sehr unterschiedliche therapeutische Konsequenzen ergeben. Ein Aortenaneurysma, aber auch eine elongierte Aorta oder ein erweiterter Truncus brachiocephalicus können leicht mit einem Mediastinaltumor verwechselt werden. Diese lassen sich ebenso wie Anomalien der Gefäße (zum Beispiel rechter Aortenbogen usw.) durch eine Angiographie oder Computertomographie feststellen. Venöse Pseudotumoren sind seltener; erwähnt sei eine Dilatation der Vena cava superior sowie eine linksseitige Vena cava superior oder aneurysmaähnliche Erweiterungen der Vena azygos. Es kommt auch immer wieder vor, daß ein Lobus venae azygos für einen Mediastinaltumor gehalten wird. Schwierig kann die Abgrenzung gegenüber einer medial gelegenen pulmonalen beziehungsweise pleuralen Veränderung sein. Bei den basal gelegenen „mediastinalen" Verschattungen muß immer auch an eine Zwerchfellhernie gedacht werden. Nach ventral findet man rechts parasternal die Morgagnische Hernie und links parasternal die Larreysche Hernie. In diese Zwerchfellücken gelangt häufig zunächst Netz aus dem Abdomen, das dann auch Darm nach sich ziehen kann. Gelegentlich werden auch ösophageale oder paraösophageale Hernien mit mediastinalen Tumoren verwechselt. 2. Diagnostik Am Anfang der Diagnostik steht die klinische Symptomatik beziehungsweise eine Röntgenübersichtaufnahme. Ziel der weiteren Diagnostik ist es dann, den Befund genau zu lokalisieren und die Beziehung des Prozesses zu seiner Umgebung festzustellen. Weiterhin muß versucht werden, über den Inhalt der fraglichen Verschattung Informationen zu bekommen (Zysten mit flüssigem Inhalt, Verkalkung, Nekrose, solider Tumor). A-566 Abbildung 1: Die Mediastinalorgane von vorne gesehen In den meisten Fällen wird man die endgültige Diagnose erst durch eine Thorakotomie stellen können. Man wird sich vorher häufig mit einer Vermutungsdiagnose begnügen müssen, die mehr oder minder durch Erfahrung abgesichert ist (2). Entscheidend kommt es darauf an, inoperable Befunde (maligne Lymphome, diffuse Tumorinfiltration) abzugrenzen sowie diejenigen Befunde, die ein besonderes operatives Vorgehen notwendig machen (zum Beispiel Aortenaneurysma). a) Klinische Symptomatik Die klinischen Symptome richten sich nach den betroffenen Organen beziehungsweise Blutgefäßen oder Nerven. In den meisten Fällen gilt, daß Beschwerden erst bei erheblicher Verdrängung oder aber bei maligner Infiltration dieser Organe beobachtet werden. Viele Mediastinaltumoren werden deswegen zufällig durch eine Röntgenuntersuchung entdeckt. Ausnahmen stellen der Ösophagus und die Trachea in Höhe der oberen Thoraxapertur dar: Für diese Organe besteht keine Möglichkeit auszuweichen, so daß relativ frühzeitig bereits Schluckbeschwerden und Dyspnoe mit stridoröser Atmung auftreten. Auf eventuelle Funktionsstörungen der verschiede- (62) Dt. Ärztebl. 87, Heft 8, 22. Februar 1990 nen mediastinalen Organe muß bei der Anamnese und bei der klinischen Untersuchung besonders geachtet werden. Durch entsprechende spezielle Untersuchungsmethoden wird dann der Zustand dieser Organe überprüft. Bei Befall der Trachea oder etwa der Hauptbronchen muß man mit Dyspnoe und Husten rechnen. Schluckbeschwerden und Regurgitation lassen vermuten, daß der Osophagus durch den Mediastinaltumor beeinträchtigt ist. Eine Kompression oder Verlagerung des Herzens führt nur selten zu Beschwerden; es sind jedoch Rhythmusstörungen und auch Stenokardien beschrieben worden. Selten wird auch ein thorakales Oppressionsgefühl sowie ein retrosternales Druckgefühl angegeben. Eine funktionell relevante Kompression der Vena Cava ist an der oberen Einflußstauung gut zu erkennen. Arterien werden nur selten komprimiert. Die einseitige Einengung von Pulmonalvenen ist meistens symptomlos, selten kommt es zu Hämoptysen. Recht charakteristisch sind besonders bei malignen Tumoren die Befunde, wenn bestimmte Nerven betroffen sind. So muß auf Heiserkeit (N. recurrens) sowie auf Singultus, Schulterschmerz oder Belastungssdyspnoe (N. phrenicus) geachtet werden. Neurinome im Spinalkanal können Paresen verursa- chen. Ein Horner-Syndrom deutet auf einen Befall des N. sympathicus hin; Bradykardie, Erbrechen, Diarrhöen auf einen Befall des N. vagus. In etwa 15 Prozent der Thymome sieht man eine Myasthenie. Hormonell aktive Tumoren wie Adenome der Schilddrüse oder Nebenschilddrüse, sympathische oder parasympathische Paragangliome können hormonspezifische Symptome verursachen. Trachea N. phrenicus N. recurrens li . Pulmonalarterie li . Vorhof b) Röntgenologische Diagnostik Die Röntgenübersichtsaufnahme läßt insbesondere nach medial keine genaue Abgrenzung mediastinaler Veränderungen zu, da die Organe in diesem Bereich sehr ähnliche röntgenologische Dichte aufweisen. Dennoch ist bei Kenntnis der topografischen Anatomie und der zahlreichen röntgenologischen Linien, die die mediastinale Anatomie widerspiegeln, häufig bereits mit konventioneller Röntgentechnik eine differenzierte Diagnostik möglich (3). Nach lateral ist eine Verbreiterung des Mediastinums gegenüber der lufthaltigen Lunge sehr gut zu erkennen. Ventral gelegene Tumoren lassen sich besonders gut in der seitlichen Projektion darstellen. Ein Mediastinalemphysem ist ein Hinweis auf eine Perforation von Trachea oder Ösophagus. Bei der Durchleuchtung soll festgestellt werden, ob die Verschattung bei der Atmung, beim Husten oder Schlucken gegenüber der Umgebung verschieblich ist oder sich verformt. Von großer Bedeutung ist die Durchleuchtung zum Nachweis einer eventuellen Zwerchfellparese. Zusätzliche Schichtaufnahmen geben Auskunft auf Begrenzung und Homogenität der Verschattung. Im kranialen Teil des Mediastinums können Schichtaufnahmen eine Eindellung und/oder Verlagerung der Trachea verdeutlichen. Durch schräge Tomogramme lassen sich besonders die hilären Strukturen besser abgrenzen; wichtig ist die Frage, ob der mediastinale Prozeß sich bis in den Hilus hinein erstreckt (Lymphome, verbreiterte Pulmonalarterie). Durch Einbringen von Kontrast- Aorta Oesophagus Abbildung 2: die Mediastinalorgane von links seitlich gesehen mittel in Gefäße, Herz, Ösophagus oder Bronchialbaum kann die röntgenologische Diagnostik erweitert werden: Es ergeben sich indirekte Informationen über die Größe des fraglichen mediastinalen Tumors sowie in bestimmten Fällen auch darüber, ob das dargestellte Organ bereits infiltriert ist. Eine beginnende Wandinfiltration läßt sich jedoch nicht feststellen. Eine wesentliche Bereicherung ist die Computertomographie, da mit dieser Methode auch geringere Dichteunterschiede darstellbar sind und sich somit die Mediastinalorgane meistens recht gut differenzieren lassen. Durch zusätzliche Kontrastmittel lassen sich die größeren Gefäße abgrenzen. Die Computertomographie ist heute eine Standarduntersuchung bei mediastinalen Prozessen. Sehr vielversprechend sind die ersten Untersuchungsergebnisse mittels der Kernspintomographie (NMR). c) Endoskopische Diagnostik und Sonographie Ist der zentrale Tracheobronchialbaum oder der Ösophagus in den mediastinalen Prozeß mit einbezogen, wird als nächstes eine Endoskopie durchgeführt; dabei muß die Frage der Wandinfiltration geklärt werden. Häufig ist auf diesem Wege auch eine histologische Sicherung möglich, wobei besonders auf die transbronchiale beziehungsweise transtracheale Punktion hingewiesen werden muß. Die Mediastinoskopie ist ein operativer diagnostischer Eingriff in Narkose, der stationär vorgenommen wird. Für die Mehrzahl der Mediastinaltumoren ist allerdings die Mediastinoskopie nicht geeignet. Die Untersuchung ist begrenzt auf den prätrachealen Raum bis etwa in Höhe der Bifurkation. In besonderen Fällen kann eine parasternale Mediastinoskopie durchgeführt werden. Als relative Kontraindikation werden eine obere Einflußstauung sowie eine größere retrosternale Struma angegeben. Auch gut lokalisierte, operabel erscheinende Tumoren werden nicht mediastinoskopiert (Cave: Impfmetastasen!). Vor einer Mediastinoskopie soll auch ein Pseudotumor (zum Beispiel Aortenaneurysma!) ausgeschlossen sein. Die Komplikationsrate ist im Vergleich zu den oben genannten Endoskopien relativ hoch; die Letalität wird zwischen 0,1 und 0,7 Prozent angegeben (4). Die Domäne der Mediastinoskopie ist das präoperative Staging bei einem Bronchialkarzinom und die Diagnostik von Lymphomen. Dt. Ärztebl. 87, Heft 8, 22. Februar 1990 (65) A 569 - ;ie alles sicher fixieren. natürlichen Bewegungsabläufe. Diese Methode ist nicht nur besonders schnell, sondern auch besonders wirtschaftlich. Fixomull® und Fixomull® stretch gibt es in fünf praxisgerechten Rollenbreiten. Fixierung —klassisch, mit Rollenpflastern — traditionell, mit Fixierbinden —modern, mit vollflächigen Pflastern — schnell, mit Fixierschläuchen. Fixonpqr u BDF•••• Klehemull 2,:au' autoadhe ader Beiersdorf AG Bei Tumoren insbesondere des hinteren Mediastinums kann bei Patienten, bei denen eine Thorakotomie nicht infrage kommt, auch eine Thorakoskopie diagnostisch weiterhelfen. Dies wird jedoch nur selten der Fall sein. Ventral oder an der dorsalen Thoraxwand anliegende Veränderungen lassen sich auch sonographisch untersuchen. Die Sonographie informiert über den Inhalt der Verschattung (Zyste, solider Tumor usw.). Bei parakardialen Veränderungen gelingt gelegentlich auch eine Abgrenzung gegenüber dem Herzen. Tabelle: Häufigkeitsverteilung der verschiedenen Mediastinaltumoren (nach 1) ohne maligne Lymphome und ohne Metastasen (n = 20 000) neurogene Tumoren 30% Teratome (meistens Zysten) 20% Thymome 15% Vorderdarmzysten 15% drohlich werden können. Zystische Gebilde können andererseits Anschluß an das Perikard oder das Bronchialsystem bekommen und zum Beispiel durch Entleerung ihres Inhaltes gefährlich werden oder auch Anlaß für eine chronische Eiterung geben. Ob im übrigen eine Chemooder Radio-Therapie durchgeführt werden soll, richtet sich nach dem Tumortyp. Struma 10% Literatur -711•111111M» Mesothelzysten 5% sonstige 5% 100% Therapie Die Therapie eines Mediastinaltumors ist die Operation, soweit diese technisch und funktionell möglich ist. Eine Ausnahme stellen die Lymphome (malignes Lymphom, Metastase, Sarkoidose, Tbc) dar. Lediglich in seltenen Fällen kann eine operative Lymphknoten-Exstirpa- tion mit dem Ziel der Dekompression zum Beispiel eines Hauptbronchus, des Ösophagus oder der V. cava sinnvoll sein. Auch benigne Tumoren müssen operiert werden, da diese einerseits durch weitere Größenzunahme sowie durch maligne Entartung be- Haemophilus-influenzea-Pneumonie Seit 1981 das erworbene Immunschwächesyndrom (AIDS) das erste Mal beschrieben wurde, beobachteten die Autoren eine steigende Anzahl von Fällen mit Haemophilus-influenzea-Pneumonie (H.i.P.), besonders bei jungen Erwachsenen. Zum Nachweis dieser Beobachtung identifizierte und untersuchte das Autorenteam unter Anwendung einer strengen Falldefinition alle Fälle mit Erwachsenen-H.i.P. der letzten 32 Monate. Weiterhin wurde jede Aufzeichnung eines Falles auf Hinweise auf AIDS, AIDS-bezogene Komplexe (ARC) oder AIDS-Risiko geprüft. Eine H.i.P. wurde bei 51 Erwachsenen diagnostiziert. 34 Fälle traten bei jungen Erwachsenen (mittleres Alter = 33,9 Jahre) mit AIDS-Risikofaktoren auf, darunter 23 Patienten (67 Prozent) mit intravenösem Drogenmißbrauch, sechs (18 Prozent) Homosexuelle und fünf (15 Prozent) mit beiden Risiken. Bei neun Patienten (26 Prozent) war bereits oder wurde in diesem Zusammenhang die Diagnose AIDS gestellt. Vier (zwölf Prozent) entwikkelten später AIDS, und 13 (38 Prozent) weitere Patienten hatten einen ARC. Die am häufigsten auftretenden Symptome bei jungen Patienten mit H.i.P. waren Fieber (100 Prozent), Husten mit Auswurf (100 Prozent), Brustschmerz (53 Prozent) und Dyspnoe (47 Prozent). Veränderungen der Lunge wurden bei der physikalischen Untersuchung bei 20 Patienten (59 Prozent) festgestellt, und die Thoraxaufnahmen zeigten einseitige Infiltrate bei 18 (53 Prozent) und beidseitige Infiltrate bei 16 (47 Prozent), mit Pleuraerguß bei drei Patienten (neun Prozent). Die meisten Patienten wiesen eine erhöhte Anzahl weißer Blutkörperchen auf (Mittel = 9,6 x 10 9/Liter) mit einer Linksverschiebung bei 22 (65 Prozent) und Hypoxie bei Raumluft (mittlerer partieller Sauerstoff- A-572 (68) Dt. Ärztebl. 87, Heft 8, 22. Februar 1990 1. Besznyak, J.; Szende, B.; Lapis, K.: Mediastinal Tumors and Pseudotumors. Karger, Basel 1984 2. Frommhold, W.; Gerhard, D.: Erkrankungen des Mediastinums. In: Klinisch-radiologisches Seminar, Bd. IV. Thieme, Stuttgart 1975 3. Heitzmann, E. R.: The Mediastinum. Mosby, St. Louis 1977 4. Satter, P.: Mediastinoskopie. In: Diagnostik in der Pneumologie. Thieme, Stuttgart, 1986 Anschrift des Verfassers: Professor Dr. med. Rainer Dierkesmann Fachklinik Schillerhöhe 7016 Gerlingen 2 F R SIE REFERIERT druck = 69 mm Hg). Vier Patienten mit H.i.P. und gleichzeitiger Pneumocystis carinii-Pneumonie hatten diffuse, beidseitige Infiltrate auf der Thoraxaufnahme mit signifikant höherer Dyspnoe und höheren Serumlactatdehydrogenase-Werten als andere Patienten. Bis auf einen zeigten alle Patienten eine Verbesserung bei entsprechender Therapie. Die Autoren sind der Meinung, daß eine schwere Pneumonie aufgrund einer Haemophilus influenzea-Infektion vermehrt bei jungen erwachsenen Patienten mit AIDS, ARC oder AIDS-Risiko auftreten kann. Lng Schlamm, H. T. et al.: Haemophilus influenzae Pneumonia in Young Adults with AIDS, ARC, or Risk of AIDS. Am. Journ. Med. 86 (1989) 11-14. Dr. Haran T. Schlamm, AIDS Program, Bellevue Hospital Center, First Avenue at 27th Street, New York 10016, USA.