Intrazelluläre und obligat epizelluläre Bakterien
Werbung

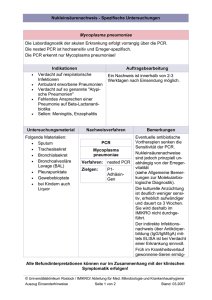
Mycoplasmen, Ureaplasmen, Chlamydien, Rickettsien, Ehrlichia, Anaplasma Mycoplasma Chlamydia Grösse (m) Zellwand Züchtung auf Nährmedien Rickettsia A Anaplasma Coxiella 0,1-0,3 0,3 0,25-0,4 - +? +? + - - Grösse: 0,1 – 0,3 μm Mycoplasma Transformation: filamentöse Formen Kokken/Ketteformen Phasenkontrast Mikroskop, 5 Minuten Spiegeleiförmige Kolonien auf Speziellen Nähragaren (HIA, SP-4, A7) Sie wachsen wie ein Wurzel Nur auf dem Boden, mit Vergrösserungsglas sichtbar 5-7 -14 Tagen In flüssigen Nährmedien nur 48 Stunden Biochemische Reaktionen BEG-Glükose Abbau rot→gelb BEA-Arginine Abbau gelb→lila Adherenz Atemweg Urogenital Trakt Zillium Lähmung Epithel Schädigung Superantigen Luftweginfektionen Genitaltraktinfektionen Generalisierte Infektion Sepsis Meningitis Mycoplasma pneumoniae: Tracheobronchitis, Ohrenschmerzen, „Walking” Pneumonie Atypische Pneumonie Erythema Männer Frauen NGU Epididymitis Pyelonephritis, Steinbildung NGU Pyelonephritis, Steinbildung im Harntrakt im Harntrakt Cervicitis, Endometritis, PID Abort, Frühgeburt Neugeborenen Pneumonie Meningitis Sepsis Generalisierte Infektion (in immunsupprimierte Patienten, Neugeborenen) Sepsis Meningitis Arthritis krankmachende Immunreaktion Mycoplasma pneumoniae Luftweginfektionen Mycoplasma hominis Genitaltraktinfektionen, Neonatale Infektionen M. fermentans Rheumatoid Arthritis M. penetrans Sepsis, Meningitis in Immunsupprimierten Ureaplasma ureolyticum, U. parvum Genitaltraktinfektionen, Neonatale Infektionen Respirationstrakt Infektionen (M.pneumoniae) Makroliden Fluoroquinolonen Doxycyclin UG Ureaplasma: makroliden, quinolonen, Doxycyclin Mycoplasma hominis: Azythromycin resistent Gram-negative (LPS +, peptidoglykan-) obligat intracelluläre Bakterien Energie- (ATP) – parasiten Extrazelluläre – Intrazelluläre Form Elementar Körperchen infizieren die Wirtzellen Transformation, Einschlusskörperchen Retikulärzellen vermehren sich Transformation Lysis Zweiteilung 12-18 Stunden Fortpflanzungszyklus 48-50 Stunden EK 0,3 μm RZ 0,5-1μm Genus Chlamydia Art C. trachomatis Serotyp A-C Serotyp D-K Serotyp L1-L3 Chlamydophila C. pneumoniae C. psittaci C. trachomatis 1907 Prowazek, Halberstädter C. psittaci 1930 Bedson 1957 embrioniertes Hühnerei 1965 Zellkultur C. pneumoniae 1989 Grayston C. trachomatis: Serotypen A, B, Ba, C: Trachom D-K: Okulo-genitale Infektionen, Pneumonie in Neugeborenen L1-L3: Lymphogranuloma venereum (LGV) Zielzelle: Epithel-, Lymphoidzelle C. pneumoniae Obligat human pathogen C. psittaci Zoonose (Vögel) Interstitielle Pneumonie Serologie: Antikörpernachweis IgM, IgA, IgG DIF PCR Kultivierung: Zellkultur, bebrütetes Hühnerei nur C. pneumoniae Therapie Doxycyclin, Makroliden, neue Fluoroquinolonen (Moxifloxacin, Levofloxacin) Follikuläre Keratokonjunktivitis Erblindung! Übertragung: direkt Kontakt,Schmierinfektion,Fliegen Diagnose:PCR, Direkt IF, ELISA-Ag Nachweis Prophylaxe: persönliche Hygiene Therapie: lokale mit Tetracycline, orale Azythromycin Seit Altertum bekannt (China, Egypt), auch heute ist die häufigste Ursache der Erblindung Weltweit 160 Millionen neue Infektionen 500 Millionen Erkrankten, 6-8 Millionen Blinden WHO Program: Eliminierung von Trachom bis 2020 Folliculäre Entzündung (conjunctiva) Reinfektionen: folliculäres fibrosis Trichiasis: Augenlid entropia, Wimpern biegen nach innen Cornea schatten, Erblindung Einschlusskörperchenkonjunktivitis „Schwimmbadkonjuktivitis” Infektionen des Urogenitaltraktes, STD NGU, Epidydimitis, Prostatitis Cervicitis, Endometritis, Adnexitis, PID , Unfruchtbarkeit Retardation, AB, Intrauterin Tod, Frühgeburt, Placenta Insufficienz Neugeboreneninfektionen: Konjunktivitis, Pneumonie PMNG Keine G- Kokken Mischinfektionen Akute Infektionen DIF Ag Nachweis mit ELISA PCR Allein Multiplex PCR zusammen mit N.gonorrhoeae Chromosomale DNS oder cryptic Plasmid Plasmid grössere Sensibilität Scandinavien mutation-Plasmid Verlust Chronische Infektionen DIF, Ag ELISA, PCR Makroliden Azythromycin Doxycyclin Mit Geschletsverkehr übertragbare chronische Infektion Lokales Geschwür, oder Ausfluß Lymphadenitis Peritonitis, Fieber, Meningoencephalitis Fisteln Elephanthiase PCR Sequenzierung (L1-2-3 Serotypen) Doxycyclin Montagmorgen ein 23-jähriger Junge kam in die Notaufnahme des Hautklinik Seine Beschwerde war eitriger Ausfluss aus Urethra, und aus dem rechten Auge Freitag, 3 Tage bevor hat er geschlechtsverkär mit einem Prostituierte. Sie haben oral , anal und vaginal GV. Direkt Gram Färbung von Eiter, Anzucht Thayer-Martin, UM-Duo, Blutagar, Kochblutagar, EMB Agar ELISA Chlamydia Ag Nachweis Nach der Gram Färbung ( am Montag) Ceftriaxon Injektion Am Dienstag kam der Junge zurück, weil er noch weitere Beschwerde hat Am Dienstag: Chlamydia trachomatis Ag POSITIV Therapie 2: Azythromycin Am Freitag kam der Junge zurück Sein Auge war geheilt Aber er hat noch urethral Ausfluß Ergebnis der Anzuchten: Neisseria gonorrhoeae Ceftriaxon empfindlich Azithromycin empfindlich Doxycyclin resistent Mycoplasma hominis Azithromycin resistent Doxycyclin empfindlich Gleichzeitige Untersuchung mehreren Erregern von einem Untersuchungsmaterial Koinfektionen, Kombinierte Therapie Keine Informationen über die Resistenz Teuer Urethritis: N. gonorrhoeae-Mycoplasma hominis/genitalium-Ureaplasma ureolyticum/parvumChlamydia trachomatis-Trichomonas vaginalis Morphologie Kokkoide Kurzstäbchen, 0,3-0,6 μm Mit Gram können wir sie nicht anfarben, sie haben kein echte Zellwand, Giemsa oder Gimenez Färbung Züchtung Im Dottersack von Hühnerembrionen in geeigneten Versuchstieren in Zellkulturen Klinikum: Fieber, Exanthem, Petechien, Vasculitis Zoonosen Ausnahme: Flecktyphus – Rickettsia prowazekii Übertragung: VEKTOREN (Läuse, Flöhe, Zecken, Milben) Spezies Krankheit Vektor Reservoir Vorkommen R. prowazeki Klassisches Fleckfieber Läuse Mensch, Ziege, Schaf Amerika, Afrika R. typhi Murines Ff. Rattenfloh Ratte Weltweit R. canada Fleckfieber Zecken Kaninchen Amerika R. akari Rickettsien pocken Milben Mäuse, Ratten Amerika, Afrika R. australis Queensland ZBF Zecken Beuteltiere Australia R. conorii Mittelmeer Ff Zecken Nagetiere Mittelmeer R. rickettsi Rocky Mountain Zecken Nagetiere, Hunde Amerika Japanisches Ff Milben Nt., Vögel Ostasien Fleckfieber Gruppe Zeckenbissfieber Gruppe Tsutsugamushi Fieber Gruppe R. tsutsugamushi Krankheiten Die Erreger leben als obligate Zellparasiten in Zellen des Intestinaltrakts von Arthropoden Während des Bißes gelangen Stuhl auf die Haut Beim Kratzen werden die Erreger in die Bißwunde eingerieben In Endothelzellen vermehrt sie sich, von dort in Schuben in die Blutbahn gelangen Um die zerstören Endothelien entstehen Entzündungen, Thrombosierungen, Petechien Krankheiten Fleckfiebergruppe R. prowazeki→epidemisches Fleckfieber Brill-Zinssersche Krankheit: Persistenz in Endothelzellen – Rückfall – milderes Fleckfieber R.typhi→murines Fleckfieber Zeckenbissfiebergruppe R. rickettsi→Rocky Mountains spotted Fieber Noch viele Arten O. tsutsugamuschi→Japanisches Fleckfieber Eintrittspforten: Biss von Vektoren Zecken Biss Milbe Biss Diagnose Direkt Nachweis des Erreger→PCR Rickettsien Antikörper kreuzreagieren mit den O Ag von Proteus OX19 ( Weil-Felix Agglutination) Therapie: tetrazyklin, Chloramfenikol Gasttieren: Schafe, Ziegen, Rinder, Hunde, Katzen, Kaninchen Wird durch Inhalation erregerhaltiges Staub übertragen Zeckenbiβ, Milchprodukte, Lederprodukte →Pneumonia, Hepatitis, Endokarditis (Q Fieber) Diagnose: Ak gegen Coxiella Therapie: tetrazyklin Prophylaxe: Cox Schutzimpfung Zoonosen (Nager, Hunde, Pferde) Übertragung durch Zecken Befall von Monozyten, Granulozyten Morulabildung (Einschlusskörperchen) Art E. chaffeensis E. ewingii A. phagocytophilum Krankheit HME HGE HGA Krankheitsbild Ein Großteil der Infektionen verläuft klinisch inapparent Typische Opportunisten im Alter, oder in Abwehrschwäche Fieber, Kopfschmerzen, allgemeines Unwohlsein, Muskelschmerzen, Petechien, Fuβ-Hand Ödem in Kindern Am meistens spontane Ausheilung ( nur selten tödlich) Diagnose: Leukopenie, Thrombozytopenie Erhöchten CRP und Leberwerten Direkter Mikroskopische Nachweis Blutausstrich – Giemsa Färbung (intrazytoplasmatische Einschlüsse) Blut – PCR Antikörpernachweis – IgM, IgG (indirekt IF) Therapie: Tetracycline, Rifampicin, Kinolonen