PFO und ASD: Diagnostik und Therapie (1) Definition
Werbung

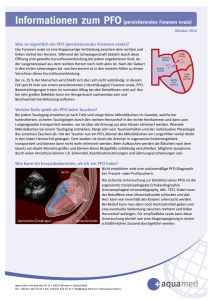
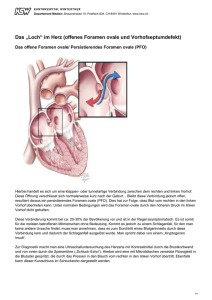
Lernhilfen zur Hauptvorlesung „Kardiologie“ WS 2015/2016 Schmidt/Baars PFO und ASD: Diagnostik und Therapie (1) Definition: „Persistierendes Foramen ovale“ (PFO) Öffnung in der Vorhof-Trennwand des Herzens zwischen rechtem und linkem Vorhof. Relikt aus der prä-/perinatalen Phase: Kind erhält Sauerstoff über die Nabelschnur -> sauerstoffreiches Blut aus der Nabelschnur wird durch das PFO von der rechten auf die linke Herzseite geführt und gelangt von dort in den Körperkreislauf. Diese Verbindung (-> Foramen ovale) verschließt sich nach der Geburt meistens spontan. Bei etwa 20% aller Menschen bleibt der anatomische Verschluss aus; kommt es zu vorübergehendem oder permanentem Anstieg des Druckes im Bereich des rechten Herzens, kann über das persistierende Foramen ovale ein Rechts-Links-Shunt stattfinden => thromboembolisches Material kann aus dem rechten Herzen in den Körperkreislauf gelangen und systemische Embolien auslösen (-> „paradoxe Embolie“) Symptome: • • • Paradoxe Embolien: TIA, nicht erklärbare zerebrale Embolien („kryptogene Schlaganfälle“), Myokardinfarkt -> v.a. bei jüngeren Patienten „Caisson-Krankheit“: Dekompressionserkrankung bei Tauchern Gehäuft bei Migräne-Patienten Klinischer Fall: Notfallmäßige Vorstellung der 45-jährige Patientin mit thorakalen Schmerzen. Als kardiovaskulärer Risikofaktor ist eine positive Familienanamnese bekannt. Eine kardiale Vorgeschichte ist nicht bekannt. Nebenbefundlich sind multiple Allergien (u.a. KM und ASS) sowie eine Angststörung vorbeschrieben. Diagnostik: • • • • Transösophageale Echokardiographie: Auftreten von Kontrastmittelbläschen innerhalb von 3 Herzzyklen nach Erscheinen des Kontrastmittels (aufgeschüttelte NaCl-Lösung) im linken Vorhof) CT-Schädel: Beurteilung von Ischämien oder Blutungen Kompressionssonographie und farbkodierte Dopplersonographie der Beinvenen: -> Nachweis oder Ausschluss einer tiefen Beinvenenthrombose CT-Angiographie des Abdomens: Beurteilung der mesenterialen Durchblutung, Darstellung der Bauchorgane Therapie: • • • Bei asymptomatischem PFO keine Therapie! Die Optionen bei symptomatischem PFO sind: - Antikoagulation: o Dauerhafte Antikoagulation o Ziel-INR: 2.0-3.0 - PFO-Verschluss: o Interventionell mittels Herzkatheter o „PFO-Occluder“ vom rechten in den linken Vorhof Vorgehensweise nach DGK-Leitlinien: - Bei Patienten mit PFO und erstem zerebralen ischämischen Ereignis: ASS 100 mg (als Prophylaxe) - Kommt es zu einem Rezidiv unter ASS oder besteht ein PFO mit IAS-Aneurysma: orale Antikoagulation mit Ziel-INR 2-3 für mindestens 2 Jahre 1 Lernhilfen zur Hauptvorlesung „Kardiologie“ WS 2015/2016 Schmidt/Baars - • Kommt es zu einem weiteren Rezidiv oder bestehen Kontraindikationen für eine orale Antikoagulation: interventioneller PFO-Verschluss kann in Erwägung gezogen werden (DKG 2011, IIa) Postinterventionell: -> Thrombozytenaggregationshemmung - Aspirin Loading Dose: 500 mg i.v., dann 100 mg/d für 6 Monate - Clopidogrel Loading Dose: 600 mg oral, dann 75 mg/d für 6 Monate DGN-Leitlinien • • • Bei Patienten mit alleinigem PFO gleich welcher Größe, und erstem zerebralen ischämischen Ereignis erfolgt eine Prophylaxe mit ASS 100 mg (IIa, B). Kommt es zu einem Rezidiv unter ASS oder besteht ein PFO mit IAS-Aneurysma, wird eine orale Antikoagulation mit einem INR von 2-3 für mindestens 2 Jahre empfohlen. Kommt es zu einem weiteren Rezidiv oder bestehen Kontraindikationen für eine orale Antikoagulation, kann ein interventioneller PFO-Verschluss in Erwägung gezogen werden (C). (2) Definition: „Vorhofseptumdefekt“ (ASD) Symptome: => Dilatation RA und RV mit Reduzierung des Cardiac index • Dyspnoe, Leistungsminderung • Supraventrikuläre Herzrhythmusstörungen • Paradoxe Embolien • Risiko eines „Eisenmenger-Syndroms“ • Rechtsherzversagen • Rezidivierende pulmonale Infekte (durch „Lungenüberflutung“) 2 Lernhilfen zur Hauptvorlesung „Kardiologie“ WS 2015/2016 Schmidt/Baars Diagnostik: • • • • Auskultation: - bei erhöhtem Durchfluss -> verspäteter Schluss der Pulmonalklappe -> fixierte Spaltung des 2. Herztones (2. ICR links) - durch Pulmonalstenose -> Systolisches Intervallgeräusch (2. ICR links) Rö.-Thorax: - Rechtsherzvergrößerung - Prominenter Truncus pulmonalis - Verstärkte Lungengefäßzeichnung EKG: - ASD II: Rechtslagetyp oder Steiltyp - Rechtsschenkelblock, teils Vorhofflimmern Transösophageale Echokardiographie: - Defektdarstellung mit Bestimmung der Flussrichtung - Vergrößerung des rechten Vorhofs und Ventrikels - Pulmonalisfluss; Paradoxe Septumbewegung MERKE: „Lutembacher-Syndrom“ = Kombination von Vorhofseptumdefekt und Mitralklappenstenose; es besteht ein verstärkter Links-Rechts-Shunt einhergehend mit einer schlechteren Prognose Therapie: • • • Aufgrund Risiko für paradoxe Embolien sowie Volumenbelastung der rechten Herzhöhlen => Indikation für Verschluss Lokalisation und Grösse des ASD entscheidend für die Verschlussart - Minimal-invasiv: bei zentral gelegenem Defekt (ASD II) -> ein interventioneller Occluder-Verschluss ist Methode der Wahl - operativ: bei ASD I/Sinus venosus Defekt -> direkte Naht oder Patch (Kunststoffflicken aus Gore-Rex oder Pericard) im 3.-5. Lebensjahr Antikoagulation und Endokarditisprophylaxe - Dauer noch nicht hinreichend geklärt; ACC/AHA 2008: - ASS + Clopidogrel für 3 Monate - Endokarditisprophylaxe für 6 Monate nach Intervention Prognose: • • • Gute Prognose bei ASD-Verschluss < 25 Jahre Symptome einer Herzinsuffizienz sind rasch rückläufig Gehäuft Arrhythmien und verminderte Lebenserwartung bei Verschluss > 40 Jahre und präoperativ erhöhter systolischer PAP 3