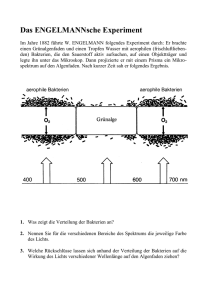
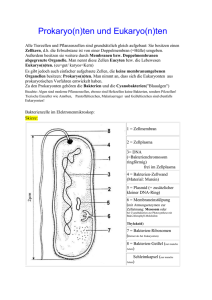
keit i. Urin - Kreisseniorenrat Konstanz
Werbung

Wann liegt eine freiheitsbeschränkende Maßnahme vor und muss daher die Genehmigung des Betreuungsgerichts eingeho Eine freiheitsbeschränkende Maßnahme liegt vor, wenn der Betroffene den konkreten Willen zur Fortbewegung hat und an Es gibt eine Reihe von Handlungsempfehlungen zu freiheitsbeschränkenden Maßnahmen Demenzkranker (2) und Gerichtse Grundsätzlich gilt: Zulässig sind diese Maßnahmen nur zum Schutz des Betroffenen vor Selbstgefährdung, und zwar meist im F Eigene Beobachtungen In den Pflegeheimen im Landkreis Konstanz kommen folgende freiheitsbeschränkende Maßnahmen zur Anwendung: •Bettgitter, besser Bettseitenteile (häufig) •zusätzlich Leibgurt im Bett (selten) •Bauch/Beckengurt oder Therapietisch am Rollstuhl (häufig) •Festbinden der Extremitäten (sehr selten) •Schlafsack (selten) Willkommen [WtW]3 Wissenschaft trifft Wirtschaft - 2007 Labor Dr. Brunner Labor Dr. Brunner Ein mittelständiges Unternehmen mit ca. 50 Mitarbeitern (Gruppenfoto ) Freitag, 19. Oktober 2007 - Universität Konstanz - M 629 Bereiche der Diagnostik – Klinische Chemie – Hämatologie, Gerinnung – Blutbank – Immunologie – Infektionsserologie – Toxikologie – Liquordiagnostik – Mikrobiologie – Molekularbiologie Zusammensetzung des Blutes • Zelluläre Bestandteile (Hämatokrit) – Erythrozyten – Leukozyten (Granulozyten, Lymphozyten, Monozyten) – Thrombozyten • Blutplasma (Serum + Gerinnungsfaktoren) – Wasser – Elektrolyte (Na, K, Ca, Mg, Cl, Phosphat, Sulfat) – Proteine (Albumin, Enzyme, Transportproteine z.B. Transferrin, Gerinnungsfaktoren, CRP) – Hormone – Lipide wie z.B. Cholesterin, Triglyceride – Xenobiotika, z.B. Medikamente Was kann man untersuchen? • Quantifizierung der Blutbestandteile • Mikrobiologische Diagnostik – Blutkulturen – Erregernachweise in diversen Materialien – Antigennachweis (z.B. Legionellennachweis i. Urin) • Immunologische Methoden – zur quantitativen Bestimmung von Substanzen, welche in niedrigen Konzentrationen in komplexen Medien vorliegen. Medikamente, Gifte, Drogen Hormone (Botenstoffe) Enzyme spezifische Proteine • Molekularbiologische Methoden (genetische Untersuchungen, Erregernachweise mittels PCR) II. Präanalytik Die präanalytische Phase beinhaltet: • • • • Probenentnahme Probenmaterial Probentransport Probenlagerung und -aufbewahrung 90 130 125 80 120 75 115 70 110 65 105 20 0 5 10 15 Stauung (Minuten) Gesamtprotein g/l LDH U/l LDH U/I Gesamtprot. g/l 85 Einfluss der Stauungszeit bei der Blutentnahme auf die Protein- konzentration und die LDH Aktivität AST, LDH und AP bei Jugendl. 200 50 Knaben Mädchen 160 AP (U/l) AST (U/l) 45 40 35 Knaben 80 30 25 Mädchen 40 5 10 15 20 270 Knaben 250 Mädchen LDH (U/l) 120 230 210 190 170 150 5 10 15 Alter (Jahre) 20 5 10 15 20 Prozentuale Änderung verschiedener Messgrössen in der Schwangerschaft (40. SSW) Calcium Erythrozyten Hämoglobin Hämatokrit Gesamtprotein Magnesium Eisen Cholinesterase AP Leukozyten Cholesterin Kupfer Triglyceride - 40 - 20 0 20 40 Veränderung (%) 60 80 100 Prozentuale Änderung verschiedener Analyte nach 4-wöchigem Fasten Natrium Kalium Calcium Chlorid Protein Albumin Glucose Harnsäure Harnstoff Creatinine Cholesterin Triglyceride AP ALT AST gGT Hämoglobin - 50 - 40 - 30 - 20 - 10 0 10 20 30 40 % Veränderung Ditschuneit et al. 1979) Blutanalyte bei Rauchern (chronische Effekte) Lp(a) ACE Prolaktin Selen HDL-Cholesterin LDL-Cholesterin Cholesterin MCV Fibrinogen Kupfer Monocyten Lymphocyten Neutrophile CEA - 60 (chronische Effekte) - 40 - 20 0 20 40 60 Veränderung (%) gegenüber Nichtrauchern 80 Einfluss der Hämolyse (1% der Erys lysiert) Parameter Ratio Gehalt Veränderun RBC/Serum bei Lyse LDH 160:1 + 272 % AST 40:1 + 220 % Kalium 23:1 + 24.4 % ALT 6.7:1 + 55 % Glucose 0.82:1 -5% Phosphat 0.78:1 +9% Natrium 0.11:1 -1% Calcium 0.10:1 + 2.9 % Mikrobiologische Präanalytik • Wahl des richtigen Probengefässes • Lagerung der Probe • Angabe der Entnahmestelle • Anforderungsspezifizierung bei speziellen Fragestellungen (Legionellen, Bordetella pertussis, Aktinomyzeten, Nocardien, Tbc, Viren und Parasiten in Stuhlproben) III. Analytik Bereiche der Diagnostik – Klinische Chemie – Hämatologie, Gerinnung – Blutbank – Immunologie – Infektionsserologie – Toxikologie – Liquordiagnostik – Mikrobiologie – Molekularbiologie Auszug: Methoden der Labormedizin I. 1. photometrische Messungen Ausmaß der Absorption ist proportional zur Konz. des absorbierten Stoffes (Lambert Beer` sches Gesetz) z.B. Enzyme, Glucose 2. nephelometrische Messungen Streulichtmessung, d.h. Intensität des gestreuten Licht ist proportional zur Anzahl der Teilchen z.B. Proteine, Immunglobuline 3. Potentiometrie Messung von Spannungsdifferenzen, ISE (Ionenselektive Elektrode), die nur auf bestimmte freie Ionen ansprechen z.B. Natrium, Kalium, Chlorid Auszug: Methoden der Labormedizin II. 4. elektrophoretische Verfahren (Eiweisselektrophorese, oligoklonale Banden) Wanderung elektrisch geladener Teilchen durch ein elektrisches Feld zur Auftrennung von Stoffen und Teilchen 5. Radioimmunoassays (RIA) ein radioaktiv markierter Stoff konkurriert mit dem entsprechenden nichtmarkierten Stoff um Bindungsstellen an einem Rezeptor (kompetitiver Assay) Radioaktiver Marker: Jod 125 Auszug: Methoden der Labormedizin III. 6. Immunoassays mit nicht-radioaktiven Markern Enzymatisch EIA Chemolumineszenz: CLIA Fluoreszenz: FIA Wie war die Bestimmung früher möglich? • Bsp: Schwangerschaftstest: - bis Anfang des 20. Jrh. war es nicht möglich, eine Schwangerschaft sicher frühzeitig nachzuweisen. - Ein Nachweis gelingt über das Hormon HCG (humanes Choriogonadotropin). • Einführung biologischer Tests Biologische Schwangerschaftsteste Die alten Ägypter gossen vor 3000 Jahren den Harn der Frau über Weizen und Gerste und schlossen aus dem unterschiedlich schnellen Wachstum, ob eine Schwangerschaft vorlag. Immerhin lagen sie mit dieser Methode in 75 Prozent aller Fälle richtig. 1926 stellten die beiden Forscher Aschheim und Zondek den Schwangerschaftstest auf eine wissenschaftliche Grundlage modernerer Art. Sie stellten fest, daß bereits 8 Tage nach der Empfängnis ein Hormonstoff produziert wird, der auf die Keimzellen einwirkt. Dieser Wirkstoff findet sich nicht nur im Blut, sondern auch im Harn der Schwangeren. Wird dieser Harn nun Mäuseweibchen gespritzt, verändern sich deren Geschlechtsorgane. Wesentlich kürzer fällt der Froschtest aus, den 1930 der Zoologe Hogben aus Kapstadt entdeckte. Bereits nach 6 Stunden reagiert das Weibchen des südafrikanischen Krallenfrosches durch Eiablage auf eingespritzten Schwangerenharn. Die Nachfrage nach diesem Frosch gefährdete bald seinen Bestand, und Südafrika stellte die Froschausfuhr unter staatliche Kontrolle. Deutsche Nachzuchten ergaben Krallenfrösche, die leider nicht in der gewünschten Art reagierten. Die Forscher führten das auf einen fehlenden, ihnen nicht bekannten Futterstoff zurück. IV. Drogen Historie • In den letzten Jahrzehnten deutlicher Trend zu hochspezifischen Medikamenten mit engem Dosisbereich (s. Lithium, Digoxin, Amiodaron etc.) • Medikamentenspiegel für viele Therapeutika verfügbar (RIA, Enzymimmunoassays, HPLC, GCMS) Pharmakokinetik • Die Pharmakokinetik beschreibt, wie rasch und in welchem Ausmaß nach der Verabreichung eines Stoffes dieser anschließend im Blutplasma und in den verschiedenen Körpergeweben auftritt und wo und in welcher Weise er wieder ausgeschieden wird. Medikamentenspiegel, Bioverfügbarkeit Pharmakogenetik • Erbliche Unterschiede in der Reaktion von Individuen auf Arzneistoffe, z.B. Mutation im Cytochrom P450-System – daraus ergeben sich: • Langsame Metabolisierer • Schnelle Metabolisierer • Ultraschnelle Metabolisierer Medikamentenspiegelbestimmung • Blutabnahme vor Einnahme des Medikaments oder mindestens 6h nach Einnahme Drogenscreening, Nachweisbarkeit I. Parameter Synonym HWZ i. Plasma Pos. Nachweis Barbiturate Blue Heaven, Downs, Sleeper`s peanuts, Blue Bird, Blue Doll, Yellows, Blues 1-6 Tage (je nach Substanz) > 0.2ug/ml Benzodiazepine Cannabinoide (THC) Haschisch, Marihuana, Gras, Hasch, Heu, Kiff, Mary, Ione, Matchbox, Mussoline, Shit, Stoff Nachweisbarkeit i. Urin 1-7 Tage ½-4 Tage (je nach Substanz) > 0.2 ug/ml Maximalspiegel: - nach dem Rauchen: 2h - nach oraler Aufnahme:5h Nachweisgrenze: 10 ng/ml neg.: < 25 ng/ml Grauzone: 25-50 ng/ml 1-8 Tage pos.: > 50 ng/ml Einmalige Ein nahme: 3-4 Tage Gelegentl. E.: Bis 10 Tage Dauerkonsum: 35 Tage Drogenscreening, Nachweisbarkeit II. Parameter Synonyme HWZ im Plasma Pos. Nachweis Nachweisbarkeit i. Urin Kokain Crack, Candy, Charly, Coco, Coke, Leck, Koks, Lady, Star, Dust, Schoolboy, Schnee 1h > 0.3 ug/ml 1-2 Tage Bay, Brown Sugar, Harry, Lack, Schnee, Lemonade, Hopse, Schmack 10 min, Metabolisierung zu Morphin Junk, M, Morpho 1-2 h > 0.3 ug/ml 1-4 Tage Opiate - Heroin - Morphin - Kodein - Opium Methylmorphin, Bullet 1-2 h 20 Alkaloide, v.a. Morphin Drogenscreening, Nachweisbarkeit III. Parameter Stimulantien - Amphetamine - MDA Synonyme HWZ im Plasma Pos. Nachweis Nachweisbarkeit i. Urin 7-34 h > 1.0 ug/ml 1-3 Tage Black and White, Black Birds, Black Bomber, Crank, Christmas TRee, Dixies, Mother`s Little Helpers, Meth, Pep Pills, Ice Love Drug, Peace Pill (Methyldioxyamphetamin) - MDMA (MethylendioxyMetamphetamin) -MDEA Ectasy, XTC, MDMA, Adam Eve (MethylendioxyEthamphetamin) -Metamphetamine Speed, Sweeties, met, Poorman`s cocaine, Wake Ups, Crystals 2-3 Tage Probenmaterial Drogenscreening 1.aus Urin: - üblich, da nicht invasiv - standardisiertes Routineverfahren - lange Nachweiszeiten 2. aus Serum: nicht üblich, da kürzere Nachweiszeit und geringere Konzentrationen 3. aus Haaren: - Aussage über länger zurückliegenden Konsum (6 Monate) - bleistiftdicker Strang Haare vom Hinterkopf, mit Tesafilm fixieren, Kopfhautseite beschriften Methodik • Routinescreening – qualitativ* mittels KompetitionsImmunoassay (Kompetition um eine begrenzte Menge Gold-markierter AK) oder – semiquantitativ (FPIA-Technik) * Eingesetzte AK-Menge entspricht den von der NIDA (National Institute of Drug Abuse) geforderten Schwellenwerten Manipulation der Urinprobe • Zugabe von z.B. Kochsalz, Zucker, Flüssigseife, Toilettenreiniger, Desinfektionsmittel, Vitaminpräparate, Apfelsaft (pH-Messung, Kontrollbande neg.!) • Fremdurin (cave kalter Urin, Temperaturmessung!) • stark verdünnter Urin durch übermässiges Trinken (kein Drogenscreening bei UrinKreatininwerten unter 40 mg/dl) `Falsch positive` Testergebnisse • Verzehr von Mohnsamen: Morphin- und Codeinnachweis für Stunden bis (Tage) positiv • Codein-haltige Hustensäfte, Schlafmittel, Benzodiazepine in therapeutischer Dosierung `Falsch positive` Testergebnisse • Verzehr von Mohnsamen: Morphin- und Codeinnachweis für Stunden bis (Tage) positiv • Codein-haltige Hustensäfte, Schlafmittel, Benzodiazepine in therapeutischer Dosierung Themenschwerpunkte • Einführung in die molekulare Diagnostik • Bakterielle Molekularbiologie • Genetisch bedingte Krankheiten und Risiken • Abrechnungsmodalitäten Das Genom 1% unterscheidet uns vom Schimpan menschliche DNS ist ca. 2m lang Glossar I • Genom: Gesamtheit der Erbanlagen • Gen: Erbanlage (aus DNA) • Chromosom: Strukturen innerhalb des Zellkerns, welche die Gene tragen – Autosomen – Geschlechtschromosomen • Mutation: Erbgutveränderung – Genmutation – chromosomale Mutation Glossar II • Allel: verschiedene (durch Mutation) entstandene Varianten ein und desselben Gens • homozygot: mütterliches und väterliches Allel sind identisch • heterozygot: mütterliches und väterliches Allel sind verschieden • rezessiv: Ausprägung nur im homozygotendominant: Ausprägung auch im heterozygoten Zustand PCR (K.B. Mullis, 1986) • Denaturierung • Hybridisierung • DNA-Synthese 30-50 Zyklen PCR Polymerase-Ketten-Reaktion DNA Produkt Primer I Primer II Einteilung der Krankheitserreger 1. 2. 3. 4. 5. 6. Prionen, z.B. CKD: infektiöse Eiweißstoffe Viren, z.B. Masern, Mumps, Röteln: keine Zellstruktur, kein Stoffwechsel, Vermehrung nur in lebenden Zellen Bakterien: Zellstruktur, jedoch kein kompletter Zellkern, Vermehrung auch auf zellfreien Nährböden Pilze: komplette Zellstruktur Protozoen: einzellig, komplette Zellstruktur Parasiten, z.B. Toxoplasmose: mehrzellig, zum Tierreich gehörig Mikroorganismen • sind mit bloßem Auge nicht sichtbar • existieren seit 3,8 Milliarden Jahren (Mensch: 130000 Jahre) • stellen ca. 60% der Biomasse der Erde • umfassen 2-3 Milliarden Arten, von denen weniger als 0,5% bekannt sind • sind sehr anpassungsfähig und besiedeln extreme Standorte (Vulkane, Trockengebiete) Mikroorganismen • genetisch einfach aufgebaut: ca. 10 Millionen DNA-Basen (vgl. Mensch ca. 3 Milliarden DNABasen) • besiedeln die äußere und innere Oberfläche des Menschen (sog. Normalflora) • finden sich u.a. auf der Haut, im Stuhl, im Speichel • sind in der überwiegenden Mehrzahl keine Krankheitserreger Prionen(selten) • Abkürzung bedeutet: proteinaceous infectious agents • verursachen schwere Erkrankungen des Gehirns (Creutzfeldt-Jacob-Krankheit= CJK, Rinderwahnsinn=BSE) • extrem widerstandsfähig gegen Hitze (Dampf, Heißluft), Strahlen und chemische Sterilisationsund Desinfektionsmittel (Ethylenoxid, Aldehyde, Alkohole), Inaktivierung durch Alkalien (Laugen) Viren • Keine Zellstruktur, einfacher Aufbau – Nukleinsäure (DNS oder RNS) beinhaltet die genetische Information, Kapsid aus Proteinelementen (unbehüllte Viren), ggfs. zusätzlich äußere, lipidhaltige Hülle (bei behüllten Viren) • Kein eigener Stoffwechsel, Vermehrung nur in lebenden Zellen • nicht empfindlich gegenüber Antibiotika • empfindlich gegenüber Hitze (über 70°C; Ausnahme Hep.B-Virus) • Unbehüllte Viren verhalten sich resistenter gegenüber chemischen Desinfektionsmitteln als behüllte. Größenvergleich zwischen Viren und Bakterien Viren zu Bakterien, wie Fußball zu Omnibus Vermehrung von Viren am Beispiel von Influenzavirus 1. Hämagglutinin (H) reagiert mit Rezeptor auf Wirtszelle. Virus kann eindringen. 2. In Wirtszelle Bildung eines Virusbläschens Virus wird in Bestandteile zerlegt 3. Im Zellkern der Wirtszelle Vervielfältigung der Virus-RNA 4. Zusammenschluß der neu-gebildeten Virusbestandteile 5. Neuraminidase zerstört die Zellmembran der Wirtszelle, sodass die neuen Viren austreten können. Einteilung der Viren • DNS-Viren – unbehüllt: Papillomaviren, Adenoviren, - behüllt: Hepatitis B-Virus, Herpesviren (Windpocken, Gürtelrose, Lippenherpes), Pockenviren • RNS-Viren – unbehüllt: Hepatitis A-Virus, Poliovirus, Noroviren, Rotaviren – behüllt: Hepatitis C-Virus, Orthomyxoviren (z.B. Influenzavirus), Rötelnvirus, Tollwutvirus, Ebolavirus Aufbau von Viren Aufbau Bakterium Physiologische Flora des Menschen I. • physiologisch keimfrei sind: – Gewebe – Liquor – Blut – Blase, Uterus – Mittel- und Innenohr – Nasennebenhöhlen – Obere Abschnitte des Dünndarms Physiologische Flora des Menschen II. • Äußere Haut: – Grampositive Kokken (z.B. Staph. epidermidis), Corynebakterien, Anaerobier • Nase, Mundhöhle, Rachen: – – • Streptokokken, Anaerobier, apathogene Neisserien gelegentlich: Staph. aureus, Mengingokokken, Hämophilus, Pneumokokken, Hefen (i.d. Regel in Kombination mit Normalflora) Darmflora: – – Enterobacteriaceae (z.B. E. coli), Anaerobier, Enterokokken, Hefen, Lactobazillen Stuhl besteht zu 20% aus Bakterien Bakterien als Krankheitserreger • Bakterien stellen den größten Teil der sog. Kleinlebewesen (=Mikroorganismen) dar • Nur ein kleiner Teil der Bakterien verursacht Krankheiten, viele Arten sind für Menschen nützlich • Vermehrung ungeschlechtlich durch Zellteilung (Zyklus 20min) • Wachstum auf zellfreien Nährböden Bakterienmorphologie • • • • • • Haufenkokken: z.B. Staphylokokken Stäbchen: z.B. Escherichia coli Doppelkokken: Meningokokken bekapselte Bakterien: z.T. Pneumokokken Kettenkokken: z.B. Streptokokken begeißelte Bakterien: Proteus, Choleravibrionen Unterscheidung der Bakterien entspr. Anfärbbarkeit • Gram-pos. Bakterien (blau-lila): – Gram + Kokken: • Staphylokokken, Streptokokken – Gram + Stäbchen: • Bacillus • Gram-negative Bakterien (rosa): – Gram- Kokken: • Gonokokken, Meningokokken – Gram- Stäbchen: • E. coli, Salmonellen Unterschied Zellwandaufbau .. ..führt zu unterschiedlichen Anfärbeeigenschaften -dicke Peptidoglykanschicht läßt sich nicht entfärben► gram + Bakterien -dünne Peptidoglykanschicht ►gram- Bakterien Kokkenbakterien (z.B. Staphylokokken) Kettenkokken (z.B. Streptokokken) Stäbchenbakterien (z.B. Salmonellen) Spirilliforme Bakterien (z.B. Borrelien) Mycobacterium tuberculosis Anzüchtung auf Nähragarmedien Eukaryontische Krankheitserreger Pilze Größenvergleich Mikroorganismen Sprosspilze Candida albicans mit Pseudomycel und Chlamydospore Schimmelpilze Aspergillus terreus mit Conidienträger • pseudomembranöse Candidiasis Candida sp. in der Kultur Kulturen von Schimmelpilzen Händehygiene • • • • • unterbricht Infektionsketten schützt Sterilgut vor Kontamination bringt Sicherheit für Patienten dient dem eigenen Schutz in den Routineablauf integrieren Rahmenbedingungen für erfolgreiche Händehygiene • Fingernägel – kurz und sauber • Uhren und Schmuck ablegen (UVV, TRBA250) • Ausreichend Handwaschplätze und Desinfektionsmittelspender • Papierhandtücher • Verletzungen und Entzündungen wasserfest abdecken Händewaschen • Vorteile: – Schmutz, Staub, Mikroorganismen inkl. Sporen werden weitgehend entfernt – Gefühl der Sauberkeit • Nachteile: – – – – mögliche Keimverschleppung bei unsachgemäßer Durchführung Zeitaufwand Hauschäden durch Entfetten Geringe Wirksamkeit im Vergleich zu hyg. Händedesinfektion ►sparsam und gezielt anwenden! • Handabklatsch vor und nach Desinfektion Physiologische Flora des Menschen I. • physiologisch keimfrei sind: – Gewebe – Liquor – Blut – Blase, Uterus – Mittel- und Innenohr – Nasennebenhöhlen – Obere Abschnitte des Dünndarms Physiologische Flora des Menschen II. • Äußere Haut: – Grampositive Kokken (z.B. Staph. epidermidis), Corynebakterien, Anaerobier • Nase, Mundhöhle, Rachen: – – • Streptokokken, Anaerobier, apathogene Neisserien gelegentlich: Staph. aureus, Mengingokokken, Hämophilus, Pneumokokken, Hefen (i.d. Regel in Kombination mit Normalflora) Darmflora: – – Enterobacteriaceae (z.B. E. coli), Anaerobier, Enterokokken, Hefen, Lactobazillen Stuhl besteht zu 20% aus Bakterien Händehygiene • • • • • unterbricht Infektionsketten schützt Sterilgut vor Kontamination bringt Sicherheit für Patienten dient dem eigenen Schutz in den Routineablauf integrieren Rahmenbedingungen für erfolgreiche Händehygiene • Fingernägel – kurz und sauber • Uhren und Schmuck ablegen (UVV, TRBA250) • Ausreichend Handwaschplätze und Desinfektionsmittelspender • Papierhandtücher • Verletzungen und Entzündungen wasserfest abdecken Händewaschen • Vorteile: – Schmutz, Staub, Mikroorganismen inkl. Sporen werden weitgehend entfernt – Gefühl der Sauberkeit • Nachteile: – – – – mögliche Keimverschleppung bei unsachgemäßer Durchführung Zeitaufwand Hauschäden durch Entfetten Geringe Wirksamkeit im Vergleich zu hyg. Händedesinfektion ►sparsam und gezielt anwenden! • Handabklatsch vor und nach Desinfektion Herzlichen Dank!