skript zum thema „hormonhaushalt“
Werbung

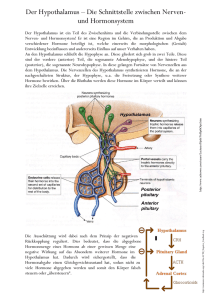
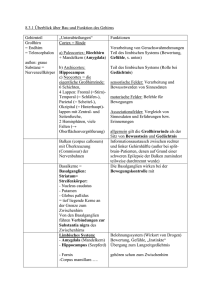
A. Fangmann Skript Hormonsysteme SKRIPT ZUM THEMA „HORMONHAUSHALT“ (VON A. FANGMANN) Stand: März 2013 EINLEITUNG ....................................................................................................................................................... 2 HORMONE DES HYPOTHALAMUS ............................................................................................................... 2 ADIURETIN, ANTIDIURETISCHES HORMON, ADH ................................................................................................ 3 OXYTOCIN .......................................................................................................................................................... 3 DIE HYPOPHYSE ................................................................................................................................................ 4 DIE NEUROHYPOPHYSE (HHL) ........................................................................................................................... 4 DIE ADENOHYPOPHYSE (HVL) ........................................................................................................................... 4 Das Wachstumshormon STH ......................................................................................................................... 4 Das melanozytenstimulierende Hormon (MSH) ............................................................................................ 5 HORMONE DER ZIRBELDRÜSE .................................................................................................................... 5 HORMONE DER SCHILDDRÜSE .................................................................................................................... 6 BILDUNG UND FREISETZUNG VON T3 UND T4....................................................................................................... 6 WIRKUNGSWEISE VON T3 UND T4 ........................................................................................................................ 6 Schilddrüsenüberfunktion (Hyperthyreose) ................................................................................................... 7 Schilddrüsenunterfunktion (Hypothyreose) ................................................................................................... 7 NEBENSCHILDDRÜSEN, PARATHORMON EINSCHLIEßLICH THYREOCALCITONIN UND D3HORMON.............................................................................................................................................................. 8 THYREOCALCITONIN ........................................................................................................................................... 8 PARATHORMON ................................................................................................................................................... 8 D3-HORMON ....................................................................................................................................................... 9 HORMONE DER NEBENNIERENRINDE ....................................................................................................... 9 ALDOSTERON .................................................................................................................................................... 10 GLUKOKORTIKOIDE .......................................................................................................................................... 10 ANDROGENE ..................................................................................................................................................... 12 HORMONE DES NEBENNIERENMARKS ................................................................................................... 12 HORMONE DER BAUCHSPEICHELDRÜSE ............................................................................................... 12 GLUKAGON ....................................................................................................................................................... 13 INSULIN ............................................................................................................................................................. 13 GEWEBSHORMONE ........................................................................................................................................ 15 GEWEBSHORMONE DES MAGEN-DARM-TRAKTES ............................................................................................ 15 PROSTAGLANDINE ............................................................................................................................................. 16 ERYTHROPOIETIN .............................................................................................................................................. 16 ÜBERTRÄGERSTOFFE DES NERVENSYSTEMS ..................................................................................................... 16 SEROTONIN ....................................................................................................................................................... 17 BRADYKININ ..................................................................................................................................................... 17 HISTAMIN.......................................................................................................................................................... 17 SEXUALHORMON DES MANNES, TESTOSTERON ................................................................................. 17 SEXUALHORMONE DER FRAU.................................................................................................................... 18 _________________________________________________________________________________________________________________ Seite 1 von 18 A. Fangmann Skript Hormonsysteme Einleitung Der Körper des Menschen kennt zwei Systeme, die die Abläufe im Körper koordinieren. Neben dem Nervensystem ist dies das hormonelle System, womit wir uns hier näher auseinandersetzen wollen. Das hormonelle System, auch endokrines1 System genannt, bedient sich unterschiedlicher Botenstoffe, den sogenannten Hormonen, die, in verschiedenen Drüsen produziert, vorwiegend über die Blutbahn weitergeleitet werden und an ganz bestimmten Rezeptoren eine ganz bestimmte Wirkung erzeugen. Die Rezeptoren befinden sich entweder in der Zellmembran, dem Zytoplasma oder aber im Kern der Zielzelle, der sog. Target-Zelle und beeinflusst somit direkt oder indirekt durch Aktivierung eines zweiten Botenstoffes (second messenger) bestimmte Vorgänge in der Zelle. Nur die Zellen, die über entsprechende Rezeptoren verfügen, werden von den dazugehörigen Hormonen beeinflusst, Vorgänge schneller oder langsamer ablaufen zu lassen. Chemisch handelt es sich bei Hormonen entweder um Eiweißmoleküle, angefangen von einfachen Aminosäureketten bis hin zu hochkomplexen Polypeptide, oder um Verbindungen ähnlich dem Cholesterin, die die Gruppe der Steroidhormone darstellen. Die Wirkungsmechanismen von Hormonen sind oftmals noch nicht im Detail geklärt. Lange Zeit ist die Wissenschaft davon ausgegangen, dass die Hypophyse Schaltzentrum des hormonellen Systems sei. Erst in den 30er Jahren wurden Verbindungen zwischen Hypothalamus und der Hypophyse gefunden, die erkennen ließen, dass der Hypothalamus die übergeordnete Funktion wahrnimmt und in der Lage ist, eigene Hormone zu produzieren. Der Hypothalamus (Teil des Zwischenhirns(Diencephalon)) hat enge Verbindungen zum limbischen System und zum vegetativen Nervensystem, was seine zentrale Rolle nachhaltig unterstreicht. Unterschieden werden die Hormone nach ihrer Funktionsweise allgemein in: 1. Hypophyseotrope2 Hormone: Hormone, die auf die Hypophyse wirken. Einerseits sind dies Releasinghormone (RH), die die Freisetzung von Hypophysenhormone fördern (release, engl. = freisetzen, auch Liberine genannt), andererseits Inhibitinghormone (IH), die hemmend auf diese wirken (auch Statine genannt). 2. Glandotrope Hormone: Hormone, die auf untergeordnete Drüsen wirken. 3. Glanduläre Hormone: Drüsenhormone, die auf Target- bzw. Rezeptorzellen wirken. 4. Gewebshormone: Hormone, die in unmittelbarer Umgebung ihres Erfüllungsortes produziert werden. Somit wird ein lange dauernder Transport vermieden. Sie wirken entweder parakrin3 oder sogar auf sich selbst (autokrin4). Hormone des Hypothalamus 1 endokrin: endo(gr.): innen, innerhalb, krínein(gr.): abscheiden: nach innen abscheiden trópos (gr.): die Wendung, Drehung 3 parakrin: par(a)- (gr.): neben, entgegengesetzt; krínein (gr.): abscheiden 4 auto-(gr.): selbst, eigen 2 _________________________________________________________________________________________________________________ Seite 2 von 18 A. Fangmann Skript Hormonsysteme Im Hypothalamus befinden sich neben anderen Kerngebieten zwei wichtige Ansammlungen von Nervenzellen, der Nucleus supraopticus und der Nucleus paraventricularis, die in der Lage sind, neurosekretorisch tätig zu werden. Hier werden Hormone gebildet, die dann zur Hypophyse weitergeleitet werden. Zum einen sind dies die Hormone Adiuretin, auch ADH (Antidiuretisches Hormon) genannt und das Oxytocin, zum anderen die Releasing- bzw. Inhibitinghormone. Adiuretin (8 AS5, zyklisch) und Oxytocin (9 AS) wandern entlang von Nervenbahnen (Axonen) über den Hypophysenstiel (Infundibulum) zum Hypopyhsenhinterlappen (auch Neurohypophyse genannt). Dort werden sie gespeichert und auf bestimmte Reize hin freigesetzt. Die Releasing- bzw. Inhibitinghormone gelangen über kapilläre Verbindungen zum Hypophysenvorderlappen (der Adenohypophyse). Adiuretin, antidiuretisches Hormon (ADH), Vasopressin Wie oben bereits erwähnt, wird das Adiuretin in der Neurohypophyse, an ein Trägereiweiß gebunden, zwischengespeichert. Wirkungsort dieses Hormons ist die Niere, genauer gesagt, der distale Tubulus und die Sammelröhren. Dort bewirkt Adiuretin eine teilweise Rückresorption des Primärharns von ca. 10 – 20 %, das entspricht ca. 17 – 35 Liter durch Einbau von Aquaporinen. Dies sind Poren, durch die Wasser ungehindert hindurch diffundieren kann. ADH wirkt an der Niere über einen Second-messengers, dem zyklischen AdenosinMono-Phosphat (cAMP), der für einen vermehrten Einbau der Aquaporine sorgt, die in intrazellulären Vesikeln „auf Abruf“ vorgehalten werden. Eine weitere Wirkung des ADH war zwischenzeitlich von rettungsdienstlicher Relevanz. ADH vermag in höheren Dosen eine periphere Vasokonstriktion auszulösen (über G-Proteine, die dann mittels IP3/DAG intrazellulär Calcium freisetzen)6. Aktuell findet dies jedoch keinen Einfluss mehr in den AHA-Reanimationsguidelines. Über Rezeptoren wird die Osmolarität des Blutes gemessen. Nimmt diese zu, wird vermehrt ADH ausgeschüttet. Gleiches passiert, wenn Dehnungsrezeptoren im Herzen eine Abnahme des zirkulierenden Blutvolumens feststellen7. ADH-Mangel bewirkt eine stark vermehrte Urinausscheidung (Polyurie). Dieses Krankheitsbild, was z.B. durch Entzündungen, Tumore oder Arterienverkalkung im Bereich des Hypothalamus verursacht wird, nennt man Diabetes insipidus8. Ein ADH-Überschuss, meist durch Zellwucherungen bedingt, führt zur Zunahme des zirkulierenden Blutvolumens, die Osmolarität und die Natriumkonzentration des Blutes ist verringert. (Wer es noch nicht wusste: Alkohol hemmt zentral die ADH-Produktion, was bei diversen Bierfesten unter anderem der Grund für die langen Schlangen vor den Toiletten ist). Oxytocin Dieses Hormon wirkt auf den weiblichen Organismus durch Anregung a) der Kontraktion der Gebärmuttermuskulatur (jedoch nicht während der Schwangerschaft) und 5 AS: Aminosäure; kleinster Baustein eines Peptids bzw. Proteins IP3: Inositoltriphosphat; DAG: Diacylglycerin. Dies ist absolutes Detailwissen. Wer aber mehr darüber erfahren möchte, dem empfehle ich ein gutes Lehrbuch der Physiologie bzw. Biochemie zu studieren. 7 Henry-Gauer-Reflex 8 diabetes (lt.): Wasserruhr; insipidus (lt.): unschmackhaft 6 _________________________________________________________________________________________________________________ Seite 3 von 18 A. Fangmann Skript Hormonsysteme b) der Kontraktion der myoepithelialen9 Zellen an der milchproduzierenden Brustdrüse. Das Oxytocin beeinflusst nicht die Milchproduktion als solches (dies ist Aufgabe eines anderen Hormons (Prolactin) sondern erleichtert das Abfließen der Milch. Das Oxytocin wird stark durch die weiblichen Sexualhormone beeinflusst. Östrogene erhöhen die Uterusempfindlichkeit10 gegenüber Oxytocin, Gestagene senken sie. Das Hormon kann pharmakologisch hergestellt werden und wird zur Geburtseinleitung, bei Wehenschwäche, zur Uteruskontraktion bei Sectio11 und bei Laktationsschwierigkeiten verwandt 12. Die Hypophyse Die Neurohypophyse (HHL) In der Neurohypophyse werden, wie oben beschrieben, die Hormone ADH und Oxytocin zwischengespeichert und bei Bedarf abgegeben. Die Adenohypophyse (HVL) Hier werden folgende glandotrope Hormone gebildet, welche die entsprechenden Drüsen beeinflussen: 1. ACTH (Adrenokortikotrope Hormon) Nebennierenrinde 2. TSH (Thyreoidea stimulierendes Hormon) Schilddrüse 3. FSH (Follikel stimulierendes Hormon) Eierstöcke und Hoden 4. LH (Luteinisierendes Hormon) Eierstöcke 5. LTH (Laktotrope Hormon=Prolaktin) Milchdrüsen (näheres s.u.). Zu diesen Hormonen werden in der Adenohypophyse noch weitere gebildet, die keine speziellen Drüsen als Zielzellen haben. Diese Hormone sind 1. STH (Somatotropes Hormon), das Wachstumshormon 2. MSH (Melanozyten stimulierendes Hormon). Das Wachstumshormon STH Das STH ist ein Eiweiß, was aus 191 Aminosäuren gebildet wird und zwei Schwefelwasserstoffbrücken besitzt. Das Wachstumshormon hat Einfluss auf den Kohlenhydrat-, Fett- und Eiweißstoffwechsel, sowie auf den Wasser-Elektrolyt-Haushalt und ist gentechnisch herzustellten. 9 mys, myos (gr.): Muskel; epi-(gr.): auf, darauf; theléin(gr.): üppig wachsen; myoepitheliale Zellen: Glatte Muskelzellen des Epithels. 10 Uterus (lt.): Gebärmutter 11 Sektio: Kaiserschnitt 12 Laktation: Milchfluss der stillenden Mutter _________________________________________________________________________________________________________________ Seite 4 von 18 A. Fangmann Skript Hormonsysteme Im Hypothalamus gibt es für dieses Hormon entsprechende STH-RH- und STH-IHHormone. Reize für die Freisetzung dieses Hormons sind: a) b) c) d) Niedriger Blutzuckerspiegel Niedriger Lipid(Fett-)gehalt im Plasma Erhöhter Östrogengehalt bei der Frau Erhöhter Glukokortikoidspiegel im Blut. Eine Überproduktion von STH, z.B. durch Drüsenwucherungen, bewirkt in der Wachstumsphase des Menschen einen hypophysären Riesenwuchs. In diesem Alter sind die Epiphysenfugen zwischen Knochen und Knorpel noch offen, so dass die Knochen sowohl an Dicke als auch an Länge zunehmen. Muskeln und Fettgewebe wachsen proportional mit, ebenso vergrößern sich die Eingeweide. Ein STH-Überschuss bei Erwachsenen hat eine sogenannte Akromegalie zur Folge. Hierbei vergrößern sich die Körperspitzen Hände, Füße, Nase und Kinn. Auch die Eingeweide sind betroffen. Auch ein STH-Mangel während des Wachstums ist nicht selten. Es hat einen hypophysären Zwergenwuchs zur Folge. Mit einem gentechnisch produzierten Ersatzhormon werden heute gute Ergebnisse erzielt. Das Melanozyten stimulierende Hormon (MSH) Das MSH ist beim Menschen lediglich von rudimentärer Bedeutung. Es wirkt auf die Melanozytenzellen im unteren Bereich der Oberhaut (Epidermis). Diese Zellen besitzen Pigmentkörnchen. Wenn sich diese um den Kern zentrieren, erscheint die Haut heller. Das MSH bewirkt eine Verteilung dieser Pigmentkörner innerhalb der Zelle. Dies lässt die Haut dunkler erscheinen. Diesen Mechanismus hat man bei Amphibien feststellen können. Beim Menschen hat man herausgefunden, dass eine vermehrte UV-Bestrahlung eine vermehrte MSHAusschüttung zur Folge hat. Die Pigmentkörnchen der Melanozyten verlassen die Zelle und wandern in höhere Schichten der Oberhaut. Ob dies ein Schutz vor der Strahlung darstellt, ist eine Vermutung. Im Hypothalamus werden MSH-RH und MSH-IH produziert. Hormone der Zirbeldrüse Das Hormon der Zirbeldrüse (Corpus pineale od. auch Epiphyse; liegt im Zwischenhirn) ist das Melatonin. Es wird aus Serotonin gebildet. Das Melatonin hat eine entgegengesetzte Wirkung bezogen auf die Melanozyten wie das MSH. Dies ist jedoch für den menschlichen Organismus kaum von Bedeutung. Man hat festgestellt, dass Melatonin die Funktion der Geschlechtsdrüsen (Gonaden) unterdrückt und abhängig ist von der Dauer der Lichteinwirkung. Somit muss Verbindung zwischen der Netzhaut des Auges und der Epiphyse bestehen. - Bei Dunkelheit wird die Melatoninproduktion angeregt, d.h., die Geschlechtsdrüsentätigkeit wird unterdrückt. Bei Helligkeit wird die Melatoninproduktion gehemmt, d.h., die Geschlechtsdrüsentätigkeit wird gefördert. _________________________________________________________________________________________________________________ Seite 5 von 18 A. Fangmann Skript Hormonsysteme Hormone der Schilddrüse Die Schilddrüse produziert drei verschiedene Hormone, das Trijodthyronin kurz T3 genannt, das Thyroxin, kurz T4 genannt und das (Thyreo-)Calcitonin, was im Zuge der Nebenschilddrüse besprochen wird. Bildung und Freisetzung von T3 und T4 Zu 90-95 % wird Thyroxin gebildet, nur in geringem Maße T3. In der Peripherie wird das T4 mittels Dejodierung in das weitaus wirksamere T3 überführt. T3 und T4 wird durch Anlagerung von Jod an Aminosäuren (Tyrosin) gebildet, wobei T3 an drei Stellen, T4 an vier Stellen mit Jod besetzt ist. Die Hormone werden im Koloid der Schilddrüse durch Anbindung an Thyreoglobuline gespeichert und bei Bedarf freigesetzt. Ein unter der Norm liegender Thyroxinspiegel im Blut wird vom Hypothalamus registriert und veranlasst diese zur Produktion von TRH (Thyreotropin Releasing Hormon), was an die Adenohypophyse weitergegeben wird. Hier wird dann das TSH (Thyroid Stimulating Hormon) ausgeschüttet, was an der Schilddrüse die Freisetzung von T3 und T4 bewirkt. Hierbei werden die Hormone vom Thyreoglobulin getrennt und in die Blutbahn abgegeben und dort an ein Trägereiweiß (Thyroxin-bindendes Globulin, TBG) gebunden. Die Hormone werden in der Leber abgebaut und dann über den Darm, besonders aber über die Niere, ausgeschieden. Das hierbei abgegebene Jod muss über die Nahrung ersetzt werden. Jod findet man vor allen Dingen in Salzwasserfischen und im Meersalz. Auch im Spinat kommt Jod in geringem Maße vor. In meerfernen Gebirgstälern war lange Zeit der Jodmangelkropf sehr verbreitet. Dieser entsteht aufgrund eines Disverhältnisses von einem erhöhten TSH des HVL und einem erniedrigtem T4-Spiegel im Blut, der dadurch zustande kommt, dass kein Jod zur Produktion von T4 vorhanden ist. Nachdem der Zusammenhang von Kropf und Jodmangel erkannt wurde, konnte dem anfänglich durch jodhaltige Tabletten, später durch Anreicherung von Nahrungsmitteln mit Jod, hier besonders beim Salz, entgegengewirkt werden. Wirkungsweise von T3 und T4 Die Schilddrüsenhormone bewirken eine ausgeglichene Energiebilanz des Organismus. Sie ermöglichen, dass sich der Stoffwechsel dem jeweiligen Bedarf anpasst. Bei Kindern wird die Tätigkeit aller Organe angeregt und besonders das Wachstum und die intellektuelle Reifung gefördert. Besonders sei hier darauf hingewiesen, dass die Schilddrüsenhormone die Freisetzung des adenohypophysären Wachstumshormons STH bewirken. Bei Erwachsenen wird der Stoffwechsel in allen Geweben, mit Ausnahme des Gehirns, der Hoden und der Milz, positiv beeinflusst. Darüber hinaus fördert ein erhöhter T3, T4-Spiegel die Ausschüttung von Insulin aus der Pankreas sowie die Tätigkeit der Nebenniere, hier besonders der Nebennierenrinde. Zudem ist eine Wechselwirkung mit den Sexualhormonen bekannt. _________________________________________________________________________________________________________________ Seite 6 von 18 A. Fangmann Skript Hormonsysteme Schilddrüsenüberfunktion (Hyperthyreose) Ab einem bestimmten Ausmaß der Hyperthyreose spricht man in der Medizin von der Basedowschen Krankheit oder auch Thyreotoxikose. Sie fällt besonders dann ins Auge, wenn bei dem Patienten die Augäpfel glänzend hervorstehen (Exophthalmus), was bei ihnen häufig vorkommt. Kennzeichnend ist ferner eine oftmals vergrößerte Schilddrüse, Muskelzittern, Herzklopfen, Tachykardie und ein erhöhter Blutdruck. Die Patienten haben einen erhöhten Appetit und essen entsprechend mehr. Sie sind geistig sehr rege und zuweilen recht unruhig oder leicht reizbar. Aufgrund ihres erhöhten Energieumsatzes nehmen sie aber dennoch ab (negative Energiebilanz). Der vermehrte Stoffwechsel bedingt u.a. häufiges Schwitzen gepaart mit einer warmen, feuchten, geröteten Haut. Auch Durchfälle plagen diese Patienten des Öfteren. Der Exophthalmus ist durch eine autoimmune Entzündung des retrobulbären (hinter den Augäpfeln) Fettgewebes bedingt. Ursache ist eine Substanz namens EPF (Exophthalmus producing factor). Nicht immer kommt es zu diesen hervortretenden Augen, wenn es aber besteht, ist dies auch durch die Behandlung der Überfunktion nicht zu beheben. Eine Hyperthyreose wird behandelt, indem entweder die Schilddrüse partiell operativ entfernt oder diese durch radioaktives Jod (131J) teilweise inaktiviert wird. Schilddrüsenunterfunktion (Hypothyreose) Eine schon pränatal auftretende Hypothyreose bewirkt, dass das Kind schwachsinnig, abnormal klein und geistig zurückgeblieben geboren wird (Kretinismus). Das Neugeborene besitzt eine lange, aus dem Mund ragende Zunge. Wird die Schilddrüsenunterfunktion nicht sofort behandelt, bleiben Dauerschäden zurück. Eine Unterfunktion im Kindesalter hemmt das Wachstum und verzögert die körperliche und geistige Entwicklung des Kindes. Hypothyreose Patienten sind im Allgemeinen schläfrig, kälteempfindlich, und haben einen niedrigen Blutdruck. Die Haut ist trocken und kalt, fühlt sich teigig an (Myxödem), die Schilddrüse ist zum Kropf vergrößert. Die Patienten klagen über Appetitlosigkeit und Verstopfung und nehmen an Gewicht zu (positive Energiebilanz). Behandelt wird die Schilddrüsenunterfunktion durch Substitution der Schilddrüsenhormone. Neben der Über- und Unterfunktion der Schilddrüse können auch benigne oder maligne Geschwülste, Entzündungen oder Störungen der Hormonproduktion die Drüse beeinflussen. Auch eine allergische Reaktion auf das körpereigene Eiweiß der Schilddrüse (Thyreoglobulin) kann zum Kropf und somit zu einer pathologischen Schilddrüsenfunktion führen. Schilddrüsenüberfunktion Schilddrüsenunterfunktion Grundumsatz erhöht geistig und körperlich lebhaft unruhig häufiges Schwitzen Haut feucht, warm, gerötet Grundumsatz erniedrigt geistig und körperlich träge schläfrig Frösteln Haut trocken, kalt, blass _________________________________________________________________________________________________________________ Seite 7 von 18 A. Fangmann Skript Hormonsysteme Ggf. hervortretende Augäpfel Blutdruck erhöht starkes Herzklopfen, teils anfallsweise Appetit erhöht Durchfälle Gewichtsabnahme Myxödem (teigige Haut) Blutdruck erniedrigt schwacher Puls Appetit erniedrigt Verstopfung Gewichtszunahme Nebenschilddrüsen, Parathormon einschließlich Thyreocalcitonin und D3-Hormon Alle drei Hormone greifen in den Calciumstoffwechsel (und indirekt in den Phosphathaushalt) ein. Das Zusammenspiel aller o.g. Hormone sorgt dafür, dass der Calcium- und Phosphatgehalt im Serum in engen Grenzen konstant gehalten wird. Die Normalwerte sind für: - CALCIUM: PHOSPHAT: 2,3 – 2,6 mmol/l (90 – 105 mg/l) 0,3 – 0,8 mmol/l (30 – 70 mg/l) Das Calcium spielt eine große Rolle beim Knochenan- und –umbau, bei der Herz- und Muskeltätigkeit und bei vielen Zellfunktionen sowie bei der Blutgerinnung. Der Calciumstoffwechsel hat den Darm als Aufnahmeorgan, das Knochensystem als Speicherorgan und die Niere als Abgabeorgan. Thyreocalcitonin Das Thyreocalcitonin, auch vereinfacht als Calcitonin (CT) bekannt, wird in den C-Zellen der Schilddrüse produziert und ist chemisch gesehen ein Polypeptid bestehend aus 32 Aminosäuren. Ein erhöhter Calciumspiegel im Serum fördert die Ausschüttung von Thyreocalcitonin, welches entsprechend dafür sorgt, dass der Spiegel sinkt. Dies geschieht durch: 1. Einbau von Calcium im Knochensystem durch Osteoblasten13 2. Steigerung der Calciumausscheidung über die Niere. Krankheiten aufgrund von Thyreocalcitoninüberschuss oder –mangel sind bisher nicht bekannt. Interessanterweise kommt der Körper völlig ohne Calcitonin aus. Eine externe Calcitoningabe ist eine mögliche, wenn auch seltene Therapieoption bei Osteoporose14. Parathormon 13 osteon (gr.): Knochen; bláste (gr.): der Keim Osteoporose: Knochenschwund; häufig bei Frauen nach den Wechseljahren, aber auch bei Männern zu beobachten. 14 _________________________________________________________________________________________________________________ Seite 8 von 18 A. Fangmann Skript Hormonsysteme Das Parathormon wird in den linsengroßen Nebenschilddrüsen gebildet, von denen der Mensch meist vier besitzt. Man kann das Parathormon als Gegenspieler des Thyreocalcitonins bezeichnen. Chemisch gesehen ist es ein Polypeptid aus 84 Aminosäuren. Sinkt der Serum-Calciumspiegel, so wird das Parathormon ausgeschüttet, ein Ansteigen hemmt dessen Freisetzung. Die Erhöhung des Serum-Calciumspiegel erreicht das Parathormon durch: 1. Calciumfreisetzung aus dem Knochensystem durch die Osteoklasten 2. Calciumaufnahmesteigerung im Dünndarm15 3. Hemmung der Calciumausscheidung über die Niere. Ein Parathormonmangel führt zu einem serösen Calciummangel. Dies führt zu einer gesteigerten neuromuskulären Erregbarkeit, die im weiteren Verlauf zur Verkrampfung (Tetanie) führt. Erkennbar ist dies an der Geburtshelferstellung der Hände (Pfötchenstellung; s. Hyperventilationstetanie). Unbehandelt kann die Tetanie über Herzflimmern zum Tode führen. Durch Gabe von Vitamin D und synthetisiertem Parathormon ist dem jedoch entsprechend entgegenzuwirken, selbst wenn keine Nebenschilddrüsen mehr vorhanden sind (anfänglich wurden die Nebenschilddrüsen bei Thyreoidektomie aus Unkenntnis mitentfernt). Ein Parathormonüberschuss (Hyperparathyreoidismus) führt zum Calciumanstieg im Blut. Anzeichen hierfür sind Knochenerweichung und calciumhaltige Nierensteine. D3-Hormon Das D3-Hormon ist in seiner Struktur identisch mit dem Vitamin D, welches wir über die Nahrung zu uns nehmen (enthalten in Säugetier- und Fischleber, in tierischem Fett (Butter, Speck) und in der Milch). Es wird im Körper selbst, über Cholesterin, mit Hilfe von Lichtstrahlen, in der Haut hergestellt. Über das Blut gelangt es dann an die Orte seiner Wirkung. Das D3-Hormon erhöht unter dem Strich den Serum-Calciumspiegel 1. trotz Calciumanbau im Knochensystem durch 2. erhöhte Calciumaufnahme im Dünndarm (s. Fußnote) und 3. Hemmung der Calciumausscheidung über die Niere. Hormone der Nebennierenrinde Die Nebenniere ist aufgeteilt in Nebennierenrinde und –mark. Beide sind entwicklungsgeschichtlich von unterschiedlicher Herkunft. Die Nebennierenrinde (NNR) ist in drei Zellschichten unterteilt, die, jeder für sich, unterschiedliche Hormone produzieren. 15 Tatsächlich ist der Einfluss auf die Calciumaufnahme ziemlich defizil: Cholesterin wird in der Leber hydroxyliert und dann in der Haut mittels UV-Strahlung zu Cholecalciferol (Vitamin D, was wir auch über die Nahrung aufnehmen). Dies kehrt nun wieder zur Leber zurück, wo es abermals hydroxyliert wird. Dieses Calcidiol gelangt nun zur Niere, wo es unter dem Einfluss des Parathormons zu Calcitriol (1,25-DihydroxyCholecalciferol) umgebaut wird. Dies bewirkt in den Zellen der Darmwand die Synthese eines Calcium bindenden Proteins, welches für die Calciumresorption aus dem Darmlumen nötig ist _________________________________________________________________________________________________________________ Seite 9 von 18 A. Fangmann Skript Hormonsysteme 1. Die äußere Schicht, die sog. Knäuelschicht (lat. Zona glomerulosa) bildet die Mineralokortikoide, die in den Mineralstoffwechsel eingreifen. Das entsprechende Hormon ist das Aldosteron. 2. Die mittlere Schicht, die sog. Bündelschicht (lat. Zona fasciculata) bildet die Glukokortikoide, die unter anderem in den Zuckerstoffwechsel und das Immunsystem eingreifen. Es sind Cortisol und Corticosteron. 3. Die innere Schicht, die sog. Netzschicht (Zona reticularis) bildet die Androgene16, die als Zwischenprodukt das Testosteron haben, was eigentlich in den Hoden gebildet wird. Die Hormone der Nebennierenrinde gehören alle zu den Steroidhormonen. Sie werden über die Synthese von Cholesterin gebildet, können aufgrund ihrer Fettlöslichkeit (Lipophilie) ins Zellinnere gelangen und dort über intrazelluläre Rezeptoren aktiv werden (Biosynthese von Eiweissen). Die Regulation der NNR-Hormone erfolgt durch das ACTH der Adenohypophyse, welches von dem Releasinghormon ACTH-RH des Hypothalamus beeinflusst wird. Aldosteron Das Aldosteron und die anderen Mineralokortikoide (MCS) regeln die Aufnahme, Verteilung und die Ausscheidung von Natrium und Kalium. Die Ausscheidung dieser Elektrolyte erfolgt über die Niere, welches somit das Hauptzielorgan von den MCS ist. Hier bewirkt es eine vermehrte Natriumrückgewinnung und eine erhöhte Kaliumausscheidung im distalen Tubulusbereich durch vermehrten Einbau und Produktion von Natriumkanälen. Hyperaldosteronismus ist eine Krankheit (Conn-Syndrom), bei der es aufgrund erhöhter Aldosteronproduktion (bedingt durch ein NNR-Adenom) zu einem erhöhten Natrium- und erniedrigten Kalium-Serumspiegel kommt. Folgen sind EKG-Veränderungen, Herzrhythmusstörungen, Tetanie und erhöhter Blutdruck. Glukokortikoide Die beiden Glukokortikoide Cortisol und Corticosteron nehmen Einfluss auf den Zucker(Glucose-)stoffwechsel das Immunsystem. Sie bewirken im Einzelnen: 1. Erhöhung des Blutzuckerspiegels. Da sie dem Insulin entgegenwirken, werden sie auch als InsulinAntagonisten bezeichnet. Sie bewirken einen vermehrten Glykogenabbau und vermindert die Glukoseaufnahme in die Körperzellen. 2. Die Neubildung von Zucker in der Leber wird angeregt. Diesen Vorgang nennt man Glukogenese. Die Bausteine hierfür sind Aminosäuren, die aus dem… 16 andros (gr.): der Mann; -gen (gr.): verursachend, verursacht _________________________________________________________________________________________________________________ Seite 10 von 18 A. Fangmann Skript Hormonsysteme 3. Abbau von Eiweißen aus Körper- bzw. Muskelzellen stammen. Der hierbei anfallende Stickstoff wird im Blut als Harnstoff abtransportiert. 4. Hemmung von Entzündungen. Die Leukozytenwanderung und die Phagozytose (Fähigkeit der Leukozyten, Fremdstoffe wie Bakterien oder Zellbestandteile aufzunehmen und zu verdauen) werden gehemmt und die Schwellung von Entzündungsherden unterdrückt. 5. Zerstörung von Lymphozyten. Da diese eine wichtige Rolle bei der Erkennung von Antigenen spielen, ist auch… 6. die Infektionsabwehr und die Immunreaktion herabgesetzt. Dies wird therapeutisch nach Organtransplantationen genutzt, um die Abstoßungsreaktion zu verhindern. Leider sind die Patienten anfälliger für Infektionen. 7. Zunahme aller Blutkörperchen mit Ausnahme der Lymphozyten und der eosinophilen Leukozyten. 8. Vermehrte Abgabe von Gerinnungsfaktoren ins Plasma. Eine Unterfunktion der NNR (die Addisonsche Krankheit) ist neben der charakteristischen Dunkelfärbung der Haut gekennzeichnet durch Gewichtsverlust, niedrigen Blutdruck, Kreislaufschwäche, Appetitlosigkeit und Durchfällen. Eine Überfunktion der NNR (das Chushing-Syndrom) ist neben dem charakteristischen Vollmondgesicht gekennzeichnet durch Fettleibigkeit besonders am Stamm, Hypertonie (zu _________________________________________________________________________________________________________________ Seite 11 von 18 A. Fangmann Skript Hormonsysteme 90 %), Muskelschwund, Anfälligkeit gegen Infektionen, blaurote Striae (Streifen ähnlich der Schwangerschaftsstreifen) und schlechte Wundheilung. Androgene Über die Wirkungsweise der Nebennierenandrogene ist noch nicht viel bekannt. Die Androgene haben einen zellaufbauenden Effekt, d.h. sie haben anabolen Charakter. Die Gabe des synthetisierten Hormons (Anabolika) ist bei Hochleistungssportlern als Doping bekannt. Bei Frauen führt die Einnahme von Anabolika zu einer Vermännlichung, tiefere Stimme und ggf. Bartwuchs. Hormone des Nebennierenmarks Die beiden Hormone des Nebennierenmarks sind die sog. Katecholamine, das Adrenalin und das Noradrenalin, zwei Hormone, die in ihrer chemischen Struktur bis auf eine Methylgruppe identisch sind. Sie werden in Form von Körnchen in den Markzellen zwischengespeichert. Freigesetzt werden die Hormone bei Erregung des sympathischen Nervensystems. In der Leber und in der Niere werden die Hormone zu Vanillin-Mandelsäure abgebaut und dann im Urin ausgeschieden. Das Noradrenalin ist der Überträgerstoff des sympathischen Nervensystems an den postganglionären Fasern zu den Effektorganen. Das Adrenalin beeinflusst vor allen Dingen die Energiebereitstellung durch 1. Freisetzung von Fettsäuren aus den Fettdepots (Lipolyse) 2. Freisetzung von Glukose aus den Glykogendepots der Leber (Glykogenolyse). Zudem wird 3. die Blutgerinnung aktiviert. Eine Überfunktion des Nebennierenmarks ist auf geschwulstartige Wucherungen der hormonproduzierenden Zellen zurückzuführen (Phäochromozytom). Bei dieser meist gutartigen Geschwulst kommt es durch erhöhte Katecholaminausschüttung zu einem dauernden oder nur anfallsweise auftretenden Bluthochdruck mit Werten von bis zu 300 mmHg, der begleitet wird von Kopfschmerzen, Schweißausbrüchen, Erregungszuständen und Hautblässe. Eine Krankheit aufgrund einer Unterfunktion des Nebennierenmarks ist bis heute nicht bekannt. Hormone der Bauchspeicheldrüse Die Pankreas ist ein Organ, welches sowohl exokrin als auch endokrin produziert. Die Hormone, also die endokrinen Produkte, werden in den Langerhansschen Inseln gebildet. Hier unterscheidet man nach A-, B- und D-Zellen. In den A-1-Zellen wird das Gastrin gebildet. Andere Produktionsorte dieses Hormons sind die Schleimhäute des Magens und des Dünndarms (s. Gewebshormone). In den A-2-Zellen wird das Glukagon produziert. _________________________________________________________________________________________________________________ Seite 12 von 18 A. Fangmann Skript Hormonsysteme In den B-Zellen wird das bekannteste Pankreashormon hergestellt, das Insulin. In den D-Zellen finden wir das Somatostatin. Dieses Hormon hemmt die Ausschüttung von STH, ACTH, TSH, Insulin, Glukagon und anderer gastrointestinaler Hormone und verringert zudem die Mobilität des Magen-Darm-Traktes. Als Medikament findet Somatostation Anwendung bei starken ösophagogastralen Blutungen, wobei hier mit initialem Blutdruckabfall, sowie Brechreiz und Hitzegefühl zu rechnen ist. Glukagon Das Glukagon der A-2-Zellen ist ein Peptid aus 29 Aminosäuren und wird vorwiegend in der Leber abgebaut. Reize für die Freisetzung sind: 1. 2. 3. 4. Niedriger Blutzuckerspiegel (Hypoglykämie), z.B. beim Fasten Anstieg von Aminosäuren im Blut Mangel an freien Fettsäuren im Blut Stresssituation Das Glukagon fördert den Abbau des Glykogens in der Leber (Glykogenolyse). Dies geschieht mittels eines zweiten Botenstoffes (second messenger), dem cAMP. Es entsteht Glukose, was dann in den Blutkreislauf gelangt. Beim Fasten regt das Glukagon den Aufbau von Zucker aus Aminosäuren an (Glukoneogenese) und fördert die Lipolyse (Abbau von Fettspeichern). Gelegentlich bevorraten Diabetiker Glukagon zur Behandlung von Hypoglykämien im Kühlschrank. Es wird bei Bedarf subkutan injiziert. Störungen der A-2-Zellen sind nicht bekannt. Insulin Das Insulin ist das wohl für den Rettungsdienst neben dem Adrenalin interessanteste Hormon, da eine Entgleisung des Zuckers durch Insulinmangel oder -überschuss ein häufiges Einsatzstichwort darstellt. Chemisch handelt es sich beim Insulin um zwei Peptidketten, A und B, die an zwei Stellen über Schwefelwasserstoffbrücken miteinander verbunden sind. Die Vorstufe des Insulins, das Pro-Insulin, hat sogar drei Ketten und wird in dieser Form auch innerhalb der Drüse gespeichert. In geringen Mengen findet man das Pro-Insulin auch im Blut, biologisch scheint es allerdings keine Bedeutung zu haben. Reize für die Freisetzung von Insulin sind: 1. Erhöhter Blutzucker. Die stärkste Insulinfreisetzung liegt bei BZ-Werten zwischen 80 bis 150 mg/dl. 2. Anstieg der Eiweißkonzentration im Blut (z.B. nach reichlich Fleischgenuss). 3. Vermehrte Fettsäuren und Ketonkörper im Blut. 4. Bestimmt Hormone. Hier fördern besonders das Glukagon, STH, Schilddrüsenund Nebennierenrindenhormone die Insulinausschüttung. _________________________________________________________________________________________________________________ Seite 13 von 18 A. Fangmann Skript Hormonsysteme 5. Bestimmte Medikamente (Sulfonylharnstoffe). Das Insulin bewirkt im Organismus: a) Senkung des Blutzuckers. Dies geschieht durch den beschleunigten Eintritt von Zucker in die Zellen, hier besonders in die Leber- Fett- und in die Muskelzellen. Dort wird der Zucker entweder vermetabolisiert oder, als Glykogen nach Glykogenese gespeichert. In den Muskelzellen wird überwiegen glykolisiert (verstoffwechselt) und nur wenig Zucker gespeichert; in der Leber ist dies genau umgekehrt. b) Senkung des Aminosäurespiegels im Blut. Die Eiweißbausteine werden in die Zelle verbracht und dort die Eiweißsynthese angeregt. c) Aufbau von Fettspeichern (Lipogenese). Fettsäuren werden aus dem Blut in die Fettzellen verbracht und dort zu Triglyceriden aufgebaut. Voraussetzung hierfür ist ein genügend hoher Zuckergehalt in den Zellen. d) Eine Hemmung der Lipolyse (des Fettabbaus). Ein Insulinmangel fördert somit indirekt den Fettabbau, es kommt zu einem erhöhten Fettsäure- und Ketonkörpergehalt im Blut und somit zu einer metabolischen Azidose (s. auch Kussmaul´sche Atmung). Bei Unterfunktion der B-Zellen ist vorwiegend der Blutzucker erhöht (Hyperglykämie). Wird eine bestimmte Grenze überschritten (ca. 180 mg/dl BZ), wird Zucker über die Nieren ausgeschieden. Es kommt zur sogenannten Glukosurie mit vermehrter Wasserausscheidung aufgrund der Wasserlöslichkeit des Zuckers (Polyurie). Hierdurch bedingt ist auch der starke Durst der Patienten (Polydypsie). Frühzeichen Durst Polyurie Juckreiz Gewichtsabnahme Leistungsabfall Sehstörungen Infektionsgefahr schlechte Wundheilung Spätzeichen Durchblutungsstörungen Netzhautschäden Nierenschäden Koronarsklerose Herzinfarkt Zerebralsklerose Nervenschäden Muskel (Waden-)Krämpfe Nicht genau geklärt ist, wie es zu den Gefäßschäden mit Verkalkungsneigung (Sklerose) kommt (besonders der Herzkranzgefäße, der Gehirn- und Nierenarterien und der Netzhaut). Es wird in zwei Typen von Zuckerkrankheit unterschieden. Beim Diabetes mellitus Typ 1 kommt es durch autoimmune Prozesse zu einer Zerstörung der B-Zellen, oftmals schon in der Kindheit (juveniler Diabetes). Hier spielen genetische Faktoren und wahrscheinlich triggernde Infektionen eine Rolle. Vor Entdeckung des Insulins durch Banting und Best (1921) und der Therapie gab es für die Patienten keine Überlebenschance. Die Typ 1 Patienten müssen jederzeit ihre Nahrung- und Insulinmenge aufeinander abstimmen. Die Nahrung wird in Broteinheiten (BE) gemessen, das Insulin in IE (internationale _________________________________________________________________________________________________________________ Seite 14 von 18 A. Fangmann Skript Hormonsysteme Einheiten). Eine Entgleisung kann, wie wir aus dem Rettungsdienst kennen, potentiell lebensbedrohlich sein, insbesondere die Hypoglykämie. Beim Diabetes mellitus Typ 2 ist die Sensibilität der Insulinrezeptoren herabgesetzt bzw. sind die B-Zellen der Langerhansschen Inseln nicht in der Lage, den Bedarf an Insulin zu decken. Häufig spielt Übergewicht hier eine entscheidende Rolle, aber auch eine altersbedingte Insuffizienz (Altersdiabetes), die nach wissenschaftlicher Erkenntnis eine genetische Disposition voraussetzt, kann Grund für den Diabetes sein. Hier hilft häufig schon eine geeignete Diät mit Gewichtsreduktion, um dem Diabetes Herr zu werden. Auch orale Medikation zur Sensibilisierung der Insulinrezeptoren durch Metformin, zur Insulinproduktionsanregung durch Sulfonylharnstoffe oder auch die Gabe von Insulin kann angezeigt sein. Auch eine Überfunktion der B-Zellen durch insulinprodzierende Tumoren Insulinome) ist möglich. Hier ist die Medikation mit Diazoxid (ein Medikament, welches die Insulinfreisetzung hemmt) möglich. Gewebshormone Bei den Gewebshormonen handelt es sich um Hormone, die nicht in speziellen Drüsen produziert werden. Gewebshormone des Magen-Darm-Traktes Die Gewebshormone des Magen-Darm-Traktes sind unter anderem 1. Gastrin 2. Sektretin 3. Pankreozymin-Cholezystokinin Das Gastrin wird in der Magenschleimhaut und zum geringen Teil im Pankreas gebildet. Sie fördern die Produktion von Salzsäure (HCl) und Pepsinogen im Magen und der Verdauungssäfte in der Bauchspeicheldrüse. Ausgelöst wird die Ausschüttung durch angedaute Eiweiße im Pylorusbereich. Das Sekretin wird in der Schleimhaut des Zwölffingerdarms produziert und durch Säuerung und Eiweißspaltprodukten sezerniert. Es wird über die Blutbahn transportiert, hemmt die Magensaftsekretion und fördert die Freisetzung von Pankreasverdauungssäften. Das Sekretin beeinflusst besonders die Menge der Säfte (quantitativer Einfluss). Das Pankreozymin ist das gleiche wie das Cholezystokinin. Es wird wie das Sektretin in der Schleimhaut des Duodenums hergestellt und steigert den Enzymgehalt der Pankreassäfte (qualitativer Einfluss). Desweiteren führt es zur Kontraktion der glatten Muskulatur der Gallenblase. Alle drei o.g. Hormone fördern die Freisetzung von Insulin und hemmen die Produktion von Glukagon. _________________________________________________________________________________________________________________ Seite 15 von 18 A. Fangmann Skript Hormonsysteme Prostaglandine Prostaglandine entstehen nicht, wie der Name vermuten lässt, in der Prostata, sondern in den Samenblasen und in fast allen anderen Körperorganen. Chemisch handelt es sich um Fettsäuren. Je nach Anlagerung unterscheidet man Prostaglandin A, E oder F (PGA, PGE, PGF). Sie werden nach Bedarf synthetisiert, PGSpeicher scheint es keine zu geben. Folgende Tabelle zeigt die einzelnen PG und ihre Wirkung. PGA PGF PGE Erschlaffung der Gefäßmuskulatur Blutdrucksenkung Hemmung der Magensaftsekretion Kontraktion der Darmmuskulatur Kontraktion der schwangeren Gebärmutter Steigerung der Blutplättchenverklebung Steigerung der Natriumausscheidung der Niere Kontraktion der Gefäßmuskulatur Blutdrucksteigerung Kontraktion der Bronchialmuskulatur Kontraktion der schwangeren Gebärmutter Steigerung der Blutplättchenverklebung Förderung der Erregungsübertragung an sympathischen Nervenendigungen Fördert die Ausschüttung von ACTH, STH, TSH, LH, Glukokortikoiden, T3 u. T4, Insulin, Progesteron Erschlaffung der Bronchialmuskulatur Drucksteigerung im Auge Erschlaffung der nichtschwangeren Gebärmutter Hemmung der Blutplättchenverklebung Hemmung der Erregungsübertragung an sympatischen Nervenendigungen Erythropoietin Dieses Glukoproteid wird vor allen Dingen in der Niere, aber auch in Milz und Leber gebildet. Es steigert die Bildung von Erythrozyten im Knochenmark und die Hämoglobinsynthese und wird gebildet, wenn der venöse Sauerstoffpartialdruck absinkt (z.B. bei Anämie). Näheres ist über dieses Hormon nicht bekannt. Überproduktion des Hormons z.B. durch Wucherungen an der Niere (Hypernephrom) bewirken, dass zu viele rote Blutkörperchen gebildet werden. Dies führt zu einer Erhöhung des Hämatokrit, das Blut verdickt. EPO ist als Dopingmittel im (Rad-)Sport bekannt geworden. Überträgerstoffe des vegetativen Nervensystems Die Überträgerstoffe des sympathischen Nervensystems sind Dopamin, Adrenalin und Noradrenalin (s.S. 19). Der Überträgerstoff des parasympathischen Nervensystems ist das Acetylcholin. _________________________________________________________________________________________________________________ Seite 16 von 18 A. Fangmann Skript Hormonsysteme Serotonin Das Serotonin wird in vielen Geweben gebildet, hauptsächlich im Magen-Darm-Trakt (95%) aber auch im Nervensystem. Im Blut beeinflusst es insbesondere die Thrombozyten. Es hat gefäßverengende Eigenschaften und fördert die Thrombozytenaggregation, wirkt dadurch an kleinen Gefäßen blutstillend. Zentralvenös ist es als „Glückshormon“ bekannt (LSD wirkt an Serotoninrezeptoren), macht aber auch aggressiv und Halluzinationen. Bradykinin Das Bradykinin kann überall im Körper gebildet werden. Dazu wird ein weiters Gewebshormon, das Kallikrein, benötigt. Durch seinen vasodilatatorischen Effekt nimmt es Einfluss auf die örtliche Blutdruckregulation und auf die Thermoregulation. Zudem erhöht es die Durchlässigkeit der Gefäße für Leukozyten und Flüssigkeit (Ödeme). Histamin Das Histamin befindet sich vor allen Dingen in den basophilen Granulozyten und spielt bei allergischen Reaktionen eine wichtige Rolle. Sexualhormon des Mannes, Testosteron Das Testosteron (ein Steroidhormon mit 19 C-Atomen) wird in den Hoden (testes) gebildet. Die hormonproduzierenden Zellen liegen zwischen den Samenkanälchen und werden nach seinem Entdecker Leydigsche Zwischenzellen genannt. Die Herstellung von Testosteron steht unter dem Einfluss der Hypothalamushormone FSHRH und LH-RH, die Auswirkung auf die Bildung der Adenohypophysenhormone FSH und LH haben. FSH fördert die Samenbildung in den Samenkanälchen der Hoden LH fördert die Bildung des Hormons Testosteron in den Leydigschen Zwischenzellen. Das erste Mal wirkt das Testosteron in der Embryonalphase im Alter ab ca. 7. SSW. Ab da hemmen die männlichen Sexualhormone die Weiterentwicklung zu einem weiblichen Wesen und fördern die Ausprägung männlicher Geschlechtsmerkmale. Die nächste aktive Produktionsphase für Testosteron beginnt mit der Pubertät im Alter von ca. 13 Jahren. Hier nimmt es Einfluss auf die Fertigstellung der Spermatogonien, die Vorstufe der reifen Spermien. Desweiteren bewirkt es einen Wachstumsschub des gesamten Organismus. Durch Wachstum des Kehlkopfes werden die Stimmbänder verlängert, die Stimme wird tiefer (Stimmbruch). Zuletzt bewirkt das Testosteron, dass Scham-, Achsel- und Barthaare beginnen zu wachsen. _________________________________________________________________________________________________________________ Seite 17 von 18 A. Fangmann Skript Hormonsysteme Sexualhormone der Frau Die Sexualhormone der Frau sind die Östrogene und die Gestagene (z.B. Progesteron). Diese Hormone spielen in der Embryonalphase, anders als beim Testosteron, keine Rolle bei der Geschlechtspezifizierung. Erst im Alter von ca. 8 Jahren wachsen die Eierstöcke und die Produktion von Östrogen setzt ein. Zuerst beginnt das Wachstum der Brüste, dann setzt die Schambehaarung ein und im Alter von 12 – 13 Jahren kommt es zur ersten Regelblutung (Menarche). Chemisch sind Östrogene und Gestagene sehr ähnlich strukturiert und dem Testosteron sehr verwandt. Die Östrogene sind Steroide mit 18, Gestagene mit 21, und Testosteron mit 19 CAtome. Hier wird ihre Verwandtschaft deutlich. Dennoch ist ihre Wirkung sehr differenziert. Das Funktionieren der Sexualhormone gelingt nur durch ein gutes Zusammenspiel der Hormone. Die Freisetzung und Hemmung von Östrogen und Gestagen wird über die FSHund LH-Releasinghormone des Hypothalamus gesteuert, die wiederum die Produktion von FSH und LH in der Adenohypophyse beeinflussen. Vereinfacht dargestellt fördert das FSH die Reifung des Follikels (Graafscher Follikel) und somit die Abgabe von Östrogen, welches wiederum unterschiedliche Funktionen hat. Unter anderem sorgt es für den Aufbau der Funktionalisschicht der Gebärmutterschleimhaut (Proliferationsphase) und wirkt hemmend auf das FSH-RH des Hypothalamus. Dadurch hemmt sich das Östrogen sozusagen selber. Zugleich gewinnen die Gestagene über das LH-RH und LH die Oberhand und sorgt für die Aufrechterhaltung der Funktionalisschicht. Das Gestagen Progesteron wird nach dem Eisprung im Gelbkörper produziert. Die Produktion versiegt nach ca. 14 Tagen, wenn sich das Ei nicht eingenistet hat. Sollte sich das Ei jedoch in der Gebärmutter einnisten, würde hier sofort das Hormon HCG hergestellt, welches dafür sorgt, dass der Gelbkörper existent bleibt und weiter Progesteron abgibt. Somit bleibt auch die Gebärmutterschleimhaut erhalten und das Ei kann sich geschützt und gut versorgt entwickeln. Gerade die weiblichen Geschlechtshormone sind in ihrer (Wechsel-)Wirkungen so komplex, dass es hier nicht möglich ist, auf alle Detailfragen näher einzugehen. Das gleiche gilt für alle anderen hormonellen Wirkungsweisen. Dieses Skript kann lediglich eine grobe und dennoch umfangreiche Zusammenfassung zum Themenbereich Hormonhaushalt sein. Um nähere Informationen zu erlangen (was für den Beruf des Rettungsassistenten jedoch nicht von Relevanz sein dürfte) muss ich auf die einschlägige Literatur zu diesem Thema verweisen. _________________________________________________________________________________________________________________ Seite 18 von 18