Betrifft SOPs – Terminplan und Regularien
Werbung

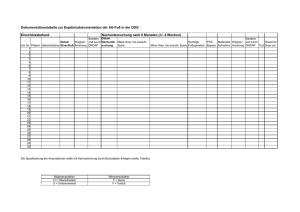
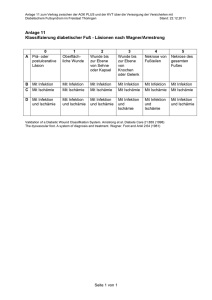
KLINIK UND POLIKLINIK FÜR INNERE MEDIZIN I Gebiet: Endokrinologie Diabetisches Fußsyndrom Ausrichtung: diagnostisch Version: Gültig ab: Revision: Verfasser: Geprüft: Genehmigt: 3.0 (6 Seiten) 01.10.2010 01.10.2012 VGU RB JS (2.0) Grundsätzliches: Das diabetische Fußsyndrom ist eine häufige Komplikation bei Patienten mit Diabetes mellitus. Weiterhin ist die Inzidenz diabetesbezogener Amputationen in Deutschland sehr hoch. Ziel ist es durch eine adäquate und rechtzeitige Wundversorgung sowie konsequente Druckentlastung die Amputationsrate zu senken. Vorgehen: Anamnese (1), Labor (2) Fußuntersuchung (Inspektion, Gefäßstatus, Neuropathiestatus) (3) Wundeinteilung (5) V.a. Osteoarthropathie Doppler, Duplex, ggf. Angiographie d. Beinarterien Röntgen (4) ev. MR, CT, Szinti. Angiopathische Genese? ja Osteoarthropathie Akut, subakut Chron. Gips oder 2- Schalenorthese V.a. Osteomyelitis Röntgen (4) nein ja Gefäßchirurg. Vorstellung Revaskularisation möglich? ja nein Wundbeh., Grenzzonenamputation Amputation so spez. wie möglich Wundbeh. nach Stadium Chirurg. Beh. Infektbehandlung (6), fußentlastende Maßnahmen BZ- Einstellung, Einlagen, Spezialschuh- ev. Prothesen Spezielle Fußschulung/ medizinische Fußpflege, Erläuterungen: (1) Anamnese: -- --- Bzgl. des Diabetes mellitus insbesondere: Diabetesdauer, aktuelles BZTP, letzter HbA1C-Wert, frühere BZ-Einstellung, Proteinurie, ophthalmologischer Status, Koronarstatus/AP-Beschwerden. Bezüglich weiterer Riskofaktoren zur Entwicklung eines Diab. Fußsyndroms: Hyperlipidämie, Nikotin-, Alkoholabusus, arterielle Hypertonie. Genaue Fußanamnese: Hypästhesien, Parästhesien, sichtbare Läsionen, Claudicatio-Symptomatik, Gangstörungen (2) Labor: -- Minimum: HbA1c, CRP, Blutbild, MIBI: tiefer Wundabstrich oder besser Biopsie mit Resistenzprüfung (s.u.) (3) Körperliche Untersuchung: -- Inspektion des Fußes: Hautfarbe, Temperatur, Läsionen, Schwielen, Deformitäten, Infektion -- Erhebung des Gefäßstatus: Palpation und Auskultation der Gefäße, Dopplerdruckmessung, ggf. Duplex/ Angiographie -- Neuropathiestatus: Prüfung aller sensibler Qualitäten: Epikritik (Berührungsempfinden: Hypästhesie, Dysästhesie, Parästhesie, auch im Seitenvergleich), Protopatik (Schmerz- und Temperaturempfinden) Pallästhesie (Vibrationsempfinden), sowie Proprioception und Zwei-Punkte-Deskrimination. Zudem Prüfung der Motorik (Muskelatrophie, große Kraft, Reflexe (ASR, PSR)) und Prüfung der autonome Funktion (Störung der Schweiß- und Talgdrüsen) (4) Ggf. Röntgen: -- besonders zu beachten sind: Gelenkdeformitäten, Knochendestruktionen, Hinweise auf eine Osteomyelitis sowie Osteoarthropathie (5) Einteilung der Fußläsionen: Wagner Grad Armstrong Stadium 0 A Prä- oder postulzerativer Fuß (Risikofuß) 1 Oberflächliche Wunde B C D 2 4 5 Begrenzte Vorfuß- und Fersennekrose Nekrose des gesamten Fußes 3 Tiefes / gelenknahes Tiefes Ulkus Ulkus mit mit ossärer Einbeziehung der Beteiligung Sehne und Kapsel Mit Ischämie Mit Infektion Mit Infektion und Ischämie Konsequenzen: Bezüglich der stadiengerechten lokalen Wundversorgung mit Wundteam siehe gesonderte SOP. Bezüglich einer antibiotischen Therapie (6): -- Indikation: Infektionsverdacht, Gefahr der Osteomyelitis, nachgewiesene Osteomyelitis, septische Thrombosen -- Zuvor Gewebeprobe oder zumindestens einen Abstrich in die Mikrobiologie schicken -- Leichte Formen: Amoxicillin/Clavulansäure, Clindamycin + Ciprofloxacin -- Schwere Formen: Piperacillin/ß-Lactamase-Inhibitoren, evtl. Carbapenem, Moxifloxacin. Step down auf orale Behandlung bei Besserung. Infektiologische Rücksprache! -- Osteomyelitis: häufig Staph. aureus Initial i.v. z. B. Flucloxacillin oder Cefuroxim, bei unkl. Erregern Piperacillin/ ß-Lactamase-Inh. Häufige Fehler: ------ keine konsequente Druckentlastung seitens der Patienten fehlender / fehlerhafter tiefer Abstrich für Mikrobiologie nicht-antibiogramm-gerechte Behandlung Verkennen einer Knochenbeteiligung Angiopathische Genese wird häufig vernachlässigt, d.h. keine frühzeitig gefäßchirurgische Vorstellung, die obligat sein sollte. Anhang: Kriterien zur stationären Aufnahme Weichteilentzündung Gelenk-, Knochenbeteiligung Infektbedingte Ischämie Allg. Entzündungszeichen Behandlung Nicht kritische Infektion < 2 cm Kritische Infektion > 2 cm Nein Ja Nein Ja Nein Ja Ambulant Stationär © Klinik und Poliklinik für Innere Medizin I des Universitätsklinikums Regensburg, 27.09.2010 Verfasser E-mail: [email protected] Hausfunk: 1505 Literatur Leitlinie der DDG: Evidenzbasierte Diabetes-Leitlinie DDG – Diabetisches Fußsyndrom, Update 2008 Internationale Leitlinien: Europäische Leitlinien: S Morbach, E Müller, H Reike, A Risse, M Spraul (2004) Diagnostik, Therapie, Verlaufskontrolle und Prävention des diabetischen Fußsyndroms, Evidenzbasierte Leitlinien, Diabetes und Stoffwechsel 13/2004. Aktuelle Übersichtsartikel: Edmonds ME, Foster AV, BMJ. 2006; 18: 332: 407-10. Empfehlungen ohne Gewähr, Verantwortung liegt bei behandelnder Ärztin/Arzt!