PDF Colonpolyp DT
Werbung
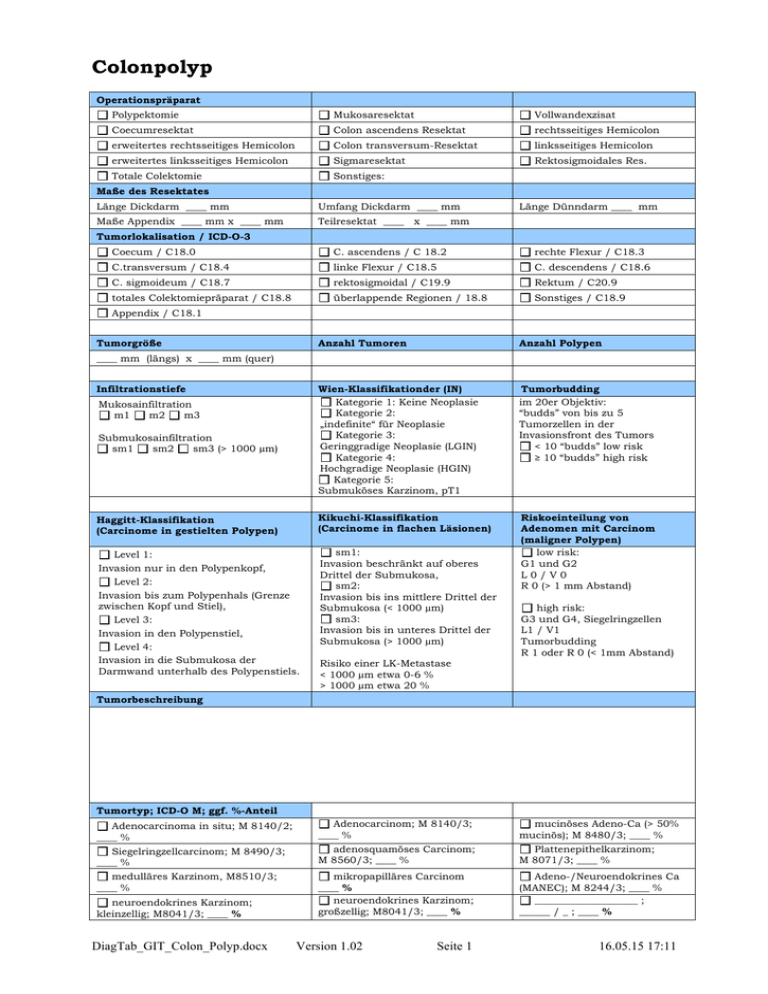
Colonpolyp Operationspräparat Polypektomie Mukosaresektat Vollwandexzisat Coecumresektat Colon ascendens Resektat rechtsseitiges Hemicolon erweitertes rechtsseitiges Hemicolon Colon transversum-Resektat linksseitiges Hemicolon erweitertes linksseitiges Hemicolon Sigmaresektat Rektosigmoidales Res. Totale Colektomie Sonstiges: Maße des Resektates Länge Dickdarm ____ mm Umfang Dickdarm ____ mm Maße Appendix ____ mm x ____ mm Teilresektat ____ x ____ mm Länge Dünndarm ____ mm Tumorlokalisation / ICD-O-3 Coecum / C18.0 C. ascendens / C 18.2 rechte Flexur / C18.3 C.transversum / C18.4 linke Flexur / C18.5 C. descendens / C18.6 C. sigmoideum / C18.7 rektosigmoidal / C19.9 Rektum / C20.9 totales Colektomiepräparat / C18.8 überlappende Regionen / 18.8 Sonstiges / C18.9 Appendix / C18.1 Tumorgröße Anzahl Tumoren Anzahl Polypen Submukosainfiltration sm1 sm2 sm3 (> 1000 µm) Wien-Klassifikationder (IN) Kategorie 1: Keine Neoplasie Kategorie 2: „indefinite“ für Neoplasie Kategorie 3: Geringgradige Neoplasie (LGIN) Kategorie 4: Hochgradige Neoplasie (HGIN) Kategorie 5: Submuköses Karzinom, pT1 Tumorbudding im 20er Objektiv: “budds” von bis zu 5 Tumorzellen in der Invasionsfront des Tumors < 10 “budds” low risk ≥ 10 “budds” high risk Haggitt-Klassifikation (Carcinome in gestielten Polypen) Kikuchi-Klassifikation (Carcinome in flachen Läsionen) Level 1: Invasion nur in den Polypenkopf, Level 2: Invasion bis zum Polypenhals (Grenze zwischen Kopf und Stiel), Level 3: Invasion in den Polypenstiel, Level 4: Invasion in die Submukosa der Darmwand unterhalb des Polypenstiels. sm1: Invasion beschränkt auf oberes Drittel der Submukosa, sm2: Invasion bis ins mittlere Drittel der Submukosa (< 1000 µm) sm3: Invasion bis in unteres Drittel der Submukosa (> 1000 µm) Riskoeinteilung von Adenomen mit Carcinom (maligner Polypen) low risk: G1 und G2 L0/V0 R 0 (> 1 mm Abstand) ____ mm (längs) x ____ mm (quer) Infiltrationstiefe Mukosainfiltration m1 m2 m3 high risk: G3 und G4, Siegelringzellen L1 / V1 Tumorbudding R 1 oder R 0 (< 1mm Abstand) Risiko einer LK-Metastase < 1000 µm etwa 0-6 % > 1000 µm etwa 20 % Tumorbeschreibung Tumortyp; ICD-O M; ggf. %-Anteil Adenocarcinoma in situ; M 8140/2; ____ % Adenocarcinom; M 8140/3; ____ % mucinöses Adeno-Ca (> 50% mucinös); M 8480/3; ____ % Siegelringzellcarcinom; M 8490/3; ____ % medulläres Karzinom, M8510/3; ____ % adenosquamöses Carcinom; M 8560/3; ____ % Plattenepithelkarzinom; M 8071/3; ____ % mikropapilläres Carcinom ____ % neuroendokrines Karzinom; großzellig; M8041/3; ____ % Adeno-/Neuroendokrines Ca (MANEC); M 8244/3; ____ % ____________________ ; ______ / _ ; ____ % neuroendokrines Karzinom; kleinzellig; M8041/3; ____ % DiagTab_GIT_Colon_Polyp.docx Version 1.02 Seite 1 16.05.15 17:11 Grading low grade G1 (> 95% Drüsen) G2 (50 - 95% Drüsen) high grade G3 (5 - 50% Drüsen) G4 (< 5% Drüsen) pT is HGIN, Lamina propria pT 1 Infiltration der Submukosa pT 2 Infiltration der M. propria pT 3 Infiltration der Subserosa oder in perikolisches/-rektales Gewebe pT 4a Perforation des viszeralen Peritoneums pT 4b direkte Infiltration in Nachbarorgane oder -strukturen Einbruch in Lymphgefäße: Einbruch in Venen Einbruch in perin. Spalten pT-Stadium L0 L1 V0 V1 Pn 0 Pn 1 Abstand zu den Ränder: proximal / tumornah ____ mm ohne mit Anastomosenring distal / tumorfern ____ mm ohne mit Anastomosenring radial ____ mm (CRM) mesocoloisch ____ mm (CVL) Residual-Status bzw. Randstatus R 0 – lokal keine Residuen / Rand frei R1 – mikroskopisch (Pathologe) Rand infiltriert R2 (Operateur) Tumor verblieben pN-Stadium pN 0 keine Lymphknotenmetastasen pN 1 (mic) LK-Metastase(n) > 0,2 mm ≤ 2mm pN 1a 1 regionale LK-Metastase pN 1b 2-3 regionale LK-Metastase pN 1c Tumordeposits (kein LK) pN 2a 4-6 regionale LK-Metastasen pN 2b ≥ 7 regionale LK-Metastasen LK-Met. / LK = / perinodale Tumorinfiltration pM-Stadium M1a Metastase beschränkt auf 1 Organ M1b Metastasen in > 1 Organ/ im Peritoneum MSI-Status bei Patienten < 50 Jahre mit Carcinom bei synchronen Carcinomen MSI-S (kein Ausfall) MLH1 ___ % / MSH2 ___ % MSH6 ___ % / PML2 ___ % MSI-L / MLH1 ___ % / MSH6 ___ % / MSI-H MSH2 ___ % PML2 ___ % Regressionsgrad (nach Dworak) Regressionsgrad 0 Keine Regression Regressionsgrad 1 Praedominanz der Tumorzellen über die peritumorale Fibrose und / oder Strahlenvaskulopathie Regressionsgrad 3 – Fibrose mit nur wenigen, nur in starker Vergr. erkennbaren Tumorzellnester pTNM-Klassifikation Regressionsgrad 2 Praedominaz der Fibrose über die Tumorzellnester. Regressionsgrad 4 – Absenz von Tumorzellen y – Z.n. adjuvanter Therapie r - Rezidivtumor pT __, G _, L _, V _, Pn _, R _, pN __ (_/__); ICD-O M ____ /_ ICD-O-3: C __ , _ CME-Grad: _ Regressionsgrad: _ DiagTab_GIT_Colon_Polyp.docx Version 1.02 Seite 2 16.05.15 17:11