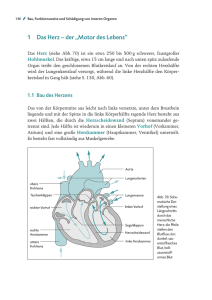
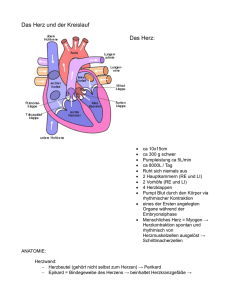
anatomie part 3
Werbung

Anatomie Part 3 Dr. Ronald Kefurt Der Muskel • • • lat. musculus Ist ein kontrktiles Organ, welches durch Abfolge von Kontraktion und Erschlaffung Strukturen des Organismus bewegen kann. Man unterscheidet glatte von quergestreifter Muskulatur Vergleich der Muskulaturarten Die glatte Muskulatur • • • • • • • besteht aus spindelförmigen Zellen Die Aktin und Myosinfilamente sind unregelmäßig angeordnet Eine Querstreifung fehlt Die Kontraktion erfolgt langsam und unwillkürlich Sie kommt dort vor wo ohne großen Energieaufwand ein Tonus gehalten werden muss, z.B. in Gefäßwänden oder in der Wand der Eingeweide. Innerviert wird die glatte Muskulatur vom vegetativen Nervensystem. Glatte Muskelzellen können einzeln liegen, Bündel oder kleine Muskeln bilden. Die Zellkerne befinden sich inder Muskelzellmitte und Aktin bildet in der Regel ein zytoplasmatisches Netzwerk. Eingelagert ist Myosin. Dort wo zwischen benachbarten glatten Muskelzellen zahlreiche Nexus vorkommen, entsteht ein funktionelles Synzytium, das zu autonomen Kontraktionen fähig ist. Glatte Muskelzelle Skelettmuskulatur • Skelettmuskulatur ist die Muskulatur des Bewegungsapparats. Sie besteht aus quergestreiften Muskelfasern. Quer gestreifte Muskelfasern können bis zu 15cm lang und zwischen 10 und 100µm dick sein. Sie sind vielkernig, haben bis zu 100 Zellkerne, die randständig unter dem Plasmalemm liegen. • Myofibrillen liegen in der Längsachse der Muskelzellen und sind untereinander durch das Protein Desmin verknüpft. Sie bilden Gruppen. Myofibrillen der Skelettmuskulatur sind quer gestreift. Dadurch, daß bei allen in einer Muskelfaser vorhandenen Myofibrillen die jeweils gleichen Streifen in gleicher Höhe nebeneinander liegen, sind auch die Muskelfasern der Skelettmuskulatur als Ganzes quergestreift. • Ultrastrukturell bestehen Myofibrillen aus Myofilamenten die sich aus: • dünnen Aktinfilamenten • und dicken Myosinfilamenten zusammensetzen. • Durch Zusammenwirken von Aktin und Myosinfilamenten kommt es zu Kontraktionen. • Die Myofilamente sind die Struktur und Funktionsträger der quer gestreiften Muskulatur. • • • Aktin ist ein globuläres Protein. Die einzelnen Partikel (Durchmesser 5,5 nm) legen sich zu zwei verdrillten Strängen zusammen ( Abb. 2.43e). In den Rinnen zwischen den Aktinketten liegen lange, starre Tropomyosinmoleküle, die ihrerseits in regelmäßigen Abständen mit Troponin verbunden sind. An Troponin binden während der Kontraktion Kalziumionen. Myosinfilamente sind dicker als Aktinfilamente. Die Myosinmoleküle haben einen dünnen, stäbchenförmigen Schaftteil (leichtes Meromyosin) und einen kugelförmigen Kopf (schweres Meromyosin). Der Kopf besteht aus einem Myosin-ADP-Komplex und hat hohe ATPase-Aktivität. Er befindet sich seitlich am Ende des Schaftes, mit dem er durch einen spiraligen, beweglichen Hals verbunden ist. Bei Kontraktionen bindet der Kopf kurzfristig an Aktin. Anordnung der Aktin- und Myosinfilamente ( Abb. 2.43 c, d). Aktin- und Myosinfilamente liegen in einer Reihe und sind miteinander verzahnt. Es ragt jeweils von beiden Seiten her ein Ende der Aktinfilamente zwischen die Myosinfilamente. Das andere Ende des Aktinfilaments liegt dagegen frei. Daraus ergibt sich die Querstreifung der Myofibrillen. • • • • A-Streifen erscheinen bei Färbungen dunkel. Sie werden von dicken (Myosin-)Filamenten mit zwischengelagerten Aktinfilamenten gebildet. Jedoch befindet sich in der Mitte des A-Streifens ein Bereich, der frei von Aktin ist: H-Zone. Er entsteht dadurch, dass die Aktinfilamente nicht ganz die Mitte von A erreichen. Im Bereich der H-Zone sind die Myosinfilamente besonders dick. Außerdem befindet sich in der Mitte der H-Zone ein feiner dunkler Streifen (M-Streifen). Hier sind die dicken Filamente quer verbunden. I-Streifen. Er erscheint bei Färbungen hell und befindet sich zwischen den A-Streifen. Der I-Streifen besteht aus den Anteilen dünner Aktinfilamente, die außerhalb der A-Streifen liegen. Z-Streifen. Er erscheint als dunkle Querlinie in der Mitte des I-Streifens. Im Z-Streifen sind die dünnen Aktinfilamente untereinander durch ein quer orientiertes Gitter aus Desmin- und Vimentin (10 nm)-Filamenten verbunden. Außerdem sind periphere Myofibrillen durch Vinkulin, einem aktinbindenden Protein, mit der Plasmamembran verknüpft. Vinkulin bildet zusammen mit anderen Anteilen eines subplasmalemmalen Zytoskeletts als Costamere bezeichnete Verdichtungen unter dem .Plasmalemm Sarkomer. Hierunter wird der Teil einer Myofibrille verstanden, der sich zwischen zwei Z-Streifen befindet. Die Streifenfolge in einem Sarkomer ist Z-I-A-H-M-H-A-I-Z. Die Länge eines Sarkomers im erschlafften Muskel beträgt 2 m. Durch die Proteinfilamente Titin und Nebulin, die an den Z-Scheiben und von beiden Seiten her an M befestigt sind, wird eine Überdehnung der Sarkomeren verhindert. Titin hat einen gefalteten Abschnitt im Bereich des I-Streifens, der wie eine Feder wirkt. • Zytomembranen. Es handelt sich um die Membranen des/der • sarkoplasmatischen Retikulums • transversalen Tubuli • Triaden • Sarkolemms • Sarkoplasmatisches Retikulum. Das sarkoplasmatische Retikulum ist das glatte endoplasmatische Retikulum der Skelettmuskelfaser (oben). Es umgibt jede Myofibrille netzförmig. Wegen seiner longitudinalen Orientierung wird es auch als L-System bezeichnet. Das sarkoplasmatische Retikulum speichert die für die Auslösung von Kontraktionen erforderlichen Kalziumionen. • • • • • Transversale (T-)Tubuli sind quer liegende, schlauchförmige Invaginationen des Sarkolemms. Sie legen sich den Myofibrillen an der Grenze zwischen I- und AStreifen an. Die T-Tubuli sind für eine einheitliche Kontraktion aller Myofibrillen in einer Skelettmuskelfaser verantwortlich Triaden entstehen dadurch, dass zwei sich gegenüberliegende Erweiterungen des sarkoplasmatischen Retikulums, sog. Zisternen, an einen transversalen Tubulus herantreten. Gelegentlich kommen auch Diaden vor; dann legt sich nur eine Zisterne des sarkoplasmatischen Retikulums einem Tubulus an. Verbindungen zwischen Zisternen und T-Tubuli werden durch Proteinbrücken hergestellt. Nicht alle Skelettmuskelfasern sind gleich. Vielmehr gibt es mehrere Fasertypen, die sich physiologisch, metabolisch und morphologisch unterscheiden, z.B. nach Kontraktionsgeschwindigkeit, Stoffwechselleistung und Zellorganellen. In einem Skelettmuskel als Einheit kommen jedoch alle Fasertypen gleichzeitig vor, wenn auch in unterschiedlichem Verhältnis. Hieraus ergibt sich die Leistung des Muskels. So bestehen Ausdauermuskeln, z.B. Zwerchfell oder die langen Rückenmuskeln, hauptsächlich aus Slow-Fasern mit hohem oxidativen Stoffwechsel. In Schnellkraftmuskeln überwiegen dagegen Fast Fasern mit hohem glykolytischen Stoffwechsel Die Innervation erfolgt über motorische Endplatten (siehe Kapitel Nerven). In einfachen Worten erfolgt die Kontraktion durch einen Nervenimpuls. Dabei schieben sich Aktin und Myosin ineinander. Durch Konformationsänderung der chemischen Struktur ziehen die Fortsätze der Myosinfilamente (Ruderbewegung) die Myosinfilamente ind die Aktinfilamente hinein. Die motorische Endplatte Der Blutkreislauf • Vereinfachtes Schema des Blutkreislaufs mit Darstellung der großen Gefäßstämme. Rot sauerstoffreiches Blut; grau sauerstoffarmes Blut. a rechter Vorhof; b rechte Kammer; c linker Vorhof; d linke Kammer. 1 rechte Atrioventrikularklappe (Trikuspidalklappe); 2 Pulmonalklappe; 3 Aortenklappe; 4 linke Atrioventrikularklappe (Mitral- oder Bikuspidalklappe) • • • Herz. Linke und rechte Herzhälfte gliedern sich jeweils in einen Vorhof (Atrium cordis), in den Blut einströmt, und in eine Kammer (Ventriculus cordis), die Blut auswirft. An Eingang und Ausgang von linkem und rechtem Ventrikel befinden sich Klappen: am Eingang jeweils eine Vorhof-Kammer-Klappe (Valva atrioventricularis), am Ausgang jeweils eine Kammer-Gefäß-Klappe (Taschenklappen). Die Herzklappen bewirken, dass bei Kontraktion und Erschlaffung des Herzens das Blut nur in eine Richtung weitertransportiert wird. Sie öffnen und schließen sich. Die Erschlaffung des Herzmuskels heißt Diastole, die Kontraktion Systole. Die Diastole führt zur Füllung der Vorhöfe, dann der Kammern, die Systole zur Blutentleerung. Einzelheiten des Blutkreislaufs ( Abb. 6.1) Das venöse Blut aus der Körperperipherie wird über die obere und untere Hohlven (V. cava superior, V. cava inferior) dem rechten Vorhof zugeleitet. Von dort gelangt es bei geöffneter rechter Vorhof-Kammer-Klappe (rechter Atrioventrikularklappe= AV-Klappe) in die rechte Kammer. In der Systole wird die AV-Klappe geschlossen, die Kammermuskulatur kontrahiert sich und das Blut wird durch die Lungenarterien (Aa. pulmonales) in die Lunge gepumpt. Den Rückstrom des Blutes aus den Lungenarterien in den rechten Ventrikel verhindert die Pulmonalklappe an der Kammer-Arterien-Grenze, die in der Diastole geschlossen ist. Das in der Lunge »arterialisierte« Blut gelangt in der Diastole über die Lungenvenen (Vv. pulmonales) in den linken Vorhof und von dort durch die linke Atrioventrikularklappe in die linke Kammer. In der Systole schließt sich die linke AV-Klappe und der linke Ventrikel pumpt das Blut in die Aorta. Linke Kammer und Aorta sind durch die Aortenklappe getrennt, die sich während der Systole öffnet und sich mit Beginn der Diastole schließt. Hierdurch wird der Blutrückstrom ins Herz verhindert. Die Aorta verteilt das Blut in die Arterien der verschiedenen Regionen und Organe des Körperkreislaufs. Funktionell kommt den Endabschnitten der Arterien (Arteriolen) besondere Bedeutung zu. Sie regulieren durch Verengung oder Erweiterung den Blutzufluss zu den Kapillarsystemen der verschiedenen Organe und den Blutdruck (»Widerstandsgefäße«). Körpervenen. Nachdem das Blut in den Kapillaren des Körperkreislaufs Sauerstoff und Nährstoffe an die Gewebe abgegeben und Kohlendioxid und Stoffwechselprodukte aufgenommen hat, fließt es durch die Körpervenen, die sich zur oberen und unteren Hohlvene vereinigen, wieder zum rechten Vorhof zurück. Kleiner Kreislauf – Großer Kreislauf. Im kleinen Kreislauf (=Lungenkreislauf) liegt als einziges Organ die Lunge. Sie wird deshalb vom gesamten zirkulierenden Blut durchströmt. Dagegen sind im großen Kreislauf die Gefäßsysteme der einzelnen Körperregionen und Organe parallel geschaltet. Dadurch wird das Blut unterschiedlich auf die Organe verteilt und die Durchblutung organspezifisch reguliert. Pfortadersysteme. In Pfortadersystemen sind zwei Kapillarsysteme über venöse Gefäße hintereinander geschaltet. Dies ist in den Verdauungsorganen der Fall. Hier liegt das erste Kapillarsystem in den Wänden von Magen und Darm, in Bauchspeicheldrüse und Milz. Von dort sammelt sich das venöse Blut in der Pfortader (V. portae hepatis) und gelangt in die Leber, wo ein weiteres Kapillarsystem besteht. Anschließend wird das Blut in Lebervenen gesammelt, die in die untere Hohlvene münden. Arterien • • Arterien vom elastischen Typ . Zu ihnen gehören die großen herznahen Gefäße: Aorta, A. carotis communis, A. subclavia, A. iliaca communis, ferner Truncus pulmonalis und Aa.pulmonales. Intima. Die Intima ist entsprechend der mechanischen Beanspruchung relativ dick. Unter dem Endothel kommen neben Kollagenund elastischen Fasern in Längsrichtung orientierte glatte Muskelzellen vor. Media. Die Media ist unscharf gegen Intima und Adventitia abgegrenzt und zeichnet sich durch eine Vielzahl konzentrisch angeordneter elastischer Membranen aus, die untereinander anastomosieren und für den Stoffdurchtritt gefenstert sind. An den Membranen inserieren verzweigte glatte Muskelzellen, die den Dehnungswiderstand der Gefäßwand beeinflussen. Die Bindegewebegrundsubstanz zwischen den Membranen enthält größere Mengen von Proteoglykanen, in die spärliche Kollagenfasern eingelagert sind. Adventitia. In der Adventitia verlaufen Vasa vasorum und Nervenfasern. Arterien vom muskulären Typ Zu ihnen zählen die mittleren und kleinen Arterien des großen Kreislaufs. Sie zeigen den Dreischichtenbau am deutlichsten. Intima. Die Intima bildet an der Grenze zur Media eine deutliche Membrana elastica interna, die aus stark vernetzten elastischen Strukturen besteht. Im histologischen Präparat erscheint sie geschlängelt, intravital wird sie durch den Blutdruck gespannt. Media. Die Media besteht aus Schichten zirkulär oder flach schraubenförmig angeordnete glatter Muskelzellen. Zwischen ihnen finden sich zarte elastische Membranen. An der Grenze zur Adventitia verdichten sich die elastischen Strukturen zu einer multilamellären Membrana elastica externa. Unabhängig von der Menge des elastischen Materials ist die Media-Adventitia-Grenze der Arterien, im Gegensatz zu der der Venen, durch eine scharfe Grenze zwischen der Schicht der glatten Muskelzellen und der bindegewebigen Adventitia gekennzeichnet. Venen • Durchschnittlich sind Venen weitlumiger und dünnwandiger als entsprechende Arterien. Vor allem kommen in der Media mittelgroßer Venen anstelle einer kompakten Muskulatur viele Kollagenfaserbündel vor. Charakteristisch sind außerdem Venenklappen. Regulation der Durchblutung • Gefäßnerven. Sie gehören zum vegetativen Nervensystem sowohl zum Sympathikus als auch zum Parasympathikus. Sie führen efferente und afferente Fasern. • Die efferenten Fasern der meisten Gefäße sind adrenerg und Anteile des Sympathikus. Sie verlaufen in den Arterien an der Grenze zwischen Adventitia und Media. • Adrenerge sympathische Nervenfasern können sowohl vasokonstriktorisch als auch vasodilatatorisch wirken. Vasokonstriktion wird durch Aktivierung alpha adrenerger Rezeptoren, Dilatation durch Aktivierung betaadrenerger Rezeptoren ausgelöst. Das Verhältnis von alpha zu beta -Rezeptoren ist unterschiedlich und bestimmt das Reaktionsmuster. • Afferente parasympathische (vagale) Nervenfasern nehmenihren Ursprung in umschriebenen Rezeptorgebieten der Gefäße und des Herzens. Sie dienen der Regulation von Blutdruck, Blutvolumen und Atmung. Die großen Arterien Die Lunge • • • • • Das Gewebe der Lunge kann in einen luftführenden Teil und einen Teil in dem der tatsächliche Gasaustausch stattfindet unterteilt werden. Die luftführenden Bronchien enden in blind endenden Säckchen, den Lungenbläschen (Alveolen). In diesen findet der Gasaustausch statt. Die Gesamtheit des luftleitenden Systems wird als Bronchialsystem (Bronchialbaum) bezeichnet. Von innen nach außen finden sich verschiedene Schichten. Das Epithel (Deckgewebe) besteht zu Beginn noch, wie in der Luftröhre, aus mehrreihigem, hochprismatischem Flimmerepithel, doch näher an den Alveolen vereinfacht sich die Struktur und in den Bronchiolen überwiegt einschichtiges iso- oder hochprismatisches Flimmerepithel. In der darunter liegenden Lamina propria findet sich glatte Muskulatur, deren Anteil zu den Alveolen hin zunimmt. Weiterhin enthält sie eine Vielzahl elastischer Fasern sowie muköse und seröse Drüsen deren Ausgänge in den Bronchus öffnen und die Schleimhautoberfläche mit einem Schutzfilm überziehen. Ganz außen findet sich in den großen Bronchien hyaliner Knorpel, der gewährleistet, dass die Luftwege offen bleiben. Je kleiner der Durchmesser der Bronchien wird, umso geringer wird der Anteil der Knorpelmasse, bis sich nur noch kleine Inseln finden. In den Alveolen findet die Oxygenierung des Blutes statt. Es handelt sich dabei um sackartige Erweiterungen mit einem Durchmesser von ca. 200 μm und einer geschätzten Anzahl beim erwachsenen Menschen von etwa 300 Millionen. Die von ihnen gebildete Fläche wird als Respiratorische Fläche bezeichnet. Sie bestehen aus den kleinen Alveolarzellen oder Pneumozyten Typ I, die weniger als 0,1 Mikrometer dick sein können und das Epithel der Alveolen bilden, und den großen Alveolarzellen oder Pneumozyten Typ II, die Surfactant produzieren. Dieser reduziert die Oberflächenspannung und dient als Antiatelektasefaktor. Weiterhin finden sich noch Alveolarmakrophagen (Fresszellen), die aus dem Blut stammen und Staub phagozytieren (Staubzellen) oder nach Blutungen Hämosiderin, ein Abbauprodukt des Blutfarbstoffes Hämoglobin aufnehmen (Herzfehlerzellen). Zwischen Luft und Blut befindet sich eine dreischichtige Trennwand, die Blut-Luft-Schranke. Sie wird vom Epithel der Alveolen, der epithelialen und der endothelialen Basalmembran sowie dem Endothel der Kapillaren gebildet und ist zwischen 0,1 und 1,5 μm dick. Da die Interzellularkontakte des Kapillarendothels für Flüssigkeit durchlässiger sind als die der Alveolarzellen, kann bei Herzschwäche Flüssigkeit in das Bindegewebe austreten und zu einem interstitiellen Ödem (Lungenödem) führen. Das Bindegewebe zwischen den Bronchien und Alveolen enthält die Aufzweigungen der Lungenarterien und -venen. Die Aufzweigungen der Lungenarterie führen das Blut zu den Alveolen. Die Atmung • • • Das Atmen beginnt bei dem Einatmen (Inspiration) in der Regel mit der Interkostalmuskulatur bzw. dem Zwerchfell. Das Zwerchfell ist der stärkste Inspirationsmuskel, bei seiner Kontraktion flacht es sich ab und drückt die Bauch- und Beckeneingeweide nach kaudal (steißbeinwärts), wodurch sich das Thoraxvolumen vergrößert. Bei der Brustatmung kontrahieren sich die Musculi intercostales externi (äußere Zwischenrippenmuskeln). Dabei wird der Brustkorb angehoben und erweitert, wodurch die Lunge, die, selbst von der Pleura visceralis (oder pulmonalis) überzogen, über den Pleuraspalt (Cavitas pleuralis) mit der Pleura parietalis des Brustkorbs in Verbindung steht, mitgedehnt wird. Dadurch sinkt der Druck in der Lunge. Nach größeren Anstrengungen können zur erleichterten Atmung weitere Atemhilfsmuskeln beigezogen werden, z. B. die Brustmuskeln. Dies machen sich Sportler nach einem intensiven Rennen zu Nutze, indem sie sich mit den Armen zum Beispiel an einer Mauer aufstützen: ihre Arme sind dann fixiert (Punctum fixum) und somit ziehen die Brustmuskeln nicht die Arme zum Brustkorb, sondern umgekehrt den Brustkorb zu den Armen, die Rippen werden angehoben und die Lunge füllt sich mit Luft. Nach der Druck-Volumen-Beziehung (Boyle-Mariottesches Gesetz) muss aber nun bei Änderungen des Drucks - sofern die Nasenlöcher bzw. der Mund offen sind und mit der Außenwelt in Verbindung stehen - das Volumen isobar (d. h. bei gleichem Druck) zunehmen. Die Lunge füllt sich, die Inspiration ist beendet. Bei der Zwerchfellatmung senkt sich das Zwerchfell lediglich durch Kontraktion (das Zwerchfell besteht aus Muskulatur) und bewirkt somit eine Dehnung der Lungenflügel nach unten. Die Ausatmung (Exspiration) geht zumeist passiv vonstatten, denn nach der Inspiration ist die Lunge samt Brustkorb so weit gedehnt, dass darin elastische Verformungsarbeit gespeichert ist (ähnlich einer Feder, die zunächst gespannt und dann losgelassen wird), die der Lunge die "verbrauchte" Luft austreibt. Erfolgt die Exspiration mit Beteiligung der exspiratorischen Atemhilfsmuskulatur, so spricht man von forcierter Exspiration. Dabei kontrahieren sich zunächst die Mm. intercostales interni, es können aber auch diverse andere Atemhilfsmuskeln zum Zuge kommen. Eine besondere Rolle im Zusammenhang mit der forcierten Exspiration spielt vor allem der Musculus latissimus dorsi („Hustenmuskel“). m. intercostalis Diaphragma