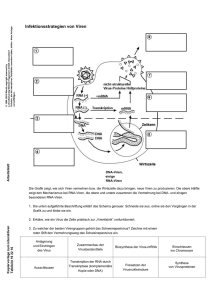
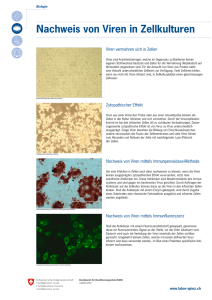
Virusinfektionen
Werbung

Virusinfektionen IAH AC Virusinfektionen © IAH 2007 Viruserkrankungen machen einen Großteil der in der Allgemeinpraxis behandelten Krankheitsbilder aus. Aus homotoxikologischer Sicht müssen die meisten Virusinfektionen sehr ernst genommen werden, da es sich bei Viren per definitionem um intrazelluläre Homotoxine handelt. Die zelluläre Abwehr richtet sich gezielt gegen durch Viren infizierte Zellen, und häufig ist Zelltod das Endresultat. In der Krankheitsevolutionstabelle werden Viruserkrankungen anfänglich der Imprägnationsphase zugeordnet, wobei sie aber in relativ kurzer Zeit in die Degenerations- und sogar Dedifferenzierungsphasen übergehen können. Neben der Viruserkrankung selbst treten oft auch Komplikationen auf. Bei diesen kann es sich um bakterielle Begleitinfektionen handeln, aber auch um ernstere Komplikationen wie das Auftreten eines postviralen Syndroms (z. B. nach EBV-Infektionen). Die Schulmedizin hat wenige Lösungen für die üblichen viralen Infekte, für schwere Virusinfektionen hingegen hat sie weitere Lösungen entwickelt (z. B. Dreifachtherapie in der AIDS-Behandlung). Das hat zur Folge, dass der allgemeinmedizinisch tätige Arzt die üblichen viralen Infekte nur symptomatisch mittels Fiebersenkung, Entzündungshemmung etc. angehen kann. 1 Das Virus • Abgeleitet vom Lateinischen und bedeutet dort „Gift“. Ist das häufigste exogene intrazelluläre Homotoxin. • Kleine genetische Einheit in einer Proteinhülle bzw. Kapsel • Wird nicht als lebende Einheit bzw. Lebewesen betrachtet © IAH 2007 2 Viren sind äußerst kleine, mikroskopische Partikel, die, um sich zu vermehren, bestimmte Zellen eines Lebewesens infizieren. Viren können sich nur durch Infektion einer Wirtszelle replizieren. Deshalb ist ihnen eine selbstständige Vermehrung, wie sie sich bei Bakterien findet, unmöglich. Viren bestehen in erster Linie aus genetischem Material, das von einer Kapsid genannten Eiweißhülle umgeben ist. Abhängig von der jeweiligen Virusklasse können sie eine Vielzahl von Organismen infizieren: sowohl Eukaryoten (Tieren, Hefen, Pilze und Pflanzen), als auch Prokaryoten (Bakterien). Das Wort Virus stammt aus dem Lateinischen, wo es die Bedeutung Gift hat (Syn. venenum). Die Frage, ob es sich bei einem Virus um ein Lebewesen handelt, ist weiterhin offen, da Viren nicht alle Merkmale eines Lebewesens (einschließlich selbstständiger Fortpflanzung) aufweisen. Von den meisten Wissenschaftlern werden sie als nicht lebendig angesehen. 2 Die wichtigsten Mikroorganismen • • • • Bakterien Viren (10-6 und 10-8 Meter) Pilze Die einfachsten Mikroorganismen • Prione • Viroide © IAH 2007 3 Viren gehören zur Klasse der Mikroorganismen, bei denen die Frage, ob es sich überhaupt um lebende Organismen handelt, noch offen ist. Dasselbe trifft auch für die Viroide und Prione zu. Es muss aber eine klare Trennung und Unterscheidung zwischen den Arten von Mikroorganismen vorgenommen werden, um Verwirrungen zu vermeiden. Der Hauptunterschied zwischen Bakterien und Viren liegt in deren Art der Vermehrung bzw. Reproduktion begründet. Viren können sich nicht selbstständig vermehren (sie benötigen zur Fortpflanzung eine Wirtszelle), Bakterien sind dazu in der Lage. Ein Virus sieht sozusagen mehr wie die einfachsten Mikroorganismen aus, wie Viroide oder Prione, als wie Bakterien oder Pilze. Die Größe von Viren liegt im Bereich von 10-6 bis 10-8 Meter, also zwischen einem Mikrometer und 10 Nanometern. 3 Viren besitzen • Spezifizität • Affinität • Autonomie • Selbstverteidigung • Vermehrungsfähigkeit © IAH 2007 4 Viren zeichnen sich durch einige spezielle Merkmale aus. Vor allem sind sie spezifisch und deshalb ist eine spezifische Abwehr gegen sie erforderlich. Während neutrophile Granulozyten sehr viele verschiedene Bakterien abtöten können, müssen Viren erst an sehr spezifische Antikörper „gebunden“ werden, um eine Antikörperreaktion auszulösen. Viren zeigen weiterhin eine Affinität, einen Zelltropismus, da sie nur spezielle Organ- bzw. Gewebezellen als Wirtszellen nutzen und andere Zellarten des Körpers ‘unberührt’ lassen. Auf dieser Affinität beruht die spezifische Symptomatik der verschiedenen Viruserkrankungen, da die einzelnen Virusarten nur Zellschäden in genau umschrieben Geweben hervorrufen. Der Begriff Autonomie bezieht sich auf die Fähigkeit der Viren, sogar über Jahre hinweg in einem ‘kompetenten Zustand’ zu verbleiben, wenn sie keine Möglichkeit zur Vermehrung haben. Im Gegensatz zu fast allen anderen Lebewesen kommen Viren ohne Ernährung oder Atmung aus. Selbst wenn sie völlig isoliert sind, können sie ihre Infektiosität beibehalten und werden aktiv, wenn sie mit einer Zelle vom richtigen Typ in ihrer Umgebung in Kontakt kommen. Andererseits sind sie bei der Vermehrung hundertprozentig auf Zellen angewiesen, weshalb sie weniger Autonomie als Bakterien aufweisen, die sich, wenn die Umweltbedingungen passend sind, teilen können. Viren können sich auf vielfältige Weise gegen Umweltbedingungen und auch die von ihnen ausgelöste Abwehrreaktion des Organismus verteidigen. Diese Selbstverteidigung ist eines der Hauptprobleme beim Erhalt der Immunität gegen Viren. Zu den beschriebenen Abwehrsystemen von Viren gehören: - Blockierung der MHC-Markierung: Das Virus gelangt in die Zelle, ohne eine Zerstörung der Wirtszelle durch cT-Zellen auszulösen, da die MHC-Markierung der infizierten Zelle blockiert wird. - Antikörper-Clipping: Die richtigen Antikörper werden produziert; sobald sie sich an das Virus binden, werden sie von diesem ‘abgeschnitten’ - Mutation: Das Virus mutiert im Verlauf, sodass die gebildeten Antikörper ihren Zweck nicht mehr erfüllen können. - Infizierung von Abwehrzellen: Das Virus benutzt eine Abwehrzelle als Wirtszelle, wodurch die Abwehr des Organismus gegen das Virus problematisch wird. Sie vermehren sich, indem sie das genetische Material der Wirtszelle so ‘umprogrammieren’, dass diese die Viren reproduziert. 4 Das Virus verteidigt sich durch • Mutation • MHC-Hemmung • Capping • die Verwendung einer Abwehrzelle als Wirtszelle © IAH 2007 5 Das Virus wehrt sich auch gegen die Abwehrmechanismen des Wirtsorganismus. Hier beobachtet man vier Hauptstrategien: 1. Mutation: Im Laufe der Zeit verändert sich das Virus in einer Weise, dass die für die erworbene Immunität verantwortlichen spezifischen Antikörper die Viren nicht länger neutralisieren können. So wird bei einem erneuten Kontakt das (fast) gleiche Virus vom Immunsystem, nicht wiedererkannt, sodass keine effektive Immunität mehr besteht, und der Patient sich erneut infizieren und erkranken kann. 2. Blockierung der MHC-Markierung: Einige Viren sind in der Lage, in die Organzelle einzudringen und die MHC-Präsentation ihrer Merkmale zu unterdrücken. Das hat zur Folge, dass eine infizierte Zelle den Zustand der Infektion nicht über ihre MHC anzeigt und folglich NICHT von einer zytotoxischen Zelle erkannt wird. Dadurch produziert die Gewebezelle das Virus weiter, ohne von den körpereigenen Abwehrzellen zerstört zu werden. 3. Als “Capping” bezeichnet man ein Phänomen, bei dem ein Virus den Antikörper, der sich gerade an das Virus gebunden hat, abstößt. So kann das Virus weiterhin in eine Zelle eindringen und ist nicht mehr für die endgültige Beseitigung durch Phagozytose ‘markiert’. 4. Die Verwendung einer Abwehrzelle als Wirtszelle ist eine für den Organismus sehr gefährliche Strategie der Viren, da dadurch die Körperabwehr in vielfacher Weise geschwächt werden kann. Die infizierte Abwehrzelle wird durch andere Abwehrzellen zerstört und die Freisetzung von Abwehrmediatoren ist durch eine verringerte Zellzahl erniedrigt. 5 Eine Abwehrzelle kann selbst zur Wirtszelle bei Virusinfektionen werden B-Lymphozyten Epstein-Barr-Virus Maus-Gamma-Herpesvirus Virus der Infektiösen Bursitis (IBDV) T-Lymphozyten humane T-Zell-lymphotrope Virus Typ I und 2 HIV Masernvirus Herpesvirus Saimiri humaner Herpesvirus 6 Makrophagen Visnavirus HIV Cytomegalievirus Laktatdehydrogenasevirus © IAH 2007 6 Wie bereits auf der vorherigen Folie angesprochen, kann eine virale Selbstverteidigungsstrategie darin bestehen, eine Abwehrzelle als Wirtszelle zu benutzen. Damit entsteht für den Organismus eine ziemlich gefährliche und komplexe Situation, da die Abwehrzellen für die Immunkompetenz des Organismus von entscheidender Bedeutung sind. Wenn Viren eine Affinität für Abwehrzellen zeigen und diese als Wirtszellen benutzen, wird die Abwehr in zweifacherweise geschwächt: Einerseits, weil die infizierten Abwehrzellen zerstört werden müssen, und andererseits, weil die Abwehrzellen ihre eigene Anzahl reduzieren. Die Mononukleose (EBV-Infektion) ist ein deutliches Beispiel dafür, wie ein Virus ein ganzes System im Rahmen der postviralen EBV-Infektion untergraben kann. HIV ist sicherlich der klassischste Fall für diesen Infektionstyp, wobei noch viele andere schwere Virusinfektionen beschrieben sind. All diese Arten von Virusinfektionen haben eines gemeinsam: Je eher eine die Virusvermehrung hemmende Therapie eingeleitet wird, um so größer sind die Chancen der Heilung und der Verhinderung gravierender Langzeitfolgen für den Patienten. Auch dies hat mit der Anzahl der infizierten Zellen innerhalb eines gewissen Zeitrahmens zu tun und mit der Tag für Tag zunehmenden Schwächung des Abwehrsystems. 6 Einige durch Viren verursachte Erkankungen • AIDS • Burkitt-Lymphom • Windpocken • Erkältungen • Colorado-Zecken-Fieber • Dengue • Enzephalitis • Fieberbläschen • Feigwarzen • Gastroenteritis • Genitalherpes • Röteln • Hepatitis • Influenza © IAH 2007 • Leukämie • Leberkrebs • Masern • Mononukleose • Mumps • Polio • Tollwut • Gürtelrose • Pocken • virales hämorrhagisches Fieber • Warzen • Gelbfieber • etc. 7 Hier sehen wir eine Liste der durch Viren verursachten Erkrankungen, die bei weitem nicht vollständig ist. Je nach Art des Virus und der als Wirtszellen fungierenden Körperzellen ist die Erkrankung mehr oder weniger lebensbedrohlich. Tatsächlich sollte keine Virusinfektion vernachlässigt werden, selbst wenn sie keine gravierenden Symptome hervorruft, da jeder intrazelluläre Schaden aus Sicht der Homotoxikologie schwerwiegend ist, und die weitere Entwicklung einer geschädigten Zelle nicht vorhergesagt werden kann, wenn eine Zerstörung durch das Abwehrsystem unterbleibt. 7 Virusklassifikation (Baltimore-Klassifikation) • DNA-Viren • dsDNA-Viren (Herpes, Pocken,…) • ssDNA-Viren (Parvovirus B19,…) • RNA-Viren • dsRNA-Viren • +ssRNA-Viren (Hepatitis C, SARS,…) • -ssRNA-Viren (Masern, Mumps…) • DNA-RNA revers transkribierende Viren ds: doppelsträngig • RNA-RT-Viren (HIV-1,…) ss: einzelsträngig • DNA-RT-Viren (Hepatitis B,…) +ss: positiv-einzelsträngig -ss: negativ-einzelsträngig RT: revers transkribierend © IAH 2007 8 DNA-Viren Gruppe I: Diese Viren besitzen eine doppelsträngige DNA. Zu den DNA-Viren gehören u.a. die Familien der Herpesviridae (z. B. HSV1 (oraler Herpes), HSV2 (genitaler Herpes), VZV (Windpocken), EBV (Epstein-Barr-Virus), CMV (Cytomegalievirus)), Poxviridae (Pocken) und viele einen schwanzaufweisende Bakteriophagen. Das Mimivirus wurde ebenfalls dieser Gruppe zugeteilt. Gruppe II: Diese Viren besitzen eine einzelsträngige DNA und schließen u.a. die Virusfamilien Parvoviridae und den wichtigen Bakteriophagen M13 mit ein. RNA-Viren Gruppe III: Diese Viren besitzen doppelsträngige RNA-Genome, z. B. das Rotavirus. Diese Genome sind immer segmentiert. Gruppe IV: Diese Viren besitzen positiv-einzelsträngige RNA-Genome. Viele bekannte Viren gehören dieser Gruppe an, darunter die Picornaviren (eine Familie von Viren, die das Hepatitis-AVirus, Enteroviren, Rhinoviren und das Maul- und Klauenseuche-Virus einschließt), das SARSVirus, Hepatitis-C-Virus, Gelbfiebervirus und Rötelnvirus. Gruppe V: Diese Viren besitzen negativ-einzelsträngige RNA-Genome. Die tödlichen Ebola- und Marburgviren sind bekannte Vertreter dieser Gruppe, zusammen mit den Influenza-, Masern-, Mumps- und Tollwutviren. Revers transkribierende Viren Gruppe VI: Die Viren besitzen einzelsträngige RNA-Genome und verwenden das Enzym Reverse Transcriptase bei der Replikation. Zu dieser Gruppe gehören die Retroviren, zu denen auch das HIV gehört. Gruppe VII: Diese Viren besitzen doppelsträngige DNA-Genome und verwenden das Enzym Reverse Transcriptase bei der Replikation. Das Hepatitis-B-Virus gehört dieser Gruppe an. 8 Virusvermehrung © IAH 2007 9 Tierische DNA-Viren, wie die Herpesviren, dringen in die Wirtszelle über Endozytose ein, dem Prozess, mit dem Zellen Material aus der Umwelt aufnehmen. Häufig dringt nach einem zufälligen Kontakt mit einem passenden Oberflächenrezeptor auf einer Zelle das Virus in die Zelle ein, das Virusgenom wird aus dem Kapsid freigesetzt und die Polymerasen des Wirts beginnen mit der Transkription der viralen mRNA. Neue Virione werden produziert und entweder durch Zellzerfall oder durch Abknospung von der Zellmembran freigesetzt. Tierische RNA Viren können je nach ihrer Art der Replikation in vier verschiedene Gruppen eingeteilt werden. Die Polarität der RNA ist in erster Linie für den jeweiligen Mechanismus der Replikation verantwortlich, und auch dafür, ob das genetische Material einzel- oder doppelsträngig ist. Einige RNA-Viren basieren eigentlich auf DNA, verwenden aber eine RNAZwischenstufe bei der Replikation. RNA-Viren hängen stark von der viral codierten RNAReplicase bei der Produktion von Kopien ihres Genoms ab. Bei den revers transkribierende Viren handelt es sich um Viren, deren Replikation auf reverser Transkribierung beruht, also der Bildung von DNA entsprechend einer RNA-Vorlage. Solche RNA-Genome enthaltenden Viren verwenden eine DNA-Zwischenstufe im Rahmen der Replikation, während Viren, die DNA-Genome enthalten, eine RNA-Zwischenstufe im Verlauf der Genomreplikation aufweisen. Beide Arten der revers transkribierenden Viren verwenden das Enzym reverse Transcriptase, um die Umwandlung der Nukleinsäuren durchzuführen. Letztendlich bleibt das Ergebnis dasselbe: - Das Virus wird von der Zelle reproduziert und die Vermehrung der Viren führt zur Infizierung von ähnlichen Zellen Die infizierte Zelle ist für den Körper nicht mehr nützlich und muss zerstört werden - Reproduzierte Viren lösen die humorale Abwehrreaktion aus, im Rahmen derer spezifische - Antikörper produziert werden, die das Eindringen der Viren in die Zellen verhindern und die Virusbeseitigung steigern sollen Es treten Funktionsverluste im betroffenen Gewebe auf, da die Zellen ihre Funktion nicht mehr richtig wahrnehmen können. 9 Der Verlauf einer Virusinfektion R e a k t i o n Virus Antikörper Tc-Zelle NKzelle 0 2 4 6 8 10 12 14 Zeit nach der Infektion (Tage) Abwehrreaktion bei einer Virusinfektion © IAH 2007 10 Die Vermehrung der Viren vollzieht sich in Stufen. Im Anschluss an die Kontamination folgt das Stadium der Inkubation, in dem sich das Virus vermehrt. Sobald Zellen des Körpers infiziert werden, beginnen zytotoxische Zellen, angelockt vom MHC-Klasse-I-Virusepitop, mit der Zerstörung der geschädigten Zellen. Man weiß nicht genau, warum NK-Zellen auch in der Lage sind, infizierte Zellen, die keine MHC-Veränderung aufweisen (bei Infektion durch Viren, die aus Selbstschutz eine MHC-Blockierung induzieren), zu erkennen. Durch die Zerstörung von infizierten Zellen wird die Vermehrung bzw. Replikation des Virus stark gehemmt. Sich frei in den Körperflüssigkeiten bewegende Viren können durch die unspezifische Abwehr nicht beseitigt werden. Um freie Viren zu eliminieren, müssen spezifische Antikörper produziert werden. Das ist der Kern der humoralen Abwehr bei Virusinfektionen. B-Lymphozyten beginnen mit der Produktion spezifischer Immunoglobuline, die sich an die Viren binden. Dadurch werden die Viren unschädlich gemacht, “markiert” und für eine Zerstörung durch das Abwehrsystem “präpariert”. Auf diese Weise ist nach erfolgter antikörperbasierter Immunreaktion eine Beseitigung der freien Viren möglich. Das einzige Problem dabei ist, dass die Produktion der Antikörper Tage oder sogar noch länger benötigt, Zeit, die dem Virus bleibt, um sich eine andere Wirtszelle zu suchen, für die es eine Affinität aufweist. Nach der Infektion bleibt das Gedächtnis für den spezifischen Antikörper erhalten, und es besteht eine erworbene Immunität gegen das Virus. Wenn das Virus nicht mutiert, kann diese Immunität ein Leben lang anhalten. 10 Schutz des Organismus auf 2 Ebenen • Zerstörung der infizierten Zellen • MHC-Klasse I • IFN • NK-Zellen • cT-Zellen • Zerstörung des Virus • MHC-Klasse II • spezifische Abwehr • Produktion von • • © IAH 2007 (hauptsächlich) IgG Bindung des Ig an das Virus Phagozytose (unspezifische Abwehr) 11 Wir können folgern, dass die Abwehr gegen Viren auf zwei Ebenen stattfindet, der zellulären und der humoralen. Die zelluläre Abwehr konzentriert sich auf die betroffenen Zellen und hemmt die Virusvermehrung in erster Linie durch die Zerstörung der Reproduktionszentren der Viren. Die Veränderungen der MHC-Klasse I auf den Gewebezellen löst eine Intervention durch cT-Zellen (zytotoxische Zellen) und auch NK-Zellen (natürliche Killerzellen) aus. Da diese fast unmittelbar zu Beginn der Virusinfektion erfolgt, ist die Effektivität beider Arten von Abwehrzellen entscheidend für die Hemmung der Virusvermehrung. Neben den cT- und NK-Zellen spielt auch die Absonderung von Interferon durch T-Lymphozyten eine entscheidende Rolle bei der Hemmung der Virusvermehrung. Interferon besitzt besondere antivirale sowie zellschützende Eigenschaften und verbessert allgemein die Abwehr gegen den Virus. Die zelluläre Abwehr ist Th1-vermittelt. Andererseits wird parallel zur zellulären Abwehr eine Th2-vermittelte Abwehrreaktion ausgelöst. Aufgrund einer Markierung der MHC-Klasse II auf Abwehrzellen (z. B. Antigen-präsentierende Zellen (APCs)) wird eine antigenspezifische - in diesem Fall virusspezifische - Abwehr aufgebaut, die in erster Linie auf der Produktion von Antikörpern basiert. Diese humorale Abwehr führt über eine Reaktion zwischen dem Immunoglobulin (Antikörper) und dem Antigen dazu, dass das Virus unschädlich gemacht und für die Zerstörung durch das unspezifische Abwehrsystem vorbereitet ist. Beide Arten der Abwehr, die humorale und die zelluläre, gehen ineinander über bzw. verschmelzen miteinander. Fehlt eine der beiden oder ist eine unzureichend, ist eine wirksame Abwehr nicht mehr möglich. Dies ist im AIDS-Stadium einer HIV-Infektion der Fall. Hier sind so viele T-Zellen infiziert, dass eine angemessene Reaktion der Körperabwehr nicht mehr möglich ist. Im Endzustand kann sich der AIDS-Patient nicht mehr gegen eine banale bakterielle, virale oder mykotische Infektion schützen, und an einer solchen sterben. 11 Interferon: Quellen und Induktoren Eigenschaft Alpha Frühere Bezeichnungen Leukozyten-IFN Fibroblasten-IFN Immun-IFN Typ I Typ I Typ II Viren (RNA>DNA) Viren (RNA>DNA) dsRNA Antigene, Mitogene Fibroblasten, epith. Zellen T-Lymphozyten, NK-Zellen Induktoren dsRNA Hauptquelle Leukozyten, Epithel © IAH 2007 Beta Gamma 12 Wie bereits erwähnt, spielt Interferon eine entscheidende Rolle bei der Abwehr von Viren. Drei Hauptgruppen von Interferon sind bekannt: IFN-α, IFN-β und IFNγ. In der Vergangenheit wurde der Begriff Typ-I-Interferon für IFN-α verwendet, wobei IFN-β und IFN-γ als Typ-II-Interferon bezeichnet wurden. In der älteren Literatur wurden sogar die Terminologie „Leukozyteninterferon”, „Fibroblasteninterferon” bzw. „Immuninterferon” verwendet. Doppelsträngige RNA-Viren (dsRNA) induzieren die Sekretion von Interferonalpha und -beta. Dies gilt auch für die meisten anderen Viren. Andere Antigene (einschließlich anderer Klassen von Viren) und Mitogene induzieren in erster Linie die Sekretion von Interferon-gamma. Interferon wird von verschiedenen Zellarten sezerniert, hauptsächlich von Abwehrzellen. Interferon-alpha wird vor allem von Epithelzellen und einer großen Gruppe von Leukozyten sezerniert. Interferon-beta wird von Fibroblasten in der ECM und von Epithelzellen abgesondert. T-Lymphozyten und NK-Zellen sezernieren beide Interferon-gamma. 12 IFN-γ • MHC-Klasse I (Organzellen) induzierend • Aktivierung von Makrophagen, gesteigerte Phagozytose • antivirale Wirkung • Hemmung der Virusvermehrung durch direkten Zellschutz gegen das Eindringen von Viren • hemmt die Th2-vermittelte Abwehr und begünstigt den Th1vermittelten Weg (Beseitigung von infizierten Zellen) © IAH 2007 13 Interferon-gamma verdient unsere besondere Aufmerksamkeit, da dessen Bildung im Rahmen fast aller Virusinfektionen angeregt wird. Interferon-gamma steigert die Abwehr auf verschiedenen Ebenen gleichzeitig. IFN-γ führt zu einer MHC-Klasse-I-Induktion, indem virusspezifische Proteine TLymphozyten präsentiert werden, wodurch eine Th1- und Th2-basierte Abwehr gegen das Antigen hervorgerufen wird. Über die Induzierung des Th1-Wegs wird die Abwehrzellaktivität der Makrophagen indirekt gesteigert. IFN-γ schafft einen antiviralen Zustand und begünstigt den Th1-Weg durch Hemmung des Th2-Wegs in dem Th1-/Th2-Gleichgewicht. Dies hat zur Folge, dass zu Beginn einer Virusinfektion die Beseitigung infizierter Gewebezellen durch cT-Zellen sehr lebhaft abläuft. IFN-γ ‚verschließt‘ die Zelle auch gegen das Eindringen von Viren. 13 hemmend Virus NK-Zellen APC aktivierend Th2 Motiv dendritische Zellen Mastzellen IL-4 TH-0 IL-12 Eosino- IL-10 phile TH-1 TH-2 IFN-γ IL-2 IFN-γ IL-2 IFN-γ IFN -γ/ TN Fβ IL-12 B-cell cT-cell IgG2a Aktivierung BZelle Macrophage Aktivierung IL-4 IL-5 IL-3 IL-4 IL-6 IL-13 IL-10 Mastzelle andere IgKlassen Wachstum © IAH 2007 Eine Vielzahl von Mediatoren ist an der Regulation der Immunantwort im Rahmen einer Virusinfektion beteiligt. Obwohl beide Seiten des Th1-/Th2-Gleichgewichts verschiedene Wirkungen induzieren, haben beide die Fähigkeit, ihre eigenen Wirkungen gegenseitig zu ‘kontrollieren’ und zu hemmen. Ein Th1-vermittelter Weg hemmt über die Freisetzung von Interferon-gamma den Th2-Weg und andersherum können Th2-Zellen über die Freisetzung von Interleukin 10 den Th1-Weg hemmen. Durch reziproke Hemmung auf der einen und selektive Stimulation auf der anderen Seite (Agonist/Antagonist) wird ein Gleichgewicht hinsichtlich derTh1/Th2-Aktivität bei Virusinfektionen erzeugt. Im Rahmen der zellulären bzw. humoralen Abwehr werden unterschiedliche Immunozyten aktiviert. Bei beiden Wegen beeinflusst die Aktivität der letzten Zelle in der Kaskade die Anfangseingabe des Weges. Makrophagen stimulieren die Th1-Aktivität über die Freisetzung von IL-12, werden aber auch selbst durch die Freisetzung von IFN-γ und TNF-ß aktiviert, die beide von Th1-Zellen freigesetzt werden. Auf diese Weise wird eine Schleife erzeugt, die die Essenz der im Rahmen der Autoregulationsprozesse - z. B. des Entzündungsprozesses - beobachteten Rückkopplungssysteme darstellt. Eine ähnliche Schleife findet sich im Th2-Weg. Mastzellen induzieren Th2-Aktivität, die über die Freisetzung von Interleukin 3, 4 und 10 wiederum zu einer Aktivierung der Mastzellen führt. Zusammenfassend kann man festhalten, dass sowohl der Th1- als auch der Th2-Weg über einen positiven Rückkopplungsmechanismus seine eigene Schleife stimuliert, die nur durch die gegenseitige Hemmung von Th1 und Th2 sowie den überwachenden, regulierenden Effekt der Treg-Zellen (Freisetzung von TGF-beta) gehemmt wird. 14 Wirkung von IFN • „Das Binden von IFN an seinen Rezeptor führt zur Transkription einer Gruppe von Genen, die antivirale Proteine codieren, die an der Verhinderung der Virusreplikation in dieser Zelle beteiligt sind. Dadurch ist die Zelle gegen die Infektion durch einen Virus so lange geschützt, bis die antiviralen Proteine abgebaut sind, ein Prozess, der mehrere Tage in Anspruch nimmt.” • IFN hat die Funktion eines Zellbeschützers und hemmt die Virusvermehrung!!! © IAH 2007 15 Über den spezifischen IFN-Rezeptor wird eine Genaktivierung ausgelöst, die die Zelle gegen das Eindringen von Viren schützt und die Virusvermehrung blockiert. Durch die Aktivierung dieser Gene bildet die Zelle bestimmte Eiweiße, die der Reproduktion des Virus entgegenwirken bzw. diese blockieren. Dieser geschützte Zustand kann mehrere Tage nach Rezeptorstimulation anhalten. So lange ist die Zelle für eine Vermehrung von Viren sozusagen ‚außer Betrieb‘. Man kann also aus gutem Grund festhalten, dass Interferon die Zelle beschützt und über vielfältige indirekte Wege die Virusvermehrung bzw. -reproduktion hemmt. 15 Klinische Anwendungen von Interferonen Interferon Therapeutische Anwendung Hepatitis B (chronisch) Hepatitis C IFN-alpha, IFN-beta Herpes zoster Papillomavirus Rhinovirus (nur prophylaktisch) Warzen lepromatöse Lepra Leishmaniose IFN-gamma Toxoplasmose chronisch granulomatöse Erkrankung (CGD) © IAH 2007 16 In der Schulmedizin wird Interferon bei der Behandlung von einer breiten Palette von Erkrankungen angewandt. Die obige Liste erhebt keinen Anspruch auf Vollständigkeit, sondern soll nur eine Vorstellung der Anwendungsmöglichkeiten vermitteln. 16 Häufige Nebenwirkungen bei der Anwendung von IFN Nebenwirkungen • Fieber Unwohlsein Müdigkeit Muskelschmerzen Toxisch für: • Nieren Leber Knochenmark Herz © IAH 2007 Die Anwendung des Zytokins Interferon in der Schulmedizin (als Medikament) ist nicht ohne Risiken und Nebenwirkungen. Da es einen starken Einfluss auf die Regulationsmechanismen ausübt, die die Abwehrreaktionen steuern, verursacht es zahlreiche Nebenwirkungen, weshalb es nur ein Medikament der zweiten Wahl ist. Patienten, die Interferon als ein Medikament erhalten, berichten oft über plötzliche und intermittierende Fieberzustände. Häufig tritt ein allgemeines Krankheitsgefühl und Abgeschlagenheit auf, was dazu führt, dass die Therapie vom Patienten abgelehnt wird. Weiterhin stellen Muskelschmerzen eine wesentliche Beschwerde im Rahmen einer Interferonbehandlung dar. Interferon kann insbesondere bei Langzeitanwendung schwerwiegende Störungen hervorrufen. Bekanntermaßen übt es eine toxische Wirkung auf Leber, Nieren, Herz und Knochenmark aus. Unter anderem aus diesem Grund wird Interferon therapeutisch über einen möglichst kurzen Zeitraum verabreicht. 17 Antikörper Spezifität Ig-Typ © IAH 2007 18 Das Hauptmerkmal der spezifischen Abwehr und Immunität ist die Bildung von Immunoglobulinen. Immunoglobuline bzw. Antikörper sind antigenspezifisch. Ein Antikörper weist die Form eines großen Y-förmigen Eiweißmoleküls auf und wird vom Immunsystem dazu eingesetzt, körperfremde Objekte (Antigene) wie Bakterien und Viren zu erkennen und zu neutralisieren. Jeder Antikörper erkennt ein spezifisches Antigen, das einzigartig ist und als Zielstruktur dient. Dies ist dadurch bedingt, dass die zwei Spitzen des "Y" des Antikörpers ein “Paratop“ (eine mit einem Schloss vergleichbare Struktur) aufweisen, das spezifisch für ein bestimmtes “Epitop” (vergleichbar mit einem Schlüssel) eines Antigens ist. Dadurch wird es möglich, dass diese zwei Strukturen sich genau verbinden lassen, wie Schloss und Schlüssel. Dieser präzise Bindungsmechanismus ermöglicht es einem Antikörper, einen Mikroorganismus oder eine infizierte Zelle für den Angriff durch andere Bestandteile des Immunsystems zu markieren oder sein Ziel direkt zu neutralisieren (durch Blockierung eines Teils des Mikroorganismus, der für dessen Eindringen und Überleben unentbehrlich ist). Die Produktion von Antikörpern ist die Hauptfunktion des humoralen Immunsystems. Ein Antikörper besteht aus einer konstanten schweren Kette und einer variablen leichten Kette mit einer spezifischen “Paratop”-Stelle, an der sich die Bindungsstellen befinden. Membrangebundene Immunoglobuline finden sich auf der Oberfläche von B-Lymphozyten und begünstigen die Aktivierung dieser Zellen nach Anbindung des spezifischen Antigens und deren nachfolgender Differenzierung zu Plasmazellen, die der Antikörperproduktion dienen, oder zu Gedächtniszellen, die das Antigen bei erneuter Exposition in der Zukunft erinnern können. Meistens ist eine Interaktion der B-Zelle mit einer T-Helferzelle erforderlich, um eine vollständige Aktivierung der B-Zelle hervorzurufen. Deshalb folgt die Antikörpersynthese auf die Bindung des Antigens. 18 Wirtsabwehr und Ziel der Abwehr: Zusammenfassung Wirtsabwehr Effektor Ziel des Effektors Frühe unspezifische Reaktionen Fieber Virusreplikation Phagozytose Virus Entzündung Virusreplikation NK-Zellaktivität virusinfizierte Zelle Interferon Virusreplikation, Immunmodulation zytotoxische T-Lymphozyten virusinfizierte Zelle Zellvermittelte Immunreaktionen Aktivierte Makrophagen Virus, virusinfizierte Zelle Lymphokine virusinfizierte Zellen, Immunmodulation Antikörper abhängige zelluläre Zytotoxizität virusinfizierte Zelle Humorale Immunreaktionen Antikörper Virus, virusinfizierte Zelle Antikörper + Komplement Virus, virusinfizierte Zelle © IAH 2007 19 Wir können bei der Wirtsabwehr 3 Strategien unterscheiden, die vom Immunsystem angewandt werden. Jede dieser Strategien hemmt einen oder mehrere Aspekte der Virusvermehrung. 1. Die frühe, unspezifische Abwehrreaktion ist in erster Linie Th1-vermittelt. Sie ist verantwortlich für Phagozytose, Entzündung, Aktivität der natürlichen Killer-Zellen, gesteigerte zytotoxische Zellaktivität, Produktion von Interferon (insbesondere IFN-gamma) und Anstieg der Körpertemperatur (Fieber hat eine virushemmende Wirkung). 2. Die zweite Ebene ist die der zellulären immunkompetenten Reaktion. Diese führt zu einer weiteren Aktivierung der Makrophagen und einem Anstieg der Phagozytoseaktivität, Lymphokine werden freigesetzt und die zytotoxische Reaktion gegen die mit Antikörper markierten Antigene nimmt zu. 3. Auf der dritten Ebene steigert eineTh2-vermittelte Reaktion die humorale Abwehr, in erster Linie durch die Produktion und Freisetzung von Antikörpern. Zusätzlich begünstigt das Komplementsystem die Zytolyse, induziert Mediatoren der Entzündung und sorgt letztlich für die Opsonisierung von Antigenen. Die Hauptaufgabe ist die Beseitigung von infizierten Zellen und/oder die Verbindung von Antigenen mit Antikörpern als Vorbereitung für eine nachfolgende Eliminierung. 19 Probleme bei Virusinfektionen • Obwohl die Schulmedizin über einige Medikamente gegen bakterielle Infektionen verfügt, gibt es nur wenige effektive Strategien gegen die Virusvermehrung. • Die symptomatische Behandlung von viralen Infektionen begünstigt häufig den Virus und nicht den Organismus (z. B. hat Fieber eine virushemmende Wirkung). Antipyretika senken das Fieber und verringern dadurch die Effektivität der sinnvollen Körperabwehr gegen das Virus. • Die Steuerungsmechanismen bei der Abwehr von Infektionen beruhen auf Mediatoren in sehr niedrigen Konzentrationen. Jede Intervention mit einer hoch dosierten hemmend wirkenden Substanz stört die Autoregulation dieses Systems langfristig und steigert das Risiko der Entwicklung einer Regulationsstarre. © IAH 2007 20 Obwohl die symptomatische Behandlung kurzfristig eine ausgeprägte therapeutische Wirkung zu zeigen scheint, sieht die Wirklichkeit oft so aus, dass die Viren die Unterdrückung der Regulationssysteme nutzen, länger im Körper verbleiben und mehr Zellen infizieren. Nur ein therapeutischer Ansatz, der die selbstregulierenden Prozesse im menschlichen Körper respektiert, kann durch subtile Korrekturen die Effektivität der körpereigenen Abwehr steigern. Aus diesem Grund greifen die antihomotoxischen Medikamente auf der Ebene der Sekretion von entscheidenden Mediatoren im Steuerungsprozess der antiviralen Aktivität des Abwehrsystems an. In keiner Weise kann die Hemmung des durch einen Virus ausgelösten Entzündungsprozesses als heilend angesehen werden, da die Entzündung selbst dazu dienen soll, das Antigen zu beseitigen. Extrem hohes Fieber kann gefährlich sein. Dennoch sollte Fieber als eine sinnvolle Abwehrmaßnahme angesehen werden, da es einen Versuch des Körpers darstellt, die Virusvermehrung zu hemmen. Der kaskadenartige Effekt der Virushemmung ist fast logarithmisch. Jede Zelle, die nicht infiziert wurde, ist eine verschonte Zelle, eine Zelle, für die es weniger wahrscheinlich ist, dass sie den Virus redupliziert, die mit weniger zytotoxischen und NK-Zell-Aktivitäten assoziiert ist, die weniger Antikörperproduktion erforderlich macht, weniger Phagozyte zur Reinigung der Matrix, weniger Symptome,… 20 Viren und Krebs Virus Krebs Epstein-Barr-Virus Burkitt-Lymphom gewisse Nasen- und Halskarzinome andere Lymphome (bei Patienten mit AIDS) Hepatitis-B- und -C-Viren Leberkrebs Herpesvirus 8 Kaposi-Sarkom (bei Patienten mit AIDS) B-Zell-Lymphome (bei Patienten mit AIDS) Humaner Papillomavirus © IAH 2007 Zervixkarzinom 21 Gegenwärtig kennt man nur wenige Viren, die die Wirtszellen in einer Weise schädigen, dass die Zellteilung gestört ist und sich die Zellen in Krebszellen umwandeln. Auch diese Liste ist nicht vollständig und wahrscheinlich werden neue Forschungen zeigen, dass mehr Viren dazu in der Lage sind. Aus homotoxikologischer Sicht sollte uns das nicht überraschen, denn eine Virusinfektion stellt eine intrazelluläre bzw. intranukleäre Vergiftung dar. Ist erst einmal die Funktion der Gene gestört oder verändert, ist das Endergebnis unvorhersehbar. Wenn das geschwächte Abwehrsystem nicht angemessen im Sinne einer Zerstörung und Beseitigung der infizierten Zelle reagiert, ist eine “Zeitbombe” installiert worden. 21 Das beste Mittel gegen Viren ist die erworbene Immunität Impfung versus Lebenserfahrung © IAH 2007 Es gibt einige Impfungen gegen gewisse Viren, und auf den ersten Blick erscheint es durchaus logisch, sich dieser auf jeden Fall zu bedienen. Aber Impfungen sind in neuerer Zeit zu einem sehr kontrovers diskutierten Thema geworden. Grund dafür sind die scheinbaren kurzfristigen Vorteile, denen langfristig die gewaltigen möglichen Konsequenzen für die Menschheit gegenüberstehen. Neben der Wirksamkeit einer Impfung im Sinne eines Aufbaus von Immunität können andere Parameter hier einen Einfluss haben, wie z. B. das Alter des Patienten. Bei älteren Patienten kann eine Altersschwäche des Immunsystems (Immunseneszenz) bestehen, sodass die Wahrscheinlichkeit einer vollständigen Immunität nach einer Impfung sehr gering ist (siehe IAH AC Das alternde Immunsystem). In der Schulmedizin weiß man, dass weniger Th1-vermittelte Kontakte mit Mikroorganismen (aufgrund von Impfungen, Antibiotika, NSARs,…) zu einer stärker ausgeprägten Th2-vermittelten Reaktion zu einem späteren Zeitpunkt des Lebens führen (z. B. Allergien). Nur wirklich durchlebte Infektionen führen zu einem adäquaten Th1-/Th2-Gleichgewicht und dem effektiven Aufbau von Immunität. Aus Sicht der Homotoxikologie wird deshalb die beste Immunität im Rahmen eines wirklichen Kontakts mit dem Virus aufgebaut, mit Ausnahme von einigen wenigen absolut lebensbedrohlichen Viren und geografischen oder klimatischen Bedingungen (Fehlernährung, Rasse,…). Die Therapie sollte sich auf gut gesteuerte Immunreaktionen konzentrieren. Wieder scheint die Regulationstherapie die einzige sinnvolle Alternative zu sein. Der Dialog über die Sicherheit von vielen Impfungen ist nicht abgeschlossen und regelmäßig werden Artikel und Studien zu den Gefahren und zur Sicherheit der Impfbehandlung publiziert. Es handelt sich hierbei um eine geradezu ethische Frage, nämlich, ob man einer ganzen Bevölkerung den Rat geben sollte, sich mit einem Antigen impfen zu lassen, um einige wenige Menschen zu schützen, ohne zu wissen, was die Auswirkung der Impfung in dieser oder in zukünftigen Generationen für … die gesamte Population sein wird, oder ob der Versuch, nur die wenigen infizierten Personen zu behandeln für die Gesamtbevölkerung sicherer ist. Wieder erkennen wir das kurzfristige Denken in dem Ansatz der Schulmedizin. 22 Arzneimittel Übliche Indikationen Nebenwirkungen Aciclovir Genitalherpes, Herpes zoster, und Windpocken Wenige Nebenwirkungen Amantadin Influenza A • • • • • • Cidofovir Cytomegalievirusinfektionen • Nierenschaden • Niedrige Leukozytenzahl Famciclovir Genitalherpes, Herpes zoster, und Windpocken Wenige Nebenwirkungen © IAH 2007 Übelkeit oder Appetitverlust Nervosität Schwindelgefühl verwaschene Sprache Unsicherheit Schlaflosigkeit 23 Abgesehen von der „prophylaktischen” Behandlung zur Verhinderung von Virusinfektionen, stehen auch Medikamente zur antiviralen Behandlung nach eingetretener Infektion zur Verfügung. Auf den nächsten Folien sind die üblicherweise in der Schulmedizin verwendeten Wirkstoffe für diverse Virusinfektionen zu sehen. Nur wenige dieser Substanzen haben ausgesprochen geringe Nebenwirkungen. 23 Fomivirsen CytomegalievirusRetinitis • Geringgradige Augenentzündung Foscarnet Cytomegalievirusund Herpessimplex-Virusinfektionen • Nierenschaden • Krampfanfälle Ganciclovir CytomegalievirusInfektionen niedrige Leukozytenzahl Interferon-alpha Hepatitis B und C • grippeartige Symptome • Knochenmarksuppression • Depression oder Angst Oseltamivir Influenza A und B Übelkeit und Erbrechen Penciclovir Herpes labialis Wenige Nebenwirkungen Ribavirin • Respiratorysyncytial-Virus • Hepatitis C Hämolyse, Anämie © IAH 2007 24 24 Rimantadin Influenza A Trifluridin Herpes simplex Keratitis • ähnlich wie Amantadin, aber geringere Störungen des Nervensystems • Brennen der Augen • Lidschwellung Valacyclovir Genitalherpes, Herpes zoster, und Windpocken wenige Nebenwirkungen Valganciclovir Cytomegalievirusinfektionen niedrige Leukozytenzahl Vidarabin Herpes simplex Keratitis wenige Nebenwirkungen Zanamivir Influenza A und B Reizung der Luftwege (inhaliertes Pulver) © IAH 2007 25 25 Hemmung der Virusvermehrung durch homotoxikologische Behandlung © IAH 2007 Der Ansatz basiert auf Immunmodulation, die bei akuten Virusinfektionen für sich allein ausreicht und bei chronisch-wiederkehrenden Infektionen oder postviralen Syndromen als zweite Säule der 3 Säulen der antihomotoxischen Behandlung fungiert. Ein gutes Beispiel für die durch ein antihomotoxisches Medikament induzierten immunmodulierenden Effekte finden wir in dem Immunstimulator Engystol, den wir jetzt näher betrachten wollen. 26 Drei Säulen der Homotoxikologie AUSLEITUNG UND ENTGIFTUNG IMMUNMODULATION © IAH 2007 ZELLAKTIVIERUNG 27 Da die Zeit bei einer Virusinfektion bzw. viralen „Intoxikation“ nicht für die Zelle arbeitet, ist es umso besser für die Zelle, je früher die Entgiftung und Ausleitung der Homotoxine erfolgt. Deshalb ist die erste Säule der homotoxikologischen Behandlung, Ausleitung und Entgiftung, der entscheidende Schritt. Die zweite Säule ist die Immunmodulation. Da ein aktives Abwehrsystem für die schnellste Reinigung der extrazellulären Matrix sorgt, ist die Immunmodulation ein sehr wichtiger Bestandteil des homotoxikologischen Behandlungsplans, insbesondere bei chronisch-wiederkehrenden Infektionen oder postviralen Syndromen. Zur Aktivierung bzw. Regulation von Immunreaktionen bringt sie das Abwehrsystem nicht nur in den richtigen, sinnvollen Aktivierungszustand, sie hält auch die klinischen Entzündungszeichen in für den Patienten tolerablen Grenzen oder stimuliert ein nicht reaktives Immunsystem. Der durch cT-Zellen bewirkte Zelltod bedeutet eine Schwächung des Gewebes. Um die Lebensqualität des Patienten zu verbessern, brauchen wir die dritte Säule der antihomotoxischen Behandlung: Zell- und Organunterstützung. Auf diese Weise optimieren wir die Zellfunktionen der gesunden Zellen, die so zur Kompensation der Funktionsverluste, die sich aus dem Ausfall der von Viren infizierten Zellen ergeben, betragen können. 27 Hauptimmunmodulator bei Virusinfektionen: Engystol © IAH 2007 Unter den antihomotoxischen Therapeutika ist der wichtigste Immunmodulator, der effektiv die Vermehrung von bestimmten Viren hemmen kann, Engystol. Sein Hauptansatzpunkt ist die Sekretion von regulierenden Mediatoren, die im Rahmen von Virusinfektionen freigesetzt werden. Forschungsergebnisse haben gezeigt, dass Engystol auf verschiedene Parameter der Körperabwehr wirkt, und es lohnt sich sehr, die verschiedenen Aspekte dieses Präparats genauer zu beleuchten. 28 Antivirale Wirkung von Engystol. Eine In-vitro-Analyse. Oberbaum M, Glatthaar-Saalmüller B, Stolt P, Weiser M. Antiviral activity of Engystol: an in vitro analysis. J Altern Complement Med. Oct 2005;11(5):855-862. © IAH 2007 In jüngster Zeit durchgeführte Grundlagenforschung konnte nachweisen, dass Engystol wirksam die Vermehrung von verschiedenen Viren hemmen kann. 29 Engystol® 80 [%] relat. Hemmung* 60 40 20 0 Herpes-SV Rhino-V14 Adeno-V5 Influ-AV Resp-SV *Positive Kontrolle = 0%; Engystol® verdünnt 1/2 © IAH 2007 30 Im Vergleich zu Placebo konnte in Zellkulturen nachgewiesen werden (In-vitroStudie), dass Engystol die Vermehrung von verschiedenen Viren hemmt. Das Herpes-simplex-Virus (HSV-1) wurde um fast 80% gehemmt. Das Adeno-5-Virus (A5V) wurde um fast 60% und das Respiratory-syncytial-Virus (RSV) um fast 40% gehemmt. Die Hemmung war weniger ausgeprägt beim Rhinovirus V14 und beim Grippevirus (Influenza A). Auch wenn in der Studie keine Angaben zur Pharmakodynamik hinsichtlich der gemessenen Effekte gemacht wurden, so sind die Ergebnisse doch eindeutig genug, um eine (indirekte) antivirale Wirkung von Engystol feststellen zu können. 30 Wirkungen des homöopathischen Präparats Engystol® auf die Interferon-γ-Produktion von humanen T-Lymphozyten. Enbergs H. Effects of the homeopathic preparation Engystol on interferon-gamma production by human T-lymphocytes. Immunol Invest. 2006;35(1):19-27. © IAH 2007 Grundlagenforschung aus neuester Zeit konnte einen von wahrscheinlich mehreren pharmakodynamischen Effekten von Engystol aufzeigen. Wie bereits erwähnt, setzt Engystol auf der Ebene der Mediatoren an, die die Abwehrreaktion gegen Virusinfektionen steuern. 31 T-Lymphozyten sezernieren bis zu 24% mehr Interferon-γ unter Engystol als unter Placebo. © IAH 2007 In Kulturen von humanen T-Lymphozyten fand sich für Engystol eine gesteigerte Interferon-gamma-Sekretion durch die T-Lymphozyten. Auf früheren Folien haben wir bereits den antiviralen und zellprotektiven Effekt dieses Zytokins erklärt. Im Vergleich zu Placebo steigerte Engystol die Sekretion von Interferongamma um bis zu 24%. Wie bereits dargelegt, führt die erhöhte Sekretion zu den folgenden Veränderungen: - MHC-Klasse-I-(Organzellen)-Induktion - Aktivierung von Makrophagen mit gesteigerter Phagozytose - Antivirale Wirkung wegen des eingeschränkten Zellzugangs - Hemmung der Virusvermehrung durch direkten Zellschutz gegen das Eindringen von Viren - Hemmung der Th2-vermittelten Abwehr und Begünstigung des Th1-vermittelten Wegs (Zerstörung der infizierten Zellen) Die Hemmung des Th2-vermittelten Weges durch eine gesteigerte Sekretion von Interferon-gamma erklärt möglicherweise auch den therapeutischen Effekt von Engystol bei auf kortikoidabhängigen Asthmapatienten1 1. Matusiewicz R. Wirksamkeit von Engystol N bei Bronchialasthma unter kortikoidabhängiger Therapie. Biologische Medizin. 1995;24(5):242-246. 32 Wagner H, Jurcic K, Doenicke A. Die Beeinflussung der Phagozytosefähigkeit von Granulozyten durch homöopathische Arzneipräparate : In-vitro-Tests und kontrollierte Einfachblindstudien. Arzneimittelforschung - Drug Research. 1986;36(9):1421-1425. © IAH 2007 Wichtige Forschungen wurden bereits vor 20 Jahren von Prof. Wagner von der Universität München durchgeführt. Er führte Messungen zum Effekt von Engystol und anderen Immunmodulatoren auf die Granulozytose durch und kam zu dem Schluss, dass dieser Effekt dosis- und zeitabhängig war. Die folgenden Medikamente wurden von ihm untersucht: Engystol Gripp-Heel Engystol + Gripp-Heel Ein Echinacea-Präparat mit einer niedrigen Dosis Vit. C 33 Die folgenden Ergebnisse wurden gefunden (1): • Gripp-Heel steigert die Granulozytose um 30,8%. • Engystol N steigert die Granulozytose um 33,5% • Gripp-Heel und Engystol N, bei gemeinsamer Anwendung im Verhältnis 1:1, steigert die Granulozytose um 41% • Das Echinacea-Präparat führt in einer hohen Konzentration zur Senkung der Granulozytose und steigert dieses um 28,2%, wenn es auf eine Konzentration von eins zu einer Million verdünnt wird. • Die höchste Granulozytose für Engystol N + Gripp-Heel einerseits und das Echinacea-Präparat andererseits wurde nach 4 bis 5 Tagen gemessen. Danach zeigte sich eine schnelle Abnahme der Wirkung. © IAH 2007 34 Bei einer Verabreichung an fünf aufeinander folgenden Tagen steigerte Engystol die Aktivität von Granulozyten um 33,5%. Für einen anderen antihomotoxischen Immunmodulator (Gripp-Heel) ergab sich eine Steigerung um 30,8%. Bemerkenswert ist der synergistische Effekt bei Anwendung beider Präparate: die erzielte Steigerung betrug 41%. Echinacea, ein bekannter Immunstimulator, ergab positive Ergebnisse nur in einer 1:10.000 Verdünnung. Das unverdünnte Medikament (in Kombination mit Askorbinsäure) führte zu einer starken Hemmung der Granulozytose (-63%). 34 Es wurden folgende Ergebnisse gefunden (2): • Die Studie gibt Grund zur Annahme, dass wiederholte kurze Stimulation des Abwehrsystems einer Langzeitstimulation überlegen ist. Die Untersuchung zeigt, dass das Abwehrsystem nach fünf Tagen der Stimulation Anzeichen der „Erschöpfung“ aufweist (in Form einer schnellen Abnahme der Granulozytose). © IAH 2007 35 35 Wagner H, Jurcic K, Doenicke A. Die Beeinflussung der Phagozytosefähigkeit von Granulozyten durch homöopathische Arzneipräparate : Invitro-Tests und kontrollierte Einfachblindstudien. ArzneimittelforschungDrug Research. 1986;36(9):1421-1425. © IAH 2007 Product Produkt Verdünnung Phagozytose versus Kontrollgruppe (%) Gripp-Heel 0,2 0,02 0,002 30,8 ± 1,0 18,1 ± 0,6 9,2 ± 4,2 Engystol® N 0,2 0,2 x 10-1 0,2 x 10-2 33,5 ± 2,8 27,4 ± 0,8 15,5 ± 4,1 Gripp-Heel + Engystol® N 0,2 0,02 0,002 16,5 ± 2,1 41,0 ± 3,9 28,5 ± 3,1 Echinacea 0,2 x 10-1 0,2 x 10-2 0,2 x 10-3 0,2 x 10-4 0,2 x 10-5 0,2 x 10-6 0,2 x 10-7 0,2 x 10-8 -63,4 ± 0,9 -28,5 ± 0,6 -10,4 ± 2,8 4,3 ± 4,1 12,1 ± 3,2 28,2 ± 2,5 10,0 ± 1,8 1,6 ± 3,2 ? 36 Aus dieser Tabelle können wir ableiten, dass die Wirkung auf die Granulozytose dosisabhängig ist. Für jeden Immunmodulator gibt es eine optimale molekulare Konzentration. Am wenigsten erwartet hatte man das Ergebnis, dass Echinacea nur in einer D4-Konzentration einen positiven Effekt auf die Granulozytose ausübte. Höhere Konzentrationen waren weniger wirksam, während höhere Verdünnungen teilweise einen aufwärtsgerichteten Effekt zeigten, wohingegen noch höhere Verdünnungen wieder einen abwärtsgerichteten Effekt aufwiesen. Wagner konnte auch zeigen, dass eine längere Anwendung des Arzneimittels über mehr als fünf aufeinander folgende Tage hinaus plötzlich einen verringerten Effekt erzielte. Selbst in ihrer niedrigen Konzentration sind die antihomotoxischen Immunmodulatoren dosis- und zeitabhängig in ihren therapeutischen Wirkungen. 36 Heilmann A. Ein injizierbares Kombinationspräparat (Engystol N) als Prophylaktikum des grippalen Infekts. Biologische Medizin. 1992(3):225-229. © IAH 2007 Eine andere, Anfang der neunziger Jahre durchgeführte Studie zeigte bemerkenswerte Veränderungen in der Immunkompetenz nach der prophylaktischen Verabreichung von Engystol an gesunden Freiwilligen. 37 Studiendesign • Randomisierte, placebokontrollierte Doppelblindstudie • mit 102 gesunden männlichen Probanden • Engystol wurde prophylaktisch gegen Grippe und Erkältungen eingesetzt © IAH 2007 38 Bei der Studie handelte es sich um eine doppelblinde, randomisierte, placebokontrollierte Untersuchung an 102 gesunden männlichen Versuchspersonen. Ziel der Studie war die Untersuchung des prophylaktischen Werts von Engystol hinsichtlich Grippe und Erkältungen. Zwar fanden sich keine signifikanten Unterschiede in der Häufigkeit der Infektionen zwischen der Verumund der Placebogruppe, es wurden aber klare andere Unterschiede beobachtet. 38 Die folgenden Schlussfolgerungen können aus der Studie gezogen werden (1): • Engystol hatte keinen Einfluss auf die Häufigkeit des Auftretens einer Grippe in den Verum- und Kontrollgruppen. • In der Engystol-Gruppe betrug die durchschnittliche Latenzperiode zwischen der letzten Injektion und dem Auftreten der Grippe 34 Tage; in der Kontrollgruppe waren es nur 19 Tage. • Die Symptome bestanden für nur 11 Tage in der EngystolGruppe gegenüber 16 Tagen in der Kontrollgruppe. © IAH 2007 39 Bei fehlenden Unterschieden in der Erkrankungshäufigkeit fand sich ein signifikanter Unterschied zwischen den beiden Gruppen in der Latenzperiode zwischen der letzten Verabreichung von Engystol und dem Auftreten der Symptome. Die Latenzperiode betrug 34 Tage in der Engystol-Gruppe und nur 19 Tage in der Placebogruppe. Noch interessanter war die Beobachtung, dass die Symptome in der VerumGruppe nur für 11 Tage auftraten, während sie in der Placebogruppe über 16 Tage anhielten. Das bedeutet, dass Engystol die Erkrankungsdauer um ca. 35% senken konnte. 39 Die folgenden Schlussfolgerungen können aus der Studie gezogen werden (2): • Der Schweregrad der Symptome war deutlich geringer in der Verum-Gruppe als in der Kontrollgruppe. • In der Engystol N-Gruppe war der Anstieg der spezifischen Antikörper proportional zur Dauer und zum Schweregrad der Symptome und deshalb deutlich geringer als in der Placebogruppe. Das bedeutet, dass die zuvor angeführten Punkte durch einen objektiven Parameter zusätzlich bestätigt werden konnten. © IAH 2007 40 Der bemerkenswerteste Aspekt war jedoch, dass die Zahl der Antikörper in der Verumgruppe ebenfalls ca. 35% niedriger war als in der Placebogruppe. Da die Zahl der erzeugten Antikörper proportional zum Schweregrad der Infektion ist, bedeutet dieses Ergebnis, dass die Möglichkeiten zur Virusvermehrung in der Verumgruppe geringer waren. Hypothetisch können wir sagen, dass Engystol indirekt oder direkt die Aktivität der cT-Zellen stimuliert, sodass infizierte Zellen früher beseitigt werden, wodurch weniger Viren auftreten, die Antikörper erfordern. Durch den Antikörperspiegel bestätigte ein objektiver Parameter die immunsteigernde Wirkung von Engystol. 40 Engystol hemmt die Virusvermehrung: Schlussfolgerung • Hypothesen • NK-Zellaktivierung • cT-Zellaktivierung • Interferon • Kombination der Faktoren • Studien • Weniger Antikörper bei • • • © IAH 2007 Prophylaxe bedeutet wirksamere Zerstörung der infizierten Zellen IFN-gamma-Sekretion stieg um 24% 33% Anstieg der Granulozytose erwiesene Wirksamkeit bei der Hemmung der Vermehrung von verschiedenen Viren 41 Aufgrund der Forschungsergebnisse können wir postulieren, dass Engystol die Aktivität von cT-Zellen und möglicherweise auch NK-Zellen in den ersten Tagen einer Virusinfektion steigert. Nachgewiesen wurde, dass Engystol die Interferongamma-Sekretion durch Th1-Lymphozyten erhöht und dadurch die Th1vermittelte zelluläre Abwehr begünstigt (die bei Virusinfektionen hauptsächlich die Aktivität der cT-Zelle ist !!!!). Wirkungen auf andere Abwehrzellen wurde in verschiedenen Studien aufgezeigt. 41 Indikation für Engystol • zur Stimulation des unspezifischen Abwehrsystems • insbesondere bei Virusinfektionen • Engystol N ist ein Immunstimulator © IAH 2007 42 Die Indikation von Engystol ist ziemlich klar: Es soll bei Virusinfektionen helfen. Aus Studien wissen wir, dass Engystol Parameter der unspezifischen Abwehr steigert (IFN-gamma, gesteigerte Granulozytose, aktivierte cT-Zellen). Andererseits sehen wir auch die Auswirkungen beim Th2-vermittelten Weg in Form einer erniedrigten Antikörperproduktion. Engystol ist innerhalb der Gruppe der antihomotoxischen Immunomodulatoren ein Immunstimulator. Es steigert die Abwehr, insbesondere bei Virusinfektionen. 42 Indikation für Engystol: Anwendung • übliche akute Virusinfektionen (grippale Infekte) wie HSV, RSV und Adenovirus • Akute Mononukleose und postvirales Syndrom bei Mononukleose (in Kombination mit Lymphomyosot) • Allgemeine Stärkung des Abwehrsystems bei ‘schwachen’ Personen © IAH 2007 43 Konkret bedeutet dies, dass Engystol in der Allgemeinpraxis bei den meisten üblichen Virusinfektionen verwendet werden kann, u. a. bei Infektionen durch Herpes labialis (Herpes-simplex-Virus, HSV-1), Respiratory-syncytial-Virus und Adeno-Virus-5. Insbesondere bei wiederkehrenden Herpes-simplex-Infektionen und den sehr häufigen RSV-Infektionen im Winter bei Kindern hat es sich als sehr wirksam bewährt. Engystol wird oft in Kombination mit anderen antihomotoxischen Medikamenten verwendet, um einen auf den einzelnen Patienten bezogenen, individuellen Ansatz in die Therapie zu integrieren. Bei Epstein-Barr-Virus-Infektionen wird es oft zusammen mit Lymphomyosot gegeben. Das EBV infiziert B-Lymphozyten und kann zu Leberschäden führen, zeigt aber die wichtigsten klinischen Symptome in den Lymphknoten, insbesondere im Bereich des Halses. Die Beteiligung des Lymphsystems wird mit Lymphomyosot angegangen, die Infektion durch das EBV mit Engystol. Patienten, die einen Schwächezustand des Immunsystems aufweisen und bei denen sich eine Infektion an die nächste reiht, profitieren von einer Langzeiteinnahme von Engystol, da dies ihre Abwehr gegenüber Antigenen, insbesondere Viren, steigert. 43 Vorteile von Engystol • kein Immunsuppressivum • sehr gute Verträglichkeit • für jedes Alter • keine Wechselwirkungen • keine Kontraindikationen oder Nebenwirkungen • SICHER und WIRKSAM © IAH 2007 44 Im Gegensatz zu allen immunsuppressiven, immunstabilisierenden oder auch immunstärkenden Medikamenten der Schulmedizin, die oft mit vielen Nebenwirkungen behaftet sind (man denke an den therapeutischen Einsatz von Interferonen), ist Engystol wirksam und gleichzeitig sicher. Bislang wurde über keine Nebenwirkungen in Zusammenhang mit Engystol berichtet. Es hat keine Wechselwirkungen mit anderen Medikamenten oder Substanzen, weist eine hervorragende Verträglichkeit auf und kann für viral bedingte Krankheitsbilder in allen Altersklassen eingesetzt werden. Engystol hat keine Nebenwirkungen. Bei jeder Substanz kann es zum Auftreten von Unverträglichkeit oder Allergie kommen, selbst bei Verabreichung in sehr kleinen Dosen. In sehr seltenen Fällen haben Inhaltsstoffe von Engystol Hautreaktionen hervorgerufen. In einem solchen Fall sollte mit einer alternativen Therapie begonnen werden. 44