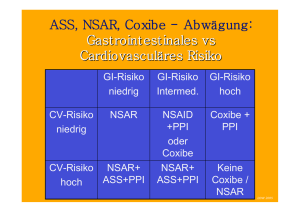
Standardisierte Diagnostik und Therapie verbessern das Überleben
Werbung

Ösophagusvarizen: Standardisierte Diagnostik und Therapie verbessern das Überleben 03.09.2016 | T. Goeser Ösophagusvarizenblutung • 30 % der Patienten mit Leberzirrhose haben bei Diagnosestellung Varizen • Progression von kleinen zu großen Varizen beträgt 4% bis 30% / Jahr • 1/3 der Fälle erleiden Ösophagusvarizenblutung • 20 - 30 % Mortalität • Aktuell 15 - 16% Jairath et al. Dig Liver Dis 2014 Reverter et al. Gastroenterology 2014 • Mortalität korreliert mit MELD-Score • MELD ≥ 19 • MELD ≤ 11 Mortalität ≥ 20% Mortalität ≤ 5% Reverter et al. Gastroenterology 2014 • Seite 2 70 % der Überlebenden haben Rezidivblutungen innerhalb eines Jahres 03..09.2016| Ösohagusvarizen | T. Goeser Portale Hypertension Portosystemischer Druckgradient (HVPG) Seite 3 normal: 3 - 6 mmHg portale Hypertension: > 6 mmHg klinisch relevante portale Hypertension: mmHg >10 - 12 03..09.2016| Ösohagusvarizen | T. Goeser DeFranchis et al., J Hepatol 2000 Prophylaxe der Varizenentstehung Präprimäre Prävention Primärprävention (EV ≥ 5 mm) Sekundärprävention Hämostase klein Beginn der Zirrhose Varizenentstehung Therapie der Grunderkrankung! Seite 4 03..09.2016| Ösohagusvarizen | T. Goeser groß Erste Blutung Primärprophylaxe - Varizenentstehung n=213, HVPG >6, keine Varizen zu Studienbeginn Kein Einfluss von Betablockern auf Varizenentstehung Varizenentstehung abhängig von Baseline-HVPG 100 90 80 70 60 50 40 30 20 10 0 Timolol Placebo p = 0,89 Patienten ohne primären Endpunkt Patienten ohne Primären Endpunkt (%) 1,0 Baseline HVPG <10 mm Hg 0,8 Baseline HVPG ≥10 mm Hg 0,6 0,4 0,2 p = 0,004 0,0 12 24 36 48 Monate 60 72 12 24 36 48 60 72 Monate Follow-up Groszmann et al. N Engl J Med 2005 Seite 5 03..09.2016| Ösohagusvarizen | T. Goeser Prophylaxe der Varizenentstehung Präprimäre Prävention Primärprävention (EV ≥ 5 mm) Sekundärprävention Hämostase klein Beginn der Zirrhose Therapie der Grunderkrankung! groß Varizenentstehung Nicht sinnvoll! Kontrolle alle 2-3 Jahre Erste Blutung ??? TE + Thrombo Identification of patients with cACLD who can safely avoid screening endoscopy (rule-out) • Patients with a liver stiffness <20 kPa and with a platelet count >150,000 have a very low risk of having varices requiring treatment, and can avoid screening endoscopy (1b;A). Seite 6 03..09.2016| Ösohagusvarizen | T. Goeser Primärprophylaxe – Varizenblutung (4 RCT, Einzeldatenanalyse, n=589) Keine Varizenblutung 100 Propanolol n=203 Nadolol n=83 Behandlung 78 ± 3% Patienten (%) 80 78+3 % p = 0,002 65+3 % Kontrolle 65 ± 3% 60 Plazebo n=303 40 20 Überleben 71+3 % vs. 68+3 %, n.s. 0 1 2 Jahre Seite 7 03..09.2016| Ösohagusvarizen | T. Goeser Poynard et al. NEJM 1991 Therapiephase Follow-up nach Absetzen 1,1 Propranolol Placebo 1,0 0,9 0,8 0,7 0,6 0 500 1.000 1.500 2.000 Tage seit Randomisierung bis zur Varizenblutung Seite 8 Anteil Patienten ohne Blutung Anteil Patienten ohne Blutung 1,1 25 nach Propranolol 24 Placebo 1,0 0,9 0,8 0,7 0,6 0 200 400 600 800 1.000 Tage nach Absetzen bis zur Varizenblutung 03..09.2016| Ösohagusvarizen | T. Goeser Abraczinskas et al. Hepatology 2003 Carvedilol for primary prophylaxis of variceal bleeding in cirrhotic patients with haemodynamic non-response to propranolol Responsekriterium HVPG <12 mm Propanolol 80 -160 mg/d Carvedilol 6,25 – 50 mg/d Patienten (n) Child A 66 Child B 30 Child C 8 MELD 11,6 Seite 9 03..09.2016| Ösohagusvarizen | T. Goeser 65% ! Reiberger et al., Gut 2012 epub Carvedilol for primary prophylaxis of variceal bleeding in cirrhotic patients with haemodynamic non-response to propranolol Propanolol NR 56% Carvedilol Response ! Follow up 2 Jahre GI-Blutung Carv 5% Prop 11% EVL 25% Mortalität Carv 11% Prop 14% EVL 31% Seite 10 03..09.2016| Ösohagusvarizen | T. Goeser Reiberger et al., Gut 2012 epub Carvedilol or propranolol in portal hypertension? A randomized comparison RCT, n=38 Carvedilol (n = 21) Lebervenenverschlussdruckgradient, LVDG Baseline >12 mm Hg nach 90 Tagen Age (years) 58.2 ± 6.8 56.2 ± 6.1 Sex (male/female) 12/9 12/5 MELD score 10.7 ± 4.3 10.5 ± 4.0 Child–Pugh score 8±2 8±2 Child class A/B/C 8/7/6 6/6/4 Alcohol 18 12 Hepatitis B/C 0/2 1/0 Alcohol + hepatitis C 1 3 Idiopathic 0 1 Grade 0 7 5 Grade 1 7 4 Grade 2 3 7 Grade 3 4 1 5 5 Cirrhosis etiology (n) Propanolol - 12,5% + 16 Carvidolol - 19,3% + 16 Baseline vs. 90 d p<0,05 Prop vs. Carv n.s. Variceal status (n) Former variceal bleeding (n) Seite 11 Propranolol (n = 17) 03..09.2016| Ösohagusvarizen | T. Goeser Hobolth et al., Scand.J.Gastroenterol. 2012 Primärprophylaxe mittlere / große Varizen Was sagt Baveno VI ? • Traditional NSBB (propranolol, nadolol) (1a;A) and carvedilol (1b;A) are valid first line treatments. • Carvedilol is more effective than traditional NSBB in reducing HVPG (1a;A) but has not been adequately compared head-tohead to traditional NSBB in clinical trials. Seite 12 03..09.2016| Ösohagusvarizen | T. Goeser Varizenblutung – Primärprophylaxe Ligatur vs. Betablocker Erste Blutung Tod, alle Ursachen Relative risk, fixed model (Cumulative analysis) Bilateral CI, 95% for trials, 95% for MA Relative risk, fixed model (Cumulative analysis) Bilateral CI, 95% for trials, 95% for MA Size Sizes 56 Chen 1999 56 Sarin 1999 145 0,494, p = 0,10 145 175 Jutabha 2000 0,476, p = 0,078 210 de la Mora 2000 0,487, p = 0,065 234 Chen 1999 0,639, p = 0,68 Sarin 1999 0,382, p = 0,041 De 1999 De 1999 0,961, p = 0,88 Lui 2002 Lui 2002 344 Lo 2002 0,557, p = 0,014 444 Lo 2002 596 Schepke 2004 0,686, p = 0,034 Rel. Risk 0,0 0,1 0,4 1,0 2 3 5 199 de la Mora 2000 1,037, p = 0,93 0,498, p = 0,034 Schepke 2004 175 1,113, p = 0,81 Rel. Risk 1,003, p = 0,99 0,2 1,034, p = 0,81 0,3 0,5 0,7 1,0 2 3 309 409 561 4 5 Adverse events Relative risk, fixed model Bilateral CI, 95% for trials, 95% for MA EVL BB Sarin 1999 2/45 2/44 De1999 0/15 1/15 de la Mora 2000 0/12 2/12 Lui 2002 2/44 20/66 Lo 2002 0/50 2/50 Schepke 2004 5/75 12/77 9/241 39/264 Total 0,344, p = 0,0024 Meta-Analyse Ligatur vs. Betablocker: • Weniger Blutungen bei Ligatur • Mehr schwere Adverse Events bei Ligatur • Kein Unterschied bzgl. Überleben Cochran Q het. p = 0,65 Events/Size Rel. Risk Seite 13 03..09.2016| Ösohagusvarizen 0 1 10| T. Goeser Khuroo et al. Aliment Pharmacol Ther 2005 Gluud et al. Gastroenterology 2007 Primärprophylaxe - Varizenblutung Nicht-selektive Betablocker Ligatur Schmale Varizen ohne weitere RF ± Nein Schmale Varizen mit Red Spots o. Mikroteleangiekt., oder CHILD C Ja Nein Mittlere oder große Varizen Entweder Betablocker oder Ligatur • HVPG-Messung (falls verfügbar) kann zur Abschätzung von Prognose und Indikation eingesetzt werden Seite 14 03..09.2016| Ösohagusvarizen | T. Goeser De Franchis et al. 2010 (Baveno VI Consensus Workshop) Window Hypothesis. Seite 15 03..09.2016| Ösohagusvarizen | T. Goeser Ge PS, Runyon BA. N Engl J Med 2016;375:767-777. Prophylaxe der Varizenblutung Präprimäre Prävention Primärprävention (EV ≥ 5 mm) Sekundärprävention Hämostase klein Beginn der Zirrhose Therapie der Grunderkrankung! Seite 16 Varizenentstehung groß Erste Blutung Nicht sinnvoll! • Betablocker • Ligatur bei großen Varizen und BetablockerUnverträglichkeit Kontrolle alle 2-3 Jahre Kontrolle alle 1-2 Jahre 03..09.2016| Ösohagusvarizen | T. Goeser Varizen - Blutung Seite 17 03..09.2016| Ösohagusvarizen | T. Goeser Transfusion Strategies for Acute Upper Gastrointestinal Bleeding Cirrhosis, n=277 Varizenblutung n=213 Transfusion <9mg% <7 mg%, Ziel 7-9 mg% Seite 18 03..09.2016| Ösohagusvarizen | T. Goeser Villanueva et al. NEJM 2013 HH Gly Gly Gly Tyr Cys Phe Cys Gln Terlipressin Pro Asn Varizendruck (mm Hg) Terlipressin senkt den Varizendruck 25 20 15 Placebo 10 0 Lys − Somatostatin, Otreotide Cochrane Database Syst Rev. 2003;(1):CD002147 Varizendruck (mm Hg) • Keine Daten zur Überlegenheit gegenüber medikamentösen Alternativen: 3 2 4 Zeit (Minuten) Gly H2N 1 25 * 20 * * * * 15 Terlipressin (2 mg) 10 0 1 2 3 4 Zeit (Minuten) Seite 19 03..09.2016| Ösohagusvarizen | T. Goeser Nevens et al. Gut 1996 Infektion und Varizenblutung Mit Infektion Ohne Infektion 60 HWI SBP Pneumonie Patienten (%) 50 40 p < 0,01 p < 0,01 47,8 43,5 30 20 10 0 14,6 9,8 Rezidivblutung Mortalität • 20% der Patienten mit Varizenblutung haben bereits eine Infektion • 50% entwickeln eine Infektion während der stationären Behandlung Seite 20 03..09.2016| Ösohagusvarizen | T. Goeser Bernard et al. Gastroenterol 1995 Akute Varizenblutung ─ Antibiose Weniger Infektionen Verbessertes Überleben Weniger Rezidivblutung Überleben Risk difference, random model Bilateral CI, 95% for trials, 95% for MA Rimola 1985 Soriano 1992 Blaise 1994 Pauwels 1996 Hsieh 1998 Total 0,0908, p = 0,0042 -0,1 Seite 21 03..09.2016| Ösohagusvarizen | T. Goeser 0,0 0,1 0,2 Risk difference 0,3 0,4 Hou et al. Hepatology 2004 Bernard et al. Hepatol 1999 Früh-elektiver TIPS bei hohem RezidivRisiko Keine unkontrollierte Blutung oder Rezidivblutung Früher TIPS 100 100 60 Pharmakotherapie + EBL 40 Früher TIPS 80 p = 0,001 Überleben Keine unkontrollierte Blutung oder Rezidivblutung (%) 80 Überleben 20 p = 0,001 60 Pharmakotherapie + EBL 40 20 0 0 6 12 18 24 <72h 0 0 6 Monate No. at Risk Early TIPS Drugs+EBL 32 31 24 13 15 7 12 11 7 5 3 No. at Risk Early TIPS Drugs+EBL 32 31 24 18 • N = 63 • Hohes Risiko: CHILD C (10 – 13 Pkt.) oder CHILD B + aktive Blutung • Bilirubin 3,7+4,8 vs. 4,2 + 4,6, n.s. Seite 22 18 24 12 10 7 5 Monate 03..09.2016| Ösohagusvarizen | T. Goeser EBL: endoskopische Bandligatur 17 13 Garcia-Pagan et al. NEJM 2010 Komplikationen – Adverse Events Adverse Event Pharmakotherapie + EBL (n = 31) Früher TIPS (n = 32) Anzahl Patienten Komplikationen der portalen Hypertension Hepatische Enzephalopathie 12 8 Aszites 9 5 SBP 2 0 Hepatorenales Syndrom 5 2 Seite 23 03..09.2016| Ösohagusvarizen | T. Goeser Garcia-Pagan et al. NEJM 2010 Prophylaxe der Varizenblutung Präprimäre Prävention Primärprävention (EV ≥ 5 mm) Sekundärprävention Hämostase klein Beginn der Zirrhose Therapie der Grunderkrankung! Varizenentstehung Nicht sinnvoll! Kontrolle alle 2 Jahre Seite 24 03..09.2016| Ösohagusvarizen | T. Goeser groß Erste Blutung • Betablocker • Ligatur bei großen Varizen und BetablockerUnverträglichkeit Varizenblutung – Sekundärprohylaxe Ligatur vs. medikamentöse Therapie Varizen-Rezidivblutung RR (random) 95% CI RR (random) 95% CI Villanueva et al. 0,63 (0,40; 0,98) Lo et al. 2,13 (1,19; 3,82) Patch et al. 0,65 (0,35; 1,22) Romero et al. 1,10 (0,69; 1,78) Gesamt (95% CI) 0,98 (0,57; 1,68) p = 0,95 0,1 0,2 0,5 1 2 5 10 Überleben RR (random) 95% CI RR (random) 95% CI Villanueva et al. 0,77 (0,50; 1,18) Lo et al. 0,52 (0,24; 1,15) Patch et al. 1,07 (0,63; 1,82) Romero et al. 1,00 (0,46; 2,17) Gesamt (95% CI) 0,83 (0,63; 1,11) Ligatur und medikamentöse Therapie gleichwertig bzgl. Rezidivblutungsrate und Mortalität p = 0,21 0,1 0,2 0,5 1 Betablocker + Nitrate Seite 25 2 5 10 Endoskopische Bandligatur 03..09.2016| Ösohagusvarizen | T. Goeser Bosch et al. Dig Dis 2006 Varizenblutung – Sekundärprophylaxe Ligatur vs. Ligatur plus Nadolol Weniger Rezidivblutungen Gleiche Mortalität (n = 37) Ligatur+ Nadolol (n = 43) Anzahl, Median (Spanne) 3 (1 - 7) 3 (1 - 7) Varizen-Rezidivblutung, n (%) 14 (38) 6 (14) Ösophagus-Varizen 10 4 Ösophagus-Geschwür 3 1 Magenvarizen 1 1 1 - 77%, 97% 54%, 68% 4 (10,8) 5 (11,6) Leberversagen 2 2 Varizenblutung 1 - HCC 1 1 Hepatorenales Syndrom - 2 15 ± 8 17,5 ± 7,8 1-2 2 - 24 Ligatur Anteil der Patienten ohne Rezidivblutung (%) 100 87% 80 p = 0,006 60 p-Wert 0,006 Source of bleeding 64% 40 Ligatur Ligatur + Nadolol 20 Blutung aufgrund PHG Wahrscheinlichkeit Rezidiv Varizen Jahr 1, Jahr 2, % 0 0 4 8 12 16 20 Monate 24 Mortalität, n (%) 0,06 Todesursache Follow-up (Monate) Mean ± SD Spanne Seite 26 03..09.2016| Ösohagusvarizen | T. Goeser De la Pena et al. Hepatology 2005 TIPS zur Sekundärprophylaxe vs. Pharmakotherapie Propanolol + Isosorbid-Mononitrat Gleiche Mortalität 100 75 p = 0,01 50 TIPS Pharmakotherapie 25 0 0 3 6 9 15 12 18 21 24 Wahrscheinlichkeit (%) Wahrscheinlichkeit (%) Weniger Rezidivblutungen 100 75 n.s. 50 TIPS Pharmakotherapie 25 0 0 3 6 9 15 12 18 21 24 Monate Monate Wahrscheinlichkeit (%) Mehr Enzephalopathie 100 p = 0,0009 75 10 mm TIPS, uncovered 50 TIPS Pharmakotherapie 25 0 Seite 27 0 3 6 9 12 15 18 03..09.2016| Ösohagusvarizen | T. Goeser Monate 21 24 Escorsell et al. Hepatology 2002 J. Hepatol. 2013 Kaplan–Meier plots for uncontrolled variceal bleeding or variceal rebleeding. (A) Patients receiving early-TIPS have a significantly lower probability of failure to control bleeding or rebleeding than patients receiving standard therapy. (B) Uncontrolled variceal bleeding or variceal rebleeding in patients receiving early-TIPS in the surveillance study is equivalent to that observed in the RCT Seite 28 03..09.2016| Ösohagusvarizen | T. Goeser Kaplan–Meier plots for death, according to treatment group. (A) Patients receiving early-TIPS have a lower probability of death than patients receiving standard therapy. (B) Actuarial probability of dying in patients treated with early-TIPS in the surveillance study is equivalent to that observed in the RCT. • RCT, Child A/B, Blutung >5 d zuvor, mindestens 2 Varizen • 8 mm TIPS (n=90) vs. Propanolol/ISMO (n=95) • HVPG Baseline und 2 Wochen nach Therapiebeginn • Falls Non-Responder Stop ß-Blocker → EVL • f/u 2 Jahre Seite 29 • Primärer Endpunkt Re-Blutung • Sekundäre Endpunkte Überleben, Sicherheit, Lebensqualität 03..09.2016| Ösohagusvarizen | T. Goeser Prevention of Rebleeding From Esophageal Varices in Patients With Cirrhosis Receiving Small-Diameter Stents Versus Hemodynamically Controlled Medical Therapy Sauerbruch, Gastroenterology 2015 Rebleeding all randomized 6–21 days after bleeding more than 3 weeks after bleeding 7% vs. 26%, p=0.002 Seite 30 03..09.2016| Ösohagusvarizen | T. Goeser Prevention of Rebleeding From Esophageal Varices in Patients With Cirrhosis Receiving Small-Diameter Stents Versus Hemodynamically Controlled Medical Therapy Sauerbruch, Gastroenterology 2015 Überleben, gesamt randomized 6–21 days after bleeding more than 3 weeks after bleeding Seite 31 03..09.2016| Ösohagusvarizen | T. Goeser Prevention of Rebleeding From Esophageal Varices in Patients With Cirrhosis Receiving Small-Diameter Stents Versus Hemodynamically Controlled Medical Therapy Sauerbruch, Gastroenterology 2015 Enzephalopathie Seite 32 03..09.2016| Ösohagusvarizen | T. Goeser SF-36 Covered transjugular intrahepatic portosystemic shunt versus endoscopic therapy + β‐blocker for prevention of variceal rebleeding Reblutung Therapieversagen Seite 33 03..09.2016| Ösohagusvarizen | T. Goeser Überleben HE Hepatology 2016;63:581–589 Prävention der Rezidivblutung Was sagt Baveno VI ? Seite 34 • First line therapy for all patients is the combination of NSBB (propranolol or nadolol) + EVL (1a;A). • EVL should not be used as monotherapy unless there is intolerance/ contraindications to NSBB (1a;A). • NSBB should be used as monotherapy in patients with cirrhosis who are unable or unwilling to be treated with EVL (1a;A). • Covered TIPS is the treatment of choice in patients that fail first line therapy (NSBB + EVL) (2b;B). • Because carvedilol has not been compared to current standard of care, its use cannot be recommended in the prevention of rebleeding (5;D). 03..09.2016| Ösohagusvarizen | T. Goeser Prophylaxe der Varizenblutung Präprimäre Prävention Primärprävention (EV ≥ 5 mm) Sekundärprävention Hämostase klein Beginn der Zirrhose Therapie der Grunderkrankung! Seite 35 Varizenentstehung Nicht sinnvoll! 03..09.2016| Ösohagusvarizen | T. Goeser groß Erste Blutung • Betablocker • Ligatur bei BetablockerUnverträglichkeit Ligatur + Betablocker Betablocker Ligatur nur bei KI NSBB Covered TIPS Addition of Simvastatin to Standard Therapy for the Prevention of Variceal Rebleeding Does not Reduce Rebleeding but Increases Survival in Patients With Cirrhosis Abraldes, Villanueva et al., Gastroenterology in press • RCT, n=158, Child A / B vs. C • 78 Plc., 69 Simva 40 mg/d innerhalb von 10 Tagen • f/u 24 Monate • Primärer Endpunkt: kombiniert Re-Blutung und Tod • Sekundärer Endpunkt Re-Blutung oder Tod Simvastatin Plazebo Rebleeding 25% 28% SAE 49% 53% Tod 9% 22% • Survival verbessert nur CP A oder B, nicht C Allerdings nicht primärer Endpunkt der Studie Seite 36 03..09.2016| Ösohagusvarizen | T. Goeser Proton pump inhibitor treatment is associated with the severity of liver disease and increased mortality in patients with cirrhosis N= 272 Prospektive, monocentric PPI: 78,3% PPI associated with MELD Ascites Seite 37 (p=0,027) (p=0,039) 03..09.2016| Ösohagusvarizen | T. Goeser Dultz et al. 2014; Aliment. Pharm Ther. , online Factors associated with overall survival in univariate and multivariate analyses Parameter Seite 38 Univariate analysis Multivariate analysis HR 95% CI P value HR 95% CI P value PPI treatment 2.330 1.264–4.296 0.007 2.363 1.260–4.430 0.007 Male gender 0.763 0.492–1.184 0.228 N.S. Infection 2.704 1.759–4.158 <0.001 N.S. Decompensation 2.700 1.542–4,730 0.01 2.211 1.208–4.045 0.010 HCC 2.542 1.557–4.149 <0.001 4.971 2.909–8.497 <0.001 MELD 1.102 1.067–1.138 <0.001 1.097 1.059–1.137 <0.001 Age ≤57 0.713 0.466–1.091 0.119 N.S. Alcoholic cirrhosis 1.378 0.900–2.111 0.140 N.S. Viral (HBV/HCV) cirrhosis 0.782 0.470–1.303 0.345 N.S. 03..09.2016| Ösohagusvarizen | T. Goeser Dultz et al. 2014; Aliment. Pharm Ther. , online Use of Proton Pump Inhibitors in the Management of Gastroesophageal Varices A Systematic Review MEDLINE/EMBASE/COCHRANE/Abstracts Studies found 1946 - 9/2014 1156 Included 20 Wide methodological heterogeneity and moderately high risk of bias among studies Results PPIs reduce esophageal ulcer size post–elective esophageal ligation clinical importance of such findings is not known No role of PPIs for long-term prophylaxis of portal hypertension–related bleeding high-dose infusion for acute management of GEV hemorrhage Seite 39 03..09.2016| Ösohagusvarizen | T. Goeser Lo et al. 2015; 49: 207; Annals Pharmacotherapy Prevention of HCC Seite 40 03..09.2016| Ösohagusvarizen | T. Goeser Vielen Dank für Ihre Aufmerksamkeit! Seite 41 03..09.2016| Ösohagusvarizen | T. Goeser