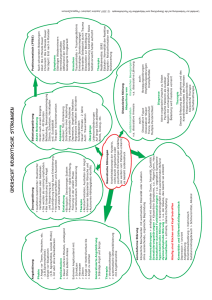
Rotenburger Entwicklungshandbuch
Werbung

Rotenburger Handbuch zur seelischen Entwicklung von Kindern und Jugendlichen Bernhard Prankel 4. Auflage, Version 8/2008 Vorwort Im Jahre 1994 publizierten GRAWE, DONATI und BERNAUER ihr umfangreiches Forschungswerk mit dem Titel „Psychotherapie im Wandel. Von der Konfession zur Profession“. Ihre zwei Kernaussagen waren: (1) Psychotherapeuten halten zu sehr an allgemeinem und überkommenem Schulenwissen fest. Den Klienten nützt es eher, wenn die Therapeuten die Aufgaben und Probleme ihrer Patienten konkreter behandeln und dabei die jeweils aktuellen wissenschaftlichen Erkenntnisse heranziehen. (2) Die Therapeuten sollen ihren Klienten vor allem dazu verhelfen, ihre Fähigkeiten und Möglichkeiten einerseits und ihre Aufgaben bzw. Probleme andererseits konkreter wahrzunehmen. Sodann gilt es, zwischen beiden möglichst sinnvoll und wirksam zu vermitteln. lichen und ihren Familien befassen. Es soll zu empirisch gut begründbaren Behandlungsmethoden und zu einer effizienten Arbeitsorganisation verhelfen. Standards und Systematiken sind notwendig, um an entscheidender Stelle über flexible Freiräume zu verfügen: Wo Eltern oder erziehungsberechtigte Pädagogen zusammen mit ihren Kindern, Lehrer mit ihren Schülern und Therapeuten mit ihren Klienten Fähigkeiten und Bindungen anbieten und entstehen lassen, da gilt es, in der persönlichen Begegnung Entwicklungsaufgaben, Chancen und Lösungsmöglichkeiten zu erspüren und sie den Betroffenen nahe zu bringen: Dort sind spontane Wendungen, Variantenreichtum und Vielseitigkeit nicht nur gefragt, sondern unabdingbar. Seither hat sich viel getan: Meilensteine für die Versorgung sind das Psychotherapeutengesetz, die Integration verlässlicher Forschungsergebnisse zu Entwicklungsrisiken und zur individuellen Reifung von Ressourcen sowie flexible und störungsspezifische Behandlungsangebote. Aus dem heutigen Behandlungsalltag sind aufsuchende, Gruppen- und Videoarbeit, Elterntraining und Familienbehandlung, teil-, voll- und intervallstationäre Angebote ebenso wie gut ausgearbeitete pädagogische Gruppenkonzepte und individuelle Stufenpläne nicht mehr wegzudenken. Auch die Zusammenarbeit zwischen Schule, Jugendhilfe und Therapeuten ist klarer konturiert. Allen Kolleginnen und Kollegen der Rotenburger Klinik sei dafür gedankt, dass sie neben ihrer klinischen Arbeit Beiträge geschrieben, Konzepte ausprobiert, ständig neue Ideen eingebracht oder ihre Kollegen durch eigene Mehrarbeit dafür freigestellt haben. Dadurch konnte das Rotenburger Entwicklungshandbuch seit der letzten Auflage erheblich verbessert und erweitert werden. Spezieller Dank für die Mitarbeit an einzelnen Kapiteln gilt Thomas Maier (Schwer zu bremsen, Krisen, Substanzabusus, Münchhausen-by-proxy-Syndrom), Jochen Gehrmann/Ludwigshafen (Pharmaka, Schlafstörungen, Einnässen), Andrea Küther, Ulrike Richter (Adipositas), Mirjam Lincke und Nicola Stafe (Essstörungen), Julia Adamus und Dirk Meyer (frühe Entwicklungs- und Bindungsstörungen), Gunter Groen, Bettina Kelle (emotionale Störungen), Birger Repp (Organisationsentwicklung), Thomas Lange, Alexandra Schäfer, Bärbel Durmann und Ursula Hamann nebst Mitarbeitern (Stationsprojekte, Dokumentvorlagen) und nicht zuletzt Britta Cordes für die redaktionelle Unterstützung. Es bleibt indes viel zu tun. Die Verbesserungspotentiale im deutschen Schulsystem und in der Jugendhilfe werden breit diskutiert, aber wie sieht der psychotherapeutische bzw. psychiatrische Alltag aus? Zunächst müssen Klientenfamilien feststellen, dass sie viele Monate auf ihre Behandlung warten müssen; in dieser Zwischenzeit, davon können wir ausgehen, werden aus Problemen Krisen, aus Krisen Störungen und aus Störungen Krankheiten. Sodann treffen die Betroffenen auf sehr unterschiedliche Behandlungskonzepte. Mit dem Argument der Vielfalt ist es nicht mehr getan, wenn Therapeuten durchschnittlich sechs oder dreißig ambulante Termine benötigen, wenn Kliniken im Mittel vierzig oder einhundertsechzig Tage stationär behandeln, wenn eine Institution kaum ambulant oder gar nicht tagesklinisch behandelt, während im Nachbarkreis viele flexible Behandlungssettings vorgehalten werden. Schon vor dreizehn Jahren meinten GRAWE und Mitarbeiter, dass derartige Kontraste „(weder) ethisch noch volkswirtschaftlich vertretbar erscheinen“ (S.1). Alle Nutzer dieses Handbuches sind dazu weiterhin eingeladen, ihre Anregungen, Ideen und Verbesserungsvorschläge mitzuteilen und beizutragen. Der Inhalt des Handbuches und alle zugehörigen Dateien stehen auch in der Dateiversion zur freien Verwendung, solange keine kommerziellen Belange berührt sind. Bernhard Prankel Das Rotenburger Entwicklungshandbuch wendet sich mit der nun vierten Auflage an alle Kolleginnen und Kollegen, die sich mit psychosozialen Problemen, Störungen und Erkrankungen von Kindern, JugendI II Inhaltsverzeichnis TEIL 1: ENTWICKLUNGSSTRUKTUREN 1 1.1. Risikofaktoren, Ressourcen, Reifungsdynamik 1.1.1. Risikofaktoren erheben 1.1.2. Ressourcen beobachten und einschätzen 1.1.3. Reifungsdynamik erschließen 1.1.4. Diagnosen stellen 1 2 3 10 15 1.2. Lernen: Die Methode hinter Pädagogik und Therapie 1.2.1. Lerntechniken 1.2.2. Lernen in Pädagogik und Therapie 1.2.3. Lernen: Der theoretische Hintergrund 16 16 23 24 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 28 2.1. Beziehungs- und Bindungsstörungen 2.1.1. Beziehungen unter Gleichaltrigen 2.1.2. Bindungsstörungen 28 28 32 2.2. Dissoziative Störungen 36 2.3. Schizophrene Psychosen 39 2.4. Lern- und Entwicklungsstörungen 2.4.1. Lese- und Rechtschreibschwäche 2.4.2. Rechenschwäche 2.4.3. Intellektuelle Minderbegabung 42 42 43 44 2.5. Tiefgreifende Entwicklungsstörungen 47 2.6. Kinder, die „schwer zu bremsen“ sind 52 2.7. Krisen und Anpassungsstörungen 2.7.1. Krise und Chance: Hochhängen oder flach halten? 2.7.2. Reaktion auf kritische Lebensereignisse (Anpassungsstörungen) 2.7.3. Gespräche mit Kindern über Sterben und Tod 2.7.4. Mutismus 55 55 56 61 62 2.8. Suizid und Suizidversuch 2.8.1. Suizide 2.8.2. Suizidversuche 2.8.3. Vorbeugung 64 64 66 68 2.9. Sexueller Missbrauch – Tätertherapie 2.9.1. Rechtliche Hintergründe 2.9.2. Symptome 2.9.3. Diagnostik und Behandlung 2.9.4. Kooperation 2.9.5. Prävention 70 70 71 72 76 76 2.10. Schädlicher Gebrauch von Drogen 77 2.11. Störungen durch den Konsum von Medien 84 2.12. Zwangs- und Ticstörungen 89 2.13. Essstörungen 92 III 2.14. Störungen auf der Elternebene 2.14.1. Wenn Eltern streiten und sich trennen 2.14.2. Psychisch kranke Eltern und ihre Kinder 2.14.3. Alkoholabhängigkeit bei Eltern 2.14.4. Das Münchhausen-by-proxy-Syndrom 2.14.5. Pathogene Eltern-Kind-Beziehungen 98 98 103 105 108 110 2.15. Kognitive und Verhaltenstherapie 2.15.1. Vorstellungen 2.15.2. Kurzschlüsse 2.15.3. Behandlungstechniken 111 111 112 114 2.16. Gruppenpsychotherapie 2.16.1. Die Wirksamkeit von Elterntrainingsprogrammen 2.16.2. Exkurs: Gruppentherapeutische Arbeit in Rotenburg 118 118 121 2.17. Psychopharmakotherapie 2.17.1. Arzneimittelrecht 2.17.2. Grundsätze für die Behandlung mit psychoaktiven Arzneimitteln 2.17.3. Verhaltensstörungen mit Aggressivität 2.17.4. Zwangs- und Ticstörungen 2.17.5. Psychosen 2.17.6. Depressive und Angststörungen 2.17.7. Stimulanzien 2.17.8. Laxanzien und Antienuretika 2.17.9. Psychopharmaka und Dosen 124 124 124 125 126 126 129 131 132 134 TEIL 3: SOZIALPÄDIATRIE 141 3.1. Schwangerschaft, Geburt und Vorsorge 3.1.1. Schwangerschaftsrisiken 3.1.2. Geburts- und Vorsorgeuntersuchungen 3.1.3. Impfungen 3.1.4. Frühförderung und Früherkennung 141 141 144 147 147 3.2. Häufige Erbkrankheiten 3.2.1. Turner-Syndrom 3.2.2. Klinefelter-Syndrom 3.2.3. XYY-Syndrom 3.2.4. Fragiles-X-Syndrom 3.2.5. Rett-Syndrom 3.2.6. Down-Syndrom 3.2.7. Deletion 22q11.2 3.2.8. Phenylketonurie 3.2.9. Prader-Willi-Syndrom 3.2.10. Williams-Beuren-Syndrom 148 148 148 149 149 150 151 151 152 153 154 3.3. Übergewicht 155 3.4. Hörstörungen 157 3.5. Kopfschmerzen 158 3.6. Schlafstörungen 161 3.7. Ausscheidungsstörungen 3.7.1. Verstopfung und Einkoten 3.7.2. Einnässen 163 163 166 3.8. Chronisch kranke Kinder 169 3.9. Anfallserkrankungen 170 IV TEIL 4: ORGANISATIONSSTRUKTUREN 177 4.1. Organisationsentwicklung 177 4.2. Einarbeitung 180 4.3. Weiterbildung 182 4.4. Information und Dokumentation 4.4.1. Information organisieren 4.4.2. Die Behandlung dokumentieren 4.4.3. Nach außen kommunizieren 4.4.4. Öffentliche Organe und Verbände 183 183 184 186 187 4.5. Stellenbeschreibungen 188 4.6. Die Rechtsnormen 4.6.1. Die Patienten 4.6.2. Die Mitarbeiter 4.6.3. Das Krankenhaus 4.6.4. Niedergelassene Ärzte 191 191 200 200 201 4.7. Fachgutachten erstellen 4.7.1. Sorge- und Umgangsrecht 4.7.2. Verantwortlichkeit, Strafreife, Schuldfähigkeit 4.7.3. Glaubwürdigkeit 202 203 205 209 TEIL 5: ANHANG 210 5.1. Formulare und Dokumentvorlagen 210 5.2. Curricula 212 5.3. Verzeichnis der Tabellen und Abbildungen 213 5.4. ICD 10: Klassifikation psychischer Störungen 214 5.5. Literatur 215 V Hinweise zur Handhabung Orange umrandete Absätze in blauer Schrift (Farben der Dateiversion) enthalten Merksätze und Zusammenfassungen. Die Randmarkierung von Absätzen weist auf Beispiele oder Erläuterungen hin. Hyperlinks erleichtern das Springen innerhalb der Dateiversion des Handbuches und in das Internet: Anklicken, ggf. Strg-Anklicken; Rückkehr durch „Alt-Pfeillinks“ oder die entsprechende Taste auf der Web Leiste). Zahlreiche hilfreiche Formulare und Curricula für den therapeutisch-pädagogischen Alltag sind im Anhang aufgelistet, befinden sich als Dateien auch auf einer Begleit-CD und können z.T. auch aus der Homepage heruntergeladen werden. LITERATURANGABEN befinden sich im Haupttext, am Ende jedes Abschnitts (Zum Nachlesen) sowie ausführlich mit bibliografischen Angaben im Anhang. Haftungsausschluss: Bei Medikamenten Herstellerangaben gemäß Fachinformation. VI gelten die Das Leitmotiv der Rotenburger Klinik für Kinderund Jugendpsychiatrie und Psychotherapie Wir arbeiten mit einem entwicklungsorientierten Menschenbild. Das Kernarbeitsfeld der Klinik ist die Entwicklung und Reifung junger Menschen. Alle Mitarbeiter nutzen in der Arbeit mit den Klienten und auch untereinander einheitliche und konkret handlungsorientierte Entwicklungsstrukturen. Wirksame pädagogische und therapeutische Interventionen befassen sich mit den Ressourcen der Klienten, ihrer Bindungsfähigkeit sowie ihrer gesellschaftlichen Verantwortlichkeit. Therapie, Erziehung und Bildung arbeiten inhaltlich mit unterschiedlichen Schwerpunkten an der Förderung der individuellen Entwicklung. Pädagogen wie Therapeuten verhelfen den Klienten und ihren Familien zum Ausbau ihrer Ressourcen; sie fördern die Fähigkeit, Beziehungen zu gestalten und Bindungen einzugehen. Erziehung, Bildung und Therapie zielen auf ein bewusstes und verantwortungsvolles Handeln. Für Patienten, für Mitarbeiter und für Kooperationspartner gelten einheitliche Entwicklungsstrukturen. Gegenüber den Patienten gelten die Orientierung an Ressourcen, die therapeutische Bindung sowie die Stärkung der Verantwortlichkeit als die Interventionsprinzipien. Auch die Mitarbeiter profitieren von diesen Entwicklungsgrundsätzen, etwa durch ein Mentorensystem für neue Kollegen, das vorliegende Handbuch mit systematischen Einarbeitungsmodulen oder die individuell geförderte Übernahme von Verantwortung. Schließlich profitieren auch die externen Kooperationspartner der Klinik vom Rotenburger Kooperationsstandard, vom Rotenburger Fortbildungscurriculum und den monatlichen Rotenburger Fallzirkeln für die Mitarbeiter der komplementären Einrichtungen. Die Klienten befinden sich im Mittelpunkt unserer Arbeit. Die Klinikarbeit konzentriert sich auf das Wohl der uns anvertrauten Patienten und ihrer Familien. Wir handeln im informierten Einverständnis der Klienten und ihrer Erziehungsverantwortlichen. Durch eine flexible Organisation erhalten und fördern wir eine weitgehende Selbstverantwortlichkeit unserer Klientenfamilien. VII TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Teil 1: Entwicklungsstrukturen Im Rahmen einer sorgfältigen Diagnostik werden (1) die epidemiologisch wirksamen Entwicklungsrisiken gezielt aus der Anamnese erhoben und (2) die Ressourcen systematisch beobachtet. Aus diesen Daten wird (3) eine Reifungsdynamik abgeleitet. nach den drei Entwicklungsstrukturen (Ressourcen, Bindung, Verantwortlichkeit) geordnet. Zur Förderung der Entwicklung sind die Lerntechniken als Behandlungsmittel unabdingbar. Die Analyse dieser drei grundlegenden Entwicklungsstrukturen dient der Formulierung der Behandlungsziele und -Mittel. Die Behandlungsziele sind 1.1. Risikofaktoren, Ressourcen, Reifungsdynamik Schon als Laien empfinden wir ein Kind als ‚belastet’, wenn seine Eltern arm sind oder sich getrennt haben, wenn seine Mutter verstarb oder sein Vater Straftaten beging. In der Tat vergrößern bestimmte kritische Lebensereignisse die Wahrscheinlichkeit, dass die Entwicklung der Kinder leidet (z.B. RUTTER, TAYLOR 2002). Es ist somit sinnvoll, bei Kindern, die wegen psychosozialer Probleme, Störungen oder Erkrankung vorgestellt werden, die Risikofaktoren sorgfältig zu erheben. Dabei sollte man sich darüber bewusst sein, dass Risiken weder faktische Störungen noch ursächliche Bedingungen mit der notwendigen Folge einer Störung sind. aler Fertigkeiten und Fähigkeiten im klinischen Alltag kaum umfassend zu erheben sind; auch die Wechselbeziehungen unter diesen Faktoren sind bisher nur in geringem Maße erforscht (vgl. FONAGY et al. 2002, ROTH, FONAGY 2005). Unter allen Umständen muss vermieden werden, sich in übereilten Mutmaßungen, Befürchtungen oder Hoffnungen zu verlieren und diese den Klienten als Entwicklungs- oder gar Heilungsauftrag zu verschreiben. Man vermeidet dies, indem man die Risiken und den aktuellen Ressourcenstatus systematisch erhebt und die Reifungsdynamik daraus nachvollziehbar abgeleitet. Auf diese Weise klärt sich für alle Beteiligten der Blick auf die anstehenden Entwicklungsaufgaben und Behandlungsziele. Wir erfahren daher erst, ob eine Auffälligkeit oder Störung besteht, wenn wir das Kind, sein Erleben, sein Handeln und seinen Entwicklungsraum unmittelbar beobachten und seine Ressourcen, d.h. seine aktuellen Fähigkeiten und Fertigkeiten und ggf. auch Beeinträchtigungen erheben (PAPOUŠEK 1996). Bei Daten aus einer Einzelbeobachtung ist wiederum zu beachten, dass diese nicht ohne weiteres eine eindeutige Störung nahe legt.. Erkenntnisquellen, die dazu dienen, gemeinsam mit den Betroffenen über angemessene Behandlungsziele und -mittel zu entscheiden: Beide Blickwinkel ergänzen einander. Zudem kann man versuchen, Zusammenhänge zwischen erhobenen Risiken und nachgewiesenermaßen beeinträchtigten Ressourcen zu finden. Wir könnten z.B. schlussfolgern: ‚Die Mutter verstarb (Risiko), und dieses Trauma erklärt die auffälligen Handlungsweisen des Kindes (eingeschränkte Ressourcen). • Anamnestische Daten zu epidemiologisch gesicherten Einflüssen (Risikofaktoren). • Individuelle Beobachtung der Fähigkeiten und Fertigkeiten der Klienten (Ressourcen). • Annahmen über Zusammenhänge zwischen den erhobenen Einflussfaktoren (Reifungsdynamik). Zu diesen drei Erkenntnisquellen folgen nun klinische und Forschungsbeispiele und eine praktikable Systematik. Derartige reifungsdynamische Annahmen tragen dazu bei, die allgemeine Entwicklung und Reifung des Kindes und auch die Entstehung der Störung näher zu bestimmen. Sie sind indes immer als vorläufig zu betrachten, da sowohl die vielschichtigen Bedingungen, unter denen Kinder aufwachsen, als auch die Vielzahl körperlicher, psychischer und sozi- 1 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1.1. 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Risikofaktoren erheben Michael RUTTER und seine Londoner Arbeitsgruppe untersuchten Anfang der 70er Jahre alle Kinder der englischen Kanalinsel Isle of Wight auf Entwicklungsrisiken und ihre Auswirkungen. Sie fanden heraus, dass ab einer gewissen Anzahl und Schwere der Risiken die individuelle Entwicklung unweigerlich leidet. Die Ergebnisse dieser bedeutenden epidemiologischen Studie wurden später vielfach bestätigt (RUTTER 1993, MINDE 1988, WERNER 1990, DORNES 1993, POUSTKA, VAN GOOR-LAMBO 2000, DUNN 2001, BELSKY 2001, YULE 2001, ATZABA-PORIA et al. 2004). Tabelle 1: Entwicklung: Risikofaktoren 1. Mangel an elementaren Ressourcen: • Materiell: Finanzen, Arbeit, Wohnraum, Umgebung • Information und Bildung: Sprache, Schul- und Ausbildung der Eltern • Gesundheit der Familie: Behinderung, Erkrankungen, Sucht, Traumata 2. Beeinträchtigte Bindungen: Wenn man die Risiken beim einzelnen Patienten sorgfältig erhebt (Tabelle 1 S.2), kann man die allgemeine biografische ‚Belastung’ schätzen (Tabelle 2 S.2), d.h. wie wahrscheinlich eine Störung entsteht oder vorhanden ist. Auch der Behandlungsverlauf hängt von der Anzahl und Schwere der Risiken ab. • Reguläre Bezugswechsel hinsichtlich Wohnort, Schule, Ausbildung, Arbeit • Instabile Beziehungen und Brüche: Streit und Trennung, Todesfälle 3. Hinweis auf eingeschränkte Verantwortlichkeit: Für klinische Zwecke ist es hilfreich, die als wirksam nachgewiesenen Risikofaktoren zu systematisieren (vgl. auch Kinderschutzzentrum Berlin 1996, DUNN 2001, HAHLWEG 2001). Hierzu können die grundlegenden Entwicklungsstrukturen Ressourcen, Bindung und Verantwortlichkeit dienen, die später in ihrer Bedeutung noch ausführlich erläutert werden. (Auf die Darstellung der Forschung zu Schutzfaktoren wird hier verzichtet, da es dort in der Regel um nicht vorhandene Risiken geht.) • Eltern bei Geburt des ersten Kindes 21 Jahre oder jünger • Jugendhilfemaßnahmen bei den Eltern des betroffenen Kindes • Verletzung sozialer Normen (v.a. Straffälligkeit) im näheren Umfeld Tabelle 2: Entwicklungsrisiken: Experteneinschätzung zur Schwere (nach MONOGHAN, ROBINSON, DODGE 1979; vgl. auch HARTMAN et al. 2001, WILLEMSE, VAN YPEREN, RESPENS 2003) 1. Mangel an elementaren Ressourcen Materielle Not ist durch knappe Finanzen, Arbeitslosigkeit oder unzureichenden Wohnraum bedingt (z.B. KÜRNER, NAFROTH 1994, BRADLEY et al. 2001, BARENBAUM et al. 2004, TOTSIKA, SYLVA 2004). Eingeschränkter Zugang zu Information ist gegeben, wenn geringe Sprachkenntnisse, ein niedriger Bildungsstand oder soziale Isolation vorhanden sind (VERMEIREN et al. 2004, TOTSIKA, SYLVA 2004). Die körperliche und psychische Gesundheit der Familie kann durch körperliche oder psychische Erkrankungen, Fehlbildungen oder Behinderungen, Suchterkrankungen und Traumata gestört sein (z.B. HARTMANN 1999, MAIN 2002, DYKENS, HODAPP 2001, LANDOLT et al. 2003, WAILOO et al. 2003, DREWETT et al. 2004, BOLTON et al. 2004, BARKMANN et al. 2007). 2 Skala 0-100 Tod eines Elternteils >90 Trennung des Kindes von den Eltern, Scheidung der Eltern, sexueller Missbrauch >80 Schwere Erkrankung des Kindes, Todesfall in der Familie, längere Haft eines Elternteils, Entdeckung der eigenen Adoption >70 Beginn einer Stiefelternschaft, Erkrankung eines Elternteils, Wiederholen eines Schuljahres, sinkende Beliebtheit >60 Todesfall in der näheren Umgebung, Einschulung, zunehmender Streit mit oder zwischen den Eltern, Schulverweis >50 Geburt eines Geschwisters, Tod von Großeltern, kürzere Haft eines Elternteils, Schulwechsel, Auszug eines Geschwisters, Ganztagsarbeit der Mutter, Einzug eines dritten Erwachsenen, Arbeitslosigkeit eines Elternteils >40 Erkrankung eines Geschwisters, Streit mit Geschwistern, Schwangerschaft der minderjährigen Schwester, Veränderung der Finanzlage, Umzug >30 Beginn eines neuen Schuljahres >20 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK 2. Bindungsrisiken Freundeskreis, der Abbruch einer Ausbildung oder die Kündigung durch einen Arbeitgeber labilisieren die Betroffenen deutlich stärker als die erwähnten regulären Bezugswechsel. Mitunter sehr unvermittelt müssen sie sich auf eine neue Umgebung einstellen, in der Beziehungen, Aufgaben und Ressourcen neu verhandelt werden müssen. Brüchen gehen zudem meist anhaltende Spannungen voraus, welche mit der Trennung meist noch nicht enden. Dies kostet zusätzliche Energie. Nicht von ungefähr gehen drei Viertel aller Suizidversuche auf derartige Brüche zurück (z.B. SHAFFER, PIACENTINI 1994, LIER, GAMMELTOFT, KNUDSEN 1995, DUNN 2004, DUNN et al. 2004). Reguläre Bezugswechsel sind Bestandteil jeder normalen Entwicklung, z.B. die Einschulung, ein Umzug, ein sich verändernder Freundeskreis, der Auszug aus dem Elternhaus, der Beginn einer Ausbildung, der Wechsel einer Arbeitsstelle, der Eintritt in eine neue Beziehung. Gehäufte Bezugswechsel können ein Kind anstrengen und v.a. im Zusammenhang mit anderen Risiken an seine Belastungsgrenze führen (vgl. BEE 1989; vgl. auch CASSIDY, SHAVER 1999). Instabile Beziehungen und Brüche wie Streit und Trennung der Eltern, der Tod von Bindungspersonen, notgedrungene Wohnort- und Schulwechsel, eine Klassenrückstufung, die Ausgrenzung aus einem 3. Risiken im Verantwortungsgefüge Die folgenden Bedingungen können die Betreuung eines Kindes beeinträchtigen (z.B. JUFFER, STAMS, VAN IJZENDOORN 2004, BODEN, FERGUSSON, HORWOOD 2008): • Eltern, die bei Geburt ihres ersten Kindes minderjährig oder heranwachsend (bis 21 Jahre alt) waren, • Eltern, die als Minderjährige selbst einmal vom Jugendamt betreut wurden, • ein normenschwaches Umfeld, z.B. straffällige Eltern, Nachbarn oder Freunde. 1.1.2. Ressourcen beobachten und einschätzen Wenn Pädagogen und Therapeuten die Fähigkeiten ihrer Klienten sorgfältig erheben, dann können sie die gut entwickelten dafür nutzen, die schwächeren zu fördern (GRAWE, DONATI, BERNAUER 1994). Indes scheinen die menschlichen Ressourcen wegen ihres Umfanges und ihrer Komplexität nur schwer fassbar: • • erledigen oder handwerken (vgl. MILLER, GALANTER, PRIBRAM 1973, VOLPERT 1983). • Zunächst ist der biochemische Stoffwechsel zu nennen. Er vollzieht sich in Zellorganellen, Körperzellen und Organen; diese regulieren sich teils selbständig, teils sind sie in ihren Funktionen vielfältig miteinander verflochten. Ihre Aufgabe ist es, den Körperhaushalt aufrecht zu erhalten, indem sie Baustoffe, Energie und Information (Hormone, Nerven) bereitstellen. Auch die Einflussfaktoren im sozialen Gefüge in der jedes Individuum agiert, sind nicht vollständig beschreibbar. Die Mitglieder der Gemeinschaft stimmten ihren Bedarf und ihre Ressourcen ständig aufeinander ab: Ob in Familie oder Schule, in Arbeit oder Freizeit, kollektive Ziele erfordern Informationsaustausch, Verhandlungsgeschick und Verantwortlichkeit, mithin Gemeinsinn. Im klinischen Alltag kann dieses weite Ressourcenspektrum immer nur zu Teilen erfasst werden, und einige Funktionen sind auch in hohem Maße veränderlich. Überdies können wir nur bestimmte Daten hinreichend verlässlich messen (z.B. das Wachstum, die Nahrungsaufnahme, das Hörvermögen, die schulischen Leistungen), während andere, wie etwa das Erziehungsvermögen der Eltern, zwar bei Beobachtern einen Eindruck hinterlassen, über den aber, wenn es auf eine verlässliche Wahrnehmung Sodann geht es um die nicht minder komplexe Handlungsregulation. Die rasche und feine Abstimmung von Sinnesorganen und Muskeln wird v.a. durch das Nervensystem gesteuert. Derart kann der Organismus als Ganzer zielgerichtet agieren, z.B. turnen, musizieren, Hausaufgaben 3 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK ankommt, selbst erfahrene Fachleute erst Einvernehmen erzielen müssen (z.B. in einer Helferkonferenz). Unter diesen Umständen hilft ein Katalog, die Ressourcen systematisch zu beobachten und zu bewerten (Tabelle 3 S.4). 1. Individuelle biopsychologische Ressourcen 1a. Wachstum und Gedeihen Tabelle 3: Entwicklung: Ressourcen Wachstumsstörungen (Minderwuchs, Hochwuchs), die durch eine erbliche Störung bedingt sind, gehen häufig auch mit motorischen, kognitiven und psychosozialen Schwächen einher. 1. Individuelle biopsychologische Ressourcen a. Wachstum und Gedeihen: Wachstum, Atmung, Nahrungsaufnahme, Ausscheidung, Schlaf; Menses; aktuelle körperliche Krankheiten, Sucht, Allergien, Nahrungsunverträglichkeiten Gedeihstörungen werden durch Infektionen, hormonelle oder Organerkrankungen, bösartige Erkrankungen, Suchterkrankungen oder die psychogenen Essstörungen verursacht. b. Regulation von Wahrnehmung und Handlung: Sinneswahrnehmung, Aufmerksamkeit und Konzentration, Grob- und Feinmotorik. Atem- und Schlafstörungen führen mitunter zu erheblichen Leistungsbeeinträchtigungen. c. Lernen und Freizeit: Neugier und Motivation, Problemlösen, Orientierung und Wissen, besondere Fähigkeiten und Interessen, Zugehörigkeit zu Vereinen oder Gruppen; Fernsehen, Computerspiele (Std./Tag); Umgang mit Geld Eine stark vergrößerte Gaumenmandel („Polypen“, „Adenoide“) ist leicht erkennbar an den drei Symptomen Mundatmung, Schnarchen und häufigen Mittelohrinfekten. Schlaf- und Sauerstoffmangel können im Extremfall zu Gewichtsverlust, Wachstumsstopp, Schlafstörungen und Leistungsschwächen führen. d. Ausgleich von Spannungen: Regulierung von Frustration, Unsicherheit und Angst, Trauer und Schmerz, Wut und Freude; ggf. Eigen- oder Fremdgefährdung Suchterkrankungen können die körperliche und die psychosoziale Entwicklung beeinträchtigen. 2. Bindungsfunktionen a. Beziehungsfähigkeit des Klienten: Mimik, Gestik, Körpersprache; Sprech- und Sprachfähigkeit; Kontaktaufnahme, Einfühlungsvermögen, gegenseitige Abstimmung von Meinungen und Handlungen (Kooperation, Konfliktfähigkeit); Sexualität 1b. Regulation von Wahrnehmung und Handlung Die Sinneswahrnehmung (v.a. Sehen und Hören) muss beim Kind ständig überwacht und schon bei der Eingangsdiagnostik erhoben werden, ggf. einschließlich einer neurologischen Diagnostik. b. Elterliche Zuwendung: Versorgung (Ernährung, Pflege, Schutz) und Aufmerksamkeit (realistische Erwartungen, Förderung, Anerkennung, Regeln und Grenzen), Tagesstrukturen. Ein achtjähriger Junge wurde wegen Aufmerksamkeitsschwächen vorgestellt. Es fanden sich 6 Dioptrien. er konnte an der Tafel nichts erkennen. c. Einfluss weiterer Kontaktpersonen: Verwandte, Peergroup, Lehrer, Helfer. Auch die Motorik und die kognitive Leistungsfähigkeit sollten beobachtet bzw. erhoben werden. 3. Bewusstsein und Verantwortung a. Ich bin beteiligt. „Mir ist bewusst, dass ich durch meine Meinungen, Äußerungen und Handlungen das objektive Geschehen um mich herum, die Beziehungen untereinander und auch die eigene Befindlichkeit mitbestimme.“ 1c. Lernen und Freizeit Zu den Lernvoraussetzungen gehören u.a. Neugier und Motivation, Problemlösefähigkeiten, Orientierung und Wissen, besondere Fähigkeiten und Interessen sowie die Zugehörigkeit zu Vereinen oder Gruppen. b. Ich kann mich irren. „Ich weiß, dass zur Entwicklung meiner Fähigkeiten auch der verlässliche Umgang mit Fehlern beiträgt.“ Chronisch mangelnde Neugier und Motivation gehen meist auf eine ungenügende elterliche Zuwendung zurück. Akuten Motivationsmangel kennt und erlebt jeder Mensch immer wieder. Auch während eines längeren erfolgreichen Lernprozesses kann ein Kind zuweilen unmotiviert sein, z.B. während einer Konsolidierungsphase, in der scheinbar kein Fortschritt zu c. Es geht um ein sinnvolles Miteinander. „Ich erkenne, dass ich für die Gemeinschaft, auf die ich selbst angewiesen bin, aktiv Verantwortung übernehmen muss.“ 4 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK verzeichnen ist. Auch hormonelle Störungen (z.B. Schilddrüsenhormonmangel) und Suchtverhalten beeinträchtigen den Antrieb. und sie drücken dies entsprechend aus. Nach einer längeren Phase verlässlicher Versorgung stellen sie sich darauf ein, können Bedürfnisse zunehmend aufschieben oder dezenter äußern. Unterversorgte Kinder hingegen müssen permanent und viel kurzfristiger den akuten Bedarf ‚kalkulieren’. Sie wirken daher ‚kurzatmig’, unruhig, in Mimik und Gesten sowie sprachlich wenig geübt und sozial unreif. Neugier und Motivation: Vorschul- und Schulkinder, die viel fernsehen, bewegen sich zu wenig, ernähren sich ungesund und trainieren soziale Kompetenzen zu wenig. Medienkonsum wirkt sich auf Leistungen und Freizeitinteressen aus: Ein 14-Jähriger wurde wegen einer Schulvermeidung, Leistungsschwächen, Isolation, Traurigkeit und Suizidideen stationär behandelt. Auf die Frage, wie er denn die ‚gewonnene Zeit’ nutze, berichtete er, dass er schon monatelang mehr als zwölf Stunden täglich am Computer spiele, vor allem nachts. Infolgedessen verschob sich der Tag-Nacht-Rhythmus, und Schlafmangel löste den Leistungsknick und eine Pseudodepression aus. – Nach dem konsequenten Aussetzen von Fernsehen, Internet und elektronischen Spielen sowie einer ausführlichen Elternberatung normalisierte sich sein Schlaf, und er setzte seine Schullaufbahn erfolgreich fort. Kinder und Jugendliche verstehen mit der Zeit, dass ein einzelner Spannungszustand in der Regel auf mehrere Auslöser zurück geht. Klinisch sollten zum einen Grundstimmungen und zum anderen akute Gemütsempfindungen (z.B. Wut) sowie ihr näherer Anlass beschrieben werden (z.B. KLEMENZ 2003, VELLUTINO et al. 2004). Mitunter gibt es sehr komplexe Spannungszustände, etwa eine Dissoziation oder Entweichen. Eine Vierzehnjährige kam mit einer dissoziativen ‚Beinlähmung’ nach einem miterlebten Verkehrsunfall mit Tod eines Autoinsassen. Nachdem ihr die Therapeutin Sicherheit vermittelte und ausführlich ihre Zukunftswünsche zu Ausbildung, Beruf und Familie erarbeitete, konnte sie ihren Rollstuhl rasch verlassen. Die schulischen Leistungen (generelle Lern- und Lese-Rechtschreiboder Leistungsfähigkeiten, Rechenschwächen) können anhand der Zeugnisse und Schulberichte recht verlässlich eingeschätzt werden. Im Zweifel kann auch ein Leistungstest weiterhelfen. Entweichen steht in der Regel in Zusammenhang mit Streit oder anderen Konflikten. Es geschieht oft impulsiv, zuweilen aber auch geplant, z.B. um aus einer Institution zu den Eltern zurückzukehren. Zuweilen ist es eine schlechte Angewohnheit des Streitens, wegzulaufen und damit Missachtung zu vermitteln. Diese Kinder oder Jugendlichen müssen lernen, dass im Streit eine Auszeit sinnvoll sein kann, über die man sich aber einigen sollte. (Tiefere Deutungen würden das dysfunktionale Verhalten nur verfestigen.) 1d. Ausgleich von Spannungen Spannungen (Emotionen, Gefühle) wie Frustration, Unsicherheit und Angst, Trauer und Schmerz, Wut und Freude bezeichnen einen Regulationsbedarf. Babys empfinden Hunger, Müdigkeit, Schmerz und weitere körpernahe Wahrnehmungen sehr elementar, 2. Bindungsfunktionen Kind willkürlich mit unterschiedlichen Idiomen ansprachen. Global lernbehindert, demonstrierte das Kind bei Anforderungen Kleinkindverhalten, und im Streit war es wenig einigungsbereit. In den ersten zwei Jahrzehnten haben Menschen einen erheblichen Versorgungsbedarf. Die Eltern bzw. die primär versorgenden Bezugspersonen vermitteln darüber auch ihren Beziehungs- und Bindungsstil (BOWLBY 1973, FONAGY, STEELE, STELLE, MODEL 1991, WEINFIELD et al. 1999, BRETHERTON 2002, TARGET, SHMUELI-GOETZ, FONAGY 2002, MAIN 2002). Kinder und Jugendliche sollen altersangemessen differenziert auf Bekannte und Unbekannte zugehen, Meinungsunterschiede fair verhandeln, Rangordnungen wahrnehmen, sich in andere gut einfühlen und insgesamt kooperationsbereit sein (vgl. MAIN 2002). 2a. Beziehungsfähigkeit des Kindes Schon die Kontaktaufnahme funktioniert nur, wenn die Kommunikationspartner über eine Fülle von Begrüßungsvarianten verfügen. Sie schätzen binnen Sekunden den Anlass, die zeitlichen, örtlichen und sozialen Umstände einer Begegnung ein und richten Mimik und Gestik, Stimmlage und Grußformel danach aus. Ein Kind sollte über ein differenzierte Mimik, Gestik, Sprech- und Sprachfähigkeit verfügen. Ein siebenjähriges Mädchen stammte von einer arabischen Mutter und einem deutschen Vater ab, und es wuchs die ersten fünf Lebensjahre in Belgien auf. Es konnte sich in keiner der drei Sprachen auch nur annähernd differenziert ausdrücken, weil die Eltern die unterschiedlichen Sprachen selbst teilweise nur unzureichend beherrschten und das Sind Kinder psychosozial beeinträchtigt (z.B. nach einer komplizierten Frühgeburt), dann ist es an der 5 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Tagesordnung, dass Eltern ihr erzieherisches Handeln als sinnlos wahrnehmen. Einige tendieren dazu, sich aus der Fürsorge, der Unterstützung und der Erziehung zurückzuziehen. Entstehen derartige Kettenreaktionen aus Frustration, Aggression, Vernachlässigung und Rückzug, dann fallen die Kinder später als nachhaltig entwicklungs- oder bindungsgestört auf. riert, dann wendet sich das Kind ab. Dieses Verhalten geht in das Repertoire des Kindes über, so dass andere Interaktionspartner das Baby als teilnahmslos empfinden (MARTINS, GAFFAN 2000). Abweichende familiäre Normen (z.B. unrealistische Auf- oder Abwertung einzelner Fähigkeiten, Rigidität, Gleichgültigkeit, Willkür oder Ambivalenz) führen beim Kind zu unproduktiven Konfliktlösetechniken wie Vermeidung, Kränkbarkeit, Aggressivität, Schwarz-Weiß-Denken oder depressiven Rückzug (vgl. FLAMMER, NEUSCHWANDER, GROB 1995, MAIN 2002). Aggressives Verhalten bei Kindern kann in vielerlei Form auftreten: Neben offensichtlichen verbalen und körperlichen Angriffen, die v.a. von Jungen ausgehen, gibt es provokative ‚Opferhaltungen’ bzw. aggressive Kränkbarkeit sowie relationale Aggression (Beziehungsgewalt), z.B. willkürliche Wechsel zwischen Akzeptanz und Ablehnung, die eher von Mädchen kommen (HAY, PAYNE, CHADWICK 2004; PERREN, ALSAKER 2006). Extreme familiäre Stimmungen wie hohe Anspannung, Trauer, Wut oder familiäre Gewalt labilisieren die kindliche Entwicklung ebenfalls (PAPOUŠEK 1996, BELSKY 2001, PETRILL, DEATER-DECKARD 2004). Zur Beziehungsfähigkeit gehört im weiteren Sinne auch die Sexualität. 2c. Weitere Kontaktpersonen Der Einfluss anderer Verwandter, der Gleichaltrigengruppe, der Erzieherinnen, Lehrer und ggf. Therapeuten ist ebenfalls zu prüfen. 2b. Elterliche Zuwendung Sie umfasst die materielle Versorgung (Ernährung, Pflege, Schutz; vgl. ESSER 1994) und die informative (didaktische) Unterstützung. Dadurch eignet sich das Kind eine Vielzahl täglicher Routinen, Rituale und Regeln an, hinter denen gesellschaftliche Normen stehen. Kompetente Eltern fördern ein offenes Miteinander, und sie trennen eigene Bedürfnisse, Gefühle und Absichten von denen ihres Kindes. Angehörige und Freunde können die Entwicklung und auch die Behandlung fördern. Auch die Art und Weise, in der sich professionelle Helfer (Lehrer, Sozialarbeiter, Therapeuten) einbringen, beeinflusst den Erziehungs-, Bildungs- oder Behandlungsprozess eines einzelnen Kindes. Auch die Einstellung der Eltern zu ihrem Kind spielt eine wichtige Rolle. STERN (1998) beschreibt den kognitiven Entwicklungsfaktor der Verzerrung: Die Peergroup ist der maßgebliche Faktor für einen Hang zu Straftaten oder Drogen. Auch psychosoziale Störungen (z.B. Magersucht oder Ritzen) entstehen vielfach im Kontakt zu Gleichaltrigen mit entsprechenden Symptomen. Diese Patienten müssen behutsam danach gefragt werden, woher sie ihre mitunter detaillierten Störungskenntnisse bezogen haben, und ob sie sich in Chaträumen aufhalten, welche die Störung begünstigen. „Eltern machen Spaß, wenn sie sagen, dass ihr Baby das schönste, faszinierendste, bezauberndste, liebenswerteste Baby der Welt sei, emotional aber erleben sie diese Verzerrungen als machtvolle subjektive Realität“ (S.47). Das Fehlen derartiger Vorstellungen ist ein Alarmsignal. Institutionelle Bedingungen können ebenfalls zu gravierenden Beeinträchtigungen in der Kontaktgestaltung von Kindern führen: Für die Mutter-Kind-Bindung spielt es zudem eine wesentliche Rolle, welche Haltung die Mutter zu ihrer eigenen Mutter einnimmt. Ausschlaggebend ist die Frage, ob die Mutter zu ihrer Kindheit und den Eltern eine abgeklärte oder eine widersprüchliche Einstellung hat. (Diese Beziehung muss nicht unbedingt ausschließlich positiv sein.) Im ersteren Fall kann sich die Mutter ihrem eigenen Kind gelassener, konstruktiv und zukunftsorientiert zuwenden (vgl. Adult Attachment Interview, MAIN 2002). "Neben dem Bad und der Milchküche standen Arbeitstische. Auf dem ersten trocknete die erste Betreuerin das vom Bad herausgereichte Kind ab, reichte es weiter auf den nächsten Tisch. Dort wurde gepudert. Am dritten Tisch wurde gewogen. Am vierten Tisch gab es frische Schlafkleider. Sogar eine fünfte, wieder von einer anderen Person durchgeführte Handhabung war zu beobachten: das Ins-Bett-Legen selbst." (MEHRINGER 1985, S.20-21, zit. nach UNZNER 1999, über Heime der fünfziger Jahre in Deutschland). Eine depressive Mutter nimmt Signale ihres Kindes nicht oder zu wenig differenziert wahr, und sie äußert sich auch nur eingeschränkt. Dadurch kommt es in einer Interaktionssequenz gehäuft zu Stereotypien und Brüchen. Zunächst verstärkt das Kind seinerseits die Signale. Wird dieses Bemühen frust- Diese Form partialisierter Arbeit wird bis heute diskutiert, etwa mit der Frage, wie Multiprofessionalität sich auf kindliche oder jugendliche Klienten auswirkt. 6 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Klinische Behandlungssettings sind auch heute aus den unterschiedlichsten Gründen nicht ausschließlich auf den Patienten ausgerichtet. Personelle und finanzielle Faktoren spielen wichtige Rollen. Wenn die Professionen aber ihre Aufgaben zu stark partialisieren (Psychologen testen, Ärztinnen untersuchen, Sozialarbeiter vermitteln, Krankenschwestern pflegen, technische Assistenten leiten ein EEG ab, Erzieherinnen spielen, Ergotherapeuten basteln, Motopädinnen turnen), dann ist die Beziehungsfähigkeit von Kindern, Jugendlichen oder Eltern schlecht zu beurteilen und therapeutisch zu beeinflussen. doppelt so große Wahrscheinlichkeit für unqualifizierte Arbeitsplätze und unregelmäßige berufliche Lebensläufe... Diese Kette von Widrigkeiten ist natürlich nicht zwangsläufig, denn jedes ihrer Glieder ist offen für Einflüsse“ (RUTTER 1993 S. 33-34). RUTTER und seine Mitarbeiter (2004) fanden heraus, dass einer der bestimmenden Kriterien für eine gute Schule das kollegiale Klima unter den Lehrern ist. Dies ist ohne Abstriche auch auf Behandlungsteams zu übertragen. Auch indirekte Bindungsfaktoren können sich wahrnehmbar auswirken. „Bei Kindern, die keine guten Schulen besuchten, verdoppelte sich die Wahrscheinlichkeit unregelmäßigen Schulbesuchs; unregelmäßiger Schulbesuch verdoppelte die Wahrscheinlichkeit, die Schule ohne Abschluss zu verlassen... Bei Jugendlichen ohne Qualifikationen gab es wiederum eine 3. Bewusstsein und Verantwortlichkeit Den Entwicklungsfortschritt treibt eine positive Rückkopplung: Zunehmende individuelle Ressourcen eröffnen neue Energie- und Informationsquellen, erkennen Rechte zu, aber auch Verpflichtung. gewinnt, wie es verstehen lernt, dass seine Äußerungen etwas bedeuten und seine Handlungen etwas bewirken: (1) Es lernt zu unterscheiden, dass Ereignisse (einschließlich z.B. der eigenen Gefühle) durch einen selbst wie auch durch andere bedingt bzw. verursacht sein können. (2) Es bildet eine allgemeine Lern- bzw. auch Fehlerkultur aus. (3) Es gewinnt nach und nach die Einsicht, dass Wahrnehmungen, Meinungen und Handlungen abgestimmt werden müssen, um ein sinnvolles Miteinander zu gewährleisten. So kann eine Klassensprecherin in einem gewissen Rahmen Strukturen innerhalb ihrer Klasse beeinflussen. JAMES beschrieb schon im Jahre 1890 das Selbstkonzept als eine subjektive Bewertung der eigenen Leistungen, des Verhältnisses zu anderen und des gesellschaftlichen Status (vgl. FLAMMER 1990, SUKUMARAN et al. 2003; diese Kategorien entsprechend den elementaren Entwicklungsstrukturen: Ressourcen, Bindung, Verantwortung; s.u.). Diese eigene Einschätzung ist indes von einem Gemeinkonzept geprägt, denn das nähere Umfeld bzw. die Gemeinschaft überträgt Aufgaben, Funktionen und Verantwortung nach denselben Kriterien (Leistung, soziale Fähigkeiten, Verantwortlichkeit bzw. Status). Ein abnormes Bewusstsein über die eigene Wirkung blockiert die Entwicklung. So beziehen depressive Menschen negative Ereignisse stabil und global auf sich selbst, sie verzweifeln daran bis zur Selbstgefährdung. Im direkten Gegensatz dazu sehen sich dissoziale Jugendliche nie als Verursacher oder Beteiligte von Fehlern bzw. Misserfolgen, und Schuld weisen sie grundsätzlich von sich. Beide Vorstellungen lösen mächtige globale Wahrnehmungen, Gefühle und Handlungsimpulse aus. Zu Recht weisen daher SELVINI PALAZZOLI, CIRILLO, SELVINI (1999 S.267) auf eine Zirkelargumentation hin: "Wenn ich von epistemologischen Irrtümern spreche, meine ich explizit einen weitverbreiteten Irrtum der modernen westlichen Kultur (und damit der Psychiatrie): die Vorstellung, das es ein 'Selbst' gäbe, das fähig ist, das Beziehungssystem zu transzendieren, vom dem es ein Teil ist, und es damit einseitig zu kontrollieren". Den Einfluss anderer auf das eigene Bewusstsein ist auch im Alltag ständig präsent. Vor einem Examen ist jeder dankbar, wenn es jemanden gibt, der ihn bestärkt: „Du schaffst das!“ Wenn sich die Sicht anderer unvermittelt ändert, dann löst dies persönliche Krisen aus. Ein 12Jähriger darf als guter Schwimmer an nationalen Wettbewerben teilnehmen. Seine Freunde stammen ausschließlich aus seinem Schwimmverein. Mit 17 Jahren erfährt er, dass er überregional nicht mehr mithalten kann, und er erkennt, dass der Schwimmsport für ihn künftig an Bedeutung Der Begriff des (Verantwortungs-) Bewusstseins trifft den notwendigen Zusammenhang zwischen Individual- und Gemeinkonzept besser. Es basiert auf Ressourcen- und Bindungsstärke, ist also eine ‚Summations’-Kompetenz, die ein Kind in dem Maße 7 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK verlieren wird. – Nach einer kurzen kritischen Phase greift er auf seine hohe Trainingsdisziplin zurück, legt nach kurzer Ausbildungszeit die Gesellenprüfung als Tischler mit Auszeichnung ab und wird in den Lehrbetrieb übernommen. Zeit Diät gehalten. Während die Klientin schon deutlich abnahm, trug ihr eine unbekannte ChatPartnerin an, über eine Frühtraumatisierung nachzudenken; dadurch verschärfte sich ihre Symptomatik. Erst zehn Monate später wird die Klientin zugewiesen; ihr Vater meinte lange, dass seine Tochter eine ‚für Mädchen ganz normale Entwicklungsphase’ durchmache. – Die Vorstellung des Mädchens (‚Frühtraumatisierung’) und die des Vaters (‚für Mädchen normal’) lösten die kritische Verschlechterung aus. Ein abrupter Schwenk in der Fremdeinschätzung kann bei mangelnden Schutzfaktoren zu klinischen Symptomen führen. Ein Junge, dessen beide Eltern Orchestermusiker sind, wird von einem Klavierprofessor seit seinem vierten Lebensjahr zu einem ‚Wunderkind’ aufgebaut und öffentlich präsentiert. Als er vierzehn Jahre alt ist, verlässt ihn sein Lehrer von einem Tag auf den anderen zugunsten der eigenen Auslandskarriere. Zum Abschied erklärt er dem Jungen, dass er ‚nie wirklich das Zeug zu einem Virtuosen’ hätte. – Der Junge war bis dahin jahrelang auf sein Instrument fixiert. Er wuchs sehr vereinzelt auf, und auf gute Schulleistungen achtete niemand. Als sein Bezugssystem wegbricht, das die einzige Quelle hoher Anerkennung war, beginnt er zu dissoziieren und wird unter dem Verdacht einer Psychose eingewiesen. Derartige Vorstellungen üben auch im Alltag einen bedeutenden, ja bestimmenden Einfluss aus. „Ich weiß, dass mein Tag gut wird, wenn ich ihm gleich morgens beim Aufstehen ein positives Motto gebe.“ „Ich weiß, dass meine Mutter mir erlaubt, fern zu sehen, wenn ich nur lange genug quengele.“ „Ich weiß, dass ich mich den anderen überlegen fühle, wenn ich die neueste Modekleidung trage.“ Besonders im erzieherischen Alltag ist es hilfreich, sich derartiger Überzeugungen bewusst zu werden. Menschen mit einer körperlichen oder seelischen Störung leiden darunter, dass ihr Leistungsvermögen und ihre sozialen Kontakte abnehmen; dies kann mitunter fatal enden. Unmittelbar am sog. ‚Selbstkonzept’ anzusetzen, käme aber einer Überredung gleich („du kannst ruhig selbstbewusster sein…“). Der Zugang über das Allgemeinkonzept des Bewusstseins, des Gemeinsinns bzw. der Verantwortlichkeit ist konkreter und wirkt daher nachhaltiger. Verantwortlichkeit gliedert sich in drei Komponenten (vgl. auch POPPER in BREUER 2002): Eine junge Frau, die unter einer depressiven Störung leidet, schätzt ihre Fähigkeiten störungsbedingt als gering ein. Dies trägt auch dazu bei, dass sie nur zögerlich Hilfe sucht oder annimmt. Während einer vorübergehenden Erholungsphase erkennt sie ihre Isolation und ihre Behandlungsbedürftigkeit, und sie sieht eine beeinträchtigte Zukunft. Durch ihre phasenbedingt wieder gewonnene Initiative konkretisieren sich daraufhin ihre Suizidideen, und in der nach außen hin scheinbar besseren Gemütslage suizidiert sie sich unvermittelt. 1. Ich bin beteiligt. Vom ersten Lebenstag an wird dem Kind immer bewusster, wie es durch eigene Äußerungen und Handlungen das Geschehen, die Beziehungen und auch die eigene Befindlichkeit mitbestimmt. So ist ein Kleinkind, das eine Vase erkundet, zunächst einmal verblüfft darüber, dass diese nach einer Berührung völlig abhanden kommt und statt ihrer plötzlich tausend kleine Scherben daliegen. Ihm ist noch nicht bewusst, dass es diese Veränderung selbst ausgelöst hat. Diesen Zusammenhang müssen die Eltern erst herstellen. Es gibt Störungen, die nach allgemeiner Auffassung mit einem ‚beeinträchtigten Selbstkonzept’ einhergehen, z.B. Essstörungen. Die Selbsteinschätzung kann, wie eingangs ausgeführt, niemals ‚aus sich heraus’ entstehen. Fragt man sorgfältig, dann treten in aller Regel typische Entstehungsmuster und störungsverursachende Vorstellungen (Überzeugungen, ‚Kognitionen’; vgl. VERMEIREN et al. 2004) hervor. 2. Ich kann mich irren. Den Kindern wird es erst mit der Zeit bewusst, dass sie ihre Fähigkeiten durch die sorgfältige Auswertung der Erfolge wie auch der Fehler ausbilden. Eine gute Schülerin und Sportlerin meint, sie empfinde sich trotz erheblichen Untergewichts als ‚zu dick’. Durch vorsichtiges Herangehen offenbart sie, dass sie früher etwas übergewichtig war. Sie habe sich kurz vor ihrer starken Gewichtsabnahme mit ihrer besten Freundin heftig auseinandergesetzt; diese habe ihr vorgehalten, Jungen aus ihrer Klasse würden sich über ihr Aussehen lustig machen. Auch ihre ältere Schwester habe in dieser Hat das Kind seine Beteiligung verstanden, dann weiß es noch lange nicht, dass dies ein Fehler war. Es erfährt davon, wenn es berichtigt wird. 3. Es geht um ein sinnvolles Miteinander. Mit der Zeit erkennen Kinder den Zusammenhang zwischen Rechten und Pflichten. 8 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Wenn das erwähnte Kind seine Beteiligung und den Fehler erkannt hat, dann sind ihm die Folgen noch nicht bewusst. Dass anderen ein Schaden entstanden ist, müssen ihm ebenfalls die Eltern erst vermitteln, z.B. durch ihren Kummer, ihre Enttäuschung, ihren Ärger… Im zweiten Beispiel geht es um zwei Jugendliche aus der rechten Szene, die sich abends in der Kneipe treffen. Der eine trinkt mehr als 20 Flaschen Bier, teilweise mit Korn. Einige seiner Getränke stammen von Lokalrunden erwachsener Gäste. Mehrfach muss er massiv erbrechen, trinkt dann aber weiter, so der später als Zeuge vernommene Wirt, der ihn daran auch nicht hindert. Sein Kumpel trinkt nicht minder, so dass zum Tatzeitpunkt Alkoholspiegel um 1,8 Promille vorliegen. Nach Mitternacht brechen sie in ihre Schule ein, schlagen mit Feuerlöschern und einer Eisenstange auf Fenster, Türen und einen Projektor ein, werfen Lautsprecher die Treppe herunter und entwenden die Stereoanlage. Der eine ist Sohn eines mittelständischen Unternehmers. Er gibt vor Gericht an, fast jedes Wochenende habe er in betrunkenem Zustand randaliert. Stets sei sein Vater für den Schaden aufgekommen. Ein befreundeter Anwalt habe die Verfolgung der vielen früheren Delikte bislang immer abbügeln können. – Der Fachgutachter stellt trotz des hohen Alkoholspiegels noch eine eingeschränkte Schuldfähigkeit fest, weil die Toleranz hoher Alkoholspiegel anamnestisch belegt werden kann. Die gewährende Haltung der Familie, des Wirtes, der übrigen Gäste sowie auch des Anwaltes wird als Ursache einer verzögerten moralischen Entwicklung beschrieben. Dem Gericht wird eine Verurteilung zur Bewährung mit der Auflage von Sozialstunden, eine mehrmonatige stationäre Alkoholentwöhnung in einer Jugendhilfeeinrichtung sowie eine vorläufige Übertragung des Sorgerechts auf das Jugendamt nahe gelegt. D.h. das Verantwortungsbewusstsein bildet sich im Wechselspiel zwischen dem Individuum und seinem unmittelbar relevanten Umfeld. Im klinischen Kontext spielt dies häufig eine wichtige Rolle. Wie oben erwähnt, empfinden sich dissoziale Jugendliche für Missstände generell nicht zuständig, während depressive Patienten sich für alle Missstände allein verantwortlich sehen. Die Begriffe Bewusstsein und Verantwortlichkeit weisen auch auf die ethischen Prinzipien hin, die es für die Kinder mit der Zeit zu verstehen gilt. Zwei Beispiele sollen dies abschließend erläutern. Ein Jugendlicher äußert im Erstgespräch, er möchte mit seinen pädophilen Gedanken besser umgehen können. Auf Nachfrage räumt er zögernd ein, wegen eines Kindesmissbrauchs vor Gericht zu stehen; durch die Psychotherapie hoffe er, einer Verurteilung zu entgehen. – Zum einen ignoriert der Täter seine Beteiligung und stellt sich als Opfer dar; er versucht, den Therapeuten zu missbrauchen, um sich der Verantwortung zu entziehen. Zum zweiten stellt er einen eigenen Fehler in Abrede, er möchte nicht schuldig, sondern krank wirken. Zum dritten empfindet er keine Opferempathie für das verletzte Kind sowie auch für das Umfeld, das durch ihn Verunsicherung und Angst erlitten hat. 9 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1.3. 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Reifungsdynamik erschließen Psychische Erkrankung der Mutter und kindliche Lerndefizite: Depressive Mütter lassen notwendige Lernanreize für ihre Kinder außer Acht, so dass deren Neugier und Erkundungsverhalten leiden (vgl. WOLKE, KURSTJENS 2002). Zwischen den grundlegenden Entwicklungsstrukturen besteht ein elementarer dynamischer Zusammenhang: Wer gesund und erfolgreich ist (Ressourcen) und sozial handelt (Bindung), dem wird eher Verantwortung übertragen. Umgekehrt drohen die Ausgrenzung und der Entzug von Verantwortung, wenn wichtige Ressourcen fehlen. Familiäre Armut, elterlicher Streit und kindliche Lern- bzw. sozialen Schwächen: Nach elterlicher Trennung erhält ein Großteil der Mütter Sozialhilfe. Viele müssen nun arbeiten und mit ihren Kindern in einen sozialen Brennpunkt mit geringen Bildungsanreizen und sozialer Unruhe umziehen. In diesem Kontext treten Leistungs- und soziale Störungen gehäuft auf. Leidet ein Mensch unter individuellen Beeinträchtigungen (z.B. einer intellektuellen Behinderung) oder tiefgreifenden Einschränkungen oder Widersprüchen in seinem Umfeld (z.B. frühe Unterversorgung, psychisch kranke Bezugspersonen, nachhaltige persönliche Ablehnung), dann häufen sich Misserfolge. Infolgedessen reagiert die Umwelt: • “Deine Handlungen sind nicht verlässlich, daher stellen wir deine Fähigkeiten in Frage“. • “Wir können nicht erkennen, was du wahrnimmst; daher kommen wir nicht zusammen.“ • “Wir teilen deine sozialen Prinzipien nicht. Daher entziehen wir dir Verantwortung.“ Übertragung von Erziehungsunvermögen auf die nächste Generation: Ein Mädchen wird wegen mangelnden erzieherischen Einflusses der Eltern in Obhut genommen und wächst in einem Heim auf. Noch als Jugendliche wird sie schwanger. Die Beziehung zum Partner hält nur kurze Zeit. Mangels sozialer Unterstützung ist das Baby unterversorgt und wird ebenfalls in Obhut genommen (vgl. QUINTON, RUTTER 1988, SMITH, FARRINGTON 2004). Die Aberkennung von Ressourcen (Entzug von Unterstützung), der Abbruch von Bindungen (Rückzug von nahestehenden Personen) und der Entzug von Verantwortung (z.B. Arbeitsplatzverlust) sind Zeichen einer wirksamen negativen Rückkopplung; dies ist die grundlegende Dynamik jeder Störung. (vgl. RUTTER, SROUFE 2000, MAIN 2002, HAY, PAYNE, CHADWICK 2004, FERGUSSON, SWAINCAMPBELL, HORWOOD 2004, KROL, MORTON, DE BRUYN 2004). Auch Annahmen zur Reifungsdynamik sollten systematisch gestellt werden. Hier hat sich ein fünfschrittiges Vorgehen bewährt (s. Tabelle 4 S.10). Tabelle 4: Entwicklung: Reifungsdynamik 1. Aktuelle Entwicklungsaufgaben des Kindes 2. Aktuelle Entwicklungsaufgaben der Eltern bzw. Sorgeberechtigten 3. Behebung von Entwicklungskonflikten Für die Fülle der spezifischeren Zusammenhänge (Synonyme: Interaktionen, Dynamik) zwischen den Risiken, den Ressourcen und dem Zeitfaktor, die zu Entwicklungsverzögerungen oder Störungen führen, stehen die drei folgenden Beispiele. 4. Arbeit an der persönlichen Stimmungslage und dem familiären Klima (emotionale Faktoren) 5. Arbeit an persönlichen und familiären Vorstellungen (kognitive Faktoren) 1. Entwicklungsstand und aktuelle Entwicklungsaufgaben des Kindes vorherigen Behandelnden) abgeglichen werden muss. Nun kann versucht werden, den aktuellen Entwicklungsstand anhand eines Vergleichs mit den Reifungsnormen gleichaltriger Kinder zu bestimmen (s. Abbildung 1 S.11): Entwicklungsstand: Alltäglich müssen Pädagogen und Therapeuten den Entwicklungsstand eines Kindes einschätzen (vgl. FÜRSTENAU 1994, 2001). Dies gelingt besonders gut, wenn sie dessen Fähigkeiten und Fertigkeiten über einen längeren Zeitraum selbst beobachten konnten. Klinisch tätige Pädagogen und Therapeuten verfügen in der Regel nicht über derart gute Daten. Die wichtigste Datenquelle bleibt gleichwohl die eigene systematische Beobachtung (ggf. ein Test), die aber mit den Bezugspersonen und anamnestischen Daten (z.B. Kindergartenberichte, Schulzeugnisse und Auskünfte von 10 • Innerhalb der Toleranzgrenzen um die Norm gibt es keinen Behandlungsbedarf. • In der Entwicklung verzögerte Kinder können durch Förderung aufholen. • Durch eine stabile Behinderung wird die Entwicklung vorzeitig stagnieren. TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Abstrakter Entwicklungsstand 35 30 25 normal 20 verzögert 15 10 behindert A B 5 0 Alter Abbildung 1: Entwicklungstrends • • aber die Gesamtentwicklung früher oder später in Mitleidenschaft gezogen werden. Wie die Grafik zeigt, fällt die Einschätzung von Säuglingen und Kleinkindern besonders schwer, weil die Kurven noch nahe beieinander liegen (vgl. Punkt A) und Fortschritte nicht sehr markant sind. Selbst für Kinderärzte und Kinderpsychotherapeuten ist das Beobachten und die Entwicklungsdiagnostik von Säuglingen und Kleinkindern ein Spezialgebiet. So bauen sich durch Einnässen, eine Lese-Rechtschreibschwäche oder geringe Sprachkompetenzen psychosoziale Hürden auf, an denen Kinder scheitern können (DYCK et al. 2004). Die bisher erreichten Fähigkeiten bestimmen die Auswirkung und die Bewältigung von Belastungen. Ist eine Grenze überschritten, dann verschlechtert sich die gesamte Leistungsfähigkeit der Kinder: Sie lernen schlechter, alltägliche Spannungen schwächen sie stärker, und sie können sich mit den üblichen Mitteln nicht mehr behaupten. Je nachdem, wie sie gelernt haben, Unsicherheit, Angst oder Streit zu bewältigen, verhandeln sie konstruktiv über Lösungen, ziehen sich zurück, laufen weg, verweigern sich oder geraten in aggressive Auseinandersetzungen. Häufig stellt sich eine Abweichung erst in der Schule heraus. Auch in diesem Alter ist mitunter noch schwer einzuschätzen, ob es sich um eine Entwicklungsverzögerung oder um eine dauerhafte Beeinträchtigung bzw. Behinderung handelt (vgl. Punkt B) (vgl. TURNER, STONE 2007). Derartige Beurteilungen können also häufig nur als vorläufig bezeichnet werden. Gleichwohl leiten die Familie und die Schule daraus ihre Erwartungen, Anforderungen und Förderschritte ab, und diese hat das Kind zu bewältigen. Auch das Sozialrecht verlangt vor der Gewährung von Hilfen eine Expertise zu dieser schwierigen und gleichzeitig entscheidenden Frage. Die aktuellen Entwicklungsaufgaben des Kindes leiten sich aus der Ressourcendiagnostik und der Beurteilung des aktuellen Entwicklungstrends ab. Gewöhnlich stehen konkrete Aufgaben zum Wiederanschluss an die Bildungslaufbahn vorn, denn nahezu jede psychische Störung steht im Zusammenhang mit der Leistungsfähigkeit – sei es als Ursache oder als Folge. Daher ist es einerseits zu verstehen, dass Eltern, Lehrer, Sozialarbeiter und Therapeuten die Frage nach einem Entwicklungsdefizit vielfach lange hinauszögern. Andererseits verspürt das Kind ambivalente Haltungen: „Mein Kind ist doch acht Jahre alt... will es nicht oder kann es nicht?“. Darüber verstreicht wertvolle Zeit bis zu einer konkreten Förderung. Für die alterstypischen (‚natürlichen’) Entwicklungsaufgaben lernen Kinder im Laufe ihrer Entwicklung etliche Lösungen kennen, z.B. für die Fragen, wie man Beziehungen eingeht und hält, wie man Konflikte fair und dauerhaft löst, wie man Wissen erwirbt und anwendet, wie man Unsicherheit spürt und aushält, wie man Verantwortung selbständig und erfolgreich übernimmt. Viele dieser Lösungen und Stile sind durchaus gleichwertig, während andere nur zu Die abgebildete Grafik eines global-eindimensionalen Entwicklungstrends muss im realen Einzelfall differenziert werden: In der Regel ist nicht das gesamte Ressourcenspektrum gestört. Durch die verzögerte Entwicklung einzelner Fertigkeiten kann 11 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK bestimmten Anforderungen oder in ein konkretes Umfeld passen. matisch gefordert, die vorhandenen Ressourcen zu festigen und einen Großteil der ‚etablierten’ Entwicklungsaufgaben zunächst zurückzustellen: Take the best, ignore the rest. Bestimmte Fähigkeiten und Fertigkeiten können je nach Entwicklungsabschnitt oder sozialem Umfeld unterschiedlich wirken. (Formulierungen scheinbarer Behandlungsziele wie ‚altersentsprechende Ablösung’, ‚Selbständigkeit’ oder ‚Stärkung des Selbstwertgefühls’ sind abzulehnen, weil sie zu wenig konkret oder konzeptuell fragwürdig sind und ihr Erfolg nicht geprüft werden kann.) Behauptet sich z.B. ein sehr durchsetzungsstarkes Kind noch gut in einem repressiven Milieu, so wird es – etwa durch eine Fremdunterbringung – in einem gewährenden Umfeld möglicherweise wegen seiner ‚Aggressivität’ ausgestoßen. Wenn Kinder oder Jugendliche unter eingeschränkten Versorgungsverhältnissen aufwachsen, sind die behandelnden Pädagogen und Therapeuten prag2. Aktuelle Entwicklungsaufgaben der Eltern Nicht nur die Kinder stehen vor alterstypischen Entwicklungsaufgaben, sondern zugleich müssen auch die Eltern ihre Erziehungskompetenzen fortwährend auf die wachsenden Fähigkeiten ihrer Kinder abstimmen und gleichsam täglich mit ihnen über die wesentlichen Entwicklungsthemen verhandeln. nicht auf Armweite der Mutter, so dass sie es nicht berühren kann; teilweise wehren sich die Kinder auch gegen Berührung; beide schauen einander zu wenig an. Diese elementaren Interaktionsmängel lassen sich nur im unmittelbaren Kontakt erkennen und auch verändern. Auch die Aufgaben für die Eltern leiten sich aus der Ressourcendiagnostik ab. Primär geht es hier um die materielle Versorgung (Ernährung, Pflege, Schutz) und die informative (didaktische) Unterstützung des kindlichen Lernens. Spezifische Aufgaben fallen an, wenn sich Bedingungen verschlechtern, z.B. bei einer schweren Erkrankung oder wenn sich Eltern trennen; im letzteren Fall sind viele Rahmenbedingungen neu zu regeln, etwa das Sorgerecht, der Umgang, die Finanzen, ein Umzug und erzieherische Absprachen insbesondere angesichts der unvermeidbaren Verunsicherung der Kinder. Bei Babys mit Fütterstörungen lässt sich dreierlei beobachten: Das Kind sitzt beim Füttern häufig 3. Entwicklungskonflikte Als Entwicklungskonflikt wird ein Widerspruch bezeichnet, der nicht ohne weiteres durch einen normalen Lernprozess spannungsfrei aufzulösen ist. Interessenkonflikte kommen bei sich widersprechenden Aufgaben auf. Ein Vater wünschte ein Fachgutachten, weil er das dissoziale Verhalten seines Sohnes auf einen vier Jahre zurückliegenden Verkehrsunfall zurückführte und von der gegnerischen Versicherung eine Entschädigung fordern wollte. – Der Entwicklungskonflikt besteht darin, dass die Entschädigungsforderung des Vaters den Sohn darin bestätigte, nichts zu verändern. – Diagnostisch fand sich, dass der Sohn schon vor dem Unfall kein ‚unbeschriebenes Blatt’ war und sich aktuell in einer dissozialen Peergroup bewegte. – Auf die Frage, ob er eine Behandlungsindikation für seinen Sohn sähe, lehnte dies der Vater als unnötig ab. – Daraufhin wurde dem Vater der Konflikt seines Sohnes erläutert. Der Vater war betroffen, sprach ausführlich mit seinem Sohn und nahm eine kurze und erfolgreiche ambulante Erziehungshilfe in Anspruch. Ein Loyalitätskonflikt entsteht durch gegenläufige Beziehungen. Kinder können eine Trennung ihrer Eltern kaum begreifen. Häufig verzweifelt, versuchen die Kinder immerhin, ihre Zuneigung weiterhin ausgewogen zwischen Mutter und Vater zu verteilen. Haben die Eltern Mühe damit, dass ihr Kind sich immer auch zum Expartner hingezogen fühlt, dann gerät das Kind in einen kräftezehrenden Loyalitätskonflikt. Stellvertreterkonflikte entstehen, wenn ungelöste Aufgaben Spannung auslösen. Zuweilen geraten Eltern über Erziehungsthemen (oder Helfer über Behandlungsthemen) aneinander. Stellt sich eine Aufgabe schwieriger als vorhergesehen dar, und streiten die Beteiligten z.B. über die Zuständigkeit, dann gerät das betroffene Kind darüber aus dem Blick. 12 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK 4. Emotionale Entwicklungsfaktoren Die therapeutische Arbeit gilt durchgängig auch der konkreten Veränderung der persönlichen Stimmungslage (z.B. Traurigsein, Streitbarkeit, Kränkbarkeit, Jähzorn) bzw. des familiären Klimas (z.B. Überbehütung, Vernachlässigung, anhaltende Trauer, Dauerstreit, allgemein geringer Respekt bzw. Abwertung). Anteile gehen auf die aktuelle Krise zurück und werden sich mit dem Behandlungserfolg entspannen. Die Grundhaltungen der einzelnen Familienmitglieder bzw. ihre spezifischen Interaktions- muster sollten möglichst davon abgegrenzt werden. D.h. der aktuelle emotionale Umgang einer Familie, wie sie ihn Therapeuten zu Gesicht bekommen, kann ursächlich zur Krise bzw. Störung beigetragen haben, er kann eine Begleiterscheinung oder Folge sein, und schließlich kann er auch auf tagesaktuelle Bedingungen zurückgehen. Zum letzteren gehört auch das therapeutische Setting, auf das die Familie möglicherweise zum ersten Mal trifft. 5. Kognitive Entwicklungsfaktoren Die Vorstellungen der Eltern über Erziehung oder ein intaktes Familienleben leiten sich überwiegend daraus ab, wie Eltern ihre eigene Kindheit erlebt haben. Im weiteren Sinne bestimmen Vorstellungen alle unsere Handlungen, d.h. auch die Erziehung der Kinder. Sie können ihre Entwicklung nachhaltig fördern, aber auch behindern (CLARK, STEER 1996, BECK 1967, BECK et. al. 1979; FRAIBERG, ADELSON, SHAPIRO 1975; NELSON 1999, MAIN 2002; DERESLEY 2004). Hierzu vier Beispiele: Vorstellungen und Ideen über eine ambulante oder stationäre Behandlung sind ebenfalls zu berücksichtigen: Eine Mutter ‚erkennt’ in ihrem sozial auffälligen Sohn ihren Ex-Ehemann wieder. – Im Rahmen der Familientherapie versteht sie, dass sie ihr Feindbild deaktivieren muss, damit sie sich wieder den konkreten Erziehungsaufgaben widmen kann. Ein jugendlicher Schulvermeider meint, er ginge nicht in die Schule, weil ihn die Klassenkameraden mieden und der Lehrer ungerecht sei. Statt in die Schule zu gehen, sitzt er fast nur noch vor dem Fernseher und dem PC. – Als die Therapeuten Ursache und Wirkung austauschen und bei ihm primär eine Mediensucht diagnostizieren, versteht die Familie, dass die Leistungsschwäche und die soziale Isolation Folgen eines langsam anwachsenden Medienkonsums waren. – Nach der Regulierung von Schlafen und Essen, einer Medienkarenz, dem Eintritt in einen Sportverein und einer Ausarbeitung seiner Berufswünsche wendet er sich wieder seiner Bildungslaufbahn zu. • Eltern und Kinder haben Vorbehalte gegen das klinische Milieu, sie fragen sich, ob die eigenen Schwierigkeiten in einem Milieu verschwinden, in dem andere Menschen mit ähnlichen oder schlimmeren Problemen leben. • Die Familien sorgen sich um ihre Selbstbestimmung, wenn Jugendämter, Psychiatrie und ggf. Gerichte (z.B. im Rahmen eines Beschlusses zur geschützten Behandlung) involviert sind. • Schließlich kann die Störung selbst (z.B. die Hoffnungslosigkeit einer Depression) die Suche nach Hilfe behindern. Hier helfen am ehesten gute Information und vorsichtig formulierte Annahmen, etwa über die Herkunft einer Störung. Zuweilen bedarf es auch erst eines gewissen Zeitraums gemeinsamer Erfahrung. Wenn sich die Therapeutin oder die Lehrerin mit der Mutter zu Anfang noch uneins über die angemessene Behandlungs- oder die Schulform für das Kind sind, dann wird sie ein konkreter Versuch in der Regel zueinander führen. Das Einvernehmen mit den Betroffenen über die Behandlungsziele und -mittel fördert eine konstruktive gemeinschaftliche Arbeitsbeziehung (vgl. GREEN 2006, KAZDIN, WHITLEY, MARCIANO 2006). Die Eltern suchen die ‚Schuld’ für die begrenzte Anpassung eines sehr frühgeborenen Kindes bei sich. Auch die Vorstellungen der Therapeuten spielen eine wichtige Rolle: Mitunter nähren auch Therapeuten hinderliche Vorstellungen: Wird eine soziale Störung überwiegend als neurologisch bedingt bezeichnet, dann geraten hinderliche familiäre Faktoren wie der hohe Fernsehkonsum, die geringe Hausaufgabenbetreuung, die ungenügenden Tagesstrukturen und die Auseinandersetzungen zwischen den Eltern aus dem Blickfeld. Therapeuten suchen bei Klienten häufig nach Mustern bzw. dominanten Themen, die sich (vermeintlich oder tatsächlich) in der Biografie ihrer Klienten wiederholen (vgl. die Begriffe Aktualisierung, Reinszenierung oder Übertragung). Zuweilen konstruieren sie gemeinsam mit ihren Klienten eine zusammenhängende Biografie. Gilt der 13 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Ablauf als ‚verstehbar’, dann hoffen die Beteiligten, künftiges Verhalten teilweise vorhersehen bzw. besser beeinflussen zu können. unter dem Zwang einer gerichtlichen Therapieauflage nicht minder erfolgreich behandelt (HENGGELER, SWENSON 2005). Die Vorstellung, Kinder würden sich entlang Phasenmodellen entwickeln, ist heute nur noch selten anzutreffen und gilt auch in der modernen Tiefenpsychologie als überholt. Die wesentlichen Entwicklungsprozesse werden in allen Lebensphasen bearbeitet. Auch sensible Phasen sind nur schwer nachzuweisen (vgl. STERN 1998). Diese oder andere therapeutische Schemata oder Vorstellungen bestimmen den Gang der Behandlung nicht unerheblich. Manche Therapeuten sind der Auffassung, eine gute therapeutische Arbeitsbeziehung oder Freiwilligkeit sei für das Gelingen zwingend notwendig. Nachweislich werden aber z.B. delinquente Jugendliche auch 14 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.1.4. 1.1 RISIKOFAKTOREN, RESSOURCEN, REIFUNGSDYNAMIK Diagnosen stellen Dem Patienten fällt etwas auf, irgendetwas stört, oder er fühlt sich krank. Er sucht Heilkundige auf, die weitere Daten erheben, eine Störung identifizieren und sie von anderen abgrenzen, um sie dann entsprechend zu behandeln. Die alten Griechen bezeichneten diese ausdrückliche entscheidende Feststellung als Diagnose. 3. Diagnose als Feststellung Psychosoziale Diagnosen gehören nicht immer derselben semantischen Kategorie an. Dies erschwert zuweilen die Auswahl. So gibt es • symptomnahe Diagnosen: missbrauch, Essstörung. • ursachennahe Diagnosen: Bindungsstörung, posttraumatische Belastungsstörung. • theorienahe Diagnosen: Borderlinestörung, externalisierende Störung. • unspezifische Diagnosen: Störung des Sozialverhaltens und der Emotionen. 1. Diagnose als Ausdruck Als ausdrückliche (kommunikative) Feststellung bewegt eine Diagnose den Anderen – und auch mich selbst. Nennen wir jemanden traurig oder depressiv? Ausgelassen oder manisch? Wütend oder aggressiv? Lebendig oder hyperaktiv? Pedantisch oder zwanghaft? Verwirrt oder psychotisch? Träumerisch oder wahnhaft? Trinkfreudig oder süchtig? Aus einer diagnostischen Feststellung leiten sich auch Rechte ab: Der Patient kann seinen Anspruch auf eine fachgerechte Behandlung und die Kostenübernahme durch die Krankenkassen geltend machen. Auch Sozialhilfen sind Rechtsfolgen von Feststellungen, z.B. Erziehungshilfe- oder Eingliederungshilfebedarf, schulischer Förderbedarf, Kindeswohlgefährdung mit Notwendigkeit der Inobhutnahme. Derartige Feststellungen sind nicht immer einfach zu definieren (vgl. SCHONE 2006). 2. Diagnose als Entscheidung Die Bedingungen, unter denen Entscheidungen gefällt werden, sind zu berücksichtigen: Zusammenfasssend haben die Patienten einen Anspruch auf eine sorgfältige Diagnostik. Dabei ist es eine Tatsache, dass sich im psychosozialen Terrain Begriffe und viele spekulative Annahmen lange halten, ohne das dies belegt ist. Dies betrifft Diagnosen (‚Wahrnehmungsstörung’, ‚Neurasthenie’, ‚Minimale Cerebrale Dysfunktion’, ‚Zentrale Hörstörung’, ‚KISSSyndrom’, ‚geringes Selbstwertgefühl’), Annahmen über die Herkunft von Störungen (z.B. sog. ‚Kandidatengene’ für ‚ADHD’ oder Schizophrenie), aber vor allem im klinischen Alltag die Schlüssigkeit von Ableitungen (vgl. NAGEL 1961 S.447). Der augenblickliche Wissensstand: Ein achtjähriger Junge galt als lern- und aufmerksamkeitsschwach, bis bei ihm eine schwere Sehschwäche gefunden wird. • Die Wahrscheinlichkeit der Alternativen: Ein 11jähriges Mädchen geht schon länger nicht mehr zur Schule. Sie ist leistungsschwach und empfindet sich als isoliert. Lange wurden psychosoziale Gründe angenommen, bis auch der Kleinwuchs, das Untergewicht und die bräunlichen Hautflecken einbezogen wurden. Dies führte zur viel selteneren Diagnose eines erblichen Morbus Recklinghausen. • Drogen- 4. Diagnose als Rechtsgrundlage Im Akt der Behauptung wächst unsere eigene Gewissheit – nicht aber die Wahrhaftigkeit unserer Äußerung, und dies verwechseln wir bisweilen. Expertise muss in jedem einzelnen Fall konkret belegt werden. • Einkoten, Aus einem Gutachten: „Die Mutter will für ihren Sohn eine Heimunterbringung – sie will sich damit der Verantwortung entziehen. Der Sohn stiehlt, weil er sich das holen will, was die Eltern ihm nicht geben können oder wollen. Er stört in der Schule, um sich Aufmerksamkeit zu verschaffen, die er sonst nicht bekommen hat. Wir sprechen uns für eine Fremdunterbringung aus“. Der Nutzen oder der Schaden einer richtigen bzw. falschen Entscheidung: Wird ein Kind als lern- oder als geistig behindert eingestuft? Wenn es in einer Schule für Lernhilfe gut gefördert wird, sollte ein Testergebnis nicht der einzige Grund für einen Schulwechsel sein. 15 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2. 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Lernen: Die Methode hinter Pädagogik und Therapie Dank eines differenzierten Zentralnervensystems, der ausgeprägten sensorischen und motorischen Vielseitigkeit und v.a. der Fähigkeit zu sprechen sind Menschen in der Lage, die Abstimmung ihrer vielfältigen biochemischen, sensomotorischen und psychosozialen Belange stetig und intensiv zu trainieren. Der tatsächliche Erfolg dieser Regulations- und Lernprozesse hängt aber von vielen inneren und äußeren Bedingungen ab. 1.2.1. Als reif entwickelt bezeichnen wir Menschen, die bereit sind, die eigenen Anforderungen und die der Umwelt angemessen wahrzunehmen und abzustimmen. Sie verfolgen ein Konzept vollständiger Handlungen (HACKER 1986), d.h. sie setzen sich eigenständig Ziele, sie planen das Herangehen und führen ihr Vorhaben dadurch in aller Regel zum Erfolg. Ihre dabei neu entstandenen Fähigkeiten nutzen sie für künftige Aufgaben und Verantwortlichkeiten. Lerntechniken Wie kommt das Neugeborene damit zurecht? Welche Methodik muss es entwickeln, um diese Reize einzuordnen und ihnen schließlich, viel später, ‚willentlich’, ‚selbständig’ bzw. ‚bewusst’ zu begegnen? Erste Kindsbewegungen bemerkt die werdende Mutter schon Monate vor der Geburt. Wenig später stellt sie fest, dass die Übungen des Fetus auch von äußeren Reizen abhängen, v.a. von ihrer eigenen Aktivität. Umgekehrt empfindet das Ungeborene bei seinen Bewegungen sicher auch schon den Widerstand der Bauchwand, und es vernimmt den unentwegten mütterlichen Herzschlag. Indes hinterlassen die Körperwärme oder die Dunkelheit wegen ihrer absoluten Beständigkeit keinen wahrnehmbaren Sinneseindruck. Wie Forscher ständig an verlässlichen Erkenntnismethoden arbeiten, so verfügt auch das Baby über eigene neurologische, sensorische und motorische Strukturen, durch welche es sich relevantes und verlässliches ‚Wissen schafft’ (vgl. HACKING 1984). Zugleich ist es jedoch lange Zeit darauf angewiesen, durch seine Bezugspersonen eine gut abgestimmte materielle (Energiezufuhr, Schutz) und informative (didaktische) Zuwendung zu erfahren. (Lebewesen können sehr allgemein als komplexe Systeme definiert werden, die Materie, Energie und Information austauschen.) Die Ausgestaltung dieser Zuwendung beeinflusst sein Lernen erheblich. Nach einem zwei Jahrzehnte andauernden Training verfügt der Mensch über eine präzise und zugleich vielseitige Wahrnehmungs-Handlungs-Regulation, und ihn befähigen nun ausgefeilte Lerntechniken, seine Ressourcen auch künftig noch erheblich auszubauen. Durch die Geburt wird beim Kind eine ungeheure Menge neuer Sinneseindrücke ausgelöst: Der Körper muss wichtige Funktionen des Stoffwechsels wie Atmung, Temperatur und Nahrungsbedarf nun selbst regulieren und macht seine Erfordernisse durch neuartige und bei weitem noch nicht differenzierbare Signale wie Atemnot, Frieren, Hunger, Müdigkeit und Erschöpfung dringlich bemerkbar. Zudem strömt eine Flut akustischer, visueller, Riech-, Geschmacks-, Berührungs-, Wärme- und Druckreize vorerst ohne erkennbares Muster auf das Gehirn ein. 1. Lernen durch Übung Reize hinterlassen im Zentralnervensystem (ZNS) neuronale Spuren. Diese prägen sich umso deutlicher ein, je häufiger und kontrastreicher sie eintreffen; so hinterlassen einzelne oder diffuse Signale kaum einen Eindruck. Gleichermaßen verhält es sich mit motorischen Übungen: Je seltener und unpräziser, desto geringer der Lerneffekt. Auch die wissenschaftlichen Methoden beruhen auf diesem Prinzip: Je mehr Versuche und je geringer die Streubreite der Messwerte (‚Irrtum’), desto verlässlicher das Forschungsergebnis. Die Kennziffer für diese einfache Beziehung ist der Standardfehler, eine der wichtigsten statistischen Kenngrößen, der die (Fehler-) Varianz der Messwerte und die Anzahl der Versuche ins Verhältnis setzt. Lernen durch Übung beruht demnach auf der Wiederholung von Versuchen und dadurch einer Verringerung von Abweichungen bzw. Fehlern, sprich: Irrtümern. Lernen durch Versuch und Irrtum (Übungslernen) ist die universelle Methode jedes überhaupt lernfähigen biologischen Systems. Dergestalt ist Übertreibung, d.h. Verstärkung der Signale, dazu geeignet, das Lernen zu optimieren. Werden Erwachsene dazu angehalten, Neugeborene gezielt und mit sehr expressiver Mimik, Gestik und überdeutlicher Ansprache anzuregen, dann lernen Kinder nachweisbar rascher und nachhaltiger. Durch 16 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Übertreibung wird das Wahrnehmen vereinfacht, der Bezug zum Kind wird mittelbar gefördert, und das Kind wird dazu animiert, sich selbst deutlich auszudrücken und mit unterschiedlichen Ausdrucksformen zu spielen. korb und schält die Banane –, duldet er einen kleinen Aufschub. Als Fünfjähriger kennt er die Regel, eine halbe Stunde vor dem Abendessen nichts mehr zu naschen. Mit sechzehn Jahren begreift er den langfristigen Zusammenhang zwischen Ernährung und Gesundheit. Kinder trainieren ihre Visomotorik durch zahllose Wiederholungen ihrer Arm-, Hand- und Fingerbewegungen, später im Krabbeln und Laufen, im Greifen, Malen, Schreiben etc. Dabei fördert eine hohe motorische Geschicklichkeit die präzisere Wahrnehmung und umgekehrt. Dieses positive Feedback kennzeichnet den Lernfortschritt. An diesem Beispiel lässt sich erkennen, dass das Neugeborene nicht über Konzepte wie ‚Vergangenheit’ oder ‚Zukunft’ verfügt. Erste zeitliche Wahrnehmungs- und Handlungsmuster, Erwartungen und später Zeitvorstellungen entstehen durch Der Übungserfolg kann durch eine Anleitung erheblich gesteigert werden. So regen Eltern ihr Kind intuitiv immer wieder zum neugierigen Versuch an, und zugleich schützen sie es in engen Grenzen vor Misserfolgen bzw. Irrtum. In einem übersichtlich gestalteten Entwicklungsraum gibt es viele Wiederholungen, überschaubare Anregungen zur Ausbildung von Neugierde und selten Bedrohliches. Unter widrigen Bedingungen wie Armut, elterlichem Streit oder aufgrund einer eigenen Behinderung erlebt das Kind häufiger Misserfolge. Dadurch nimmt es seine Umwelt als instabil oder gar feindselig wahr. Es schließt daraus, dass Neugierde, Ausprobieren und Kontaktsuche riskant sind. In dieser unsteten 1 Welt, mit unsicheren Erwartungswerten scheint Reflektieren und Planen wenig sinnvoll. Dem Kind muss es folglich um die unmittelbare Befriedigung der Bedürfnisse gehen, so dass das Kind nervös, impulsiv und in seinem Handeln kurzatmig wirkt (vgl. 2 FELDMAN 2007) . Infolgedessen fühlen sich auch die Eltern, soweit sie die Unstimmigkeiten und möglicherweise auch das Leid ihres Kindes mitbekommen, weniger kompetent. Zwischen ihnen und dem Kind entsteht allmählich eine unsichere oder diffus-ambivalente Beziehung. • natürliche periodische Abläufe wie Hell und Dunkel, Schlafen und Wachen, Hunger, Sättigung und Ausscheidung, • alltägliche Rhythmen wie das Kommen und Gehen der Familienmitglieder und • die feine und für einzelne Personen charakteristische Taktung des Blickwechsels, der Berührung, von Frage und Antwort, von Geben und Nehmen. Mit der Zeit verkettet das Kind einzelne Geschehnisse zu Handlungssträngen, reflektiert darüber und beginnt schließlich auch eigene Handlungen zu planen. D.h. verlässliche Bedeutungen, Erwartungen und Handlungsmuster erzeugen ein stabiles Zeitgefühl. Lernen durch Übung: Durch wiederholte und ausreichend deutliche Reize bahnen sich Bedeutungen, Erwartungen und sensomotorische Abläufe. Komplexere und verlässliche Handlungen werden als Fähigkeiten und Fertigkeiten (Ressourcen) bezeichnet. Ein verlässliches und einigermaßen beständiges Umfeld hingegen führt nach und nach zu einer positiven Erfolgsbilanz. Ein hungriges Neugeborenes schreit so lange, bis es durch Brust oder Sauger ‚gestillt’ wird. Der 1½Jährige ruft „Habm!“ und zeigt auf die Banane; sobald er mitbekommt, dass dies eine schlüssige Reaktion bei der Mutter auslöst – die Mutter wendet sich zunächst an das Kind, geht dann zum Obst- 1 Statt Erwartungswert werden auch Begriffe wie Muster, Modell, Schema, Konzept, Erkenntnis, Glaubenssatz, Repräsentation, oder Kognition verwendet. Am eingängigsten, v.a. auch gegenüber Klienten, ist der Begriff der Vorstellung (im Sinne einer Idee und einer Erwartung) und der Wahrnehmung (als bewusster Akt des vorläufigen Als-WahrAnnehmens). 2 Die Symptome Aufmerksamkeitsdefizit, Impulsivität und Hyperaktivität lassen sich derart durch mangelhaft ausgebildete Erwartungswerte und ein unzureichendes Zeitgefühl erklären. 17 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE 2. Assoziatives Lernen Unser Zentralnervensystem neigt dazu, Informationen intern miteinander zu verknüpfen. Dies geschieht eher, wenn sich die Informationen sehr ähneln, oder wenn sie nahezu zeitgleich eintreffen. Auch das assoziative Lernen lenken Eltern von Geburt an. Während sich das Neugeborene im ausgeglichenen wachen Zustand bewegt, grimassiert und lautiert, fordert es ständig die Konzentration der Mutter. Diese wiederum präsentiert sich dem Baby über alle Sinneskanäle, d.h. sie passt sich an, bietet ihr Gesicht möglichst groß im Gesichtsfeld des Kindes dar und ist auch für seine Arme erreichbar. Das Baby assoziiert binnen Stunden nach der Geburt auch ihre Berührung und ihr Gesicht. Mit Kopfund Mund-, Arm- und Beinbewegungen folgt es alsbald aktiv dem Sprechrhythmus der Mutter. Dieser differenzierte Ausdruck des Wieder-Erkennens verstärkt wiederum das Interesse der Eltern. Jedes einzelne Sinnesorgan verfügt über eine Vielzahl von Einzelrezeptoren. Optische Information trifft z.B. auf 120 Millionen Stäbchen für das Hell-DunkelSehen und 6 Millionen Zapfen für das Farbsehen. Schon in der Netzhaut sorgen Verschaltungen für eine kontrastreiche Abbildung, und bevor die Impulse über den Sehnerv die Sehrinde erreichen, wird im Zwischenhirn Information abgezweigt, um Muskeln anzusteuern, die das Auge auf Ort und Entfernung, Helligkeit und Tiefenschärfe einstellen. Multiple Rezeptoren und eine funktionelle Verschaltung sorgen dafür, dass komplexe Umgebungen durch die Sinnesorgane weitgehend fehlerfrei abgebildet werden. Spannungszustände äußern Neugeborene reflexartig mit starken und ggf. wiederholten Bewegungs- und Lautmustern und lösen damit die sympathische (mitfühlende) Unruhe der Eltern aus. Interpretieren die Eltern die Signale des Kindes richtig als Hunger, Müdigkeit, Unwohlsein, Angst oder Ärger, dann führt dies rasch auf beiden Seiten zum emotionalen Ausgleich. Wenn die Eltern die Signale des Kindes verlässlich beantworten, lernt das Kind seine eigenen Signale zu differenzieren. Die Abstimmung geschieht also mit Hilfe von assoziativem Lernen und Übung (TREVARTHEN, AITKEN 2001). Viele Umweltreize (z.B. ein fahrendes Auto) sprechen nicht nur ein, sondern mehrere unterschiedliche Sinnesorgane zugleich an. Auch diese ‚multimedialen’ Empfindungen verschmelzen im ZNS zu einem einzelnen Komplexeindruck. Vier Beispiele sollen dies erläutern: ‚Entfernung’: Der kleine Unterschied, der durch die Abbildung eines Objektes im rechten bzw. linken Auge entsteht, wird in der Sehrinde zu einem Entfernungseindruck verarbeitet. 3 Assoziatives Lernen : Durch die Fusion von Information aus unterschiedlichen Rezeptoren bzw. Sinnesorganen entsteht ‚Bewegung’: Zwei rasch aufeinanderfolgende gleichartige optische Reize, die ihren Herkunftsort verändern, werden als Bewegung eines Objektes wahrgenommen. ‚Nahrungsmittel’: Babys erfahren, dass bestimmte Objekte über alle fünf Sinne erfahrbar und dadurch besonders attraktiv sind: Sie sind zu sehen, zu fühlen, zu riechen, zu schmecken und durch Kaugeräusche teilweise auch akustisch zu unterscheiden. Es ist daher schlüssig, jedes neue Objekt zunächst zu betrachten, dann zu berühren und möglichst auch zum Mund zu führen. • eine überaus vielfältige Abbildung der Umwelt, • ein Quantensprung an Präzision und • eine erhebliche Differenzierung und hierarchische Durchgliederung erlernter Bedeutungen. Die ersten beiden Lernmethoden (Üben und Assoziation) beruhen auf einer Vernetzung innerhalb des ZNS. Dadurch eignet sich das Kind erste ‚Abbildungen’ seiner Umwelt an, d.h. es entwickelt erste Bedeutungen, Vorstellungen und Erwartungen. Eltern unterstützen diese Lernformen erheblich, indem sie das Kind beschützt üben lassen und ihm ausdrucksstark begegnen. ‚Zuwendung’: Während des Stillens füllt die Mutter das Blickfeld des Kindes, es hört ihren Herzschlag und ihre Stimme, es fühlt ihre Körperwärme, ihre Atembewegungen, die Lippen umschließen Brust oder Sauger, es riecht und schmeckt die Muttermilch. Während dieser intensiven Assoziation aller fünf Sinne verschwindet auch das Hungergefühl. – Diese notwendigerweise häufige ‚Multimediashow’ empfindet das Baby rasch als eine ‚Gestalt der Zuwendung und Versorgung’, und zwar lange, bevor es den Begriff ‚Mama’ zu verwenden lernt. Die vier weiteren Lerntechniken beruhen auf der Vernetzung mit anderen Individuen. Hierfür sind die ersten beiden unerlässlich: Interaktives Lernen kommt nur in Gang, wenn ein Kind gegenüber anderen Menschen positive persönliche Erwartungen hegt. 3 Assoziation erklärt diese Lernform besser als der alte Begriff der klassischen Konditionierung. 18 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE 3. Lernen durch Zuwendung (bestärkendes Lernen) Die eigentliche Belohnung des Lernens ist der Erfolg. Eine Zuwendung steigert das Lerninteresse. D.h. mit zunehmenden Erfolgen verringern die Eltern ihre Fehlertoleranz. Sobald ein Kind sich der Aufmerksamkeit und des Interesses, der Zuversicht und Bestätigung seiner Eltern sicher ist, lernt es eifriger und erfolgreicher. Es spürt schon subtile Signale, z.B. wenn die Mutter hinschaut und lächelt, sich stirnrunzelnd abwendet oder etwas kommentiert: „Zeig’ mal, was du da gemacht hast.“ „Das ist ja interessant!“ „Das machen wir besser gemeinsam!“ „Das ist nicht so schlimm!“. Dadurch erfährt das Kind indirekt, was die Mutter erwartet. Aufgrund ihres Erfahrungs- und Zeithorizontes ist sie in der Lage, intuitiv abzuschätzen, ob die Handlung des Kindes absehbar zum Ziel führt, und sie meldet dies dem Kind im Sinne einer WertSchätzung (sie schätzt den absehbaren Wert der Handlung ihres Kindes) zurück. Einem Einjährigen fällt in der Garderobe plötzlich ein Bügel vor die Füße. Weinend rennt es zur Mutter. Sie sieht ihr Kind noch nicht wirksam als beteiligt an. Daher “ermahnt” sie spielerisch den Hut, ihr Kind nicht zu erschrecken, und hängt ihn wieder auf. Fällt dem Kleinkind versehentlich eine Lampe vom Nachttisch, dann erklärt ihm der Vater geduldig, dass am Kabel nicht gezogen werden darf. Er sieht eine Beteiligung, aber erst den Beginn eines Verständnisses für Zusammenhänge zwischen kindlichem Tun und (verantwortbaren) Folgen. Wenn ein Teller vom Mittagstisch fällt, wird die Mutter das Essen außer Reichweite des sieben Monate alten Babys stellen; die zwei Jahre ältere Schwester würde, wenn sie das Malheur verursacht hätte, wegen ihrer Fahrlässigkeit ermahnt werden. Vater und Kind bauen einen Stapelturm. Der Vater legt deutlich mehr Hand an. Schließlich ermuntert er sein Kind, mit dem Schlussteil den Turm zu vollenden, wendet sich dem Kind zu und ruft aus: „Du hast aber einen tollen Turm gebaut!!“ Greift ein Vierjähriger mit einem Seitenblick zum Vater an eine „verbotene“ Schublade, dann wird der Vater diesen Vorsatz begrenzen. Bestärkendes Lernen wird u.a. durch die folgenden Faktoren beeinflusst: Schließlich weiß das Kind, dass die Eltern wissen, dass das Kind weiß, dass es sich von der Schublade fernhalten soll. Vorausgesetzt, es wird verlässlich und erfolgsabhängig bestärkt, übernimmt das Kind nach und nach Erwartungswerte der Eltern für sein konkretes Handeln. Diese zu berücksichtigen, so lernt das Kind, führt eher zum Erfolg (Ko-Regulation, vgl. LEONARD, BEAUVAIS, SCHOLL 1999, 4 FELDMAN 2007) . Es sucht künftig den Bezug zu erfahrenen Personen, und wenn dieser sich stabilisiert und differenziert, dann sprechen wir von einer Beziehung. 1. Zeitnähe: Ein Kind versteht eine Rückmeldung nur, wenn sie erkennbar mit seinem gegenwärtigen Tun zusammenhängt: Wirft ein neun Monate altes Baby eine Vase um, und spricht die Mutter das Kind erst Minuten später an, dann verbindet das Kind dies nicht mehr mit dem Missgeschick, sondern nur mehr mit der Mutter. Reagiert die Mutter dagegen reflexartig innerhalb der ersten Sekunde, dann ordnet das Kind den Reflex der Mutter dem Ereignis selbst zu („immer wenn Vasen umfallen, dann passiert gleichzeitig...“) und empfindet dies nicht als eine Re-Aktion. Zuwendungslernen: Anerkennende, unterstützende, korrigierende (oder mitunter auch unwillige) Kommentare bestimmen (d.h. schätzen und lenken) die Bedeutung des kindlichen Vorhabens, vermitteln dem Kind die Erwartungswerte seiner Eltern (Erzieher, Lehrer, Therapeuten) und verdeutlichen, dass es vorteilhaft ist, sich beim Lernen auf andere zu beziehen. 2. Intensität: Eine Bestärkung muss für das Kind erkennbar sein. Schon intuitiv äußern sich Eltern ihrem Kleinkind gegenüber mit ausgeprägter Mimik, Gestik, und Stimme, weil es die reiferen Nuancen noch nicht unterscheiden kann. 3. Art der Zuwendung: Bestrafung (aversive Zuwendung) hilft ebenfalls Fehler zu reduzieren. Dies ist aber nicht attraktiv, so dass sich die betroffenen Kinder von strafenden Personen abwenden. 4 4. Anpassung an das Lernziel und den Lernerfolg: Das Kind darf weder unter- noch überfordert werden. Dies kann auch durch die Art der Zuwendung reguliert werden. Auch vom Begriff der operanten Konditionierung sollte man sich trennen, weil er traditionell als eine materielle Belohnung nach der gelungenen Handlung verstanden wird. Zuwendung verdeutlicht demgegenüber, dass es auf Zutrauen vor, Bestärkung während und Anerkennung nach einer Handlung bzw. einem Lernvorgang ankommt. Der neue Begriff ässt dabei durchaus auch eine materielle Belohnung zu. Im Alltag ist es zudem sehr unpopulär, andere zu konditionieren oder sich selbst konditionieren zu lassen (weder klassisch noch operant...). Sind Vater und Kind schon einige Wochen weiter, dann erhält das Kind erst Beifall, wenn es den Stapelturm selbständig gebaut hat. 19 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE 4. Lernen am Modell Wer sich erfolgreiche Äußerungen, Handlungen und Lösungen von anderen abschaut, spart Übungsaufwand. Übergewichtige Kinder haben Fehlernährung und Bewegungsmangel in der Regel von den Eltern übernommen. Hat das Kind mithilfe des bestärkenden Lernens erkannt, dass es lohnt, sich anleiten zu lassen, dann wendet es sich seinen Angehörigen aktiver zu. In ihren Handlungen findet es Analogien zu eigenen Tätigkeiten, Ideen und Absichten. Es erkennt, dass man sich den Lernerfolg anderer selbst zunutze machen kann. Bei essgestörten Jugendlichen finden sich häufig diäthaltende Familienmitglieder, essgestörte Schulkameradinnen bzw. virtuelle Idole. Tics und Zwänge junger Patienten finden sich regelhaft auch bei ihren näheren Verwandten. Jugendliche mit einem Hang zur Selbstverletzung berichten zumeist, anfangs sei Ritzen ‚cool’ gewesen, sie hätten es bei anderen gesehen. Die Scheinbegründungen (‚sich wieder spüren’, ‚wohl früh traumatisiert’) kommen heute häufig aus Chaträumen oder Internet-Foren. Die Symptome verlieren sich meist rasch, wenn Eltern und Therapeuten die anstehenden Entwicklungsaufgaben wieder in den Vordergrund rücken. Sechs Monate alte Babys, die noch lange nicht sprechen können, imitieren Kopfschütteln, Klatschen, Grimassieren, Rufen, theatralisches Husten oder Kreischen, sie ahmen ritualisierte Verhaltensweisen nach, fesseln und erheitern dadurch die Familie. In der Familie und auch in den ersten Kindergruppen geht es viel um Imitation (z.B. „Mutter und Kind“), später um Nachvollziehen und noch später um Nachempfinden (Einfühlung). Zunehmend werden auch die Lerninhalte komplexer. Später geht es um Haltungen und Stile, den Umgang mit eigenen Spannungen (z.B. auch Scham und Schuld, Spott und Strafe, Kränkung und Wut, Spaß und Freude), Bildung und Freizeit und vieles mehr. Eine besondere Rolle spielt Modelllernen für die symbolische Interaktion (vgl. S. 20). Lernschwache Kinder haben häufig Eltern, die eine zwiespältige oder negative Einstellung zu Schule bzw. Lehrern haben; diese überträgt sich rasch auf die Kinder. Der Konsum von Nikotin, Alkohol und illegalen Drogen beginnt nie mit Genuss, sondern durch Nachahmung und den Wunsch nach Akzeptanz. Modelllernen setzt nicht notwendigerweise voraus, dass sich Mutter, Vater, Erzieherin oder auch Fremde ihrer Vorbildfunktion bewusst sind. Die Kinder lernen indes rascher, wenn sich die Erziehungspersonen aktiv auf das Kind abstimmen, d.h. sich als instruktives Modell anbieten, indem sie bestimmte Themen aufgreifen und verständlich darstellen. Wegbereiter für Eigentums- oder Gewaltdelikte ist eine normenschwache Umgebung (v.a. eine dissoziale Clique). Sexualstraftäter haben Übergriffe vielfach selbst erfahren. Lernen am Modell: Zunächst die Imitation und später das Nachempfinden und Nachvollziehen eines instruktiven Modells vermitteln bewährte Lösungen. Dagegen lösen irreführende Vorbilder Verunsicherung und Distanz aus, v.a. wenn Erwachsene den Vorgaben, die sie von ihren Kindern verlangen, selbst nicht folgen. Bei vielen klinischen Symptomen spielt Nachahmung eine entscheidende Rolle. Das Zuwendungs- und das Modelllernen sind diejenigen Lerntechniken, die den Bezug zu nahestehenden Personen besonders nutzen und diesen zu einer Beziehung ausgestalten. 5. Lernen mithilfe von Ausdrücken Information und Erfahrung können auch durch Mimik und Gestik, Stimme und Sprache vermittelt werden. Symbolisierte Interaktion setzt ein Zentralnervensystem voraus, das Information in hohem Maße zu organisieren in der Lage ist. Nun nähert sich die Oma ihrem Enkel im Kinderwagen. Aufgeregt beginnt der Säugling mit Armen und Beinen zu rudern. Die Oma hebt ihren Blick, neigt sich ihm lächelnd entgegen: „Du winkst mir ja schon!“. Sie reicht ihm einen Finger, den das Kind sogleich ergreift. Wie entwickelt sich symbolische Interaktion? Ein Neugeborenes wirkt in seinen Lautäußerungen und Körperbewegungen noch weitgehend zufällig, so dass wir zögern, darin einen absichtsvollen Ausdruck zu erkennen. Immerhin würden wir sein Schreien als ein Signal des Missfallens auslegen. Indem die Bezugsperson dem erregten Gebaren des Säuglings eine Bedeutung anträgt, wird es zu einer Gebärde, d.h. einer ausdrücklichen Erwartung der Annäherung, des Entgegenkommens, der Zu-Neigung, der Begegnung: eine Begrüßung. Die vier 20 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Techniken der Assoziation, der Zuwendung, der Übung und des Modelllernens bewirken gemeinsam, dass das Kind sich rasch soziale Formate, d.h. Symbole und ihren Gebrauch aneignet, z.B. Interesse, Zustimmung und Ablehnung, Vermeidung und Widerwillen, Überraschung, Angst, Trauer, Ärger und Freude sowie Bindungsbewertungen momentaner (Stolz, Neid, Scham, Zurückhaltung, Wut) sowie dauerhafter Art (Bewunderung, Liebe, Hass und Verachtung). Auch Interpunktionen wie Begrüßung und Abschied als Beginn bzw. Ende einer Kommunikation gehören dazu. (Vgl. z.B. TREVARTHEN, AITKEN 2001, KLANN-DELIUS 2002, DE HAAN et al. 2004). Durch den symbolischen Informationsaustausch können alle künftigen Entwicklungsaufgaben viel differenzierter und effizienter vermittelt werden. Das Kind erfährt die familiären Normen und Erwartungs5 werte , z.B. wie die Familie sich ernährt, welche Bedeutung Lernen und Freizeitgestaltung haben, wie miteinander umgegangen und gesprochen wird, wie Veränderungen oder Spannungen bewältigt werden. Es lernt, komplexe eigene und fremde Wahrnehmungen und Empfindungen zu reflektieren (Einfühlung) und fair zu verhandeln (Gemeinsinn; vgl. KOPP 1982, FELDMAN 2007). Sozial unterversorgte (deprivierte) Kinder fallen dagegen durch eine farblose Mimik und Gestik, eine ausdrucksarme Stimme und eine schlichte Wortwahl auf (vgl. FELDMAN 2007). Das Kind erfährt dadurch die drei wesentlichen Funktionen abstrakter Symbole: Um differenzierte Information effizient auszutauschen, benötigt es allgemein gültige Interaktionsmuster. Es ist ein dramatischer und freudiger Höhepunkt für die Eltern wie für das Kind, wenn sie verlässliche Signale austauschen, d.h. wenn motivgesteuerte Duette entstehen, etwa das Erkennen der Person („Mutter!“) oder das Ein-Verständnis („Hunger!“). Dies motiviert das Baby und die Eltern zum ständigen weiteren z.T. auch spielerischen Üben, denn dadurch können die gegenseitigen Handlungen sicherer vorhergesagt werden. Wer einen Unbekannten nach der Uhrzeit fragen möchte, muss binnen weniger Sekunden ein hochkomplexes „Theater“ aufführen, das aus vielen einzelnen Szenen (Ritualen) zusammengesetzt ist: Er muss grüßen, sich entschuldigen, bitten bzw. fragen, danken und sich verabschieden. Von den vielerlei Symbolen, Ritualen und Ausdrucksweisen, die ein Kind zu lernen hat, sind die beiden elementarsten die Begrüßung, d.h. das Angebot einer Bindung, und der Ausdruck der Zustimmung bzw. des Einverständnisses. Verhaltensbiologisch sind sie nahezu identisch: Wir äußern Begrüßung ebenso wie Zustimmung durch Heben der Augenbrauen, Kopfnicken, Lächeln, Handöffnen, Aufeinander-Zugehen, Ansprechen und mitunter auch Körperkontakt, etwa Handgeben oder Umarmung: „Wir sehen das gleiche, und das eint uns“ (über den Zusammenhang zwischen Einigkeit bzw. Objektivität und Bindung z.B. auch MINNIS et al. 2006). Symbole vermitteln Erkenntnis und auch Bindung. Unsere Sprache bildet dies in Wortpaaren wie Verstehen und Einverständnis, Vernehmen und Einvernehmen, Erkennen und Anerkennung ab. Persönlich vereinbarte Symbole vermitteln auch Bindung (vgl. BEEBE et al. 2002). Ruft jemand an, dem wir uns nahe fühlen, dann können wir schon aus dem ersten „Hallo“ sehr verlässlich erkennen, wie es ihm geht. D.h. in einer intensiveren Beziehung vereinbaren die Beteiligten auf intuitivem Wege interaktive Mikrostrukturen, durch welche sie sich sehr rasch und fein abstimmen können. Derartige sehr persönliche Muster kennzeichnen eine Bindung (vgl. CASSIDY, SHAVER 1999, JAFFE et al. 2001). Die Sprache erlaubt zudem eine hoch differenzierte „innere Kommunikation“, d.h. das abstrakte Denkund Erkenntnisvermögen. Der Mensch kommt gleichsam vom Greifen zu Begriffen und vom Sehen zu Einsichten. 5 Die Erwartungswerte der Eltern beruhen ihrerseits wieder auf allgemeingültigen Erwartungswerten, z.B. ethischen Maximen oder Gesetzen. 21 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE 6. Lernen mithilfe der Schriftsprache Dank der Schriftsprache wird personenunabhängige Information zugänglich. Zusammenfassung: Lernen folgt einer intuitiv-wissenschaftlichen Methodik: Wir sprechen von einem Lernerfolg, wenn er nachvollziehbar, beständig bzw. glaubwürdig und belangvoll ist. Diese Kriterien treffen sich mit der Abbildungstreue einer Messung: Objektivität, Verlässlichkeit und Gültigkeit (vgl. S.23). So wichtig die mündliche symbolische Überlieferung auch ist, sie bleibt von Personen und dem Moment der Kommunikation abhängig (vgl. BRUNNER 1990). Die Schriftsprache vermittelt dagegen tendenziell allgemeingültigere Information: Die Autoren eines Schriftstückes reflektieren länger, als dies im persönlichen Austausch üblicherweise geschieht, bevor sie etwas zu Papier bringen. Sie müssen nachvollziehbar, glaubwürdig und belangvoll schreiben, weil sie das Interesse möglichst vieler Leser wecken wollen, und weil Geschriebenes wegen seiner Dauerhaftigkeit länger und intensiver reflektiert bzw. geprüft wird. ‚Was man schwarz auf weiß besitzt, kann man getrost nach Hause tragen’. Durch ein differenziertes Lernsystem, das sich auch der Vernetzung mit einem instruktiven Gegenüber bedient, entstehen individuelle Fähigkeiten und Fertigkeiten, aber auch Bindungs- und gesellschaftliche Bewusstseinsstrukturen: Des Weiteren eignen sich Buchstaben und Zahlen zur sicheren Dokumentation von Wissen. Durch die Schriftsprache ist erstmals ein Lebewesen in der Lage, Information anders als über das Genom und mit gleicher Verlässlichkeit an spätere Generationen sicher weiterzugeben und damit Geschichte zu schreiben. Menschen können derart auch theoretisch arbeiten (z.B. eine schwere Rechenaufgabe auf schriftlichem Wege viel einfacher zu lösen). Die hohe gesellschaftliche Bedeutung der Schriftsprache erfahren die Kinder vor allem von ihren Eltern: Wenn sie sehen, wie ihre Eltern lesen, wenn ihnen vorgelesen wird, wenn sie zum Malen und später zum Schreiben angeregt werden, dann erfahren sie die Wert der Schriftsprache für den Wissenserwerb. • Durch Üben und assoziatives Lernen, d.h. durch Vernetzung innerhalb des ZNS entstehen schon beim Neugeborenen erste kognitive Muster, Bedeutungen und individuelle Erwartungen (RESSOURCEN): ‚Beständiges Gelingen heißt, dass ich etwas kann.’ • Zuwendung und Modelllernen beruhen auf einer Vernetzung des unmittelbaren Kontaktsystems. Das Kind erfährt die Erwartungswerte seiner Bezugspersonen und die Bedeutung von Beteiligung, Beziehung und BINDUNG: ‚Wir können gegenseitig nachvollziehen, was wir einander mitteilen, und das eint uns.’ • Mithilfe des nonverbalen, des verbalen und des schriftlichen Ausdrucks differenzieren sich Erkenntnis, Bindungsfähigkeit und das Bewusstsein über die gesellschaftlichen Erwartungswerte (VERANTWORTLICHKEIT) noch einmal erheblich: ‚Meine Meinungen gelten etwas, und meine Handlungen bewirken etwas’. Aus dieser methodischen Perspektive erweisen sich Ressourcen, Bindung und Verantwortung als die elementaren Entwicklungsstrukturen. Zum Nachlesen: TOMASELLO 1992, ROY, RUTTER, PICKLES 2004, STERN 1998, TREVARTHEN, AITKEN 2001. 22 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2.2. 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Lernen in Pädagogik und Therapie Alle interaktiven Behandlungsmethoden gehen auf die sechs Lerntechniken zurück: Die individuelle pädagogische und therapeutische Behandlung wird sinnvollerweise als Stufenplan formuliert, und zwar möglichst gemeinsam mit den Klienten. Er enthält allgemeine Behandlungsziele, konkret beobachtbare Teilziele und ggf. eine wahrnehmbare Anerkennung der Erfolge (Bestärkung). Regelmäßig wird überprüft, ob die vorgesehenen Schritte konkret genug sind und weder unter- noch überfordern. Dieser Behandlungsplan muss sich am Grad der Selbständigkeit der Klienten ausrichten: Dem höchsten Bedarf wird eine Unterstützung gerecht; ist das Kind schon weiter, benötigt es ein Training, um Handlungssicherheit zu üben. Schließlich ist nur noch eine Begleitung notwendig; auf dieser sehr reifen Stufe planen die Betroffenen selbst ihr eigenes Fortkommen, und Unsicherheit oder Fehler werden nicht als Schwäche, sondern als Lernanreiz genommen (Tabelle 6 S.27). 1. Ermuntern zur Neugierde und zum Üben in einem übersichtlichen Erfahrungsraum. 2. Förderung assoziativen Lernens durch multimodale Reize (Signale, die mehrere Sinnesorgane gleichzeitig ansprechen, z.B. Auge und Ohr). 3. Anstöße für die Eltern zur Zuwendung und Bestärkung des Kindes. 4. Angebot eines verlässlichen und instruktiven Modells und hilfreicher Methoden dafür (z.B. Rollenspiele). 5. Aufbau einer ausdrucksvollen (‚ansprechenden’) mimisch-gestisch-verbalen Kommunikation (RETZER 1995). 6. Einsatz von Materialien zum Malen, (Vor-) Lesen und Schreiben. Therapeuten und Betreuer müssen ihre Erwartungen auf den Entwicklungsstand, die Möglichkeiten und das Tempo der betroffenen Familie einstellen. Mitunter stellen scheinbar geringe Veränderungen für die Klientenfamilie einen erheblichen Fortschritt dar. Die kindliche Entwicklung profitiert von der intensiven und sorgfältigen Anwendung aller sechs Lernmethoden. Erziehungs-, pädagogische und therapeutische Stile unterscheiden sich v.a. durch die Gewichtung dieser Methoden. Behandlungssetting: Neben der Einzelbehandlung (Hilfe zur Erlangung der individuellen Ziele; Längsschnittarbeit) sind Gruppenangebote nachweislich besonders wirksam; dort werden die praktischen (psychomotorischen), die sozialen Fähigkeiten und auch die Lerntechniken trainiert (Querschnittsarbeit). Die entsprechenden Wochenstundenpläne werden am Freitag vor jeder neuen Woche für die Patienten ausgehängt. Behandlungsformen, in denen es nur um den verbalen Austausch unterschiedlicher Vorstellungen geht (Lerntechniken 5 und 6), haben sich als weniger wirksam erwiesen als Techniken, die auch die praktischen Fertigkeiten der Betroffenen fördern (Techniken 1 bis 4; vgl. YULE, UDWIN 2001). Zu letzteren gehören z.B. die aufsuchende Familienarbeit (HENGGELER, SWENSON 2005), Patienten- oder Elterngruppentrainingsprogramme (z.B. Triple-P, Mellow Parenting), Video-Feedback und Multifamilientherapie (SCHOLZ, ASEN 2001). Ressourcen: Eine wirksame Behandlung vollzieht sich auf der Grundlage systematisch erhobener und verlässlicher Daten mithilfe der sechs Lerntechniken und Behandlungsmethoden, welche die praktischen Fertigkeiten der Betroffenen fördern; dies geschieht im Einzel-, Familien- und Gruppensetting. Soziale Fähigkeiten, z.B. Kontaktaufnahme, Verhandlung und Kooperation sind immer nützlich, weil sie den vier sehr effizienten Techniken des sozialen Lernens zuarbeiten (Techniken 3 bis 6). Die basalen Lerntechniken der Übung und der Assoziation (Techniken 1 und 2) nehmen in jedem Falle einen breiten Raum ein: Alle Fähigkeiten, ob im Beruf oder in der Freizeit, bedürfen jahrelangen Übens, bevor Expertise entsteht. 23 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2.3. 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Lernen: Der theoretische Hintergrund 1. Wie ‚misst’ das Gehirn? (1) Ist das, was ich erkenne, von anderen nachvollziehbar, d.h. zu belegen? Wird mein Empfinden von anderen geteilt, dann gilt es eher dem Objekt und weniger meiner subjektiven Sicht. Eine Messung dient dazu, spezifische Bezüge zwischen Objekten zu bestimmen und in Zahlen abzubilden. Das Geschlecht kann mit den Ziffern 1 und 2 kategorisiert werden, die Befindlichkeit von 1 bis 7, kognitive Fähigkeiten von 0 bis 200, und Länge oder Gewicht ordnen wir die natürlichen Zahlen zu. Das erste Beispiel bildet lediglich einen Unterschied ab, das zweite Ränge, das dritte Intervalle und das vierte Verhältnisse. (2) Ist das, was ich wahrnehme, präzise und beständig? Erkenne ich etwas wieder, dann scheint meine Empfindung verlässlich. (3) Ist das, was ich erkenne, für den Anlass der Betrachtung auch von Belang? Nützt mir, was ich wahrnehme? Kann ich allen drei Fragen zustimmen, dann gilt für mich als gerechtfertigt, das soeben Betrachtete (vorläufig als) wahr zu nehmen. Dieselben Kriterien verwenden auch Wissenschaftler, wenn sie die Güte ihrer Messwerte beurteilen: Abbildungstreue beruht auf (1) Beobachterunabhängigkeit (Objektivität), (2) Verlässlichkeit (Reliabilität) und (3) Gültigkeit (Validität: Misst die Methode das, was sie messen soll?). D.h. die Überprüfung der Abbildungstreue kann als eine Messung (der Güte) einer Messung bezeichnet werden. Auch ein Organismus kann nur funktionieren, wenn er ständig möglichst genaue Daten erfasst. Weil die Reize, die im Zentralnervensystem (ZNS) eingehen, dort nicht numerisch erfasst werden, sondern neuronale Spuren hinterlassen, die wir bisher nicht näher bestimmen können, meiden wir den Begriff des ‚Messens’. Die neuronale Abbildung ist aber nicht minder präzise: Wenn wir davon sprechen, dass wir erfassen, festhalten und begreifen, empfinden, erfahren und einsehen, bemerken und feststellen, wahrnehmen, erkennen und verstehen, dann meinen wir nichts anderes, als dass wir etwas – mehr oder weniger verlässlich – abbilden. Im Alltag nähern wir uns dem Begriff der Messung noch weiter: Ständig denken wir darüber nach, ob unsere Wahrnehmung (Empfindung, Bemerkung, Feststellung, Erkenntnis…) auch ‚angemessen’ ist, und wir prüfen dies – mehr oder weniger intuitiv – mithilfe der folgenden Fragen: Im Laufe der Evolution haben sich Strukturen herausgebildet, welche dafür sorgen, dass sich im Laufe eines Lebens die bio-psycho-soziale Regulationsfähigkeit verbessern kann. Diese Strukturen müssen, um auf lange Sicht wirksam zu sein, Abbildungstreue gewährleisten. Mithilfe des beschriebenen Lernmodells lassen sich diese Strukturen in ihrer Wirkung nachweisen. 2. Wie ‚lernt’ das Gehirn? weise der Ziffern, sondern er bestimmt aus vielen Millionen Beispielen das zugrundeliegende Muster. Wer lernt, leitet aus Lösungen vorangegangener Aufgaben Prinzipien bzw. Funktionen ab, die ihm bei der Lösung künftiger Aufgaben helfen. Abbildung 2: Regulation und Lernen Während es bei einer Regulation (z.B. einer chemischen Konzentration) darum geht, Abweichungen zu begrenzen, wird beim Lernen die Regulation reguliert, d.h. es werden die Ursachen für Abweichungen erforscht und möglichst beseitigt (s. Abbildung 2 S.24). Mit dieser Thematik beschäftigen sich neben Pädagogen und Psychologen seit über hundert Jahren auch Mathematiker und Informatiker. Computersimulierte neuronale Netze lernen z.B. geschriebene Zahlen zu erkennen, etwa um Briefe automatisch zu sortieren. Zu diesem Zweck speichert der Rechner nicht jede mögliche Schreib24 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Beim Lernen geht es – nicht anders als beim Messen und der anschließenden Analyse von Daten – darum, Unterschiede und Zusammenhänge zu erkennen: Kinder wie Wissenschaftler versuchen, die erfassten Daten möglichst erschöpfend zu analysieren. Sobald neue Daten eintreffen, werden die entdeckten Funktionen, Bedeutungen und Modelle optimiert. Wesen und Umgang der Mutter prägen sich beim Säugling durch ständiges Wiederholen als Muster ein. Dies verbindet das Baby etwa im Alter von einem Jahr mit dem Laut „Mama“. Alsbald versucht es sich damit auch bei Oma und Onkel. Aus den Reaktionen leitet es mit der Zeit übergeordnete Regeln über den Nutzen von Äußerungen, die Verwendung von Worten und den Gebrauch von Namen ab. Wie wird die Aufgabe gestellt, und worin besteht der Lernerfolg? • • • Das Lernen vermittels der Schriftsprache erlaubt sowohl eine theoretische Reflexion, die nicht mehr unmittelbar abhängig von einer zweiten anwesenden Person ist (theorienahe Empirie). Wie sollen Neuronen vernetzt werden? Die Tiefenschärfe und der Kontrast eines optischen Reizes werden durch ein Zusammenspiel aus Netzhaut, Sehrinde, Irisblende und Linsenkrümmung reguliert. Für diese spezielle Aufgabe müssen sensorische, informationsverarbeitende und motorische Neuronen in besonderer Weise vernetzt sein (sog. ‚NetzTopologie’). Dies gilt für eine Fülle weiterer Aufgaben, z.B. das Erkennen von Gesichtern. Mimik, Sprache und Schrift. Auf jede einzelne Aufgabe stellt sich das Nervensystem spezifisch ein, indem es die folgenden Fragen implementiert (vgl. auch KRIESEL 2008): • Das Lernen mittels Ausdrücken erlaubt es, über Aufgaben und Lösungen auch ohne den praktischen Übungsbezug zu reflektieren. Mimik, Gestik, Stimme und Sprache können aber nur persönliches Erfahrungswissen übermitteln (symbolisierte persönliche Empirie). Bei höherkomplexen Aufgaben kann die Lernform nicht immer eindeutig bestimmt werden: So muss beim Fahrradfahren die Lenkung auf Geschwindigkeit, Kurvenlegen und Straßenbelag abgestimmt werden. Diese Aufgabe ist nicht exakt berechenbar. Hier wirkt der globale Erfolg auch als Bestärkung. Ähnliches gilt für soziale Aufgaben, z.B. Verhandlungen über Bedürfnisse, Wünsche und Meinungen. Die Menge der regulativen Aufgaben, denen sich ein Mensch ab seiner Geburt stellen muss, ist schier unübersehbar – gleichermaßen aber auch die neuronale Kapazität: Das menschliche Gehirn verfügt über 100 Milliarden Neuronen und 100-500 Billionen Synapsen. Eine einzelne Nervenzelle empfängt Eingangssignale aus bis zu 200.000 Synapsen, und umgekehrt gibt eine einzelne Nervenzelle ihr Ausgangssignal an bis zu 150.000 andere Nervenzellen weiter. • • Welche Lernstrategien sind angemessen? Worauf muss der Blick fokussiert werden – zuerst auf den groben Überblick oder zuerst aufs Detail? Sollen bestehende Vorstellungen erweitert werden, oder darf der bisherige ‚Glaube’ auch ersetzt werden? Müssen bestimmte Risiken bedacht werden? Spielt Zeit eine Rolle (z.B. wenn es um Leistung geht)? Beim Übungslernen muss der Lernende die Lösung selbständig finden (unmittelbare Empirie). Bei einer leichteren Form des Übungslernens, dem überwachten Lernen werden Aufgaben gestellt, und deren Lösungen (teaching input) werden entweder zu Beginn der Aufgabenstellung oder erst später gezeigt. Derart kann der Lernende Abweichungen bzw. Fehler rascher korrigieren. Aufgaben dieser Art sind z.B.: „Schau’ ’mal, was ist das? Ein Marienkäfer!“; „Schreibe bitte diesen Text ab!“. Wann gilt ein Lernvorgang als erfolgreich? Wann beende ich einen Lernvorgang? Wie stelle ich fehlenden Lernerfolg fest? Wie gehe ich mit Phasen scheinbar ohne Lernfortschritt (Lernplateaus) um? Wie wird das Erlernte im Netz gespeichert? Soll Vorwissen ersetzt oder beibehalten werden? Wie kann der Verlust von Erlerntem verhindert werden? Beim assoziativen Lernen hilft zusätzliche Information anderer Herkunft (differenzierte Empirie). Welche Rolle kommt äußeren Einflüssen zu? Das Lernen wird durch physiologischen Mangel, z.B. Müdigkeit, Hunger oder Luftnot ebenso beeinflusst wie durch psychische Spannungszustände wie Frustration, Unsicherheit und Angst, Trauer und Schmerz, Wut und Freude. Beim Lernen durch Zuwendung werden (Zwischen- bzw. endgültige Lösungen von außen bewertet. Der Lernende strebt demzufolge nicht nur nach Erkenntnis, sondern nach größtmöglicher Belohnung (assistierte Empirie). Computersimulierte neuronale Netze liefern für derartige strukturelle Fragen gute Lösungsmodelle. Diese sind aber ‚bereinigt’ von den sehr variablen individuellen Bedingungen, unter denen Menschen lernen. So oszillieren Kinder zwischen Aufmerksamkeit und Nicht-Aufmerksamkeit und zwischen unterschiedlichen Spannungszuständen; innerhalb dieser Beim Modelllernen wird während einer Übung die beobachtbare und in der Regel bewährte Lösung eines Anderen übernommen (stellvertretende Empirie). 25 TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Schwankungen gibt es zwar Rhythmen, sie lassen aber nur relativ kurzzeitige Vorhersagen zur aktuellen Lernbereitschaft zu. Zudem sind biologische, soziale und Umwelt-Bedingungen zu berücksichtigen, die auch noch über die Zeit variieren. Kindern gegenüber deutlich im Nachteil (FELDMAN 2006; vgl. auch SWAIN et al. 2007). Auch die Mütter von Frühgeborenen sind häufig noch nicht bereit, sich ihrem Kind ausreichend fein abgestimmt zuzuwenden. So müssen z.B. Frühgeborene nicht selten viele Wochen lang extrem viel Energie für die Selbstregulation und Nachreifungsprozesse (Schlaf-WachRhythmus, Herzfunktion, Hirnreife) aufbringen. Ihre ersten sensomotorischen Erfahrungen entstehen unter diesen sehr anstrengenden und unzureichenden Bedingungen. Daher sind sie reifgeborenen Ganz gleich, ob das primäre Risiko aus der Umwelt – v.a. der Familie – oder vom Kind selbst ausgeht: Jedes Abstimmungshindernis beeinträchtigt nicht nur die Interaktion selbst, sondern auch den Erwerb sozialer und damit unweigerlich auch kognitiver und emotionaler Fähigkeiten. Tabelle 5: Entwicklung: Die sechs Lerntechniken im Überblick Lernmethoden Lernprinzip Aufgaben der Eltern Folgen einer Vernachlässigung dieser Lernmethode Anregung von Neugier und Üben in einem übersichtlichen Erfahrungsraum. Unpräzise Bedeutungen und Erwartungen, Wahrnehmung einer wenig verlässlichen Umwelt, ‚kurzatmige’ Handlungsplanung. Lernen im internen (neuronalen) Netzwerk: Übendes Lernen Unmittelbare Empirie lässt erste Bedeutungen entstehen. Beständiges Versuchen bahnt Erfolge und verringert Irrtümer. Input aus mehreren Sinnesorganen gleichzeitig sichert Differenzierte Empirie erlaubt Information und erzeugt difpersönliche Erwartungen. ferenziertere Bedeutungen. Assoziatives Lernen Angebot multimodaler SigWenig differenzierte Weltsicht, nale (Reize, die über mehrere unpräsiser Ausdruck. Sinnesorgane aufgenommen werden können, z.B. Auge und Ohr). Lernen durch Vernetzung mit dem unmittelbaren externen Kontaktsystem: Lernen durch Zuwendung Unterstützte Empirie führt zu einem ersten Verständnis von Beteiligung. Modelllernen Stellvertretende Empirie erfordert und stellt zugleich eine Beziehung her. Durch Feedback werden die Zuwendung und Bestärkung, Erfolge des kindlichen Han- d.h. Interesse, Zutrauen, delns und bestärkt. Hilfe, Anerkennung und konstruktive Kritik. Wer sich Äußerungen, Handlungen und Lösungen von anderen abschaut, spart Übungsaufwand. Angebot eines verlässlichen Modells zum Nachvollziehen bzw. zur Nachahmung sowie instruktiver Techniken, die das Einfühlungsvermögen stärken (z.B. Rollenspiele). Unsichere Beziehungsaufnahme, Lern- und Kontaktunlust. Rückfall in fehleranfälligeres Lernen. Kinder, die Modelllernen als nicht sinnvoll betrachten, lernen weniger effektiv. Am Modelllernen wird das Einfühlungsvermögen trainiert. Lernen durch externe Vernetzung mit dem übergeordneten gesellschaftlichen System: Lernen mittels Ausdrücken Symbolisierte persönliche Empirie führt zu Bindungen. Lernen mittels der Schriftsprache Theorienahe Empirie bzw. Abstraktion löst den Input von Information und den Erwerb von Ressourcen von realen Personen und führt dadurch zu mehr Autonomie. Mimik, Gestik, Stimme und Sprache vermitteln Erfahrungswissen und Bindung. Aufbau einer ausdrucksvollen Wenig ansprechende Aus(‚ansprechenden’) mimischdrucksweise, schlechte Spragestisch-verbalen Kommuni- che, Isolation. kation. Die Schriftsprache stellt personenunabhängige Information zur Verfügung. Einsatz von Materialien zum Malen, (Vor-) Lesen und Schreiben. 26 Mangelndes Interesse am Lesen und Schreiben. TEIL 1: ENTWICKLUNGSSTRUKTUREN 1.2 LERNEN: DIE METHODE HINTER PÄDAGOGIK UND THERAPIE Tabelle 6: Entwicklung: Aufgaben und Förderschritte Aufgaben und Förderschritte 1. Schritt: Unterstützung 2. Schritt: Training 3. Schritt: Begleitung Die Kinder bzw. Jugendlichen bearbeiten kurze, schrittweise strukturierte Aufgaben und werden dabei eng angeleitet. Bei fortgeschrittenen Aufgaben mit unterschiedlichen Lösungswegen und ggf. auch Ergebnissen werden die Betroffenen nur noch phasenweise begleitet. Die Betroffenen nehmen die Entwicklung, die Planung, die Entscheidung, die Durchführung und die Ergebniskontrolle ihrer Vorhaben und Aufgaben weitgehend selbst in die Hand. Aufgaben zum Aufbau von Ressourcen Die Bezugspersonen nehmen dem Kind regulative Aufgaben ab, die es noch überfordern. Die Kinder werden schrittweise trainiert, ihre materiellbiologischen und psychosozialen Fähigkeiten selbständiger zu bewältigen. Die Kinder bzw. Jugendlichen finden Wege, sich selbst zu motivieren, und sie verbessern ihre Lern- und Problemlösetechniken. Aufgaben zu Beziehung und Bindung Die Bezugspersonen versorgen das Kind angemessen und wenden sich ihm aufmerksam zu. Sie bestimmen Strukturen und Regeln. Die Bezugspersonen unterstützen die Kinder beim Aufbau von Kontakten und Freundschaften. Rollen, Strukturen und Regeln werden ausgehandelt. Die Kinder bzw. Jugendlichen regulieren ihre Bekanntschaften und Freundschaften weitgehend selbständig. Aufgaben zur Verantwortlichkeit Die Bezugspersonen melden den Kindern ihre Beteiligung zurück. Sie gestalten einen förderlichen Entwicklungsraum. Eltern und Helfer unterstützen das Kind bei der Ausbildung praktischer Verantwortung (Beteiligtsein, Umgang mit Fehlern, Miteinander). Die Kinder und Jugendlichen werden angeregt, gesellschaftliche Aufgaben und Funktionen zu übernehmen. 27 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN Teil 2: Klinische Syndrome und ihre Behandlung 2.1. 2.1.1. Beziehungs- und Bindungsstörungen Beziehungen unter Gleichaltrigen 1. Bindung beschleunigt den Lernprozess Im Kapitel über das Lernen wurde gezeigt, dass alle sechs Lernformen mittelbar vom Sozialkontakt – v.a. in Form der Anleitung – profitieren. Darüber hinaus sind die letzten vier Lerntechniken (Lernen durch Zuwendung, Modelllernen, symbolisches und indirekt auch das schriftsprachlich vermittelte Lernen) notwendig auf das persönliche Gegenüber angewiesen. Erziehungsmethoden und Stile auszutauschen. Derart beginnt in den ersten Lebensjahren ein zwangloses Miteinander unter Gleichaltrigen. Wie entsteht nun aus einem losen Miteinander ein sozialer Gruppenverband? Zur Beantwortung dieser Frage ist es hilfreich, im Laufe der Entwicklung sowohl die individuelle als auch die kollektive Perspektive im Auge zu behalten, denn Interaktion verwebt die sozialen Fähigkeiten des Einzelnen so dicht mit gruppendynamischen Einflüssen, dass es auch durch sorgfältige Forschung kaum gelingt, Ursachen und Wirkungen klar zu trennen (vgl. HAY, PAYNE, CHADWICK 2004). Die erste soziale Erfahrung macht ein Kind mit seiner Familie. Alsbald benötigt das Kind aber auch außerfamiliäre Kontakte, da sonst die Anpassung an das außerfamiliäre Umfeld leidet. Die Eltern suchen üblicherweise den Kontakt zu anderen Familien, auch um kindliches Verhalten zu vergleichen und ihre 2. Wie erlernt ein Individuum soziale Bedeutungen? Kinder unterschiedliche Ziele, dann geht es vor allem darum, wem ein Spielzeug oder ein anderes Objekt gehört oder inwieweit der persönliche Raum verletzt wird (An-Greifen). Zweijährige streiten darüber häufig, und aggressives Verhalten bringt die Interaktion rasch zum Erliegen. Spontanes Schlagen ist selten, dieses Verhalten muss erlernt werden. Sprechen die Kinder später besser, dann verhandeln sie auch mehr. Zunehmend wird auch zu dritt gespielt. Babys beeinflussen einander schon unmittelbar nach Geburt: Weint ein Säugling, dann schreit gleich das ganze Neugeborenenzimmer. Schon wenige Wochen später lächeln Babys, strecken einem den Arm entgegen und suchen von sich aus den Körperkontakt. Sie äußern aktiv und eindeutig ihr Interesse an Objekten, Erwachsenen und anderen Kindern. Für ein Einjähriges ist die Erfahrung noch recht neu, dass es entfernte Objekte auch berühren kann, wenn es sich darauf zu bewegt. Sieht es ein interessantes Objekt, dann möchte es dieses nun auch begreifen, egal ob dieses Objekt frei herumliegt oder gerade von einem anderen Kind gehalten wird. Nun sind aber Ergreifen und Wegnehmen etwas Unterschiedliches, wie das Kind durch die Reaktion des Gegenübers bemerkt. Auch Eltern – und zwar Mütter mehr als Väter – betonen diesen wichtigen Bedeutungsunterschied dadurch, dass sie tendenziell eher das fremde Kind in seinen Interessen unterstützen, und Töchter erfahren dies mehr als Jungen. Derart werden Kooperation bzw. Konkurrenz schon früh geschlechtsunterschiedlich vermittelt. Bei Dreijährigen gibt es schon typische Umgangsmuster und persönliche Neigungen: In festen Tagesgruppen entstehen persönliche Sympathien, und zwar häufiger zu etwas Älteren als zu Gleichaltrigen. Mit spätestens vier Jahren beginnen v.a. Mädchen, das gleiche Geschlecht vorzuziehen. Verglichen mit Jungen spielen Mädchen mehr zu zweit, freuen sich miteinander und finden bei Meinungsverschiedenheiten Lösungen, die sie beide tragen können. Neben dem Greifen, Nehmen, Teilen und Verhandeln werden nun weitere Bedeutungen eingeübt. Die Kinder tauschen sich bald schon über ihre Befindlichkeit aus. Nach und nach entsteht durch Blickkontakt, Mimik, Gestik und Handlungen das einfühlende (empathische) Verständnis des Anderen. Im zweiten Lebensjahr bestimmt dieses Thema so gut wie jedes Spielen zu zweit. Spielsachen, Nahrungsmittel oder andere Objekte werden gezeigt, hochgehalten oder weitergereicht. Je häufiger sich Kinder treffen, desto sicherer gehen sie miteinander um. Kinder lernen derart das Teilen von Objekten und das Mitteilen von Information. Mitteilungen haben bis zum Schulalter noch eine „objektive“ Erkenntnisqualität, d.h. tatsächliche Ereignisse und Mitgeteiltes haben den gleichen Wahrheitswert. Verfolgen zwei Begegnet ein vier- bis sechsjähriges Kind einem weinenden Kind, dann geht es zwar selten direkt darauf zu, es ist aber erkennbar besorgt und mitfühlend; mit ein wenig Hilfe tröstet es das betroffene Kind und hilft ihm. In dieser Zeit entsteht durch organisierte (Kindergarten, Tageszentren) oder informelle Gruppen aus der 28 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN Nachbarschaft ein komplexes Beziehungsgeflecht. Mit dem ersten Schuljahr fangen wir an, von stabilen sozialen Fähigkeiten und Beziehungen zu sprechen. oder Auffälligkeiten bei Gruppenteilnehmern können sich auf die seelische Gesundheit und die soziale Anpassung anderer übertragen. Im Jugendalter werden die verschiedensten Gruppen wichtig. Dort teilen sie sportliche oder musikalische Freizeitinteressen, ethische und Leistungsnormen oder Zukunftsvorstellungen. Psychosoziale Risiken Eine Randgruppe kann ihre Mitglieder vom Lernen und damit von Kompetenzen und Erfolgen abhalten, wodurch sich Bildungswege oder das Tor zur Arbeitswelt verschließen können. 3. Welche Risiken gefährden die Gruppenbildung? Neben dem kindlichen Verhalten selbst und der Dynamik der gesamten Gruppe können weitere Bedingungen die Gruppenbildung beeinträchtigen: Beeinträchtigte Bindungen: Umzüge, Schulwechsel u.ä. können Verbindungen zu Gleichaltrigen stören. Ein elterlicher Konflikt kann sich in der Beziehung des Kindes zu anderen widerspiegeln. Wird dagegen eine alleinstehende Mutter von ihrer Umgebung akzeptiert und unterstützt, dann beeinflusst dies auch die Akzeptanz des Kindes durch Gleichaltrige. Mangel an elementaren Ressourcen: Schlechte Finanzen können das Ansehen des Kindes in der Schule beeinträchtigen. Geringe Bildung bzw. sprachliche Fähigkeiten drücken sich auch darin aus, wie ein Kind streitet und sich wieder verträgt. Körperliche oder seelische Erkrankungen einschließlich Sucht innerhalb der Familie führen dazu, dass ein Kind gemieden wird. Kinder kontaktfreudiger Mütter gehen aktiver auf andere zu und werden eher von anderen akzeptiert als Kinder depressiver Mütter. Normen und Verantwortlichkeit: Ethnisch-kulturelle Unterschiede oder die Straffälligkeit anderer Familienmitglieder können Kinder in Randgruppen drängen. 4. Welche Ressourcen sind an Gruppenfähigkeit beteiligt? Die sozialen Fähigkeiten und Neigungen entwickeln sich parallel und mit Hilfe anderer biopsychologischer und sozialer Regulationskompetenzen. Lerntechniken: Wenn Kinder gut sehen und hören, dann fördert dies das Als-Ob-Spiel, die Nachahmung sowie ein harmonisches Miteinander. Individuelle psychobiologische Funktionen: Ausgleich von Spannungen: Kann ein Kind seine Freude, seine Enttäuschung, seine Trauer, seine Wut, seine Verzweiflung und seinen Schmerz wirksam steuern, dann wachsen seine sozialen Kompetenzen und mithin die Qualität seiner Freundschaften. Allgemein gelingt Menschen die Bewältigung von Ärger besser als von Furcht, d.h. wenn gedroht oder angegriffen wird, scheitern Interaktionen häufig. Nahrungsaufnahme: In der einen Familie kann das Kind aus einem reichhaltigen Nahrungsangebot wählen, und es teilt konfliktfrei mit anderen. Ein Kind aus einer anderen Familie, in der Nahrung knapp ist, lernt zuerst seinen eigenen Bedarf konsequent anzumelden und durchzusetzen. Treffen sich Kinder aus diesen beiden Familien, dann entsteht ein Konflikt, obgleich sich beide Kinder „normal“ verhalten. Bindungsfunktionen: Ausscheidung: Einnässende oder einkotende Kinder werden ausgegrenzt. Beziehungsformen: Das eine Kind hat fünf Geschwister von drei verschiedenen Vätern, und jedes Jahr kommt ein anderes Au-pair-Mädchen in die Familie. Ein anderes ist Einzelkind, ein drittes wächst in einem Heim auf. Diese sehr unterschiedlichen frühen Bindungserfahrungen bestimmen sowohl die Selbst als auch die Fremdregulationsfähigkeit und sind über die ersten Entwicklungsjahre so stabil, dass sie sich noch Jahre später an der Art und Weise erkennen lassen, wie ein Kind mit anderen zusammen spielt. Regulation von Bedürfnissen: Schon Babys verfügen über unterschiedliche Stile, sich bemerkbar zu machen: die einen früher und vernehmlicher, die anderen später und zurückhaltender. Regulation von Wahrnehmung und Handlung: Die eine Mutter unternimmt mit ihrem Kind ausgedehnte Spaziergänge in der Natur und lehrt es, jeden Zweig und jeden Käfer zu beobachten. Eine andere Mutter kann wegen Arbeit, Krankheit und Ehesorgen das Kind kaum unterhalten, so dass es sich überwiegt allein beschäftig. Im Wohnzimmer einer dritten Familie bringt ein Zeichentrickfilm alle dreißig Sekunden einen überraschenden Höhepunkt. Drei Familien, drei Kinder und drei unterschiedliche Arten wahrzunehmen, Information zu verarbeiten und sich zu äußern. Soziale Signale: Erfolgreiche Interaktion setzt voraus, dass ein Kind die sozialen Signale sicher beherrscht. Nonverbale Signale bleiben lange wichtiger als Worte. Später aber sind Kleinkinder, die sich verbal gut ausdrücken können, im Streit im Allgemeinen friedlicher als sprachschwache Kinder. Ein ganzes Leben lang verfeinern Menschen ihre kommunikativen Zeichen und Muster. 29 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN Rücksicht und Toleranz: Die Kontaktaufnahme unterscheidet sich von Kind zu Kind, jedes von ihnen geht wieder anders auf Bekannte bzw. Unbekannte, Erwachsene oder Kinder, Mädchen und Jungen zu. Eher körperbetonte Annäherung kommt weniger gut an, zu großer Abstand wird als Hemmung verstanden. Zuweilen sind Kinder anderen gegenüber scheu oder sogar ängstlich. der sind im Streit eher Opfer als ältere, da sie verletzlich sind und sich noch nicht so gut wehren können. Z.T. beziehen sie Angriffe gegen andere auf sich oder nehmen sie als eigenen Impuls wahr. Mit der Zeit erkennen sie, was andere beabsichtigen, wünschen und glauben. Mitunter fühlen sich Kinder fälschlich als Opfer, oder sie fühlen sich nicht als Opfer, obwohl sie es eigentlich sind. Viele Kinder berichten, sie seien einmal Opfer gewesen, aber nur wenige fühlen sich dadurch beeinträchtigt. Schon Vorschulkinder wissen, was Helfen bedeutet. Wer auch tut, wird durch Gleichaltrige bevorzugt. Wer nicht hilft, wird auf Dauer abgelehnt. Freunde zu haben sagt eine gute soziale Entwicklung voraus. Aus familiären Wahrnehmungs- und Verhaltensmustern leiten sich die Erwartungen an außerfamiliäre Bezüge ab. Diese können sich unterscheiden, wenn zwei Kinder aufeinander treffen, und dies führt mitunter zu Spannungen. Bewusstsein und Verantwortlichkeit bzw. Verständnis zu Ursachen und Absichten: Junge Kin- 5. Welche Dynamik gibt es in Kinder- und Jugendgruppen? teilen die Spiel- und Lerninteressen, und wir wohnen beieinander.“ Sie grenzen sich dadurch auch von anderen ab: „Wir unterscheiden uns, daher grenzen wir uns ab bzw. setzen wir uns auseinander.“ Kinder- und Jugendgruppen verfügen über lockere Strukturen: Ihre Besetzung kann rasch wechseln; Binnenstrukturen wie etwa die Gruppenhierarchie sind nicht durch äußere Organisationsstrukturen vorgeschrieben. Die individuellen Ziele der einzelnen Mitglieder befinden sich erst im Aufbau. Die Gruppenziele sind nicht immer bewusst oder gar vereinbart, und sie fluktuieren noch stark. Die einzelnen Mitglieder müssen ihre Verhandlungsfähigkeit erst entwickeln, ja die Gruppe dient sogar dazu. Bewusstsein und Verantwortlichkeit: Innerhalb der Gruppe verteilen sich Aufgaben, Rollen und bisweilen auch ausgeprägte Hierarchien, v.a. wenn die Gruppen nicht freiwillig zusammen kommen (z.B. in Schulklassen). Diese Gruppendynamik sorgt mit der Zeit dafür, dass sich individuelle Kompetenzen ausbilden, Beziehungen differenzieren und Verantwortlichkeit geübt wird. Diese Fähigkeiten sind die Garanten für ein nachhaltig wirksames Wechselspiel zwischen Individuum, Gruppe und Gesellschaft. Den Gruppenmitgliedern stehen zunächst noch recht einfache Mittel zur Verfügung, um sich zu einigen, einander zu tolerieren oder Grenzen zu definieren. Im Laufe der Entwicklung differenzieren die Mitglieder ihre sozialen Fähigkeiten, und wenn die Gruppe länger zusammenbleibt, dann harmonisieren sich Abläufe und Umgangsweisen: Ressourcen: Gruppen entwickeln gemeinsame Ziele, und sie nutzen die Fähigkeiten ihrer Mitglieder solidarisch: „Gemeinsam sind wir stärker.“ Bindung: Gruppen definieren sich über gemeinsame Eigenschaften bzw. Ziele: “Wir sind gleich alt, wir 6. Was bedeutet gestörte Gruppenfähigkeit? Akzeptanz und Dominanz sind elementare soziale Funktionen, welche sowohl das Spiel als auch den Konflikt beeinflussen: Das eine Kind beginnt eher den Streit, während das andere ihn zu meiden sucht. Eines wird überwiegend akzeptiert, ein anderes eher gemieden. Angreifer-Opfer-Beziehungen entstehen schon im Vorschulalter, sind aber meist nur von kurzer Dauer. Akzeptanz und Ablehnung) tritt eher bei Mädchen auf. Aggressivität führt rasch zum Ausschluss des betreffenden Kindes aus Gemeinschaften. Seine Frustration über die Ablehnung drückt das Kind meist erneut aggressiv und feindselig aus. Ein Kind, das ständig zurückgewiesen wird, gilt rasch als gestört, und dieses Etikett verstärkt die Ablehnung weiter. Die entstehende Spirale wirkt besonders nachhaltig und zerstörerisch auf soziales Verhalten. Rücksichtslose Dominanz und körperliche Aggressivität lernen Kinder meist aus ihrer Familie. Sie nutzen Regeln nur zum eigenen Vorteil und beachten sie ansonsten nicht. Relationale Aggression (Beziehungsgewalt, z.B. willkürliche Wechsel zwischen Randgruppen nehmen diese Kinder dankbar auf. Dort gelten andere Maßstäbe, und Abweichung, Aggressivität und Kriminalität werden dort kultiviert, 30 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN insbesondere wenn Bandenführer mit einem guten Einfühlungsvermögen ihre Mitglieder subtil und indirekt manipulieren. Auch von Gesundheits- oder Erziehungsinstitutionen werden diese Kinder teilweise zusammengeführt, z.B. in Schulen für Erziehungshilfe oder speziellen Heimen, und auch dort nimmt die Aggressivität dann nicht selten eher zu. Familienbasierte Programme versuchen durch ein alternatives Angebot den Kontakt mit anderen problematischen Jugendlichen zu verringern, und daneben werden auch die Eltern trainiert (HENGGELER, SWENSON 2005). Einsamkeit und Einzelgängertum: Vorschulkinder spielen viel für sich und allein. In der mittleren Kindheit, wenn ein Kind schon viele Kontakte und Beziehungen erfahren hat, können Kinder sich verlassen oder einsam fühlen und traurig werden, wenn sie allein sind. Jugendliche wiederum bewerten Alleinsein wieder positiv und konstruktiv. Erwachsene sind sozial meist kompetenter, wenn es in ihrer Biografie positiv erlebte Perioden des Alleinseins gibt, die nicht allzu lang waren. Wenn Kinder sich allein fühlen, kann dies auf eine unsicher-ambivalente Bindung, familiäre Konflikte, Einsamkeitsgefühle der Eltern, elterliche Konfliktverarbeitungsstile und einen rigide-kontrollierenden Interaktionsstil zurückgehen. Wenn diesen Kindern wohlwollend und herzlich begegnet wird, verschwindet ihr Einsamkeitsgefühl rasch. Opfer von Schikanen und Quälereien: Nicht-aggressive Opfer (victims) sind häufig in der Regulation ihrer Spannungen oder ihrer Aufmerksamkeit unsicher. Dagegen werden Kinder, die meist schon vor der Schulzeit viel Bestrafung, Feindseligkeit und Missbrauch erfahren haben, eher zu provokativen bzw. aggressiven Opfern (bully/victims). Neben Opfern und Aggressoren (bullies) gibt es bei Auseinandersetzungen meist eine relativ große Anzahl passiver Beteiligter, z.B. Zuschauer. Angstbedingter Rückzug oder ein Gruppenausschluss können zu Einzelgängertum führen. Wenn diese Kinder außerdem von Gleichaltrigen gemieden oder ausgeschlossen werden, entwickeln sie rasch depressive Symptome. Auch sie verlieren im Zuge einer aktiven Integration ihre Scheu wieder. Soziale Zurückhaltung und Ängstlichkeit können auf unsicheres Bindungsverhalten, Ausschluss aus Gruppen oder auf soziale Ängstlichkeit der Mutter oder des Vaters zurückgeführt werden. Wenn Kinder im Vorschulalter eher alleine spielen, sind sie dadurch nicht gefährdet. Zu Störungen neigen vor allem Kinder, die durchgehend isoliert bzw. traurig sind. Wenn ein Kind schon früh und dauerhaft zurückgewiesen, isoliert oder auch gequält wurde, nähert es sich schließlich anderen Menschen nur noch zurückhaltend, misstrauisch und ängstlich (reaktive Bindungsstörung mit Hemmung). Jede Art der Abweichung beeinflusst die Rolle eines Kindes in der Gruppe. Lehrer, Trainer oder Eltern, die ein Auge auf informelle oder formelle Gruppen haben, müssen rasch intervenieren, um stabilen negativen Handlungsmustern und Störungen vorzubeugen (TROY, SROUFE 1987, HAY, PAYNE, CHADWICK 2004). 7. Zusammenfassung Die Beziehungsfähigkeit eines Kindes wird durch individuelle, familiäre und andere soziale Faktoren beeinflusst und geformt. Negative Einflüsse bzw. Risiken können durch Ressourcen ausgeglichen werden, indes sind Beziehungen zu Gleichaltrigen von großer Bedeutung. Die Welt der Peer-Beziehungen ist eine dynamische und fordernde Umgebung, in der sowohl Ressourcen als auch individuelle und Gruppenstörungen einander bedingen. Dies kann so weit führen, dass neben der sozialen Anpassungsfähigkeit auch die kognitive Leistungsfähigkeit kritisch abfällt. Die Beziehung zu abweichenden Gruppen beeinflusst später auch die Aufnahme von Partnerbeziehungen: Sexuelle Beziehungen, die aus gestörten oder Randgruppen heraus entstehen, fördern eine frühe Elternschaft, wodurch die entsprechenden Risiken auf die nächste Generation übertragen werden. Gleichaltrigengruppen sind in aller Regel konstruktiv, bringen Spaß und leisten den wichtigsten Beitrag zu einer positiven psychosozialen Entwicklung. Ihre Bindung überträgt aber auch ein großes Risiko: Die Verführung zu antisozialen Abenteuern. 31 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1.2. 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN Bindungsstörungen 1. Bindung und Bindungsstörung Lebewesen tauschen mit ihrer Umwelt Materie, Energie und Information aus. Dies geschieht adaptiv, d.h. sie richten sich mit der Zeit auf ihre Umwelt ein. Der Mensch hat hierfür besondere Voraussetzungen: (1) Er kann Information sehr differenziert empfangen und aussenden. (2) Die nähere Umwelt gestaltet zunächst einen geschützten Raum, und mit steigenden Anforderungen werden die Lebensfunktionen optimiert. (3) Die nähere Umwelt und das Individuum koordinieren ihren Austausch gegenseitig. DSM IV wird ein Beginn vor dem fünften Lebensjahr gefordert. Die Dauer der Deprivation spielt eine wichtige Rolle: Eine Bindungsstörung entwickelten nur 10% Kinder, die in den ersten 6 Monaten aus einem schlechten Heim heraus adoptiert wurden. Über 30% waren betroffen, wenn sie erst mit zwei bis vier Jahren aus einem derartigen Heim heraus adoptiert wurden. Dies kann später durch eine engagierte Bezugsperson ausgeglichen werden, allerdings nur teilweise, da für die Bindungskompetenz eine sensible Phase angenommen wird. (Es ist dabei zu betonen, dass bindungsgestörte Kinder heute weit überwiegend aus Familien stammen, in denen deprivierende Zustände herrschen. Diese Kinder werden häufig institutionalisiert erzogen.) Die Interaktion zwischen Individuum und Umwelt reift erst mit der Zeit: Aus dem Meer unbekannter Reize, die nach der Geburt auf das Baby hereinbrechen, ragt alsbald eine erste elementare Bedeutung heraus: Das Stillen des Hungersignals geht nicht nur mit dem Geruch und Geschmack der Milch zusammen, sondern auch mit der optischen, akustischen und sensorischen ‚Gestalt’ der Mutter. Durch die stetige Wiederholung entsteht ein Muster aus biologischem Bedürfnis und Befriedigungserwartung sowie persönlicher Aufmerksamkeit und motorischer Erregung, das beide Interaktionspartner wahrnehmen: Die Erregung des Kindes angesichts der Mutter und die ausdrückliche Zuneigung der Mutter (im wörtlichen Sinne) kennzeichnen die primäre Beziehung. Die im Laufe der ersten Monate entstehende Bindung baut auf eine persönlich-exklusive und sehr feine gegenseitige Abstimmung, die dadurch gewinnt, dass beide Partner eine theory of mind entwickeln: Kinder lernen zum einen, dass auch ihr Gegenüber aufgrund von Vorstellungen und Absichten, Bedürfnissen und Wünschen handelt, und zum anderen, dass die Perspektive des Gegenübers sich von der eigenen unterscheiden kann. Existieren keine für das Baby identifizierbaren Bindungspersonen, dann lernt es nicht, selektiv Bindungen aufzunehmen; es geht unterschiedslos auf Bekannte wie Fremde zu und wirkt sozial enthemmt. Ein Sekundärsymptom ist die Anspannung bzw. Verzweiflung der Umgebung, wenn sie immer wieder vergeblich versucht, eine Verbindung zu dem betreffenden Kind aufzunehmen. Die Bindungsstörung mit Hemmung ist weniger klar definiert und empirisch fundiert. Diese Diagnose wird verwendet, wenn Kinder schon eine familiäre Bindung entwickelt hatten, bevor sie – meist nach schwerer Misshandlung – von ihren Eltern getrennt wurden. Sie scheuen bzw. ängstigen sich vor Fremden und wirken beziehungslos-gleichgültig, ihnen misslingt ebenfalls die Bindungsaufnahme und soziale Interaktion; darüber hinaus kann hoch-ambivalentes, vermeidendes oder aggressives Verhalten auftreten. Richtet sich das Umfeld eines Kindes nicht auf einen angepassten und verlässlichen Austausch aus, dann fehlen ihm verlässliche soziale Erwartungswerte bzw. Bedeutungen: es entstehen unsichere Bindungen. Im letzten Jahrhundert fanden sich in Heimen immer wieder emotional ‚hungernde’ bzw. ‚ungebundene’ Kinder, und dies wurde auf die dort teilweise deprivierenden Zustände zurückgeführt. Später erkannte man, dass auch Kinder aus Krisengebieten wie Eritrea diese Symptome entwickeln. Im Jahre 1980 wurden Bindungsstörungen in die Diagnose-Klassifikation DSM III aufgenommen. Im ICD 10 und im Nicht selten werden Kinder sowohl vernachlässigt als auch misshandelt, so dass sie einerseits ängstlich, andererseits auch enthemmt erscheinen. 32 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN 2. Diagnostik Gibt es enthemmtes (physischer Kontakt, ins Private gehende Fragen, andere Grenzüberschreitungen) oder gehemmtes Verhalten? Die Diagnose einer Bindungsstörung erfordert den Nachweis der Symptome und früher deprivierender Entwicklungsbedingungen. Gibt es jemanden, den das Kind aufsucht, wenn es ihm nicht gut geht? (Kinder, die unter Belastung niemanden aufsuchen, habe eine erheblich schlechtere Prognose.) Zur Sicherung der schwerwiegenden Diagnose einer frühen Vernachlässigung sollte die Entwicklungs- und Sozialanamnese aus mehreren unabhängigen Quellen stammen. Tritt das Verhalten in Abwesenheit oder nur in Anwesenheit der Bezugsperson auf? Eine Reihe von Kriterien sollten systematisch beobachtet werden. (Dabei ist zu berücksichtigen, dass der klinische Rahmen und der aktuelle Entwicklungsstand das Kontakt- und Bindungsverhalten erheblich beeinflussen. So wendet sich ein Kleinkind immer eher an Fremde, wenn Mutter oder Vater abwesend sind.) Wie ist die Störung bisher verlaufen? Wann (d.h. auch unter welchen Umständen) traten die Symptome regelmäßig auf? Gab es Veränderungen? Was wurde angesichts der Auffälligkeiten bisher versucht? 3. Differenzialdiagnostik Die folgenden Störungen werden abgegrenzt: umgekehrt: Mangelhafte Beziehungsaufnahme beeinträchtigt alle Lerntechniken.) Daher müssen angeborene Syndrome ausgeschlossen werden. Persönliche Beziehungsmuster (sichere, unsichere oder ambivalente Bindung) werden den Kindern auch angetragen (s.o.). Ein Störungswert kommt diesen aber nicht ohne weitere Auffälligkeiten zu. Tiefgreifende Entwicklungsstörung („Autismus“): Die tiefgreifende Entwicklungsstörung ist ebenfalls durch mangelnde Empathie gekennzeichnet. Darüber hinaus finden sich aber Stereotypien, Zwänge oder Sonderinteressen, sprachliche Schwächen sowie fakultativ eine erhebliche intellektuelle Einschränkung und epileptische Anfälle. Akute Beziehungsstörungen z.B. nach einem Streit betreffen zunächst v.a. die Kontrahenten. Emotionale Störungen des Sozialverhaltens oder dissoziales Verhalten beeinträchtigen die Beziehungsaufnahme, aber nicht prinzipiell die Fähigkeiten, stabile Bindungen einzugehen. Ob Aggressivität zur Bindungsstörung gehört oder nicht, wird kontrovers diskutiert. Misshandelte sind zuweilen selbst aggressiv. Geistige Behinderung: Mit abnehmender Intelligenz werden das soziale Wahrnehmen, die Kontaktaufnahme, das Verhandeln und das konstruktive Streiten in Mitleidenschaft gezogen; damit bleibt auch die Bindungsfähigkeit zurück. (Dies gilt im Übrigen auch Komplikationen: Kinder und Jugendliche mit einer Bindungsstörung sind typischerweise anfällig für weitere psychische Störungen, z.B. Essstörungen, Selbstverletzung und Anpassungsstörungen. 4. Behandlung Wird die elterliche Sensitivität gesteigert, dann profitiert die Bindungssicherheit des Kindes (MAGIATI, CHARMAN, HOWLIN 2007). Erfolgreiche Gruppenprogramme beeinflussen die Familieninteraktionen unmittelbar. Sie arbeiten an der elterlichen Feinfühligkeit und mitunter an elterlichen Vorstellungen: Wie empfanden die Eltern ihre eigene Kindheit? Was bedeutet das kindliche Verhalten oder der Kontakt für die Erziehungsperson? Elterngruppen und Videoarbeit sind nachweisbar hilfreich. Die Rotenburger Gruppenpsychotherapie „Kleine Kinder, kleine Sorgen...?“ wird andernorts näher beschrieben. Therapeuten durchgeführt) feinfühligen Zuwendung. widersprechen einer Eine stationäre Behandlung sollte angedacht werden, wenn andere Programme nicht angeboten werden oder sich als erfolglos erwiesen haben, oder wenn zusätzliche Störungen dies erfordern. Bindungsgestörte Kinder fordern ihre Bezugspersonen (Adoptiv- und Pflegefamilien, Heimmitarbeiter) erheblich. Wie diese entlastet werden können, ist nicht systematisch erforscht. Elementar ist eine gute Kooperation zwischen Erziehung, Therapie und Bildung (Kindergarten, Schule, Ausbildung). Nicht evaluierte Programme, z.B. ‚Haltetherapie’ (teilweise nicht durch die Eltern, sondern durch die 33 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN 5. Exkurs: Bindungstheorie Der Bindungstheorie zufolge (BOWLBY 1969, AINSWORTH 1978, BRAZELTON, CRAMER 1994, BRETHERTON, RICHWAY, CASSIDY 1990, BRETHERTON, WATERS 1985, BRISCH 1995, CRITTENDEN 1999, BRISCH 2002, BRISCH, GROSSMANN, GROSSMANN, KÖHLER 2002, O’CONNOR, BYRNE 2007) entstehen zwischen Kind und Eltern spezifische und stabile Bindungsmuster, die später in Beziehungen zu anderen Personen aktualisiert und auch auf die nächste Generation übertragen werden können. Zur Bindungsfähigkeit gehören Neugier, Kontaktaufnahme, Selbst- und Fremdreflexion, Einfühlung, das Gespür für Befindlichkeiten und davon abhängigen Handlungen (KÖHLER 1999, SUESS, PFEIFFER 1999), Vertrauen, die Regulation von Nähe und Distanz und die Bewältigung unsicherer Ereignisse, etwa durch Vorsicht, Rückversicherung, Hilfesuchen. Mutter und Kind werden in einen Raum mit Spielzeug und zwei Stühlen geführt. Die Mutter setzt das Kind auf den Boden. Während die Mutter eine Zeitschrift liest, kann das Kind die Umgebung erkunden. Beide befinden sich alleine im Raum. Eine Fremde tritt ein, setzt sich zur Mutter und unterhält sich mit ihr. Sie beschäftigt sich auch mit dem Kind. Nun verlässt die Mutter den Raum und lässt die Fremde mit ihrem Kind allein. Diese fährt fort, sich mit dem Kind zu beschäftigen und tröstet es bei Bedarf. Daraufhin kehrt die Mutter zurück, die Fremde geht. Mutter und Kind sind allein. Die Mutter versucht das Kind zum Spielen anzuregen. Die Mutter verabschiedet sich nun offiziell von ihrem Kind und verlässt den Raum. Die Fremde betritt wieder den Raum. Bei Bedarf tröstet sie das Kind. Die Mutter kehrt zurück, die Fremde verlässt den Raum. Bindungsfähigkeit entwickelt sich allmählich: Das Neugeborene ist von sich aus zwar abhängig, aber noch nicht gebunden (im Sinne einer spezifisch-persönlichen Beziehung). Erst ab dem dritten Lebensmonat kann man erkennen, dass sich Babys ihren Bezugspersonen spezifisch zuwenden, z.B. durch den Blickkontakt, die Körperbewegung, eine Armbewegung. Etwa mit sieben Monaten, wenn das Kind nun in der Lage ist, sich selbständig anderen Personen zu nähern, beginnt es auch, sie zu vermissen und zu rufen. Ab drei Jahren beginnt es, sich absichtsvoll mitzuteilen, d.h. eigene Zustände zu vermitteln und gegenseitige Erwartungen und Motive zu berücksichtigen. Ein sicher gebundenes Kind hat Vertrauen in die Zuverlässlichkeit und Verfügbarkeit der Bindungsperson und erwartet von ihr bei einer Bedrohung Schutz und Hilfe. Insgesamt gilt es als sozial interessiert, wahrt den Kontakt, und es vertraut darauf, dass die Mutter zurückkehrt. Es interagiert nachvollziehbar und einfühlsam. Weist die Bindungsperson das Kind konstant zurück und reagiert nicht angemessen auf die kindlichen Reize, dann wird das Kind unsicher-vermeidend, denn es fehlt an Nähe, Zuwendung und Verlässlichkeit. Unter diesen Bedingungen entwickeln Kinder häufig soziale Störungen. Unsicher gebundene Kinder sind während der Trennung sehr angespannt. Das Adult Attachment Interview dient dazu, im Gespräch mit Eltern Hinweise auf ihre Bindungsfähigkeit zu finden. Vor dem Interview wird erläutert, dass der Betreffende über seine eigene Kindheit befragt wird, um darin Geschehnisse zu finden, die sich möglicherweise auf die späteren Beziehungen zu den Kindern und die Erfahrungen als Erwachsener ausgewirkt haben könnten. Es geht meist um die Kindheit und die eigenen Eltern, teilweise aber auch um die späteren Jahre und die Gegenwart. Es wird beurteilt, wie folgerichtig, mit welchen Gefühlen (Gelassenheit, Freude, Nachdenklichkeit, Wut, Trauer) und ggf. wie idealisiert die Interviewten darüber berichten, was ihnen aus der Erinnerung noch zugänglich ist. Handelt die Bindungsperson unberechenbar und unvorhersehbar, dann kann sich das Kind unsicherambivalent verhalten, indem es sich gegen den Kontakt- und Interaktionsversuch der Mutter stellt. Das Sozialverhalten scheint unvorhersehbar und unangemessen. Ein unsicher-desorganisiertes Bindungsmuster geht auf extreme Auffälligkeiten der Bindungsperson zurück. Die betroffenen Kinder handeln stereotyp oder widersprüchlich, ihr Verhalten bricht teilweise unvermittelt zusammen, sie fürchten sich vor Bindungspersonen, zuweilen erstarren sie regelrecht. Häufig haben diese Kinder vor dem 14. Lebensjahr wichtige Bezugspersonen verloren oder Gewalt erfahren. Der Strange Situation Test soll Hinweise auf das Erkundungs- und Bindungsverhalten von Kindern geben. In acht dreiminütigen Episoden wird anhand von Beobachtungsskalen das Nähesuchen und Kontakthalten, die Vermeidung von Körperkontakt oder der Widerstand dagegen sowie der allgemeine Gesamteindruck ausgewertet: ZEANAH (1993) klassifiziert die Störungstypen wie folgt: Nicht gebundene Bindungsstörung (infolge Vernachlässigung): Die Kinder nehmen unterschiedslos Beziehungen auf und wechseln diese unvermittelt. Eine Trennung provoziert kaum eine erkennbare Reaktion. 34 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.1 BEZIEHUNGS- UND BINDUNGSSTÖRUNGEN Unterschiedslose Bindungsstörung (z.B. wechselnde Pflegefamilien): Die Kinder neigen zu Risikoverhalten und Unfällen. Sie sind wahllos in ihrer Kontaktaufnahme und teilweise auch distanzlos. Sie entweichen häufiger. Kinder mit einer aggressiven Bindungsstörung (bei Gewalt in der Familie) äußern sich selbst aggressiv, trotzig oder auch trennungsängstlich. Zum Nachlesen: SROUFE, EGELAND, CARLSON 1999, O’CONNOR, RUTTER 2000, O’CONNOR 2002, MINNIS ET AL. 2006, MAGIATI, CHARMAN, HOWLIN 2007. Gehemmte Bindungsstörung: Betroffene sind sozial wenig neugierig, meiden den Kontakt und wirken übervorsichtig bis ernst. Kinder überängstlicher Mütter wehren sich heftig gegen eine Trennung. Kinder, die extreme Strenge oder Misshandlung erfahren haben, wirken unterwürfig, ängstlich und wenig spontan, v.a. in Anwesenheit der Bezugsperson. 35 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.2. 2.2 DISSOZIATIVE STÖRUNGEN Dissoziative Störungen 1. Begriffsbestimmung Eine Dissoziation (auch Derealisation oder Pseudohalluzination, ALTMAN, COLLINS, MUNDY 1997) ist eine Wahrnehmungsstörung, bei der Realität und Fiktion ineinander übergehen. Die betroffene Person lebt ihr Gefühl bzw. ihre Vorstellung aus, dass sich ein schweres Lebensereignis oder ein Trauma, das ihr soeben widerfahren ist, äußerlich (im Sinne einer wahnähnlichen Wahrnehmung) oder körperlich manifestieren müsste. Sie berichtet z.B. „ich sehe einen schwarzen Mann in der Tür“, „ich habe Bauchschmerzen“, „ich kann mich an nichts mehr erinnern“, „ich kann nicht mehr laufen“. Die betroffene Person leidet sichtlich, sie möchte oder kann sich von ihrer irrigen Vorstellung aber nicht lösen. Früher wurde dieses Symptom „hysterisch“ genannt, und in der Tat haftet dieser Störung etwas Vorgeblich-Inszeniertes an, ohne dass darüber immer ganz sicher zu entscheiden ist. 2. Herkunft In aller Regel gibt es ursachenähnliche Bedingungen, d.h. eine dissoziative Symptomatik tritt im Zuge anderer Störungen auf: Hochambivalenz, z.B. erhebliche familiäre Dysfunktion mit unsicheren bzw. wechselnden persönlichen Einstellungen bzw. desorientierenden Bindungsmustern. Zwangs- und Angststörungen, z.B. bei erheblicher Trennungsangst. Auch plötzliche und scheinbar unüberwindliche Leistungshürden können eine Rolle spielen (vgl. MANN, SANDERS 1994, WALDINGER et al. 1994, KOOPMAN et al. 1995, MERTIN, HARTWIG 2004). Anpassungsstörungen, z.B. überwältigende objektive Bedrohung bzw. subjektive Angst, z.B. durch einen Unfall, eine Naturkatastrophe, persönliche Gewalt, psychisch gestörte oder an einer Sucht erkrankte Angehörige. 3. Symptome drängen, die warnen oder die wohlwollend sind. Sie kommen vor allem im Zustand gelockerter Assoziation auf, d.h. um die Zeit des Zubettgehens oder beim Aufwachen in der Nacht oder morgens. Die Derealisation kann die Motorik, die Wahrnehmung oder Handlungsimpulse betreffen. Eine fünfzehnjährige Jugendliche wurde nach einem Verkehrsunfall durch eine dissoziative Lähmung ‚rollstuhlpflichtig’. Ein körperlich pathologischer Befund konnte nicht erhoben werden. Es ergab sich, dass sie vorher für die Schule wenig getan hatte und ihre Versetzung nun gefährdet war. Mithilfe einer ‚Gegeninszenierung’ (vorbereitende Gespräche, Placebo-Gabe mit dem Versprechen rascher Heilung, Ankündigung eines Schulwechsels) gelang es ihr rasch, ihre Symptome zu verabschieden. Viele Betroffene hatten schon einmal tranceartige Verstimmungen oder Ängste, z.B. zu Beginn des Kindergartens oder der Schule, und sie sondern sich eher ab. Vereinzelt wird über intensive Beziehungen zu sog. ‚imaginären Begleitern’ berichtet, und häufiger scheint auch Migräne aufzutreten (MERTIN, HARTWIG 2004). Die subjektiv bedrohlichen Zustände können bis hin zu Suizidideen kritisch eskalieren (ORBACH 1994). Nicht selten wird über „innere Stimmen“ berichtet, die zu Aggressivität gegenüber sich selbst oder anderen Die Fähigkeit zu bewusster Kontrolle der Dissoziation schwankt stark (täglich, stündlich). 4. Abgrenzung zu ähnlichen Störungen Bei einer Halluzination glaubt der Betroffene an das, was er angeblich hört oder sieht. Demgegenüber weiß bei einer Dissoziation der Betroffene und berichtet dies zum Teil auch, dass ihn seine Wahrnehmung trügt. Ein nächtlicher oder Tagtraum unterscheidet sich dadurch, dass man sich von einem Traum rasch lösen möchte und auch kann. Dies ist bei einer Dissoziation anders. 36 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.2 DISSOZIATIVE STÖRUNGEN 5. Therapie Werden akut oder chronisch bedrohliche oder unauflösbar zweideutige (hochambivalente) Zustände von der Familie konsequent therapeutisch in Angriff genommen, dann lässt sich die Dissoziation mit Hilfe von Gesprächen und Entspannung rasch beseitigen (KOTSOPOULOS et al. 1987). Eine Therapie, welche die Belastungen des Umfelds außer acht lässt, ist in der Regel erfolglos. Dissoziation: Ein Entstehungsmodell: Eine Dissoziation entstammt meist einer erheblich destabilisierenden objektiven oder subjektiv empfundenen Bedrohung. Die Symptome treten eher bei gelockerter Assoziation auf (vor oder nach dem Schlaf, infolge längerer Schlafstörungen oder unter Drogen). Die Betroffenen sehen ihre eigene Handlungsfähigkeit als gering oder schädlich (z.B. für die Familie) an. Sie suchen alleine – und in der Regel vergeblich – nach Lösungen. Diese mentale Einengung führt zu einer tranceähnlichen Überzeugung, dass sich ihre Verunsicherung bzw. Angst körperlich oder mental ausdrücken muss. (Diese Einengung auf der Ebene der Vorstellungen gibt es z.B. auch bei Suizidalität.) 6. Fallbeispiel Vorstellungsgrund: In der Familie der 15jährigen Ute entwickelte sich zu Beginn der zweiten Ehe ihrer Mutter eine Krise. Ute sah täglich abends vor dem Schlafengehen einen „schwarzen skelettierten Mann“, von dem sie wisse, dass er eigentlich gar nicht existiert. Sie litt zudem unter Schlafstörungen, und sie äußerte Suizidideen. Als Utes Stiefvater und ihr Halbbruder hinzukamen, wurden die Rollen von Ute und ihrer Mutter ersetzt: Das Baby forderte die Zeit ein, welche vorher Ute zur Verfügung stand, und ihr Stiefvater beanspruchte ungewohnt rigide die „dem Versorger zustehende Autorität“. Als auch auf Utes Betreiben ihr leiblicher Vater wieder ins Spiel kam, entbrannte ein Stellvertreterkampf der Väter um Unterhalt, Besuchs- und Hausrecht; auch die Konflikte zwischen Stiefvater und Ute bedrohten die Integrität der Familie. Die Mutter versuchte, die Familie mit wechselnden Loyalitäten von innen zusammenzuhalten, und Ute, ohnehin labilisiert durch ihre ungewisse Zukunft infolge ihres in Frage stehenden Schulabschlusses, folgte dem latenten Wunsch der Mutter nach Ausgrenzung, „übernahm“ die tradierten zentralen Familienprobleme und entzog sich als Symptomträger nach außen. Anamnestisch verbrachte die Mutter (Medizinischtechnische Angestellte) nach drei vorherigen Fehlgeburten die gesamte Schwangerschaft in der Klinik. Geburt und die Meilensteine der frühkindlichen Entwicklung waren unauffällig. Aus materieller Not habe Utes Vater (Angestellter, Frührentner, Alkoholiker) seine Frau zeitweise zur Prostitution gebracht. Bei der Scheidung ihrer Eltern war Ute drei Jahre alt. Ihr Stiefvater (Chemiker) zog bei Geburt von Utes Halbbruder (zum Zeitpunkt der Vorstellung vier Jahre alt) ein. Er betonte, aus einer "intakten Scheidungsfamilie“ zu stammen. Körperlich war Ute gesund, ihre Leistung in der 9. Hauptschulklasse grenzwertig, ihre intellektuelle Leistungsmöglichkeit aber gemäß Test gut. Therapie und Verlauf: Während der viermonatigen stationären Behandlung sorgte sich Ute um die Ehe zwischen Mutter und Stiefvater, welche häufig über Utes Erziehung stritten. Sie sah sich selbst als Verursacher des Streits und fragte sich, ob auch die Ehe ihrer leiblichen Eltern an Utes Verhalten gescheitert sei. Entwicklungsdynamik: Zwischen Ute und ihrer Mutter wuchs vor dem Hintergrund der Fehlgeburten und der achtjährigen Alleinerziehung eine symbiotische Bindung. Die Mutter wollte die Probleme der materiellen Versorgung und der Bewältigung der gescheiterten Beziehung vor Ute verbergen, diese jedoch reinszenierte die familiären Themen: Sie ging sorglos mit Geld um, verweigerte zeitweise Hausaufgaben und wurde wegen Aggressivität und sozialer Isolation mehrere Jahre lang in einer Erziehungsberatungsstelle behandelt. Im Laufe der Familientherapie führte der Versuch, die Ersatzkonflikte abzubauen und die Verantwortlichkeit zu klären, zunächst zu starken Widerständen: Der Stiefvater drohte mit Scheidung, die Mutter stellte eine Fremdunterbringung in Aussicht, und Ute äußerte Suizidideen. Dies stellte den kollekti37 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.2 DISSOZIATIVE STÖRUNGEN ven Leidensdruck und einen Appell an alle dar, die Konflikte ernst zu nehmen. Pseudohalluzination trat anfangs täglich auf, am Ende der Behandlung nur noch in Abständen von mehreren Wochen; jeweils fand sich zeitnah ein Konflikt bzw. eine aufzulösende Ambivalenz. Im Rahmen einer kognitiven Restrukturierung erkannte die Familie, dass in scheinbar unangemessenem Konfliktverhalten Muster durchscheinen, die dazu verhelfen, vergangene und vermeintlich wiedererkannte Familientraumata (materielle Versorgung, Beziehungsabbrüche) zu bewältigen. Zusammenfassend trat Utes Derealisation infolge einer chronischen Bedrohung der familiären und individuellen Sicherheit durch familiäre Widersprüche, Ambivalenzen und Zurückweisung auf. Mithilfe dieser neuen Vorstellung gelangten Ute und ihre Familie zu einer "Desomatisation der Erfahrung" (vgl. VAN DER KOLK et al. 1994): Die innere und äußere Konfliktlandschaft er-klärte sich, dies führte zu kreativen Lösungen, und alle Familienmitglieder fühlten sich sicherer und entspannter. Utes Zum Nachlesen: KOTSOPOULOS et al. 1987, MANN, SANDERS 1994, VAN DER KOLK et al. 1994, WALDINGER et al. 1994, KOOPMAN et al. 1995, PRANKEL 1996, ALTMAN, COLLINS, MUNDY 1997, MERTIN, HARTWIG 2004. 38 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.3. 2.3 SCHIZOPHRENE PSYCHOSEN Schizophrene Psychosen als andere mit einer psychotischen Symptomatik auf äußere Risiken (z.B. Trennungen, Verluste, Migration) reagieren. Da eine ‚familiäre Belastung’ kaum näher definiert ist, trägt diese Hypothese wenig zur Erkenntnis bei. Über Wahn und Halluzination, die bizarren Hauptsymptome der sog. ‚schizophrenen’ Psychose, wurde schon von alters her viel spekuliert: Ist die betreffende Person ‚besessen’, oder zeigt sie diese Symptome absichtlich? Liegt eine Gehirnerkrankung vor, oder lösen eingenommene Substanzen diese Symptome aus? Wird diese Erkrankung vererbt, oder liegt eine schwere Fehlentwicklung vor? Löst eine krankhafte familiäre Kommunikation diese Symptome aus – oder spielen vielleicht mehrere dieser Faktoren zusammen? Schizophrene Psychosen lösen eine erhebliche Eigendynamik aus, die üblicherweise der Störung zugeschrieben wird: Die Betroffenen bemerken durchaus ihre verzerrte Wahrnehmung, ihr gestörtes Denken und ihre mitunter fehlerhaften Handlungen. In ihrer eigenen Verunsicherung werden sie zudem ausgegrenzt, weil die Symptome auch andere irritieren bzw. als bedrohlich erlebt werden. Der Rückzug des persönlichen Umfeldes wirkt stark auf die Betroffenen zurück. Nichts davon gilt als gesichert. Über die vielen Psychose-Erkrankten hinweg lassen sich zwar einige Risiken (z.B. vorgeburtliche Schäden) erkennen, im Einzelfall hilft dies aber häufig nicht: Die Psychose bleibt eine Störung, deren Ursache häufig individuell offen bleibt, deren Behandlung vielfach Unzufriedenheit hinterlässt, und ihre Prognose ist nicht selten ungewiss. Die immer wieder aufgenommene Hypothese, Menschen mit einer Psychose würden ihren Symptomen im Sinne eines Selbstheilungsversuchs durch den Konsum von Drogen entgegenwirken, konnte bisher nicht belegt werden und wird daher heute verworfen. Die Gen-Defekt-Hypothese, seit Jahrzehnten diskutiert, führte bei dieser doch recht häufigen Erkrankung trotz modernster molekulargenetischer Methoden nicht zu einem Ergebnis. (Familien- und insbesondere Zwillingsstudien müssen angesichts der neuen Methoden heute als überholt gelten.) Die Vulnerabilitäts-Stress-Hypothese geht davon aus, dass Menschen mit einer ‚familiären Belastung’ eher 1. Vorkommen Im Jugendalter kommt als weitere Ursache für psychotische Symptome der schädliche Gebrauch von legalen oder illegalen Drogen hinzu: Wahn und Halluzinationen kennzeichnen den Alkoholrausch, und beide Symptome treten nach der Einnahme von anderen Drogen ebenfalls auf, etwa bei Cannabis, Ecstasy, halluzinogenen Pilzen oder Pflanzen (z.B. Engelstrompete), Kokain, Heroin und Lösungsmitteln. Etwa drei Viertel aller Psychose-Erkrankungen bei Jugendlichen treten erstmals im Zusammenhang mit dem kurz- oder längerfristigen Gebrauch von Cannabis auf. Deren Symptome bleiben auch nach dem Absetzen von Cannabis zunächst bestehen. Sie dürfen nicht als Entzugssymptome fehlgedeutet werden. Neben Wahn und (meist akustischer) Halluzination fallen ausgeprägte Ängste und kreisendes Denken auf. Diese Störung kann innerhalb von etwa sechs Monaten vollständig zurückgehen. Bleibt sie auf Dauer bestehen, dann kann eine Drogenpsychose ebenso wie die klassische schizophrene Psychose dazu führen, dass auf Dauer ein Leben ohne Betreuung nicht mehr möglich ist. Im Kindesalter, d.h. vor dem 14. Lebensjahr, ist die Erwachsenenform der schizophrenen Psychose mit den Symptomen Wahn und Halluzination eine sehr seltene Ausschlussdiagnose. Am ehesten vergleichbar (und verwechselbar!) sind Formen der tiefgreifenden Entwicklungsstörung sowie der frühen Bindungsstörung. Diese sind v.a. gekennzeichnet durch die schwer beeinträchtigte Fähigkeit, soziale und emotionale Signale zu deuten, die mangelhafte Flexibilität im Ausdruck, die fehlende Gegenseitigkeit und die schwer beeinträchtigte Bindungsfähigkeit. Hinzu kommen eingeschränkte und stereotype Interessen und Aktivitäten sowie häufig Schlaf- und Essstörungen, Unglücklichsein, Aggressivität, Ängste, Zwänge und Isolation. Eine reaktive Bindungsstörung geht auf ein grundlegend entwicklungsfeindliches Milieu mit materieller, sozialer und emotionaler Vernachlässigung und mitunter auch Misshandlung zurück. Mit der Dauer der Beeinträchtigungen steigt die Wahrscheinlichkeit, dass die Kinder in ihrer Jugend schwere Wahrnehmungs-, Interaktions- und Persönlichkeitsstörungen entwickeln, welche zur Erwachsenenform der schizophrenen Psychose eine Verbindung zu haben scheinen. Nicht selten treffen schwere frühkindliche Vernachlässigung und Drogengebrauch zusammen. 39 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.3 SCHIZOPHRENE PSYCHOSEN 2. Symptome und Diagnostik Die in aller Regel schweren Symptome, welche meist phasen- bzw. schubweise über mehrere Wochen auftreten, betreffen: keit), Anhedonie (geringe Motivation und Lebensdynamik, Depression), Aufmerksamkeitsstörung und Asozialität (Schüchternheit, Einzelgängertum, sozialer Rückzug). Während einer längeren Vorphase können Jugendliche traurig und antriebsgemindert wirken, sich zurückziehen und in ihren Schulleistungen abfallen. Formale bzw. inhaltliche Denkstörungen: Phobien und Ängste (‚paranoid’), überwertige Ideen, Gedankenlautwerden, Eingebung bzw. Entzug von Gedanken, Gedankenausbreitung, Zwänge bis hin zum Wahn: Verfolgungswahn, Beziehungswahn (die betroffene Person bezieht Ereignisse auf sich, die objektiv nichts mit ihr zu tun haben), Sendungswahn, Eifersuchtswahn, koenästhetischer Wahn (körperbezogene Missempfindungen, z.B. ‚durch den Körper rasen Stromstösse’). Vegetative Störungen: Schlaf-, Appetitmangel, sexuelle Funktionsstörungen, v.a. verschobener TagNacht-Rhythmus. Kataton wird ein extrem eingeschränkter Ausdruck mit schweren Erregungszuständen, hoher adynamischer Anspannung, motorischen und verbalen Automatismen, Mutismus und Zwangshaltungen genannt. Wahrnehmungsstörungen: Illusion, Dissoziation, Halluzination, v.a. akustisch: Stimmenhören (in Form kommentierender, d.h. handlungsbegleitender, oder imperativer, d.h. befehlsgebender innerer Stimmen), aber auch Geruchs-, Geschmacks- und Körperhalluzinationen; optische Halluzinationen treten eher im Zusammenhang mit Drogen auf bzw. legen eine organische Ursache nahe. Wahn und Halluzinationen werden auch als produktive oder Plus-Symptome bezeichnet. Hebephren bezeichnet eine meist schlecht definierte Form der Psychose im Jugendalter, in der „Minus“Symptome im Vordergrund stehen. Gestörtes Ich-Erleben: Betroffene fühlen sich mitunter isoliert, entfremdet, depersonalisiert, von außen beeinflusst. Veränderungen der Stimmung und des Antriebs: Negative oder Minus-Symptome sind (sechs „A“) Affektverflachung (Verarmung des Gefühlserlebens), Alogie (Spracharmut), Apathie/Abulie (Willenlosig3. Differenzialdiagnose Psychose-ähnliche Symptome treten auch bei einer Dissoziation auf. legaler oder illegaler Drogen sind abzugrenzen. Drogeninduzierte produktive Symptome klingen meist innerhalb von drei Tagen nach Absetzen der auslösenden Substanz ab. Eine ausführliche Laboruntersuchung, ein Drogenscreening im Urin und eine Kernspintomographie des Gehirns, ggf. auch eine Untersuchung des Gehirnwassers (Liquor) und ein EEG können hier Klarheit geben. Persönlichkeitsstörungen werden bei Minderjährigen in der Regel nicht diagnostiziert. Sie gelten aber im Erwachsenenalter als wichtige Differenzialdiagnose. Besonders bei Beginn der Störung sind beide häufig nur schwer abzugrenzen. Eine Enzephalitis, ein Hirntumor, eine Stoffwechselstörung (etwa starke Über- oder Unterzuckerung, Schilddrüsenfehlfunktion) oder der Konsum Abzugrenzen sind auch schizoaffektive Psychosen (F22) mit zusätzlichen depressiven oder manischen Symptomen. 4. Behandlung und Realität. Familientherapie gilt als eine wirksame Behandlung und muss die medikamentöse Behandlung ergänzen. In der Regel ist Jugendhilfe erforderlich; Psychosen begründen in der Regel einen Eingliederungsanspruch nach den Kriterien des § 35a SGB 8 (seelische Behinderung). Primär müssen die Betroffenen vor ihren überwältigenden Sinneseindrücken und vor einer Selbst- (und selten auch Fremd-) Gefährdung geschützt werden, und zwar in der Regel durch eine stationäre Aufnahme und eine Medikation. In der Prodromal- und der Akutphase benötigen die betroffenen Jugendlichen Ruhe, eine sorgfältige individuelle Betreuung 40 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.3 SCHIZOPHRENE PSYCHOSEN Entscheidend für den Verlauf und die Prognose ist allen Behandlungsstudien zufolge eine frühe und intensive meist stationäre Behandlung, eine ausreichende Medikation und eine engmaschige ambulante Nachbetreuung. Die Jugendlichen, die Eltern und ggf. die Sozialarbeiter müssen zudem ausführlich über die Erkrankung, ihre Symptome, die Behandlung, den Verlauf und auch Frühwarnsymptome bei evtl. erneuten Krankheitsschüben und ihre Behandlung informiert werden. Das häufigste und größte Risiko ist die mangelnde Medikamenteneinnahme der Patienten. 5. Verlauf und Prognose Anfangs sind die Symptome bei Jugendlichen häufig nicht eindeutig: Interessenverlust, sozialer Rückzug, Antriebsarmut und Stimmungsschwankungen sind zu unspezifisch, als dass sie eine Psychose wirklich nahelegen würden. Zurückhaltung liegt also nahe. Indes besteht immer die Gefahr, dass durch eine Verzögerung der Beginn der notwendigen Behandlung verzögert wird. Zur diagnostischen Unterscheidung bzw. Entscheidung sollten daher, besonders wenn Jugendliche betroffen sind, Erfahrene hinzugezogen werden. Bei Jugendlichen, die Psychosen entwickelt haben, lässt sich im Nachhinein eine länger andauernde Entwicklung von Symptomen und sozialen Problemen beschreiben. Diese wird je nach ‚Schule’ unterschiedlich bewertet: entweder als Prodromalphase der endogenen Erkrankung oder als psychosozialer Vorläufer und Auslöser einer grundlegenden Irritation. Folgende prognostische Erkenntnisse gelten als gut bestätigt: • Je jünger die Patienten sind, desto ungünstiger. • Je akuter, desto eher die Rückbildung. • Je früher und konsequenter die Medikation, desto besser. Abhängig von den ursächlichen Bedingungen und dem Verlauf sollten die Betroffenen das Medikament nach dem ersten Erkrankungsschub bis zu zwei Jahre lang einnehmen. • Ungünstig ist ein gemeinsames Auftreten (Komorbidität) einer Psychose mit einer Störung im Sozialverhalten und einem Drogenmissbrauch, da die Jugendlichen oft schwer zu einer kontinuierlichen Behandlung über einen längeren Zeitraum zu motivieren sind. Zum Nachlesen: CIOMPI 1993, CAPLAN 1994, SCHULZ, FLEISCHHAKER, REMSCHMIDT 1999, EGGERS 2002, FLEISCHHAKER et al. 2002, SCHAEFFER, ROSS 2002, HELGELAND, TORGERSEN 2005, TIFFIN 2007. 41 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.4. 2.4.1. 2.4 LERN- UND ENTWICKLUNGSSTÖRUNGEN Lern- und Entwicklungsstörungen Lese- und Rechtschreibschwäche Die Schriftsprache ist als wichtigste Kulturtechnik ein grundlegendes Kommunikations- und Lernmittel. Wer schlecht liest und schreibt, kann sekundär psychische Störungen entwickeln. 1. Ursachen Afugrnud enier Sduite an enier Elingshcen Unvirestiät ist es eagl, in wlehcer Rienhnelfoge die Bcuhtsbaen in eniem Wort sethen, das enizg wcihitge dbaei ist, dsas der estre und lzete Bcuhtsbae am rcihgiten Paltz snid. Der Rset knan ttolaer Bölsdinn sein, und du knasnt es torztedm onhe Porbelme lseen. Das ghet dseahlb, weil wir nchit Bcuhtsbae für Bcuhtsbae einizlen lseen, snodren Wröetr als Gnaezs. Gehirns verantwortlich gemacht. Den Kindern sind gesprochene oder gehörte Wörter und Wortteile weniger bewusst und werden nur mangelhaft verarbeitet und behalten. Verstehen und Sprechen sind unbeeinträchtigt, das Abschreiben lediglich verlangsamt und nur die Fähigkeit zur Symbolisierung und das Verständnis für die spezifischen Lese- und Schreibregeln beeinträchtigt. Die Betroffenen sind „wortblind“, ihnen mangelt es an phonologischem Bewusstsein für das Zerlegen von Wörtern in Silben und einzelne Laute sowie der Zuordnung von Buchstaben. Lesen- und Schreibenlernen müssen bis ins Erwachsenenalter erheblich trainiert werden. Als Kinder sind sie weniger sprachgewandt, ungeschickter und weniger gut konzentriert. Für diese umschriebene Entwicklungsstörung (d.h. eine Lese- und Rechtschreibschwäche bei sonst reifer Entwicklung und altersentsprechend normalen Lern- und Leistungsmöglichkeiten) wird eine neurophysiologische Reifungsstörung in der lautsprachlichen und visuellen Informationsverarbeitung des 2. Häufigkeit Lese- und Rechtschreibschwächen treten bei etwa 5% der Kinder auf. Die Diagnose wird häufig erst im Alter von 9 bis 12 Jahren gestellt. Sie tritt familiär und insgesamt häufiger bei Jungen auf. 3. Symptome der Lese- und Rechtschreibschwäche Die Betroffenen beherrschen das Alphabet nicht, erkennen Reime, Laute (Phoneme) oder Buchstaben unzureichend und lesen langsam (Buchstabenlesen). Sie lassen Buchstaben, Wortteile oder ganze Worte aus, vertauschen oder verändern sie. Hinzu kommen Regelfehler (Dehnungs-H, Konsonanten-Verdoppelung bei kurzen Vokalen, Groß- und Kleinschreibung, Ableitungsfehler), ein vermindertes Sinnverständnis und geringer Lernerfolg. Man spricht auch von geringer phonologischer Bewusstheit, in welche die folgenden Fähigkeiten eingehen: Silbenzählen: Wie oft kann man bei „Limonade“ klatschen? Silbentrennen: Wie klatscht man bei dem Wort „Kindergarten“? Phonemanalyse: Welche Laute hört man bei „Uhr“? Reime erkennen: Reimen sich „Haus“ und „Maus“? Reime produzieren: Was hört sich an und klingt wie „Brot“? Lautkategorisierung: Welches Wort klingt am Ende anders als die anderen: „Saum“ – „Baum“ – „laut“ – „Raum“? Phonemsynthese: Was bedeutet „ei-s“? Rate! 4. Diagnostik Neben der üblichen Entwicklungsdiagnostik müssen die betroffenen Kinder systematisch beobachtet und durch Vorschuluntersuchungen, Lese-, Rechtschreibund Leistungstests untersucht werden. zwischen den Ergebnissen eines Intelligenztests und eines Rechtschreibtests unter 20% beträgt. Ein EEG oder bildgebende Verfahren sind nicht notwendig, soweit anderweitige Symptome bzw. Störungen dies nicht erfordern. Beim Testen der allgemeinen Lern- und Leistungsfähigkeit ist zu beachten, dass der Zusammenhang 42 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.4 LERN- UND ENTWICKLUNGSSTÖRUNGEN 5. Abgrenzung zu anderen Störungen Mangelnde Förderung, fehlende familiäre Lern- und Leistungsmotivation, Hörund Sehstörungen, Sprech- und Sprachstörungen, Schulvermeidung sowie allgemeine Lernbehinderung bzw. geistige Behinderung sind die häufigsten abzuklärenden Ursachen. ZNS-Erkrankungen oder unfallbedingte kognitive Ausfälle sind sehr seltene Ursachen. 6. Behandlung hierfür im Jahre 2005 einen neuen Erlass herausgegeben, der den Weg der Diagnostik und des Umgangs mit den betroffenen Kindern festlegt, z.B. individuelle Förderung, andere Benotung, Nachteilsausgleich etc. Eine isolierte Lese-Rechtschreibschwäche ist viel seltener als eine Mischform mit allgemeiner Lernund Leistungsschwäche. Die betroffenen Kinder bedürfen eines besonders intensiven Trainings. Spezialisierte Lehrer stärken auch die kompensatorischen Funktionen des Kindes, und sie achten darauf, dass das Kind keine Sekundärstörungen entwickelt. Von Lese- und Rechtschreibschwäche unabhängige Übungen zur Konzentration, Sensomotorik, Wahrnehmung oder „Lateralität“ (Rechts-Links-Unsicherheit) sind meist wirkungslos. Andere Fördermaßnahmen zum Lesen und Schreiben sind vorrangig. Primär ist das Training bei einer Lese- und Rechtschreibschwäche eine schulische und nicht eine therapeutische Aufgabe. Das Kultusministerium hat 7. Vorbeugung Diagnostisch können sich schon im Vorschulalter Hinweise für eine Lese-Rechtschreibschwäche finden. Bei Betroffenen können vorschulische Übungen wie das Erkennen von Geräuschen, Reimen, Wörtern, Silben, Phonemen (d.h. Zerlegen von Wörtern in Einzellaute) auch noch in der ersten Klasse eingesetzt werden. Zum Nachlesen: JANSEN et al. 1999, KÜSPERT, SCHNEIDER 2000, KLEINMANN 2001, ROTH, WARNKE 2001, CHRISTIANSEN 2002, DUMMER-SMOCH 2002, KLEINMANN 2002, KÜSPERT 2003, MÖCKEL, BREITENBACH, DRAVE, EBERT 2004, SCHULTEKÖRNE 2004, WARNKE, HEMMINGER, PLUME 2004, VON SUCHODOLETZ 2006, KLISCHE 2007. Qualifizierter Lese- und Rechtschreibunterricht umfasst programmierten Einzelunterricht (z.B. Kieler Lese- und Rechtschreibaufbau), evtl. Lautgebärden und die lautgetreue Rechtschreibförderung. Das Marburger Eltern-Kind-Rechtschreibtraining kann ebenfalls weiterhelfen. 2.4.2. Rechenschwäche Auch die isolierte Rechenschwäche (Dyskalkulie) gehört zu den umschriebenen Entwicklungsstörungen, die nicht durch eine allgemeine Intelligenzminderung, eine unangemessene Beschulung, Defizite im Sehen bzw. Hören oder eine anderweitige neuropsychiatrische Störung zu erklären sind. Die Betroffenen haben die Grundrechenoperationen nicht verstanden, wenden sie nicht sicher im entsprechenden Zahlenraum an (1. Klasse bis 20, 2. Klasse bis 100, 3. Klasse bis 1000), sie erfassen Zahlenmengen nicht sicher (z.B. bei Zehnerübergängen erkennbar) und können schlecht kopfrechnen. Sie machen viele Flüchtigkeitsfehler. Die Rechenschwäche ist weniger gut untersucht als die Lese-Rechtschreibstörungen. Sie kommt bei 2 bis 6% der Grundschüler vor (VON ASTER 2001), und zwar bei Mädchen offenbar etwas häufiger als bei Jungen. Diagnostisch weisen Zeugnisse, Beobachtungen und Tests auf die Störung hin. Zum Nachlesen: VON ASTER 2001. 43 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.4.3. 2.4 LERN- UND ENTWICKLUNGSSTÖRUNGEN Intellektuelle Minderbegabung Kinder mit einer Entwicklungsverzögerung oder einer Behinderung sind in besonderem Maße darauf angewiesen, • dass ihre Grundstörung von erfahrenen Fachleuten präzise diagnostiziert wird, • dass psychosoziale werden, • dass die Eingliederungserfordernisse hinsichtlich Wohnen, Gesundheit, Bildung, Arbeit und Leben in der Gemeinschaft sorgfältig beschrieben werden und • dass diesen auch Genüge getan wird. Folgeprobleme praktischen, kulturellen, sozialen und emotionalen Fähigkeiten und Fertigkeiten. Wenn diese konkret beschrieben wird, dann kommt die Planung der Eingliederung (Wohnen, soziales Leben, Gesundheit, Bildung und Arbeit) voran. Mitunter fallen Beeinträchtigungen unmittelbar nach der Geburt noch nicht auf. Dann kann es vorkommen, dass sich die Familie nach und nach auf die Leistungsschwächen des betroffenen Kindes einstellt, ohne diese als solche wahrzunehmen. Eine latente Spastik, eine verminderte Seh- oder Hörfähigkeit oder kognitive Leistungsmängel akzentuieren sich dann möglicherweise erst beim Eintritt in den Kindergarten, beim Schulanfang oder noch später. Psychosoziale Auffälligkeiten infolge einer Behinderung können dabei durchaus fehlgedeutet werden: „Das Kind könnte, wenn es wollte ...“. erkannt Ob ein Kind geistig behindert ist und demzufolge einer Eingliederungshilfe bedarf, ist eine sozialrechtliche Entscheidung. Behandlungsberichte und Fachgutachten können das Sozialamt dabei unterstützen. Indes werten Fachleute die kognitiven, emotionalen und sozialen Symptome bisweilen sehr unterschiedlich und vergeben daher mitunter divergierende Zusatzdiagnosen (Störung des Sozialverhaltens, Aufmerksamkeitsstörung, Bindungsstörung, Autismus). Auffälligkeiten stören nicht immer, und Störungen fallen nicht immer sofort auf. Eine bloße Etikettierung sollte vermieden werden. Es geht um die konkrete Beeinträchtigung der lebens1. Diagnostik und Begutachtung Die ausführliche Anamnese sollte durch zusätzliche Datenquellen gesichert werden, d.h. durch Angaben anderer Familienmitglieder, den Geburtsbericht und das Vorsorgeheft, Behandlungsberichte, Auskünfte aus Kindergarten und Schule, Zeugnisse und Hilfeplanprotokolle. Diese Daten bedürfen einer sorgfältigen Interpretation, damit der individuell angemessene Hilfebedarf bestimmt werden kann. Es werden die folgenden fünf Schritte empfohlen: • Bestimmung des Entwicklungstrends: Befinden sie die Fähigkeiten innerhalb der Normvarianz, dann gilt der Betroffene als unauffällig. Eine Verzögerung bedeutet, dass die Entwicklungsnorm durch Hilfen wiederhergestellt werden kann. Eine Behinderung bedeutet, dass die Kompetenzen zwar verbessert werden können, der Betroffene aber deutlich hinter den normalen Kompetenzen zurückbleiben wird. • Differenzierung: Es muss bestimmt werden, ob es sich um eine isolierte, eine dissoziierte oder eine globale Einschränkung handelt. • Zusammenfassung: Hier wird das Ausmaß der globalen Integration bestimmt. • Eingliederungshilfen anregen: Aufgrund der erhobenen Daten sollen spezifische Eingliederungshilfen angeregt und zur Entscheidung gebracht werden. • Abschließend wird der nächste Beurteilungszeitpunkt festgelegt. Zur sorgfältigen Beobachtung gehören ein systematischer Ressourcenstatus und der Vergleich mit (allerdings breit streuenden) Reifungsnormen. Menschen mit Behinderungen entwickeln ihre Fähigkeiten häufiger inhomogen. Im Heidelberger Kompetenzinventar für Geistigbehinderte (HKI) werden drei Arten von Fähigkeiten erhoben: (1) Praktische Kompetenz: Nahrungsaufnahme, Kleidung, Hygiene, Sicherheitsverhalten, praktische Tätigkeiten. (2) Kognitive Kompetenz: Verkehr und Aktions-radius, Geld und Einkaufen, Inanspruchnahme von Dienstleistungen in öffentlichen Einrichtungen, zeitliche Orientierung, geometrische Grundbegriffe, Rechnen, Lesen, Schreiben, Sprachverständnis, Sprachproduktion. (3) Soziale Kompetenz: Lern- und Arbeitsverhalten, Identitätsfindung und Selbstkonzept, Selbstkontrolle, Selbstbehauptung, Sozialkontakt, Perspektivenübernahme, Kooperation und soziale Regeln. 44 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.4 LERN- UND ENTWICKLUNGSSTÖRUNGEN 2. Psychosoziale Auffälligkeiten Psychische Auffälligkeiten von geistig behinderten Kinder oder Jugendlichen werden sehr rasch den intellektuellen Defiziten zugerechnet (diagnostisches Überschatten). Beides kann aber voneinander getrennt werden, wenn die anamnestischen und die Beobachtungsbefunde genau analysiert werden. 25 bis 30% der mental retardierten und damit fünfmal mehr als normal entwickelte Kinder leiden unter emotionalen und Verhaltensstörungen. Dies wird mit den folgenden Faktoren in Zusammenhang gebracht: nicht sicher, verfügen zuweilen über besondere persönliche Stile (hohes oder vermindertes Bedürfnis nach Aufmerksamkeit und Akzeptanz, Extraversion oder Distanzlosigkeit), erleiden soziale Misserfolge (z.B. durch fehlende Wahrnehmung sozialer Schlüsselzeichen) und werden häufig abgewiesen. Sekundär entstehen bei diesen Kindern weitere Leistungsschwächen, Frustration, Rückzug und Isolation, atypische Freundschaften mit geringem Miteinander, Abwertungen, hierarchisch ausgeprägteren Rollen und offensiven Impulsen. Daneben besteht ein gesteigertes Risiko für Ausbeutung und Missbrauch, welche erneut die Verhaltens- und emotionalen Auffälligkeiten verstärken. Risikofaktoren: Familien behinderter Kinder erleiden sozioökonomische Nachteile. Mangelhafte eigene Ressourcen: Die Betroffenen sind in ihrer sensomotorischen Handlungsregulation 3. Die Familie von Menschen mit Behinderungen wenn die Kinder irritabler, weniger freundlich und offen sind. SOLNIT und STARK (1961) nahmen an, dass die Erwartungen und Hoffnungen der Eltern, die sich während der Schwangerschaft bilden, durch die Geburt eines behinderten Kindes enttäuscht werden. Diese Eltern durchlaufen sogar möglicherweise die bekannten Trauma-Stadien: Schock – Verleugnen – Depression bzw. Ärger – emotionale Reorganisation. Familien mit einem Kind mit Trisomie 21 kommen mit ihrer Situation besser zurecht als andere. Dafür gibt es eine Reihe von Gründen: (1) Es ist das häufigste und bekannteste Syndrom, das zudem bei Geburt erkannt wird. (2) Es gilt gesellschaftlich auch als das Muster geistiger Behinderung. (3) Eltern von Kindern mit Down-Syndrom sind eher älter, es gibt häufig schon andere Kinder in der Familie, und den Eltern geht es sozioökonomisch besser, weil sie schon länger gearbeitet haben. (4) Kinder mit Down-Syndrom sind sozialer eingestellt als andere Kinder mit einer geistigen Behinderung. Sie orientieren sich eher an Erwachsenen als an Dingen oder Ereignissen und suchen häufig den Blickkontakt. (5) Psychische Auffälligkeiten oder Störungen treten weniger und schwächer auf als bei anderen geistigen Behinderungen. (6) Down-Kinder behalten das Kindchen-Schema, ihnen wird mehr Naivität, Aufrichtigkeit etc. zugeschrieben. Gleichwohl entwickeln viele Familien am Ende dieser Phase einen konstruktiven Familienstil, und dies bewährt sich besser als eine palliative Haltung, d.h. das Schwelgen im Leiden oder das Verdrängen von Gefühlsausdrücken. Häufiger als bei anderen Familien entstehen aber familiäre Störungen, z.B. eine mütterliche Depression, eine elterliche Trennung oder auffällige nicht behinderte Geschwister. Es gibt nur wenige Untersuchungen, welche sich der Auswirkung einer spezifischen Behinderung auf die Familie widmen. Beim Prader-Willi-Syndrom, beim 5p- (Cri-du-chat-) Syndrom und beim Smith-Magenis-Syndrom wurde nachgewiesen, dass sich die betroffenen Kinder besonders schlecht entwickeln, wenn eine pessimistische familiäre Haltung hinzukommt. Noch speziellere Studien beschäftigen sich mit zusätzlichen Belastungen der Familien mit geistig behinderten Kindern, etwa Ausländerfamilien, dem Erwachsenwerden des Behinderten, schweren zusätzlichen Erkrankungen und dem Tod eines Betroffenen. Bei Kindern mit Prader-Willi-Syndrom, Fragilem-XSyndrom und Williams-Beuren-Syndrom treten besonders schwere Eltern-Kind-Spannungen auf, 4. Die Entwicklung der Fähigkeiten und Fertigkeiten bei Menschen mit Behinderungen In den späten 60er Jahren nahm man eher unspezifisch an, dass sich die Kinder nach gleichen Prinzipien entwickeln wie normal intelligente Kinder. Heute weiß man, dass die Entwicklung der Menschen mit intellektueller Minderbegabung weder mit gleicher Schrittweite noch homogen über alle Fähigkeiten hinweg vorangeht. So können sich die Sprache, die Musikalität, die Logik und Mathematik oder das räumliche Vorstellungsvermögen relativ unabhängig voneinander entwickeln. 45 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.4 LERN- UND ENTWICKLUNGSSTÖRUNGEN Kinder mit Williams-Beuren-Syndrom sind sprachlich (lexikalisches Wissen und narrative Stile), im Gesichtermerken, dem auditiven Kurzzeitgedächtnis und z.T. der Musikalität eher stark, während das räumliche Sehen und visuografische Fähigkeiten eher schwach entwickelt sind. Das nachweisbar geringere Gehirnvolumen spart offenbar den frontalen Kortex, Kleinhirn- (Sprache) und limbische Strukturen (Wiedererkennen) sowie die primäre Hörrinde (auditives Gedächtnis) aus. Handbewegungen reproduzieren sie besser als gehörte Zahlen. In Sprachaufgaben kommen sie vielfach nicht über das 3. Lebensjahr hinaus. Besonders die komplexere Grammatik fällt schwer, dies ist aber stark von der Stimulation durch die Umwelt abhängig. Expressive Sprache und Artikulation sind ebenfalls beeinträchtigt. Möglicherweise gibt es Verbindungen zwischen verschiedenen Sprach- und nichtsprachlichen Domänen. Sprache und Raumlage-Fähigkeiten (Williams-Syndrom), Grammatik und Artikulation sowie Semantik und Pragmatik (wie beim DownSyndrom) sind Beispiele. Die genaue genetische Unterform des Fragilen-XSyndroms spielt eine Schlüsselrolle in der Gehirnentwicklung mit den Symptomen Perseveration, Affekt- und motorische Regulation, Reaktion auf Umweltreize, Aufmerksamkeitsstörungen und Hypersensitivität. Bestimmte „Stärken“ von behinderten Kindern mit genetischen Syndromen dürfen nicht darüber hinwegtäuschen, dass sie im Vergleich zu normalen Kindern zu niedrig und damit deutlich abweichend sind. Kinder mit Trisomie 21 können Aufgaben im räumlichen Sehen oder auditive Aufgaben eher gut lösen. 5. Häufige Behandlungsthemen Da Menschen mit Behinderungen häufig schon recht lange in Einrichtungen leben, werden sie meist durch Mitarbeiter der Behinderteneinrichtungen vorgestellt. Das informierte Einverständnis der Sorgeberechtigten muss auch bei diesen Patienten vorliegen, d.h. in aller Regel müssen die Sorgeberechtigten zumindest in der ersten Sitzung anwesend sein. Vielfach ist bei Eltern eine Ambivalenz zwischen erheblich strapazierten Belastungsgrenzen und Vorbehalten gegenüber der Fremdunterbringung zu spüren. In diesem Falle sollte die Ambivalenz offen – und möglichst nicht tendenziös – angesprochen werden. In diesem Zusammenhang werden nicht selten Widersprüche zwischen Erwartungen und therapeutisch-pädagogischen Möglichkeiten („Reparatur“Erwartung, Medikation als Allheilmittel, Betreuungsdichte) thematisiert. Es ist häufig zeitaufwändig, sich einen Überblick über die Störungen und ihre bisherige Behandlung zu verschaffen. Dieser ist aber, besonders wenn es um eine Medikation geht, für die künftige Behandlung eine wesentliche Voraussetzung. Mitunter können auch professionelle Helfer auf Anhieb wenig Systematisches über den Verlauf berichten. Eine gute Fallübersicht ist daher auch für die Begleiter des Patienten hilfreich. Eltern, Einrichtungen oder Ämter haben mitunter Vorbehalte gegenüber einzelnen Bausteinen der multimodalen Behandlung. Hier müssen die pädagogisch-therapeutischen Erfordernisse bzw. die Notwendigkeit einer Medikation verständlich dargelegt werden. Wenn es um Medikation geht, dann muss der Verlauf der bisherigen medikamentösen Behandlung detailliert nachvollzogen werden (Medikamente, Dosen). Häufig werden Behinderte lange durch Ärzte behandelt, die wenig erfahren in der Behandlung von Behinderten bzw. mit Psychopharmaka sind. Teilweise wird parallel durch Psychiater behandelt. Selten werden Wirkstoff und Dosen übersichtlich dokumentiert. Über die Behinderung und den teilweise enormen Versorgungsaufwand können sowohl in Familien als auch in Einrichtungen Alltagsstrukturen leiden. Die Verantworlichen und v.a. auch die Betroffenen sollten jedoch wieder dazu motiviert werden, denn wenn sich die Betroffenen besser orientieren können, kommt es seltener zu Eskalationen und zu sekundären Störungen. Die Eltern von jungen Kindern, deren Behinderung bislang keinem bekannten Syndrom zugeordnet werden konnte, sind durch unzureichende, unterschiedliche und sich widersprechende Diagnosen nicht selten erheblich verunsichert. Schon eine handwerklich gute Diagnostik vermittelt erste Sicherheit. Auch der Umgang mit neuen Entwicklungsaufgaben (Pubertät, Sexualität) ist gelegentlich ein Thema. Zum Nachlesen: SOLNIT, STARK 1961, LEIBER, OLBRICH 1996, DYKENS, HODAPP 2001. Eltern zögern mitunter viele Jahre, die Behinderung ihres Kindes wahrzuhaben. Häufig fühlen sie sich schuldig, und dies sollte ggf. durch die Therapeuten thematisiert werden. 46 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.5. 2.5 TIEFGREIFENDE ENTWICKLUNGSSTÖRUNGEN Tiefgreifende Entwicklungsstörungen 1. Geschichte Über Kinder mit ‚autistisch’ anmutenden Störungsbildern wurde schon vor 200 Jahren berichtet. Bis in die vierziger Jahre des 20. Jahrhunderts galten diese Kinder vielfach als infantil-psychotisch, bevor KANNER und ASPERGER diesen Störungstyp näher charakterisierten. Ersterer beschrieb den Empathiemangel von kognitiv beeinträchtigten, letzterer den von besser leistungsfähigen Kindern. Heute wird diese Unterscheidung nicht mehr durchgehend verwendet. Der Begriff ‚Autismus’ entstammt der irrigen Vorstellung, das betroffene Kind ziehe sich in ein außergewöhnlich reiches Fantasieleben zurück (BOSCH 1970); ganz im Gegenteil haben sich aber der Konkretismus und die eingeschränkte Vorstellungskraft als die Hauptsymptome des AutismusSpektrums erwiesen. 2. Symptome Die Diagnose einer Tiefgreifenden Entwicklungsstörung wird gestellt, wenn eine Reihe von Symptomen zusammentreffen: (1) Mangelndes Einfühlungsvermögen, (2) eingeschränkte Interessen und Wiederholungsverhalten, fakultativ auch (3) intellektuelle Schwächen und (4) epileptische Anfälle. „Stellen Sie sich vor, wie irritierend und erschreckend eine Welt wäre, wenn Sie andere Menschen nicht als geistvolle Menschen, sondern als fremdartige Hautsäcke wahrnähmen, die sich zufällig und unvorhersehbar bewegen“ (GOPNIK, MELTZOFF, KUHL 1999). 2a. Mangelndes Einfühlungsvermögen Fehlendes Einfühlungsvermögen (Empathie) ist ein besonderes Kennzeichen der tiefgreifenden Entwicklungsstörung. Es findet sich aber auch bei anderen Störungen, z.B. einer Bindungsstörung und einer geistigen Behinderung. Vorstellungen, Wünsche und Absichten bestimmen die Handlung (Aktion) eines Individuums. Geht es darum, gemeinsam zu handeln (Inter-Aktion), dann versuchen wir, uns die Vorstellungen, Wünsche und Absichten unseres Gegenübers vorzustellen, ihn zu verstehen und die eigenen Handlungen darauf abzustimmen. Dies gelingt uns mehr oder weniger gut, je nach Übung, Tagesform und Gegenüber. 2b. Eingeschränkte Interessen und Wiederholungsverhalten Die Betroffenen verfolgen mitunter Sonderinteressen (z.B. Straßennamen, Staubsaugen); die Interessen können durchaus altersangemessen sein, unterscheiden sich jedoch durch die Intensität, die Aufmerksamkeit für Details von Objekten und ein geringes Interesse an Personen. Menschen, die sich nicht einfühlen können, sind in ihrem sozialen Handeln, d.h. in Kommunikation und Interaktion behindert. Ihre Mimik und Gestik wirken ausdrucksschwach, der Gesprächsverlauf unflexibel, der Blickkontakt fehlt, und das übliche Frage-AntwortSpiel wird als steif empfunden. Stattdessen sprechen die Betroffenen monoton, monologisieren, wiederholen sich oder andere (Echolalie), bilden neue Worte und sprechen „sparsam“. Betroffene Kinder äußern ihren Wunsch schreiend oder führen die Hand des Gegenübers zum gewünschten Objekt. Die Kinder verdrehen Personalpronomen („du“ oder „er“ statt „ich“). Imitation und spontanes Rollen- bzw. Puppenspiel misslingen. Diese Kinder wirken unruhig, wenig bei der Sache, sozial unreif und wenig emotional. Sie kümmern sich kaum um andere und nehmen deren Bedürfnisse – und teilweise auch persönliche Grenzen – kaum wahr. Sie sind teilweise selbst- oder fremdaggressiv. Wiederholungsverhalten ist häufig zu beobachten, z.B. Stereotypien (sich andauernd wiederholende Bewegungsmuster) mit Fingern, Händen, Armen, Beinen, Springen, sich Wiegen oder gleichförmigwiederholter Gebrauch von Gegenständen. Diese Rituale sind keine Zwänge, welche die Betroffenen beunruhigen würden, und die Betroffenen wollen damit auch nicht aufhören. Zwangsstörungen (Wasch-, Zähl- und Kontrollzwänge) sind bei Autisten nicht üblich, können sich aber zusätzlich entwickeln. Sehr früh können außergewöhnliche Reaktionen auf Sinnesreize (Gerüche, Berührungen, optische oder akustische Reize) beobachtet werden. Die Betroffenen können schlecht mit Veränderungen oder Unvorhergesehenem umgehen. (Dies geht geistig behinderten Kindern häufig auch so.) 47 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.5 TIEFGREIFENDE ENTWICKLUNGSSTÖRUNGEN sondern auch mit ihrem übrigen Kontext; diesen nutzen Betroffene aber weniger, so dass deren Sprache schlechter organisiert ist. 2c. Leistungsschwächen Kinder mit diesen schwerwiegenden sozialen Schwächen sind regelmäßig auch in Aufmerksamkeit und Konzentration eingeschränkt und infolgedessen häufig auch lernschwach. Auch die Sprachentwicklung ist beeinträchtigt: Normalerweise werden Worte nicht nur mit ihren semantischen Bezügen gespeichert, 2d. Epileptische Anfälle Häufiger als bei anderen Kindern können – vor allem im Jugendalter – epileptische Anfälle auftreten. 3. Bedingungen und Ursachen Drei Bedingungen führen zu ähnlichen Symptomen: angemessenere Diagnose (KANNER hat zwischen beiden Störungen noch nicht differenziert). Ähnlich geht es Kindern, deren Entwicklungsraum durch schwer psychisch gestörte Bindungspersonen chronisch beeinträchtigt ist (RUTTER et al. 2007). Zunächst sind angeborene Erkrankungen zu nennen, z.B. das Rett-Syndrom, das Fragile-X-Syndrom, das Velo-kardio-faziale Syndrom, die Neurofibromatose Recklinghausen, die tuberöse Hirnsklerose, Stoffwechselerkrankungen (Phenylketonurie, Mukopolysaccharidosen, zerebrale Lipoidosen, Leukodystrophie), Erkrankungen mit Epilepsien (Landau-Kleffner-Syndrom), perinatale Komplikationen, schwere Hör- und Sehstörungen und geistige Behinderung. Abzugrenzen sind auch Kinder mit Sonderbegabungen (‚Wunderkinder’, ‚savants’). Sie haben (1) andere Frühbiografien, (2) werden frühzeitig in Einzelinteressen gefördert, und (3) ihre Fähigkeiten können sie nur ausbilden und aufrecht erhalten, wenn sie seit frühester Kindheit täglich außergewöhnlich viel, qualitativ gut und in gewisser Weise auch ‚rigide’ üben. Derart werden auch Konzentration und Motivation, Arbeits- und Langzeitgedächtnis besonders trainiert. Dies ist durchgehend bei Hochleistungssportlern, Musikern, Schachspielern oder Kopfrechnern zu finden. (4) Sozialkontakte müssen dafür zwangsläufig eingeschränkt werden, und die Betreffenden bilden teilweise besondere Techniken aus, um sich von Ablenkungen – vor allem sozialer Art – fern zu halten. Dies kann in Einzelfällen durchaus einer sozialen Deprivation gleichkommen und bei weiteren Entwicklungsrisiken zu psychosozialen Störungen führen. (5) Nicht selten verfügen diese Kinder auch über besondere Fähigkeiten in der Wahrnehmungsverarbeitung. Die sog. Synästhesie ist die angeborene Verknüpfung unterschiedlicher Sinneseindrücke, z.B. Klänge mit optischen Eindrücken oder Buchstaben bzw. Zahlen mit Farben; auch ein fotografisches Gedächtnis oder ein absolutes Gehör zählen dazu. Einfühlungsvermögen hängt auch von den kognitiven Funktionen, u.a. der Sprachfähigkeit ab. Bei vielen geistig behinderten Kindern finden sich ebenfalls soziale und nonverbale Defizite. In diesem Fall wird die geistige Behinderung als führende Diagnose genannt, und soziale Schwächen, die sich aus der intellektuellen Schwäche erklären, werden aufgeführt, ohne die zusätzliche Diagnose einer tiefgreifenden Entwicklungsstörung zu vergeben. Die Angaben über die Störungshäufigkeit schwanken. Im Zuge genauerer Diagnostik stieg die Zahl von 6-9 auf bis zu 45/10.000. 10-15% davon gehen auf Stoffwechselstörungen, Hör- und Sehstörungen etc. zurück, mindestens 5% auf chromosomale Störungen. Zudem wurde erkannt, dass die Neurofibromatose Recklinghausen und die tuberöse Hirnsklerose viel häufiger sind als früher angenommen. Schwer deprivierte Kinder entwickeln ähnliche Symptome. Hier ist die reaktive Bindungsstörung die 4. Neurobiologischer Forschungsstand Wegen der Heterogenität dieser Störung sind keine einheitlichen neurobiologischen Befunde zu erwarten. Zudem wissen wir noch wenig über die Funktion des Gehirns und die neurologischen Äquivalente sozialer Fähigkeiten. Als noch nicht erforscht gelten der frühe Beginn der Störung, die Geschlechtsverteilung sowie die Assoziation mit geistiger Behinderung und Anfällen. Dieser unsicheren Erkenntnisgrundlage entsprechen die unterschiedlichen und z.T. widersprüchlichen Befunde aus der morphologischen Forschung am Gehirn gestorbener Betroffener: Statistisch gesehen lassen sich etwas gehäuft Verletzungen nachweisen, und es gibt Tendenzen zu einem etwas klei- neren Gehirn bzw. Teilen davon; bisweilen fällt eine ungewöhnliche Verteilung der Nervenzellen auf; keine dieser Auffälligkeiten sind jedoch beim einzelnen Kind obligatorisch. In jedem zweiten Falle ist das EEG auffällig, ohne dass bisher typische Gehirnregionen gefunden wurden. Berichte darüber, dass ein Subtyp von Kindern die spezifischen Störungen infolge der Anfälle bzw. infolge der antiepileptischen Medikation entwickelt, konnten nicht sicher bestätigt werden. Von den neueren bildgebenden Funktionsverfahren verspricht man sich viel, allerdings haben weder das Positronenemissionstomogramm (PET) noch die Event-related Potentials 48 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.5 TIEFGREIFENDE ENTWICKLUNGSSTÖRUNGEN Entscheidendes gefunden. Allgemein können – mit einer erheblichen Bandbreite – sowohl die Hirnrinde als auch subkortikale Strukturen betroffen sein. Dabei ist offen, ob diese Störungen primär oder sekundär sind, wie sie zusammenhängen und ob sie mit den Symptomen zu tun haben. Dies gilt aber auch für Geistigbehinderte. Im Gehirnwasser (Liquor) wurden dagegen keine erhöhten Abbauprodukte von Neurotransmittern gefunden. Die Idee, dass der Serotoninstoffwechsel gestört sein könnte, stammt v.a. aus der Tatsache, dass Tics und Stereotypien durch medikamentöse SerotoninWiederaufnahmehemmer gedämpft werden können. Neurochemisch wurde bei einem Drittel der Betroffenen erhöhtes Serotonin im peripheren Blut gefunden. 5. Diagnostik Viele Eltern bemerken schon im ersten Lebensjahr ihres Kindes, dass es weniger lautiert bzw. spricht und sich beim Essen und Schlafen oder in der Regulation von Spannungen und Gefühlen auffällig verhält. Der Vergleich mit einem unauffälligen Geschwisterkind beschleunigt die Diagnose. Vor dem dritten Lebensjahr tritt eingeschränktes oder repetitives Verhalten häufig noch nicht klar zutage. Sehr früh gibt es ungewöhnliche Reaktionen auf Sinnesreize. Die Kleinkinder sind kommunikativ schwach und daneben relativ besser bei Alltagsanforderungen und in der Motorik. Daher finden sich in der häufig langen Reihe von Helfern immer eine Reihe von Diagnosen, die nur Einzelaspekte ansprechen (‚Dissozialität’, ‚Hyperkinese’, ‚zerebrale Dysfunktion’ u.ä.). Das betroffene Kind muss in verschiedenen Umgebungen (zu Hause, im Kindergarten oder der Schule, in der Freizeit) und wegen der Tragweite der Diagnose ggf. auch (teil-) stationär beobachtet werden. Hinweisend kann auch die Reaktion der Umgebung sein. Normale Kleinkinder setzen beim Erzählen häufig ein Kontextwissen auch beim unbekannten Gegenüber voraus: („Maria hat...“ anstelle von „Maria, meine Tante, hat...“). Gehen ältere Kinder oder Jugendliche noch genauso vor, dann muss dies als auffällig gelten. In diesem Falle nehmen die Eltern, die das Kind zur Vorstellung begleiten, nicht selten eine Vermittler- bzw. Übersetzerrolle auf, denn sie verstehen ihr Kind, aber zugleich auch das Unverständnis der Umgebung. Manchmal werden derartige Interaktionsschwächen als scheinbare Halluzinationen oder wahnartige Denkinhalte missverstanden, obwohl sie eine soziale Naivität kennzeichnen. Für die Diagnose der tiefgreifenden Entwicklungsstörungen wird verlangt, dass sie vor Abschluss des dritten Lebensjahres beginnen. Die frühkindliche Diagnostik gestaltet sich allerdings schwierig: Die Eltern, welche ihre erzieherischen Fähigkeiten selbst erst im Laufe der Zeit ausbilden, können nur schwer zwischen einer kindlichen und einer Eltern-KindInteraktionsstörung unterschieden. Selbst Pädagogen oder Therapeuten bedürfen eines speziellen Trainings, um schon im Kleinkindalter die weite Spanne einer normalen Entwicklung von einer Verzögerung oder einer Behinderung zu unterscheiden. 6. Behandlung und der sozialen Interaktion, der Initiative und Kreativität, der Kommunikation und der Sprache. Den ganzen Tag über finden 15- bis 20minütige Aktivitäten statt. Auch ein Elterntraining gehört dazu. Das Programm muss je nach Fortschritt individuell angepasst werden. Die betroffenen Kinder profitieren von übersichtlichen und attraktiven Tagesplänen, innerhalb derer sie teilweise auch eigenständig z.B. über ihre Freizeit bestimmen können. (Intensivprogramme stellen im Internet häufig außergewöhnliche Erfolge heraus, und dies ist für viele Eltern verwirrend.) Die Diagnose muss allen Beteiligten anschaulich vermittelt werden. Ggf. ist eine genetische Beratung erforderlich. Anschließend folgen erzieherische, therapeutische und Sozialmanagement-Aufgaben. 6a. Erziehung Der integrative Ansatz (normale und entwicklungsgestörte Kinder werden unter fachlicher Anleitung gemeinsam betreut) hilft den Betroffenen nachweislich mehr als die spezialisierte Betreuung tiefgreifend entwicklungsgestörter Kinder. Fehlt die fachliche Anleitung, dann werden die Kinder rasch und dauerhaft aus der Gemeinschaft ausgegrenzt. Die Anleitenden müssen die Störung auch praktisch gut kennen, Strukturen anbieten und in der Lage sein, die Kinder unmittelbar und spezifisch zu unterstützen. In der Familienarbeit geht es darum, einen nachvollziehbaren Entwicklungsraum zu schaffen, sich als Eltern untereinander immer gut über Aufgaben und Zuständigkeiten zu verständigen und die vielen unvermeidbaren Misserfolge gemeinsam verarbeiten zu lernen. Enttäuschung, Angst, Unsicherheit und auch Ambivalenz müssen erlaubt sein. Intensivtrainingsmaßnahmen mit Einzel- und Gruppenkontakt widmen sich dem Einfühlungsvermögen 49 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.5 TIEFGREIFENDE ENTWICKLUNGSSTÖRUNGEN Gut geführte Selbsthilfegruppen dienen zur Information über Sommerferienfreizeiten, Gruppen, Heime und Behandlungen. Medikation basiert auch heute eher aus Probieren im jeweiligen Einzelfall anstatt aus sicheren neurochemischen Erkenntnissen. Studienergebnisse beziehen sich in der Regel auf Erwachsene. Individuelle Behandlungsversuche auch mit Medikamenten, die noch nicht für Kinder zugelassen sind, haben sich immer wieder als hilfreich erwiesen. Neuroleptika (Haloperidol, Risperidon, Olanzapin, Quetiapin) haben sich in gut kontrollierten Studien als wirksam gegen repetitives Verhalten, Aggression, Nervosität, Angst und Depression erwiesen. Ein reiferes Sozialverhalten und die Sprache werden dadurch natürlich nicht unmittelbar verbessert. Auch ein tiefgreifend entwicklungsgestörtes Kind nimmt das familiäre Klima wahr und empfindet mehr oder weniger Sicherheit. 6b. Psychotherapie Zur Abstimmung der Hilfen ist ein Spezialist auf dem Gebiet der tiefgreifenden Entwicklungs- und Bindungsstörungen nachgewiesenermaßen unabdingbar. Nur mit der entsprechenden Erfahrung können die Informationen über (1) die Herkunft der Störung, (2) die Symptome, Defizite und noch auszubildenden Ressourcen sowie (3) die Ressourcen der Familie und weiterer Helfer zu einem erfolgversprechenden Programm zusammengefasst werden. Es gibt heute viel Wissen, allerdings ist es noch wenig verbreitet. Die Behandelnden müssen sich dieser Tatsache bewusst sein, wenn sie die aktuelle Entwicklung eines Kindes beurteilen. Fehlende oder mangelhafte Angebote sind viel häufiger als der fehlende elterliche Wille, das Kind zu fördern. Selektive Serotonin-Wiederaufnahme-Hemmer (SSRI) können Angst, zwanghaftes oder repetitives Verhalten und Selbstverletzung sowie Depression manchmal verbessern. Überaktivität rechtfertigt manchmal einen Medikationsversuch mit Stimulanzien; dadurch können sich allerdings Zwänge oder Stereotypien verstärken. Ebenfalls kontrovers diskutiert werden Opiatantagonisten (Natrexon), Sekretin, Vitamin B6 und Magnesium. Ggf. sind Antiepileptika indiziert. Aufhänger für Interventionen sollte der Alltag des Kindes (Familie, Schule, Arbeitsstelle) sein. 6d. Bildung und Sozialmanagement Kurzzeitpsychotherapie oder kognitive Verhaltenstherapie können fähigeren Kindern oder Jugendlichen mit sozialen Schwächen, Ängsten oder depressiven Gefühlen helfen. (Bestimmte Sonderformen wie „Auditives Training“, „gestützte Kommunikation“ oder „Haltetherapie“ sind sehr kritisch zu sehen.) Beschulung und Wohnform dürfen sich nicht nur auf die messbare Lern- und Leistungsfähigkeit beziehen. Besondere relative Stärken können den Betroffenen dazu verhelfen, Schwächen in anderen Gebieten auszugleichen und sich insgesamt besser zu entwickeln. Fachleute sind erfolgreicher, wenn sie den Eltern weniger sagen, was sie tun sollten, sondern was sie auch tun könnten: „Watch, wait and wonder!“ Lehrer und Mitschüler, Arbeitgeber und Kollegen bedürfen besonderer Beratung, um sich auf die individuelle Störung einzustellen. Flexibilität z.B. in Arbeitsmitteln oder Arbeitszeiten ist die Schlüsselanforderung. Mit der entsprechenden Unterstützung sollte fast jeder Betroffene eine Arbeitsstelle finden. Diese muss aber kontinuierlich betreut werden. Auch eine sinnvolle Freizeitbeschäftigung muss vielfach langwierig erlernt werden. 6c. Psychopharmakologie Im Rahmen einer üblichen allgemeinärztlichen Versorgung ist Medikation auch heute noch häufig die alleinige Behandlung. Autismus-spezifische Medikamente gibt es nicht. Sedierung allein – durchaus hilfreich oder notwendig bei erheblichen Stimmungsschwankungen, Wutanfällen oder körperlicher Aggression – kann die Fähigkeit zur sozialen Interaktion vermindern. Manchmal verändert erst die Verbindung aus Verhaltensprogrammen, Beratung der Eltern und Medikation das Verhalten in einer Weise, wie es ohne die Medikation nicht möglich gewesen wäre. Die Hilfen müssen regelmäßig überprüft werden. Psychosoziale Auffälligkeiten bei den Eltern oder auch den Helfern im Umfeld müssen besonders aufmerksam verfolgt und nötigenfalls gesondert behandelt werden, etwa Streit unter Erziehungspersonen, Schuldgefühle oder schwindende Kräfte der Eltern. 50 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.5 TIEFGREIFENDE ENTWICKLUNGSSTÖRUNGEN 7. Verlauf und Prognose Ob ein betroffenes Kind oder Jugendlicher später selbständig leben kann, hängt von allen genannten Kriterien (Leistungsfähigkeit, Interessen, repetitives Verhalten, sozial-kommunikative Anpassungsfähigkeit) und auch von der vorhandenen Unterstützung ab. besser bestimmen zu können, etwa strukturierte Ziele und Motivationssysteme. Zum Nachlesen: BOSCH 1970, GOPNIK, MELTZOFF, KUHL 1999, LORD, BAILEY 2002, SODERSTROM 2003, HADDON 2003, FISHER, HAPPÉ, DUNN 2004, VAN LANG, BOOSMSMA, SYTEMA, DE BILDT, KRAIJER, KETELAARS, MINDERAA 2006, RUTTER et al. 2007. Tiefgreifend entwicklungsgestörte Kinder, Jugendliche oder Erwachsene leiden nicht selten zusätzlich unter einer depressiven oder Angststörung. Besonders hier ist es wichtig, die Grundstörung zu erkennen, um die sozialen Hürden und den Hilfebedarf 51 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.6. 2.6 KINDER, DIE „SCHWER ZU BREMSEN“ SIND Kinder, die „schwer zu bremsen“ sind 1. Anstrengende Kinder! • Keine Frage – es gibt Kinder mit einem ruhigen und ausgeglichenen Temperament und andere, die lebendiger und immer aktiv sind, ihre Beschäftigung rasch wechseln und schwierig bei einer Sache zu halten sind. Für diese Kinder brauchen die Eltern mehr Geduld und Nerven, und sie fühlen sich eher einmal am Ende ihrer Kräfte. Wenn ein Kind – aus welchen Gründen auch immer – bis zum Schulalter nicht gelernt hat, seine Bedürfnisse zeitweise zurückzustellen, sich selbst zu motivieren und Freude am Lernen zu haben, Ablenkung auszublenden, Freunde zu gewinnen und zu halten, sich aus Schwierigkeiten herauszuhalten und sowohl Lob als auch Tadel anzunehmen, dann wird es in der Klasse als dem ersten verpflichtenden sozialen Verband um seine Position kämpfen müssen oder den Rückzug antreten. Wenn diese Kinder in den Kindergarten und später in die Schule kommen, müssen sie – wie alle anderen Kinder auch – mit Ruhe und Konzentration bei der Sache bleiben und Leistung erbringen, egal ob • sie fit oder müde sind, Durst haben oder auf Toilette müssen, • sie Spaß am Lernstoff haben, sich überfordert fühlen oder es ihnen einfach nur langweilig ist, • sie gut auf andere zugehen und sich mit ihnen verständigen können oder provokativ streiten, • sie auf das Einvernehmen mit Freunden rechnen dürfen oder ob Rivalität und Neid vorherrschen, sie Freude und Lob bekommen oder ihnen Tadel, Gleichgültigkeit und Ignoranz entgegenschlägt. Dies werden dann nach den Eltern rasch auch die Erzieherinnen und die Lehrer daran merken, dass dieses Kind anstrengend im Umgang ist, weil die üblichen Methoden der Lenkung von Kindern nicht greifen. Hüten muss man sich dann vor allem, „Schuldige“ zu suchen, etwa die Lehrer, die Eltern oder das Kind. Soll das Kind profitieren, dann müssen alle gut zusammenarbeiten. 2. Entwicklung – ein weites Feld Wenn Eltern, die völlig fertig sind, etwas über ihre anstrengenden Kinder erzählen, dann müssen Therapeuten und Erzieher zunächst von außen genau hinschauen und sich ein eigenes Bild machen, um der Familie wirksam helfen zu können. Erfahrene Therapeuten benötigen Zeit, wenn sie sich ein fachlich gutes und verlässliches Bild über die Entwicklung des Kindes machen wollen. Sie erheben Entwicklungsrisiken, sie beobachten die Ressourcen (Fähigkeiten und Fertigkeiten) des Kindes und leiten daraus eine Reifungsdynamik ab. Lebensbedingungen und Lebensstile: Die Bedingungen, unter denen Kinder aufwachsen, unterscheiden sich mitunter stark, und auch die familiären Lebensstile sind vielfältig. Zudem können sich die Lebensbedingungen mit der Zeit verbessern oder verschlechtern, und nicht jeder Lebensstil passt zu jeder Lebensbedingung. Lebensäußerungen und Toleranz der Umwelt: Die Kinder gestalten ihren Alltag spontan und vielfältig. Sie stoßen dabei auf tolerantere oder rigidere Mitmenschen und müssen mit deren unterschiedlichen Reaktionen fertig werden. Dabei sind die Bedingungen für die kindliche Entwicklung von enormer Vielfalt: Grenzen der Belastung und Bewältigungsmuster: Wird die individuelle Belastungsgrenze eines Kindes überschritten, dann verschlechtert sich dessen gesamte Leistungsfähigkeit: Es lernt schlechter, es kann seine Gefühle weniger ausdrücken, und es behauptet sich in Auseinandersetzungen zu wenig. Infolgedessen zieht es sich zurück, läuft weg, verweigert sich oder gerät in aggressive Auseinandersetzungen. Entwicklungsaufgaben und Lösungen: Kinder lernen etliche Lösungen für ihre natürlichen Entwicklungsaufgaben kennen, z.B. für die Fragen, wie man Beziehungen eingeht und hält, wie man Wissen erwirbt und anwendet, wie man Unsicherheit spürt und aushält, wie man Konflikte fair und dauerhaft löst, wie man Verantwortung selbständig und erfolgreich übernimmt. Dabei sind viele dieser Lösungen durchaus gleichwertig, während andere nur zu bestimmten Alltags- oder Lebensaufgaben passen. 52 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.6 KINDER, DIE „SCHWER ZU BREMSEN“ SIND 3. Aufmerksamkeit: Der Teufel steckt im Detail Der Rhythmus der menschlichen Aktivität wird viele Stunden täglich von außen getaktet. Die eine Mutter lässt sich jeden Tag ausführlich auf das Kind ein, die andere kann das Kind wegen Arbeit, Sorgen oder Krankheit kaum unterhalten, so dass es rasch lernt, sich alleine zu beschäftigen. Eine Familie geht viel in der Natur spazieren, und jeder Zweig und jeder Käfer wird ausgiebig betrachtet, während im Wohnzimmer einer weiteren Familie ein Zeichentrickfilm alle dreißig Sekunden einen spannenden Höhepunkt bringt. In der einen Klasse fasziniert die Lehrerin die Kinder eine Stunde lang im Frontalunterricht, während der Lehrer der Nachbarklasse mit Kleingruppen arbeitet und alle zehn Minuten etwas Neues anbietet. Darunter leidet indes die Darstellung. Der Ressourcenstatus sollte demzufolge von unabhängiger Seite beobachtet werden: Schwankungen sind normal: Wahrnehmung, Denken, Meinungsäußerung und Handeln sind von vielen äußeren und inneren natürlichen Faktoren abhängig. Alle diese Faktoren, mithin auch Aufmerksamkeit, können durch mangelnden Schlaf, Hunger, Erkrankungen, Medikamente oder Alkohol, Angst sowie Stress in Familie oder Schule beeinträchtigt werden. Anderweitige Störungen werden abgegrenzt, z.B. Seh- und Hörstörungen, Entwicklungsverzögerungen, motorische, emotionale, kognitive und Sprachstörungen, Ängste, Traurigkeit, Tics, Antriebsstörungen, körperliche Symptome und Drogenmissbrauch. D.h. die Aktivität eines Kindes, sein gesamter Ausdruck in Wahrnehmung, Denken und Handeln, wird nicht nur in dessen Kopf geplant und gesteuert, sondern hat viel eher damit zu tun, wer sich für das Kind interessiert und wie er ihm diese Neugier zeigt. Die allgemeinen Lebensbedingungen und die familiären Verhältnisse spielen ebenfalls wichtige Rollen. Einem Kind, das viele Stunden täglich den Fernseher, den Gameboy und die Playstation sein persönliches Gegenüber nennt, werden Anspannung und Aufregung regelrecht einprogrammiert. Im Kindergarten gut bekannt ist das „Montags-ADS“, wenn Kinder an einem verregneten Wochenende besonders lange ferngesehen oder mit Computern gespielt haben. Diese Art der Beschäftigung entkoppelt Wahrnehmung und (soziale) Aktivität. Auf Dauer werden die betroffenen Kinder inaktiv und isolieren sich, u.a. auch mangels sozialen Trainings. Was ist Aufmerksamkeit? Aufmerksam nenne ich denjenigen, der an einem Geschehen teil hat. Dies wird daran erkennbar, dass ein Kind • eine Information wahrnimmt: „Hör’ zu!“, • diese verarbeitet: „Denk’ mit!“ und • danach handelt: „Mach’ mit!“. Als aufmerksam gilt, wer erfolgreich wahrnimmt, denkt und sich äußert bzw. handelt. Sprechen wir einem Kind also eine „Aufmerksamkeitsstörung“ zu, dann geben wir damit einen allgemeinen und intuitiven Eindruck über einen Mangel (1) der Wahrnehmung, (2) des Denkens und Fühlens und (3) der Äußerung bzw. Handlung wieder. Aufmerksamkeit kann hinsichtlich (1) Wahrnehmung, (2) Denken und Fühlen sowie (3) sich Äußern und Handeln trainiert werden, indem man den Beziehungsraum sorgfältig gestaltet, individuell anpasst und dabei Fantasie, Selbstbestimmung, Spontaneität und prosoziale familiäre Stile fördert. Eltern sollten zu den Risiken und den Ressourcen befragt werden. Darüber hinaus vermitteln sie aber auch – verständlicherweise – ihre eigene Belastung. 4. Die Behandlung Neben den o.g. Maßnahmen, die in der Regel ambulant und familientherapeutisch angewandt werden, können auch Medikamente eingesetzt werden. Einige wichtige Einschränkungen sind dabei zu beachten: Medikamente ohne weitere pädagogisch-therapeutische Maßnahmen sind ungenügend. Am wirksamsten sind Eltern- (Kind-) Beratung, Gruppentherapie, Verhaltens- und Familientherapie, Schulinterventionen und kognitive Therapie. Das Rotenburger Elterntrainingsprogramm „Schwer zu bremsen“ wird andernorts näher beschrieben. Die Medikamente (Methylphenidat, Amphetamin, Atomoxetin) wirken nicht bei jedem Kind. Bei 25% der Kinder kann sich die Symptomatik unter Medikation auch verschlechtern. In 85% der Fälle findet man bei sorgfältiger Diagnostik weitere behandlungsbedürftige Störungen beim Kind oder in der Familie, die ebenfalls behandelt werden müssen. Am häufigsten sind dies sozioemotionale Störungen, zuweilen auch frühe Bindungsund Entwicklungsstörungen, Ticstörungen, Ängste, Die genannten Arzneimittel wirken nur auf Hyperaktivität, nicht auf Impulsivität oder Konzentrationsschwächen. 53 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.6 KINDER, DIE „SCHWER ZU BREMSEN“ SIND Substanzmissbrauch und Lernstörungen. Vor allem aus diesem Grund wird der Wert der auf sehr allgemeine und oberflächliche Symptome zentrierten Diagnose des „ADHS“ weiter diskutiert. (Bisweilen dient die Zuschreibung von "Unkonzentriertheit" und "Aufmerksamkeitsstörung" dazu, Unzufriedenheit und Probleme im Umgang mit dem Kind auszudrücken.) Die komorbiden Störungen sprechen zudem nicht auf das Medikament an. Diagnostik: Sind Risiken, Ressourcen und Entwicklungsdynamik des Kindes und der Familie beschrieben (z.B. Entwicklungsverzögerung, akute kritische Lebensereignisse, Tagesablauf, Interessenbildung, Elternintuition etc.)? Welche Diagnosekomponenten tragen zu dem Verhalten bei? Gibt es neue Einflüsse? Behandlung: Hat die Familie die Behandlung verstanden? Probiert die Familie unterschiedliche Dosen aus? Nimmt das Kind andere Substanzen ein? Welche Nebenwirkungen gibt es? Auf die relativ häufigen Nebenwirkungen wie Schlaflosigkeit (die ebenfalls zu mangelnder Konzentration führen kann!), Appetitmangel, Wachstumsstopp und Traurigkeit muss verlässlich geachtet werden. (Schlafmangel, Hunger und Traurigkeit können die Leistungsfähigkeit stark beeinträchtigen!) Kooperation: Sind alle Beteiligten „im Boot“ (Familie, Lehrer, Jugendamt)? Wird das Kind wegen der Behandlung gehänselt? Dokumentation: Sind die Rückmeldungen über die Wirkung und die Nebenwirkungen verlässlich? Trotz hohen Forschungsaufkommens wird die Stimulanzienbehandlung sowohl allgemeinöffentlich als auch fachwissenschaftlich kontrovers diskutiert (GÜNTER 2008). Arbeit im Nahfeld: Bezugspersonen müssen in die Therapie mit einbezogen werden, denn ob Ursache oder Folge, das familiäre und das erweiterte System sind beeinträchtigt, wodurch ein defizitorientiertes Klima mit Bestrafung, Disharmonie, mangelnder Zuneigung und Kooperation entsteht. Die Mitarbeit der Patientenfamilie beeinflusst die Wirkung stark. Spricht eine Behandlung nicht an, dann sollten die folgenden Fragen beantwortet werden: 5. Prognose Eine schlechte Prognose korreliert mit allen bekannten Risikofaktoren und mit eingeschränkten Ressourcen, v.a. frühen oppositionellen und aggressiven Verhaltensweisen sowie einem strafenden bzw. inkonsistenten Erziehungsstil. Zum Nachlesen: MARTINIUS 2001, GÜNTER 2008. LAUCHT, SCHMIDT 2004, 54 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7. 2.7.1. 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Krisen und Anpassungsstörungen Krise und Chance: Hochhängen oder flach halten? Die Entwicklung eines Menschen verläuft zeitweise kontinuierlich bzw. in kleinen Schritten. Immer wieder einmal nimmt sie aber eine unvermittelte und entscheidende Wende (griechisch: ‚Crisis’). Dies ist nicht ungewöhnlich: Der Schulanfang, ein Umzug, der Beginn einer neuen Arbeit und auch die Beendigung einer Freundschaft oder eine bestandene oder nicht bestandene Prüfung sind für den Reifungsprozess richtungsweisende Vorkommnisse. Spannungen sind an dieser Stelle nicht ungewöhnlich. Im Zuge der erfolgreichen Bewältigung dieser Hürden nehmen die Regulationsfähigkeit und weitere Fähigkeiten zu. Wann und wie ein Mensch davon betroffen ist, hängt nicht nur von den konkreten Umständen des Ereignisses, den vorhandenen individuellen Fähigkeiten und den Hilfen von außen ab, sondern auch von dem subjektiven Eindruck des Betreffenden, der sich wiederum wesentlich durch den individuellen Reifestand und die zugehörige aktuelle Entwicklungsdynamik bestimmt: Ein Kleinkind empfindet eine Misshandlung als schmerzende Verletzung, der es sich nicht entziehen kann. Ein älteres Kind sieht in ihr ein Modell, nach dem es künftig selbst Konflikte ‚lösen’ würde. Und ein Jugendlicher verliert den Respekt vor seinen Eltern. Akute kritische Ereignisse (critical life events) dagegen attackieren den Entwicklungsraum des Betroffenen. Kriegserlebnisse, schwere Verletzungen, der Tod der Mutter, die Trennung der Eltern oder Gewalterfahrungen überfordern die individuellen psychobiologischen Ressourcen (Fähigkeiten und Fertigkeiten), zerstören Bindungen, und bisweilen nimmt das Bewusstsein Schaden (z.B. fühlt sich ein Kind schuldig, obwohl es selbst das Opfer war). Wer in einer Krise Unterstützung erbitten und annehmen kann, ist schon ein großes Stück weiter. Wirksame Hilfe orientiert sich an den grundlegenden Entwicklungsstrukturen: Individuelle Ressourcen: Zutrauen kommt wieder auf, wenn konkrete Lösungswege ausprobiert und ggf. trainiert werden können. Verlässliche Bindung: Vertrauenspersonen, bei denen keine Verletzungen und Kränkungen drohen, bieten eine Aussprache über Meinungen, Wünsche und Absichten, Gefühle und Handlungen an. Auch durch chronisch riskante Lebensbedingungen wie unzureichende Lebensverhältnisse, mangelnde Zuwendung oder die Isolation einer Familie entstehen Störungen, die kritisch eskalieren können. Bewusstsein und Verantwortlichkeit: Sobald die Krise überwunden ist, sollten die Betroffenen über die eigene Beteiligung an der Entstehung nachdenken (z.B. Erkennen eigener Spannungen bzw. Konflikte), eigene Fehler einräumen und für ein künftig sinnvolleres Miteinander sorgen. Schließlich können persönliche Krisen auch aufkommen, wenn die eigenen Fähigkeiten oder Fertigkeiten ineffektiv sind: So kann die eigene Stimmung durch Müdigkeit und einen durchaus noch subklinischen Alkoholspiegel ‚kippen’; dadurch misslingen alltägliche Aufgaben, und Meinungsunterschiede werden offensiver ausgetragen. Zwischen diesen vier Bedingungen, die Krisen hervorrufen können, gibt es viele Übergänge. Zuweilen treffen auch mehrere derartige Vorkommnisse zeitlich aufeinander, und hier fordert allein die Häufig die Betroffenen besonders. 55 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7.2. 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN 6 Reaktion auf kritische Lebensereignisse (Anpassungsstörungen) 1. Traumata leiden an einer posttraumatischen Belastungsstörung. Sie reden häufig nicht über ihre subjektive Beeinträchtigung, solange man nicht die richtigen Fragen stellt. Ein weiterer Unterschied ist die Nichtöffentlichkeit und eine Drohung für den Fall der Aufdeckung. Dadurch sind die Betroffenen zwangsläufig erheblich mit Gedanken an Schuld und Scham beschäftigt. Ein Trauma ist ein nicht vermittelbarer, bedrohlicher und schwerer Angriff auf grundlegende Sicherheitsannahmen des Opfers. Es wird zwischen zwei Traumaformen unterschieden: Massentraumata mit Beteiligung von Kindern, v.a. Naturkatastrophen (Erdrutsch auf eine Schule in Wales, Dammbruch in Südamerika, Tornado in den USA, Erdbeben in San-Francisco und im Iran, Buschfeuer in Australien), Kriege (Mosambique, Israel, Kambodscha, Bosnien, Uganda), Großunfälle (Untergang der Fähre Herald of Free Enterprise, Flugzeugabsturz in Zuschauer einer Flugschau in Ramstein, Absturz einer Passagiermaschine auf den englischen Ort Lockerbie, Busunfall in Indien). Traumata können in jedem Alter Symptome hervorrufen. Ein Zweijähriges wird nach einem Autounfall von Unbekannten aus dem Auto herausgeholt und, weil die Mutter leicht verletzt war, in eine ihm unbekannte Umgebung gebracht. Es reagiert lange Zeit verstört. Persönliche (unmittelbar-absichtliche) Gewalt: Gewalt und Missbrauch unterscheiden sich von den oben genannten Ereignissen dadurch, dass sie meist wiederholt auftreten und vielfach im Kontext anderer Notlagen geschehen. Sehr viele dieser Betroffenen Schon zweijährige Kinder haben oft ein exzellentes auch verbales Gedächtnis über das Ereignis. Sie können akkurat berichten, nachspielen und nachzeichnen. 2. Häufigkeit und Symptome 0,5% der Kinder zwischen 10 und 15 Jahren sind von Traumata betroffen. Diese sind allerdings kein Zufallsereignis (epidemisch), sondern treten endemisch auf, z.B. bei einem Massentrauma, in dem teilweise über 50% der Beteiligten Störungen entwickeln, oder bei einem einzelnen Gewaltopfer. ken, die Erinnerung), die Motorik (Pseudo-Lähmung) und die komplexe Handlungsregulation gestört sein. Dies erinnert einerseits an eine Psychose, andererseits wirkt es zuweilen auch inszeniert, ohne dass die Betroffenen ohne weiteres von dieser Symptomatik lassen können. Spezifische Symptome sind (1) Flashbacks (Nachhall-Erinnerungen spielen Kinder z.B. wiederholt nach), (2) die Vermeidung von Orten, Personen oder Aktivitäten, die mit dem Trauma in Verbindung zu bringen sind, sowie (3) verallgemeinerte Furchtreaktionen wie allgemeine Hilflosigkeit, Entsetzen, „Betäubung“, eingeschränkte Reaktionen. Bei sehr jungen Kindern können während des Ereignisses oder kurz danach primitive Flucht-, Kampfoder Totstell-Reflexe auftreten. Vorschul- und junge Schulkinder klagen zum Teil über körperliche Beschwerden, v.a. Kopf- oder Bauchschmerzen, sie empfinden Angst vor Dunkelheit, Monstern, Alleinsein, Fremden oder plötzlichen Bewegungen. Sie klammern und werden trennungsängstlich. Sie können Fähigkeiten verlieren, die sie erst kürzlich erlernt haben, z.B. trocken und sauber zu sein. Die Betroffenen leiden auch unter unspezifischen Symptomen wie Stimmungsschwankungen, Traurigkeit, Sorgen und Ängsten, Mutlosigkeit oder Rückzug, Erregbarkeit, Aggressivität, Schlafstörungen und schlechten Träumen, Leistungsschwächen, Selbstgefährdung und Desorientiertheit bis hin zur Dissoziation: Dabei können die Wahrnehmung („Taubheitsgefühl“), die Informationsverarbeitung (z.B. das Den- Einzelne dieser Symptome können über viele Jahre andauern. Reaktionen können über lange Zeit vulnerabel bleiben. In 15-30% entstehen chronische Auffälligkeiten, so dass noch nach über dreißig Jahren die Kriterien des ICD 10 erfüllt sind. 6 Dieser Abschnitt folgt den umfangreichen Ergebnissen von William YULE, der sich seit Jahrzehnten mit Traumata und ihrer Behandlung bei Kindern und Jugendlichen befasst. 56 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN 3. Wie entstehen reaktive Störungen? Reaktive Störungen werden eingeteilt in die akute Belastungsreaktion, die innerhalb von Stunden oder Tagen abklingt, die posttraumatische Belastungsstörung (verzögerte Reaktion, die Wochen bis Monate andauernt) und die Anpassungsstörung, welche ebenfalls länger andauert, aber über die akuten posttraumatischen Symptome hinaus auf die gestörte soziale Anpassung und die beeinträchtigte allgemeine Leistungsfähigkeit abhebt. 3c. Reifungsdynamische Zusammenhänge Entwicklungsaufgaben des Kindes: Die Wirkung eines Traumas ist vom Entwicklungsalter des Kindes, seiner Wahrnehmung und Bewertung abhängig. Ein Baby empfindet und bewertet z.B. eine Gewalteinwirkung anders als ein Schulkind oder ein Jugendlicher. Entwicklungsaufgaben der Eltern: Die Entstehung einer reaktiven Störung und ihre Verarbeitung hängen auch davon ab, inwieweit Eltern das traumatische Ereignis (das bisweilen vorhersehbar ist, z.B. der Auszug eines Elternteils oder der Tod eines nahen Verwandten) vermitteln oder zumindest als Gesprächspartner zur Seite stehen können. Zudem müssen die Angehörigen das Trauma häufig selbst verarbeiten und können ihren Kindern nur eingeschränkt zur Seite stehen. Durch ein Trauma werden alle Ressourcen des Betroffenen überfordert und beschädigt: (1) Psychophysiologische Ressourcen, (2) Bindungsfunktionen sowie (3) das Bewusstsein des Betroffenen. Die Belastungsgrenze eines Kindes oder Jugendlichen wird v.a. durch den Auslöser, durch die Bewältigungsmöglichkeiten des Kindes sowie durch komplexere reifungsdynamische Zusammenhänge bestimmt. Entwicklungskonflikte können z.B. entstehen, wenn Eltern und Kind das traumatische Ereignis unterschiedlich bewerten (z.B. sexueller Missbrauch durch einen Verwandten der Familie). Innere Konflikte entstehen etwa, wenn Tabus bestehen oder das betroffene Kind gezwungen wird, eine Tat zu verheimlichen oder einen Täter zu decken. 3a. Auslöser Mangelnde Ressourcen: Unterversorgung durch Naturkatastrophen und Kriege. Eingeschränkter Zugang zu Information bei Flüchtlingen durch die fehlende Sprachkompetenz. Schwere körperliche Verletzungen und akute Krankheiten. Emotionale Entwicklungsfaktoren: Das familiäre Klima vor, während und nach dem Trauma spielt eine wichtige Rolle. Beeinträchtigte Bindungen: Erzwungene Umzüge, schwere persönliche Auseinandersetzungen, plötzliche Trennungen und Todesfälle von Familienangehörigen. Kognitive Entwicklungsfaktoren: Persönliche und familiäre Vorstellungen über die Ursache, den Verlauf und die Auswirkungen des Traumas, v.a. die Schuldfrage wirken sich sowohl auf die Entstehung als auch auf die Bewältigung des Traumas aus. Die Opfer kommen bisweilen durch Individualisieren und Globalisieren in eine kognitive Trance: Eingeschränkte Verantwortung: Gewalt gegen das Kind oder Familienmitglieder. 3b. Bewältigungsmöglichkeiten Die kindliche Belastungsgrenze ist auch abhängig von (1) den individuellen psychobiologischen Ressourcen (Stoffwechsel, sensomotorische Funktionen, Informationsverarbeitung, Ausgleich von Spannungen, (2) den Bindungsfunktionen (Beziehungsfähigkeit des Kindes, Zuwendung der Eltern und weiterer Kontaktpersonen) sowie (3) gesellschaftsrelevanten Funktionen (Aspekte des Bewusstseins und der Verantwortlichkeit). "Ich bin nirgends sicher." "Ich bin selbst schuld." "Ich kann mich auf niemanden verlassen." "Ich komme nie darüber hinweg." "Die Welt ist unsicher und schlecht." "Die Welt wird mir nie wieder nahe kommen." "Die Welt sieht mich als verrückt an." "Die Welt denkt, ich schaffe das nicht." 4. Diagnostik Zunächst werden alle aktuellen Symptome sorgfältig beschrieben. Es folgt eine ausführliche Entwicklungsanamnese für die Zeit, vor, während und nach dem Ereignis. Sodann gilt es, eine zeitlich umschriebene Bedingung zu identifizieren, auf die einzelne oder alle Symptome zurückgeführt werden können bzw. ohne die die Symptome nicht entstanden wären. Derartige ursachennahe Bedingungen sind z.B. auch für fachgutachterliche Fragen nach dem Opferentschädigungsgesetz (OEG) relevant. Bestanden einzelne oder alle Symptome schon vor dem Ereignis? Dies kann auf widrige Vorbedingungen hinweisen, durch die das Trauma eine stärkere Wirkung entfalten konnte und ggf. das Ausmaß einer Störung überhaupt annahm. 57 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Wie unterscheiden sich die Wirkungen einer öffentlichen Katastrophe von denen eines privaten und heimlichen Traumas? Naturkatastrophen wirken weniger stark als technische Katastrophen und Unfälle weniger schwer als beabsichtigte persönliche Gewalt. Letztere löst bei Kindern nahezu immer eine posttraumatische Belastungsstörung (PTSD) aus. Sekundärer Krankheitsgewinn: Zuweilen übertreiben Eltern die Symptome ihrer Kinder um rechtlicher oder Versicherungsvorteile willen. – An dieser Stelle hilft zunächst eine sorgfältige Anamnese mit Schulzeugnissen und Berichten über die Vorbehandlungen. Eltern, denen es tatsächlich nur um finanzielle Vorteile geht, sind nicht an einer Behandlung interessiert, und sie verneinen häufig die direkte Frage, ob ihrer Meinung nach eine umfangreiche Psychotherapie notwendig ist. In diesem Falle soll abgewogen werden, ob die Eltern bereit sind, sich offen darüber aufklären zu lassen, dass längere Gerichtsprozesse den Kindern auch schaden können bzw. schon geschadet haben könnten: Die Kinder entwickeln und behalten eine falsche Vorstellung z.B. über den Zusammenhang zwischen Leistungsschwächen und Ursachen. Gilt die Beeinträchtigung der Entwicklung infolge chronisch widriger Lebensverhältnisse als Trauma? Sozioemotionale Entwicklungsstörungen wie die reaktive Bindungsstörung gleichen v.a. den Sekundärsymptomen einer reaktiven Störung. Sind eine Depression, generalisierte Angst oder eine pathologische Trauerreaktion immer abzugrenzen? Dies sind Diagnosen, die häufig statt einer reaktiven Störung gegeben werden. 5. Behandlung und Prävention sich nicht nur an Traumaopfer, sondern allgemeiner an Jugendliche bzw. Kinder mit sozialen Unsicherheiten und Ängsten, sozialem Rückzug, Stimmungsschwankungen, Traurigkeit, Antriebs- und Interesselosigkeit, Leistungsängsten, wenig Selbstvertrauen und Durchsetzungsvermögen. Es wird andernorts näher skizziert. Verlauf und Therapie sind stark abhängig von der Verarbeitungsstrategie (z.B. Grübeln, Unterdrücken, Ablenken) und der subjektiven Einschätzung des Traumas. Wichtige Faktoren sind die Schwere des Vorkommnisses (z.B. lebensbedrohlich), die moralische Bewertung (z.B. unfair, absichtliche Verletzung), die veränderte Lebensperspektive (z.B. Zerstörung familiärer Bindungen), die Beständigkeit der Bedrohung und auch die konkreten Symptome. Grübeln ohne konstruktive Verarbeitung kann die traumatische Erfahrung einüben und die Belastung verfestigen. Unterdrücken und Ablenken können die Ausarbeitung eines koherenten und funktionalen autobiografischen Gedächtnisses verhindern. 5a. Massentraumata bei Kindern Als erstes gilt es, die Betroffenen materiell gut zu versorgen. Sodann stellt sich die Frage, wie viele und welche Helfer wie arbeiten müssen, wenn es, wie z.B. bei dem Erdbeben im Iran, über tausend kindliche und jugendliche Opfer gibt. Zwangsläufig muss über eine Triage (Auswahl der Patienten) nachgedacht werden, und es ist offensichtlich, dass bei derartigen Ereignissen häufig wenige Sitzungen genügen müssen. Kognitive und Verhaltenstherapie zur Verarbeitung posttraumatischer Störungen arbeitet mit Psychoedukation, Verarbeitung von Gefühlen, ggf. schrittweiser gedanklicher Exposition, kognitiver Restrukturierung des traumatischen Ereignisses und Elternarbeit (STALLARD, SMITH 2007). „Es hat sich jemand für mich eingesetzt, und allein das hat mir schon geholfen!“ Eine Traumareaktion läuft häufig in vier Stadien ab: Erregung (Arousal), Vermeidung (Avoidance), Überwältigung (Intrusion) und Trauer (Bereavement). Deren einzelne Zeitdauern können sehr unterschiedlich sein. Die Durchführenden müssen nicht immer Therapeuten sein. Engagierte Menschen, die mit Kindern gern arbeiten und sich darin erfolgreich empfinden, sind eine große Hilfe. „Es gab jemand, der genau gewusst hat, wie es mir ging!“ Diese Phasen und das Trauma als Ganzes werden besser bewältigt, wenn die kognitiv-analytische (reflexive bzw. planende) Fähigkeiten, die Fähigkeit zur Entspannung sowie ein soziales Netz von Bezugspersonen vorhanden sind, mit denen das Opfer über seine Gefühle und seine Erinnerungen sprechen kann. Diese Ressourcen sind zugleich Behandlungsziele, prognostisch günstige Faktoren und CopingStrategien für künftige Stressoren (z.B. Krankenhausaufenthalt eines Kindes). Die Rotenburger Gruppenpsychotherapie „Mut proben“ (für Jugendliche) und „Mu-Tiger“ für Kinder wendet Schon ein einzelnes systematisches diagnostisches Gespräch ist sehr wirksam. („Is systematic assessment the therapeutic?“) „Immer wenn ich mir eine Auszeit davon erlaubte, konnte ich wieder an die Zukunft denken!“ Entspannung hilft dem Opfer, der Trance zu entkommen. 58 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Die Betroffenen sind eher bereit, sich behandeln zu lassen, wenn sie das Gefühl haben, dass der Behandelnde sie versteht und ihre Gefühle teilen kann. Dies wird vor allem durch eine strukturierte, aber flexible Behandlung erreicht. 5b. Bewusste Gewalt Nach einem Familienmord (in diesen Fällen ist häufig der Vater der Täter und die Mutter das Opfer) entwickeln fast alle Kinder eine reaktive Störung: Die Mutter ist tot, der Vater verwahrt, die Kinder meist bei Großeltern untergebracht, und die Betreuungspersonen befinden sich selbst in Trauer und Schock. Anfangs können die betroffenen Kinder meist überhaupt nicht über die Umstände der Unterbringung oder die Tat selbst sprechen. Sie benötigen externe Ansprechpartner. Meistens sprechen Opfer über das Ereignis oder die Folgen. Schweigen und das Gespräch über andere Themen sind aber anfangs auch in Ordnung. Alle Reaktionen der Betroffenen werden explizit neutral bzw. als normal gewertet. In dieser ersten Phase hilft es, flexibel und ohne Druck im Gespräch zu bleiben, Nähe anzubieten und für die nächste Phase Information zum traumatisierenden Ereignis und zur ersten Bewältigung zu sammeln („Hindurchsprechen“, talking through). 5c. Kognitive und Verhaltenstherapie (CBT) Störungen nach einem Trauma betreffen v.a. Erinnerungslücken und Verzerrungen des Erlebten. Diese kognitiven Defizite erzeugen ein Gefühl der permanenten Bedrohung. Die Verzerrungen werden über kreisende Gedanken eingeübt. Mit der Behandlung soll dieses Kreisen unterbrochen werden. Durch verschiedene Techniken (Entspannung, „Zeitreisen“ in die Vergangenheit und die Zukunft etc.) und gedankliche Alternativen („Eine andere Erklärung/Deutung könnte sein...“) werden neue Gedankengänge gebahnt (kognitive und emotionale Restrukturierung). Die Familie und ggf. weitere Bezugspersonen werden über die Bandbreite der Reaktionen nach einem Trauma informiert. Eltern meinen häufig, das Kind wolle zu Beginn gar nicht sprechen. Ihnen wird vermittelt, dass die eigene Offenheit auch das betroffene Kind öffnet: „Erzähl’ mir davon!“, später: „Was passierte seither?“ Schweigt ein Kind, dann ist auch zu erwägen, ob das Opfer möglicherweise Gründe hat, sich aktuell oder generell nicht behandeln zu lassen. Kontrolle gewinnen (Emotionale und kognitive Ressourcen): Entwicklungsaufgaben (Verantwortung): wieder aufnehmen Das Opfer: „Erst als ich es wieder auf der Reihe hatte, konnte ich auch wieder gut schlafen!“ Das Opfer: „Irgendwann fing ich wieder an zu leben!“ Im Laufe der Behandlung wird das Ereignis auf eine Weise hervorgeholt, die vom Betroffenen beherrscht werden kann. Zunächst ist dabei der Schutz vor weiteren Katastrophen sicherzustellen. Sodann werden Entspannungstechniken angeboten. Nach ausreichender Vorbereitung berichten die Betroffenen mündlich oder schriftlich in der Gegenwartsform vom traumatischen Ereignis (imaginative releaving). Zögern sie bei der Darstellung, deutet dies auf Themen hin, die es wert sein könnten, angesprochen zu werden („hot spots“). Verdrehte Gedanken und Ideen orientieren sich durch das imaginäre Wiedererleben hinsichtlich Zeit, Ort, Person und Situation und werden besser begreifbar. Auch hier wird die kognitiv-verhaltenstherapeutische Technik angewandt (Vorbereitung, Entspannung, eigene Schrittweite, Stärke der Empfindungen einschätzen und regulieren; Prepare, Relax, Own pace, Rating). „Wie entspannst du dich, wenn du aufgeregt bist?“ Sind diese Voraussetzungen gegeben, dann werden die Patienten dabei begleitet, das traumatisierende Ereignis zu reaktualisieren und das fragmentierte Gedächtnis zu vervollständigen: „Keine Ahnung, wie ich aus dem fünften Untergeschoss auf das Oberdeck gekommen bin...“ – „Faktisch bist du es aber, und es gab nur diese Treppe – erinnerst du dich?“). „Erzähle alles, was zu sehen, zu hören, zu fühlen, zu riechen, zu schmecken ist. Berichte darüber, schreibe oder male. Wie stark bewegt es dich gerade? Wie ist die Sicht eines anderen Beteiligten?“ Es ist dabei die Aufgabe des Therapeuten, die Symptome und die Reaktionen zu begleiten und aufzuzeichnen. Durch die Bildschirmtechnik (Flashbacks imaginativ An- und Ausschalten, Zurück- und Vorspulen, Zoomen und Wegzappen) gewinnt das Opfer Kontrolle über die plötzlichen und überwältigenden Erinnerungen und auch seine Träume. Die Familie bestimmt durch ihre Zuwendung (Versorgung und Aufmerksamkeit) die unmittelbare Sicherheit, die das Opfer weiterhin braucht. Engagement (Bindung): und Aufbau von Vertrauen Schlafhygiene: Ein betroffenes Kind bleibt mitunter absichtlich wach, weil es sich vor den Träumen ängstigt. Die Eltern sollten hier an den förderlichen Routinen festzuhalten: Kein Fernsehen direkt vor dem Das Opfer: „Ich konnte sprechen – ich durfte schweigen!“ 59 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Schlafengehen, auf Wunsch Licht brennen lassen, Anwesenheit von Bezugspersonen etc.. Medikamente sollten möglichst nicht gegeben werden, denn sie verlängern den Schlaf zulasten der Schlafqualität. Die Familie wird angeleitet, den Weg des Opfers zu unterstützen und es zur Wiederaufnahme des Alltags anzuregen. Neben Elterngesprächen und ggf. Gruppenintervention sind ggf. Schule und Erziehungshilfe anzusprechen. Ressourcenorientierte Tagebuchtechnik: Die Betroffenen zeichnen besondere Ereignisse, Verbesserungen der Gefühlslage, angewandte Selbstregulationstechniken und ihre Erfolge auf. Nachbetreuung: Booster-Sitzungen verbessern die Wirkung der Behandlung nachweisbar. Ein Drittel unbehandelter Kinder von Katastrophen mit vielen Opfern entwickelte ein PTSD, dagegen keiner der mit CBT Behandelten. Rückkehr ins Leben: Trauma hin oder her: Neugier, Freude und Aktivitäten sind möglich und erlaubt. Sie sollten wieder aufgenommen und eingeübt werden. 6. Überholte Methoden Dynamische Interpretationen sollten immer aus sorgfältig erhobenen Risikofaktoren und systematisch beobachteten Ressourcen abgeleitet werden. „Traumaarbeit“ ohne ausreichende Sicherheit oder Bereitschaft der Patienten oder der Therapeuten schadet den Patienten. Insbesondere durch interpretative Langzeittherapien werden Kinder geschädigt, wenn sich Vorstellungen „verknoten“, wenn die Opfer kontinuierlich durch Aktualisierung retraumatisiert werden, wenn ihnen indirekt Aspekte von Schuld und Sühne aufoktroyiert werden, und v.a. wenn die Betroffenen das Trauma ständig mit kleineren Misserfolgen im Alltag assoziieren („ich bin traumatisiert, daher gelingt mir ... nicht“. Derartige Ergebnisse sind unbedingt zu vermeiden. Opfer von schweren krisenhaften Umständen, Katastrophen oder Gewalt profitieren von • einem flexiblem und dabei strukturiertem Beistand der Helfer (Bindung), • der Unterstützung beim Erlernen von Selbstkontrolltechniken (Ressourcen), • der Hilfe bei der raschen Wiederaufnahme der alltäglichen Lebensaufgaben (Verantwortung). Zum Nachlesen: STALLARD, SMITH 2007, YULE 1999, DYREGROV, YULE 2006, YULE 2006. 60 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7.3. 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Gespräche mit Kindern über Sterben und Tod Obwohl die meisten Menschen den Tod ignorieren möchten, werden auch die Kinder fast täglich direkt oder indirekt mit ihm konfrontiert. Es gehört daher zu den Erziehungsaufgaben, Kindern den Tod als einen natürlichen Lebensvorgang zu erklären. Schulkinder haben schon von Engeln, Gespenstern und Skeletten gehört, haben Gewalt in Filmen erlebt und nutzen diese Bilder, wenn sie dem wirklichen Tod begegnen. Dabei sind Zeitbegriffe wie nie, ewig und immer noch unbestimmt, so dass sich diese Kinder häufig vorstellen, die Person sei nicht endgültig verloren, sondern eben verloren gegangen. In diesem Alter sammeln Kinder erste Erfahrungen mit Endlosigkeit und Unumkehrbarkeit. Daneben erfahren sie, wie die Mitmenschen angesichts dieses Verlustes fühlen – und je nach Familie und Kultur ist das sehr unterschiedlich. Noch bis zum Beginn des 20. Jahrhunderts waren Geburt, Krankheiten, Alter, Pflege und Tod natürliche Vorgänge und in den Alltag integriert. Mehrere Generationen lebten unter einem Dach, und Kinder und Jugendliche erfuhren den Prozess des Sterbens, des Todes und der Trauer als vorgegebene Abschnitte des Lebens. Kulturelle und religiöse Rituale wie Aufbahren, Begräbnisse, Totenmessen etc. hatten ihren festen Platz. Im Alter von acht bis neun Jahren sind Kinder sprachlich so versiert, dass sie auf ihre Fragen genauere Erklärungen erwarten, z.B.: Warum sterben Menschen? Was kommt nach dem Tod? Was hat es mit Friedhöfen und Begräbnissen auf sich? Heute finden Sterben und Tod oft einsam und institutionalisiert statt. Kinder und Jugendliche begreifen den Tod nicht als natürliches Ende des Lebens. Sie sind zwar durch die Medien mehr als früher damit konfrontiert, aber in der Regel ohne wirklich betroffen zu sein. Jugendliche begreifen den Tod in seiner biologischen, sozialen, kulturellen und religiösen Dimension wie Erwachsene. Noch bis in die 1980er Jahre ging die Mehrzahl der Psychologen und Pädagogen davon aus, dass Kinder bis zum Alter von 8 bis 10 Jahren den Tod – auch den eigenen – nicht begreifen könnten. Neuere Forschungsergebnisse belegen, dass Kinder schon früher über ein Verständnis zum Thema Tod und Trauer verfügen. Eine Trauerreaktion verläuft häufig nach Phasen: (1) Schock und Betäubung (Nicht-WahrhabenWollen), (2) Sehnsucht und Protest, (3) Verzweiflung, (4) Wiederherstellung. Stirbt ein Elternteil, dann ist dies nicht nur ein Verlust eines von vielen Menschen, die man irgendwann einmal kennen gelernt hat, sondern es bricht unvermittelt die für lange Zeit existentielle und damit bedeutendste Bindung zusammen, die ein Mensch je in seinem Leben erfährt. Dies zu verarbeiten, ist schon für Erwachsene schwer. Zudem müssen die Erziehungsaufgaben neu verteilt werden. Wenn dies nur unvollständig gelingt, oder wenn zusätzliche Risiken wie eine lange vorherige Krankheit, finanzielle Engpässe, Umzug, Schulwechsel aufkommen, dann reifen die verschiedenen Anpassungsfunktionen langsamer als üblich. Wie gehen wir mit Kindern um, die im persönlichen Umkreis mit Sterben und Tod konfrontiert sind? Das Verständnis eines komplexen Zusammenhangs, d.h. die kognitive und die emotionale Bewertung, verändert sich mit der Lebenserfahrung und der Sprachentwicklung eines Kindes sowie mit der für das Kind erkennbaren Verarbeitung seiner Bezugspersonen. Das Kind vollzieht z.B. die Trauer der weinenden Mutter über den Tod der Großmutter zunächst nach (es weint mit, u.a. auch weil es über das Weinen der Mutter erschrickt). Erst allmählich verbinden sich das auslösende Ereignis, das Gefühl und die Bedeutung. Je nach Zugang („Weißt du noch damals, als wir den toten Igel am Straßenrand gesehen haben?“) können zwei- bis dreijährige Kinder Vorstellungen von Sterben und Tod entwickeln. Dabei überträgt sich regelhaft die Haltung der Eltern zum Thema Sterben auf das Kind. Weitere reifungsdynamisch komplexere Entwicklungshindernisse wie eine gestörte Beziehung zwischen Kind und verbliebenem Elternteil, versteckte Schuldzuschreibungen und ein dauerhaft beeinträchtigtes Familienklima können Störungen entstehen lassen. Zum Nachlesen: BOWLBY 1979, BOXBÜCHER, EGIDI 1996, HABEL, SALDECK 1998, KROEN 1998, BICKEL, TAUSCHFLAMMER 2000, BÖKER et al. 2000, SCHEILKE, SCHWEITZER 2000, SPECHT-TOMANN, TROPPER 2000, STUDENT 2000, RUTTER, TAYLOR 2002. Auch die Fähigkeit und die Art und Weise zu Trauern unterliegt einem Lernprozess. Wie bei jeder unvorhergesehenen Veränderung benötigt ein Kind auch beim Tod eines Verwandten oder Bekannten die Wärme, die Sicherheit und die Geborgenheit der Familie sowie die Anleitung, mit einer neuen und unbekannten Lage fertig zu werden. 61 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7.4. 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN Mutismus 1. Definition und Klassifikation Mutistische Kinder weigern sich, mit bestimmten (seltener mit allen) Menschen zu sprechen. Sie wirken scheu und können in der Art, wie sie durch ihre häufig geringen sozialen Signale (auch Mimik und Gestik sind wenig ausgeprägt) in sich gekehrt wirken, erheblich und lebenslang beeinträchtigt sein. eine neuronale Unreife, eine soziale Phobie, eine Persönlichkeitsstörung oder eine willentlich-oppositionelle Störung handelt. Heute sind Therapietechniken am ehesten auf die Lösung sozialer Ängste ausgerichtet. TRAMER, der den Begriff des ‚elektiven Mutismus’ prägte, beschrieb schon im Jahre 1934 die familiäre Komponente der Schüchternheit. Etwa die Hälfte der betroffenen Kinder hat mindestens ein schüchternes Elternteil, und etwa ein Drittel hat Geschwister, die sich ebenfalls v.a. Fremden gegenüber nur sehr sparsam äußern. A. KUSSMAL nannte dieses Symptomatik im Jahre 1877 Aphasia voluntaria und sprach damit einen dissoziativen (inszenierenden) Anteil an. Vor einem wenig eindeutigen Forschungshintergrund wird darüber nachgedacht, ob es sich beim Mutismus um 2. Vorkommen Mutismus in seinen verschiedenen Formen betrifft etwa 2% der Schüler. Allerdings werden betroffene Kinder nur etwa zu einem Drittel zur Behandlung vorgestellt, so dass die Zahlen als unsicher gelten. Das Verhältnis von Jungen zu Mädchen beträgt 1:1.2-1.6 und entspricht damit der Geschlechtsverteilung von Angststörungen insgesamt. Über die Hälfte der Betroffenen sprechen länger als ein Jahr nicht, die meisten sprechen lediglich nicht mit dem Lehrer, 20% allerdings generell nicht in der Schule. 3. Symptome und Diagnostik Die Kinder fallen meist in der ersten Schulklasse auf. Sie werden meist erst mit neun Jahren vorgestellt, weil häufig auch von Hausärzten angenommen wird, dass sich die Störung „auswächst“. Kinder weichen teilweise auf nichtsprachliche Kommunikationsformen (Zeichensprache, Schrift) aus. Die Intelligenz ist nicht selten unterdurchschnittlich. Ob dies eine Folge der mangelnden Sprech- und Sprachpraxis, eine ursächliche Bedingung oder ein unabhängiger Befund ist, wurde bisher nicht untersucht. Die Symptome ähneln denen von trennungsängstlichen Kindern, sie sind scheu, ängstlich und abhängig, seltener auch passiv-aggressiv oder oppositionell. Viele betroffene Kinder sprachen vorher auffällig; sie ängstigen sich teilweise davor, gehänselt zu werden, wenn sie Wörter falsch aussprechen. Die Den betroffenen Kindern wird zudem häufig ein Sonderstatus eingeräumt, der das Verhalten verstärkt (PORJES 1992). 4. Abgrenzung anderer Störungen ANSTENDIG (1999) betont die Überschneidung zwischen elektivem Mutismus, sozialer Phobie, Trennungsangst und Posttraumatischer Belastungsstörung. Möglicherweise gehört der Mutismus in ein Symptomspektrum zwischen einerseits einer ausgeprägten Scheu und der schweren sozialen Phobie. So kann z.B. ein Kind im ersten Schuljahr auffällig schüchtern sein. Ob dies schon als elektiver Mutismus bezeichnet werden soll, muss im Einzelfall entschieden werden. Einige Kinder werden als „autistisch“ (im Sinne einer tiefgreifenden Entwicklungsstörung) klassifiziert. Auch durch Erkrankungen des Gehirns (Entzündung, Verletzung, Tumor, Landau-Kleffner-Syndrom) kann die Sprache verloren gehen. Ein eingeschränktes Hörvermögen sollte durch einen Hörtest ausgeschlossen werden. Kinder können auch als Reaktion auf schwere seelische Belastungen aufhören zu sprechen. 62 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.7 KRISEN UND ANPASSUNGSSTÖRUNGEN 5. Behandlung Heute werden v.a. kognitiv-verhaltenstherapeutische Techniken angewandt. Das häusliche Umfeld und auch die Schule sollten in Augenschein genommen und ggf. verändert werden. Eltern wie Lehrer müssen sich konsequent dafür einsetzen, den Sonderstatus der Kinder zu vermeiden und stattdessen das erwünschte Verhalten stufenweise zu fördern. Lautübungen und Tonbandaufzeichnungen von Gesprochenem helfen den Kindern, wieder zu sprechen. Es wird immer wieder betont, dass das Kind vor allem in der Schule behandelt und die Arbeit der Lehrer engmaschig supervidiert werden muss. Diese Arbeit scheint erfolgreicher zu sein, wenn die schulischen Leistungen noch nicht gelitten haben (FUNG et al. 2002). Medikation: Selektive Serotonin-Wiederaufnahmehemmer (SSRI) bedürfen bekanntermaßen einer strengen Indikation und kontinuierlicher somatischer Kontrollen. Als isolierte Therapie sind Medikamente nicht indiziert. Auch individuelle Psychotherapie auf reiner Gesprächsbasis (unter der Hypothese einer „neurotischen“ Störung der Mutter-Kind-Beziehung) hat sich nicht überzeugend als wirksam erwiesen. 6. Prognose Wenn Kinder wenig auf andere zugehen und die auf Kontakt und die Sprache angewiesenen Lerntechniken zu wenig verwenden, können darunter alle Fähigkeiten und Fertigkeiten leiden. Zum Nachlesen: KUSSMAL 1877, TRAMER 1934, PORJES 1992, ANSTENDIG 1999, FUNG, MANASSIS, KENNY, KISKSENBAUM 2002, STANDART, LE COUTEUR 2003. Auch nach einer erfolgreichen Behandlung sind viele Kinder noch bis ins Jugend- und Erwachsenenalter sozial zurückhaltend bis ängstlich, so dass sie auch nach der erfolgreichen Behandlung weiter betreut werden sollten. 63 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8. 2.8 SUIZID UND SUIZIDVERSUCH Suizid und Suizidversuch Ein Selbstmord oder der Versuch sich zu töten sind für Außenstehende dramatische Zeichen individueller Krisen. Die Hilflosigkeit der Opfer überträgt sich zudem häufig auf die Menschen im Umfeld: Ob ein Suizidversuch ernst zu nehmen ist, bleibt zumeist ungewiss, und bei einem vollendeten Suizid wirkt die Frage nach dem Warum am Ende doch vergeblich. Ein Mädchen schaut sich das Ritzen von einer Mitschülerin ab und findet es cool, sich derart zur Emo-Szene zugehörig zu fühlen. Suizid und Selbstverletzung bzw. Suizidversuche sind heute gut erforscht. Mit diesem Wissen lassen sich viele Suizide tatsächlich verhindern und die Anzahl von Selbstverletzungen bzw. Suizidversuchen deutlich verringern. Ein junger Erwachsener wird wegen Diebstahls aus seiner Lehrstelle entlassen, von seiner Clique abgewiesen und bringt sich nach einem Streit mit seinen Eltern unter erheblicher Alkoholeinwirkung um. Einen Jugendlichen nimmt die Trennung von seiner ersten großen Liebe sehr mit, er nimmt Tabletten und offenbart sich unmittelbar seinen Eltern. Bei vollendeten Suiziden sind die Absichten und Hintergründe vom Opfer selbst nicht mehr zu erfahren. Daher können Suizide mit Suizidversuchen nicht ohne weiteres verglichen werden. Über beide Formen ist intensiv geforscht worden, dies wird im Folgenden zunächst getrennt dargestellt. Auf den ersten Blick scheint es zwischen Suiziden und Suizidversuchen kaum Unterschiede zu geben. Betrachtet man die Symptomatik differenziert, dann erkennt man aber unterschiedliche Muster. 2.8.1. Suizide 1. Häufigkeit Von den über elftausend Suiziden in Deutschland sind im Jahre 2001 achtundvierzig Kinder unter 14 Jahren und 717 Jugendliche und junge Erwachsene bis 24 Jahre betroffen gewesen (World Health Organisation 2002). Kinder unter 14 Jahren bringen sich also selten um, und auch Suizidversuche gibt es vor der Pubertät nur selten. Bis zum Alter von 20 Jahren steigt diese Rate auf ca. 10/100.000 an. Dies hängt damit zusammen, dass sowohl die Wirkung von Risikofaktoren als auch emotionale Störungen ihre Zeit brauchen, um sich zu manifestieren. Tabelle 7: Suizidraten Nach WHO (2002) Land 5-14 J. 15-24 J. 5-24 J. Je 100.000 Einw.. M W M W M+W Deutschland 0,8 0,3 12,4 2,7 7,7 Österreich 0,4 0,4 20,1 3,6 12,0 Schweiz 0,9 0,2 18,5 4,9 11,8 Großbritannien 0,1 0,0 10,6 2,5 6,7 Weibliche Suizide werden meist durch eine Überdosis von Medikamenten oder Drogen oder Sprung aus großer Höhe begangen, während männliche eher durch Erhängen oder Feuerwaffen geschehen. Jungen sind bis zum Alter von 24 Jahren vier- bis fünfmal so häufig betroffen. Alkohol spielt bei jedem vierten Suizidenten eine Rolle. Irland 0,3 0,0 25,3 6,5 16,1 Frankreich 0,5 0,2 12,3 3,4 7,9 Schweden 0,3 0,5 11,2 3,6 7,5 Niederlande 0,5 0,0 9,4 1,9 5,7 Spanien 0,3 0,2 7,7 1,5 4,7 Die Selbstmordraten unterscheiden sich weltweit stark. Erhebungsunterschiede scheinen dafür nicht verantwortlich zu sein (s.Tabelle 7 S.64; WORLD HEALTH ORGANISATION 2002). In Deutschland gibt es somit doppelt so viele Suizide wie tödliche Verkehrsunfälle. Polen 1,3 0,1 19,3 2,4 11,0 Tschech. R. 0,7 0,3 17,2 2,6 10,1 Russland 3,8 1,0 56,9 9,2 33,4 USA 1,2 0,3 17,0 3,0 10,2 Japan 0,9 0,3 15,8 6,9 11,5 Die Grenzen zwischen Überdosis bzw. Selbstverletzung und Suizid bzw. Suizidversuch sind fließend. Über ein Viertel der 15- bis 19Jährigen nehmen in verstärkender oder enthemmender Absicht neben anderen Suizidmitteln Alkohol oder illegale Drogen ein, davon sind unter 5% abhängig. Argentinien 0,4 0,3 8,8 3,4 6,1 64 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8 SUIZID UND SUIZIDVERSUCH 2. Risikofaktoren D.h. Impulsivität und unmittelbare Ereignisse spielen eine wesentliche Rolle. Mangelnde Ressourcen: Materielle Organisation: Finanzielle Mängel, unzureichende Wohnverhältnisse oder Arbeitslosigkeit der Eltern beeinflussen die allgemeine Rate psychischer Störungen bei den Kindern. Gleichgültiges und feindliches, bestrafendes und wenig sensibles Elternverhalten, hohe Erwartungen und Überkontrolle sowie wiederkehrende Konflikte steigern die Rate der Selbstmordversuche. Zugang zu Information: Geringe Sprachfähigkeit und mangelnde Bildung wirken ebenfalls als unspezifische Risiken. Konkret und kurzzeitig steigt die Suizidrate bei Jugendlichen an, wenn in Medien (Nachrichten, Büchern, Filmen) ein Selbstmord dramatisiert wird. Hoffnungslosigkeit, d.h. das Gefühl, nichts bewirken zu können oder gut zu machen, löst Selbstmordideen aus. Beeinträchtigte Bindungen: Schlechte familiäre Kommunikation und elterliche Trennung sind erhebliche Risikofaktoren, ebenso wie die (drohende) Trennung von einem Partner oder sehr guten Freund. Gesundheit der Familie: Schwangerschafts- und Geburtsrisiken des späteren Selbstmordopfers können das Risiko erhöhen. – Ohne eine psychische Störung kommen Suizide selten vor. Bei zwei Dritteln der Betroffenen findet sich eine psychiatrische Hauptdiagnose, beim letzten Drittel Symptome; die Hälfte hatte vorher Kontakt zu einem professionellen Helfer. Ein Drittel hat Angststörungen. Depressionen haben jedes dritte Mädchen und jeder sechste Junge. Für männliche Jugendliche sind aggressive Verhaltensstörungen sowie Alkoholoder Drogenmissbrauch typischer: 50% der Fälle und zwei Drittel aller männlichen 17-19Jährigen konsumierten übermäßig Alkohol. Die meisten Suizidopfer sind irritierbar, impulsiv, flüchtig, kränkbar oder zukunftsängstlich, perfektionistisch oder depressiv (und meist schon vorbehandelt). Depressivität erhöht die Häufigkeit um das Zwanzigfache. Einem Drittel aller vollendeten Suizide gehen Suizidversuche voraus. Jeder zweite Betroffene sprach innerhalb von 24 Stunden vor seinem Selbstmord davon. Die Hälfte der Selbstmörder hatte Verwandte ersten Grades, die sich umgebracht hatten. Auch Selbstmorde Unbekannter können bei labilen Menschen, die davon erfahren, den Selbstmordimpuls auslösen: Bei 4% aller Selbstmörder gab es nicht verwandte Selbstmörder in der Umgebung. Auch der Jahrestag des Todes eines Freundes ist kritisch. Über ein Viertel aller Suizidenten starben innerhalb von zwei Wochen um ihren Geburtstag (SHAFFER 1974). Eingeschränktes Bewusstsein bzw. mangelnde Verantwortlichkeit: Auslöser für einen Suizid sind häufig unvermittelte sog. terminale Ereignisse: Suizide geschehen häufig im zeitlichen Umfeld einer disziplinarischen Maßnahme, v.a. der Information der Eltern nach einem Fehltritt (häufig in der Schule), einer Strafe oder einer öffentlichen Beschämung (z.B. Ausschluss von einer Party wegen Trunkenheit; GOULD et al. 1996). Jede Ankündigung und jeder Suizidversuch sind ernst zu nehmen! Die Schwere einer psychischen Störung (z.B. anamnestisch erkennbar an der Notwendigkeit einer stationären Behandlung) geht mit einem höheren Risiko eines Suizidversuchs einher. Die Zugänglichkeit von Suizidmitteln beeinflusst die Rate ebenfalls (SHAFFER, GUTSTEIN 2002). In Südostasien bringen sich Menschen überwiegend durch Pflanzenschutzmittel um, und in England war das Hausgas ein sehr häufiges Suizidmittel, bevor Geruchsstoffe beigemischt wurden und dadurch die Selbstmordrate insgesamt erheblich sank (WORLD HEALTH ORGANISATION 2002). Eingeschränkte Konflikt- und Problemlösefähigkeiten erhöhen die Wahrscheinlichkeit eines Suizidversuchs. 85-90% der Jugendlichen dachten erstmals am Tag des Suizidversuches an einen Selbstmord. 3. Psychodynamik Normale Entwicklungsaufgaben: Der Hang zur Selbstverletzung oder Selbsttötung entsteht dabei nicht aus sich heraus, sondern er muss vorher vermittelt werden: Erste intensive Freundschaften von Jugendlichen werden vielfach idealisiert, und ihr Bruch wird als schwerer Verlust und existenzielle Abwertung empfunden („himmelhoch jauchzend, zu Tode betrübt“). Zugleich werden Sterben und Tod im Jugendlichenalter konkret thematisiert (bis hin zur „Emo“-Welle und obskuren Internet-Foren) und teilweise auch im Schulunterricht behandelt (SHAFFER, GUTSTEIN 2002). Romantische Fantasien (etwa wie betroffen die Angehörigen nach einem Selbstmord sein würden) im Verein mit einem spontanen Impuls 65 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8 SUIZID UND SUIZIDVERSUCH können sich bei labilen jungen Menschen zu einer Handlungsoption konkretisieren. al. 1996). Psychisch gestörte Menschen können bisweilen keinen genauen Auslöser nennen. Entwicklungskonflikte: Die meisten Suizid-Versucher verneinen eine dauerhafte Todesabsicht und sind froh über die Entdeckung. Zwei Drittel nennen Gründe für ihren Selbstmordversuch. Kognitive Bedingungen: Wenn andauernde Suizidgedanken bestehen bzw. der Planungsgrad weit fortgeschritten ist, entsteht durch Grübeln und gedankliche Verstrickungen ein Teufelskreis. Emotionale Bedingungen: Nähere Bekannte oder Verwandte mit versuchtem oder vollendetem Suizid können mitunter zum Impuls anstecken (BRENT et 2.8.2. Suizidversuche 1. Häufigkeit Das Risiko eines Suizidversuches beträgt über die gesamte Lebensspanne etwa 5%. Ebenso wie Suizide kommen auch Suizidversuche vor der Pubertät selten vor. Mädchen begehen zwei- bis dreimal so viele Versuche wie Jungen. Das Verhältnis zwischen Versuch und vollendeter Selbsttötung beträgt bei Jungen und Männern ca. 150:1, bei Mädchen und Frauen ca. 1000:1. Von der Methode her können etwa 5% der Selbstverletzungen potentiell tödlich ausgehen. Suizid und Suizidversuch sind nicht immer klar abzugrenzen. Über ein Viertel der 15- bis 19Jährigen nehmen in verstärkender oder enthemmender Absicht neben anderen Suizidmitteln Alkohol oder illegale Drogen ein, davon sind unter 5% abhängig. 2. Risikofaktoren Neben einer allgemeinen Häufung von Risikofaktoren für die psychosoziale Gesundheit finden sich beim Suizidversuch noch die folgenden spezifischeren Faktoren: Suizidversuche begehen, eine wichtige Rolle (zur Vermittlung suizidalen Verhaltens s.u.). Beeinträchtigte Bindungen: Bei drei von vier Suizidversuchen lösen persönliche Konflikte, Zurückweisung, Beziehungsabbrüche sowie Versagen in Schule oder Ausbildung die Gedanken an Selbstmord aus. Der Tod und v.a. der Suizid von Bezugspersonen steigern die Rate der Suizidversuche. Eingeschränkte Ressourcen: Seelische Störungen wie eine Depression, Jähzorn und Aggressivität, antisoziales Verhalten und Substanzmissbrauch des Betroffenen (ferner auch von Verwandten) stehen mit dem Selbstmordversuch häufig in Zusammenhang. Eingeschränkte Verantwortung: Zur Zugänglichkeit von Suizidmitteln s.o. Vor oder nach disziplinarischen Maßnahmen (Gerichtstermin, Jugendarrest, andere Strafen) treten häufig Suizidversuche auf, d.h. wenn die Zukunftsaussichten sich faktisch oder möglicherweise abrupt verändern. Eine stationäre Behandlung geht mit einem höheren Risiko eines Suizidversuchs einher. Dies liegt v.a. an der schwereren Störung, die zur stationären Therapie führte. Möglicherweise spielt dabei aber auch der engere Kontakt zu anderen jugendlichen Patienten, die ebenfalls über Suizid nachdenken, reden oder 3. Ressourcenstatus Eingeschränkte Problemlösefähigkeiten, d.h. hohe Impulsivität und Aggressivität einerseits, aber andererseits auch Hoffnungslosigkeit und sozialer Rückzug lösen Selbstmordideen aus. Gleichgültiges und feindliches, bestrafendes und wenig sensibles Elternverhalten, hohe Erwartungen und Überkontrolle sowie wiederkehrende Konflikte steigern die Rate der Selbstmordversuche. 66 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8 SUIZID UND SUIZIDVERSUCH 4. Symptome • Zeichen für Selbstgefährdung (präsuizidales Syndrom) sind • • Einengung des Denkens und der Gefühle: Ohnmacht, Hilflosigkeit, verzerrte Vorstellungen („ich bin an allem Schlechten dieser Welt schuld“), Grübelzwänge, starre Verhaltensmuster, Versagen wirksamer Beruhigungsmöglichkeiten, Kontaktvermeidung (häufig bis auf eine einzige Person mit starkem Abhängigkeitsgefühl), Einsamkeit, Hoffnungslosigkeit, Weglaufen, Leistungsabfall, Selbstmordfantasien als „Ausweg“ und „Entlastung“, konkrete Gedanken über die Durchführung und das „Leben danach“. Viele Selbstmorde hängen indes mit einem aktuellen Ereignis zusammen und werden impulsiv – d.h. ohne eine ausdrückliche bzw. erkennbare Planung – verübt (GOULD, FISHER, PARIDES, FLORY, SHAFFER 1996). Die häufigsten Symptome nach einem Suizidversuch (besonders bei einer Vergiftung) sind Schläfrigkeit, Bewusstlosigkeit, unkoordinierte Bewegungen (Ataxie), Zittern (Tremor), Unruhe, Erregung, Übelkeit und zentrale Krämpfe. gehemmte und gegen die eigene Person gerichtete Aggression, 5. Das Vorgehen bei Verdacht auf Suizidalität Kommt der Verdacht auf, jemand habe einen Suizidversuch unternommen oder stehe kurz davor, dann sollte die Frage nach einer Lebensverneinung in einfachen Worten angesprochen werden. Dies löst keine Suizidalität aus, sondern es entlastet und ist der erste Behandlungsschritt. Eine Suizidhandlung muss stets als ‚die Spitze des Eisbergs’ verstanden werden. Die meisten Suizid-Versucher verneinen eine dauerhafte Todesabsicht und sind froh über die Entdeckung. Sie suchen in den seltensten Fällen nur nach Aufmerksamkeit: Selbstverletzung ist eine feh- lerhafte Technik, emotionale Spannungen wie Trauer, Frustration oder Aggression zu verarbeiten; jeder weitere Versuch übt dies ‚effektiver’ ein. Zwar geht ein Selbstmordversuch in aller Regel gut aus, er ist andererseits der beste Prädiktor für einen späteren vollendeten Selbstmord. Die Art und Weise des Selbstmordversuches ist weit weniger wichtig als die akute oder chronische psychische Verfassung des Betreffenden. Daher kommt es darauf an, die Risikofaktoren, den aktuellen Ressourcenstatus und die Reifungsdynamik präzise zu erheben. 6. Die Erstversorgung Jeder Suizidversuch ist ein medizinischer Notfall. Der Betroffene wird immer sofort und persönlich ärztlich untersucht. Alkohol- und Drogenkonsum sind nicht selten und können Suizidmethoden gefährlich verstärken. Angaben des Betroffenen sind nicht als zuverlässig zu betrachten. Auch die Darstellung der Ernsthaftigkeit verändert sich häufig mit der Zeit. Der Arzt wird telefonisch vorinformiert über Alter und Gewicht, Gesundheitszustand, Methode oder eingenommene Substanz (Art und Menge), Zeitpunkt der Einnahme sowie Symptome. Suizidmittel, ihre Beschreibung und ggf. leere Behälter werden mitgebracht, soweit sie bekannt sind. Nach der Erstversorgung wird nach weiteren SuizidMitteln im Umfeld des Betroffenen gesucht. 7. Die Anfangsbewertung Die Betroffenen sollten unter den folgenden Umständen stationär aufgenommen werden: Depressive oder psychotische Störungen oder Drogensymptome finden sich als Komplikation. Die oder der Betroffene verwendete andere Methoden als Schlucken geringer Dosen oder oberflächliches Ritzen. Es fehlt ein wirksames Bezugssystem. Stehen dem Betroffenen keine Erwachsenen mit Vertrauensstatus zur Seite, die ihn bis zur nächsten Vorstellung überwachen und Medikamente und Waffen entfernen können, dann muss der Betroffene durch eine stationäre Behandlung geschützt werden (s. auch SHAFFER, GUTSTEIN 2002). Es ergibt sich ein chronischer Verlauf mit andauernden Selbsttötungsideen oder wiederholten Versuchen. 67 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8 SUIZID UND SUIZIDVERSUCH 8. Die Behandlung Erscheint eine ambulante Behandlung als ausreichend, dann empfiehlt sich folgendes Vorgehen: • Konflikte und der Aufbau von persönlichen oder familiären Spannungen nehmen ab. Mit den Patienten wird ein Vertrag geschlossen, der die Wiedervorstellung, keinen weiteren Selbstmordversuch und ggf. eine Notfallvorstellung vorsieht. • Schuldgefühle und Negativismus treten nicht mehr auf. Therapiestudien favorisieren bisher keine der unterschiedlichen Behandlungsmethoden (z.B. Dialektische Behaviorale Therapie, LINEHAN et al. 1994, Adaptation für Kinder s. MILLER et al. 1997). Kognitive Problemlösetechniken verhelfen zu mehr Sicherheit im Alltag: Die Trance-induzierenden Vorstellungen werden herausgearbeitet und neutralisiert. Es werden Bezugspersonen einbezogen, mit denen der Betroffene frei und ohne die Gefahr von Verletzungen und Kränkungen sprechen kann. Der nächste Termin wird verbindlich vereinbart. Dies verbessert die Zusammenarbeit erheblich. Wegen häufiger Abbrüche ist eine kurze Krisenintervention meist am besten. Die Familie und das weitere Helfersystem werden einbezogen. Während der Behandlung könnten die folgenden Behandlungsziele angestrebt werden: • Die fast immer vorliegende psychiatrische Störung muss ebenfalls behandelt werden. Die Familie hält besser zusammen und kann über Gefühle, Meinungen und Handlungen offener und konstruktiver sprechen. • Gefahren werden rascher erkannt. • Ein größeres Spektrum an Lösungswegen wird ausprobiert und geübt. Bei der Gruppentherapie ist die Ansteckungsmöglichkeit zu beachten. Medikamente und eine geschützte Unterbringung können bei psychischen Störungen mit chronischer Suizidalität angezeigt sein. Bei Psychopharmaka ist zu beachten, dass diese auch zum Suizid geeignet sein können. 9. Verlauf und Prognose scheiden, werden eher kriminell, alkoholabhängig oder sozialhilfebedürftig. Jeder Zweite versucht es erneut, teilweise auch mit fatalem Ausgang (z.B. SPIRITO et al. 1989). Ein vollendeter Suizid tritt häufiger bei stärker gestörten Patienten auf, ist deutlich häufiger bei schon einmal stationär behandelten Patienten und tritt eher bei älteren Jugendlichen auf. 70% der Suizidenten benutzten dieselbe Methode wie beim vorherigen Suizidversuch. Gegenwärtig bekommt jeder zweite Suizidversucher nach der Notfall-Intervention im Krankenhaus keine fachlich ausreichende Therapie. Ein Großteil der übrigen Patienten führt die empfohlene Behandlung nicht weiter, v.a. wenn sie durch weitere Störungen beeinträchtigt sind. Aber auch unklare Entlassungsempfehlungen oder die Unzufriedenheit mit der vergangenen Behandlung können den Behandlungserfolg beeinträchtigen. Viele Jugendliche, die einmal versucht haben, sich umzubringen, sind auch später noch auffällig. Sie finden schlechter Partner, lassen sich eher wieder 2.8.3. Vorbeugung Insgesamt ist darüber nachzudenken, wie Zugang zu Suizid-Mitteln begrenzt werden kann. Risikoerkennung: Lehrer sind wegen der Klassengrößen kaum eine Chance, psychische Probleme ihrer Schüler zuverlässig zu erkennen. der Krisenmanagement: Die Telefonseelsorge hilft bei vielen Lebensfragen, sie vermindert die Suizidrate aber nicht. Viele Suizide geschehen dann, wenn das Opfer nicht mehr so klar organisiert denkt oder handelt, dass es noch in der Lage ist, Hilfe zu suchen bzw. zu finden. Pädagogische (edukative) Programme für Schüler, Eltern und Lehrer dienen dazu, eine Selbstmordgefährdung bei Schülern zu erkennen. Gefährdete Jugendliche können durch die Erhebung des allgemeinen Risikostatus identifiziert werden. Dieser weist allerdings nur allgemein auf das Risiko psychischer Störungen und nicht spezifisch auf eine Suizidgefährdung hin. Edukative Programme: Spezielle pädagogische Programme sollen das Problembewusstsein schärfen, Risikopersonen erkennen helfen und über Helfer informieren. Ein rein didaktisches Vorgehen hat aller68 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.8 SUIZID UND SUIZIDVERSUCH dings auch gegen Drogenkonsum oder gegen Frühschwangerschaften nichts ausrichten können, zumal die eigentlich gefährdeten Jugendlichen in den seltensten Fällen erreicht und angesprochen werden. Tat oder die Distanz zu dem Suizidopfer. Abschließend sollte ein erfahrenes Teammitglied die Mitarbeiter entlasten und die Sorge auf die übrigen Klienten und die Hinterbliebenen lenken. Nachsorge: Die Nachsorge in der Umgebung eines Selbstmords, etwa in der Schule, zielt auf das Verstehen der Hintergründe des Suizidversuchs, auf Entlastung von Schuldvorwürfen und auf die Prävention von Störungen bei hinterbliebenen Verwandten und Bekannten, die depressiv, abnormal trauernd oder mit einer manifesten posttraumatischen Belastungsreaktion reagieren könnten. Suizid und modell: Suizidversuch: Ein Entstehungs- Bei einem Suizidversuch treffen häufig (1) ein spezifisches soziales Gefüge (hohe oder niedrige Tabus, Medien, Suizid-Vorbilder) und (2) ein akuter kritischer Auslöser (terminales Ereignis) mit (3) einer chronischen psychischen Störung mit mangelnder Spannungskontrolle (Depression, Impulsivität und Aggressivität, Perfektionismus und Rigidität, Alkohol) zusammen. Innerhalb dieser Konstellation verdichten sich wachsende Hoffnungslosigkeit und Isolation tranceartig. Die Nachahmungsgefahr ist besonders hoch bei Jugendlichen, die zur Zeit des aufgetretenen Selbstmords selbst suizidal sind, v.a. bei ehemaligen Mitpatienten. Die gefährdeten Personen müssen durch erfahrene Professionelle rasch und vollständig erfasst werden. Danach sollte entschieden werden, ob die betreffende Person überhaupt informiert werden muss bzw. sollte; hierzu müssen auch deren Eltern befragt werden. Es bieten sich drei Interventionsschritte an: (1) Die (Re-) Integration in ein funktionierendes soziales Netzwerk, (2) die Hilfe bei der Bewältigung des akut destabilisierenden Ereignisses und (3) die Behandlung der psychischen Störung einschließlich der Stärkung der kognitiv-emotionalen Kontrolle über tranceartiges Gedankenkreisen. Des Weiteren sollte ihre Gefährdung nach einem dreistufigen Score bewertet werden: hoch, latent oder nicht gefährdet. Dabei ist zu beachten, dass Jugendliche heute durch Handy und Chat-Räume über sehr schnelle Informationswege verfügen. Zum Nachlesen: Bevor Kinder bzw. Jugendliche – etwa durch den Klassenlehrer – kollektiv informiert werden (und dies ist in jedem Einzelfall sorgfältig zu prüfen!), müssen die Eltern bzw. die Sorge- oder Erziehungsberechtigten benachrichtigt werden, damit die Aufsicht außerhalb der Schulzeit gewährleistet ist und Ansprechpartner zur Verfügung stehen. MCINTYRE, ANGLE 1973, SHAFFER 1973, RINGEL 1978, JACOBSON, EKLUND, HAMBERGER, LINNARSSON, SEDVALL, VALVERUS 1987, SPIRITO, BROWN, OVERHOLSER, FRITZ 1989, LINEHAN, TUTEK, HEARD, ARMSTRONG 1994, SHAFFER, PIACENTINI 1994, BRENT, BRIDGE, JOHNSON, CONNOLLY 1996, GOULD, FISHER, PARIDES, FLORY, SHAFFER 1996, MILLER, RATHUS, LINEHAN, WETZLER, LEIGH 1997, BRENT, BAUGHER, BRIDGE, CHEN, CHIAPPETTA 1999, BRIDGE, GOLDSTEIN, BRENT et al. 1999, LÖCHEL 2002, SHAFFER, GUTSTEIN 2002, PRANKEL 2005, BRIDGE, GOLDSTEIN, BRENT 2006, BRENT 2006, HÄSSLER, HARTMANN, BUCHMANN 2006. Auch Mitarbeitern einer Einrichtung (Heim, Klinik), in der ein Suizid vorkommt, sollten Wege zur Verfügung stehen, ihre Betroffenheit und Trauer zu äußern und sich und einander von Schuld zu entlasten. Es empfiehlt sich, wenige Tage nach dem Suizid eines Klienten oder Patienten eine gesonderte Teambesprechung anzusetzen, in der jeder, der es möchte, seine eigene Reaktion und Haltung frei äußern kann. Gefühle der Schuld und Trauer dürfen ebenso ihren Platz haben wie die Zurückweisung der 69 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9. 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE Sexueller Missbrauch – Tätertherapie Es besteht allseits Einigkeit, dass jeder Mörder zu fassen und zu verurteilen ist; dagegen werden nur 25% der erkannten Sexualstraftäter angezeigt, und nur ein Bruchteil von ihnen wird verurteilt oder behandelt. Die Skepsis gegenüber Strafverfahren beruht hauptsächlich auf fünf Gründen: sehr davon ab, wie gut Gerichte, Jugendämter und Behandelnde zusammenarbeiten. Die partnerschaftliche und sexuelle Interaktion erfordert einen besonders sensiblen Lernprozess, der vielfach und auf passive Weise den Medien überlassen wird. Dort wiederum hat Partnerschaft und Sexualität regelhaft mehr mit Überredung als mit Überzeugung und eher mit Absicht als mit Rücksicht zu tun. Ein Gerichtsverfahren dauert lange, es wird häufig eingestellt, oder es wird eine milde Strafe ausgesprochen. Der Täter wird nicht oder kaum konsequent behandelt. Nicht zuletzt sind durch die häufig vorhandenen familiären Bindungen Opfer und Täter mit ihren Interessen nicht sicher auseinander halten. Das Opfer wird durch das Verfahren zusätzlich traumatisiert. Im Konflikt zwischen dem Wohl des kindlichen Opfers und dem Strafverfahren (Forderung nach einer unmittelbaren Zeugenaussage) gibt es bewährte Lösungen, aber die Frage nach der Glaubwürdigkeit des Kindes, wenn es sich zwischenzeitlich in Behandlung begeben hat, ist ungelöst: „Aufdeckende“ Behandlungsmethoden suggerieren unter Umständen bestimmte Sehweisen, Vorstellungen und Überzeugungen, die sich vom Tatsachengehalt weit entfernen können. Und mit Blick auf den Täter fragen sich mitunter auch Experten, was sich ändert, wenn der Täter öffentlich beschuldigt wird. So ist der Vater eines missbrauchten Jungen an einer Anzeige seines eigenen Bruders nicht interessiert. Wer kann sich in diesem Feld als Experte bezeichnen? Allenfalls, wer sich dem Thema der Sexualität mit hoher Toleranz für unterschiedliche Wahrnehmungen, Meinungen und Äußerungen widmet, und wer sich angesichts des sexuellen Missbrauchs gegen die Überwältigung durch Gefühle von Unruhe, Angst, Schuld oder Agitation wehren kann. Bei Sexualstraftaten fühlen sich viele Berufsgruppen angesprochen: Die Justiz, die Pädagogik und die Therapie. Allen Dreien mangelt es an Ressourcen, und die Versorgung von Opfer wie Täter hängt auch 2.9.1. Rechtliche Hintergründe 1. Sexueller Missbrauch als Offizialdelikt Bei diesen sog. Offizialdelikten ist zwingend zu ermitteln. Drei von vier dieser Verfahren werden eingestellt, weil sich der Täter nicht ermitteln lässt oder weil eine sog. Erheblichkeitsschwelle nicht überschritten worden ist. §176 StGB: Sexuelle Handlungen an Kindern unter 14 Jahren sind strafbar. §174 StGB: Strafbar sind sexuelle Handlungen an Schutzbefohlenen Minderjährigen unter 16 bzw. 18 Jahren. §177 StGB: Sexuelle Nötigung ist strafbar. §182 StGB schützt Jugendliche unter 16 Jahren vor sexuellem Missbrauch von Tätern über 18 bzw. 21 Jahren. 2. Besonderheiten im Verfahren Aussagepsychologisch ist es für Gerichte eine erhebliche Hürde, wenn die oder der Betroffene sich vor der Ermittlung schon wegen des angenommenen Deliktes in Behandlung befand. Therapeuten legen häufig übereilt den Fokus auf Traumatisierung und Opferidentifikation, und v.a. in Institutionen (Heimen, Kliniken) ist nicht zu verhindern, dass die potentiellen Ermittlung: Für eine Befragung des Opfers eine kindgerechte Raumgestaltung kann nicht hoch genug eingeschätzt werden. Kinder benötigen eine sichere, zugewandte und vertrauensvolle Atmosphäre. Mädchen erwähnen zuweilen, dass die Befragung durch Männer ihre Aussage hemmt. 70 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE Opferzeugen Symptome, Diagnosen, Erfahrungen und Vorstellungen austauschen. Vollzug: Durch die geringe Zahl an Sozialarbeitern im Vollzug ist die Begleitung einer Bewährungs- oder Gefängnisstrafe, der Täter-Opfer-Ausgleich und eine Betreuung eingeschränkt. Die vorauszusehende Belastung des Opferzeugen („Retraumatisierung“) durch die Unmittelbarkeit der Beweisaufnahme vor Gericht kann die Sorgeberechtigten dazu bewegen, ihr Kind nicht in der Hauptverhandlung vernehmen zu lassen. Zwar ist diese Sorge nicht unberechtigt, doch auch wenn Polizei, Staatsanwaltschaft und Gerichte nicht hinzu gezogen werden, wird das Opfer von einer Reihe von Helfern aus mehr oder weniger berechtigter Motivation (und in der Regel minderer Qualifikation) befragt. Eine Freiheitsstrafe kann unter der Auflage einer Therapie in einem spezialisierten Zentrum für jugendliche Sexualstraftäter zur Bewährung ausgesetzt werden. Jugendhilfe und Behandlung: Weder Opfer noch Täter müssen sich zwangsläufig in kinder- und jugendpsychiatrische Behandlung begeben. Diese Frage ist sorgfältig zu klären. Im Allgemeinen ist die ambulante Behandlung vorzuziehen. Wenn ein professioneller Helfer Gewalt feststellt, darf er personenbezogene Information weitergeben, um Gefahr für Leib und Leben Betroffener abzuwenden (§34 StGB: Rechtfertigender Notstand). Wenn allerdings nur Verdachtsmomente bestehen, riskiert der Helfer eine Fehleinschätzung und infolgedessen Verleumdungs- und Schadensersatzklagen. Anonyme Anfragen bei der Staatsanwaltschaft, bei Gericht oder beim Jugendamt können hier weiterhelfen. Sieht die Staatsanwaltschaft eine unmittelbare öffentliche Gefahr, dann kann sie bei Gericht beantragen, die Institution von der Schweigepflicht entbinden zu lassen. Vor der Aussetzung einer Strafe mit einer Bewährungsauflage ist der Kontakt mit dem Therapeuten obligatorisch. Diesem wird häufig erhebliche Verantwortung aufgebürdet (z.B. wenn ein Täter nach Abschluss der Behandlung erneut eine Sexualstraftat begeht), daher sollte er seine Bedingungen für eine Behandlung klar definieren. Sowohl für die Behandlung der Opfer als auch im Falle der Täter sind speziell geschultes Personal und weitere strukturelle Voraussetzungen notwendig. Verfahren: Minderjährige bekommen heute regelhaft einen Verfahrenspfleger, der allein dem Kindeswohl verpflichtet ist. 2.9.2. Symptome welche Taten Menschen planen und ausführen, die sich im Alltag ansonsten unauffällig verhalten; d.h. eine Persönlichkeitsstörung ist keinesfalls obligat. Ein Straftäter ist nicht automatisch ein Kranker (selbst wenn er selbst einmal Opfer war). Die Opfer sind häufig kleine Kinder und Behinderte, die sich weder wehren noch vor Gericht bestehen können, und vielfach sind Täter nahe Verwandte und Bekannte, welche die Opfer familiendynamisch binden und zugleich bedrohen. In diese Hochambivalenz treten psychische Störungen besonders rasch und heftig auf. Es finden sich die spezifischen (Flashbacks, Meiden von traumaassoziierten Orten, Personen oder Aktivitäten sowie verallgemeinerte Furchtreaktionen) und die unspezifischen Symptome einer reaktiven Störung (Lern- und Aufmerksamkeitsstörungen mit Leistungsabfall, Wahrnehmungsstörungen bis hin zur Dissoziation und Psychose, ausgeprägte Trennungs-, Verlassenheits- und Vernichtungsängste, instabile und verzerrte Beziehungsgestaltung, Impulsivität, Essstörungen sowie akute emotionale Ausnahmezustände mit Selbst- und Fremdgefährdung). Handlungen, welche andere Menschen zu Opfern degradieren, sind Entwürdigen, Terrorisieren, mangelndes Einfühlungsvermögen, Zurückweisen, Isolieren, körperliche Verletzung, Sachbeschädigung und Eigentumsdelikte, sexualisierte Zuwendung, Penetration, Zerstören der Selbstachtung. Täter mit überwiegend normalen Onaniefantasien haben unter sozialtherapeutischer Führung eine günstige Prognose. Bei aggressiven Fantasien sind energische therapeutische Maßnahmen erforderlich. Gewaltlose Sittlichkeitsdelikte wie Spielereien und harmlosere Formen von Exhibitionismus können je nach Entwicklungsstand vom kriminellen Tatbestand weit entfernt sein. Auch wenn Opfer sich aus Altersgründen oder aufgrund ihrer psychischen Belastungsreaktion teilweise nicht gut ausdrücken können, ist projektive Arbeit zur Diagnostik (Zeichnungen und Puppenspiele) mangels Verlässlichkeit obsolet. Konflikte unter Helfern (Stellvertreterkonflikte) sind typisch, wenn persönliche Betroffenheit und mangelnde Ressourcen aufeinander treffen. Auch unterschiedliche professionelle Perspektiven sind nicht notwendigerweise hilfreich. Psychotherapeuten Es gibt keinen Test, der einen Täter von einem Nichttäter unterscheidet. Immer wieder erstaunt es, 71 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE Sicht, dann wird dem Täter seine Verantwortung und damit Schuld indirekt abgesprochen. Das Opfer hingegen muss befürchten, dass ihm die Schuld offen oder verdeckt zugeschoben wird. Ein derartiges Vorgehen wirft ein unübersichtliches suggestives Agitationsfeld auf. beispielsweise begeben sich auf ein gefährliches Terrain, wenn sie eine Straftat als psychodynamische Kompensation zu rekonstruieren versuchen, etwa mit "dem Beweis des Erwachsenseins“, „einer Selbstbestätigung“ oder „dem Unterwerfungs- und Dominanzerleben in kulminierenden sozialen Versagenssituationen, wie sie der Täter lange Jahre erlebte“. Erfahrene Therapeuten sind sich sowohl in der Opferals auch in der Tätertherapie der besonderen Gefahr bewusst, bei Opfern leichter zur Identifikation zu neigen und sich durch die „hohe Kunst der Bindung“ von Tätern leicht selbst missbrauchen zu lassen. Die weitgehende Neutralität hinsichtlich Personen, Symptomen und Veränderungen schützt vor dem eigenen Agieren. Sie ist nur durch eine intensive Supervision zu gewährleisten. Diese aus psychologischen bzw. psychiatrischen Gutachten über Sexualstraftäter stammenden Originalformulierungen vermischen in unzulässiger Weise die Begriffe Straftat und psychische Störung. Sie verbrämen eine Straftat als vermeintlich mehr oder weniger notwendigen bzw. individuell kaum vermeidlichen Entwicklungsschritt. Das Verständnis des Täters über seine eigene Verantwortung wird dadurch noch diffuser. Übernimmt das Gericht diese 2.9.3. Diagnostik und Behandlung 1. Umgang mit dem Verdacht Es könnte sein, dass Sie darüber nichts erzählen möchten. Für wen könnte das gut sein? Welche Befürchtungen haben Sie? Die folgenden Empfehlungen sind sowohl für Gespräche mit Opfern als auch mit Tätern nützlich. Entsteht der Verdacht in der Familie, dann sollte ein Dialog über Szenarien geführt werden: Entsteht während einer behutsamen Diagnostik ein konkreter Verdacht auf eine Straftat, dann müssen je nach Sachlage alle Verantwortlichen (Eltern, Sorgeberechtigte, Heim- oder Klinikleitung, ggf. Polizei) unmittelbar informiert werden, denn es gilt möglicherweise eine akute Gefahr abzuwenden. Wie in jeder Behandlung müssen alle Angaben mit allen näheren Umständen sorgfältig dokumentiert werden. Angenommen, der Verdacht stimmt, welche Konsequenzen hätte das für wen? Angenommen, der Verdacht stimmt nicht, welche Konsequenzen hätte das für wen? Angenommen, die Tat würde verleugnet werden, welche Konsequenzen hätte das für wen? Therapeuten haben nicht die Aufgabe, zu ermitteln, d.h. die Beweislage endgültig zu klären. Gleichwohl müssen sie Daten erheben, um zu erkennen, ob die Patientin bzw. der Patient aktuell gefährdet ist, ob eine Anzeige empfohlen oder unmittelbar veranlasst werden soll, und ob die Angaben auf den ersten Blick glaubwürdig sind. Mit Hilfe dieser Fragen können Möglichkeiten konkret durchgespielt werden. Dies erleichtert es Tätern wie Opfern, bei den Tatsachen zu bleiben. Äußert ein Überweiser den Verdacht, dann muss der Behandlungsauftrag unmittelbar mit dem Überweiser geklärt werden. Der Therapeut kann als neutraler Vermittler zwischen dem Überweiser und der betroffenen Person sehr hilfreich sein. Macht sich ein Therapeut den Verdacht anderer zueigen, ohne ihn eigenständig begründen zu können, dann verliert der Therapeut seine Neutralität und muss zwangsläufig scheitern. Eine unmittelbare Ermittlungstätigkeit durch Therapeuten ist weder im Sinne des Opfers noch des Täters. Anwälte, Gutachter und Richter werden in möglicherweise anstehenden Gerichtsverfahren ausgedehnte Befragungen von Therapeuten als suggestive Parteinahme bewerten und die Aussage des Opferzeugen mit einigem Recht in Zweifel ziehen. Selbst erfahrene Therapeuten unterliegen dieser Versuchung bisweilen. Entsteht beim Behandelnden selbst der Verdacht, dann sind zunächst der körperliche und der psychische sowie der sexuelle Kontext der möglichen Grenzverletzung auszuleuchten. Das Urteil darüber, ob eine Person ein Täter oder ein Opfer ist, ist eine Rechtsfrage, die nicht den Therapeuten obliegt. Manchmal überlegen Therapeuten bei scheinbar unbedeutenden Fragen, ob sie anstelle der Polizei, der Anwälte oder der Richter ermitteln, verhandeln, verurteilen oder strafen sollen, „weil diese nicht interessiert, überlastet oder unerfahren Ich weiß nicht, ob Sie () erlebt haben, und wenn, ob Sie es auch besprechen wollen. Ich biete Ihnen ein Gespräch darüber an. Ich weiß, dass dies andere in einer vergleichbaren Lage genutzt haben, um Sicherheit zu gewinnen. 72 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE sind“. De facto sind die Therapeuten damit zur Partei geworden, und zwar weniger, weil sie sich manchmal auf die Seite des Opfers (bzw. seltener des Täters) stellen, sondern vielmehr weil sie meinen, sich angesichts der erheblichen Straftat nun ihrerseits über bestehende Strukturen und Normen hinwegsetzen zu können. einer Grenzverletzung sind den Beteiligten die Definitionen von „Opfer“ und „Täter“ mitunter unklar. Dann ist manchmal hilfreicher, über die Unsicherheiten bzw. Ambivalenzen und deren Wirkungen zu sprechen, als eine rasche Eindeutigkeit zu erzwingen. Es sollte möglichst die gesamte Familie einbezogen werden. Polizei und Staatsanwaltschaft ermitteln Tatsachen, Anwälte setzen Positionen auseinander und Richter entscheiden darüber. Therapeuten dagegen verhelfen ihren Klienten dazu, Ressourcen zu entwickeln, Bindungen herzustellen und zunehmend Verantwortung in der Gesellschaft zu übernehmen. Im Falle Selbst wenn es um einen dringenden Verdacht geht, sollten die Therapeuten sich nicht davon ablenken lassen, die Risikofaktoren, den Ressourcenstatus und die Reifungsdynamik sorgfältig und vollständig zu erheben. Häufig benötigen Familien noch weitere Hilfen. 2. Opfertherapie Missbrauchszentrierte Opfertherapie ist ein einschlägig ausführlich behandeltes Thema. Grob skizziert geht es darum, ein alternatives Verständnis zu demjenigen einzuführen, das der Täter dem Opfer aufgezwungen hat. Teilweise legt sich das Opfer ebenfalls eine Vorstellung für seine Auffälligkeiten oder Störungen zurecht, welche möglicherweise schon vor dem Missbrauch bestanden hatten, etwa ein auffälliges Sozialverhalten, Leistungsabfall oder Essstörungen. Die Hauptthemen der Opfertherapie sind: Bindung: Nach einer Grenzverletzung ordnet sich das Beziehungsnetz neu, besonders wenn der Täter aus dem Verwandten- oder Bekanntenkreis kommt. Opfer und Täter werden getrennt, Verwandte und Bekannte gruppieren sich möglicherweise neu, Mitschüler reagieren unterschiedlich auf die Tat, Polizei, Staatsanwaltschaft, Anwälte und Richter kommen ins Spiel, es wird eine Allianz zum Therapeuten aufgebaut, in einer Gruppentherapie finden sich andere Betroffene. Das Opfer hat möglicherweise Gründe, neue Beziehungen nur zurückhaltend aufzunehmen, weil das Vertrauen und die Vertraulichkeit missbraucht wurden. Dieser Prozess ist behutsam zu begleiten, v.a. mit Blick auf den Erwerb neuer Beziehungs- und Bindungskompetenzen. Ressourcen: Kinder können vorübergehend Essstörungen, Ausscheidungs-, Schlaf- und Angststörungen entwickeln, ihre kognitiven Fähigkeiten (Wahrnehmung und Konzentration, Motivation und Denken, sprachliche oder Verhaltensäußerung) können eingeschränkt sein, die sozialen Kompetenzen können sich verändern. Verlässliche Alltagsstrukturen, Aufklärung, Techniken zur Selbstversicherung bei Flashbacks („Bildschirmtechnik“) und konkrete Hilfestellung bei Fragen der Abgrenzung helfen und beugen weiteren Symptomen (bis hin zur Suizidalität) vor. Verantwortlichkeit: Letztlich geht es um die Entscheidung, wie weit die erlebte Grenzverletzung das weitere Leben des Opfers bestimmen soll, und in welchem Maße die Selbstbestimmung über die normalen Lebens- und Entwicklungsaufgaben wieder die Oberhand erringt. 3. Tätertherapie müssen über ihre Grenzen hinaus belastet werden, um ihre pathologischen Systeme dauerhaft aufzubrechen. Wer sich auf die Behandlung von Tätern einlassen will, muss wissen, dass die reine Gesprächsebene niemals eine Situation simulieren kann, in der sich der Täter seiner gesellschaftsfeindlichen Impulse erwehren muss. Therapeuten müssen teilweise mit hohem persönlichen Einsatz arbeiten, wollen sie wirklich erfolgreich sein: Anders als in einer üblichen Therapie gehört es zum Handwerkszeug von Tätertherapeuten, den Straftäter wiederholt soweit zu provozieren, dass er die Grenze seines eigenen Kontrollverlusts kennen lernt und dessen Gefahr zu spüren bekommt. (Dieses Vorgehen begründet erneut den Zwangskontext als Bedingung für eine Therapie.) Erfahrene Tätertherapeuten berichten über Erfolgsraten von etwa 50%. Dies setzt fundierte Konzepte voraus. Die Therapeuten müssen zudem anhand klarer Kriterien beurteilen, ob eine Therapie Erfolg oder Misserfolg verspricht. Die Entwicklungsprinzipien nach dem Rotenburger Modell werden bei der Tätertherapie folgendermaßen ausgestaltet: Ressourcen: Täter können ihre Umgebung in hohem Maße beeinflussen. Primär haben sie kaum je Interesse an Fremd- oder Selbstkontrolle, und in der Regel kommen Therapeuten rasch dahinter, dass Änderungsbekundungen zunächst nur geäußert werden, um einer Haftstrafe zu entgehen. Tätertherapie ist eine lange Therapie, in der es um Umerziehung im Alltag unter enger Grenzsetzung durch Bezugspersonen, Professionelle und andere (betroffene) Jugendliche geht. Die Delinquenten 73 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE Schulbesuch bzw. Fortsetzung der beruflichen Ausbildung. Neben allgemeinen Therapieinhalten wie dem Umgang mit individuellen Risikofaktoren sowie dem Training biologischer, kognitiver und psychosozialer Ressourcen hat sich speziell in der Tätertherapie das folgende Konzept bewährt: Bei allen Modulen sind die Sorgeberechtigten, die Schule, das Jugendamt, das Gericht der Therapeut auf eine engmaschige und vertrauensvolle Zusammenarbeit angewiesen. Krisenmodul: Ggf. pharmakologisch gestützte Intervention nach gewalttätigen und sexuellen Übergriffen; Umgang mit klinischen Symptomen wie Schlafstörungen, Ängsten, (u.U. vorgeblicher) Depressivität, Suizidalität sowie eigener Missbrauchserfahrung. Bindung: Es gilt als weithin bestätigt, dass Täter nur im Zwangskontext (Verurteilung zu einer Haftstrafe auf Bewährung mit Weisung zur Therapie) sicher und wirksam behandelt werden können. Der Zwangskontext dient dazu, sinnvolle Behandlungsziele sowie Erfolgskriterien zu verhandeln, unter denen am Ende die Bewährung erfolgreich war. Retrospektives Modul: Reflexion über die bislang nicht gelösten Konflikte; Erkennen des Tatzyklus (Gedanken, Gefühle, Meinungen und Handlungen); Umgang mit verzerrten Systemen: überwältigende Impulse oder Gefühlsauslöser, mangelndes Ausdrucksvermögen, Herunterspielen und Leugnen, sexuelle Tagträume und Fantasien, Umwerbungstaktiken mit verhüllten Drohungen, Legitimation von Gewalt und Geheimnisverschreibung; Anerkenntnis der Schuld und der Folgen für den Straftäter, Opferempathie. Motivation ist ein dauerhaftes Anliegen.. Spürt der Therapeut ein Nachlassen seiner eigenen Motivation, dann sollte er rasch reagieren: Wiegt ihn der Täter in Sicherheit? Werden wichtige Themen gemieden? Bleiben Fortschritte aus? Lässt der Täter sich zu wenig ein? Zu Beginn der Behandlung präsentiert sich der Täter immer schillernd: Er ist vor allem der nette Mitbürger: „Ich bin kein Monster!“ Er ist sich diffus eines Fehlers bewusst, aber nicht zu einer Veränderung bereit: „Ich habe falsch gehandelt, aber weder meine Eltern noch ich sehen ein, dass ich bestraft werde, dies würde mein ganzes Leben zerstören!“ Ihm fehlt zudem jede Opfer-Empathie: „Ich habe nur als Freund gehandelt und mich dem Kind zugewandt, ist das prinzipiell schlecht?!“ Dieses Ausweichen muss „vergiftet“ werden, indem dem Täter diese Schein-Freundlichkeit permanent gespiegelt wird. Selbstkontrollmodul: Umstrukturierung von Fremdkontrolle in Selbstkontrolle von sexuellen Fantasien und Handlungsimpulsen, Verhinderung fremd- und selbstgefährdender Ausnahmezustände durch kontinuierliche Erarbeitung eines persönlichen und zuverlässigen Zugangs, Erkennen der Mechanismen, die zu dieser Dekompensation führen, und Entwicklung altersgemäßer Verantwortungsübernahme. Konfliktlösemodul: Strategien zur Abgrenzung, zur Konfliktlösung, zur Selbstsicherheit. Täter benötigen immer ein individuelles Programm, dessen Ziel es ist, Rückfälle zu verhindern. Er übt permanent, sich selbst zu beobachten und sich im Falle einer entsprechenden Tendenz zu anderen offen mitzuteilen. Als zuverlässige Methoden gelten ein gruppentherapeutisches Setting sowie Jugendund Bewährungshilfe. Prophylaxemodul: Vermeidung von Eskalation und Annehmen von Hilfe. Entwicklungsmodul: Förderung der Ablösung und Verselbständigung durch Modelllernen und Gruppeninteraktion; Empathie. Lernmodul: Intensive Arbeit am Ausgleich der kognitiven, emotionalen und psychosozialen Entwicklungsund Funktionsdefizite, Sexualaufklärung. Bewusstsein und Verantwortlichkeit: Der Täter muss von Anfang an Verantwortung übernehmen, und auch die Institutionen sollten sich die Verantwortung angemessen teilen. Ein Vertrag zwischen dem Therapeuten und dem Straftäter klärt, dass die Zuständigkeit bei fehlendem Erfolg oder Behandlungsabbruch wieder an das Gericht übergeht. Familienmodul: Stärkung der elterlichen Erziehungsund Betreuungskompetenz auf der Basis der Entwicklungsdiagnostik mit intensiver Familienarbeit. Eltern halten auch nach der Tat noch an ihrem Glauben fest, eine „ganz normale Familie“ zu sein, und daher müsse der Täter vor zukunftsverändernden Konsequenzen geschützt werden. Leitsätze für die Therapie von Sexualstraftätern: • Sorge ja, Vertrauen nein. • Einfühlen ja, Sympathie nein. • Veränderung ja, aber nicht von heute auf morgen. • Offenlegung von Delikten und Fantasien. • Taten sagen mehr als Worte. • Täter müssen sich grundsätzlich in Frage stellen. • Kontrolle ja, Heilung nein. Anlässlich einer telefonischen Anfrage berichtet ein Vater, sein Sohn habe Frauen am Telefon belästigt und bedroht. Er fürchte zugleich um die Ausbildungs- und Arbeitsmöglichkeiten seines Sohnes, wenn es zu einer Anzeige käme. Rehabilitationsmodul: Befähigung zur ambulanten Behandlung, Wahrung der Integration in Familie und Heim, Nachbarn und Bekannte, Befähigung zu 74 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE 4. Erfolgskriterien Zur Einschätzung der Veränderung bzw. Prognose bei jugendlichen Sexualstraftätern hat GRUBER (1998) hilfreiche Kriterien formuliert: Emotionalität: Grad der Differenzierung der Wahrnehmung und der Verbalisierung der eigenen Gefühle: Beziehung des Jugendlichen zu seinen Delikten: „Mir geht es immer nur mies, das kommt wie von selbst.“ Entwicklung von Opferempathie: „Es tut mir leid was ich getan habe, weil ich erwischt worden bin und jetzt Probleme habe.“ „In solchen Situationen fühle ich mich traurig; ich kann dies nicht akzeptieren oder etwas dagegen tun.“ „Es tut mir leid was ich getan habe, weil ich anderen sehr weh getan habe.“ Umgang mit belastenden Gefühlen: „Wenn es mir mies geht, dann passiert es; ich muss dieses Gefühl egal wie und wo wieder los werden.“ Kenntnis der eigenen Verführungssituationen: „In solchen Situationen kann ich nicht anders, das macht mich an, da kommt es über mich.“ „Wenn ich mich gekränkt fühle, dann kann ich mich entscheiden, gegen diese Kränkung vorzugehen.“ „Ich kenne genau die für mich schwierigen Situationen und weiß, bis zu welchen Punkt ich mich entscheiden muss auszusteigen.“ Umgang mit aggressiven Impulsen: „Wenn ich wütend bin schlage ich zu.“ Grad der Verantwortungsübernahme: „Wenn ich wütend bin brauche ich ein Kind, um mich abzureagieren.“ „Es kommt über mich, hat nichts mit mir zu tun. Eigentlich ist doch nichts passiert.“ „Wenn ich wütend bin kann ich überlegen, worauf ich wütend bin und entscheiden, wo ich meine Wut lasse.“ „Ich habe mich entschieden, mich auf diese Weise zu verhalten, um zu meinem Ziel zu gelangen.“ Beziehung zu Sexualität: Stand der Identitätsentwicklung: Fähigkeit, Grenzen Anderer wahrzunehmen und zu respektieren: Fähigkeit, die eigenen Standpunkte zu vertreten: „Wenn ich meine Meinung sage, bekomme ich nur Ärger; meinen Frust behalte ich lieber für mich.“ „Die Kinder wollten das auch, weil sie sich nicht gewehrt haben.“ „Ich kann entscheiden ob ich meine Meinung sage; ich kann nicht wissen, was dann kommt. Es gibt aber eine gute Chance, dass es mir dann besser geht.“ „Nein heißt Nein und kein Nein ist noch lange kein Ja.“ Akzeptanz möglicher eigener perverser Fixierungen: Umgang mit Konflikten bzw. Frustrationen: „Ich bin wie ich bin und kann mich nicht anders verhalten.“ „Bei Konflikten halte ich die Klappe und sehe zu, dass ich sie möglichst schnell hinter mich bringe.“ „Ich bin wie ich bin und habe die Wahl: Ich verzichte oder schädige andere und gehe möglicherweise in den Knast.“ „Wenn es Streit gibt, dann bin ich in der Lage, mich zu wehren ohne den anderen zu schädigen.“ Fähigkeit zum Beziehungsaufbau zu Gleichaltrigen: „Ich habe viele Freunde/überhaupt Freunde/nur Feinde/keiner mag mich.“ Soziale Situation nach der Entlassung: keine Angemessene Weiterbetreuung: Wie steht es um die sozialen Beziehungen, um Arbeit oder Tagesstruktur? Reicht die Betreuung aus, in schwierigen Situationen mit Problemen konstruktiv umgehen zu können? „Manche mögen an mir diese Seite und ich mag an anderen dieses Verhalten, genauso wie ich manches an anderen nicht mag, lehnen sie einige Seiten von mir ab.“ Kann ausreichend soziale Bestätigung erhalten werden? Ist die Weiterbetreuung an den individuellen Entwicklungsstand angepasst? 75 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.9.4. 2.9 SEXUELLER MISSBRAUCH – TÄTERTHERAPIE Kooperation Helferkonferenzen (üblicherweise aus Jugendhilfe, Therapie und Bildung) sollten bei Sexualstraftätern um Polizei, Staatsanwaltschaft und Gerichte erweitert werden. Wenn sich die Beteiligten gut kennen, arbeiten sie zügig und konstruktiv zusammen. Ein Jugendlicher wird einmalig mit den Symptomen einer Störung des Sozialverhaltens vorgestellt. Eher beiläufig wird erwähnt, dass er am Genitale eines Nachbarmädchens manipuliert habe; dies sei angezeigt worden. Der Sohn verleugnet die Tat, die Eltern glauben ihm, so dass dieses Thema dem therapeutischen Setting entzogen ist. Monate später ist durch ein Schreiben des Gerichtes zu erfahren, dass der Patient vor Gericht gestanden und eine Bewährungsstrafe bekommen hat; er hatte angegeben, sich deswegen schon in Therapie begeben zu haben. Eine gerichtliche Weisung ohne Konsequenz bei Nichteinhaltung und eine unklare Haltung zur Frage, wer am Ende den Therapieerfolg auf welche Weise prüft, sollten zur Rücksprache mit den Gerichten führen. Unter ungünstigen Behandlungsbedingungen sollten Therapeuten die Behandlung junger Straftäter ablehnen, da die Prognose schlecht und die Verantwortung nicht zu tragen ist. 2.9.5. Prävention Primärpräventive Maßnahmen setzen in der Schule an. Hier geht es um Gewaltabstinenz und sexuelle Aufklärung. Zum Nachlesen: MRAZEK, KEMPE 1981, BENTOVIM, ELTON, HILDEBRAND, TRANTER, VIZARD 1988, HOLLIN, HWELLS 1991, ROYAL COLLEGE OF PHYSICIANS 1991, UK HOME OFFICE AND DEPARTMENT OF HEALTH 1992, GÜNTER, BOOS 1995, OLWEUS 1996, GRUBER 1998, BENTOVIM A 1999, BENTOVIM M 1999, BULLENS 1999, FEGERT 1999, LEMBKE 1999, OUTSEM 1999, RAACK 1999. Im Rahmen der Sekundärprävention können erlebte Grenzverletzungen aufgegriffen und alternative Handlungsweisen erarbeitet werden. 76 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10. 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN Schädlicher Gebrauch von Drogen 1. Was bedeutet Sucht? Substanzabhängigkeit (Sucht) ist eine komplexe körperliche, psychische und soziale Erkrankung, welche die Persönlichkeit des Menschen und sein soziales Netzwerk schädigt und auf Dauer zerstört (WHO). Sie entsteht im Zusammenspiel des Betroffenen mit seinen Risikofaktoren und seinen Fähigkeiten und Fertigkeiten (Ressourcenstatus) mit den Drogen, welche Unlust rasch in Lust und Befriedigung verwandeln können, und der Umwelt bzw. der Gesellschaft mit ihren Angeboten und Normen. F1x.2 Abhängigkeit: Toleranzentwicklung, d.h. Gewöhnung an immer höhere Drogendosen, beruflicher und sozialer Abstieg (Desintegration). Das Entzugssyndrom, das Delir, die Psychose, der Gedächtnisverlust (Amnesie) sowie Restzustände werden gesondert codiert. Auch sogenannte stoffungebundene Süchte nehmen zu. Bei Kindern und vor allem Jugendlichen handelt es sich meist um den Umgang mit Medien, d.h. Fernsehen, Surfen im Internet, Chatten und Internetspielen. Vor allem letztere binden die Nutzer erheblich, und sie verursachen teilweise hohe Kosten. Auch der Zugang zu Glücksspielen, bislang eher ein Phänomen Erwachsener, wird für Kinder und Jugendliche immer leichter. Nach ICD 10 wird neben der konsumierten Substanz weiter unterschieden (x steht für die jeweilige Substanz (s.Tabelle 8 S.81): F1x.0 Akute Vergiftung: Akuter Rausch mit Beeinträchtigung des Bewusstseins. F1x.1 Schädlicher Gebrauch: Konsum mit Gesundheitsschädigung. 2. Vorkommen Abhängigkeit wird bei drei oder mehr der folgenden Kriterien diagnostiziert: Die Häufigkeit Abhängiger in Deutschland gibt die folgende Tabelle wieder: • • Droge • • • • Starker Wunsch oder Zwang zum Konsum. Beginn, Ende und Menge des Konsums können nicht mehr verlässlich kontrolliert werden. Körperlicher Entzug bei Beendigung oder Verringerung des Konsums. Toleranzentwicklung. Vernachlässigung anderer Interessen. Weiterer Konsum trotz eindeutig schädlicher Folgen. Nikotin Alkohol Cannabis (THC) Medikamente Weitere Drogen Mio. Abhängige 4 1,6 0,4 1,5-1,9 0,1-0,3 3. Risiken und ursächliche Bedingungen sumieren ihre vorhergehenden Drogen weiter, wenn sie – teils wahllos – neue ausprobieren, wodurch sich gefährliche Konsummuster ausbilden können. Spezifische Risiken für eine Drogenabhängigkeit sind: Die meisten Jugendlichen probieren die Suchtstoffe lediglich und werden dadurch nicht abhängig. Ausprobieren wird mit einer scheinbar gesellschaftskritischen Haltung verbunden, dem vermeintlich besseren Zugang zu Freundeskreisen oder subkulturellen Lebensstilen. Mangel an elementaren Ressourcen: Früher Beginn, frühe sexuelle Aktivitäten und eine negative Schulkarriere. Eine der Kernfragen ist, warum ein Teil der experimentierenden Jugendlichen später abhängig wird. Gemessen an der großen Verbreitung von Nikotin, Alkohol, Cannabis und synthetischen Drogen missbraucht nur ein geringer Teil der Jugendlichen die o.g. Substanzen dauerhaft bzw. wird abhängig. Allerdings ist das Einstiegsalter für Nikotin, Alkohol und Cannabis in den letzten Jahren immer weiter gesunken. Etliche Jugendliche und Heranwachsende kon- Bindungsrisiken: Drogenmissbrauchende Angehörige oder Freunde und “Abhängen“. Risiken im Verantwortungsgefüge: Dissoziale Störung, Kriminalität (Beschaffung, Prostitution). Gute Verfügbarkeit der Drogen im Haushalt (Tabak, Alkohol, Medikamente). 77 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN Die Selbstheilungshypothese gilt heute als obsolet: Das Vorhandensein einer Depression sagt einen Drogenmissbrauch nicht voraus, aber Drogenmissbrauch (besonders THC, aber viele andere Substanzen ebenfalls) ist ein Prädiktor für Depression. Eine kindliche Depression ist extrem selten. Ein Sub- stanzmissbrauch in der Adoleszenz bewirkt ein erhebliches Risiko für eine depressive Erkrankung im frühen Erwachsenenalter. Drogenmissbrauch entsteht nie ohne drogenmissbrauchende „Freunde“ und „Abhängen“. 4. Diagnostik Hinweis auf eingeschränkte Verantwortlichkeit: Ist der Betroffene straffällig geworden (Beschaffung: Gewalt, Kriminalität, Prostitution), und gibt es noch nicht abgeschlossene Strafverfahren? Während sich die Behandelnden den nachfolgenden Fragen und Aufgaben widmen, geht es auch darum, die Motivation zur Veränderung zu klären. Der Kontext des Substanzkonsums und auch die Bereitschaft zur Veränderung ergeben sich, wenn der Patient einen typischen Tagesablauf mit Handlungen, Stimmungen und Gefühlen schildert. Untersuchung: Allgemeinzustand und Ernährung, Einstichstellen, Gynäkologie, Neurologie (verengte Pupillen weisen auf Opiate, erweiterte Pupillen auf Kokain, gerötete Augen auf Cannabis), psychischer Befund. Drogenanamnese: Fragen nach Beginn und Verlauf des Konsums, nach Stoffen, Menge, Art der Gabe, Wirkung und Clean-Phasen. Befindet sich der Patient bei der aktuellen Vorstellung unter Drogeneinfluss? Gibt es körperliche Folgeerkrankungen, z.B. Krampfanfälle, Hepatitis, HIV und Tuberkulose, Vergiftungen? Sucht-, psychiatrische und körperliche Erkrankungen der übrigen Familie. Labor: Drogenscreening, HIV- und Hepatitisstatus, Geschlechtskrankheiten. Die Diagnose wird möglichst konkret und vollständig ausgeführt. Mehrjährige Opiatabhängigkeit mit intravenösem Heroinkonsum und polyvalentem Konsummuster (Diazepam, Kokain, Cannabis), z.Z. in der Methadonsubstitution mit 7 ml Levomethadon ohne wesentlichen Beigebrauch. Auch Vorbehandlungen und vorbestehende oder aktuelle Strafverfahren sind zu erheben. Häufig führt erst die Verfolgung von Delikten zur Behandlung. Mangel an elementaren Ressourcen: Gab es schon einen materiellen und sozialen Abstieg? Auf welchem Stand ist die Sprachkompetenz, die Schul- und Ausbildung? Gibt es in der übrigen Familie Krankheiten? Beeinträchtigte Bindungen: Häufen sich reguläre Bezugswechsel? Gab es instabile Bindungen und Brüche? Kam es zum Verlust und zur Vernachlässigung von Freunden? 5. Therapie und gut informiert werden. Wertungen und moralische Appelle sind unnötig, denn diese werden den Süchtigen von allen Seiten vorgehalten. Rückfälle dürfen die Behandelnden nicht enttäuschen – sie gehören zum Krankheitsbild. Gruppen- und Familientherapie sind sehr hilfreiche Ansätze, isolierte Entgiftungen nicht (MCARDLE 2004, HENGGELER, SWENSON 2005). Die Behandlung zielt darauf ab, körperliche Schäden zu mindern oder zu heilen, eine soziale Umgebung wieder aufzubauen und zu sichern, Abstinenzphasen zu verlängern, mit Suchtdruck (Craving) umgehen zu lernen und riskanten Umständen aus dem Weg zu gehen. Die Therapeuten sollten zunächst die Ressourcen stärken, indem sie die Bemühungen und Erfolge des Patienten anerkennen und mit ihm gemeinsam weitere Lösungsschritte erarbeiten. Die Reintegration in die Gesellschaft (Ausbildung, Arbeit, Freunde, Partnerschaft, Ausbildung von Interessen) ist das wichtige Fernziel, dem vielfach zunächst die unmittelbar notwendigen gesundheitssichernden Maßnahmen vorangehen. Die Arbeit gilt zu Beginn v.a. der Motivation bzw. der Eigenverantwortung. Sie ist häufig durch das akute Craving (Suchtdruck) und die Langzeitfolge des kreisenden Denkens stark beeinträchtigt. Später müssen gemeinsame konkrete und machbare Ziele vereinbart werden. Selbststeuerung und Selbstverstärkung sind wichtige Techniken. Eine vertrauensvolle therapeutische Bindung entsteht eher, wenn die Betroffenen Bedenkzeiten bekommen Die Behandlung verläuft in Stufen bzw. Phasen: Zunächst geht es um eine Verringerung der akuten 78 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN sozialen und gesundheitlichen Risiken, später folgt eine Motivationsphase, die Entgiftung, die Entwöhnung, die Rückfallprophylaxe bzw. Behandlung sowie die Miteinbeziehung der Beteiligten im Umfeld des direkt Betroffenen. Es geht um die folgenden Ziele: nenz und einen ausgeprägten Willen zur Entwöhnung voraus. Zusätzlich sind tagesstrukturierende Maßnahmen notwendig. Häufig müssen komorbide Störungen mitbehandelt werden. Unterbleibt dies, dann wird ein Rückfall wahrscheinlich. Reduktion der akuten sozialen und gesundheitlichen Risiken: Die Patienten werden über die Gefahren unterschiedlicher Konsumformen informiert und ggf. akut medizinisch behandelt (z.B. Spritzenabszesse); bei Überdosierung oder gefährlichem Mischkonsum muss sofort stationär entgiftet werden. Rückfallprophylaxe bzw. -behandlung: U.a. wegen der problematischen Wiedereingliederung ist immer mit Rückfällen zu rechnen. Diese werden meist in Form einer stationären oder ambulanten Krisenintervention (ggf. mit vorhergehender Entgiftung) behandelt, für die folgende Leitsätze gelten: Die Motivation des Patienten kommt häufig von außen, z.B. aus der Familie, der Schule, dem Arbeitgeber oder der Justiz (§ 35 BTMG, Bewährungsauflage etc.), teilweise durch die Vergiftung oder den Tod eines Bekannten. Entgegen weitverbreiteter Überzeugung ist die Prognose einer fremdmotivierten Behandlung genau so gut wie bei selbstmotivierten Patienten. Diese Motivation wird gefestigt, z.B. indem die Vor- und Nachteile der Sucht erwogen werden, die Erwartungen an den Therapeuten geäußert und die Motivation auch durch detaillierte Informationen gestärkt werden. • Rückfälle gehören zum Krankheitsbild der Sucht. • Abstinenz ist nicht der alleinige Gradmesser für die Beurteilung der Behandlung. • Rückfall ist nicht gleich Rückfall. • Förderliche Elemente des herausgearbeitet werden. • Der Patient sollte darin unterstützt werden, sich der Ambivalenz über die Veränderung bewusst zu werden. • In dieser Phase wird der Besuch von Selbsthilfegruppen dringend empfohlen. Die Entgiftung geschieht ggf. medikamentengestützt. Entwöhnung: Das Ziel ist der Aufbau eines suchtmittelfreien und zufriedenen Lebens. Eine Behandlung ist immer nur ein kleiner Schritt auf diesem Weg. Der Behandlungsverlauf wird entscheidend durch die soziale Einbindung beeinflusst. Zum Therapieplan gehören neben der Psychotherapie auch Medikamente und sozialrehabilitative Hilfen. (Zur ärztlichen Substitutionsbehandlung, die bei Minderjährigen kaum angewandt wird, ist die ärztliche Fachkunde „Suchtmedizinische Grundversorgung“ erforderlich.) Im Unterschied zu sonstigen Krankheiten strebt der Patient nicht immer eine Linderung des Symptoms an, sondern sein Veränderungswunsch betrifft oft eher die negativen Folgen des Konsums. Eine ambulante Behandlung setzt stabile Beziehungen, eine zumindest kurzfristige Fähigkeit zur Absti- Rückfalls sollten Auch beteiligte Angehörige müssen bei der Behandlung berücksichtigt werden. Während einer akuten Abhängigkeit müssen andere Personen die Verantwortung für den Patienten mit übernehmen. Häufig gibt es in den Familien dysfunktionale Vorstellungen, die das Verhalten des Suchterkrankten erklären und vor Veränderungen „bewahren“. Dies ist ein Merkmal der Koabhängigkeit, die als normale Komplikation der Suchterkrankung gilt. Andere süchtige Familienmitglieder werden einbezogen, wenn dies für den Patienten nützlich erscheint. Häufig hält die unbehandelte emotionale Störung eines Elternteils einen risikoreichen Lebensstil mit Gewalt, (sexueller) Misshandlung und Vernachlässigung aufrecht. 6. Verlauf und Prognose Bei Jungen erhöht THC das Risiko für eine schizophrene Psychose um das Sechsfache. Der Schritt vom Ausprobieren zum Missbrauch oder der Abhängigkeit fällt leichter, wenn die Konsumenten früh anfangen. Darauf basieren die meisten Präventionsprogramme. Durch Substanzabusus steigt die Mortalität (Suizid und Unfalltod) bei Jugendlichen um den Faktor 10 (Jungen) bzw. 20 (Mädchen). 99% aller Konsumenten, die mehrere Substanzen konsumieren, haben mit Cannabis begonnen. Zwei Drittel aller Cannabiskonsumenten nehmen keine weiteren Drogen. Wer eine einzelne Droge dauerhaft konsumiert, neigt später dazu, mehrere Drogen gleichzeitig konsumieren. Daneben steigt das Risiko für eine psychische bzw. somatische Folgeerkrankung erheblich. Die depressiven Symptome bei THC scheinen auf zerstörte Vernetzungen in der weißen Substanz zurückzugehen (MEDINA et al. 2007). Eine emotionale Störung ist praktisch immer vorhanden, wenn ein Jugendlicher Nikotin, Cannabis (THC) und Alkohol zusammen konsumiert. Nach dem Deutschen Sucht- und Drogenbericht (2006) starben in Deutschland 110.000 Menschen an 79 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN den direkten Folgen des Rauchens und 40.000 am Alkohol. Der jährliche Pro-Kopf-Verbrauch von 10 Litern reinen Alkohols liegt im internationalen Vergleich hoch. Es gab 1.326 Drogentote (rückläufig seit 2000). Ein Drittel aller Gefängnisplätze sind mit Drogenabhängigen belegt. 7. Prävention Die höhere Besteuerung sog. „Alkopops“ in Deutschland oder Gesetze zum Schutz von Nichtrauchern in zahlreichen europäischen Ländern haben sich als hilfreich und notwendig erwiesen. Teure Suchtmittel und weniger Konsummöglichkeiten verringern deren Konsum bei Kindern und Jugendlichen, solange sie von einer Mehrheit der Bevölkerung unterstützt werden. Vorbeugung muss schon im Kindesalter beginnen und die breite Bevölkerung ansprechen, v.a. im Kindergarten und in der Schule. Es müssen das Wissen über Substanzen, ihre Wirkung und ihre Risiken, geeignete Einstellungen (z.B. Einhaltung von Verboten) und der differenzierte und situationsgerechte Umgang mit legalen Drogen vermittelt werden. In britischen Präventionsprogrammen wird wegen der besseren Wirksamkeit eher ein handlungsrelevantes als ein pädagogisch-didaktisches Programm empfohlen. Jeder Konsum muss ernst genommen und rasch und konsequent behandelt werden. Allgemein immunisieren Freizeitinteressen und prosoziale Freunde gegen einen Drogenkonsum. Bei Drogenabhängigen ist die Leistungsfähigkeit immer verringert und das Gefühlsleben gestört. Präventionskampagnen (z.B. „Kinder stark machen" der Bundeszentrale für gesundheitliche Aufklärung BzgA) zielen darauf ab, das Vertrauen in die eigene Kompetenz und Wirksamkeit zu stärken und die Fähigkeit zum Neinsagen zu fördern. Cannabis versechsfacht das Psychoserisiko. Durch Drogenkonsum bzw. Missbrauch egal welcher Substanz steigt die Sterblichkeit erheblich. Drogenbehandlung braucht langen Atem und eine Neutralität gegenüber Veränderungen. 8. Rechtliche Bestimmungen § 35 BTMG: Das Gericht kann eine im Zusammenhang mit einer Betäubungsmittelabhängigkeit verhängte (Rest-) Strafe von höchstens zwei Jahren oder den Maßregelvollzug aussetzen, wenn sich der Betreffende in eine anerkannte Rehabilitation begibt. § 38 BTMG: Ist ein Jugendlicher zu einer Haftstrafe verurteilt worden, müssen die Erziehungsberechtigten seinem Antrag gemäß § 35 BTMG zustimmen. § 64 STGB: Das Gericht kann eine Entziehung im Maßregelvollzug anordnen, wenn wegen des bestehenden „Hanges“ zum Suchtmittelkonsum die Gefahr weiterer “erheblicher“ Straftaten besteht. § 36 BTMG: Hat sich ein Verurteilter in einer Einrichtung behandeln lassen, wird diese Zeit auf seine Strafe angerechnet. Nach zwei Dritteln der Zeit kann die Strafe in eine Bewährungsstrafe umgewandelt werden. Zum Nachlesen: RENNERT 1990, KUTZA 1997, PETERMANN, MÜLLER, KERSCH, RÖHR 1997, GASTPAR, MANN, ROMMELSPACHER 1999, FLEISCHHAKER, PRIEMER, SCHULZ, REMSCHMIDT 2002, RUTTER, TAYLOR 2002, MCARDLE 2004, HENGGELER, SWENSON 2005, MEDINA, NAGEL, PARK, MCQUEENY, TAPERT 2007. § 37 BTMG: Wird eine im Zusammenhang mit einer Betäubungsmittelabhängigkeit stehende Straftat begangen, die eine Strafe von weniger als zwei Jahren erwarten lässt, kann das Gericht von einer öffentlichen Klage absehen, wenn der Betreffende sich in eine Entwöhnungsbehandlung begibt. 80 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN Tabelle 8: Drogen: Substanzen und ihre Wirkung Substanz Wirkung Akute Gefahren Langzeitfolgen F10 Alkohol Angstlösend, euphorisierend, oder Erhöhte Unfallgefahr, Vergiftung traurig machend, enthemmend mit Todesfolge. (kontaktfreudig bis aggressiv), Sprachverlust. Organschäden (Leber, Herz, Pankreas, Nerven, Gehirn), Depressionen. F11 Opiate: Opium, Morphin, Heroin, Codein, Methadon, Fentanyl Gesteigertes Selbstbewusstsein, Schmerztoleranz, tiefe unbeschwerte innere Ruhe, "orgiastische" Glückseligkeit. Konzentrationsstörung, Abstumpfung, Verlust des Selbstvertrauens mit Isolation und Suizidgefahr, HIV- und Hepatitis, Straffälligkeit, Prostitution, Verwahrlosung. F12 Cannabinoide Individuell unterschiedlich, zuUnfallgefahr, Angst- und Panikzunächst meist Wohlbefinden, Offen- stände bis hin zu Horrorvisionen, heit, Euphorie, Gesprächigkeit, Psychose. später Antriebsverlust, Stimmungsumschwung, Sinnestäuschungen, Veränderung des Raumgefühls. Nachlassen der Konzentrationsund Leistungsfähigkeit, Lethargie, seelische Entwicklungsstörungen, Depression, Flashbacks (Nachhallerinnerungen). S. auch Nikotin. F13 Analgetika (Schmerzmittel) Beruhigend (sedierend). Koordinationsstörungen, Risiko der Überdosis, v.a. mit Alkohol. Bewusstseinstrübung. F13 Barbiturate (Schlafmittel) Dämpfend und euphorisierend, "Sorgenbrecher". Unfallgefahr; s. Analgetika. Abstumpfung, Depressionen, Wahnvorstellungen, lebensgefährliche Entzugssymptomatik. F13 Benzodiazepine Dämpfend und euphorisierend, angstlösend. (Beruhigungsmittel) Gleichgewichtsstörungen, Verlust s. Analgetika. der Bewegungskontrolle, s. Analgetika. F14 Kokain: Deri- Wohlbefinden, Größenfantasien, vate: Crack, Free- gesteigerte Leistungsfähigkeit, Steigerung der Libido. base; Amphetamine: Speed, Glass Nasenschleimhautschädigung, DeRisiko der Überdosierung mit Kreislaufkollaps und Herzstillstand, pressionen, Ängste bis zur Schlaganfall, Psychose, PanikPsychose. attacken. F15 Entaktogene: Ecstasy (XTC, MDMA) Stimulierend, seelisch ausgleichend, Kontaktfreude, Halluzinationen, erhöhte Ausdauer. Hohes Risiko der Überdosierung bei intravenösem Konsum. Risiko durch Unkenntnis der Dosis und Zusammensetzung, Muskelkrämpfe, Fieber, Wasserverlust; Diabetiker und Epileptiker sind besonders gefährdet. Beeinträchtigung der Nervenleitung, Schlaflosigkeit, Lustlosigkeit, Depressionen, Suizidalität, Gewichtsverlust, verringerte seelische und körperliche Leistungsfähigkeit. F16 Halluzinogene: Halluzinationen, Entpersonalisie- Unfallgefahr, Allmachtsillusionen, Apathie, Isolation, Realitätsverlust. rung, "Bewusstseinserweiterung", Fehlhandlungen (Glaube, fliegen LSD, Mescalin, Horrortrips, langanhaltende Flash- zu können), Psychose. Psilocybin backs (Nachhallerinnerungen). F17 Nikotin Verengung der Blutgefäße; beruhi- Übelkeit, Schwächegefühl, gend, entspannend, anregend, er- Schweißausbrüche, Blutdruckhöhte Konzentration, angst- und krise. spannungslösend. F18 Lösungsmittel Dämpfend und euphorisierend, pränarkotisch. Übelkeit, Erbrechen, Tod durch Herz- oder Atemstillstand. 81 Verringerte Leistungsfähigkeit, Schäden an Herz, Kreislauf, Atmungsorganen, Lungen-, Kehlkopf- und Mundhöhlenkrebs. Schläfrigkeit, Psychose, Koordinations- und Sehstörungen, Angstzustände, neurologisch-psychiatrische und internistische Sekundärerkrankungen. TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN Tabelle 9: Drogen: Nachweiszeiten im Urin Substanz Nachweisdauer Halbwertszeit (Std.) 2-3 Tage Opiate 3-6 2-3 Tage 2-5 1-2 Gelegentlicher Konsum: bis 10 Tage Chronischer Konsum: über 30 Tage 14-38 2-4 Kokain Cannabinoide Wirkdauer (Std.) 1,3-6,7 1-4 Tage 7-34 2-4 Methadon 3 Tage 15-55 12-24 Barbiturate 3 Tage 48-144 3-24 bis zu 2 Wochen 2-97 4-12 Amphetamine, Entaktogene Benzodiazepine Tabelle 10: Drogen: Entzugssymptome bei starken Analgetika Stunden nach der letzten Dosis Abstinenzgrad* Hydromorphin Heroin 0 2-3 4 1 4-5 8 2 7 12 3 12 4 16 Morphin Codein Pethidin Tilidin Methadon 6 8 2-3 3-6 12 14 24 4-6 12 24 16 48 8-12 48 48-72 18-24 24-36 - 16 72 - 24-36 36-48 - - 72 - *Symptome bei Abstinenzgrad: 0 Verlangen, Ängstlichkeit 1 Gähnen, Schwitzen, Tränen- und Nasenfluss, Schlafstörungen 2 PLUS Weite Pupillen, Gänsehaut, Muskelzucken, Glieder- und Muskelschmerzen, Heiß-Kalt-Wallungen, Appetitlosigkeit 3 PLUS Hypertonie, Fieber, hoher Puls, starke Atmung, Schlaflosigkeit, Übelkeit 4 PLUS fiebriges Aussehen, Muskelkrämpfe, Durchfall, Erbrechen, Hyperglykämie, Schock, Koma, Tod im Kreislaufversagen 82 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.10 SCHÄDLICHER GEBRAUCH VON DROGEN Tabelle 11: Drogen: Kennzeichen von Versorgungseinrichtungen Sektor 1: Randzone Sektor 2: Kernzone Sektor 3: Dunkelzone Gesetzliche Grundlage Angebotsorientierung psychosoziale und psychiatrische Basisversorgung, Pflichtversorgung Medizinische Basisversorgung, Sicherstellungsauftrag Einrichtungen Ambulante Beratung, Selbsthilfegruppen, Fachkliniken etc. stationäre Psychiatrie, Gesundheitsämter, SPsD, Betreutes Wohnen, Heime Niedergelassene Fachund Allgemeinärzte und -krankenhäuser Hauptfinanzierung Rentenversicherung, Land/Kommunen Kommunen, überörtliche Sozialhilfe Krankenversicherung Kontaktdichte Gering Hoch Sehr hoch Anteil chronisch Kranker Gering Hoch Hoch Schwelle Hoch Niedrig Sehr niedrig Kapazität Gering Gering Sehr groß Qualifikation Sehr hoch Bedingt Gering Stellenwert für Früherkennung Gering Gering Hoch Einbindung in regionale Strukturen Gering Stark Sehr gering Tabelle 12: Drogenkranke: Formen der Behandlung und Betreuung Rechtliche Grundlage Gesetze Inhalt der Paragrafen Zuständigkeit Ort der Betreuung Vertragsrecht §611 BGB Behandlungsbedürftigkeit Freiwilligkeit Fachkliniken und psychiatrische Kliniken Betreuungsrecht §1906 BGB Wohl der Betreuten Vormundschaftsgericht Fachkliniken und psychiatrische Kliniken Öffentliches Recht NPsychKG, FGG Akute, gegenwärtige, erhebliche Eigen- oder Fremdgefährdung Vormundschaftsgeicht (Verwaltungsbehörde) Psychiatrische Kliniken Strafrecht StGB, JGG, BtMG Straftat, Gefährlichkeit Strafjustiz Maßregelvollzug, anerkannte Einrichtungen 83 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.11. 2.11 STÖRUNGEN DURCH DEN KONSUM VON MEDIEN Störungen durch den Konsum von Medien 1. Falldarstellung 7 gestellt: Mediensucht (TV, ICQ, PvP ), infolgedessen sozioemotionale Störungen: gestörter Tag-NachtRhythmus, chronische Müdigkeit, Leistungsknick, Schulvermeidung, Isolation, Traurigkeit bis hin zur Suizidalität. Vorstellungsgrund und Anamnese: Der 15jährige André geht seit einem halben Jahr nicht mehr zur Schule, er äußert Suizidgedanken. Er wird unter der Diagnose ‚Schulvermeidung’ überwiesen. – Es findet sich ein verschobener Tag-Nacht-Rhythmus, er schläft und isst zu wenig, ist weinerlich und zugleich impulsiv, ist in der Schule deutlich schlechter geworden, hat keinen Kontakt mehr zu Freunden und kreist in seinen Gedanken. – Schon im Kindergarten war er unruhig, wenig kompromissbereit und häufig montags sehr nervös. In der Grundschule ist er mäßig motiviert. Seit der 3. Klasse bekommt er ‚Lerntherapie’ in Rechtschreiben. Nach der 6. Klasse der Realschule, in der es gehäufte Fehlzeiten und einen Leistungsknick gab, wechselt er auf die Hauptschule. Ein Jahr später wird er vorgestellt, weil die Lehrer nach fünfmonatiger Schulvermeidung das Jugendamt informiert haben. – Die Sozialarbeiterin erteilt sofort einen Clearing-Auftrag an eine ambulante Jugendhilfe. Eine umgehende Behandlung wird empfohlen, und das Jugendamt nimmt vorsorglich Kontakt zum Familiengericht auf, da Andrés Mutter zunächst noch weiter abwarten wollte. Sie arbeitet und kommt um 17 Uhr nach Hause, der Vater ist ohne Schulabschluss und als Angelernter in einer Tischlerei voll beschäftigt. Die Eltern sind seit sechs Jahren getrennt. – Vor diesem Hintergrund wird André sofort stationär aufgenommen. Behandlung: Durch feste Schlafenszeiten auf Station normalisiert sich der Tag-Nacht-Rhythmus umgehend. Dadurch hellt sich seine Stimmung rasch auf. André muss zunächst auf Fernsehen und Computer vollkommen verzichten. Nach wenigen Tagen schon beteiligt er sich an der Hausarbeit, geht gerne in die Werkstatt und sucht den Kontakt zu Mitpatienten. Den Schulaufgaben läuft er nicht hinterher, gleichwohl interessiert er sich für Mathematik und Englisch. Mit Hilfe eines Stufenplans arbeitet er daran, schrittweise wieder die Schule zu besuchen, Berufswünsche zu formulieren, bildnerisch darzustellen und sich darüber zu informieren sowie prosoziale Freizeitinteressen zu konkretisieren. Ständige offene Reflexion und Rollenspiele helfen ihm dabei. Die Familie führt deutlichere Regeln und einen Haushaltsplan ein. Gemeinsame Freizeit steht nun immer im Wochenendprogramm auch der Eltern. Sie sichern sich zudem die Hilfe vom Jugendamt. Ergebnisse: In vier Wochen nimmt er fünf Kilogramm zu, nimmt die Stationsangebote engagiert wahr, hilft im Haushalt, betreibt Sport und geht verlässlich in die Klinikschule. Er wirkt bald viel aufmerksamer und zugewandter. Er trifft sich mit Freunden und tritt einem Verein bei. Nach einem kurzen tagesklinischen Übergang besucht er seine Heimatschule erfolgreich. Ressourcenstatus nach eingehender Beobachtung: Andrés Haltung, Gestik und Mimik sowie seine Gedankengänge wirken wenig differenziert. Er verfügt nach Testung über ein knapp durchschnittliches Lern- und Leistungsvermögen. Im Handeln wirkt er oberflächlich-sprunghaft, er reflektiert und plant zu wenig. Er wirkt zunächst fast ‚autistisch’ mit sich selbst und seinen Bedürfnissen befasst. – Im Umgang mit Mitpatienten ist André zunächst noch zurückhaltend und zieht sich häufig auf sein Zimmer zurück. Er wirkt in der Kontaktaufnahme ungeübt. Seiner Mutter begegnet er meist freundlich, ohne sich auf ihre Vorgaben einlassen zu wollen. – Seine Mutter scheint eher erstaunt als betroffen über die Schulvermeidung ihres Sohnes. Dynamik der Behandlung: Vorstellungen über Ursache und Wirkung können den Fortgang der Entwicklung beeinflussen; durch das Vertauschen von Ursache und Wirkung (nicht die Schulvermeidung steht im ursächlichen Vordergrund, sondern seine Mediensucht) entsteht wieder eine Entwicklungsoption. Nach Entlassung wird die Familie noch ein halbes Jahr durch eine Erziehungshilfe sowie eine ambulante Behandlung unterstützt. Diskussion der Diagnose: Psychosoziale Störungen spiegeln aktuelle gesellschaftliche Entwicklungen wieder. Früher galt Schulvermeidung als entweder durch eine symbiotische Bindung zwischen Mutter und Kind (Schulphobie), durch einen realen Angst- Diagnostik: Angesichts seiner Schulvermeidung lautet eine wichtige, aber häufig vergessene diagnostische Frage: „Was machst du eigentlich, wenn du nicht in die Schule gehst?“ André antwortete, er sehe vier Stunden täglich fern, spiele bis zu zwölf Stunden ‚World of Warcraft’, regelmäßig bis 3 Uhr nachts, und er chatte viel. Schon in der Vorschulzeit habe er viel fern gesehen, Gameboy und Nintendo gespielt. – Nunmehr wird eine neue Hauptdiagnose 7 TV: Fernsehen; ICQ: ‚I seek you’ (Chat-Foren); PvP: Person versus Person (interaktive Computerspiele im Internet oder bei LAN-Partys; LAN: Local Area Network, lokales Netzwerk) 84 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.11 STÖRUNGEN DURCH DEN KONSUM VON MEDIEN faktor in der Schule (Schulangst) oder durch dissoziales Schuleschwänzen verursacht. Heute findet sich in über 50% der Patienten als schleichender Auslöser eine Mediensucht. Sie ist gekennzeichnet durch einen chronischen übermäßigen Konsum von Fern- sehen, Computerspielen und Chatten mit Kontrollverlust, Einengung des Verhaltens und Fortführung trotz negativer Folgen, Toleranzentwicklung und Entzugserscheinungen. 2. Sozialpsychologie moderner Medien Auch Minderjährige fühlen sich angesprochen, etwa durch Themen wie ‚klein gegen groß’, ‚gemeinsam sind wir stark’, Beziehung und Verlust, Mädchen und Jungen, Gerechtigkeit und Moral, lustige, bunte, bizarre Unterhaltung, zuweilen auch durch Fantasiegestalten mit ungewöhnlichen Fähigkeiten. Wie lösen ein Roman, ein Film oder ein Musikstück lebendige Gefühle, Bilder und Fantasien aus? Warum ergeben wir uns dieser Suggestion? Die Revolution der Symbole: die Urtexte des alten Ägyptens und der jüdisch-christlichen Kultur wurden als unmittelbare (göttliche) Erscheinung angesehen. Nicht ohne Grund, denn Schriftsymbole erlauben es erstmals, Information verlässlich in die nächste Generation zu übertragen; dazu war bis dahin nur das Genom bzw. die Vererbung in der Lage. Medien (Buchdruck, Telefon, Fernsehen, zuletzt das Internet) können nunmehr Information beliebig verbreiten. Die dadurch entstehende Informationsflut präsentiert sich überwiegend banal und manipulativ. Sich dagegen aufzulehnen und einen eigenen Anspruch auszubilden, erfordert erhebliche Anstrengung. Methodisch werden die Konsumenten durch den scheinbaren (in der Regel nicht auf den Alltag zu übertragenden) Lernerfolg gefesselt, und sie ver(sch)wenden einen hohen Zeitaufwand für Fernsehfolgen, Computerspiele und Chat. Wer sich Tag für Tag mit diesen Medien befasst, der erschafft sich eine neue Identität in einer virtuellen Gemeinschaft, die ständig nach mehr ruft. Bindung oder Abhängigkeit? Elektronische Spiele stufen ihre Aufgaben auf jede Nuance an Lernfähigkeit ab. Diese Anschlussfähigkeit fesselt, verschlingt Zeit, macht süchtig. Je eher und je mehr ein Mensch davon vereinnahmt wird, desto weniger bedeuten ihm Menschen mit ihren eigenen Bedürfnissen, Gefühlen und Wünschen, mit ihren wechselnden Launen, ihren Fähigkeiten und zugleich Unvollkommenheiten, letztlich ihrem Toleranzanspruch. Maschinen verhandeln nicht, sie bieten auch keine individuelle Bindung auf. Sie stellen uns von individuell abgestimmten kommunikativen Fähigkeiten frei. Unsere Kulturgeschichte vermittelt uns viele programmatische Vorstellungen: Um 1800 entstanden Ideen der großen Liebe, der Selbstverwirklichung, der Freiheit, der Individualität etc., die auf unser Denken, Fühlen und Handeln bis heute einwirken. Vorstellungen und Illusionen bestimmen das menschliche Leben aber schon, seitdem es das Medium der Sprache gibt. So eröffnet sich uns durch einen Roman oder einen Film eine Vision, die wir mit dem Autor zu teilen vermeinen; subtil werden wir umgarnt, und schließlich lassen wir uns „verstehend“ anrühren. Risikofreie nahezu-echte Spannung baut sich – v.a. in Krimis und Actionfilmen – durch stereotyp-eskalierende und verroht-gewalttätige Auseinandersetzungsformen auf. Gezielt werden Verhandlung und einfühlende Zuwendung vermieden. 3. Medien – wie sie wirken Medien sprechen alle Lerntechniken an: Lernen durch Nachahmung: Filme, animierte und interaktive Spiele sowie Chat-Foren bieten faszinierende und einfach zu verstehende Vorbilder an. Übungslernen: Fernsehfilme und Computerspiele setzen stark auf Übung durch Wiederholung. Symbolvermitteltes Lernen: Die intelligenteren Spiele erzeugen variable und kontext-sensitive Ansagen, Kommentare und immer realistischere Interaktion. Assoziatives Lernen: Das multimediale Angebot (die Verbindung aus Sehen, Hören und durch Konsolen vermittelte physische Interaktion) verstärkt die Affinität der Nutzer zum Medium. Über diese Techniken werden die Intensität des Bezuges und damit auch die Affinität des Nutzers gesteuert. Zuwendungslernen: Computerspiele ‚belohnen’ Erfolge durch höhere ‚Levels’, die mit Informationsbzw. Machtzuwachs verbunden sind. 85 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.11 STÖRUNGEN DURCH DEN KONSUM VON MEDIEN 4. Medien – wie Kinder und Jugendliche sie nutzen Jugendliche sitzen heute eine Dreiviertelstunde am Tag vor dem PC, das Internet nutzen sie doppelt so lange. An schulfreien Tagen – immerhin 135 im Jahr! – steigt die Nutzungsdauer noch. Etwa 10% der 1114Jährigen sind exzessive Mediennutzer. Zimmer als Kinder von Eltern mit hohem Bildungsstand. (Der Bildungsstand allein macht etwa eine Notenstufe aus.) 40% der Eltern kümmert der Medienkonsum ihrer Kinder wenig bis gar nicht. Risiken für einen hohen Medienkonsum sind ein niedriger Bildungsstand, Übergewicht oder psychosoziale Störungen der Eltern und bei Jugendlichen eine niedrige Bildung, Dissozialität, Ängstlichkeit und Isolation. (Handys haben Kinder im Alter von 8 Jahren zu 25%, mit 12 Jahren zu 75% und mit 14 Jahren zu 90%.) Jeder 4. Erstklässler, jedes 2. Kind, zwei von drei Jugendlichen (jeweils mehr Jungen als Mädchen) haben ein Fernsehgerät im Kinderzimmer: Sobald dies der Fall ist, steigt der Konsum um eine Stunde, der Konsum die Entwicklung beeinträchtigender Filme und Spiele verdoppelt sich, und die Eltern können den Medienkonsum ihrer Kinder nicht mehr einschätzen. Kinder von Eltern mit niedrigem Bildungsstand haben dreimal mehr Geräte in ihrem 5. Medien – wie sie auf Minderjährige wirken Geräte im Kinderzimmer von Vorschulkindern beeinträchtigen die Sprachentwicklung, die Aufmerksamkeit und die Schulleistungen bei 28-45% der Kinder. Der Durchschnitt sinkt um eine halbe Note oder mehr (besonders bei langem Konsum und durch verbotene Spiele). Antisoziales Verhalten und Jugendkriminalität gehen zurück auf geringeres soziales Training, schlechte Schulnoten, Gewaltfilme oder -spiele. Andere wichtige Faktoren sind geringe Bildung, Migration und konkret erlebte Gewalt bei Eltern oder Freunden. Körperliche Folgen sind Übergewicht, Bluthochdruck, Rauchen, Kopf-, Augen-, Nacken- und Rückenschmerzen; Schlafstörungen, Schulleistungsmängel, Isolation, Rückzug, Traurigkeit. Die seit Jahren zu beobachtende ‚Leistungskrise der Jungen’ geht auch auf den relativ höheren Medienkonsum von Jungen zurück, der zu verringerten Leistungen im Vergleich zu Mädchen führt: Daraus folgen Sitzenbleiben (Mädchen zu Jungen: 62/38%), Schulabbruch (64/32%), geringere Schulabschlüsse (Abitur: 57/43%) und weniger Studenten (NCGewinnerinnen). Pädagogisch wertvolle Sendungen verbessern dagegen die kognitive, emotionale und soziale Entwicklung. 6. Medien und psychische Störungen Die ‚mediogene Bindungsstörung’ entsteht durch einen Teufelskreis aus mangelndem Anspruch und geringer Disziplin, Gewohnheit, fehlender sozialer Übung, Verlust von Interessen und Freunden. Der Umgang mit Medien spiegelt soziale Verhältnisse wider, v.a. die Bedeutung der Bezugspersonen und ihrer Lebensentwürfe (Bildung, Freizeit, Erziehung...). Bei den Kindern entstehen nach dem Konsum bestimmter Filme (Zeichentrickfilme und andere Sendungen mit rascher Schnittfolge, unrealistisch vielen Höhepunkten und Themen) akute Konzentrationsund Motivationsschwächen. Suchtverhalten erwächst u.a. aus der Illusion medialer ‚Anforderungen’, die erfolgreich bewältigt werden, dabei aber viel Zeit kosten und den Nutzer schleichend isolieren. Chronisch hoher Medienkonsum löst Bildungsmüdigkeit aus und beeinträchtigt sinnvolle Freizeitstrukturen. Medien können auch anstecken: Selbstverletzung, Essstörungen und Schulvermeidung sind Themen, die im Internet in eigenen Foren eine Subkultur leiten. Sekundär erzeugen Leistungsmängel Spannungen, die unzureichend reguliert werden. Schlafmangel, verschobene Zeit- und Lernstrukturen, mangelnde prosoziale Interessen und Vereinsamung verringern die emotionale Toleranz. Medienmotivierte Gewalt ist schwer nachzuweisen, sie tritt aber ab und zu in offensichtlicher und fataler Weise auf. 86 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.11 STÖRUNGEN DURCH DEN KONSUM VON MEDIEN 7. Prävention Eltern müssen sich um den Medienkonsum ihrer Kinder kümmern, denn Fernsehzeiten im Kindes- und Jugendalter sagen die Bildungskarriere gut voraus. TV- und elektronische Spielgeräte gehören nicht ins Kinderzimmer. Medien sind für Vorschulkinder bis auf Ausnahmen (die immer begleitet werden müssen) nicht geeignet, und Schulkinder sollten höchstens eine Stunde am Tag geeignete Sendungen sehen oder Spiele nutzen. Jede zusätzliche Stunde senkt die Schulleistungen im Schnitt um eine Note, schadet durch Fehlernährung, mangelnde Bewegung, geringere motorisch-koordinative Fähigkeiten und verringert das soziale Übungsfeld. Bei der Elternarbeit helfen Offenheit, Realismus, Lösungsorientierung, Information und Reflexion (Elternabende, eigene Medienbiographie...). Politisch müssen der Jugendschutz-Staatsvertrag (TV), das Jugendschutzgesetz (Videos, DVD, Computerspiele) und der Jugendmedienschutz konsequent umgesetzt werden. Medienerziehung handelt von unterschiedlichen Medienformen (Filme, Spiele, Internet, Werbung, Telefon), einer bedachten Nutzung (d.h. sorgfältige Auswahl für Bildung und Freizeit mit Blick auf die Suchtgefahr), bewusster Reflexion und Kritik von Mediengestaltung und Inhalten und einem altersangemessenen Umgang. Dieser hängt v.a. von der Reife der Wahrnehmung, der emotionalen Beteiligung und kognitiven Verarbeitung des Kindes und der Eltern sowie dem Alltagsbezug, der Abstraktion und dem möglichen Transfer der Medieninhalte ab. Kinderärzte, Kindergarten und Schule sollen früh auf die kognitive, emotionale und soziale Deprivationsgefahr durch Medien hinweisen. Bei jeder Schulvermeidung muss durch die Lehrer der Medienkonsum erhoben werden. Kinder benötigen stabile Tagesstrukturen (Schlaf, Schule, anteilig Haushalt, Freizeit). Schulvermeidung bei Mediensucht bedarf einer raschen, in der Regel kurzen und konsequenten Behandlung der gesamten Familie. 8. Medien und Gewalt Das Thema ‚Medien und Gewalt’ wird in der Wissenschaft kontrovers diskutiert. Die einen sehen keinerlei Zusammenhang, die anderen eine unmittelbar ursächliche Beziehung zwischen virtueller und realer Gewalt. Dabei ist zu beachten, dass die Forschung über dieses Thema zum weit überwiegenden Anteil industrieabhängig ist. überfordert gewesen. Er sei in seinem Schützenverein ein guter Schütze gewesen. Nach einem demütigenden Erlebnis – direkt vor dem Abitur sei er der Schule verwiesen worden – schien er das Gefühl der Ausweglosigkeit in Allmachtsfantasien umgesetzt zu haben. Im Jahre 2006 stürmte der 18jährige Sebastian B. schwerbewaffnet die Geschwister-Scholl-Schule in Emsdetten. Es gab Verletzte, er brachte sich um. Er galt als Sonderling (Satanist), und auch bei ihm stand eine Demütigung im Hintergrund (fehlender Schulabschluss), aus der heraus er Rache übte. Wie reagieren wir selbst, nachdem wir dramatisierte Gewaltdarstellungen konsumiert haben? Wie reagieren wir, wenn wir selbst elektronisch-interaktiv gespielt haben (mit bzw. ohne Gewalt)? Im Jahre 1999 gab es ein Massaker in Bad Reichenhall: Martin P., 16 Jahre, war für vier Tote (einschließlich seiner Schwester und sich selbst) sowie zwei Schwerverletzte verantwortlich. Er galt als Einzelgänger und bevorzugte gewalttätige Computerspiele. Er benutzte die Waffe seines Vaters. Amokläufer, wenn sie nicht politisch motiviert sind, erleben Versagen und Vereinzelung, Abwertung, Ohnmacht und Ausweglosigkeit, mithin eine depressive Entwicklung. Deren Taten erscheinen als erweiterte Selbstmorde vor dem Hintergrund von Aggression, Allmachts- und Rachegefühlen. Bahnend wirken die Zugänglichkeit von Waffen und bindende Vorbilder, wie sie auch durch Videospiele eingeübt werden können, die heute die Qualität von Polizei-Simulatoren haben. Im Jahre 2002 kam es in Erfurt zu einem Amoklauf durch den 19jährigen Robert S. mit 16 Todesopfern (und Selbstmord). Es wurde über ein ‚kaltes’ Familienklima berichtet, der Amokläufer sei schulisch 87 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.11 STÖRUNGEN DURCH DEN KONSUM VON MEDIEN 9. Jugendgefährdende Medien Eltern und Erziehungsberechtigte sind dafür verantwortlich, ihre Kinder vor dem Einfluss jugendgefährdender Medien zu schützen. Jugendliche mit problematischen Lebensumständen sind besonders gefährdet. Metzelszenen, Anreizen zum Rassenhass, NSVerherrlichung, Darstellung von Sexualität mit ethisch nicht vertretbarer Einstellung, Entwürdigung, diskriminierende Praktiken, Sadismus. Schwer jugendgefährdend sind die folgenden Darstellungen: Propagandamittel verfassungswidriger Organisationen, die Leugnung des Holocaust und Volksverhetzung, die Anleitung zu schweren Straftaten, die verherrlichende, verharmlosende oder menschenunwürdige Schilderung grausamer Gewalttätigkeit, die Verherrlichung des Krieges, Pornographie und sexuelle Gewalt, v.a. auch mit Kindern, die menschenunwürdige Darstellung leidender Menschen ohne berechtigtes Interesse an dieser Darstellungsform und eine offensichtliche schwere Gefährdung der Entwicklung und Erziehung von Kindern oder Jugendlichen. Gemäß Jugendschutzgesetz (JuSchG) führt die Bundesprüfstelle eine im Internet einsehbare Liste jugendgefährdender Medien (Druckschriften, Ton- und Bildträger und Internet-Angebote). Indizierte Medien dürfen Minderjährigen nicht angeboten oder zugänglich gemacht werden und auch nicht öffentlich beworben werden. Vor einer Indizierung müssen Fragen der Meinungsäußerungsfreiheit und der Kunstfreiheit mit dem Jugendschutz abgewogen werden. Indiziert werden Gewaltdarstellung in epischer Breite, als vorrangiges Konfliktlösungsmittel (auch scheinbar im Namen des Gesetzes), Selbstjustiz, Mord und 10. Schlussfolgerungen Der vorhandene Jugendschutz (Unterhaltungssoftware Selbstkontrolle USK, Bundesprüfstelle für Jugendgefährdende Medien BPJM, Jugendmedienschutzstaatsvertrag JMStV) ist ausreichend, er muss nur konsequent umgesetzt werden. Unabhängige Forschung sollte gefördert werden. Die Gefährdung muss politisch und flächendeckend (d.h. auch gemeindenah) in Gesundheit (Primärärzte) und Bildung (Kindergärten und Schulen) verdeutlicht werden. Zuwendung (Versorgung, Aufmerksamkeit) und Strukturen als Erziehungsmerkmale müssen gefördert und gestärkt werden. Besonders die Professionellen müssen die medialen Gefahren beachten und thematisieren, z.B. in Elternkonferenzen. Medienerziehung muss ein ständiges pädagogisches Thema in Familie, Kindergarten und Schule sein. Medien können ursächlich zu psychosozialen Störungen beitragen (Konzentrations- und Leistungsmängel, emotionale Unsicherheit, Sucht, Isolation; Selbstverletzung, Essstörungen, Schulvermeidung). „Manche Formen von Mediengewalt können für manche Individuen unter manchen Bedingungen negative Folgen nach sich ziehen.“ (BM für Familie, Senioren, Frauen und Jugend). Zum Nachlesen: HÖRBURGER 1996, PFEIFFER, WINDZIO, KLEIMANN 2004, SPIZER 2005, ANDREE 2007, VAN EGMOND-FRÖHLICH, MÖßLE, AHRENSEIPPER, SCHMID-OTT, HÜLLINGSHOST, WARSCHBURGER 2007, KLEIMANN, MÖSSLE, REHBEIN, PFEIFFER 2007, PAULITZ 2007. 88 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.12. 2.12 ZWANGS- UND TICSTÖRUNGEN Zwangs- und Ticstörungen 1. Was sind Zwänge und Tics? Zwangsstörungen (Obsessive Compulsive Disorder, OCD) beruhen zumeist auf wiederkehrenden Gedanken, die die Betroffenen beunruhigen und ängstigen, die sie zu Äußerungen oder Handlungen (Tics) drängen und sie bisweilen im Alltag erheblich behindern. Die Hälfte der Störungen beginnen vor dem 16. Lebensjahr. Es geht um vier Themengruppen: (1) Zwangsgedanken (oft Verseuchungs- bzw. Verschmutzungsideen) und Kontrollzwänge, (2) Symmetrie und Ordnen, (3) Sauberkeit und Waschen (Waschzwänge), (4) Horten und Sammeln. nen sich sehr entspannt fühlen oder kognitiv stark gefordert sind. Tics unterscheiden sich lediglich dadurch, dass sie als „unwillkürlich“ tituliert werden. Dennoch gilt auch für Tics, dass diese zeitweise unterdrückt werden können. Zwangsgedanken drehen sich um Katastrophen, Ansteckung, Verseuchung, Verschmutzung, sexuelle, somatische und religiöse Themen. Waschen, Wiederholen, Kontrollieren, Ordnen, Zählen, Horten, Berühren sind die häufigsten Zwänge bei Kindern. Häufig finden sich andere emotionale Störungen. Zwänge sind drängende Impulse und ggf. Äußerungen oder Handlungen, die nach außen hin kaum zweckmäßig erscheinen. Sie unterliegen starren Regeln (häufige Wiederholung, feste Verbindung mit bestimmten Anlässen, immer gleiche Ausführung). Es fehlt eine äußere Notwendigkeit. An ihre Stelle tritt ein subjektiver Druck. Dieser entspannt sich vorübergehend, indem die Zwangshandlung ausgeführt wird. Die Betroffenen versagen in dem Versuch, diese Schleife nachhaltig zu unterbrechen. Zumeist verringern sich die Zwangshandlungen, wenn die Betroffe- Das Tourette-Syndrom beeinträchtigt die Patienten besonders schwer, sie leiden unter vielfachen Tics und Zwängen, etwa Räuspern, Hüsteln, Schnäuzen, Spucken, Summen, häufig auch unter komplexen vokalen und motorischen Tics, z.B. vielfachem Wiederholen von schon Gesagtem (Echolalie), zwanghaftem Sprechen über Fäkalien (Koprolalie) und sexuelle Themen. 2. Zur Entstehung Weit überzufällig finden sich Zwänge und Tics bei anderen Familienmitgliedern. Dies wird aber selbst auf konkrete Nachfrage anfangs nicht immer offen geäußert. Verschmelzung zwischen Gedanken und Handlung (thought-action fusion, ‚Überbahnung’ zwischen Idee und Handlung): RACHMAN (1993) zufolge werden Zwangshandlungen durch einen Fehlglauben darüber ausgelöst, welche Bedeutung bzw. Macht Gedanken haben. Ein sich aufdrängender Gedanke wird moralisch mit der entsprechenden Handlung gleichgesetzt, und gleichzeitig stellt sich der Betroffene vor, dass dieser Gedanke ein negatives Ereignis wahrscheinlicher werden lässt. Personen, denen experimentell nahegelegt wurde, ein bestimmtes Wort nicht zu denken, da sonst eine fremde Person einen Elektroschock bekäme, erlebten ebenfalls sich aufdrängende Gedanken, Missempfindungen und übten neutralisierende Handlungen aus. Ein hoher Stellenwert von Ordnung, Sauberkeit oder eine gewisse Rigidität finden sich ebenfalls auffallend häufig in der betroffenen Famillie. Zuweilen haben die Betroffenen oder deren Eltern Auslöser im Sinn, etwa eine Krankheit, ein Todesfall, eine Trennung oder Medieneinflüsse. Der kognitiv-behavioralen Theorie zufolge gibt es drei Modelle für die Entstehung und den Fortbestand von Zwängen (vgl. MATTHEWS, REYNOLDS, DRISLEY 2006): Metakognitive Vorstellungen: WELLS und MATTHEWS (1999) zufolge entsteht durch einen drängenden Gedanken eine übergeordnete Illusion darüber, welche Bedeutung oder Gefahr von ersteren ausgeht: „Wenn ich meine Rituale ausführe, dann wird nichts passieren“, „meine Rituale sind außer Kontrolle“). Die Illusion über die eigene Verantwortlichkeit (inflated responsibility, SALKOVSKIS 1985): Die Betroffenen stellen sich vor, ohne ihre Zwangshandlungen entstünden negative Folgen, für die sie dann verantwortlich wären. Dies wäre im Grunde eine Art Aberglaube bzw. ein Beziehungswahn (die Betroffenen meinen, eigentlich unabhängige Ereignisse seien auf sie bezogen). Experimentell konnte gezeigt werden, dass überhöhte Verantwortlichkeit vermehrtes Zögern und Kontrollieren sowie Sorge und Angst um die Vermeidung von Fehlern bewirkt. Zusammenfassend wird derzeit angenommen, dass bei Zwangsstörungen ein sich aufdrängender Gedanke, ggf. ausgelöst durch einen definierbaren Reiz (Gedanke, Zweifel, Vorstellung oder Gefühl) 89 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.12 ZWANGS- UND TICSTÖRUNGEN fehlbewertet wird („der Gedanke ist schon die Tat“; „durch meinen Gedanken wird ein Ereignis eher eintreffen“) und dadurch mit Spannungen (Sorge, moralbesetzter Angst oder auch Entlastung) unterlegt ist. Eine Folgehandlung wird mit einer neutralisierenden Bedeutung versehen. Diese WahrnehmungsHandlungs-Kette wird durch Wiederholung eingeübt und gebahnt. Die Plausibilität dieser Verknüpfung wird nicht geprüft. Wichtig – und zugleich besonders bedrängend – ist dabei, dass zudem eine übergeordnete Überzeugung diese Verknüpfung ‚sichert’, etwa der Art: „Ich kann diese Verknüpfung auch nicht lösen.“ Derartige illusionäre Verkennungen (unrealistische Vorstellungen oder Glaubenssätze, die mit überwertig-drohenden Gedanken ‚gesichert’ sind) gehören nicht nur zum Zwang, sondern auch zu anderen Störungen, etwa zur Sucht („wenn ich Probleme habe, muss ich trinken“), zu chronischem Streit („ich kann nicht vermeiden, meinen Ärger zu äußern, weil ich/weil der andere ...“) zur Dissoziation („ein Ereignis lähmt mich“), zu Essstörungen („ich fühle mich zu dick, und andere müssen das auch denken“) und zum Wahn. Bei jedem zweiten Betroffenen beginnt die Störung im Kindesalter. Meist werden nur die schweren Fälle vorgestellt, und zwar erst mehrere Jahre nach dem Beginn der Symptome. Kinder halten ihre Störung häufig geheim. Die Symptome ähneln sich bei Erwachsenen und Kindern, mit dem Unterschied, dass bei Kindern die Einsicht in Irrationalität nicht die gleiche Bedeutung hat. Die Zwangsstörung tritt bei Jungen doppelt so häufig wie bei Mädchen auf. Es wird ein Gesamtvorkommen von 0,4-4% geschätzt. 3. Diagnostik Anamnestisch werden Beginn, Häufigkeit und Dauer der Symptome (Zwangsgedanken, Zwangshandlungen, Tics, Ängste), Auslöser, Ausnahmen und erfolgreiche Lösungsversuche. Werden die Gedanken und Handlungen beabsichtigt und gewünscht oder abgelehnt und als verunsichernd empfunden? Wie geht die Familie mit der Störung um? Gibt es andere Stö- rungen? Ist der Betroffene in seiner Lebensaktivität eingeschränkt? Die Betroffenen werden sorgfältig körperlich-neurologisch untersucht. Laborwerte umfassen auch die Schilddrüsenparameter. Bei entsprechenden Befunden sollten ein EEG abgeleitet, eine Kernspintomographie des Gehirns gemacht und eine Leistungsdiagnostik erhoben werden. 4. Abgrenzung anderer Störungen Angewohnheiten können sich allmählich zu Ritualen, Tics oder Zwängen verselbständigen. OCD-Symptome können auch neurologischen Störungen entstammen, z.B. einer Enzephalitis, Dystonien oder Verletzungen. Die Chorea Sydenham (Spätfolge einer Streptokokken-Infektion) wird üblicherweise von OCD begleitet und als Tourette-Syndrom fehldiagnostiziert. Typisch sind distale Bewegungen. Rituale sind regelmäßige individuelle oder familiäre Kommunikations- oder Handlungsstrukturen. Stereotypien sind starr wiederholte Handlungen ohne näheren Bedarf, die bei schwer bindungsgestörten, autistischen oder geistig behinderten Menschen vorkommen (Schnüffeln, Lecken, Beißen, Nagen, Kopfwackeln, Schaukeln) und auch ein Zeichen für Hospitalismus sein können. Als Nebenwirkung von Stimulanzien, mit denen die genannten komorbiden Störungen häufig behandelt werden, können Zwänge (wieder) auftreten. Zwänge können auch durch Drogen und selten durch Risperidon und Leponex ausgelöst werden. OCD-„Spektrum“-Störungen fassen den Begriff der Zwänge etwas weiter, sie schließen Stereotypien bei Geistigbehinderten und tiefgreifend entwicklungsgestörten Kindern, schwere Entwicklungsstörungen und Retardierungs-Syndrome z.B. mit Gesichtsbohren und auch Essstörungen ein. In 70% werden weitere Störungen diagnostiziert, z.B. tiefgreifende Entwicklungsstörungen, sozioemotionale, Angst- und oppositionelle Störungen. Zwangserkrankungen werden häufig von anderen emotionalen Störungen begleitet. 90 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.12 ZWANGS- UND TICSTÖRUNGEN 5. Behandlung Die Symptome können sich stark auf das Familienleben auswirken. Bestrafung oder ein „Mitspielen“ bei den Zwängen sollten vermieden werden. Wirksam sind Kognitive Verhaltenstherapie, Entspannungstraining und bisweilen auch Medikamente. Verlauf: Unbehandelte Zwänge können verschwinden, sich aber auch ausbreiten. Symptome verschieben sich oft und sind teilweise altersabhängig (z.B. Kinder: oft Zählen, Symmetrien; Jugendliche: Waschzwänge). Häufig ergibt sich ein chronischer Verlauf. Die Betroffenen und ihre Familien werden daher auch über Selbsthilfegruppen und Internetadressen informiert. Die Kognitiv-Behaviorale Therapie (CBT) arbeitet damit, dass Gedanken durch Gefühle und Bedürfnisse beeinflusst werden. Durch eine kognitive Umstrukturierung werden Fehllösungen und Verzerrungen herausgearbeitet. Zunächst werden Symptome genauer bestimmt (Häufigkeit, vorher/nachher, Auslöser...). Dann wird eine Hierarchie körperlicher und psychischer Empfindungen, Symptome, Gedanken und Ängste herausgearbeitet. V.a. die Ängste werden nun genauer betrachtet und zunächst theoretisch vergegenwärtigt. Dabei werden obsessive Gedanken zurückgedrängt: „Ich bin der Boss, ich kann wählen und entscheiden!“ Auch die Externalisierung („Das Problem ist der Zwang, nicht das Kind“; WHITE 1998) kann weiterhelfen. Zum Nachlesen: SALKOVSKIS 1985, RACHMAN 1993, WELLS, MATTHEWS 1994, MARCH, MULLE 1998, RIDDLE 1998, WHITE 1998, ZAUDIG, HAUKE, HEGERL 1998, KLUG, HEBEBRAND, REMSCHMIDT 1999, MOLL, ROTHENBERGER 1999, WEWETZER, HEMMINGER, WARNKE 1999, RAPOPORT, INOFFGERMAIN 2000, SCHOLZ, ROTHENBERGER 2000, WEWETZER 2002, HEBEBRAND 2004, MATTHEWS, REYNOLDS, DRISLEY 2006. 91 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13. 2.13 ESSSTÖRUNGEN Essstörungen 1. Verhaltensauffälligkeiten heitsereignisse. Vermeidend-depressive (avoidant/ depressed) Patienten haben häufiger internalisierende Störungen, sind eher isoliert, haben schlechte Beziehungen zu ihren Müttern, und häufiger finden sich ähnliche Auffälligkeiten auch bei erstgradigen Verwandten (THOMPSON-BRENNER et al. 2008). Menschen, die unter einer Magersucht leiden, verlieren meist rasch und erheblich an Gewicht. Dies beeinträchtigt ihren Stoffwechsel, ihren Hormonhaushalt (z.B. ausbleibende Regelblutung) und ihren Kreislauf bisweilen bis zu lebensbedrohlichen Krisen, und auch ihre intellektuelle Leistungsfähigkeit leidet dramatisch. Ähnlich einer Dissoziation halten sie an einer überwertigen Idee fest, dass sie noch weiter abnehmen sollten. Patienten mit einer Ess-Brechsucht (Bulimie) leiden unter Heisshungerattacken, bei denen sie große und energiereiche Nahrungsmengen konsumieren. Sie erbrechen anschließend absichtlich. Sie verfügen meist über ein normales Körpergewicht. Die kritische Gewichtsgrenze hängt vom Alter und der Körpergröße ab, die am genauesten durch den Body Mass Index (BMI) bestimmt werden kann. BMI = Körpergewicht (kg) : Körperlänge (m) Ähnlich wie bei der Magersucht gibt es auch bei bulimischen Patienten unterschiedliche Typen. Einige begehen Ladendiebstähle, v.a. um sich Nahrungsmittel zu beschaffen, konsumieren legale oder illegale Drogen, geben unkontrolliert Geld aus oder verletzen sich selbst. 2 Der Body Mass Index ist ab dem Erwachsenenalter relativ konstant. Für Kinder und Jugendliche verändert er sich, daher müssen Perzentilen-Kurven herangezogen werden. (Bei Patientinnen mit Migrationshintergrund gelten ggf. spezielle Tabellen.) Neben dem BMI ist auch zu berücksichtigen, wie rasch jemand abgenommen hat, wie die gegenwärtigen Ernährungsgewohnheiten und der Gesundheitszustand sind. Als ein wichtiges weiteres Symptom kann gelten, dass essgestörte Patienten meist hervorragend über ihr Krankheitsbild informiert sind. Sie bieten zudem vielfach schon eigene psychodynamische PseudoErklärungen für ihr Verhalten an. Diese haben sie zumeist von anderen Betroffenen oder aus InternetForen übernommen. Wenn sich Therapeuten diesen Angaben gegenüber neutral verhalten und diese Vorstellungen entdramatisieren, anstatt sie ungeprüft zu übernehmen, werden Behandlungen erheblich kürzer. Magersüchtige (vor allem junge Frauen) halten Diät, essen langsam und ritualisiert und lassen energiereiche Nahrungsmittel weg. Sie meiden gemeinsame Mahlzeiten, diskutieren um das Essen und verstecken Essensreste. Sie beschäftigen sich ständig mit Figur und Aussehen, wiegen sich häufig, zählen Kalorien und treiben übermäßig Sport. Im Extremfall missbrauchen essgestörte Patienten Abführmittel, harntreibende Mittel, Appetitzügler oder andere Medikamente, um abzunehmen. "Ich habe die Erfahrung gemacht, dass viele Patientinnen, was immer sie sagen mögen, nicht wirklich davon überzeugt sind, dass ihre skeletthafte Figur vollkommen in Ordnung sei" (SELVINI PALAZZOLI, CIRILLO, SELVINI 1999, S.46). Die bei Erwachsenen beschriebenen drei Persönlichkeitstypen finden sich – etwas weniger ausgeprägt und noch nicht so stabil – auch bei Jugendlichen: Besonders leistungsbereite bis perfektionistische Patienten (high-functioning/perfectionistic) leiden meist nicht unter weiteren Störungen und reagieren besonders gut auf eine Behandlung. Bei emotional fehlregulierten (emotional dysregulated) Patienten finden sich häufig externalisierende Störungen, schlechte Schulleistungen und ggf. negative Kind2. Körperliche Auffälligkeiten Das Leitsymptom der Magersucht ist ein Körpergewicht unter der 10. BMI-Perzentile. Atypisch Essgestörten fehlt das extreme Untergewicht, aber sie essen auffällig und nehmen – ggf. von einem leichten Übergewicht aus – rasch ab. 92 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13 ESSSTÖRUNGEN Knochen: Durch geringe Nährstoffzufuhr entstehen Störungen des Kalzium-Phosphat-Stoffwechsels (Osteoporose, Osteomalazie, Zahnschäden, Verbreiterung der Fingerendglieder) und ggf. ein verzögertes Körperlängenwachstum. Herz-Kreislaufsystem: Niedriger Blutdruck und Puls mit Schwindel, kalten (‚blauen’) Händen und Füßen und ggf. niedrige Körpertemperatur sind bei stark Untergewichtigen die Regel. Seltener treten Herzrhythmusstörungen und eine Herzbeutelentzündung (seröse Perkarditis) hinzu. Knochenmark: Blutbildveränderungen (Anämie, Leukopenie und Thrombozytopenie) treten bei extrem Untergewichtigen auf. Stoffwechsel: Hier finden sich Störungen des SäureBasen-Haushaltes (z.B. metabolische Alkalose durch Erbrechen), Elektrolytstörungen (z.B. Hypokaliämie und Hyponatriämie durch Erbrechen oder Abführmittel), Vitaminmangel, Gicht (Hyperurikämie), Eiweißmangel mit Wassereinlagerungen im Gewebe (Ödeme), Dehydratation und Niereninsuffizienz. Haut und Anhangsgebilde: Es kann zum Haarausfall (bei Erhalt von Achsel- und Schamhaar) kommen, zu trockener Haut, Brüchigkeit und Verformungen der Nägel (Uhrglasnägel) sowie zu Lanugobehaarung (Flaumhaar) auf dem Rücken. Hormone: Es können sich folgende pathologische Laborwerte finden: erniedrigtes Schilddrüsenhormon (T3), Adrenalin, Noradrenalin, erhöhtes STH und Cortisol, Menstruationsstörungen bis hin zur Amenorrhoe (häufig pathologische LH-, Progesteron- oder Östradiolspiegel). Die Pubertätsreifung verzögert sich. Nervensystem: Im Extremfall entstehen Missempfindungen (periphere Parästhesien bei Polyneuropathie), Krämpfe (Tetanie), eine reversible Hirnatrophie (Pseudoatrophia cerebri) mit verbreiterten Liquorräumen (Störungen der Gedächtnis- und Konzentrationsfähigkeiten) oder epileptische Anfälle durch schweres Erbrechen und Abführmittel. Verdauungstrakt: Karies und Heiserkeit kommen von chronischem Erbrechen, v.a. bei Bulimie. Weitere Symptome sind vergrößerte Speicheldrüsen (Sialose), Völlegefühl und Verstopfung bei verzögerter Magen-Darm-Passage, Sodbrennen durch zurückfließende Magensäure (Refluxösophagitis bei Kardiainsuffizienz; sehr selten mit Riss der Speiseröhre); Magen- oder Zwölffingerdarm-Geschwüre. Andere Körperfunktionen: Schlafstörungen und Libidoverlust sind häufig. 3. Diagnostik Essstörungen bedürfen einer speziellen Anamnese; auch Essprotokolle sind hilfreich. Im Rahmen einer sorgfältigen körperlichen Untersuchung wird nach den o.g. Symptomen gesucht. Im Verlauf werden das Gewicht (der BMI muss regelmäßig auf das Körperwachstum angepasst werden), Kreislaufwerte und Temperatur regelmäßig gemessen, ggf. auch Laborwerte. Bei Völlegefühl sollte zum Ausschluss einer funktionellen MagenDarm-Stenose sonografiert werden. Ggf. wird eine Wachstumsdiagnostik angeschlossen (Röntgen der Handwurzel, Labor auf Wachstumshormon, Kalzium und Phosphat). Labor: Differenzialblutbild, Kalzium, Phosphat, Magnesium, Blutzucker, Harnstoff, Kreatinin, Harnsäure, GOT, GPT, GGT, AP, Gesamteiweiß, Cholesterin, Zink, Amylase, Lipase, fT3, fT4, TSH, ggf. Cortisol, LH, FSH, Östradiol. Urin auf Drogen und spezifisches Gewicht. Apparative Untersuchungen: Zumindest beim Erstbefund werden EKG, Sonographie des Abdomens, Kopf-MRT und ggf. EEG durchgeführt. 4. Differenzialdiagnose Die folgenden Erkrankungen werden abgegrenzt: nierenrinden- oder Hypophyseninsuffizienz. Patienten mit diesen Störungen haben nicht den ausdrücklichen Wunsch abzunehmen. Schwere konsumierende Erkrankungen, z.B. chronische Darmerkrankungen, Lungentuberkulose, Malignome, Hypophysen-Tumor. Psychische Störungen: Auch Patienten mit einer Psychose, einer Depression oder nach einem Trauma können auffällig (wenig) essen. Endokrine Erkrankungen: Diabetes mellitus 1, Schilddrüsen-Überfunktion (Hyperthyreose), Neben- 93 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13 ESSSTÖRUNGEN 5. Medizinische Behandlung Die Flüssigkeitsmenge wird wie folgt berechnet: Alle Essgestörten müssen zuverlässig medizinisch begleitet werden, auch während einer ambulanten Behandlung. Berechnungsvorschrift Beispiel: 38kg Bis zu 10kg je kg 100ml = 1000ml 10-20kg je kg 50ml = 500ml 20-x kg je kg 25ml = 450ml Summe (einschl. Nahrungsflüssigkeit!) 1950ml Eine stationäre Behandlung ist medizinisch indiziert bei einem kritischen Untergewicht oder einem raschen Gewichtsverlust, bei Untertemperatur (<36,2°C), Stoffwechselentgleisungen (z.B. durch wiederholtes Erbrechen), Selbstverletzung und Suizidgefahr, zusätzlichen psychiatrischen Störungen einschließlich Störungen der Impulskontrolle und Substanzabusus. Auch das Scheitern oder die Ablehnung ambulanter Behandlungsversuche und eine festgefahrene familiäre Interaktion können Aufnahmegründe sein. Infusion, Sondenernährung: Zuweilen muss hochkalorische Suspension venös infundiert werden. Die Rückkehr zum „Planessen“ bzw. „Tablettessen“ gelingt besser, wenn anschließend zunächst sondiert wird. Haben die Patientinnen vor der Sondierung gar nicht gegessen, dann sollten zunächst nicht mehr als 1000 kcal/d in sechs gleichmäßigen Portionen sondiert werden; nach spätestens drei Tagen wird die Bedarfsmenge sondiert und in Anlehnung an einen Essensplan aufgeteilt, z.B. 1800 kcal auf 400 – 200 – 400 – 200 – 400 – 200 kcal. Die Patientinnen werden zu den gängigen Essenszeiten im Zimmer sondiert. Zur Sondierung sollte ein Becher Tee getrunken werden. Nach und nach werden einzelne Sondenmahlzeiten durch Planessen ersetzt. Silikon-Verweilsonden sollten nach 12 Wochen gewechselt werden (s. Herstellerangaben). Intensivmedizinisch behandlungspflichtig sind kachektische, bradykarde oder hypotherme Patienten mit schweren Säure-Basen- oder Elekrolytverschiebungen, anderen Mangelzuständen oder totaler Verweigerung der Flüssigkeits- oder Nahrungsaufnahme. Kreislaufstabilisierung: Bei niedrigem Puls, Rhythmusstörungen und Untertemperatur wird die körperliche Aktivität eingeschränkt, ggf. bis zur Bettruhe. Auf die Einsicht der Patientinnen dürfen Therapeuten in der Anfangszeit nicht zählen. Diskussionen müssen zugunsten von Klarheit und Konsequenz rasch beendet werden. Ein gut strukturierter Stufenplan für die Behandlung ist unabdingbar, v.a. da die Patienten immer wieder testen, ob die Vereinbarungen auch vonseiten der Betreuuer konsequent verfolgt werden. Er regelt die Nahrungsaufnahme, die Aktivitäten, den Ausgang, den Schulbesuch und ggf. die Besuche von Angehörigen. Planessen (Tablettessen) und freies Essen: Es werden jeweils die Gewichtsgrenze, die Energiemenge, ggf. die Dauer des Essens (z.B.: Hauptmahlzeit ca. 30 min., Zwischenmahlzeit ca. 15 min.) und die anschließenden Ruhezeiten bestimmt (z.B.: nach Hauptmahlzeit 60 min., nach Zwischenmahlzeit 30 min.). Die erste Zwischenmahlzeit kann durch freies Essen ersetzt werden, wenn die Patienten sich zwischen der 10. und 25. BMI-Perzentile befinden. Wenn Patienten die 10. BMI-Perzentile überschreiten, sind sie merkbar besser kognitiv (und damit über Therapiegespräche) erreichbar. Ihre emotionale Stabilität gewinnt noch einmal ab der 25. BMI-Perzentile. Ernährung: Eine Gewichtszunahme von ca. 100g/Tag gilt als realistisch. Das Zielgewicht soll bei der 25. BMI-Perzentile liegen, es ist aber abhängig von der bisherigen Gewichtsentwicklung und der familiären Konstitution. Zuweilen hilft es, zunächst Teilziele festzulegen. Wenn Patienten gegen Ende der Behandlung ihr Gewicht übermäßig steigern (“Herausessen”), werden sie auf eine kontinuierliche Gewichtsentwicklung hingewiesen. Ggf. müssen die Betroffenen vorübergehend wieder nach Plan essen. Die tägliche Energiemenge sowie ein Essensplan mit Haupt- und Zwischenmahlzeiten werden ggf. in Absprache mit einer Ernährungsberaterin festgelegt. Patientin und Mitarbeiter führen ein getrenntes Essensprotokoll über Art und Menge der aufgenommenen Nahrung. Später helfen eine Ernährungsberatung, Essen in einem Restaurant und eine Kochgruppe, das Essverhalten zu normalisieren. Zum Ende der Behandlung wird den Patienten erklärt, dass sie nach der Entlassung wegen der deutlich stärkeren körperlichen Aktivität möglicherweise etwas abnehmen werden. Bei bulimischen Patienten werden auch weitere Symptome aufgezeichnet. Bisweilen ist es sinnvoll, auch nach einer Essattacke die regelmäßige Mahlzeit einzunehmen. Bewegungsplan: Z.B. < 3. BMI-Perzentile keine zusätzliche Bewegung, > 3. BMI-Perzentile zweimal in der Woche Krankengymnastik, > 10. BMI-Perzentile Sport. 94 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13 ESSSTÖRUNGEN Ausgangsplan: Z.B. < 3. BMI-Perzentile kein Ausgang, > 3. BMI-Perzentile Ausgang 30 min. am Tag, > 10. BMI-Perzentile Ausgang nach Absprache, Wochenendbeurlaubung. zunächst 75 mg aufdosieren). Bei anhaltender depressiver Symptomatik trotz ausreichender Gewichtszunahme können z.B. Serotonin-Wiederaufnahme-Hemmer erwogen werden. In der akut untergewichtigen Phase der Erkrankung sind Antidepressiva wenig wirksam. Schule: Z.B. < 3. BMI-Perzentile keine Schule, > 3. BMI-Perzentile Klinikschule, > 10. BMI-Perzentile ggf. Außenschule. Das wirksamste Gewichtszunahme. Besuchsplan: Bei einer sehr auffälligen Eltern-KindTrennung kann es notwendig sein, den Kontakt anfangs zu begrenzen. Antidepressivum ist die Die ambulante Anschlussbehandlung sollte in der Regel über mindestens ein Jahr fortgeführt werden und Einzel-, Gruppen- und Familiengespräche umfassen. Regelmäßige (anfänglich wöchentliche) Gewichts- und evtl. Blutbildkontrollen sind ebenfalls erforderlich. Jugendhilfemaßnahmen sind zu prüfen. Medikation: Bei Völlegefühl kann Domperidon (Motilium) helfen: 3x1ml 15 bis 30 min. vor der Mahlzeit; vorübergehend können Psychopharmaka hilfreich sein (z.B. Thioridazin in 25-mg-Schritten auf 6. Psychodynamik, Pädagogik und Therapie Umgebung und ggf. weiteren Nahfaktoren nahegebracht: Es gewinnt schleichend eine gewisse Attraktion. Bei Essgestörten treffen eine Reihe dynamischer Faktoren zusammen: Risiken und Ressourcen: Anfangs ist das Ausprobieren spannend (ähnlich wie etwa beim Ritzen). Allmählich wird dieses Verhalten eingeübt, es tritt (ähnlich wie bei der Sucht) eine Gewöhnung und eine Dosiserhöhung ein. Der Gedanke des ‚Nicht-mehr-Zurückkönnens’ breitet sich aus, und Pseudo-Begründungen dafür, weshalb man hungert, werden assoziiert. Je länger dieser Prozess anhält, desto schwieriger ist es, davon wieder loszukommen. Eine sechzehnjährige magersüchtige Patientin besucht das Gymnasium mit guten Noten; in ihrer Freizeit war sie Leistungsschwimmerin, bis ihre Störung offensichtlich wurde. Sie hat kaum Freunde. Ihre Mutter hat als Jugendliche ebenfalls unter einer Essstörung gelitten. Ihr Vater wirkt zurückgezogen. Die Entwicklungsrisiken und die individuellen Ressourcen müssen sorgfältig erhoben und entsprechend in die Behandlung einbezogen werden. Bei einer derartigen – recht typischen – Genese einer Essstörung sind mithin alle Lerntechniken involviert: Einübung und Bahnung unangemessenen Essverhaltens, Assoziation von verminderter Nahrungsaufnahme mit Vorstellungen, die das Symptom stabilisieren, Lernen durch Zuwendung aufgrund Nichtessens, Modelllernen (Angehörige bzw. Freunde, die auffällig essen oder Diät halten) sowie symbolvermitteltes (kommunikatives) Lernen (durch Familienangehörige, Mitschülerinnen, Fernsehen, spezielle Foren im Internet). Dynamik der normalen Entwicklung: Am Thema der Verselbständigung arbeiten Kinder und Jugendliche in jedem Alter. D.h. parallel zur Behandlung der Essstörung werden auch altersspezifische Entwicklungsthemen (Bildung, Freizeit, Freunde etc.) und ggf. aktuelle Konflikte angesprochen. Normale Entwicklungsaufgaben (im o.g. Beispiel etwa Freunde finden) spielen mitunter in störungsspezifische Behandlungsaufgaben hinein. Auf diesen Lernebenen muss konsequenterweise auch die Behandlung ansetzen: So wird zunächst die normale und bewusste Nahrungsaufnahme wieder eingeübt. Die fixierte Verbindung „Ernährung und Konflikte“ wird gelöst. Nicht mehr die Nahrung, sondern die Mahlzeit (als soziales Ereignis) wird als Zuwendung angeboten. Negative Vorbilder werden entzogen und positive Modelle angeboten. Die Patienten werden ausführlich über die Krankheit und die Heilungswege informiert. Lerndynamik: Die Patientin berichtet, auch ihre Mutter lasse Mahlzeiten aus, wenn es ihr nicht gut ginge. Eine Klassenkameradin, mit der sie sich gut verstehe, orientiere sich im Aussehen sehr an Britney Spears. Bis vor kurzem sei die Patientin leicht übergewichtig gewesen und sei deshalb von ihrem Bruder und einem Mitschüler gehänselt worden. Bei psychischen Störungen spielen Lernprozesse stets eine wichtige Rolle. Häufig widersetzen sich die Patienten – und mitunter auch die Eltern – mithilfe neuer verzerrter Vorstellungen: Die anfangs notwendige Fremdbestimmung empfinden Angehörige (und z.T. auch Helfer) als Druck im Sinne von ‚Gewalt’. Derartige Bedenken und Ängste bringen Eltern dazu, sich bei den Behan- Das Symptom und auch der Impuls, sich dieses „zuzulegen", wird den Patientinnen in aller Regel durch Vorbilder, Gehänseltwerden bei vorbestehendem leichten Übergewicht, Diätessen in der näheren 95 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13 ESSSTÖRUNGEN delnden dafür einzusetzen, es ‚noch ein letztes Mal’ mit Einsicht und Eigenverantwortlichkeit zu probieren. – Geduld, gute Information und Konsequenz helfen den Eltern, weiter gut mitzuarbeiten. den haben. Sie müssen ggf. gesondert betrachtet und behandelt werden. Die hier ausführlich beschriebenen unterschiedlichen dynamischen Entwicklungszusammenhänge, die sich in einer Essstörung manifestieren, sollten den Patienten und ihren Angehörigen verständlich dargelegt werden; dadurch wird anderen hinderlichen Vorstellungen oder Spekulationen vorgebeugt. Physiologische Dynamik: Eine Fasten-Hyperketonämie löst Euphorie und Machtgefühle aus. Während sich der Körper mit erheblichen Kraftanstrengungen der Herstellung normaler Körperfunktionen widmet, gibt es zugleich eine machtvolle mentale Fixierung auf das Hungern. Unter der 10. Perzentile ist erfahrungsgemäß ein komplexeres Denken und damit eine kognitive Psychotherapie nicht erfolgversprechend. In dieser Zeit müssen die Angehörigen erfahren, dass es nicht darum geht, dass die Patientin „nicht essen will“, sondern dass sie „nicht essen kann“. Anfangs bedeutet das Essen für die Patientinnen ‚Kampf’; im Zuge der selbständigen Nahrungsaufnahme wächst auch die emotionale und intellektuelle Leistungsfähigkeit, und die Betroffenen übernehmen nach und nach wieder Verantwortung für ihren Lebensalltag. So sind Äußerungen der Art, die Betroffene ‚wolle in die Kindheit zurückkehren’ oder ‚lehne ihre Weiblichkeit ab’, ebenso obsolet wie eine pauschale Trauma-Hypothese oder die Idee einer sog. „Körperschemastörung“ (SELVINI PALAZZOLI, CIRILLO und SELVINI 1999). Psychotherapie: Als besonders wirksam hat sich die multisystemische Gruppenpsychotherapie erwiesen, an der unter bestimmten Voraussetzungen ambulante, tagesklinisch und stationäre Patienten gemeinsam teilnehmen können (SCHOLZ, ASEN 2001, GEHRMANN, PRANKEL et al. 2005). Die Rotenburger Multisystemische Gruppenpsychotherapie „Durch Dick und Dünn“ wird andernorts näher beschrieben. Vorbestehende dynamische Faktoren: Soziale Ängste, Zwänge, chronische Traurigkeit und Rückzug müssen nicht zwangsläufig durch die Essstörung bedingt sein, sondern können vorher schon bestan- 7. Komplikationen selbst. Es wird z.B. mit Neugier gefragt, warum dies (immer noch) nötig ist. Den Betroffenen wird zudem vermittelt, dass die kontinuierliche Gewichtszunahme sinnvoller ist als Gewichtssprünge. Das Hungern hat häufig eine dissoziativ-inszenierende Komponente, v.a. wenn die Patientinnen umfänglich Täuschungsmanöver anwenden: Sie schmieren den Brotbelag unter den Teller, kleckern absichtlich, tauschen dauernd Nahrung aus, lassen Sondennahrung auslaufen, nähen Gewichte in die Unterwäsche, trinken vor dem Wiegen, stehlen oder horten Nahrungsmittel und essen heimlich. Ist die Wahrnehmung in einer Weise verändert, die einer Psychose durchaus würdig wäre, dann gilt es, sehr im Konkreten zu bleiben und eine möglichst einfache und eindeutige Umgebung anzubieten. Objektive Daten entstehen z.B. durch unangekündigtes Wiegen, die Bestimmung des spezifischen Uringewichtes, die Nahrungsaufnahme unter Sicht, das Kontrollieren der Toilettengänge. Im Gespräch über Lügen, Ausflüchte, Mogeleien oder Täuschung geht es eher um Reflexion und Aufklärung als um die Täuschung Das Refeeding Syndrome entsteht während der Gewichtszunahme durch erhebliche Veränderungen im Flüssigkeits- und Elektrolythaushalt mit Hypophosphatämie und nachfolgender Muskelschwäche, Ödemen bis hin zu Herzversagen und psychotischen Symptomen. Man nimmt an, dass dies an steigenden Gonadotropin-Spiegeln und weiteren hormonellen Veränderungen liegt. Dies kann durch eine vorsichtige Gewichtszunahme von nicht mehr als 1 kg/Woche vermieden werden. Extrem untergewichtige Patienten sollten zu Beginn eine unterkalorische Diät (Start z.B. mit 20 kcal/kg Körpergewicht) erhalten (EHRLICH, QUERFELD, PFEIFFER 2006). 8. Verlauf und Prognose Insgesamt günstig sind ein bislang kurzer Störungsverlauf, eine kontinuierliche Gewichtszunahme während der Behandlung, ein langfristig stabiles Gewicht an der 25. BMI-Perzentile und eine wieder einsetzende Regelblutung. Eine schlechtere Prognose haben eine lang andauernde Symptomatik, starkes Untergewicht, körperliche Komplikationen, komorbide psychosoziale Störungen und eine hartnäckige Weigerung, sich behandeln zu lassen. Die Mortalität liegt laut Literatur bei 5-10%; bei Minderjährigen kommen Todesfälle sehr selten vor. 96 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.13 ESSSTÖRUNGEN 9. Prävention Den Kindern und Jugendlichen sollte innerhalb der Familie normales Essverhalten vermittelt werden, d.h. regelmäßige und möglichst gemeinsame Mahlzeiten ohne spezielle Diät oder Ernährungsvorschriften. Gerät die Ernährung aus dem Gleichgewicht, dann sollte die Familie frühzeitig eine Ernährungsberatung in Anspruch nehmen. Auch durch die Schule und öffentliche Veranstaltungen können die Hintergründe, die Symptome, die körperlichen Folgen und die Behandlung der Magersucht vermittelt werden. Zum Nachlesen: SCHOLZ, ASEN 2001, GEHRMANN, PRANKEL et al. 2005, BRYANT-WAUGH 2006, EHRLICH, QUERFELD, PFEIFFER 2006, THOMPSONBRENNER et al. 2008. Kinder und Jugendliche sollten sich frühzeitig einen kritischen und selbstbewussten Umgang mit Schönheitsidealen aneignen. 97 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14. 2.14 STÖRUNGEN AUF DER ELTERNEBENE Störungen auf der Elternebene 2.14.1. Wenn Eltern streiten und sich trennen In der Mitte des 20. Jahrhunderts wuchsen noch 90% der Kinder gemeinsam mit ihren verheirateten biologischen Eltern auf. Heute, ein halbes Jahrhundert später, kann dies nur noch jedes zweite Kind erwarten. Durch Lebensabschnittspartnerschaft, Alleinerziehung und Wiederverheiratung erfahren die betroffenen Kinder Trennung und Verlust, und sie können dabei kaum begreifen, warum ihr Kontakt zu einem der Elternteile und dessen Verwandten eingeschränkt wird. Sie müssen sich neuen Beziehungen in ihrem Haushalt stellen, häufig ohne es zu wollen. Hinzu kommen unvermittelte Umzüge, Schulwechsel und der Verlust von Freunden. Durch eine Trennung wird fast jede zweite Mutter zur Sozialhilfeempfängerin, so dass die Kinder zudem einen sinkenden Lebensstandard verkraften müssen. Jahrelanger Streit und die Trennung der Eltern mit den beschriebenen Folgen können die kindliche Entwicklung erheblich stören: Jedes vierte Trennungskind leidet offensichtlich unter sozialen, emotionalen oder Lernstörungen. Kinder- und Familientherapeuten wissen, dass 70% ihrer ambulanten und 90% ihrer stationären jungen Klienten aus Trennungsfamilien stammen. 1. Störung der Eltern – Störung der Kinder In ihrem familiären Umfeld bilden Kinder ihre biopsychosozialen Ressourcen (Fähigkeiten und Fertigkeiten) aus, sie erfahren dort ihre primären Bindungen, und sie schulen ihr Bewusstsein für die künftige Verantwortungsübernahme in der Gesellschaft. gelnde Verantwortlichkeit vor (‚ich bin das Opfer, Fehler macht nur der andere’), und sie stellen das familiäre Miteinander wiederholt offen in Frage. Wenn man sich vergegenwärtigt, wie psychische Erkrankungen eines einzelnen Elternteils der seelischen Entwicklung der Kinder schaden, weil sie nicht angemessen angesprochen und versorgt werden, dann sind dauerhafte Spannungen, offene Konflikte und Feindschaft zwischen Mutter und Vater faktisch nicht anders zu werten: sie sind eine seelische Störung der Elterneinheit. Es verwundert daher nicht, dass dies für die Kinder grundsätzlich die gleichen Folgen haben kann wie die Erkrankung lediglich eines der Elternteile: Schon wenn sich Eltern nur kurzfristig uneinig sind, bemerken sie, wie dies ihre Aufmerksamkeit und ihre Konzentration bindet. Stockt die Abstimmung über die täglichen Erziehungs- und Versorgungsmaßnahmen, dann stellen sich auch erzieherische Misserfolge ein. Allzu oft werden diese dann den Kindern angelastet. Während des unversöhnlichen Dauerstreits, der einer elterlichen Trennung vorausgeht, gerät die Ausbildung der Fähigkeiten und Fertigkeiten des Kindes, z.B. die Gesundheit, der Umgang mit Bedürfnissen, das Lernen und die sinnvolle Freizeitgestaltung aus dem Blickfeld der Eltern. Bindungen werden geschwächt und zerstört, auch die zwischen Eltern und Kind, denn die Eltern haben nur noch den Sinn für Streit und begegnen dadurch ihrem Kind innerlich voreingenommen. Die Eltern leben zudem man- Die betroffenen Kinder leiden unterschwellig oder offensichtlich unter (a) Lernstörungen, (b) Störungen ihrer Spannungsregulation bzw. ihres Gefühlslebens, (c) Störungen im Umgang mit anderen Menschen (Sozialverhalten) sowie (d) einer Entfremdung zwischen Kindern und Eltern. 1a. Lernstörungen geschützten Entwicklungsraum. Dadurch erlernen Kinder rasch Bedeutungen und eignen sich Fertigkeiten an. Zum Aufbau von Fähigkeiten und Fertigkeiten gehört eine im Laufe der Entwicklung immer feiner abgestimmte didaktische Beziehung zwischen den Eltern und ihrem Kind. Die Eltern können die sechs Lehrund Lerntechniken optimieren, indem sie sich in ihrer Methodik, d.h. in der Art und Weise, ihrem Kind etwas beizubringen, ständig abstimmen und voneinander lernen. Fehlt es an Begrenzungen und Schutz, etwa wenn Eltern sich mehr mit ihrer Auseinandersetzung als mit ihren Kindern befassen, dann werden Kinder auf lange Sicht mehr Fehler machen. Sie werden mühseliger lernen und mehr Leid und Versagensgefühle empfinden. Sie werden ihre gesunde Neugier verlieren, denn Lernen bereitet ihnen keine Freude. Lernen durch Übung: Die Eltern gestalten einen anregenden, aber auch sinnvoll begrenzten und 98 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE ßung und Abschied, Zustimmung und Ablehnung, Entschuldigung und Abgrenzung, Bitten und Danken etc. Kleinkinder geben dabei noch stark zu erkennen, welchen Stil die Familie im alltäglichen Miteinander pflegt. Je älter das Kind, desto differenzierter und allgemeingültiger werden die Ausdrucksformen und Formulierungen. Nicht umsonst, denn Jugendliche und später Erwachsene benötigen für ihre reife Bindungsfähigkeit eine reichhaltige und bunte Palette von Ausdrucksmöglichkeiten, damit sie sich auf die verschiedenartigsten menschlichen Eigenarten und Launen einstimmen können. Lernen durch Verknüpfung (Assoziation): Wenn die Eltern ihre Meinungen, Wünsche und Absichten den Kindern präzise, differenziert (sichtbar, hörbar, ggf. auch durch Berührung) und zuverlässig nahe bringen, und wenn die Eltern umgekehrt auch die Ausdrucksweisen ihrer Kinder rasch immer besser verstehen, dann bleiben Missverständnisse weitgehend aus, und es entstehen verlässliche gegenseitige Erwartungen. Zerstrittene Eltern, die sich ihren Kindern gegenüber eher launisch-sprunghaft, unsicher und weniger konsequent verhalten, wirken aus kindlicher Sicht unvorhersehbar. Frustriert müssen die Kinder erkennen, dass Gewesenes nicht verlässlich und Künftiges kaum einschätzbar ist. Somit lohnt es nicht, die Vergangenheit zu reflektieren und vorausschauend zu planen. Folgerichtig beschränken sie sich darauf, für ihre unmittelbaren Bedürfnisse zu sorgen. Von außen gesehen wirken solche Kinder impulsiv, aufmerksamkeits- und konzentrationsgestört. Andererseits gibt es Eltern, die sich selbst kaum mitteilen, sich nur wenig differenziert ausdrücken oder einander nach einem Streit nicht wieder die Hand reichen. Deren Kinder verfügen mangels Training nur über wenige und eher einförmige Handlungsmuster und Vereinbarungen dafür, wie man aufeinander zugeht und sich benimmt. Sie sind in ihrer Kontaktaufnahme, der Gestaltung ihrer Beziehungen und der Lösung unvermeidlich immer wieder auftretender Meinungsverschiedenheiten wenig flexibel. Sie reagieren vielfach pauschal (z.B. Angreifen, Gekränktsein, Rückzug) und isolieren sich damit auch von denjenigen Gleichaltrigen oder Erwachsenen, von denen sie noch lernen könnten. Lernen durch Zuwendung: Was immer Kinder tun – wenn sie dabei die Aufmerksamkeit und das Interesse ihrer Eltern spüren, wenn sie von ihnen Zuversicht, angemessene Rückmeldung und Wertschätzung erfahren, dann werden die Kinder auf lange Sicht deutlich mehr Erfolge als Misserfolge erwarten können. Kinder lernen aus dieser positiven Erfolgsbilanz, dass es nützlich ist, neugierig zu sein, neue Fertigkeiten zu erlernen und sich dabei der Beteiligung seiner Eltern oder anderer erfahrener Personen zu versichern. Lernen mittels der Schriftsprache: Die hohe gesellschaftliche Bedeutung von Lesen und Schreiben erfahren die Kinder vor allem von ihren Eltern: Wenn Mutter und Vater selbst lesen, wenn sie ihren Kindern vorlesen oder sich gemeinsam ein Buch vornehmen, wenn sie Kinder zum Malen und später zum Schreiben anregen, dann gewinnen Kinder später als Jugendliche und Erwachsene einen höheren Grad an Selbständigkeit und Unabhängigkeit (Autonomie), egal ob es um die Aneignung oder das Weitergeben von Wissen und Erfahrung geht. Kinder, die von ihren Eltern eher Desinteresse oder gar Ablehnung erfahren, machen ohne die Rückmeldungen zwangsläufig mehr Fehler, und sie gehen infolgedessen dem Kontakt zu anderen eher aus dem Weg. Lernen am Modell: Wenn sich ein Kind Handlungsund Ausdrucksweisen von überzeugenden Vorbildern abschauen kann, dann erspart es sich viel eigenes Üben und legt dadurch insgesamt ein hohes Lerntempo vor. Intuitiv begreift es auch, dass es sich lohnt, Beziehungen zu Personen zu pflegen, die gültige Muster vorleben. Werden Kinder in diesen wichtigen Kulturtechniken nicht angeleitet, weil Eltern sich zeitraubend streiten und schließlich aus dem Weg gehen, dann fehlen wichtige Lernvoraussetzungen für die Schule, und in ihrer Freizeit meiden es die Kinder, Bücher in die Hand zu nehmen. Wie Eltern diese sechs Lehr- und Lern-Methoden nutzen, dies macht den Erziehungsstil der Eltern aus. Durch den gegenseitigen Austausch können sie ihn sehr wirksam verbessern – und dies fällt flach, wenn sie viel miteinander streiten. Sind Eltern ihren Kindern überwiegend negative oder unklare (ambivalente) Vorbilder, dann werden die Kinder mit den elterlichen Fehlern, die sie gutgläubig nachahmen, andernorts scheitern. Dies wird die Beziehung zu den Eltern – und letztlich auch die allgemeine Beziehungsfähigkeit der Kinder – beeinträchtigen. Eltern, die ihre Erziehungsaufgabe ernst nehmen, fördern in ihrer Familie eine Haltung der Begegnung und des Zuvorkommens: „Am Familienleben sind wir alle gleichermaßen beteiligt. Aus Erfolgen wie aus Fehlern können wir gemeinsam lernen. Es geht uns um ein nachhaltig gutes Miteinander“. Lernen durch Übermittlung von Ausdrücken: Die Kinder erlernen mit der Zeit ein vielfältiges Spektrum von Ausdrucksweisen, um Wünsche und Absichten, Meinungen und Erfahrungen mit anderen wirksam auszutauschen: Neben einer guten Sprachfähigkeit sind dies vielfältige Muster und Rituale wie Begrü- Wenn Eltern diesen Grundsatz verlassen und Begegnung als „Gegnerschaft“ und Zuvorkommen als 99 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE „Gewinn auf Kosten des Anderen“ missverstehen, dann streben sie unweigerlich auseinander. Dies verunsichert neben den Eltern alsbald auch die Kinder. Kaum ein Kind kommt umhin, in seinen Leistungen nachzulassen, wenn seine Eltern sich lange streiten oder sich gerade getrennt haben. 1b. Emotionale Störungen Umgang stattdessen aussetzen und dies vordergründig mit vorübergehenden Anpassungsstörungen der Kinder begründen, eskaliert dies nicht selten den Streit zwischen den getrennten Eltern. Wenn die Familie auseinander geht, sind jüngere Kinder häufig trennungsängstlich und gehen allgemein weniger offen auf andere zu. Wird noch lange über den Umgang (d.h. den Kontakt mit dem Elternteil, bei dem die Kinder nicht dauerhaft leben) gestritten, dann kommen viele von ihnen in Not, wenn sie vom einen zum anderen Elternteil gehen wollen oder sollen. Sie fühlen sich zerrissen zwischen ihren eigenen Gefühlen gegenüber beiden Eltern und der Wahrnehmung, dass die Eltern einander nicht mehr mögen. Über ähnliche kurzzeitige Irritationen berichten auch Erzieherinnen oder Lehrer, wenn Kinder sich am Eingangstor des Kindergartens oder der Schule nur widerstrebend trennen. Würden Eltern den Besuch des Kindergartens oder der Schule deshalb aussetzen? Die Trennung und die damit verbundenen starken Gefühlsregungen der Eltern – Wut, Verzweiflung, Trauer, Angst – beziehen v.a. jüngere Kinder immer wieder auch auf sich selbst. Sie fragen sich, ob sie Schuld haben, werden traurig und ziehen sich zurück. Die Eltern können dies verhindern, wenn sie den Umgang mit dem jeweils anderen Elternteil nicht nur akzeptieren, sondern dem Kind mitteilen, dass sie dies befürworten. Sie sollten einander die Hand geben können und sich über ihre gemeinsamen Kinder austauschen. Die Kinder verstehen dadurch, dass sie beide Eltern weiter lieben und unbeschwert besuchen dürfen. Manche Kinder haben auch von sich aus Mühe mit dem Besuch beim anderen Elternteil. In aller Regel sind sie aber, sobald sie ankommen, dort glücklich, zufrieden und entspannt. Wenn Eltern den Wieder andere orientieren sich im ständigen familiären Spannungsfeld besser, indem sie ihren Eltern gegenüber extrem zurückhaltend bis nichtssagend und gefühlsarm auftreten. Auch diese Haltung kann sich verfestigen und auch davon unabhängige Beziehungen (z.B. zu Gleichaltrigen oder Lehrern) stören. 1c. Störungen im Sozialverhalten dann an, ihre Eltern gegen einander auszuspielen. Sind sie erfolgreich, dann probieren sie Unehrlichsein und Manipulation alsbald auch anderweitig aus. Besonders Jungen nehmen die durch die Eltern vorgelebte Streitbarkeit leicht selbst an und agieren gleichzeitig ihre Frustration über die tagtägliche „dicke Luft“ aus; sie können innerhalb wie außerhalb der Familie aggressiv und verletzend werden. Kein Wunder: Auf Dauer misstrauen Kinder Erwachsenen, die ihre eigenen erzieherischen Vorgaben, Strukturen, Grenzen und Umgangsregeln selbst nicht einhalten. Eltern, die mit hoher Energie nach Fehlern beim anderen Elternteil suchen, horchen zu diesem Zweck nicht selten auch ihre Kinder aus – und stellen ihnen damit eine Falle: Die Kinder können es drehen wie sie wollen, eine Seite „verraten“ sie immer. Durch Antworten – sie mögen wahr sein oder nicht – können sich die Kinder kurzfristig entlasten, und sie werden für Schein-Loyalitäten häufig auch mittelbar oder ganz offen belohnt. Unter diesen Umständen lernen Kinder zu übertreiben, „misszuverstehen“ oder selbst mehrdeutig zu antworten, wenn es um familiäre Geschehnisse geht. In der kindlichen Entwicklung ist jede Wiederholung eine Lernübung – auf diese Weise kann auch falsches Spiel antrainiert werden. Manche Kinder versuchen immer wieder, es jedem der elterlichen Gegner recht zu machen. Sie erweitern dies auch auf die Schule und andere soziale Bezüge, und der ständige Versuch, Erwachsenen gefällig zu sein, isoliert sie rasch in ihrer Altersgruppe. Zerstrittene Eltern tauschen sich meist wenig über erzieherische Belange aus. Einige Kinder fangen 1d. Entfremdung Die meisten Kinder zerstrittener Eltern geraten in einen Loyalitätskonflikt: Ihrer Mutter gegenüber dürfen sie nicht zeigen, dass sie ihren Vater lieben und umgekehrt. Manche Kinder halten diese Belastung nicht aus und meiden von sich aus lieber den Kontakt zu einem der beiden Elternteile. Durch diese quasi erzwungene einseitige Loyalität kann im betroffenen Kind ein tieferes Gefühl von Unehrlichkeit, Schuld und mangelndem Vertrauen entstehen, die das Kind insgesamt verunsichert. Unzureichender Umgang und offene und systematische Abwertung des umgangsberechtigten Elternteils durch den Elternteil, bei dem das Kind wohnt (selten umgekehrt), kann zu vier erschreckenden Symptomen führen, die auch Sozialarbeiter und Therapeuten, Anwälte und Richter nicht unberührt lassen: 100 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE Das Kind lehnt und wertet den entsprechenden Elternteil von sich aus ab und greift ihn spontan an. Es relativiert nicht, es bezieht sich nicht auf überprüfbare Tatsachen, es ist unbeirrbar und bisweilen grundlos angst- oder hasserfüllt. Absurde Rechtfertigungen müssen dafür herhalten, und das Kind behauptet gleichzeitig, seine Sicht sei unbeeinflusst. Anteilig ist dieses Verhalten häufig zu sehen. Es kann je nach Zeit, Ort und Kind (auch unter Geschwistern!) sehr schwanken. Eine derartige kaum zu korrigierende Entfremdung eines Kindes gegenüber einem seiner Elternteile (STURGE, GLASER 2000) entsteht nur durch eine chronisch feindselige Trennung der Eltern. Ende der neunziger Jahre kam hierfür der Begriff des „elterlichen Entfremdungssyndroms“ auf („Parental Alienation Syndrome“; GARDNER 1998), von dem man sich aus unterschiedlichen Gründen wieder abwandte. Heute gilt als gesichert, dass zur schweren kindlichen Entfremdung beide Eltern beitragen können, und dass dieses Verhalten auch mit der vorherigen Entwicklung des Kindes zusammenhängt. Das Kind benimmt sich rüde, verletzend und abweisend, so wie keinem anderen Erwachsenen gegenüber, und es sieht darin keinen Fehler. Es weitet seine Ablehnung auch auf Freunde und Verwandte des betroffenen Elternteils aus. Im Kontrast dazu stimmt es dem anderen Elternteil in allen Belangen zu (meist demjenigen, beim dem das Kind wohnt), egal worum es geht. Es ist indes zu beachten, dass Kinder, die ihren Vater oder ihre Mutter nicht mögen, im Einzelfall auch gute Gründe haben können. Z.B. kann ein Kind erhebliche Auseinandersetzungen, Gewalt oder Missbrauch gesehen oder an sich selbst erfahren haben. Das Kind stellt „ausgeliehene Szenarien“ nach, d.h. zu Hause häufig verwendete bzw. eingeübte Ausdrücke und Verhaltensweisen. 2. Elterlicher Streit ist ein Behandlungsfall Die weitaus meisten Kinder wünschen sich inständig, dass ihre Eltern zusammen bleiben und sich einigen, notfalls indem sie Hilfe annehmen. Sie fühlen, dass dies eigentlich ihr gutes Recht ist, zumal neben den unweigerlich eintretenden Risiken einer Trennung (wirtschaftliche Not, Wohnungs- und Schulwechsel etc.) ihre Entwicklung nun kritisch von den Fähigkeiten desjenigen Elternteils abhängt, bei dem das Kind verbleibt. Für die Klientengruppe der Scheidungsfamilien sollten flächendeckende regionale Beratungsstrukturen mit den folgenden Aufgaben geschaffen werden: Die Berater sollten Wegweiser zu unterschiedlichen Hilfeangeboten vorhalten: Beratung, Mediation, Familien- oder Paartherapie, Antiaggressionstraining bis hin zur Tätertherapie, kognitive Verhaltenstherapie oder psychiatrische Behandlung von Mitgliedern der Familie. Derartige Wegweiser müssen auch über den Zugang und ggf. Wartezeiten Auskunft geben. Manche Mutter und mancher Vater gewinnen deutlich an Erziehungskompetenz, wenn sie bzw. er die Anspannung und den Streit ihrer unglücklichen Beziehung los sind. Verbleibt ein Kind aber bei einer bzw. einem dauerhaft unglücklichen, unterversorgten oder gesundheitlich beeinträchtigten Alleinerziehenden, dann gehen dem Kind mehr Unterstützung, Struktur, Aufsicht und Fürsorge verloren, als wenn das – nicht eben glückliche – Paar zusammen geblieben wäre. Eltern, die sich chronisch streiten, können daher ihre Kinder in bestimmten Fällen immer noch fördern, wenn sie – aufgrund minimaler Einigkeit zugunsten ihrer gemeinsamen Kinder – wenigstens zusammenbleiben. Zu Anfang sollten die Eltern nach ihrem Veränderungswillen befragt werden, sich über die Behandlungsdauer einigen und dazu angehalten werden, realistische Erwartungen zu stellen. Kinder verstehen häufig nicht, was sie mit dem Konflikt ihrer Eltern zu tun haben - zu Recht. Denn solange Elternthemen behandelt werden, sollten Kinder außen vor bleiben. Nach einer Trennung, so verlässliche Forschungsergebnisse, tragen getrennte Ex-Partner zur guten Entwicklung ihrer Kinder weiter bei, wenn sie den alleinerziehenden Elternteil unterstützen. Eine professionelle Unterstützung bzw. Behandlung sollte im Konkreten bleiben, damit sie allen Beteiligten auch unmittelbar hilft. Die Empfehlungen für das Miteinander nach der Trennung sollten sich in der Regel auf beide Parteien gleichermaßen beziehen. Internationale Studien zum Schutz vor seelischen Störungen bei Kindern empfehlen heute dringend, schon vorsorglich auf streitende oder gerade getrennte Eltern zuzugehen. Eine Pflichtberatung lässt sich aber nur durchsetzen, wenn Gesetze verändert werden. In 40% der Scheidungen reißt der Kontakt zwischen Kindern und Vätern vollkommen ab. Die Einrichtung einer freiwilligen gerichtsnahen Beratung, an der die Kinder zumindest zeitweise teilnehmen, halbiert nachweislich diese Quote. Dadurch kündigen die Eltern zwar ihre Partnerschaft auf, sie führen aber die Elternschaft verantwortungsvoll weiter. Im Gestrüpp von chronischem Streit sind Tipps oder Hilfen von außen nicht immer vorbehaltlos willkommen, denn Fragen der Parteilichkeit und der Kränkbarkeit steht immer mit im Raum. Ernsthaft gefährdet sind indes diejenigen Kinder, die schwere Feindschaft und Hass, Vernachlässigung oder Gewalt ertragen müssen, die sich selbst als Auslöser der 101 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE Auseinandersetzung sehen, oder deren Eltern nach ihrer Trennung mit hoher Energie weiter streiten. Diesen meist schwer leidenden Kindern hilft die Trennung der Eltern und manchmal auch eine Aussetzung des Umgangs (DUNN 2004). Wenn v.a. bei der Übergabe Spannungen entstehen, dann helfen manchmal längere Umgangszeiten. Entfremdung spricht teilweise auf Mediation und Familienberatung an. In extremer Form ist Entfremdung manchmal unheilbar. peuten gebeten, die betroffene Familie begutachten. Es geht um die Fragen, wer das Sorgerecht ausüben soll, wie das Umgangsrecht gestaltet werden soll, und ob möglicherweise das Kindeswohl gefährdet ist. Zum Nachlesen: GARDNER 1998, STURGE, GLASER 2000, DUNN 2004, PRANKEL 2005, STURGE 2006, WIER 2006. In besonders schweren Fällen, die vor Gericht verhandelt werden, werden fachlich versierte Thera- 102 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE 2.14.2. Psychisch kranke Eltern und ihre Kinder 1. Vorkommen Nach verschiedenen Schätzungen haben in Deutschland 2-500.000 Kinder und Jugendliche psychisch kranke Eltern. Bei jedem vierten betroffenen Kind sind neben den Eltern auch die Großeltern erkrankt. hoch eingeschätzt. (Psychisch erkrankte Mütter fallen in der Psychiatrie und im Jugendamt viel mehr auf als betroffene Väter, weil nach der Trennung die Kinder überwiegend bei der Mutter verbleiben.) Familienrichter haben mindestens in einem Viertel aller Sorgerechtsverfahren mit psychisch kranken Eltern zu tun. Jeder fünfte Erwachsene, der sich psychiatrisch behandeln lässt, hat minderjährige Kinder, und jeder zweite von ihnen lebt getrennt. Die Hälfte aller Kinder und Jugendlichen, die in kinder- und jugendpsychiatrischen Kliniken stationär behandelt werden, haben Eltern mit manifesten oder latenten psychischen Störungen. Jedes zehnte Kind, das Jugendhilfe bekommt, hat eine Mutter oder einen Vater mit einer psychischen Störung oder Erkrankung. Die Dunkelziffer wird als 2. Typische Risiken sein. Die Kinder alleinerziehender psychisch kranker Mütter oder Väter sind besonders gefährdet. Elementare Lebensgrundlagen (Ressourcen): Familien mit psychisch kranken Eltern verfügen meist über knappe Finanzen, die Eltern sind häufig arbeitslos. Eingeschränkte Verantwortlichkeit: Psychisch kranke Eltern verletzen teilweise gesellschaftliche Normen, z.B. durch Straftaten oder Drogenkonsum. Beeinträchtigte Bindungen: Streit und Trennung sind einerseits eine Ursache für Störungen, sie können aber auch eine Folge der psychischen Erkrankung 3. Eingeschränkte Ressourcen Individuelle psychobiologische Ressourcen: Kinder psychisch erkrankter Eltern ziehen sich häufiger zurück und tauschen sich weniger aus. Sie sind besonders sensibel für Spannungen und Störungen. verfügen sie häufig über ein geringeres Einfühlungsvermögen; im schlimmsten Fall wird ein Kind vernachlässigt. Bewusstsein und Verantwortung: Kinder weisen sich häufig die Schuld für familiäre Störungen zu. Bindungsfunktionen: Die betroffenen Kinder erleben häufiger unklare Bindungsangebote. Da psychisch kranke Eltern Wahrnehmungen, Äußerungen und Handlungen teilweise nicht angemessen regulieren, 4. Reifungsdynamik Kinder übernehmen früh Verantwortung für familiäre Belange, und sie dienen manchmal ohne es zu wollen auch als Partnerersatz. In der Familie werden zudem Konflikte weniger offen und konstruktiv ausgetragen, so dass rasch Krisenstimmungen entstehen. 5. Behandlung Kind die Krankheit und ermuntern es, seine Fragen und Zweifel, Sorgen und Ängste zu äußern. Sie achten darauf, das Kind im Alltag weder zu über- noch zu unterfordern. Sie beteiligen das Kind an Entscheidungen. Sie sorgen für die gewohnten Alltagsstrukturen und setzen wie gewohnt klar und konsequent Grenzen. Nachlässigkeit oder mitleidiges Gewähren setzt falsche Signale für die Entwicklung von Eigenverantwortung. Allgemein sollten die erkrankten Mütter bzw. Väter, die Kinder selbst, die Angehörigen und auch die Behandelnden einige Richtlinien und allgemeine Ziele beachten: Mutter bzw. Vater begeben sich rasch und zuverlässig in Behandlung. Die Angehörigen stärken die Familie, solange es dem Kind nützt. Besonders bei Trennungsfamilien muss ein weiterer Erwachsener als Pate verlässlich zur Verfügung stehen. Die Angehörigen erklären dem 103 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE müssen gegliedert werden in Aufgaben und Verantwortlichkeiten der Erkrankten, der Angehörigen, der Professionellen (Schule, Jugendhilfe, Therapie) und der Kinder. Die Kinder bzw. Jugendlichen selbst haben normale Entwicklungsaufgaben zu bewältigen, die sie trotz der familiären Belastung nicht vernachlässigen dürfen. Sie sind weder Therapeuten der Eltern noch deren einzige Vertrauensperson. Sie suchen sich Familienangehörige oder Bekannte, bei denen sie Anerkennung und Trost, Hilfe und Information finden. Die kranke Mutter oder der kranke Vater muss dabei nicht ausgespart werden. Das therapeutische und Pflegepersonal der erwachsenenpsychiatrischen Kliniken sollte für die Lage der Kinder sensibilisiert werden. Sie sollten die Eltern dazu anhalten, die Kinder über die Störung aufzuklären und zu unterstützen. Elterngruppen sind hierfür sehr förderlich. Familiengespräche dienen u.a. zur Information und zur Öffnung von Tabufragen. Die Kinder sollten wöchentlich einzeln und möglichst auch in Gruppen betreut werden. Eine offene Sprechstunde und ein regelmäßiger telefonischer Kontakt sollten das Angebot ergänzen. Alle Beteiligten sollten wissen, dass Kinder psychisch beeinträchtigter Eltern häufig ebenfalls behandelt werden müssen. Die professionellen Helfer sind neugierig auf die Fähigkeiten und Fertigkeiten (Ressourcen) und die individuellen Bewältigungsformen des Kindes und seiner Familie; deren Stärken können besser für die Gesundung genutzt werden als etwaige Mängel. Sie sorgen für familiäre und außerfamiliäre Bindungen (ggf. Paten) und begrenzen Eltern-Kind-Trennungen auf das notwendige Ausmaß. Die Behandlungsziele Zum Nachlesen: MATTEJAT, LISOFSKY 2001, HARTMANN 2001, BEEK 2003, HIPP, STAETS 2003, PRETIS, DIMOVA 2004, LENZ 2005, HOMEIER 2006, GALLER, HARRISON, RAMSEY 2006. 104 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE 2.14.3. Alkoholabhängigkeit bei Eltern 1. Vorkommen In Deutschland werden etwa 10 Liter reiner Alkohol pro Kopf und Jahr konsumiert. In restriktiveren Ländern wie etwa Schweden halbiert sich dieser Wert. In Deutschland wird von ca. 2 Mio. Alkoholabhängigen ausgegangen, und ca. 10 Mio. Menschen benötigen zumindest eine Beratung. Diese finden v.a. bei nie- dergelassenen Ärzten und in Allgemeinkrankenhäusern statt, wo in der Regel nur die Folgeerkrankungen (Unfälle, organische oder psychische Spätschäden) behandelt werden. 70% der Erkrankten haben keinen Kontakt zu spezifischen Behandlungsstellen, stattdessen aber zu Sozialämtern und zur Justiz. 2. Was ist eine Alkoholerkrankung? ternteils. Indirekt wirken sich auch die zugehörige Depression, die finanzielle Enge und die schlechte körperliche Verfassung des betroffenen Elternteils aus. Riskanter Konsum: Alkohol verursacht rasch gesundheitliche Schäden: bei Männern ab einem Konsum von über 30g Alkohol täglich, und für Frauen gilt ein Grenzwert von 20g (vgl. Tabelle 13 S.105). Schädlicher Gebrauch umfasst neben dem Alkoholkonsum zusätzlich eine körperliche oder seelische Störung (z.B. Hepatitis, depressive Episode). Viel häufiger als die offensichtliche Alkoholerkrankung kommt der schädliche, aber subklinisch auffällige Gebrauch von Alkohol vor, d.h. das verdeckte Trinken im Übermaß. Daraus folgen Schlafstörungen, Stimmungsschwankungen und eine geringe Frustrationstoleranz. Derart entsteht anstatt einer feinfühligen Eltern-Kind-Abstimmung ein harsch-autoritärer Erziehungsstil. Durch fehlendes Zuhören, falsche Wortwahl und Provokation kommt es zwischen den Eltern zu mangelhafter Abstimmung über die Erziehung. Offensive Handlungen, z.B. Flirten mit anderen, unangenehme, peinliche oder verbal bzw. tätlich aggressive Äußerungen oder Handlungen sowie bewirken kriminelles Verhalten erzeugen chronische Missstimmungen, familiäre Spannungen und Krisen, welche die gesamte Familie gefährden können. Als abhängig gilt derjenige, bei dem im letzten Jahr drei oder mehr der folgenden Kriterien zutrafen: Trinken wird nicht durch Konflikte ausgelöst, sondern Konflikte sind eine Folge des Trinkens. Tabelle 13: Alkohol: Getränke und ihr Gehalt Getränkeart Alkoholgehalt Alkohol (mind.) Spirituosen 40% und mehr 20g Alkohol in 50mlGlas Wein 12-13% 90g Alkohol in 750ml-Flasche Bier 4% und mehr 20g Alkohol und mehr in 500mlFlasche • Ein starker Wunsch oder eine Art Zwang, Alkohol zu konsumieren, auch unabhängig von gesellschaftlichen Anlässen. • Eine verminderte Kontrollfähigkeit hinsichtlich Beginn, Beendigung und Menge des Konsums. • Ein körperliches Entzugssyndrom bei Verringerung oder Beendigung des Konsums. • Der Nachweis einer Toleranzentwicklung. • Eine fortschreitende Vernachlässigung anderer Interessen zugunsten des Alkoholkonsums. • Ein anhaltender Alkoholkonsum trotz Nachweises eindeutiger, schädlicher Folgen. Die häufige Behauptung der Alkoholerkrankten, dass das Trinken durch einen Konflikt ausgelöst wurde oder aufrechterhalten wird, ist als Argument im Rahmen des elterlichen Konfliktes nur scheinbar stark, denn neben der Frage „Warum trinkt der eine Partner?“, stellt sich dann auch die Frage: „Warum trinkt der Konfliktpartner (in der Regel) nicht?“ Die Vorstellung, Trinken – und selbstverständlich auch andere dysfunktionale Strategien wie Gewalt etc. – werde durch Konflikte ausgelöst, dient der Rechtfertigung eigenen Fehlverhaltens. Die schwere Alkoholerkrankung ist von außen auf den ersten Blick zu erkennen. Häufige Trunkenheit schlägt direkt auf die Erziehungsmethoden durch; sie beeinträchtigt zudem die Gefühlswelt der Familie und verhindert die Reifung des alkoholabhängigen El105 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE 3. Früherkennung und Diagnostik Im Rahmen einer klinischen Diagnostik kann es nicht um ‚Ermittlungstätigkeit’ gehen. Die Thematik sollte aber regelhaft angesprochen werden. Häufig sind Patienten sogar erleichtert, wenn sie angesprochen werden. Anamnese: Als beweisend kann eine zustimmende Antwort auf die Frage gelten: „Hat Sie schon einmal jemand auf ihren Alkoholkonsum angesprochen?“ Ein kurzer Test (AUDIT-C, Tabelle 14, S.106) mit drei Fragen hilft einzuschätzen, ob eine Gefährdung und damit Hilfebedarf vorliegt. Bei der Untersuchung des Betroffenen finden sich Zeichen einer gestörten Leberfunktion, etwa verminderte Libido und beim Mann „weibliche“ Schambehaarung (die Leber stellt nicht mehr ausreichend Sexualhormone her), ein Caput medusae („Medusenhaupt“; geschlängelte Venenzeichnung auf dem Bauch als Zeichen eines Leberstaus) und weitere Gefäßveränderungen, z.B. im Gesicht. Die folgenden Laborwerte werden untersucht: GammaGT, ALAT, ASAT („Leberwerte“), MCV (mittleres Volumen der roten Blutkörperchen), CDT (Carbohydrate Deficient Transferrin; „Alkoholgedächtnis“ für den Konsum der vergangenen Wochen). Nur die Zusammenschau aller Laborparameter ist aussagekräftig. Tabelle 14: Alkohol: AUDIT-C-Screening-Test (Bush et al. 1998) Wie oft trinken Sie Alkohol? Nie 0 Einmal im Monat oder seltener 1 Zwei- bis viermal im Monat 2 Zwei- bis dreimal die Woche 3 Viermal die Woche oder öfter 4 Wenn Sie Alkohol trinken, wie viele Gläser trinken Sie dann üblicherweise an einem Tag? (Ein Glas entspricht 0,33 l Bier, 0,25 l Wein/Sekt, 0,02 l Spirituosen.) 1 bis 2 Gläser pro Tag 0 3 bis 4 Gläser pro Tag 1 5 bis 6 Gläser pro Tag 2 7 bis 9 Gläser pro Tag 3 10 oder mehr Gläser pro Tag 4 Wie oft trinken Sie sechs oder mehr Gläser alkoholischer Getränke bei einer Gelegenheit (zum Beispiel beim Abendessen, auf einer Party)? (Ein Glas entspricht 0,33 l Bier, 0,25 l Wein/Sekt, 0,02 l Spirituosen.) Nie 0 Seltener als einmal im Monat 1 Jeden Monat 2 Jede Woche 3 Jeden Tag oder fast jeden Tag 4 Ein erhöhtes Risiko und daher die Notwendigkeit unmittelbar zu handeln besteht ab einem Gesamtpunktewert von 4 bei Männern und 3 bei Frauen. 4. Kurzintervention Während einer Kurzintervention z.B. durch den Hausarzt ist keine Wertung angebracht. Das Gespräch sollte motivierend geführt werden und nicht ermittelnd. Reflektierendes Zuhören, positive Rückmeldung und eine strukturierte und konstruktive Zusammenfassung verhelfen zu einem nachhaltigen Erfolg. Die Themen der Kurzintervention sind (1) die Bestimmung der vorhandenen oder drohenden Fol- gen, (2) das derzeitige Missverhältnis zwischen langfristigen Zielen (z.B. Abwehr von Problemen) und derzeitigem Handeln, (3) die Anregung einer Entscheidung zur Verringerung des Alkoholkonsums und das Angebot von Anlaufstellen sowie (4) die Klärung der Frage, ob Anti-Craving-Substanzen (gegen den Suchtdruck) gegeben werden sollten (Naltrexon, Acamprosat), welche die Abstinenzrate verdoppeln. 5. Folgen für die Entwicklung des Kindes 1995, EL-SHEIKH, FLANAGAN 2001, KELLER, CUMMINGS, DAVIES 2005). Bei subklinisch alkoholerkrankten Eltern wird die Erziehung vor allem indirekt durch den Streit zwischen den Eltern und die dadurch geringe Abstimmung untereinander beeinträchtigt. Manifeste abhängige, d.h. häufig betrunkene Eltern versagen auch in ihrer unmittelbaren Erziehung (Abbildung 3 S.107; vgl. auch GOTTMAN 1993, EREL, BURMANN Zur Diagnostik des fetalen Alkoholsyndroms dient Tabelle 29 S.143. 106 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE Zum Nachlesen: MAJEWSKI 1987, GOTTMAN 1993, EREL, BURMANN 1995, EL-SHEIK, FLANAGAN 2001, TRUMANN 2002, KELLER, CUMMINGS, DAVIES 2005, MAYES, DAWSON, GRANT, STINSON 2005, DIEHL, MANN 2005. Abbildung 3: Alkoholabhängige Eltern und kindliche Störungen (Durchgezogene Pfeile: Wirkzusammenhang bei subklinisch alkoholerkrankten Eltern; gestrichelte Pfeile: zusätzliche Wirkung bei manifest abhängigen und häufig betrunkenen Eltern) Elterlicher Konflikt Elterliche Alkoholabhängigkeit Kindliche Entwicklungsauffälligkeiten Ineffektive Erziehungsmethoden 107 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE 2.14.4. Das Münchhausen-by-proxy-Syndrom Beim Münchhausen-Syndrom (ASHER 1951) erzeugen Betroffene absichtlich Symptome oder Störungen und erzählen häufig dazu eine bunte und auf den ersten Blick gut nachvollziehbare Krankengeschichte mit dem Ziel, sich als Kranke behandeln zu lassen. onsteam und zu anderen Eltern. Sowohl eine besonders enge Beziehung zum Kind als auch auffällige Distanz können beobachtet werden, so dass die Beziehungsqualität nicht weiterhilft. In der Familienanamnese findet man nicht selten, dass Geschwister des Patienten unklar erkrankt sind, und im Extremfall kann auch ein früher ungeklärter plötzlicher Kindstod ein Hinweis sein. In einigen europäischen Ländern ist bei Verdacht eine Videoüberwachung zulässig, in Deutschland bislang nicht. Das Münchhausen-by-proxy-Syndrom (MEADOW 1977) oder Münchhausen-Stellvertreter-Syndrom ist eine Kindesmisshandlung, bei der eine Betreuungsperson (zumeist die Mutter) bei ihrem Kind Krankheiten angibt oder selbst hervorruft. Teils geht es um bloße Berichte über Symptome, teils aber auch um schwere absichtlich erzeugte Verletzungen oder Erkrankungen mit bisweilen tödlichem Ausgang. Das Kind leidet unter den Misshandlungen, unter unnötigen medizinischen Prozeduren, erfolglosen Behandlungen und Krankenhausaufenthalten. Tabelle 15: Münchhausen-by-proxy-Syndrom (nach MEADOW 1977) 1. Entstehung Die betreffenden Mütter geben vielfach an, selbst abgelehnt oder missbraucht worden zu sein. Viele von ihnen haben schon bei sich selbst Krankheiten vorgegeben oder selbst herbeigeführt. Frühe MutterKind-Interaktionsstörungen, z.B. Geburts- oder Stillkomplikationen scheinen gehäuft vorzukommen. Aus der Störung heraus erfahren die Mütter eine besondere Bedeutung und Zuwendung. 2. Symptome Eine Vielzahl organischer und psychischer Störungen kann absichtlich hervorgerufen werden. In jedem zweiten Fall ist das zentrale Nervensystem betroffen (Apnoe, Schwindel, Krampfanfälle, Apathie, Koma), in einem Drittel der Magen-Darmtrakt (Erbrechen, Durchfälle, Blutungen, Blutbeimengungen in Stuhl, Urin und Erbrochenem, Gedeihstörungen), des weiteren unklares Fieber, Infektionen, Stoffwechsel- bzw. Elektrolytentgleisungen, künstliche Verletzungen oder Erkrankungen der Haut, psychische Symptome, pränatale Manipulation (wie Auslösen einer Frühgeburt), Vortäuschung eines sexuellen Missbrauchs (s. Tabelle 15 S.108). 3. Diagnostik Symptome Ursachen Anfälle, Apnoen, Schwindel Vergiftung, Ersticken, Druck auf Karotissinus. Blutungen (z.B. im Erbrochenen, im Urin, genital) Mütterliches Blut (besonders Tampon), rohes Fleisch, Verschmieren kindlichen Bluts (Nase, Vulva etc.), Gabe von Marcumar etc. Fieber Erwärmtes Thermometer, manipulierte Kurven, Injektion kontaminierten Materials in die Vene oder einen zentralen Venenkatheter im Krankenhaus. Durchfälle Abführmittel. Erbrechen Mechanische Auslösung oder Gabe von Salz und Brechmitteln. Bluthochdruck Manipulation der Blutdruckkurven oder Manipulation von Manschetten. Hautausschläge Mechanische Verletzungen der Haut, Ätz- und Farbstoffe. Nierensteine Gries in kindlichem Urin, der zuvor mit Blut kontaminiert wurde. Koterbrechen Erbrechen auslösen und mit Stuhl verrühren. Gedeihstörung Nahrung vorenthalten, verdünnen oder z.B. aus der Magensonde abziehen. 4. Differenzialdiagnostik In der Regel gibt es früher oder später Hinweise, z.B. Widersprüche in der Anamnese, im klinischen Befund oder den Laborwerten, im Verlauf der Erkrankung oder der Behandlung. Häufig werden die Symptome nur von dem Verursacher beobachtet. Er oder sie muss nicht notwenig medizinisch vorgebildet sein, gibt sich aber interessiert und beteiligt sich vordergründig engagiert an der Behandlung des Kindes, ohne aber an einer Entlassung interessiert zu sein. Bisweilen gibt es einen engen Kontakt zum Stati- Alle in Frage kommenden körperlichen somatischen Erkrankungen müssen sorgfältig abgeklärt werden. Das Münchhausen-by-proxy-Syndrom ist mitunter auch berührt, wenn es um Versicherungsbetrug, Pflegegeld oder um die Vermeidung einer Abschiebung geht; diese zweckgebundene Simulation oder Aggravierung (etwas schlimmer darstellen als es ist) tritt sicher deutlich häufiger auf als ein Münchhausenby-proxy-Syndrom. Bei einem solchen Betrug wird in 108 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE der Regel der Aufwand einer ausführlichen und sorgfältigen Anschlussbehandlung gescheut, d.h. die schwere Diagnose wird erstaunlich gelassen angeboten, eine Behandlung aber abgelehnt. Ist ein Münchhausen-by-proxy-Syndrom nachgewiesen, dann muss dies gut dokumentiert werden. Die Eltern werden sodann getrennt befragt und konfrontiert. Anschließend sind die anstehenden Maßnahmen mit beiden Eltern zu erläutern. Je nach Fall werden das Jugendamt, die Staatsanwaltschaft und ggf. auch Therapeuten herangezogen. Ein Kind wird nach einem Verkehrsunfall vorgestellt, und es werden Aufmerksamkeits- und Lernschwächen als ‚posttraumatische Störung’ geschildert. Eine sorgfältige Befragung des Kindes, der Eltern, der Kindergarten-Erzieherinnen bzw. Lehrer klärt, dass die Symptome schon vor dem Ereignis bestanden haben. Nach der Konfrontation müssen alle Kontakte des Täters zum Kind begleitet werden. Jegliche Süßigkeiten oder Geschenke sind untersagt, da selbst nach der Eröffnung noch Intoxikationsversuche vorgekommen sind. Zu beachten ist auch, dass die auslösenden Personen Suizidversuche unternehmen können. Ein abrupter Behandlerwechsel ist – ggf. unter Einschaltung des Jugendamtes und des Gerichtes – zu verhindern. Inszenierungen und vorgebliche Symptome werden psychiatrisch den dissoziativen bzw. somatoformen Störungen zugeordnet. Durch Psychosen bedingte Schädigungen anderer müssen abgegrenzt werden. Auch während der üblichen und normalen Versorgung und Zuwendung gibt es Phasen, in denen Eltern einmal überfürsorglich bis ängstlich sind. Diese Eltern lassen sich aber auf eine gute und sensible Aufklärung ein und sind in der Regel zum Wohle ihrer Kinder veränderungswillig. 6. Verlauf und Prognose Bis zur Diagnosestellung vergehen viele Monate. Betroffen sind meist Kleinkinder. Es gibt eine signifikante Mortalität (Schätzungen zufolge bis 30%), und die Geschwister können in bis zu 10% ebenfalls betroffen sein. 5. Vorgehen und Behandlung Zum Nachlesen: Das Münchhausen-by-proxy-Syndrom erfordert eine besonders gute Zusammenarbeit des Teams, denn gewöhnlich wird Wochen und Monate über ungewöhnliche Symptome, Verläufe und Verhaltensweisen diskutiert, bevor der Verdacht aufkommt. Erneut vergeht Zeit, bis er bestätigt ist. Vor allem muss verhindert werden, dass die Betroffenen die Behandelnden wechseln. Bei dringendem Verdacht können eine vorübergehende Trennung von Mutter und Kind, eine konsequente Bezugspflege oder 24-StundenWachen zur Klärung beitragen. ASHER 1951, MEADOW 1977, KRUPINSKI, TUTSCH-BAUER, FRANK, BRODHERRHEBERLEIN, SOYKA 1995, MARCUS, AMMERMANN, KLEIN, SCHMIDT 1995, POETS 1995, MCCLURE, DAVIS, MEADOW, SIBERT 1996, SOUTHALL, PLUNKETT, BANKS, FALKOV, SAMUELS 1997, ARTINGSTALL 1999, PLEYER 2004. 109 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.14 STÖRUNGEN AUF DER ELTERNEBENE 2.14.5. Pathogene Eltern-Kind-Beziehungen und Bezugspersonen verloren geht, welche für eine effektive Entwicklung notwendig ist. Der Neuaufbau kostet Zeit und Energie, und zuweilen mehr als vorhanden ist. Eine Reihe von Störungen hängt mit pathogenen Eltern-Kind-Beziehungen zusammen: Isolation ist eher eine Ursache als ein Symptom depressiver Stimmungslagen. Isolierte Menschen nutzen die sehr effizienten sozialen Lerntechniken (Lernen durch Zuwendung, Lernen am Modell, symbolisiertes Lernen) zu wenig und sind eher darauf angewiesen, dem riskanteren Weg über Versuch und Irrtum bzw. Assoziation zu folgen. Misserfolge und Frustration häufen sich, so dass die Betroffenen häufiger als andere versagen. Ihnen hilft Aufmunterung und Lob für Selbstverständliches nicht nachhaltig. Sie müssen konkret dabei unterstützt werden, wieder Anschluss zu bekommen, etwa in Ausbildung, Arbeit und Freizeit. Anerkennung stellt sich dann von selbst ein. Ambivalente Bindungen können z.B. durch widersprüchliche Vorbilder, unstete Erziehungsmethoden oder uneinheitliche (bestärkende und unvermittelt aversive) Zuwendung ausgelöst werden. Kinder können dadurch in erhebliche Konfusion gebracht werden. Drogenkonsumierende Peers wirken durch ihre ‚Coolness’ und gleichzeitig ihre Kriminalität ambivalent-spannend. Reaktive Bindungsstörungen im engeren Sinne, die auf Vernachlässigung in der frühen Kindheit zurückgehen, führen zu einem hohen Anteil in eine schwere und grundlegende soziale Behinderung. Diese Kinder sind sozial gehemmt, wenn sie früher schwer und viel misshandelt worden sind, oder sozial enthemmt, wenn sie primär vernachlässigt worden sind. Teilweise haben Kinder beide Bedingungen erfahren. Mitunter entstehen symbiotische Bindungen. Gehäuft ist dies bei Schulvermeidern, Koabhängigkeit, Essstörungen oder im Zusammenhang mit Sekten zu beobachten. In diesen Beziehungen wird vielfach suggestiv kommuniziert, und als Strafe werden Bindungsverlust, Schuld und Sühne, Demütigung und Kränkung angedroht oder praktiziert. Dies verfestigt die Abhängigkeit und behindert die Entwicklung freier Meinungsbildung und autonomer Handlungsfähigkeit. Bindungsbrechende Ereignisse, v.a. die Trennung der Eltern, der Tod einer nahen Bezugsperson, Kontaktabbrüche oder Beziehungsstrafen lösen häufig Störungen aus, weil die enge und für die Entwicklung notwendige Abstimmung zu einzelnen Erziehungs- 110 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15. 2.15 KOGNITIVE UND VERHALTENSTHERAPIE Kognitive und Verhaltenstherapie 2.15.1. Vorstellungen Seit jeher beschäftigen sich Menschen mit der Frage, wie Empfindungen, Vorstellungen und verlässliche Erkenntnisse entstehen. Gezielte und gesteuerte Informationsverarbeitung ordnen wir einer langen Denk- und Forschungstradition zufolge dem Bewusstsein zu. Dort grenzen wir methodische Teilprozesse wie Wahrnehmung und Empfindung, Reflexion und Planung ab, die vielfältig miteinander in Verbindung stehen (Abbildung 4 S.112; über viel detaillierte Modelle verfügen Mathematiker und Informatiker; vgl. KRIESEL 2008). Inhaltlich erkennen wir Zwischenergebnisse wie flüchtige Ideen, Gedanken und Launen, beständigere Vorstellungen und Gefühle und schließlich solide Einstellungen. Diese beeinflussen als mehr oder minder stabile Erwartungswerte unsere künftige Wahrnehmung, unsere Empfindungen und unser Handeln. chem Zutrauen jemand an neue Aufgaben herangeht, diese bewältigt und unvermeidbare Rückschläge meistert. „Ich bin attraktiv – aber Aussehen ist nicht alles“. „Eine Reihe von Mitmenschen mögen mich. Auch ich sollte andere achten und respektieren.“ „Wenn ich erfolgreich sein will, muss ich strukturiert arbeiten, mich aber auch regelmäßig erholen.“ Aaron T. BECK fiel Mitte des letzten Jahrhunderts auf, dass Tiefenpsychologen viel Zeit damit verbrachten, die inhaltlichen Vorstellungen depressiver Patienten zu analysieren, zu interpretieren (deren Spannungen würden sich ‚nach innen kehren’) und ggf. zu verändern. Er wandte sich stattdessen den methodischen Aspekten zu und erkannte, dass schwermütige Menschen die Welt durch eine selbstkritische und eingefahren-pessimistische Brille wahrnehmen und daraus mit der Zeit verzerrte Meinungen, kaum nachvollziehbare Empfindungen und verquere Handlungen ableiten und einüben, die sich überdies noch selbst verstärken. Daraufhin suchten er und eine Reihe weiterer Forscher nach Methoden, um diesen dysfunktionalen Empfindungs- und Denkmustern (Erwartungen, Schemata, automatischen Gedanken) entgegenzuwirken (MEICHENBAUM, NELSON und CRAIGHEAD, HOLLAN und KENDALL, LEWINSOHN, CLARK, COBSON und SHAW, BARLOW und CERNY, WRIGHT und THASE). Der Begriff der Automatik drückt aus, wie schnell diese Gedanken kommen, wie sie unvermittelt, d.h. ohne sorgfältige Prüfung gleichsam kurzschlussartig als wahrhaftig angenommen und sogleich auch emotional bewertet werden. Wie die Informationsverarbeitung gesteuert wird, hängt u.a. davon ab, • welche Lernmethoden ein Individuum gelernt hat und wie es sie anwendet, • welche inhaltlichen Anforderungen aktuell gestellt werden (z.B. Befriedigung eines Bedürfnisses, Erledigung einer Arbeitsaufgabe, Klärung einer Meinungsverschiedenheit), und • welche äußeren und individuellen Bedingungen intervenieren, etwa Müdigkeit, Zeitdruck, Angst. Vor- bzw. Einstellungen über sich selbst, die Welt und die Zukunft beeinflussen und bestimmen im Sinne einer Rückkopplung (positive oder auch negative Selbstverstärkung) die Art und Weise, mit wel- 111 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15 KOGNITIVE UND VERHALTENSTHERAPIE Abbildung 4: Kognitives Modell Wahrnehmungs-Methoden Methoden der Erinnerung und der Bewertung von Information Sinneseindrücke: Wahrnehmung, Empfindungen Erwartungswerte: Fest-, Vor- und Einstellungen Methoden der Informationsverarbeitung Reflexion Methoden der Äußerung Gefühle, Meinungsäußerungen, Handlungen 2.15.2. Kurzschlüsse Beim Lernen geht es nicht nur um Differenzierung, sondern auch um Vereinfachung. So ist die Schlussfolgerung sinnvoll und berechtigt, dass alle Schwäne weiß sind, wenn ich bisher nur solche gesehen habe. Zweifel daran müssten erst begründet werden. Im – vorläufigen – Wissen, dass alle Schwäne weiß sind, erwarten wir künftig auch nur weiße Schwäne; d.h. unsere Wahrnehmung richtet sich darauf ein. Gegen einfaches Denken, das Zeit und Energie spart, ist nichts einzuwenden, v.a. wenn es sich um spezifische Inhalte handelt. „Wenn ich Angst habe, dann verliere ich die gesamte Kontrolle über mich.“ „Allgemein gibt es für mich nur Erfolg oder Desaster.“ „Ich muss härter arbeiten, weil ich weniger intelligent als andere bin.“ Derartige Gedanken- und Empfindungsknäuel entstehen, wenn der Betroffene aufhört, seine Einstellungen (Erwartungswerte) sorgfältig mit neuen Beobachtungen und Empfindungen (empirischen Daten) abzugleichen und sich damit festfährt (Feststellung Vorstellung Einstellung). Dadurch wird früher oder später die Anpassung (v.a. der Austausch von Information zwischen Individuum und Umwelt) gestört. Jeder weiß indes, dass man mit seiner Umwelt, mit anderen Menschen oder sich selbst in Konflikt gerät, wenn man in bestimmten Vorstellungen irrt oder unflexibel geworden ist. Wer dies bemerkt, ist auch in der Lage, seine Fehl- oder Kurzschlüsse, ihre Entstehung und Aufrechterhaltung zu analysieren und zu verändern. Menschen mit derart starren Denk-Schemata reden häufig von „der Welt“, sie personifizieren häufig („ich bzw. andere als ganze Person“, anstatt über deren Äußerungen oder Handlungen zu sprechen), und sie äußern sich eher über „alle Zukunft“, anstatt über die als nächstes anliegenden Schritte. Wer sich auf globale Ansichten versteift (z.B. „der Mensch ist des Menschen Wolf“), der wird die Welt künftig aus dieser Brille (Attributionsstil) betrachten und sein Handeln darauf ausrichten. Mitunter verstricken sich Menschen in festgefahrenen Erwartungen und Einstellungen. Auch im Alltag trifft man oft auf Fehlvorstellungen. Häufig werden z.B. Ursache und die Wirkung vertauscht. „Nichts kann mich davon abbringen, dass die Zukunft für mich schwarz aussieht.“ 112 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15 KOGNITIVE UND VERHALTENSTHERAPIE „Wer mich in Spannung bringt, muss damit rechnen, dass ich mich (aggressiv) wehre’“. Ängsten, Essstörungen, Substanzmissbrauch, Persönlichkeitsveränderungen und Psychosen auswieten. Depressive meinen z.B., dass Missempfindungen und Misserfolge ausnahmslos auf ihre Person zurückgehen, weitreichend und sehr stabil sind und nur durch sie selbst wieder zu regulieren sind. „Wenn andere mich kritisieren, wende ich mich beleidigt ab.“ „Tauchen Probleme auf, dann greife ich zur Flasche.“ Kognitive und Verhaltenstherapeuten sprechen diese kognitiv-emotionalen Fehler konkret an. Ihre Klienten sollen erkennen, wie sich Wahrnehmen und Empfindung, Denken und Handeln beeinflussen. Technisch gesehen, soll ihre Informationsverarbeitung wieder an Datennähe, Struktur und Flexibilität gewinnen. Es geht darum, produktive Vorstellungen zu entwickeln, also Schemata, die durch realistische Erwartungen gedämpft und durch Erfolge angepasst werden. Derartige Haltungen (vgl. Tabelle 16 S.113) führen zu Getriebenheit bis hin zu zwanghaftem Denken bzw. Verhalten, zu rigiden Meinungen und Vorstellungen, zu Irritationen und Stimmungsausbrüchen. Auch „erlernte“ Hilflosigkeit (SELIGMAN 1975) geht darauf zurück, wie sich Menschen Kausalität, Handhabbarkeit und den Einfluss von Ereignissen erklären. Schließlich kann sich dies zu Depression und Tabelle 16: Maladaptive Schemata (nach FRIEDMAN, THASE, WRIGHT 2008) Autonomie Abhängigkeit, Unterwerfung, Verletzlichkeit, Angst vor dem Verlust der Selbstkontrolle „Ich bin auf dauerhafte Unterstützung angewiesen.“ “Ich opfere meine Bedürfnisse (freiwillig oder gezwungenermaßen) denen der anderen.“ „Katastrophen (natürliche, kriminelle, gesundheitliche, finanzielle) können jederzeit eintreten.“ „Ich könnte jederzeit die Kontrolle (über meine Impulse, mein Verhalten, meine Gefühle, meinen Intellekt etc.) verlieren.“ Verbundenheit Emotionale Unterversorgung, Verlassen werden bzw. Verlust, Misstrauen, soziale Isolation bzw. Entfremdung „Meine Bedürfnisse (hinsichtlich Nahrung, Empathie, Gefühlen) werden niemals angemessen befriedigt werden.“ „Ich könnte unvermittelt Bezugspersonen verlieren oder könnte für immer emotional isoliert werden.“ „Ich erwarte, dass andere mich verletzen, missbrauchen, ärgern, belügen oder manipulieren.“ „Ich bin von der Welt abgeschnitten, unterscheide mich grundlegend von anderen, gehöre keiner Gruppe bzw. Gemeinschaft an.“ Wertigkeit Unzulänglichkeit, nicht liebenswert sein, soziale Unerwünschtheit, Inkompetenz bzw. Versagen, Schuld und Strafe, Scham und Aufregung „Ich bin es (wenn meine Unzulänglichkeit herauskommt) grundsätzlich nicht wert, geliebt und anerkannt zu werden.“ „Ich bin unerwünscht, unangenehm für andere, sexuell unattraktiv, von niedrigem Status, beschränkt oder langweilig“. „Ich bin im Alltag, bei Entscheidungen oder hinsichtlich Leistungen unfähig.“ „Ich bin moralisch schlecht und unverantwortlich, und ich verdiene Kritik und Strafe.“ „Ich schäme mich; meine Äußerungen und Handlungen sind für andere inakzeptabel.“ Begrenzungen und Standards Überzogene Standards, Anspruch „Andere erwarten extrem viel von mir, und diesen Vorstellungen muss ich genügen, koste es was es wolle, selbst wenn ich dabei Glück, Zufriedenheit, Gesundheit oder gute Beziehungen verliere.“ „Was andere wollen (oder ich selbst will), muss sich sofort erfüllen können.“ 113 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15 KOGNITIVE UND VERHALTENSTHERAPIE 2.15.3. Behandlungstechniken 1. Allgemeine Methodik motivierende Hausaufgaben sowie Selbsthilfetechniken ergänzen einander. 1a. Gemeinsam nach verlässlichen Daten suchen Das informierte Einverständnis über Behandlungsziele, Methoden und einzelne Behandlungsschritte sowie die gemeinsame Suche nach Lösungen (z.B. Nutzen bestimmter Daten, Annahmen, Vorstellungen und Handlungsweisen (kollaborativer Empirismus) fördert die aktive Teilnahme des Patienten. Aufzeichnungen über den Verlauf und ggf. wiederholt ausgefüllte Skalen verdeutlichen die Fortschritte. 1c. Settingfragen Zur Wirksamkeit tragen die Frequenz (bis zu zweimal oder mehr in der Woche, ggf. auch in 20-MinutenSitzungen), das Feedback (z.B. Video) sowie Partner-, Familien- und Gruppenbehandlungen bei; Klienten lernen untereinander mindestens genauso viel wie in einer Einzeltherapie (DeRubeis, CritsChristoph 1998). 1b. Allgemeine Ressourcen stärken Zusätzliche Methoden können sinnvoll bzw. notwendig sein, etwa eine Medikation mit Antipsychotika oder Antidepressiva. Die Dauer, die Schwere und weitere vorhandenen Störungen (Komorbidität) müssen ebenfalls berücksichtigt werden. Bisweilen kann besondere Therapieerfahrung (z.B. mit homosexuellen Patienten oder Einwandern oder mit Missbrauchsopfern) den Behandlungserfolg steigern. Psychotherapeuten behandeln im allgemeinen nicht nur die individuelle Störung und ihre Symptome, sondern sie fördern auch allgemein nützliche Fähigkeiten und Fertigkeiten, z.B. Einfühlung und Respekt, Ausgeglichenheit und Freundlichkeit, sorgfältiges Zuhören und gegenseitige Rückmeldung, Aufrichtigkeit und Humor sowie gesellschaftlich verantwortungsvolles Handeln. Diese unspezifische, aber zeitintensive psychoedukative Aufgabe kann auch teilstandardisiert angeboten werden, etwa durch ein soziales Training (Methoden: Modelllernen, Rollenspiel, praktische Verhaltensübungen), laienverständliche Literatur (Elternhandbuch) oder Computer Assisted Therapy (vgl. Wright et al. 2005). Instruktive Übungen mit guten Beispielen (z.B. zu bestimmten Begriffen oder zu Techniken wie Auslöschung, Verstärkung, Selbstbeobachtung, Exposition und ReaktionsVorbeugung, automatischen negativen Gedanken), 2. präventive Weltweit gibt es derzeit erhebliche Anstrengungen, um die nachweisbar gut wirksame Behandlungsform der CBT und ihre Methoden zu verbreiten. In vielen Ländern gehört sie zur Ausbildung von psychologischen und ärztlichen Psychotherapeuten und wird z.T. intensiv staatlich gefördert (z.B. Großbritannien). Die Kognitiven und Verhaltenstherapien sind die empirisch am besten untersuchten und besonders wirksamen psychotherapeutischen Behandlungsformen. An und mit individuellen (Fehl-) Vorstellungen arbeiten Bedeutungshierarchien (vom Sinneseindruck über die Wahrnehmung und erste Gedanken zu Vorstellungen und allgemeinen Einstellungen bzw. Erwartungen) können vielschichtig sein, sind mit zunehmender Tiefe stabiler und bestimmen umso mehr die spontanen Gedanken und Gefühle, die Steuerungen und Handlungen. Szenisches Arbeiten anhand dieser Erwartungen kann bei dem Patienten konkrete Empfindungen auslösen. Dadurch wird ihm bewusster, was er v.a. methodisch (und ggf. sekundär auch inhaltlich) verändern muss. Hierzu werden einige Techniken vorgestellt. Durch beständiges Nachfragen, inwieweit bestimmte Gedanken sinnvoll sind, werden die Genauigkeit und die Gültigkeit von Denkvorgängen geschult: Welches war der Anlass des (automatischen negativen) Gedankens? Was ging Ihnen durch den Kopf? Worin zeigt sich, dass ihr Eindruck genau bzw. richtig ist? Könnte es auch andere Erklärungen geben? Was könnte schlimmstenfalls passieren, wenn es wahr wäre? Patientin: „Das Treffen mit meinem neuen Bekannten verlief nicht gut – ich bin so traurig darüber!“ Therapeut: „Ist das nicht negatives Denken? War das Treffen wirklich so schlecht?“ 2a. Sokratisches Fragen Stimmungsänderungen des Patienten können Anlass geben, die Verbindung von Gedanken und Gefühlen, von Vorstellungen und Handlungen nachzuvollziehen und einer Realitätsprüfung zu unterziehen: Was würden deine Annahmen in Wirklichkeit bedeuten? Patientin: „Doch, wirklich! Er hat danach noch nicht einmal angerufen.“ Therapeut: „Wenn das tatsächlich so ist, was sagt das über Sie?“ 114 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15 KOGNITIVE UND VERHALTENSTHERAPIE Patientin: „ So etwas passiert mir häufig.“ tionistisch zu sein, sondern auch einmal „Fünfe gerade sein“ zu lassen und dadurch zu prüfen, ob seine früheren Überzeugungen angemessen sind. Therapeut: „Und wenn das so ist?“ Patientin (wird deutlich trauriger): „Irgendwas mit mir ist nicht richtig – ich werde zurückgewiesen, bin ein sozialer Problemfall … ich fühle mich so erbärmlich!“ 2d. Sich mit anderen abgleichen Der Patient kann sich an Geschwister, Partner oder Freunde wenden, die seine automatischen Gedanken bzw. den mangelnden Glauben an sich selbst „begutachten“ können. Dies fördert neben der Sachlichkeit auch die soziale Einbindung. Therapeut: „Wenn das wahr sein sollte – was wir noch herauskriegen müssen –, was sagt das über Ihre Welt und Ihre Zukunft?“ Patientin (bricht in Tränen aus): „Das bedeutet, dass keiner mich mehr lieben wird… Ich bin und bleibe eine alte Jungfer…“ 2e. Gedanken aufzeichnen Die Klienten werden sich ihrer Denkmuster bewusster, wenn sie täglich bestimmte Ereignisse, die zugehörigen Gedanken und Gefühle notieren. Später können sie bewerten, wie glaubhaft bzw. intensiv sie ihre Gedanken und Gefühle empfinden. Schließlich notieren sie, was sich dadurch verändert (s. Tabelle 17 S.117). (Beispiel aus Friedman, Thase, Wright 2008) 2b. Imagination und Rollenspiel Die lebendige Vorstellung (Imagination) einer angstauslösenden Szene (ggf. nach einer Entspannungsübung) oder das Rollenspiel sind häufig der theoretischen Reflexion überlegen. Diese Techniken haben den Vorteil, beliebige Details zu Personen, Umfeld, Vergangenheit oder Zukunft ergänzen zu können. Auch die Vorstellung oder Anfertigung von Hilfsmitteln, z.B. ein Stoppschild oder ein Merkzettel, können z.B. gegen Grübeln oder plötzlich aufkommende Spannungen helfen. Die Patienten können zudem eine Liste erkannter Schemata bzw. Vorstellungen anfertigen und auch behalten. Es besteht immer die Gefahr, dass „alte“ Vorstellungen wieder die Oberhand gewinnen. Ob ein hilfreicheres Schema die Oberhand gewonnen hat, ist somit erst unter einer entsprechenden Belastung zu erkennen. 2f. Vor- und Nachteile auflisten 2c. Mit Varianten spielen Manche Vorstellungen, Muster und Schemata haben durchaus ihren Sinn. Wer sich die Vor- wie auch die Nachteile veranschaulicht, kann seine Handlungsoptionen anpassen, flexibilisieren und sinnvolle Regeln zur Anwendung des fraglichen Musters finden. Negative Gedanken und Gefühle vermögen reales Versagen auszulösen. „Meine Leistungen waren schlecht, weil ich es mir von vorn herein nicht zutraute, mich nicht ausreichend vorbereitete und dadurch nicht motiviert war.“ „Ich muss immer perfekt sein“ mobilisiert Aufmerksamkeit, Motivation und führt zu guten Erfolgen. Destabilisierend wirkt hingegen: „Wenn ich nicht perfekt bin, bin ich wertlos“. Der Patient übt zunächst, seine Gedanken und Vorstellungen als vorläufig zu betrachten, deren Für und Wider abzuwägen und eine fragende Haltung mit konstruktiver Unsicherheit anzunehmen. Dadurch vermeidet er Kurzschlüsse und entdeckt Denkfehler (vgl. Tabelle 16 S.113). Später versucht er, seine negativen Überzeugungen abzumildern: Umgekehrt scheinen manche Vorstellungen zunächst einmal negativ, sie können sich aber auch „lohnen“. „Ich bin ein totaler Loser“ demotiviert: „Wenn ich etwas beginne und scheitere, dann geht es mir noch schlechter“. Dadurch wird aber auch jedwede Anstrengung gemieden. „Ich fühle mich bisweilen minderwertig, auch wenn das, was ich erlebt habe, dies nicht ausreichend stützt“. Der Therapeut sollte gegenüber den Vorstellungen des Patienten zunächst neutral bleiben. „Wo könnte die Vorstellung nützen, wo schaden?“ Als Hausaufgabe soll er probeweise seinen automatischen Mustern entgegenhandeln, z.B. nicht perfek- 115 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 3. 2.15 KOGNITIVE UND VERHALTENSTHERAPIE Verstärkung und Entspannung 3c. Entspannung 3a. Aktivitätenpläne, Kompetenz- und Wohlfühlübungen Ängstliche Patienten reagieren auf eigene Körpersignale bisweilen übersensibel, z.B. auf veränderten Puls oder Atmung, die trockene Kehle, ein Beklemmungsgefühl oder Verdauungsgeräusche. Rückwärtszählen, einen sicheren Ort imaginieren o.ä. lenken von assoziativen Auslösern negativer Gefühle, Stimmungen, Gedanken ab. Atemübungen, Autogenes Training oder Progressive Muskelrelaxation helfen gegen Spannungen, Hyperventilation, Angstund Einschlafstörungen. Depressive verlieren durch Isolation und Passivität mit der Zeit Quellen für positive Rückmeldung. Sie freuen sich nicht mehr über Erfolge und schöne Erlebnisse und fangen gedanklich an zu kreisen. Dies kann am Morgen beginnen und binnen kurzer Zeit zu Hilflosigkeit und tiefer Traurigkeit führen. Daher führen Therapeuten angenehme, erfolgreiche und soziale Aktivitäten in den Tag ein. Die Klienten erstellen sich daraus ein „Menü“ und sollen sich dessen regelmäßig bedienen. Sie können dies täglich protokollieren und dabei Freude und Erfolg skalieren, um das Schwarz-Weiß-Denken zu verhindern. 3d. Desensibilisierung Angst nimmt durch Vermeidung zu. Wer sich dem Auslöser stellt, der erfährt konkret, wie unnötig seine Angst ist. Drei Wege verringern die Angst: Nachdenken, Übung und Gewöhnung. Klient und Therapeut erstellen eine nach Schwere geordnete Liste der Angstauslöser. Diese wird abgearbeitet, ggf. auch erst imaginativ, in Anwesenheit des Therapeuten oder mithilfe bestimmter Bewältigungstechniken. Eine begleitete Desensibilisierung bzw. Exposition kann viele bisher lebenslange Ängste binnen Stunden auflösen, etwa die Angst vor dem Fliegen, vor Tunneln, Höhen, Hunden, Wasser oder Insekten. 3b. Stufen- und Verstärkerpläne Wenn notwendige Aufgaben aufgrund der (z.B. depressiven) Symptomatik liegen bleiben, dann helfen Stufenpläne, die Arbeit konkret zu strukturieren. Selbstinstruktion, die Vorstellung der Lösung und (Selbst-) Belohnung helfen Patienten. Zeitnahe und konkrete positive Verstärker helfen dabei mehr als negative Verstärkung (Entzug der Belohnung) und Bestrafung, da letztere negative Gefühle und soziale Distanz auslösen. Flooding lässt die Graduierung beiseite. Der Klient wird möglichst rasch dem maximal ängstigenden Ereignis ausgesetzt, damit die autonome Gewöhnung (Anspannung löst automatische Impulse aus) nicht Raum greift (cognitive response prevention). Wenn Kommunikationspartner (Paare oder Familienmitglieder untereinander) ihr eigenes (ungünstiges) Verhalten mit dem des Gegenübers begründen, kann man dies zum einen trennen (jeder kümmert sich zunächst einmal um sein eigenes Handeln), zum anderen bewusst und planvoll miteinander verhandeln und das Ergebnis – eine gegenseitige Verstärkung – in einem Vertrag festhalten: Du hilfst mehr beim Haushalt, dafür unternehmen wir am Wochenende etwas. 4. Patienten mit Zwängen oder Ängsten bewältigen dies gedanklich nicht immer oder scheuen die Beteiligung an einer Desensibilisierung bzw. Exposition. Variationen auf der Zeitschiene CBT-Therapeuten arbeiten vor allem an pragmatischen gegenwärtigen Lösungen: So wird z.B. ein depressiver Patient, zu dessen Symptomen die Vermeidung und der Rückzug gehören, dazu ermuntert und angeleitet, seine Alltagsroutinen wieder aufzunehmen, sich zu entspannen, das Grübeln zu unterbrechen (depressive Verstärker abzubauen) und durch konkrete und konstruktive Gedanken zu ersetzen. ken) zu begeben und dadurch möglicherweise neue dysfunktionale Vorstellungen aufzubauen. Biografische Reflexion (Arbeit an Vorstellungen über die Vergangenheit) sollte stabileren Patienten vorbehalten bleiben. Automatische Denk- und Handlungsmuster (z.B. „Ich werde geliebt, wenn ich…“) entstehen möglicherweise schon in der frühen Entwicklung, wenn das Individuum sich noch kaum selbst regulieren kann, wenn es grundlegend abhängig ist, und sie können durch äußere Ereignisse reaktiviert werden (BOWLBY 1979). Die Betroffenen sollten jedoch darüber aufgeklärt werden, dass durch eine ‚Aufarbeitung’ kein objektives Wissen, sondern erneut Vorstellungen entstehen; sie können durchaus plausibel und nützlich sein, dies sollte aber sorgfältig geprüft werden. Imaginative Techniken widmen sich eher den Vorstellungen über zukünftige Lösungen: Die Patienten sollen dadurch ihre Gedankenstruktur verbessern, anstatt sich auf eine Irrfahrt zu beliebig wirkenden Inhalten (‚tieferen Bedeutungen’, ‚Gründen’ bzw. ‚Ursachen’ trübsinniger oder ängstigender Gedan- 116 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.15 KOGNITIVE UND VERHALTENSTHERAPIE Tabelle 17: Ereignisse, Gedanken und Gefühle aufzeichnen Datum Welches sind die Auslöser? Ereignis, Gedanke, Erinnerung. Welche Gedanken folgen automatisch? Glaubhaftigkeit: Skala 1-100 Welche Gefühle kommen auf? Intensität: Skala 1-100. Welches sind die Gedankenfehler? Was sagt die Vernunft? Wie verändern sich die Gefühle durch die sachliche Prüfung? Überzeugung: Skala 1-100 Tabelle 18: Wochenprotokoll über Kompetenz und Wohlfühlen Uhrzeit (je 30 Min.) Montag Dienstag Mittwoch Donnerstag Freitag Samstag Sonntag Skala von 0 bis 5 für Kompetenz (Fähigkeiten und Erfolge) und Wohlfühlen (Freude und Spaß). 5. Supervision scheitern, weil er vermeint, selbst hierzu nicht in der Lage zu sein. Über derartige Hürden muss der Therapeut in kleinen Schritten als ‚Coach’ hinweghelfen. Mitunter intervenieren an dieser Stelle negative Gedanken von Therapeuten: „Mein Klient ist tatsächlich sehr unattraktiv, außerdem faul und dumm.“ Löst der Therapeut die eigenen negativen automatischen Gedanken (etwa über Intelligenz, Schönheit und Liebe) mithilfe einer sensiblen Supervision auf, dann gewinnt seine Patientenarbeit. 5a. Am Konzept bleiben Im typischen Verlauf einer Behandlung entfernen sich Therapeut und Klient zeitweise vom Behandlungskonzept, teils nähern sie sich wieder an. Letzteres wird dadurch unterstützt, dass die diagnostischen Erkenntnisse präsent bleiben (bisweilen gerät im Laufe einer Behandlung anfangs erhobene Information in Vergessenheit) und sich die Behandlung weiter am konkreten Alltag orientiert (und nicht zu allgemein oder unspezifisch wird). Dies wird durch eine kontinuierliche Supervision unterstützt. Derart ergänzen sich die Fallnähe und der Blick aus der Distanz. Zum Nachlesen: ABRAHAMSON, SELIGMANN, TEASDALE 1978, DERUBEIS, CRITS-CHRISTOPH 1998, FRIEDMAN, THASE, WRIGHT 2008, LINEHAN, COMPTOIS, MURRAY, BROWN, GALLOP, HEARD, KORSLUND, TUTEK, REYNOLDS, LINDENBOIM 2006, SELIGMAN 1975, WRIGHT, WRIGHT, ALBANO, BASCO, GOLDSMITH, RAFFIELD, OTTO 2005. 5b. Übertragungsphänomene beachten Die Rigidität mancher Patienten beeinträchtigt häufig auch die Behandlung. Wer sich als „Loser“ bezeichnet, kann an einer therapeutischen Hausaufgabe 117 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16. 2.16 GRUPPENPSYCHOTHERAPIE Gruppenpsychotherapie 2.16.1. Die Wirksamkeit von Elterntrainingsprogrammen Die Fähigkeit, Kinder zu erziehen, erwerben Menschen teils mit der eigenen Kindheit und Jugend, teils im Dialog mit anderen Eltern, vor allem aber im praktischen Umgang mit den eigenen Kindern. Sie setzt sich aus vielen einzelnen Fertigkeiten zusammen. Verfügen die Eltern selbst über gute biopsychologische Ressourcen, einfühlsame Bindungskompetenzen sowie ein reifes Bewusstsein und Verantwortungsgefühl, dann gibt es allen Grund anzunehmen, dass die Personen, auf die das Kind zuvörderst Bezug nimmt, ihm eben diese Strukturen im Laufe der Zeit verlässlich vermitteln. Dabei gibt es keinen allein selig machenden Weg, denn die Eltern müssen diese komplexe Aufgabe innerhalb sehr vielfältiger familiärer, kultureller und sozialer Umstände bewältigen. Junge Eltern bekommen in der Regel rasch mit, welche Bedürfnisse ihr Neugeborenes hat, wie es sie äußert und wie sie möglichst verlässlich zu befriedigen sind. Sie erobern gleichsam mit dem Kind zusammen eine gemeinsame neue Welt, und sie schützen es dabei vor Misserfolgen. Sie versuchen, mit der Gefühlswelt ihres Kindes Schritt zu halten, sie fördern und begleiten den Kontakt zu Gleichaltrigen, sie motivieren zum Lernen, und auch die unweigerlich auftretenden gegenläufigen Interessen sind tagtäglich zu bewältigen. Auch Elterntrainingsprogamme sind mit unterschiedlichen Konzepten erfolgreich. Sie wurden entwickelt, um fachliche gute pädagogische und therapeutische Methoden in die Schule und zu den Familien nach Hause zu bringen, um möglichst viele Familien zu erreichen und um vorbeugend zu arbeiten. 1. Untersuchungsmethoden reren Störungen. Auch die dortigen Therapeuten sind weniger ausgebildet und müssen täglich ein sehr breites Störungsspektrum abarbeiten. Es gibt umfangreiche Untersuchungen über die Wirksamkeit dieser Programme. Sie befassen sich mit dem Inhalt, der Methodik (Stil, Setting, Qualifikation der Anleiter), mit familiären Faktoren und auch dem Zugang zu bedürftigen Familien (CALLIAS 1994, DUNST, TRIVETTE, DEAL 1994, HENGGELER, SWENSON 2005, REYNO, MCGRATH 2006, ROGERS et al. 1981, SCOTT 2001, SIMPSON 2001, YULE, UDWIN 2001). Statistische Wirksamkeit bedeutet zudem nicht immer Erfolg im Alltag, z.B. eine geringere Rückfallquote bei Straftätern oder weniger Wiedervorstellungen in Institutionen. Die Wirksamkeit geht überdies nicht nur auf das Elterntraining zurück, sondern weitere Faktoren spielen eine bedeutende Rolle, etwa wie psychosoziale Dienste erreichbar sind, wie die Familie sozial unterstützt wird und inwieweit Störungen entdeckt werden (üblicherweise führen erst schwerere Zusammenbrüche zur Wiedervorstellung). Auch die Zufriedenheit der Eltern über ein Training drückt nicht immer auch einen beobachtbaren Erfolg beim Kind aus. Gleichwohl sollen die Ergebnisse der genannten Wirksamkeitsstudien hier zusammengefasst werden. Wirksamkeitsstudien leiden darunter, dass in der Regel die Autoren die Wirksamkeit ihrer Programme selbst untersuchen, und zwar an Universitäten und mit Familien aus der Mittelschicht, deren Kinder unter selektierten Auffälligkeiten und Störungen leiden. In den Standardeinrichtungen ist die Wirksamkeit schwerer zu belegen; dort sind die Familien benachteiligter (z.T. Multiproblemfamilien), im allgemeinen weniger motiviert, und die Kinder leiden unter schwe- 2. Inhalt fühle und Reaktionen der Eltern und auch die ElternKind-Beziehung. (Spezielle Elterntrainingsprogramme befassen sich mit Themen wie Frühgeburt, Behinderung, Misshandlung, Autismus.) Die Nähe zu einem ausgereiften Konzept ist ein wesentlicher Teil des Erfolgs (HENGGELER, SWENSON 2005, STERN 1998). Wirksame Elterntrainingsprogramme thematisieren die Vorbereitung auf die Elternschaft, die Entwicklung und ihre Förderung (z.B. Spielen, positives ElternKind-Verhältnis, realistische Erwartungen an das Kind, Belohnung, Zuwendung, Auszeiten, wertvolle Zeit), die Bewältigung problematischen kindlichen Verhaltens (z.B. Techniken wie Ignorieren), die Ge- Elterntrainingsprogramme müssen sowohl meinungsbildend als auch handlungsanleitend konzipiert sein. Feedback der erzieherischen Praxis (z.B. Videoarbeit, Live-Supervision, Rollenspiel) ist sehr wirksam; es spielt dabei keine Rolle, ob dies in einer 118 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16 GRUPPENPSYCHOTHERAPIE Elterngruppe, in einer Familie oder durch Anleiter stattfindet. (Depressive und ängstliche Eltern benötigen ein besonders sorgfältiges Feedback, um zunächst ihre eigenen Fähigkeiten anerkennen zu lernen, bevor es um Veränderungen geht.) Das Training sollte flexibel auf aktuell aufkommende Fragen eingehen können. So sollten sich spontan Untergruppen zu Themen wie Erziehung und Arbeit, Konflikte und Trennung, Pflege- und Adoptivkinder, Entwicklungsverzögerung oder chronische körperliche Erkrankungen bilden können. 3. Methodik Ein Training sollte nach einem festgelegten Curriculum (Lehrplan, Manual) ablaufen, von speziell ausgebildeten Therapeuten angeboten werden, schriftliches Arbeitsmaterial für die aktive Mitarbeit der Eltern bereitstellen (z.B. auch ein Tagebuch über positives Verhalten und Lösungen) und Medien bereit stellen, mit denen Eltern auch allein arbeiten können (Bücher und Videobänder). Kleine und wöchentlich tagende Gruppen sind besonders wirksam. Elternarbeit überträgt sich auf die Arbeit der Eltern mit ihren Kindern.) Hilfreich ist auch ein Mentor (Ally), der für konkrete Notfälle zuständig ist, mit den Eltern regelmäßig spricht und gemeinsam mit ihnen kurzfristig Lösungen erarbeitet (vgl. Child Management Training Plus Ally Support Training). Den meisten Erfolg haben Elternpaare, die regelmäßig teilnehmen und sich gemeinsam trainieren lassen. Es kommt nicht darauf an, ob das Training im Hause der Eltern oder in einer Einrichtung durchgeführt wird. Open-end-Programme, die für Teilschritte erst den Erfolg fordern, bevor vorangeschritten wird, haben sich für Eltern von niedrigem sozioökonomischem Status bewährt (ROGERS et al. 1981). Besonders erfolgreich sind Programme, die auch das Training der Kinder selbst einschließen. Dadurch verbessert sich auch ihre verbale Ausdrucksfähigkeit. Reine Elternprogramme (wie übrigens auch isolierte Familientherapie ohne aktives Training der Betroffenen) sind bei antisozialem Verhalten von Kindern oder Jugendlichen kaum wirksam. Ein kooperativer Ansatz (die Therapeuten verstehen sich als Praktiker und weniger als die Experten, die immer sagen, was richtig zu tun ist) respektiert die Sicht der Eltern, erweitert das Handlungsspektrum, hilft den Eltern konkrete Fragen kreativ und selbständig zu lösen und lässt ihnen die Wahl zu tun, was am besten funktioniert. (Ein erzieherisch-beratender Stil kann Eltern das Gefühl vermitteln, ihr spontaner Erziehungsstil sei falsch, der Experte zeige die Fehler auf und lehre das Richtige. Dieser Stil der Eine gute Organisation verringert die Abbruchrate, z.B. gute Werbung, ansprechende Räume, Kinderbetreuung und eine Tageszeit, die den Klientenfamilien entgegenkommt. Auch die Professionellen, die mit den betroffenen Familien arbeiten (Hausärzte, Jugendhelfer, Pflegeeltern, Erzieher und Lehrer), sollten trainiert werden, und zwar möglichst mit übereinstimmenden Konzepten. 4. Familiäre Faktoren Die bekannten familiären Risikofaktoren wirken auch auf die Akzeptanz bzw. Mitarbeit und den Erfolg von Elterntrainingsprogrammen: Niedriges Einkommen und geringe Bildung, familiäre psychosoziale Störungen, dauerhafte elterliche Uneinigkeit (dies ist durchaus nicht notwendigerweise ein Ausschlussgrund) bzw. Trennungsfamilien, die Zugehörigkeit zu einer Minderheit, sehr junge Mütter oder eine große Familie. Eine Frühintervention wird z.B. von HochrisikoFamilien mit leichteren Problemen kaum angenommen. Je nach Klientel haben Einzel-, Gruppen- und Familientherapien wie auch Elterntrainingsprogramme Abbruchraten zwischen 0 und 50%. Therapeutisch erfahrene Trainer sollten entscheiden und der Familie mitteilen, ob das Elterntraining durch eine ausführliche individuelle Diagnostik bzw. Intervention ergänzt werden muss. Selbst beim besten Willen lässt sich die Bevölkerung nicht flächendeckend erreichen. In Queensland/Australien, dem Herkunftsland von Triple-P, sind mit einer Kombination aus Elterntraining, Fernsehprogramm und Krisenintervention nur ca. 10% der Eltern mit diesem Programm in Berührung gekommen. Insgesamt bekommt nur ein Bruchteil der Kinder, die von Spezialisten behandelt werden müssen, diese Hilfe auch. Hier kursieren Zahlen zwischen 5 und maximal 25%. Eltern, die äußern können, was sie selbst brauchen, die eigene Aufgaben sehen, und die Veränderungen nicht nur vom Kind oder von ihrem Partner verlangen, sind erfolgreicher. Mellow Parenting Programme: Das Elterntraining beruht auf intensiver Video-Feedback-Arbeit. Es werden eine Reihe von Beobachtungsdimensionen kodiert und bewertet (PUCKERING et al. 1996): Schwere kindliche Störungen lassen sich kaum durch Elterntrainingsprogramme allein beeinflussen. 119 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16 GRUPPENPSYCHOTHERAPIE Vorausschauend handeln, Selbständigkeit fördern, vermittelte Gegenseitigkeit, Zusammenarbeit und Verhandlung, Belastung und Missstimmung, Kontrolle und Konflikte. Multisystemische Therapie: In diesem Konzept (HENGGELER, SWENSON 2005) geht es um eine intensivierte ambulante und vor allem aufsuchende familien- und gemeindebasierte Behandlung von Kindern und Jugendlichen. MST arbeitet mit Familien- bzw. Gemeinde-Settings und DienstleisterVerantwortung getreu den folgenden Prinzipien (Zusammenfassung von neun Punkten): Triple P (Positive Parenting Programme): Triple P wurde in Australien entwickelt und intensiv auch von der Kostenseite her evaluiert. Laut eigener Analysen reduziert ein Aufwand von 250 USDollar je Kind die dissozialen Auffälligkeiten einschließlich Straftaten um mehr als ein Drittel. Probleme haben ihre Bedeutung im aktuellen Kontext. Handlungen, die Probleme aufrecht erhalten, sollen verändert werden. Triple P setzt multimedial auf verschiedenen Interventionsebenen an: Fernsehsendungen, Selbsthilfematerialien, Kurzberatung, zehnwöchiges Elterntrainingsprogramm und zehnwöchige verhaltenstherapeutische Familienintervention. Thematisch geht es um die Entwicklung von Erziehungsfertigkeiten („wertvolle“ Zeit, mit Kindern reden, Zuneigung zeigen), das Beibringen neuer Fertigkeiten (Modelllernen, beiläufiges Lernen, Fragen – Sagen – Tun, Punktekarten), die Förderung wünschenswerten Verhaltens (Loben, Aufmerksamkeit, spannende Beschäftigung) und den Umgang mit Problemverhalten (Familienregeln, direktes Ansprechen, absichtliches Ignorieren, klare ruhige Anweisungen geben, logische Konsequenz, Auszeit, Aktivitätenpläne). Konkrete Interventionen bei den Eltern umfassen Strukturen, Zuwendung und Bedürfnisse. Bei den Jugendlichen geht es um Leistungsbereitschaft, Sicherheit für andere und Hilfsbereitschaft zu Hause. Die Wirksamkeit wird ständig bewertet und rückgemeldet: Passt die Intervention, strengen sich alle an, nutzen wir hilfreiche Interventionen? Familieneigene Lösungen werden unterstützt. Die Familienmitglieder sind verantwortlich, die Therapeuten fungieren als Berater und Anwälte. Zum Rotenburger Elterntraining s.u.. 120 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16 GRUPPENPSYCHOTHERAPIE 2.16.2. Exkurs: Gruppentherapeutische Arbeit in Rotenburg 1. Ambulante Gruppentherapie „Schwer zu bremsen...“ für Eltern impulsiver Kinder 2. Ambulante Gruppentherapie „Durch Dick und Dünn“ für adipöse Kinder, Jugendliche und ihre Familien Das Elterntraining „Schwer zu bremsen...“ besteht aus neun Treffen, die thematisch aufeinander aufbauen. Die einzelnen Treffen sind methodisch ähnlich aufgebaut. Zu Anfang werden die Hausaufgaben im Plenum vorgestellt und besprochen. Anschließend erarbeiten sich die Teilnehmer meist in Kleingruppen das aktuelle Thema selbst und stellen die Ergebnisse im Plenum vor. Nach einer Pause (mit Kaffee und Kuchen) folgt ein Theorieteil (Powerpoint-Präsentation). Die Analyse von Videosequenzen und Rollenspielen runden das Programm ab. Zentral für das Training ist der Austausch der Eltern untereinander. Das Programm umfasst die folgenden Sitzungen: Dieses Gruppentrainingsprogramm verbindet kognitiv-verhaltenstherapeutische Ernährungs- und Aktivitätsbausteine mit gesundheitspsychologischer Beratung. Die Kinder führen zunächst ein einwöchiges Ernährungsprotokoll. Durch Ernährungswissen (Ampelsystem) werden die Kinder in die Lage versetzt, zwischen günstigen und ungünstigen Lebensmitteln zu unterscheiden und auszuwählen. Schrittweise sollen die Kinder sog. „strukturierte Esstage“ einführen, und sie erarbeiten eigene Ideen im Umgang mit Süßigkeiten. Die Familie erlernt zudem Bewegungsspiele, und Art und Dauer werden ebenfalls protokolliert. Häusliches Üben wird durch Bonuspunkte verstärkt. Soziale Kompetenzen stehen ebenfalls auf dem Programm. Der Mitarbeit der Eltern gilt besondere Aufmerksamkeit: In Elterngruppen werden die wichtigsten Ziele und Inhalte geklärt. Die Eltern können dabei Erfahrungen austauschen und gemeinsam erarbeiten, wie sie ihre Kinder am besten unterstützen können. Dies motiviert die Eltern, mit den Kindern und den Therapeuten auch im Alltag an einem Strang zu ziehen. Im Einzelnen umfasst das Training die folgenden Bausteine: Starter: Vorstellung der Teilnehmer und der Referenten. Einführung in das Thema und die Methoden. Grundzüge der Entwicklung: Risiken, Ressourcen, Entwicklungsaufgaben. Hör’ zu! Denk’ mit! Mach’ mit! Was heißt eigentlich schwer zu bremsen? Die Macht der Gedanken: Wie wird mein Verhalten positiv beeinflusst? Wie bleibe ich dran? Gemeinsam durch Dick und Dünn: Einstieg und Kennenlernen. In der Spur bleiben: Autonomie trainieren, Grenzen setzen, Strukturen für Tag und Nacht und mehr. Essen ist nicht schwer, Abnehmen dagegen sehr: Gemeinsam statt einsam! Wenn’s nicht vorangeht: Zuwendung ist Aufmerksamkeit und Belohnung, Multimedia heißt Nähe – Hören – Sehen – Berühren, Konsequenzen, positive Rückmeldung und Reflexion. Grün – Gelb – Rot: Ernährung: Das Ampelsystem. Mensch ärgere dich nicht: Umgang mit Ärgernissen und Hänseleien. Die Weichen früh stellen: Vorbeugung: Was muss ich wissen, was muss ich sehen und wie muss ich handeln, um „schneller zu sein“? Bewegung macht Spaß: Bewegung und Bewegungskiller (Langeweile, Fernsehen...). Lernen zu lernen! Die Kunst des Lehrens und Lernens: Schrittweiten und Hilfen, vom Einfachen zum Schweren, vom Langsamen zum Schnellen, vom systematischen Dranbleiben zum Erfolg. Der Zuckerdetektiv: Worin befindet sich Zucker? Spaß am Lernen: Neugier, Gelassenheit, Motivation durch Spannung und Anreize? Nützen Zeit-, Pausenund Haushaltspläne? Riechen – Fühlen – Schmecken: Wissen zu Lebensmitteln. Patenschaften unter den Kindern und Treffen unter den Eltern. Ende gut, alles gut! Bilanz, Verleihung der Urkunden, Abschlussfest. Zeitreise mit Motivationsfeier. Das Streichholzspiel. Stimmung bei Tisch: Regeln und Rituale. 121 der Gruppe: Schluss- und TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16 GRUPPENPSYCHOTHERAPIE 3. Ambulante Gruppentherapie „Kleine Kinder, kleine Sorgen...?“ für bindungsschwache Kinder und ihre Eltern 4. Ambulante Gruppentherapie „Mut proben“ und "Mu-TIGER"für sozial unsichere Kinder und Jugendliche Die Eltern-Kind-Gruppentherapie „Kleine Kinder – kleine Sorgen...?“ dient dazu, die Beziehungs- und Bindungsfähigkeit von Kindern und zugleich die Erziehungsfähigkeit der Eltern zu fördern. Die Gruppentherapie richtet sich vor allem an Eltern mit entwicklungs- und bindungsgestörten Vorschulkindern. In Vorgesprächen werden die Behandlungsziele für jede einzelne Familie erarbeitet. Hausbesuche dienen dazu, Videomaterial zu gewinnen, das nach der Methode des Mellow Parenting Programme ausgewertet und nach Entscheidung der Eltern zur Diskussion gestellt wird. Jedes Gruppentreffen besteht aus drei Teilen: In der Elterngruppe wird v.a. biografisch gearbeitet. In der Aktionsgruppe spielen und werken Kinder und Eltern gemeinsam, dabei werden neue Ideen für den Umgang und die Erziehung ausprobiert und auf Video aufgezeichnet. In der Elternwerkstatt wird gewonnene Videomaterial ausgewertet. Die Eltern tauschen sich unter fachlicher Anleitung von Pädagogen und Therapeuten darüber aus, wie sie mit besonderen Verhaltensweisen ihrer Kinder umgehen bzw. sie erziehen. Die Kinder werden in dieser Zeit separat betreut. Es finden zwölf vierstündige Gruppentreffen 14-tägig nachmittags statt. Es nehmen bis zu acht Eltern mit ihren Kindern im Alter von 2 bis 5 Jahren teil. Zu den folgenden Bausteine werden jeweils zwei Themen angeboten: Die ambulante Gruppentherapie unter dem Motto „Mut proben“ und "Mu-TIGER" wendet sich nicht nur an Traumaopfer, sondern allgemeiner an Jugendliche bzw. Kinder mit sozialen Unsicherheiten und Ängsten, sozialem Rückzug, Stimmungsschwankungen, Traurigkeit, Antriebs- und Interesselosigkeit, Leistungsängsten, wenig Selbstvertrauen und Durchsetzungsvermögen. Diese Symptome drohen zu chronifizieren und sind nicht selten Vorläufer psychischer Störungen Erwachsenener. Das Training ergänzt die ambulante Familientherapie. Das Training umfasst zwölf Treffen zu je 1,5 bis 2 Stunden in 14tägigem Abstand, ein späteres Auffrischungstreffen sowie Elternmodule. Das Training ist ressourcenorientiert und verfolgt ein kognitiv-behaviorales Therapiekonzept. Inhaltliche Schwerpunkte sind Selbstwahrnehmung und Eigenverantwortung, soziale Fertigkeiten, Interessen und Freizeitaktivitäten, Regulation von Stimmungen sowie das Relativieren ungünstiger Bewertungsmuster, Vorstellungen und Überzeugungen („kognitiver Knoten“). Methodische Herangehensweisen sind Psychoedukation, Rollenspiele mit Videofeedback, Selbstbeobachtung, Selbstbewertung und Selbstverstärkung sowie Trainingsaufgaben für zu Hause. Das Programm umfasst die folgenden Sitzungen: Starter: Überblick über das Training. Wir kriegen’s hin! Eltern sein. Meine Ziele vor Augen: Trainingsziele. Wer bin ich? Entwicklung und Verhalten. Gut mit anderen klarkommen: Selbstsicherheit. Meine Familie. Jeder Mensch ist anders. Aktiv und besser drauf: Wie hängen Vorstellungen, Stimmungen und Handlungsimpulse zusammen? Meine Lebensgeschichte. Wertvolle Zeit. Übung macht den Meister: Der Umgang mit anderen. Die besten Tage meines Lebens. Anerkennung. Schwangerschaft und Geburt. Alltäglichen Krisen mit Kindern vorbeugen. Übung macht den Meister: Aktivitäten, Genuss und Spaß. Sexualität. Wie geben wir Kindern durch Erziehung Orientierung? Zwischenbilanz: Übungen, Feedback. Spannungen. Angemessen Kontakt aufnehmen. Die Macht der Gedanken: Gedankenknoten: Vom Runterzieher zum Aufbauer. Meine Zukunft. Kinder anleiten. Die Macht der Gedanken: Gedankliche Mutmacher. Mädchen und Jungen, Frauen und Männer. Unangemessenem Verhalten Einhalt gebieten. Stadtrallye: Soziale Herausforderungen. Was habe ich erreicht?: Aktivitäten, die gut tun. Kindesmisshandlung. Über Erziehungsmethoden verfügen. Abschlussfeier: Urkundenverleihung, Rückmeldung, Ausblick. Was haben wir gelernt? Was haben wir nach Ende der Gruppe vor? Nachtreffen und Auffrischung. 122 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.16 GRUPPENPSYCHOTHERAPIE 5. Ambulante Gruppentherapie „Multisystemische Therapie der Essstörungen“ 6. Das Rotenburger Präventive Elterntraining: Wie fördern Eltern die Entwicklung ihrer Kinder? Die Multifamilientherapie für Essgestörte (SCHOLZ, ASEN 2001, GEHRMANN, PRANKEL et al. 2005) verbindet die individuelle Familientherapie mit der Gruppentherapie. Die Teilnehmeren können während ihrer Behandlung das ambulante, teil- und vollstationäre Setting wechseln. Die Erziehungsverantwortung verbleibt von Beginn an bei den Eltern. In der Gruppentherapie geht es um die Herkunft der Störung, die Entwicklungsaufgaben, das Üben einer normalen und konfliktfreien Nahrungsaufnahme sowie ein fruchtbares familiäres Miteinander. Zudem dient die Gruppe als soziales Übungsfeld. In einem gemeinsamen Rahmen teilen sich die betroffenen Jugendlichen, die Eltern und die Therapeuten die Verantwortung für den Fortschritt in Entwicklung und Behandlung. Die Hauptverantwortung für die Kinder bleibt bei den Eltern. In der Regel werden zehn Termine angeboten, und zwar zu Beginn mehrmals wöchentlich ganzbzw. halbtags, später in wöchentlichem bzw. zweiwöchentlichem Abstand meist halbtags. Die Dauer und auch die Inhalte werden auf den Bedarf einer Gruppe abgestimmt. Es geht um die folgenden fünf Hauptthemen (der Zeitbedarf richtet sich nach dem Fortschritt der Patienten): Dieses präventive Elterntraining soll den Eltern bewusst machen, wie sie die Reifung ihrer Kinder voranbringen, und wie sie die unterschiedlichen Lernmethoden noch verbessern können. Das Seminar wird durch einen öffentlichen Vortrag eingeleitet, und anhand der Anmeldungen wird die Gruppe zusammengestellt. In sechs Sitzungen hören die Eltern Impulsreferate, arbeiten in Kleingruppen und bekommen Arbeitspapiere. In sechs Terminen werden die folgenden Themen behandelt: Grundlagen der Entwicklung: Risiken, Ressourcen, Reifungsdynamik und Entwicklungsaufgaben. Wie entwickelt sich Bindung? Von Erwartung über Beziehung zur Bindung. Lernen zu lernen. Die sechs grundlegenden Lerntechniken. Entwicklungsziele: Bewusstsein und Verantwortung. Gefahren und ihre (Vor-) Zeichen: Woran erkennt man eine gefährdete Entwicklung? Wie werden Entwicklungsstörungen behandelt? Welche Hilfen bieten Schule, Jugendamt und Therapeuten? Modul 1: „Die Eintrittskarte“: Unter welchen Bedingungen kann und werde ich teilnehmen? Modul 2: „Der erste Schritt auf sicheres Terrain!“ Der Status quo. Wo starten wir? Wie viel esse ich wann? Wie esse ich? Was will ich wie erreichen? Wie kann ich mich verantwortlich an der Behandlung beteiligen? 7. Pädagogische Stationsprojekte Auf den Stationen werden die folgenden Gruppenprojekte angeboten: Modul 3: „Vom Start weg den Erfolg im Visier!“ Individuelle Stufenpläne, Soll und Ist, Meilensteine des Erfolges, Bedingungen und Folgen. • Bewegung • Entspannung Modul 4: „Wissen ist Macht, und gemeinsam sind wir stark!“ die Hintergründe der Essstörung, Familie und Freunde, Drogen, Schule und Ausbildung. • Haushalt und Ernährung • Kreatives Gestalten • Malen und Kunst Modul 5: „Erfolge halten!“ Was haben wir erreicht, was können wir noch verbessern? Weitere Themen: Entwicklung, Nahrungsaufnahme, Wissen über die Störung. Die Macht über den eigenen Körper. • Medien • Psychomotorik • Rollenspiel • Soziales Training • Umwelt und Garten Die Curricula für die genannten Gruppenpsychotherapien und Stationsprojekte stehen zur freien Verfügung. 123 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17. 2.17 PSYCHOPHARMAKOTHERAPIE Psychopharmakotherapie 2.17.1. Arzneimittelrecht Wer Medikamente verordnet, ist für seine Verschreibung verantwortlich. Soll die Medikation eines Hausarztes während eines stationären Aufenthaltes fortgesetzt werden, dann ist das Krankenhaus verantwortlich für Wirkung, Neben- und Wechselwirkungen. Daher wird innerhalb der Klinik auch ein Medikament, das vom Hausarzt verordnet wurde, nur auf klinikärztliche Anordnung gegeben, und jede Gabe wird einzeln dokumentiert. dernde Erkrankung behandelt wird, keine Alternativen vorhanden sind und mit diesem Medikament die begründete Aussicht auf einen Behandlungserfolg besteht. Die Ärzte sind andererseits gehalten, die nach aktuellem Wissensstand besten Heilmittel anzuwenden. Dass dies mitunter Arzneimittel sind, die noch nicht zugelassen sind, ist verständlicherweise manchen Eltern nicht unmittelbar einsichtig. Bei der Neuverordnung von Medikamenten gilt stets das Prinzip des informierten Einverständnisses. Viele Medikamente sind mangels ausreichender Studien nicht für Minderjährige zugelassen (vgl. Tabelle 28 S.140) Sie werden aber oft schon sehr lange erfolgreich eingesetzt. Wenn sie für eine Indikation noch nicht zugelassen sind, können sie im Rahmen eines sog. individuellen Heilversuches verordnet werden, wenn der Patient bzw. die Sorgeberechtigten entsprechend informiert wurden und schriftlich zugestimmt haben. Das Bundessozialgericht hat für diese Form der Verordnung in einem Urteil vom 19.03.2002 ausgeführt, dass dies nur erlaubt ist, wenn eine lebensbedrohende oder nachhaltig das Leben verän- Zum informierten Einverständnis gehört die Aufklärung der Sorgeberechtigten und, soweit die Jugendlichen die Tragweite abschätzen können, auch der betroffenen Jugendlichen. Ein Formular sollte das notwendige persönliche Gespräch ergänzen. Es werden medikamentöse und anderweitige Behandlungsalternativen sowie Art und Häufigkeit möglicher unerwünschter Wirkungen dargestellt. Auch individuelle Fragen sind aufzuführen. Die Betroffenen bzw. die Sorgeberechtigten müssen eine angemessene Bedenkzeit bekommen. Sie können die Behandlung jederzeit abbrechen. Widersprechen sich zwei Sorgeberechtigte, dann muss das Vormundschaftsgericht entscheiden. 2.17.2. Grundsätze für die Behandlung mit psychoaktiven Arzneimitteln Psychopharmaka werden in Art und Menge weltweit sehr unterschiedlich angewendet. Dies gilt auch zwischen den Industrienationen und selbst innerhalb eines einzelnen Landes. (1) evaluierten Störungskonzepten, (2) manualisierten Behandlungsabläufen und (3) den konkreten Entwicklungszielen des einzelnen Patienten zu orientieren. Wer psychoaktive Arzneimittel verschreibt, sollte darüber hinaus die folgenden vier Grundsätze beachten: Dies liegt zunächst an unterschiedlichen Ressourcen: Die Finanzen, die Ausbildung, das Wissen und die praktische Erfahrung sowie die Anzahl der Verschreiber, die Krankenversicherungssysteme, das vorhandene Störungsspektrum, die angewandten Störungsmodelle und Behandlungskonzepte spielen eine erhebliche Rolle. Psychopharmakotherapie ist Teil eines umfassenden Behandlungskonzeptes. Dieses stützt sich auf sorgfältig erhobene Risiken, Ressourcen und Reifungsdynamik, differenzierte Diagnosen und entwicklungsorientierte Behandlungsziele. Des Weiteren geht es um Bindungsaspekte, z.B. zu welcher Therapieschule die Verschreibenden gehören, und wie präsent Pharmafirmen in Institutionen, in der Öffentlichkeit und in Selbsthilfegruppen sind. Medikamente sind in der Entwicklungspsychiatrie selten die erste Wahl. Die Indikation richtet sich nicht nur nach Diagnosen (zumal sich ICD-10-Diagnosen teilweise stark überschneiden), sondern v.a. auch nach Symptomen. Schließlich geht es auch um Verantwortlichkeit, d.h. um die nationale Versorgungspolitik, die regionale Versorgung, die persönliche Verantwortlichkeit des Verschreibenden und ggf. Interessenskonflikte. Psychopharmaka verschaffen selten Symptomfreiheit. Häufig müssen mehrere Präparate ausprobiert werden, teilweise auch solche, die für das Alter noch nicht zugelassen sind (individueller Heilmittelversuch). Darüber müssen die Beteiligten aufgeklärt werden. Die konkreten Entscheidungen für bestimmte Behandlungsformen hängen demnach von vielen und sehr heterogenen Faktoren ab. International hat dies zu der Forderung geführt, sich noch sorgfältiger an 124 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Der Mitarbeit der Betroffenen gilt besondere Beachtung. Sie wird von persönlichen, störungsrelevanten und familiären Faktoren bestimmt, aber auch davon, wie die Patienten und ihr Bezugsfeld (Eltern, Pflege-, Erziehungs- und Lehrpersonal) an der Indikationsstellung beteiligt werden, und wie sie über die Wir- kung der Arzneimittel aufgeklärt werden. Die meisten Betroffenen werden Nebenwirkungen in irgendeiner Ausprägung erleben. Dies beeinträchtigt die Mitarbeit (Compliance). Die einzelnen Psychopharmaka und ihre Dosen sind in Kapitel 2.17.9 S.134 aufgeführt. 2.17.3. Verhaltensstörungen mit Aggressivität 1. Grundsätze Diagnosen: Die hier aufgeführten Medikamente wurden vielfach zunächst für andere Störungen entwickelt. Sie werden häufig bei v.a. männlichen Patienten mit einer pädagogisch nicht beherrschbaren Nervosität bis zur Impulsivität und Aggressivität eingesetzt. Vor der Verschreibung der Medikamente muss die Diagnose klar sein; es reicht nicht, lediglich die Symptome zu behandeln. Zur Wirkung schreibt TAYLOR (1994): "A review by Winsberg and Yepes (1978) concluded that the effect should be described as a rather general one: it made children more manageable, less agitated and easier to live with, but did not reflect any improvement in the disorder itself" (S. 891f). Dosierung: Im Akutfall sollte ausreichend dosiert werden, denn dies verhindert wiederholte Auseinandersetzungen, Frustration, eskalierende Wut und die Notwendigkeit nachzudosieren. Das Ziel sollte z.B. das rasche Ende eines Ausnahmezustandes sein. So bedarf es bei reaktiven Bindungsstörungen noch erheblicher weiterer Hilfen. Bei geplant-aggressivem dissozialen bzw. delinquentem Handeln ist keine Medikation angezeigt. Es ist zu beachten, dass starke Aggressivität eines Patienten auf der Eltern- oder Betreuerseite mit Unsicherheit, Angst und Gegenaggression gepaart sein kann. 2. Neuroleptika Sofort wirksame Medikamente sind (geordnet nach aufsteigender Wirksamkeit) Promethazin (Atosil), Chlorprothixen (Truxal), Levomepromazin (Neurocil), Pipamperon (Dipiperon) und Haloperidol (Haldol). Für eine längere Behandlung werden Chlorprothixen (Truxal), Pipamperon (Dipiperon), Risperidon (Risperdal), Haloperidol (Haldol), Quetiapin (Seroquel), Zuclopentixol (Ciatyl) und andere Antipsychotika verwendet. Bei aggressivem Verhalten intellektuell behinderter Kinder werden auch Chlorpromazin (Propaphenin), Thioridazin (Melleril) und Melperon (Eunerpan) empfohlen. 3. Antiepileptika Die Stoffe Carbamazepin, Lithium und Valproat werden auch gegen affektive Psychosen eingesetzt. Diese Diagnose wird im Kindes- und Jugendalter selten gestellt, dieser Indikation entstammt aber ihre Bezeichnung als „Phasenprophylaktika“ (gegen manische oder depressive Phasen) oder „Stimmungsstabilisierer“. Diesen idealisierenden Begriff sollte man nicht unreflektiert für die Behandlung aggressiver Kinder und Jugendlicher übernehmen. Lithium wird wegen der geringen therapeutischen Breite, der Intoxikationsgefahr und der Nebenwirkungen bei Minderjährigen nicht angewandt. Valproat: Indikation: Antiepileptikum, affektive Störungen, Aggressivität. Valproat ist gegen Aggressivität noch nicht zugelassen! Nebenwirkungen: Appetitlosigkeit, Abneigung gegen gewohnte Speisen oder Valproat selbst, Übelkeit, Erbrechen, Apathie, Ödemneigung, erhöhte Blutungsneigung; Gewichtszunahme, Fehlbildungsrisiko bei Schwangerschaften (Neuralrohrdefekte; ggf. vor Beginn Schwangerschaftstest!); durch erhöhten Testosteronspiegel polyzystisches Ovarialsyndrom (mit irregulärer oder abwesender Menstruation, Adipositas, abnormem Haarwuchs); Kleinhirnsymptome mit Ataxie; Porphyrie, Pankreatitis. Carbamazepin s. Dosistabelle. 125 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Wechselwirkung: Eine Komedikation mit Acetylsalicylsäure oder anderen Thrombozytenaggregationshemmern soll vermieden werden. Kontrollen: Differenzialblutbild, Leberwerte, Lipase, Amylase, Gerinnung; in den ersten 4 Monaten monatlich, anschließend vierteljährlich Blutbild, Differenzialblutbild, GOT, GPT, Lipase, Amylase, ab und zu Gerinnungsparameter. Blutentnahme 5 Tage nach einer Dosisveränderung und 8 Stunden nach der letzten Gabe. Spiegelbestimmung. Kontraindikation: Überempfindlichkeit; Leber- und Pankreasfunktionsstörungen, Blutungsneigung. Dosis: Wie bei Epilepsie. 2.17.4. Zwangs- und Ticstörungen Indikation: Bei Zwangs- und Ticstörungen wird v.a. Psychotherapie (Evidenz bei Zwangsstörungen für kognitive Verhaltenstherapie, Elternberatung und Elterntraining) empfohlen, teilweise zusammen mit SSRI (Selektiven Serotonin-Wiederaufnahmehemmern), v.a. wenn das Kind schwer beeinträchtigt ist. Tiapridex (Tiaprid): Wirkung: Die Wirkung tritt häufig erst nach 4-6 Wochen ein. Nebenwirkungen: s. Neuroleptika, weniger extrapyramidal-motorische Bewegungsstörungen (EPMS), häufiger erhöhtes Prolaktin mit Brustentwicklung, Milchfluss und ggf. ausbleibender Regelblutung; u.a. Toleranzentwicklung. Müdigkeit, Schwindel, Kopfschmerzen, Schlaflosigkeit, Gewichtszunahme. Wirkung: Die Erfolgsrate (d.h. geringere Symptome) liegt im Schnitt bei 40%. Wirksame Medikamente sollten ein bis zwei Jahre lang beibehalten werden. Langzeitstudien zufolge finden sich bei 50-80% der medikamentös behandelten Patienten noch nach 510 Jahren Zwangssymptome. SSRI s. unter Antidepressiva. Haloperidol: Aufklärung: Speziell für diese Indikation müssen alle Beteiligten wissen, dass die Medikamente in aller Regel die Symptome nur reduzieren, dass vielfach Nebenwirkungen auftreten (u.a. kognitive Leistungsschwächen durch Sedierung) und dass ggf. mehrere Medikamente ausprobiert werden müssen. Ärzte müssen die Indikation daher ausführlich mit den Betroffenen bzw. den Sorgeberechtigten besprechen. Indikation: Beim Tourette-Syndrom ist fast jedes Psychopharmakon untersucht worden; in kontrollierten Doppelblindstudien war lange Zeit nur Haloperidol (in ca. 70% der Fälle) wirksam. Wirkung: Die Symptome reduzieren sich um 70-80%. Meist reicht eine 4- bis 8-wöchige Gabe von Haldol 0.5-6.0 mg/d, um die Tics angemessen zu kontrollieren (s. Antipsychotika). Dosis: Tics kommen und gehen auch unter der Medikation, allerdings sind sie weniger ausgeprägt. Diesen Schwankungen sollte wegen der Nebenwirkungen nicht mit der Dosis gefolgt werden. Es sollte die geringste Dosis genommen werden, die die Symptome akzeptabel kontrolliert. Clonidin, Clonazepam, Risperidon und Perazin (Taxilan) werden ebenfalls bei Zwangs- und Ticstörungen eingesetzt. 2.17.5. Psychosen 1. Grundsätze Wirkung: Die meisten Antipsychotika blockieren v.a. die postsynaptischen D2-Rezeptoren mit Erhöhung des intrazellulären cAMP. Daneben antagonisieren sie teilweise auch Serotonin, Histamin, Acetylcholin und Adrenalin. Kompensatorisch erhöht sich die Katecholamin-Synthese (im Fall des Serotonins Anstieg des Hauptabbauprodukts Hydroxy-VanillinEssigsäure HVA in Liquor und Urin). Es werden drei dopaminerge Neuronensysteme beeinflusst: das nigrostriatale System (extrapyramidal motorische Nebenwirkungen), das mesolimbische System (antipsychotische Wirkung) und das tuberoinfundibuläre System (neuroendokrine Nebenwirkungen, v.a. Prolaktin). Atypische Neuroleptika antagonisieren nicht Indikation: Patienten mit Psychosen benötigen Schutz, Sicherheit und Ruhe vor den überwältigenden Sinneseindrücken und einer drohenden Eigenoder Fremdgefährdung. Viele Studien belegen, dass schizophrene Psychosen am besten von Beginn an auch medikamentös („neuroleptisch“: das Nervensystem beruhigend) behandelt werden. Behandelt wird auch abhängig von der Ursache. Drogeninduzierte Psychosen (bei Jugendlichen in 70%) verschwinden bisweilen auch durch den Entzug. Lange Prodromalphasen, z.B. vor dem Hintergrund schwerer frühkindlicher Deprivation, sind prognostisch schlechter. 126 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE nur die D2-Rezeptoren, sondern interagieren mit einer Vielzahl anderer dopaminerger, noradrenerger und serotoninerger Rezeptoren. Die Wirkung setzt häufig erst nach 2 bis 4 Wochen ein. Daher kann die zusätzliche Gabe von Benzodiazepinen oder niedrigbis mittelpotenten Antipsychotika bei Agitation, Ängsten oder Einschlafstörungen helfen, wenn diese Symptome nicht psychoedukativ zugänglich sind und den Patienten beeinträchtigen. Dosis: Jugendliche sollten oral mediziert werden; Depot-Neuroleptika sind schlecht steuerbar und setzen den Wirkstoff nur schwankend frei. Je nach Herkunft der Psychose beträgt die minimale Behandlungsdauer 6 Monate (drogeninduziert) bis ein Jahr (andere Ursache), nach einem zweiten Schub minimal 2 Jahre, nach weiteren Schüben fünf Jahre. 2. Wirkstoffe Starke Unruhe wird mit Levomepromazin (Neurocil) (sedierend, teilweise deutliche Hypotonie), Chlorprothixen (Truxal) oder Perazin (Taxilan) behandelt. Allgemein wird empfohlen, dass sich Ärzte auf wenige Antipsychotika konzentrieren sollten. Das gesamte Spektrum ist v.a. für Entwicklungspsychiater, die relativ wenig medizieren, nicht zu überblicken. Stupor bzw. Katatonie sprechen ggf. auf Lorazepam (Tavor) an. Phenothiazine mit aliphatischer Seitenkette: Chlorpromazin (Propaphenin), Levomepromazin (Neurocil), Promethazin (Atosil), Trifluopromazin (Psyquil): stärker sedierend. Mit Piperazinring: Fluphenazin (Dapotum, Lyogen, Omca), Perazin (Taxilan), Perphenazin (Decentan): geringer sedierend, geringere vegetative Nebenwirkungen, stärkere EPMS, in höherer Dosis stärker antipsychotisch. Mit Piperidinring: Periciazin (Aolept), Thioridazin (Melleril): mittelmäßig sedierend, weniger Nebenwirkungen, geringer antipsychotisch. Risperidon (Risperdal): Wirkung: Mittlere antipsychotische Wirkung. Nebenwirkungen: Gewichtszunahme. Wegen Nebenwirkungen werden 15% der Patienten umgestellt. Olanzapin (Zyprexa): Wirkung: Mittlere antipsychotische Wirkung. Nebenwirkungen: Wegen deutlicher Gewichtszunahme wird fast jeder zweite Olanzapin-Behandelte umgestellt. Pathologische Glukosetoleranz, d.h. diabetische Stoffwechsellage. Thioxanthene: Chlorprothixen (Truxal), Zuclopenthixol (Ciatyl), Flupenthixol (Fluanxol). Clozapin (Leponex): Butyrophenone u.ä.: Haloperidol (Haldol), Benperidol (Glianimon), Pipamperon (Dipiperon), Melperon (Eunerpan), Trifluperidol (Triperidol), Bromperidol (Impromen): stark antipsychiotisch, häufige EPMS. Wirkung: Dopaminerg, serotoninerg, beeinflusst ingesamt 14 verschiedene Rezeptorsysteme. Gute antipsychotische Wirkung, auch Besserung von Minus-Symptomen, keine EPMS, gut verträglich: Insgesamt werden 40% aller antipsychotisch behandelten Patienten später auf Clozapin umgestellt. Bei diesem Medikament bleiben 96% der Patienten. Die Wirkung tritt oft erst ca. vier Wochen nach Erreichen der Zieldosis ein. Diphenylbutylpiperidine: Pimozid (Orap), Fluspirilen (Imap). Benzamide: Sulpirid (Dogmatil), Amisulpirid (Solian), Tiaprid (Tiapridex). Atypische und neuere Neuroleptika: Clozapin (Leponex); Risperidon (Risperdal), Quetiapin (Seroquel), Ziprasidon (Zeldox), Olanzapin (Zyprexa). Indikation: Leponex ist für Psychosen und Zwangserkrankungen ab dem 16. Lebensjahr zugelassen. Wegen einer potentiellen Knochenmarksschädigung mit Agranulozytose existieren enge Verschreibungsauflagen: Zwei andere konventionelle Neuroleptika sollten zuvor ausreichend lang (in der Regel etwa über sechs Wochen) und genügend hoch dosiert ohne Wirkung oder mit intolerablen Nebenwirkungen gegeben worden sein. Bei Psychosen des Kindesalters werden Risperidon (Risperdal), Clozapin (Leponex), Amisulpirid (Solian) und Olanzapin (Zyprexa) gegeben. Eine Plus-Symptomatik (Wahn, Halluzinationen) wird häufig mit Butyrophenonen, Phenothiazinen, Benzamiden, und neueren hochpotenten Substanzen behandelt. Nebenwirkungen: Keine EPMS. Anfangs Müdigkeit, Blutdruckabfall, Pulsanstieg, Temperaturanstieg ohne grippe-ähnliche Symptome bis 39°C in den ersten zwei Wochen, Übelkeit, Appetitsteigerung, vermehrter Speichelfluss (mit 25-100mg Gastrozepin zu beherrschen); ggf. langsamere Hochdosierung. Seltene Die Minus-Symptomatik (Depressivität, Antriebsmangel) spricht besser auf Sulpirid (Dogmatil), Amisulpirid (Solian), Risperidon (Risperdal), oder auch Clozapin (Leponex) an. 127 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE gefährliche Nebenwirkungen: Agranulozytose (daher nur unter speziellen Auflagen, u.a. Registrierung des Verschreibenden bei Novartis GmbH, zu verschreiben). Blasenentleerungsstörungen bis zum akuten Harnverhalt, Herzrhythmusstörungen, Krampfanfälle. Gewichtszunahme (frühzeitig Ernährungsberatung und körperliche Aktivität). Monatlich EEG: unspezifische hochgespannte Theta/Delta-Wellen sind ohne Belang. Bei erhöhter Anfallsbereitschaft (hypersynchrone Aktivität, spikes bzw. spikes-and-waves) wird die Dosis verringert oder die Behandlung abgebrochen. Wechselwirkung: vor allem mit Antidepressiva. Haloperidol (Haldol) u.a. D2-Antagonisten s.u. Kontrollen: Behandlungsbeginn nur, wenn Leukozyten über 3500/µl und normales Differenzialblutbild. In Behandlungswoche 1-18 (riskant v.a. 6.-14. Woche): Wöchentlich Blutbild. Sofort absetzen, wenn Leukozyten <3500/µl bzw. Neutrophile Granulocyten <1500/µl; bei Eosinophilie >3000/µl bzw. Thrombocytopenie <50.000/µl relative Indikation zum Absetzen. Bei unklarem Fieber, Infektzeichen oder plötzlichem Absetzen der Substanz ohne triftigen Grund sofortige Blutbildkontrolle. Zunächst alle zwei Wochen EKG und Leberwerte. Serumspiegelkontrollen. Quetiapin (Seroquel): Wirkung: eher an den Serotonin- als an den D2Rezeptoren. Nebenwirkungen: Geringe Gewichtszunahme, Prolactin-neutral, keine EPMS oder kardialen Nebenwirkungen. 3. Risiken und Nebenwirkungen von Neuroleptika Hormonell: Erhöhte Prolaktin-Sekretion, dadurch sexuelle Funktionsstörungen, Brustentwicklung, Milchfluss, Gynäkomastie, ausbleibende Regelblutung. Das Gehirn und mit ihm auch die Transmittersysteme entwickeln sich mindestens bis zum 20. Lebensjahr. Wegen der erhöhten Neuroleptikaempfindlichkeit junger Menschen können extrapyramidalmotorische Symptome (EPMS) bereits in niedrigen Dosierungen auftreten. Bei den atypischen Neuroleptika treten keine (Clozapin/Leponex) oder weniger EPMS auf. Kardial: niedriger Blutdruck, Herzrhythmusstörungen, Perikarderguss. Blutbildveränderungen: Leukopenie, Leukozytose, Linksverschiebung, Eosinophilie, relative Lymphozytose, selten Agranulozytose; Anämie, erhöhte Blutgerinnung mit Thrombose- bzw. Embolierisiko. Extrapyramidal: Frühdyskinesien betreffen besonders die Muskeln an Kopf, Schulter, Nacken, Rachen, Kehlkopf und Augen. Bei Kindern und Jugendlichen treten sie häufig in der Eindosierungsphase und bei zügiger Dosissteigerung klassischer Neuroleptika auf. Als neuroleptisches Parkinsonoid werden Bradykinesie, Rigor, Tremor, Amimie, Salbengesicht, Hypersalivation bezeichnet. Diese Symptome treten meist einseitig auf. Die Akathisie ist eine Sitzunruhe. Als irreversible Spätdyskinesien treten klonische Kontraktionen einzelner Gesichtsmuskeln, Hände, Arme und Schultern auf; am gefährlichsten ist ein Kehlkopfkrampf (Glottisspasmus); diese Symptome sind abhängig von der Gesamtmenge der gegebenen Neuroleptika. Absetz-Dyskinesien treten innerhalb der ersten sechs Wochen nach dem Absetzen und v.a. bei jungen Menschen auf. Sie verschwinden innerhalb von vier Monaten, gelten aber als Warnhinweis für Spätdyskinesien. Kein Neuroleptikum ist frei von dieser Gefahr. Leber: Erhöhte Enzyme, Ikterus. Allergisch: Arzneimittelexanthem, gesteigerte Photosensibilität, Ablagerung von Pigment in Haut und Augen; v.a. bei atypischen Neuroleptika allergische Hautexantheme. Antihistamin-, Anticholinerge, α-adrenerg hemmende Wirkungen (in der Regel Rückbildung nach 8-10 Tagen): Speichelfluss (ggf. Gabe von Oxybutynin), Akkomodations- und Sehstörungen, Harnverhalt (wird selten mitgeteilt!), verstärktes Schwitzen, Hypothermie, selten Hyperthermie. Augen: Linsen- und Hornhauttrübung, Pigmenteinlagerung in die Netzhaut. Stoffwechsel: Gewichtszunahme durch Appetitsteigerung und vermindertes Sättigungsgefühl. Verringerte Glukosetoleranz (v.a. bei atypischen Neuroleptika) bis hin zur diabetischen Stoffwechsellage; Hyperlipidämie. Neuropsychisch: Pharmakogene Depression v.a. bei längerer Gabe hochpotenter klassischer Neuroleptika, z.B. Haloperidol. Neuroleptika-induziertes Delir (meist bei hochdosierter Kombination verschiedener Neuroleptika) mit optischen Halluzinationen, Unruhe, Desorientierung, Kreislaufentgleisungen. Erniedrigte Krampfschwelle (ggf. symptomatisch als neu auftretendes nächtliches Einnässen). Verbesserte oder auch verschlechterte kognitive Funktion. Malignes Neuroleptisches Syndrom (sehr selten, auch bei Kindern): Fieber, Muskelrigidität, autonome Dysfunktion (Hautblässe, Schüttelfrost oder Schweißausbrüche, ggf. Tachykardie, Tachy- bzw. Dyspnoe), mentale Veränderungen (meist milde Verwirrung, ggf. Bewusstseinsstörung), ggf. Rhabdomyolyse. Schon 128 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE bei Verdacht (CK-Erhöhung und ggf. Leukozytose) bedarf es einer engmaschigen stationären Überwachung. Neuroleptika sind bei begründetem Verdacht sofort abzusetzen. Intensivmedizinisch sind Muskelrelaxanzien wie Dantrolene, ggf. ein zentrales Dopa- min-Stimulans wie Bromocriptin indiziert. Die Frühsymptome entwickeln sich innerhalb von 48 Stunden bis hin zu sehr hohem Fieber mit Rigidität und Kreislaufkollaps, Leber- und Nierenversagen. 4. Kontrolluntersuchungen Vor Beginn einer Neuroleptikamedikation: Labor (Blutbild, Leberwerte, Kreatinin, Fettwerte, Blutzucker), ggf. EKG und EEG. Clozapin (Leponex): s. dort. Einstellungsphase: Täglich, später seltener Blutdruck, Puls; Labor- und ggf. EKG-Kontrollen ca. alle 2 Wochen. Wöchentlich Gewicht. 5. Zur Wirkungsamkeit ARMETEROS, DAVIES (2006) stellten anhand einer Metastudie die Unterschiede zwischen Typika (Haloperidol, Clozapin) und Atypika (Olanzapin, Risperidon; etwa viermal so teuer!) dar und kamen zu den folgenden Ergebnissen: Die Stoffgruppen wirken gleich gut, und auch die EPMS treten gleich häufig auf. Die Patienten nehmen an Gewicht zu, bei Atypika um ca. 4.5kg, bei Typika um 1.4kg. Die Sedierung ist bei Atypika stärker. In der Behandlung jugendlicher schizophrener Psychosen gibt es bisher nur wenige doppelblind-kontrollierte Studien. 6. Empfohlenes Vorgehen Rezidivprophylaxe: Risperdal (Risperidon) oder Zyprexa (Olanzapin) oder Solian (Amisulpirid) oder Leponex (Clozapin; in der Regel hier niedrigere Erhaltungsdosis). Akutbehandlung: Klassisches Neuroleptikum, z.B. Haloperidol oder Risperdal (Risperidon) bzw. Zyprexa (Olanzapin) bzw. Solian (Amisulpirid). Ggf. wird zusätzlich Tavor (Lorazepam) oder Diazepam gegeben, da die Neuroleptika häufig erst nach 2-6 Wochen wirken (wegen der Suchtentwicklung nicht länger als 4-6 Wochen). Leponex (Clozapin) wird gegeben, wenn zwei ausreichend hoch und lange (etwa vier bis sechs Wochen) dosierte Neuroleptikaversuche im Wirkungs-Nebenwirkungsprofil nicht ausreichen (zu Sonderbestimmungen s.o.). 2.17.6. Depressive und Angststörungen In diese Medikamentengruppe gehören neben den engeren Antidepressiva auch Arzneistoffe, die je nach Wirkstoff mit unterschiedlichem Wirkschwerpunkt sedierend (Tranquillizer), angstlösend (Anxiolytika) und schlafanstoßend (Hypnotika) sind. Antidepressiva sind bei schweren und mittleren depressiven Episoden indiziert, wenn eine Psychotherapie über etwa 8 Wochen wenig erfolgreich war. Sie sind auch bei affektiven Psychosen indiziert, diese Diagnose wird aber bei Kindern und Jugendlichen nur selten gestellt. Remission soll 3 bis 6 Monate lang nachbehandelt werden und dann langsam ausschleichend abgesetzt werden, um ein Rebound zu vermeiden. Bei Anorexie ist Essen das antidepressive Mittel der Wahl. SSRI können möglicherweise aber Rückfälle verhüten. Bei jeder antidepressiven Behandlung (ob medikamentös oder psychotherapeutisch) ist zu beachten, dass Patienten, denen es kurzfristig besser geht, in dieser Phase den Suizid konkreter ausfantasieren, ggf. planen und zuweilen auch begehen. Selektive Serotonin-Wiederaufnahmehemmer (SSRI) gelten als Mittel der ersten Wahl. Indes nehmen Hinweise auf ein erhöhtes Suizidrisiko nicht ab. Nach 129 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE 1. Pflanzliche Präparate Chloralhydrat wirkt schlafanstoßend. Baldrian ist ein (sehr wirksames!) Placebo. Es kann ohne weiteres preiswerter auch durch einige Tropfen Wasser oder Tee auf einem Zuckerstück o.ä. ersetzt werden kann. Johanniskrautextrakte gelten als indiziert bei leichten depressiven Episoden. Nebenwirkungen sind allergische Hautreaktionen, eine Photosensibilisierung und Leberenzyminduktionen. 2. Selektive Serotonin-Wiederaufnahmehemmer (SSRI) perreflexie, Myokloni, Tremor, Desorientierung, Erregung, Übelkeit, Erbrechen, Durchfall, Krampfanfälle, Bewusstseinstrübungen, Koma, Herzrhythmusstörungen; Multiorganversagen. Wirkung: Hemmung der Serotoninwiederaufnahme in die Präsynapse, damit Erhöhung der Serotoninkonzentration im synaptischen Spalt. Die Wirkung geht möglicherweise auf das veränderte Gleichgewicht zwischen Serotonin und den anderen Monoaminen bzw. den entsprechenden Rezeptorveränderungen zurück. Wechselwirkung: SSRI hemmen Cytochrom P450 und erhöhen damit die Konzentrationen von Haloperidol und Risperidon. Wegen der Gefahr eines Serotonin-Syndroms darf Lithium nur mit größter Vorsicht mit einem SSRI kombiniert werden. Mit MAO-Hemmern zusammen besteht ein erhöhtes Risiko für das zentrale Serotoninsyndrom; nach dem Ende der Behandlung sollte zwei Wochen gewartet werden. Besonders kritisch ist die Kombination mit Clozapin: SSRI (Ausnahme: Citalopram) erhöhen den Clozapinspiegel bis zur zwanzigfachen Konzentration und damit rasch in toxische Konzentrationen. Indikation: Depressive, Angst- und Zwangsstörungen. SSRI sind besser verträglich als trizyklische Antidepressiva. SSRI werden für Krisen oder für Angststörungen empfohlen, wenn psychedukative Methoden nicht erfolgreich waren. Die Datenlage (Wirksamkeitsstudien) ist für diese Indikation aber bisher schlecht. Dosis: SSRI können meist einmalig morgens eingenommen werden. Präparate: Fluvoxamin (Fevarin), Citalopram (Cipramil), Paroxetin (Seroxat). Wegen des bisher nicht ausgeräumten Verdachts erhöhter Suizidalität unter SSRI muss auf die aktuelle Produktinformation verwiesen werden. Derzeit wird zu besonderer Vorsicht geraten. Nebenwirkungen: Zu Behandlungsbeginn (in der Regel in den ersten zwei Wochen) Appetitminderung, Übelkeit, Kopfschmerzen, Schwitzen, innere Unruhe, Schlaflosigkeit, Sitzunruhe, Übelkeit, Durchfall, Gewichtszunahme, Agitation, seltener auch Tremor, die meist im Verlauf verschwinden. Libidoverminderung, verzögerte Ejakulation. Vermehrte ADH-Sekretion, damit konzentrierterer Urin. Zentrales Serotoninsyndrom: Selten, aber gefährlich: Fieber, Rigor, Hy- Dosis: Alle SSRI werden einschleichend dosiert und ausgeschlichen. Ein Auslassversuch erfolgt sehr langsam (25mg-Schritte alle zwei Wochen). 3. Benzodiazepine Wirkung: Verstärkung der hemmenden Funktion GABAerger Nervenzellen. Zusätzlich wirken sie muskelentspannend, antikonvulsiv und atemdepressiv (Vorsicht bei Patienten mit chronisch-obstruktiven Lungenerkrankungen bzw. Adipositas), sedierend und anxiolytisch. Störungen bekannt. Im Entzug kann es zu Angst- bis Panikzuständen, Delir mit motorischer Unruhe, Nestelbewegungen, erhöhter Suggestibilität, optischen und typischerweise kinästhetischen (sog. Fahrstuhlgefühl) Halluzinationen kommen. Präparate: Diazepam (Valium), Lorazepam (Tavor), Chlordiazepoxid (Librium), Oxazepam (Adumbran/Serax), Chlorazepat (Tranxilium), Nitrazepam (Mogadan), Medazepam (Nobrium), Flurazepam (Dalmadorm). Nebenwirkungen: Abhängigkeit. Der Benzodiazepinentzug ist schwierig und zeitaufwändig (Absetzen in Schritten von 0,5-1mg pro Woche). Als Nebenwirkung der Benzodiazepinabhängigkeit sind kognitive 130 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE 4. Trizyklische Antidepressiva (TCA) TCA werden mit Ausnahme von Doxepin (beim Drogenentzug) bei Kindern nicht mehr gegeben, da Studien bei Kindern und Jugendlichen keine Wirk- samkeit belegen und diese Präparate zu toxisch sind. Gegen die Begleitsymptome eines Drogenentzugs wirkt Doxepin 3x50mg, Magnesium, ggf. Diazepam. 5. Weitere Arzneimittel Teilweise werden zur Sedierung auch Neuroleptika eingesetzt, z.B. Promethazin (Atosil), Chlorprothixen (Truxal), Levomepromazin (Neurocil). wirkungen) und Antihistaminika (Tavegil) werden im Kindes- und Jugendalter nicht als Antidepressiva, Sedativa, Anxiolytika oder Hypnotika verwendet. Lithium (Nebenwirkungen, geringe therapeutische Breite), Barbiturate (Phenobarbital: atemdepressiv, toxisch), Betablocker (Propranolol: Kreislaufneben- 2.17.7. Stimulanzien 1. Amphetamin Nebenwirkungen: s.Methylphenidat. Kontrollen: Bei Beginn Blutbild, Leberwerte mit Bilirubin, Kreatinin. EKG und EEG sind nicht routinemäßig nötig. Im Verlauf Frage nach Schlaf, Nahrungsaufnahme und Gewicht, Weinerlichkeit. Kontraindikation: Psychose; Vorsicht bei Suchterkrankung in der Familie! 2. Methylphenidat Hypothetischer Wirkmechanismus: Die Wiederaufnahme von Katecholaminen (Dopamin, ferner Serotonin und Noradrenalin) wird gehemmt, und es soll die Dopamintransporterdichte im Striatum abnehmen. Die Symptomgesamtbelastung wird um maximal 30% gesenkt, Methylphenidat wirkt – zusammen mit psychoedukativen Maßnahmen – in 70%. Die Placebowirkung liegt bei 40%. In 20-30% zeigt sich keine Wirkung oder eine Verschlechterung. Eine Langzeitwirkung konnte bislang nicht bestätigt werden. Bei Komorbidität (in über 80% der Fälle) wirkt die alleinige Medikation wenig. Zur Langzeitwirkung: "In the last decades, studies have broadened the focus of the efficacy studies to include other target symptoms such as social functioning, academic skills, and aggressions. To date, studies have not demonstrated sustained, stimulant-induced improvement on these important variables." ... "To date there are only two double-blind, placebo-controlled, published studies that evaluated the sustained benefits and tolerability of stimulants in the long-term." – Es wird über eine gut kontrollierte 14-Monats-Studie mit einer Nachuntersuchung nach 10 Monaten berichtet: "the results ... are complex and are open to a range of interpretations (PELHAM, 1999)." S.78: "In the hundreds of efficacy trials of stimulants that have been conducted, eligibility criteria were usually set to include only school-age boys without comorbid psychiatric, medical, or major cognitive problems. … The stimulants have not been shown to improve school performance or social functioning." (RIDDLE, KASTELIC, FROSCH 2001, S.77). Methylphenidat wirkt nur auf Hyperkinese (Bewegungsunruhe), eine Wirkung auf die Aufmerksamkeit und die Konzentration ist nicht ausreichend erwiesen. Dosis: Nach einem Jahr Auslassversuch. Wenn Nebenwirkungen (Schlaf, Essen, Missstimmung mit Weinerlichkeit bis hin zu depressiven Symptomen) anhalten, sollte die Gabe für vier bis sechs Wochen ausgesetzt werden. Nebenwirkungen: Bei Dosen von 0,3 und 05mg/kg in über 50% Appetitminderung, Schlafstörungen, Ängstlichkeit, Irritabilität, häufigeres Weinen (allerdings teilweise auch bei Placebogabe); bei einem Drittel Bauch- bzw. Kopfschmerzen, Unruhe, Tachykardien, Kribbelmissempfindungen, Schwindel; häufig (!) zum Ende der Wirkung Rebound-Effekt mit Irritabilität, Opposition, Hyperaktivität, Ruhelosigkeit, Schlaflosigkeit (ggf. Spätgabe von 5mg); Induktion bzw. Ein neunjähriges Mädchen hatte vom Hausarzt zunächst hohe Stimulanziendosen bekommen und, nachdem es auffällig viel zu weinen begann, zusätzlich ein Antidepressivum. Nach plötzlich aufgetretenen psychotischen Symptomen wurde es eingewiesen. Nach zügigem Absetzen aller Medikamente verschwanden die Symptome. 131 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Verstärkung motorischer Tics (in 10-65%!), die auch nach Absetzen bestehen bleiben können (in über 5%). Bei Dosen über 1mg/kg werden kognitive Leistungen deutlich eingeschränkt. Bei Kindern mit einer zusätzlichen emotionalen Symptomatik ist die Nebenwirkungsrate deutlich erhöht; (vorübergehende) Wachstumsverzögerungen werden durch Medikamentenpausen vermeidbar. Langzeitfolgen: Es werden eine geringere Körperlänge, ein Parkinson-Syndrom und zytogenetische Veränderungen diskutiert (EL-ZEIN et al. 2005). Kontraindikation: Absolut: Psychose, Suchterkrankung, Anorexie, Kinder unter 6 Jahren, Schwangerschaft und Stillzeit; Relativ: Ticstörung, Suchterkrankung in der Familie, akute Angstzustände, Arrhythmien, Bluthochdruck, nicht-familiärer Kleinwuchs. Zur Diskussion um die Abhängigkeitsentwicklung bei Stimulanzien: Nach 1-2 Jahren ist eine Toleranzentwicklung möglich. Eine psychische Abhängigkeit und eine körperliche Abhängigkeit ist ebenfalls möglich: Durch abruptes Absetzen sind Entzugssymptome zu erwarten. Diese genannten drei Symptome definieren Abhängigkeit. (Nicht umsonst ist Methylphenidat ein illegal gehandelter Suchtstoff.) Kontrollen: Bei Beginn Blutbild, Leberwerte incl. Bilirubin, Kreatinin, Schilddrüse, Blutdruck, Puls, Körperlänge, Körpergewicht. EKG und EEG sind nicht routinemäßig nötig. Im Verlauf muss nach Schlaf, Nahrungsaufnahme und Gewicht, Weinerlichkeit gefragt werden. 3. Atomoxetin Wirkung: Hemmung der Noradrenalin-Wiederaufnahme, Verstärkung der Wirkung von Noradrenalin. Dysmenorrhoe, in über 10%: Schlafstörungen, Mundtrockenheit, Übelkeit; keine ausgeprägten Entzugssymptome. Im Vergleich zu Methylphenidat soll Atomoxetin keine Tics auslösen. Nebenwirkungen: Pulserhöhung, Blutdruckanstieg, Herzklopfen, Tachykardie, Mydriasis (weite Pupillen), Schwindel bis zur Ohnmacht, Müdigkeit (Hinweis auf beeinträchtigte Verkehrstüchtigkeit bzw. Maschinenbedienung), kurzer Nachtschlaf, Reizbarkeit, Stimmungsschwankungen, bei bis 30% der Patienten (nicht immer) vorübergehende Bauchschmerzen und Appetitlosigkeit, in 10% Übelkeit und Erbrechen, v.a. bei Behandlungsbeginn, Verstopfung; geringere Wachstumsgeschwindigkeit; medikamentöse Hepatitis; bei Erwachsenen Harnverhalt, verminderte Libido, Kontraindikation: Absolut: Medikamentöse Hepatitis, gleichzeitig MAO-Hemmer, Schwangerschaft, Stillzeit. Relativ: Warnhinweise hinsichtlich Feindseligkeit, emotionaler Labilität und Suizidalität; Herzkreislauf-Erkrankung, v.a. Hypotonie; Kombination mit Psychopharmaka, v.a. Paroxetin, Fluoxetin, Risperidon, Bupropion (zur Raucherentwöhnung). Kontrolle: Herz und Kreislauf, Leberwerte mit Bilirubin; Körpergewicht und Körperlänge. 2.17.8. Laxanzien und Antienuretika 1. Laxanzien Entleerung: Rektal Practo-Clyss (Phosphatsalz) ein Klistier (Schulkinder); Latenz: 15-30min. Polyethylenglykol (Macrogol 3350; Movicol): Bei akuter Verstopfung bis max. 8 Beutel täglich, bei chronischer Verstopfung 1-3mal täglich ein Beutel. Erhaltung: Lactulose (Bifiteral, Lactulose Neda etc., Pulverform oder flüssige Lösung), Dosierung: 1-3 ml/kg KG in 1-3 ED/d. 2. Antienuretika Desmopressin: Wirkung: Synthetisches Antidiuretikum. Die Urin-Osmolalität steigt, bleibt aber innerhalb der Norm; die endogene ADH-Sekretion wird auch nach einjähriger Behandlung nicht verringert. Maximale Plasma-Konzentration nach 45min., Wirkung 612 Stunden. Effektivität: Reduktion des nächtlichen Einnässens um 10-91% (70% überwiegend trocken), komplette Trockenheit innerhalb zwei Wochen: 24.5%, bleibende Trockenheit 6 Monate nach Behandlung: 5.7%. Ein Nachtalarmsystem (Klingelmatratze) ist langfristig mindestens ebenso wirksam. Indikation: Therapieresistenz gegenüber anderen Methoden in Kombination mit nicht-pharmakologischen Methoden, bei familiären und sonstigen Belastungen, die eine aufwändigere Behandlung nicht erlauben; Notwendigkeit von kurzfristigem Trockenwerden z.B. vor Schulausflügen. 132 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Dosis: 20-40ug intranasal zur Nacht. 40ug wirken besser als 20ug. Die Kinder sollten abends nicht trinken. Die intranasale Gabe ist bei primärer Enuresis wegen gefährlicher Elektrolytentgleisungen nicht mehr zugelassen. Nebenwirkungen: Nasenschmerzen, Nasenverstopfung, Schnupfen, Bindehautentzündung, vorübergehende Kopfschmerzen, Übelkeit, Bauchschmerzen. Propiverin (Mictonetten), Tolterodin (Detrusitol) bei Dranginkontinenz. Oxybutynin: Wirkung: Anticholinergicum; verringerte Detrusor-Kontraktionen, verminderter Blasenentleerungsdrang, erhöhte funktionelle Blasenkapazität. Nebenwirkungen: Mundtrockenheit, Dysphagie, Mundgeschwüre, beeinträchtigtes Sehen, Kopfschmerz, Schwindel, Müdigkeit, Schlappheit, Obstipation, Übelkeit. 133 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE 2.17.9. Psychopharmaka und Dosen Abkürzungen: po im iv sc Tp W n.W. HWZ h d Wo y per os, oral intramuskulär intravenös subkutan Tropfen Wirkung nach Wirkung Halbwertszeit Stunde Tag Woche Jahr Sg KlK Ki SK Jug Erw ED Erh ID TD NW Säuglinge Kleinkinder Kinder Schulkinder Jugendliche Erwachsene Einzeldosen Erhaltungsdosis Initialdosis Tagesdosis Nebenwirkung Haftungsausschluss: Bei Medikamentendosierungen gelten die Herstellerangaben gemäß Fachinformation. Handelsnamen, Applikationsformen und Einheiten erheben keinen Anspruch auf Vollständigkeit. Tabelle 19: Psychopharmaka gegen Verhaltensstörungen und Aggressivität Medikament Handelsnamen, Appl., Form und Menge/Einheit Dosis Anmerkungen Carbamazepin Z.B. Timonil, Tegretal Ki 20-25 mg/kg/d, Jug 10-20 mg/kg/d in 3-4 ED Steady state in 4 Wo 150, 200, 300, 400, 600mg, auch Retardpräparate, Saft Retard in 2 ED Alle 3 Tage 100mg aufdosieren Zuclopenthixol Ciatyl Z s. Neuroleptika Haloperidol Haldol s. Neuroleptika Pipamperon Dipiperon Saft 1-3-6 mg/kg/d in 3 ED 1ml = 4mg, T 40mg Valproinsäure NW: Gewichtszunahme Ergenyl, Orfiril, Valproat einschleichend bis 10-15 (-20) mg/kg/d in 2- W ca. 8 Wo nach Beginn; ggf. T 150, 300, 500, 600, 1000mg, 3 ED (Retardpräparat: 1x/d) zu den Mahlzeiten) Wirkspiegel (50-100 auch Retard-Präp. u. Lsg. mg/ml) Tabelle 20: Psychopharmaka gegen Zwänge, Tics und Ängste Medikament Handelsnamen, Appl., Form und Menge/Einheit SSRI s. Antidepressiva Tiapridex Tiaprid T 100mg Amp 100mg Dosis Anmerkungen ID 2-6 (-10) mg/kg/d in 3 ED, ErhD 5-10 mg/kg/d in 3 ED W nach 4-6 Wochen; Toleranzentw.! Praktisch ca. 3x100mg/d, bei Erw. bis 3x200mg 134 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 21: Neuroleptika: Neuroleptische Potenz Referenz: Chlorpromazin Chlorprothixen (Truxal), Levomepromazin (Neurocil), Promethazin (Atosil), Sulpirid (Dogmatil), Thioridazin (Melleril), Pipamperon 0,3-0,8 Chlorpromazin (Propaphenin), Clozapin 1 Perazin (Taxilan) 2 Fluphenazin (Dapotum), Flupentixol, Olanzapin (Zyprexa), Risperidon (Risperdal) 20-50 Haloperidol (Haldol) 60 Benperidol (Glianimon) 100 Tabelle 22: Neuroleptika: Behandlung unerwünschter Nebenwirkungen Unerwünschte Neuroleptikawirkungen Medikamentöse Behandlung EPMS (Frühdyskinesie, z.B. Zungen- und Schlundkrämpfe) Akineton (Biperiden) 2mg langsam i.v.; vorübergehend Komedikation mit Biperiden (2mg Akineton retard). Dosis: 0,04mg/kg/d; ggf. auch bei Dosisreduktion bzw. Umsetzung des Neuroleptikums Akathisie (Sitzunruhe) Atosil (Promethazin) 3x10-25 (-50)mg oder Tavor (Lorazepam) 1 bis 3 x 0.5mg oder Diazepam 3x 2mg/d Parkinsonoid (meist halbseitig mit Rigor, Tremor, Akinese) Akut: 1-3 Tbl. à 2 mg Akineton (Biperiden) Vermehrter Speichelfluss (Hypersalivation; oft unter Clozapin zu beobachten) 3 x 25-50mg Gastrozepin (Pirenzepin) Ansonsten: Umstellung auf ein atypisches Neuroleptikum Pharmakogene Depression Umstellung; Leponex hat selbst eine antidepressive Wirkung. Medikamenten-Delir Absetzen der Neuroleptika, engmaschige Kontrolle, ggf. Flüssigkeit infundieren, bei starker Erregung Benzodiazepine, z.B. Diazepam 3x 5-10mg. Malignes neuroleptisches Syndrom Absetzen aller Neuroleptika; intensivmedizinische Behandlung, ggf. Dantrolen (Dantamacrin) oder Bromocriptin (Pravidel) i.v. Neuroendokrine Nebenwirkungen Umstellung auf Clozapin (Leponex) oder Quetiapin (Seroquel). Anticholinerge Nebenwirkungen Hypotonie: Dosiserniedrigung, Flüssigkeit, kurzzeitig Liegen. Obstipation: Dosiserniedrigung, Lactulose z.B. 3x10ml. Akuter Harnverhalt: Carbachol (Doryl) 0,25mg i.m. oder s.c. Für alle Nebenwirkungen gilt: Ggf. Reduktion der Dosis bzw. Umstellung des Neuroleptikums. 135 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 23: Neuroleptika: Substanzen Medikament Amisulpirid Chlorpromazin Chlorprothixen Clozapin Handelsnamen, Appl., Form und Menge/Einheit Solian T 100, 200mg Propaphenin; T 25mg, Tp 20mg Truxaletten Drg 5mg; Truxal Drg 15mg; Tp 16Tp=1ml=20mg; Saft 1ml=2.5mg Leponex; 25, 50, 100mg Haloperidol Haldol /forte T 1, 2, 5, 10, 20mg Lsg 1ml=2mg H. forte 1ml=10mg Amp. 1ml=5mg Melperon Eunerpan T 10, 25, 50, 100mg Olanzapin Zyprexa; T 2,5, 5, 7,5, 10, 15, 20mg Velotab Schmelz-T 5, 10, 15, 20mg Atosil 1Tp=1mg Promethazin Seroquel Quetiapin T 25, 100, 200, 300mg Risperidon Risperdal; T 0,5, 1, 2, 3, 4mg; Quicklet 1, 2mg; Lsg 1ml=1mg Dogmatil Kps 50mg Saft 5ml=25mg Sulpirid Thioridazin Ziprasidon Zuclopenthixol Melleril; T 25, 100mg; M. retard 30, 200mg Zeldox Kps. 20, 40, 60, 80mg Ciatyl Z; T 2, 10, 25mg; Tp 1TP = 1 mg Dosis Anmerkungen Bei Minus-Sy. 200-400mg/d, sonst ggf. bis 600mg/d ID 1.5-3 mg/kg/d, ErhD 3-6 mg/kg/d ID (0.5-) 1 mg/kg/d, ErhD 1-4 mg/kg/d in 3ED Startdosis 12,5 oder 25mg; Ab 25mg/d alle 1-3d 25mg mehr; ab 100mg/d alle 1-3d um 50mg mehr; Ab 600mg/d alle 1-3d um 100mg mehr max. 600 (-900) mg/d; ED max. 200mg; Hauptdosis abends. Akutphase 200-450mg/d, ErhD 25-200 mg/d, ggf. 1x abends. Bei Unterbrechung von >2d Dosierung wieder von vorne beginnen, Aufdosierung evtl. schneller. Absetzen im Zeitraum von 1-2Wo. Rezidivbehandlung: 50-200 (300)mg Antipsychotisch: ID 0.025-0.05mg/kg/d in 3 ED (praktisch 3x1-3Tp/d), ErhD 0.15-0.3 mg/kg/d in 3 ED (praktisch 3x5mg/d, dann ggf. herunterdosieren) Bei schwerer Aggressivität: 0,1-0,2 mg/kg/d im Bei Tics und Tourette-Syndrom: ID 0,25mg/d, 0,5mg-Schritte; meist reicht 4 bis 8-wö. Gabe von 3x2mg/d Beruhigung/Stimmungsaufhellung: 20-75mg/d Beruhigung/Verwirrtheit: 50-100 (-200) mg/d Vor Verordnung bei Novartis GmbH registrieren lassen! Bei Unterbrechung der Beh. von 3d-4Wo Kontrolle des BB über 6 Wo wöchentlich, dann monatlich; bei längerer Unterbrechung Kontrolle wie bei Neueinstellung. Ind: auch organische Ursache; HWZ 4-6h; nicht mit Milch oder Tee wg. red. Resorption! 5-15(-20) mg/d po, iv ID 1-2 mg/kg/d, ErhD 2-4 mg/kg/d; 2- W iv nach 1-3min für 4 Dosen/d 4-6h praktisch ID 1Tp/kg, ErhD 3x1 Tp/kg NW: häufig Hypotonie. 150-400-600mg/d in 2 ED 1. Tag 2x25mg, 2. Tag 2x50mg, 3. Tag 2x100mg, 4. Tag 2x150mg, dann langsameres Auftitrieren, ED (150-) 300-450 (800)mg/d 1-3-6mg/d in 2-3 ED Ki + Jug: ID 1-2 mg/kg/d, ErhD (3-) 5 (-10) mg/kg/d in 2-3ED Erw: Depression: 150-300mg/d in 3 ED, 50mg-Schritte; Schizophrenie: ID 300mg/d, ErhD 400-800 (-1600)mg/d in 3 ED Ki max. 1-2 mg/kg/d; Erw max 200mg/d (amb.), max. 600mg/d (stat.) Erw: initial 2x40-80mg/d, ErhD häufig 2x20mg/d Ki Einschleichen mit ID 2x2mg/d, dann Stufen zu 1mg 136 Ind.: Psychosen mit starker Erregung NW: QT-Verlängerung Starke EPMS, v.a. Speicheln TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 24: Antidepressiva, Sedativa, Anxiolytika, Hypnotika Medikament Handelsnamen, Appl., Form und Menge/Einheit Dosis Anmerkungen Chloralhydrat Chloraldurat Kps 500mg Chloraldurat rot Kps. 250mg Chloraldurat blau Kps. 250mg (verzögerte Freis.) Rectiole = 600mg=3ml Beruhigung: 25-50 mg/kg/d, Schlafen: 50 (100) mg/kg/d in 3-4ED, max ED 1g Rektiole: praktisch: Sg 1 Rectiole, SK 2 Rectiolen, Erw 3 Rectiolen Rot: Einschlafstörungen, Unruhe Blau: Durchschlafstörungen Citalopram Cipramil T20, 40mg 20 (-40-60)mg/d, einschleichend dosieren und ausschleichen Clonidin 75, 100, 300 = 0,75, 0,1 und 0,3mg Schwere Schlafstörungen bei Behinderten: ID 2x 25ug/d (1-0-1), in 25ug-Schritten bis 2x 100ug/d (1-0-1); auch (50-100) – 0 – (75-125) ug/d Ticstörungen und Tourette-Syndrom: Beginn: 50 ug alle 3-4h. Erhöhung in 50ug-Schritten bis max. 5ug/kgd Langsam absetzen, um BlutdruckRebound zu verhindern. Diazepam Diazepam, Valium T 2, 5, 10mg po, im, iv 0.3-0.5-1 mg/kg/d ED, ev 2x/d -12J: max. 20mg/d >12J: max. 40mg/d rect <10y: 5mg ED,>10y: 10mg ED HWZ 20-40h, aktiver Hauptmetabolit Nordazepam 36-200h Antidot: Annexate Doxepin Doxepin, Aponal T 5, 10, 25, 50, 75, 100mg ED 50mg, bis 150 (-300) mg Dauerbehandlung: 3x ED Indikation bei Kindern und Jugendlichen nur noch zum Drogenentzug Fluoxetin T, Kps 10, 20, 40mg Lsg. 1ml=4mg Gegen Depression und OCD: Ki, Jug (10)-20-(40)mg/d, Erw bis 100mg/d HWZ 1-4d, aktiver Metabolit Norfluoxetin 7-15d (Vorteil bei Patienten, die Dosen auslassen) Fluvoxamin Fevarin T 50, 100mg Zwänge: 150-200 (-300) mg 1x/d, einschleichend dosieren Depression: 50-75mg HWZ 20h Levomepromazin Neurocil T 50, 100mg Lsg. 1Tp=1mg Amp. 25mg po, im, iv 0.3-1 mg/kg/d; ID 0.5-2 mg/kg/d, ErhD 2-4 mg/kg/d in 3 ED Praktisch akut 100mg, Dauer 3x50-100mg W 8h; nicht unterdosieren! Häufige NW ist Hypotonie. Lorazepam Tavor T 0,5, 1, 2,5mg Expidet 1, 2,5mg Tabs 2mg 0,01-0,08 mg/kg/d ED max. 0,05 mg/kg/d, bei Älteren bzw. Risikopat. initial max. 1-2,5 mg/d Ggf. initial begleitend zu Antipsychotikum: 3x0,5mg/d Bei Stupor oder Katatonie: 2mg i.v. HWZ <13h WW: mit Clozapin starke Dämpfung; mit Valproat Dosisreduktion nötig Oxazepam T 10, 50mg 0,15-1,7 mg/kg/d (hohe Dosis bei schwerer HWZ <13h Angst, Anspannung und Erregung) Paroxetin T 20, 30, 40mg ID 2x10mg/d, in 2-wö. Abständen und Wg. V.a. Suizid10mg-Schritten einschleichend bis max. 40 Induktion nicht (-60mg/d in 2 ED verschreiben! 137 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 25: Stimulanzien Medikament Handelsnamen, Appl., Form und Menge/Einheit Dosis Anmerkungen Amphetamin Amphetamin 0,1-0,3 mg/kg/d (BTM-Rezept!) 2,5mg=Methylphenidat 5mg. TD 10-20 (40) mg in 2-3 ED W in 30-60 min, max. Konzentration nach 2h, HWZ 5-8h Aufdosierung in 5mg-Schritten Atomoxetin Strattera 10, 18, 25, 40, 60mg Kapseln (je 7 und 28 Kps.) <70kg ID 0,5 mg/kg/d über 7 d (7erZulassung ab 6 Packung), nach 1 Wo Aufdosierung im Wo- Jahren. Abstand auf ca. 1,2-1,4 (max. 1,8) mg/kg/d W nach 4-6 Wochen >70kg ID 40mg; ED 80 (-120) mg ED morgens, ggf. je 50% morgens und spätnachmittags Methylphenidat Ritalin 10mg (BTM-Rezept!) Umsetzung auf Retardpräparate: 0.3-0,7 (-1.0) mg/kg/d in 1-3 ED, max. 60mg/d; langsam steigern Beginn mit 5 bzw. 10mg, +5mg alle 3-5d Concerta 18, 36, 54mg entspr. 3x5 bzw. 3x10 bzw. 3x15mg Methylphenidat W: Ritalin in 30-60 min., HWZ 2,5h, Ritalin SR 6h, Concerta 10-12h. Ansprechen innerhalb max. 2 Wochen. Medikinet retard 20mg 1x/2x entspr. Methylphenidat 2x10 bzw. 2x20mg/d (max. 3x20mg/d) Ggf. Beginn mit Placebo für 2-3Wo. Langsames Absetzen! Ritalin LA 20mg 1X/1,5x/2x entspr. Methylphenidat 2x10mg (oder Ritalin SR 20mg) bzw. 2x15 bzw. 2x20mg Tabelle 26: Laxanzien und Antienuretika Medikament Handelsnamen, Appl., Form und Menge/Einheit Dosis Lactulose Bifiteral po 0.5-1ml/kg Tolterodin Detrusitol T 1, 2mg Bis 4mg/d in 2 ED Desmopressin Minirin Intranasal Enuresis nocturna 10-40 µg/d Intranasal 0,1ml=0,01mg T. 0,2 (-0,4)mg vor Nacht T 0,1, 0,2mg Lysopressin, Vasopressin-Tannat Intranasal 0.05-0.2 (-0.4)ml/d Erw 0.1-0.5ml Oxybutynin Dridase T 5mg Propiverin Mictonetten Dg 5mg ID 5mg in 2 ED; max. 3x5mg/d 0,4 mg/kg in 2 ED Enuresis noct. abends 0,4 mg/kg 138 Anmerkungen NW: Wasserretention, Hyponatriämie! Übelkeit, Kopfschmerzen, Krämpfe, Gewichtszunahme TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 27: Analgetika Medikament Handelsnamen, Appl., Form Dosis und Menge/Einheit Anmerkungen Paracetamol Ben-u-ron po, rect 15 mg/kg/d ED alle 6h Antidot: Acetylcystein po, iv 10-15 mg/kg/d ED iv W nach 5min. für 1-4h Saft 5ml=200mg Kps 500mg Supp 75, 1000mg Acetylsalicylsäure 125, 250, 500, Aspirin, Aspisol T 50, 100, 250, 300, 400, 500 Supp 500 Aspirin iv 1000g Metamizol Novalgin T 500mg po, iv 10-20 mg/kg/d ED (0,5 Tp/Lj, max 30), bis 4x/d Tp 1ml=500mg Amp. 5ml=2,5g Supp 300mg, 1000g Diclofenac T 25, 50, 100 1 mg/kg/d alle 8h Ibuprofen T 200, 400, 600, 800, auch 10 (-15) mg/kg/d alle 8h Retardpräparate, Saft Dexketoprofen Sympal 0,5 mg/kg/d alle 8h T 25mg Tramadol Tramal Kps und T 50mg, 1ml Oral, rectal 0,5-1,5 mg/kg/d, Wirkdauer 4-8h Lsg = 40Tr=100mg, Oral retard 0,5-2 mg/kg/d Amp=2ml=100mg Iv 0,5-1,0 mg/kg/d Pethidin Dolantin Bei Kindern nur Tropfen: Tr. 1ml=21Tr=50mg (0,6-) 1 (-1,2) mg/kg/d alle 8h Dipidolor Iv 0,05-0,1 mg/kg/d ED alle 6-8h Piritramid Amp. 2ml=15mg 1. Stufe: peripher: Paracetamol, Acetylsalicylsäure, Metamizol/Novalgin. 2. Stufe: peripher + zentral: Stufe 1 PLUS Codein, Tilidin/Valoron-N, Tramadol/Tramal, Pentazocin/Fortral. 3. Stufe: Stufe 2 PLUS Opiat: Morphin, Pethidin/Dolantin, Levomethadon/L-Polamidon; Lytischer Cocktail, Piritramid, Fentanyl, Temgesic. 139 TEIL 2: KLINISCHE SYNDROME UND IHRE BEHANDLUNG 2.17 PSYCHOPHARMAKOTHERAPIE Tabelle 28: Psychopharmaka: Alterszulassungen Präparat Handelsnamen (z.B.) Zulassung ab (Lebensjahr) Stand: 3/2008 Atomoxetin Strattera 6 Carbamazepin Tegretal, Timonil 6 Chlorprothixen Truxal 3 Clozapin Leponex 16 Fluoxetin Fluoxetin 18 Fluphenazin Dapotum, Lyogen 12 Fluvoxamin Fevarin 8 für Zwänge, 18 für Depression Haloperidol Haldol 3 Levomepromazin Neurocil 16 Lithium Quilonum, Hyporex 12 Melperon Eunerpan 12 Methylphenidat Ritalin, Medikinet 6 Perazin Taxilan 16 Pipamperon Dipiperon Promethazin Atosil Unbeschränkt; unter 18 nur nach strenger Indikationsstellung Risperidon Risperdal 5 für Verhaltensstörungen bei Intelligenzminderung 15 für sonstige Indikationen Sulpirid Dogmatil 6 bei Schizophrenie 18 für sonstige Indikationen Tiapridex Tiaprid Valproat Orfiril 2 Unbeschränkt, Kinder nur nach strenger Indikationsstellung 3 Monate Zum Nachlesen: TAYLOR 1994, KUTCHER 1997, BENKERT, HIPPIUS 1998, NISSEN, FRITZE, TROTT 1998, SCHULZ, FLEISCHHAKER, WEHMEIER 1999, WERRY, AMAN 1999, REMSCHMIDT et al. 2000, HOFFMANN 2002, HERPERTZ-DAHLMANN, RESCH, SCHULTE-MARKWORT, WARNKE 2003, GERLACH, WARNKE, WEWETZER 2004, EL-ZEIN, ABDEL-RAHMAN, HAY, LOPEZ, BONDY, MORRIS, LEGATOR 2005, ZAKRISKI, WHEELER, BURDA, SCHILDS 2005, GERLACH, BAVING, FEGERT 2006, HANDEN, GILCHRIST 2006, GÜNTER 2008. 140 TEIL 3: SOZIALPÄDIATRIE 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE Teil 3: Sozialpädiatrie 3.1. Schwangerschaft, Geburt und Vorsorge Die werdende Mutter und der Vater entwickeln während der Schwangerschaft ein immer differenzierteres und realistischeres Verhältnis zum Kind. Dies geschieht anhand der Veränderung des Körpers und der Kindsbewegungen, der Erinnerung an die eige- 3.1.1. nen Kindheitserfahrungen und der Gespräche mit den Angehörigen, der Gedanken zu den Rollenwechseln und schließlich auch durch den Austausch der Eltern über ihre Vorstellungen zum künftigen Familienleben. Schwangerschaftsrisiken 1. EPH-Gestose und HELLP-Syndrom Die Präeklampsie (EPH-Gestose, 5-10% aller Schwangerschaften) ist durch Wassereinlagerung (Edema), Eiweißausscheidung im Urin (Proteinurie) und Bluthochdruck (Hypertonus) gekennzeichnet. Übelkeit und Erbrechen, Unruhe, Kopfschmerzen, Benommenheit, Bewusstseinsstörungen, gesteigerte Reflexe und tonisch-klonische Krampfanfälle (Eklampsie) können vorkommen. Die Gestose ist die Ursache für jede zweite Frühgeburt. den genannten Symptomen tritt eine Leberfunktionsstörung (Hämolyse mit erniedrigtem Haptoglobin, Transaminasenanstieg, Thrombozytopenie) mit Schmerzen v.a. im rechten Oberbauch, Übelkeit, Erbrechen oder Durchfall auf. Bei Kindern von Müttern mit HELLP-Syndrom sollte das Carnitin untersucht werden, da einige dieser Kinder unter einer angeborenen Stoffwechselerkrankung leiden (Defekt der Longchain 3-Hydroxy-Acyl-CoA-Dehydrogenase, LCHAD). Das HELLP-Syndrom ist sowohl für die Mutter als auch für das Kind gefährlich (Mortalität der Mutter 3%, des Kindes ca. 25%). Das HELLP-Syndrom (ca. 0,5% der Schwangerschaften) ist eine Komplikation der Gestose. Neben 2. Mütterlicher Diabetes Demgegenüber ist ein Gestationsdiabetes ausschließlich auf die Schwangerschaft beschränkt. Die Körperzellen reagieren während der Schwangerschaft weniger empfindlich auf Insulin. Üblicherweise kann die Mutter dies durch eine vermehrte Insulinproduktion ausgleichen. Bei 5 bis 10% der Schwangerschaften ist dies nicht der Fall, und zwar häufig ohne dass dies die Mutter bemerkt. Der vermehrte Zucker gelangt über die Plazenta zum Kind, das dadurch stärker als gewöhnlich wächst. Da dies die häufigste Schwangerschaftskomplikation ist, wird bei den Schwangeren-Vorsorgeuntersuchungen regelmäßig der Blutzucker getestet. Mütter mit einem Diabetes (meist Typ 1) können auf eine komplikationsfreie Schwangerschaft hoffen, wenn ihr Blutzucker vor der Empfängnis und während der Schwangerschaft gut eingestellt ist. Das Risiko des Kindes, an Diabetes zu erkranken, beträgt 2-4%, wenn Vater oder Mutter unter einem Diabetes Typ 1 leiden, und es beträgt 10%, wenn beide einen Diabetes haben. Bei schlechter Einstellung kommt es in 5 bis 10% zu Fehlbildungen und in 2 bis 4% zu Todgeburten. Die Mutter erkrankt häufiger an Infektionen und an einer Präeklampsie. Fehlt beim Wachstum des Feten mütterliches Insulin, dann produziert die kindliche Bauchspeicheldrüse mehr davon. Dadurch wachsen die Feten stärker. Bei Geburt sind die Kinder groß und schwer, und dies kann Geburtskomplikationen hervorrufen. Die betroffenen Neugeborenen leiden häufiger als andere unter Fehlbildungen (Embryopathia diabetica), verstärktem Körperwachstum bei unreifen Organen, Atemstörungen (Fetopathia diabetica) sowie Unterzuckerung (Hypoglykämie). 3. Unverträglichkeit der Blutgruppen Die Blutgruppe des Kindes wird sowohl vom Vater als auch von der Mutter vererbt, d.h. das Kind besitzt nicht automatisch die gleiche Blutgruppe wie die Mutter. Dadurch kann es zu einer Blutgruppen- Unverträglichkeit zwischen Mutter und Kind kommen, d.h. zu einer immunologischen Reaktion der Schwangeren auf Blutgruppenantigene des Kindes, die durch die Plazenta übertreten. Die durch die Mutter gebil141 TEIL 3: SOZIALPÄDIATRIE 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE deten Immun-Antikörper kommen durch die Plazenta zum Kind und zerstören die roten Blutkörperchen (Hämolyse). transfusionen. Es müssen dann vorbeugende Maßnahmen ergriffen werden. Die Folgen für das Kind können sehr unterschiedlich sein und auch schon vor der Geburt auftreten: Blutarmut (Anämie), Gelbsucht durch die hochkonzentrierten Abbaustoffe des Blutfarbstoffs (in hoher Konzentration neurotoxisch), Milz- und Lebervergrößerung bis hin zum tödlichen Multiorganversagen (Hydrops fetalis). In leichten Fällen reicht eine Fototherapie, die das Bilirubin rascher abbauen hilft. In schweren Fällen wird das Blut ausgetauscht, gelegentlich noch während der Schwangerschaft. Blutgruppenunverträglichkeiten betreffen die Blutgruppen 0, A, B, AB und in schwererer Ausprägung auch den Rhesusfaktor (die Mutter ist rh-negativ, das Kind Rh-positiv). Dies betrifft 12 bis 15% der schwangeren Mütter. Das Kind ist besonders dann gefährdet, wenn die Mutter schon vorher Antikörper gegen die roten Blutkörperchen des Kindes gebildet hat, etwa in einer vorausgegangenen Schwangerschaft oder bei Blut4. Infektionen Ein Amnioninfektionssyndrom ist eine Infektion des Fruchtwassers, der Plazenta oder des Kindes im Mutterleib. Diese Infektion stammt meist von aus der Scheide aufsteigenden Keimen v.a. nach einem vorzeitigen Blasensprung (mehr als 24 Stunden vor der Geburt). Das Kind ist dadurch um den Zeitpunkt der Geburt durch schwere Infektionen der Lunge, des Gehirns und anderer Organe gefährdet. Eine Reihe weiterer Infektionen, die teilweise auch über andere Wege übertragen werden, können in der Schwangerschaft oder perinatal Fehlbildungen und schwere Komplikationen auslösen. Dies sind u.a. Syphilis, Toxoplasmose, Röteln, Zytomegalie, HIV und Windpocken. 5. Vergiftungen Akute oder chronische Vergiftungen bewirken Fehlbildungen, eine erhöhte Frühsterblichkeit und Entwicklungsrisiken. Vitaminmangel, Nikotinabusus der Mutter und das riskante psychosoziale Milieu, in das alkoholerkrankte Mütter früher oder später geraten, verstärken die Gefahr von Schäden. Alkohol in der Schwangerschaft ist die häufigste Ursache einer angeborenen mentalen Retardierung. Hauptsymptome des Fetalen Alkoholsyndroms (FAS) sind intrauteriner und postnataler Minderwuchs und Untergewicht, kleiner Kopf, geistige Behinderung, äußere und Organfehlbildungen, Muskelhypotonie und Übererregbarkeit. Alkohol verkürzt die Schwangerschaftsdauer, es treten in 30 bis 50% Fehlgeburten auf. Der Grad der Alkoholembryopathie kann durch die MajewskiSkala eingeschätzt werden (s.Tabelle 29 S.143). Eine Reihe von Medikamenten ist während der Schwangerschaft kontraindiziert. Eine Epileptikerin leidet z.B. in ihrer Schwangerschaft meist unter vermehrten Anfällen. Sie benötigt ihre Medikamente, aber dadurch können bei bis zu 20% der Kinder Fehlbildungen auftreten. Alkohol ist in Deutschland für bis zu 1% der Fehlbildungen von Kindern verantwortlich. Nur 20% der Frauen verzichten während der Schwangerschaft konsequent auf Alkohol. Schlechte Ernährung, v.a. 142 TEIL 3: SOZIALPÄDIATRIE 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE % Punkte Tabelle 29: Fetales Alkoholsyndrom Majewski-Skala (nach MAJEWSKI 1987) Rauchen erhöht ebenfalls die Kindssterblichkeit und führt zu einer intrauterinen Mangelentwicklung mit niedrigem Geburtsgewicht. Der Tabakrauch enthält über 4000 verschiedene Inhaltsstoffe, u.a. Kohlenmonoxid, Teer, Arsen, Benzol, Cadmium, Blausäure, Blei und das radioaktive Polonium. Viele dieser Bestandteile sind giftig, und mindestens 43 von ihnen lösen Krebs aus. Kohlenmonoxid bindet sich zweihundertmal leichter als Sauerstoff an Hämoglobin, so dass der Sauerstoff verdrängt wird und weniger als Energiequelle zur Verfügung steht. Nach der Geburt ist die Stilldauer wegen geringer Milchproduktion verkürzt, die Kinder sind achtmal häufiger vom Plötzlichen Kindstod bedroht. Kinder, in deren Haushalt geraucht wird, sind um ein Vielfaches häufiger von Atemwegserkrankungen betroffen als Kinder aus einem Nichtraucherhaushalt (Husten, Pseudokrupp, Asthma). Die Gehirnentwicklung ist beeinträchtigt, Kinder sind dreimal so häufig hyperaktiv, impulsiv und aggressiv wie rauchfrei aufwachsende Kinder. Auch die Gefahr einer Leukämie ist höher. Nur 40% aller schwangeren Raucherinnen stellen das Rauchen ein. Intrauteriner Minderwuchs, postnatale Wachstumsverzögerung, vermindertes subkutanes Fettgewebe Fehlbildungen von Schädel und Gesicht: Kleiner Gehirnschädel (Mikrozephalie) Haaraufstrich im Nacken Verkürzter Nasenrücken Nasolabialfalten Schmales Lippenrot, dünner Lippenwulst Fehlendes, flaches oder verlängertes Philtrum Kleine oder fehlgebildete Zähne Dysplastische, tiefansetzende Ohren Unterkiefer-Hypoplasie Hoher Gaumen Gaumenspalte Augenfehlbildungen: Mypopie/Hyperopie/Astigmatismus/Strabismus Spaltbildungen Opticusaplasie/-hypoplasie Microphthalmie/Mikrocornea Hängendes Oberlid (Ptosis) Oberlidfalte (Epicanthus) Enge Lidspalten (Blepharophimose) Antimongoloide Lidachsen Organe: Genitalfehlbildungen Nierenfehlbildungen Herzfehler Alkoholcardiomyopathie (Herzmuskelerkrankung) Hämangiome Hernien Skelett und Extremitäten: Anomale Handfurchen Flaches Handlinienrelief Kurzer bzw. gekrümmter 5. Finger Beugekontraktur in den Fingergelenken Hypoplasie der Endphalangen/Nägel Radio-ulnare Syostose/Supinationshemmung Hüftluxation/-dysplasie Skoliose (Wirbelsäulenverkrümmung) Trichterbrust Kielbrust Rippenanomalien Wirbelanomalien Bindegewebsschwäche Fovea coccygea (Steißbeingrübchen) Neuropsychiatrie: Geistige Entwicklungsverzögerung Sprachstörungen Hörstörungen Schluckstörungen Schlafstörungen Muskuläre Hypotonie, Muskeldysplasie Vermindertes Schmerzempfinden Feinmotorische Schwächen Krampfanfälle Hyperaktivität, Übererregbarkeit Distanzlosigkeit, Vertrauensseeligkeit Erhöhte Risikobereitschaft, Waghalsigkeit Autismus Aggressivität, dissoziales Verhalten Emotionale Instabilität Bewertung für Alkoholembryopathie: 10-29 leicht, 30-39 mittel, > 40 schwer Drogen (Heroin, Methadon, Kokain, Barbiturate) führen häufiger zu Fehl- und Frühgeburten und einer erhöhten frühkindlichen Sterberate. Das Neugeborene einer drogensüchtigen Mutter befindet sich im Entzug (Schläfrigkeit, Übererregbarkeit, Atem- und Kreislaufstörungen) und muss intensivmedizinisch behandelt werden. Später treten häufiger Wahrnehmungs- und Lernstörungen auf. Zum Nachlesen: MAJEWSKI 1987, KOPERA-FRYE, STREISSGUTH 2000. CONNOR, 143 89 4 84 4 35 2 49 71 61 95 31 59 74 39 7 3 1 1 2 2 4 25 5 10 5 38 66 11 37 2 2 2 - 46 10 29 3 11 12 2-4 4 4 2 69 15 51 16 13 14 9 7 28 6 10 5 25 44 3 2 2 1 2 2 - 89 80 20 30 40 58 20 80 6 68 50 40 3 3 30 2-8 2 4 TEIL 3: SOZIALPÄDIATRIE 3.1.2. 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE Geburts- und Vorsorgeuntersuchungen zwischen dem kleinen Becken der Mutter und dem Kopf des Kindes. Der akute Sauerstoffmangel ist u.a. am langsamen (Bradykardien) des Kindes zu erkennen; dann ist ein Not-Kaiserschnitt indiziert. – Ein Frühgeborenes ist in lebenswichtigen Funktionen noch unreif und muss je nach Reifegrad zu Beginn noch intensivmedizinisch unterstützt werden: Häufige Störungen sind das Atemnotsyndrom, eine noch unreife Temperaturregulation, eine Trinkschwäche und eine auffällige Verdauung bzw. Ausscheidung, eine Gelbsucht durch unreife Leberfunktionen und Im Vorsorgeheft des Kindes wird die Art der Entbindung (natürliche Geburt, Kaiserschnitt) aufgeführt. Wie eine Geburt abläuft, hängt v.a. damit zusammen, welcher Körperteil des Kindes zuerst entwickelt wird (Lagetyp). In der Hinterhauptslage kann das Kind problemlos entwickelt werden, da sein Kopf beim Durchtritt durch den abgeknickten Geburtskanal nach hinten gebeugt wird. Dies ist schon schwieriger in der Vorderhaupts-, der Stirn- und der Gesichtslage, da die Beugung des Kopfes begrenzt ist. Auch in der Beckenendlage und immer in der Querlage ist ein Tabelle 30: Apgar-Werte Messzeitpunkte: 1., 5. und 10. Lebensminute 0 Punkte 1 Punkt 2 Punkte Atmung keine irreguläres oder schwaches Schreien regelmäßiges starkes Schreien Puls/min. Kein Puls Unter 100/min. Über 100/min. Grimassieren bei Einführung eines Absaugkatheters in Mund und Nase Keine Reaktion Grimassieren Husten, Niesen Aussehen Zentrale Zyanose Periphere Zyanose rosig Reflexe und Muskeltonus Schlaff Arme leicht gebeugt Gute Beugung, aktive Bewegung von Armen und Beinen Kaiserschnitt nötig, da ein Nabelschnurvorfall, ein Sauerstoffmangel und eine erhöhte Sterblichkeit drohen. Phasen der Unterzuckerung durch unreife Insulinsteuerung und Infektionen. Daher werden Frühgeborene in der Regel im Inkubator behandelt. Intensivmedizinische Stationen praktizieren heute das Kangorooing (das Neugeborene wird immer wieder auf den nackten Oberkörper von Mutter oder Vater gelegt und herumgetragen), um einer Beeinträchtigung der Bindung vorzubeugen. Vorzeitiger Blasensprung: Normalerweise reißt die Fruchtblase während der Geburtsphase, wenn der Muttermund geöffnet ist. In 10% der Geburten geht das Fruchtwasser ab, bevor die Wehen eingesetzt haben. Dadurch kann es innerhalb weniger Stunden zu einer aufsteigenden Infektion kommen (Amnioninfektionssyndrom). Fand der Blasensprung über 24 Stunden vor der Geburt statt, dann wird das Neugeborene vorsorglich antibiotisch behandelt. In der U1 am 1. Lebenstag werden sofort nach der Geburt die Vitalwerte nach dem Apgar-Schema überwacht, das die Befindlichkeit des Neugeborenen unmittelbar nach der Geburt wiedergibt (s. Tabelle 30 S.144). Das Geburtsgewicht liegt bei reifen Neugeborenen zwischen 2500 und 3500g (darunter gilt es als dystroph), die Geburtslänge zwischen 49 und 54cm, der Kopfumfang zwischen 33 und 37cm (jeweils 10.90. Perzentile). Das Gestationsalter ist die Dauer der Schwangerschaft, berechnet vom ersten Tag der letzten Menstruation an. Die Schwangerschaft dauert normalerweise 280 Tage oder 40 Wochen, Babys gelten aber ab der 38. bis zur vollendeten 42. Schwangerschaftswoche als reif geboren. Davor und danach gelten sie als Frühgeborene bzw. übertragene Neugeborene. Beim Neugeborenen wird untersucht, ob die chronologische Reife mit dem Reifezustand des Kindes übereinstimmt, oder ob es eine Diskrepanz gibt. (Diese ist meist auf einen unklaren Konzeptionszeitpunkt zurückzuführen). Der Nabelschnur-pH gibt an, ob das Blut eines Babys bei der Geburt vom Säure-Basen-Status her ausgeglichen ist. Wenn der pH-Wert unter 7,2 liegt, dann ist dies ein Zeichen für einen Sauerstoffmangel unter der Geburt, der stationär überwacht werden muss. Asphyxie bedeutet Pulslosigkeit; durch eine gestörte Atem- bzw. Herzfunktion entsteht ein lebensbedrohlicher Sauerstoffmangel. Durch eine Frühgeburt (ca. 10% der Neugeborenen in Deutschland) steigt das Risiko eines Nabelschnurvorfalls, d.h. einer Einklemmung der Nadelschnur Die Neugeborenen bekommen einmalig antiseptische oder antibiotische Augentropfen (Credé-Prophylaxe) 144 TEIL 3: SOZIALPÄDIATRIE 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE gegen eine evtl. Gonorrhöe-Ansteckung bei der Geburt sowie Vitamin-K-Tropfen, um eine Unterversorgung auszugleichen, die eine Blutgerinnungsstörung verursachen kann. Kletterfüße kommen von einer im Mutterleib entstandenen Einwärtsdrehung der Füße. Durch Massagen bildet sie sich folgenlos zurück. Ein Klumpfuß entsteht durch verkürzte Sehnen. Je nach Ausprägung ist eine Gipsanlage, eine Schiene oder eine Operation nötig. In der U2 am 3. bis 10. Lebenstag steht eine Ganzkörper-Untersuchung mit Reflexen, Funktion des Herzens, der Organe und der Hüfte, ggf. mit Ultraschall an. Körpergewicht, Körperlänge und Kopfumfang werden erneut gemessen. Das Kind kann in der ersten Woche bis zu 10% seines Geburtsgewichts abnehmen. Dies hat mit der Anstrengung durch die Geburt und die Anpassung aller Organe (eigenständige Atmung, Temperaturregulation, Nahrungsaufnahme) zu tun. Zur Früherkennung seltener Stoffwechselerkrankungen wird ein Tropfen Blut entnommen. Die Eltern werden über die RachitisVorbeugung (Vitamin-D und Fluorid), die Babypflege (Baden, Nabel, Haut, Po), die Ernährung (Stillen und Flaschennahrung) und die Schlafgewohnheiten informiert. Herzgeräusche werden durch das Abhören des Babys entdeckt. Es gibt unterschiedliche Schweregrade, Arten sowie Lokalisationen. Durch eine Echokardiographie (Ultraschall mit Darstellung der Strömungsverhältnisse des Herzens) wird die Ursache bestimmt. Vielfach sind Herzgeräusche ohne Krankheitswert, sie sollten aber bei schwererer Ausprägung untersucht werden, denn bei schwereren Fehlbildungen wird das Blut nicht ausreichend mit Sauerstoff gesättigt, wodurch das Baby bei Anstrengung blau oder kurzatmig wird. Zudem können besondere Strömungsverhältnisse Infektionen oder das Entstehen von Blutgerinnseln fördern. Ein Hodenhochstand wird diagnostiziert, wenn sich die Hoden nicht im Hodensack befinden. Wandern die Hoden nicht im ersten Lebensjahr herunter, dann wird dies medikamentös ausgelöst oder operiert, da der Junge sonst später unfruchtbar werden könnte. Intrazerebrale Blutungen (Hirnblutungen) und Retinopathien (Netzhautablösungen) treten besonders bei Frühgeborenen auf, die wegen ihrer unreifen Lungen mit hohen Sauerstoffpartialdruücken beatmet werden mussten, denn hoch konzentrierter Sauerstoff ist toxisch für die feinen Gefäße im Gehirn und im Auge. Sie können bleibende Hirnschäden mit spastischer Lähmung der Beine oder aller vier Extremitäten (Paraplegie, Tetraplegie), in schweren Fällen auch kognitiven Schwächen verursachen. Eine Hydrocele testis (Wasserbruch) ist eine Flüssigkeitsansammlung im Hodensack, die bei Säuglingen meist spontan verschwindet. Der Ikterus, die Neugeborenen-Gelbsucht, tritt bei einer verspäteten Leberreifung (und häufig bei Frühgeborenen) oder durch andere Ursachen auf, weil ein Gallenfarbstoff zu langsam abgebaut wird, und ist in der Regel ungefährlich. Hohe Bilirubinwerte im Blut schädigen das Gehirn, daher müssen diese durch eine Therapie mit einer Blaulichtlampe („Fototherapie“) und notfalls durch einen Blutaustausch gesenkt werden. Eine Fruchtwasseraspiration liegt vor, wenn das Kind während der Geburt Blut, Schleim oder mekoniumhaltiges grünes Fruchtwasser einatmet (Mekonium: „Kindspech“, der grün-schwarze erste Stuhlgang des Neugeborenen). Dadurch wird die Lungenfunktion gestört oder es entwickelt sich eine Lungenentzündung. Das Kind scheidet vor dem Abschluss der Geburt Mekonium aus, wenn es erheblichen Geburtsstress hatte. Nach einer Fruchtwasseraspiration muss das Kind überwacht, ggf. beatmet und antibiotisch behandelt werden. Vitamin-K-Tropfen (z.B. Konakion) bekommt das Kind vorbeugend, damit eine möglicherweise verzögerte Leberreifung nicht zu Spontanblutungen führt. Während des Geburtsvorganges, indem das Kind durch den engen Geburtskanal gepresst wird, treten hohe mechanische Druck- und Zugkräfte auf, die zu Verletzungen führen können. Die meisten verheilen ohne spezielle Therapie folgenlos. Ein Kephalhämatom ist ein Bluterguss am Kopf, ein Caput succedaneum eine teigige Schwellung; beide treten meist nach einer Saugglockengeburt auf und bilden sich rasch zurück. Eine Klavikulafraktur (Schlüsselbeinbruch) verheilt meist ohne spezielle Therapie. Eine Armplexuslähmung entsteht durch eine Zerrung oder einen Riss des Nervengeflechts im Bereich der Schulter. Auch sie bildet sich meist zurück, selten kann die Armmotorik lebenslang beeinträchtigt sein. Ein Torticollis ist eine Schiefhaltung des Kopfes durch eine Nervenverletzung, eine Fazialislähmung Eine Spina bifida ist eine Spaltbildung der Wirbelsäule, im Extremfall mit offen liegendem bzw. geschädigtem Rückenmark. Durch eine mangelhafte Zirkulation des Gehirnwassers entsteht häufig ein ein Wasserkopf (Hydrozephalus). Das Kind hat motorische und Sensibilitätsausfälle der Beine und auch eine fehlende Blasen- und Mastdarmkontrolle. Eine Lippen-Kiefer-Gaumenspalte ist eine Spaltbildung unterschiedlichen Ausmaßes, durch die das Kind nicht richtig saugen, essen und sprechen kann. Auch die Atmung und das Zahnen können beeinträchtigt sein. Das Kind bekommt vorübergehend eine Gaumenplatte, damit es den Unterdruck zum Saugen aufbauen kann, und es wird später operiert. 145 TEIL 3: SOZIALPÄDIATRIE 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE (Verletzung des Gesichtsnervs) bildet sich ebenfalls meist nach einigen Wochen zurück. In der U10 bzw. J1 im Alter von 12 bis 14 Jahren wird das Kind körperlich untersucht, Blut und Urin werden abgenommen, ein Hörtest wird durchgeführt, es werden Haltungsschäden, Wachstumsstörungen oder Verhaltensauffälligkeiten untersucht. Die Pubertätsentwicklung wird geprüft (vgl. Tabelle 31 S.146) und die voraussichtliche Endgröße berechnet. Das Kind und die Eltern werden über Drogen, Alkohol, Rauchen, Schlankheitswahn und Überernährung, AIDS, Hepatitis B, Empfängnisverhütung und Sexualität informiert. Ggf. wird geimpft. In der U3 in der 4.-6. Lebenswoche werden der Ernährungszustand, das Gewicht, die altersgerechte Bewegung, Hüftgelenke (Sonografie) sowie das Sehen und das Hören untersucht. Die Eltern werden nach Gewichtszunahme, Trinken, Schreien, Reaktion auf laute Geräusche und Schlaf-Wach-Rhythmus gefragt, und sie werden über die bevorstehenden Impfungen informiert. In der U4 im 3.-4. Lebensmonat liegt der Schwerpunkt auf Sensorik (Hören, Sehen) und Motorik (Psychomotorik, Kopfkontrolle, Strampeln, Tonus). Es wird nach Ernährungs- und Schlafgewohnheiten gefragt, und es wird das erste Mal geimpft. Tabelle 31: Pubertätsstadien nach Tanner Schambehaarung (Pubic Hair) Die U5 im 6.-7. Lebensmonat ist erneut der Sensorik und der Motorik gewidmet. In der U6 im 10.-12. Lebensmonat (Einjahresuntersuchung) werden die Sensorik und die Motorik (Sitzen, Krabbeln, Laufen, Pinzettengriff, Gegenstände untersuchen) und die Sprachentwicklung betrachtet (Silbenverdoppelungen wie Dada, Lala, Mama, Lallmonologe, Lautimitationen). Die ersten Zähne kommen zwischen dem sechsten und dem zwölften Lebensmonat. Die Eltern werden nach Motorik (Sitzen mit gestreckten Beinen), „Fremdeln“, KindEltern-Verhalten, ersten Worten und Nahrungsaufnahme gefragt. PH1 Keine Schambehaarung PH2 Spärliche Schambehaarung bei Jungen an der Peniswurzel, bei Mädchen an den Schamlippen PH3 Über die Symphyse hinausgehende, dunklere und kräftigere Schambehaarung PH4 Deutliche Schambehaarung am Genitale, noch nicht auf den Innenseiten der Oberschenkel PH5 Dreiecksform der Schambehaarung, d.h. nach oben horizontal begrenzt PH6 Schambehaarung reicht in Richtung zum Nabel (bei Männern in 80%, bei Frauen in 10%) Genitalentwicklung bei Jungen In der U7 im 21.-24. Lebensmonat steht erneut eine körperliche Untersuchung an, es werden die Motorik und die Sprache, die Sehfähigkeit und das Gehör geprüft. Ggf. wird geimpft. Die Eltern beantworten Fragen nach dem Schlaf, dem Sprechen, der Aktivität und dem Spiel, der Motorik und der Nahrungsaufnahme. G1 Kindlich kleine Hoden und kleiner Penis G2 Beginnende Vergrößerung der Hoden und des Hodensacks (Skrotum) G3 Wachstum der Hoden und des Skrotums, Längenwachstum des Penis G4 Wachstum der Hoden und des Penis, Pigmentierung der Skrotalhaut Die U7a mit 3 Jahren gilt schwerpunktmäßig Allergien, Sozialisations- und Verhaltensstörungen, Übergewicht, Sprachentwicklungsstörungen, Zahn-, Mund- und Kieferanomalien. G5 Erwachsenengröße des äußeren Genitale B1 Kein tastbarer Drüsenkörper, prominente Brustwarze In der U8 im 43.-48. Lebensmonat wird darüber hinaus auch das Sozialverhalten erhoben. Die Eltern werden zur Sprachentwicklung, zum Spielverhalten, zum Kindergarten, zur Nahrungsaufnahme und zum Ankleiden, zur Sauberkeit und zum Schlafen befragt. B2 Leichte Vergrößerung des Brustwarzenhofs und der Brustdrüse in diesem Bereich B3 Wachstum der Brustwarze und mehr noch der Brustdrüse B4 Knospenbrust (Menarche): Warzenhof und Brustwarze heben sich deutlich von der Brustdrüse ab B5 Erwachsenengröße der Brust Brustentwicklung bei Mädchen In der U9 im 60.-64. Lebensmonat wird in einem umfangreichen Check-up zum Schulbeginn das Sprechen und die Sprache, Sensorik und Motorik, der Blutdruck und der Urin untersucht. Sprachfähigkeit und Sozialverhalten, Konzentration und Ausdauer, Ankleiden, Sauberkeit und motorische Fähigkeiten werden erfragt. Impfungen stehen an. 146 TEIL 3: SOZIALPÄDIATRIE 3.1.3. 3.1 SCHWANGERSCHAFT, GEBURT UND VORSORGE Impfungen sprechenden Erkrankungen nachweisbar drastisch gesunken. Die aktuellen Impfempfehlungen sind bei der Ständigen Impfkommission (STIKO) des Robert-KochInstituts Berlin abrufbar (www.rki.de). Zum epidemiologischen Nutzen (nach WINDORFER 2002): Masern: Im Jahre 1970 gab es eine Million Erkrankungen. Es traten 500 Hirnhautentzündungen auf, 30% endeten tödlich, weitere 30% mit schweren bleibenden Hirnschäden. Nach Einführung der systematischen Impfung auch in Westdeutschland gab es im Jahr 2000 10.000 Erkrankungen, davon fünf Hirnhautentzündungen. Kinderlähmung: Vor der systematischen Impfung gab es zwischen 1950 und 1961 41.000 Erkrankte, davon viele Tote und bleibende Lähmungen (1961 allein 4.500 Erkrankte und 300 Tote). Seit 1993 gibt es keine Polio-Wildvirus-Erkrankung mehr. In den 90er Jahren gab es bei 30-40 Mio. Impfungen 12 Fälle von Impf-Kinderlähmung; seit 1998 auf Totimpfstoff umgestellt wurde, ist keine derartige Komplikation mehr möglich. Diphtherie: 1950 gab es bei 40.500 Erkrankungen 924 Tote. Im Jahr 2000 gab es 10 Erkrankungen ohne Todesfolge. Haemophilus influenzae B: Im Jahre 1990 erkrankten 1.000 Kinder an einer Hirnhautentzündung durch HiB, 100 verstarben, 200 behielten bleibende Schäden. Diphtherie, Tetanus, Masern, Mumps, Röteln, Hirnhautentzündung durch Haemophilus influenzae B, Hepatitis B: Im Zeitraum der Impfung sind die ent- 3.1.4. Frühförderung und Früherkennung Welche Leistung ein Kind wie und wo erhält, ist von dem Behandlungsplan abhängig, der von einem Kinderarzt und einer pädagogischen Fachkraft in Zusammenarbeit mit den Eltern erstellt wird. Bei noch nicht schulpflichtigen Kindern soll eine drohende oder bereits vorhandene Behinderung möglichst früh erkannt und durch gezielte Förder- und Behandlungsmaßnahmen ausgeglichen bzw. gemildert werden. Seit Juli 2003 gibt es eine eigenständige gesetzliche Grundlage für die heilpädagogischen und medizinischen Maßnahmen zur Frühförderung im SGB 9. Die Kosten sollen als Komplexleistung unter den Rehabilitationsträgern, den Krankenkassen und den öffentlichen Sozialhilfeträgern aufgeteilt werden. Der Anteil der Sozialhilfe soll in den Frühförderstellen 80% und in den SPZ 20% nicht überschreiten. Das Angebot umfasst ärztliche Dienste, nichtärztliche sozialpädiatrische, psychologische, heilpädagogische, psychosoziale Leistungen, die Beratung der Erziehungsberechtigten sowie Heilmittel (Physiotherapie, Sprachtherapie, Ergotherapie). Üblicherweise verordnet das Gesundheitsamt oder der Kinderarzt die Frühförderung. Spätestens nach einem Jahr wird die Maßnahme überprüft. Zum Nachlesen: Die Leistungen werden in Sozialpädiatrischen Zentren (SPZ) und Frühförderstellen erbracht. Die interdisziplinären Frühförderstellen (IFF) sind familienund wohnortnahe Dienste und Einrichtungen. Sie bieten ihre Leistungen ambulant und mobil an, ihre Beratungsangebote sind offen. WINDORFER 2006. 147 2002, STIER, WEISSENRIEDER TEIL 3: SOZIALPÄDIATRIE 3.2. 3.2.1. 3.2 HÄUFIGE ERBKRANKHEITEN Häufige Erbkrankheiten Turner-Syndrom zu 60% chronische Mittelohrinfektion mit Gefahr der Schwerhörigkeit. Mädchen mit einem Ullrich-Turner-Syndrom fehlt eines der beiden X-Chromosomen ganz oder (in 50% der Fälle) teilweise (45,X0). Selten gibt es andere Chromosomenanomalien (Ringchromosomen, Deletionen). Es ist eine von 2000 Mädchengeburten betroffen. Die Betroffenen sind normal leistungsfähig und können ein eigenständiges Leben führen. Diagnostik: Da die Symptome sehr variabel sind, kann nur eine Chromosomenanalyse weiterhelfen. Zur Beurteilung der Körpergröße ist immer die Körperlänge der Eltern zu erheben. Die Berechnung der üblichen Körperlänge ergibt sich aus der folgenden Formel: Symptome: Ödeme: Vorgeburtlich können per Ultraschall ein Nackenhygrom (Wasseransammlung), Pleura- und Bauchfellergüsse nachgewiesen werden; bei Geburt finden sich Ödeme v.a. an Hand- oder Fußrücken, auch später noch Lymphödeme. Berechnung der voraussichtlichen Endgröße: Kleinwuchs: Die mittlere Größe liegt bei 146cm und variiert zwischen Normalgröße und starkem Kleinwuchs. Zunächst wird der Mittelwert aus den Körpergrößen der Eltern gebildet. Nun werden beim Mädchen 6,5cm abgezogen, beim Jungen 6,5cm addiert. Dies ist die voraussichtliche Endgröße, aber mit einer Standardabweichung von plus/minus 8,5cm. Das Flügelfell (Pterygium colli) ist eine Hautfalte vom seitlichen Nacken auf die Schulter; die hintere Haarlinie liegt dabei tief. Gesicht und Kopf: Ausdrucksarmes („Sphinx“-) Gesicht, Augenlidsenkung, Epikanthus (Lidfalten), kleiner Unterkiefer, hoher schmaler Gaumen, Zahnfehlstellungen, Ohrmuschelfehlbildungen. Behandlung: Gegen den Kleinwuchs können ab dem Kindergarten- oder frühen Schulalter Wachstumshormon gegeben werden. Die Pubertät wird meist im Alter von 12 bis 13 Jahren durch Östrogen eingeleitet. Skelett: Überstreckbares Ellbogengelenk, Hyperkonvexe oder konkave (stark gewölbte oder abgeflachte bis Mulden-) Finger- und Zehnägel, verkürzte 4. und 5. Mittelhandknochen, mediale tibiale Exostosen (Knochenveränderungen am innenseitigen Schienbein), Hüftluxation. Prognose: Familien mit einem Turner-Kind haben kein erhöhtes Risiko, ein weiteres zu bekommen. 30% der Kinder von XO-Müttern erkranken an einem Down-Syndrom oder einem Herzfehler. Thorax und Abdomen: Weitstehende eingezogene Brustwarzen, Schildthorax, Tendenz zum Übergewicht. Hormone: Zu 85% ausbleibende Pubertät und in 75% ausbleibende Brustentwicklung, primäre Amenorrhoe. Organe: Gonadendysgenesie (Ovarien zurückgebildet), Nierenfehlbildungen, Herzfehler, Gefäßschäden, 3.2.2. Klinefelter-Syndrom Eines von 500 männlichen Neugeborenen verfügt über ein zusätzliches X-Chromosom (47,XXY). Varianten mit mehr X- (und auch Y-) Chromosomen (bis hin zu 50, XXXXYY) sind seltener. Die Diagnose wird meist erst jenseits des 14. Lebensjahres gestellt, da die Symptome nicht besonders auffallen. Lern- und Leistungsfähigkeit leicht unterdurchschnittlich (IQ 85-90), sprachliche und Lernschwächen, psychische Auffälligkeiten (ängstlich, kontaktscheu, auch aggressiv, häufig mit schwieriger sozialer Anpassung). Hormone: Verzögerte Pubertät, zu 80% Brustentwicklung (Gynäkomastie), geringe Körper- und Bartbehaarung, kleine derbe Hoden (ca. 2,5ml), geringe sekundäre Geschlechtsmerkmale, ggf. unterdurchschnittliche Libido und Potenz, Azoospermie, Symptome: Überlänge v.a. der unteren Extremitäten, schmaler Körperbau mit Untergewicht. 148 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN Infertilität, erektile Dysfunktion. Erhöhte FSH- und LH-Werte, und erhöhte Gonadotropine im Plasma und im Urin. 50mg mehr bis zu einer Erhaltungsdosis von 200250mg alle 3-4 Wochen; dann können Injektionen durch Patches ersetzt werden.) Bei älteren Jungen sollte schneller aufdosiert werden. Variabel ergänzend: Krampfadern (20%), radioulnare Synostosen (knöcherne Verbindung zwischen den beiden Unterarmknochen, so dass die Hand nur erschwert gedreht werden kann), Osteoporose, auffällige Zähne (Taurodontismus), erhöhte Disposition zur Epilepsie. Prognose: Erhöhte Wahrscheinlichkeit von Mammakarzinomen, extragonadalen Keimzelltumoren, Autoimmunstörungen (Lupus erythematodes, rheumatoide Arthritis, Sjögren-Syndrom). Therapie: Mit 11 oder 12 Jahren ggf. Androgensubstitution (Testosteronenantat: Beginn mit 2550mg i.m. alle 3-4 Wochen, dann alle 6-9 Monate 3.2.3. XYY-Syndrom Hormone: Die Genitalien sind normal männlich, die Fertilität ist leicht herabgesetzt. In der Pubertät leiden die Betroffenen vermehrt unter Akne. Das XYY-Syndrom tritt bei einem von 800 Männern auf und ist eine Störung im Erbgut mit einem zusätzlichen Y-Chromosom (47,XYY). Selten gibt es Mosaike. Skelett: Trichterbrust. Symptome: Meist schlanker Großwuchs mit vermehrter Unterlänge, langen Armen, großen Händen und Füßen. Die Betroffenen übersteigen den familiären Rahmen um 7-10cm. Größen von 1,95 bis 2,15 m sind nicht selten. Fälle mit dem Karyotyp 48, XYYY, 49, XYYYY oder 48, XXYY sind dysmorpher und stärker geistig behindert. Daneben sind das Klinefelter-Sydrom 47, XXY und selten weitere Syndrome (Sotos-Syndrom, Fragiles-X-Syndrom) auszuschließen. Psychosoziale Entwicklung: Grenzwertige bis subnormale Lern- und Leistungsmöglichkeiten, selten deutliche Behinderung. In der Kindheit sowohl erhöhte Aktivität als auch auffallende Passivität. Ungeschickte Fein- und teilweise Grobmotorik (dies wird nicht selten als zerebrale Bewegungsstörung verkannt und behandelt), später geringe Frustrationstoleranz, die ggf. mit erhöhter Aggressivität einhergeht. Behandlung: Hormongabe. Förderung; keine Vorsorge: Männer mit einem XYY-Syndrom sind fruchtbar bei verminderter Samenqualität (vermehrt unreife Samenzellen). Sie geben ihre beiden YChromosomen nur sehr selten auf eines der Kinder weiter. Zum Nachlesen: Merkmale am Kopf (sehr variabel): Großer Kopf, plumpe Nase, tiefliegende Augen mit vollen Lidern, antimongoloide Lidachsen, abfallende Mundwinkel, kleines Kinn, schmaler Gaumen, irreguläre Zahnstellung, dysmorphe Ohren. 3.2.4. Entsprechende MULDAL, OCKEY 1960, SCHMID, NIELSEN 1981, SALBENBLATT, MEYERS, BENDER et al. 1987, BUYSE 1990, WIEDEMANN, KUNZE, SPRANGER 2001. Fragiles-X-Syndrom Beim Fragilen X-Syndrom (FXS; Martin-Bell-Syndrom) greift der genetische Defekt offenbar in den Stoffwechsel des Zentralnervensystems ein. Beim männlichen Geschlecht kommt es mit einer Häufigkeit von 1:4.000 vor, beim weiblichen mit 1:10.000. Das FXS ist damit nach der Triosomie 21 die zweitwichtigste Ursache für geistige Behinderung mit bekanntem erblichen Defekt. Schätzungen zufolge machen FXS-positive Männer etwa zwischen 5 und 25% der geistig behinderten Jugendlichen und Erwachsenen aus. (Die Diagnose wird erst bei Auffälligkeiten und zuweilen auch gar nicht gestellt.) kann die genetische Erkrankung aber übertragen. Die Wahrscheinlichkeit für eine Vollmutation wächst mit weiteren Generationen. Symptome: Gesicht: länglich, prominente Stirn, markantes Kinn, Oberlidschwellung, breite Nasenflügel, volle Lippen, große abstehende Ohren, selten Zahnverschmelzung (v.a. Schneidezähne). Hormone: Ab der Pubertät große Hoden. Bewegungsapparat: Überdehnbare Gelenke, geringer Muskeltonus, Bindegewebsschwäche, Senkfüße. Neurologie: Epilepsie bei 30% der Betroffenen. Beide Geschlechter können eine Prämutation übertragen, d.h. das Kind hat noch keine Symptome, 149 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN Häufig Erkältungskrankheiten und Mittelohrentzündungen. (mit einer Prämutation) sind je zu einem Drittel normal entwickelt, lernbehindert und geistig behindert. Sie sind scheu und sozial auffällig. Psychosoziale Entwicklung: Sprachliche Schwächen und Besonderheiten (abgehackte Sprache, Echolalie, Kommunikationsschwächen), Labilität, Neigung zu trauriger Verstimmtheit, Schüchternheit, Überreizbarkeit. Autistoide Symptome wie Stereotypien, Perseveration, leichte Erregbarkeit, Meiden von Augenkontakt, Handwedeln, Handbeißen, Kauen an Kleidern, gutes Gehör und Lärmempfindlichkeit, Konzentrationsschwächen, Leben in einer eigenen Welt, geringe Schmerzempfindlichkeit, Sitzunruhe, Balanceschwächen, am Morgen frühes Aufstehen, Stopfen beim Essen, Finger in Mund und Ohren stecken, Stapeln von Dingen, Aufräumen und Neuanordnen. Bei Jungen so gut wie immer leichte bis schwere geistige Behinderung; Heterozygote Frauen 3.2.5. Therapie: Strukturierter Alltag, wenig Störung, Ruhezeiten, klare Kommunikation, Sprach- und Beschäftigungstherapie. Es gibt eine Reihe spezieller Organisationen und Selbsthilfegruppen. Zum Nachlesen: KREUZ, PELZ, PLATE, ZOLL 1994, FROSTER 1997, OELTJENDIERS 1997, HATTON, BAILEY, HARGETT-BECK, SKINNER, CLARK 1999, SARIMSKI 1999, SCHOLLE 1999, BAILEY, HATTON, MESIBOV, AMENT, SKINNER 2000. Rett-Syndrom (Apraxie) und eine Störung der Bewegungsabläufe in Richtung ruckartiger Bewegungen (Ataxie) schreiten fort. Viele Mädchen verharren lebenslang auf diesem Niveau. Das Rett-Syndrom ist ein Gendefekt auf dem XChromosom mit schwerer psychomotorischer Rückentwicklung aufgrund einer fortschreitenden Neurodegeneration. Die Rückentwicklung beginnt ab dem 6. Lebensmonat und führt zu geistiger Behinderung, Autismus-ähnlichem Verhalten und Ataxie (Verlust gezielter Handbewegungen). Späte motorische Verschlechterung: Ab dem 10. Lebensjahr entwickeln sich eine fortschreitende Skoliose, Muskelschwund, eine verminderte Beweglichkeit mit Rollstuhlpflicht sowie Kleinwuchs. Häufig nehmen Anfälle ab. Die Pubertät tritt zeitgerecht und normal ein. Kinder mit Rett-Syndrom sind bis auf sporadische Fälle immer Mädchen. Das Syndrom kommt bei einer von 10-15.000 Geburten vor. Die Diagnose ist durch die variablen Symptome und den unterschiedlichen Verlauf erschwert. Diagnostische Hauptkriterien: Nach normaler frühkindlicher Entwicklung folgt zwischen dem 6. und dem 18. Monat zuerst ein Stillstand und später eine Rückentwicklung. Erworbene Fähigkeiten werden wieder verlernt, der normale Gebrauch der Hände geht verloren. Symptome und Verlaufsphasen: Verlangsamung (6. bis 18. Lebensmonat): Meist erst im Nachhinein erkannt, nehmen die "ruhigen" und "unproblematischen" Mädchen kaum Spielsachen zur Kenntnis oder Blickkontakt auf. Der Kopf wächst merklich langsamer. Der Kopfumfang ist bei der Geburt normal, der Schädel wächst zwischen dem 5. Monat und dem 4. Lebensjahr langsamer. Rasche Regression (1.-4. Lebensjahr, plötzlich oder allmählich einsetzend): Diese Phase ist für die Eltern besonders schwierig, weil hier die intellektuellen Fähigkeiten verloren gehen und der emotionale Kontakt zu den Mädchen nur sehr schwer herzustellen ist. Sie verlernen Wörter und Handmotorik, bilden Stereotypien mit Fingerlutschen und -beißen bis zu Verletzungen aus, verhalten sich autistoid, und mitunter treten erste Krampfanfälle auf. Zwischen dem 5. Monat und dem 4. Lebensjahr wächst der Kopf langsamer. Die sprachliche Entwicklung tritt verzögert auf und bleibt in einem frühen Stadium stecken. Oft fehlt die gesamte Sprache. Erworbene Handfunktionen gehen zwischen dem 1. und 4. Lebensjahr verloren. Es treten die für das Rett-Syndrom typischen waschenden, knetend-wurmartigen, schlagenden und zupfenden Handstereotypien in Brust- oder Mundhöhe auf (washing movements). Das Gangbild wird breitbasig, schaukelnd und unsicher. Oft lernen die Kinder gar nicht erst ohne Hilfe zu gehen. Im Sitzen fallen schaukelnde Körperbewegungen und eine ständig zitternde, innere Körperunruhe auf. Bei Veränderungen der Lage oder wenn man die Kinder auf dem Schoß hält, ist dies besonders zu spüren. Die Rumpfhaltung wird auffällig. Plateauphase (2.-10. Lebensjahr): Die autistischen Züge verringern sich, die Mädchen sind weniger reizbar oder weinerlich, interessieren sich mehr für ihre Umwelt und kommunizieren, sind wechselnd aufmerksam und z.T. zurückgezogen. Zähneknirschen, Handstereotypien und epileptische Anfälle treten auf. Erlernte gerichtete Bewegungen oder Handlungen 150 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN Die Mädchen sind hochgradig intellektuell eingeschränkt. Sie verlieren früh ihre soziale Kontakt- und Kommunikationsfähigkeit. Therapie: Kinderärzte, Neurologen und Orthopäden müssen gut zusammenarbeiten. Die Lebensqualität kann durch Fachtherapeuten verbessert werden. Dabei sollten das Kind und die Familie nicht überfordert werden. Trotz guten Appetits sind viele Mädchen schlecht ernährt, weil sie kaum kauen und nur schlecht schlucken können. Häufig kommt es zur Verstopfung. Hilfskriterien: Unregelmäßige Atmung (beschleunigt oder vertieft, Atempausen, Luftschlucken); EEGAuffälligkeiten mit Verlangsamung der Hintergrundaktivität, epileptiformen Mustern und Reduktion des REM-Schlafes, bei 80% der Betroffenen epileptische Anfälle; schlechte Durchblutung der Extremitäten; Zähneknirschen, Speichelfluss; Skoliose; verzögertes Wachstum, Kleinwuchs, verzögertes Fußwachstum; Erhöhter Muskeltonus vor allem bei älteren Patientinnen; Schlafstörungen. Die zwischen dem 3. und 10. Lebensjahr häufig einsetzende Epilepsie mit ganz unterschiedlichen Anfallsformen, die häufig lange nicht als solche erkannt wird, lässt sich meist medikamentös gut einstellen (Carbamazepin, Clonazepam oder Valproat). Andere typische Auffälligkeiten: Lach- oder Schreiattacken; vermindertes Schmerzempfinden bei vielen Mädchen, kalte und livide Füße und Unterschenkel. Vereinzelte Erfolge lassen sich mit Naltrexon, einer Opiat-Rezeptor-blockierenden Substanz erzielen. Durch einen Abfall des ß-Endorphinspiegels nach dem ersten Erkrankungsschub verbessert sich die erschwerte Atmung, die Krämpfe treten weniger auf und die Spastik verbessert sich (1-2 mg/kg KG/Tag). Apparative und Labordiagnostik: CT/MR: Normalbefund bzw. leichte unspezifische Zeichen einer Hirnrindenatrophie. Die Substantia nigra ist minderpigmentiert, Axone im Nucleus caudatus und bei peripheren Nerven sind degeneriert, das neuronale Lipofuscin ist erhöht. Im EEG finden sich je nach Stadium Krampfpotentiale. (Auf die Untersuchung von Rett-Kindern hat sich die Abteilung für Neuropädiatrie der Universität Göttingen spezialisiert.) 3.2.6. Es gibt eine Reihe von Verbänden mit informativen Homepages und Literaturdatenbanken. Zum Nachlesen: HAGBERG 1993, LINDBERG 1994, DEMETER 2000. Down-Syndrom Beim Down-Syndrom (Trisomie 21), der häufigsten Chromosomenaberration (1:500 Geburten), ist das 21. Chromosom dreifach angelegt. Ionisierende Strahlung und zunehmendes Alter der Eltern bei Geburt des Kindes (im Alter von 25 Jahren 0,1%, mit 40 Jahren 1%, mit 48 Jahren 9%) fördern das Auftreten dieser Erbkrankheit. verschlüsse, meist geistige Behinderung, häufige Atemwegserkrankungen durch ein schwächeres Immunsystem, Zöliakie, Schilddrüsenunterfunktion, Leukämien (1%), Epilepsie (5-10%), bis zum 40. Lebensjahr bei fast allen Betroffenen Zeichen einer Alzheimer-Krankheit., Schwerhörigkeit durch enge Gehörgänge und Paukenergüsse (57%), Sehstörungen (70%), relativ gutes Sprachverständnis bei verringertem, jedoch bildbaren Sprachausdruck, die Betroffenen können teilweise Lesen lernen. Symptome: Nach oben außen hin geschrägte („mongoloide“) Lidachsen, Verfingerfurche, Sandalenlücke, Muskelhypotonie, große Zunge, Herzfehler, Darm- 3.2.7. Deletion 22q11.2 Sprachtherapie in der Anamnese. (Submuköse) Gaumenspalte. Die Mikrodeletion 22q11.2 wird auch als Velo-kardiofaziales, Shprintzen- oder DiGeorge-Syndrom bezeichnet. Sie ist die zweithäufigste genetische Veränderung nach der Trisomie 21 und die häufigste bekannte Mikrodeletion. Sie kommt bei einem von 4.000 Neugeborenen vor, meist als Spontanmutation, und wird dominant vererbt. Kardio-: In 75% Herzfehler: Ventrikelseptumdefekt, Fallotsche Tetralogie, rechter oder doppelter Aortenbogen. Fazial: Langes schmales Gesicht, breiter Nasenrücken, enge Lidspalten, kleiner Mund, kleine Ohren. Das Gesicht wirkt nicht unbedingt abnorm, aber charakteristisch. Symptome und Verlauf: Bei zwei und mehr der folgenden Merkmale liegt eine Deletion 22q11.2 nahe (BASSETT, CHOW 1999): Unterdurchschnittliche Begabung: In 45% leichte geistige Behinderung (IQ 70-75) besonders mit praktischen Schwächen; im Rechnen deutlich schlechter Velo-: Unzureichende Funktion des Gaumensegels (velopharyngeale Insuffizienz), zu 90% Näseln. 151 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN als im Schreiben und Lesen. Späte Meilensteine der frühen Entwicklung; hypotone Muskulatur, Schwächen in Koordination und Gleichgewicht, geringe Mimik und Gestik, offener Mund, verzögertes Sprechen, Artikulationsstörung (80%). bel angegeben: „Aufmerksamkeitsdefizit“ 35-60%, bipolare Störung 0-52%, Phobie 4-61%, Autismus 035%. Es gibt nur wenige Studien mit balancierten Vergleichsgruppen, und diese fanden kein Syndromtypisches Muster. Verlässlichen Studien zufolge ist die Prävalenz der Schizophrenie deutlich erhöht, und zwar sowohl bei Kindern und Jugendlichen als auch bei Erwachsenen (2% der Erwachsenen). Weitere Anomalien: Klumpfüße, Polydaktylie (zusätzliche Finger bzw. Zehen), Wirbelsäulenverkrümmung, in 20% der Fälle Schmetterlingswirbel, in 37% Nierenfehlbildungen, Hypospadie (die Harnröhrenöffnung endet an der Unterseite des Penis). Gehäuft Schilddrüsenunterfunktion, in 40% Minderwuchs, meist durch Mangel an Wachstumshormon. Diagnostik: Bei Verdacht sollte das Kind zunächst sorgfältig körperlich untersucht werden. Daneben sind Laboruntersuchungen (Kalziumstoffwechsel, Schilddrüse, Immunsystem, ggf. Wachstumsdiagnostik), ein Ultraschall der Organe und ein EEG nötig. Bei zwei und mehr Symptomen aus den o.g. sieben Merkmalsgruppen, bei größeren angeborenen Herzfehlern und bei frühen Zeichen einer Schizophrenie sollte die Deletion 22q11.2 gezielt humangenetisch abgeklärt werden. Bei Nachkommen besteht ein 50%iges Risiko. Es gibt eine geeignete Pränataldiagnostik. Hypokalziämie (teilweise erst bei Erwachsenen) durch Hypo- oder Aplasie der Nebenschilddrüsen (50%) mit Hypoparathyroidismus. Symptome variabel bis hin zu Muskelkrämpfen bzw. Krampfanfällen. Thymus-Hypo- bzw. Aplasie (50%) mit Immundefizienz (75%; in 5% Thymus- oder Knochenmarktransplantation nötig), gehäufte Autoimmunerkrankungen. Typische begleitende Störungen einer geistigen Behinderung (also nicht typisch für das Syndrom) sind Schwächen in Aufmerksamkeit, Handlungsplanung, abstraktem und sozialem Denken (autistoides Verhalten) sowie eher internalisierendes (Rückzug, Traurigkeit) als externalisierendes (Aggressivität, Dissozialität) Verhalten, das mit dem Alter eher abnimmt. Die Häufigkeit der psychiatrischen Störungen wird in der Literatur – der Unschärfe der psychiatrischen Diagnosen entsprechend – als sehr varia- 3.2.8. Therapie: Entsprechend der Symptome. Bei später Diagnose muss v.a. der Kalziumstoffwechsel regelmäßig überprüft werden. Es gibt Selbsthilfeorganisationen. Zum Nachlesen: BASSETT, CHOW 1999, BRIEGEL 2006. Phenylketonurie mehrt Abbauprodukte (Ketonkörper) auf, wodurch der Urin Erkrankter mäuseurinartig riecht. Physiologie: Eiweiße (Proteine) dienen dem Körper als Aufbaustoffe (z.B. in Muskeln) und als Enzyme (Moleküle, die chemische Reaktionen beschleunigen). Sie bestehen aus langen Ketten von Hunderten bis Tausenden von Aminosäuren. Von diesen Aminosäuren gibt es beim Menschen zwanzig unterschiedliche Formen. Einige davon muss er mit der Nahrung zuführen, weil er sie nicht selbst bilden kann (essentielle Aminosäuren). Vorkommen: Die Phenylketonurie ist in Deutschland mit einer Häufigkeit von etwa 1:6.000 Neugeborenen der häufigste genetische Defekt im AminosäurenStoffwechsel. Er tritt nur dann auf, wenn das Gen auf beiden Chromosomen verändert (mutiert) ist (autosomal-rezessiver Erbgang). Man kann daraus errechnen, dass jeder Vierzigste Träger einer der Genmutationen ist, die zur PKU führen. Eine davon ist Phenylalanin. Es wird in der Leber mit Hilfe des Enzyms Phenylalanin-Hydroxylase (Kodierung auf Chromosom 12) zu Tyrosin umgewandelt. Auch Tyrosin ist eine Aminosäure, welche der Körper für viele Funktionen benötigt, und zwar für alle Eiweiße, für Hormone (z.B. Thyroxin und Melatonin) und besonders für den Aufbau von Dopamin, einem bedeutenden Überträgerstoff (Neurotransmitter) im Gehirn. Bei Gesunden liegt die Phenylalaninkonzentration im Blut unter 2mg/dl. Ab über 10mg/dl nimmt das Gehirn Schaden, und zwar besonders während der frühen Entwicklung und Ausdifferenzierung: Die Bildung der Markscheiden um die Nerven („Isolation“ mit dem Zweck rascherer Leitungsgeschwindigkeit) ist gehemmt, die Neurotransmitter Dopamin und Serotonin werden in geringerer Menge gebildet, und die allgemeine Eiweißproduktion im Gehirn sinkt. Die Phenylketonurie (PKU) ist eine genetische Stoffwechselerkrankung, bei der das Enzym PhenylalaninHydroxylase nicht oder schlechter funktioniert. Somit „staut“ sich Phenylalanin im Körper, und es wird zu wenig Tyrosin gebildet. Im Urin treten dadurch ver- Diagnostik: Diese Störung wird im Rahmen des Neugeborenenscreenings am 3. bzw. 5. Lebenstag geprüft. Findet sich eine Konzentration über 152 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN 2.5 mg/dl, dann wird das Kind zur genaueren Diagnostik und ggf. Behandlung stationär aufgenommen. Der Phenylalaninspiegel muss regelmäßig kontrolliert werden. Dies ist – wie bei allen chronischen Erkrankungen, z.B. auch beim Diabetes mellitus I – eine besondere Herausforderung an das Kind bzw. den Jugendlichen, denn wenn die Diät nicht eingehalten wird, sind die Folgen nicht unmittelbar zu bemerken. Das Kind muss lernen, zwischen Phenylalaninreichen und -freien Nahrungsmitteln zu unterscheiden und sich beim Essen danach zu richten. Besonders in der Pubertät lassen sich die Jugendlichen ungern auf eine fleischarme Diät ein, sie wollen unter ihren Freunden nicht auffallen. Symptome: In den Industrienationen gibt es durch das lückenlose Neugeborenenscreening keine klinisch auffälligen Kinder mehr. Früher fielen unbehandelte Kleinkinder durch blondes Haar, eine helle Haut, blaue Augen und Hautekzeme auf. Die Beeinträchtigung des Gehirns zeigte sich in einem relativ zu kleinen Gehirn (Mikrozephalie) sowie zu 25% durch Krampfanfälle. Die geistige Entwicklungsbeeinträchtigung tritt jedoch durchaus auch in unserer Region auf, wenn die Diät nicht eingehalten wird. In speziellen Stoffwechselzentren und pädiatrischen Abteilungen arbeiten Diätassistentinnen und Ärzte, die sich auch der psychosozialen Begleitung sensibel widmen. Bei seltenen Sonderformen der Phenylketonurie können die neurologischen Symptome erheblich stärker auftreten. Mütterliche Phenylketonurie: Werden Patientinnen mit einer Phenylketonurie schwanger, dann ist der Fetus durch den hohen Phenylalaninspiegel im mütterlichen Blut gefährdet. Wenn die Mutter nicht schon vor der Empfängnis mit einer strengen und speziellen Diät beginnt, dann kann das Kind geschädigt werden (Mangelernährung, Minderwuchs, kleines Gehirn, Organfehlbildungen: Herz, Magen-Darmtrakt, Augen, Lippen-Kiefer-Gaumenspalten, Niere bzw. Harnblase; psychomotorische und intellektuelle Minderentwicklung). Therapie: Betroffene Säuglinge benötigen eine phenylalaninarme Diät. Diese sollte möglichst ein Leben lang eingehalten werden, denn nach Absetzen der Diät leiden auch Jugendliche und Erwachsene unter psychiatrischen bzw. neurologischen Symptomen (Aufmerksamkeits-, Merkfähigkeits-, Konzentrationsstörungen, Depressivität; Spastik, Paresen, Tremor). Prognose: Bis zur Einführung der Diät kam es bei der klassischen Phenylketonurie zu einem fortschreitenden geistigen Entwicklungsrückstand, so dass diese Kinder vielfach in Behinderteneinrichtungen kamen. Wenn die Diät innerhalb der ersten drei Wochen nach Geburt begonnen und verlässlich eingehalten wird, dann verlaufen die allgemeine körperliche, die motorische und die intellektuelle Entwicklung nahezu normal. 3.2.9. Zum Nachlesen: MUNTAU, BEBLO, KOLETZKO 2000. Prader-Willi-Syndrom Das Prader-Willi-Syndrom ist eine genetische kortikohypothalamo-hypophysäre Störung mit unterschiedlichen Subtypen. In 70% kommt die Störung (Deletion 15q11-13) vom Vater. Fast alle übrigen stammen aus einer mütterlichen uniparentalen Disomie dieses Teilbereiches oder des gesamten Chromosoms 15 (beide Anteile stammen von der Mutter). Diese Form wird spät diagnostiziert, weil Gesichts- und kognitive Auffälligkeiten gering ausgeprägt sind und Zwänge bzw. andere Verhaltensauffälligkeiten weniger auftreten. (Wenige Betroffene haben strukturelle Anomalien in 15q11-13 und andere Störungen). Hormone: Männlicher Hypogenitalismus mit hypoplastischem Skrotum, Mikropenis und Kryptorchismus. Unvollständige Pubertät bei beiden Geschlechtern. Fehlender Pubertätswachstumsschub, Erwachsenengröße unter der 3. Perzentile. Gesicht und Kopf: Schmale Stirn, hypotone Gesichtsmuskulatur mit Mandelaugen in mongoloider Stellung, Strabismus, abfallende Mundwinkel. Akromikrie: Kurze Füße, kleine und schmale Hände mit konisch zulaufenden Fingern. Psychosoziale Entwicklung: Verzögerte geistige Entwicklung. Durch ein beeinträchtigtes Sättigungsgefühl sind die Betroffenen immer Nahrungsmitteln hinterher, stehlen Essen, nehmen ungewöhnliche oder kontaminierte Nahrung zu sich und nehmen rasch zu. Wutausbrüche, Impulsivität und Streitlust, Traurigkeit, Rückzug oder Auseinandersetzungen mit Gleichaltrigen treten häufiger auf. Affektive Störungen und atypische Psychosen, Denkstörungen und Halluzi- Symptome: Adipositas mit Beginn im 2. und 3. Lebensjahr durch unkontrollierte Nahrungsaufnahme. Bisweilen schlafen Kinder tagsüber ein; Schlafapnoe (Pickwick-Syndrom), gelegentlich Diabetes mellitus vom Erwachsenentypus. Muskuläre Hypotonie: Geringe vorgeburtliche Kindsbewegungen, postpartal geringer Saug- und Schluckreflex (meist Sondenernährung erforderlich). 153 TEIL 3: SOZIALPÄDIATRIE 3.2 HÄUFIGE ERBKRANKHEITEN nationen werden möglicherweise zu wenig entdeckt. Die Betroffenen leiden teilweise unter Zwängen, in über 90% unter Hautzupfen, in 70% treten weitere Zwänge hinzu. (Erwachsene mit Prader-Willi-Syn- drom und nicht retardierte Erwachsene mit einer schweren Zwangsstörung sind vom Symptommuster her kaum zu unterscheiden.) 3.2.10. Williams-Beuren-Syndrom Psychosoziale Entwicklung: Die Sprache entwickelt sich gut, die Betroffenen reden gern und viel, gehen aus sich heraus, wirken freudig und auf den ersten Blick sprachgewandt. Dadurch werden ihre geringen kognitiven Fähigkeiten oft überschätzt. Sie fangen erstaunlich früh an zu lesen. In über 90% haben sie allgemeine Sorgen bis Ängste, die aber nur bei genauem Nachfragen erkennbar sind und die soziale Anpassung nicht offen beeinträchtigen. Das Williams-Beuren-Syndrom tritt etwa bei 1:10.000 Geburten auf und entsteht aufgrund eines genetischen Fehlers auf dem Chromosom 7 (7q11.23). Symptome: Kopf und Gesicht: „Gnomen-“ oder „Faunsgesicht“: volles Gesicht, prominente Stirn, nach vorn gerichtete Nasenflügel, weiter Augenabstand (Hypertelorismus), zusammengewachsene Augenbrauen (Synophrys), plumpe Nase mit eingesunkener Nasenwurzel, hängende Wangen, breiter Mund, wulstige Lippen, offener Mund, Lacklippen, langes Philtrum (Kuhle zwischen Nase und Oberlippe), prominentes Kinn, Schielen, Mikrozephalie. Zahnanomalien (Fehlen, Fehlbildungen, Fehlstellungen, Zahnschmelzhypoplasie: „Mäusezähne“), Missverhältnis zwischen breitem Oberkiefer und kleinerem Unterkiefer. Raue, tiefe Stimme. Gefäßschlängelungen auf der Netzhaut (Fundus), Irisfehlbildung (Iris stellata). Weitere Symptome sind die sog. klassische WilliamsPersönlichkeit mit Freundlichkeit und sozialer bis distanzloser Orientierung mit der Gefahr der Ausbeutung und des Missbrauchs, soziale Hypersensitivität, dabei Aufmerksamkeitsmangel und Impulsivität. Behandlung: Die Betroffenen müssen lebenslang betreut werden. Organe: Herzfehlbildungen (supravalvuläre Aortenstenose, periphere Pulmonalstenosen), Nierenfehlbildung. Hormone: Bei Knaben Hypogenitalismus (Kryptorchismus, Hypoplasie von Penis und Skrotum). Bei Mädchen Pubertas praecox. Hyperkalziämie schon in den ersten Lebensjahren. Bewegungsapparat: Minderwuchs, Gelenkkontrakturen (Versteifungen), grobmotorische Koordinations-, Balance- und Gangstörungen. 154 TEIL 3: SOZIALPÄDIATRIE 3.3. 3.3 ÜBERGEWICHT Übergewicht chen, Brustbildung beim Jungen, „Schwangerschaftsstreifen“ in der Haut). Die entsprechenden Laborwerte werden untersucht: v.a. Fettstoffwechsel, Zucker, Leber, Schilddrüsenhormon, Harnsäure. Bedingungen und Ursachen: Der Energieverbrauch des Menschen unter Alltagsbedingungen beträgt bei Frauen im Mittel 2200 kcal und bei Männern 2600 kcal. Er ist abhängig von der Körperstatur, der körperlichen Aktivität und der Regulation durch Hormone. Etwa 70% davon verbraucht der Körper für seinen Ruhestoffwechsel. Personen, die keinen Sport treiben, wenden ca. 15% der Energie für Bewegung auf, während Leistungssportler mehrere tausend Kilokalorien am Tag verbrauchen. Schon eine halbe Stunde leichter Sport steigert den Energieverbrauch deutlich. Neben der körperlichen Diagnostik werden die familiären Ernährungsgewohnheiten (Art, Menge und Zeitpunkt von Essen und Trinken), die bisherige Behandlung und der Gewichtsverlauf erhoben. Abgrenzung zu anderen Störungen: Selten wird Übergewicht durch Störungen im Schilddrüsen- oder Nebennieren-Haushalt oder genetische Erkrankungen (Prader-Willi-Syndrom, Lawrence-Moon-BiedlSyndrom) ausgelöst. Gemeinsame Mahlzeiten dienen auch dem familiären Miteinander. Dort schauen sich die Kinder von ihren Eltern ab, wann und wie sie essen. Nahrungsmittel und Essen werden auch mit Emotionen assoziiert, etwa mit Trost, Belohnung, Langeweile oder Frust. Behandlung: Übergewichtigen sollte es um eine langfristige eigenverantwortliche Änderung der Ernährungs- und Bewegungsgewohnheiten mit vernünftigerem Essen und mehr Bewegung gehen. Übergewicht nimmt in den industrialisierten Ländern sowohl bei Erwachsenen als auch bei Kindern und Jugendlichen zu. Laut Weltgesundheitsorganisation (WHO) sind in Deutschland jedes fünfte Kind und jeder dritte Jugendliche betroffen. Die Behandelnden sollten sich dabei auf die Ziele des Kindes einlassen, z.B. ihr körperliches Erscheinungsbild und die Akzeptanz unter Gleichaltrigen. Die Erfolgschancen sind aber gering, wenn die übrige Familie an ihren Gewohnheiten festhält. Das Risiko eines Kindes liegt bei 80%, wenn beide Eltern übergewichtig sind; ungenügendes Ernährungswissen, aggressive Werbung und Bewegungsmangel tragen ihren Teil zur Volkskrankheit Übergewicht bei. Diät: Bei Kleinkindern und in der Pubertät ist es häufig gesünder, das Gewicht zu halten, als rasch abzunehmen. D.h. je nach Alter und Ausgangsgewicht nehmen Kinder mit einer auf 1200 bis 2000 kcal reduzierten Mischkost (25% Fett, 25% Einweiß, 50% Kohlenhydrate) etwa 0,5kg pro Woche ab, ohne dass dies ihre körperliche Entwicklung beeinträchtigt. Es sollten drei Haupt- und zwei Zwischenmahlzeiten eingenommen werden. Die Kinder essen vielseitig, aber nicht zu viel, und zwar nach und nach mehr Vollkornprodukte, Gemüse, Kartoffeln, Obst und weniger fettreiche Nahrungsmittel und Süßigkeiten. Es wird zudem meist unzureichend behandelt, und in dieser Versorgungslücke gibt es ein breites Angebot kommerzieller Programme zur Gewichtsreduktion. Symptome und Diagnostik: Der Body Mass Index setzt das Körpergewicht zum Quadrat der Körpergröße ins Verhältnis: BMI = Körpergewicht (kg): Körpergröße (m)² Sport dient der Aktivität, der Kondition, dem allgemeinen Wohlbefinden und der Körperwahrnehmung. Bewegungsspiele und Tipps für den Alltag wie Treppensteigen und täglich fünf Minuten zusätzlicher Bewegung wirken meist anhaltender als intensive Trainingsprogramme. Empfehlenswerte Sportarten sind Schwimmen, Radfahren und Rudern. Bedingt geeignet sind Tennis, Badminton, Volleyball und Basketball. Für Kinder und Jugendliche werden Wachstumskurven verwendet, die auch noch das Alter und das Geschlecht berücksichtigen. Übergewichtige liegen über der 90., Adipöse über der 97. BMI-Perzentile. Durch das Übergewicht ist der Körper weniger mobil und wird dennoch physisch sehr beansprucht. Atmung und Verdauung können beeinträchtigt sein. Das Miteinander leidet, wenn die Betroffenen gehänselt und ausgegrenzt werden. Verhaltenstherapeutische Methoden, die sich auch die sechs Lerntechniken zunutze machen, sind hilfreich. Es geht um eigene Beobachtung, Bewegung, Belohnung, Selbstanleitung, Genusstraining etc.. Wenn Eltern ihr Kind motivieren, ist dies schon der halbe Erfolg. Zuweilen muss auch an fehlerhaften Vorstellungen gearbeitet werden, welche die Symptomatik aufrecht erhalten: Die These guter oder schlechter „Futterverwerter“ hat sich ebenso als falsch erwiesen wie schwerere oder leichtere Folgeerkrankungen betreffen den Kreislauf (hoher Blutdruck, Verkalkungen, Herzinfarkt, Schlaganfall) und die Atmung (eingeschränkte Lungenfunktion), den Bewegungsapparat (Gelenkschäden), den Stoffwechsel (metabolisches Syndrom, Diabetes mellitus, Gicht, Fettleber, Gallensteine) sowie den Hormonhaushalt (Wachstumsstörungen, Bartwuchs bei Mäd155 TEIL 3: SOZIALPÄDIATRIE 3.3 ÜBERGEWICHT Knochen, und bis auf die o.g. seltenen Ausnahmen ist Fettleibigkeit auch nicht erblich. Als besonders wirksam gelten ambulante Gruppentrainingsprogramme. Die Rotenburger ambulante Gruppenpsychotherapie „Durch Dick und Dünn“ wird andernorts näher skizziert. Die Motivation der ganzen Familie ist entscheidend für den Erfolg. Geschulte Kinder verbessern zu einem Drittel ihr Übergewicht dauerhaft. Dabei sind diejenigen Kinder, die bisher schon regelmäßig sportlich aktiv waren, eher erfolgreich. Die Folgeerkrankungen verringern sich schon durch eine geringe Gewichtsabnahme. Übergewicht mit seinen Folgeerkrankungen ist nach dem Rauchen die zweithäufigste Todesursache im Erwachsenenalter. Vorbeugung: Gesunde Ernährung sollte auch in der Schule thematisiert werden. In Kantinen sollte auf gesunde Nahrungsangebote geachtet werden. Verstärkt müssen auch bildungsschwache Bürger erreicht werden, denn unter ihnen ist das Übergewicht besonders verbreitet. Bei allen Gesundheitschecks der Kinder und Jugendlichen sollten die Größe und das Gewicht gemessen werden. Familien mit übergewichtigen Mitgliedern sollten geschult werden. Zum Nachlesen: STEINHAUSEN, VON ASTER 1993, KROMEYERHAUSCHILD, WABITSCH, KUNZE 2001, LAESSLE 2001, WABITSCH, LAMERZ, KUEPPER-NYBELEN, BRUNING, WEHLE, TROST-BRINKHUES G, BRENNER, HEBEBRAND, HERPERTZ-DAHLMANN 2004. Prognose und Spätfolgen: Adipöse einjährige Kinder sind als Erwachsene doppelt so häufig adipös wie schlanke, und 70% der adipösen 10-13Jährigen sind auch als Erwachsene adipös. 156 TEIL 3: SOZIALPÄDIATRIE 3.4. 3.4 HÖRSTÖRUNGEN Hörstörungen Die Sprache wird im akustischen Frequenzspektrum von 250 bis 4.000 Hertz übertragen. Bei einem leichten Hörverlust ist die Lautstärke um mindestens 15 dB, bei einem mittleren um mindestens 40 dB und bei einem hochgradigen Hörverlust um über 70 dB verringert (vgl. Tabelle 32 S.157). Ab 25 dB kann bei Babys und Kleinkindern der Spracherwerb beeinträchtigt sein. Dadurch treten leichtere Sprachstörungen wie Lispeln häufiger auf. Ein Kind mit einer hochgradigen Schwerhörigkeit kann das Sprechen nicht erlernen, und damit leidet auch die die intellektuelle und die emotionale Entwicklung. Daher müssen hörgestörte Kinder so früh wie möglich behandelt werden. Bei allen Neugeborenen ist ein Hörscreening erstrebenswert. Zum Nachlesen: SCHMIDT 1998. Tabelle 32: Lautstärke alltäglicher Geräusche Die folgenden Risikofaktoren erfordern bei Neugeborenen einen Hörtest: Postnatale intensiv-medizinische Behandlung (Risiko einer beidseitigen Schwerhörigkeit 1-3%), Kopf- bzw. Gesichtsanomalien, familiäre Schwerhörigkeit, intrauterine oder perinatale Infektion. Bei Kindern ist ein Hörtest erforderlich, wenn die Eltern den Verdacht auf eine Schwerhörigkeit äußern, wenn sprachliche Fortschritte ausbleiben, bei wiederholten Mittelohrenentzündungen und chronischem Paukenerguss, bei Meningitis und Enzephalitis, Schädelhirntrauma mit Hör- oder Gleichgewichtsschwächen, Lärmtrauma, Einnahme ototoxischer Medikamente, familiärer Schwerhörigkeit, chronischen Lungenkrankheiten, diuretischer Therapie. 157 Lautstärke (dBA) Schallquelle Empfindung 20 Uhrticken, leises Blätterrauschen Sehr leise 30 Flüstern 40 Ruhige Wohnstraße 50 Unterhaltung 60 Bürolärm 70 Rufen, Pkw in 5m Entfernung 80 Lauter Verkehr 90 Laute Fabrikhalle 100 Nahe Autohupe 110 Kesselschmiede 120 Flugzeugmotor Normal Laut Kaum erträglich TEIL 3: SOZIALPÄDIATRIE 3.5. 3.5 KOPFSCHMERZEN Kopfschmerzen anstrengung, übermäßiges Fernsehen oder Computerspielen, Nikotin und Alkohol, Nikotinentzug, Medikamente, Neuroborreliose, Gehirntumor. Schmerzerkrankungen in der Familie werden von Kindern teilweise nachgeahmt, ebenso wie Erziehungs- und Leistungshürden zur Angabe von Kopfschmerzen führen können. Inszenierte Kopfschmerzen können bisweilen durch ein unauffälliges EEG „kuriert“ werden. Bei Verdacht auf Unverträglichkeit von Nahrungsmitteln oder Zusatzstoffen sind meist andere allergische Symptome vorhanden; IgE, RAST oder Prick sind meist negativ, da eine Intoleranz gegen Lebensmittelzusatzstoffe meist nicht IgE-vermittelt ist. In jedem Falle lohnt es sich, für 4 bis 6 Wochen versuchsweise Kuhmilch, Farbstoffe (auch in Getränken), Schokolade, Weizenmehl, Eier, Käse, Tomaten, Fisch, Schweinefleisch und Soja zu meiden. Vorkommen: 10-20% der Vorschulkinder und 50% der Kinder am Ende der Grundschulzeit haben schon einmal unter Kopfschmerzen gelitten. 4-10% der Kinder unter 14 Jahren leiden unter einer Migräne, darunter 1,5-3% mit begleitenden Symptomen (Aura). Es sind gleich viele Jungen wie Mädchen betroffen. Symptome und Diagnostik: Als Migräne gilt bei Erwachsenen eine Schmerzattacke ab einer Dauer von 4 Stunden, bei Kindern ab 2 Stunden. Häufig schlafen Kinder im Laufe der Attacke ein und wachen beschwerdefrei wieder auf. Begleitsymptome sind Schwindelattacken, wechselnde Lähmungserscheinungen, wiederkehrendes Erbrechen, episodische Ataxie Typ 2 (Bewegungsstörung; es besteht ein genetischer Zusammenhang mit der familiären Migräne mit Halbseitenlähmung). Spannungskopfschmerzen sind Schmerzepisoden, die auch weniger als 30 Minuten andauern können. Diagnostik: Mit Hilfe eines Kopfschmerzkalenders werden Auftreten, Intensität, Dauer, Auslöser, Auswirkungen, Begleitsymptome, Medikation, ggf. Ernährung erhoben. (Auch die Erhebung allein kann teilweise zur Besserung beitragen.) Seltene Formen sind der Cluster-Kopfschmerz (kurze Dauer, mehrere Anfälle; Behandlung durch Sauerstoff-Inhalation, Sumatriptan, prophylaktisch evtl. Verapamil oder Cortison) und die Chronische paroxysmale Hemikranie, ein stechender Kopfschmerz unklarer Herkunft (Behandlung mit ASS, Indometacin bzw. Verapamil). Die Therapie ist tabellarisch dargestellt: Kindliche Kopfschmerzen: Nichtmedikamentöse Therapie S.159 Eine sichere ICD-10-Klassifikation ist erst nach einer Beobachtung über ein halbes Jahr möglich: G 43.0 Migräne ohne Aura. G 43.1 Migräne mit Aura: neurologische Symptome wie Sehstörungen, Hautgefühlsstörungen, Lähmungserscheinungen etc. Kindliche Kopfschmerzen: Pharmaka S.159 Kindliche Migräne: Prophylaxe S.160 Kindliche Kopfschmerzen: Notfalltherapie S.160 Prognose: Migräne besteht bei jedem zweiten kindlichen Patienten auch im Erwachsenenalter weiter. Schmerzmittelmissbrauch mit entsprechenden Komplikationen wie Nierenversagen ist nicht selten. G 44.2 Episodische Spannungskopfschmerzen unter 15mal im Monat. Zum Nachlesen: G 44.3 Chronische Spannungskopfschmerzen über 15mal im Monat. EVERS, POTHMANN, ÜBERALL, NAUMANN, GERBER 2001, POTHMANN, LUKA-KRAUSGRILL, SEEMANN, NAUMANN 2003, LEE, VON STÜLPNAGEL, HEINEN 2006. Eine sorgfältige Anamnese erübrigt meist ein EEG. Die folgenden Störungen müssen abgegrenzt werden: Sehfehler, Nebenhöhlenentzündung, Über- 158 TEIL 3: SOZIALPÄDIATRIE 3.5 KOPFSCHMERZEN Tabelle 33: Kindliche Kopfschmerzen: Nichtmedikamentöse Therapie Akut Prophylaxe Reizabschirmende Maßnahmen (dunkler und ruhiger Raum), Kühlen der Stirn, lokales Massieren der Schläfe, des Scheitels, des Nackens mit ätherischen Ölen, z.B. Pfefferminzöl. Kopfschmerzkalender (Kinder und Eltern getrennt; hohe Erfolgsrate bei Kindern!) Entspannungsverfahren (Progressive Muskelrelaxation, Autogenes Training) Biofeedback (Hauterwärmungstraining, Vasokonstriktionstraining, EMG und Neurofeedback) Aufklärung, Auslöser beachten, Stressbewältigung, Elterninformation, schlafhygienische Maßnahmen, Gruppentraining (nach Denecke/Kröner-Herwig oder Luka-Krausgrill) Nahrungsauslass-Versuche Tabelle 34: Kindliche Kopfschmerzen: Pharmaka Indikation Substanz und Dosis Nebenwirkungen 1. Wahl Ibuprofen 10-15mg/kg/d alle 6-8 Std., max. 30mg/kg/d, oral, rektal, iv (max. 40mg/kg/d) Magenschmerzen, Tinnitus, Gerinnungsstörungen Paracetamol 15-20mg/kg initial und als Einzeldosis, alle 6-8 Std., Leber, Niere max. 60 (-100)mg/kg/d; oral oder rektal 2. Wahl ASS 10-15mg/kg/d initial und als Einzeldosis, alle 4-6 Std., max. 60mg/kg/d (nicht empfohlen für Kinder <12 Jahren); oral oder i.v. Reye-Syndrom! Naproxen 10-15mg/kg/d initial und als Einzeldosis, alle 8-12 Std., max. 30mg/kg/d, oral oder rektal Metamizol 10-20mg/kg/d initial und als Einzeldosis, alle 4-6 Std., max. 80mg/kg/d, oral, rektal oder i.v. Flupirtin (Muskelrelaxans v.a. gegen Spannungskopfschmerz) 23 mg/kg/d initial und als Einzeldosis, alle 6 Std., max. 10mg/kg/d, oral oder rektal Besonders bei Migräne Ausweichpräparate (durch Spezialisten) Dihydroergotamin 20-40µg/kg oral (erst ab 8 Jahren, nicht bei Spannungskopfschmerz!) Übelkeit, Erbrechen, Kältegefühl, Muskelkrämpfe, Dauerkopfschmerz Sumatriptan 10-20mg nasal (nicht für Kinder und Jugendliche zugelassen, nicht bei Spannungskopfschmerz!), Wiederholung nach 2 Std., 20mg/d Engegefühl der Brust, Gefühlsstörungen der Extremitäten, Kältegefühl Zolmitriptan 2.5mg oral (nicht für Kinder und Jugendliche zugelassen, nicht bei Spannungskopfschmerz!) s. Sumatriptan Sumatriptan bis 6mg subkutan, nicht bei Spannungskopfschmerz! s.o. Dihydroergotamin 0,2mg i.v., max. viermal je Attacke, nicht bei Spannungskopfschmerz! s.o. Kinder >14 Jahren gegen Erbrechen Domperidon 1Tp/kg, max. 33Tp. ca. 10min. vor Einnahme eines Schmerzmittels Erwachsene gegen Erbrechen Metoclopramid 159 TEIL 3: SOZIALPÄDIATRIE 3.5 KOPFSCHMERZEN Tabelle 35: Kindliche Migräne: Prophylaxe Prophylaxe bei kindlicher Migräne über 3-6 Monate (ab 3-4 Attacken/Monat und Attacken über 48 Std.) Medikament Nebenwirkungen und Anmerkungen 1. Wahl Metoprolol (Beloc) oder Propranolol (Dociton) 1- CAVE Rebound-Kopfschmerz bei raschem 2mg/kg/d abends Absetzen! Müdigkeit, niedriger Blutdruck, Schlafstörungen, Unterzuckerung, BronchialSpasmus, niedrige Herzfrequenz. 2. Wahl Flunarizin (Kalzium-Antagonist) 5mg-10/d Müdigkeit, Gewichtszunahme, Depression, abends, zunächst jeden 2. Abend, dann tgl. (für extrapyramidale Bewegungsstörungen. Kinder und Jugendliche nicht zugelassen!) Pizotifen (Serotonin-Antagonist) 1.5mg/d abends (nicht für Kinder unter 6 Jahren zugelassen!) Müdigkeit, Appetit- und Gewichtszunahme, Mundtrockenheit, Verstopfung. ASS 2-5mg(kg/d (100-200mg) abends (nicht empfohlen für Kinder unter 12 Jahren) Magenschmerzen, Gerinnungsstörungen, pseudoallergisches Asthma; CAVE Reye-Syndrom bei gleichzeitiger Virusinfektion, besonders Windpocken! Valproat 15-45mg/kg/d in 1-2 ED (in Deutschland nicht zur Migräneprophylaxe bei Kindern zugelassen!) Müdigkeit, Gewichtszunahme, Schwindel, Zunahme der Körperbehaarung, Haarausfall, Leberstörung, Ovarialzysten. Topiramat 1-2mg/kg/d Müdigkeit, Mundtrockenheit, Hypotonie, Tachykardie. Cyclandelat (NMDA-Antoagonist; Natil): Kinder von 5-10 Jahre: 300mg/d als ED; über 10 Jahre: 1-2x300mg/d Amitriptylin initial 0,1mg/kg/d abends, Steigerung alle 2 Wochen auf max. 0.5-2mg/kg/d Migräne-Äquivalente Flunarizin 5-10mg/d, im Einzelfall höher Zyklisches Erbrechen in der Kindheit Pizotifen 1.5-3mg/d abends Müdigkeit, Gewichtszunahme. Tabelle 36: Kindliche Kopfschmerzen: Notfalltherapie Gegen Erbrechen Metoclopramid 0,1mg/kg/ED i.v., max. 0,5-1mg/kg/d Gegen Schmerzen ASS 10-15mg/kg ED i.v. (max. 1g ED) oder Metamizol (Novalgin) 10-15mg/kg ED i.v. (max. 80mg/kg/d) Serotonin-Antagonist Sumatriptan (Imigran) 20mg/ED nasal (max. 40mg/d), 0,3-0,6mg s.c. (max. 6mg/ED, max. 12mg/d) Sedierung Diazepam 0,2-0,5mg/kg/ED iv oder Lovomepromazin (Neurocil) 1mg/kg/d i.v. (oral) Status migraenosus (länger als 72 Std. mit Übelkeit, Erbrechen und sehr starkem Schmerz) s.o. PLUS Dexamethason (Fortecortin) 1,5mg/kg/ED i.v., anschl. 0.25-0,4mg/kg ED i.v. alle 4-6h. PLUS Furosemid (Lasix) 0,5-2mg/kg ED i.v. 160 TEIL 3: SOZIALPÄDIATRIE 3.6. 3.6 SCHLAFSTÖRUNGEN Schlafstörungen Die Schlafstörungen können wie folgt systematisiert werden: Physiologie: Wachen und Schlafen sind zwei hoch organisierte Funktionszustände des Gehirns. Der oberflächliche oder aktive Schlaf geht mit einem bestimmten Muster der Hirnaktivität (EEG), einer unregelmäßigen Atmung, erhöhter motorischer Aktivität und schnellen Bewegungen des Augapfels unter den Augenlidern einher (REM-Schlaf: Rapid Eye Movements). Der tiefe Schlaf zeichnet sich durch eine große motorische Ruhe, eine regelmäßige Atmung und das Fehlen von raschen Augenbewegungen aus (Non-REM-Schlaf). Störungen der Schlafqualität (Dyssomnien): Ein- und Durchschlafstörungen (Insomnie) können wegen der Altersabhängigkeit und der großen Streubreite des Schlafverhaltens nicht einheitlich definiert werden. Ein schlecht schlafender Säugling schreit meist auch heftig. Auslöser können körperliche Faktoren (Hunger, nasse Windel, Zahnen, Nahrungsunverträglichkeit) und psychosoziale Bedingungen (Temperament, Versorgungsfaktoren) sein. Das Kind steht immer wieder auf, sucht die Nähe der Eltern und möchte in deren Bett schlafen. Ein Einschlafritual (Vorlesen, Musik) ist hilfreich. Manchmal können sich Kind und Eltern zum Schlafengehen schlecht trennen. Sowohl bei Babys als auch bei Erwachsenen wechseln sich Traumschlaf und Tiefschlaf mehrmals in der Nacht ab. Die Schlaflänge und die Gewichtung der einzelnen Schlafphasen sind bei Kindern und Erwachsenen unterschiedlich. Die Schlaf-Wach-Zyklen unterliegen einem 24-Stunden-Rhythmus, der in seiner Länge durch den TagNacht-Wechsel bestimmt wird und individuell verschieden lang ausgeprägt ist. Er baut sich während der ersten zwei Lebensjahre langsam auf. Bei Durchschlafstörungen wachen die Kinder nachts auf, klagen über Angst und unangenehme Träume und kommen ins Schlafzimmer der Eltern. Übermässige Schlafneigung (Hypersomnie) ist selten. Abzugrenzen ist ein verschobener Tag-Nachtbzw. Schlafrhythmus, der aus psychosozialen Gründen (hoher Medienkonsum) oder bei intelligenzgeminderten Kindernauftritt. Die Schlafdauer unterscheidet sich von Mensch zu Mensch. Bereits im Neugeborenenalter gibt es Kinder, die lediglich 14, und andere, die 20 Stunden am Tag schlafen. Die Gesamtschlafdauer und die Anteile des oberflächlichen und tiefen Schlafes sind altersabhängig. Die Schlafdauer nimmt mit zunehmendem Alter ab, und das Verhältnis von oberflächlichem (REM-) zu tiefem (Non-REM-) Schlaf verändert sich ständig. Neugeborene schlafen im Schnitt 16, Neunzigjährige knapp 6 Stunden. Organisch bedingte Hypersomnie: Obstruktive Schlafapnoen sind Atemstillstände; Begleitsymptome sind Schnarchen, kloßige Sprache, verzögerte Sprachentwicklung, Mundatmung, Übergewicht, Minderwuchs, Nachtschweiß und Konzentrationsmangel am Tage. Für die Schlafqualität sind neben den allgemeinen Risikofaktoren das familiäre Klima, der Schlafplatz und auch psychosoziale Störungen bedeutsam. Narkolepsie ist eine übermäßige Schläfrigkeit am Tage mit Einschlafattacken und plötzlicher Muskelschwäche. Die Ursache ist unbekannt. Schlafstörungen: Die häufigsten kindlichen Schlafstörungen sind die Ein- und Durchschlafstörungen und die Parasomnien (3-20% aller Kinder). Wenn Schlafstörungen länger als drei Wochen andauern bzw. das Familienleben beeinträchtigen, sollte ein Kinderarzt oder ein Schlafmediziner zu Rate gezogen werden. Epilepsie mit generalisierten tonisch-klonischen Anfällen fokaler Genese (ESES): Meist im Schlaf treten epileptische Anfälle auf. Abnorme Ereignisse während des Schlafes (Parasomnien): Pavor nocturnus (nächtliches Aufschrecken) ist plötzliches Erwachen aus dem Schlaf, das mit einem Panikschrei beginnt und begleitet ist von heftiger Angst, Körperbewegungen und vegetativen Zeichen wie Herzrasen, schneller Atmung, Pupillenerweiterung und Schweißausbruch. Die Episoden dauern bis zu zehn Minuten und treten vor allem in den ersten Nachtstunden auf. Die Erinnerung an das Geschehene ist begrenzt oder fehlt völlig. Die Angst legt sich, wenn man die Kinder aufweckt und liebevoll beruhigt. Vorkommen: Vorübergehende geringfügige Störungen des Schlaf-Wach-Rhythmus treten bei jedem dritten Kind auf. Albträume (Pavor nocturnus) haben 4% der Vorschulkinder, Schlafwandeln etwa 4% der Jugendlichen. Im Vorschulalter kommen zwischen 30% und 40% aller Kinder ab und zu ins elterliche Bett, so dass hier von einer Normvariante gesprochen werden kann. Ähnliches gilt für Schlafstörungen ab dem 6. Monat, die sehr abhängig sind von elterlichem Verhalten und Vorgaben. 161 TEIL 3: SOZIALPÄDIATRIE 3.6 SCHLAFSTÖRUNGEN Albträume (ggf. mit Schlaflähmung) treten in der späten REM-Schlafphase auf. Die Kinder wachen auf und erinnern sich in der Regel an den ängstigenden Traum. Durch die motorische Hemmung während des REM-Schlafes kann es beim Aufwachen zu einer Sekunden bis Minuten dauernden Bewegungsunfähigkeit kommen, in dieser Phase kann das Kind nur die Augen bewegen und ggf. stöhnen oder jammern. Albträume weisen keineswegs obligat auf eine psychische Störung hin. Sie sind aber häufiger, wenn das Kind kurz vor dem Schlafengehen in der Familie oder auch im Fernsehen aufregende Szenen erlebt hat. Die Eltern sollten daher eine Stunde vor dem Schlafengehen Ruhe einkehren lassen und den Fernseher ausschalten. Aktivität, Reaktionen Substanzmissbrauch). der Bezugspersonen, Die Patienten werden körperlich-neurologisch untersucht, und es wird ein psychosozialer Befund einschließlich einer Familienanamnese erhoben. Eine Untersuchung im Schlaflabor ist ggf. bei Verdacht auf ein epileptisches Geschehen und zur Differenzialdiagnose einer dissoziativen Störung gegenüber Schlafwandeln angezeigt. Ein EEG und Bildgebung sind notwendig bei Verdacht auf eine neurologische Erkrankung indiziert. Therapie: Die Familie wird zu den folgenden Themen beraten: altersangemessener Schlaf, kindliche Ängste, ruhige Einschlafphase, abgedunkelte und nicht zu warme (max. 18°C) Schlafumgebung, bequemer Schlafplatz, Einschlafrituale (Zubettbringen bei Müdigkeit; Fütterung am Tag und Schlaf in der Nacht; regelmäßige Ernährung, nicht zu viel kurz vor dem Schlafengehen; Nichteingehen auf Trink- oder Essenswünsche des Kindes, die nur der Verzögerung des Schlafens dienen; Mittagsschlaf ggf. verkürzen oder aussetzen. Unkomplizierte Einschlaf-, Durchschlaf- oder Ausschlafstörungen werden auf der Verhaltens- und Interaktionsebene behandelt. Schlafwandeln (Somnambulismus): Schlafwandelnde Kinder verlassen meist während der ersten Nachtstunden das Bett, wandeln schlafend inner- und außerhalb der Wohnung herum und kehren meist selbständig ins Bett zurück. Sie sind dabei motorisch unbeholfen, mimisch eingeschränkt und artikulieren sich schlecht. Sie können sich am nächsten Morgen nicht immer daran erinnern. Schlafwandelnde Kinder sind gefährdet, sich in diesem veränderten Bewusstseinszustand zu verletzen. Etwa 15% aller Kinder im Alter von 5 bis 12 Jahren schlafwandeln. Nur bei 1 bis 6% aller Kinder hält dies länger an. Schlafwandeln und Albträume treten häufig gemeinsam auf. Auch Schlafwandeln hat nicht notwendigerweise mit einer psychischen Störung zu tun. Schlafentzug soll vermieden werden, ebenso wie sedierende Medikamente, Alkohol, Nikotin und Koffein. Bei Schlafwandeln und Albträumen muss die Schlafumgebung gesichert werden. Weitere nächtliche Auffälligkeiten sind das nächtliches Einnässen (Enuresis nocturna) und das Zähneknirschen (Bruxismus). Medikation: Placebo-Behandlung hilft in einem hohen Prozentsatz (Baldrian gehört dazu!). Chloralhydrat; in kritischen oder therapierefraktären Fällen, wie sie z.B. bei behinderten Kindern auftreten können, Versuch mit Melatonin (initial 2-5mg zur Nacht, Erhaltungsdosis 2.5-5 (-15)mg/d). Slow-Release-Präparate wirken gegen Durchschlafstörungen. Auch eine Kombination oder eine Dosierung alle zwei Nächte können wirksam sein. Die Medikation wird abgesetzt, wenn sie über zwei Wochen wirksam oder nicht wirksam war. Selten muss langzeitbehandelt werden. Dann werden Entwicklung und Wachstum gut beobachtet. Diagnostik: Anamnestisch wird nach dem Einschlafen (Schlafgewohnheiten, abendliche Aktivitäten und Essgewohnheiten, Vorbereitung auf das Zubettgehen, Bettzeit, Dauer, Verhalten und Befinden während des Einschlafens, Rituale, evtl. geäußerte Ängste), dem Nachtschlaf (Häufigkeit, Ursachen und Dauer von Aufwachphasen, Wiedereinschlafstörungen, Verhalten während des Schlafs: Unruhe, Schnarchen, Bettnässen etc., episodischen Ereignissen, Gesamtschlafdauer, Dauer ungestörter Schlafepisoden) und dem Aufwachen (Zeit, spontanes Wachwerden, Weckbarkeit, Befindlichkeit nach dem Erwachen) gefragt. Ggf. wird ein Schlafprotokoll empfohlen. Auch das Verhalten tagsüber kann von Bedeutung sein (Müdigkeit, Schlafphasen, Antrieb, Konzentration und Leistungsfähigkeit, Stimmung, Zum Nachlesen: FEGERT, SCHULZ, BERGMANN, TACKE, BERGMANN 1997, LARGO 1998, BACKHAUS 1999, MÜLLER, PATEROK 1999, SMEDJE, BEOMAN, HETTA 2001, BRAMBLE, FEEHAN 2005. 162 TEIL 3: SOZIALPÄDIATRIE 3.7. 3.7 AUSSCHEIDUNGSSTÖRUNGEN Ausscheidungsstörungen nen diese beiden Symptome auch während oder kurz nach der Sauberkeitserziehung wieder auftreten, wenn das Kind in dieser Zeit einer besonderen Belastung ausgesetzt ist, z.B. der Trennung der Eltern oder einem Verkehrsunfall. Einkoten wird in 90% der Fälle durch eine ballaststoff- und flüssigkeitsarme Fehlernährung und Bewegungsmangel verursacht. Einnässen geht in der Regel auf eine familiäre Reifungsverzögerung des Blasenschließsystems zurück. Vorübergehend kön- 3.7.1. Verstopfung und Einkoten durch M. Crohn, Colitis ulcerosa bzw. durch Medikamente (Laxanzienabusus) können Kinder ebenfalls einkoten. 1. Physiologie Neugeborene setzen ein bis neun Stühle am Tag ab. Voll gestillte Säuglinge setzen teilweise mehrere Tage lang keinen Stuhl ab. Kleinkinder und ältere Kinder haben alle ein bis zweimal am Tag Stuhlgang, ggf. einen Tag auch nicht. Mit fünf Jahren sind Kinder zu 90% sauber. Die folgenden Störungen müssen ausgeschlossen werden: Rückenmarksfehlbildungen oder -Erkrankungen: Spaltbildungen im Rückenmark (Spina bifida occulta, Meningomyelozele, Diastematomyelie, Myeloschisis), Tumoren am Rückenmark (z.B. Cauda-equina-Tumor an den Nervensträngen, die am unteren Wirbelsäulenende austreten) mit Lähmung beider Beine und gestörter Blasen- bzw. Mastdarmfunktion). 2. Vorkommen Einkoten (in der Regel tagsüber) und Verstopfung kommen bei Jungen drei- bis sechsmal häufiger als bei Mädchen vor, bei 7- bis 8-Jährigen in 1.5%. Wegen der Tendenz, diese Störung zu verbergen, könnte die Zahl höher liegen. 10- bis 12jährige Jungen sind zu 1.3% betroffen, gleichaltrige Mädchen zu 0.3%. Nach der Pubertät tritt Einkoten nur noch extrem selten auf. Insgesamt betrifft das Einkoten bis zu 5% der pädiatrischen der kinder- und jugendpsychiatrischen Patienten. Bei einer Entwicklungsverzögerung oder Behinderung tritt Einkoten (und auch Einnässen) häufiger auf. Neurologisch: Myotone Dystrophie, Amyotonia congenita, mentale Retardierung, Zerebralparese (häufig auch Einnässen); Morbus Hirschsprung (verminderte Innervation eines Segmentes der inneren Darmmuskulatur), Chagas-Krankheit (Tropenkrankheit), Morbus Recklinghausen, Multiple endokrine Neoplasie Typ 2 (Erkrankung mit Tumoren an verschiedenen Hormondrüsen). Metabolisch, endokrin (Drüsen, Stoffwechsel): chronische Austrocknung, Schilddrüsenunterfunktion, Unterfunktion der Nebenschilddrüse, renale tubuläre Azidose (Nierenerkrankung, die in den SäurenBasen-Haushalt eingreift), Diabetes insipidus (hohe Urinausscheidung durch vermindertes oder abwesendes Antidiuretisches Hormon, das in der Hypophyse gebildet wird und für den Wasserhaushalt mit zuständig ist; häufig durch einen gutartigen Hirntumor bedingt), Vitamin-D-Vergiftung (Vitamin D ist wegen der täglichen Prophylaxe für Kleinkinder in vielen Haushalten vorrätig), idiopathische Hyperkalziämie, Hypokaliämie. 3. Herkunft Einkotende Kinder werden nur sehr zurückhaltend zur Behandlung vorgestellt. Dies hängt wesentlich damit zusammen, dass die meisten glauben, Einkoten sei psychosozialer Herkunft. Daher werden viele Fälle auch durch Psychotherapeuten und Ärzte unterbehandelt. Erst in den frühen 70er Jahren nahm man wahr, dass die Mehrzahl der Fälle durch eine sorgfältige Ernährungsberatung und ein konsequentes Stuhltraining geheilt werden können. Anschließend sind die Kinder fröhlicher und angepasster, und dies spricht ebenfalls dafür, dass die sozioemotionalen Auffälligkeiten in aller Regel durch das Einkoten entstehen und nicht umgekehrt. Anatomische Veränderungen: Fehlangelegter Darmausgang (der Darmausgang liegt nicht innerhalb des Analmuskelringes), anale oder rektale Stenose, präsakrales Teratom (embryonaler Tumor am unteren Rückenmark), rektaler Prolaps (Darm stülpt sich nach außen). Am häufigsten (ca. zu 90%) ist das Einkoten durch eine einseitige und ballaststoffarme Fehlernährung und mangelndes Trinken verursacht. Durch die Verstopfung und die extreme Enddarm-Erweiterung entsteht eine Überlauf-Enkopresis (ICD 10: K59.0; nicht F98.1!). Durch einen chronischen Durchfall, z.B. Krankheiten der glatten Muskulatur: Chronische Bindegewebserkrankungen: Skleroderma, Lupus Erythematodes, Dermatomyositis. Psychiatrisch: Schwere Interaktionsstörung, frühkindliche Deprivation, akute Belastungen in oder kurz 163 TEIL 3: SOZIALPÄDIATRIE 3.7 AUSSCHEIDUNGSSTÖRUNGEN nach der Zeit, in der Kinder trocken und sauber werden; bisweilen auch Angst vor dem Toilettengang. Keine Rolle spielen die wirtschaftliche Lage der Familie, die Familiengröße, die Geschwisterfolge und das Alter der Eltern. gestört, und das Kind wird unempfindlich gegen die Schmerzen. (6) Damit ist das Kind dem Einkoten mangels Kontrolle hilflos ausgesetzt. Sodann wird die Behandlung erläutert: Die Eltern müssen sorgfältig angeleitet werden. Die erste Einstellung dauert drei bis vier Wochen. Die Behandlung einschließlich der Diät sollte über 6-12 Monate durchgeführt werden. Zunächst wird der Darm gereinigt, dann muss er über eine längere Zeit entlastet werden, damit sich die Funktionen langsam wieder bilden können. Hinzu kommen ein Toilettentraining (v.a. regelmäßig nach den Mahlzeiten, weil durch das Essen der gesamte Darmtrakt angeregt wird), ein Protokoll und ein Belohnungssystem. Das Kind wird nicht bestraft. 4. Symptome Fast immer Verstopfung, ballaststoffarmes Essen, wenig Trinken, wenig Bewegung; sekundär sozioemotionale Auffälligkeiten. Eltern neigen zu Ärger, Bestrafung, Schuldgefühlen oder Zuschreibungen von Schuld. 5. Diagnostik Bei Patienten, die langsam oder spät reagieren, sollte der Therapeut optimistisch bleiben. Durchhalten heilt fast alle Fälle. Kinder, die von der Enkopresis geheilt sind, sind besonders dankbar. Einkoten im Sinne einer Störung darf wegen den Normvarianten der Sauberkeitsentwicklung erst nach dem 6. Lebensjahr gestellt werden. Abführen: Eine akute oder leichte Verstopfung wird diätetisch und ggf. mit Glycerinzäpfchen (Glycilax) oder Miniklistier (Babylax, Microclist) behandelt. Wenn es stark verstopft ist, ambulante Maßnahmen erfolglos waren und die Eltern die Einläufe bei ihrem Kind nicht durchführen sollen oder können, muss es ggf. stationär behandelt werden (Glycerin-Supp., Mikroklistieren oder Sorbit-Klysmen meist über mehrere Tage; keine salinischen, phosphathaltigen Klysmen bei Kleinkindern oder behinderten Kindern). Anamnese: Einkoten: Beginn, Häufigkeit, Zeit des Auftretens, Art, andere Symptome, Schmerzen, bisheriger Umgang und Behandlungsversuche der Familie. Nahrung, Flüssigkeitsaufnahme, körperliche Aktivität, Appetit, Wachstum. Frage nach Einnässen (bis zu 30%), (Überlauf-) Einkoten. Schmerzen bei Defäkation, Bauchschmerzen. Psychische Faktoren: Die meisten Kinder, die vorgestellt werden, sind primär psychosozial nicht auffällig. Enkopresis tritt aber häufiger bei Kindern mit tiefgreifenden Entwicklungsstörungen, anderen schweren Verhaltensstörungen und geistiger Behinderung auf. Sekundäre Reaktionen auf Scham, Schuld, Bestrafung wie Aggression oder Traurigkeit sind in jedem Falle konkret anzusprechen. Bei einer schweren Obstipation werden drei bis vier dieser Zyklen durchgeführt. Bei chronischem oder schwerem Verlauf hilft Lactulose-Sirup 10-30ml bzw. Paraffinum subliquidum (nicht bei Kindern unter 2 Jahren oder behinderten Kindern mit Aspirationsgefahr) eine Stunde nach der Mahlzeit (Dosis nach Wirkung, zu Beginn 1-2ml/kg KG). Teilweise muss die Darmentleerung palpatorisch oder sonografisch kontrolliert werden. Kinder, die zu sehr unter dem Eingriff leiden, sollten ggf. sediert werden (z.B. Midazolam). Körperliche Untersuchung: Digitale Untersuchung: Schließmuskelfunktion, tastbarer Stuhl, Fissur (Rissbildung), Lage des Anus im Sphinkter. Weitere Untersuchungen: Ultraschall, Röntgen mit Kontrastmittel (ohne vorheriges Abführen!); Elektromanometrie des Enddarms, Biopsie aus der Darmwand (zum Ausschluss eines M. Hirschsprung und einer Neuronalen Intestinalen Dysplasie). Die Umstellung auf Dauer beinhaltet schlacken-angereicherte Kost (Vollkorn, Popcorn, Gemüse, Obst, Rosinen), ggf. zu Beginn leichtes Mineralöl (2 Teelöffel 2x/Tag je nach Wirkung), ggf. Senacot (1 Tbl. oder 1 TL/Tag, ev. 2x), in schweren Fällen Bisacodyl. In extremen Fällen tritt ein Vitaminmangel auf, dann wird ein Multivitamin-Präparat (A, D, E, K) gegeben. 6. Behandlung Information: Diätberatung über faserreiche Ernährung, evtl. Zusatz von Kleie, ausreichende Flüssigkeit. Erklären der Darmfunktion, „Demystifikation“ und Entlastung von Schuld: (1) Im Darm findet ein zyklischer Prozess von Stuhlsammlung und Ausscheidung statt. (2) Bei längerer Verstopfung läuft Stuhl an den festen Kotballen vorbei (Überlauf). (3) Dabei treten zuerst Schmerzen auf. (4) Bei längerem Verlauf überdehnen sich durch die starke Erweiterung des Darmes die Muskeln und die Nerven. (5) Dadurch wird die Funktion des Ausscheidens Zum Toilettentraining gehört der Toilettengang 10 Minuten nach jeder Mahlzeit (unter 8 Jahren 5 min., bei jüngeren Kindern mit Belohnung für den Toilettengang). Das Kind kann dabei lesen oder Radio hören. Der Toilettengang soll protokolliert werden (s. Tabelle 37 S.165). 164 TEIL 3: SOZIALPÄDIATRIE 3.7 AUSSCHEIDUNGSSTÖRUNGEN Tabelle 37: Toilettenplan Ich habe gethront: Mo Erfolg Di Erfolg Morgens ☺ ☺ ☺ ☺ Mittags ☺ ☺ Abends ☺ ☺ Wäsche sauber? ☺ ☺ ☺ ... ☺ Elektrolyt-Lösung (Kleanprep 20-30ml/kg/h, max 2l/h, nicht verdünnen) über mehrere Stunden gegeben, bis nur noch klare Flüssigkeit entleert wird; evtl. mit medikamentöser Unterstützung sowie Glukose i.v. (Kontraindikationen: Magenentleerungsstörungen, Ileus (Darmverschluss), Perforation des Darmes, toxisches Megacolon). Toilettentraining für Kleinkinder ohne abgeschlossene Sauberkeitsentwicklung: Wenn das Kind Stuhldrang zeigt, dann zeigen die Eltern dem Kind den Topf. Das Kind sitzt zuerst nur kurz und voll angezogen auf dem Topf. Später sitzt das Kind mit heruntergezogenen Hosen stufenweise immer länger (1 bis max. 10 min.) auf dem Topf. Zu Beginn bleiben die Eltern noch dabei. Einfache Erklärungen des Toilettenvorgangs werden wiederholt gegeben, und dies wird betont, indem nasse oder verschmutzte Windeln in den Topf gelegt werden. Die Eltern versuchen, den Stuhldrang vorherzusehen, das Kind auf den Topf zu setzen und bei Erfolg positiv zu verstärken (Lob oder andere hinreichend motivierende Belohnung, die wiederholt gegeben werden kann). Als Belohnung bekomme ich bei... Punkten: Der Trainingsplan sollte gemeinsam mit dem Kind entworfen werden, das Kind darf sich in Anwesenheit des Erwachsenen selbst die Punkte eintragen. Es wird für jedes Thronen gelobt. Der Plan sollte immer einsehbar für das Kind sein und gemeinsam mit dem Kind konsequent durchgeführt werden. Auch wenn sich erste Erfolge zeigen, sollte das Training über einem bestimmten Zeitraum beibehalten werden. Er kann nach einigen Wochen verändert werden (z.B. nur noch zweimal täglich). Häufig zeigt sich nach einer gewissen Zeit bereits ein bestimmter Tagesrhythmus (z.B. meistens morgens Stuhlgang), der in einem neuen Trainingsplan berücksichtigt werden kann. Toilettentraining (Thronen) bei Einkoten: Das Kind wird altersentsprechend in die anfallende Arbeit einbezogen. Es sollte sich möglichst selbst säubern und die Wäsche wechseln. Ältere Kinder sollen die schmutzige Wäsche selbst waschen, jüngere Kinder können die Wäsche z.B. selbst ins Bad bringen. Bestrafung hilft nicht weiter. Zu Beginn wird eine Belohnung für einen bestimmten Punktestand vereinbart. Beziehungsbelohnungen wie eine gemeinsame Unternehmung oder gemeinsam zu verwendendes Spielzeug sind rein materiellen Belohnungen vorzuziehen. Die Belohnung soll einen richtigen Anreiz darstellen und zeitlich überblickbar zu erreichen sein, z.B. nach 6 Punkten innerhalb von 4 Tagen. 7. Prognose Wenn das Programm eingehalten wird, dann ist die Erfolgsrate nach einer Woche größer als 80%. Dies ermutigt sowohl die Eltern als auch die Kinder, das Programm länger und letztendlich erfolgreich fortzuführen. Bei einer Analfissur hilft Anusol als Salbe oder Zäpfchen. In besonders schweren Fällen kann eine orthograde intestinale Lavage indiziert sein. Über eine Magensonde wird angewärmte isoosmolare bilanzierte 165 TEIL 3: SOZIALPÄDIATRIE 3.7.2. 3.7 AUSSCHEIDUNGSSTÖRUNGEN Einnässen Beim Einnässen unterscheidet man zwei Formen: das primäre Einnässen seit der Geburt, d.h. die Kinder sind nie vollständig trocken gewesen, und das nach dem 5. Lebensjahr wieder auftretende sekundäre Einnässen, nachdem die Kinder bereits mindestens für ein halbes Jahr vollständig trocken gewesen sind. Außerdem unterscheidet man das Einnässen danach, ob es tagsüber, nachts oder zu jeder Zeit (diurna, nocturna, diurna et nocturna) auftritt. 1. Physiologie Säuglinge scheiden bis zu 30mal am Tag Urin aus. Während die Urinmenge mit dem Wachstum ansteigt, nimmt die Häufigkeit des Wasserlassens ab, im 2. Lebensjahr auf etwa 20mal und bis zum 5. Lebensjahr auf etwa 10mal am Tag. Erst im 2. Lebensjahr beginnen die Kinder den Harndrang als solchen wahrzunehmen, und im 3. Lebensjahr sind die Nerven soweit entwickelt, dass die Kinder den Harndrang willkürlich kontrollieren können. Neun von zehn Kindern haben bis spätestens zum Ende des 5. Lebensjahres gelernt, (meist zunächst tagsüber und etwa 4 bis 6 Monate später auch nachts) den Harndrang sicher unter Kontrolle zu halten. Beim Verdacht auf ein sekundäres Einnässen ist es besonders wichtig, genau nachzufragen, da die spontanen Angaben der Eltern oft ungenau sind. Meist war das Kind noch nicht oder nur über eine sehr kurze Zeit vollständig trocken, so dass es sich tatsächlich um ein primäres Einnässen handelt. Vom Einnässen als einer Entwicklungsverzögerung der Ausscheidung spricht man erst, wenn die Kinder im sechsten Lebensjahr noch unwillkürlich tagsüber oder nachts einnässen. 4. Ursachen Das primäre Einnässen beruht auf einer verzögerten Ausreifung von Nervenzellen und neuromotorischen Schleifen, die später die willkürliche Kontrolle des Harndrangs steuern helfen. Primäres nächtliches Einnässen tritt oft gehäuft über mehrere Generationen in Familien auf. 2. Vorkommen Im Alter von 5 bis 7 Jahren nässen noch 2-4% aller Kinder mindestens einmal in der Woche und ca. 10% einmal im Monat ein. Jungen sind häufiger betroffen: Im Alter von 7 Jahren liegt das Verhältnis von einnässenden Jungen zu Mädchen bei 1,5:1 und im Alter von 12 Jahren sogar bei 5:1. In der Entwicklung nimmt der Anteil der einnässenden Kinder jedoch insgesamt stetig ab. 10% der 7Jährigen nässen noch wenigstens einmal im Monat ein, aber nur noch 2% der 12Jährigen. 1% aller Erwachsenen, zu über 90% Männer, nässen gelegentlich und überwiegen nachts noch ein. Etwa 2/3 der betroffenen Kinder haben nahe Verwandte, die in der Kindheit ebenfalls eingenässt haben. Für bestimmte Formen des nächtlichen Einnässens werden erbliche Ursachen vermutet. Primär tagsüber einnässende Kinder leiden mehr als fünfmal häufiger als gesunde Kinder unter Entzündungen der Harnblase bzw. angeborenen Fehlbildungen der Nieren, der Harnblase bzw. der Harnleiter. Die Harnblase selber ist eher klein und kann daher relativ wenig Harn sammeln. Die Kinder neigen oft außerdem dazu, das Wasserlassen unnötig lange zu unterdrücken, bis die Harnblase unwillkürlich überläuft. Die betroffenen Kinder werden in ihrer Gleichaltrigengruppe häufig zu Außenseitern und werden bei gemeinsamen Aktivitäten, z.B. Klassenfahrten gehänselt oder ausgeschlossen. Beim sekundären Einnässen haben die Kinder bereits zuvor gelernt, die Harnblase willkürlich zu entleeren. Manche Kinder, die danach erneut einnässen, haben in der Phase des Trockenwerdens kritische Lebensumstände mitbekommen, z.B. Geburt eines Geschwisterkindes, einen langen Krankenhausaufenthalt, Streit und Trennung der Eltern oder den Tod eines Verwandten. Sekundäres Einnässen tritt aber vielfach ohne einen erkennbaren Zusammenhang auf, so dass die Ursache häufig offen bleibt. 3. Symptome Einnässen bezeichnet eine normale und vollständige Entleerung der Harnblase, jedoch am falschen Platz und zur falschen Zeit. Es tritt überwiegend nachts auf. Ein gelegentliches Einnässen gilt noch als normal. Erst wenn körperlich und geistig normal entwickelte Kinder nach dem 5. Lebensjahr noch regelmäßig einnässen, wird die Diagnose Einnässen (Enuresis) gestellt, genauer: Bis zum Ende des 7. Lebensjahres mindestens zweimal im Monat bzw. danach mindestens einmal im Monat über einen Zeitraum von mindestens 3 Monaten. Häufig finden sich zusätzliche Symptome, z.B. Einkoten (Enkopresis), Ängste, depressive Reaktionen oder soziale Verhaltensstörungen. 166 TEIL 3: SOZIALPÄDIATRIE 3.7 AUSSCHEIDUNGSSTÖRUNGEN Anlässlich eines Fachgutachtens zur Frage des Umgangsrechts gab die Mutter an, ihr fast vierjähriger Sohn nässe regelmäßig eine Nacht vor dem väterlichen Umgang ein; ob dies auf einen sexuellen Missbrauch zurückgehen könne? Während einer offenen Aussprache beider Parteien räumte die Mutter ein, ihrem Kind schon zwei Tage vor dem anstehenden väterlichen Umgang eigene Vorbehalte nahezubringen. Sie schlug nun selbst vor, ihren kleinen Sohn erst drei Stunden vor dem Umgang zu informieren und den Vater beim Abholen zu einer Tasse Kaffee in die Wohnung zu bitten. Die Symptomatik verschwand schon am darauffolgenden Wochenende. 5. Differenzialdiagnosen Krankheiten, die vom üblichen Einnässen abgegrenzt und gesondert behandelt werden müssen sind: Infektionen und Fehlbildungen der ableitenden Harnwege, Diabetes mellitus, Diabetes insipidus, zerebrales Anfallsleiden (ggf. nächtliche unerkannte Krampfanfälle mit unwillkürlichem Harnabgang), neurologische Erkrankungen mit Blasenfunktionsstörung, z.B. Spaltbildungen. Viele geistig behinderte Kinder müssen erst das Leistungsvermögen eines normalen vierjährigen Kindes erreicht haben, bevor sie trocken werden können. Beim isolierten nächtlichen Einnässen durchläuft der Schlaf alle normalen Phasen, ist jedoch ungewöhnlich tief, so dass die Kinder nachts schwer aufzuwecken sind. Außerdem ist die Freisetzung des Antidiuretischen Hormons (ADH) verändert: ADH wird im Hinterlappen der Hirnanhangdrüse (Hypophyse) gebildet, und es bewirkt in der Niere die Rückresorption von Wasser; dadurch wird der Harn stärker konzentriert und die Menge des Harns möglichst gering gehalten. Normalerweise steigt nachts die ADH-Freisetzung an. Die Harnbildung und damit die Harnblasenfüllung werden dadurch nachts herabgesetzt, so dass Gesunde in der Regel durchschlafen können, ohne Wasser lassen zu müssen. Bei Kindern mit einer erblichen Form des nächtlichen Einnässens wird nachts zu wenig ADH gebildet, so dass die Harnblase meist ab der zweiten Nachthälfte übervoll ist. 6. Diagnostik Anamnestisch werden die Sauberkeitserziehung, genaue Angaben zur bisherigen Sauberkeitserziehung, zum Einnässen (und ggf. Einkoten), zum Schlaf, zu organischen Erkrankungen (Genitale, Harnwege, Nieren), zum Essen und Trinken, zu Verwandten, die eingenässt haben, zu Verhaltensauffälligkeiten, zu Risiken erhoben. Ein zweiwöchiges Protokoll präzisiert anamnestischen Angaben zu Trinkmengen, Wasserlassen und weiteren Auffälligkeiten. Untersuchungen: Die äußeren Geschlechtsorgane werden auf Fehlbildungen untersucht, und neurologisch wird nach Anhaltspunkten für Schädigungen des Nervensystems gesucht. Ein Ultraschall der Harnwege und der Nieren ist angezeigt. Beim sekundären nächtlichen Einnässen (d.h. Wiederkehr des Einnässens nach dem fünften Lebensjahr) findet man in der Regel keine organischen Ursachen. Die Kinder hatten bereits erfolgreich für mindestens ein halbes Jahr gelernt, den Harndrang willkürlich zu kontrollieren. Die hierfür verantwortlichen Nervenzentren im Gehirn sind normal ausgereift. Der Urin wird auf Bakterien und weiße Blutzellen (Leukozyten) als Hinweise auf Entzündungen sowie auf Blutzucker untersucht. Die Trink- und die Harnvolumina sowie das spezifische Gewicht des Urins werden bestimmt. Ggf. wird ADH im Blut über 24 Stunden bestimmt. Ggf. folgen ein MRT des Kopfes, ein EEG sowie ein Lern- und Leistungstest. Beim Einnässen tagsüber neigen die Kinder dazu, das Wasserlassen unnötig lange zu unterdrücken, indem sie z.B. die Beckenbodenmuskeln anspannen, die Oberschenkel heftig aneinander pressen oder von einem Bein auf das andere hüpfen. Nachdem sie dadurch kurzzeitig den Harndrang unterdrückt haben, vergessen sie, rechtzeitig zur Toilette zu gehen. Plötzlich tritt dann ein ungewollter Harndrang ein, bevor die Kinder es bis zur Toilette schaffen. Häufig sind die Kinder auch verstopft, haben unregelmäßigen Stuhlgang oder koten ein. Diese Kinder äußern oft, dass ihnen das Einnässen nicht so viel ausmache, und z.T. verhalten sie sich in der Familie oppositionell. 7. Therapie Isoliertes sekundäres nächtliches Einnässen: Die – meist ambulante – Behandlung der primären und der sekundären Form unterscheidet sich nicht wesentlich. Zu Beginn führen Kinder und Eltern vier Wochen lang ein Miktionsprotokoll (z.B. als „SonneWolken-Kalender“ für die trockenen und nassen Nächte). Es werden Verstärker eingeführt (eher gemeinsame familiäre Aktivitäten als materielle Belohnungen). Ein bestimmtes Punktekonto – am Anfang als möglichst kurzfristig erreichbare Ziele – kann allmählich gegen zunehmend schwerer erreichbare Belohnungen eingetauscht werden. Bei älteren Kindern helfen auch indirekte Belohnungen z.B. für den selbständigen Wechsel der Bettwäsche. 167 TEIL 3: SOZIALPÄDIATRIE 3.7 AUSSCHEIDUNGSSTÖRUNGEN Haben die nassen Nächte nach vierwöchiger Behandlung abgenommen, dann werden Kalenderführung und Verstärkerprogramm zunächst für weitere vier Wochen fortgesetzt. molytische) und anticholinerge Wirkung auf die Schließmuskulatur der Harnblase sowie eine leicht schmerzlindernde (lokalanästhetische) Wirkung auf die Blasenschleimhaut (0,3-0,6mg/kg in 2 bis 3 Einzeldosen). Wenn die Kinder nach 8 Wochen kombinierter medikamentöser und verhaltenstherapeutischer Behandlung noch regelmäßig tags einnässen, wird zusätzlich eine Klingelhose verordnet. Wenn das Einnässen nach weiteren 8 Wochen fortbesteht, kann eine teil- oder vollstationäre Behandlung angezeigt sein. Fehlt der Erfolg nach vier bis acht Wochen, sollte das Kind eine Klingelhose oder eine Klingelmatte bekommen. Die Wirkweise wird dem Kind und seinen Eltern erklärt. Das Gerät wird nun jede Nacht eingesetzt. Sobald die Matratze bzw. Hose durch Harnabgang feucht wird, ertönt eine Klingel. Das Kind soll dann vollständig wach sein. Die Kinder lernen durch die Störung des Schlafs, nachts trocken durchzuschlafen, oder sie wachen durch den eher wahrgenommenen Füllungsdruck der Harnblase nachts rechtzeitig auf und gehen auf die Toilette. Der Erfolg wird belohnt. Entbehrliche Therapiemaßnahmen sind Flüssigkeitsbeschränkungen (bis auf die Phase kurz vor dem Schlafengehen), nächtliches Wecken ohne Klingelgerät, Bestrafungen und in der Regel auch eine nicht symptombezogene Psychotherapie, wenn diese nicht anderweitig begründet ist. Wenn die Kinder auch nach vier Monaten korrekter apparativer Verhaltenstherapie noch nachts regelmäßig einnässen, werden sie zusätzlich medikamentös behandelt. DDAVP (Minirin) ist künstlich hergestelltes Antidiuretisches Hormon (ADH), das abends als Nasenspray oder als Tablette gegeben wird. Seltene Nebenwirkungen sind Reizungen der Nasenschleimhaut, Kopf-, Bauchschmerzen, Appetitstörungen, Geschmacksveränderungen und ein niedriger Blutdruck. 8. Komplikationen Ältere Kinder bzw. Jugendliche, die noch einnässen, werden nicht selten von anderen gemieden und meiden ihrerseits z.B. Klassenfahrten, in denen sie in eine unangenehme Lage geraten könnten. Zum Nachlesen: VON GONTARD 2001. Selten kann eine teil- oder vollstationäre Behandlung angezeigt sein. Die Behandlung ist insgesamt erfolgreich, wenn das Kind zwei Jahre trocken ist. Einnässen tagsüber (Enuresis diurna): Wenn die Kinder tagsüber und auch nachts einnässen, wird zunächst ersteres behandelt Einnässkalender, Verstärker). Wenn die Kinder nach vier Wochen konsequenter Behandlung mit einem Verstärkerprogramm noch tags regelmäßig einnässen, werden sie zusätzlich medikamentös mit Oxybutinin (Dridase) behandelt. Dridase hat eine entkrampfende (spas- 168 TEIL 3: SOZIALPÄDIATRIE 3.8. 3.8 CHRONISCH KRANKE KINDER Chronisch kranke Kinder Intuitiv nehmen wir an, dass chronisch kranke Kinder generell „belastet“ und eine Sorgenquelle der Familie sind. Vielfach ist dies richtig. Die Angehörigen gehen in der Regel auf diesen Umstand angemessen ein; bisweilen wird er vernachlässigt, bisweilen auch überbewertet. Die besondere Abstimmung, die im Umgang mit chronisch kranken Kindern notwendig ist, sollte regelmäßig individuell überprüft werden. zeitig können sie sich vor einem krankheitsbedingten öffentlichen Kontrollverlust ängstigen. 3. Folgen für die Familie Beim betroffenen Kind hängen die konkrete körperliche und psychosoziale Beeinträchtigung, der Verlauf und die Prognose von der Art und dem Ausmaß der Krankheit ab, aber auch davon, welche Bewältigungsmöglichkeiten dem Betroffenen und seiner Familie zur Verfügung stehen. Haltungen und Vorstellungen des betroffenen Kindes und seiner Familie sind wichtig und ggf. zu bearbeiten, etwa zur Sonderrolle in der Schule, zur „Chance im Risiko“, zum Krankheitsgewinn oder zur Frage, was helfen könnte (Vertrauenspersonen, kreative Beschäftigung, Ablenkung...). 1. Beispiele für chronische Krankheiten Allergische Erkrankungen: schweres Asthma, ausgeprägte Neurodermitis. Geburtsfolgen: Frühgeburt, Spastik, Blindheit, Spina bifida, Herzfehler. Organstörungen: Mukoviszidose, M. Crohn, Colitis ulcerosa, Arthritis, chronisches Nierenversagen, Pankreatitis, neurodegenerative Erkrankungen, Epilepsie. Stoffwechselerkrankungen: Phenylketonurie. Diabetes Die Geschwister des betroffenen Kindes leiden manchmal unter der Konkurrenz um Zuwendung. Innerhalb einer Familie macht sich meist das schwächste Glied bemerkbar – und das muss nicht unbedingt das von der chronischen Erkrankung betroffene Kind sein. mellitus, Schwere anderweitige Erkrankungen: Unfallfolgen, AIDS, Hepatitis, bösartige Erkrankungen. Eltern eines chronisch kranken Kindes grübeln zuweilen darüber, ob sie Fehler begangen haben oder an der Erkrankung Schuld sind (v.a. bei einer Frühgeburt). Bisweilen gehen sie übervorsichtig mit dem Kind und seinen Geschwistern um. 2. Folgen für die Betroffenen Für Kinder und Jugendliche, die schwer und chronisch erkranken, ändert sich der Alltag bisweilen erheblich. Auch die Zukunftsaussichten können unsicher werden, zumal der Verlauf der Erkrankung (z.B. einer Epilepsie) vielfach offen bleibt. Die Bildungsperspektive, die Pflege, Partnerschaften und Kinderwunsch können in Frage stehen. Mitunter kommt Angst vor einem Rezidiv und evtl. die Konfrontation mit dem Tod hinzu. 4. Hilfen Kinder und Jugendliche mit chronischen Erkrankungen profitieren von Therapeuten, die sie über Jahre konstant betreuen können. Diese sollten ihren Augenmerk v.a. auf die Fähigkeiten und weniger die Defizite lenken. Hauptthemen sind: Die Tagesstruktur ändert sich z.B. durch regelmäßige Kontrollen der Körperfunktionen oder Arztbesuche. Ressourcen: Was muss ich wissen, was brauche ich (Körperfunktionen, Krankheit, Behandlung, Sozialrecht: Erziehungshilfe, Eingliederungshilfe)? Was verringert Belastungen? Gruppenschulungen (z.B. bei Diabetes mellitus 1) sind, soweit möglich, sehr hilfreich, denn die Betroffenen können einander gute Tipps geben und sich anfreunden. Behinderungen erfordern erhebliche Disziplin, z.B. Diäten, das Aushalten von Schmerzen oder Nebenwirkungen von Medikamenten (z.B. depressive Verstimmung durch Cortison) sowie Behandlungen bis hin zu Operationen. Die Behandlung kostet Zeit und Geld, und beides steht für andere Dinge nicht mehr zur Verfügung. Bindung: Wer steht mir bei und gibt mir Kraft? Wo kann ich meine Ängste (z.B. vor Rezidiven, Verlust von Fähigkeiten, ggf. vor dem Tod) lassen? Mitunter ist die Erkrankung für andere sichtbar und stößt sie sogar ab (Stigmatisierung). Auch sekundäre Folgen wie eine Entwicklungsverzögerung sind zu bewältigen. Zudem kann die Entwicklung von Intimität und Sexualität beeinträchtigt sein. Verantwortung: Wie arbeite ich kontinuierlich an der Behandlung mit? Wie nehme ich mein Leben eigenverantwortlich in die Hand, obwohl die Zukunft möglicherweise unsicher ist? Die Betroffenen sind mitunter frustriert, äußern ein starkes Bedürfnis nach Normalität und verweigern sich möglicherweise in sensiblen Perioden (z.B. Pubertät) einer angemessenen Behandlung. Gleich- Zum Nachlesen: HYSING, ELGEN, GILLBERG, LIE, LUNDERVOLD (2007). 169 TEIL 3: SOZIALPÄDIATRIE 3.9. 3.9 ANFALLSERKRANKUNGEN Anfallserkrankungen Ein epileptischer Anfall ist eine Art „Gewitter im Kopf“. Aus unklaren Gründen entladen sich plötzlich viele Nervenzellen zur gleichen Zeit. Die sichtbaren Symp- tome betreffen (1) das Bewusstsein, (2) die Motorik und (3) die Sensorik. 1. Vorkommen und Ursachen Epilepsien kommen bei 0,5-1% der Bevölkerung vor und gehören daher zu den häufigsten Erkrankungen des Zentralnervensystems. Zehnmal so viele Menschen erleiden einmalige oder sehr wenige epileptische Anfälle (z.B. einen Fieberkrampf), die später nicht wieder auftreten und daher auch nicht medikamentös behandelt werden. Die meisten Anfallserkrankungen beginnen in den ersten zwei Lebensjahren, 75% vor dem 18. Lebensjahr. selten Anfälle auslösen, z.B. Theophyllin, Penicilline, Phenothiazin, Schwermetalle sowie der Entzug von Alkohol, Morphinen und Benzodiazepinen. Bei vielen dieser Anfallskranken kommen weitere Symptome hinzu, v.a. Entwicklungsverzögerungen, Behinderungen, Lähmungen, Alkoholabhängigkeit. Bei idiopathischen Epilepsien findet sich keine sichere Ursache. Sie können in jedem Alter neu auftreten. Fokale Epilepsien (z. B. die Rolando-Epilepsie) tritt besonders im ersten Lebensjahrzehnt auf, generalisierte und Temperallappen-Epilepsien in den ersten beiden Jahrzehnten. Bei einem Teil dieser Erkrankungen nimmt man eine genetische Komponente an. Bei fokalen Epilepsien beträgt das Risiko für Nachkommen 3-4%, wenn nur ein Elternteil erkrankt ist, bei einer idiopathisch generalisierten Epilepsie 5-7%. Symptomatische Epilepsien sind die Folge anderer Erkrankungen, bei Kleinkindern v.a. Fehlbildungen (Gefäßmalformationen und Gewebedysplasien), Phakomatosen, neurometabolische Erkrankungen, Geburtsschäden, bis zum Alter von 50 Jahren v.a. Traumata, Entzündungen, Tumoren und bei Älteren zu 75% Schlaganfälle, sonst degenerative, entzündliche und metabolische Erkrankungen. Auch Medikamente und andere chemische Substanzen können 2. Auswirkungen besseren antikonvulsiven Therapie verringert sich auch das Psychoserisiko. Psychosen kommen in 15% als Nebenwirkungen bestimmter Antikonvulsiva vor (v.a. Vigabatrin, Tiagabin, Barbiturate, Ethosuximid). Es wird psychosetypisch behandelt. Körperliche Folgen: Die Anfälle allein wirken sich in der Regel nicht auf die Entwicklung aus. Meist ist aber das Gehirn vorgeschädigt, so dass es neben den Anfällen weitere Beeinträchtigungen gibt. Es gibt Folgegefahren durch Verletzungen (Hirnprellung, Fraktur, Zahnverletzung, Wirbelkörper-Sinterung, Verkehrsunfall, Verbrennung, Ertrinken) und Atemstillstand. Zudem sind, auch dosisabhängig, Nebenwirkungen von Medikamenten zu bewältigen: Verlangsamung, verminderte Spannkraft, leichte Ermüdung, Doppeltsehen, leichtes Zittern, in der Folge ein letztlich nicht vermeidbarer Leistungsabfall in der Schule. Psychosoziale Folgen: Symptomatisch Anfallserkrankte sind häufig intellektuell eingeschränkt. Bis 80% der idiopathisch Anfallserkrankten sind durchschnittlich intelligent, aber 50% haben Schul- und Lernschwächen. Sozial, schulisch und beruflich sind die Betroffenen auch dadurch eingeschränkt, dass nur jeder zwanzigste betroffene Jugendliche eine Ausbildungsstätte bekommt. Stigmatisierung und Verheimlichung, Angst vor Kontrollverlust und ggf. Meiden der Öffentlichkeit sowie Unklarheiten zur Zukunft tragen zur Verunsicherung bei. Psychiatrische Störungen können durch die unterlagernde Gehirnerkrankung, die Epilepsie, die Nebenwirkungen oder psychoreaktiv entstehen. Am häufigsten sind Depressionen und Psychosen. Depressionen mit einer erhöhten Suizidrate finden sich bei 15-35% der Patienten mit TemporallappenEpilepsie. In 5-10% gilt eine Depression auch als Nebenwirkung von Antikonvulsiva, v.a. bei Carbamazepin, Phenytoin, Phenobarbital, Primidon, Vigabatrin und Tiagabin. Ggf. können Antidepressiva helfen; die dadurch etwas niedrigere Krampfschwelle gilt als praktisch kaum relevant. Eingeschränkter Sport: Sport ist auch bei Anfallserkrankten erwünscht, Schwimmen und Baden (auch zu Hause) aber nur unter Einzelaufsicht, Geräteturnen mit Hilfestellung und dicker Matte. Beim Wintersport ist die Gefahr im Sessellift zu berücksichtigen. Geeignet sind Leichtathletik, Bodenturnen, Ausdauersportarten und Ballspiele (außer Kopfballtraining). Vermieden werden sollten Klettern, Fallschirmspringen und Tauchen. Psychosen finden sich in 2-5% und v.a. bei schwer therapieresistenten Epilepsiepatienten. Mit einer Eingeschränkte Teilnahme am Straßenverkehr: Die Teilnahme am Straßenverkehr (Fahrrad, Mofa, 170 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN muss dabei nicht von den für Epilepsie typischen Wellenformen frei sein. Massive Spike-Waves, eine Zunahme von generalisierten Spike- oder fokalen Sharp-Wave-Komplexen und eine anhaltende Verlangsamung des Grundrhythmus können eine erhöhte Rezidivneigung anzeigen. Zusätzliche Störungen und Erkrankungen sind zu berücksichtigen. Führerschein) setzt eine mindestens zweijährige Anfallsfreiheit und das Einverständnis des behandelnden Arztes voraus. Führerschein-Richtlinien: In Gruppe 1 (PKW, Motorräder) ist die Fahrtauglichkeit grundsätzlich aufgehoben, solange ein wesentliches Risiko weiterer Anfälle besteht. Ausnahmen sind einfache fokale Anfälle ohne Bewusstseinsstörung, motorische, sensorische oder kognitive Behinderung und nach mindestens einjähriger Verlaufsbeobachtung ohne Übergang zu komplex-fokalen oder generalisierten Anfällen. Ausschließlich schlafgebundene Anfälle erfordern eine mindestens dreijährige Beobachtung. Seltene Anfälle, Anfälle mit Vorboten und langjähriges unfallfreies Fahren stellen keine Ausnahme dar. Während Antiepileptika reduziert oder abgesetzt werden und drei Monate danach sollte kein Kraftfahrzeug geführt werden; in gut begründeten Fällen sind Ausnahmen möglich. Bei einem Anfallsrezidiv genügt in der Regel eine Fahrtunterbrechung von sechs Monaten, wenn vorher die vorgeschriebene anfallfreie Zeit eingehalten wurde. Voraussetzungen zur Wiedererlangung der Fahrtauglichkeit sind eine regelmäßige Überwachung einschließlich Fremdanamnese, ausreichende Zuverlässigkeit und Selbstverantwortlichkeit des Patienten, regelmäßige EEG- und Blutspiegelkontrollen, in Zweifelsfällen Video-Simultan-Doppelbildaufzeichnung oder mobiles Langzeit-EEG. Kontrolluntersuchungen sind in Abständen von 1, 2 und 4 Jahren erforderlich Kein wesentliches Risiko von Anfallsrezidiven besteht nach einmaligem Anfall und anschließend sechsmonatiger Anfallsfreiheit, wenn (1) er als Gelegenheitsanfall aufgetreten ist (durch Schlafentzug, Alkoholkonsum oder akute Erkrankung), wenn (2) die Auslöser nicht mehr vorhanden sind (im Rahmen einer Alkoholabhängigkeit ist eine zusätzliche Begutachtung durch Fachärzte für Neurologie, Psychiatrie oder Rechtsmedizin erforderlich) und wenn (3) kein ursächlicher Hirnschaden vorliegt. Vorübergehende Anfälle nach Hirnverletzungen oder Hirnoperationen erfordern ebenfalls eine anfallsfreie Zeit von sechs Monaten. Einjährige Anfallsfreiheit reicht aus, wenn kein wesentliches Risiko für weitere Anfälle besteht, zweijährige Anfallsfreiheit, wenn eine langjährige bzw. therapieresistente Epilepsie vorlag. Das EEG In Gruppe 2 (LKW, Busse) ist die Fahrtauglichkeit nach mehreren Anfällen grundsätzlich ausgeschlossen, es sei denn, durch eine ärztliche Kontrolle nach 1, 2 und 4 Jahren wurde eine fünfjährige Anfallsfreiheit ohne medikamentöse Behandlung nachgewiesen. 3. Prognose Die Prognose ist abhängig von (1) der Ursache (v.a. Art, Lokalisation und Umfang der Hirnschädigung), (2) dem epileptischen Syndrom und der Anfallshäufigkeit, (3) der familiären Prädisposition, (4) den begleitenden Auswirkungen sowie (5) der Lebensführung und der Behandlung. Nach einem ersten Anfall kommt es in den nächsten drei Jahren zu über 30% zu einem weiteren Anfall. Den Spontanverlauf kann man heute wegen der Medikation kaum einschätzen. Epilepsie mit hippocampaler Sklerose, das West- und das Lennox-Gastaut-Syndrom, die Tuberöse Hirnsklerose, das Sturge-Weber-Syndrom sowie die Epilepsia partialis continua bzw. RasmussenEnzephalitis. Die Mortalität ist dreimal höher als bei der übrigen Bevölkerung. Dies liegt nicht an der Epilepsie, sondern an der Grunderkrankung, die bei sekundären Epilepsien vorliegt. Ein Status epilepticus (7% der Kinder und 40-60% Erwachsener) ist durch die Grunderkrankung determiniert. Weitere Todesursachen sind Verletzungen (z.B. Hirnprellung), Ertrinken und ein Suizid. Der plötzliche unerwartete Tod (Inzidenz: 1:200 bis 1:1000) tritt wahrscheinlich durch respiratorische oder kardiale Komplikationen mit folgenden Risikofaktoren ein: Junge männliche Erwachsene, niedriger oder fehlender antikonvulsiver Schutz, medikamentöse Polytherapie bei Therapieresistenz, hohe Anfallsfrequenz und tonisch-klonische Anfälle. Als gutartig werden Epilepsien bezeichnet, für die keine Ursache gefunden wurde, und die sich bei fortschreitender Entwicklung „auswachsen“, v.a. die Rolando-Epilepsie, deren Anfälle in der Regel während oder nach der Pubertät aufhören. Idiopathischfokale Epilepsien erzielen unter antikonvulsiver Behandlung eine dauerhafte Anfallsfreiheit von 50-60%. Idiopathisch-generalisierte Epilepsien (z.B. AbsenceEpilepsie oder juvenile myoklonische Epilepsie) kommen durch eine gute Medikation in über 70% zur Anfallsfreiheit. Eine ungünstige Prognose haben große oder multifokale kortikale Dysplasien, die Temporallappen171 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN 4. Klassifikation Nach der Internationalen Liga gegen Epilepsie werden Anfallserkrankungen nach Ursprungsort und Ausbreitung in drei Gruppen eingeteilt. sowie ein Wort zu behalten, das nach dem Anfall abgefragt wird. Fokale Anfälle: Die Anfälle entstehen an einem umschriebenen Ort im Gehirn. Sie können sekundär generalisieren: Einfache fokale Anfälle (Bewusstsein erhalten), Komplexe fokale Anfälle (mit Bewusstseinsstörung), Sekundär generalisierte Anfälle. Die Motorik: Welche Muskelgruppen (symmetrisch oder asymmetrisch) sind zunächst und ggf. bei der späteren Ausbreitung betroffen? • Die Sensorik: Welche der fünf Sinnesqualitäten bzw. auch des Gefühlslebens sind betroffen? Fieberkrämpfe kommen bei 2-3% der Säuglinge bzw. Kleinkinder vor, in einem Drittel der Fälle wiederholt. Sie dauern in der Regel 1-2 Minuten. Länger als 5 Minuten andauernde Anfälle oder Rezidive sind als Notfall zu betrachten. Die Neigung zu Fieberkrämpfen scheint etwa zu 10% (väterlich) bis 20% (mütterlich) vererbt zu werden. Das Epilepsierisiko ist mit 2-4% gering. Fieberkrämpfe sind meist symmetrisch tonisch-klonisch. In 15% sind sie fokal und werden dann als komplizierte Fieberkrämpfe bezeichnet. Differenzialdiagnostisch muss v.a. an eine Meningitis gedacht werden. Generalisierte Anfälle: Die Anfälle umfassen von Beginn an das gesamte Gehirn oder zumindest beide Hirnhälften gleichzeitig: Absencen, myoklonische Anfälle, klonische Anfälle, tonische Anfälle, tonischklonische Anfälle, atonische (astatische, Sturz-) Anfälle. Spezielle Epilepsieformen: BNS-Krämpfe (WestSyndrom), Lennox-Gastaut-Syndrom, RolandoEpilepsie, Juvenile Myoklonus-Epilepsie, ReflexEpilepsien. Die Rolando-Epilepsie zeigt sich in nächtlichen fokal-motorischen Anfällen meist einer Gesichtshälfte mit kehligen Lauten und starkem Speicheln, ggf. in einem Krampfanfall. Das Bewusstsein bleibt erhalten, es kommen meist nur wenige Anfälle, die sich bis zum Erwachsenenalter zurückbilden. Akut gibt man dem Kind 5mg (bis 10kg Körpergewicht) bis 10mg (über 10kg) Diazepam rektal, alternativ Midazolam 5-10mg oral. Wenn der Anfall nicht binnen 10 Minuten beendet ist, wird die Dosis wiederholt. Im Status wird Phenobarbital 10mg/kg Körpergewicht i.v. über ca. 2 Minuten injiziert. Eine Fiebersenkung mit Paracetamol, ASS oder Wadenwickeln ist nicht erfolgreich. Vorbeugend sollten Diazepam oder Midazolam als Lösung zu Hause vorrätig gehalten werden. Reflex-Epilepsien sind Anfälle, die provoziert werden können, z.B. durch Schlafentzug, visuelle Reize (v.a. Flickerlicht einer Allee, in der Disko, vor dem Fernseher), akustische Reize, Computerspielen, die Menstruation oder Stress. Vor einer Medikation soll zunächst der Anfallsauslöser gemieden werden. Bei komplizierten Fieberkrämpfen (über 15 Minuten, Anfallsserien, nach Status, bei fokalen Hinweisen oder bei postiktal herdneurologischen Defiziten) wird zwei Jahre lang dauerbehandelt: Valproinsäure (2030mg/kg) oder Phenobarbital (2-3mg KG) mit Serumspiegeln nicht über 15µg/ml. Bei Anfallserkrankungen sind die drei wichtigsten Hirnfunktionen betroffen; sie müssen näher beschrieben werden: • • Das Bewusstsein: Reagiert der Betroffene noch auf Außenreize? Gibt es eine Amnesie für den Anfall? Der Betroffene wird während des Anfalls z.B. aufgefordert, den rechten Arm zu heben Ein Status epilepticus kann in nahezu jeder Anfallsform auftreten. 5. Diagnostik Anamnestisch wird nach Schwangerschaft, Geburt, frühkindlicher Entwicklung sowie nach der Familie gefragt (ZNS-Erkrankungen, weitere Erkrankungen). Die Betroffenen werden körperlich, neurologisch und entwicklungspsychiatrisch untersucht. Je nach Notwendigkeit werden ein Kurzzeit-EEG, ein Langzeit-, Schlaf-, Schlafentzugs- und Provokations-EEG (Lichtreize oder Hyperventilation) sowie ein MRT durchgeführt. Zum Verlauf der Anfälle sind Informationen über Auslöser, eine Aura, den Beginn, die Dauer, das Ende, die anschließende Phase, die Häufigkeit und die Tageszeit wichtig. Die Beschreibung der Symptome erlaubt die Klassifizierung (Bewusstsein, Motorik, Sensorik, fokal, generalisiert, Topographie). Hilfreich sind die Fremdanamnese und möglichst Videoaufnahmen. Labortechnisch werden Blutbild, Elektrolyte, Leberwerte, harnpflichtige Substanzen, Schilddrüsen-, Nebenschilddrüsen- und Nebennierenwerte und ggf. der Liquor untersucht. Zur Therapiekontrolle werden alle drei bis sechs Monate Blutbild, Elektrolyte, Serumtransaminasen, harnpflichtige Substanzen und 172 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN ggf. der Medikamentenspiegel kontrolliert. (Bei den folgenden Befunden sollte die Behandlung nicht verändert werden: Isolierte Gamma-GT-Erhöhung unter Therapie mit den Enzyminduktoren Phenytoin, Carbamazepin, Phenobarbital, Oxcarbazepin; leichte Hyponatriämie (über 125 mval/l) unter Therapie mit Carbamazepin und Oxcarbazepin, stabile Leukopenie (über 2000/µl). 6. Differenzialdiagnostik Abgegrenzt werden müssen kardiogene Synkopen, psychogene Anfälle, Hyperventilationstetanien, transitorisch-ischämische Attacken, Migräne, Narkolepsie bzw. Kataplexie, Drop-Attacks, intermittierende Lähmungen. Zur Differenzialdiagnostik psychogener Anfälle kann das Serum-Prolaktin bestimmt werden: Es ist 5-15 Minuten nach einem Anfall bei über 80% der tonisch-klonischen und über 40% der komplexpartiellen Anfälle erhöht. 7. Behandlung schützt werden (Polsterung, Kleidungsstücke lösen, stabile Seitenlage, kein Festhalten), die Atemwege sind freizumachen, es wird in der Regel nicht beatmet. Ggf. ist die weitere Behandlung (einschließlich Versorgung von Verletzungen) sicherzustellen. Bei einem Grand-mal ist Diazepam erst bei einer Anfallsdauer von über 3 Minuten notwendig. Allgemeines: Das Ziel der Behandlung ist immer die Anfallsfreiheit. Dazu trägt auch eine gesunde Lebensführung bei. Die Betroffenen sollten ihre üblichen Aktivitäten (z.B. Sport) möglichst nicht einschränken. Vermieden werden sollten extreme psychische und körperliche Anstrengungen, der Konsum legaler und illegaler Drogen und plausible Auslöser (z.B. Schlafmangel, bestimmte Lichtreize oder Geräusche). Selbstkontrolle und Ablenkungstechniken verhindern gelegentlich die Ausbreitung fokaler Anfälle, wenn sie sich durch eine Aura ankündigen. Da der Wangen- oder Zungenbiss in den ersten beiden Minuten geschieht, ist es obsolet, einen Gummikeil zwischen die Kiefer zu schieben, zumal es zu Zahn- und Kiefergelenksverletzungen kommen kann. Antiepileptika sind in der Regel notwendig. Kontrolltermine mit körperlicher Untersuchung, EEG und Blutkontrollen müssen eingehalten werden. Eltern, Lehrer und Erzieher werden informiert, hierzu gibt es Merkblätter. Selbsthilfegruppen können hilfreich sein. Beim generalisierten tonisch-klonischen Anfall dauert die tonische Phase 10 Sekunden, die klonische Phase bis 90 Sekunden, das Koma 5 bis 15 Minuten und die Umdämmerung Stunden bis Tage. Notfall: Der erste epileptische Anfall ist stets ein Notfall, da es um eine akute Gehirnerkrankung gehen kann. Es besteht die Gefahr weiterer epileptischer Anfälle bzw. des Übergangs in einen Status epilepticus. Die Betroffenen werden umgehend in einer neurologischen Fachabteilung oder Praxis mit Notfalldiagnostik (CT- oder MRT, Liquor) vorgestellt. Verletzungen, die durch einen Anfall entstehen können (Frakturen, Schädelprellungen), müssen erkannt werden. Allgemeines zur Pharmakotherapie: Für den Einstieg gelten unterschiedliche Medikamente als gleich wirksam. Im Allgemeinen ist die Wahl abhängig von der Epilepsieform und den Nebenwirkungen. Die Mitarbeit des Patienten ist wichtig, denn das Medikament muss konsequent verabreicht werden. Wirkung und Nebenwirkungen müssen dokumentiert werden. Die Dosis muss variiert werden. Ein Medikament wird erst verworfen, wenn die Verträglichkeitsgrenze erreicht ist. Die Therapie sollte daher in einer Hand liegen. Ein einzelner Anfall muss nicht zwangsläufig medikamentös behandelt werden. Bei einem zweiten Anfall in kurzer Folge wird Benzodiazepin i.v., bukkal oder rektal gegeben. Dies kann auch für den Transport zur Klinik hilfreich sein, insbesondere wenn er nicht ärztlich begleitet werden kann. Beginn der Behandlung: Nach einem ersten Anfall wird nur unter den folgenden Voraussetzungen medikamentös behandelt: Akute symptomatische Epilepsie bei florider Hirnerkrankung, Diagnose eines epileptischen Syndroms mit hoher Rezidivwahrscheinlichkeit, nach initialem Status epilepticus, bei hochfrequenten epilepsietypischen Entladungen im EEG, bei über 60-Jährigen, bei hohem Sicherheitsbedürfnis des Patienten und bei erkennbaren gravierenden psychosozialen Konsequenzen bei Auftreten weiterer Anfälle. Ansonsten wird üblicherweise erst dann mediziert, wenn innerhalb von einem halben Bei bekannter Epilepsie ist ein einzelner Anfall kein Notfall. Bei raschem Aufklaren, fehlenden Hinweisen auf eine zusätzliche Hirnerkrankung und Verletzungen sollte dennoch der behandelnde Arzt dringlich aufgesucht werden, um die Behandlung zu optimieren. Die Betroffenen müssen nicht eingewiesen werden. Erste Hilfe: Die meisten Anfälle klingen von selbst ab. Die Betroffenen müssen vor Verletzungen ge173 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN Jahr zwei Anfälle mit Bewusstseinsstörung aufgetreten sind. Dies erfordert die folgenden Maßnahmen: (a) Klärung der Diagnose, (b) Überprüfung der Wirksubstanz und der Dosis, ggf. Kombinationstherapie (Nachteile: erschwerte Beurteilung von Wirksamkeit und Nebenwirkungen, gegenseitige Beeinflussung, erhöhte Vergiftungsgefahr bzw. Langzeittoxizität, erhöhte Teratogenität), (c) Prüfen der Mitarbeit; letztere kann gut beeinflusst werden: Wenn man das Medikament langsam aufdosiert, treten Nebenwirkungen weniger auf; gemeinsam erarbeitete und vereinbarte Behandlungsziele motivieren zur Mitarbeit. Hinter einer guten Behandlung steht eine gute Anamnese (Medikamente!) und v.a. eine gute Dokumentation über die meist lange Behandlungszeit. Ein auffälliges EEG ohne Anfälle und sonstige Befunde wird in aller Regel nicht medikamentös behandelt. Prognose unter Medikation: Durch Antiepileptika werden 60-70% der Patienten langfristig anfallsfrei. 20-30% der Patienten bessern sich erheblich. Langzeituntersuchungen über 20 Jahre zufolge bleiben zwei Drittel anhaltend anfallsfrei und brauchen später keine Medikamente mehr. 15% der Betroffenen sprechen nicht gut an; schlecht zu behandeln sind das West-Syndrom, das Lennox-Gastaut-Syndrom, die Epilepsie mit myoklonischen Absencen und die Temporallappenepilepsie. Dosisabhängige Nebenwirkungen sind Benommenheit, Müdigkeit, geringe kognitive Leistungsfähigkeit, psychomotorische Verlangsamung, Nervosität, Schwindel, Sehschwäche, Doppelbilder, Nystagmus, Gangunsicherheit, Übelkeit bis Erbrechen, leichte Ataxie bis Tremor, depressive Verstimmtheit. Diese Nebenwirkungen können bei allen Antikonvulsiva in subtoxischer Konzentration und bei rascher Aufdosierung auftreten. Sie können meist durch geringfügige Dosisreduktion behoben werden. Es wird daher schrittweise aufdosiert, bis die Anfälle sistieren oder die ersten leichten Nebenwirkungen erscheinen. Der letzte Erhöhungsschritt kann rückgängig gemacht werden; dies ist die maximal tolerierte Dosis, die zunächst gehalten wird. Besonders bei Ersteinstellungen gilt die Faustregel: „Go low and slow“. Dies sichert das Vertrauen des Patienten in die Medikation. Behandlungsdauer: Die Medikamente werden frühestens nach zweijähriger Anfallsfreiheit abgesetzt. Bei etwa 30% der Kinder treten nach dem Absetzen innerhalb von 2 Jahren wieder Anfälle auf. Prognostisch günstig sind ein normales EEG vor dem Absetzen, fehlende neurologische Störungen bzw. intellektuelle Einschränkungen, Alter über 2 und unter 12 Jahre bei Beginn der Epilepsie. Prognostisch ungünstig sind tonische Anfälle, atonische Anfälle, atypische Absencen, BNS-Krämpfe, bleibende neurologische Störungen und erhebliche geistige Retardierung. Über das Behandlungsende wird unter Berücksichtigung aller Aspekte der Epilepsie und der individuellen Lebensbedingungen entschieden. Vorgehen beim Absetzen: Über einen Zeitraum von drei bis sechs Monaten wird die Dosis alle vier Wochen um ca. 20% reduziert. Werden zwei oder mehr Medikamente gleichzeitig eingenommen, so verringert man zunächst die Dosis des 2. bzw. 3. Antiepileptikums alle zwei Wochen um 25%. Zum Nachlesen: www.epilepsienetz.de/77/Epilepsie_kompakt/TherapiePrinzipien/_Kombinationstherapie.htm Die häufigsten Ursachen für eine fehlende Wirkung von Medikamenten sind (1) eine falsche Epilepsiediagnose bzw. ein ungeeignetes Medikament (z.B. Behandlung eines Jugendlichen mit juveniler myoklonischer Epilepsie mit Carbamazepin anstelle von Valproat), (2) sehr häufig eine zu niedrige Dosierung, (3) zu starke Nebenwirkungen, (4) eine schlechte Mitarbeit sowie (5) ein fortschreitender Krankheitsprozess. 8. Das EEG Mit der Elektro-Enzephalographie (EEG) werden die Gehirnströme gemessen, welche durch die elektrische Aktivität der Nervenzellverbände entstehen. Elektroden auf der Kopfhaut greifen Spannungsunterschiede zwischen je zwei Elektroden ab. Es sind zwei Schaltschemata üblich: Bei der unipolaren Ableitung wird zwischen Ableitungspunkten und einer gemeinsamen Referenzelektrode (Wilsonelektrode) an Ohrläppchen, Nasenwurzel oder Kinn gemessen. Dies hat den Vorteil, dass die Elektrodenabstände weniger kritisch sind und dadurch die Lokalisation genauer ist. Bei der bipolaren Ableitung wird zwischen benachbarten Elektroden gemessen. Dadurch gibt es weniger Artefakte, und kleine Herde finden sich leichter. Um die Gehirnströme aufzeichnen zu können, werden dem Patienten rund zwanzig Elektroden gleich174 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN muskeln, biologische Artefakte z.B. durch Gefäße, elektrostatische Artefakte durch statische Aufladung z.B. der Gummisohlen des Patienten, apparative Artefakte durch Störungen am Gerät. Um Artefakte zu differenzieren, ist viel Erfahrung notwendig. mäßig auf die Kopfhaut platziert. Eine Routineableitung dauert ca. 30 Minuten. Ggf. ist ein 24-StundenEEG notwendig. Auch bei einem bewusstlosen Patienten kann ein EEG gemacht werden. Die EEGUntersuchung ist ungefährlich, schmerzlos und beliebig oft wiederholbar. Krankhafte Veränderungen im EEG: Durch ein Video-EEG können Bewegungen, Muskelzuckungen, Haltungsveränderungen oder ein Bewusstseinsverlust in Beziehung zum EEG gesetzt werden. Beim Langzeit-EEG trägt der Patient ein Aufzeichnungsgerät mit sich, damit seltenere Anfälle oder Auffälligkeiten erkannt werden. Allgemeinveränderungen treten z.B. bei entzündlichen oder stoffwechselbedingten Hirnerkrankungen auf. Sie können auch auf den Schweregrad der Erkrankung hinweisen. Krampfpotentiale können bei einer Neigung zu epileptischen Anfällen (Krampfneigung des Gehirns) auftreten. Das EEG ist aber häufig zwischen den Krampfanfällen normal. Es muss daher ggf. mehrfach, ggf. über längere Zeit und unter Bedingungen, welche die Krampfbereitschaft erhöhen (Hyperventilation, Photostimulation, Schlafentzug) durchgeführt werden. Während einer drei- bis fünfminütigen Hyperventilation erscheinen beim Gesunden Delta-Wellen bis eine Minute nach Ende der Hyperventilation. Bei Anfallskranken treten Anfallskomplexe oder Seitendifferenzen auf. Eine von 1 bis 25 Hz ansteigende Photostimulation (Flickerlicht) verstärkt und synchronisiert beim Gesunden die Hirnstromsignale (photic driving). Bei Anfallskranken können Anfallskomplexe oder Seitendifferenzen auftreten. Schlafentzug kann ein pathologisches EEG akzentuieren oder Anfälle auslösen. Herdbefunde sind Veränderungen bei lokalen Hirnerkrankungen, z.B. Schlaganfall, Tumor oder lokalen entzündlichen Prozessen. Zum Nachlesen: Die Hirnstromwellen werden nach Frequenz (Messung in Hertz = Hz), Amplitude, Steilheit, Lokalisation und Symmetrie beurteilt (s. Tabelle 38 S.176, Tabelle 39 S.176, Tabelle 40 S.176). EBE, HOMMA 2002, DOSE 2002. Elektrodenartefakte (Auffälligkeiten, die auf die Ableitung und nicht auf den Patienten zurückgehen) entstehen durch Wackeln der Kabel oder schlecht sitzende Elektroden, durch Bewegungen des Kopfes, Gesichts-, Kau-, Schluck-, Augen-, Kopf- und Hals- 175 TEIL 3: SOZIALPÄDIATRIE 3.9 ANFALLSERKRANKUNGEN Tabelle 38: EEG und Schlafstadien Schlafstadium Neugeborenes Säugling Kleinkind Schulkind Schläfrigkeit Unsichere Zuordnung Langsamer und höher Niedriger, weniger Rhythmen Einschlafen Langsamer und höher kontinuierliche paroxysmale 4-6/s-Rhythmen 2-4/sRhythmen Diffuse θ-β-Aktivität oder niedrige θ-Aktivität Erwachsener Auflösung des α-Rhythmus Frontale θGruppen Low Voltage oder niedrige θAktivität Steile bis scharfe Vertexpotenziale Polymorphe β-Aktivität, ggf. 13-15/s-Spindeln Leichter Schlaf Mitteltiefer Schlaf Zentrale 12-14/s-Spindeln Intermittierende β-Ausbrüche Hohe polymorphe βAktivität ggf. frontale 12/s-Spindeln Weniger Spindeln, polymorphe diffuse β-Aktivität θ-Überlagerung θ-α-Überlagerung Hohe bilateral-synchrone β-Aktivität Tiefer Schlaf Tabelle 39:EEG: Wellenformen Wellen Frequenz (Hz) Amplitude (µV) Erwachsene Kinder Schlaf-EEG Beta 14-30 5-50 gruppenweise frontal und präzentral (Normvariante oder durch Medikamente) selten alle Altersstufen; „Spindeln“ bei leichtem Schlaf Alpha 8-13 20-120 übliche Aktivität ab 5 Jahren nicht im Schlaf Theta 4-7 20-100 selten und schlecht interpretierbar 1½-5 Jahre Schlaf Delta 0,5-3 5-250 meist durch schwere Schädigung bis 1½ Jahre bei Tiefschlaf Tabelle 40: EEG: Alter und Frequenzspekturm Frontal Frequenz Parietal 1-3 4-6 7-8 9 10 11 Occipital 1-3 4-6 7-8 9 10 11 1-3 4-6 7-8 1-30 Tage 3-12 Monate 2 Jahre 3 Jahre 9 10 11 4 Jahre 5 Jahre 6 Jahre 7 Jahre 8 Jahre 9 Jahre 10 Jahre 11 Jahre 12 Jahre 13 Jahre Ab 14 Jahre 176 TEIL 4: ORGANISATIONSSTRUKTUREN 4.1 ORGANISATIONSENTWICKLUNG Teil 4: Organisationsstrukturen Ressourcen zu steigern, tun sich Individuen zusammen (Bindung) und teilen die Aufgaben und Verantwortlichkeiten auf. Dies ist kein einmaliger Akt, sondern bedarf kontinuierlicher Entwicklung. Wie im Leitbild beschrieben, sind die eingangs beschriebenen grundlegenden Entwicklungsstrukturen nicht nur für Kinder und Familien hilfreich, sondern auch zur Analyse und Weiterentwicklung von Organisationen. In der Evolution hat Arbeitsteilung eine lange Tradition: Schon Einzeller ordnen ihre Synthesefunktionen unterschiedlichen biochemischen Binnenmilieus und Organellen zu, und sie verfügen über spezialisierte Grenzstrukturen zum Austausch von Materie, Energie und Information. Organe, Organismen und interindividuelle Organisationen sind lediglich höhere Komplexitätsstufen: Um den kollektiven Wirkungsgrad der 4.1. Organisationsentwicklung "Die Art des therapeutischen Bündnisses ist immer eine therapeutische Frage, die eine bewusste Auseinandersetzung verlangt" (STERN 1998 S. 235). unter denen Therapie und Pädagogik stattfinden, sollten den Beteiligten bewusst sein. Therapeuten und Pädagogen haben neben der direkten Arbeit mit den Patienten bzw. Klienten auch die Aufgabe, die äußeren Bedingungen für eine gute Versorgung zu gestalten. Damit ist nicht nur die persönliche Beziehung zwischen der Therapeutin bzw. dem Therapeuten und den Klienten gemeint. Auch allgemeinere Einflüsse, 1. Risikante Bedingungen und Störungen Ebenso wie Individuen sind auch Organisationen förderlichen und hinderlichen Bedingungen ausgesetzt. Diese können z.B. anhand der folgenden Systematik analysiert werden: Verantwortlichkeit im Unternehmen: • Qualitätsmanagement: Nachweislich wirksame Arbeitskonzepte; Wirksamkeit horizontaler und vertikaler Arbeitsteilung (Abteilungsstrukturen, Hierarchien); Lernkultur. • Versorgung und Schutz der Mitarbeiter. • Gesetzeskonformität des Unternehmens. Elementare Ressourcen: • Materielle Faktoren: Angebot (Strukturen des Angebotes, quantitative und qualitative personelle Ausstattung und Arbeitsbelastung, räumliche und Sachausstattung), Nachfrage, Budget und ggf. Erfolg der Einrichtung bzw. des Unternehmens. • Information und Bildung: Einarbeitung, Aus- und Weiterbildung des Personals, Wirkungsgrad des internen Informationsaustausches, Kommunikation mit Kooperationspartnern. • Gesundheit der Einrichtung: Zufriedenheit der Mitarbeiter, der Kunden, der Kooperationspartner. Produktivitätshindernisse, Krankenstand. Diese Entwicklungsstrukturen stehen auch hinter einschlägigen Qualitätsmanagement-Systemen wie EFQM, KTQ, DIN ISO. Auch Organisationen verfügen über Belastungsgrenzen, die überschritten werden können und dann Störungen erzeugen. Fehlende oder unwirksame Ressourcen bewirken im Mitarbeiterteam Demotivation, Hilflosigkeit und Frustration. Mangelhafte Bindungen führen bei den betroffenen Mitarbeitern zu persönlicher Unsicherheit, Isolation und Angst. Beeinträchtigte Bindungen: • • Reguläre Bezugswechsel: z.B. Versetzungen, Fluktuation; Trägerwechsel. Unzureichende Verantwortlichkeit stiftet in der Einrichtung Verwirrung, Aktionismus und Stagnation. Instabile Beziehungen und Brüche (seitens Leitung oder Mitarbeitern): Auseinandersetzungen, Isolation, Kündigungen, Brüche mit Kooperationspartnern. 177 TEIL 4: ORGANISATIONSSTRUKTUREN 4.1 ORGANISATIONSENTWICKLUNG Weitere Beispiele sollen die Bedeutung einer guten Analyse der Versorgungslage unterstreichen. partner, deren gesetzliche Aufträge sich notwendigerweise überschneiden. Zusammen mit limitierten Budgets erzeugt dies unklare Zuständigkeiten und konfliktanfällige Delegationsketten. Eine behinderte Kooperation trägt dazu bei, dass viele Behandlungen zögerlich beginnen, lange dauern oder abgebrochen werden. Globale ökonomische und sozialpolitische Einflüsse: Arbeitslosigkeit, kürzere Lebenspartnerschaften und deaktivierende Freizeitgewohnheiten beeinflussen sowohl die hilfesuchenden Familien als auch die Helfer. Die Folgen für die Behandlung sind bisher nicht erforscht (MARTINIUS, FRANK 1990; KÜRNER, NAFROTH 1994; COLLISHAW et al. 2004, HANCOX, MILNE, POULTON 2004). Behandlungstechniken wie ambulante Elterntrainingsprogramme, aufsuchende Hilfen, Gruppentherapien, Videofeedback-Verfahren sowie flexible tagesklinische und stationäre Strukturen werden noch zu wenig angeboten (YULE, UDWIN 2001). Noch immer gibt es für Patienten zeitaufwändige und kostspielige Sackgassen, etwa abwegige Diagnosen oder unzureichende oder tendenziöse erzieherische oder Therapieansätze (GRAWE, DONATI, BERNAUER 1994, MARTINIUS 2001; KADERSJÖ, GILLBERG 2001; RIDDLE, KASTELIC, FROSCH 2001; BARTH 1994; LIER, GAMMELTOFT, KNUDSEN 1995; HENGGELER, SVENSON 2005). Nationale Gesundheitspolitik: Weltweit gibt es nur in wenigen Ländern zufriedenstellende Programme für die seelische Gesundheit von Kindern und Jugendlichen. Dies gilt auch für Deutschland. Bis heute gelingt es kaum, Hochrisikofamilien aus sozialen Brennpunkten auch präventiv, z.B. in Kindergärten und Schulen zu erreichen (REMSCHMIDT, VAN ENGELAND 1999, KÖHLER, RIGBY 2003, SHATKIN, BELFER 2004). Unterversorgte Nischen: In Kinderheimen, Behindertenwohnheimen, Sonderschulen und Jugendgefängnissen leiden viele Menschen unter Entwicklungs- und Bindungsstörungen, psychiatrischen und Suchterkrankungen, die meist unzureichend oder gar nicht behandelt sind. Durch diese Fehlbelegungen breiten sich therapieresistente Mehrfachdiagnosen mit Dissozialität und Ausbildungsdefiziten, Sucht und Psychosen aus (BROWN 2000, DIXON, HOWIE, STRALING et al. 2004). Lokales Behandlungsangebot: Sind differenzierte ambulante, teilstationäre und stationäre Angebote vorhanden, dann werden weniger Patienten stationär behandelt, und sie werden auch rascher wieder entlassen (vgl. BICKMAN, FOSTER, LAMBERT 1996). Dagegen können weite Wege, hohe Kosten und unzureichende Kooperation unter den professionellen Hilfeinstanzen die Behandlung von Patienten verlangsamen und behindern. Lokale Kooperation vor dem Hintergrund von Aufgabenüberschneidungen und begrenzten Ressourcen: Familien mit behandlungsbedürftigen Kindern verfügen mit Kindergarten bzw. Schule, Jugendhilfe und dem Gesundheitswesen über drei Ansprech- Organisationsentwicklung: Durch ein systematisches Qualitätsmanagement werden leichter Hindernisse in Arbeitsstrukturen oder Prozessen entdeckt, etwa unübersichtliche Anmeldungs-, Überweisungs- und Antragswege und Zuständigkeiten. 2. Ressourcenentwicklung in Organisationen Diese Vereinbarungen bzw. Entscheidungen über den Behandlungsauftrag oder den Fortgang der Behandlung können entlang dreier Grundfragen geprüft werden: (1) Orientiert sich die Arbeit an Ressourcen? (2) Kommt absehbar eine therapeutische Bindung zustande? (3) Übernehmen die Beteiligten ihren Part der Verantwortung? Entwicklung und Prüfung des Behandlungsauftrags: Wenn Klienten auf Dienstleistungsunternehmen (wie z.B. Therapieeinrichtungen) treffen, dann geht es zunächst darum, den Auftrag zu vereinbaren. Psychisch beeinträchtigte Klienten müssen darin mitunter erheblich unterstützt werden, etwa während Erregungszuständen, unter Suchtmitteleinfluss, bei tiefer Verzweiflung, erheblicher Zwietracht oder bei Lernbehinderung. Therapeuten müssen zum Teil das Interesse am Erwerb von Ressourcen unterstellen, die den Klienten bislang nur ansatzweise oder noch gar nicht zugänglich waren. Tasächlich müssen sie auch gesellschaftliche Normen darstellen, vertreten und mitunter durchsetzen, etwa wenn es um Eigen- oder Fremdgefährdung geht. Die Behandelnden müssen hier immer wieder und z.T. unter erheblichem äußerem Druck Entscheidungen fällen. Entwicklung und Prüfung der institutionellen Qualitätsentwicklung: Tabelle 41 S.179 führt Beispiele auf, die zur Qualitätsentwicklung in der Behandlung von Kindern, Jugendlichen und ihren Familien mit psychosozialen Problemen, Störungen und Erkrankungen dienen können. Zum Nachlesen: SCHMIDT 1997, PRANKEL, REPP 2004. 178 TEIL 4: ORGANISATIONSSTRUKTUREN 4.1 ORGANISATIONSENTWICKLUNG Tabelle 41: Qualitätsentwicklung: Beispiele Klienten Mitarbeiter der Einrichtung Kooperationspartner Ressourcen Behandlung: Fallverantwortlichkeit, Bezugsbetreuung, Multiprofessionalität, strukturierte Behandlungsabläufe (vgl. Tabelle 42 S.179), Konzepte, Dokumentvorlagen, Elternarbeit, Elternhandbuch. Ausreichendes und qualifiziertes Personal, systematische Einarbeitung, Sachausstattung, Weiterbildung, übersichtliche Arbeitsstrukturen und standardisierte Prozesse Kooperationsstandards, gemeinsame Intervision, kontinuierliche einrichtungsüberreifende Fortbildung Bindung Schnittstellenpflege: Anmeldung, Erreichbarkeit, Hausbesuch, Hospitation, Besuche, Möglichkeit der Elternübernachtung bei stationärer Behandlung, Austausch über die Behandlung, Behandlungsbericht. Schnittstellenpflege: z.B. Behandlungsbericht und gemeinsames Übergabegespräch bei stationärer Aufnahme eines Patienten. Sensible und aktive Teamkultur. Kontaktpflege zwischen Schule, Jugendhilfe und Therapeuten Verantwortung Informierter Konsens über die Behandlung und Sicherung ausreichender Beteiligung. Konzeptentwicklung. Horizontale und vertikale Arbeitsteilung Öffentlichkeitsarbeit. Politisches Engagement (Sozialpsychiatrischer Verbund, PsychiatrieBeirat). Tabelle 42: Der Behandlungsablauf: Übersichtstabelle Anamnese Interpretation (RRR) Behandlungsablauf Persönliche Daten. Risikofaktoren erheben. Vorstellungsgrund. Ressourcen beobachten. Entwicklungsanamnese. Reifungsdynamik ableiten. Diagnosen; Behandlungsziele und Behandlungsmethoden vereinbaren (Berücksichtigung der sechs Lerntechniken (Übung, Assoziation, Zuwendung, Nachahmung, Ausdrücke, Symbole). Vorbehandlungen. Familienanamnese. Auswahl des Settings: Gruppen (Querschnittsarbeit), Individueller Stufenplan (Längsschnittarbeit). Kooperationsbogen (von Institutionen, die Klienten vorstellen). Anpassung der Pläne an den Fortschritt der Behandlung. 179 TEIL 4: ORGANISATIONSSTRUKTUREN 4.2. 4.2 EINARBEITUNG Einarbeitung Wer kennt es nicht? Man startet auf einer neuen Arbeitsstelle, wird quasi hineingeworfen und muss sich irgendwie zurechtfinden. schriftlich ausgearbeitete Arbeitsabläufe. Erste Literaturhinweise oder Klinik-Leitlinien können fachlichen Neulingen weiterhelfen. Dieses Handbuch sollten v.a. die Neuanfänger ständig verbessern. Schaut auch die Leitung gelegentlich darüber, dann entsteht mit der Zeit ein hochwertiges Organisationshandbuch mit guten fachlichen Standards. Was weiß ich noch nicht, was muss ich erledigen, was darf ich schon? Und überhaupt: Wen soll oder darf ich ansprechen oder fragen? Hält dieser Zustand über Tage und Wochen oder gar Monate an, dann fühlen sich neue Mitarbeiter allein gelassen, sie finden schlechter in ihre verantwortliche Rolle, und noch vor Ende der Probezeit verabschieden sie sich innerlich. „Wie geht es dir?“ Drei Rückmeldungen im Laufe der Probezeit an die oder den Vorgesetzten klären die Bedürfnisse und Notwendigkeiten der neuen Mitarbeiterin bzw. des Mitarbeiters. Die Mentorin bzw. der Mentor ist auch dabei. Wenn die ‚Neuen’ bewusst willkommen geheißen werden und systematisch eingearbeitet werden, gehören sie rasch zur Crew, und zwei Monate später fragt sich jeder, wie viele Jahre die neue Mitarbeiterin oder der neue Mitarbeiter eigentlich schon da ist. Drei Elemente können diesen Weg erleichtern. Eine strukturierte Einarbeitung kostet Zeit. Lässt man es bleiben, kostet es beide Seiten viel mehr Zeit (und Nerven und zuweilen auch Geld...). Der Hauptjob der neuen Mitarbeiter ist es, Sicherheit zu gewinnen – auch und vor allem im Umgang mit Unsicherheit. „Ich bin für dich zuständig!“: Jede neue Mitarbeiterin und jeder neue Mitarbeiter bekommt eine Mentorin bzw. einen Mentor, die bzw. der für die Einarbeitung verantwortlich ist. Beide sollten sich hierfür auch regelmäßig treffen. (Übrigens: Alte Hasen sind als Mentoren weniger geeignet; die ehemaligen ‚Neuen’ wissen viel besser, was die Neuanfänger brauchen!) „So arbeiten wir hier!“ Der oder die Neue erhält ein Einarbeitungshandbuch. Es enthält, soweit nicht per EDV leicht zugänglich, eine Liste der wesentlichen Einarbeitungsthemen, die wichtigsten Adressen und Telefonnummern, einen Überblick über die Klinikstrukturen, ggf. Dienstanweisungen, eine Anleitung für die notwendigen Computerprogramme, ggf. auch 1. Die ersten zwei Wochen Persönliche Vorstellung im Team. Alle Teammitglieder profitieren davon, wenn die oder der „Neue“ seine ehemalige Arbeitsstelle beschreibt: Wer waren die Klienten, wie sah meine Arbeitsstelle aus? Mein größter Erfolg aus der Sicht meiner bisherigen Klienten und Vorgesetzten? Was habe ich dort gelernt? Was hat sich dort bewährt? Was wünsche ich mir künftig? Patientenarbeit: Mitarbeiter, Mentoren und Vorgesetzte legen Art und Umfang der ersten Patientenarbeit fest. Die „Neuen“ sehen den erfahrenen Kollegen bei ihrer Arbeit zu und beteiligen sich daran. Arbeitsabläufe: Zeitstrukturen für die Klienten und die Mitarbeiter (Terminkalender, Tages-, Wochenpläne und Einzeltermine) werden erklärt und ggf. vereinbart. Es folgt eine Einweisung in Geräte und Funktionsräume sowie in das Dokumentationssystem einschließlich der Formulare. Besprechungen (Supervisionen, Visiten, Konferenzen) vermitteln die Fallarbeit. Die Einarbeitung: Das Einarbeitungssystem wird erklärt. Die wöchentlichen Mentorengespräche und die drei Gespräche mit den Vorgesetzten werden terminiert. Kennenlernen der Einrichtung: Eine Platzrunde führt zu den Arbeitsstellen der verschiedenen Mitarbeiter. Welche Abteilungen gibt es? Wo sind Informations- und Hilfequellen? Wer informiert mich, wen informiere ich? Fachkonzepte: Die neuen Mitarbeiter nehmen sich die schriftlichen Fachkonzepte vor und besprechen diese mit den Mentoren. Neue Mitarbeiter im Betreuungsteam schauen sich die Arbeit der besonders Erfahrenen an und arbeiten dort ggf. auch mit, damit sie deren Fachlichkeit und Stile kennenlernen. 180 TEIL 4: ORGANISATIONSSTRUKTUREN 4.2 EINARBEITUNG nicht ganz vermeidbar, Patienten gedanklich „mit nach Hause zu nehmen“. Vor Feierabend sollte man sich über verbliebene Spannungen aussprechen.) Rechtsnormen: Einzelne arbeitsbezogene Gesetzestexte werden durchgearbeitet (z.B. Schweigepflicht). Die horizontale und vertikale Teilung der Verantwortung innerhalb der Einrichtung wird erläutert. Erstes Mentorengespräch: Am Ende der ersten zwei bis vier Wochen findet zwischen den neuen Mitarbeitern, den Mentoren und den Vorgesetzten ein Gespräch über das bisher Erreichte und die nächsten Aufgaben statt. Verbesserungsideen von beiden Seiten sind willkommen! Das Gespräch wird protokolliert. Teamkultur: Das gesamte Team lebt der neuen Mitarbeiterin bzw. dem Mitarbeiter täglich ein offenes und konstruktives Miteinander vor. Alle Mitarbeiter fühlen sich gleichermaßen zuständig, und sie erinnern einander nötigenfalls auch daran. Ein Klima der offenen Türen sichert die gegenseitige Unterstützung und verhindert, dass sich Mitarbeiter allein gelassen fühlen oder sich isolieren. (In der ersten Zeit ist es 2. Die ersten zwei Monate Patientenarbeit: Mitarbeiter, Mentoren und Vorgesetzte legen Art und Umfang der fortgeschrittenen Patientenarbeit fest. Auch die Unterlagen, die für die Patienten bestimmt sind, werden gelesen. Das Elternhandbuch beinhaltet die folgenden Themen: (1) Erfolgreiche Erziehung: Zehn Tipps und Tricks für den Alltag. (2) Familiäre Krisen. (3) Störungen bei Kindern und Jugendlichen. (4) Hilfe aus der Schule. (5) Hilfe vom Jugendamt. (6) Hilfe von Therapeuten. Fachkonzepte: Die spezifischen Fachkonzepte werden dem Patientenbedarf entsprechend erarbeitet und mit dem Mentor besprochen, ggf. wird Fachliteratur besprochen. Je nach Erfahrung nimmt die gemeinsame Arbeit am Patienten noch einen breiten Raum ein; die Aufmerksamkeit gilt auch den unterschiedlichen Arbeits- und Behandlungsstilen der Kollegen: Wie fördern sie Ressourcen, Bindung und Verantwortung? Die einrichtungsinterne Fortbildung wird genutzt. Am dreijährigen Rotenburger Fortund Weiterbildungscurriculum nehmen alle neuen Therapeuten und Bezugsbetreuer teil. Erste Hilfe: Alle Stationsmitarbeiter müssen Wunden versorgen können. Krankenpflege- oder ärztliches Personal kann dies anleiten. Das Tragen von EinmalHandschuhen ist Pflicht. Die Kontrolle des Tetanusimpfschutzes der Verletzten ist obligatorisch. Rechtsnormen: erarbeitet. Weitere Gesetzestexte werden Eine Feuerschutzübung muss ebenfalls absolviert werden. Kooperationspartner: Die neuen Mitarbeiter lernen die externen Kooperationspartner kennen. Arbeitsabläufe: Weitere Formulare werden angesehen und nach und nach in Gebrauch genommen. Der Umgang mit Sachmitteln wird geübt. Zweites Mentorengespräch: Die ersten zwei Monate werden wie im ersten Mentorengespräch reflektiert und protokolliert. 3. Das erste halbe Jahr Die restlichen Monate bis zum Probezeitgespräch, an dem neben der bzw. dem Vorgesetzten auch wieder die bzw. der MentorIn teilnimmt, orientieren sich an den Themen des vorigen Abschnittes. Die weitere Detaillierung richtet sich nach dem spezifischen Arbeitsplatz und dem Fortschritt der einzelnen Mit- arbeiter. Die entsprechenden Vereinbarungen z.B. über den Weiterbildungsbedarf treffen die neuen Mitarbeiter mit der/dem MentorIn und der/dem Vorgesetzten. Nach der Probezeit gespräche statt. 181 finden Mitarbeiterjahres- TEIL 4: ORGANISATIONSSTRUKTUREN 4.3. 4.3 WEITERBILDUNG Weiterbildung Alle neuen Mitarbeiter mit oder in Fachausbildung werden dazu angehalten, sich in regionalen, nationalen und internationalen Fach- und Berufsverbänden zu engagieren, um fachlich auf dem Laufenden zu bleiben. Sie sind verpflichtet, sich auf ihrem Gebiet durch Fachliteratur, Fachzeitschriften und Veranstaltungen fortzubilden. Jede Fortbildung und möglichst auch Fachliteratur werden schriftlich zusammengefasst und an die Kollegen weitergegeben (z.B. auf einem Fortbildungsverzeichnis im Intranet). Dies kostet geringfügig mehr Zeit, wenn dies aber alle Kollegen so praktizieren, bilden sich alle mit wenig Zeitaufwand hervorragend weiter. Hypothesen formuliert. Dann werden in einem Abschnitt über Methoden die Herkunft der Daten und die statistische Auswertung beschrieben. Es folgen die Ergebnisse und die Diskussion, in der die Ergebnisse interpretiert werden. Wer sich mit Forschungsmethoden und Statistik auskennt, kann die richtigen Fragen stellen, um eine Untersuchung zu beurteilen: Ist die zitierte Literatur relevant? Ist die Fragestellung plausibel abgeleitet? Sind die Forschungsmethoden angemessen? Stimmt die Auswertung? Werden die Ergebnisse richtig interpretiert? Ein dreijähriges Fort- und Weiterbildungscurriculum, an dem alle Berufsgruppen der Klinik teilnehmen, und das auch Mitarbeitern externer Einrichtungen offen steht, verhilft zu pädagogischem und therapeutischem Fachwissen für die Arbeit mit Kindern und Jugendlichen sowie deren Familien. Viele Metaanalysen belegen, dass die Qualität der empirischen Forschung erheblich verbessert werden muss (vgl. RUTTER, CASPI, MOFFITT 2003 über die Forschung zu Geschlechtsunterschieden bei psychischen Störungen). Die Spekulation ohne verlässliche Daten führt alsbald zu Pseudofakten und Pseudoproblemen, die nicht gelöst werden können. Forschungsberichte richtig lesen: Wissenschaftliche Artikel sind in der Regel einheitlich aufgebaut. Ein kurzes Abstract verschafft einen Überblick über den Artikel. Einleitend werden die aktuelle Literatur zur Fragestellung referiert und die zu prüfenden In jeder Einrichtung sollte es Kollegen geben, die sich mit der Forschungsmethodologie ausreichend befasst haben und bei Bedarf zu Rate gezogen werden können. 182 TEIL 4: ORGANISATIONSSTRUKTUREN 4.4. 4.4.1. 4.4 INFORMATION UND DOKUMENTATION Information und Dokumentation Information organisieren (Eingabe zur Aussprache mit Entscheidung) strukturiert werden. Dokumente und Vorlagen sollten gut strukturiert abgelegt werden, damit alle Mitarbeiter einfach darauf zugreifen können. Dokumentenordner und auch Dateiverzeichnisse können z.B. nach dem ADPPrinzip organisiert werden: • Zur Administration gehören regelhaft wiederkehrende Arbeiten, z.B. Personalangelegenheiten oder Wirtschaftspläne. Auch alle Formulare und Dokumentvorlagen befinden sich in diesem Verzeichnis. • Unter Dokumentation wird Information abgelegt, die sich nicht mehr verändert, z.B. Berichte oder Leitlinien. • Als Projekte werden Vorhaben abgespeichert, die irgendwann abgeschlossen sein werden, z.B. Arbeitskonzepte. Fallbesprechungen (Intervisionen, Visiten, Supervisionen) sollten sich eng an das allgemeine Behandlungskonzept der Einrichtung anlehnen. Dies kann durch Formblätter erleichtert werden, welche die Diagnostik und die Behandlung vereinheitlichen. Die leitenden Therapeuten stellen dadurch sicher, dass die Mitarbeiter konzeptuelle Strukturen einüben und sich einprägen. Die Fallnähe der Betreuer und Therapeuten einerseits und die Distanz des Supervisors andererseits sind zwei Perspektiven, die von einander sehr profitieren können. Scheinwidersprüche oder Ambivalenzen bergen in aller Regel unterschiedliche Perspektiven, die gleichermaßen berechtigt und wertvoll sind. Selbsterfahrung hat in Fallbesprechungen (und generell auf der Arbeitsstelle) keinen Platz. Äußerungen der Kollegen werden durchgehend auf den Fall und niemals zurück auf Mitarbeiter projiziert. Fehler an dieser Stelle führen regelmäßig zu Brüchen im Team. Aufgabenlisten (möglichst als Datei) verhelfen zum Überblick über kurz-, mittel-, langfristige und Daueraufgaben. Turnus- und Einzelaufgaben sollten getrennt geführt werden. Erstere werden mit dem regelmäßigen Erledigungsdatum, letztere mit einem Zieldatum versehen. Dringlichkeitsvermerke helfen bei der Übersicht. Zum Nachlesen: STORK 1998. Adressen in einer Datenbank zu pflegen erleichtert es allen Teammitarbeitern, Kooperationspartner zur kollektiven Information oder zu Einzelkontakten zu erreichen. Besprechungen können nach Information (Mitteilungen ohne Diskussionsbedarf), Beratung (thematische Eingabe zur Aussprache) und Entscheidung 183 TEIL 4: ORGANISATIONSSTRUKTUREN 4.4.2. 4.4 INFORMATION UND DOKUMENTATION Die Behandlung dokumentieren 1. Zweck der Dokumentation Die Dokumentation des pflegerischen, erzieherischen und therapeutischen Umgangs mit den Patienten, ihrer Familie und den weiteren Helfern ist eine wichtige Arbeits- und Organisationsgrundlage. Sie dient (1) als Rahmenbedingung für alle qualitätssichernden Maßnahmen, (2) als Begründung für die Notwendigkeit der stationären Behandlung, (3) als Nachweis für die Pflegesatzverhandlungen und (4) als Beweismittel im Zivil- und Strafrecht. Nachweis für die Pflegesatzverhandlungen: Das mit den Krankenkassen zu verhandelnde Personal hängt gemäß Psychiatrie-Personalverordnung von der Art und Schwere der Störung der zu behandelnden Patienten ab. Beweismittel im Zivil- und Strafrecht: Schon Hippokrates empfahl seinen Schülern, Aufzeichnungen über ihre Patienten zu führen. Heute ist der Nachweis von Diagnostik und Behandlung eine Rechtspflicht. Die Patientenakte umfasst (1) die Anund Verordnungen von Leistungen, (2) die Durchführung der Leistungen und (3) die Ergebnisse (Befunde, Aufzeichnungen). Systematisch sind die folgenden Leistungen bzw. Ergebnisse zu unterscheiden: Rahmenbedingung für alle qualitätssichernden Maßnahmen: Dokumentation ist v.a. ein Hilfsmittel und zugleich ein Nachweis für die Planung, die Koordination und die Erfolgskontrolle der Behandlung. Sie beinhaltet Aufnahmeformalitäten (Patientenidentifikation, Aufnahmemodus, juristischer Status, Einverständniserklärung), alle diagnostischen Befunde, die Planung, den Verlauf und die Ergebnisse der Therapie, die Aufzeichnung der Außenkontakte durch Patienten und Behandelnde, besondere Vorkommnisse, Aufklärung, Berichte des Patienten und den Behandlungsbericht. • Einmalige bzw. wiederkehrende Standardleistungen sind Aufgaben, die unabhängig vom Patienten immer wiederkehren, etwa das Anlegen einer Akte in der Ambulanz, die Größen- und Gewichtsmessung auf Station. Sie müssen nicht immer wieder von neuem angeordnet werden, sondern es muss eine Aufgabenliste auf Station geben, in der beschrieben wird, wer diese Aufgaben wie durchführt. Die Ergebnisse werden in dem dafür vorgesehenen Formular dokumentiert. • Variable Leistungen werden in jedem Einzelfall neu angeordnet und ihr Ergebnis dokumentiert. So werden z.B. die näheren Umstände erheblicher emotionaler oder dissozialer Krisen einschließlich der regulierenden Maßnahmen und der Information der Sorgeberechtigten dokumentiert. Mit Hilfe der Dokumentation kann auch die Arbeitsorganisation, die Versorgung und die Weiterbildung verbessert werden. In der Krankenakte wird bis auf die Standardleistungen (s.o.) jeder Vorgang (Gespräch, Telefonat, Brief, Konsil etc.) zusammen mit den näheren Umständen dokumentiert. Die Akte muss so aufbewahrt sein, dass sie rasch zugänglich und jederzeit verfügbar ist. Begründung für die Notwendigkeit der stationären Behandlung: Die Dokumentation der Behandlung dient gem. SGB V auch dem Antrag auf Kostenübernahme und ggf. Berichten an den Medizinischen Dienst der Krankenkassen. 2. Form und Stil Die Dokumentation – vor allem der Behandlungsbericht – soll die Behandlung sachgerecht, präzise und zugleich authentisch abbilden (vgl. GRICE 1975, 1989). Fremdmeinungen oder -information müssen als solche erkennbar sein, d.h. im Konjunktiv verfasst werden. Spekulation kennzeichnet eher den Autor als den Patienten. Ist das Berichtete sachgerecht belegt? "Im Hintergrund ... steht offensichtlich eine unbewusst-aggressive Färbung komplementär-identifikatorischer primär-objekt-bezogener Abwehr auf der Ebene ödipaler Triangulierung." Beschreibungen helfen zumeist weiter als Wertungen (z.B. "Paul zeigt selbst- und fremdaggressives Verhalten"; besser: „Paul hat mehrfach Mitschüler angegriffen und sich gestern geritzt“.). Beobachtungsdaten sollten der Interpretation immer vorangehen, damit letztere besser nachvollzogen werden kann. Werden anschauliche Ausdrücke verwendet? So ...: „Im schulischen Bereich kam es immer wieder zu problematischen Situationen.“ 184 TEIL 4: ORGANISATIONSSTRUKTUREN 4.4 INFORMATION UND DOKUMENTATION ... Oder besser so? „Marcel stritt sich in den letzten drei Wochen vor den Sommerferien vermehrt mit zwei Klassenkameraden.“ führt wurde, wodurch sich eine deutliche Besserung zeigte.“ ... Oder besser so? „Als Maik zum ersten Mal wieder die Klinikschule besuchte, reagierte er vorübergehend aggressiver. Er nahm drei Tage lang XYZ, und dies half ihm sehr.“ Begriffe wie ‚Situation’, ‚Problem’, ‚Bereich’ weisen auf Pauschalisierungen hin. Ist die Darstellung authentisch und zugleich respektvoll? Eifer und Zorn beschreiben ebenfalls eher den Autor als den Patienten: Die Beziehung des Berichterstatters zum Klienten spiegelt sich in Formulierungen wider. Abzulehnen sind Ausdrücke wie ‚Kindsvater’ bzw. ‚Kindsmutter’. Passivsätze, Substantivierung, Verschachtelungen, Fremdworte und Floskeln sind schwer zu verstehen und drücken Distanz aus. Die folgenden Verben verführen zu einem derartigen Schreibstil: aufweisen, bestehen, durchführen, eintreten, erfolgen, ermöglichen, vorliegen, (sich) zeigen. So ...: „Durch die schon seit Jahren extrem abwertende Haltung der Eltern war Janine massiv und permanent emotional überlastet, so das ihr nichts anderes übrig blieb, als immer wieder wegzulaufen.“ ... Oder besser so? „Janine lief immer noch häufig weg und begründete dies mit dem Gefühl, von ihren Eltern abgelehnt zu werden.“ So ...: „Anschließend kam es bei dem Patienten zu einem ersten Schulversuch, was zu einer passageren Exazerbation der aggressiven Symptome führte, weshalb eine Medikation mit XYZ durchge- Parteilichkeit lässt sich zuweilen auch an der Wortwahl erkennen (sehr, massiv, permanent, äußerst, immer, extrem). 3. Der Behandlungsbericht Der Behandlungsbericht wird als Interventionsschritt verstanden und generell an die Klienten und die Einweiser versandt. Dies sorgt für ein informiertes Einverständnis, leitet zur selbstverantwortlichen Meinungsbildung und Handlung an und fördert die vertrauensvolle Zusammenarbeit. Der Behandlungsbericht muss zeitgerecht zum Anlass vorliegen, z.B. als Aufnahmebericht zur Übergabe an die stationären Kollegen, frühzeitig als Zwischenbericht zur Vorbereitung der Beteiligten einer Helferkonferenz oder als Entlassungsbericht zum Tag der Entlassung. Die Vorberichte können für die Folgeberichte verwendet werden. Je nach Nähe zu bestimmten Themen können einzelne Abschnitte von anderen Mitarbeitern verfasst werden. Befunde, Diagnosen, Behandlung und Empfehlung müssen zusammenpassen. Daneben sind Form und Stil von Belang, wenn der Bericht bei den Adressaten (und das sind immer auch die Eltern!) ‚ankommen’ soll. Der Behandlungsbericht greift auf das Behandlungsmodell zurück, was die Einrichtung kennzeichnet. Die Gliederung nach Risiken, Ressourcen und Reifungsdynamik ist sehr hilfreich. 4. Der Antrag auf Kostenübernahme, MDK-Berichte handelt werden? Eine kinder- und jugendpsychiatrische stationäre Behandlung ist indiziert, wenn die Zusammenarbeit von Therapeuten, Pflege- und Erziehungspersonal erforderlich ist. Der Medizinische Dienst der Krankenkassen (MDK) berät die Krankenkassen und prüft auf deren Antrag die Notwendigkeit einer Behandlung nach den Richtlinien des Sozialgesetzbuches. Der MDK darf hierfür Berichte anfordern, Akten einsehen und sich vor Ort persönlich vergewissern. Spezielle Fachkriterien: Die Kinder- und Jugendpsychiatrie darf junge Menschen bis zum 21. Lebensjahr behandeln, die unter psychischen, psychosomatischen oder neuropsychiatrischen Erkrankungen bzw. Behinderungen leiden. Zur Schwere der Erkrankung bzw. den Symptomen wird gefordert, dass die Patienten selbst- und fremdgefährdend, hochgradig erregt oder desorientiert, schwer verhaltensgestört, sehr ressourcenschwach (komplexe kognitive, emotionale und psychosoziale Defizite) sind. Eine tagesklinische Behandlung ist z.B. sinnvoll, um eine vollstationäre Behandlung zu vermeiden. Die Diagnose allein hat bei psychosozialen Störungen kaum einen Einfluss auf die Indikation zur stationären Aufnahme oder deren Länge (DOHERTY, MANDERSON, CATER-AKE 1987). Insgesamt müssen die folgenden drei Kriterien geprüft werden: Allgemeine Beurteilung der Behandlungsbedürftigkeit in einem Krankenhaus: Ist es erforderlich, eine Krankheit zu erkennen, zu heilen, eine Verschlimmerung zu verhüten oder Krankheitsbeschwerden zu lindern? Kann sie nur stationär be185 TEIL 4: ORGANISATIONSSTRUKTUREN 4.4 INFORMATION UND DOKUMENTATION und Maßnahmen zur Eingliederung, ggf. nur phasenweise Einzelpsychotherapie. Behandlungsziele, z.B.: Herstellung bzw. Wahrung der sozialen Bezüge, Ausgleich von Funktionsdefiziten, Bewältigung der gestörten Verselbständigung, Krisenbewältigung, Verhaltenskorrektur, Vermittlung lebenspraktischer und sozialer Fertigkeiten als Voraussetzung für weitere therapeutische Maßnahmen, Stärkung der elterlichen Erziehungs- und Betreuungskompetenz auf der Basis der Entwicklungsdiagnostik, Befähigung zur kinder- und jugendpsychiatrischen Regelbehandlung (im Vergleich zur Intensivbehandlung) bzw. zur ambulanten Behandlung. Rechtlich irrelevante Sachverhalte sind die Dauer der Erkrankung und der Behandlung, soziale Erwägungen (z.B. Fehlen geeigneter Betreuung), Hilflosigkeit des Patienten und eine Unterbringung nach gesetzlich begründeter oder ordnungspolizeilicher Einweisungsverfügung (PsychKG). Behandlungsplan mit Behandlungsmitteln: Behandlungszielen Eine Behandlung kommt nur wirksam zustande, wenn es klare und durchführbare Behandlungsaufträge gibt und die Familie ausreichend kooperiert. Ein ‚Notfall’, eine ‚akute Gefährdung des Kindeswohls’, eine schwere dissoziale oder eine kriminelle Handlung begründen an sich noch keine stationäre Behandlung. Alternativ ist eine Inobhutnahme oder der Strafvollzug zu erwägen. Behandlungsmittel, z.B.: (Verlaufs-) Diagnostik und medizinische Grundversorgung, heilpädagogische (Gruppen-) Behandlung, eng strukturierte Betreuung einschließlich freiheitsentziehender Maßnahmen, Beratung der Eltern und Bezugspersonen, Familientherapie, Einzel- und Gruppenpsychotherapie, Fach-, Entwicklungs- und Milieutherapie, Krisenbewältigung, Pharmakotherapie. Ausschlussdiagnosen: Bestimmte Diagnosen rechtfertigen nach Auffassung der Krankenkassen keine ambulante oder stationäre Behandlung: Intensivbehandlung: Eng strukturierte Betreuung (ggf. freiheitsentziehende Maßnahmen), Krisenbewältigung, Pharmakotherapie, überwiegend stationsgebundene Therapieangebote. Eltern-Kind-Behandlung: Frühtherapie, spezielle Therapieprogramme für Kind und Eltern bzw. Erzieher als kurzfristige Intensivmaßnahme. • Die 'sonstigen' und 'nicht näher bezeichneten’ Störungen gemäß ICD 10 sollten nicht als Diagnosen gestellt werden. • Die folgenden Diagnosen begründen alleine noch keine Behandlungsindikation: F00 bis F03; F15, F17; F1x.0, F1x.1; F52 bis F55; F91, F98. Auch die Diagnosen der Achsen 2 und 3 gelten nur als ergänzende Diagnosen. Tagesklinische Behandlung auf einer Vollstation: Integrierte Tages- oder Nachtklinikbehandlung soll im Einzelfall von jeder Station aus möglich sein. Der Patient erhält den teilstationären Status auf der Station, die ihn vorher vollstationär behandelt hat. Rehabilitation: Spezielle Trainingsmaßnahmen, Arbeitstherapie, Planung und Durchführung von 4.4.3. Nach außen kommunizieren Ein Faltblatt mit der Beschreibung der Einrichtung sollte allen Interessierten und v.a. allen Patienten bzw. ihren Eltern nach ihrer telefonischen Anmeldung per Post zugehen. Auch eine Website kann umfangreiche Information vermitteln. Es ist für die Versorgungslage und die Kooperation von erheblichem Vorteil, wenn Therapieeinrichtungen alle ihre schriftlichen Ausarbeitungen (Konzepte, Vorlagen, Weiterbildungsmaterial), soweit die Schweigepflicht nicht verletzt wird, allen interessierten Laien und Fachleuten zur Verfügung stellt. Ein Elternhandbuch mit Erziehungstipps für den Alltag, der Darstellung von Störungsbildern und dem Zugang zu Hilfen sowie verständlich dargestellten Entwicklungskonzepten wird von Eltern sehr gut angenommen. Fort- und Weiterbildungsveranstaltungen der Einrichtung, die allen regionalen Fachleuten offen stehen, fördern auch den institutionsübergreifenden Zusammenhalt. Kooperationsstandards (vgl. Rotenburger Kooperationsstandard) sorgen für eine gute patientenbezogene Kommunikation mit professionellen Helfern. Zum Nachlesen: Anhang Auch Jahresberichte sind für die (Fach-) Öffentlichkeit von Interesse. 186 TEIL 4: ORGANISATIONSSTRUKTUREN 4.4.4. 4.4 INFORMATION UND DOKUMENTATION Öffentliche Organe und Verbände Hartmannbund, Berlin Kassenärztlicher Bundesverband Marburger Bund, Verband der angestellten und beamteten Ärzte Deutschlands, Köln STÄKO Ständige Konferenz der Ärztlichen Psychotherapeuten Verband der Beschäftigungs- und Arbeitstherapeuten, Karlsbad Krankenhäuser, Krankenkassen: Arbeitskreis der Leiter der öffentlichen Psychiatrischen Krankenhäuser in Deutschland, Weinsberg BAG der Träger psychiatrischer Krankenhäuser, Münster Bundesknappschaft, Bochum Bundesverband der Betriebskrankenkassen, Bonn Bundesverband der Innungskrankenkassen, Bergisch Gladbach Bundesverband der landwirtschaftlichen Krankenkassen, Kassel Bundesverband der Ortskrankenkassen, Bonn Bundesvereinigung der kommunalen Spitzenverbände, Köln Deutsche Krankenhausgesellschaft, Düsseldorf Verband der Arbeiter-Ersatzkassen, Siegburg Verband der Krankenhausdirektoren Deutschlands, Marl Verband der leitenden Krankenhausärzte Deutschlands, Düsseldorf Verband der privaten Krankenversicherung, Köln Sozialrechtliche Jugendhilfe: Verbände und Anbieter von Aktion Psychisch Kranke, Bonn Arbeiterwohlfahrt BAG der Freien Wohlfahrtspflege, Bonn Bundesverband privater Träger der freien Kinder-, Jugend- und Sozialhilfe Dachverband psychosozialer Hilfsvereinigungen, Bonn Deutsches Rotes Kreuz Dt. Ges. für Soziale Psychiatrie, Bonn Paritätischer Wohlfahrtsverband Arbeitnehmer und Arbeitgeber: Berufs- und Fachverbände: Bundesvereinigung der Deutschen Arbeitgeberverbände, Bonn Deutsche Angestellten-Gewerkschaft, Hamburg Deutscher Beamtenbund, Bund der Gewerkschaften des öffentlichen Dienstes, Bonn Vereinigung der kommunalen Arbeitgeberverbände VKA, Köln Vereinte Dienstleistungsgewerkschaft Ver.di Akademie der Gebietsärzte Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften Arbeitsgemeinschaft Deutscher Schwesternverbände, Bonn BAG KJPP Bundsarbeitsgemeinschaft der Leitenden Kinder- und Jugendpsychiater Berufsverband der Sozialarbeiter, Sozialpädagogen und Heilpädagogen, Essen Berufsverband Deutscher Psychologen, Bonn BKJPP Berufsverband der Ärzte für Kinder- und Jugendpsychiatrie und Psychotherapie Bundesärztekammer, Köln; Landesärztekammern für jedes Bundesland, jeweils in regionale Kammern aufgeteilt Bundesfachvereinigung Leitender Krankenpflegekräfte in der Psychiatrie, Köln Bundesverband deutscher Belegärzte, München Deutscher Berufsverband für Krankenpflege, Frankfurt Dt. Ges. für Kinder- und Jugendmedizin Dt. Ges. für Kinder- und Jugendpsychiatrie und Psychotherapie Dt. Ges. für Psychiatrie und Nervenheilkunde, Bonn Dt. Ges. für Sozialpädiatrie und Jugendmedizin Gemeinschaft Fachärztlicher Berufsverbände Hochschule und Industrie: Bundesfachverband der Arzneimittel-Hersteller Bundesfachverband der Medizinprodukteindustrie Bundesverband der Pharmazeutischen Industrie Deutscher Hochschulverbund Fachverband Elektromedizinische Technik im ZVEI Fachverband Medizintechnik im Verband der deutschen feinmechanischen und optischen Industrie Verband der Diagnostica-Industrie Verband Forschender Arzneimittelhersteller Staatliche oder Parteikommissionen: Bundesministerium für Gesundheit Gesundheitsausschuss der Regierung 187 TEIL 4: ORGANISATIONSSTRUKTUREN 4.5. 4.5 STELLENBESCHREIBUNGEN Stellenbeschreibungen Die hier ausgeführten Stellenbeschreibungen sind in der Klinik für Kinder- und Jugendpsychiatrie des Diakoniekrankenhauses Rotenburg gültig. Sie dienen lediglich als Beispiel und müssen für andere Einrichtungen nach Aufgabengebiet und Personal modifiziert werden. 1. Allgemeine Richtlinien Der gesellschaftliche und vertraglich geregelte Versorgungsauftrag therapeutischer Einrichtungen liegt in den Händen ihrer Mitarbeiter. Ihr fachliches Können als multiprofessionelles Behandlungsteam kommt den ihnen anvertrauten Patienten und ihren Familien zugute. Die Mitarbeiter versorgen die Patienten gemäß ihrer Aus- und Weiterbildung und ihrer fachlichen Erfahrung und gemäß den Stellenbeschreibungen. Sie sind an ihre Berufsordnungen sowie die Gesetze, Richtlinien und Weisungen des Arbeitsvertrages gebunden. Kenntnisnahme durch die Leitung abgezeichnet werden. Umgekehrt darf ausgehende Post (mit Briefkopf) nur unter Kenntnisnahme der Verantwortlichen (d.h. mit deren Unterschrift) abgesendet werden. Ein aktuelles Organigramm der Einrichtung ist allen zugänglich. Es gibt fachliche und arbeitsrechtliche Leitungen und entsprechende Vertretungsregelungen. Unter Gleichgestellten gibt im Zweifel die oder der Erfahrenere das Vorgehen vor. Das ständige Qualitätsmanagement ist eine Aufgabe aller Mitarbeiter. Für die Einarbeitung sind die unmittelbaren Vorgesetzten sowie Mentoren verantwortlich. Hinsichtlich der Verantwortung sind alle Mitarbeiter der Leitung der Einrichtung berichtspflichtig. Nur diese ist ermächtigt, sich im Namen der Einrichtung öffentlich zu äußern. Die Mitarbeiter bekommen ihrerseits die für ihre Aufgaben notwendige Information. Einzelprojekte übernehmen die Mitarbeiter nach Maßgabe der Einrichtungsleitung. Krisen-, Ruf- und Bereitschaftsdienste werden je nach Qualifikation und Berufsgruppe angeordnet und übernommen. Postverkehr: Aus rechtlichen Gründen muss eingehende Post mit Eingangsstempel versehen und die 2. Klinikleitung und Unterstützung von Diagnostik und Therapie, regelmäßige Visiten, Aufklärung der Patienten über die Behandlung und Haftungsfolgen einer Entlassung gegen ärztlichen Rat. Der Chefarzt ist in seiner Verantwortung hinsichtlich Diagnostik und Therapie unabhängig und nur den staatlichen Gesetzen verpflichtet. Er ist Angestellter des Krankenhauses, d.h. in allen weiteren Fragen zur Zusammenarbeit mit dem Krankenhausträger verpflichtet und an dessen Weisungen gebunden. Er wirkt bei Personalangelegenheiten und Budgetfragen mit. Die Klinik wird dienstrechtlich im kollegialen Einvernehmen von Chefarzt, Pflegedienstleitung und Verwaltungsleitung geführt. Für die Verwaltungsgeschäfte und die wirtschaftlichen Belange des Krankenhauses ist die Geschäftsführung zuständig. Der Chefarzt ist gemäß Arbeitsvertrag zu folgenden Leistungen verpflichtet: • Stationäre und ambulante Behandlung sowie Gutachtenerstellung, Fachverantwortung für die gesamte Klinikarbeit; Anordnung, Durchführung 188 • Sicherstellung eines geordneten Dienstbetriebes, u.a. Hygiene, Unfallverhütung, Durchführung gesetzlicher und medizinalpolizeilicher Vorschriften, Mitwirkung am Rettungsdienst. • Mitwirkung an Personalangelegenheiten, wirtschaftliche Betriebsführung, Qualitätssicherung einschließlich Dokumentation. • Mitarbeit in Gremien und Leitungssitzungen, Beratung des Krankenhausträgers in allen ärztlichen Angelegenheiten. • Ärztliche und nichtärztliche Aus-, Weiter- und Fortbildung. TEIL 4: ORGANISATIONSSTRUKTUREN 4.5 STELLENBESCHREIBUNGEN 3. Therapeutische und pflegerisch-pädagogische Leitungen Die therapeutischen Leitungen der Stationen (Ärzte und Psychotherapeuten) sowie die Pflege- und Erziehungsdienst-Leitungen sind gemäß ihrer Fachlichkeit für die folgenden Aufgaben verantwortlich: • Entscheidung über die Fahndung nach entwichenen Patienten. • Organisationsentwicklung der Station. • • Mitgestaltung der Schnittstelle zur Ambulanz. • Unterricht in der Krankenpflegeschule, Medikamenten- und Materialbestellungen, medizinische Grund- und Fachversorgung, Konsiliardienst und Hintergrunddienst, Aufsicht über eine ökonomisch begründete und qualitätsbezogene Medikamenten- und Materialbestellung nach Vereinbarung mit der Klinikleitung. • Eigenständige ambulante Versorgung von Patienten nach Maßgabe der Klinikleitung. Aufsicht über die ärztlich-psychotherapeutische, die heilpädagogisch psychoedukative und die pflegerische Behandlung der Patienten und der zugehörigen Familien einschließlich Diagnostik, Therapie, Dokumentation, Kommunikation und Supervision. • Patientenbezogene ärzten. • Auslastung der Station, Kostenübernahmen, Korrespondenz mit dem Medizinischen Dienst. Kommunikation zu Fach- 4. Therapeuten und Pädagogen, Pflege- und Erziehungsdienst Zu den Therapeuten zählen die angestellten Ärzte und Psychotherapeuten. Dem Pflege- und Erziehungsdienst (PED) gehören die Erzieher, die Sozial-, Heil- und Arbeitspädagogen, das Gesundheits- und Krankenpflegepersonal, die Ergo- und Kunsttherapeuten sowie die Werkstattleitung an. betreuern aus. Sie werden über die alltäglich beobachteten Ressourcen informiert, und sie geben ihre Erkenntnisse an die Bezugsbetreuer weiter. Sie beteiligen sich daran, die Curricula für die alltägliche pädagogische Projektarbeit zu erstellen und umzusetzen. Die Mitarbeiter des PED beteiligen sich als Bezugsbetreuer verantwortlich an Hilfeplangesprächen, führen Gespräche mit den Eltern, unternehmen Hausbesuche und betreuen hospitierende Eltern auf Station. Die pädagogischen Mitarbeiter eignen sich die grundlegenden pflegerischen Kompetenzen an, ebenso wie die Gesundheits- und Krankenpfleger die erzieherischen Fähigkeiten erlernen. Die Fachtherapeuten und die Sozialpädagogen sind in die Teams integriert und arbeiten auf der Station. Sie folgen dem Therapieplan für die Bezugskinder. Sie geben ihre Fachkompetenzen an ihre Teamkollegen weiter. Die Patienten werden nach fachlich begründeten Behandlungsplänen und mithilfe von curricular gestützten Projekten behandelt. Gemäß ihrer Weiterbildung und ihrer fachlichen Erfahrung versorgen sie die Patienten nach den im vorliegenden Handbuch niedergelegten Klinikstandards. Die eigene Patientenarbeit wird kontinuierlich dokumentiert und durch verbindliche Teilnahme an Supervisionen und Planungskonferenzen reflektiert. Therapeutischer Dienst und PED achten in besonderem Maße darauf, alle Beteiligten (Patienten, Sorgeberechtigte, Schule einschließlich Klinikschule, Jugend- bzw. Sozialamt, Krankenkassen, Gerichte etc.) zu informieren und je nach Verantwortlichkeit zu beteiligen. Sie beachten dabei die Grenzen der Schweigepflicht. Das Stationsteam entwickelt und überprüft die Curricula für die täglichen Gruppenprojekte, während die Bezugsbetreuer die individuellen Stufenpläne zusammen mit den Therapeuten vorplanen und gemeinsam mit den Klienten fertig stellen. Die Mitarbeiter verpflichten sich zur fachlichen Weiterbildung und zur innerklinischen Weitergabe der eigenen Fachkompetenzen. Die Therapeuten sind für die Einzel- und Familientherapien zuständig. Sie tauschen sich mit den Bezugs- 5. Sekretariat und Schreibdienst Die Mitarbeiterinnen des Sekretariats bzw. des Schreibdienstes widmen sich den folgenden Aufgaben: administration (lokale Benutzverwaltung, Programmkonfiguration, Koordination mit der zentralen EDVVerwaltung). Administration: Anmeldung und Terminplanung, Adressdatenbank, Haushaltsführung (Leistungsstatistiken, Abrechnung etc., Ausgaben: Personalund Sachmittel), Güterbeschaffung, EDV-Bereichs- Dokumentation: Dokumentation. 189 Korrespondenz, Postverwaltung, TEIL 4: ORGANISATIONSSTRUKTUREN 4.5 STELLENBESCHREIBUNGEN Projekte: Vorbereitung und Organisation von Veranstaltungen und Sitzungen. in Rücksprache mit der Leitung, Ambulanzakten anlegen, zur Erstvorstellung Information (Flyer, Kooperationsstandard etc.) an die Patienten oder Einrichtungen versenden, die Familien telefonisch an die Erstvorstellungstermine erinnern, Abrechnung der Kasse, Ablage von Betriebsanleitungen, Verwaltung der Bibliothek und des Testmaterials, bei Bedarf Unterstützung des Chefarztsekretariats. Reflexion und Revision durch Teilnahme an Konferenzen, eigene Weiterbildung und Weiterbildung der Mitarbeiter. Mitverantwortlichkeit für die Gestaltung der Schnittstelle zu den Patienten und den professionellen Nutzern der Klinik. Chefarztsekretariat: Koordination der gesamten Klinikadministration, PKV-Abrechnung, anteilig Haushaltsführung (Leistungsstatistiken, Abrechnung etc., Ausgaben: Personal- und Sachmittel), EDVBereichsadministration (lokale Benutzverwaltung, Programmkonfiguration, Koordination mit der zentralen EDV-Verwaltung), Beschaffung von Gütern, Verwaltung des Büromaterials, Vorbereitung und Organisation von Unterlagen, Projekten und Sitzungen, Post-Erstdurchsicht, Dokumentation (Briefe und Ablage) für den Chefarzt, An- bzw. Abwesenheitskalender, monatlicher Personalbogen, Reservierung von Räumen bei Veranstaltungen (Elternzentrum, Bibliothek, Funktionsdiagnostik), Pflegen der Adressdatei. Aufgaben der Ambulanzanmeldung und Klinikaufnahme: Ambulante Patienten administrativ aufnehmen (ambulante Daten, Abrechnungsziffern, statistische Daten), Überweisungsscheine verwalten (Sammeln, Krankenkassenmeldung bei Fehlen des Scheines, Mahnungen), GKV-Patienten abrechnen, ambulante Behandlungen terminieren, Befunde und Berichte ablegen, Akten archivieren, Behandlungsberichte schreiben. Besucher informieren und weiterleiten, stationäre Patienten aufnehmen, telefonischer Erstkontakt zu Patienten bzw. Sorgeberechtigten mit Dokumentation, Terminplanung, Einschätzung der Dringlichkeit 6. Nicht am Krankenhaus angestellte Mitarbeiter Auch mit den Kollegen der Heimatschule arbeiten sie eng zusammen. Lehrer der Klinikschule: Nach den Richtlinien der Kultusministerkonferenz über den Schulunterricht für kranke Schüler können schulpflichtige Kinder, die stationär behandelt werden, gemäß den niedersächsischen Richtlinien für Krankenhaus- und Hausunterricht (§69 NSchG) bis zu 12 Wochenstunden Schulunterricht erhalten. In Niedersachsen werden Kinder nach der Organisationsform der Schule am Krankenhaus unterrichtet, d.h. die Lehrer sind von ortsansässigen Schulen abgeordnet. Prüfungen, Zeugnisse und Abschlüsse werden formal der abordnenden Schule bzw. der Heimatschule zugeordnet. Leistungskontrollen werden nur in Ausnahmefällen durchgeführt. Die Lehrer arbeiten unter der schulischen Fach- und der dienstrechtlichen Weisung des Rektors der abordnenden Schule, und sie berücksichtigen auch die kinder- und jugendpsychiatrische Fachweisung der Klinikleitung. Der Klinikunterricht richtet sich einerseits nach den Lern- und Leistungsvoraussetzungen und der Belastbarkeit der Schüler, anderseits nach den Möglichkeiten der Klinik und der Schulbehörde. Die Kinder werden in kleinen Gruppen oder einzeln und ggf. fächer- und schulformübergreifend unterrichtet. Die Kliniklehrer können an Elterngesprächen und Helferkonferenzen teilnehmen, wenn die Sorgeberechtigten damit einverstanden sind und die Therapeuten dies befürworten. • Sie übernehmen ggf. förderdiagnostische Aufgaben (z.B. auch sonderpädagogische Überprüfung), damit die Kinder nach ihrem Klinikaufenthalt angemessen beschult und ggf. gefördert werden. • Sie vermitteln den Kindern und Jugendlichen wieder Erfolge und die Freude am Lernen. Wenn die Kinder entlassen werden, informieren die Eltern die Heimatschule, und sie werden ggf. durch die Kliniklehrer unterstützt. • Lehrer und Mitarbeiter der Klinik informieren einander über die schulischen, die erzieherischen und die therapeutischen Ziele, sie tragen diese gemeinsam und wahren dabei die professionellen Grenzen. Supervisoren werden von der Klinikleitung vertraglich zu Fallsupervisionen und Balintgruppen verpflichtet. Die Teamsupervision ist Aufgabe der Vorgesetzten. Einzel-Supervision sowie Einzel- und Gruppenselbsterfahrung gehören zu den nebenberuflichen Aufgaben der Weiterbildung der Mitarbeiter. Innerhalb der Klinik haben die Lehrer weitere Aufgaben, die mittelbar auch mit der Behandlung zusammenhängen: • • In der ersten Woche nach der Aufnahme sprechen die Lehrer mit dem Kind und den Eltern; sie beraten die Familien in allen Bildungsfragen. 190 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6. 4.6 DIE RECHTSNORMEN Die Rechtsnormen Die hier aufgeführten Gesetze werden nicht immer wörtlich zitiert, ohne dass dies näher gekennzeichnet wird. Die Gesetze stehen einschließlich umfangreicher Kommentare mittlerweile vollständig und ständig aktualisiert im Internet zur Verfügung. Daher wird dieses Kapitel nur kursorisch ausgeführt. 4.6.1. Die Patienten 1. Personensorge und Erziehungsberechtigung sprache mit der Einrichtung, der Eltern oder auch der Polizei) unverzüglich auf die Suche machen. Es ist die Aufgabe der Sorgeberechtigten, die Polizei zu benachrichtigen, soweit dies nicht mit einem unangemessenen zeitlichen Aufschub verbunden ist. Eine genaue Beschreibung des Vermissten (ggf. auf einem Formblatt) wird unmittelbar per FAX nachgereicht. Sind die Sorgeberechtigten nicht erreichbar, tritt an deren Stelle die Einrichtung, aus der das Kind entwichen ist, als Erziehungsberechtigte. Die näheren Umstände des Vorfalls werden dokumentiert. § 1631 BGB: Die Personensorge umfasst insbesondere die Pflicht und das Recht, das Kind zu pflegen, zu erziehen, zu beaufsichtigen und seinen Aufenthalt zu bestimmen. Entwürdigende Erziehungsmaßnahmen, insbesondere körperliche und seelische Misshandlungen, sind unzulässig. Das Familiengericht hat die Eltern auf Antrag bei der Ausübung der Personensorge in geeigneten Fällen zu unterstützen. Verpflichtende Teilnahme Sorgeberechtigter an Behandlungen: An jeglicher weitergehender Diagnostik oder Behandlung (z.B. auch an Konsilen, Röntgen-, CT- und MRT-Diagnostik) müssen die Eltern bzw. Sorgeberechtigten weitestgehend teilnehmen, damit Maßnahmen und Risiken besprochen werden können. Lediglich Erziehungs- und damit nicht Sorgeberechtigte (z.B. Heimmitarbeiter) sind dazu nicht befugt. (Heime lassen sich vielfach Vollmachten geben, die aber rechtlich völlig unerheblich sind.) § 1671 BGB: Bei einer Scheidung behalten die Eltern grundsätzlich das gemeinsame Personensorgerecht. Auf Antrag bestimmt das Familiengericht unter Berücksichtigung des Kindeswohls. Ein übereinstimmender Vorschlag bzw. auch der Vorschlag des Kindes werden möglichst übernommen. Sorgerecht bei getrennten Eltern: Die Sorgerechtsregelung muss bei allen Familien unmittelbar zu Beginn der Behandlung erfragt und dokumentiert werden. Bleibt unklar, wer das Sorgerecht innehat, dann wird um einen Nachweis (Beschluss des Familiengerichts) gebeten. Eltern mit gemeinsamem Sorgerecht haben den Ehepartner über eine laufende Behandlung zu unterrichten, auch wenn sie getrennt sind. Nicht anders als bei zusammen lebenden Eltern kann davon ausgegangen werden, dass die Eltern ihre Pflicht tun. Teilt ein Elternteil aber mit, dass der andere Elternteil nicht informiert oder nicht einverstanden ist, dann muss die Behandlung bis zur Klärung ausgesetzt werden, wenn dies für das zu behandelnde Kind zu verantworten ist; dies wird ebenfalls dokumentiert. Auch Elternteile ohne Sorgerecht sollten – mit Einwilligung des Sorgeberechtigten – möglichst informiert werden, soweit nichts dagegen spricht. § 7 SGB 8: Erziehungsberechtigter ist jede Person über 18 Jahre, soweit sie aufgrund einer Vereinbarung mit dem Personensorgeberechtigten nicht nur vorübergehend und nicht nur für einzelne Verrichtungen Aufgaben der Personensorge wahrnimmt. Sorgerecht bei einer Entweichung: Entweicht ein Kind oder ein Jugendlicher, dann kann die Einrichtung, in der das Kind aktuell betreut bzw. behandelt wird, ihrer Aufsichtspflicht nicht nachkommen. Umgehend müssen die Verantwortlichen (Sorgeberechtigte, Einrichtungsleitung bzw. deren Beauftragte) persönlich (nicht per Mail!) informiert und der Vorfall mit allen näheren Umständen dokumentiert werden. Über den Umgang mit der Entweichung müssen die Eltern entscheiden, in der Regel in Rücksprache mit der Institution, in deren Obhut sich das Kind bzw. der Jugendliche vorher befand. Ggf. sollten die Eltern umgehend die Institution (Heim, Klinik) aufsuchen. Bei Eigen- oder Fremdgefährdung sollten sich abkömmliche Mitarbeiter mit Visitenkarte der Einrichtung (kann ggf. anderen übergeben werden) und Mobiltelefon (zur Rück- § 1672 BGB: Für getrennte Eltern gilt § 1671 entsprechend. Das Gericht entscheidet auf elterlichen oder amtlichen Antrag, wenn das Kindeswohl gefährdet ist. 191 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN können Ehepaare und ausnahmsweise Einzelpersonen ab 25 Jahre. Ein Kind kann erst ab dem Alter von 8 Wochen adoptiert werden. Die Eignung des Kindes bzw. der Adoptiveltern wird begutachtet: Körperliche und Entwicklungsmängel des Kindes müssen den Adoptiveltern geschildert werden. Bei den Adoptiveltern werden Intelligenz, charakterliche Stabilität, Zuverlässigkeit, voraussichtliche Durchhaltefähigkeit, chronische Krankheiten, Sucht, Persönlichkeitsstörungen, abwegige Motive für die Adoption geprüft. § 1666 BGB: Sorgerechtsentzug: Wenn das Kindeswohl durch missbräuchliche Ausübung der elterlichen Sorge, durch Vernachlässigung, durch unverschuldetes elterliches Versagen oder durch Gefahr durch einen Dritten gefährdet ist, dann trifft das Gericht die entsprechenden Maßnahmen, wenn dies die Eltern nicht können oder wollen. §§ 1741, 1742 BGB: Die Vermittlung einer Adoption ist die Aufgabe der Landesjugendämter. Adoptieren 2. Betreuungsrecht Selbstgefährdung oder (2) Notwendigkeit einer Heilbehandlung, die der Betreute nicht erkennen oder entsprechend handeln kann. Eine Unterbringung ist nur mit Genehmigung des Vormundschaftsgerichts (Ausnahme Notfall) durch mechanische Vorrichtung, Medikamente oder anderweitig zulässig und nach Möglichkeit rasch zu beenden. § 1896 BGB: Voraussetzungen für eine Betreuung: Kann ein Volljähriger aufgrund einer psychischen Krankheit oder einer körperlichen, geistigen oder seelischen Behinderung seine Angelegenheiten ganz oder teilweise nicht besorgen, so stellt das Vormundschaftsgericht auf seinen Antrag oder von Amts wegen für ihn einen Betreuer. Er wird nur für Aufgaben bestellt, die erforderlich sind. Die Betreuung kann die folgenden Aufgaben umfassen: § 1901: Ziele der Betreuung: Die Angelegenheiten sind nach dem Wohl des Betreuten und nach dessen Wünschen und Vorstellungen zu erledigen, soweit dies dem Betreuer zuzumuten ist. Alle Angelegenheiten sind mit dem Betreuten zu besprechen, soweit dies dessen Wohl nicht zuwider läuft. Die Krankheit bzw. Behinderung soll gelindert, beseitigt, verhütet oder deren Folgen gemildert werden. Aufhebungsoder Einschränkungsgründe sind dem Vormundschaftsgericht mitzuteilen. • • • • • • § 1903: Einwilligungsvorbehalt: Wenn der Betreuer für bestimmte Angelegenheiten zuständig ist, dann muss der Betreute um Einwilligung fragen, wenn er betreffende Angelegenheiten erledigen will. Dies gilt nur für erhebliche Fragen. • • Fürsorge für Heilbehandlung Entscheidung über freiheitsentziehende Maßnahmen und deren Kontrolle Bestimmung des Aufenthaltes Organisation ambulanter Hilfen Klärung der Vermögensverhältnisse, Schuldentilgung Einteilung, Verwendung und Verwaltung der Einkünfte Führen des Schriftverkehrs z.B. gegenüber Behörden Fernmelde- und Postverkehr. § 1904: Ärztliche Eingriffe, bei denen besondere Gefahren drohen, müssen vom Vormundschaftsgericht genehmigt werden, soweit es sich nicht um unaufschiebbare Notfälle handelt. § 1906: Unterbringung mit Freiheitsentzug muss für das Wohl des Betreuten erforderlich sein (1) bei 3. Erziehungshilfe gogische und damit verbundene therapeutische Leistungen, bei Bedarf Ausbildungs- und Beschäftigungsmaßnahmen. Nur die Personensorgeberechtigten können einen entsprechenden Antrag stellen. § 27 SGB 8 Hilfe zur Erziehung wird gewährt, wenn dies für das Kindeswohl und die Entwicklung notwendig ist. Die Hilfe wird nach den §§ 28-35 gewährt (Erziehungsberatung, soziale Gruppenarbeit, Erziehungsbeistand und Betreuungshelfer, sozialpädagogische Familienhilfe, Tagesgruppe, Vollzeitpflege, Heimerziehung, betreute Wohnformen, intensive sozialpädagogische Einzelbetreuung). Das soziale Umfeld ist einzubeziehen. Die Hilfen umfassen päda- § 41 SGB 8 Hilfen für junge Volljährige: In besonderen Fällen können auch junge Volljährige bis zur Vollendung des 21. Lebensjahres und ggf. auch darüber hinaus Erziehungshilfen bekommen. 192 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN 4. Eingliederungshilfe Zur Behandlung: Bei einer relevanten psychischen Störung ist auch eine Psychotherapie indiziert. Die Jugendhilfeplanung muss dies ebenfalls berücksichtigen. § 35a SGB 8: Eingliederungshilfe für seelisch behinderte Kinder und Jugendliche: Kinder oder Jugendliche haben Anspruch auf Eingliederungshilfe, wenn ihre seelische Gesundheit mit hoher (über 50%iger) Wahrscheinlichkeit länger als sechs Monate von dem für ihr Lebensalter typischen Zustand abweicht, und daher ihre Teilhabe am Leben in der Gesellschaft beeinträchtigt ist oder eine solche Beeinträchtigung zu erwarten ist. Über das Vorliegen einer seelischen Behinderung entscheidet das Jugendamt. Das Gutachten nimmt dazu nur Stellung, wenn dies vom Jugendamt ausdrücklich gewünscht wird. (Nicht selten beantragen Eltern Eingliederungshilfe bei Lese-Rechtschreibund Rechenschwächen, weil sie von kommerziellen Lerninstituten darauf hingewiesen wurden. Ein Anspruch entsteht nur, wenn seelischen Störungen vorliegen und auf den schulischen Misserfolg zurückzuführen sind.) Hierfür ist eine Stellungnahme eines Arztes für Kinder- und Jugendpsychiatrie, eines Kinder- und Jugendpsychotherapeuten oder eines Arztes oder eines psychologischen Psychotherapeuten, der über besondere Erfahrungen auf dem Gebiet seelischer Störungen bei Kindern und Jugendlichen verfügt, einzuholen. Sie berücksichtigt die folgenden Punkte: Diagnose einer Störung und der (zu erwartenden) Behinderung. Das Jugendamt kann dadurch die geeigneten und notwendigen Hilfen bestimmen. 5. Inobhutnahme Kinder und Jugendliche sind gemäß ihrem Entwicklungsstand an den Entscheidungen zu beteiligen und auf ihre Rechte hinzuweisen (Recht auf Zugang zu rechtskundigem oder anderweitig geeignetem Beistand, Recht zur gerichtlichen Anfechtung, Recht auf alsbaldige Entscheidung in einem derartigen Verfahren). § 42 SGB 8: Inobhutnahme: Das Jugendamt muss einen Minderjährigen in Obhut nehmen, wenn er darum bittet; die Begründung ist unerheblich, es genügt ein subjektives Schutzbedürfnis. Eine Erlaubnis der Personensorge- und Erziehungsberechtigten ist nicht notwendig; diese müssen aber umgehend unterrichtet werden (falls nicht möglich, das zuständige Vormundschaftsgericht). Widersprechen sie der Inobhutnahme, dann ist der Minderjährige zu übergeben, es sei denn, das vom Jugendamt anzurufende Vormundschaftsgericht sieht eine Gefährdung des Kindeswohls. Bei Selbstmeldern endet die Inobhutnahme mit dem Willen des Betroffenen, bei Zugeführten, wenn sie nicht mehr erforderlich ist, bei beiden, wenn die Zustimmung der Personensorge- oder Erziehungsberechtigten oder die richterliche Anordnung des zuständigen Vormundschaftsgerichtes für eine weitere Inobhutnahme fehlt. Wenn das Kind bzw. der Jugendliche dies wünscht, ist ihm Gelegenheit zu geben, eine Person des Vertrauens zu benachrichtigen, wenn damit keine Gefahr verbunden ist (z.B. bei Zuhälterei). Die Kosten der Inobhutnahme (Unterhalt, Krankenhilfe) trägt regelmäßig die öffentliche Jugendhilfe. Während der Inobhutnahme übt das Jugendamt Teile der Personensorge (Erziehung, Aufsicht und Aufenthaltsbestimmung) aus. Während der Inobhutnahme berät es und zeigt Hilfen auf. Vorgehen bei Inobhutnahme: Die Verantwortung und damit die Vorgehensweise obliegt dem Jugendamt. Sie ist üblicherweise mit den Sorgeberechtigten abgestimmt und wird möglichst durch sie beantragt. Zuständig ist das Jugendamt, in dessen Bereich sich das Kind bzw. der Jugendliche bei Beginn der Maßnahme tatsächlich aufhält, sowie ggf. das Vormundschaftsgericht am Wohnsitz bzw. bei Fehlen eines inländischen Wohnsitzes der Aufenthaltsort. Involvierte Therapeuten sollen, soweit sie von der Schweigepflicht befreit sind, dem ggf. schon vorhandenen Sozialarbeiter im Jugendamt zuarbeiten. Außerhalb der üblichen Arbeitszeiten ist der 24-Stunden-Notdienst des Jugendamtes bzw. die regionale Rettungsleitstelle zu informieren (vgl. BUSCH 1993). Das Ziel einer Inobhutnahme ist nicht eine möglichst schnelle Rückführung, sondern eine nachhaltige Änderung der Notlage. Junge Volljährige können nicht nach SGB 8, sondern nach PsychKG in Obhut genommen werden. Eine Inobhutnahme gegen den Willen des Betroffenen (§ 42 III) bei einer dringenden Gefahr ist nur angezeigt, wenn Gefahr gegenwärtig oder unmittelbar bevorsteht und eine erhebliche Beeinträchtigung des Wohls gegeben ist. Sie bedarf der Schriftform. 193 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN 6. Beteiligung, Mitwirkung und Fristen ggf. im Rahmen eines durch das Jugendamt zu organisierenden Hilfeplangesprächs (HPG) besprochen wird, und zu dem auch weitere Institutionen wie z.B. Therapeuten hinzugezogen werden können. Bei der Durchführung soll ein Arzt, der über besondere Erfahrungen in der Hilfe für Behinderte verfügt, beteiligt werden. § 8 SGB 8: Betroffene Kinder und Jugendliche werden entsprechend ihrem Entwicklungsstand beteiligt. Sie können sich auch selbständig an das Jugendamt wenden, in akuten Krisen auch ohne das Wissen der Sorgeberechtigten, und sie können auch ohne deren Kenntnis beraten werden, soweit dies aufgrund einer Not- und Konfliktlage erforderlich ist, und solange durch die Mitteilung an den Personensorgeberechtigten der Beratungszweck nicht vereitelt würde. § 78 Kooperation Jugendhilfe – Jugendamt: Die Jugendhilfeträger bilden beratende Arbeitsgemeinschaften, die ihre Jugendhilfeangebote und die Entgeltvereinbarungen mit dem Jugendamt besprechen. § 10 Verhältnis zu anderen Leistungen und Verpflichtungen: Vorrangig ist die Kranken- oder Rentenversicherung bzw. die Arbeitsverwaltung. Die Jugendhilfe ist der Sozialhilfe vorrangig. § 80 Jugendhilfeplanung: Fehlt eine im Gesetz vorgesehene Hilfe im Umkreis der betroffenen Familie, dann muss die Leitung des Jugendamtes informiert werden. § 36 Mitwirkung, Hilfeplan: Im Fall einer außerhäuslichen Unterbringung steht den Sorgeberechtigten ein Wunsch- und Wahlrecht zu, soweit damit nicht unverhältnismäßige Mehrkosten verbunden sind. Die Grundlage dafür ist ein gemeinsamer Hilfeplan, der § 14 Abs. 2 (4) SGB 9: Über die Zuständigkeit und die konkreten Hilfemaßnahmen muss innerhalb von drei Wochen nach Antragseingang entschieden werden. 7. Weitere Sozialgesetze Im Unterschied zum SGB 8 werden Eingliederungshilfen nach SGB 12 eher gewährt, wenn die Ursachen im Kind selbst, seiner Anlage oder seiner erworbenen Störung und Auffälligkeit liegen. Die Entscheidung über Sozial- oder Jugendhilfe ist wegweisend für den weiteren Förderbedarf des Betroffenen. Weitere Gesetze: SGB 2 SGB 3 SGB 6 SGB 7 SGB 9 Grundsicherung für Arbeitssuchende Arbeitsförderung Rentenversicherung Unfallversicherung Rehabilitation und Teilhabe behinderter Menschen SGB 11 Pflegeversicherung SGB 12 Sozialhilfe BAföG Bundesausbildungsförderungsgesetz OEG Opferentschädigungsgesetz Als Hauptkriterium gilt eine geistige Behinderung (Intelligenzminderung IQ < 70, ICD-10: F70-72), wozu eine kinder- und jugendpsychiatrische Diagnostik erforderlich ist. Eine Lernbehinderung (IQ 70-85) ist davon abzugrenzen. Hier wird besonders auf § 53 (Eingliederungshilfe) verwiesen. 8. Freiheitsbeschränkende Maßnahmen Wohnort der Eltern, in unklaren Fällen das Familiengericht am Sitz der Einrichtung (Klinik oder Heim). § 1631b BGB regelt die bürgerlich-rechtliche Genehmigung der Unterbringung mit Freiheitsentziehung Minderjähriger im Sinne einer Fürsorgemaßnahme durch das Familiengericht auf Antrag der Personensorgeberechtigten. (Sind sie nicht erreichbar, greifen entweder § 1631 bzw. 1666 BGB oder vorübergehend das PsychKG.) Eine Unterbringung mit Freiheitsentziehung gem. §1631b BGB wird von den Sorgeberechtigten beantragt. Sie ist eine Genehmigung und keinesfalls eine Verpflichtung. Die Indikation zur stationären Behandlung stellt der aufnehmende Facharzt für Kinder- und Jugendpsychiatrie. Eine Freiheitsbeschränkung ohne Genehmigung ist nur bei akuter Gefahr zulässig. Der Beschluss muss unverzüglich, in der Regel am nächsten Werktag, nachgeholt werden; Dies ist Aufgabe der Sorgeberechtigten. Zuständig ist das Familiengericht am Diese Maßnahme kann notwendig werden bei akut auftretenden psychischen Störungen, bei neuropsychiatrischen Komplikationen bei beeinträchtigter geistiger Entwicklung oder bei Jugendlichen, die 194 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN unter schuldmindernden Voraussetzungen eine Straftat begangen haben und eine Gefahr für die Allgemeinheit darstellen, so dass bei Anordnung einer Maßregel mit der Besserung bzw. Sicherung zu rechnen ist. (D.h. in der Regel sind Straftaten keine Behandlungsindikation.) bindung des Kontakts zu bestimmten Personen. Soweit möglich, sollte von Beginn an ein Stufenplan zur Wiedergewinnung der Freizügigkeit gemeinsam erarbeitet werden. Im PsychKG geht es um die öffentlich-rechtliche Unterbringung bei Krankheit bzw. Behinderung und Eigen- oder Fremdgefährdung durch das Amts- bzw. Vormundschaftsgericht auf Antrag einer Behörde (dem Ordnungsamt oder einem Krankenhaus) mit ärztlichem Zeugnis, im Notfall auch vorläufig durch einen gebietserfahrenen Arzt. Dies betrifft bis auf eine Ausnahme Erwachsene: Sind im seltenen Ausnahmefall Sorgeberechtigte nicht erreichbar, dann wird auch ein minderjähriger Patient vorläufig nach PsychKG untergebracht. Dies wird in eine Genehmigung nach §1631b BGB umgewandelt, sobald die Sorgeberechtigten zur Verfügung stehen und den Antrag stellen können. (Eine weitere Möglichkeit besteht darin, bei Gericht eine Einzelentscheidung im Sinne der Aufenthaltsbestimmung und Gesundheitsfürsorge oder einen einstweiligen Entzug der Aufenthaltsbestimmung zu beantragen.) Eine erfolgreiche Behandlung jugendlicher Straftäter ist an besondere Voraussetzungen gebunden: (1) Die Beurteilung, ob eine Straftat vorlag und ob diese bei verminderter oder aufgehobener Schuldfähigkeit begangen wurde, obliegt nicht den Familien und auch nicht primär beim Jugendamt oder den Behandelnden, sondern dem Gericht bzw. von ihm beauftragten Gutachtern. (2) In einer Akutklinik sollten Straftäter nur behandelt werden, wenn sie wegen der Straftaten (v.a. Gewalt- oder Eigentumsdelikte zu Hause oder in der Schule, Drogenkonsum) angezeigt worden sind. (2) Ohne Therapiemotivation (die mangelnde Motivation muss z.B. bei Sexualstraftätern durchgängig vorausgesetzt werden!) ist ein Therapieerfolg nur in unter 20% zu erwarten. Diese Quote kann auf über 50% angehoben werden, wenn die Behandlung im Rahmen einer Verurteilung zu einer Haftstrafe zur Bewährungsauflage gemacht wurde. Dabei ist es (u.a. auch aus Haftungsgründen) zwingend erforderlich, dass konkrete Kriterien des Therapieerfolgs zwischen den Therapeuten und dem Gericht vereinbart wurden; die Entscheidung, ob eine Maßregel aufgehoben werden oder als erfüllt gelten kann, obliegt dem Gericht und nicht den Therapeuten. (4) Zur Behandlung von Straftätern und im Speziellen Sexualstraftätern sind besondere Kenntnisse und Behandlungsmethoden erforderlich. § 63 und § 64 StGB bestimmen die Unterbringung im Maßregelvollzug bei verminderter oder aufgehobener Schuldfähigkeit. § 7 JGG: Als Maßregeln der Besserung und Sicherung im Sinne des allgemeinen Strafrechts können die Unterbringung in einem psychiatrischen Krankenhaus oder einer Entziehungsanstalt, die Führungsaufsicht oder die Entziehung der Fahrerlaubnis angeordnet werden. Die Inobhutnahme durch das Jugendamt nach § 42 SGB 8 ist dagegen keine freiheitsbeschränkende Maßnahme, sondern eine sozialpädagogische Hilfe in Verantwortung des Jugendamtes. Einen Grenzbereich stellt die Inobhutnahme gegen den Willen des Betroffenen dar. Zu freiheitsbeschränkenden Maßnahmen gehören eine eingeschränkte Bewegungsmöglichkeit (Festhalten, geschlossene Türen, heute selten noch Fixieren, letztlich auch eine Sedierung) und die Unter- 9. Gesetz über Hilfen und Schutzmaßnahmen für psychisch Kranke (PsychKG) Dieses Landesgesetz regelt Hilfen für psychisch Kranke, soweit sie nicht zur üblichen Krankenbehandlung gem. SGB 5 gehören. geschlossenen Teil eines geeigneten Krankenhauses nach § 15 eingewiesen wird oder dort verbleiben soll. Entsprechendes gilt, wenn Personensorgeberechtigte oder Betreuer nicht zugestimmt haben oder nicht zustimmen konnten. § 7-10: Einrichtung des Sozialpsychiatrischen Dienstes (SPsD) und des Sozialpsychiatrischen Verbundes (SpV). Unter Leitung des SPsD sorgt der SpV, dem alle Anbieter der entsprechenden Hilfen angehören, für die Kooperation der Anbieter und die Abstimmung der Hilfen, um die Versorgung sicherzustellen (Sozialpsychiatrischer Plan). § 15: Eignung von Krankenhäusern. § 16: Voraussetzung ist eine entsprechende Krankheit oder Behinderung und eine gegenwärtige erhebliche Gefahr für den Betroffenen oder andere, welche anders nicht abgewendet werden kann. § 11: Mitteilungen von Feststellungen, Behandlungsermächtigung. § 17: Die zuständige Behörde (ggf. das Krankenhaus) muss dies beim Vormundschaftsgericht beantragen und ein ärztliches Zeugnis vorlegen. § 14: Begriff der Unterbringung: Eine Unterbringung gem. PsychKG liegt vor, wenn jemand gegen seinen Willen oder im Zustand der Willenlosigkeit in den § 18: Vorläufige Einweisung. 195 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN § 19: Betreuung während der Unterbringung. § 28: Aussetzung einer Unterbringungsmaßnahme: Wird eine Unterbringung ausgesetzt und mit der Auflage verbunden, sich ärztlich behandeln zu lassen, dann ist dem SPsD unverzüglich mitzuteilen, wer dies ist. Das Krankenhaus muss diesem unverzüglich einen Bericht schicken. § 20: Duldungspflicht für die Erstuntersuchung. § 22: Freiheitsbeschränkungen: Entsprechende Maßnahmen sind ständig zu überprüfen und anzupassen. § 23ff: Persönliche Habe, Besuchsrecht, Telefonieren und Postverkehr dürfen nur soweit erforderlich eingeschränkt werden (z.B. zur Verhinderung von Straftaten). Diese Überwachung ordnet die Krankenhausleitung an. Kenntnisse aus der Überwachung dürfen nur unter besonderen Umständen weiter vermittelt werden. § 30: Berufung und Aufgaben des Ausschusses für Angelegenheiten der psychiatrischen Krankenversorgung, Besuchskommissionen. § 37: Kosten der Unterbringung. Verfahren zur Unterbringung nach dem PsychKG: Während der üblichen Dienstzeiten wird der Sozialpsychiatrische Dienst informiert. Die betroffene Personen wird durch diesen, den Amtsärztlichen Dienst, niedergelassene bzw. Krankenhausärzte untersucht, und es wird gemäß Vordruck ein ärztliches Zeugnis erstellt. Das Ordnungsamt (außerhalb der Dienstzeiten der Bereitschaftsdienst, der ggf. über die Einsatzleitzentrale zu erreichen ist) koordiniert die Information des Krankenhauses und des Richters sowie den Transport. Ist eine richterliche Anordnung gem. § 16 nicht möglich, dann ordnet der Ordnungsbeamte die Unterbringung nach § 18 vorläufig an. § 26: Beurlaubungen (bis zu zwei Wochen) müssen der zuständigen Behörde und dem SPsD vorab mitgeteilt werden. Auflagen sind zulässig, soweit erforderlich, z.B. ärztliche Anweisungen zu befolgen. Beurlaubungen werden durch die ärztliche Leitung des Krankenhauses im Einvernehmen mit der untergebrachten Person getroffen. § 27: Beendigung der Unterbringung: Das Gericht, die Behörde und der SPsD sind von der bevorstehenden Entlassung rechtzeitig zu unterrichten, ebenso der behandelnde Arzt, wenn die Person dem nicht widerspricht. 10. Meldegesetz (MeldG) Dieses Landesgesetz regelt, dass ein Krankenhaus im Einzelfall zur Abwehr einer erheblichen und gegenwärtigen Gefahr, zur Verfolgung einer Straftat oder zur Aufklärung des Schicksals von Vermissten und Unfallopfern melderelevante Auskünfte erteilen muss. Dies können Polizei, Verfassungsschutz, Staatsanwaltschaft, Strafvollzug, Gerichte oder Nachrichtendienste (Militärischer Abschirmdienst, Bundes- nachrichtendienst) unter Angabe einer der o.g. Gründe (die sie nicht weiter rechtfertigen müssen) verlangen. Diese Anfragen gibt es sehr selten, sie werden von der Einrichtsleitung geregelt, im unaufschiebbaren Notfall von jedem. In der Akte werden die anfragende Behörde mit Namen, Dienstgrad, Ausweis-Nummer, Datum der Ausstellung und Adresse dokumentiert. 11. Namensänderungsgesetz (NÄG) Vereinzelt wird ein Fachgutachten zur Namensänderung erbeten. Diese muss nicht nur für das Kindeswohl förderlich erscheinen, sondern sie muss erforderlich sein, weil das Kind leidet, z.B. wenn es den Namen von jemandem trägt, den es nicht kennt bzw. zu dem es keine Beziehung hat, oder wenn es den Namen stark ablehnt oder wenn Hürden z.B. in der Schule entstehen. Die Gutachter sollen das Kind, ggf. die Pflegeeltern und die leiblichen Eltern einbeziehen und ein Einvernehmen anstreben. 12. Schweigepflicht Offenbarungspflicht gegenüber Dritten. Indes können und müssen Patientendaten zu übergeordneten Zwecken anonymisiert weitergegeben werden, z.B. für das Krebs- oder das HIV-Neuinfektionenregister. Gemäß §§ 203, 204 StGB sind Ärzte und beteiligte Mitarbeiter zur Verschwiegenheit über die ihnen in der Ausübung des Berufes anvertraute Informationen verpflichtet. Patientenbezogene Informationen werden nur nach einer Schweigepflichtsentbindung weitergegeben. Nur bei einer konkreten und erheblichen Gefahr für Leben und Gesundheit Einzelner oder der Allgemeinheit wie direkter Selbsttötungsabsicht, Planung schwerer Straftaten, Schutz vor hoch ansteckenden und gefährlichen Infektionen besteht eine Aus praktischen wie auch aus Gründen der Verantwortlichkeit sollen primär die Sorgeberechtigten die Behandlungsunterlagen ihres Kindes beschaffen und ggf. in Kopie weiterreichen. Nur in Einzelfällen fordern Therapeuten Information direkt an. 196 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN 13. Akteneinsicht Die Patientenakte gehört dem Krankenhaus; die Betroffenen und ihre Rechtsvertreter haben ein Einsichtsrecht, das nur in gut begründeten Ausnahmen eingeschränkt werden kann. Wenn Kinder oder Jugendliche auf Station danach fragen, wird ihnen ressourcenorientiert Auskunft gegeben, ohne dass unmittelbar zitiert oder die Akte ausgehändigt wird. Bleiben Fragen offen, wird die Leitung zu Rate gezo- gen. Die Schweigepflicht hinsichtlich anderer Patienten wird gewahrt. Die Akte kann zu Zivil- und Strafrechtsverfahren herangezogen werden. Wenn die Behandlung ausreichend dokumentiert wurde, muss der Patient Fehler nachweisen; ist dies nicht der Fall, wird die Beweislast umgekehrt, d.h. als durchgeführt gilt nur das, was schlüssig dokumentiert wurde. 14. Arzneimittelrecht Die entsprechenden Angaben befinden sich im Kapitel über Psychpharmakotherapie. 15. Heilmittel-Verordnung die gemeinsame Stellungnahme der Gesellschaft für Neuropädiatrie, der ADANO (Arbeitsgemeinschaft deutschsprachiger Audiologen und Neurootologen), der Deutschen Gesellschaft für Hals-Nasen-OhrenHeilkunde, Kopf- und Halschirurgie sowie der Deutschen Gesellschaft für Phoniatrie und Pädaudiologie vom 10.10.2000.) In der Heilmittel-Verordnung wird der Umgang mit physikalischer Therapie, Stimm-, Sprech- und Sprachtherapie sowie Ergotherapie festgeschrieben. Auf den gesonderten Verschreibungsformularen werden Indikation und Therapieziele möglichst genau angegeben. Angesichts der Wartezeiten bei Fachtherapeuten sollte ein spätester Therapiebeginn notiert werden, denn die Verordnung wird ungültig, wenn die Behandlung nicht innerhalb von 10 (Physiotherapie) bzw. 14 Tagen (Logopädie, Ergotherapie) begonnen wird. Gleiches gilt, wenn die Behandlung für denselben Zeitraum unterbrochen wird. Hilfreich ist es auch, als Therapiefrequenz ein- bis zweimal wöchentlich anzugeben, da Trainingseffekte eigentlich erst ab einer zweimal wöchentlichen Intervention (oder begleitendem häuslichem Training) einstellen. In der Regel wird eine Gruppenbehandlung empfohlen, sobald es Aufgaben im sozialen Handeln gibt. Tabelle 43: Ergotherapie: Verschreibung ICD 10 Behandlung A1 Regelfall, A2 optional, B ergänzend F1-3 A. Psychisch-funktionelle Behandlung B. Hirnleistungstraining, neuropsychologische Behandlung F4-6 A. Psychisch-funktionelle Behandlung F8-9 A1. Psychisch-funktionelle Behandlung A2. Hirnleistungstraining, neuropsychologische Behandlung (Zu schwer nachvollziehbaren Begriffen wie „zentrale Fehlhörigkeit“, „Hyperakusis“, „Lateralisierungsstörung“ und „auditive Wahrnehmungsstörung“ vgl. B. Sensomotorisch-perzeptive Behandlung 16. Arbeitslosengeld II (Hartz IV) Die am 1.1.2005 in Kraft getretene vierte Stufe der Arbeitsmarktreform beinhaltet eine Grundsicherung für Arbeitssuchende, Arbeitslosengeld II (ALG II) bzw. Sozialgeld. Das ALG II besteht aus Pauschalen und der Erstattung von Unterkunfts- und Heizkosten. Die Betroffenen werden gesetzlich renten-, kranken- und pflegeversichert. Jede legale Arbeit ist für ALG-IIBezieher zumutbar, wenn die Entlohnung gesetzeskonform ist. Bei Ablehnung wird die Unterstützung gekürzt. ALG-II-Empfänger können gemeinnützige Jobs ausüben; die Aufwandsentschädigung von einem bis zwei Euro je Stunde wird hinzugezahlt. Zuverdienst dürfen ALG-II-Empfänger in der Höhe von 15-20% ihres Nettoverdienstes behalten. Gering verdienende Eltern, die kein ALG II beziehen, erhalten zusätzlich zum Kindergeld maximal drei Jahre lang einen monatlichen Kinderzuschlag von bis zu 140 Euro je Kind. 197 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN 17. Schule Verordnung zur Feststellung sonderpädagogischen Förderbedarfs (1.11.1997) bedarfs und zum weiteren Schulbesuch. Sie stützt sich hierbei auf den Bericht der Schule und das Beratungsgutachten der Sonderschule; sie kann weitere Unterlagen hinzuziehen oder Auskünfte einholen. § 1: Sonderpädagogischer Förderbedarf Ein sonderpädagogischer Förderbedarf ist festzustellen, • • wenn eine körperliche, geistige oder psychische Beeinträchtigung oder eine Beeinträchtigung des sozialen Verhaltens bei der Schulanmeldung bekannt ist oder vermutet wird, während des Schulbesuchs auffällig wird und das Erreichen der Bildungsziele der betreffenden allgemeinbildenden Schule nicht oder nur durch sonderpädagogische Förderung möglich erscheint, oder Der Förderkommission gehören an: wenn eine bereits eingeleitete sonderpädagogische Förderung nicht mehr als ausreichend erscheint. • die beiden Lehrkräfte, die den Bericht und das Beratungsgutachten erstellt haben, • die Erziehungsberechtigten. In den Sitzungen der Förderkommission können sich die Erziehungsberechtigten vertreten lassen oder eine Person ihres Vertrauens hinzuziehen. Kosten werden nicht erstattet. Das vorsitzende Mitglied kann weitere Personen hinzuziehen. Das Verfahren zur Feststellung eines sonderpädagogischen Förderbedarfs wird eingeleitet: • die Leiterin oder der Leiter der zuständigen Schule als vorsitzendes Mitglied, Gibt es keine einvernehmliche Empfehlung, sind die verschiedenen Auffassungen der Schulbehörde mitzuteilen. § 2: Verfahren • • durch die zuständige Schule; die Erziehungsberechtigten sind unverzüglich zu unterrichten, bei einzuschulenden Kindern ist ihre Zustimmung erforderlich, oder Wird keine Förderkommission berufen, so erarbeiten die genannten Lehrkräfte die Empfehlungen. § 3: Entscheidungsgrundlagen durch einen Antrag der Erziehungsberechtigten bei der zuständigen Schule. Die Schulbehörde berücksichtigt bei der Entscheidung über eine sonderpädagogische Förderung den Bericht der Schule, das Beratungsgutachten der Sonderschule und die Empfehlungen nach § 2 Abs. 3 oder 6. Die Leiterin oder der Leiter der zuständigen Schule beauftragt eine Lehrkraft, die die Schülerin oder den Schüler unterrichtet oder voraussichtlich unterrichten wird, mit der Erstellung eines Berichts und holt ein Beratungsgutachten einer Sonderschule ein. Auf Antrag der Erziehungsberechtigten beruft die Leiterin oder der Leiter der zuständigen Schule eine Förderkommission ein. Diese gibt Empfehlungen zur Feststellung eines sonderpädagogischen Förder- 198 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN Erlass zur Förderung von Schüler mit besonderen Schwierigkeiten im Lesen, Rechtschreiben oder Rechnen (4.10.2005; Zusammenfassung) nahmen. Die Organisation dieser besonderen Förderung gehört zum Förderkonzept der Schule. Voraussetzung ist eine guten Zusammenarbeit innerhalb der Schule und mit den Gesundheits-, Sozial- und Jugendämtern, den schulpsychologischen, schul- und fachärztlichen Diensten, der Frühförderung, weiteren Fachinstitutionen, Arbeitsämtern, Kammern, Betrieben und Erziehungsberatungsstellen. Lesen, Rechtschreiben und Rechnen lernen: Beobachtungen aller Lehrer, systematische Analysen und Tests durch die Schule sollen helfen, Schwierigkeiten zu erkennen und Hilfestellungen zu entwickeln. Dies wird individuell dokumentiert. Ggf. bezieht die Schule außerschulische Helfer mit ein, z.B. Schulpsychologen, Beratungslehrkräfte und Mobile Dienste der Förderschulen und Fachärzte. Bewertung des Förderergebnisses: Die Wirksamkeit der Fördermaßnahmen wird regelmäßig überprüft und ggf. angepasst. Lernfortschritte werden konsequent rückgemeldet. Bei der Einschulung werden die Voraussetzungen für Lesen, Schreiben und Rechnen festgestellt. Erkenntnisse aus der Vorschulzeit werden einbezogen. Fehlende Vorkenntnisse müssen systematisch entwickelt werden. Anfangs muss besonders sorgfältig beobachtet und dokumentiert werden, um Schwierigkeiten rasch zu erkennen und vorbeugende Maßnahmen zu ergreifen. Besonders beachtet werden Schüler mit ausländischer Erstsprache. Leistungsfeststellung und Bewertung: Grundsätze: Auf Antrag der Lehrer entscheidet die Klassenkonferenz, Schüler ausnahmsweise anders als üblich zu bewerten. Beim Rechnen gilt dies nur in der Grundschule und im Primarbereich der Förderschule. Dies kann folgendermaßen geschehen: Lesen, Rechtschreiben und Rechnen lehren: Lesen, Rechtschreiben und Rechnen werden in allen Fächern unterrichtet, und zwar gemäß dem Lernstand und der Lerngeschwindigkeit der einzelnen Schüler. Die Lehrer stellen unterschiedliche Lernwege dar und sichern die Lernergebnisse. Schwierigkeiten werden spezifisch gefördert. • Stärkere Gewichtung mündlicher Leistungen, • Zeitweiliges Nicht-Benoten der Lese- und Rechtschreibleistung oder des Rechnens, • Nachteilsausgleich: längere Arbeitszeit z.B. bei Klassenarbeiten, Hilfsmittel (z.B. Zehnermaterial), besondere Aufgaben und pädagogische Würdigung des individuellen Fortschritts. • Zeugnisse: Abweichende Bewertungen der Lese-, Rechtschreib- und Rechenleistung werden in den Zeugnissen vermerkt. Ausnahme sind Abgangsund Abschlusszeugnisse, dort muss der allgemein übliche Leistungsstand zugrunde gelegt werden; auf besondere Schwierigkeiten im Rechtschreiben wird aber hingewiesen, wenn dies die Erziehungsberechtigten oder die volljährigen Schüler wünschen. Eine Rechtschreibschwäche allein ist kein Grund, Schüler nicht zu versetzen bzw. sie nicht in eine weiterführende Schule wechseln zu lassen. Förderung: Die Klassenkonferenz entscheidet aufgrund der Dokumentation der individuellen Fortschritte über Notwendigkeit, Art und Umfang der Förderung. Die Schüler werden ggf. im Sekundarbereich 1 und an den berufsbildenden Schulen weiter gefördert. Ggf. wird ein sonderpädagogischer Förderbedarf geprüft. Allgemeine Förderung: Psychosozialen Auffälligkeiten durch Über- bzw. Unterforderung soll vorgebeugt werden. Bei ersten bzw. leichten Schwierigkeiten bekommen die Schüler spezielle Aufgaben innerhalb ihrer Klasse, auch um sich gegenseitig zu unterstützen (Binnendifferenzierung). Zusammenarbeit mit den Erziehungsberechtigten: Besondere Förderung: Schüler, die davon aktuell oder voraussichtlich nicht ausreichend profitieren, werden besonders gefördert (Klassen 1-10), z.B. durch ein Training der phonologischen Bewusstheit (die Fähigkeit, den Klang eines Wortes mit der Rechtschreibung und der Bedeutung zusammenzubringen), spezifische Rechtschreibprogramme, Vorkurse zur Entwicklung des Zahlbegriffs, handlungsorientierte Mathematikförderprogramme, elektronische Medien, ggf. auch durch gezielte regelmäßige klassen-, jahrgangs- und schulübergreifende Maß- Die Lehrer müssen mit den Eltern den Verlauf der Fördermaßnahmen erörtern und sie darauf hinweisen, wie sie selbst ihr Kind unterstützen können. 199 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6.2. 4.6 DIE RECHTSNORMEN Die Mitarbeiter Arbeitsrecht: Einen guten Überblick über dieses breite Gebiet gibt das entsprechende Stichwort in Wikipedia. Links zum gültigen Tarifvertrag und zum Mitarbeitervertretungsgesetz sollte jede Einrichtung bereitstellen. dadurch Nachteile entstehen, etwa eine Höherstufung, werden diese in der Regel arbeitgeberseits beglichen. (Dies muss im Einzelfall bei der eigenen Versicherung sowie beim Arbeitgeber geklärt und festgehalten werden.) Kammergesetz für die Heilberufe: Dieses Landesgesetz benennt die Kammern (u.a. Ärzte, Psychologische Psychotherapeuten), ihre Mitglieder (Approbierte) und die Aufgaben. Es geht u.a. um alle beruflichen Belange: Berufspflichten (z.B. Weiterbildung, Aufsicht, Berufsvergehen), Qualitätssicherung, Fürsorgeeinrichtungen, Beratung, Krankenversorgung, Unterstützung des öffentlichen Gesundheitsdienstes, Ethikkommission. Haftpflicht: Wenn Mitarbeiter schuldhaft zum Schaden eines Patienten handeln, sind sie über den Dienstherrn versichert. Auch eine Aufsichtspflichtverletzung ist versicherungsrechtlich abgedeckt. Strafrecht: In der für Forschung und Politik notwendigen Kooperation zwischen Krankenhäusern und Industrie ist neben grundsätzlichen ethischen Fragen auch das Strafgesetzbuch zu beachten. Die Korruptionsbekämpfungsgesetze gelten für den Öffentlichen Dienst sowie Einrichtungen mit hoheitlichen Aufgaben, d.h. u.a. alle Angestellten der Krankenversorgung. Grundsätze sind die klare Trennung zwischen Zuwendung und Umsatzgeschäften, die Transparenz und die Notwendigkeit der Genehmigung durch die Leitungen, die Dokumentation der Kooperationsformen, die Äquivalenz von Leistung und Gegenleistung. Auf diese Fragen wird in den Berufsordnungen ausführlich eingegangen. Die betreffenden Gesetze des Strafgesetzbuches sind: § 299 StGB: Bestechlichkeit und Bestechung im geschäftlichen Verkehr, § 331 StGB: Vorteilsannahme, § 332 StGB: Bestechlichkeit, § 333 StGB: Vorteilsgewährung, § 334 StGB: Bestechung. Berufs- und Weiterbildungsordnungen sind auf den Websites der Kammern, Berufs- bzw. Fachverbänden einzusehen: Ärzte, Medizinische Leitlinien, Psychologen, Sekretärinnen, Arzthelferinnen, Ergotherapeuten, Krankenpflege. Unfälle: Für berufliche auswärtige Termine muss eine Dienstreise angemeldet werden, damit die Teilnehmer unfallversichert sind. Bei Dienstfahrten mit dem privaten Fahrzeug sind mitgenommene Patienten über die Autohaftpflichtversicherung, die Berufsgenossenschaft bzw. die Betriebshaftpflichtversicherung des Krankenhauses versichert. Bei Schäden am Fahrzeug wird zunächst die eigene KraftfahrzeugHaftpflichtversicherung in Anspruch genommen. Falls 4.6.3. Das Krankenhaus Die Definition einer zielgerichteten Behandlung, d.h. Krankheiten zu erkennen, zu heilen, Verschlimmerung zu verhüten, Krankheitsbeschwerden zu lindern. Das Krankenhaus erfüllt den gesellschaftlichen Versorgungsauftrag im Rahmen einer Interessengemeinschaft, zu der auch die Patienten bzw. die Versicherten sowie die Versicherer (die Krankenkassen) gehören. Die Bedingungen für eine stationäre Krankenhausbehandlung: Behandlungsnotwendigkeit, Bestimmungen für Aufnahme und Entlassung, Kostenübernahme, Abrechnung und Berichte, Wirtschaftlichkeit, Qualitätsprüfung, soziale Betreuung, Übergang zu Rehabilitation oder Pflege, Behandlung Schwangerer. Das Krankenhausfinanzierungsgesetz (KHG) fordert einen Krankenhausplan zur wirtschaftlichen Sicherung der Krankenhäuser und zur Regelung der Krankenhauspflegesätze. Näheres wird durch Landesgesetze bestimmt; hier wird bestimmt, dass die Landkreise und kreisfreien Städte die Krankenhausversorgung der Bevölkerung gemäß Krankenhausplan sicherstellen. Dem Landesplanungsausschuss des Landesministeriums gehören die die Kommunalen Spitzenverbände, die Krankenhausgesellschaft und die Krankenkassenverbände an. Aufnahmen, Entlassungen und Verlegungen sowie Konsile (im Sinne einer Überweisung) bedürfen einer fachärztlichen Entscheidung. Röntgen-, CT oder MRT können nur durch Ärzte mit Fachkunde angeordnet werden. Die vor- und nachstationäre Behandlung und die ambulante Behandlung im Krankenhaus. Das Sozialgesetzbuch 5 beschreibt die Grundlagen der Krankenhausversorgung: Die psychiatrischen Institutsambulanzen und die Sozialpädiatrischen Zentren. Das Gebot der Wirtschaftlichkeit und die Funktion des Medizinischen Dienstes der Krankenkassen (MDK). Die Verpflichtung zur Qualitätssicherung: Wirtschaftlichkeit, Behandlungsziele und -mittel, Regelaufga200 TEIL 4: ORGANISATIONSSTRUKTUREN 4.6 DIE RECHTSNORMEN ben und Tätigkeitsprofile sowie organisatorische Rahmenbedingungen. Für jede Berufsgruppe sind Regelaufgaben (Tätigkeitsprofile) definiert, und ihre Arbeitszeitanteile unterscheiden sich je Behandlungsbereich. Die Personalstellen ergeben sich aus der Anzahl der Patienten in den Behandlungsbereichen und den entsprechenden Arbeitszeitanteilen. Die Bundespflegesatzverordnung (BPflV) regelt das Budget und die Pflegesätze der Krankenhäuser. In der Psychiatrie sind Diagnose und Behandlungsart bzw. Dauer nicht in gleicher Weise ins Verhältnis zu setzen wie in der somatischen Medizin, so dass Fallpauschalen bzw. Sonderentgelte oder DRGs die Kosten einer Behandlung nicht abbilden. Daher gibt es die Psychiatrie-Personalverordnung (PsychPV). Dort werden zunächst die Besonderheiten der stationären psychiatrischen Behandlung beschrieben: Medizinische Grundversorgung, Gestaltung eines therapeutischen Milieus, Ausrichtung auf Wiedereingliederung und speziell für die Kinder- und Jugendpsychiatrie das Nebeneinander von Therapie, heilpädagogischer Gruppenerziehung und Pflege, welches das multiprofessionelle Team begründet. An vier Stichtagen im Jahr wird für jeden Patienten der Behandlungsbereich bestimmt und an die Kassen weitergeleitet. Beurlaubte Patienten werden hinzugerechnet. Gesondert werden Nacht-, Ruf- und Bereitschaftsdienst, Konsiliardienst, Sachkosten medizinischer Bedarf, technisches Personal, Wirtschaftsdienste und Krankenpflegeschulen verhandelt. Zum Nachlesen: KUNZE, KALTENBACH 2005. Sodann werden Behandlungsbereiche definiert, die nach Art und ungefährer Dauer der einzelnen Behandlung einteilen. Für die Erwachsenenpsychiatrie gibt es 18 Bereiche, für die Kinder- und Jugendpsychiatrie sieben: KJ 1 KJ 2 KJ 3 KJ 4 KJ 5 KJ 6 KJ 7 4.6.4. Kinder- und Jugendpsychiatrische Regelund Intensivbehandlung Jugendpsychiatrische Regelbehandlung Jugendpsychiatrische Intensivbehandlung Rehabilitative Behandlung Langdauernde Behandlung Schwer- und Mehrfachkranker Eltern-Kind-Behandlung Tagesklinische Behandlung. Niedergelassene Ärzte Die Leistungen niedergelassener Ärzte werden im Bundesmantelvertrag für Ärzte näher bestimmt: IGEL: Individuelle Gesundheitsleistungen: Extraleistungen, über die ein spezieller Vertrag zwischen Patient und Arzt abgeschlossen wird. Die Kosten trägt der Patient, sie werden nicht über die GKV oder PKV erstattet. GKV: Gesetzlich Krankenversicherte werden über den EBM (Einheitlicher Bewertungsmaßstab) abgerechnet. Alle ärztlichen Leistungen müssen über eine dieser drei Formen abgerechnet werden. (Nur Institutsambulanzen können Pauschalvergütungen vereinbaren.) PKV: Privat Krankenversicherte werden über die GOÄ (Gebührenordnung für Ärzte) abgerechnet. UV-GOÄ: Heilbehandlung aufgrund von Unfällen. 201 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7. 4.7 FACHGUTACHTEN ERSTELLEN Fachgutachten erstellen Jederzeit können sich Gutachter an das Gericht wenden, wenn inhaltliche oder Verfahrensfragen aufkommen (vgl. §78 StPO). Gutachter sind sachverständige Zeugen, die vom Gericht beauftragt werden, zu konkreten Fragen Beweis zu erheben. Der Richterin bzw. dem Richter obliegt es, diese Beweise zu werten. Vor Abschluss des Gutachtens werden alle Beteiligten gefragt, ob es noch irgendetwas gibt, was das Gericht bzw. die Gutachter wissen sollten. Das schriftliche Gutachten stellt die erhobenen Daten dar und beantwortet so weit wie möglich nachvollziebar auf die gestellten Fragen. Kurze, prägnante Gutachten, in denen medizinische und psychologische Zusammenhänge verständlich dargelegt werden, helfen den Richtern, den Anwälten und den Prozessbeteiligten (d.h. auch den Kindern und Jugendlichen) sehr. Nach Abschluss des Gutachtens kann – und muss – ein Gutachten verändert werden, sobald die Gutachter neue Information erhalten, die dies erfordert, z.B. durch Aussagen von Beschuldigten oder Zeugen im Gerichtssaal. Fachgutachter haben vor Gericht ein Fragerecht an jeden den Angeklagten oder Zeugen. Die Erstellung von Fachgutachten ist z.B. in der Strafprozessordnung (StPO) geregelt; ernannte Sachverständige sind gem. § 75 StPO zur Erstellung von Gutachten verpflichtet. Ein Sachverständiger ist gem. § 839a BGB haftpflichtig, wenn er das Gutachten vorsätzlich oder grob fahrlässig unrichtig erstattet hat. ... und Gewissen: Für alle Gutachten gilt dieselbe Sorgfalt wie für die klinische Diagnostik. D.h. die Eigen- und die Fremdanamnese unterscheiden sich im Wesentlichen nicht. Gerichtsgutachten sollten darüber hinaus gut gegliedert sein. Hierfür sind systematische Dokumentvorlagen von Nutzen, die nach Bedarf verändert werden können. Nach bestem Wissen...: Vor dem ersten Gesprächstermin muss die vorhandene Aktenlage sorgfältig durchgearbeitet sein. Stellt sich heraus, dass relevante Information fehlt, müssen sie angefordert werden. Tatsachen, Meinungen und Wünsche auseinander zu halten ist in Gerichtsverfahren mitunter schwer. Jede der Parteien stellt ihre Eindrücke in der Regel aus völlig unterschiedlichen Blickwinkeln dar und ist in der Lage, ihre Sicht sehr plausibel begründen. Die Schilderungen können überarbeitet, verdreht oder extra für die Begutachtung angefertigt worden sein. Es kann sinnvoll sein, den Beteiligten Fragen zu unterschiedlichen Zeitpunkten wiederholt zu stellen. Es ist die Aufgabe des Gerichtes (und nicht des Gutachters), darüber zu entscheiden, was Fakt ist. Zu Beginn werden den Beteiligten die Fragestellung, die Rahmenbedingungen und der Ablauf der Begutachtung einschließlich der Freiwilligkeit der Untersuchung und eines Zeugnisverweigerungsrechts erklärt. Während der Befragung beziehen sich Gutachter nie allein auf Vorwürfe der Parteien, sondern sie erheben auch unabhängige Daten und Beobachtungen. Neugierig-freundliche Neutralität führt eher zum Ziel als abgehobene Distanz. Parteigutachten (d.h. Gutachten, die nicht vom Gericht kommen), widersprechen der Unparteilichkeit; sie gelten vor Gericht mit Recht als wertlos. 202 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7.1. 4.7 FACHGUTACHTEN ERSTELLEN Sorge- und Umgangsrecht 1. Zur Methode Befragung von Kindern und Jugendlichen: Je nach Umständen werden die Kinder einzeln, mit einem Elterteil oder mit einer anderweitigen Begleitperson befragt. Auch den Kindern wird das Gerichtsverfahren bzw. die Begutachtung erklärt. Normale Entwicklungsaufgaben von Kindern oder Eltern werden den Gutachtern nicht selten als Vorwürfe oder Vorbehalte präsentiert, die die Parteien gegen einander erheben. Näher betrachtet, sind sie keinesfalls typisch für eine getrennt lebende Familie oder den aktuellen Streit. Aussagen sehr junger oder stark entfremdeter Kinder können in ihren Antworten und ihrer Kontaktaufnahme in die Irre führen. So können deren Wünsche und Gefühle völlig anders aussehen, je nachdem ob sie vom Vater oder der Mutter zum Termin begleitet werden, und sie können ihre Haltung binnen Stunden ändern. Manche Kinder fürchten, ihre Eltern könnten erfahren, was sie gesagt haben; dies schränkt den Wert der Aussage ein. Gelegentliche Meinungsunterschiede, Spannungen, unzureichende Absprachen der Eltern oder soziale bzw. emotionale Unausgeglichenheiten der Kinder haben alle Familien im Rahmen der Erziehung ihrer Kinder zu bewältigen. Bisweilen kann es von Nutzen für das Verfahren sein, den Beteiligten derartige Umstände und neutralere Perspektiven näher zu bringen. Gutachter dürfen sich in gewissem Maße an einer Vermittlung versuchen, v.a. auch um Impulse zu einer Einigung zu erkennen oder anzuregen. Ab und zu entscheiden sich die Parteien daraufhin, ihren Streit außergerichtlich beizulegen. Befragung der Familie: Die Eltern werden zunächst gefragt, was das Kind über den aktuellen Termin bei den Gutachtern weiß. Zur Eigen- und Familienanamnese, Vorbehandlungen, Risiken und Ressourcen jedes betroffenen Kindes, zu den gegenseitigen Vorwürfen und den Zukunftsplänen sollten die Eltern auch getrennt und ggf. gemeinsam mit neuen Partnern bzw. (Halb-) Geschwistern befragt werden. Dynamik des Verfahrens: Neben den Risiken und den aktuellen Ressourcen wird die Dynamik des Verfahrens aufgegriffen: Soweit möglich, sollte zu Beginn als symmetrisches Argument beiden Parteien die Sorge um das Kindeswohl unterstellt werden; ggf. ist auf weitere symmetrische Argumente oder Verfahrensweisen hinzuweisen. Dadurch werden beide Parteien darauf eingestimmt, dass das Gerichtsverfahren einer Einigung im Sinne des Kindes und nicht gegen oder für einen der Elternteile dienen soll. Kleine Unterschiede in der Versorgung der Kinder sollten als solche auch bezeichnet werden und nicht „um der Eindeutigkeit willen“ akzentuiert werden. Es kann sinnvoll sein, darauf hinzuweisen, dass ein Kind kein Gegenstand ist, den ein Elternteil als persönliches Gut oder als Belohnung für sein Verhalten beanspruchen kann. Vor-Ort-Befragungen sind sehr wertvoll, z.B. zur Beobachtung des Umgangs am üblichen Ort, soweit am Umgangsort keine häusliche Gewalt im Spiel war. Teilweise müssen Dritte (z.B. Jugendamt) bemüht werden, um den Umgang herzustellen. Angaben, dass ein Umgang dem Kindeswohl schade, werden häufig durch direkte Beobachtung widerlegt. Professionelle Helfer der Familie (Kindergarten und Schule, Jugendamt und Jugendhilfeeinrichtung, Ärzte und Psychotherapeuten) werden nach ihrer Beteiligung, ihrer Meinung und nach Neuigkeiten befragt, je nach Notwendigkeit telefonisch oder mittels eines Besuches. Es geht um die Anpassung und die Leistungsfähigkeit des Kindes, die Qualität der Versorgung und die Wirkung des Konfliktes. Behandlungsberichte sind hilfreich. 2. Richtlinien zum Sorgerecht und Geschlechtsidentität sind der regelmäßige Kontakt zu Mutter und Vater und die Auseinandersetzung mit ihnen wichtig. Auffällige Persönlichkeitsmerkmale der Eltern sind hier kein Hinderungsgrund, v.a. solange keine Kindeswohlgefährdung nachgewiesen wird. Eine gutachterliche Empfehlung an das Gericht soll bewirken, dass die Parteien zum Wohl des Kindes zusammen arbeiten und dies dem Kind auch bewusst zeigen. Das Ende der Partnerschaft bedeutet nicht das Ende der Elternschaft. Auch wenn die Erziehungshaltungen beider Elternteile auseinander liegen, kommen erfahrungsgemäß die Kinder damit meist besser zurecht als mit dem völligen Entzug des Umgangs zu einem Elternteil. Für die Selbständigkeit Der Wunsch des Kindes und die inneren Bindungen sind zu erkennen und je nach Alter möglichst zu berücksichtigen, wenn dies dem Kindeswohl ent203 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7 FACHGUTACHTEN ERSTELLEN spricht. Das Kind darf indes nicht zu einer Entscheidung zwischen den Eltern gezwungen werden. Es ist meist loyal an beide Eltern gebunden, mit einem derartigen Ansinnen häufig überfordert und sichtlich erleichtert, wenn ihnen gestattet wird, sich nicht zu äußern. den, es sei denn, das Kind leidet unter den bisherigen Bedingungen oder wird geschädigt. Ältere Kinder und Jugendliche können ein echtes Bedürfnis haben, von einem zum anderen Elternteil zu wechseln. Geschwister mit entsprechender Bindung sollten zusammenbleiben. Die Bindung an Vater oder Mutter hat aber Vorrang. Auch hier sollte der Kindeswille je nach Alter berücksichtigt werden. Bei Säuglingen und Kleinkindern ist entscheidend, welches Elternteil das Kind kontinuierlich und ausreichend betreut hat. Die Kontinuität sollte gewahrt wer- 3. Richtlinien zum Umgang Der Umgang ist v.a. ein Recht des Kindes und keinesfalls etwas, das von einem Elternteil „gewährt“ und vom anderen „verdient“ werden muss. Eine Umgangsbeschränkung muss erwogen werden, wenn die folgenden drei Bedingungen erfüllt sind: • Regelmäßiger Kontakt bedeutet Kontakt der Eltern. Dieser Umgang ist nur möglich, wenn die ehemaligen Partner möglichst sachlich und mit Blick auf das Wohl des Kindes zusammenarbeiten. Bei Kindern bis zum Grundschulalter ist ein Umgang nur vertretbar, wenn die Eltern zu einer Minimalform gegenseitiger Höflichkeit in der Lage sind. Das Kind leidet unter einer erheblich beeinträchtigenden emotionalen, Verhaltens- oder Lernstörung, die auf Vernachlässigung, Gewalt und emotionalen Missbrauch, andauernde Verleumdung, Zurückweisung, Demütigung und und mangelnde Zuneigung zurückzuführen sind. • Die Störung geht auf die spezielle Art des Kontakts zurück und nicht auf die vielen anderen (und vielfach unvermeidbaren) nachteiligen Umstände einer elterlichen Trennung. • Eine Störung des Kindes ist nicht erfolgreich zu behandeln, solange der aktuelle Umgang Bestand hat. Besuchskontakt gegen den Kindeswillen entspricht nicht dem Kindeswohl. Dabei muss geprüft werden, ob Suggestion eines Elternteils im Spiel ist. Kleine Kinder, die längere Zeiträume wie Stunden oder Tage noch nicht überblicken, sagen zuweilen, sie möchten nicht ins Schwimmbad, weil sie gerade intensiv beim Legospielen sind. Kaum ist die Familie aus dem Haus, freuen sich die Kinder doch sehr auf den Wasserspaß. Dies passiert auch manchmal, wenn ein Umgang ansteht, und dies kann nicht als erklärter Kindeswille durchgehen. Wird der Umgang gut vorbereitet und v.a. kein konkurrierendes Angebot gemacht, dann lässt sich dies verhindern. In wenigen Fällen ist das Risiko für ein Kind so groß, dass nur indirekter (schriftlich, Geschenke, Informationsaustausch) oder begleiteter Kontakt zu empfehlen ist. Sehr selten muss ein Kontakt gänzlich ausgesetzt werden. Umgekehrt sollte der Umgang eines Nichtsorgeberechtigten nicht ausgesetzt werden, solange das Kind zu ihm eine positive Beziehung hat und selbst den Wunsch dazu äußert. Das Risiko bzw. der Beginn einer Entfremdung von einem Elternteil kann dazu führen, dass ein Gericht entscheidet, das Kind gerade bei diesem Elternteil wohnen zu lassen; dieser sollte in der Regel den Umgang zum anderen Elternteil erlauben. Der sorgeberechtigte Elternteil hat den größeren Erziehungseinfluss. Der ehemalige Partner muss diesen Stil tolerieren. Bewusste oder unbewusste negative Beeinflussung kann wegen des Verdachts mangelnder Erziehungsfähigkeit Anlass zur erneuten Sorgerechtsentscheidung geben. Die Umgangszeiten sollen frühzeitig und verbindlich vereinbart werden, möglichst 14 Tage vorher. Ferien, Feiertage und die Teilnahme an Festtagen sollten aufgeteilt werden. Die Vereinbarungen sollten ggf. befristet werden und dem Alter angepasst werden. Kinder unter 4 Jahren sollten beim nicht sorgeberechtigten Elternteil nur dann über Nacht bleiben, wenn sie ihn schon lange und gut kennen. Wenn die Eltern den Umgang nicht selbst regeln können, sollte möglichst ein anderer dem Kind bekannter Erwachsener hinzugezogen werden. Dabei sollte dem Gutachter bewusst sein, dass eine Entscheidung zum Kindeswohl manchmal schweres subjektives Unrecht für einen Elternteil bedeuten und notwendig machen kann. 204 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7.2. 4.7 FACHGUTACHTEN ERSTELLEN Verantwortlichkeit, Strafreife, Schuldfähigkeit 1. Verantwortlichkeit Es ist nicht die Frage, ob das Kind in seiner geistigen oder intellektuellen Entwicklung einem durchschnittlichen siebenjährigen Kind entspricht, sondern es wird ausdrücklich nach der zur Erkenntnis der Verantwortlichkeit erforderlichen Einsicht (d.h. Zurechnungsfähigkeit) gefragt. Hier werden nur kognitive Fähigkeiten berücksichtigt, nicht die in das konkrete Handeln eingehende Steuerungsfähigkeit, sich gemäß der Einsicht zu verhalten. Dies zu unterscheiden ist schwierig, aber evtl. zu berücksichtigen, wenn es um ein Verschulden aus Fahrlässigkeit gemäß § 276 BGB geht. § 828 (2) Bürgerliches Gesetzbuch (BGB) schließt die ab dem 7. Lebensjahr gegebene zivilrechtliche Verantwortlichkeit aus, wenn das Kind bzw. der Jugendliche zwischen 7 und 18 Jahren bei der Begehung der schädigenden Handlung nicht die zur Erkenntnis der Verantwortlichkeit erforderliche Einsicht hat. Dies bezieht sich meist auf Schadensersatzprozesse und fahrlässige Körperverletzung. Meist soll die Frage beantwortet werden, ob das Kind (im Sinne von § 828 BGB) zur Tatzeit so weit entwickelt war, dass es die Gefährlichkeit des eigenen Handelns bzw. das dem Mitmenschen zugefügte Unrecht bzw. die daraus resultierende Eigenverantwortlichkeit erkennen konnte. Darüber hinaus wird häufig gefragt, ob Kinder dieser Altersstufe fähig sind vorauszusehen, dass die Handlung gefährlich ist und andere schädigen kann, bzw. ob es ihnen möglich und zuzumuten ist, sich dieser Erkenntnis gemäß zu verhalten. Bei der Beurteilung müssen alterstypische Eigenarten wie fehlende Kontrolle und Impulsivität im Spiel, spontane Abwehr von Angriffen und starke situative Handlungsimpulse berücksichtigt werden. Das Außerachtlassen der erforderlichen – hier: altersentsprechend zu erwartenden – Sorgfalt gilt hier als Fahrlässigkeit und nicht als Vorsatz. 2. Strafreife Bei einfachen Delikten kann man schon bei sehr jungen Kindern erwarten, dass sie fremdes Eigentum respektieren. Der Grundgedanke des Jugendstrafrechts und der Rechtsprechung der Kammern stellt den Erziehungsgedanken, d.h. pädagogische Hilfen, und nicht Bestrafung in den Vordergrund. Bei Abwägung der Schuldunfähigkeit (§§ 20f StGB) und der Strafreife (§ 3 JGG) ist zunächst erstere zu prüfen; ist Schuldunfähigkeit gegeben, dann entfällt § 3 JGG. Sind die Betroffenen entwicklungsverzögert, dann sind regelhaft auch soziale Fertigkeiten betroffen, dies muss aber keineswegs die Voraussetzungen des § 3 JGG in Frage stellen. Wenn die Entwicklung verlangsamt, beschleunigt, unausgeglichen oder labilisiert (eher "quantitativ" verändert) ist, dann gilt § 3 JGG, wenn eine definitive Normabweichung vorliegt (eher "qualitativ"), dann gelten §§ 20 bzw. 21 StGB. § 3 Jugendgerichtsgesetz (JGG): Ein Jugendlicher ist strafrechtlich verantwortlich, wenn er zur Zeit der Tat nach seiner sittlichen und geistigen Entwicklung reif genug ist, das Unrecht der Tat einzusehen und nach dieser Einsicht zu handeln. D.h. der Täter muss nur das Unrecht der konkreten Tat einsehen, nicht die Strafbarkeit. „Wie würdest du einem anderen Kind erklären, dass ... verboten ist/... man nicht tun soll?“ (SCHEPKER, TOKER 2007). Reife bezieht sich auf Biologie und Psyche, nicht auf Intelligenz (dies fiele unter §§ 20 und 21 StGB). Eine ausgesprochen infantile Haltung und Autoritätsabhängigkeit ohne eigene kritische Stellungnahme ist ein Indiz für fehlende psychische Reife. Zur Beurteilung der Strafreife gem. § 3 JGG werden biologische und psychosoziale Reifungsaspekte geprüft: Entwicklungsmilieu, aktuelles Milieu, geistigseelische Entwicklung, Homogenität der geistig-seelischen und körperlichen Reife, Verhältnis zwischen Delikt (mit zeitlichen und personellen Umständen) und Reife, Bedeutung der Pubertät für die Tat, Verarbeitung von Erlebnissen. Sozialpolitische Verantwortungsfähigkeit erfordert die Fähigkeit, das Unrecht aus der Sozialbindung zu begreifen. D.h. alle Taten, die ein Jugendlicher unter Anleitung oder Anstiftung eines Älteren durchführt, der in seinen Augen die Verantwortung hat, fallen nicht unter Strafreife. Es muss daher nach Mittätern, sozialem Status des Elternhauses und dem sittlichen Milieu gefragt werden. Zu beurteilen ist weiterhin, welche Maßnahmen den Jugendlichen am günstigsten beeinflussen, welche Folgen eine Verneinung der Strafreife für die betreffende Person haben würde, ob er versteht, in welcher Lage er sich aktuell befindet, ob er die Fähigkeit 205 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7 FACHGUTACHTEN ERSTELLEN • • • • • • • • • • • • besitzt, therapeutische und Resozialisierungsangebote zu planen, aufzugreifen und zu nutzen, und ob er sich zu einem Weg aus der bisherigen Lebensweise hinaus entscheiden kann. Nach § 10 JGG kann das Gericht heilerzieherische Maßnahmen, Entziehungskuren etc. anweisen. § 105 JGG: Für Heranwachsende (18-21 Jahre) werden Vorschriften für Jugendliche angewandt, wenn sie zum Tatzeitpunkt von der Entwicklung her eher als Jugendliche zu betrachten sind oder es sich bei der Tat nach Art, Umständen oder Beweggründen um eine Jugendverfehlung handelt. Dies entspricht der Frage nach Erziehbarkeit bzw. einer nicht mehr durch Erziehung (wie sie bei Jugendlichen noch als möglich angesehen wird) korrigierbaren Fehlentwicklung. Die Beurteilung nach § 105 JGG obliegt nur dem Tatrichter und nicht dem Sachverständigen. Wenn folgende Kriterien fehlen, dann gilt § 105 JGG (nach ESSER, FRITZ, SCHMIDT 1991): • Eine gewisse Lebensplanung, selbständiges Urteilen und Entscheiden, zeitlich überschaubares Denken, rational zu begründende Gefühlsurteile, ernsthafte Einstellung zur Arbeit, Eigenständigkeit zu anderen Menschen, Meinungs-Stabilität Unbeeinflussbarkeit, Bindungsfähigkeit, stabile menschliche Beziehungen, Integration von Eros und Sexus, altersgemäßes Pflicht- und Verantwortungsgefühl, altersgemäße Ausgeglichenheit und Widerspruchslosigkeit, relative Stimmungskonstanz. Für unreifes Verhalten sprechen weiterhin Hilflosigkeit, Naivität, Leben im Augenblick, starke Anlehnungsbedürftigkeit, spielerische Arbeitseinstellung, Tagträume, Abenteuerhang, Hineinleben in selbsterhöhende Rollen, mangelnder Anschluss an Altersgenossen. 3. Schuldfähigkeit mungssymptomatik in der Tatanlaufzeit vorgelegen hat, die nach Qualität und Ausprägung dem psychischen Merkmal der sog. „schweren anderweitigen seelischen Abartigkeit“ (s.u.) entspricht. Neben dem Drogenkonsum wird eine persönlichkeitspathologische Disposition gefordert. § 19 Strafgesetzbuch (StGB): Schuldunfähig ist, wer bei Begehung der Tat noch nicht vierzehn Jahre alt ist. D.h. erst ab dem vollendeten 14. Lebensjahr besteht Straffähigkeit. § 20 StGB: Schuldlos ist, wer wegen einer krankhaften seelischen Störung, tiefgreifenden Bewusstseinsstörung, Schwachsinn, schwerer anderer seelischer Abartigkeit unfähig ist, das Unrecht der Tat einzusehen oder nach dieser Einsicht zu handeln. Ein Alkoholrausch ist eine Psychose und keine Bewusstseinsstörung. Die Beurteilung ergibt sich aus den Begleitsymptomen: körperliche Ausfälle, Sprachstörung, Komplexität der noch ausgeführten Handlung (Zielgerichtetheit, planvolle Überlegung oder sinnlose Handlung, zufällig und ungeschickt), Erinnerungsfähigkeit. Zusätzliche Einflüsse können eine erhöhte Alkoholempfindlichkeit durch frühkindliche Hirnschädigung oder ein überschießender Affekt sein. § 21 StGB: Wenn diese Fähigkeit erheblich vermindert ist, kann die Strafe gemildert werden. Die Schuldfähigkeit richtet sich vor allem nach den pädagogischen bzw. den prognostischen Möglichkeiten: Wer lernbehindert ist, ist noch lange nicht vermindert schuldfähig. Eine geistige Behinderung (IQ <70) gilt als unzurechnungsfähig im Sinne von § 20 StGB. Bei (besonders wiederholten) Triebdelikten gelten weniger strenge Maßstäbe. Die früher übliche strenge Anlehnung an die zum Tatzeitpunkt gemessene Blutalkoholkonzentration hat der BGH zuletzt mit Bezug auf Gewohnheitstrinker, die an hohe Alkoholmengen gewöhnt sind, verworfen. Wichtiger als die gemessene Alkoholkonzentration ist die Analyse des Verhaltens des Täters zum Tatzeitpunkt, etwa ob neurologische Zeichen einer schweren Alkoholisierung (Ataxie, Dysarthrie, Desorientierung, Amnesie) vorlagen. Mit den krankhaften psychischen Störungen sind v.a. schizophrene Psychosen gemeint; auch hirnorganische Persönlichkeitsveränderungen kommen in Betracht. Neurosen, ‚haltschwache’ Persönlichkeiten oder eine dissoziale Entwicklung gelten als therapieund damit schuldfähig. Eine schwere seelische Abartigkeit (ein Begriff aus dem Wehrmachtsstrafrecht des Dritten Reiches) umfasst psychiatrisch die Persönlichkeitsstörungen (F60). Eine rein dissoziale Persönlichkeitsstörung (F60.2) kommt dabei als Eingangskriterium in Betracht. Bewusstseinsstörungen umfassen schwere affektive Ausnahmezustände (z.B. bei Beziehungsdelikten) oder durch Rauschmittel (Alkohol, Drogen) hervorgerufene exogene Psychosyndrome. Alkohol und andere Drogen: Eine Bewusstseinstrübung nach § 20 liegt vor, wenn eine Verstim206 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7 FACHGUTACHTEN ERSTELLEN beantworten, ob weitere erhebliche rechtswidrige Taten zu erwarten sind (s.u.). Die Beurteilung der Allgemeingefährdung ist jedoch Aufgabe des Gerichtes. (Die Zubilligung von § 21 StGB könnte bei nachfolgenden Verfahren kritiklos übernommen werden und der Täter gemäß § 63 StGB in einem psychiatrischen Krankenhaus untergebracht werden.) Gruppendruck (Dominanz bzw. Angst vor Gruppenzwang erzeugt einen besonderen "Ehrgeiz") ist nicht ausreichend für § 21 StGB, kann aber bei Jugendlichen eventuell zur Verneinung von § 3 JGG führen; bei Heranwachsenden ist dies eine charakteristische Voraussetzung zum Vorschlag für § 105 JGG oder zur Einschätzung als Mitläufer. Der Sachverständige muss bei Zubilligung von § 20 bzw. § 21 vor Gericht meist die prognostische Frage 4. Unterbringung rungsverwahren – zumal wenn hierfür die baulichen Voraussetzungen nicht gegeben sind: (Forensische bauliche Maßnahmen gehen weit über die Voraussetzungen für eine geschützte Unterbringung hinaus.) § 63 (1) StGB: Wenn Schuldunfähigkeit gemäß § 20 bzw. § 21 gegeben ist, dann wird eine Unterbringung in einem psychiatrischen Krankenhaus angeordnet, wenn erhebliche rechtswidrige Taten zu erwarten sind oder die Person als allgemeingefährlich gilt. Wenn §§ 20 bzw. 21 StGB nicht mit Sicherheit positiv festzustellen sind, entfällt die Möglichkeit einer Maßregelvollzugsunterbringung nach § 63 StGB. § 64 StGB: Bei einer Straftat im Zusammenhang mit einer Sucht ist die Unterbringung in einer Entzugsanstalt anzuordnen, wenn Gefahr für weitere erhebliche Straftaten infolge der Sucht besteht. Wenn ein Entzug aussichtslos erscheint, dann gilt dies nicht. Häufig gibt es die Tendenz, einen akut straffällig gewordenen Jugendlichen rasch in einer kinderund jugendpsychiatrischen Klinik unterzubringen. Dies kann gem. § 63 StGB unmittelbar nur gelingen, wenn Schuldunfähigkeit gegeben ist (und dann in einer forensischen Abteilung), und nicht allein, wenn weitere Straftaten zu erwarten sind. Ein Krankenhaus muss die Voraussetzungen für eine stationäre Krankenbehandlung gemäß SGB 5 prüfen. Es dient nicht dem Vollzug (analog zur Untersuchungshaft: präventiv oder zur Sicherung eines Verfahrens), und es kann auch nicht ohne ein ordentliches Gerichtsverfahren unmittelbar siche- § 81 StPO: Auf Beschluss des Gerichtes kann ein Beschuldigter längstens für sechs Wochen zur Begutachtung in der geschlossenen Abteilung einer psychiatrischen Klinik untergebracht werden. Behandlungen, z.B. mit Medikamenten, können aber auf dieser Rechtsgrundlage nicht gegen den Willen des Betroffenen durchgeführt werden, sondern ggf. nur bei zusätzlichem Vorliegen einer Zwangseinweisung nach PsychKG; dies trifft für Jugendliche aber selten zu; hier wäre der Behandlungsauftrag der Sorgeberechtigten zu fordern. 5. Sexualstraftaten Bekannte, die von den Tätern dynamisch gebunden werden können, sowie kleine Kinder und Behinderte, die sich weder wehren noch vor Gericht bestehen können. Nicht selten sind Täter selbst Opfer gewesen oder in einem grenzüberschreitenden bzw. tabulosen familiären Klima aufgewachsen. Gewaltlose Sittlichkeitsdelikte wie Spielereien und harmlosere Formen von Exhibitionismus können je nach Entwicklungsstand vom kriminellen Tatbestand weit entfernt sein. Exhibitionismus deutet häufig auf eine mangelhafte Integration sexueller Tendenzen hin. Zwischen harmloserer vorübergehender jugendlicher Fehlhaltung und sexuellem Suchtverhalten oder dem Beginn einer sich fixierenden sexuellen Perversion kann differenziert werden, wenn der Tatverdächtige bereit ist, über seine Onaniefantasien Auskunft zu geben. Überwiegend normale sexuelle Fantasien sind unter sozialtherapeutischer Führung prognostisch günstiger. Bei aggressiven Fantasien sind energische therapeutische Maßnahmen erforderlich. Dynamisch erkennen Täter nicht an, dass Sexualität nur mit gegenseitigem Einverständnis stattfindet. Dies ist häufig eine Frage des aktuellen oder familiären Milieus und der eigenen Vorerfahrung. Sexueller Missbrauch ist vor allem eine Straftat. Bei diesem Vergehen müssen sich die Gutachter streng auf die objektiv belegbaren Tatsachen beziehen und pseudo-psychodynamische Wertungen meiden, etwa ‚Beweis des Erwachsenseins’, ‚Selbstbestätigung’ und weitere kompensatorische Konstruktionen, wie sie im folgenden Negativbeispiel zu finden sind: Gewalttätige Sittlichkeitsdelikte sind häufig mit gestörtem Sozialverhalten, ggf. Verwahrlosung sowie familiären Risiken verbunden. Herrscht in den Fantasien des Täters vor allem Hilflosigkeit, dann gilt dies als prognostisch günstiger als ein primär aggressiver Impuls. Opfer sind meist Verwandte und nahe ‚Qualitativ haben Sexualdelikte zu einem erheblichen Teil Züge von Unterwerfung und Dominanzerleben gegenüber der angegriffenen Person bzw. 207 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7 FACHGUTACHTEN ERSTELLEN weiblichen Personen, insofern auch erheblichen kompensatorischen Charakter gerade in solchen kulminierenden sozialen Versagenssituationen, wie sie ... aktuell erlebte.’ Über derart abwegige Formulierungen kommt man leicht in eine Argumentationskette der strafrechtlichen Aberkennung von Verantwortung und Schuld (Exkulpierung). 6. Fragen zum Tathergang Wie wurde entschieden, eine kriminelle Handlung zu begehen? Orientierte der Täter sich an kurz- bis mittelfristigen Vorteilen (Beute, Anerkennung, Schaden für den Geschädigten) bzw. Nachteilen (Gefahr für sich, Höhe des Strafmaßes, Ungeschicklichkeit der Partner, unsichere Pläne), baute er (z.B. indem er sich vorher einen entsprechenden Alkoholspiegel antrank) auf die Nachsichtigkeit der strafenden Institutionen? War der Täter zum Zeitpunkt der Tat fähig zur Einsicht in das Unrecht seiner Tat? Sind die Rechtsnormen (Verbot, Unrecht und Schaden) internalisiert, kann der Täter die Strafbarkeit der Tat durch abstrakte moralische Werte begründen oder lediglich durch Verbote und Gesetze? Ist er in der Lage, die Tragweite der Taten für sich selbst und andere einzuschätzen (§ 3 JGG: Strafreife)? Hängt die Tat mit einem Suchtverhalten (Spiel, Alkohol, andere Drogen) zusammen? Ggf. wie ist das Verhältnis zur Sexualität? Wie ist die Einstellung des Täters zum bisherigen Strafmaß (evtl. bei anderen Straftaten)? Wie wurde die Tat geplant? Wurde nach Objekten gesucht, oder war die Tat eine Affekthandlung, stand der Täter unter einer Nötigung durch Komplizen, konnte er jederzeit abspringen? Welche allgemeinen Erfahrungen gibt es mit Kriminalität? Gibt es kriminelle Erfahrungen, sind handwerkliche und taktische Tricks für die Tatausführung bekannt, wie ist die allgemeine Einstellung zur Kriminalität? Wie wurde die Tat durchgeführt? Wie waren die Rollen verteilt (Partner, Mitläufer oder treibende Kraft), welche Rolle wurde dem Zeitablauf zugemessen, wie weit wurde die Tat durchdacht, welche Erfahrung und Routine stand dabei zur Seite, welche Risiken wurden abgewogen, welche Rolle spielte der Verdächtige bei der Entscheidung zur Tat; wie beurteilte dies der Täter selbst, welche relative Disziplin herrschte vor und während der Tat (z.B. Alkoholgenuss)? Wie bekannt und akzeptiert sind Hilfsmöglichkeiten? Sind Personen oder Institutionen bekannt, besteht eine Bereitschaft zur Resozialisierung (Initiative, Planung, Durchführung der einzelnen Maßnahmen durch den Täter selbst, Besorgung therapeutischer Hilfen), gibt es zu Hilfen konkrete Angaben oder Hoffnungen? Wie wird die eigene Rückfallgefährdung eingeschätzt? Ist der Täter zu alternativer Beschäftigung (Arbeit, Ausbildung, Therapie) motiviert? Wie wurde die juristische Lage eingeschätzt? Wie wurde die subjektive Schwere der Tat beurteilt, fanden sich Werkzeuge im Besitz des Täters und wurden diese kriminell missbraucht, wie wurde das Risiko des Strafmaßes diskutiert? Gab es Verhaltensalternativen? Waren Wohn-, Ausbildungs- und Arbeitsverhältnisse geordnet, gab es eine konstante nicht kriminelle Bezugsgruppe und ein geregeltes Einkommen? 7. Beurteilung Die abschließende Einschätzung berücksichtigt die folgenden Themen: Entwicklungsstrukturen: Risiken, Reifungsdynamik, ggf. Diagnose. Bei einem Eigentumsdelikt ist zu berücksichtigen, dass der Wert- und Eigentumsbegriff schon im Vorschulalter erlernt wird (Lernen nach Vorbild, Gewissensbildung, Kontaktfähigkeit). Eine Exkulpierung (Freisprechen) nach § 3 JGG wirkt sich erzieherisch meist negativ aus. Ressourcen, Dynamik des konkreten Handlungsablaufs: Wahrnehmung, Verarbeitung, Entscheidung, Handlung; moralische Vorstellungen von Erlaubtem und Verbotenem, Verbindung zwischen der Handlung des Täters, den Folgen für die Geschädigten und den strafenden Instanzen. Bei einem Gewaltdelikt wird differenziert zwischen Entwicklungsstand, psychischer Störung und Kriminalität. Die Entscheidung über Mord, Totschlag oder Körperverletzung mit Todesfolge ist u.a. abhängig von den Motiven. In der Schilderung des Tathergangs sollte nach (scheinbar) logischen Handlungsketten gefragt werden. Häufig zeigt sich eine zweizeitige Handlung mit zunächst einem Eigentums-, Gewalt- Einschätzung der Rückfallgefährdung. Verantwortlichkeit, Strafreife und Schuldfähigkeit. 208 TEIL 4: ORGANISATIONSSTRUKTUREN 4.7 FACHGUTACHTEN ERSTELLEN oder Sexualdelikt, aus dem sich im Sinne einer "Flucht nach vorn" ein Tötungsdelikt entwickelt. mit Auflage zu einer ambulanten oder stationären Therapie in einem spezialisierten Zentrum für jugendliche Sexualstraftäter sollte durch einen Zwangskontext gesichert werden, d.h. bei definiertem Misserfolg sollte die Freiheitsstrafe greifen. Dies muss zwingend zwischen Gericht und Therapieeinrichtung abgesprochen werden. Geht es um ein Gewalt- oder Sexualdelikt, dann rechtfertig eine Fehlentwicklung auch im Sinne einer psychiatrischen Primärdiagnose keinesfalls immer eine verminderte Schuldfähigkeit. Eine Bewährung 4.7.3. Glaubwürdigkeit Bei kindlichen oder jugendlichen (Opfer-) Zeugen sind spezielle Punkte zu beachten: gige Glaubwürdigkeit unabhängig von der im Prozess angeschnittenen Frage klären. Es geht um die allgemeine Beobachtungsfähigkeit, die Fähigkeit zur Realitätskontrolle, die Reproduzierbarkeit der Aussage (Störbarkeit, Fantasietätigkeit, Beeinflussbarkeit und Fremdsuggestibilität). Sodann geht es um die spezielle Glaubwürdigkeit zur konkreten Aussage im Verfahren: Zur Zeitspanne zwischen Tat und gutachterlicher Befragung muss detailliert Stellung bezogen werden. Häufig wurde bei den Kindern im Vorfeld umfangreich ermittelt, das Thema ausgiebig besprochen oder professionell behandelt. Dadurch wird eine Unterscheidung zwischen echter Erinnerung und Weiterverarbeitung bzw. auch Suggestion erschwert. • Inhaltliche Merkmale der Aussage sind Genauigkeit, Widerspruchsfreiheit und Kohärenz, Detailreichtum, unvorhergesehene Komplikationen, Erlebniskontext, Interaktionen der Beteiligten, eigene Gedanken und Gefühle während des Geschehens, spontane Selbstkorrekturen, Einräumen von Erinnerungslücken, evtl. selbstbelastende Äußerungen, Reproduzierbarkeit. • Angaben zur Fremdsuggestion, etwa durch Bindungen und Abneigungen zu Beschuldigten, unangemessene Vorbefragungen durch Eltern, Helfer oder Ermittler. • Überinterpretation: Kein körperliches oder psychosoziales Symptom ist spezifisch für einen sexuellen Missbrauch. Alle Anzeichen können auch als Folge anderer Belastungen, z.B. der Scheidung der Eltern, dem Tod einer nahestehenden Person oder durch Vernachlässigung auftreten. Angaben zur Autosuggestion: Die eigene Einstellung zur Tat entstellt bzw. verfälscht die eigene Aussage am häufigsten. Meist geht es weniger um eine bewusste Fälschung als um eine Erinnerungsfälschung. Es kann helfen, wenn man den Begutachtenden im Gespräch auf die erste Befragung zurückführt. • Motive für eine mögliche Falschaussage. Die spezielle Aussagesituation beeinflusst Aussagen von Kindern zu bestimmten Tatbeständen und zu bestimmten Personen. Daher sollten diese mit beschrieben werden. Gruppenglaubwürdigkeit: Übereinstimmungen gelten nur dann als glaubwürdig, wenn gegenseitige Beeinflussung und Geltungsbedürfnis ausgeschlossen werden können. Projektive Tests sind obsolet, weil sie zur Fantasietätigkeit sogar noch ermuntern. Spielverhalten, Kinderzeichnungen und Verwendung anatomisch korrekter Puppen sind auch für den Gutachter suggestibel: Die abschließend beurteilende Stellungnahme kann notwendigerweise nur negativ formuliert werden, etwa: Es haben sich keine Hinweise dafür ergeben, dass die Aussagen nicht in allen wesentlichen Teilen den Tatsachen entsprächen. „Die vorgenommenen Deutungen sind … Spekulationen auf der Basis von alltagspsychologischen Annahmen, die vermutlich mehr über die Fantasiewelt der Deuter als über das tatsächliche Erleben der Kinder aussagen“ (ENDRES 1997 S. 321). Letzte Zweifel an der Glaubwürdigkeit sind nicht auszuräumen und abzuwägen gegen die Belastung einer detaillierteren Befragung. Glaubwürdigkeit ist altersabhängig. Vorschulkinder sind sehr beeinflussbar. Andererseits können sie z.B. Fragen zur Sexualität unvoreingenommener beantworten. Dies muss im Einzelfall differenziert werden. Schulkinder sind sprachlich versierter. Sie berichten bisweilen von Tatsachen oder Personen tendenziös (Schwärmen, „Verehren“) und überinterpretieren Halbverstandenes. Bis zur Pubertät sind Aussagen zu Zeitspannen, Daten und Häufigkeiten nicht immer zuverlässig. Jugendliche berichten stark abhängig davon, inwieweit sie schon eine eigenständige Haltung zu dem fraglichen Thema entwickelt haben, und ob ihre Bindung und ihre Interessen hinsichtlich Beschuldigter betroffen sind. Zum Nachlesen: STELLER, VOLBERT 1997, VENZLAFF, FOERSTER 2000, LEMPP, SCHÜTZE, KÖHNKEN 2003. Die Aussagenanalyse sollte neben der Standardanamnese zunächst die allgemeine altersabhän209 TEIL 5: ANHANG 5.1 FORMULARE UND DOKUMENTVORLAGEN Teil 5: Anhang 5.1. Formulare und Dokumentvorlagen Die folgenden Dokumentvorlagen und Curricula befinden sich im Intranet bzw. auf der Begleit-CD. 1. Diagnostik 3. Station Anamnese Eltern DG ANAMNESEBOGEN 2008.dot DG Bindung Anamnese (AAI).dot DG Einnässen Anamnese 2008.dot DG ELTERNFRAGEBOGEN 2008.dot DG Ernährung Anamnese 2008.dot DG Essstörung Anamnese 2008.dot DG Kopfschmerzen Anamnese 2008.dot ST Bestätigung Hospitation Schweigepflicht.dot ST Einverständnis Foto und Video.dot ST Hospitation.dot ST INFO ELTERN TK.dot ST INFO ELTERN Vollstationen.dot ST Info Läuse 1.dot ST Info Läuse 2.dot Befunde Fahrten und Taxi DG EEG Befund 2008.dot DG Fetales Alkohol-Syndrom Befund 2008.dot DG Internetsucht Selbsttest 2008.dot DG Körperlicher Befund 2008.dot DG Leponex Laborverlauf 2008.dot DG Psychischer Befund 2008.dot DG Test Befund 2008.dot ST Öffnungszeiten-Taxifahrer.dot ST Bestätigung Fahrten.dot ST Bestätigung TK Fahrtkosten Patient.dot Mitarbeiter ST Anleitung Praktikanten.dot Patienten Protokolle ST Anordnungen Ausführung.dot ST Anordnungen.dot ST Doku P-Patienten.dot ST Dokumentation Projekt.dot ST Erziehungsanamnese.dot ST Planung AIDA Wochenende.dot ST STAMMBLATT.xlt ST Vermisstenanzeige.dot ST Wochendokumentation A.dot ST Wochendokumentation ALT.dot ST Wochendokumentation B.dot DG Protokoll Einnässen 2008.dot DG Protokoll Ernährungsgewohnheiten 2008.dot DG Protokoll Mahlzeiten 2008.dot DG Protokoll Tagesaktivitäten 2008.dot 2. Therapie Allgemeine Behandlungsvorlagen TH Essstörung Behandlungsplan 2008.dot TH Fallübersicht 3 2008.dot TH Gesprächsprotokoll 2008.dot TH Projekt oder Gruppentherapie Verlauf 2008.dot TH Sitzungsauswertung 2008.dot TH Therapietagebuch 2008.dot Schule Schule Checkliste.dot Schule Einverständniserklärung.dot Schule Antrag Sonderpäd Gutachten.dot Schule Bestätigung Behandlung Schule.dot Vorlagen mit Briefkopf BK Aufklärung Gegen ärztlichen Rat 2008.dot BK Aufklärung Medikamente 2008.dot BK BEHANDLUNGSBERICHT 2008.dot BK Behandlungsbericht KURZ 2008.dot BK Heim Versicherung Wiederaufnahme.dot BK INFO Behandlung von Sexualstraftätern 2008.dot 4. Kooperation zwischen Einrichtungen KOOP Formular 2008.dot KOOP Leitlinien 2008.doc 210 TEIL 5: ANHANG 5.1 FORMULARE UND DOKUMENTVORLAGEN 5. Gutachten 6. Administration Gerichtsgutachten Patienten und Eltern GUT A Gliederung 4 2008.dot GUT A Zusammenfassung.dot GUT Abschlussbestätigung 2008.dot GUT Bestätigung Gericht 2008.dot GUT Einladung 2.dot GUT Einladung 2008.dot GUT Verdeckter Gutachtenauftrag 2008.dot P AKTE DECKBLATT 1.dot P AKTE DECKBLATT 2.dot P Anforderung Schulbericht 2008.dot P Anforderung Unterlagen.dot P Bestätigung Arbeitgeber Therapieteilnahme.dot P Bestätigung Ausfuhr BTM.dot P Bestätigung Datenschutz.dot P Bestätigung Fahrten.dot P Bestätigung Termin allgemein.dot P Bestätigung Termin Schule.dot P Bestätigung Versicherung Behandlung.dot P Klinikflyer2008.pdf P KlinikflyerUmschlag2008.pdf P ÜSchein Erinnerung.dot P ÜSchein fehlt.dot P ÜSchein Mahnung.dot Schreiben Geschützte Behandlung GUT Geschützte Behandlung 2008.dot GUT Geschützte Behandlung Aufhebung 2008.dot Sozialhilfe-Gutachten GUT 35a INFO 2004.dot GUT Bestätigung 35a 2008.dot GUT Betreuung Vorlage 2008.dot GUT Schule LRS-Schreiben 2008.dot LRS INFO 2008.dot LRS INFO Kurzform 2008.doc Mitarbeiter MA DIENSTFAHRT ANTRAG.dot MA JAHRESGESPRÄCH Anlage FÜHRUNGSV.dot MA JAHRESGESPRÄCH Anschreiben.dot MA JAHRESGESPRÄCH.dot MA PROBEZEITGESPRÄCH Anschreiben.dot MA PROBEZEITGESPRÄCH.dot Bewerber BEW BEW BEW BEW BEW BEW BEW 211 Bestätigung.dot Beurteilungsbogen.dot einbehalten.dot Eingangsbestätigung1.dot Einladung.dot Personalfragebogen.dot Zwischenbescheid.dot TEIL 5: ANHANG 5.2. 5.2 CURRICULA Curricula 1. Das Elternhandbuch 4. Das Rotenburger Fort- und Weiterbildungscurriculum Elternhandbuch.doc Jedes dieser Fort- bzw. Weiterbildungseinheiten besteht aus einem Verzeichnis, in dem sich die Dateien mit der Powerpoint-Präsentation, dem Ablaufplan sowie allen für die jeweilige Sitzung benötigten Arbeitsvorlagen bzw. Handouts befinden. Die Eltern bzw. Erziehungsberechtigten erhalten das ca. 55seitige Elternhandbuch („Entwicklungsstörungen und ihre Behandlung. Rotenburger Handbuch für Eltern und professionelle Helfer“) je nach finanzieller Lage umsonst oder für einen Selbstkostenpreis von 5€.. Es enthält die folgenden Kapitel: • • • • • 1. Erfolgreiche Erziehung: Zehn Tipps und Tricks für den Alltag. 2. Familiäre Krisen. 3. Störungen bei Kindern und Jugendlichen 4. Hilfe aus der Schule 5. Hilfe vom Jugendamt 6. Hilfe von Therapeuten • • 2. Ambulante Gruppentherapien • Jedes dieser Curricula bestehen aus einem Verzeichnis, in dem sich alle zugehörigen Dateien befinden, d.h. das Programm mit den Behandlungszielen, den Methoden und dem Ablauf jeder einzelnen Sitzung sowie alle jeweils benötigten Arbeitsvorlagen. • • • • • • • • • • • GT Durch dick und dünn 2008 GT Elternseminar 2008 GT MST Essstörungen 2008 GT Kleine Kinder, kleine Sorgen 2008 GT Schwer zu bremsen 2008 GT Mut proben und Mu-Tiger 2008 • • • • • • 3. Pädagogische Stationsprojekte • • • • • • • • • • PJ Bewegung 2008.doc PJ Entspannung 2008.doc PJ Haushalt und Ernährung 2008.doc PJ Kreatives Gestalten 2008.doc PJ Malen und Kunst 2008.doc PJ Medien 2008.doc PJ Psychomotorik 2008.doc PJ Rollenspiel 2008.doc PJ Soziales Training 2008.doc PJ Umwelt und Garten 2008.doc 212 01 Strukturen der Entwicklung: Das Rotenburger Entwicklungsmodell 02 Essstörungen und Adipositas 03 Psychose, Dissoziation und Zwangsstörung 04 Leistung und Verhalten in der Schule 05 Elternarbeit: Beratung, Therapie, Trainingsprogramme 06 Rechtsgrundlagen von Therapie und Pädagogik 1 07 Rechtsgrundlagen von Therapie und Pädagogik 2 08 Frühe und tiefgreifende Entwicklungs- und Bindungsstörungen 09 Beziehungen unter Gleichaltrigen; Pädagogik und Therapie in Gruppen 10 Sozioemotionale Störungen, Suizidalität 11 Anfallserkrankungen 12 Arbeitsorganisation 13 Schwer zu bremsen: Impulsive Kinder mit Konzentrationsschwächen 14 Kritische Lebensereignisse und Traumata 15 Entwicklungsverzögerung und Geistige Behinderung 16 Substanzabhängigkeit 17 Psychopharmaka 18 Auftrag und Setting Administration TEIL 5: ANHANG 5.3. 5.3 VERZEICHNIS DER TABELLEN UND ABBILDUNGEN Verzeichnis der Tabellen und Abbildungen Tabelle 1: Entwicklung: Risikofaktoren 2 Tabelle 2: Entwicklungsrisiken: Experteneinschätzung zur Schwere 2 Tabelle 3: Entwicklung: Ressourcen 4 Tabelle 4: Entwicklung: Reifungsdynamik 10 Tabelle 5: Entwicklung: Die sechs Lerntechniken im Überblick 26 Tabelle 6: Entwicklung: Aufgaben und Förderschritte 27 Tabelle 7: Suizidraten 64 Tabelle 8: Drogen: Substanzen und ihre Wirkung 81 Tabelle 9: Drogen: Nachweiszeiten im Urin 82 Tabelle 10: Drogen: Entzugssymptome bei starken Analgetika 82 Tabelle 11: Drogen: Kennzeichen von Versorgungseinrichtungen 83 Tabelle 12: Drogenkranke: Formen der Behandlung und Betreuung 83 Tabelle 13: Alkohol: Getränke und ihr Gehalt 105 Tabelle 14: Alkohol: AUDIT-C-Screening-Test 106 Tabelle 15: Münchhausen-by-proxy-Syndrom 108 Tabelle 16: Maladaptive Schemata 113 Tabelle 17: Ereignisse, Gedanken und Gefühle aufzeichnen 117 Tabelle 18: Wochenprotokoll über Kompetenz und Wohlfühlen 117 Tabelle 19: Psychopharmaka gegen Verhaltensstörungen und Aggressivität 134 Tabelle 20: Psychopharmaka gegen Zwänge, Tics und Ängste 134 Tabelle 21: Neuroleptika: Neuroleptische Potenz 135 Tabelle 22: Neuroleptika: Behandlung unerwünschter Nebenwirkungen 135 Tabelle 23: Neuroleptika: Substanzen 136 Tabelle 24: Antidepressiva, Sedativa, Anxiolytika, Hypnotika 137 Tabelle 25: Stimulanzien 138 Tabelle 26: Laxanzien und Antienuretika 138 Tabelle 27: Analgetika 139 Tabelle 28: Psychopharmaka: Alterszulassungen 140 Tabelle 29: Fetales Alkoholsyndrom 143 Tabelle 30: Apgar-Werte 144 Tabelle 31: Pubertätsstadien nach Tanner 146 Tabelle 32: Lautstärke alltäglicher Geräusche 157 Tabelle 33: Kindliche Kopfschmerzen: Nichtmedikamentöse Therapie 159 Tabelle 34: Kindliche Kopfschmerzen: Pharmaka 159 Tabelle 35: Kindliche Migräne: Prophylaxe 160 Tabelle 36: Kindliche Kopfschmerzen: Notfalltherapie 160 Tabelle 37: Toilettenplan 165 Tabelle 38: EEG und Schlafstadien 176 Tabelle 39:EEG: Wellenformen 176 Tabelle 40: EEG: Alter und Frequenzspekturm 176 Tabelle 41: Qualitätsentwicklung: Beispiele 179 Tabelle 42: Der Behandlungsablauf: Übersichtstabelle 179 Tabelle 43: Ergotherapie: Verschreibung 197 Abbildung 1: Entwicklungstrends 11 Abbildung 2: Regulation und Lernen 24 Abbildung 3: Alkoholabhängige Eltern und kindliche Störungen 107 Abbildung 4: Kognitives Modell 112 213 TEIL 5: ANHANG 5.4. F0 5.4 ICD 10: KLASSIFIKATION PSYCHISCHER STÖRUNGEN ICD 10: Klassifikation psychischer Störungen Organische und symptomatische Störung F8 Entwicklungsstörungen (Achse 2) F1 Störung durch psychotrope Substanzen F80 F10 F11 F12 F13 F14 F15 F16 F17 F18 F19 .0 .1 .2 .3 .4 .5 .6 .7 Alkohol Opioide Cannabinoide Sedativa und Hypnotika Kokain Stimulanzien und Koffein Halluzinogene Tabak Flüchtige Lösungsmittel Multipler und sonstiger Gebrauch Akute Intoxikation Schädlicher Gebrauch Abhängigkeitssyndrom Entzugssyndrom Entzugssyndrom mit Delir Psychotische Störung Amnestisches Syndrom Restzustand und verzögerte psychotische Störung F2 Schizophrenien und wahnhafte Störung F20 F21 F22 F23 F24 F25 Schizophrenie Schizotype Störung Anhaltende wahnhafte Störung Vorübergehende akute psychotische Störung Induzierte wahnhafte Störung Schizoaffektive Störung Umschriebene Entwicklungsstörung des Sprechens und der Sprache Artikulationsstörung Expressive Sprachstörung Rezeptive Sprachstörung Umschriebene Entwicklungsstörung schulischer Fertigkeiten Lese und Rechtschreibstörung Isolierte Rechtschreibstörung Rechenstörung Kombinierte Störung schulischer Fertigkeiten Umschriebene Entwicklungsstörung der motorischen Funktionen Kombinierte Entwicklungsstörung Tiefgreifende Entwicklungsstörung Frühkindlicher Autismus Atypischer Autismus Rett-Syndrom Andere deintegrative Störung des Kindesalters Hyperkinetische Störung mit Intelligenzminderung und Bewegungsstereotypien Asperger-Syndrom F3 Affektive Störung F30 F31 F32 F34.1 Manische Episode Bipolare affektive Störung Depressive Episode Dysthymia F4 Neurotische, Belastungs- und somatoforme Störung F80.0 F80.1 F80.2 F81 F81.0 F81.1 F81.2 F81.3 F82 F83 F84 F84.0 F84.1 F84.2 F84.3 F84.4 F84.5 Reaktion auf schwere Belastungen und Anpassungsstörungen F43.0 Akute Belastungsreaktion F43.1 Posttraumatische Belastungsreaktion F44 Dissoziative Störung F45 Somatoforme Störung Verhaltensauffälligkeiten mit körperlichen Störungen oder Faktoren F50.0 F50.1 F50.2 F50.3 F50.4 F51.2 Magersucht (Anorexie) Atypische Anorexie Ess-Brechsucht (Bulimie) Atypische Bulimie Essattacken bei anderen psychischen Störungen Nichtorganische Störung des Schlaf-WachRhythmus F6 Persönlichkeitsstörungen Intelligenzminderung (Achse 3) F70 F71 F72 F73 leicht: IQ <70 mittelgradig: IQ <50 schwer: IQ <35 schwerst: IQ <20 F90 F90.0 F90.1 F91 F91.0 F91.1 F91.2 F91.3 F92 Hyperkinetische Störung Einfache Aktivitäts- und Aufmerksamkeitsstörung Hyperkinetische Störung des Sozialverhaltens Störung des Sozialverhaltens ... auf den familiären Rahmen beschränkt ... bei fehlenden sozialen Bindungen ... bei vorhandenen sozialen Bindungen ... mit oppositionellem Verhalten Kombinierte Störungen des Sozialverhaltens und der Emotionen ... mit depressiver Störung Emotionale Störung des Sozialverhaltens ... mit Trennungsangst Phobische Störung ... mit sozialer Überempfindlichkeit ... mit Geschwisterrivalität Störungen sozialer Funktionen mit Beginn in der Kindheit und Jugend Elektiver Mutismus Reaktive Bindungsstörung des Kindesalters Bindungsstörung des Kindesalters mit Enthemmung Ticstörungen Vorübergehende Ticstörung Chronische motorische und vokale Ticstörung Kombinierte Ticstörung (Tourette-Syndrom) Sonstige Verhaltens- und emotionale Störungen mit Beginn in der Kindheit und Jugend Einnässen (Enuresis) Einkoten (Enkopresis) Fütterstörung im frühen Kindesalter Pica Stereotype Bewegungssstörung Stottern Poltern F94.0 F94.1 F94.2 F95 F95.0 F95.1 F95.2 F98 F98.0 F98.1 F98.2 F98.3 F98.4 F98.5 F98.6 F64.2 Störungen der Geschlechtsidentität des Kindesalters F66 Sexuelle Reifungskrisen F7 Verhaltens- und emotionale Störung mit Beginn in der Kindheit und Jugend F92.0 F93 F93.0 F93.1 F93.2 F93.3 F94 F43 F5 F9 214 TEIL 5: ANHANG 5.5. 5.5 LITERATUR Literatur BECK AT, RUSH AJ, SHAW BBF, EMERY G (1979) Cognitive therapy of depression. New York: Guilford Press. ABRAHAMSON LY, SELIGMANN MEP, TEASDALE J (1978) Learned helplessness in humans: Critique and reformulation. Journal of Abnormal Psychology 87: 49-74. BEE H (1989) The Developing Child. New York: Harper & Row. AINSWORTH MDS, BLEHAR M, WATERS E, WALL S (1978) Patterns of attachment: A psychological study of the Strange Situation. Hillsdale: Erlbaum. ALTMAN H, COLLINS M, MUNDY P (1997) Subclinical hallucinations and delusions in nonpsychotic adolescents. Journal of Child Psychology and Psychiatry 38: 413-420. BEEBE B, JAFFE J, LACHMANN F, FELDSTEIN S, CROWN C, JASNOW M (2002) Koordination von Sprachrhythmus und Bindung. In: BRISCH KH, GROSSMANN KE, GROSSMANN E, KÖHLER L (Eds.) Bindung und seelische Entwicklungswege. Stuttgart: Klett-Cotta: 47-85. ANDREE M (2007) Archäologie München: Wilhelm Fink Verlag. BEEK K (2003) Im Psychiatrie 3: 12-15. der Medienwirkung. Schatten der Kindheit. Soziale ANSTENDIG KA (1999) Is selective mutism an anxiety disorder? Rethinking DSM-IV classification. Journal of Axiety Disorders 13: 417-434. BELSKY J (2001) Emanuel Miller Lecture Developmental risks (still) associated with early child care. Journal of Child Psychology and Psychiatry 42: 845-859 . ARMETEROS JL, DAVIES M (2006) Antipsychotics in eary onset Schizophrenia. European Child and Adolescent Psychiatry 15:141-148. BENKERT O, HIPPIUS H (1998) Kompendium der psychiatrischen Pharmakotherapie. Springer. Berlin-Heidelberg-New York: 7. Auflage. ARTINGSTALL K (1999) Munchhausen by Proxy and Munchhausen Syndrome Investigation. Boston: CRC Press Boca Raton. BENTOVIM A (1999) Zum Verständnis der Entwicklung sexuell missbrauchenden Verhaltens. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. ASHER R (1951) Munchhausen’s syndrome. Lancet I: 339341. BENTOVIM A, ELTON A, HILDEBRAND J, TRANTER M, VIZARD E (Eds., 1988) Child Sexual Abuse within the Family: Assessment and Treatment. London: John Wright. ASTER M VON (2001) Entwicklungsansätze, Diagnostik und Therapie der umschriebenen Rechenstörung. Psycho 27: 425-431. BENTOVIM M (1999) Missbrauchszentrierte Therapie bei kindlichen und jugendlichen Opfern sexuellen Missbrauchs. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. ATZABA-PORIA N, PIKE A, DEATER-DECKARD K (2004) Do risk factors for problem behaviour act in a cumulative manner? An examination of ethnic minority and majority children through an ecological perspective. Journal of Child Psychology and Psychiatry 45: 707-718. BERGMANN F (2002) Off-label-use: Zulassungsstatus oder Stand der Wissenschaft – was gilt es zu berücksichtigen? Neurotransmitter 13: 8-12. BACKHAUS J (1999) Schlafstörungen, Göttingen: Hogrefe. BAILEY DB, HATTON DD, MESIBOV G, AMENT N, SKINNER M (2000) Early Development, Temperament, and Functional Impairment in Autism and Fragile X Syndrome. Journal of Autism and Developmental Disorders 30: 49-59. BICKEL L, TAUSCH-FLAMMER D (2000) Wenn Kinder nach dem Sterben fragen. Freiburg: Herder. BICKMAN L, FOSTER M, LAMBERT W (1996) Who gets hospitalized in a continuum of care? Journal of the American Academy of Child and Adolescent Psychiatry 35: 74-80. BARENBAUM J, RUCHKIN V, SCHWAB-STONE M (2004) The psychosocial aspects of children exposed to war: Practice and policy initiatives. Journal of Child Psychology and Psychiatry 45: 41-62. BODEN JM, FERGUSSON DM, HORWOOD LJ (2008) Early motherhood and subseqeunt life outcomes. Journal of Child Psychology and Psychiatry 49: 151-160. BARKMANN C, ROMER G, WATSON M, SCHULTEMARKWORT M (2007) Parental physical illness as a risk for psychosocial maladjustment in children and adolescents: Epidemiological findings from a national survey in Germany. Psychosomatics 48: 476-481. BÖKER W, CIOMPI L, DORMAGEN H, SCHNYDER U, SAUVANT JD (2000) Krisenintervention in der Psychiatrie. Bern: Huber. BOLTON D, HILL J, O’RYAN D, UDWIN O, BOYLE S, YULE W (2004) Long-term effects of psychological trauma on psychosocial functioning. Journal of Child Psychology and Psychiatry 45: 1007-1014. BARTH R (1994) Prävention von Misshandlung und Vernachlässigung: Ein Beratungsangebot für Eltern mit Säuglingen und Kleinkindern in Australien. In: KÜRNER P, NAFROTH R (Eds.) Die vergessenen Kinder: Vernachlässigung und Armut in Deutschland. Köln: PapyRossa:139-156. BOSCH G (1970) Infantile Autism. New York: Springer. BASSETT AS, CHOW EWC (1999) 22q11 deletion syndrome. A genetic subtype of schizophrenia. Biological Psychiatry 46: 882-891. BOWLBY J (1969) Attachment and loss. London: The Hogarth Press. BOWLBY J (1973) Trennung. Psychische Schäden als Folge der Trennung von Mutter und Kind. München: Kindler. BECK AT (1967) Depression: Clinical, experimental and theoretical aspects. New York: Harper & Row. 215 TEIL 5: ANHANG 5.5 LITERATUR BRYANT-WAUGH R (2006) Recent developments in anorexia nervosa. Child and Adolescent Mental Health 11: 7681. BOWLBY J (1979) Das Glück und die Trauer. Herstellung und Lösung affektiver Bindungen. Stuttgart: Klett-Cotta. BOXBÜCHER M, EGIDI K (1996) Systemische Krisenintervention. Tübingen: DGVT-Verlag. BULLENS R (1999) Der Täter ist ein netter Mensch. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. BRADLEY RH, CORWYN RF, MCADOO HP, COLL CG (2001) The home environment of children in the United States Part I: Variations by age, ethnicity, and poverty status. Child Development 72: 1844-1867. BUSCH M (1993) Begriff, Inhalt und Umfang der Inobhutnahme nach § 42 SGB 8. Zeitschrift für Jugendhilfe 80: 129135. BRAMBLE D, FEEHAN C (2005) Psychiatrist’s Use of Melatonin with Children. Child and Adolescent Mental Health 10: 145-149. BUSH K, KIVLAHAN R, MCDONELL MB, FIHN SD, BRADLEY KA (1998) The AUDIT alcohol consumption questions (AUDIT-C): An effective brief screening test for problem drinking. Arch Intern Med 158: 1789-1795. BRAZELTON TB, CRAMER BG (1994) Die frühe Bindung: Die erste Beziehung zwischen dem Baby und seinen Eltern. Stuttgart: Klett-Cotta. BUYSE ME (Ed., 1990) Chromosome X, Chromosome XYY. In: Birth Defects Encyclopedia. Cambridge, Massachusetts: Blackwell Scientific Publications: 400-401. BRENT DA, BAUGHER M, BRIDGE J, CHEN T, CHIAPPETTA L (1999) Age- and sex-related risk factors for adolescent suicide. Journal of the American Academy of Child and Adolescent Psychiatry 38: 1497-1505. CALLIAS M (1994) Parent Training. In: RUTTER M, TYLOR E, HERSOV L (1994) Child and Adolescent Psychiatry. Blackwell Science, 3. Auflage: 918-935. BRENT DA, BRIDGE J, JOHNSON BA, CONNOLLY J (1996) Suicidal behavior runs in families. A controlled family study of adolescent suicide victims. Archives of General Psychiatry 53: 1145-1152. CAPLAN R (1994) Childhood schizophrenia: Assessment and treatment. Psychoses and Pervasive Developmental Disorders 3:15-30. BRETHERTON I (2002) Konstrukt des inneren Arbeitsmodells. In: BRISCH KH, GROSSMANN KE, GROSSMANN E, KÖHLER L (Eds.) Bindung und seelische Entwicklungswege. Stuttgart: Klett-Cotta: 13-46. CASSIDY J, SHAVER PR (1999) Handbook of attachment. New York: Guilford Press. CHRISTIANSEN C (2002) Förderung der phonologischen Bewusstheit zur Vorbeugung von Lese- Rechtschreibschwierigkeiten für Kindergarten und Schulanfang. Ministerium für Bildung, Wissenschaft, Forschung und Kultur des Landes Schleswig-Holstein (Ed.; 2002) Arbeitsblätter zur Förderung der phonologischen Bewusstheit am Schulanfang. Kronshagen: Joost. BRETHERTON I, RIDGEWAY D, CASSIDY J (1990) Assessing internal working models of the attachment relationsship. In: GREENBERG MT, CICCHETTI D, CUMMINGS EM (Eds.) Attachment in the preschool years. Chicago: University of Chicago Press: 273-311. BRETHERTON I, WATERS E (Eds., 1985) Growing points in attachment theory and research. Monographs of the Society for Research in Child Development 50. CIOMPI L, KUPPER Z, AEBI E, RÜDI H, SEIDLER M (1993) Das Pilotprojekt “Soteria Bern” zur Behandlung akut Schizophrener: II. Ergebnisse einer vergleichenden prospektiven Verlaufsstudie über 2 Jahre. Nervenarzt 64: 440-450. BREUER I (2002) Plädoyer für eine offene Gesellschaft. Zum 100. Geburtstag von Karl Popper. Sendung des Deutschlandfunks am 25. Juli 2002. BRIDGE JA, GOLDSTEIN TR, BRENT DA (2006) Adolescent suicide and suicidal behavior. Journal of Child Psychology and Psychiatry 47:372-394. CLARK DA, STEER RA (1996) Empirical status of the cognitive model of anxiety and depression. In: Salkovskis PM (Ed.) Frontiers of cognitive therapy. New York: Guilford Press: 75-96. BRIEGEL W (2006) Psychiatrische Aspekte bei Deletion 22q11.2; Informationsbroschüre des Vereins „Kinder mit DiGeorge-Syndrom-22q11 Deletion (KIDS-22q11. e.V., Blumenweg 2, 97448 Waltershofen). COLLISHAW S, MAUGHAN B, GOODMAN R, PICKLES A (2004) Time trends in adolescent mental health. Journal of Child Psychology and Psychiatry 45: 1350-1362. BRISCH KH (1999) Bindungsstörungen. Von der Bindungstheorie zur Therapie. Stuttgart: Klett-Cotta. CRITTENDEN P (1999) Anwendung der Bindungstheorie in Beratung/Therapie. In: SUESS GJ, PFEIFER WP (Eds.) Frühe Hilfen. Gießen: Psychosozial: 86-106. BRISCH KH, GROSSMANN KE, GROSSMANN E, KÖHLER L (Eds., 2002) Bindung und seelische Entwicklungswege. Stuttgart: Klett-Cotta: 47-85. DAWSON DA, GRANT BF, STINSON FS (2005) The AUDIT-C: Screening for alcohol use disorders and risk drinking in the presence of other psychiatric disorders. Comprehensive Psychiatry 46: 405-16. BROWN TE (Ed.; 2000) Disorders and comorbidities in children, adolescents and adults. Washington DC: American Academic Press. DEMETER K (2000) Assessing the developmental level in Rett syndrome: An alternative approach? European Child & Adolescent Psychiatry 9: 227-233. BRUNNER J (1990) Acts of meaning. Cambridge MA: Harvard University Press. DERESLEY J (2004) Cognitive therapy for children, young people and families: Considering service provision. Child and Adolescent Mental Health 9: 15-20. 216 TEIL 5: ANHANG 5.5 LITERATUR WARSCHBURGER P (2007) Übermäßiger Medienkonsum von Kindern und Jugendlichen. Risiken für Psyche und Körper. Dt. Ärzteblatt 104: 2262-5. DERUBEIS RJ, CRITS-CHRISTOPH P (1998) Empirical supported individual and group psychological treatments for adult mental disorder. Journal of Consulting and Clinical Psychology 66: 37-52. EHRLICH S, QUERFELD U, PFEIFFER E (2006) Refeeding oedema. An important complication in the treatment of anorexia nervosa. European Child and Adolescent Psychiatry 15: 241-243. DIEHL A, MANN K (2005) Früherkennung von Alkoholabhängigkeit. Deutsches Ärzteblatt 102: 1894-1899. DIXON A, HOWIE P, STARLING J (2004) Psychopathology in female juvenile offenders. Journal of Child Psychology and Psychiatry 45: 1150-1158. EL-SHEIK M, FLANAGAN E (2001) Parental problem drinking and children’s adjustment: Family conflict and parental depression as mediators and moderators of risk. Journal of Abnormal Child Psychology 29: 417-432. DOHERTY MB, MANDERSON M, CATER-AKE L (1987) Time-limited psychiatric hospitalization of children: A model and three-year outcome. Hospital and Community Psychiatry 38: 643-7. EL-ZEIN RA, ABDEL-RAHMAN SZ, HAY M, LOPEZ M, BONDY M, MORRIS DL, LEGATOR MS (2005) Cytogenetic effects in children treated with methylphenidate. Cancer Letters 230: 284-291. DORNES M (1993) Der kompetente Säugling. Frankfurt: Fischer. ENDRES J (1997) Kriminalistik 97: 490-499. DOSE H (2002) Das EEG bei Epilepsien im Kindes- und Jugendalter. Hamburg: Desitin Arzneimittel GmbH. Sexueller Kindesmissbrauch. EREL O, BURMANN B (1995) Interrelatedness of marital relations and parent-child relations: A meta-analytic review. Psychological Bulletin 118: 108-132. DREWETT R, BLAIR P, EMMETT P, EMOND A (2004) Failure to thrive in the term and preterm infants of mothers depressed in the postnatal period: A populations-based birth cohort study. Journal of Psychology and Psychiatry 45: 359366. ESSER G (1994) Ablehnung und Vernachlässigung im Säuglingsalter. In: KÜRNER P, NAFROTH R (Eds.), Die vergessenen Kinder: Vernachlässigung und Armut in Deutschland. Köln: PapyRossa: 72-80. DUMMER-SMOCH L (2002) Mit Fantasie und Fehlerpflaster: Hilfen für Eltern und Lehrer legasthenischer Kinder. München: Reinhardt. ESSER G, FRITZ A, SCHMIDT MH (1991) Die Beurteilung der sittlichen Reife Heranwachsender im Sinne des § 105 – Versuch einer Operationalisierung. Monatsschrift Kriminologie 6: 356-368. DUNN J (2001) Children’s development and adjustment in different family settings. In: Child Mental Health in Europe: Common Currency or Tower of Brussels? Association for Child Psychology and Psychiatry, Occasional Papers 17: 17-24. EVERS S, POTHMANN R, ÜBERALL M, NAUMANN E, GERBER WD (2001) Therapie idiopathischer Kopfschmerzen im Kindesalter. Monatsschrift Kinderheilkunde 149: 1222-1230. DUNN J (2004) Annotation: Childen’s relationships with their non-resident fathers. Journal of Child Psychology and Psychiatry 45: 659-671. FEGERT JM (1999) Betroffene, Helfer und Strafverfolger. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. DUNN J, CHENG H, O'CONNOR TG, BRIDGES L (2004) Children’s perspectives on their relationships with their nonresident fathers: influences, outcomes and implications. Journal of Child Psychology and Psychiatry 45: 553-566. FEGERT JM, SCHULZ J, BERGMANN R, TACKE U, BERGMANN KE (1997) Schlafverhalten in den ersten drei Lebensjahren. Praxis der Kinderpsychologie und Kinderpsychiatrie 46: 69-91. DUNST CJ, TRIVETTE C, DEAL A (1994) Supporting and strengthening families. Cambridge MA: Brookline Books. DYCK MH, HAY D, ANDERSON M, SMITH LM, PIEK J, HALLMAYER J (2004) Is the discrepancy criterion for defining developmental disorders valid? Journal of Child Psychology and Psychiatry 45: 979-995. FELDMAN R (2006) From biological rhythms to social rhythms: Physiological precursors of mother-infant synchrony. Developmental Psychology 42: 175-188. DYKENS E, HODAPP RM (2001) Research in Mental Retardation: Toward an Etiologic Approach. Journal of Child Psychology and Psychiatry 42: 49-71. FELDMAN R (2007) Parent-infant synchrony and the construction of shared timing; physiological precursors, developmental outcomes, and risk conditions. Journal of Child Psychology and Psychiatry 48: 329-354. DYREGROV A, YULE W (2006) A Review of PTSD in Children. Child and Adolescent Mental Health 11: 176-184. FERGUSSON DM, SWAIN-CAMPBELL NR, HORWOOD LJ (2004) How does childhood economic disadvantage lead to crime? Journal of Child Psychology and Psychiatry 45: 956966. EBE M, HOMMA I (2002) Leitfaden für die EEG-Praxis. München: Urban & Fischer. FISHER N, HAPPÉ F, DUNN J (2004) The relationship between vocabulary, grammar, and false belief task performance in children with autistic spectrum disorders and children with moderate learning difficulties. Journal of Child Psychology and Psychiatry 46: 409-419. EGGERS C (2002) Schizophrenie in Kindheit und Adoleszenz: Symptome, klinischer Verlauf, Ätiologie und therapeutische Aspekte. Zeitschrift für ärztliche Fortbildung und Qualitätssicherung 96:567-577. EGMOND-FRÖHLICH A VAN, MÖßLE T, AHRENSEIPPER S, SCHMID-OTT G, HÜLLINGSHOST R, 217 TEIL 5: ANHANG 5.5 LITERATUR FLAMMER A (1990) Erfahrung der eigenen Wirksamkeit. Einführung in die Psychologie der Kontrollmeinung. Bern: Huber. GERLACH M, WARNKE A, WEWETZER C (Ed., 2004) Neuropsychopharmaka im Kindes- und Jugendalter. Wien: Springer. FLAMMER A, NEUENSCHWANDER MP, GROB A (1995) Sekundäre Kontrolle. Ein Vergleich mit verwandten Konzepten. Forschungsbericht 1995-1. Universität Bern: Institut für Psychologie. GONTARD A VON (2001) Einnässen im Kindesalter. Erscheinungsformen – Diagnostik – Therapie. Stuttgart: Thieme. GOPNIK A, MELTZOFF AN, KUHL PK (1999) The scientist in the crib. New York: Morrow. FLEISCHHAKER C, PRIEMER K, SCHULZ E, REMSCHMIDT H (2002) Psychotische Störungen und Drogenmissbrauch bei Adoleszenten. Zeitschrift für Kinderund Jugendpsychiatrie und Psychotherapie 30: 87-95. GOTTMAN JM (1993) The roles of conflict management, escalation, and avoidance in marital interaction: A longitudinal view of five types of couples. Journal of Consulting and Clinical Psychology 61: 6-15. FONAGY P, STEELE H, STELLE M (1991) Intergenerational patterns of attachment: Maternal representations during pregnancy and subsequent infan-mother attachments. Child Development 62: 891-905. GOULD MS, FISHER P, PARIDES M, FLORY M, SHAFFER D (1996) Psychosocial risk factors of child and adolescent completed suicide. Archives of General Psychiatry 53: 1155-1162. FONAGY P, TARGET M, COTTRELL D, PHILLIPS J, KURTZ Z (2002) What works for whom? A critical review of treatments for children and adolescents. New York: Guilford Press. GRAWE K, DONATI R, BERNAUER F (1994) Psychotherapie im Wandel. Von der Konfession zur Profession. Göttingen: Hogrefe. FRAIBERG SE, ADELSON E, SHAPIRO V (1975) Ghosts in the nursery. Journal of the American Academy of Child Psychiatry 14:387-421. GREEN J (2006) Annotation: The therapeutic alliance – a significant but neglected variable in child mental health studies. Journal of Child Psychology and Psychiatry 47:425435. FRIEDMAN ES, THASE ME, WRIGHT JH (2008) Cognitive and Behavioral Therapies. In: Tasman A, Kay J, Lieberman JA, First MB, Maj M: Psychiatry. London: Wiley, 3. Auflage. GRICE HP (1975) Logic and conversation. In: COLE P, MORAN JL (Eds.) Syntax and Semantics, Band 3: Speech acts. New York: Academic Press: 41-58. FROSTER U (Ed., 1997) Das Fragile-X-Syndrom. München: Quintessenz. GRICE HP (1989) Studies in the way of words. Cambridge MA: Harvard University Press. FUNG D, MANASSIS K, KENNY A, KISKSENBAUM L (2002) Web-based CBT for selective mutism. Journal of the American Academy of Child and Adolescent Psychiatry 41: 112-113. GRUBER T (1998) Kriterien für eine Veränderungseinschätzung im Team als Grundlage für eine prognostische Einschätzung von jugendlichen Sexualstraftätern. LKH Viersen: Unveröffentlichtes Formular. FÜRSTENAU P (1994) Entwicklungsförderung durch Therapie. Grundlagen psychoanalytisch-systemischer Psychotherapie. München: Pfeiffer 2. Auflage. GÜNTER M (2008) Die Aufmerksamkeitsdefizithyperaktivitätsstörung (ADHS). Kinder und Jugendmedizin 7-12. FÜRSTENAU P (2001) Psychoanalytisch verstehen Systemisch denken - Suggestiv intervenieren. Stuttgart: Pfeiffer bei Klett-Cotta. GÜNTER M, BOOS R (1995) Bedeutung und nosologische Einordnung der „abnormen Reaktionsbereitschaft“ beim Münchhausen-by-proxy-Syndrom. In: GÜNTER M (Ed., 1995) Täter und Opfer. Bern: Hans Huber. GALLER JR, HARRISON RH, RAMSEY F (2006) Bedsharing, breastfeeding, and maternal moods in Barbados. Infant Behavior and Development 29: 526-534. GARDNER RA (1998) The Parental Alienation Syndrome. New Jersey: Creative Therapeutics. HAAN M DE, BELSKY J, REID V, VOLEIN A, JOHNSON MH (2004) Maternal personality and infants’ neural and visual responsivity to facial expressions of emotion. Journal of Child Psychology and Psychiatry 45: 1209-1218. GASTPAR M, MANN K, ROMMELSPACHER H (Eds., 1999) Lehrbuch der Suchterkrankungen. Stuttgart: Thieme. HABEL E, SALDECK D (1998) Die Geschichte von Katharina aus der Sendung mit der Maus. Köln: VGS. GEHRMANN J, PRANKEL BH, STAFE N, REPP B, BISCHOFF L (2005) Die Multisystemische Familientherapie der Essstörungen nach dem Rotenburger Entwicklungsmodell verkürzt die stationäre Behandlungsdauer. Beitrag zur 101. Jahrestagung der Deutschen Gesellschaft für Kinder- und Jugendmedizin in Bremen. HACKER W (1986) Arbeitspsychologie: Psychische Regulation von Arbeitstätigkeiten. Berlin: Verlag der Wissenschaften. HACKING I (1984) Emergence of Probability. Cambridge: Cambridge University Press. HADDON H (2003) Supergute Tage oder Die sonderbare Welt des Christopher Boone. München: Goldmann. GERLACH M, BAVING L, FEGERT J (2006) Therapie mit Lithiumsalzen in der Kinder- und Jugendpsychiatrie – Klinische Wirksamkeit und praktische Empfehlungen. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie 34: 181-189. HAGBERG B (1993) Rett Syndrome - Clinical and Biological Aspects: Studies on 130 Swedish Females. Cambridge University Press. HAHLWEG K (2001) Prävention von kindlichen Verhaltensstörungen. Bevor das Kind in den Brunnen fällt. In: 218 TEIL 5: ANHANG 5.5 LITERATUR HYSING M, ELGEN I, GILLBERG C, LIE SA, LUNDERVOLD AJ (2007) Chronic physical illness and mental health in children. Results fro a large-scale population stdy. Journal of Child Psychology and Psychiatry 48: 785-792. DEUTSCH W, WENGLORZ M (Eds.) Zentrale Entwicklungsstörungen bei Kindern und Jugendlichen. Stuttgart: Klett-Cotta. HANCOX RJ, MILNE BJ, POULTON R (2004) Association between child and adolescent television viewing and adult health: a longitudinal birth cohort study. Lancet 364: 257262. JACOBSON B, EKLUND G, HAMBERGER L, LINNARSSON D, SEDVALL G, VALVERUS M (1987) Perinatal origin of adult self-destructive behavior. Acta Psychiatrica Scandinavica 76: 364-371. HANDEN BL, GILCHRIST R (2006) Practitioner Review: Psychopharmacology in children and adolescents with mental retardation. Journal of Child Psychology and Psychiatry 47: 871-882. JAFFE F, BEEBE B, FELDSTEIN S, CROWN CL, JASNOW MD (2001) Rhythms of dialogue in infancy. Monographs of the Society for Research in Child Development 66 (2, No. 265). HARTMAN CA, HOX J, MELLENBERGH GJ, BOYLE MH, OFFORD DR, RACINE Y, MCNAMEE J, GADOW KD, SPRAFKIN J, KELLY KL, NOLAN ED, TANNOCK R, SCHACHAR R, SCHUT H, POSTMA I, DROST R, SERGEANT JA (2001) DSM-IV Internal Construct Validity: When a Taxonomy Meets Data. Journal of Child Psychology and Psychiatry 42, 817-836. JANSEN H, MANNHAUPT G, MARX H, SKOWRONEK H (1999) Bielefelder Screening zur Früherkennung von LeseRechtschreibschwierigkeiten (BISC). Göttingen: Hogrefe. JUFFER F, STAMS G-J JM, VAN IJZENDOORN MH (2004) Adopted children’s problem behavior is significantly related to their ego resiliency, ego control, and sociometric status. Journal of Child Psychology and Psychiatry 45: 697-706. HARTMANN HP (1999) Psychisch kranke Mütter und ihre Kinder – Beziehungsstörungen und ihre Behandlung. In: SUESS GJ, PFEIFER WP (Eds., 1999) Frühe Hilfen: Die Anwendung von Bindungs- und Kleinkindforschung in Erziehung, Beratung, Therapie und Vorbeugung. Gießen: Psychosozial: 246-267. KADERSJÖ B, GILLBERG C (2001) The Comorbidity of ADHD in the General Population of Swedish School-Age Children. Journal of Child Psychology and Psychiatry 42, 487-492. HARTMANN HP (2001) Stationär-psychiatrische Behandlung von Müttern mit ihren Kindern. Praxis der Kinderpsychologie und Kinderpsychiatrie 50: 537-551. KAZDIN AE, WHITLEY M, MARCIANO PL (2006) parenttherapist alliance and therapeutic change in the treatment of children referred for oppositional, aggressive, and antisocial behavior. Journal of Child Psychology and Psychiatry 47:425-435. HÄSSLER F, HARTMANN C, BUCHMANN J (2006) Parasuizidale Handlungen im Kindes- und Jugendalter aus Sicht des erstversorgenden Notarztes. Kinder und Jugendmedizin 6: 38-42. KELLER PS, CUMMINGS EM, DAVIES PT (2005) The role of marital discord and parenting in relations between parent problem drinking and child adjustment. Journal of Child Psychology and Psychiatry 46: 943-951. HATTON D, BAILEY DB, HARGETT-BECK MQ, SKINNER M, CLARK RD (1999) Behavioral style of young boys with fragile X syndrome. Dev Med & Child Neur 41: 625-32. Kinderschutzzentrum Berlin e.V. (Ed., 1996) Risiken und Ressourcen. Vernachlässigungsfamilien, kindliche Entwicklung und präventive Hilfen. Gießen: Psychosozial. HAY DF, PAYNE A, CHADWICK A (2004) Peer relations in childhood. Journal of Child Psychology and Psychiatry 45: 84-108. KLANN-DELIUS G (2002) Bindung und Sprache in der Entwicklung. In: BRISCH KH, GROSSMANN KE, GROSSMANN E, KÖHLER L (Eds.) Bindung und seelische Entwicklungswege. Stuttgart: Klett-Cotta: 87-107. HEBEBRAND J (2004) Ticstörungen. Monatschrift Kinderheilkunde 152: 1313-1318. HELGELAND MI, TORGERSEN S (2005) Stability and prediction of schizophrenia from adolescence to adulthood. European Child and Adolescent Psychiatry 14: 83-94. KLEIMANN M, MÖSSLE T, REHBEIN F, PFEIFFER C (2007) Mediennutzung, Schulerfolg, Jugendgewalt und die Krise der Jungen. Evangelische Jugendhilfe 84: 212-233. HENGGELER S, SWENSON CC (2005) Die Multisystemische Therapie. Familiendynamik 30: 28-144. KLEINMANN K (2001) Verstehen, Beobachten und gezieltes Fördern von LRS-Schülern. Dortmund: Borgmann. HERPERTZ-DAHLMANN B, RESCH F, SCHULTEMARKWORT M, WARNKE A (Eds., 2003) Entwicklungspsychiatrie. Stuttgart: Schattauer. KLEINMANN K (2002) Lese-Rechtschreib-Schwäche? Das Basistraining – anschaulich und systematisch. Horneburg: Persen. HIPP M, STAETS S (2003) Familiäre Ressourcen stärken: Das Präventionsprojekt „Kipkel“. Soziale Psychiatrie 3: 2730. KLEMENZ B (2003) Ressourcenorientierte Diagnostik und Intervention bei Kindern und Jugendlichen, Tübingen: DGVT-Verlag. HOLLIN CR, HWELLS K (Eds., 1991) Clinical approaches to sex offenders and their victims. Chichester: John Wiley. HOMEIER Mabuse. S (2006) Sonnige Traurigtage. KLISCHE A (2007) Marburg: Tectum. Frankfurt: Leseschwäche gezielt beheben. KLUG B, HEBEBRAND J, REMSCHMIDT H (1999) Therapie des Gilles-de-la-Tourette-Syndroms. Kinderärztliche Praxis 70: 466-482. HÖRBURGER C (1996) Krieg im Fernsehen. Didaktische Materialien und Analysen für die Medienerziehung. Tübingen: Verein für Friedenspädagogik. 219 TEIL 5: ANHANG 5.5 LITERATUR KÖHLER L (1999) Anwendung der Bindungstheorie in der psychoanalytischen Praxis: In: SUESS GJ, PFEIFER WP (Eds., 1999) Frühe Hilfen. Gießen: Psychosozial S.107-140. KUSSMAL A (1877) Die Stoerungen der Sprache. Leipzig: F.C.W. Vogel. KUTCHER SP (1997) Child and adolescent psychopharmacology. Philadelphia: Saunders. KÖHLER L, RIGBY M (2003) Indicators of children’s development: considerations when constructing a set of national Child Health indicators for the European Union. Child: Health, Care and Development 29: 551-558. KUTZA R (1997) Lebenskompetenzprogramme für Suchtprävention an Schulen. In: FRANZ HJ (Ed.) Jugend – Gesundheit – Drogen. Weingarten: Pädagogische Hochschule. KOLK BA VAN DER, HOSTETLER A, HERRON N, FISLER RE (1994) Trauma and the development of borderline personality disorder. Psychiatr Clin North Am. 17: 715-730. LAESSLE RG (2001) Adipositas im Kindes- und Jugendalter. Berlin: Springer. KOOPMAN C, CLASSEN C, CARDENA E, SPIEGEL D (1995) When disaster strikes, acute stress disorder may follow. J Trauma Stress. 8: 29-46. LAMERZ A, KUEPPER-NYBELEN J, BRUNING N, WEHLE C, TROST-BRINKHUES G, BRENNER H, HEBEBRAND J, HERPERTZ-DAHLMANN B (2004) Prevalence of obesity, binge eating, and night eating in a cross-sectional field survey of 6-year-old children and their parents in a German urban population. Journal of Child Psychology and Psychiatry 46: 385-393. KOPERA-FRYE K, CONNOR PD, STREISSGUTH AP (2000) Recent advances in fetal alcohol syndrome: Implications for diagnosis, intervention, and prevention. In LIEBER CS, SEITZ HK (Eds.) Alkoholismus und Alkoholische Organschäden. Heidelberg: Johann Ambrosius Barth, 2. Auflage. LANDOLT MA, VOLLRATH M, RIBI K, GNEHM HE, SENNHAUSER FH (2003) Incidence and associations of parental and child posttraumatic stress symptoms in pediatric patients. Journal of Child Psychology and Psychiatry 44: 1199-1207. KOPP CB (1982) Antecedents of self-regulation: A developmental perspective. Developmental Psychology 18: 199214. KOTSOPOULOS S, KANIGSBERG J, COTE A, FIEDOROWICZ C (1987) Hallucinatory experiences in nonpsychotic children. Journal of the American Academy of Child and Adolescent Psychiatry 26: 375-380. LANG NDJ VAN, BOOSMSMA A, SYTEMA S, BILDT AA DE, KRAIJER DW, KETELAARS C, MINDERAA RB (2006) Structural equation analysis of a hypothesised symptom model in the autism spectrum. Journal of Child Psychology and Psychiatry 47:37-44. KREUZ FR, PELZ F, PLATE I, ZOLL B (1994) Martin-BellSyndrom bei einem Mädchen – ein ungewöhnlicher, sporadischer Fall? Monatsschrift Kinderheilkunde 142: 341-344. LARGO RH (2000) Kinderjahre. Die Individualität des Kindes als erzieherische Herausforderung. München: Piper. KRIESEL D (2008) Ein kleiner Überblick über neuronale Netze. www.dkriesel.com. LARGO RH (2001) Babyjahre. Die frühkindliche Entwicklung aus biologischer Sicht. München: Piper. KROEN WC (1998) Dasein wenn Kinder trauern. Freiburg: Herder. LARGO RH, CAFLISCH J, HUG F, MUGGLI K, MOLNAR A, MOLINARI L, SHEEHY A, GASSER T (2001) Neuromotor development from 5 to 18 years: Part 1: Timed performance. Developmental Medicine and Child Neurology 43: 436-443. KROL N, MORTON J, DE BRUYN E (2004) Theories of conduct disorder: A causal modelling analysis. Journal of Child Psychology and Psychiatry 45: 727-742. LARGO RH, CAFLISCH JA, HUG F, MUGGLI K, MOLNAR A, MOLINARI L (2001). Neuromotor development from 5 to 18 years: Part 2: Associated movements. Developmental Medicine and Child Neurology 43: 444-453. KROMEYER-HAUSCHILD K, WABITSCH M, KUNZE D (2001) Perzentile für den Body Mass Index für das Kindesund Jugendalter unter Heranziehung verschiedener deutscher Stichproben. Monatsschrift Kinderheilkunde 149: 807818. LAUCHT M, SCHMIDT MH (2004) Mütterliches Rauchen in der Schwangerschaft. Monatsschrift Kinderheilkunde 152: 1286-1294. KRUPINSKI M, TUTSCH-BAUER E, FRANK R, BRODHERR-HEBERLEIN S, SOYKA M (1995) Münchhausen-by-proxy-Syndrom. Nervenarzt 66: 36-40. LEE S-H, STÜLPNAGEL C VON, HEINEN F (2006) Therapie der Migräne im Kindesalter. Monatsschrift Kinderheilkunde 154: 764-772. KUNZE H, KALTENBACH L (Eds., 2005) Psychiatrie-Personalverordnung. Stuttgart: Kohlhammer, 5. Auflage. LEIBER B, OLBRICH G (1996) Die klinischen Syndrome. München: Urban & Schwarzenberg, 8. Auflage, CD: 1997. KÜRNER P, NAFROTH R (Eds., 1994) Die vergessenen Kinder. Armut und Vernachlässigung in Deutschland. Köln: PapyRossa. LEMBKE M (1999) Therapeutische Angebote für Sexualstraftäter und die geplanten Gesetzesänderungen. Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. KÜSPERT P (2003) Wie Kinder leicht lesen und schreiben lernen. Ratingen-Lintorf: Oberstebrink. KÜSPERT P, SCHNEIDER W (2000) Hören, lauschen, lernen. Sprachspiele für Kinder im Vorschulalter. Würzburger Trainingsprogramm zur Vorbereitung auf den Erwerb der Schriftsprache. Göttingen: Vandenhoek & Ruprecht. LEMPP R, SCHÜTZE G, KÖHNKEN G (2003) Forensische Psychiatrie des Kindes- und Jugendalters. Darmstadt: Steinkopff, 2.Auflage. 220 TEIL 5: ANHANG 5.5 LITERATUR MARTINIUS J, FRANK R (Eds., 1990) Vernachlässigung, Missbrauch und Misshandlung von Kindern. Bern: Hans Huber. LENZ A (2005) Kinder psychisch kranker Eltern. Göttingen: Hogrefe. LEONARD NH, BEAUVAIS LL, SCHOLL RW (1999) Work motivation: The incorporation of self based processes. Human Relations 52: 969-998. MARTINS C, GAFFAN E (2000) Effects of Early Maternal Depression on Patterns of Infant-Mother Attachment: A Meta-Analytic Investigation. Journal of Child Psychology and Psychiatry 41: 737-746. LIER L, GAMMELTOFT M, KNUDSEN IJ (1995) Early mother-child relationship. The Copenhagen model of early preventive intervention towards mother infant relationship disturbances. Arct. Med. Res., 54, Suppl. 1: 15-23. MATTEJAT F, LISOFSKY B (Eds., 2001) Nicht von schlechten Eltern. Kinder psychisch Kranker. Bonn: Psychiatrie-Verlag. LINDBERG B (1994) Rett-Syndrom, eine Übersicht über psychische und pädagogische Erfahrungen. Wien: WUV Universitätsverlag. MATTHEWS L, REYNOLDS S, DRISLEY J (2006) Examining Cognitive Models of Obsessive Compulsive Disorder in Adolescents. Behavioural and Cognitive Psychotherapy 35: 149-163. LINEHAN MM, COMPTOIS KA, MURRAY AM, BROWN M, GALLOP R, HEARD H, KORSLUND K, TUTEK D, REYNOLDS S, LINDENBOIM N (2006) Two-year randomized controlled trial and follow-up of dialectical behavior therapy vs. therapy by experts for suicidal behaviors and borderline personality disorder. Archives of General Psychiatry 63: 757-766. MAYES LC, TRUMANN SD (2002) Substance abuse and parenting. In VORSTEIN MH (Ed.) Handbook of parenting. Mahwah, NJ: Erlbaum. MCARDLE P (2004) Adolescent Substance Abuse. Emanuel Miller Lecture and Day Conference am 26.3.2004 in London. LINEHAN MM, TUTEK DA, HEARD HL, ARMSTRONG HE (1994) Interpersonal outcome of cognitive behavioral treatment for chronically suicidal borderline patients. American Jorunal of Psychiatry 151: 1771-1776. MCCLURE RJ, DAVIS PM, MEADOW SR, SIBERT JR (1996) Epidemiology of Munchhausen syndrome by proxy, non-accidental poisoning, and non-accidental suffocation. Arch Dis Child 75: 57-61. LÖCHEL M (2002) Suizidhandlungen im Kindes- und Jugendalter – Verursachung, Beziehung zu Psychose, Früherkennung und Intervention. Forum Kinder- und Jugendpsychiatrie und Psychotherapie 12: 46-61. MCINTYRE MS, ANGLE CR (1973) Psychological ‘biopsy’ in self-poisoning of children and adolescents. American Journal of Disturbed Children 126: 42-46. LORD C, BAILEY A (2002) Autism Spectrum Disorders. In: RUTTER M, TAYLOR E: Child and Adolescent Psychiatry. Oxford: Blackwell Science: 636-663. MEADOW R (1977) Munchhausen syndrome by proxy: The hinterland of child abuse. Lancet II: 343-345. MEDINA KL, NAGEL BH, PARK A, MCQUEENY T, TAPERT SF (2007) Depressive Symptoms in Adolescents: Associations with White Matter Volume and Marijuana Use. Journal of Child Psychology and Psychiatry 48: 592-600. MAGIATI I, CHARMANN T, HWOLIN P (2007) A two-year porspective follw-up study of community-based early intensive behavioural intervention and specialist nursery provision for children with autism spectrum disorders. Journal of Child Psychology and Psychiatry 48: 803-812. MEHRINGER A (1985) Heimkinder: Gesammelte Aufsätze zur Geschichte und zur Gegenwart der Heimerziehung. München: Reinhardt. MAIN M (2002) Organisierte Bindungskategorien von Säugling, Kind und Erwachsenem. In: BRISCH KH, GROSSMANN KE, GROSSMANN K, KÖHLER L (Eds.) Bindung und seelische Entwicklungswege. Stuttgart: KlettCotta S.165-218. MERTIN P, HARTWIG S (2004) Auditory hallucinations in nonpsychotic children: Diagnostic considerations. Child and Adolescent Mental Health 9: 9-14. MAJEWSKI F (1987) Die Alkohol-Embryopathie. Frankfurt: Umwelt und Medizin. MILLER AL, RATHUS JH, LINIHAN MM, WETZLER S, LEIGH E (1997) Dialectical behavior therapy adapter for suicidal adolescents. Journal of Practical Psychology and Behavioral Health 3: 78-86. MANN BJ, SANDERS S (1994) Child dissociation and the family context. J Abnorm Child Psychol. 22 (3): 373-388. MILLER GA, GALANTER E, PRIBAM KH (1973) Strategien des Handelns. Pläne und Strukturen des Verhaltens. Stuttgart: Klett. MARCH J, MULLE K (1998) Obsessive Compulsive Disorder in Children and Adolescents. A Cognitive-Behavioral Treatment Manual. London: Guilford Press. MINDE K (1988) Somatische, psychische, psychosoziale und soziokulturelle Einflüsse. In: REMSCHMIDT H, SCHMIDT MH: Kinder- und Jugendpsychiatrie in Klinik und Praxis. Stuttgart: Thieme: 172-182. MARCUS A, AMMERMANN C, KLEIN M, SCHMIDT MH (1995) Munchhausen syndrome by proxy and factitious illness: Symptomatology, parent-child interaction, and psychopathology of the parents. European Child and Adolescent Psychiatry 4: 229-236. MINNIS H, MARWICK H, ARTHUR J, MCLAUGHLIN A (2006) Reactive attachment disorder – a theoretical model beyond attachment. European Child and Adolescent Psychiatry 15: 336-342. MARTINIUS J (2001) Aufmerksamkeitsdefizitstörung, hyperaktiv, verhaltensgestört – oder was? Pädiatr. Prax. 59: 397-406. MÖCKEL A, BREITENBACH E, DRAVE W, EBERT H (2004) Lese-Schreibschwäche: Vorbeugen, Erkennen, Helfen. Würzburg: Edition Bentheim. 221 TEIL 5: ANHANG 5.5 LITERATUR PAPOUŠEK M (1996) Die intuitive elterliche Kompetenz in der vorsprachlichen Kommunikation als Ansatz zur Diagnostik von präverbalen Kommunikations- und Beziehungsstörungen. Kindheit und Entwicklung 5: 140-146. MOLL GH, ROTHENBERGER A (1999) Nachbarschaft von Tic und Zwang. Nervenarzt 70: 1-10. MONOGHAN JH, JO ROBINSON, JA DODGE (1979) The children's life event inventory. J Psychosom Res 23: 63. PAPOUŠEK M (1998) Das Münchner Modell einer interaktionszentrierten Säuglings-Eltern-Beratung und -Psychotherapie. In: KLITZING K VON (Ed.) Psychotherapie in der frühen Kindheit. Göttingen: Vandenhoeck & Ruprecht: 88119. MRAZEK PB, KEMPE CH (Eds., 1981) Sexually Abused Children and Their Families. Oxford: Pergamon Press. MULDAL S, OCKEY CH (1960) The "double male". New chromosome constitution in Klinefelter's syndrome. Lancet II: 492. PAPOUŠEK M, PAPOUŠEK H (1990) Intuitive elterliche Früherziehung in der vorsprachlichen Kommunikation. Sozialpädiatrie in Praxis und Klinik 12: 521-527 und 579583. MÜLLER T, PATEROK B (1999) Schlaftraining. Göttingen: Hogrefe. MUNTAU AC, BEBLO S, KOLETZKO B (2000) Phenylketonurie und Hyperphenylalaninämie. Monatsschrift Kinderheilkunde 148: 179-193. PAPOUŠEK M, V. HOFACKER N, MALINOWSKI M, JACUBEIT T, COSMOVICI B (1994) Münchner Sprechstunde für Schreibabys. Sozialpädiatrie in der Pädiatrie für Praxis und Klinik 16: 680-686. NAGEL E (1961) The Structure of Science. New York: Hartcourt, Brace, and World. PAULITZ H (2007) Mediengewalt und jugendliche Amokläufe. Zeitschrift für Kindschaftsrecht und Jugendhilfe: 284289. NELSON K (1999) Representations, narrative development, and internal working models. Attachment and Human Development 1: 239-251. PERREN S, ALSAKER FD (2006) Social behavior and peer relationships of victims, bully-victims, and bullies in kindergarten. Journal of Child Psychology and Psychiatry 47: 4557. NISSEN G, FRITZE J, TROTT GE (1998) Psychopharmaka im Kindes- und Jugendalter. Ulm: Gustav Fischer. O’CONNOR TG (2002) Attachment Disorders of Infancy and Childhood. In: RUTTER M, TAYLOR E: Child and Adolescent Psychiatry. Oxford: Blackwell Science 4th Edition: 776792. PETERMANN H, MÜLLER H, KERSCH B, RÖHR M (1997) Erwachsen werden ohne Drogen. Weinheim: Juventa. PETRILL SA, DEATER-DECKARD K (2004) Task orientation, parental warmth and SES account for a significant proportion of the shared environmental variance in general cognitive ability in early childhood: Evidence from a twin study. Developmental Science 7: 25-32. O'CONNOR TG, BYRNE JG (2000) Attachment Measures for Research and Practice. Child and Adolescent Mental Health 12: 187-192. O'CONNOR TG, RUTTER M (2000) Attachment disorder behavior following early severe deprivation: Extension and longitudinal follow-up. J Am Acad Child Adolesc Psychiatry 39: 703-712 . PFEIFFER C, WINDZIO M, KLEIMANN M (2004) Die Medien, das Böse und Wir. Zu den Auswirkungen der Mediennutzung auf Kriminalitätswahrnehmung. Strafbedürfnisse und Kriminalpolitik. Monatszeitschrift für Kriminologie und Strafrechtsreform 87: 415-435. OELTJENDIERS J (1997) Kinder mit dem FraX-Syndrom eine Herausforderung für die heilpädagogische Arbeit (zu beziehen beim Autor, Keukenhof 17, 31840 Hessisch Oldenburg). PLEYER KH (2004) Co-traumatische Prozesse in der Eltern-Kind-Beziehung. Forum der Kinder- und Jugendpsychiatrie und Psychotherapie 14: 48-70. OLWEUS D (1996) Gewalt in der Schule: Was Lehrer und Eltern wissen sollten – und tun können. Bern: Hans Huber. POETS CF (1995) Das Münchhausen-Syndrom. Kriminalistik 8-9: 543-546. ORBACH I (1994) Dissociation, physical pain, and Suizide: a hypothesis. Suizide Life Threat Behav. 24: 68-79. PORJES M (1992) Interventions with the selectivly mute child. Psychology in the Schools 32: 114-123. OUTSEM R VAN (1999) Theoretische und praktische Aspekte der therapeutischen Arbeit mit sexuell missbrauchten Jungen und jungen Männern. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. POTHMANN R, LUKA-KRAUSGRILL U, SEEMANN H, NAUMANN E (2003) Kopfschmerzbehandlung bei Kindern. Monatsschrift Kinderheilkunde151: 320-330. POUSTKA F, GOOR-LAMBO G VAN (2000) Fallbuch Kinder- und Jugendpsychiatrie. Bern: Hans Huber. PAPOUŠEK H PAPOUŠEK M (1987) Intuitive parenting: A dialectic counterpart to the infant's integrative competence. In OSOFSKY JD (Ed.), Handbook of infant development New York: Wiley, 2nd Edition: .669-720. PRANKEL BH (1996) Chronische intrafamiliäre Ambivalenz als Auslöser einer transienten dissoziativen Störung (Pseudohalluzination) bei einer Jugendlichen. Psychiatrische Praxis 23: 30. PAPOUŠEK M (1995) Frühe Störungen der Eltern-KindBeziehungen im Säuglingsalter: Ein präventiver Ansatz zur Früherkennung und Behandlung. In: SCHNEIDER H (Ed.), Die frühe Kindheit. 51. Psychotherapie-Seminar Freudenstadt. Heidelberg: Mattes: 1-21 PRANKEL BH (2001a) Der Begriff der Aggression im Sprachspiel: Alltagsbedeutungen, wissenschaftliche Konzepte und ihre Wirkungen. In: MIELKE HP (2001) Aggression – Gewalt – Kriegsspiel. Goch: Völker 9-25. 222 TEIL 5: ANHANG 5.5 LITERATUR PRANKEL BH (2001b) Der Rotenburger Kooperationsstandard. Forum der Kinder- und Jugendpsychiatrie und Psychotherapie 11: 25-34. RIDDLE MA, KASTELIC EA, FROSCH E (2001) Pediatric psychopharmacology. Journal of Child Psychology and Psychiatry 42: 73-90. PRANKEL BH (2002) Risiken – Ressourcen – Reifungsdynamik. Die Entwicklung evidenzbasierter Therapieziele in Sozialpädiatrie und Kinder- und Jugendpsychiatrie. Beitrag für den Kongress der Deutschen Gesellschaft für Kinderund Jugendmedizin vom 18.-20.9.2002 in Leipzig. RINGEL E (1978) Das Leben wegwerfen? Reflexionen über Selbstmord. Wien: Herder. ROGERS TR, FOREHAND R, WELLS KC, GRIEST DL, MCMAHON RJ (1981) Socioeconomic status: Effects on parent and child behaviors and treatment outcome of parent training. Journal of Clinical Child Psychology 10: 98-101. PRANKEL BH (2003) Sexueller Missbrauch – Tätertherapie: Voraussetzungen, Verlauf und Erfolg. Beitrag zum Jugendhilfesymposium 2003 in Winsen (Luhe). ROTH A, FONAGY P (2005) What works for whom? A critical review of psychotherapy research. New York, London: Guilford. PRANKEL BH (2005) Strukturen der Entwicklung. Ein integratives Modell für Reifungsprozesse. Familiendynamik 30: 145-183. ROTH E, WARNKE A (2001) Diagnose und Therapie der Lese-Rechtschreibstörung. Monatsschrift Kinderheilkunde 149: 956-967. PRANKEL BH, REPP B (2004) Bindung, Ressourcen und Verantwortung: Drei Schlüssel zur erfolgreichen Klinikentwicklung. Arzt und Krankenhaus 77: 181-186. ROY P, RUTTER M, PICKLES A (2004) Institutional Care: Associations between overactivity and lack of selectivity in social relationships. Journal of Child Psychology and Psychiatry 45: 866-873. PRETIS M, DIMOVA A (2004) Frühförderung mit Kindern psychisch kranker Eltern. München: Reinhardt. Royal College of Physicians (1991) Physical Signs of sexual Abuse in Children. Royal College of Physicians, London. PUCKERING C, EVANS J, MADDOX H, MILLS M, COX AD (1996) Taking control: A single case study of Mellow Parenting. Clinical Child Psychology and Psychiatry 1: 539-550. RUTTER M (1993) Wege von der Kindheit zum Erwachsenenalter. In: PETZOLD HG (Ed., 1993) Frühe Störungen späte Folgen? Psychotherapie und Babyforschung Band 1. Paderborn: Jungfermann: 23-65. QUINTON D, RUTTER M (1988) Parental breakdown. The making and breaking of intergenerational links. Aldershot: Gower. RUTTER M, CASPI A, MOFFITT TE (2003) Using sex differences in psychopathology to study causal mechanisms: Unifying issues and research strategies. Journal of Child Psychology and Psychiatry 44: 1092-1115. RAACK W (1999) Kooperation zwischen Justiz und Jugendhilfe anhand des Kerpener Modells und anderer Kooperationsformen. In: Kind im Zentrum im Evangelischen Jugendwerk (Ed., 1999) Wege aus dem Labyrinth. Erfahrungen mit familienorientierter Arbeit zu sexuellem Missbrauch. Berlin: Gallus. RUTTER M, KREPPNER J, CROFT C, MUSIN M, COLVERT E, BECKETT C, CASTLE J, SONUGA-BARKE E (2007) Early adolescent outcomes of institutionally deprived and non-deprived adoptees. III. Quasi-autism. Journal of Child Psychology and Psychiatry 48: 1200-1207. RACHMAN SJ (1993) Obsessions, responsibility and guilt. Behaviour Research and Therapy 31: 149-401. RAPOPORT JL, INOFF-GERMAIN G (2000) Practitioner Review: Treatment of Obsessive-Compulsive Disorder in Children and Adolescents. Journal of Child Psychology and Psychiatry 41: 419-31. RUTTER M, SROUFE A (2000) Developmental psychopathology: Concepts and challenges. Development and Psychopathology 12: 265-296. RUTTER M, TAYLOR E (Eds., 2002) Child and Adolescent Psychiatry. Oxford: Blackwell Science, 4. Auflage. REMSCHMIDT H, HENNIGHAUSEN K, CLEMENT H-W, HEISER P, SCHULZ E (2000) Atypische Neuroleptika in der Kinder- und Jugendpsychiatrie. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie 28: 45-57. RUTTER M, TIZARD J, WHITMORE K (Eds., 1970) Education, health and behaviour. London: Longmans (Isle-ofWight-Study). REMSCHMIDT H, VAN ENGELAND H (Eds.) (1999) Child and adolescent psychiatry in Europe. Darmstadt: Steinkopff; New York: Springer. i.B.: SALBENBLATT JA, MEYERS DC, BENDER BG (1987) Gross and fine motor development in 47,XXY and 47,XYY males. Pediatrics 80: 240-244. RETZER A (1995) Sprache und Psychotherapie. Psychotherapeut 40: 210-221. SALKOVSKIS P (1985) Obsessional-compulsive problems: A cognitive-behavioural analysis. Behaviour Research and Therapy 23: 571-583. REYNO SM, MCGRATH J (2006) Predictors of parent training efficacy for child externalizing behavior problems – a meta-analytic review. Journal of Child Psychology and Psychiatry 47:99-111. SARIMSKI K (1999) Beobachtungen zum Spiel- und Sprachverhalten bei Jungen mit Fragilem-X-Syndrom im frühen Kindesalter. Frax-Info 4: 15-16 (erhältlich über die Interessegemeinschaft Fragiles-X e.V. Bad Brambach). RIDDLE M (1998) Obsessive-compulsive disorder in children and adolescents. British Journal of Psychiatry 173: 9196. SCHAEFFER JL, ROSS RG (2002) Childhood-onset schizophrenia: premorbid and prodromal diagnostic and treatment histories. Journal of the American Academy of Child and Adolescent Psychiatry 41: 538-545. RENNERT M Lambertus. (1990) Co-Abhängigkeit. Freiburg 223 TEIL 5: ANHANG 5.5 LITERATUR SHATKIN JP, BELFER ML (2004) The global absence of child and adolescent mental health policy. Child and Adolescent Mental Health 9: 104-108. SCHEILKE CT, SCHWEITZER F (2000) Kinder brauchen Hoffnung. Lahr: Kaufmann. SCHEPKER R, TOKER M (2007) Entwicklungsaspekte der Strafrechtsbegutachtung. Zeitschrift für Kinder- und Jugendpsychiatrie und Psychotherapie 35: 9-18. SIMPSON R (2001) Video Interaction Guidance in parenting and family focused work. In: YULE W, UDWIN O (2001) Parenting: Applications in Clinical Practice. Association for Child Psychology and Psychiatry: Occasional Papers No. 18: 17-24. SCHMID W, NIELSEN J (Eds., 1981) Human Behavior and Genetics. Amsterdam: Elsevier. SCHMIDT G (1997) Methode und Techniken der Organisation. Gießen: Verlag Dr. Götz Schmidt. SMEDJE H, BEOMAN J, HETTA J (2001) Associations between disturbed sleep and behavioral difficulties in 635 children aged six to eight years: A study based on parents’ perceptions. European Child and Adolescent Psychiatry 10: 1-9. SCHMIDT RG (1998) Kinder- und Jugendmedizin in Altötting. Altötting: RS-Verlag. SCHOLLE K (1999) Das Fragile-X-Syndrom – Vorschläge für sonderpädagogische Förderungen anhand eines Einzelfalles (erhältlich über die Interessegemeinschaft Fragiles-X e.V. Bad Brambach). SMITH CA, FARRINGTON DP (2004) Continuities in antisocial behavior and parenting across three generations. Journal of Psychology and Psychiatry 45: 230-247. SODERSTROM H (2003) Psychopathy as a disorder of empathy. European Child and Adolescent Psychiatry 12: 249-252. SCHOLZ A, ROTHENBERGER A (2000) Mein Kind hat Tics und Zwänge. Göttingen: Vandenhoeck & Ruprecht. SCHOLZ M, ASEN E (2001). Multiple family therapy with eating disordered adolescents: Concepts and preliminary results. European Eating Disorders Review, 9: 33-42. SOLNIT A, STARK M (1961) Mourning and the birth of a defective child. The Psychoanalytic Study of the Child 16: 523-537. SCHONE R (2006) Formelle und informelle Verfahren zur Sicherung des Kindeswohls zwischen Jugendhilfe und Justiz. In: Zentrum Bayern Familie und Soziales, Bayerisches Landesjugendamt (2006) Sozialpädagogische Diagnose. Taufkirchen: Computer Print: 113-126. SOUTHALL DP, PLUNKETT CB, BANKS MW, FALKOV AF, SAMUELS MP (1997) Covert video recordings of lifethreatening child abuse: Lessons for child protection. Pediatrics 100: 735-760. SPECHT-TOMANN M, TROPPER D (2000) Wir nehmen jetzt Abschied. Kinder und Jugendliche begegnen dem Tod. Düsseldorf: Patmos. SCHULTE-KÖRNE G (2004) Elternratgeber Legasthenie. München: Knaur. SCHULZ E, FLEISCHHAKER C, REMSCHMIDT H (1999) Schizophrenie als Entwicklungsstörung. Extracta Psychiatrica 13: 21-26. SPIRITO A, BROWN L, OVERHOLSER J, FRITZ G (1989) Attempted suicide in adolescence: A review and critique of the literature. Clinical Psychology Review 9: 335-363. SCHULZ E, FLEISCHHAKER C, WEHMEIER PM (1999) Medikamentöse Behandlung. In: REMSCHMIDT H (Ed.) Kinder- und Jugendpsychiatrie. Stuttgart: Thieme: 391-400. SPIZER M (2005) Vorsicht Bildschirm! Elektronische Medien, Gehirnentwicklung und Gesundheit. Stuttgart: Klett. SROUFE LA, EGELAND B, CARLSON EA (1999) One social world: The integrated development of parent-child and peer relationships. In: COLLINS WA, LAURSEN B (Eds.) Relationships as developmental context. Hillsdale, NJ: Lawrence Erlbaum: 241-261. SCOTT S (2001) Parent training: Where are we now? In: YULE W, UDWIN O (2001) Parenting: Applications in Clinical Practice. Association for Child Psychology and Psychiatry: Occasional Papers No. 18: 5-16. SELIGMAN MEP (1975) Helplessness: On Depression, Development, and Death. San Francisco: WH Freeman. STALLARD P, SMITH E (2007) Appraisals and cognitive coping styles associated with chronic post-traumatic symptoms in child road traffic accident survivors. Journal of Child Psychology and Psychiatry 48: 194-201. SELVINI PALAZZOLI M (1982) Magersucht. Stuttgart: KlettCotta. SELVINI PALAZZOLI M, CIRILLO S, SELVINI M (1999) Anorexie und Bulimie. Stuttgart: Klett-Cotta. STANDART S, LE COUTEUR A (2003) The quiet child: A literature review of selective mutism. Child and Adolescent Mental Health 8: 154-160. SHAFFER D (1974) Suicide in childhood and early adolescence. Journal of Child Psychology and Psychiatry 15: 275291. STEELE M, STEELE H, MODEL E (1991) Links across generations: Predicting parent-child relationship patterns from structured interviews with expectant parents. Bull. Anna-Freud Centre 14: 97-114. SHAFFER D, GUTSTEIN J (2002) Suicide and Attempted Suicide. In: RUTTER M, TAYLOR E (Eds.) Child and Adolescent Psychiatry. Oxford: Blackwell Science, 4. Auflage: 529-554. STEINHAUSEN HC, ASTER M VON (1993) Handbuch Verhaltenstherapie und Verhaltensmedizin bei Kindern und Jugendlichen. Weinheim: Beltz. SHAFFER D, PIACENTINI J (1994) Suicide and Attempted Suicide. In: RUTTER M, TAYLOR E, HERSOV L: Child and Adolescent Psychiatry. Oxford: Blackwell Science: 407-424. STELLER M, VOLBERT R (Eds., 1997) Psychologie im Strafverfahren. Bern: Huber. STERN DN (1998) Die Mutterschaftskonstellation. Stuttgart: Klett-Cotta. 224 TEIL 5: ANHANG 5.5 LITERATUR TURNER LM, STONE WL (2007) Variability in outcome for children with an ASD diagnosis at age 2. Journal of Child Psychology and Psychiatry 48: 793-802. STIER B, WEISSENRIEDER N (Eds., 2006) Jugendmedizin - Gesundheit und Gesellschaft. Berlin: Springer. STORK E (1998) Logistik im Büro. Weinheim: Beltz. United Kingdom: Home Office and Department of Health (1992) Memorandum to Good Practice in Interviewing Children who may be Suspected of being Sexually Abused. London: Her Majesty's Stationery Office. STUDENT JC (2000) Im Himmel welken keine Blumen. Freiburg: Herder. STURGE C (2006) Commentary on Wier 2006. Child and Adolescent Mental Health 11: 46-48. UNZNER L (1999) Bindungstheorie und Fremdunterbringung. In: SUESS GJ, PFEIFER WP (Eds.) Frühe Hilfen. Gießen: Psychosozial: 268-288. STURGE C, GLASER D (2000) Contact and domestic violence: The Experts’ court report. Family Law 30: 622-623. VELLUTINO FR, FLETCHER JM, SNOWLING MJ, SCANLON DM (2004) Specific reading disability (dyslexia): What have we learned in the past four decades? Journal of Psychology and Psychiatry 45: 2-40. SUCHODOLETZ W VON (2006) Therapie der Lese-Rechtschreib-Störung (LRS): Traditionelle und alternative Behandlungsmethoden im Überblick. Stuttgart: Kohlhammer. SUESS GJ, PFEIFER WP (Eds., 1999) Frühe Hilfen: Die Anwendung von Bindungs- und Kleinkindforschung in Erziehung, Beratung, Therapie und Vorbeugung. Gießen: Psychosozial. VENZLAFF U, FOERSTER K (2000) Psychiatrische Begutachtung. Stuttgart: Fischer. VERMEIREN R, BOGAERTS J, RUCHKIN V, DEBOUTTE D, SCHWAB-STONE M (2004) Subtypes of self-esteem and self-concept in adolescent violent and property offenders. Journal of Psychology and Psychiatry 45: 405-411. SUKUMARAN S, VICKERS B, YATES P, GARRALDA ME (2003) Self-esteem in child and adolescent psychiatric patients. European Child and Adolescent Psychiatry 12: 190-197. VOLPERT W (1983) Das Modell der hierarchisch-sequentiellen Handlungsorganisation. In: HACKER W, VOLPERT W, CRANACH M VON (Eds.) Kognitive und motivationale Aspekte der Handlung. Bern: Huber: 38-58. SWAIN JE, LORBERBAUM JP, KOSE S, STRATHEARN L (2007) Brain basis of early parent-infant interactions: Psychology, physiology, and in vivo functional neuroimaging studies. Journal of Child Psychology and Psychiatry 48: 262-287. WABITSCH M, KUNZE D (2001) Adipositas im Kindes- und Jugendalter. Monatsschrift Kinderheilkunde 149: 805-6. TARGET M, SHMUELI-GOETZ Y, FONAGY P (2002) Bindungsrepräsentanzen bei Schulkindern. In: BRISCH KH (2002) Bindung und seelische Entwicklungswege. Stuttgart: Klett-Cotta: 109-124. WAILOO MP, WESTAWAY JA, JOSEPH D, PETERSEN SA, DAVIES T, THOMPSON JR (2003) Overnight deep body temperature and urinary cortisol excretion in infants from economically deprived areas. Child: Care, Health and Development 29: 473-480. TAYLOR E (1994) Physical Treatments. In: RUTTER M, TAYLOR E, HERSOV L: Child and Adolescent Psychiatry: 880-899. WALDINGER RJ, SWETT C, FRANK A, MILLER K (1994) Levels of dissociation and histories of reported abuse among women outpatients. J Nerv Ment Dis. 182: 625-630. THOMPSON-BRENNER H, EDDY KT, SATIR DA, BLOISSEAU CL, WESTEN D (2008) Personality subtypes in adolescents with eating disorders: validation of a classification approach. Journal of Child Psychology and Psychiatry 49: 170-180. WARNKE A, HEMMINGER U, PLUME E (2004) Ratgeber Lese-Rechtschreibstörung. Göttingen: Hogrefe. WEINFIELD NS, SROUFE LA, EGELAND B, CARLSON EA (1999) The nature of individual differences in infant-caregiver relationships. In: CASSIDY J, SHAVER PR (Eds.) Handbook of Attachment: Theory, research and clinical applications. New York: Guilford Press: 89-114. TIFFIN PA (2007) Managing Psychotic Illness in Young People: A Practical Overview. Child and Adolescent Mental Health 12:173-186 TOMASELLO M (1992) The social bases of language acquisition. Social Development 1: 67-87. WELLS A, MATTHEWS G (1994) Attention and Emotions: A clinical perspective. Hove, UK: Erlbaum. TOTSIKA V, SYLVA K (2004) The Home Observation for Measurement of the Environment revisited. Child and Adolescent Mental Health 9: 25-35. WERNER E (1990) Protective factors and individual resilience. In: MEISELS S, SCONKOFF J (Eds.) Handbook of Early Childhood Intervention. Cambridge: Cambridge University Press: 97-116. TRAMER M (1934) Elektive Mutism bei Kindern. Zeitschrift für Kinderpsychiatrie 1: 30-35. WERRY JS, AMAN MG (1999) Practitioner’s guide to psychoactive drugs for children and adolescents. New York: Plenum Press, 2. Auflage. TREVARTHEN C, AITKEN KJ (2001) Infant Intersubjectivity: Research, Theory and Clinical Applications. Journal of Child Psychology and Psychiatry 42: 3-48. WEWETZER C (2002) Zwangsstörung im Kindes- und Jugendalter. Multimodaler Therapieansatz erforderlich. Neurotransmitter. 13: 58-61. TROY M, SROUFE LA (1987) Victimization among preschoolers: Role of attachment relationship history. Journal of the American Academy of Child and Adolescent Psychiatry 26: 166-172. WEWETZER C, HEMMINGER U, WARNKE A (1999) Aktuelle Entwicklungen in der Therapie von Zwangsstörungen im Kindes- und Jugendalter. Nervenarzt 70: 11-19. 225 TEIL 5: ANHANG 5.5 LITERATUR WHITE M (1998) Die Zähmung der Monster. Heidelberg: Auer. WIEDEMANN HR, KUNZE J, SPRANGER J (2001) Atlas der Klinischen Syndrome. Stuttgart: Schattauer. WIER K (2006) Clinical Advice to Courts on Children’s Contact with their Parents following Parental Separation. Child and Adolescent Mental Health 11: 40-46. WILLEMSE RWM, YPEREN TA VAN, RESPENS J (2003) Reliability of the ICD-10 classification of adverse familial and environmental factors. Journal of Psychology and Psychiatry 44: 202-213. WINDORFER A (2002) Offener Brief an den Präsidenten des Niedersächsischen Landesgesundheitsamtes. Niedersächsisches Ärzteblatt (3) 10-11. WOLKE D, KURSTJENS S (2002) Mütterliche Depression und ihre Auswirkung auf die Entwicklung des Kindes. In: ROLLECK B, WERNECK H (Eds.) Klinische Entwicklungspsychologie der Familie. Göttingen: Hogrefe. World Health Organisation (2002) Suicide Rates and absolute numbers of suicide by country. www.who.int/mental_health/prevention/suicide. WRIGHT JH, WRIGHT AS, ALBANO AM, BASCO MR, GOLDSMITH LJ, RAFFIELD T, OTTO MW (2005) Computer-assisted cognitive therapy for depression: Maintaining efficacy while reducing therapist time. American Journal of Psychiatry 162: 1158-1164. WYGOTSKY LS (1986) Denken und Sprechen. Frankfurt: Fischer. YULE W (1999) Post-traumatic stress disorder. Arch Dis Child 80: 107-109. YULE W (2001) Child Behaviour Therapy in the New Millenium. In: Child Mental Health in Europe: Common Currency or Tower of Brussels? Association for Child Psychology and Psychiatry, Occasional Papers No. 17: 7-17. YULE W (2006) School-Based Multisystemic Interventions for Mass Trauma. Child and Adolescent Mental Health 11: 123-124. YULE W, UDWIN O (2001) Parenting: Applications in Clinical Practice. Association for Child Psychology and Psychiatry: Occasional Papers 18. ZAKRISKI AL, WHEELER E, BURDA J, SCHILDS A (2005) Justifiable Psychopharmacology or Overzealous Prescription? Examining Parental Reports of Lifetime Prescriptions Histories of Psychiatrically Hospitalised Children. Child and Adolescent Mental Health 10: 16-22. ZAUDIG M, HAUKE W, HEGERL U (1998) Die Zwangsstörung. Stuttgart: Schattauer. ZEANAH CH (1993) Handbook of Infant Health. New York: Guilford. 226