0,3 MB
Werbung

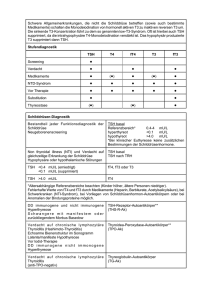
Klinische Chemie und Laboratoriumsdiagnostik Vorlesung: Schilddrüsendiagnostik Synthese und Speicherung von Schilddrüsenhormonen Regelkreis: Schilddrüsenhormone TRH-Test TRH=Thyreotropin releasing hormone Dr. rer. nat. Manfred Fobker Centrum für Laboratoriumsmedizin – Zentrallaboratorium – Universitätsklinikum Münster Albert-Schweitzer-Campus 1 D-48149 Münster Tel.: 0251 83-48701 Fax: 0251 83-47225 [email protected] www.klichi.uni-muenster.de TSH=Thyreoidea stimulierendes Hormon Wintersemester 2016/17 -1- Durchschnittliche Iodtagesaufnahme 120-150 µg/Tag TPO = Thyreoidea-Peroxidase TG = Thyreoglobulin -2- -4- -3- Strumaentstehung bei Iodmangel Therapiekontrolle bei euthyreoter Struma Hormonmangel + Basisdiagnostik: TSH= Screeningtest: normale Werte bei Euthyreose Sonografie Substitution von 150 µg Iod/Tag Wachstumsfaktoren EGF,IGF Wenn auffällig: FT3/FT4; Szintigrafie (Feinnadelpunktion bei kalten Knoten Calcitonin bei echoarmen Knoten Niedrig normales TSH (0.5-0.8 mU/L), normales fT3/fT4, !! - 90 % aller SD-Erkrankungen sind euthyreote Strumen Thyroxingabe Iodgabe Kontrolle von Halsumfang/Palpationsbefund/Sonografie - -5- (häufigste endokrine Erkrankungen) -6- Pathogenetisches Modell des Morbus Basedow Schilddrüsenüberfunktion (Hyperthyreose) -7- TSH-Rezeptor-Antikörper (größer 98%) bei immunogener Hyperthyreose (M. Basedow) 40% der Patienten haben unter Therapie zu niedrige TSH-Werte! -8- Bei erniedrigtem TSH reicht alleinige FT4-Bestimmung nicht aus! Suppression von TSH, Anstieg von fT3/fT4 -isolierte fT3-Hyperthyreose Ursachen: fT3↑, fT4↓ , TSH→ : euthyreot, extremer Iodmangel Morbus Basedow Autonomes Adenom Hyperthyreote Phase einer Thyreoiditis Zentrale Hyperthyreose (z.B. Hypophysenadenom): TSH↑, fT3/fT4↑ Seltene Formen (Karzinom, HVL-Adenom, exogene Zufuhr v. Thyroxin, paraneoplastisch, Schilddrüsenhormonresistenz, TSHRezeptormutationen,Trophoblasterkrankungen (HCG), ...) -9- TSH-Rezeptor-Autoantikörper (TRAK) - 10 - - 11 - - 12 - Latente (subklinische) Hyperthyreose Primäre Hypothyreose Krankenschwester 26 Jahre Beeinflussung der TSH-Sekretion TSH↓, fT3/fT4 norm Autoimmune Thyreoiditis (häufig!) ausgeprägte zirkadiane und pulsatile Schwankung: Angst, Nervosität, Schwitzen, Tremor, Herzklopfen… Postpartum Thyreoiditis, Thyreoiditis de Quervain •Konzentrationsstörungen (Risikoerhöhung für Demenz o. Alzheimer) Müde (10 Std. Schlaf), adynam, schnelle Erschöpfung, trockene Haut, depressiv, friert, Gewichtszunahme, rauhe Stimme, Zyklusunregelmäßigkeiten Exogen: Radioiodtherapie, Strumaektomie, Bestrahlung, Thyreostatika, Pharmaka (Lithium, Iod, Amiodaron) •Kardiovaskuläres Risiko: linksventrikuläre Hypertrophie, eingeschänkte diastolische Funktion, Häufigkeit an Vorhofflimmern zu erkranken Erniedrigung: Alter, Fasten (-50%), Mangelernährung, Anorexia nervosa, schwere Allgemeinerkrankungen, Depression, Hyperkaliämie, Hypercortisolismus, Medikamente (Glucocorticoide, Thyroxin, Katecholamine, Amiodaron, Iod hochdosiert) Erhöhung: Schlafentzug, Östrogene, Psychopharmaka, Hypocortisolismus, Hypokalzämie, nach schwerer Erkrankung, HIVInfektion, Umweltfaktoren (Kälte, Höhe), HAMAs •Osteoporose-Risiko erhöht, Erektionsstörungen HVL-Insuffizienz wenn TSH kleiner 0.3 mU/L (nach Kontrolle) sollte stets behandelt werden (Ziel TSH: 0.5-2 mU/L) Tertiäre Hypothyreose Hypothalamus-Läsion Kontraindikation für iodhaltige Medikamente und Kontrastmittel Verwendung von fT3 und fT4 zur Therapiekontrolle, da TSH bei schwerer Hyperthyreose noch mehrere Monate erniedrigt sein kann. - 13 - Bradykardie, Hypotonie, Anämie, Lipide erhöht, TSH erhöht, T3/T4 erniedrigt Sekundäre Hypothyreose Angeborene Neugeborenen-Hypothyreose - 14 - - 15 - - 16 - Hypothyreose Hypothyreose Angeborene Neugeborenen-Hypothyreose Angeborene Neugeborenen-Hypothyreose 3-Jährige: 10-jähriges unbehandeltes Mädchen gesund (96 cm) krank (74 cm) 3 Lebenstag TSH Iodmangel: (Fersenblut) weltweit häufigste Ursache für geistige Retardierung Auch Altershyperthyreose oligosymptomatisch: (Gewichtsverlust, Schwäche,Depression, Herzinsuffizienz, -rhythmusstörungen - 17 - Prävalenz von Schilddrüsen-Autoantikörpern (SD-Ak) und erhöhten TSH-Werten in Abhängigkeit vom Alter und Geschlecht - 18 - Autoantikörper bei verschiedenen Schilddrüsenerkrankungen 3 Wochen zu spät erkannt, kein Abitur (Hirnschädel irreversibel) - 19 - Schwangerschafts-Hypothyreose Latente (subklinische) Hypothyreose: (hohes hCG – physiologische Erniedrigung von TSH, Bedarf an SD-Hormonen (+Iod) steigt um 50%) TSH↑, fT3/fT4 norm Anti-TPO - 20 - 6.1% latent oder manifeste H. in NRW (Klimakterium bis 26%!) Anti-TG Risiken: Mutter: Abortneigung, Präeklampsie, postpartale Blutungen / Kind: mentale/motorische Retardierung, erhöhte perinatale Sterblichkeit Erhöhtes Arterioskleroserisiko, Gedächtnisstörungen, depressive Störungen, Schwäche und Müdigkeit Indikationen zur Therapie: • (subklinischen +TPO –AK pos.)+manifeste Hypothyreose – Gabe v. L-Thyroxin •Serum TSH > 10 mU/L, • Dosissteigerungen (insbesondere im 2. und 3. Trimenon) (Anstieg von TBG im Schwangerschaftsverlauf) •diffuses Struma, •nach SD-Op, Radioiodtherapie, Bestrahlung d. Halses • TSH (Zielbereich TSH 0,3 – 2,5 μU/ml/ fT4 im Normbereich); 4 Wochen n. Therapiebeginn +bei Dosisänderung •Kinderwunsch •SD-Volumen (kleiner 5 ml) + hochtitrige TPO-Antikörper • Verlaufskontrolle nach Entbindung Therapie: L-T4; TSH 0.5-2 mU/L, Wohlbefinden d. Patienten - 21 - - 22 - Persistierende TSH-Erhöhung bis 8 Wochen n. Therapiebeginn- 23 - - 24 - Thyreoglobulin (TG) als Tumormarker Thyreoglobulin (TG) als Tumormarker Calcitonin-Bestimmung im Serum zur Tumornachsorge bei medullärem SD-Karzinom Medulläre Schilddrüsen-Karzinome (MTC) Genetisches Screening der Familienmitglieder von Patienten Ein Wiederanstieg des TG-Spiegels nach Radikaloperation eines Alle MTC Alle Schilddrüsen CA differenzierten Schilddrüsenkarzinoms spricht für Tumorrezidiv bzw. Sporadische MTC ~75% Metastasen. MTC ~5% FMTC ~2% MEN 2A ~20% - 25 - - 26 - Multiple Endokrine Neoplasien (MEN): MEN 1 - 28 - Indikationen für TSH-Screening Exons 10, 11 Nebenschilddrüse Nebennierenrinde Nebennierenmark Schilddrüse Multiple endokrine Neoplasie (MEN) 2A (Sipple-Syndrom) Neugeborenenscreening Arrhythmien Psychiatrische Erkrankungen Infertilität, Schwangerschaft Lipidstoffwechselstörungen Klinik: Hypo-/Hyperthyreosezeichen Kontrastmittelgabe, Medikamente RET-Onkogen (C-Zellkarzinom) (Hyperparathyreoidismus) (Phäochromozytom) Exons 13, 14, 15 Exons 15, 16 Keimbahnmutationen in MEN1, chr 11 MEN 2B ~2% Genotyp/Phänotyp-Korrelationen MEN 2 Vordere Hypophyse Nebenschilddrüse Pankreas - 27 - Keimbahnmutationen in RET, chr 10 - 29 - Familiäres medulläres Schildrüsen-Karzinom (FMTC) Antikörper MEN 2B Verschiedene Mutationen in demselben Gen können unterschiedliche Syndrome verursachen Prophylaktische Thyreoidektomie nach pos. Gentest im Vorschulalter - 30 - Thyreoglobulin, Calcitonin - 31 - - 32 -