medix GL Demenz Endversion
Werbung

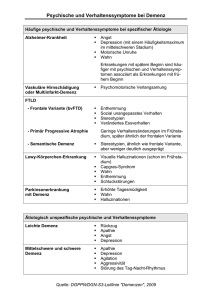
GUIDELINE Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 11/2011 Inhaltsverzeichnis KURZVERSION ................................................................................................................... 2 1. Definition und Bedeutung ........................................................................................... 4 2. (Früh)-Diagnostik .......................................................................................................... 5 2.1. Eigen- und Fremdanamnese................................................................................... 5 2.2. Psychometrische Tests .......................................................................................... 5 2.3. Feststellung des Schweregrades ........................................................................... 6 2.4. Abgrenzung Demenz – leichte kognitive Störung (MCI) ......................................... 6 2.5. Differentialdiagnose / Ausschluss reversibler Demenzsyndrome ........................... 7 2.5.1 Demenz-Labor .............................................................................................. 7 2.5.2 Bildgebende Verfahren ................................................................................. 7 2.5.3 Überweisung an Spezialisten ........................................................................ 7 2.6. Feststellung der Fahrtauglichkeit .......................................................................... 8 3. Therapie .......................................................................................................................... 8 3.1. Psychosoziale, neuropsychologische und pflegerische Massnahmen ................... 8 3.2. Einsatz von Antidementiva ..................................................................................... 8 3.3. Therapie vaskulärer Demenz ................................................................................. 9 3.4. Therapie nichtkognitiver Störungen ..................................................................... 10 4. Prävention .................................................................................................................... 11 5. Literatur ........................................................................................................................ 11 6. Anhang /Impressum .................................................................................................... 12 Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Seite 1 von 13 KURZVERSION I. Definition Demenz ist ein ätiologisch heterogenes Syndrom, • Apraxie: Beeinträchtigung motorischer gekennzeichnet durch fortschreitenden Verlust von Aktivitäten Gedächtnis und intellektuellen Fähigkeiten. Neben • Störung der Exekutivfunktionen: z.B. Planen der Gedächtnisstörung muss mindestens eine der und Organisieren folgenden Störungen vorliegen: Die Alzheimer-Demenz (ca. 70%) und die vaskuläre • Aphasie: Störung der Sprache Demenz (ca. 20%) sind die häufigsten Formen. • Agnosie: Unfähigkeit, Gegenstände wiederzuerkennen -------------------------------------------------------------------------------------------------------------------------------------------------- II. Diagnostik Einem Verdacht auf eine Demenz sollte nachgegangen werden, wenn der Patient dem zustimmt. Aber: Kein generelles Screening bei älteren Menschen. Wichtig stets: Befragung und Einbezug von Angehörigen. Bildgebende Verfahren (cCT, MRI): • bei allen unklaren, atypischen Fällen • bei rasch progredientem Verlauf • bei unklarer Diagnose • bei Patienten unter 65 Jahre Eigen- und Fremdanamnese: • Verhaltens-/Gedächtnis/Persönlichkeitsveränderungen • Begleiterkrankungen (z.B. Depression, Hirnschlag, Hypertonie) • Medikamenten-/Alkoholkonsum Schweregradeinteilung: Körperliche/psychologische Untersuchung: • Neurostatus • Psychostatus • Hypothyreose • Schwerhörigkeit • Fehl-/Unterernährung Psychometrische Tests (s.S. 8): • Mini-Mental-State-Test (MMST) • Uhrenzeichnen-Test (UZT) • Demenz-Detektionstest (DemTect) (!) Abklärung potenziell reversibler DemenzUrsachen/Differentialdiagnosen (s. Tabelle im Anhang): Reversible Demenzursachen: Delir, Intoxikation, Nahrungs- und Flüssigkeitsdefizit, Schilddrüsenkrankheit, Vitamindefizit, Normaldruck-Hydrozephalus u.a. Differentialdiagnosen: Depression, Hirntumor u.a. Laboruntersuchungen: • Blutbild, Glukose, TSH, Vit. B12, Elektrolyte • Urin-Teststreifen • bei spez. Abklärungsbedarf weitere: z.B. Leberwerte, Kreatinin, Folsäure, Lues-Serologie Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Schweregrad Kognition Lebensführung MMST Leicht komplizierte Aufgaben nicht mehr lösbar leichte Einschränkungen, noch selbständig 20-24 Mittel einfache Aufgaben nur teilweise lösbar auf Hilfe angewiesen 10-19 Schwer Gedankengänge nicht mehr nachvollziehbar selbständige Lebensführung nicht mehr möglich Überweisung zum Spezialisten (z.B. Memory Clinic) bei: • Patienten jünger als 65 Jahre • atypische Symptomatik oder Verlauf (z.B. Verhaltensstörungen) • Bleibende Unsicherheit über Diagnose oder Therapie • Überforderungssituationen (Arzt, Angehörige, Patient) • schwere Depression • polymorbide Patienten mit kognitiven Störungen Feststellung der Fahrtauglichkeit: Bei mittlerer und schwerer Demenz keine Fahrtauglichkeit mehr. Bei leichter Demenz eingeschränkt oder nicht mehr gegeben. Ev. Meldung an das Strassenverkehrsamt (Kontrollfahrt). Seite 2 von 13 <10 III. Therapie Es gibt keine kausale Therapie. Multimodales Behandlungskonzept: psychosoziale und neuropsychologische Massnahmen, Pflege, ev. Medikamente. Ziele: Verzögerung der Krankheitsprogression und der kognitiven und funktionellen Einschränkungen sowie Verbesserung der Lebensqualität von Patient und Angehörige/Pflegenden. • Nicht-kognitive Störungen (Aggression, Agitiertheit, Psychose, Depression, Schlafstörungen) o Nichtmedikamentöse Therapie Training von Alltagsfähigkeiten, Angehörigentraining, kognitive Verfahren haben positive Effekte. Die einzelnen Massnahmen sind individuell und unter Berücksichtigung der lokalen Angebote zu treffen. • • Medikamentöse Therapie o Bei leichter bis mittelschwerer Alzheimer-Demenz: Acetylcholinesterasehemmer (Donepezil, ® ® Aricept / Galantamin, Reminyl / ® Rivastigmin, Exelon ), wenn Patient oder Angehörige es wünschen. Langsame Aufdosierung möglichst bis Höchstdosis. Regelmässige Nutzenbewertung (alle 3-6 Monate), Absetzen bei (starken) NW und zweifelhafter/fehlender Wirksamkeit und bei Eintritt ins schwere Stadium. o Bei mittelschwerer bis schwerer Demenz: keine generelle Empfehlung für ® ® Memantin (Axura , Ebixa ). Behandlungsversuch ist aber eine Option. Einschleichend dosieren: Tagesdosis: 1. Woche 5 mg, 2. Woche 10 mg, 3. Woche 15 mg, ab 4. Woche Erhaltungsdosis von 20 mg täglich. o Andere Medikamente: Ginkgo, Piracetam, Statine, Hormone, Nimodipin etc. ohne Wirksamkeitsnachweis. o Vaskuläre Demenz: Behandlung kardiovaskulärer Risikofaktoren. Hypertoniebehandlung senkt das Risiko für vaskuläre Demenz. Antidementiva ohne ausreichenden Wirksamkeitsnachweis. Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Prävention: - Training der Alltagskompetenz - Schulung von Bezugspersonen (Umgang mit Verhaltensauffälligkeiten) - Strukturierung des Tagesablaufs - Merk- und Orientierungshilfen Therapie: - Ursache herausfinden und wenn möglich abstellen (Medikamente; Schmerzen; Begleiterkrankungen, z.B. Harnwegsinfekt; veränderte Umgebung etc.) - Medikamentöse Therapie als ultima ratio. Medikamente: ® Psychose, Agitiertheit: Neuroleptika (Risperdal ). Einschleichend dosieren! Cave: Schlaganfallrisiko und Mortalitätsrisiko unter Neuroleptika erhöht. Nebenwirkungsrisiko im Alter erhöht, Interaktionspotenzial beachten! Ev. bei Agitiertheit Therapieversuch mit Analgetika. o ® ® Bei Lewy-Body-Demenz: Seroquel oder Leponex . Depression: zunächst nichtmedikamentös, in ® schweren Fällen SSRI z.B. Citalopram (Cipramil u.a.). Absetzversuch nach 3 Monaten. Aktuelle Studie: Wirksamkeitsnachweis von Mirtazapin und Sertralin fehlgeschlagen. Schlafstörungen: nichtmedikamentöse ® Massnahmen ausschöpfen, ev. Trazodon (Trittico ® 50-150 mg/d), Mirtazapin (Remergil 15 mg/d), ® Pipamperon (Dipiperon 20-40 mg/d). Beachte: Keine Benzodiazepine! Seite 3 von 13 1. Definition und Bedeutung Demenz bezeichnet ein ätiologisch heterogenes klinisches Syndrom, das sich durch erworbene Einbussen von intellektuellen Fähigkeiten und Gedächtnis auszeichnet. Der Abbau der kognitiven Fähigkeiten ist progredient und wird von zunehmendem Verlust der Autonomie im alltäglichen Leben und von Persönlichkeitsveränderungen begleitet. In der Schweiz lebten 2008 102 000 Demenzerkrankte, jährlich erkranken rund 24700 neu an einer Demenz (1). Definition: Die Demenz wird laut DSM-IV wie folgt definiert (s. Tabelle 1). Tabelle 1: Definition von Demenz Gedächtnisstörung (plus eine oder mehrene der folgenden Störungen) Aphasie: Apraxie: Agnosie: Sprachstörung bei intakter Sprachlautbildung Unfähigkeit, motorische Aktivitäten auszuführen Erkennungsstörung trotz intakter Wahrnehmung Dysexekutives Syndrom Störung des abstrakten Denkens, Planens, Urteilsvermögens u.a. Die kognitiven Defizite verursachen bedeutsame Beeinträchtigungen im sozialen/beruflichen Alltag und stellen eine deutliche Verschlechterung gegenüber dem früheren Leistungsniveau dar. Die Störung kann nicht auf andere Leiden zurückgeführt werden. Diese Guideline beschäftigt sich vorzugsweise mit den häufigsten Formen, der Alzheimer-Demenz und der vaskulären Demenz (siehe Tabelle 2). Tabelle 2: Häufigkeitsverteilung und Symptome von Demenzen (mod nach [2[) Alzheimer Demenz (ca. 50- 80%) Langsam progredienter kognitiver Abbau. Initial kein fokales neurologisches Defizit. Andere substanzinduzierte, systemische oder ZNS- Erkrankungen müssen ausgeschlossen werden Vaskuläre Demenz (ca. 20-30%) - plötzlicher Beginn (kortikale Läsion) - schleichender Beginn (subkortikale Läsion) - fluktuierender Verlauf - schrittweise Verschlechterung - Affektlabilität - fokales neurolog. Defizit (Gangstörung, pseudobulbäre Symptome etc.) - „Inseln“ erhaltener kognitiver Fähigkeiten Mischformen (vor allem bei Älteren häufig) Andere Demenzformen (ca. 10%) • Lewy-Body-Demenz: fluktuierende kognitive Leistungsdefizite, Aufmerksamkeitsstörung und Problemen in der Visuokonstruktion, extrapyramidale Symptomatik, Halluzinationen, anfänglich keine Gedächtnisstörungen • fronto-temporale Demenz: Verhaltensveränderungen, Persönlichkeitsveränderung, verminderte Impulskontrolle (z.B. sexuelle Enthemmung), verstärkt aggressives Verhalten und Distanzlosigkeit sowie Auftreten einer Hyperoralität oder ungewohnte Rituale im Vordergrund • Parkinson-Demenz: Anfänglich keine Gedächtnisstörungen, eingeschränkte Aufmerksamkeit, Schwierigkeiten bei der Planung von Aufgaben und beim Lösen von Problemen, Beeinträchtigungen des räumlichen Sehens, Interessenverlust (Lustlosigkeit) • Weitere (s. Differentialdiagnostik) MCI mild cognitve Impairment: Gedächtnisstörungen ohne Einschränkung im Alltag. Bei ca. 10-15% Progredienz zur Demenz Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Seite 4 von 13 2. (Früh)-Diagnostik Demenz ist eine rein klinische Diagnose, die in vielen Fällen vom Hausarzt gestellt werden kann. Bei Verdacht soll – bei Einverständnis des Patienten – eine Diagnostik stattfinden. 1. Feststellen, ob überhaupt eine Demenz vorliegt 2. Eingrenzung der Ätiologie bzw. Differentialdiagnose Ein Screening bei älteren Menschen ist nicht angezeigt. In der Praxis hat sich ein zweistufiges Vorgehen bewährt (3): 2.1 Eigen- und Fremdanamnese Folgende Veränderungen gegenüber früher können auf eine (beginnende) Demenz hinweisen (2): Aufnahme und Behalten neuer Informationen • • • • Urteilskraft und Handlungskompetenz • Patient wiederholt sich Hat oft Mühe, Gespräche, Verabredungen, Ereignisse zu erinnern, auch wenn diese nicht weit zurück liegen Findet abgelegte Gegenstände nicht wieder Patient hat Mühe, vernünftig mit unerwarteten Situationen umzugehen, z.B. wenn das Essen anbrennt Hat Probleme, komplexeren Gedanken zu folgen oder Handlungen auszuführen, die mehrere Schritte verlangen Verhalten • • • Patient ist aggressiver, langsamer, reizbarer und misstrauischer als früher Patient missinterpretiert akustische und visuelle Stimuli vernachlässigt soziale Umgangsformen Räumliche Orientierung • • Hat Schwierigkeiten beim Autofahren (z.B. Bagatellschäden) Findet sich in ungewohnter Umgebunng schlecht zurecht Sprache • • findet nicht die „richtigen“ Worte, kann einem Gespräch nicht mehr (längere Zeit) folgen Von grosser Bedeutung ist die Befragung der Angehörigen (Fremdanamnese). Dazu dient der Fragebogen zum Nachlassen der geistigen Leistungsfähigkeit älterer Menschen (IQCODE). Eine Kurzversion kann heruntergeladen werden unter: http://www.memoryclinic.ch/index.php?option=com_ content&task=blogcategory&id=11&Itemid=16 2.2. Einsatz psychometrischer Tests Für die ärztliche Praxis sind einfache psychometrische Tests, wie der MMST, der UhrzeitZeichnen-Test (UZT) und der DemTect, geeignet, die Diagnose zu erhärten und den ungefähren Schweregrad einer Demenz zu bestimmen (Empfehlungsgrad B). Die Sensitivität dieser Verfahren ist bei leichtgradiger und fraglicher Demenz jedoch eingeschränkt, eine (ätiologische) Differentialdiagnose nicht möglich (4, 5). • Mini-Mental-Status-Test (MMST) ist gut geeignet zum Ausschluss einer Demenz und zur Diagnose einer mittelschweren Demenz. In der Allgemeinarztpraxis: Sensitivität 78%, Spezifität 88%, pos. prädiktiver Wert 54%, neg. prädiktiver Wert 96% (5, 6). Nicht zuverlässig zur Diagnose einer leichten Demenz oder einer MCI. Bei Nicht-Alzheimer-Demenzen Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 weniger gut zur Schweregradeinteilung geeignet (2). • Uhrzeit-Zeichnen-Test (UZT) Der UZT erfasst visuell-konstruktive Defizite, die auf räumliche Orientierungsstörungen hinweisen. Die Sensitivität liegt bei 90%, die Spezifität bei 56%, der pos. prädiktive Wert bei 84%, der neg. prädiktive Wert bei 69% (5). Hinweis: Im Frühstadium einer Alzheimer-Demenz zeigen sich vor allem Defizite beim Zeichnen und Einstellen des Minutenzeigers. Im weiteren Verlauf kommen Probleme beim Zeichnen des Zifferblatts sowie beim Einstellen und Lesen des Stundenzeigers hinzu (7). Download von MMST und UZT unter: http://www.memoryclinic.ch/index.php?option=com_ Seite 5 von 13 Sensitivität liegt bei über 80% (5). content&task=blogcategory&id=11&Itemid=16 • Demenz-Detektionstest (DemTect) misst die schon im Frühstadium gestörten Leistungsbereiche Neugedächtnisbildung, mentale Flexibilität, Sprachproduktion, Aufmerksamkeit und Gedächtnisabruf. Die Download unter: http://www.kcgeriatrie.de/downloads/instrumente/de mtect.htm 2.3. Feststellung des Schweregrades Bei Diagnosestellung soll auch der Schweregrad bestimmt werden, der sich auf das Ausmass der Betreuungsbedürfigkeit bezieht (Tabelle 3). Es werden drei Schweregrade unterschieden. Die Übergänge zwischen den Schweregraden sind aber fliessend, so dass eine exakte Abgrenzung oft nicht möglich ist. Zur Orientierung kann der MMST eingesetzt werden. Tabelle 3: Schweregrade der Demenz Leicht Mittel Schwer Kognition Lebensführung Fahreignung Antrieb und Affekt MMST* Komplizierte Aufgaben nicht mehr möglich Die selbständige Lebensführung ist eingeschränkt, ein unabhängiges Leben ist aber noch möglich. oft nicht mehr gegeben Fehlende Spontaneität, Depression, Antriebsmangel, Reizbarkeit, Stimmungslabilität 20-24 Einfache Aufgaben nur teilweise lösbar Kein unabhängiges Leben mehr möglich, auf fremde Hilfe angewiesen, teilweise noch selbständig nicht gegeben Unruhe, Wutausbrüche, aggressives Verhalten 10-19 Gedankengänge nicht mehr nachvollziehbar Selbständige Lebensführung vollständig aufgehoben Nicht gegeben Unruhe, Nesteln, Schreien, aufgehobener Schlaf-WachRhythmus <10 * siehe Anmerkungen unter 2.2. 2.4. Abgrenzung Demenz – leichte kognitive Störung (MCI) Bei einer leichten kognitiven Störung (mild cognitiv impariment, MCI) klagen die Betroffenen über Gedächtnisstörungen, die sich oft in psychometrischen Tests objektivieren lassen. Die Alltagsfunktionen sind aber nicht oder geringfügig beeinträchtigt. Die Kriterien für eine (Alzheimer-) Demenz werden nicht erfüllt! Die Patienten leiden nicht selten unter Stresserleben, somatoformen Störungen und depressiven Symptomen (5). MCI-Prävalenz bei über 75-jährigen Patienten in Allgemeinarztpraxis: 15 - 20 Prozent (9). Die Diagnostik bedarf eines hohen Testaufwandes Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 und ist in Spezialambulanzen bzw. Memory-Clinics möglich. Prognose: Bei ca.15-20 % schreitet die MCI zur Demenz fort (Alzheimer oder andere Demenzform), bei anderen bleiben die kognitiven Fähigkeiten über lange Zeit stabil oder verbessern sich wieder. Prädiktoren für das Fortschreiten einer MCI sind das Ausmass der kognitiven Einschränkungen in umfangreichen Tests, sowie Ergebnisse in Liquorund PET-Untersuchungen (5). Allerdings ist der Nutzen solcher Abklärungen zweifelhaft, da dem Patienten keine Therapie angeboten werden kann. Seite 6 von 13 2.5. Differentialdiagnose / Ausschluss einer reversiblen Demenz Es gibt eine Reihe von Erkrankungen, die zu dem klinischen Bild einer Demenz führen können (Übersicht im Anhang) und potenziell reversibel sind. Bei Verdacht auf eine Demenz sind deshalb zusätzliche Abklärungen erforderlich: • allgemeininternistische Untersuchung • Neurostatus und Psychostatus • Alkohol- und Drogenanamnese • Labordiagnostik • ev. bildgebende Untersuchung. Besonders wichtig sind die DD Depression und Delirium. • Depressionen gelten als Risikofaktoren für die Entwicklung einer Demenz (4). Depressive Symptome können aber auch Begleitsymptome einer beginnenden Demenz sein. Andererseits kommen sie auch als Ursache von kognitiven Störungen in Betracht (2,3,4). Testinstrument: Geriatrische Depressionsskala (GDS) http://www.buergerspital.ch/contento/LinkClick.aspx ?fileticket=J4Aa%2BHAUo54%3D&tabid=196&mid= 582 • Demenz oder Delir? Demenz und Delir lassen sich zumeist aufgrund des zeitlichen Verlaufs und der Ausprägung der Bewusstseinstrübung unterscheiden (9, Tabelle 4). • • 2.5.2. Bildgebende Verfahren cCT zum Ausschluss sekundärer Demenzformen: Subduralhämatom,Tumor, Blutung, vaskuläre Läsion, Normaldruck-Hydrozephalus. MRI für spezifische Atrophiemuster (z.B. Hippocampus, Frontallappen), v.a bei jüngeren Patienten und atypischer Symptomatologie. Bildgebung ist unter folgenden Voraussetzungen angezeigt (2, 3) (Empfehlungsgrad B): • der Patient ist jünger als 65 Jahre • atypischer oder unklarer Verlauf • rasche Symptomentwicklung (innerhalb eines Jahres) • jüngst erlittene Kopfverletzung • ungeklärte neurologische Symptomatik (z.B. Krampfanfälle, Inkontinenz, Gangstörungen, Apathie etc.) • neu auftretende fokale Symptome Babinski-Reflex, Hemiparese) • Krebsleiden in der Anamnese • Antikoagulanzieneinnahme nungsstörung • atypische kognitive Symptomatik (z.B. rasch zunehmende Aphasie) • eventuell zum Ausschluss einer vaskulären Demenz, sofern Therapie mit Antidementiva erwogen wird (bei vask. Demenz nicht empfohlen!) Tabelle 4: Abgrenzung Demenz und Delir (nach 8) Merkmale Demenz Delir • Symptombeginn • Symptomverlauf • langsam • langsam progredient • akut • fluktuierend • Bewusstsein • klar • verwirrt • Desorientiertheit • Psychomotorik • langsam progredient • oft unauffällig • fluktuierend • hypo-/hyperaktiv Beachte: Delirium-artige Symptome (Fluktuationen der Aufmerksamkeit, EPMS und optische Halluzinationen, vorübergehende Bewusstseinsverluste) kommen bei Lewy-Body-Demenz vor. Auch im Rahmen einer vaskulären Demenz ist ein (länger andauerndes!) Delir möglich. 2.5.1. Demenz-Labor Zur Identifikation behandelbarer Demenz-Syndrome und Komorbiditäten sind folgende Laboruntersuchungen sinnvoll (2, 3) (Empfehlungsgrad B): • Differential-Blutbild, Glukose, TSH, B12, Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Elektrolyte (Na, K, Ca) Urin-Teststreifen weitere bei Bedarf, z.B. Kreatinin, Folsäure, Leberwerte, Lues- und HIV-Serologie oder (z.B. Blutgerin- 2.5.3. Überweisung an geriatrisch geschulten Spezialisten In folgenden Fällen ist die Konsultation eines erfahrenen Spezialisten zu empfehlen (2, 3): • Patient jünger als 65 Jahre • atypische Symptomatik Verhaltensstörungen) • Diskrepanz zwischen Angaben des Patienten oder der Angehörigen und den erhobenen Befunden • Überforderungssituationen (Arzt, Angehörige, Patient) • polymorbide Patienten mit kognitiven Störungen oder Verlauf (z.B. Seite 7 von 13 2.6. Feststellung der Fahrtauglichkeit Die Fahrtauglichkeit ist bei mittelschwerer und schwerer Demenz in der Regel nicht mehr gegeben. Bei leichter Demenz ist sie oft eingeschränkt oder nicht mehr gegeben, wenn eine der folgenden Bedingungen erfüllt ist (3): • fremdanamnestisch auffälliges Fahrverhalten oder gehäuft (Bagatell-)Unfälle • • • Störungen der (geteilten) Aufmerksamkeit, Störung der Raumverarbeitung Tagesschläfrigkeit Wenn die Fahrtauglichkeit bezweifelt werden muss und der Patient nicht freiwillig auf den Fahrausweis verzichten möchte, sollte eine Meldung an das kantonale Strassenverkehrsamt gemacht werden. 3. Therapie 3.1. Psychosoziale, neuropsychologische und pflegerische Massnahmen Eine kausale Therapie gibt es derzeit nicht. Psychosoziale und pflegerische Massnahmen sind die tragenden Säulen im Behandlungskonzept. Therapieziele: Optimierung der Lebensqualität von Betroffenen und ihrer Angehörigen/Pflegenden. Verbesserung der kognitiven, funktionellen und psychopathologischen Störungen. Die einzelnen Massnahmen sind individuell und unter Berücksichtigung der lokalen Angebote zu treffen (ambulante Pflege- und Therapieeinrichtungen, Alzheimer-Selbsthilfegruppen etc). zu treffen (Empfehlungsgrad C). Nutzennachweis: Viele einschlägige Studien sind mit grossen Mängeln behaftet (10). Kognitive Verfahren können wahrscheinlich die kognitive Leistungsfähigkeit der Patienten verbessern. Für das Angehörigentraining gibt es Hinweise dafür, dass Patienten länger im häuslichen Umfeld verweilen. Für die psychosoziale Aktivierung ist unklar, ob diese eher nützliche oder schädliche Effekte auf begleitende psychopathologische Symptome hat. Für die Lebensqualität der Angehörigen und den Betreuungsaufwand wahrscheinlich vorteilhaft. Massnahmen im einzelnen (Auswahl): • Therapien zur Förderung der Gehirnleistung, der Alltagsfunktionen und der Selbständigkeit: Gedächtnistraining (nur im Anfangsstadium sinnvoll), RealitätsOrientierungs-Therapie (ROT, nur im Anfangsstadium), Unterstützung in den Alltagsfunktionen (z. B. bei Körperhygiene), Training von Handlungsfertigkeiten (Einkaufen, Orientierung im Haus, Anziehen, Waschen etc) • • Bedürfnisgerechte Anpassung Umgebung: demenzgerechte InnenAussenraumgestaltung der und • Psychotherapeutische Unterstützung: Psychologische (Krisen-)Beratung, Verhaltensund Kognitive Therapie, Psychodynamische Therapie, Familientherapie, Kriseninterventionen • Körperorientierte Therapien, die Stress abbauen sowie körperliche und psychische Beschwerden lindern: Bewegung (speziell Lauftherapie [11], auch Rhythmik, Tanzen, Spielen), Physiotherapie, Schmerzlinderung (Lagerung, Massage, Wärme) • Ausbildungs- und Informationsangebot für Angehörige: Angehörigengruppen und schulung, Anlaufstellen, Telefonberatung, Websites • Angebote, die pflegende Angehörige entlasten und ihre Gesundheit schützen: Entlastung zu Hause, Tages- und Nachtstätten, Alzheimerferien. Unterstützungsangebote für Patienten (wahlweise für alle Kantone): http://server25.hostpoint.ch/~alzch1/alz.ch/ Betreuungskonzepte, die auf individuelle Fähigkeiten und Bedürfnisse eingehen und Stress reduzieren: Erinnerungstherapie (auch im fortgeschr. Stadium), Snoezelen (jedes Stadium), Aromatherapie (jedes Stadium), Musiktherapie (jedes Stadium) Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Seite 8 von 13 3.2. Einsatz von Antidementiva Antidementiva können den kognitiven Leistungsabbau verlangsamen und Verhaltensstörungen lindern. Diese Effekte sind in zahlreichen Studien nachgewiesen, oft anhand verschiedener Skalen. Dagegen gibt es deutlich weniger Studien, in denen der Einfluss auf Endpunkte wie Heimunterbringung, Lebensqualität der Erkrankten und Angehörigen sowie Mortalität untersucht wurden. Die positive Bewertung beruht vor allem auf einem Vorteil von durchschnittlich 3-4 Punkten auf der 70 Punkte umfassenden kognitiven Leistungsskala (ADAS-cog). Ob dies praxisrelevant ist, wird teilweise in Frage gestellt (2, 12). Andererseits ist zu bedenken, dass manche Patienten deutlich auf Antidementiva ansprechen (2), was für einen Therapieversuch spricht. Praktisch alle publizierten GL empfehlen den Einsatz von (Acetyl-)Cholinesterasehemmern (3, 6, 13, 14, 15) und Memantin. Das NICE hat seine vormals restriktive Position (16) in diesem Jahr revidiert (17). Das IQWiG anerkennt in einer Neubewertung positive Effekte von Memantin auf die Kognition (21). mediX empfiehlt keinen generellen Einsatz von Antidementiva. Auf Wunsch des Patienten oder der Angehörigen kann die Therapie aber bei leichter bis mittelschwerer Demenz unter Einhaltung der Limitatio erfolgen. Die Behandlung soll abgebrochen werden: • bei starken NW und fragwürdiger Wirkung • bei Erreichen des schweren Stadiums Der Nutzen ist regelmässig alle 3-6 Monate zu überprüfen! Wechselwirkungsprofil. Klinisch relevante Wirksamkeitsunterschiede sind nicht nachgewiesen (4). Donepezil ist aber das bislang am besten untersuchte Medikament (2). Nebenwirkungen: Sehr häufige (>10%) bis häufige (1-10%) Nebenwirkungen: Erbrechen, Übelkeit, Schwindel, Appetitlosigkeit, Diarrhoe und Kopfschmerzen. NW sind oft vorübergehend. Langsamere Aufdosierung oder Medikamenteneinnahme zum Essen ist hilfreich. ® ® • Memantin (Axura , Ebixa ) ist ein selektiver, nichtkompetitiver N-Methyl-DAspartat-(NMDA)Rezeptorantagonist, zugelassen bei mittelschwerer bis schwerer Demenz. Memantin hat in den (meist kleinen) Studien nur einen eher geringen Einfluss auf Kognition und Alltagsfähigkeiten gezeigt (18-20). NICE empfiehlt Memantin bei mittelschwerer Demenz, wenn Cholinesterasehemmer nicht vertragen werden, und bei schwerer Demenz (17). mediX empfiehlt keinen generellen Einsatz von Memantin bei mittelschwerer oder schwerer Demenz. Im Einzelfall kann aber ein Therapieversuch erwogen werden. Anwendung: Um Nebenwirkungen zu reduzieren: wöchentliche Dosis-Steigerung um 5 mg während der ersten 3 Behandlungswochen. In der 1. Woche Tagesdosis 5 mg, 2. Woche 10 mg, 3. Woche 15 mg, ab 4. Woche Erhaltungsdosis von 20 mg täglich. Nebenwirkungen: Sehr häufige (>10%) und häufige Nebenwirkungen sind Schwindel, Kopfschmerz, Müdigkeit, Obstipation, erhöhter Blutdruck und Schläfrigkeit, die vorübergehend sein können. Medikamente: • Cholinestererasehemmer (Tageskosten zwischen 5-6 Franken) ® o Donepezil (Aricept ) ® o Galantamin (Reminyl ) ® o Rivastigmin (Exelon ) • Anwendung: Die Wirkung der Cholinesterasehemmer ist dosisabhängig. Je nach Verträglichkeit Aufdosierung möglichst bis zur zugelassenen Maximaldosis (d.h. Donepezil 10 mg/Tag Rivastigmin 12 mg/Tag, als Pflaster 9,5 mg/24 – Galantamin 24 mg/Tag) (Empfehlungsgrad A). Wahl des Medikaments nach Neben- und Kombination Cholinesterasehemmer plus Memantin Die Kombinationstherapie wird teilweise empfohlen (4), hat derzeit aber keine ausreichend belastbare wissenschaftliche Grundlage (2). 3.3. Therapie der vaskulären Demenz Ein klinisch relevanter Nutzen ist Cholinesterasehemmer oder Memantin vaskulärer Demenz nicht belegt (2, 3, 22). Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 für bei Bei Vorliegen einer vaskulären Demenz sollte(n): • die Behandlung einer Hypertonie eingeleitet bzw. fortgesetzt werden, und Seite 9 von 13 • weitere (kardio-) vaskuläre Risikofaktoren behandelt werden. (Empfehlungsgrad B) Anmerkungen: Hypertonie erhöht das Demenzrisiko und sollte auch im Alter konsequent therapiert werden (23, 24). Ob die Bekämpfung anderer (kardio-) vaskulärer Risikofaktoren das Demenzrisiko zu senken vermag, ist noch ungeklärt. Auch Patienten mit einem asymptomatischen Hirnschlag (z.B. Zufallsbefund im CT) haben ein deutlich erhöhtes Demenzrisiko. Ob ASS zur Prophylaxe von Mikro- bzw. Makroinfarkten auch die Demenzprogression beeinflusst, ist ungeklärt (25). 3.4. Therapie nichtkognitiver Störungen Über 90% der Demenzkranken entwickeln im Verlauf ihrer Erkrankung psychische Begleitsymptome (BPSD = Behavioural and Psychological Symptoms of Dementia). Die häufigsten nichtkognitiven Symptome sind: • Unruhe, Agitiertheit • Aggressivität • Wahnideen • Halluzinationen • Depression • Notwendigkeit der Therapie regelmässig überprüfen, ggfs Ausschleichversuch. • Medikamenteninteraktionen beachten Bei kompliziertem Verlauf Spezialist hinzuziehen. Im fortgeschrittenen Stadium auch sensomotorische Störungen: erhöhter Muskeltonus (mit Einschränkung der Mobilität), Störungen des Schmerzempfindens oder falsche Einschätzung von Durst- und Hungergefühl. Cave: Es besteht ein erhöhtes Risiko für Schlaganfälle (27) und ein erhöhtes Sterberisiko unter atypischen Neuroleptika vs Plazebo (28). Jede Behandlung von BPSD setzt eine sorgfältige Ursachenanalyse voraus! Vermeiden oder Ausschalten der auslösenden Faktoren ist handlungsweisend. Solche Faktoren sind: • Medikamente • somatische Begleiterkrankungen (z.B. HWI) • Schmerzen (!) • Veränderungen der Umgebung • Alleinsein, aber auch Reizüberflutung durch Anwesenheit vieler Menschen. Aktuell: In einer aktuellen Studie erwiesen sich bei Agitiertheit Analgetika oft als wirksam (29). 3.4.1. Medikamentöse Interventionen sollen erst erfolgen, wenn andere Massnahmen erfolglos bleiben haben. Evidenz für (atypische) Neuroleptika ist schwach (26). Nebenwirkungen bei Demenzpatienten z.T stärker ausgeprägt: Parkinsonismus, erhöhte Sturzneigung, übermässige Sedierung, Spätdyskinesien, Lagerungshypotension. Deshalb: sorgfältige Nutzen-/Risikoabwägung! Grundregeln für die Behandlung mit Neuroleptika: • Niedrige Dosierung wählen, langsam erhöhen. Cave: verminderte Kreatinin-Clearance bei älteren Patienten! Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 AGITIERTHEIT, AGGRESSION, PSYCHOSE Atypische und konventionelle Neuroleptika können eine demenzbedingte Psychose lindern. Nur ® Risperidon (z.B. Risperdal ) ist für diese Indikation zugelassen. Beachte: Bei Lewy Body Demenz: können nur ® ® Seroquel und Leponex eingesetzt werden. DEPRESSION Die grösste bislang publizierte Studie (HTA-SADD) bei Demenzkranken mit Depression findet keinen Nutzen bei den getesteten Substanzen Mirtazapin ® ® (Remeron ) und Sertralin (Zoloft ), aber mehr unerwünschte Effekte als unter Plazebo (30). Bei schwerer Depressionen kann dennoch ein Therapieversuch mit einem SSRI wie z.B. Citalopram (Cipramil® u.a.) empfohlen werden (2,3, 4). Nach etwa 6 Monaten soll ein Auslassversuch vorgenommen werden. Beachte: Keine trizyklischen Antidepressiva wegen anticholinergischer Wirkung! (2,3,4) SCHLAFSTÖRUNGEN Zunächst alle nichtmedikamentösen Möglichkeiten ausschöpfen. Antidepressiva mit geringer anticholinerger Komponente oder leicht sedierende (niedrigpotente) Neuroleptika: Trazodon (Trittico® 50-150 mg/d), Mirtazapin (Remergil® 15 mg/d), Pipamperon (Dipiperon® 20-40 mg/d). Seite 10 von 13 4. Prävention Die Lebensweise scheint einen Einfluss darauf zu haben, ob und wann sich eine Alzheimer-Demenz entwickelt. In der Nonnen-Studie zeigte sich, dass einige der hochbetagten Teilnehmerinnen noch kurz vor dem Tod keine oder kaum kognitive Defizite aufwiesen, obwohl post mortem deutliche Alzheimerzeichen im Gehirn gefunden wurden (31). Bisher ist bekannt, dass vaskuläre Risikofaktoren und Erkrankungen (z.B.Hypertonie, Diabetes mellitus, Hyperlipidämie, Adipositas, Nikotinabusus) Risikofaktoren für eine spätere Demenz darstellen (32). Frühzeitige Behandlung dürfte zur Primärprävention einer Demenz beitragen. Ein aktiver Lebensstil mit körperlicher, sozialer und geistiger Aktivität scheint bis zu einem gewissen Grad protektiv zu sein (33, 34). Es gibt aber keine ausreichende Evidenz für die präventive Wirksamkeit von Diäten und Substanzen wie Antioxidantien, Hormone, Vitamine, Diät, Antihypertensiva, Antidementiva, NSAR, Statine, Ginkgo biloba (Studienübersicht in [4]) (Empfehlungsgrad A). . 5. Literatur 1. http://www.alz.ch/d/pdf/schweiz_2008_d.pdf;© 2009 Schweizerische Alzheimervereinigung 13. Ärztliches Zentrum fur Qualität in der Medizin (ÄZQ), Leitlinien-Clearingbericht "Demenz". 2. DEGAM–Leitlinie Demenz. 2008. http://leitlinien.degam.de/index.php?id=247 14. ÄZQ Schriftenreihe Band 20, ed. ÄZQ. 2005, Berlin: Ärztliches Zentrum fur Qualität in der Medizin. 3. Monsch AU, et al.: Konsensus zur Diagnostik und Betreuung von Demenzkranken in der Schweiz. Schweiz Med Forum 2008;8(8):144–149 4. S3-Langversion der Behandlungsleitlinie Demenz der DGN und DGPPN, vom 23.11.2009 http://www.dgn.org/images/stories/dgn/pdf/s3_leitlinie _demenzen.pdf 15. Qaseem, A., et al.: Current pharmacologic treatment of dementia: a clinical practice guideline from the American College of Physicians and the American Academy of Family Physicians. Ann Intern Med, 2008. 148(5): S. 370-378. 5. 6. Eschweiler, GW, et al.: Neue Entwicklungen in der Demenzdiagnostik. Dtsch Arztebl Int 2010; 107 (39): 677-683. DOI:10.3238/arztebl.2010.0677 Mitchell AJ: A meta-analysis of the accuracy of the mini-mental state examination in the detection of dementia and mild cognitive impairment. J Psychiatr Res 2009; 43(4): 411–31. 7. Leyhe T, et al.: The minute hand phenomenon in the Clock Test of patients with early Alzheimer’s disease. J Geriatr Psychiatry Neurol 2009; 22: 119–29. 8. Ehrensperger MM, Monsch AU: Demenz und Delirium.Therapeutische Umschau 2010; 84 – 86. 9. Luck T, et al.: Mild cognitive impairment in general practice: age-specific prevalence and correlate results from the German study on ageing, cognition and dementia in primary care patients (AgeCoDe). Dement Geriatr Cogn Disord 2007; 24(4): 307–16. 10. IQWiG-Bericht A05-19D: Nichtmedikamentöse Behandlung der Alzheimer Demenz. 2009 https://www.iqwig.de/a05-19d-nichtmedikamentoesebehandlung-der.986.html?tid=1136#berichte 11. Neumann NU, Frasch K: Neue Aspekte zur Lauftherapie bei Demenz –klinische und neurowissenschaftliche Grundlagen. Dt Zeitschrift für Sportmedizin 2008; 59 (2): 28-33. 12. Arznei-telegramm: Alzheimer-Mittel Donepezil (Aricept®) ohne relevanten Nutzen. a-t 2004; 35: 678. Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 16. NICE and SCIE, Dementia. The NICE-SCIE guideline on supporting people with dementia and their carers in health and social care. National Clinical Practice Guideline Number 42. Vol. 1. 2007. 17. http://www.nice.org.uk/guidance/index.jsp?action=byI D&o=13419 18. McShane R, et al.: Memantine for dementia. Cochrane Database Syst Rev.2006(2): CD003154. 19. Winblad B, et al.: Memantine in moderate to severe Alzheimer's disease: a meta-analysis of randomised clinical trials. Dement Geriatr Cogn Disord. 2007;24(1):20-27. 20. IQWiG. Memantin bei Alzheimer Demenz Abschlussbericht A05-19D. Köln: Institut fü r Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG); 2009. 21. IQWIG: Responderanalysen zu Memantin bei Alzheimer Demenz, 27.04. 2011. http://www.iqwig.de/download/A10-06_RapidReport_Responderanalysen_zu_Memantin_bei_Alzh eimer_Demenz.pdf 22. Areosa Sastre, A. and Sherriff, F., Memantine for dementia (Cochrane Review), in The Cochrane Library. 2005. 23. Di Bari, et al.: Dementia and disability outcomes in large hypertension trials: lessons learned from the systolic hypertension in the elderly program (SHEP) trial. Am J Epidemiol, 2001. 153(1): S. 72-8. 24. Forette, F., Prevention of dementia in randomised double-blind placebo-controlled Systolic Hypertension Seite 11 von 13 in Europe (Syst-Eur) trial. Lancet, 1998. 352(9137): 1347-51. 25. Williams, P. S., et al.: Aspirin for vascular dementia (Cochrane Review). Cochrane Database Syst Rev, 2003. 26. Lon S. Schneider, M.D., et al. for the CATIE-AD Study Group: Effectiveness of Atypical Antipsychotic Drugs in Patients with Alzheimer's Disease. N Engl J Med 2006; 355:1525-1538. 27. Wooltorton, E.: Risperidone (Risperdal): increased rate of cerebrovascular events indementia trials. Cmaj, 2002. 167(11): S. 1269-70. 28. Schneider, L. S., et al.: Risk of death with atypical antipsychotic drug treatment for dementia: metaanalysis of randomized placebo-controlled trials. JAMA 2005; 294(15):1934-1943. 29. Husebo BS, et al: Efficacy of treating pain to reduce behavioural disturbances in residents of nursing homes with dementia: cluster randomised clinical trial. BMJ 2011;343:d4065 doi: 10.1136/bmj.d4065 30. Banerjee S, et al.: Sertraline or mirtazapine for depression in dementia (HTA-SADD): a randomised, multicentre, double-blind, placebo-controlled trial. Lancet 2011; 378: 403-411 31. https://www.healthstudies.umn.edu/nunstudy/ 32. Alonso A, et al.: Cardiovascular risk factors and dementia mortality: 40 years of follow-up in the Seven Countries Study. J Neurol Sci. May 15 2009;280(12):79-83. 33. Scarmeas N, et al.: Physical activity, diet, and risk of Alzheimer disease. Jama. Aug 12 2009;302(6):627637. 34. Andel R et al.: Physical exercise at midlife and risk of dementia three decades later: a population-based study of Swedish twins. J Gerontol A Biol Sci Med Sci. Jan 2008;63(1):62-66. 6. Anhang Tabelle: Ursachen und Abklärung von potenziell reversiblen Demenzen (Auswahl) Ursache Abklärungsstrategie Endokrinol./metabol. Erkrankungen Hypo-, Hyperthyreose TSH-Bestimmung Hyper-/Hypoparathyreoidismus Anamnese, klin. Untersuchung, Calcium-Bestimmung Diabetes mellitus, Hypoglykämie Anamnese, BZ-Bestimmung Morbus Cushing (Medikamenten-)Anamnese Exsikkose b. Volumenmangel Klin. Untersuchung, evtl. Kreatinin und Harnstoff bestimmen Vitaminmangelsyndrome Vitamin B1 (Wernicke-Enzephalopathie) Vitamin B6- und B12 Folsäuremangel Klin. Untersuchung, Risikoanamnese, ggf Vitamine bestimmen Intrakranielle Raumforderung Meningeome, Tumore, Hämatome, Hirnmetastasen MRT, Schädel-CT Toxine Alkoholkrankheit Schwermetalle (Blei, Quecksilber, Mangan, Arsen) Anamnese, klin. Untersuchung, gamma-GT Anamnese, klin. Untersuchung, ggf. Schwermetalle bestimmen Chronische Infektionen HIV-Enzephalitis, Neurosyphilis, Neuroborreliose Zytomegalie Anamnese, klin. Untersuchung, Serologie, ggf. Lumbalpunktion Medikamente Psychopharmaka, Antihypertensiva, Kardiaka, Opiate Medikamentenanamnese, ggf. Urin-Stix Benzodiazepine Chronische Lebererkrankungen M. Wilson, Hämochromatose, Leberzirrhose Anamnese, klin. Untersuchung, Labor Chronische Nierenerkrankungen (z.B. Dialyse-Enzephalopathie) Anamnese, klin. Untersuchung, Labor Hämatologische Krankheiten • Polyzythämie, multiples Myelom • Anämie Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Anamnese, klin. Untersuchung, Blutbild Seite 12 von 13 Tabelle: Definition der Empfehlungsgrade A Starke Empfehlung. Zumindest ein RCT von guter Qualität und Konsistenz, die sich direkt auf die Empfehlung bezieht und nicht extrapoliert wurde. B „Sollte“- Empfehlung: gut durchgeführte klinische Studien, aber keine RCT. C Expertenkonsens oder Good Clinical Practice IMPRESSUM Diese Guideline wurde im November 2011 aktualisiert. © medix schweiz Herausgeber: Dr. med. Felix Huber Redaktion (verantw.): Dr. med. Uwe Beise Autoren: Dr. med. Maya Frosch Dr. med. Felix Huber Dr. med. Uwe Beise Diese Guideline wurde ohne externe Einflussnahme erstellt. Es bestehen keine finanziellen oder inhaltlichen Abhängigkeiten gegenüber der Industrie oder anderen Einrichtungen oder Interessengruppen. MediX Guidelines enthalten therapeutische Handlungsempfehlungen für bestimmte Beschwerdebilder oder Behandlungssituationen. Jeder Patient muss jedoch nach seinen individuellen Gegebenheiten behandelt werden. MediX Guidelines werden mit grosser Sorgfalt entwickelt und in ärztlichen Qualitätszirkeln geprüft, dennoch kann mediX schweiz für die Richtigkeit – insbesondere von Dosierungsangaben – keine Gewähr übernehmen. Alle mediX Guidelines im Internet unter www.medix.ch mediX schweiz ist ein Zusammenschluss von Ärztenetzen und Ärzten in der Schweiz Adresse: mediX schweiz, Sumatrastr.10, 8006 Zürich Rückmeldungen bitte an: [email protected] Demenz Erstellt von: Maya Frosch / Felix Huber / Uwe Beise Zuletzt revidiert: 09/2011 Seite 13 von 13