Ischias: Therapien gegen die Pein im Bein
Werbung

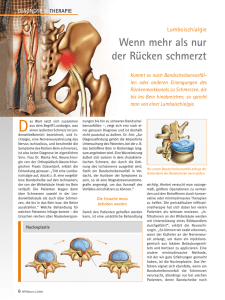
Münchner Merkur Nr. 191 MEINE SPRECHSTUNDE Redaktion Medizin: (089) 53 06-418 [email protected] Telefax: (089) 53 06-86 61 Medizin im Netz: www.merkur-online.de/gesundheit Leben ................................................................................................................................................................................................................................................................................................................................. 17 DIE AKTUELLE MEDIZIN Wann laktosefreie Produkte wichtig sind Prof. Dr. Volkmar Jansson ist Direktor der Orthopädischen Klinik des Klinikums der Universität München. Prof. Dr. Christian Stief Als Chefarzt im Münchner Klinikum Großhadern erlebe ich täglich, wie wichtig medizinische Aufklärung ist. Meine Kollegen und ich (www.facebook.de/UrologieLMU) möchten den Merkur-Lesern daher jeden Montag ein Thema vorstellen, das für ihre Gesundheit von Bedeutung ist. In den Ferien wiederholen wir einige Beiträge, die viele Leser interessieren. Die Autoren des heutigen Artikels sind Prof. Dr. med. Dipl.-Ing. Volkmar Jansson, Dr. med. Christof Birkenmaier und Dr. med. Bernd Wegener. Sie erklären, welche Therapien Patienten mit Ischiasbeschwerden wirklich helfen. Dr. Christof Birkenmaier ist Oberarzt an der Orthopädischen Klinik der LMU. Leserfragen an die Experten: [email protected] Ischiasschmerzen strahlen bis in die Beine aus. Die Ursachen der Beschwerden sind ebenso vielfältig wie die Therapiemethoden. FOTOS: KLOSTERFRAU/FKN Dr. Bernd Wegener ist Oberarzt an der Orthopädischen Klinik der LMU. Ischias: Therapien gegen die Pein im Bein Kaum einer, der nicht irgendwann in seinem Leben unter Ischiasbeschwerden leidet. Entsprechend groß ist auch das Angebot an Therapien, die oft stark beworben werden. Die Wirksamkeit vieler Methoden ist allerdings zweifelhaft. VON CHRISTOF BIRKENMAIER, BERND WEGENER UND VOLKMAR JANSSON Ischiasschmerzen sind eine besondere Form des Beinschmerzes. Sie strahlen entlang des Ischiasnervs vom Kreuz über das Gesäß und die Hinter- oder Außenseite des Beins aus, oft bis in den Fuß hinein. Im Gegensatz zum reinen Kreuzschmerz, der sehr unterschiedliche Ursachen haben kann, lässt sich bei Ischiasbeschwerden häufig eindeutig eine bestimmte Nervenwurzel als Auslöser bestimmen, die gereizt oder geschädigt wird. Wie entstehen Ischiasschmerzen? Ursache der Ischiasbeschwerden kann eine Vorwölbung oder ein Vorfall der Bandscheibe sein. Eine Bandscheibe besteht aus einem Knorpelkern, der sich im Inneren eines festen Faserrings befindet. Dieser kann nach hinten überdehnt werden, wenn der Druck zu groß wird. Er drückt dann auf die Nerven im Wirbelkanal. Ist der Faserring noch intakt, spricht man von einer Vorwölbung. Reißt er und der Knorpelkern tritt aus, hat der Patient einen Bandscheibenvorfall. Ursache der Ischiasbeschwerden kann aber auch eine Verengung des Wirbelkanals (Spinalkanal) sein oder an den Stellen, an denen die Nerven aus dem Kanal austreten. Seltener sind Gleitwirbel der Auslöser. Dabei verschiebt sich ein Wirbelkörper meist bauchwärts und kann dadurch die Nerven im Wirbelkanal quetschen. Auch Infektionen oder Tumore können die Auslöser der Beschwerden sein. Stress und emotionale Belastung können ebenfalls zu anhaltenden Rückenschmerzen führen. Wie stellt der Arzt die Diagnose? Hat ein Patient Lähmungen an den Muskeln von Bein und Beckengürtel, ist mögli- cherweise rasch eine Operation nötig. Vor allem jedoch bei Störungen der Blasen-, Mastdarm- oder Sexualfunktion sollte man schnellstmöglich abklären, ob ein chirurgischer Eingriff erforderlich ist. Das lässt sich mit Hilfe der Krankengeschichte und durch eine genaue körperliche Untersuchung feststellen. Liegen solche Störungen vor, müssen umgehend Röntgenbilder und eine Schnittbildgebung angefertigt werden. Idealerweise ist dies in der Regel eine Kernspintomografie, wenn so ein Gerät verfügbar ist, ansonsten ein Computertomogramm. Besteht der Verdacht auf eine Infektion, sind auch Blutuntersuchungen sinnvoll. Liegen keine neurologischen Störungen vor, so ist bei den weiterführenden Untersuchungen nur in Einzelfällen Eile geboten. Etwa bei Patienten mit bestimmten Vorerkrankungen, die ein hohes Risiko für Infektionen, Tumore oder andere gefährliche Folgeerkrankungen haben. Besteht kein erhöhtes Risiko, sollte man zunächst bis zu sechs Wochen konservativ behandeln. Nehmen die Beschwerden aber nicht ab oder werden sie sogar schlimmer, sollte man mit weiteren Untersuchungen nicht zu lange warten. So lässt sich verhindern, dass die Schmerzen chronisch werden. plettes Spektrum von Methoden beherrscht. So kann er die im jeweiligen Fall optimale auswählen. Manchmal löst sich bei einem Bandscheiben-Vorfall ein Teil des ausgetretenen Knorpelkerns und kann sich dann frei im Wirbelkanal bewegen (freier Bandscheibensequester). In so einem Fall kann man diese oft endoskopisch entfernen, was aber auch bei anderen Vorfällen häufig gut möglich ist. Dazu ist nur ein wenige Millimeter langer Schnitt notwendig. Diese Öffnung reicht aus, um die Operationsinstrumente einzuführen. Ist der Wirbelkanal (Spinalkanal) verengt, lässt sich die Engstelle oft mikrochirurgisch, also unter Verwendung eines Mikroskops, beseitigen. Die Nerven werden dadurch entlastet. Ist ein Gleitwirbel Ursache der Beschwerden, kann man die Wirbelsäule mit Schraubensystemen stabilisieren. wenigen schlecht erreichbaren Bereichen im Wirbelkanal abgesehen, lassen sich auf diese Weise vor allem freie Bandscheibensequester gut entfernen. Weil dafür nur ein kleiner Schnitt notwendig ist, heilt die Wunde schneller. Eine kleine Kamera verschafft dem Arzt während des Eingriffs die nötige Sicht. Wann ist eine offene Operation nötig? Ein allmählicher Verschleiß der Bandscheiben kann nach vielen Jahren zu einer Verkrümmung der Wirbelsäule führen. Die Bandscheiben, die wie Polster zwischen den Wirbelkörpern liegen, verlieren zudem an Höhe. Solche Veränderungen können ebenfalls zu Ischiasschmerzen führen. Denn oft werden die Nerven dadurch an den Stellen eingeklemmt, an denen sie aus dem Wirbelkanal austreten. Wann können Spritzen helfen? Nicht immer ist eine Operation nötig, wenn eine konservative Behandlung keine Besserung bringt. Es gibt auch eine Vielzahl von Injektionstherapien und anderen interventionellen Methoden. Entscheidet sich der Arzt für so eine Therapie, braucht er Bilder der Wirbelsäule, die ihm idealerweise ein Kernspintomograf liefert. Damit kann er den Verlauf der Nervenwurzeln genau erkennen – und den Ort, an dem diese eingeengt sind. Die einfachste Methode ist eine Infiltrations-Therapie. Sie wird häufig angewandt, wenn Nervenwurzeln gereizt werden, etwa bei einem Bandscheibenvorfall. Der Arzt spritzt dann gezielt ein örtlich wirkendes Betäubungsmittel und ein entzündungshemmendes Kortisonpräparat an die Stelle, an der Welche Therapien helfen den Patienten? Zur konservativen Therapie gehören vor allem Medikamente, Krankengymnastik und physikalisch-medizinische Anwendungen, zum Beispiel Massagen. Allgemein sollten sich die Patienten nicht zu lange schonen. Insbesondere von längerer Bettruhe rät man heute ab. Denn Studien haben gezeigt, dass das den Betroffenen mehr schadet als nützt. Die Behandlungen müssen dabei auf den Einzelnen abgestimmt werden. Vor allem die Auswahl der Medikamente ist dabei oft nicht einfach, weil viele Patienten an Begleiterkrankungen leiden oder ein Arzneimittel nicht vertragen. Welche Methoden der OP gibt es? Ist eine Operation nötig, ist die Wahl der Strategie entscheidend. Dabei ist es für die Patienten ein großer Vorteil, wenn der Chirurg ein kom- Das Kreuz mit dem Ischias: Der Ischiasnerv (links, gelb markiert) verläuft vom Wirbelkanal in die Beine bis zu den Füßen. Wird er gereizt, führt das zu Schmerzen, die bis in die Beine ausstrahlen. Die Ursachen der Beschwerden sind vielfältig. Oft ist ein Bandscheiben-Vorfall der Auslöser der Beschwerden. Reißt der Faserring (rechter Teil der Abb.), drückt der Gallertkern auf den Nerv – und löst heftige Schmerzen aus. GRAFIK: APOTHEKEN-UMSCHAU Welche Vorteile hat die Endoskopie? Insbesondere die endoskopischen Verfahren haben sich in den vergangenen Jahren verbessert. Sowohl die Operationsmethoden als auch die Instrumente sind stark weiterentwickelt worden. Bei so einer endoskopischen Operation führt der Chirurg die Instrumente von hinten zwischen den Wirbelbögen an die verletzte Bandscheibe heran. Er kann diese aber auch seitlich durch die Nervenaustrittspunkte einführen. Von Eine endoskopische Operation ist dann nicht sinnvoll. Mit so einem Eingriff ließen sich lediglich die Engstellen beseitigen – was jedoch zu weiteren Problemen führen könnte. Denn dadurch würde die Wirbelsäule noch instabiler werden und sich dann umso rascher noch weiter verkrümmen. In so einem Fall ist es darum wichtig, das zugrunde liegende Problem zu beheben. Dafür ist eine offene OP, also ein Eingriff mit größerem Schnitt, nötig. Dabei stabilisiert und korrigiert man die verkrümmte Wirbelsäule. die Nervenwurzeln eingeengt sind – und von der die Schmerzen ausgehen. Diese Methode nennt man daher auch „Wurzelblockade“ oder periradikuläre Therapie (PRT). Damit der Arzt die richtige Stelle trifft, wird die Behandlung unter Röntgen oder computertomografischer Kontrolle durchgeführt. Wie senkt man den Druck auf den Nerv? Ist eine Vorwölbung der Bandscheibe die Ursache der Ischiasbeschwerden, besteht auch die Möglichkeit, das Volumen der Bandscheibe zu reduzieren und so den Druck auf die gereizten Nerven zu verringern. Dazu wird der Gallertkern der Bandscheibe entweder abgesaugt, mit Hilfe von Enzympräparaten ausgetrocknet oder das Volumen mit einem anderen Verfahren reduziert. Auch diese Eingriffe erfolgen minimalinvasiv, das heißt, es ist nur ein kleiner Schnitt oder Stich nötig. Behandlung mit Enzymen oder Laser Das erste Verfahren dieser Art war die Chemonukleolyse. Bei diesem Eingriff hat man ein Enzym aus der Papayafrucht in die Bandscheibe gespritzt. Es bewirkt ein Austrocknen und damit ein Schrumpfen des Bandscheibenkerns. Allerdings führte das Enzym bei vielen Patienten zu Allergien. Weil es inzwischen neuere Verfahren als Alternative gibt, wird die Chemonukleolyse heute nur noch sehr selten angewendet. Ein anderes minimalinvasives Verfahren ist immer noch weit verbreitet: die Perkutane Laser-Diskus-Dekompression (PLDD). Dabei führt der Arzt eine Glasfaser unter Röntgenkontrolle in die Bandscheibe ein. Damit lässt sich Laserlicht gezielt in das Bandscheibengewebe leiten – und dieses damit verdampfen. Der Eingriff kann auch endoskopisch mit einer Kamera vorgenommen werden. Es gibt jedoch eine Reihe neuerer Verfahren, mit denen sich das Volumen des Bandscheibenkerns ebenfalls reduzieren lässt. Dazu gehört zum Beispiel die Nukleoplastie, bei der Radiowellen statt Laserlicht eingesetzt werden. Bessern sich die Beschwerden jedoch weder durch eine konservative Behandlung noch durch Injektionen oder eine Schmerztherapie, ist meist eine Operation nötig. Wie findet man einen guten Arzt? Generell gilt, dass die Auswahl der richtigen Therapie viel Erfahrung erfordert, weil sie auf den Patienten und seine Beschwerden genau abgestimmt werden muss. Dazu ist eine kompetente Beratung durch einen Spezialisten nötig. Empfehlungen kann zum Beispiel der Hausarzt oder ein Orthopäde geben. Wer sich unsicher ist, kann sich an eine Klinik mit spezieller Wirbelsäulen-Abteilung wenden. Im Darm grummelt es, der Bauch fühlt sich aufgebläht an: Vielleicht liegt es daran, dass Milch im Essen war. Denn immerhin 15 Prozent der Deutschen vertragen keinen oder nur wenig Milchzucker (Laktose). Sie sind laktoseintolerant. Ihr Dünndarm produziert das Verdauungsenzym Laktase, das den Milchzucker spaltet, nicht mehr ausreichend. Die Folge: Der Zucker gelangt in den Dickdarm, wo ihn Bakterien vergären – und damit die Beschwerden auslösen. Um das zu vermeiden, sollten sich Betroffene laktosearm ernähren. Verzichten müssen sie dabei auf wenig: Egal ob Milch, Käse, Tortellini oder Pizza – immer mehr Produkte tragen den Hinweis „laktosefrei“. Doch die sind nicht nur teurer. Einige sind sogar unnötig. „Eine Intoleranz ist keine Allergie“, erklärt Christine Leicht, Ernährungsberaterin am Klinikum rechts der Isar in München. Kleinere Mengen würden die meisten Betroffenen daher ohne Probleme vertragen. Milch gibt es heute auch ohne Laktose. DPA Kaum Laktose in Käse „Bei Butter und Hartkäse kann man sich die laktosefreie Variante sparen“, sagt Leicht. Butter etwa enthalte ohnehin fast keinen Milchzucker. Weniger als ein Gramm stecken in 100 Gramm Butter. Käse enthält zwar etwas mehr. „Aber man isst nur zwei oder drei Scheiben Käse. Dann nimmt man nur sehr wenig Laktose auf“, sagt die Ernährungsberaterin. Da man von Milch oder Joghurt meist mehr esse, sei bei diesen Produkten die laktosefreie Variante sinnvoll. „Wer Milchzucker verträgt, muss aber keines dieser Produkte kaufen“, sagt Leicht. Sie seien zwar nicht bedenklich. Aber einen positiven Effekt, wie manche Kunden wohl glauben, hätten sie nicht. Butter enthält kaum Laktose. Spezielle Produkte sind daher unnötig. DPA Einfacher Atemtest Im Säuglingsalter vertragen noch fast alle Menschen Milch. „Mit zunehmendem Alter nimmt die Laktase-Produktion ab“, sagt Leicht. Sogar Menschen über 50 Jahren können noch eine Intoleranz entwickeln. Sie kann aber auch Folge einer Darmerkrankung sein: Bei Morbus Crohn wird die Darmschleimhaut angegriffen. Dann produziert der Körper das Enzym Laktase nicht mehr. Ob die Beschwerden wirklich auf eine Intoleranz zurückzuführen sind, kann man mit einem einfachen Atemtest feststellen: Nach nur zwei Stunden steht fest, ob man künftig laktosefreie Milch kaufen muss. BETTINA DOBE