SEPSIS
Werbung

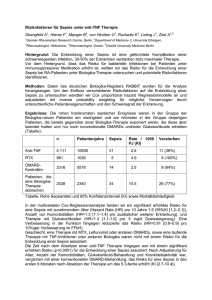
SEPSIS Therapie auf der Intensivstation Sebastian Maier Schwerpunkt Internistische Notfall- und Intensivmedizin Universitätsklinikum Würzburg Einleitung – Sepsis Kriterien: I. Infektiöser Ursprung Definition: Invasion von Mikroorganismen und/oder ihrer Toxine in den Blutstrom zusammen mit der Reaktion des Organismus auf diese Invasion. I. Nachweis eines infektiösen Ursprungs der Inflammation Kriterien: • I. Nachweis eines infektiösen Ursprungs der Inflammation • mikrobiologisch gesicherte Infektion • klinisch gesicherte Infektion • vermutete Infektion • II. Nachweis einer systemischen inflammatorischen Wirtsreaktion (SIRS) • III. Infektionsbezogene Organdysfunktion mindestens eines der folgenden Kriterien Bone et. al. 1991 und Deutsche Sepsis Gesellschaft 1 Kriterien: II. SIRS Kriterien: III. Organdysfunktion II. Nachweis einer systemischen inflammatorischen Wirtsreaktion III. Infektionsbezogene Organdysfunktion mindestens 2 der folgenden Kriterien mindestens eines der folgenden Kriterien • Akute Enzephalopathie (reduzierte Vigilanz, Unruhe, Desorientiertheit, Delir) • Thrombozytopenie (<100.000/µl oder Abfall >30% in 24h) • Arterielle Hypoxämie (paO2 <75mmHg bei RL oder paO2/FiO2 <250mmHg) • Hypo- (<36°C) oder Hyperthermie (>38°C) • Tachykardie (>90/min) • • Tachypnoe (>20/min) und/oder arterieller pCO2 < 33mmHg und/oder maschinelle Beatmung Arterielle Hypotension (syst.<90mmHg oder MAP <70mmHg über mind. 1h trotz adäquater Volumenzufuhr) • Renale Dysfunktion (Urinausscheidung <0,5ml/kg/h trotz ausreichender Volumensubstitution und/oder Anstieg des Serum-Kreatinins >2x über den Referenzbereich des jeweiligen Labors) • Leukozytose >12.000/µl oder Leukopenie <4.000/µl und/oder Linksverschiebung >10% im Diff.-BB • Metabolische Azidose (Basendefizit >5,0mEq/l oder eine Plasma-LaktatKonzentration >1,5x oberhalb des Referenzbereichs des jeweiligen Labors) Sepsis Diagnose der Sepsis – „to dos“ Klinik (Temp., Hämodynamik…) Sepsis liegt vor, wenn Kriterien I und II erfüllt sind Blutbild – Labor (BZ, Lac, BGA, SVO2) Blutkulturen Schwere Sepsis wenn Kriterien I+II+III I. Nachweis eines infektiösen Ursprungs der Inflammation II. Nachweis einer systemischen inflammatorischen Wirtsreaktion (SIRS) Materialien vom Sepsis-Fokus - Sekrete der Atemwege - Wundabstriche - Liquor - Urin - Intraoperative Abstriche Biomarker - CRP - Procalcitonin (PCT) III. Infektionsbezogene Organdysfunktion 2 BZ 80-110 mg/dl oder BZ <215 mg/dl – Ziel 180-200mg/dl BZ 80-110 mg/dl oder BZ <200 mg/dl – Ziel 180-200mg/dl Ziel BZ < 150 mg/dl Therapie der Sepsis ist individuell und im Fluss… 3 Identifikation des Fokus Fokusidentifikation und Sanierung anstreben! Chirurgisch angehbarer Fokus? - OP SEPSIS – Resucitation Bundle Dient der Stabilisierung = Therapieziele der ersten 6h SEPSIS Management Bundle Ein paar Worte zur Pathophysiologie der Sepsis - I Ein paar Worte zur Pathophysiologie der Sepsis - I Präkapilläre Vasokonstriktion Regionale Verändeungen des gefäßwiderstandes (Vasomotion) Myokard-Dysfunktion Verteilungsstörung Fehlverteilung von Fluss und Volumen Gewebshypoxie Intravasaler Volumenmangel Diffuses capillary-leakage Gefäßobstruktion Mikrothromben, Emboli Postkapilläre Vasokonstriktion (Pooling) Russel, J.A., NEJM 2006; 355:1699-713 4 Initialtherapie Welche Flüssigkeit? Initialtherapie – innerhalb der ersten 6h bei Hypotonie oder erhöhtem Lactat (≥ 4mmol/l) k sig s lü eit • ZVD 8-12 mmHg (12-15 mmHg bei Beatmung und eingeschr. LV-F) • MAP ≥ 65 mmHg • Urinausscheidung ≥ 0,5 ml/kgKG/h • Zentralvenöse SaO2 ≥ 70% bzw. gemischtvenöse SaO2 ≥ 65% F är m i Pr • Mehr Flüssigkeit • EKs bei Hct<30% • Katecholamine (Dobutamin falls HF< 100/min) Welche Flüssigkeit? „… As used in this study HES was harmful, and ist toxicity increased with accumulating doses …“ • • • „Altes HES“ verwendet (HES 10% (200/0.5)) Je mehr HES um so höher die 90-Tage Mortalität und die Dialysepflichtigkeit – Cut-Off: 20ml/kgKG/d Aber: 28- und 90-Tage-Mortalität war insgesamt statistisch nicht signifikant unterschiedlich Katecholamine – welche? Ziel: MAP ≥ 65mmHg • Kristalloine oder koloidale Flüssigkeiten möglich – nach Ziel ZVD • Flüssigkeit so lange geben, so lange die Hämodynamik verbessert wird • Z.B.: 1000ml kristalline oder 500ml koloidale Lösung in 30min • Noradrenalin oder Dobutamin sind die Vasopressoren der Wahl • Adrenalin oder Vasopressin sollten nicht als Katecholamine der 1. Wahl im septischen Schock gegeben werden • Adrenalin dann, wenn Ansprechen auf Noradrenalin oder Dobutamin nicht ausreichend • Low-dose Dopamin (Nierendosis) nicht empfohlen • Dobutamin bei myokardialer Dysfunktion • Wenn Katecholamine im Spiel, dann arterielle Druckmessung – Cave: Überwässerung - Herzinsuffizienz 5 Antibiotikatherapie - Hit fast Antibiotikatherapie nach dem Tarragona-Prinzip Organdysfunktion 1. Look at your patient (Anamnese, Fokus) 2. Listen to your hospital (Resistenzlage) 3. Hit fast 4. Hit adequate 5. Get to the point (Gewebespiegel) 6. Focus, focus, focus (De-Escalation) Prognose Vor Aufnahme Station X ICU Wolke 7 Zeit Sandiumenge 2003, Int. Care. Med. 29: 876-83 Antibiotikatherapie Antibiotikatherapie - Hit fast Mono- vs. Kombinationstherapie Überlebensrate Initialtherapie nach 30 min 82,7% Initialtherapie nach 60 min 77,2% Kumar et al. CCM 2006 Bei Patienten mit einem septischen Schock führt jede Verzögerung der Antibiotikatherapie um 1 h zu einer Erhöhung der Letalität um 5%. De-Eskalations- vs. Eskalationstherapie Kollef et al., Chest 2006 6 Steroide? Therapiedauer Therapiedauer 7-10 Tage Re-Evaluation des antibiotischen Vorgehens nach 48-72h Längere Therapiedauer bei Patienten mit • langsamer Response • Focus, der nicht drainierbar ist • Neutropenie oder Immunsuppression • Speziellen Erkrankungen (Osteomyelitis, Endokarditis) Steroide in der Sepsis – ja oder nein? A never ending story? Absetzen der AB bei anderer Ursache als Infektion Cave: 50% der BK sind negativ, auch mit infektiologischer Ätiologie Absetzen der AB nur nach klinischen Gesichtspunkten Steroide in der Sepsis – Ups and Downs der letzten Zeit Weizmann Schumer Sprung VA-Coop Cronin (review) 1976 1984 Bone Lefering 1998 (meta_ analyses) 1974 1987 1995 Bollaert Briegel 1999 Annane Surviving Sepsis 2002 Campaign 2004 YES „high-dose“ „low-dose“ NO Used in Clinical Practice YES „high-dose“ „low-dose“ NO Used in Clinical Practice Steroide in der Sepsis – Ups and Downs der letzten Zeit 2008 Weizmann Schumer Sprung VA-Coop Cronin (review) 1976 1984 Bone Lefering 1998 (meta_ analyses) 1974 1987 Bollaert Briegel 1999 Annane Surviving Sepsis 2002 Campaign 2004 1995 7 Corticus Ein paar Worte zur Pathophysiologie der Sepsis - II Steroide in der Sepsis • Hydrokortison ist das Steroid der Wahl, <300mg/d • Fludrokortison (50µg p.o. /d) optional (bei Dexamethason…) • Kein Einsatz von Hydrokortison – bei Abwesenheit eines septischen Schocks – außer die „endokrinologische Anamnese“ macht es nötig (chronischer Steroidgebrauch – COPD, Rheuma…) • ggf. bei „therapierefraktärer“ Hypotension - Schock • ACTH-Test unnötig um „Responder“ von „Non-Respondern“ zu unterscheiden Antikoagulation? • Heparin zur Thromboseprohylaxe – UFH oder LMWH falls keine KI • Aktiviertes Protein C (rhAPC) - Xigris®? • Blutprodukte? FFP und AT-III? Russel, J.A., NEJM 2006; 355:1699-713 8 Was macht rhAPC? Was macht rhAPC? rhAPC ist antithrombotisch antiinflamatorisch fibrinolytisch wirksam Bernhard, R., NEJM 2001; 344:699-709 Bernhard, R., NEJM 2001; 344:699-709 rhAPC Blutprodukte • • • EKs wenn Hb<7g/dl – Ziel 7-9g/dl (ggf. höher bei KHK, AMI…) Erythropoetin spielt keine Rolle • Throbozytengabe bei: • • Bei sepsisinduzierter Organdysfunktion mit hoher Wahrscheinlichkeit für Tod, z.B.: • APACE ≥ 25 (USA) • Multiple Organdysfunktionen ≥ 2 • keine Kontraindikationen • prinzipiell „gute Prognose“ • wenn dann, dann baldmöglichst NICHT bei Patienten mit schwerer Sepsis mit niedriger Wahrscheinlichkeit für Tod, z.B: • APACE ≤ 20 (USA) • „Nur“ eine Organdysfunktion – <5.000/µl – 5.000-30.000/µl bei hohem Blutungsrisiko – >50.000/µl wird benötigt für invasive Proceduren (OP) • • FFPs nur bei Blutungszeichen, nicht zur „Laborkosmetik“ AT3-Substitution wird nicht empfohlen Klinische Entscheidung, individuelle Einzelfallentscheidung 9 Nierenersatzverfahren Zusammenfassung Wenn nötig dann ja und egal welches… • Schnelle „supportive Therapie“ (Flüssigkeit) • Kontinuierliche und diskontinuierliche Dialyseverfahren sind als gleichwertig anzusehen • Zügige Diagnosesicherung und Materialgewinnung mit nachfolgender • Ggf. bessere „Verträglichkeit“ der kontinuierlichen Verfahren bei Kreislaufinstabilität • zügiger Antibiotikagabe nach dem „Taragona-Prinzip“ • Optimierung des Zustandes durch Ausweitung der „supportiven Therapie“ – – – – Atmung Hämodynamik - Mikrozirkulation Stoffwechsel Blut und Gerinnung Therapiekomponenten individuell anpassen… Therapiekomponenten befinden sich im Fluss… 10