Demenz und herausforderndes Verhalten
Werbung

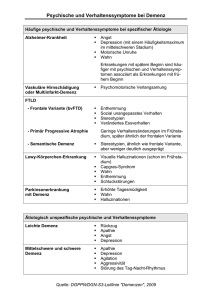
HELIOS Kliniken GmbH Alzheimer Gesellschaft Thüringen 8. Alzheimer Tag Thüringen Nordhausen 26.09.09 HELIOS Klinikum Erfurt Zentrum für Geriatrie Geriatrische Klinik und Tagesklinik mit Gedächtnissprechstunde Demenz und herausforderndes Verhalten Was kann getan werden ? K.-M. Christ 40 20 0 65-69 70-74 75-79 80-84 85-89 >90 Anteil [%] / Jahr Altersbezogene Häufigkeit von Demenzerkrankungen 21 23 14 12 13 15 17 17 17 14 12 22 21 1995 29 2000 Jahr > 60 Jahre 36 50 - 60 Jahre 14 40 - 50 Jahre 30 - 40 Jahre 20 - 30 Jahre 0 - 20 Jahre 13 13 13 11 11 10 17 16 2020 Demographischer Wandel 2040 Gesundheit und Krankheit im Alter Beiträge zur Gesundheitsberichtserstattung des Bundes 2009 Statistisches Bundesamt, DZA, RKI Definition der Demenz Definition nach ICD 10 • • • 1. Störung des Gedächtnis Aufnahme und Wiedergabe neuer Information Verlust erlernter und vertrauter Inhalte 2. Störung des Denkvermögens Störung der Fähigkeit zu vernünftigen Urteilen Verminderung des Ideenflusses Beeinträchtigung der Informationsverarbeitung 3. Störungen der emotionalen Kontrolle Störung des Sozialverhaltens Störung der Motivation • Störung 1 und 2 von alltagsrelevantem Ausmaß • Dauer der Störungen mindestens 6 Monate Alltagsrelevante Abnahme von Gedächtnis und anderen kognitiven Funktionen im Vergleich mit dem ursprünglichen Funktionsniveau des Patienten, die länger als 6 Monate besteht, und so ausgeprägt ist, dass dadurch private und berufliche Aktivitäten beeinträchtigt sind . Be so fd a il yl ivi ng ABC: Symptombereiche bei Demenz Ac r tiv itie u vio ha Cognition Symptomausprägung im Verlauf einer Demenzerkrankung Verschlechterung Funktionelle Autonomie Kognitive Funktion Motorik Stimmung Verhalten Gauthier et al, 1996 Zeit Symptomausprägung im Verlauf einer Demenzerkrankung Krankheitsstadium Symptome Leicht Apathie, Zurückgezogenheit, Reizbarkeit, Angst Mittelschwer Wahnvorstellungen, Halluzinationen, Depression, Aggression, herumlaufen Schwer Rufen, Schreien, Agitation Demenz - Psychopathologie • Psychotische Phänomene • Affektive Störungen • Antriebsstörung • Persönlichkeitsveränderung • Wahnbildung, Verkennungen, Sinnestäuschungen • Depressivität, Angst, emotionale Labilität, Aggression • Unruhe, Aspontaneität, Apathie • hypo-, hyper- oder heterotypischer Persönlichkeitswandel Demenz - Psychopathologie Gemeinde % Pflegeheim % PH + Priv. % Häufigkeit gesamt 61 90 82 Klinisch relevant 32 80 67 Depression 24 44 15 Wahn 19 56 15 Halluzinationen 14 33 7 Antriebsstörung 14 53 24 Aggression/Agitation 24 77 42 Apathie 27 - - Lyketsos 2000 Brodaty 2001 Ballard 2001 Herausforderndes Verhalten • Nichtkognitive Störungen • Verhaltensstörungen/-auffälligkeiten • BPSD – behavorial and psychological symptoms in dementia Begrifflichkeiten • Aggressivität • Aggression Angriffsbedürfnis Angriffsverhalten Angriffsbereitschaft - gegen Gegenstände - gegen Personen - andere - eigene Mögliche Ursachen von herausfordernden Verhaltensweisen • Körperliche Erkrankungen - Infektionen – mit und ohne Fieber - Exsikkose - Herzinsuffizienz - Zerebrale Erkrankungen - Elektrolyt- und Stoffwechselstörungen • Medikamentennebenwirkungen • Intoxikationen/Entzug Mögliche Ursachen von herausfordernden Verhaltensweisen • Bedürfnisse oder Schmerzen, die der Betroffene nicht mitteilen kann - Obstipation - Harndrang - Blasenentleerungsstörung - DK • Postoperative Durchgangssyndrome • Fixierung • Die Grunderkrankung Akuter Schmerz Chronischer Schmerz • Verhaltensänderung plötzlich • Verhaltensänderungen schleichend • Zusammenhang mit einem • Schmerzlokalisation unklar akutem Ereignis • Schmerzausmaß schwer abschätzbar • Arzt und Pflegepersonen • Schmerzen von Arzt und erwarten Schmerzen Pflegpersonen (oft) nicht erwartet • Schmerzlokalisation • Schmerzfolgen als festzustellen, - ausmaß Primärstörungen verkannt grob abschätzbar Der chronische Schmerz vieler hochbetagter Menschen, auch Demenzkranker, ist „ein totaler Schmerz“ Schmerz • Jede Verhaltensänderung kann bedeuten, dass der Patient Schmerzen hat. • Die Beobachtung des Patienten und seines Verhaltens gibt Hinweise auf sein Befinden. • Angehörige und/ oder Pflegende erkennen Schmerzen in der Regel besser als Ärzte • • • • • • • • • • • • • • • • • Will nicht essen Will nicht aufstehen Ballt die Fäuste Starrt vor sich hin Geht unsicher schwankend Zieht sich zurück Liegt in Embryonalstellung Wandert Wirkt ratlos Ist unruhig Ist zornig Schlägt um sich Schreit Leise jammernd Kann nicht schlafen Läutet ständig ..... Mögliche Ursachen von herausfordernden Verhaltensweisen • Reaktionen auf Kompetenzverlust • Fehldeutung von Situationen • Konfliktbeladene Familien- oder Pflegebeziehungen • Überforderung durch die Situation oder in der Kommunikation • Irritierende Umweltreize • Situative Gegebenheiten: KH-Einweisung, Verlegung, Seniorenheimaufnahme, Umzug, Urlaub der Kinder … Interventionsmöglichkeiten bei herausfordernden Verhaltensweisen - Suche nach und Behandlung von möglichen körperlichen Erkrankungen - Verändern der Medikation bei unerwünschten Nebenwirkungen - Veränderung von Umweltbedingungen, z.B. Verhindern von Über- oder Unterstimulation - Suche nach professionellen Hilfsangeboten zur Entlastung der Angehörigen, z.B. Tagespflege usw. - Vermitteln von spezifischen Pflege- und Kommunikationsfertigkeiten an die Angehörigen Schulungsmodul Alzheimer-Gesellschaft Das A und O in der Behandlung und Betreuung Demenzkranker und in herausfordernden Situationen Atmosphäre - Kommunikation – Umgang Grundhaltungen Die Welt des Kranken verstehen • Die Stärken betonen, die Schwächen ausgleichen Sich in die Situation des Betroffenen versetzen • Wertschätzung zeigen • • • Jeder an Demenz erkrankte Mensch hat Fähigkeiten, die er nutzen will und soll • Nicht die eigenen Wertmaßstäbe anlegen • • • Keine Diskussionen führen Vertrauen schaffen • Mit Tagesschwankungen leben lernen • Zeit lassen Situationen mit Humor meistern Prä-Therapie • Weiterentwicklung und Modifizierung des personzentrierten Ansatzes nach Rogers (Grundhaltung – einfühlendes Verstehen, Wärme und Wertschätzung) - SR Situationsreflexion - GR Gesichtsausdrucksreflexion - VR Verhaltensreflexion - KR Körperhaltungsreflexion - WWR Wort-für-Wort-Reflexion - WR Wiederaufgreifende Reflexion Pfeifer-Schaupp U 2009 Prä-Therapie in der Altenpflege Z Gerontol Geriat 42:336-341 Demenzkranke sind sensibel Kommunikation - Ebenen • Sprache • Lesen • Schreiben • • • • • Körpersprache Gestik Mimik Tonfall Betonung • Verbale Kommunikation • Nonverbale Kommunikation • Paraverbale Kommunikation Bedürfnisse von Menschen - mit Demenz Trost Bindung Liebe Identität Einbeziehung Beschäftigung n. Kitwood T 1998 Behandlung, Pflege und Betreuung von Menschen mit Demenz „Entscheidend in der Pflege von Demenzkranken ist nicht das, was gemacht wird, sondern die Prozessqualität – WIE pflegerische Maßnahmen durchgeführt werden.“ KDA-Qualitätshandbuch „Es kommt immer weniger darauf an, was gesagt wird, sondern darauf, WIE es gesagt wird“ Kurz A et al 2004 Demenzerkrankungen: Kommunikation zwischen Arzt, Patient und Angehörigen Dtsch Med Wochenschr 129: 199-203 Umgang • Primärsymptome • Sekundärsymtome unabänderlich durch Beziehungsgestaltung beeinflussbar Gedächtnisverlust Wortfindestörungen Handlungsstörung Urteilsstörung Abstraktionsverlust Unruhe Ängstlichkeit Depression Apathie Schreien Schlafstörung u.a. www.gewalt-und-pflege.de Therapieplanung • Basismaßnahmen • Nicht-medikamentöse Therapieoptionen • Pharmakotherapie Therapieoptionen - Therapieziele • Kausale Therapie • Symptomatische Therapie • Beseitigung oder • Beschwerdelinderung Bekämpfung der Ursache einer Erkrankung Symptomkontrolle Nichtmedikamentöse Therapiemöglichkeiten • • • • Basale Stimulation Aktivierende Pflege Validation Gezieltes kognitives Training • Ergo- und physiotherapeutisches Training • Snoezeln • Musik und Musiktherapie • Psychotherapie • Stützende Gesprächsführung • Soziotherapie • Verhaltenstherapeutische Ansätze • Tiertherapie • Lichttherapie Nichtmedikamentöse Therapiemöglichkeiten • Schulung von Behandlern, Betreuern, Pflegenden, Bezugspersonen, Kontaktpersonen, Angehörigen ….. … kontinuierlicher, fortlaufender Prozeß … … Suchen, Kramen und Sammeln … Was tun? • Zahl der mögliche Verstecke reduzieren, Schränke, Schubladen verschließen • Verstecke sind oft sehr ungewöhnlich – auch Papierkörbe, Wäschekorb • Manchmal gibt es ein bevorzugtes Versteck • Wichtige Dinge kopieren, Zweitschlüssel anfertigen lassen, nicht viel Bargeld • Vermisste Dinge an den richtigen Platz zurücklegen • Suchen Sie nach gehorteten Lebensmitteln und lassen Sie diese diskret verschwinden • Nicht streiten! Schulungsmodul Alzheimer-Gesellschaft • Beispiel: Beschuldigungen: "Sie haben meine Geldbörse gestohlen!" "Meine Tochter besucht mich nie!" "Mein Arzt will mich vergiften!" Patient ist fest – wahnhaft - davon überzeugt, dass seine Vorwürfe zutreffen. Sie sehen diese Verhaltensweise als das an, was sie ist – ein Krankheitssymptom im Rahmen der Demenz-Erkrankung. Reaktionsmöglichkeiten, z.B. : Entweder gar nicht weiter daraufgehen und Gespräch auf anderes Thema lenken. Oder weiteres Vorgehen zur gemeinsamen Sache machen. "Vielleicht ist die Geldbörse doch noch da. Lassen Sie uns die Geldbörse zusammenn suchen." Maßnahmen zur Situationskontrolle • Verhalten spiegeln • Das hinter dem Verhalten stehende Gefühl ansprechen • Situation vorübergehen lassen • Die auslösende Ursache beseitigen • Schuld auf sich nehmen • Tonfall ändern Alzheimer-Angehörigen-Initiative 1999 Situationen mit Gewalt • Angst: 48,5% • Verwirrtheit: 35,9% • Unsicherheit: 29,6% • Schmerzen: 21,8% • Suchtmittel-Entzug: 18,4% • Verwirrtheit nach Narkose: 12,1% 35 30 25 20 15 10 5 ed . M In ne re rg ie Ch iru ll No tfa äs th . Au fw ac h/ An In te ns ivm ed . 0 N=200; Schweiz 2007 Hirsch RD 1999 „Als Gewalt wird jedes Verhalten verstanden, welches grundlegende menschliche Bedürfnisse eines Subjektes und/oder seiner Umwelt obwohl vermeidbar - beeinträchtigt, einschränkt oder deren Befriedigung verhindert.“ „nicht ausreden lassen nicht zuhören gleichgültig wirken nicht einbeziehen gehetzt und ungeduldig wirken nicht sagen, was geschieht zu schnell reden …“ Professionelle Handlungsoptionen zur Bewältigung aggressiver Situationen • versuchen, die Interaktion zu steuern • versuchen, die Situation zu beherrschen, nicht den Patienten zu beherrschen • versuchen, die Statusasymmetrie zu vermindern • Wie? Deeskalation durch... • Kennenlernen und Bewältigen eigener Stressrisiken • adäquater Einsatz verbaler Interventionen • adäquater Einsatz der Körpersprache Hintergrund aggressiver Situationen in der Pflege • Unzureichende Kenntnisse vom Krankheitsbild • Mangelndes Verständnis für die Situation des Kranken • Überlastung, Gedankenlosigkeit, Ignoranz • Finanzielle, soziale, gesundheitliche Probleme • Ekel • Körperliche Angriffe des zu Pflegenden • Beschuldigungen, Misstrauen • Konflikte wurden schon immer gewalttätig gelöst Hintergrund aggressiver Situationen in der Betreuung • Pflege Angehöriger • Professionelle Pflegekraft Konflikthafte Beziehung Familiäre Probleme Schlafdefizit Vereinsamung Rollenwechsel Hadern mit Schicksal Unerfüllte Wünsche Ähnlichkeit zu unsympathischer Person Schlechtes Betriebsklima Wechselwirkung • Verhalten Kranker unruhig, gereizt wandert, läuft weg aggressiv apathisch depressiv paranoid Schlaf-Wach-Störung • Verhalten Pflege ungeduldig, sediert sind besorgt, sperren ein hilflos, wütend infantilisieren überfürsorglich Rückzug Resignation, brennen aus Hintergrund aggressiver Situationen beim Patienten • Krankhafte Ursachen (Veränderungen des Gehirns) • Krankheitsbedingter Kontrollverlust über die Gefühle • Frühere Kompetenzen krankheitsbedingt verloren • Fehlende Selbstbestimmung, Abhängigkeit, Rollenwechsel • Hilflosigkeit, Angst, Verzweiflung • Medikamente Unruhe, Bewegungsbedürfnis, „Weglauftendenz“ ... Bewegung muss sein !!! • Ständige Bewegung: „heimgehen“ oder „rausgehen“ – Gefühl der Fremdheit führt oft zur „Flucht“ • Bewegung erzeugt Wohlfühlhormone und bessert die Stimmung • Sichere Laufwege einüben, Tanzen oft gut • Geschlossenheit meiden, Türen soweit möglich offen lassen • Adressen in die Kleidung nähen, Zettel in die Taschen stecken. Immer kleine Geldbeträge mitgeben, evtl. Umfeld informieren • Sich darauf einstellen: Weggehen kommt vor – Die Polizei – Dein Freund und Helfer Nicht medikamentöse Therapieverfahren • „ Redufix“ Becker C, Klie T et al. 2006 Grenzerfahrungen Kontext am Beginn der menschlichen Kommunikation als Motor der Abwehr in der Disziplin der Selbstbeherrschung als Ausdruck von Macht in der Statushierarchie Schreien und Rufen als kollektives Verhalten „Tooor“ als menschliche Expression: Entsetzen, Freude, Lust, Zorn, Schmerz, ... Urselmann HW 2008 Entspannung durch technische Hilfsmittel • Herdüberwachung: Bei zu großer Hitzeentwicklung wird die Stromzufuhr zum Herd unterbrochen und dieser damit ausgeschaltet. • Wasserstandsmelder: Ein Sensor misst die Wasserstandshöhe und gibt ein akustisches Warnsignal, wenn die kritische Grenze überschritten ist. • Tablettendose mit Timer: Vergessliche Personen werden zur vorgesehenen Zeit mit einem Timesignal an die Einnahme ihrer Medikamente erinnert. • Zeitschaltuhren: Lampen, Rolläden und Fernseher nach einem programmierten Zeitplan ein- und wieder ausschalten. • Bewegungsgesteuerte Lichtschalter: Schalten nach Dämmerung bei Bewegung das Außenlicht an. Das ABC in der Behandlung und Betreuung Demenzkranker • A rzneimitteltherapie • A ktivierende Betreuung • A ngehörigenberatungund betreuung • Angehörigenschulung • B ewegung(stherapie) • Cerebrales Training A rzneimitteltherapie Internistische Basistherapie Antidementativa/Nootropika Medikamente zur Behandlung von Begleitstörungen Psychopharmaka • Neuroleptika – Antipsychotika • Antidepressiva – Thymoleptika • Anxiolytika, Hypnotika • Antiepileptika Risiken unter Neuroleptika Wolter D 2009 Antipsychotika zur Behandlung von herausforderndem Verhalten Geriatrie Journal 4:26-30 • Nichtmedikamentöse Optionen • Medikamentöse Optionen Zielsymptom Angst • Auslöser eruierbar? Vermeidbar? Atmosphäre? Bedürfnis nach Nähe Licht … • Anxiolytika, z.B. Lorazepam evtl. Antidepressiva Zielsymptom Wahn (Wahn ist unkorrigierbare Überzeugung) • Im Rahmen einer Demenzerkrankung häufig gut ablenkbar – Themenwechsel Leidensdruck? Nicht diskutieren • Neuroleptika z.B. Risperidon, Olanzapin, Quetiapin oder Haloperidol … • Nichtmedikamentöse Optionen • Medikamentöse Optionen Zielsymptom Traurigkeit • Begleitung Keine Appelle Kein Schönreden Stützende Gespräche Hilfe zusagen • Sog.moderne Antidepressiva z.B. Sertralin, Citalopram, Mirtazapin, Moclobemid Zielsymptom „Unruhe“/“Umherirren“ • Bewegungsräume UmdenkenNachtcafe Kaffee zur Nacht Warmes Fußbad zum Abend • „Antiagitativa“ Keine spezifisch wirksame Substanz Praxis: Einsatz von Neuroleptika … „Antipsychotika werden häufig zur Behandlung von herausforderndem Verhalten bei Demenz eingesetzt. Antipsychotika der zweiten Generation („atypische Neuroleptika“) spielen dabei mittlerweile eine größere Rolle als die älteren Substanzen. Der nur mäßigen Wirksamkeit stehen schwerwiegende Risiken gegenüber: so ist unter allen Antipsychotika die Mortalität insgesamt erhöht, aber auch das Risiko für plötzlichen Herztod, Schlaganfallereignisse oder venöse Thrombosen.“ Wolter DK 2009 Risiken von Antipsychotika im Alter, speziell bei Demenzen. Eine Übersicht Z Gerontolpsychol psychiatr 22:17-56 Häufige Fehler bei der Gestaltung der Medikation • Ungeduld • Schneller Medikationswechsel • Addition – statt Substitution • Behandlung unerkannter Nebenwirkungen Psychopharmaka im Alter und bei Demenz … • weder prinzipiell gut noch böse • werden bei Erkrankungen verwendet, bei denen allgemeine Unwissenheit die Norm darstellt • können richtig angewendet enorm viel menschliches Leid und auch Gewalt ersparen, verhindern, verringern, • können falsch angewendet enorm schaden • sind Medikamente, wie andere Medikamente auch • brauchen kompetenten Umgang Einflußfaktoren Therapiekonzepte • Erfahrung des Arztes, medizinische Sozialisation • Erfahrung der Pflege • Krankheitskonzept • Kompetenz in nichtmedikamentösen Therapieverfahren • Rahmenbedingungen IQWiG • 33 Studien 38oo Patienten - Angehörigentrainings - 17 - Emotionsorientierte Verfahren (Validations- und Reminiszenztherapie) - 3 - Kognitive Übungsverfahren 7 - Aktivierungsorientierte Verfahren 5 Abschlußbericht 2009 Nr.41 Nichtmedikamentöse Behandlung der Alzheimer Demenz Auftraggeber GBA 2005 IQWiG Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen • Für einzelne nichtmedikamentöse Behandlungsstrategien der Alzheimer Demenz gibt es Hinweise auf einen Nutzen, aber auch auf einen Schaden. Der langsfristige Nutzen der untersuchten Behandlungsstrategien ist insgesamt nicht belegt. • … wären zusätzliche randomisierte Studien angemessener Qualität wünschenswert. Forschung • BMSG Leuchtturmprojekt Demenzen • 2008 Kompetenznetz Degenerative Demenzen KNDD • 2009 Deutsche Zentrum für neurodegenerative Erkrankungen DZNE Befindlichkeit von pflegenden Angehörigen 80 70 60 50 40 30 20 10 0 Erschöpfungssyndrom Gliederschmerzen Magenbeschwerden Pflege dementer Pat. Herzbeschwerden Beschwerdensumme Pflege nicht-dementer Pat. Variablen der Gesundheitssituation von Pflegepersonen eines Demenzkranken bzw. eines nicht demenzkranken Patienten anhand des Gießener Beschwerdebogens (Prozentrangnorm). Befindlichkeit von pflegenden Angehörigen Jungbauer et al. 2003 Nervenarzt 74: 1110-1117 • Entlastung für pflegende Angehörige Freie Stunden – Freie Tage – Ein Muß An sich selbst denken ! Keine übermenschlichen Ansprüche an sich selber stellen • Selbsthilfegruppen Demenz und herausforderndes Verhalten Was kann getan werden? • Viel wissen z.B. durch Schulung, Fortbildung, Austausch • Umsichtiger Umgang • Kompetente medizinische Behandlung • Angemessene Rahmenbedingungen • Regelmäßige Entlastungsmöglichkeiten er wurde alt und vergaß was ist er wurde alt und wußte nur noch was früher gewesen er wurde alt und vergaß vorgestern sich selbst er wurde jung jetzt da er auch das vergessen vergaß kurt marti • Nichts sollte erwartungsgemäßer eintreten, aber nichts kommt unvorhergesehener als das Alter. Simone de Beauvoir Vielen Dank für Ihre Aufmerksamkeit!