WISSENSWERTES – DIABETISCHES FUßSYNDROM
Werbung

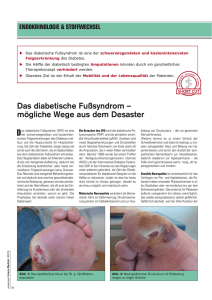
WISSENSWERTES – DIABETISCHES FUßSYNDROM AUSFÜHRLICHE INFORMATIONEN Diabetisches Fußsyndrom 1. Was kann der Diabetologe tun, um Beinamputationen zu vermeiden? Diabetiker leiden oft an nicht heilenden Fußwunden (Diabetisches Fußsyndrom) und werden wegen verschleppter Wundheilung überdurchschnittlich häufig amputiert. In Deutschland gehen etwa zwei Drittel aller Amputationen auf das Konto des Diabetischen Fußsyndroms, nämlich 40.000 pro Jahr. Hauptursachen sind eine Nervenschädigung der Füße (diabetische periphere Neuropathie) und Durchblutungsstörungen der Beine (arterielle Verschlusskrankheit). 2.Diagnose Ziel diagnostischer Maßnahmen ist es, so schnell wie möglich das Ausmaß und die führende Hauptursache festzustellen: W ie lange besteht die Wunde? Wie kam es dazu, z. B. nach Mehrbelastung durch Gartenarbeit oder nach Verletzung (Anpralltrauma, Fußmassagegerät, Fußpflege) oder Verbrennung (Heizdecke, Fußbad, Wärmflaschen)? Wegen ungeeignetem, nicht passendem Schuhwerk oder überalterten Fußbettungen? Wegen Barfuß- oder Strümpflingslaufen? Wie ist der Patient versorgt, lebt er alleine? Welche Maßnahmen sind bereits erfolgt, z. B. Antibiotikatherapie? Sind bereits früher Fußwunden aufgetreten und sind dabei multiresistente Keime aufgetreten? Wie lange besteht der Diabetes, welche anderen Ursachen kommen für die Neuropathie in Frage (z. B. Wirbelsäulenschaden, Alkoholkonsum, Chemotherapie, hohes Alter)? Inspektion der Füße einschließlich der Zehenzwischenräume mit yourFirstmedicus Suche nach Entzündungszeichen, Haut- und Nagelveränderungen. Beurteilung der Fußdeformität und der Fußmuskulatur, ggf. Erfassung früherer Zehenamputationen. Untersuchung der Bein- und Fußdurchblutung und neurologische Untersuchung durch Bestimmung der altersbezogenen Empfindungsschwelle für Vibration am Großzeh (graduierte Stimmgabel nach Rydel und Seiffer und Evaluation nach Lininger und Assal). Untersuchung des Schuhwerks. Erstens Wundtoilette, anschließend Wundreinigung mit physiologischer Kochsalzlösung und Probeentnahme zur bakteriologischen Untersuchung aus der Tiefe der Wunde. Dabei Beurteilung der Ausdehnung, Beschaffenheit (Beteiligung von Sehnen, Gelenken, Knochen; Wundrand, Kavitäten, Unterminierungen), Farbe und Wundgeruch. Bilddokumentation und Einteilung der Läsion nach Wagner/Armstrong. Veranlassung einer Röntgenaufnahme, um nach Auflösungen von Fußknochen (Osteolysen) zu fahnden. 3.Therapie Ziel therapeutischer Maßnahmen ist es, so schnell wie möglich schädigende Faktoren auszuschalten (Druckbelastung und Durchblutungsstörung) und die bakterielle Infektion zu beseitigen. Erforderlich sind: Druckentlastung durch strenge Bettruhe („Gehverbot“), phasengerechte Wundbehandlung einschließlich regelmäßiger Wundtoilette und Versorgung mit Entlastungsorthese. Ggf. Wundtoilette im Operationssaal durch einen Chirurgen (wegen Möglichkeit zur Vollnarkose und Blutstillung), ggf. operative Entfernung von Osteolysen 126 Konsequente Blutdruck- und Blutzuckereinstellung (ggf. Insulin), ggf. Verbesserung des Ernährungszustandes, leitliniengerechte Antibiotika-Therapie und Einleitung von Hygienemaßnahmen bei Nachweis von multiresistenten Keimen. Bei arterieller Verschlusskrankheit Fallvorstellung in einem Plenum von Angiologen und Gefäßchirurgen, konsequente Verbesserung der Durchblutung. Das „Orchester“ der verschiedenen therapeutischen Disziplinen setzt sich zusammen aus Innere Medizin/Diabetologie, spezialisierte Krankenpflege, Radiologie, ggf. Chirurgie, Plenum Angiologie/Gefäßchirurgie, Orthopädieschuhtechnik, Podologie und nicht zuletzt die hausärztliche Behandlung. Alle Beteiligten müssen sich mit einem hohen Maß an Erfahrung und Engagement einbringen. Der Diabetologe koordiniert als „Dirigent“ die reibungslose Zusammenarbeit. Es kann nicht deutlich genug betont werden, wie wichtig die konsequente Druckentlastung für eine erfolgreiche Fuß-Wundheilung ist. Diese Maßnahme ist aus nachvollziehbaren Gründen unbeliebt oder wird in ihrer Wichtigkeit unterschätzt. Patienten und Therapeuten sollten sich vor Augen führen, dass eine Wunde nur abheilen kann, wenn der Druck, der die Wunde verursacht hat, abgestellt wird. Von sich aus wird der Patient wegen der Neuropathie die Notwenigkeit der Druckentlastung nicht ohne Weiteres nachvollziehen. Angehörigen und dem Pflegedienst kommt hier eine besonders wichtige Rolle zu: sie müssen den Patienten immer wieder ins Bett, Sofa oder Rollstuhl schicken, wenn er auf „freiem Fuß“ angetroffen wird. Sollte es trotz konsequenter und richtiger Ausschöpfung aller geschilderten Maßnahem zur lebensgefährlichen Blutvergiftung (Sepsis) kommen, ist die Beinamputation Ultima ratio. Gemäß „Amputationsnotbremse“ der Arbeitsgemeinschaft Fuß der Deutschen Ärzte empfehlen Ärzte WISSENSWERTES – DIABETISCHES FUßSYNDROM AUSFÜHRLICHE INFORMATIONEN Diabetes-Gesellschaft ist vor einer Amputation zu beachten: Eine angiologische, neurologische und mikrobiologische Diagnostik muss vorliegen. Es müssen vor einer Amputation ein Diabetologe, ein interventionell tätiger Angiologe/Radiologe und ein Gefäßchirurg konsultiert werden. Bei Wundheilungsstörungen ist die Amputation als erste Behandlungsmaßnahme nicht indiziert. Dies trifft insbesondere für die akute Neuro-Osteoarthropathie zu. Vielleicht wird dem Arzt in der Fußambulanz trotz konsequenter und richtiger Therapie die Abheilung der Fußwunde nicht gelingen. Er wird aber möglicherweise über Jahre eine Fußinfektion mit Sepsis verhindern können, bis der Patient an einer anderen Erkrankung stirbt, ohne eine Extremität verloren zu haben. Es sei ausdrücklich vom „IRA-Prinzip“ (Infektsanierung, Revaskularisation/ Rekanalisation, Amputation) abgeraten: eine Amputation kann nicht Bestandteil des Behandlungskonzepts sein. Fußambulanz verfügt. Neben der regelmäßigen Fußinspektion und der podologischen Behandlung kommt der Versorgung mit geeignetem Schuhwerk eine wichtige Bedeutung zu. Nicht jeder Fußpatient benötigt eine Versorgung. Bequeme, ausreichend weite Schuhe können bereits allen Anforderungen einer Prophylaxe genügen. Auf der anderen Seite wird eine notwendige Versorgung nur dann angenommen werden, wenn der Patient sich in den Schuhen wohl fühlt. Dem Arzt in der Fußambulanz kommt eine wichtige Vermittlerrolle zu. Er muss auf eine zweckmäßige und wirtschaftliche Schuhversorgung achten und alles tun, damit der Patient die Schuhe auch mag. Der Ablauf der Schuhverordnungen muss sorgfältig koordiniert werden: das erste „normale“ Paar, dann ein Paar Hausschuhe und zuletzt ein Wechselpaar. Autor Dr. med. B. Mertes, Facharzt für Innere Medizin (Diabetologie) 4.Prophylaxe Nach Infektsanierung und Wundbehandlung wird nach Wochen oder Monaten die Fußläsion abheilen. Wegen des hohen Risikos eines Rückfalls (Rezidiv) muss der Patient jetzt in ein dauerhaftes Programm zur Vermeidung eines Rückfalls (Prophylaxe) eingebunden werden. Neben der täglichen Fußinspektion durch den Patienten oder durch Angehörige, sollte eine Fußinspektion alle drei Monate in der Hausarztpraxis oder in der diabetologischen Fußambulanz erfolgen. Der Patient sollte an eine podologische Praxis angebunden werden, die über eine Kooperationsvereinbarung mit der 127 www.yourFirstmedicus.de