Testversuch für Probevorlesung
Werbung

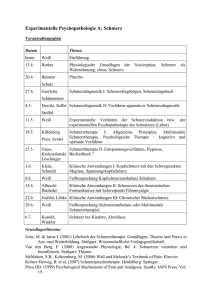
15. Richelsdorfer Gespräch, Mai 2012 Beginn der „speziellen“ Schmerztherapie Multimodale Schmerztherapie II. Weltkrieg, 1943 Monte-Cassino-Front, Italy Prof. Dr. Michael Pfingsten Schmerztagesklinik und –Ambulanz im Zentrum Anaesthesiologie, Rettungs- u. Intensivmedizin Universitätsmedizin Göttingen (Psychologische) Schmerzverarbeitung „Thus emotion can block pain; that is common experience!“ Akuter Schmerz vs. Chronischer Schmerz Schmerzreiz (z.B. Verletzung) abhängig von:Erleben, Unser Denken, unser Modulation durch: a) unsere direkten situativen Bedingungen Ängste und unsere Zentrale Reizb) Kognitionen (u.a. Bewertungen) Erfahrungen Verarbeitung c) habituellen Merkmalen beeinflussen das ... Schmerz-Erleben ??? Symptomatik der chronischen Schmerzkrankheit • Auf somatischer Ebene Körperl. Leistungsfähigkeit erheblich eingeschränkt Erhöhte psychophysische Reagibilität: nicht-spezifische, organisch nicht erklärbare Beschwerden Diskrepanz zw. objektivem Befund u. subjektivem Befinden Komplexe individuelle Interaktion aus körperlichen und psychologischen Faktoren Depressivität und Angst • Auf psychischer Ebene (kognitive + emotionale Faktoren) Das Schmerz-Erleben ist ein multifaktorieller Prozess ... ... dabei KÖNNEN monomodale Ansätze nicht wirksam sein! Ungünstige Kognitionen und Bewältigungsstrategien Somatisierung (im Zusammenhang mit Trauma/Konflikten) • Auf (psycho-)sozialer Ebene (Verhaltensfaktoren) Häufige Inanspruchnahme des Gesundheitssystems Häufige AU-Zeiten Einschränkungen des Verhaltens-Spielraumes Multimodale Therapie 1 FUNCTIONAL RESTORATION „Multimodal“: Was ist das? Tom Mayer & Robert Gatchel (JAMA 1986) Pat., männlich, 53 Jahre mit LWS-Beschwerden „Ab Aufnahmetag integrierte multimodale Schmerztherapie mit Konzept-gesteuert temporärer Immobilisation, medikamentöser und balneophysikalischer Therapie.Restoration, Im Rahmenkognitiv-verhaltenstherap.) der Schmerztherapie bekam (Functional der Pat. wiederholt intramuskuläre Analgetika / Antiphlogistika. Alle ergänzenden Therapieformen, wie Entspannungstraining, Individualisiert Elektrotherapie, Schlingentisch, Fangopackungen, Massagen (orientiert individuellen Status) und dosierte Übungen imam Bewegungsbad wurden von Hrn. B gut toleriert und akzeptiert. Evidenz-basiert Leider konnte auch durch die intensive integrative und multi(wissenschaftlich nachgewiesene Wirksamkeit) modale Behandlung subjektiv keine Besserung der Beschwerden erreicht werden.“ Verlauf Therapeutische der Chronifizierung Konsequenz ... ... zuIntensive somatisch-funktionellen körperliche Aktivierung Defiziten ... Einschränkung Verhaltenstherapeutische der Leistungsfähigkeit Methoden ... psycho-sozialen Beeinträchtigungen Ergo-/physiotherapeutische Maßnahmen Ziel: Schnelle Reintegration in den Dekonditionierungs-Syndrom Arbeitsprozeß (in die Normalität) Multimodale Behandlung nach FR-/FA-Konzept im tagesklinischen Konzept der Univ.Klinik Göttingen Merkmale: Multimodale Schmerztherapie Medizin - Interdisziplinär fachlich gemeinsam getragen - orientiert an Konzepten: - Functional Restoration - Graded Activity - kogn.-verhaltenstherapeut. - enge zeitliche, räumliche und inhaltliche Vernetzung - geschl. Gruppen (8) - geschlossenes Team - hohe Intensität (>100h) - fortlaufende Abstimmung während der Behandlung Behandlungs-Inhalte eines multimodalen Behandlungsprogramms für Schmerzpatienten 1. Unterricht (Edukation) Vertrauensbildung, theor. Modell, Compliance 2. Intensive körperliche Aktivierung (KG + Sportler) Gestuftes Ausdauer-, Koordinations- und Muskelfunktionsverbesserungs-Training 3. Arbeitstraining („Work-Hardening“) Verhaltensprävention (Verhältnisprävention) 4. Schmerz-Psychotherapie Uhrzeit Dauer Behandlung 08.00 – 09.00 1 Std. Ausdauer, Sport, Spiele 09.15 – 11.00 1½ Std. Aufwärmen, Muskel-Funktionstraining, Koordinationstraining 11.00 – 11.30 ½ Std. Pause 11.30 – 12.30 1 Std. Gruppen-Psychotherapie 12:30 – 13:00 ½ Std. Entspannungstechniken 13:00 - 14:00 1 Std. Mittagspause 14.00 – 15.00 1 Std. Alltagsbewegungen / Work Hardening 15.00 – 15.30 ½ Std. Imagination/Körper-Wahrnehmung ab 14:00 1,5 Std. Einzeltherapie (Arzt / Psycho / Physio) Inhalte multimodaler Schmerzbehandlung 1. Hoher körperlicher Anteil Sport, Geräte-Training, Training von Alltags- u. Gebrauchsbewegungen, Physiotherapie (auch einzeln) 2. Hoher psychotherapeutischer Anteil - Schmerzgruppe, weitgehend standardisiert - Einzeltherapie Verhaltenstherapeutische Prinzipien - Gruppe („Schmerz-Bewältigung“) - Einzeln (gemäß individueller Konfliktkonstellation)) 2 Kognitiv-behavioraler Ansatz (Verhaltenstherapie) Zielbereiche kogn.-verhaltenstherap. Schmerztherapie Pfingsten & Kröner-Herwig 2011 z.B. Rachmann (2000) Behaviorale Therapie: Basiert auf den Lerntheorien (Konditionierung) zur Verhaltensmodifikation Veränderung des (KH-)Verhaltens (z.B. Aktivierung, Abbau v. Schon-/Vermeidungsverhalten) Kognitive Therapie: Bezieht sich auf Probleme, die durch inadäquate Kognitionen zustande kommen Veränderung maladaptiver Kognitionen (Krank- Edukation, d.h. Erweiterung der subjektiven Schmerztheorie des Patienten (Integration psychosozialer Aspekte) ( Information) Analyse schmerz- und stressfördernder Bedingungen (auch indiv. Verhaltensmuster und Identifikation maladapt. Kognitionen) Stärkung der eigenen Ressourcen im Umgang mit dem Schmerz (Optimierung eigener Schmerzbewältigungsfertigkeiten) Veränderung inadäquater Schmerzkommunikation und -Interaktion Erlernen v. Entspannung (Schmerz-/Stressbewältigungsverfahren) Optimierung des Aktivitätsniveaus (Balance v. Ruhe u. Aktivität) Strategien Verhaltensmodifiktion (Verhaltenspläne, Umsetzungs-Strateg.) Abbau angstmotivierter Vermeidung und Aufbau von Aktivitäten heitsmodellvorstellungen, Attributionen, Kontrollerleben) Einzeltherapie (individuelle psych. Belastungen) Sport, Spiel, Bewegung Training d. Muskelfkt. „Work-Hardening“ Lernmechanismen Angstabbau und Verlernen der motorischen Hemmung Fear-Avoidance Modell (J. Vlaeyen 1995) Akutes Schmerzerleben Überzeugung: Aktivität Schmerz Kognition Angst vor Schmerz / Verletzung Emotion Inaktivität / Vermeidungsverhalten Verhalten Phänomen Chronifizierung: • Körperliche Dekonditionierung Defizite in Muskelkraft und –Ausdauer, Koordinationsverluste, schnelle Ermüdung • Psychische Beeinträchtigung Rückzug, Beeinträchtigungs-Erleben, Emotionale Beeinträchtigung Graded activity Konsequenzen für die Therapie: Voraussetzungen „Graded-Activity-Ansatz • Schmerz u. Beeinträchtigung nicht nur durch die (muskuloskelettale) Pathologie beeinflusst, sondern auch durch Emotionen, Überzeugungen, Einstellungen, psych. Belastung u. das Krankheitsverhalten. operantes Konditionierungsmodell (Ostelo et al., 2005): • W. Fordyce: Schmerz im Verhaltens-Kontext Verhalten, das „bestraft“ wird, findet seltener statt • Schmerzverhalten hat wenig mit Nozizeption zu tun. Gewünschte Verhaltensweisen (hier: körperliche Aktivität) werden durch ein Training langsam und stetig gesteigert, wobei u.a. Belohnungsprinzipien (sog. „Verstärkung“) eingesetzt werden. • Schmerzverhalten ist durch Lernen beinflussbar. • Behandlung sollte Lern-Prinzipien berücksichtigen. • In der VT vielfache und erprobte Methoden, um Verhalten zu ändern. Verhalten, das belohnt wird, findet häufiger statt 3 Graded Activity Programm: Nutzung des operanten Ansatzes, um Schmerzverhalten zu beeinflussen Ausführliche Messung der körperl. Fkt.-Fähigkeit im Vorfeld Für jede Übung werden individuelle Quoten gesetzt (orientiert an FunktionsMessung, Training erolgt bei 75% der individuellen Ausgangswerte, dann systematische Steigerung) Training wird durchgeführt: - nicht nach „exercise-to-tolerance“: Erholung/Pause nach Schmerz) - sondern „exercise-to-quota“: Erholung/Pause nach Quote Die Übungen werden nicht wg. des Auftretens von Schmerz oder zu großer Anstrengung beendet, sondern bei Erreichung einer Quote. Auf Übungen, die per Quote geregelt sind, folgt was pos. (Erholung) und nicht etwas neg. (Schmerz). Fordyce Model exercise to quota, not to pain (1973) Quoten werden gesetzt für: Häufigkeiten, Bew.-Ausschläge, Runden, Gewichte, Wiederholungen, Ausdauerzeit, etc. bei jeder Übung Physios geben positive Rückmeldung (Verstärkung) bei Quoten-Erreichung. Effekte quoten-basierten Trainings Training bei chronischen Schmerzen: Don´t focus on pain! Don´t let pain guide! Tut´s schon weh? Fahrrad, km Joggen, m Fordyce (1973) Trainingsdauer, Tage Vorteile des quotierten Trainings Sagen Sie Bescheid, wenn der Schmerz kommt! Löschung der Verhaltens-steuernden Funktion des Schmerzes VT-Prinzipien moderner Therapie von RS Dolce et al. (1986), Harding et al. (1998), Pfingsten (2004) Patienten konkurrieren nicht gegeneinander, sondern arbeiten an ihrer Quote. • Training nach „Graded Activity“-Konzept Schmerz und Beschwerden werden als real betrachtet, aber sie dominieren und regulieren NICHT die Behandlung. • Fokus Funktions- statt Schmerzorientierung • Information umfangreiche Wissensvermittlung Jeder Patient kann irgendetwas tun (und ist es noch so wenig). • Therapeutenverhalten kompetent, zugewandt, transparent, sicher, „Verstärkungs“-orientiert • Transfer (Sicherung der Nachhaltigkeit) versch. Strategien, u.a. Rückfallprophylaxe, Realitätsnähe des Trainings 4 Functional Restoration Umkehrung der Abläufe Edukation: Botschaften (Bsp.) 1. Rückenschmerzen sind normal und in den meisten Fällen (mehr als 95% aller Betroffenen) kein Hinweis auf eine ernste Erkrankung ! SCHMERZ 2. Aktivität reduziert Schmerz ! FUNKTION FUNKTION SCHMERZ Arbeitsfähigkeit Prinzipien moderner Therapie von RS Dolce et al. (1986), Harding et al. (1998), Pfingsten (2000) Therapeutenverhalten • • • • Anfangs sehr enge Führung, dann lockern Sicherheit & Gelassenheit ausstrahlen Aufmerksam Beobachten, positives Feedback Operante Strategien: „Bestrafung“ für Schmerzverhalten „Belohnung“ für schmerz-inkompatibles Verhalten • Konsistenz und Kommunikation im Team Work-Hardening 3. Die Heilung von Weichteil-Verletzungen (Muskeln, Bänder, Sehnen, Bindegewebe) wird durch Bewegung beschleunigt! 4. Beeinflussung des Schmerzerlebens durch kognitive, emotionale und Verhaltensfaktoren ! Aber: keine Psychopathologisierung !!! VT-Prinzipien moderner Therapie von RS Dolce et al. (1986), Harding et al. (1998), Pfingsten (2004) Transfer Voraussetzung für den Transfer (Übertragung in den Alltag) und Verhaltensänderung ist die Realitätsnähe der Übung ! Prinzipien moderner Therapie von RS Dolce et al. (1986), Harding et al. (1998), Pfingsten (2000) Transfer Weiterführung der (sportlichen) Aktivitäten - „Was wollen Sie weiter machen?“ - Was empfehlen wir? (vorherige Besprechung im Team) - Sportberatung – konkrete Pläne - Umsetzung erfolgreich? 5 Therapiebausteine multimodaler Behandlung Ziel: Selbst-Management Es geht um die Hinführung, Akzeptanz, Verinnerlichung und zukünftige Umsetzung des Konzeptes: Eigenverantwortliches Handeln für sich, seinen Körper und seine (Rücken-)Schmerzen Diese „Behandlung“ ist NIE beendet!!! (Arnold, Hildebrandt, Nagel, Pfingsten 2010) 1. Medizin. Therapie (medikam. Behandlung, Diagnostik, Sicherheit) 2. Intensive Information und Schulung (n. biopsychosoz. Krankheitsmodell, Bezug zur individuellen Problematik) 3. Konsequente Steigerung der körperlichen Aktivität (mit Motivierungs- u. Beratungselementen für Alltagsaktivitäten, nach Quotensetzung und orientiert an verhaltenstherapeutischen Prinzipien) 4. Verbesserung der Wahrnehmung von Körpersignalen (zur Vermeidung von Überforderung und zum Aufbau von Vertrauen in die eigene Leistungsfähigkeit, Belastungs-Balance) 5. Psychotherap. Behandlungsmaßnahmen (Veränderung des Krankheitsverhaltens, Stärkung v. Ressourcen im Umgang mit Schmerz/Beeinträchtigung, Erlernen v. Entspannungs- u. Stressbewältigungs-Techniken, ggf. störungsorientierte Einzeltherapie) 6. Arbeits- u. Alltags-orientiertes Training („Work Hardening“) (unter Einbezug ergo-therapeutischer Maßnahmen) Nationale VersorgungsLeitlinie Kreuzschmerz Multimodale Behandlung Aufwändige Meta-Analyse (bis 2004) 22 Studien genügten den Kriterien „Multidisciplinary programs that included psychological interventions were superior to other active treatment conditions at improving work-related outcomes at both short-term and long-term follow-up.“ • ... spätestens nach 6 Wo Schmerzdauer und bei positivem Nachweis von psycho-soz. Risikofaktoren soll die Indikation zu einer multimodalen Therapie geprüft werden Empfehlungsgrad (A) • … bei Fortbestehen der Beschwerden von >12 Wochen soll generell die Indikation zur multimodalen Therapie geprüft werden Empfehlungsgrad (A) • … bei chronischen Rückenschmerzen besteht die Indikation zur multimodalen Therapie Empfehlungsgrad (A) Programm für Nationale VersorgungsLeitlinien für Nachfragen: [email protected] 6