2 Bulbus oculi (Augapfel)
Werbung

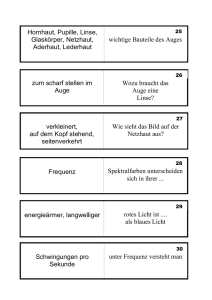
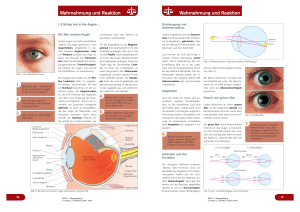
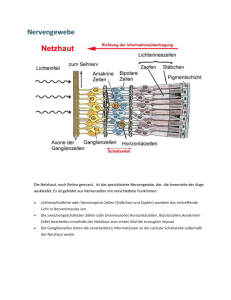
4 2 Bulbus oculi (Augapfel) Bulbus oculi (Augapfel) 2 2.1 Grundlagen 2.1 Grundlagen Funktionelle Anatomie (Abb. 2.1): Bulbuslänge: 24 mm, Gewicht: 7,5 g. Der Augapfel wird geschützt von der Augenhöhle (Orbita), den Lidern, Wimpern (Zilien) und Augenbrauen (Superzilien). Die Tenon-Kapsel umgibt den Bulbus. Zu den Anhangsgebilden (Adnexe) gehören: Bindehaut, Lider mit Wimpern und Augenbrauen, Lidmuskeln, Tränendrüse, ableitende Tränenwege, sowie Gefäße, Nerven und Muskeln der Orbita. 2.1 Funktionelle Anatomie (Abb. 2.1): Der etwa 7,5 g schwere, beim Erwachsenen ca. 24 mm (beim Neugeborenen bereits 17 mm) lange Augapfel (Bulbus oculi) liegt geschützt in der knöchernen Augenhöhle (Orbita). Er wird in seiner Lage gehalten von 4 geraden und 2 schrägen Augenmuskeln und dem nasal hinten eintretenden Sehnerv (N. opticus). Der Bulbus selbst ist von einer sehr lockeren bindegewebigen Hülle, der Tenon-Kapsel, umgeben: sie umgibt im vorderen Bereich auch die Augenmuskeln. Der weitere Orbitaraum ist von lockerem Binde- und Fettgewebe ausgefüllt. In ihm verlaufen Nerven und Gefäße. Nach vorn ist die Orbita durch die Bindehaut abgeschlossen. Die Lider dienen dem Schutz vor mechanischen Einwirkungen von außen. Wimpern (Zilien) und Augenbrauen (Superzilien) unterstützen diese Schutzfunktion. Bindehaut, Ober- und Unterlid mit Wimpern und Augenbrauen gehören zusammen mit den Lidmuskeln, der Tränendrüse, den ableitenden Tränenwegen mit Tränenkanälchen, Tränensack, Tränennasengang und Orbita mit Gefäßen, Nerven, Augenmuskeln, Tenon-Kapsel und Fettpolster zu den Anhangsgebilden (Adnexe) des Bulbus. Aufbau des Auges 9 4 10 7 2 3 1 3 13 5 2 14 6 16 1 5 4 7 6 11 8 10 17 15 18 12 5 6 7 8 9 9 a b a Längsschnitt durch das Auge. 1 Hornhaut (Kornea) 2 Kammerwinkel mit Schlemmschem Kanal 3 Regenbogenhaut (Iris) mit radiären und zirkulären Muskelfasern 4 Pupille 5 Linse 6 Ziliarkörper (Corpus ciliare) mit dem M. ciliaris 7 Zonulafasern (Zonula ciliaris, Zonula Zinnii, Aufhängeapparat der Linse) 8 Pars plana der Netzhaut 9 Augenmuskelansätze 10 Bindehaut (Konjunktiva) 11 Glaskörpergrenzmembran 12 Netzhaut (Retina) mit ihren Gefäßen 13 Aderhaut (Chorioidea) 14 Lederhaut (Sklera) 15 A. et V. centralis retinae 16 Makula 17 Lamina cribrosa 18 Sehnerv (Fasciculus opticus) b Querschnitt durch das Auge (Blick von hinten). 1 Linse 2 Zonulafasern (Zonula ciliaris, Zonula Zinnii, Aufhängeapparat der Linse) 3 Ziliarkörperzotten 4 Ziliarkörper (Corpus ciliare) 5 Netzhaut (Retina) 6 Aderhaut (Chorioidea) 7 und 8 Lederhaut (Sklera) 9 Vortexvene Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Bulbus oculi (Augapfel) 2 5 2.1 Grundlagen Schichten und Räume des Auges I Äquator III II 3 1 hinterer Pol 2 I Tunica fibrosa mit Lederhaut (Sklera) und Hornhaut (Kornea) II Tunica vasculosa mit Gefäß- oder Traubenhaut (Uvea), bestehend aus Regenbogenhaut (Iris), Ziliarkörper (Corpus ciliare) und Aderhaut (Chorioidea) III Tunica nervosa mit Netzhaut (Retina) 1 vordere Augenkammer 2 hintere Augenkammer 3 Glaskörperraum Schichten Bestandteile Funktion außen (Tunica fibrosa) (I) Lederhaut (Sklera) Hornhaut (Kornea) Schutzhülle Mitte (Tunica vasculosa) Gefäßhaut (Uvea) (II) Regenbogenhaut (Iris) Ziliarkörper (Corpus ciliare) Aderhaut (Chorioidea) Regulation des Lichteinfalls Akkommodation Produktion von Kammerwasser Blutversorgung der Retina innen (Tunica nervosa) (III) Netzhaut (Retina) Sinnesfunktion (s. u., Physiologie) Räume Begrenzungen Funktion vordere Augenkammer (Vorderkammer) (1) zwischen Hornhautrückfläche und Irisvorderfläche Weiterleitung des Kammerwassers zum Schlemm-Kanal. Für das Verständnis des Glaukoms von großer Bedeutung. hintere Augenkammer (Hinterkammer) (2) zwischen Glaskörper, Linse und Irisrückfläche Aufnahme des vom Ziliarkörper gebildeten Kammerwassers, das durch die Zonulafasern und die Pupille in die Vorderkammer abfließt Glaskörper (Corpus vitreum) (3) zwischen Netzhaut, Ziliarkörper und Linsenrückfläche größter Anteil des Augeninneren (fast 2/3 des Bulbus) Das Auge besteht aus 3 Schichten und 3 Räumen/Kammern (Abb. 2.2): Das Auge besteht aus 3 Schichten und 3 Räumen (Abb. 2.2). Embryologie: Die embryonale Entwicklung des Auges und seiner Anhangsgebilde ist in Abb. 2.3 dargestellt. Bereits bei einem 2 mm langen Embryo bilden sich in der ektodermalen Hirnplatte 2 flach gewulstete Sehgruben (Abb. 2.3a), aus denen sich die Sehfurchen und nach Schließung des Medullarohres die Augenblasen (Abb. 2.3b) entwickeln. Diese verschieben sich nach lateral, bis sie dem Hautektoderm anliegen. Die dem Hautektoderm anliegende Wand der Augenblase wächst stärker und stülpt damit die Augenblase ein; es entsteht der doppelwandige Augenbecher (Abb. 2.3c). Das äußere Blatt des Augenbechers differenziert sich zum Pigmentepithel, das innere Blatt zur Retina; beide Blätter gehen an der späteren Pupille ineinander über (Abb. 2.3f). Durch unterschiedliches Wachstum einzelner Wandabschnitte des Augenbechers und des Augenbecherstiels entsteht die Augenspalte (Abb. 2.3d–f). In die Augenspalte dringt Mesenchym ein, das sich im Glaskörperraum zur A. hyaloidea differenziert (Abb. 2.3g, h). Zur Entwicklung der einzelnen Augenabschnitte s. insbesondere Kap. Lid (s. S. 13), Kap. Glaskörper (s. S. 239), Kap. Linse (s. S. 146), Kap. Netzhaut (s. S. 248), Kap. Tränenorgane (s. S. 38). Häufige Fehlbildungen am Auge sind in Abb. 2.4 zusammengefasst. Embryologie: Zur Entwicklung des Auges s. Abb. 2.3. Zunächst bilden sich in der ektodermalen Hirnplatte 2 gewulstete Sehgruben (Abb. 2.3a), aus denen sich die Sehfurchen und die Augenblasen (Abb. 2.3b) und später der Augenbecher (Abb. 2.3c) entwickeln. Das äußere Blatt differenziert sich zum Pigmentepithel, das innere zur Retina (Abb. 2.3f). Durch unterschiedliches Wachstum einzelner Wandabschnitte des Augenbechers und des Augenbecherstiels entsteht die Augenspalte (Abb. 2.3d–f). In die Augenspalte dringt Mesenchym ein und differenziert sich zur A. hyaloidea (Abb. 2.3g, h). Physiologie: Das Auge ist der periphere Teil des Lichtsinnesorgans, der zur Aufnahme elektromagnetischer Wellen der Wellenlängen von etwa 350 bis 750 nm dient. Diese physikalischen Reize werden in der Netzhaut durch fotochemische Vorgänge in elektrische Impulse umgewandelt und über den Sehnerv zum Sehzentrum der Großhirnrinde geleitet, wo die eigentliche Auswertung und Beurteilung erfolgt. Das Auge, speziell die Netzhaut, ist somit ein vorgeschobener Gehirnteil. Netzhaut und Sehnerv werden als rezeptorischer (sensorischer) Apparat des Auges zusammengefasst. Physiologie: Netzhaut und Sehnerv werden als rezeptorischer (sensorischer) Apparat des Auges; Hornhaut, Vorderkammer, Linse und Glaskörper als optischer (lichtbrechender) Apparat bezeichnet. Zu Fehlbildungen am Auge s. Abb. 2.4. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 2.2 6 2 Bulbus oculi (Augapfel) 2.3 Embryonale Entwicklung des Auges a b c d Entwicklungszeitraum: 0 – 2. Woche e f g Entwicklungszeitraum: 4. – 6. Woche h Entwicklungszeitraum: 2. – 3. Monat gewulstete Sehgruben in der ektodermalen Hirnplatte. Augenblasen nach Schließung des Medullarohres. Augenbecher. bis f unterschiedliches Wachstum einzelner Wandabschnitte, Differenzierung des Augenbechers, des Augenbecherstieles und der Augenspalte. g und h Eindringen von Mesenchym in die Augenspalte, Differenzierung zur A. hyaloidea und zum Glaskörper, Verdickung des Hautektoderms über der Linsenplatte und Differenzierung zur Linsengrube und Linsenblase. 2.4 Fehlbildungen am Auge (Übersicht) Deformitäten der Orbita Albinismus Mikrophthalmus Makrophthalmus Anophthalmus Kryptophthalmus Persistenz der A. hyaloidea Hydrophthalmus (Buphthalmus) markhaltige Nervenfasern Cataracta congenita kongenitale Augenmuskellähmungen Ptosis Epikanthus Distichiasis Lidkolobom Blepharophimose Ankyloblepharon Mikrokornea Makrokornea Reste der Pupillarmembran Ektopie der Pupille Dysgenesis mesodermalis Iris bicolor Heterochromie Iriskolobom Aniridie Konusbildung Mikropapille Drusenpapille Grubenpapille Papillenkolobome Aderhautkolobom angeborene Tränenwegsstenose (Hasner-Klappe) Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. a b c d 2.3 Krankheitsbilder 7 Das sichtbare Licht muss, um die Netzhaut reizen zu können, durch den optischen (lichtbrechenden) Apparat gelangen. Zu den brechenden Medien des Auges zählen Hornhaut, Vorderkammer, Linse und Glaskörper. Bei Trübungen oder Abweichungen von der normalen Brechkraft (Refraktion), die für die Hornhaut ca. 43 dpt und für die Linse bei Fernakkommodation ca. 19 dpt beträgt, ist die Abbildung auf der Netzhaut unscharf. Die Brechkraft (Refraktion) der Hornhaut beträgt ca. 43 dpt, die der Linse ca. 19 dpt. 2.2 Untersuchungsmethoden 2.2 s. Tab. 2.1. s. Tab. 2.1. Methoden zur Untersuchung des Augapfels 2.1 Prüfung der Sehschärfe (s. S. 360) Untersuchung der Augenmotilität (s. S. 382) Untersuchung des Augenhintergrundes (s. S. 251) Exophthalmometrie (s. S. 54) Untersuchung des Gesichtsfeldes (s. S. 365) bildgebende Verfahren: Sonographie, Röntgenaufnahmen des Schädels und der Orbita, Computertomographie, Kernspintomographie (s. S. 325) 2.3 Krankheitsbilder 2.3 2.3.1 Fehlbildungen 2.3.1 Fehlbildungen Zu den unterschiedlichen Größenverhältnissen des Augapfels s. Abb. 2.5. Zu unterschiedlichen Bulbusgrößen s. Abb. 2.5. 2.5 a Krankheitsbilder Größenverhältnisse des Augapfels b a Mikrophthalmus. b Auge eines Neugeborenen. c d e c Auge eines 2-jährigen Kindes. d Normalauge. Makrophthalmus: Das Auge ist zu groß, ohne dass ein krankhafter Befund vorliegt. Häufig ist der Makrophthalmus beidseitig (Abb. 2.6a) und mit einer Makrokornea kombiniert (s. S. 107). Differenzialdiagnostisch müssen im Säuglings- und Kleinkindesalter ein Hydrophthalmus (Buphthalmus, s. S. 236) abgegrenzt werden, der ohne entsprechende Behandlung zur Erblindung führt. Dabei bedingt ein erhöhter intraokularer Druck eine Vergrößerung des Bulbus, da das Bindegewebe der Lederhaut noch nicht so fest ist und dem erhöhten Innendruck nachgibt. Auch ein endokriner Exophthalmus (s. S. 64) ist abzugrenzen. f e Myopes Auge. f Makrophthalmus. Makrophthalmus: Zu großes Auge. Oft beidseitig (Abb. 2.6a) und in Kombination mit einer Makrokornea. Differenzialdiagnostisch ist im Säuglingsalter ein Hydrophthalmus (Buphthalmus) abzugrenzen: ein erhöhter IOD führt dabei zu einer Bulbusvergrößerung. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 2.1 Untersuchungsmethoden