Chronisch-entzündliche Darmkrankheiten Inflammatory Bowel
Werbung

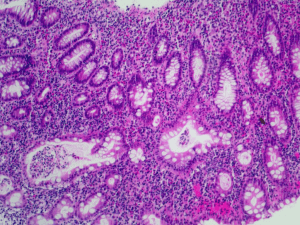
Terminologie Chronisch-entzündliche Darmkrankheiten Chronisch-entzündliche Darmkrankheiten (CED) = Inflammatory Bowel Disease (IBD) PD Dr. Alex Straumann, Olten RA3042e RA3042e Definition IBD ist ein Sammelbegriff für Inflammatory Bowel Disease 1. Chronisch entzündliche Erkrankungen 2. Unklarer Aetiologie 3. Hauptbefall des MD-Traktes IBD umfasst 1. Morbus Crohn (MC) 2. Colitis ulcerosa (CU) 3. Variant Formen (z.B. mikroskopische Colitiden) RA3042e Geschichtliches zu IBD IBD Geschichtliches RA3042e 1913 – Dalziel beschreibt neun Fälle von Jejunitis, Ileitis und Colitis 1932 – Ähnliche Beobachtungen werden von Crohn, Ginzburg, and Oppenheimer präsentiert 1952 – Wells beschreibt Patienten mit ulcerativer Colitis, Symptome welche dem MC ähnlich sind Dalziel TK. BMJ 1913;2:1068 Crohn BB et al. JAMA 1932;99:1323 Ginzburg L et al. Ann Surg 1939;19:414 Garlock JM and Crohn B. Gastroenterology 1951;19:414 Wells C. Ann R Coll Surg Engl 1952;11:105 1 IBD - Epidemiologische Daten IBD Morbus Crohn Epidemiologie Prävalenz Nikotin Höchste altersspezifische Inzidenz ♀/♂ Colitis Ulcerosa ≅ 100 / 100‘000 ≅ 150 / 100‘000 BS ≅ 200 Patienten Raucher 15-25 Jahre BS ≅ 300 Patienten Nicht (Ex)-Raucher 20-40 Jahre ♀ leicht erhöht ♂ leicht erhöht Ten. Hove et al., Gut 2002, 50:206-211 RA3042e Ursachen für M. Crohn und Colitis ulcerosa • Ursache unbekannt – idiopathische Erkrankungen IBD Mindestens 3 Faktoren Aetiologie und Pathogenese Genetische Prädisposition (positive FA, NOD2) Exogene Faktoren (z.b. Geographische Faktoren, Ernährung, Tabakkonsum) Fehlregulation des Immunsystems Andres PG et al. Gastroenterol Clin N Am 1999;28:255. RA3042e Zytokin - Ungleichgewicht bei IBD Lamina Propria Compartment Secondary Lymphatic Tissue ≅ Morbus Crohn Typ 1 Trigger Bacteria, Protozoa TH1 - i-APC m-APC - anti-inflammatorisch Typ 2 Trigger Helminths, Allergens IFNγ, TNFα Tn TH2 pro-inflammatorisch TH1 Cytokines TH2 Cytokines IL-4, IL-5, IL-13 ≅ Colitis ulcerosa 2 Terminologie Morbus Crohn = Ileitis terminalis = Ileitis regionalis = Crohn’s Disease Morbus Crohn RA3042e RA3042e MC Symptomatik Morbus Crohn Klinische Präsentation Bestimmt durch: • Lokalisation im GI-Trakt • Schwere der Entzündung • Vorhandensein von Komplikationen RA3042e MC Befallsmuster MC Klinische Präsentation Manifestation Morbus Crohn Diarrhoe Obstipation Rektale Blutung Abdominalschmerzen Palpabler Tumor Fisteln Dünndarmbefall Extraintestinale Manifest ++ + + +++ ++ ++ ++ + 3 Laboranalysen Engramm Junger Patient/in mit Bauchschmerzen + Entzündungs-Parameter Thrombozytose CRP, BSR, Thrombo, Stuhlcalprotectine Malabsoprtions-Parameter = Anämie, Fe, Calzium, Albumin, etc. Dringender Verdacht auf Morbus Crohn Ausschluss von Infekten Yersinien, Tbc, Amöben, etc. RA3042e Endoskopie: Morbus Crohn im Ileum Endoskopie: Morbus Crohn im Colon Normal Normal Exulzerierte Stenose Aphtoide Ulzeration Radiologie: Morbus Crohn des Ileums Morbus Crohn Natürlicher Verlauf und Komplikationen RA3042e 4 Prognose Natürlicher Verlauf bei Morbus Crohn • Lebenslang • Physische und psychosoziale Auswirkungen • Hohes Risiko für Exazerbationen (10-20% pro Jahr) • Stärkste Krankheitsaktivität erfolgt meist innerhalb der ersten drei Jahre nach Diagnosestellung • Hohes Risiko für Chirurgie-Bedarf • Variabler und unvorhersehbarer Verlauf: Symptome nur sporadisch auftretend bis praktisch permanent präsent Symptome leicht bis schwer Exazerbationen oft ohne Voranzeichen oder Trigger Breites Verlaufs-Spektrum, initial keine individuelle Prognose möglich Kumulative Wahrscheinlichkeit von chirurgischen Eingriffen bei MC • Hohes Risiko für Exazerbationen (10-20% pro Jahr) 100 % Patients* Natürlicher Verlauf bei Morbus Crohn 80 • Hohes Risiko für Chirurgie-Bedarf 60 • Hohes Risiko für Rezidive nach Operationen 40 20 0 0 5 10 15 20 25 30 35 Years After Onset *Kaplan–Meier analysis. Mekhjian HS et al. Gastroenterology. 1979;77:907. Spontanverlauf nach Resektion Kumulative Rezidiv-Raten Natürlicher Verlauf bei Morbus Crohn • Hohes Risiko für Exazerbationen (10-20% pro Jahr) 1 Jahr 3 Jahre Endoskopisch 73% 85% Symptomatisch 20% 34% • Hohes Risiko für Chirurgie-Bedarf • Hohes Risiko für Rezidive nach Operationen • Leicht erhöhte Mortalität • Reduzierte Arbeitsfähigkeit • Reduzierte Lebensqualität Rutgeerts et al. Gastroenterology 1990; 99:956-963 5 Beeinträchtigung der Lebensqualität • Schmerzen Komplikationen von Morbus Crohn • Fisteln • Ungewissheit über Verlauf • Reduzierte Belastbarkeit • Abhängigkeit von Medikamenten • Abhängigkeit von medizinischer Versorgung • Medikamentöse Nebenwirkungen • Beeinträchtigung der Sexualität • Angst vor Stoma Casati J, et al. Dig Dis and Sciences. 2000; 45: 26-31. Fisteln Hanauer SB, et al. Am J Gastro. 2001;96:635-643. Komplikationen von Morbus Crohn • Fisteln • Entero-enteral • Abszesse • Entero-vesikal • Entero-kutan • Rekto-vaginal Fistel = “Tunnel” zwischen zwei Darmabschnitten oder zwischen Darm und anderen Organen (z.B. Blase, Vagina, Haut) Hanauer SB, et al. Am J Gastro. 2001;96:635-643. Abszesse Komplikationen von Morbus Crohn • Fisteln • Lokalisierte Ansammlung von Eiter. Kann sich bei MC in der Bauchhöhle oder dem Rektalbereich bilden • Abszesse Magen • Intestinale Obstruktionen Colon Dünndarm Abszess durch Fissur Im Dünndarm in das Peritoneum - Peritonitis Hanauer SB, et al. Am J Gastro. 2001;96:635-643. 6 Intestinale Obstruktion Komplikationen von Morbus Crohn • Fisteln • Abszesse • Intestinale Obstruktionen • Perianale Manifestationen entzündlich oder fibrotisch Hanauer SB, et al. Am J Gastro. 2001;96:635-643. Perianale Komplikationen Komplikationen von Morbus Crohn • Fisteln • Abszesse • Intestinale Obstruktionen • Perianale Manifestationen • Extra-intestinale Manifestationen (Augen, Haut, Gelenke) • Malnutrition • Wachstumsstörung bei Kindern Hanauer SB, et al. Am J Gastro. 2001;96:635-643. Risikofaktoren positive Familienanamnese Nikotin: Risiko von Exazerbationen Muttermilch frühkindliche Infektionen ethnische Zugehörigkeit Stadt-Land Gefälle Nord-Südgefälle Rauchen Cosnes J. et al. Gastroenterology 2001; 120: 1096 7 Colitis ulcerosa Colitis Ulcerosa RA3042e Klinische Präsentation RA3042e CU Befallsmuster CU Symptomatik Bestimmt durch: • Lokalisation im GI-Trakt • Schwere der Entzündung Proktitis Linksseitige Colitis Pancolitis CU ist auf Colon limitiert CU Klinische Präsentation Manifestation (Morbus Crohn) Diarrhoe Obstipation Rektale Blutung Abdominalschmerzen Palpabler Tumor Fisteln Dünndarmbefall Extraintestinale Manifest ++ + + +++ ++ ++ ++ + Endoskopie bei Colitis ulcerosa Colitis ulcerosa +++ +++ + + (+) (+) mild mässig schwer 8 Endoskopie bei Colitis ulcerosa Colitis ulcerosa Natürlicher Verlauf und Komplikationen Pseudopolypen RA3042e Verlaufsformen bei Colitis ulcerosa Extra-intestinale Manifestationen ~5% • Akuter Schub (leicht, mittelscher, schwer, fulminant) • Remission • Chronisch aktiver Verlauf ~20% Breites Verlaufs-Spektrum, initial keine individuelle Prognose möglich Primär sklerosiernde Cholangitis CU Komplikationen CU Komplikationen Toxisches Megacolon Perforation Blutung Striktur Karzinom Toxisches Megacolon 9 Engramm Colorectales Karzinom bei CU Kumulative Inzidenz Bei Colitis ulcerosa hängt das Karzinom-Risiko ab von 1. Krankheitsdauer 2. Ausmass des Colonbefalls 3. Nicht von der Entzündungsaktivität RA3042e IBD Inflammatory Bowel Disease RA3042e Diagnose RA3042e Patchwork bestehend aus: Klinik • Anamnese (Umgebung, Reise, Medi, Familie,) • Klinischer Status Endoskopie RA3042e Labor IBD • Entzündungs-Parameter • Malabsorptions-Parameter • Infekt-Suche Psyche Histologie RA3042e 10 Psyche IBD 1. Es gibt keine IBD-typische Persönlichkeit 2. Life Events Trigger für Exazerbationen (?) Unterschiede MC vs CU RA3042e Morbus Crohn vs. Colitis Ulcerosa Morbus Crohn vs. Colitis Ulcerosa Morbus Crohn Befallene Stellen Fistelbildung Läsion Muster der Läsionen Extraintestinale Manifestation Familiäres Auftreten Prognose Kann gesamten GIT befallen - Ileocolitis = 45% - Ileitis = 35% - Colitis = 20% Ja Transmural Segmentär häufig Colitis Ulcerosa Beschränkt auf Colon - Proctitis = 30% - li.seitiger Colon = 40% - Pancolitis = 30% Nein Mukosal limitiert Kontinuierlich selten 25-30% 10-20% Keine Heilung nach Resektion Colectomie = Heilung (?) Therapie-Ziele Aktuelle Beschwerdefreiheit IBD Vermeiden von krankheits-bedingten Spätschäden Vermeiden von therapie-bedingten Spätschäden Therapeutisches Management Gute Kosten-Nutzen Relation Mucosale Heilung (?) RA3042e RA3042e 11 Management basierend auf Schweregrad Chirurgie schwer Infliximab Antibiotika iv Prednison iv AZA / 6-MP / MTX moderat Infliximab Prednison/Budesonid mild Antibiotika 5-Aminosalicylate AZA=Azathioprin; 6-MP=6-Mercaptopurin; MTX=Methotrexat 5-Aminosalicylate (5-ASA) PROS Ordentliche rezidiv-prophylaktische Wirkung Gute Toleranz Verschiedene Applikations-Formen (Tabl/Klysmen/Supp) Kontras Viele Tabletten über lange Zeit (Compliance) Preis Positionierung 2009 Rezidiv-Prophylaxe bei CU Behandlung leichter Exazerbationen bei CU Rezidiv-Prophylaxe bei MC (?) RA3042e Azathioprin und 6-Mercaptopurin Kortikosteroide PROS Gute Ansprech-Rate (komplett 50%, partial 30%) Billig Verschiedene Applikationsformen Kontras Langzeit-Nebenwirkungen Kein Schutz vor Rezidiven (keine Dauermedikation) Steroid-Abhängigkeit (25-40% nach einem Jahr) Steroid-Resistenz (20% primär) Positionierung 2009 Erstwahl-Medikament für mittel-/schwere Exazerbationen bei MC und CU RA3042e PROS Gute rezidiv-prophylaktische Wirkung (steroid-sparend) Gute Toleranz (80-90%) Kontras Schlechte Toleranz (10-20%) Langsamer Wirkungseintritt (2-3 Monate) Positionierung 2009 Erstwahl-Medikamente zur Rezidivprophylaxe bei MC und CU bei mittel- und hoher Grundaktivität RA3042e TNF-α Blocker (Infliximab) PROS Gute Response-Rate in Exazerbation (80%) Gute rezidiv-prophylaktische Wirkung Kontras Applikation parenteral (s.c., per infusionem) Unsicherheit betreffend Langzeit-Neben/Wirkungen Preis Positionierung 2009 Erstwahl-Medikament bei hoher Grundaktivität und Versagen der etablierten Therapien (MC! CU?) RA3042e 12