Klinisch-Arzneitherapeutische Konferenz: Infektionen bei
Werbung

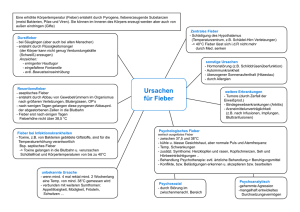
Klinisch-Arzneitherapeutische Konferenz: Infektionen bei immunsupprimierten Patienten PJ-Fortbildung Claudia Binder Abt. Hämatologie/Onkologie • Fever of unknown origin (FUO) • Pilzinfektionen • Cytomegalie-Virus-Infektion bzw. Reaktivierung Immunsuppression • durch die Erkrankung Antikörpermangel bei B-Zell-Lymphomen T-Zell-Defekt bei T-NHL bzw. AIDS • durch die Therapie chemo- oder strahlentherapie-bedingte Neutropenie B/T-Zell-Depletion durch Antikörper immunsuppressive Therapie nach AlloTx oder OrganTx Definitionen I • Fieber: • • • • • Temp >38,5°C Temp > 38°C mind. zwei Mal in 12 h Neutropenie: Leuko < 1000/µl oder Granulo < 500/µl “Niedrigrisiko”: zu erwartende Neutropenie < 5 Tage, bei Fieber unter bestimmten Voraussetzungen ambulante Therapie p.o möglich “Standardrisiko”: zu erwartende Neutropenie < 10 Tage “Hochrisiko”: zu erwartende Neutropenie > 10 Tage Risiko für Auftreten von Fieber > 40% “Höchstrisiko”: Granulopenie plus prolongierter T-ZellDefekt z.B. bei AlloTx-Patienten Definitionen II • FUO: Fieber unbekannter Ursache in Neutropenie ohne Hinweis auf nicht-infektiöse Genese • Klinisch dokumentierte Infektion: Klinische Befunde einer Infektion wie Pneumonie, Abszess o.ä. • Mikrobiologisch gesicherte Infektion: z.B. Bakteriämie HSV im Rachenabstrich Aspergillus spp in BAL o.ä. Generelles Vorgehen • Bei Fieber in Neutropenie muss mit sofortiger antimikrobieller Therapie begonnen werden • Untersuchungen vor Beginn: Klinische Untersuchung, Rö-Thorax, UrinBlutkultur, evtl Sputumkultur und Abstriche von möglichen Infektionsherden • Bei klinisch dokumentierter Infektion Therapie entsprechend Fokus • Bei FUO Breitbandantibiose mit Wirksamkeit gegen Pseudomonas Initialtherapie - Standardrisiko • Dritt-Generations-Cephalosporin + Aminoglykosid: Cefotaxim 3 x 2 g i.v. + Gentamycin 5 mg/kg/KG aufgeteilt auf 2 Dosen (Achtung Spiegelkontrolle!) • Alternativ Monotherapie mit Piperacillin/Combactam, Ceftazidim oder Meropenem • Bei fehlender Entfieberung nach 3 Tagen Wiederholung der Diagnostik und Übergang auf Stufe 2 Stufe 2 - Standardrisiko • Wenn pulmonales Infiltrat ausgeschlossen: Meropenem 3 x 1 g i.v. + Vancomycin 2 x 1 g i.v. (Achtung Spiegelkontrolle!) • Bei pulmonalem Infiltrat: Meropenem + Vancomycin + Antimykotikum (z.B. Azol, AmphoB, Cancidas) • Bei fehlender Entfieberung nach 2-3 Tagen Wiederholung der Diagnostik und Übergang auf Stufe 3 Stufe 3 - Standardrisiko • Zusätzliche Gabe eines Antimykotikums (falls nicht schon vorher angesetzt): Azol, AmphoB, Cancidas • Umstellung der Antibiose unter Berücksichtigung der Vortherapie: z.B. Clindamycin 3 x 600 mg i.v. + Ciprofloxacin 2 x 400 mg i.v. Hoch- und Höchstrisiko • Patienten mit akuten Leukämien, autologer oder allogener Stammzelltransplantation • Diagnostik vor Beginn wie gehabt • Antibiose in der Initialtherapie wie unter Standardrisiko ausser • bei Nachweis eines pulmonalen Infiltrates: sofortiger Einsatz eines Antimykotikums wegen schlechter Prognose ! Therapieoptimierung • Spiegelbestimmungen für Aminoglykoside und Vancomycin obligat • Kontrolle von Kreatinin und Elektrolyten (Nephrotoxizität!) • Möglichst keine Kombinationen nephrotoxischer Substanzen • Interaktionen beachten (z.B. Cyclosporin, Azole) Spiegelbestimmungen • Aminoglykoside: Minimumspiegel (vor Gabe) Kurzinfusion über 30 min Maximumspiegel (30 min nach Ende) Einhaltung der Zeiten extrem wichtig!!! Generell angegebene therapeutische Bereiche: Min < 2 mg/L Max 5 – 10 mg/L • Vancomycin: Minimumspiegel (vor Gabe) Kurzinfusion über 1 h Maximumspiegel (1 h nach Ende) Therapeutische Bereiche: Min 5 - 10 mg/L Max 20 - 40 mg/L Aminoglykoside • Minspiegel – wichtig für Toxizität Zielwert < 1mg/l • Maxspiegel – wichtig für Wirksamkeit Zielwert > 8 mg/l • Postantibiotischer Effekt!!! Dauer abhängig von der Höhe des Maxspiegels • Einmalgabe möglich bei Neutropenikern Zweimalgabe besser wegen evtl. zu kurzer Dauer des postantibiotischen Effekts • Wichtig: nach Entfieberung erneute Kontrolle, da bei verändertem Verteilungsvolumen Kumulation zu befürchten Beispiel Entfieberung 4.0 8.0 3.0 6.0 2.0 4.0 1.0 2.0 1 2 3 4 5 6 7 8 9 Gentamycin mg/L Kreatinin mg/dl Fieber 10 Tage Beginn Claforan + Genta 2 x 200 mg Dosiserhöhung auf 2 x 240 mg Krea Genta Abbruch, Beginn Dialyse off. therap. Bereich angestrebter Bereich Pilze – typische Klinik • Candida spp. (Hefen) hepatolienale Candidiasis Candidämie/-sepsis • Aspergillus spp. (Schimmelpilze) Aspergillom Pneumonie • Mucor (Zygomyceten) NNH-Befall mit entsprechenden Komplikationen Invasive Pilzinfektion – Definition (EORTC) • Proven histo/zytopathologischer Nachweis von Pilzen in Geweben positive Kultur aus steril gewonnenen Geweben positive Blutkultur (Fungämie) typisches Röntgenbild typische Klinik • Probable mindestens 1 mikrobiologisches Kriterium + 1 klinisches Kriterium (z.B. Pilze im Sputum + Immunsupression nach AlloTx) • Possible mindestens 1 dieser Kriterien Pilzinfektion – Vorgehen • Bei klinischem Hinweis auf oder mykologischem Nachweis von Candida spp. Fluconazol • Bei Pneumonie oder unklarer Situation aspergilluswirksames Antimykotikum Voriconazol lipos. Ampho Cancidas je nach Vortherapie, Organfunktion, Begleitmedikation Cytomegalie • Infektion häufig symptomlos, Latenz des Virus in Geweben • Abgelaufene Infektion erkennbar an AntiCMV-IgG, AK schützen nicht vor Infektion! • Entscheidend für Latenz: T-Zell-Funktion! Reaktivierung bei Immundefekt durch Aplasie, AlloTx ! • Klinik: Pneumonie, Colitis, Enteritis, Retinitis, Hepatitis, Encephalitis, Fieber hohe Letalität! Cytomegalie - Maßnahmen • Möglichst seronegativer Spender • Monitoring: wöchentlich pp65 und PCR im Blut, • Bei V.a. Infektion: Histologie/PCR aus verdächtigem Gewebe • Präemptive Therapie: bei positivem Monitoring Beginn der Therapie auch ohne Infektnachweis Cytomegalie - Therapie • Ganzyklovir 5 mg/kg alle 12 h mind. 2 Wochen, dann halbe Dosis weiter, evtl. Umstellung auf orale Varianten Nebenwirkungen (Hämatotoxizität) !!! • Foscarnet i.v. Nebenwirkungen (Nephrotoxizität) !!! • Cidofovir i.v. Klinische Arzneimittelkonferenz Abteilung Klinische Pharmakologie Daniel Sehrt Antimykotika Gruppe Substanzen Mechanismus Polyene (fungizid) Amphotericin B Nystatin Natamycin Porenbildner Imidazole (fungistatisch) Clotrimazol Ketokonazol Ergosterol-Synthesehemmer (Lanosterol-14-alpha-Demethylase) Fluconazol Itraconazol Voriconazol Ergosterol-Synthesehemmer (Untergruppe der Imidazole) Allylamine Terbinafin Naftifin Ergosterol-Synthesehemmer (Squalen Epoxidase) Echinokandine Caspofungin Beta-(1,3)-D-Glykansynthesehemmung Pyrimidin Flucytosin Weitere Amorolfin Ciclopirox Tolnaftat Triazole Nucleinsäure-Synthesehemmung Kosten antimykotischer Therapie Einzelpreis inkl. MwSt. (€) Dosierung Tagestherapie Pat. 75 kg (€) Wochentherapie Pat. 75 kg (€) AmphotericinB® 50 mg 23,15 € 1-1,5 mg / kg 46,30 € 324,10 € Caspofungin® 70 mg 545,20 € Tag 1: 70 mg 545,20 € 176,73 € i.v. Tag 1 + Tag 2 2 x 200 mg Tag 3 – Tag 7 1 x 200 mg Tag 1+2 353,46 € Tag 3-7 176,73 € Präparat Itraconazol (i.v. 200 mg) 1590,57 € Antibiotika Gruppe Wichtige Derivate Betalaktam Antibiotika Penicilline, Cephalosporine, Peneme Gyrase-Hemmer (Flurchinolone) Norfloxacin, Levofloxacin, Ciprofloxacin Tetracycline Doxicyclin Cloramphenicol Chloramphenicol Aminoglycoside (älter) Streptomycin, Neomycin, Kanamycin Aminoglycoside (neuer) Gentamycin, Tobramycin, Amikacin Makrolide Erythromycin, Clarithromycin, Roxithromycin Lincosamine Clindamycin Glycopeptide Vancomycin, Teicoplanin Streptogranine Quinupristin/Dalfopristin Oxazolidinone Linezolid Polymyxine Polymyxin B, Colistin Sulfonamide Sulfadiazin, Sulmethoxazol, Sulfalen Sulfonamid-Diaminopyrimidin-Kombinationen Co-trimoxazol, Co-tetroxacin Nitrofurane Nitrofurantoin, Nitrofurazon Nitroimidazole Metronidazol, Ornidazol, Tinidazol Cephalosporine Genaration mit Beispielsubstanz Gram positiv Gram negativ Generation 1 Cefazolin ++ (+) Generation 2 Cefuroxim + + (+) Generation 3 a Cefotaxim (Claforan®) (+) gegen Staphylokokken nicht ausreichend ++ + Generation 3 b Cefoperazon (+) gegen Staphylokokken nicht ausreichend ++ Auch gegen Pseudomonas wirksam + Generation 4 Cefsulodim Nur gegen Pseudomonas wirksam CefalosporinaseBildner (ß-Laktamase aus Gram neg. Bakterien) Cefotaxim • • • • • • • • • • Handelsname: Claforan® Weitere Substanzen der gleichen Gruppe: Ceftriaxon (Rocephin®) Bakterizid wirksam Gegenüber anderen Cephalosporinen deutlich verbreitertes Wirkspektrum Unterschiedliche Wirksamkeit gegen Pseudomonas Sehr gut gegen Klebsiella pneumoniae Unwirksam gegen MRSA I.v. Gabe (keine orale Resorption) UAW: bei hoher Dosierung Ablagerung von Ceftriaxon-Kalksalzen in der Gallenblase; allergische Reaktionen Gute Nierenverträglichkeit Meropenem • • • • • • Handelsname: Meronem® Wirksamkeit: gegen fast alle gram positiven und negativen Erreger und Pseudomonas Resistent: MRSA, Mycoplasmen, Chlamydien, Legionellen, Mycobakterien Stabil gegen fast alle Betalaktamasen UAW: allgemein gut verträglich, GI-störungen, Hautreaktionen, ZNSNebenwirkungen, störungen der Nierenfunktion, selten Hämatologische NW Krampfanfälle bei gleichzeitiger Gabe mit Ganciclovir möglich Gentamicin • • • • • • • • Handelsname: Refobacin Bakterizid wirksam Kumulation möglich: Spiegelbestimmung! Gute Wirksamkeit gegen Pseudomonas aeroginosa, Staphylokokken, Enterobacter aerogenes, Klebsiella pneumoniae Resistenzen gegen: MRSA, Serratia, zunehmend auch Pseudomonas, Klebsiella, Enterobacter, Enterokokken Kaum orale Resorption -> i.v. Gabe UAW: Nephrotoxisch, Vestibularis- und Akustikusschädigung (Ohrsausen, Schwindel, Nystagmus) bei hoher Dosierung, allergische Reaktionen, bei rascher Injektion neuromuskuläre Blockade mit Atemstillstand (!) Anwendung in der Regel in Kombination mit weiterem Antibiotikum Vancomycin • • • • • • • • • Bakterizid wirksam Wirkspektrum: Staphylokokken, auch MRSA (!), Streptokokken, Clostridium difficile, Diphterie, gram positive Erreger Resistent: gram negative Erreger, vereinzelt Enterokokken, Staphylokokken, Kaum Resorption nach oraler Gabe HWZ: 6 h (Kumulation möglich) Spiegelbestimmung! Thrombophlebitis, Allergie mit Fieber, Urtikaria und andere Hauterscheinungen, anaphylaktische Reaktionen, ototoxisch, Neutropenie und Thrombopenie (BB-Kontrolle), RR-Abfall biszum Herzstillstand bei zu rascher Infusion möglich, selten Nierenversagen KI: Nierenversagen, Schwerhörigkeit I.v.-Gabe über 60 Minuten (kaum orale Resorption) Herpesviren Herpesviren Erkrankungen Varizella Zoster Virus (VZV) Varizellen (Windpocken) Zoster (Gürtelrose) Herpes Simplex Virus (HSV1) Gingivostomatitis herpetica, Herpes labialis Herpes Simplex Virus (HSV2) Herpessepsis d. Neugeborenen, H. genitalis Epstein-Barr-Virus Infektiöse Mononukleose Cytomegalievirus (HHV5) CMV Lymphadenopathie, Hepatitis, Enzephalitis, Pneumonie Humanes Herpe Virus 6 (HHV6) Exanthema subitum (Dreitagefieber) Kaposisarkom Herpesvirus (HHV8) Kaposi Sarkom Anti-Herpes Medikation Arzneimittel Indikation Wesentliche UAW Valaciclovir, Aciclovir, Penciclovir, Famciclovir HSV1 HSV2 VCV Allgemein gut verträglich Selten Nierenschäden Ggf. Dosianpassung bei Níerenfunktionsstörungen Brivudin HSV1 VCV Ganciclovir CMV Neutropenie, Thrombopenie, Anämie, (Leber, ZNS, Niere) Foscarnet CMV HSV1+2 VCV Nephrotoxisch, hämatotoxisch, 30% reversible Nierenfunktionsstörungen Ganciclovir • • • • • • • • • Nucleosid-Analogon Hemmt Nucleinsäuresynthese von CMV Bindet dauerhaft an virale Polymerase Wirkung: 8-20 fach stärkere Wirkung gegen CMV als Aciclovir Resistenz: selten gegen CMV – dann Gabe von Foscarnet Gabe i.v. (kaum orale Resorption) HWZ 3-4 h (bis zu 28 bei eing. Nierenfunktion UAW: Neutropenie, Thrombozytopenie, Anämie, Exantheme, Fieber, Übelkeit, Erbrechen Nicht in Kombination mit nephrotoxischen Medikamenten Foscarnet • • • • • • • • • Handelsname: Foscavir Analogon von Pyrophosphat Hemmt DNS-Polymerase von CMV Wirkspektrum: CMV, HSV 1, 2, 6, VCV, EBV Einsatz gegen Ganciclovir resistente CMV und Aciclovir resistente HSV, VCV Geringe orale Resorption Gut Liquorgängig (z.B. bei HIV Pat. wichtig) UAW: stärker nephrotoxisch als Ganciclovir, weniger hämatotoxisch Chemische unverträglichkeit mit unterschiedlichen i.v.-Präparaten (Ringer, AmphotericinB,…) daher nicht mischen!