short-Riport 10 - Labor Dr Risch
Werbung
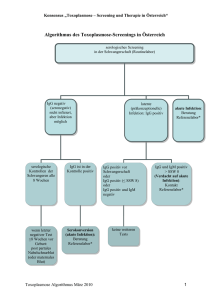
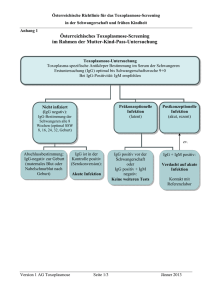
Bern Delémont Lugano Schaffhausen Schaan 10 Juli 2007 www.risch.ch Toxoplasmose Stufendiagnostik vor/in der Schwangerschaft und beim Neugeborenen Labormedizinische Aspekte Die Diagnostik beruht primär auf serologischen Methoden, da der direkte Erregernachweis aus peripheren Blut mittels PCR (Polymerase-Ketten-Reaktion) auch bei akuten Infektionen je nach Zeitpunkt negativ ausfallen kann. Strategien zur Prävention der kongenitalen Toxoplasmose Präventionsstufen: erste Prävention der Infektion in der Schwangerschaft (Hygiene/Nahrung) zweite Prävention der mütterlichen-fetalen Übertragung und Verminderung schwerer kindlichen Schäden (serologische Überwachung nicht immuner Schwangeren, Behandlung mütterlicher Infektionen, pränatale Diagnose, Behandlung der fetalen Infektion) dritte Reduktion der Infektionskomplikationen (frühe Diagnosestellung und Behandlung des Neugeborenen) Reduktion: · der Inzidenz · der Erkrankungsschwere ISO 17025 / Nr. STS 177 akkreditiert durch SAS ISO 9001 / Nr. 13231 zertifiziert durch SQS Titer IgM IgA IgG Infektion Die Toxoplasmose ist eine durch den Parasiten Toxoplasma gondii hervorgerufene Infektionskrankheit, die für gesunde immunkompetente Erwachsene überwiegend asymptomatisch verläuft und meist eine lebenslange Immunität hinterlässt. Gerade die fehlende klinische Symptomatik der akuten Toxoplasmose beim Erwachsenen stellt während der Schwangerschaft ein Problem dar. Bei mehr als 75% der betroffenen Schwangeren fehlt jegliche klinische Symptomatik der Primärinfektion, während die dadurch unerkannte pränatale Infektion für den Feten unter Umständen fatale Folgen haben kann. In der Regel wird davon ausgegangen, dass nur die Erstinfektion während der Schwangerschaft zur pränatalen Toxoplasmose führt. In der Schweiz rechnet man mit 40% seropositiver Frauen im gebärfähigen Alter, d.h. 60% der jungen Frauen sind empfänglich für eine Toxoplasmose. Die Rate der Primärinfektion in der Schwangerschaft wird mit 0,7% (D, AU) bis 1,21% (CH) veranschlagt und zu einer Übertragung von der Mutter auf den Feten kommt es wiederum in 50% der Fälle, sofern keine Behandlung durchgeführt wird. Da durch einen raschen Therapiebeginn das Risiko einer fetalen Schädigung verringert werden kann, wird der frühzeitigen Diagnosestellung akuter Erstinfektionen während der Schwangerschaft eine wesentliche Bedeutung beigemessen. 0 1 2 3 6 9 12 Monate Antikörperverlauf nach der Infektion Es wäre wünschenswert den Immunstatus einer Frau vor einer geplanten Schwangerschaft oder zumindest in der Frühschwangerschaft zu kennen, da der typische Antikörperverlauf eine Interpretation bezüglich des kindlichen Risikos zulässt. Diagnostik in der Schwangerschaft A: Unkomplizierte Verläufe Werden keine Toxoplasma-spezifischen Antikörper (IgG neg., IgM neg.) vor oder zu Beginn einer Schwangerschaft nachgewiesen, sollte die Schwangere regelmässig alle 6 bis 8 Wochen serologisch auf Toxoplasma-spezifische Antikörper untersucht und auf Präventivmassnahmen (siehe unsere Toxo-Broschüre) hingewiesen werden, mit denen eine akute Infektion in den meisten Fällen verhindert werden kann. Bei Nachweis Toxoplasma-spezifischer IgG-Antikörper (IgM neg.) während der ersten Kontrolle im 1. Trimester sind keine weiteren Konsequenzen hinsichtlich einer Toxoplasmose erforderlich, weil hierbei in der Regel von einem Immunschutz für das ungeborene Kind ausgegangen werden kann. Wird beim Screening-Test allerdings nur IgG bestimmt und ein positives Ergebnis festgestellt, kann diese Konstellation ohne Kenntnis der IgM für serokonvertierende als auch für immune Schwangere sprechen. Zur Unterscheidung sollten IgM-Antikörper mitbestimmt werden, insbesondere da bei ausschliesslicher Verwendung eines IgG-spezifischen Suchtests sehr frühe Toxoplasma-Infektionen übersehen werden können, die u. U. bislang nur zur Bildung von IgM-Antikörper geführt haben. Seite 2 B: Diagnostik bei Verdacht auf Serokonversion Allerdings darf der Nachweis von spezifischen IgM-Antikörpern bei der ersten Untersuchung der Schwangeren keinesfalls ohne weitere Abklärung als Beweis für eine schwangerschaftsrele­ vante Infektion gewertet werden, da Toxoplasma-IgM-Antikörper u. U. lange Zeit (bis zu mehreren Jahren) persistieren können. Bei einer niedrigen IgM-Antikörperkonzentration ist eher eine inaktive oder abklingende Infektion wahrscheinlich. Diese Verdachtsdiagnose bestätigt sich meist bei einer Serumkontrolle nach Ablauf von 2 bis 3 Wochen. Trotzdem empfiehlt sich bei dieser Konstellation wie bei hohen IgM-Konzentrationen – unabhängig vom IgG-Titer – eine integrale Bestätigung z.B. durch IgG-Avidität, IgA-Titer mittels hoch sensitiver Methoden aus derselben Probe sofort durchzuführen. Eine hohe IgG-Avidität schliesst eine primäre oder eine kürzlich erworbene Infektion aus. IgG neg. · lgM neg. = Keine Immunität ·Hygienische und alimentäre Prophylaxe ·6 - 8 wöchige serologische Kontrolle ·Kein follow-up beim Neugeborenen IgG pos. · lgM neg. = Immunität von einer vor Eintritt der SS stattgefundenen Infektion www.risch.ch Bilanz bei der Geburt Nach der Geburt werden das Blut des Neugeborenen und der Mutter parallel getestet. Wenn das Kind einen positiven Titer aufweist, wird ein vergleichender Westernblot der IgG und IgM von Mutter und Kind durchgeführt um nachzuweisen, ob die Banden identisch oder verschieden sind. Bei kindlicher Produktion ergibt sich ein unterschiedliches Bandenmuster und erhärtet die Diagnose einer konnatalen Toxoplasmose – sofern das Kind bereits Ig synthetisiert (abhängig vom Infektionszeitpunkt). Bei Nabelschnurblut ist eine Kontamination mit mütterlichen Blut nicht auszuschliessen, so dass ein positiver Laborbefund eine Wiederholungsuntersuchung in der 2. Lebenswoche erfordert. Postnatale Diagnostik Falls das Kind die Ig von der Mutter aufweist, werden diese bei weiteren Kontrollen eindeutig fallen. Ist dies nicht der Fall und ein Anstieg nachweisbar, ist diese Konstellation vereinbar mit beginnender Ig-Produktion vom Kind. Um den Zeitpunkt einer Eigensynthese der Antikörper des Kindes nicht zu verpassen (z.B. Immaturiät des kindlichen Immunsystems) sind Kontrollen in Untersuchungsfrequenzen, die an die Klinik und die Befundkonstellation des Kindes adaptiert sein sollten, bis zu einem Jahr sinnvoll. ·Keine Prophylaxe ·Keine weiteren Kontrollen IgG neg. · lgM pos. = Serokonversion (Ausnahme: Falsch pos.) – akute Infektion ·Weiterführende Diagnostik ·Wiederholung nach 20 Tagen zur Bestätigung der IgG IgG pos. · lgM pos. = akute Infektion (in der SS?) oder Persistenz der lgG ·Weiterführende Diagnostik ·Wiederholung nach 20 Tagen Eine Pränataldiagnostik beim Kind ist indiziert, wenn entweder ein sonographischer Verdacht auf eine kindliche Schädigung bei einer akuten Toxoplasma-Infektion der Schwangeren besteht oder wenn bei wahrscheinlicher oder gesicherter akuter Infektion der Mutter geklärt werden soll, ob die Infektion diaplazentar auf das sonographisch unauffällige Kind übergegangen ist. Zum Ausschluss einer Infektion des Feten selber wird heute ab der 18. SSW vor allem der Erregernachweis mittels PCR im – durch Amniozentese gewonnenen – Fruchtwasser empfohlen. Untersuchungsmaterial Während SS: ·Vollblut der Mutter für Serologie ·Wenn nötig: Fruchtwasser für PCR Bei Geburt: Mutter u. Neugeborenes immer im Parallelansatz ·Mutter: Vollblut für Serologie ·Neugeborenes: Nabelschnurblut für Serolgie und EDTA-Blut für evtl. PCR Kind nach Geburt: ·Mutter: Keine weiteren Untersuchungen ·Kind: Vollblut Ansprechspartner labormed. zentrum Dr Risch, Schaan/Schaffhausen Dr. rer. nat. Sabine Berchtold, FAMH Mikrobiologie labormed. zentrum Dr Risch, Schaan/Schaffhausen Dr. med. Martin Risch, Spezialist FAMH für labormedizinische Analytik Literatur 1.A.J.C. Cook et al.; Sources of toxoplasma infection in pregnant women: European multicentre case-control study; BMJ: 2000; Vol 321; p 142- 147 2.U. Gross; Toxoplasmose in der Schwangerschaft; Dt. Ärzteblatt 98, Ausgabe 49: 2001 p 3293 3.G. Enders; Toxoplasmose; Gynäkologie und Geburtshilfe: 2006 (1), p 28 ff.