Zytokine
Werbung
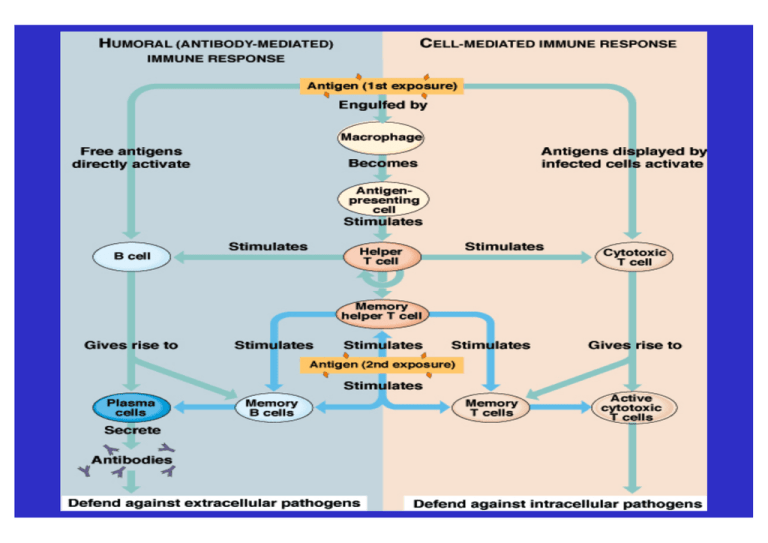
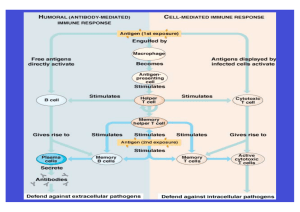
Zytokin-Spektrum und Effektor-Funktionen von Th1 und Th2 Helferzell-Subpopulationen Zytokine (1) • Das selbe Zytokin kann von mehr als einem Zelltyp produziert werden • Das selbe Zytokin kann mehr als eine Funktion haben • Sie können auf die produzierende Zelle selbst wirken: autokrin oder auf einen anderen Zelltyp: parakrin • Üblicherweise wirken sie kurzfristig und auf kurze Distanz Botenstoffe im Immunsystem (Nomenklatur) • Zytokine – Proteine, die das Verhalten anderer Zellen beeinflussen • Lymphokine – Zytokine, die von Lymphozyten produziert werden. Bekannt als • Interleukine – Durchnummeriert: IL-1 bis (heute) IL-25 • Chemokine - kleine Zytokine • Interferone – Zytokine, die die Resistenz von Zellen gegen Virusinfektionen vermitteln • Zytotoxine – werden von zytotoxischen T-Zellen produziert Zytokine (2) • Zytokine wirken über einen membranständigen Rezeptor mit einen zytoplasmatischen Anteil • Die Interaktion löst eine Serie von Reaktionen aus, die i.a. zu einer Veränderung der Genexpression in der Zelle führen Zytokine (Signaltransduktion) Exterior Cytosol Phosphorylation Stat 1 Binding of Stat 1α Dimerisation, nuclear transcription Stat 1 Nucleus GAF Verknüpfung zwischen Theorie und Praxis (Klinik) • Immundefekte: welche Krankheiten häufen sich, wenn welcher Teil des Immunsytems ausfällt? • Autoimmunität: zu welchen Krankheitserschienungen kommt es, wenn der Mechanismus der Fremd-Selbst-Erkennung bei welchem Teil des Immunsystems fehlerhaft ist? • Überempfindlichkeit/Allergie: welche Mechanismen führen zu welchen Allergien? • Transplantation: auf was muss man aus immunologischen Gründen bei einer Transplantation achten? • Tumorimmunologie: hat Krebs etwas mit Immunologie zu tun? Definitionen: Immundefekt Thymus Ausfall eines Gens bzw. von Komponenten des Immunsystems Allergie Abweichende Immunantwort bzw. Überempfindlichkeitsreaktionen gegen Fremdproteine Milbe Autoimmunität Reaktionen des Immunsystems gegen körpereigene Gewebe Rheuma Verdacht auf Immundefekt Haupt-Symptome: - Wiederkehrende Infekte - ungewöhnliche Erreger - Infektionsdauer Messbare Störungen sind dann zu erwarten, wenn jährlich ≥ 3 Infekt-Episoden mit jeweils ≥ 4 Wochen Dauer U n g e wö hnliche Erreger geben Hinweise auf den Bereich des Immundefekts T-Lymphozyten: B-Lymphozyten: Pneumocystis carinii Candida albicans Mykobakterien (atypische Mykobakt.) z.B. IgG2-Mangel Hämophilus influenzae Meningokokken Streptococcus pneum. Komplementsystem: Neisserien (Gonorrhoe, Meningitis) bakterielle Infekte des oberen Respir.-Traktes Zwei Beispiele für schwere kombinierte Immundefekte (SCID) - X-chromosomales S C I D Gendefekt auf dem X-Chromosom. In der Regel erkranken Jungen, da das YChromosom den Defekt nicht kompens i e r t . Mädchen hingegen wegen des meist gesunden väterlichen X-Chromosoms nicht - DiGeorge Syndrom Ursache: verschiedene Gen- Deletionen auf Chrom. 22, daher z.T. recht unterschiedliche Krankheitsbilder. Hauptsächlicher Mechanismus: fehlender Thymus Beispiele für T-Zell- vermittelte Autoimmunerkrankungen Syndrom Insulin-abhängiger Diabetes Mellitus Autoantigen Konsequenz ß-Zell-Antigen (Pankreas) Zerstörung von ß-Zellen Rheumatoide Arthtritis Antigen der Synovialflüssigkeit Gelenkentzündung- und (unbekannt) Zerstörung Experimentelle autoimmune Encephalopathie (EAE), Multiple Sklerose Myelin-Basic Protein (MBP), Invasion von CD4+ T-Zellen Proteolipid-Protein in das Gehirn, Paralyse Krankheiten, die durch Antikörper gegen zelluläre Rezeptoren verursacht werden Syndrom Antigen Folgen Basedow-Krankheit TSH-Rezeptor Hyperthyreose Myasthenia Gravis Acetylcholin-Rezeptor progressives Schwächesyndrom insulinresistender Diabetes Hypoglykämie perniziöse Anämie Insulinrezeptor (Antagonist) Hyperglykämie, Ketoazidose Insulinrezeptor (Agonist) Hypoglykämie „Intrinsic Factor“ Vitamin B-12 Mangel Immunkomplex- Erkrankungen Syndrom Subaktute bakterielle Endokarditis Gem. essentielle Kryoglubulinämie Systemischer Lupus erythematodes Autoantigen Konsequenz bakterielle Antigene Glomerulonephritis Rheuma-Faktor, IgGKomplexe (mit oder ohne Hep. C Antigenen) Systemische Vaskulitis DNA, Histone, Ribosomen, snRNP, scRNP Glomerulonephritis, Vaskulitis, Arthritis Einteilung der Überemfindlichkeit • Sofortreaktion – IgE Antikörper Heuschnupfen • (Reaktion innerhalb 2-30 Minuten) • Spätreaktion – IgM, IgG, Komplement(Reaktion innerhalb 2-8 Stunden) Farmerlunge • Verzögerte Reaktion (DTH) – T-Zellen • (Reaktion innerhalb 24-72 hours) Kontaktallergie Allergie – Soforttyp • • • • Heuschnupfen Asthma Allergie gegen Insektenstich Extremfall: Anaphylaktischer Schock Sensibilisierung und Auslösung Primärkontakt T-Zell Sekundärk on Aktivierung Allergen IgE Allergen Zytokine B Zell Differenzierung Mediatoren Anaphylaktischer Schock • Blutgefässe dilatieren abrupt und werden durchlässig. Es folgt ein lebensbedrohender Abfall des Blutdrucks – Insektenstiche und -bisse sind eine häufige Ursache Hauptgebiete der klinischen Transplantationsmedizin Organ Bemerkung Niere Alternative zur Dialyse im Endstadium des Nierenversagens Blutgruppen müssen, HLA sollte übereinstimmen Knochenmark Behandlung junger Patienten mit unheilbaren Blutkrankheiten HLA-gleiche Geschwister zur Vermeidung von GvH-Reaktionen Haut Behandlung von Verbrennungen; vorübergehende Abdeckung mit Allotransplantat, endgültige Versorgung mit körpereigenem Material Leber bei Hepatomen und bilärer Atresie keine HLA-Übereinstimmung nötig; Mißerfolge meist nicht durch Abstoßung Lunge geringe Erfolgsrate (Tendenz steigend) HLA-Übereinstimmung nicht nötig Herz bei Herzversagen; wegen Mangels an geeigneten Spendern nur AB0Verträglichkeit entscheidend; Mißerfolg durch Abstoßung Endokrinum Langerhans-Inseln und Nebenschilddrüse trotz Immunogenität des Gewebes keine HLA-Testung üblich wegen möglicher Hormonsubstitutionen selten praktiziert Transplantationsgesetze ‚Host versus Graft‘ Reaktion Spender Empfänger ‚Outcome‘ Transplantationsgesetze ‚Graft versus Host‘ Disease Bestrahlung Spenderzellen vermehren sich Tod des Empfängers Hyperakute Abstoßung hyperakut (durch präformierte Antikörper) anti-HLA AK, anti-AB0 AK nach Bluttransfusionen, Schwangerschaften, vorheriger Abstoßung Kennzeichen: schnelle Infiltration polymorphkerniger Granulozyten extensive Nekrose der glomerulären Kapillaren Zerstörung des interstitiellen Gewebes Beispiel: Niere (24-48h) Akute Abstoßung normal Tag 5 Tag 12 akut (durch primär aktivierte T-Zellen) Kennzeichen: Infiltration mononukleärer Zellen (siehe Tag 5) Zerstörung des Gewebes Abheben der Dermis (an Tag 12) Beispiel: Haut (Maus) Tumoren werden häufig von T-Zellen infiltriert CD4-positive Zellen Tumor CD8-positive Zellen Tumor Behandlung eines kutanen T-Zell-Lymphoms mit einem toxischen Antikörper vor Behandlung nach Behandlung mit einem Antikörper gegen den Tumor gekoppelt an einen Giftstoff