Immunologie 13:
Werbung

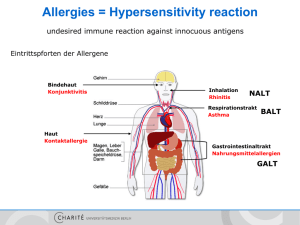
Immunologie 13: Allergie und Hypersensitivität Formen von Hypersensitivität IgE-vermittelte Hypersensitivität = Allergie Formen allergischer Reaktionen Eigenschaften von Allergenen Allergene sind oft klein, sehr gut wasserlöslich und stabil Dadurch haften sie an Partikeln an und werden beim Ablösen in der Mucosa hineindiffundieren Niedrige Dosis und Mukosale Präsentation prädestinieren zu Th-2 Antworten TH-2 braucht IL-4 oder IL13, TH-2Antworten treiben Klassenwechsel zu IgE Enzyme als Allergene Allergene sind oft Enzyme, da diese die Barrieren des Körpers durchdringen. z.B. Derp1 - Hausstaubmilbe Netherton - Krankheit Defizienz im Proteaseinhibitor Spink5 Hohe IgE-level, verschiedene Allergien SPINK5 hemmt Proteasen verschiedener Bakterien, z.B. Staphylococcus IgE Entstehung Klassenwechsel zu IgE Entstehung von TH-2 Zellen IL-4 und 13 werden von TH-2 Zellen produziert, IL-4, IL13 fördern Entstehg. fördern Transkription der switch-Region vor ", d.h. IFN-! hemmt sie Rekrutierung von AID und switch zu IgE Somatische Hypermutation Klassenwechselrekombination AID VDJ VDJ CµC! VDJ AID Cµ C! C"3 AID C"1 Effekt von IgE auf Mastzellen Mastzellen exprimieren Fc"R, bei Quervernetzung des CµC! C"2b C"2a und produzieren VDJ werdenC"1 gebundenen IgEs sie aktiviert ebenfalls IL-4 Anfälligkeit für Allergien Atopie: Neigung zu einer (krankhaft) erhöhten Bildung von IgE stark (zu etwa 50%) von genetischen Gegebenheiten bedingt Betroffene Gene Umwelteinfluss Hygienehypothese: In früher Kindheit neigt Immunsystem zu TH-2 Antworten. Durch Infektionen in der frühen Kindheit werden TH-1 Antworten induziert und dadurch Atopien und Asthma verringert, da die entsprechenden Cytokinreaktionen eine Reprogrammierung hervorrufen. Dabei würden helfen: Dörfliche Umgebung / Tierställe Viel Spiel in freier Natur Früher Kontakt mit anderen Kindern (Spielgruppen, Tagesmutter, Krippe) Impfungen Gegenbeispiele: RSV-Infektionen, Wurminfektionen Kinder die in früher Kindheit eine Bronchiolitis mit RSV-Assoziation (respiratory syncitial virus) hatten, entwickeln häufiger Atopie / Asthma Kinder in Venezuela, die gegen Helminthen behandelt wurden zeigten eine höhere Häufigkeit von Atopie / Asthma als Kinder die weiter Würmer trugen. Helminthen treiben aber eine TH-2 Antwort, nicht TH-1. Gegenregulationshypothese: Alle Arten von Infektionen können gegen Atopie / Asthma schützen indem sie regulatorische Cytokine (IL-10, TGF-b) induzieren und damit TH-1 und TH-2 - Antworten gegenregulieren IgE Rezeptoren Das meiste IgE im Körper kommt zellgebunden vor, Titer in Körperflüssigkeiten sind sehr niedrig. Typen von IgE-Rezeptoren Hochaffin: Fc"R1 Immunglobulin-Superfamilie auf Mastzellen, Basophilen, Eosinophilen bei Quervernetzung der Rezeptoren durch Allergen: aktivierendes Signal Niedrigaffin CD23 C-typ Lektin auf B-Zellen, T-Zellen, Monozyten etc. verstärkt Immunantworten auf Antigene, die mit IgE komplexiert sind, erhöht IgELevel indirekt Mastzellaktivierung Von Mastzellen freigesetzte Moleküle Eosinophile (und Basophile) „Immediate“ und „late phase“ Reaktionen Immediate: Histamine, prostaglandine u.a. Muskelkontraktion, erhöhte Gefäßpermeabilität Late phase: in ca. 50% der Leute mit immediate Reaktionen Prostaglandine, Chemokine, Cytokine Muskelkontraktion, Ödeme, Hyperplasien Typen IgE-vermittelter Allergiereaktionen Asthma Akut: Schleimbildung, Muskelkontraktion, Verengung der Luftwege Chronisch: ähnliche Dauerreaktion durch zellsezernierte Cytokine Ein Mausmodell für Asthma T-bet ist wichtig für TH-1 Antworten Mäuse ohne T-bet entwickeln Asthma ähnliche Erkrankung Hautallergien Reaktion: Mastzellaktivierung, Freisetzung von Substanzen von Nervenenden, Blutgefäßerweiterung. wheal-and-flare reaction“ = Quaddelbildung Nesselsucht: weitverbreitete Quaddelbildung, wenn Allergene Blutstrom erreichen und darüber an verschiedenen Stellen in die Haut kommen Exzeme: atopische Dermatitis. Chronische allergische Entzündungsreaktion, auch unter Beteiligung von TH-1 - Antworten und angeborenem Immunsystem Mausmodell: KCASP1-Mäuse, Caspaseüberexpression in Keratinozyten führt zu deren erhöhter Apoptose sowie erhöhter Interleukinproduktion (IL1, IL18) = innate-like allergy xxx Nahrungsmittelallergien Ca. 1-4% der Europäer leiden an Nahrungsmittelallergien, davon ca. 1/4 Nussallergien, deren Häufigkeit steigt (3x in 5J) USA: 30.000 anaphyl. Reaktionen/ Jahr, davon 300 Tote Allergene; Oft pepsinresistent, gehen intakt in Mukosa...dort IgE-vermittelte Mastzellaktivierung, später auch in Haut Vorsicht: Manche Nahrungsmittelallergien sind Typ IV-Hypersensitivitäten, z.B. Zöliakie Allergiebehandlung Desensitisierung Injektion steigender Allergendosis Induktion von Tregs IL-10 und TGF#: blockieren Response Blockade der Effektorwege IgE-Rezeptorhemmg. IgERez.-Signalhemmg Antihistamine Corticosteroide (hemmt Cytokinprod.) Induktion von TH-1 Antworten (expt.) Grippesymptome... Allergie: Zusammenfassung Allergie: Zunahme und „Impfrisiko“ Hypersensitivitätsreaktionen Typ II - IV Typ II Hypersensitivität: z.B. Medikamentenallergie Hämolytische Anämie (Zerstörung roter Blutzellen) oder Thrombocytopenie (Zerstörung von Blutplättchen) Verschiedene Medikamente (z.B. Penizillin) binden an die Zellen, IgGAntikörper gegen Medikamente binden dann darüber an Zellen Komplementaktivierung / Makrophagenaktivierung und Zellzerstörung folgen TypIII-Hypersensitivität Größere Mengen löslichen Antigens (z.B. schlecht verdaute Stoffe, injzierte z.B. therapeutische Proteine) führen zu Bildung von Immunkomplexen wenn Antikörper vorhanden sind / gebildet werden z.B. Arthus-Reaktion: IgG Antikörper gegen Antigen binden an lokal in Haut injiziertes Antigen, Immunkomplexe führen zu Komplement / Makrophagenaktivierung Typ IV: „Delayed type hypersensitivity“ = T-Zellen Typ IV Hypersensitivität: Verlauf Antigenaufnahme und Prozessierung Langsame Rekrutierung spezifischer T-Zellen Induktion einer Entzündungsreaktion Typ IV Hypersensitivität: T-Zellaktivierung Kontaktallergie z.B. Kontakt mit Giftefeu Pentdecacatechol im Giftefeu ist lipidlöslich, kann in Körper / Zellen eindringen und zelluläre Protein modifizieren Diese werden von APCs präsentiert und bewirken T-Zellantwort Zöliakie Zöliakie: Verlust/Schädigung der Darmzotten, Ausdehnung des Regenerationsbereiches schwere Darmwandentzündung, Erhöhung T-Zellen, Makrophagen, Plasmazellen Genetik: 95% der Patienten haben HLA-DQ2 Allel für MHCII, andere Faktoren beteiligt Genese: Peptide von $-Gliadin (Protein in Gluten) werden durch tTG modifiziert und aktivieren dann T-Zellen ... Entzündung Peptide von $-Gliadin stimulieren auch angeborenes Immunsystem Autoinflammatorische Erkrankungen Patienten können Immunreaktionen auf Pathogene / Infektionen etc. nicht gut beschränken, aufgrund von Defekten in Regulatoren Zusammenfassung Typ 1 Hypersensitivität / Allergie: Induktion von TH-2 Antworten über IL-4, IL13 führt zu IgE-Bildung, Mastzellaktivierung über IgE-Rezeptoren führt zur Freisetzung von Histaminen, IL4, Cytokinen ... Entzündung, Muskelkontraktion, Gefäßerweiterung z.B. viele Lebensmittelallergien, anaphylaktischer Schock, Heuschnupfen, Asthma Typ 2 Hypersensitivität: Zellbindung von IgG-Antikörpern, z.B. durch Bindung an zellgebundene Medikamente, führt zur Komplement/Makrophagenaktivierung und Zellzerstörung Typ 3 Hypersensitivität: Bildung von Immunkomplexen, z.B. durch lokale Injektion von löslichem Antigen (=Arthus-Reaktion) führt zur Komplement / Makrophagenaktiverung und Zelllyse Typ 4 Hypersensitivität / Delayed type hypersensitivity: Prozessierung von Antigenen durch Makrophagen/dendritische Zellen und Aktivierung antigenspezifischer T-Zellen führt zu Entzündungsreaktionen z.B. Kontatallergien, Zöliakie, Crohn‘s disease Autoinflammatirische Erkrankung: defekte Einschränkung der Immunantwort Testfragen 1) Welche Formen von Hypersensitivitätsreaktionen gibt es? Beschreiben sie jeweils wesentliche diese Formen kennzeichnende Eigenschaften! 2) Was kennzeichnet Allergene? Wie kommt es zur IgE-Bildung in allergischen Reaktionen? Welche Zelltypen sind beteiligt? 3) Wie äußern sich verschiedene Formen von Allergie in Abhängigkeit vom betroffenen Organ? Nennen und beschreiben Sie drei Beispiele! 4) Welchen Einfluss haben genetische Prädisposition und Umwelt bei Allergieentstehung? Wie spielen sie zusammen? Welche 2 Hypothesen existieren dazu? 5) 6) Welchen Einfluss hat IgE auf Mastzellen und was sind die Folgen? Was unterscheidet „late phase“ Reaktionen auf Allergene und „delayed type 7) hypersensitivity“ (Mechanismus)? Wodurch unterscheiden sich Typ II und Typ III Hypersensitivitätsreaktionen? Nennen 8) Sie je ein Beispiel! Ordnen Sie die folgenden Reaktionen den Hypersensitivitätsreaktionen I bis IV zu. Begründen Sie ihre Entscheidung anhand des verantwortlichen Mechanismus: Crohnsche Erkrankung, Heuschnupfen, Arthus-Reaktion, Zöliakie, Asthma 1) Geben Sie an, auf welchen verschiedenen Formen von Hypersensitivität folgende Reaktionen beruhen können: Hautausschlag, Lebensmittelallergie. Warum?