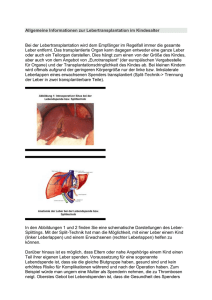
Prävalenz psychischer Störungen und Effekte psychosozialer
Werbung

Aus der Klinik und Poliklinik für Psychosomatik und Psychotherapie der Universität zu Köln Leiter: Privatdozent Dr. med. Christian Albus Prävalenz psychischer Störungen und Effekte psychosozialer Interventionen bei Patienten nach Knochenmark- oder Stammzelltransplantation Eine systematische Literaturübersicht Inaugural-Dissertation zur Erlangung der Doktorwürde der Hohen Medizinischen Fakultät der Universität zu Köln vorgelegt von Sonia Bassou-Mhadhebi aus Orsay, Frankreich promoviert am 13. März 2013 1 Gedruckt mit Genehmigung der medizinischen Fakultät der Universität zu Köln 2013 2 Dekan: Universitätsprofessor Dr. med. Dr. h.c. Th. Krieg 1. Berichterstatter: Professor Dr. med. C. H. Albus 2. Berichterstatter: Privatdozent Dr. med. C. Scheid Erklärung Ich erkläre hiermit, dass ich die vorliegende Dissertationsschrift ohne unzulässige Hilfe Dritter und ohne Benutzung anderer als der angegebenen Hilfsmittel angefertigt habe; die aus fremden Quellen direkt oder indirekt übernommenen Gedanken sind als solche kenntlich gemacht. Bei der Auswahl und Auswertung des Materials sowie bei der Herstellung des Manuskriptes habe ich Unterstützungsleistungen von folgenden Personen erhalten: Dr. med. Frank Vitinius Weitere Personen waren an der geistigen Herstellung der vorliegenden Arbeit nicht beteiligt. Insbesondere habe ich nicht die Hilfe einer Promotionsberaterin/eines Promotionsberaters in Anspruch genommen. Dritte haben von mir weder unmittelbar noch mittelbar geldwerte Leistungen für Arbeiten erhalten, die im Zusammenhang mit dem Inhalt der vorgelegten Dissertationsschrift stehen. Die Dissertation wurde von mir bisher weder im Inland noch im Ausland in gleicher oder ähnlicher Form einer anderen Prüfungsbehörde vorgelegt. Köln, den 30. April 2012 Sonia Bassou-Mhadhebi 3 Die dieser Arbeit zugrunde liegende systematische Literaturrecherche ist von mir auf Anregung von Herrn Privatdozent Dr. Albus und Herrn Dr. Vitinius durchgeführt worden. 4 Danksagung Ein herzlicher Dank gilt Herrn Privatdozent Dr. Albus für die Möglichkeit, in der Klinik und Poliklinik für psychosomatische Medizin und Psychotherapie zu promovieren. Herrn Dr. Vitinius gilt mein überaus großer Dank für die exzellente Betreuung der Dissertation und Überlassung des Themas. Die Zusammenarbeit mit ihm hat mich stets motiviert und seine konstruktiven Anregungen haben diese Arbeit mitgeprägt. Meinem Mann Marouen Mhadhebi danke ich für die stete Unterstützung. Danke auch für sein Vertrauen und seine Liebe. Bei meinen Kindern Sarah und Ryan bedanke ich mich für ihre Lebensfreude und ihre Lebensenergie. 5 Inhaltsverzeichnis Abkürzungs- und Akronymverzeichnis ................................................................. 8 1. Einleitung............................................................................................................11 1.1. Grundlagen....................................................................................................11 1.2. Mortalität.......................................................................................................15 1.3. Historie..........................................................................................................16 1.4. Aktuelles .......................................................................................................17 1.5. Fragestellung .................................................................................................18 2. Methodik.............................................................................................................19 2.1. Suchstrategie und Instrumente .......................................................................19 2.2. Studienauswertung ........................................................................................36 3. Ergebnisse...........................................................................................................38 3.1. Psychische Störungen bei der Knochenmarktransplantation ...........................38 3.1.1. Depressive Störungen .............................................................................38 3.1.2. Angststörungen.......................................................................................48 3.1.3. Andere psychische oder psychosomatische Störungen.............................52 3.1.3.1. Sexualverhalten/sexuelle Dysfunktion..............................................52 3.1.3.2. Schmerz ...........................................................................................57 3.1.3.3. Belastungsstörung ............................................................................60 3.1.3.4. Stress ...............................................................................................62 3.2. Lebensqualität ...............................................................................................66 3.3. Soziale Unterstützung/psychosozialer Beratungsbedarf..................................78 3.4. Psychosomatische und psychiatrische Interventionen.....................................87 3.4.1. Interventionen während und/oder nach der Transplantation.....................87 3.4.2. Interventionen zur Reduzierung von Schmerzen, Übelkeit und Erbrechen ..................................................................................101 6 3.5. Isolierung während der KMT/HSZT ............................................................111 3.5.1. Auswirkungen der Isolation auf die Patienten .......................................111 3.5.2. Interventionen während der Isolation ....................................................118 3.6. Medikamentöse Unterstützung.....................................................................121 3.6.1. Schmerztherapie ...................................................................................121 3.6.2. Anxiolytika...........................................................................................122 3.6.3. Antidepressiva ......................................................................................122 3.7. Besondere Themen ......................................................................................124 3.7.1. Angehörigenbetreuung..........................................................................124 3.7.2. Entwicklung eines psychoonkologischen Liaisondienstes zur Diagnostik und zur Versorgung von Krebspatienten im Rahmen einer KMT/HSZT .........128 3.7.3. Einstellung zum Tod.............................................................................136 3.7.4. Psychosoziale Variablen und Überlebenszeit.........................................137 4. Diskussion .........................................................................................................148 5. Zusammenfassung............................................................................................164 6. Ausblick ............................................................................................................175 7. Glossar ([1], [37], [54], [55], [56] und [128]) ................................................177 8. Literaturverzeichnis.........................................................................................180 9. Lebenslauf.........................................................................................................195 7 Abkürzungs- und Akronymverzeichnis Tabelle1: Abkürzungen und Akronyme von Messinstrumenten ABS Affect Balance Scale AG Arbeitsgemeinschaft BDI Beck Depression Inventory BSI Brief Symptom Inventory CARES Cancer Rehabilitation Evaluation System CES-D Center for epidemiological Studies Depression CIDI Composite Internationale Diagnostic Interview CRS-D Deutsche Carroll Ratingskala für Depression DISF-SR Derogatis Interview for Sexual Functioning-Self Report DPRF Deutsche Personality Research Form DSI Daily Stress Inventory ECLQ Everyday Life Questionnaire EORTC- QLQ-C30 European Organization for Research and Treatment of CancerQuality of Life Questionnaire, 30 Items, [1] EWL-K Eigenschaftswörterliste FAC-BMT Functional Assessment of Cancer Therapy-BMT FBB Questionnaire for treatment Motivation and Need FEMKO Fragebogen zur Emotionskontrolle FES Relationships dimension of the Family Environment Scale FKV Freiburger Fragebogen zur Krankheitsverarbeitung FLB Functional Limitations Battery FLIC Functional Living Index-Cancer FLZ Fragebogen zur Lebenszufriedenheit, [54] FQCI (=FKV) Freiburg Questionnaire of Coping with Illness F-SozU K-14 Fragebogen zur sozialen Unterstützung, Standardization of short form, [37] GHQ General Health Questionnaire HADS Hospital Anxiety and Depression Scale HADS-D Hospital Anxiety and Depression Scale, deutsche Version, [56] HDC-19 High Dose Chemotherapy Module, 19 Items HLOC Health Locus of Control ISSS Illness-Specific Social Support Scale KIP-17 Kiel Pain Inventory-17 KISS Kiel Interview of Subjective Situation KKG Fragebogen zur Erhebung von Kontrollüberzeugungen zu Krankheit und Gesundheit LOT Life Orientation Test MAC Mental Adjustment to Cancer Scale MACS Mental Attitude to Cancer Scale NHP Nottingham Health Profile NRS Numering Rating Scale NSSQ Norbeck Social Support Questionnaire PAIS Psychosocial Adjustement to Illness Scale 8 POMS PRF PSE PSFQ PSI QSC RSS SCL-90 SCQ SDS SES SF-36 SFID-SCT SIP SKID SRE SR-KPS SSQ SSUK STAI SWLS TERS Profile of Mood States Personality Research Form [115] Present Status Examination Psychosexual functioning Questionnaire Parenting Stress Index The Herschbach Questionnaire on Stress in Cancer Patients Relational Support Scale Symptom Check-List 90-R SCT Concerns Questionnaire Symptom Distress Scale Self-Esteem Scale Medical Outcomes Study-36 Item Short Form Health Survey [15], [130] Symptom Frequency, Intensity, and Distress questionnaire for SCT Sickness Impact Profile Strukturiertem Klinischen Interview Schedule of Recent Experiences Self-Reported Karnofsky Performance Scale Social Support Questionnaire Skalen zur sozialen Unterstützung Strait-Trait Anxiety Inventory Satisfaction with Life Scale Transplant Evaluation Rating Scale 9 AML ANOVA BEAM BMT CB CI CML CY DA DMRS DSM III-R EORTC FS GvHD GvHR HRQL HSCT HSZT HYP ICD-10 IG KBS KMT KG Medline MesH NLM NMDP PBSCT RIT SCT SIOP SZT TAU TC TI UCM ÜZ VAS WHO Tabelle 2: Sonstige Abkürzungen und Akronyme Akute myeloische Leukämie Analysis of variance Busulpham, Etoposide, Cytarabine und Melphalan Bone marrow transplantation Cognitive behavioral coping skills training Konfidenzintervall Chronische myeloische Leukämie Cyclophosphamide Durchschnittsalter Defense Mechanism Rating Scales Diagnostisches und statistisches Handbuch Psychischer Störungen, 3.Auflage, revidierte Form European Organization for Research and Treatment of Cancer Freie Suche Graft versus host disease Graft versus host Reaktion Health-related quality of life Haematopoietic stem cell transplantation Haematopoietische Stammzelltransplantation Hypnosis training International Classification Diseases 10th revision Interventionsgruppe Krankheitsbewältigungsstrategien Knochenmarktransplantation Kontrollgruppe Medical literature Analysis und Retrieval System Online Medical Subject Headings National Library of Medicine National Marrow Donor Program Peripheral blood stem cell transplant Radioimmunotherapie Stem cell transplantation Working Committee in Psychosocial Issues in Pediatric Oncology Stammzelltransplantation Treatment as usual Therapist contact control Titelsuche Ulm Coping Manual Überlebenszeit Visuelle Analogskala/Visual Analogue Scale World Health Organization 10 1. Einleitung Bezüglich der Häufigkeit der verschiedenen Krebsformen in Deutschland nehmen Leukämien und Lymphome derzeit zusammengenommen den fünften Platz bei den Männern (etwa 7,3%) und den dritten Platz bei den Frauen (etwa 6,5%) ein [100]. Das Prinzip einer Knochenmark- und Stammzelltransplantation besteht darin, sowohl das hämatopoetische System als auch das Immunsystem eines Patienten mit Hilfe von Chemotherapie und/oder Bestrahlung zu beseitigen. Anschließend werden nichtmaligne Stammzellen infundiert. 1.1. Grundlagen Die Knochenmarktransplantation ist die Übertragung von Knochenmark auf einen Patienten, bei dem durch eine intensive Vorbehandlung die eigene Blutbildung völlig zerstört wurde, und die Stammzelltransplantation (genauer hämatopoetische Stammzelltransplantation = HSZT) ist die Übertragung von Blutstammzellen von einem Spender auf einen Empfänger, wobei es sich bei Spender und Empfänger um ein und dieselbe Person (autologe Transplantation) oder um zwei verschiedene Personen (allogene Transplantation) handeln kann, bieten eine Heilungsmöglichkeit bei vielen Leukämien, aplastischen Anämien sowie anderen immunologischen und hämatologischen Erkrankungen (www.enzyklo.de/begriff/stammzelltransplantation) (siehe Tabelle 1). Jedoch stellen die Umstände, die dieses Verfahren begleiten, oft eine extreme Belastung für den Patienten dar ([55], [94] und [104]). 11 Tabelle 1: Wichtige Indikationen zu allogenen und autologen Transplantationen hämatopoetischer Stammzellen ([55]) Allogene Stammzelltransplantation Autologe Stammzelltransplantation Akute Leukämie Akute Leukämie Chronisch myeloische Leukämie Lymphome Myelodysplastische Syndrome Morbus Hodgkin Myeloproliferative Syndrome Plasmozytom Plasmozytom Ausgewählte solide Tumore Aplastische Anämie Neuroblastom Fanconi-Anämie Thalassämie Sichelzellanämie Paroxysmale nächtliche Hämoglobinurie Schwerer kombinierter Immundefekt (SCID) Speicherkrankheiten Tabelle 2: Wichtige Risiken und Nebenwirkungen einer Transplantation ([55]) Risiken einer KMT/SZT Bedeutung Risiken der Konditionierung Schwere Organfunktionsstörungen an Nieren, Leber, Lunge oder Herz wegen Strahlen- oder Chemotherapie Nebenwirkungen der Strahlen- oder Übelkeit und Erbrechen, Schädigung der Chemotherapie Mundschleimhaut und der Schleimhaut des MDT, Haarausfall Risiko der Abstoßung Bei 5 % der Tx kommt es zu einer Abstoßung Risiko der Infektionen Hohes Risiko an verschiedenen I° zu erkranken, Beispiele: Septische Infektionen durch Bakterien und ev. Pilze, Interstitielle Pneumonie (20%) bes. durch Cytomegalievirus (mit hoher Letalität) Risiko der GvHD Siehe Glossar Spätfolgen nach einer KMT/SZT Bedeutung Wachstum und Hormone Unterproduktion verschiedener Hormone (Wachstums-, Geschlechts- und Schildrüsenhormone) C-GvHD Siehe Glossar Osteoporose Z. B. cortisoninduziert Katarakt Nach hoch dosierter Strahlentherapie (heute kaum noch beobachtet) Bösartige Erkrankungen (Sekundärmalignome) GvHD: Graft versus Host Erkrankung/C-GvHD: Chronische Graft versus Host Erkrankung/I°: Infektionen/MDT: Magen-Darm-Trakt 12 Vor der Transplantation erfolgt eine vorbereitende Therapie - die Konditionierungsbehandlung. Für allogene Transplantationen verwendet man häufig miteinander kombinierte hoch dosierte Zytostatika oder Zytostatika in Kombination mit einer Ganzkörperbestrahlung. Ziel dieser Vorbehandlung ist die Vernichtung von Leukämie- oder Tumorzellen sowie die Immunsuppression. Je gründlicher dies geschieht, umso schwerer sind die Nebenwirkungen, desto geringer aber ist die Gefahr eines Rückfalls. Bei der autologen Transplantation spricht man nicht von einer Konditionierung, sondern von einer Hochdosis-Chemotherapie. Wichtigste Voraussetzung für eine erfolgreiche (allogene) Transplantation ist die Verfügbarkeit eines kompatiblen Spenders. Hierzu werden bestimmte Gewebemerkmale, d. h. die HLA-Typen, untersucht. Je größer die Übereinstimmung zwischen Spender und Empfänger in ihren HLA-Merkmalen, desto größer ist die Chance einer erfolgreichen Transplantation. Umgekehrt steigt mit jeder Unstimmigkeit in den HLA-Merkmalen („HLA-Missmatches“) das Risiko für den Patienten z. B. an einer Graft-versus-Host (GvH)-Reaktion zu erkranken. Diese Reaktion ist eine Abstoßungsreaktion, bei der die transplantierten Immunzellen des Spenders die Organe des Patienten als fremd identifizieren und bekämpfen. Trotz Medikamenteneinnahme, um die Auswirkungen einer GvHR zu kontrollieren oder zu mindern, können schwerere Verläufe Organschäden verursachen oder zum Tod des Patienten führen. Die wichtigsten Risiken einer Knochenmark- bzw. Stammzelltransplantation sind in der Tabelle 2, dargestellt. Enge Verwandte kommen zuerst als Spender in Frage. Die Chance liegt bei zwei Geschwistern statistisch gesehen bei 25 %. Aufgrund der häufig geringen Familiengröße kann in Europa nur für rund ein Drittel aller Patienten ein verwandter Spender gefunden werden. Für diesen Fall gibt es seit einigen Jahren entsprechende Datenbanken, in denen die HLA-Merkmale vieler Millionen freiwilliger Spender gespeichert sind. Trotzdem dauert die Suche nach einem geeigneten Fremdspender meist einige Monate ([55], [94] und [104]). Bisher sind in Deutschland 3.678.343 bereitwillige Spender registriert und HLAtypisiert (Stand: 25.10.2009), weltweit sind es insgesamt 13.676.034 Personen (Stand: 22.09.2009, www.zkrd.de). 13 Die Stammzellen der Spender werden dem Patienten intravenös übertragen. Die Transplantation ist unspektakulär: Die Stammzellen werden direkt aus dem Beutel über einen Katheter auf den Empfänger übertragen. Das neue Knochenmark findet seinen Weg zum Knochenmark und beginnt nach ca. 10 Tagen Blutzellen zu produzieren. Nach der Transplantation ist die Ansteckungsgefahr sehr hoch wegen der notwendigen Immunsuppression bei dem Patienten. Zusätzlich ist das übertragende Immunsystem des Spenders über den Patienten frei von Informationen über bereits durchgestandene Krankheiten. Das Immunsystem des Patienten entspricht dem eines Säuglings. Viele Stammzellempfänger erkranken in der Zeit nach der Transplantation an typischen Kinderkrankheiten, auch wenn sie diese schon einmal hatten. Erst nach einigen Jahren entspricht das Immunsystem wieder dem eines gesunden Erwachsenen [55]. 14 1.2. Mortalität Allogene Transplantationen sind durch ein relativ hohes Risiko transplantationsbezogener Mortalität durch Spender-gegen-Wirt-Reaktionen (Graftversus-Host-Disease; GvHD), Infektionen und Organtoxizität gekennzeichnet. Diese frühe Mortalität ist in den vergangenen Jahren signifikant von 50 % auf etwa 20 % gefallen. Schätzungen für die transplantationsassoziierte Mortalität reichen allerdings bis zu 36 % [6]. Etwa ein Drittel der Patienten stirbt während der Zeit der intensivmedizinischen Behandlung. Die Überlebensrate ist abhängig von der Art und dem Stadium der Erkrankung sowie vom Alter und den Vorerkrankungen der Patienten. Die Erfolge der KMT hinsichtlich der Überlebenszeit sind beachtlich. Günstig für das Outcome nach KMT sind für AML, ALL und CML gleichermaßen ein niedriges Alter, eine möglichst baldige Transplantation während des Krankheitsverlaufs, die Verwendung von Cyclosporin A bei der GvHD-Prophylaxe und eine möglichst hohe Übereinstimmung der HLAMerkmale [94]. Die erzielten Behandlungserfolge sind, abhängig von Diagnose und Krankheitsstadium, ausgesprochen unterschiedlich. Die Wahrscheinlichkeit, fünf Jahre nach einer durchgeführten KMT zu überleben, kann zwischen 16 % (fortgeschrittene akute Leukämie) und über 80 % (Aplastische Anämien mit Geschwisterspender [104]) liegen. Die Entscheidung für eine KMT entspricht einem „prisoner´s dilemma“, da eine höhere Heilungswahrscheinlichkeit das Eingehen eines größeren Mortalitätsrisikos gegenübersteht [43]. Kodish et al. (1991) haben diese Situation mit Eltern von erkrankten Kindern systematisch durchgespielt und festgestellt, dass 37 % der Eltern unter Vorgabe realistischer Heilungs- und Mortalitätsziffern bereit waren, einer KMT zuzustimmen. Bei transplantationsmedizinischen Studien ist es allerdings typisch, dass eine anfangs verhältnismäßig große Stichprobe durch das Versterben von Patienten vor und nach der Transplantation kleiner wird. 15 1.3. Historie Heute werden rund 30 % aller KMT und BZT mit körpereigenen Zellen des Patienten durchgeführt (autologe Transplantation), 70 % erfolgen mit Zellen eines Fremdspenders (allogene Transplantation). Jahre Tabelle 3: Wichtige Daten in der Geschichte der Knochenmark/Stammzelltransplantation [39], [51] Ereignisse 1957 Die ersten, nicht erfolgreichen Knochenmarktransplantationen beim Menschen wurden in Paris an den Opfern eines jugoslawischen Kernkraftwerkunfalls durchgeführt. 1958 Der französische Immunologe Jean Dausset entdeckt das HLA- Antigensystem. 1950 - 1970 Dr. E. Donnall Thomas arbeitet mit seinem Team im Fred Hutchinson Cancer Center an der Knochenmark-/Stammzelltransplantation. Im Jahr 1956 übertrug er erstmals funktionstüchtiges Spenderknochenmark auf sechs Krebspatienten in den USA. 1990 erhielt Thomas den Nobelpreis für Medizin gemeinsam mit dem Chirurgen Joseph E. Murray für seine Forschungen im Bereich Zelltransplantation. 1968 Dr. Robert A. Good führte die weltweit erste erfolgreiche Übertragung von Knochenmark an der Universität von Minnesota durch. 1970 1970 - 1980 Die erste KMT in Deutschland wurde in Ulm durchgeführt. Dank des erstmaligen Einsatzes von Ciclosporin machte die Knochenmark/Stammzelltransplantation große Fortschritte. 1980er 1982 Das National Marrow Donor Program (NMDP) wurde in Gang gesetzt. Die erste syngene KMT wird durchgeführt (die Übertragung von Knochenmark zwischen eineiigen Zwillingen). 1988 Die Ärztin Eliane Gluckman und ihr Team benutzen erstmals Nabelschnurblutstammzellen, um ein Kind mit Fanconi-Anämie zu behandeln. 16 1.4. Aktuelles Immer mehr Transplantationszentren unterbreiten den Patienten supportive Angebote. Zum Beispiel stellt die Klinik I für Innere Medizin der Uniklinik Köln (Hämatoonkologie) den Krebspatienten psychoonkologische aufgeschlossenes und Empfehlungen Team von ihren zur Angehörigen Verfügung. Psychotherapeuten, Ein breit gefächerte erfahrenes Bewegungs-, Kunst- und und Musiktherapeuten sowie Sozialarbeitern hilft den Patienten, sich in der neuen Lebenssituation zurechtzufinden und mit den entstehenden Ängsten und Sorgen auseinander zu setzen. Desweiteren wird durch die Klinik eine professionelle Sporttherapie unter Aufsicht eines Sportwissenschaftlers angeboten. Durch die körperliche Aktivität soll die Lebensqualität gesteigert, die Erholungszeit nach anstrengenden Behandlungen verkürzt und die schnellere Wiedereingliederung in den Alltag ermöglicht werden (http://www.medizin.uni-koeln.de/kliniken/innere1/patienteninfo/index.php). 17 1.5. Fragestellung Die vorliegende Darstellung „Prävalenz psychischer Störungen und psychosomatische und psychiatrische Interventionen bei Knochenmark-/Stammzelltransplantation – Eine systematische Literaturübersicht“ soll einen Überblick über Publikationen bezüglich psychosomatischer und psychiatrischer Behandlung und des Umgangs mit knochenmark-/stammzelltransplantierten Patienten sowie ihres Umfelds bieten. Sie stellt Forschungsergebnisse zu Depression, Angst, Lebensqualität, kognitiven Störungen, Schmerzsymptomatik, sexuellen Störungen sowie psychosozialen Interventionsformen vor und nach der Knochenmark-/Stammzelltransplantation dar. Der Impuls für das Thema dieser Dissertation geht von der gegenwärtigen Entwicklung der S3-Leitlinie „Konsiliar-Liaisonversorgung für Patienten mit psychischen/psychosomatischen Störungen und Belastungen im Krankenhaus“ (Sprecher der AG Transplantationsmedizin: Dr. Frank Vitinius) aus. Diese Darstellung verfolgt Krankheitsaspekte somit dieser das Patienten Ziel, zu die wichtigsten verdeutlichen und psychosomatischen bereits erprobte Interventionsverfahren zu präsentieren. In der vorliegenden Dissertation geht es im Wesentlichen um vier Fragen: 1. Welche psychisch relevanten Belastungen und Komorbiditäten beeinflussen die Mortalität und die somatische und psychiatrische Morbidität von knochenmark/stammzelltransplantierten Patienten und müssen berücksichtigt werden? 2. Welche Interventionen haben eine Auswirkung auf diese Faktoren? Gibt es gute psychosoziale Bewältigungsstrategien für diese Patienten? 3. Was lässt sich daraus für die psychosomatische und psychotherapeutische Betreuung der Patienten ableiten? 4. Was sind potentiell relevante Forschungsfelder für die Zukunft auf diesem Gebiet? 18 2. Methodik 2.1. Suchstrategie und Instrumente 2.1.1. Datenbanken und Literatursuche Zunächst wurde nach Rücksprache mit Experten aus dem Konsil- und Liaisondienst hinsichtlich der psychosozialen Fragen in der Transplantationsmedizin eine Auswahl von für das Thema relevanten Datenbanken getroffen (Dr. med. Frank Vitinius Universitätsklinikum Köln, Dr. phil. Dipl. Psych. Barbara Stein Klinikum Nürnberg). Recherchiert wurde nach bis Dezember 2008 publizierten Artikeln. Eine Sucheinschränkung der Publikationssprache erfolgte nicht. In deutscher, französischer und englischer Sprache abgefasste Texte oder in englischer und deutscher Sprache vorhandene Abstracts wurden gesichtet und ausgewertet. Bestimmte Begriffe wurden zunächst im Rahmen der „Freien Suche“ ermittelt (Beispiel: „haematopoietic stem cell transplantation“). Danach wurde die Suche erweitert oder eingegrenzt mit „Titelsuche“ (s. Tabelle 2.7), Booleschen Operatoren (Beispiel: „haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psychiatry“; s. Tabelle 2.17) und Trunkierungen (Beispiel: „haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psych*; s. Tabelle 2.14). 19 Tabelle 2.1: Suchtermini „Freie Suche“ Suchtermini FS = “haematopoietic stem cell transplantation“ FS = “stem cell transplantation“ FS = “bone marrow transplantation“ FS = “Knochenmarktransplantation“ FS = “Stammzelltransplantation“ FS = “guideline*“ FS = “liaison psychiatry“ FS = “Leitlinien“ FS = “Intervention“ FS = “intervention“ FS = “psych*“ FS = “psychotherapy“ FS = “psychosomatic“ FS = “Psychotherapie“ FS = “psychiatry“ FS = “drug“ FS = “medicine“ FS = “medikamentöse Therapie“ Zeichenerklärung: FS = Freie Suche, * ersetzt 0-n Zeichen Tabelle 2.2: Suchtermini „Titelsuche“ Suchtermini TI = “haematopoietic stem cell transplantation“ TI = “stem cell transplantation“ TI = “bone marrow transplantation“ TI = “Knochenmarktransplantation“ TI = “Stammzelltransplantation“ TI = “Intervention“ TI = “intervention“ TI = “psych*“ TI = “psychotherapy“ TI = “psychosomatic“ TI = “Psychotherapie“ TI = “psychiatry“ Zeichenerklärung: TI = Titelsuche, * ersetzt 0-n Zeichen Tabelle 2.3: Boolesche Operatoren und Trunkierungen Boolesche Operatoren AND OR Trunkierungen „psych*“ „guideline*“ Zeichenerklärung: * ersetzt 0-n Zeichen 20 Die Suche in Medline wurde mit Hilfe MeSH-Terms („Medical Subject Headings“) durchgeführt (Beispiel: „haematopoietic stem cell transplantation“; siehe Tabelle 2.4). Die Ermittlung des Artikeltyps erfolgte hier mit definierten Einschränkungen (Beispiel: „Randomized Controlled Trial“; s. Tabelle 2.5). Dies war in den anderen Datenbanken nicht möglich. Neben der Suche mit Einzelwörtern und Phrasen wurden die Literaturangaben der gefundenen Dokumente gesichtet. Tabelle 2.4: Verwendete MeSH-Terms MeSH-Terms Haematopoietic stem cell transplantation Stem cell transplantation Bone marrow transplantation Psych* Psychiatry Psychosomatic Psychotherapy Intervention Treatment outcome Consultation-liaison Consultation Liaison Collaborative care Tabelle 2.5: Sucheinschränkungen in Medline Einschränkungen Clinical trial Meta-Analysis Practice guideline Randomized Controlled Trial Review Clinical Trial, Phase I Clinical Trial, Phase II Clinical Trial, Phase III Clinical Trial, Phase IV Comparative Study Controlled Clinical Study Guideline Multicenter Study Validation Studies All Adult: 19 + years Bezüglich des Alters wurden nur Studien mit Erwachsenen berücksichtigt. Jedoch lag die Untergrenze in manchen Studien bei 16 Jahren. Diese wurden ebenfalls berücksichtigt. 21 2.1.2. Datenbanken via Medpilot In den folgenden Datenbanken (http://www.medpilot.de) der wurden Deutschen mit Hilfe Zentralbibliothek von Medpilot für Medizin (www.zbmed.de) Publikationen ohne zeitliche Begrenzung bis zur Gegenwart (Dezember 2008) gesucht: 1. BIOSIS Previews mit Nachweis internationaler Literatur und den Literaturnachweisen aus Schwerpunkten Nordamerika und Europa 2. CCMed (Current Contents Medizin) mit deutschsprachigen Zeitschriften 3. Cochrane Library – Central (Central Register of Controlled Trials) als Bibliographie kontrollierter klinischer Studien 4. DARE (Database of Abstracts of Reviews of Effects) als Datenbank mit systematischen Übersichten, die nicht von der Gruppe der Cochrane Collaboration erstellt wurden 5. EMBASE (Excerpta Medica Database) als Datenbank mit Nachweis internationaler Literatur und dem Schwerpunkt Europa 6. PsycINFO mit Nachweisen internationaler Literatur zur Psychologie sowie zu anderen psychologierelevanten Gebieten 7. PSYNDEX mit Angaben zu deutsch- und englischsprachigen Publikationen aus deutschsprachigen Ländern und dem Bereich der Psychologie 8. PubMed/Medline als englischsprachige textbasierte Meta-Datenbank mit medizinischen Artikeln bezogen auf den gesamten Bereich der Biomedizin der nationalen medizinischen Bibliothek der Vereinigten Staaten (National 22 Library of Medicine, NLM), PubMed bietet einen Zugang zu den Datenbanken MEDLINE 9. Social SciSearch mit Nachweisen internationaler Literatur zu den Sozial- und Geisteswissenschaften, einschließlich Psychologie, Psychiatrie und Sozialmedizin Die Gesamttrefferzahl in den einzelnen Datenbanken sowie deren Untergliederung ist in den folgenden Tabellen ersichtlich. Die Datenbanken, in denen während eines Suchvorgangs keine Treffer erzielt wurden, sind nicht aufgeführt. Eine „Freie Suche“ mit haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl bei erweiteter Suche und Datenbankenauswahl: (FS = “haematopoietic stem cell transplantation“|FS = „stem cell transplantation“|FS = “bone marrow transplantation“) ergab 273.695 Treffer (siehe Tabelle 2.6) Tabelle 2.6: (FS = “haematopoietic stem cell transplantation“|FS = „stem cell transplantation“|FS = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 77.868 CCMed 39 Cochrane Library – Central 2.994 DARE 57 EMBASE 109.826 PsycINFO 507 PSYNDEX 78 Pubmed/Medline 81.277 Social SciSearch 1.049 Insgesamt 273.695 Die Titelsuche mit diesen Suchwörtern (Suchbefehl: (TI = “haematopoietic stem cell transplantation“|TI = “stem cell transplantation“|TI = “bone marrow transplantation“) ergab 68820 Treffer (s. Tabelle 2.7). 23 Tabelle 2.7: (TI = “haematopoietic stem cell transplantation“|TI = “stem cell transplantation“|TI = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 27.256 CCMed 36 Cochrane Library – Central 1.468 DARE 17 EMBASE 18.719 PsycINFO 198 PSYNDEX 44 Pubmed/Medline 21.082 Social SciSearch 463 Insgesamt 68.820 Die Suche wurde auch aus dem deutschsprachigen Raum als „Freie Suche“ bzw. als Titelsuche wiederholt mit den Begriffen Knochenmarktransplantation AND Stammzelltransplantation (Suchbefehl: (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“)) und ergab 11.583 Treffer (s. Tabelle 2.8) bzw. (TI = “Knochenmarktransplantation“|TI = “Stammzelltransplantation“) 362 Treffer (s. Tabelle 2.9). Tabelle 2.8: (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“) Datenbank Treffer BIOSIS Previews 28 CCMed 193 Cochrane Library – Central 12 EMBASE 87 PSYNDEX 6 Pubmed/Medline 11.257 Insgesamt 11.583 Tabelle 2.9: (TI = “Knochenmarktransplantation“|TI = Stammzelltransplantation“) Datenbank Treffer BIOSIS Previews 14 CCMed 191 EMBASE 87 PSYNDEX 3 Pubmed/Medline 67 Insgesamt 362 24 Um die Suche einzuschränken, wurden die Booleschen Operatoren AND bei der „Freien Suche“ mit „guideline* AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation“ genutzt (Suchbefehl: FS = „guideline*“ + (FS= „haematopoietic stem cell transplantation“|FS = „stem cell transplantation“|FS = „bone marrow transplantation“)). Die Suche ergab 2.385 Treffer (s. Tabelle 2.10). Tabelle 2.10: FS = „guideline*“ + (FS = „haematopoietic stem cell transplantation“|FS = „stem cell transplantation|FS = „bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 307 Cochrane Library – Central 10 DARE 8 EMBASE 1.229 PsycINFO 5 PSYNDEX 1 Pubmed/Medline 792 Social SciSearch 33 Insgesamt 2.385 Eine weitere Eingrenzung der Suche mittels „Titelsuche“ wurde aufgrund der hohen Trefferzahl vorgenommen (Suchbefehl: TI = „guideline*“ + (TI = „haematopoietic stem cell transplantation“|TI = „stem cell transplantation“|TI = „bone marrow transplantation“)). Die „Titelsuche“ mit diesen Suchwörtern ergab 385 Treffer (s. Tabelle 2.11). Tabelle 2.11: TI = “guideline*“ + (TI = “haematopoietic stem cell transplantation“|TI = “stem cell transplantation“|TI = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 69 DARE 1 EMBASE 180 Pubmed/Medline 128 Social SciSearch 7 Insgesamt 385 Aufgrund der zu hohen Trefferzahl erfolgte eine erneute Begrenzung durch die „Freie Suche“ mit den Suchbegriffen guideline* AND psych* OR haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “guideline*“ + psych* (FS = “haematopoietic stem cell 25 transplantation“|FS = “stem cell transplantation“)) und ergab 105 Treffer (s. Tabelle 2.12). Tabelle 2.12: FS = “guideline*“ + psych* + (FS = “haematopoietic stem cell transplantation”|FS = “stem cell transplantation”) Datenbank Treffer BIOSIS Previews 7 DARE 1 EMBASE 58 PsycINFO 4 PSYNDEX 1 Pubmed/Medline 27 Social SciSearch 7 Insgesamt 105 Um die Suche einzugrenzen, erfolgte eine Spezifizierung der Suchbegriffe in der „Freien Suche“ mit liaison psychiatry AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “liaison psychiatry“ + (FS = “haematopoitic stem cell transplantation“|FS = “stem cell transplantation|FS = “bone marrow transplantation“)). Diese ergab 38 Treffer (s. Tabelle 2.13). Tabelle 2.13: FS = “liaison psychiatry“ + (FS = “haematopoeitic stem cell transplantation“|FS = “stem cell transplantation)|(FS=“bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 8 EMBASE 13 PsycINFO 7 PSYNDEX 3 Pubmed/Medline 2 Social SciSearch 5 Insgesamt 38 Eine weitere Eingrenzung wurde mit den Suchwörtern “psych*“ AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation erzielt (Suchbefehl FS = “psych*” + (FS = “haematopoitic stem cell transplantation“|FS = “stem cell transplantation“|FS transplantation“)) und ergab 4.234 Treffer (s. Tabelle 2.14). 26 = “bone marrow Tabelle 2.14: FS = “psych*“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 1.007 CCMed 2 Cochrane Library – Central 40 DARE 7 EMBASE 1.153 PsycINFO 302 PSYNDEX 65 Pubmed/Medline 1.215 Social SciSearch 463 Insgesamt 4.234 Die „Titelsuche“ mit diesen Suchwörtern (Suchbefehl: TI = “psych*“ + (TI = „haematopoietic stem cell transplantation“|TI = „stem cell transplantation“|TI = „bone marrow transplantation“)) ergab 499 Treffer (s. Tabelle 2.15). Tabelle 2.15: TI = “psych*“+ (TI = “haematopoietic stem cell transplantation”|TI = “stem cell transplantation”|TI = “bone marrow transplantation”) Datenbank Treffer BIOSIS Previews 104 Cochrane Library – Central 4 EMBASE 93 PsycINFO 59 PSYNDEX 17 Pubmed/Medline 102 Social SciSearch 120 Insgesamt 499 Eine Recherche mit der Eingrenzung psychosomatic AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation als „Freie Suche“ (Suchbefehl: FS = “psychosomatic“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation“|FS transplantation“)) ergab 40 Treffer (siehe Tabelle 2.16). 27 = “bone marrow Tabelle 2.16: FS = “psychosomatic“+ (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation|FS = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 8 EMBASE 8 PsycINFO 4 PSYNDEX 5 Pubmed/Medline 7 Social SciSearch 8 Insgesamt 40 Eine weitere Eingrenzung der Suche mittels „Titelsuche“ wurde aufgrund der niedrigen Trefferzahl nicht vorgenommen. Die „Freie Suche“ mit psychiatry AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “psychiatry“ + (FS = “haematopoietic stem cell transplantation“|FS = „stem cell transplantation“|FS = “bone marrow transplantation“)) hinsichtlich Literatur aus dem Bereich der Psychiatrie ergab 1.310 Treffer (s. Tabelle 2.17). Eine weitere Eingrenzung mittels „Titelsuche“ mit denselben Suchwörtern (Suchbefehl: TI = “psychiatry“ + (TI = „haematopoietic stem cell transplantation“ |TI = „stem cell transplantation“|TI = „bone marrow transplantation)) ergab keine Treffer. Tabelle 2.17: FS = “psychiatry“+ (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation)|(FS = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 779 EMBASE 502 PsycINFO 15 PSYNDEX 3 Pubmed/Medline 5 Social SciSearch 6 Insgesamt 1.310 Die „Freie Suche“ mit psychotherapy AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “psychotherapy“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell 28 transplantation”|FS = “bone marrow transplantation“)) ergab 119 Treffer (s. Tabelle 2.18). Tabelle 2.18: FS = “psychotherapy“+ (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”)|(FS = “bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 9 Cochrane Library – Central 4 DARE 2 EMBASE 37 PsycINFO 20 PSYNDEX 10 Pubmed/Medline 30 Social SciSearch 7 Insgesamt 119 Eine weitere Spezifizierung im Hinblick auf die psychosomatischen und die psychiatrischen Interventionen bei Knochenmarktransplantationen wurde mit den Suchwörtern psych* AND intervention AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “psych*“ + FS transplantation“|FS = = “intervention“ “stem cell + (FS = “haematopoietic transplantation“|FS = stem “bone cell marrow transplantation“)) erzielt und ergab 377 Treffer (s. Tabelle 2.19). Tabelle 2.19: FS = “psych*“ + FS = “intervention“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS =“bone marrow transplantation“) Datenbank Treffer BIOSIS Previews 47 Cochrane Library – Central 10 DARE 4 EMBASE 94 PsycINFO 38 PSYNDEX 16 Pubmed/Medline 92 Social SciSearch 76 Insgesamt 377 Eine weitere Spezifizierung im Hinblick auf die psychische Comorbidität bei Knochenmarktransplantationen wurde mit den Suchwörtern psych* AND comorbidity AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone 29 marrow transplantation (Suchbefehl: FS = “psych*“ + FS = “comorbidity“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation“|FS = “bone marrow transplantation“)) erzielt. Diese Suche ergab keine Treffer. Die „Freie Suche“ deutschsprachiger Literatur aus diesem Bereich (Suchbefehl: FS = „psych*“ + (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“) bzw. Suchbefehl: FS = “Interventionen“ + FS = “psych*“ + (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“)) ergab 179 Treffer bzw. 14 Treffer (s. Tabelle 2.20 bzw. 2.21). Tabelle 2.20: FS = „psych*“ + (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“) Datenbank Treffer BIOSIS Previews 7 CCMed 4 EMBASE 3 PSYNDEX 6 Pubmed/Medline 159 Insgesamt 179 Tabelle 2.21: FS = “Interventionen“ + FS = “psych*“+ (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“) Datenbank Treffer Cochrane Library – Central 10 Pubmed/Medline 4 Insgesamt 14 Eine weitere Spezifizierung im Hinblick auf die medikamentöse Unterstützung bei psychosomatischen und Knochenmarktransplantationen psychiatrischen wurden mit den Interventionen Suchwörtern bei psych* AND intervention AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND drug OR medicine (Suchbefehl: FS = “psych*“ + FS = “intervention“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation“|FS = “bone marrow transplantation“)+(FS = “drug“|FS = “medicine“)) erzielt und ergab 144 Treffer (s. Tabelle 2.22). 30 Die Suche ergab aber nur durch Medikamente unterstützte Therapien im Bereich der Schmerztherapie, so dass entschieden wurde, die spezifischen Medikamente „Anxiolytika“ und „Antidepressiva“ einzeln zu suchen. Die „Freie Suche“ mit anxiolytika AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “anxiolytika“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS=“bone marrow transplantation“)) ergab 2 Treffer (s. Tabelle 2.23) und die „Freie Suche“ mit antidepressiva AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation (Suchbefehl: FS = “antidepressiva“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation)|(FS = “bone marrow transplantation“)) ergab 8 Treffer (s. Tabelle 2.24). Tabelle 2.22: FS = “psych*“ + FS = “intervention“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS = “bone marrow transplantation“) + (FS = “drug“|FS = “medicine“) Datenbank Treffer BIOSIS Previews 49 DARE 2 EMBASE 63 PsycINFO 4 PSYNDEX 4 Pubmed/Medline 19 Social SciSearch 3 Insgesamt 144 Tabelle 2.23: FS = “anxiolytika“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS = “bone marrow transplantation“) Datenbank Treffer Pubmed/Medline 2 Insgesamt 2 Tabelle 2.24: FS = “antidepressiva“ + (FS = “haematopoietic stem cell transplantation“|FS = “stem cell transplantation”|FS = “bone marrow transplantation“) Datenbank Treffer Pubmed/Medline 8 Insgesamt 8 31 Die „Freie Suche“ nach deutschsprachiger Literatur aus diesem Bereich (Suchbefehl: FS = „psych*“ + FS “Knochenmarktransplantation“|FS = “medikamentöse = Therapie“ + “Stammzelltransplantation“) (FS bzw. = der Suchbefehl: FS = “Interventionen“ + FS = “psych*“ + FS = “medikamentöse Therapie“ + (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“)) ergab keine Treffer. Folgende Suche ergab ebenfalls keine Treffer: Datelines AND psych* AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation. Außerdem erfolgte die „Freie Suche“ nach deutschsprachiger Literatur aus diesem Bereich mit dem Suchbefehl: FS = “Leitlinien“ + FS = “Psych*“ + (FS = “Knochenmarktransplantation“|FS = “Stammzelltransplantation“) und blieb ohne Treffer. 32 2.1.3. Medline via pubmed Für die Suche in der Datenbank Medline (MEDical Literature Analysis Retrieval System onLINE) wurde Pubmed (http:/www.ncbi.nlm.nih.gov/pubmed/) genutzt. Erneut wurden Publikationstexte ohne zeitliche Begrenzung auf einen Zeitraum bis Ende Dezember 2008 gesucht. Dabei wurde mit MeSH (Medical Subject Heading) von der National Library of Medicine and the National Institutes of Health, U.S.A. gearbeitet. Die Ergebnisse sind in der Tabelle 2.25 dargestellt. Die Suche mit MeSHTerms haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation ergab 66.565 Ergebnisse, davon 12.754 Reviews. Eine Spezifizierung in Bezug auf die psychiatrischen und psychosomatischen Interventionen erfolgte zunächst mittels der Kombination verschiedener MeSHTerms: haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psych* und ergab 237 Treffer, davon 55 Reviews. Bei der Suche nach all adult: 19 + years (haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psych*) wurden 105 Treffer, davon 4 Reviews gefunden. Die Suche nach Leitlinien mit Hilfe von practice guideline, guideline (haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psych*) war erfolglos. Eine explizite Suche nach Studien aller Art mit haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psych* (Clinical Trial, Meta-Analysis, Randomized Controlled Trial, Clinical Trial, Phase I, Clinical Trial, Phase II, Clinical Trial, Phase III, Clinical Trial, Phase IV, Comparative Study, Controlled Clinical Trial, Multicenter Study, Validation Studies) ergab 32 Treffer, davon 1 Review. Haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psychiatrie ergab 166 Treffer, davon 37 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psychosomatic ergab 13 Treffer, davon 2 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND psychotherapy ergab 82 Treffer, davon 11 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND intervention AND psych* ergab 27 Treffer, davon 3 33 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND (consultation-liaison OR consultation OR liaison) beziehungsweise haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND (consultation-liaison OR consultation OR liaison) AND psych* ergaben 108 Treffer, davon 25 Reviews bzw. 16 Treffer, davon 4 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND collaborative care ergab 13 Treffer, davon 5 Reviews; haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND collaborative care AND psych* ergab keine Treffer. In Bezug auf den Behandlungserfolg resultierten aus der Suche mit haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND treatment outcome 9.681 Treffer, davon 1.834 Reviews. Hier erfolgte auch eine Eingrenzung mittels haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation AND treatment outcome AND psych* (27 Treffer, 2 Reviews). Einschränkungen keine keine practice guideline, guideline * All Child: 0 - 18 years All Adult: 19 + years keine keine keine keine keine Tabelle 2.25: Suchergebnisse in Medline Suchterminus Treffer (Reviews) Haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation HSCT OR SCT OR BMT AND psych* HSCT OR SCT OR BMT AND psych* 66.565 (12.754) 237 (55) 0 HSCT OR SCT OR BMT AND psych* 32 (1) HSCT OR SCT OR BMT AND psych* 53 (5) HSCT OR SCT OR BMT AND psych* 105 (4) HSCT OR SCT OR BMT AND psychiatry 166 (37) HSCT OR SCT OR BMT AND psychosomatic 13 (2) HSCT OR SCT OR BMT AND psychotherapy 82 (11) HSCT OR SCT OR BMT AND intervention AND psych* 27 (3) HSCT OR SCT OR BMT AND (consultation-liaison 108 (25) OR consultation OR liaison) keine HSCT OR SCT OR BMT AND (consultation-liaison 16 (4) OR consultation OR liaison) AND psych* keine HSCT OR SCT OR BMT AND collaborative care 13 (5) keine HSCT OR SCT OR BMT AND collaborative care 0 AND psych* keine HSCT OR SCT OR BMT AND treatment outcome 9.681 (1.834) keine HSCT OR SCT OR BMT AND treatment outcome 27 (2) AND psych* Abkürzungen: HSCT: haematopoietic stem cell transplantation; SCT: stem cell transplantation; BMT: bone marrow transplantation. * Clinical Trial, Meta-Analysis, Randomized Controlled Trial, Clinical Trial, Phase I, Clinical Trial, Phase II, Clinical Trial, Phase III, Clinical Trial, Phase IV, Comparative Study, Controlled Clinical Trial, Multicenter Study, Validation Studies 34 Um die interessante Entwicklung der psychosomatischen und psychiatrischen Interventionen bei knochenmark-/stammzelltransplantierten Patienten der letzten 20 Jahren weitestgehend zu präsentieren, wurden in der Ergebnisdarstellung Publikationen verwendet, die nach dem Jahr 1985 veröffentlicht wurden. Da die Trefferzahl teils sehr hoch war, wurde die Literature hinsichtlich der Abstracts gesichtet, wenn die Trefferzahl nicht mehr als 200 betrug. Nach Durchsicht der Titel und Abstracts wurden dann alle Studien, die potenziell relevant erschienen, mit einbezogen und später anhand der Volltexte genauer geprüft. Die bereits in dieser Phase als definitiv irrelevant eingestuften Studien, z. B. weil zum Thema unpassend, wurden ausgeschlossen. 35 2.2. Studienauswertung Die im Ergebnisteil ausgewerteten Studien wurden anhand einer Checkliste von van Tulder et al. [129] und der Empfehlungen von Jüni et al. [63] auf ihre methodische Qualität hin beurteilt (s. Tabelle 2.26). Grundlage der Checkliste bilden die Cochrane Kriterien zur Anfertigung einer systematischen Literaturübersicht. Aus diesem Grund wird in der vorliegenden Dissertation besonders auf Studien mit einer hohen methodischen Qualität geachtet. Dies sind nach den Cochrane Kriterien zum Beispiel kontrollierte und randomisierte Studien oder prospektive Kohortenstudien. Fallstudien wurden mit einbezogen, wenn keine oder nur eine unzureichende Anzahl der oben genannten Abhandlungen gefunden worden war. Randomisierte, kontrollierte Studien wurden mit Hilfe der in Tabelle 2.26 hinsichtlich der Qualitätsmerkmale in den Nummern 1 bis 10 beurteilt. Bei nicht randomisierten, nicht kontrollierten prospektiven Studien wurden die unter den Nummern 4 bis 10 aufgelisteten Qualitätsmerkmale berücksichtigt. Bei Beurteilung sämtlicher weiterer Studien (zum Beispiel Querschnittstudien) fanden die unter den Nummern 8 bis 10 aufgelisteten Qualitätsmerkmale Berücksichtigung. Diese Merkmale werden jeweils kurz innerhalb der einzelnen Abschnitte in tabellarischer Form dargestellt. Wenn Studien die in Tabelle 2.26 unter den Nummern 9 und 10 aufgelisteten methodischen Merkmale nicht enthielten, wird innerhalb des Textes explizit darauf hingewiesen. Der Begriff ”Attrition“ (Verlust, Abrieb) bezeichnet den Verlust von Teilnehmern während der Studiendurchführung. In den Tabellen werden unter ”Attrition“ Loss to follow-up (s. Nr. 7, Tabelle 2.26) und Drop-Out bei prospektiven Studien sowie die Teilnahmequote bei sonstigen Studien subsumiert. 36 Tabelle 2.26: Checkliste zur Beurteilung der methodischen Qualität von Studien Nr. Methodisches Merkmal 1. Beschreibung der Randomisierung: Adäquat, nicht adäquat, unklar 2. Verdeckte Zuteilung zu den Studienarmen: Adäquat, nicht adäquat, unklar 3. Intention-to-treat Analyse bei randomisierten, kontrollierten Studien 4. Verblindung der Teilnehmner: Ja, nein, unklar 5. Verblindung der Behandler: Ja, nein, unklar 6. Verblindung der Auswertung: Ja, nein, unklar 7. Loss to follow-up: < als 20 % Abbrecher und fehlende Daten sind adäquat 8. Einsatz validierter Fragebögen und/oder strukturierter Interviews 9. Informierte Einwilligung 10. Angabe von Ein- und Ausschlusskriterien Allocation Concealment = Verdeckte Zuteilung zu den Studienarmen In den Tabellen 3.9, S. 65, 3.13, S. 77, 3.15, S. 86, 3.18, S. 100, 3.21, S. 110, 3.24, S. 120 und 3.29, S. 147 sind die Qualitätsmerkmale der prospektiven Studien zusammengefasst. 37 3. Ergebnisse Die Studienergebnisse werden im Kontext des jeweiligen Themas möglichst unter Berücksichtigung aller wesentlichen Informationen präsentiert. Im Text sind eine umfassende Beschreibung der Studie, deren Durchführung und Ergebnisse dargestellt. Daran anschließend werden in einer standardisierten und übersichtlichen Tabellenform wichtige Parameter und Aussagen der einzelnen Studien aufgeführt. 3.1. Psychische Störungen bei der KMT In den meisten veröffentlichten Studien besteht die Stichprobe aus allogen und autolog transplantierten Patienten. Bei der autologen SZT ist die Vorbehandlung weniger toxisch und die Behandlung insgesamt weniger belastend für die Patienten und deren Angehörige. 3.1.1. Depressive Störungen Prospektive Studien Ob sich der Verlauf von körperlichen und psychischen Belastungen während der stationären Zeit zwischen der allogenen und autologen Transplantation unterscheidet, untersuchten Prieto et al. [96] in einer im Jahr 2005 veröffentlichten prospektiven longitudinalen Studie (s. Tabellen 3.1 und 3.9). Sie befragten 220 Patienten zwischen Juli 1994 und August 1997. Angewandt wurden der HADS-Fragebogen und selbst entwickelte Messinstrumente, deren Gütekriterien in einer früheren Veröffentlichung von deren Autoren dargestellt wurden [95]. Datenerhebungszeitpunkte waren bei der Aufnahme, am Tag der Transplantation und bei anschließenden wöchentlichen Messungen. Aufgrund der hohen Ausfallraten wurden lediglich die Zeiträume von der Aufnahme bis Tag +14 in die Berechnungen einbezogen. Angst (22,7 % der Patienten) war zum Aufnahmezeitpunkt am höchsten ausgeprägt, Depression nahm im Verlauf zu (bei der Aufnahme 11,4 %), war am Tag +7 am höchsten (21 % der Patienten) und nahm dann wieder ab. Patienten mit psychopharmakologischer Mitbehandlung wurden aus den Berechnungen ausgeschlossen. Die berechneten 38 Verläufe änderten sich dadurch nicht. Bei der Gegenüberstellung der körperlichen Verfassung nach einer allogenen SZT wurde ein besseres Ergebnis nach einer autologen SZT festgestellt. Keine signifikanten Unterschiede wurden bei den Ergebnissen „Angst“ und „Depression“ gefunden. Die durchgeführten psychoonkologischen Interventionen wurden genauestens dokumentiert. Frauen berichteten insgesamt über mehr Beeinträchtigungen (Geschlecht berechnet als Kovariable, das Ergebnis ist signifikant). Der Verlauf der HADS-Depression korrespondiert mit den Verläufen des physischen Gesamtzustandes, des Energielevels und mit weiteren Symptomen, die mit der Behandlung zusammenhängen (Übelkeit, Erbrechen, Durchfall, Mundtrockenheit, Unterleibsbeschwerden, Kopfschmerzen und andere Schmerzen). Insgesamt werden Untersuchungen gefordert, die engmaschigere Messzeitpunkte aufweisen, um den Verlauf der Beeinträchtigungen besser untersuchen zu können. Kommentar: Prospektive longitudinale Studie zur SZT, die hinsichtlich des Ausmaßes und des Verlaufs depressiver und ängstlicher Symptome keine signifikanten Unterschiede bei der Transplantationsart (allogen/autolog) findet. Syrjala et al. [120] untersuchten in einer prospektiven Kohortenstudie aus dem Jahr 2004 den Heilungsablauf und die Wiederaufnahme der Arbeit nach der SZT (s. Tabellen 3.1 und 3.9). Die Rate und die Prädiktoren der körperlichen und emotionalen Heilung nach der SZT wurden bei prospektiven Langzeitstudien zuvor nicht angemessen untersucht. 319 Erwachsene, die sich einer myeloablativen SZT für die Behandlung einer Leukämie oder eines Lymphoms unterzogen hatten und Englisch sprachen, wurden in einem Zeitrahmen von vor der Transplantation bis zu 5 Jahren danach untersucht. Von den 99 Langzeitüberlebenden, die kein rezidivierendes Malignom erlitten hatten, beendeten 94 die fünfjährige Nachsorgeuntersuchung. Vor der Transplantation, 90 Tage sowie 1, 3 und 5 Jahre nach der Transplantation wurden körperliche Einschränkungen, die Rückkehr zur Arbeit, Depression und das auf die Behandlung oder die Krankheit bezogene Leiden ausgewertet. Die Ergebnisse zeigten, dass die körperliche früher als die psychologische Heilung und die Wiederaufnahme der Arbeit eintrat. Nur 21 Patienten (19 %) waren nach 1 Jahr vollständig geheilt. Der Anteil ohne schwerwiegende Einschränkung erhöhte sich nach 5 Jahren auf 63 % (n = 57). Von den Überlebenden ohne Rezidive kehrten nach 39 5 Jahren 84 % (n = 74) zu einer Vollzeitarbeit zurück. Die Patienten mit einer langsameren körperlichen Heilung wiesen höhere medizinische Risiken auf und waren nach der Transplantation depressiver (P < oder = 0,001). Die Patienten mit einer chronischen GvHD (P = 0,01), mit einer geringeren sozialen Unterstützung vor der SZT (P = 0,001) und die weiblichen Patienten (P < 0,001) waren ebenfalls nach der Transplantation depressiver. Der Transplantationsbezogene Distress war bei den Empfängern einer allogenen Transplantation und den Patienten mit einer geringeren sozialen Unterstützung vor der SZT (P < oder = 0,01) langsamer zu heilen. Die Patienten, die mehr Erfahrung mit der Krebsbehandlung vor dem Beginn der SZT hatten, zeigten eine schnellere Heilung von der Depression (P = 0,004) und von behandlungsbezogenen Leiden (P = 0,009). Kommentar: Hochwertige prospektive Langzeitstudie zur SZT, die hinsichtlich des Ausmaßes und des Verlaufs depressiver Symptome Subgruppen beschreibt. Psychologische Belastungen werden bei Überlebenden einer Transplantation häufig festgestellt. Angst und Depression wurden prospektiv vor der Transplantation, während der Isolationszeit und 1 Jahr nach der Stammzelltransplantation von Hjermstad et al. [57] 1999 untersucht (siehe Tabellen 3.1 und 3.9). Der HADS wurde bei 131 Krebspatienten angewendet, die mit einer hoch dosierten Chemotherapie, gefolgt von einer allogenen (SZT) oder autologen (ASZT) Stammzelltransplantation behandelt wurden, und bei einer gleichlaufenden Gruppe von 123 Patienten mit einem Lymphom, die eine Standard-Chemotherapie (KG) erhielten und als Referenzgruppe dienten. Es wurden relativ niedrige Werte von Angst und Depression gemessen. Der Angst-Wert sank leicht am Anfang und während des follow-ups (Durchschnittswerte SZT: von 5,3 bis 3,6, KG: von 6,0 bis 4,2) bzw, blieb ziemlich stabil (ASZT: von 5,4 bis 4,8). Der Depressionswert erreichte seinen Höhepunkt, als die transplantierten Patienten sich in der Isolation oder kurz danach befanden (SZT: 6,1, ASZT: 6,4), stabilisierte sich jedoch wieder auf der Höhe der Anfangswerten nach 4 Monaten. Der höchste Depressionswert in der KG wurde 4 Monate nach dem Beginn der Chemotherapie berichtet (3,4). Hohe Angst- und Depressionswerte zu Beginn sagten mehr Angst und Depression bei späteren Messungen voraus (P < 0,0001). Die ASZT Gruppe hatte höhere Angstwerte nach 1 Jahr (durchschnittlich 4,8) als die Werte bei den anderen beiden Gruppen (SZT: 3,6, CT: 4,2), obwohl diese nicht statistisch 40 bedeutend waren. Es wurde eine Verminderung der psychologischen Belastung nach einem Jahr follow-up Zeit festgestellt. Kommentar: Prospektive Studie zur SZT, die hinsichtlich des Ausmaßes der Beeinträchtigung durch Angst und Depression wichtige zeitliche Verläufe beschreibt. Grulke et al. [49] diskutierten in einer 2008 veröffentlichten Studie über die Depression als möglichen Risikofaktor bezüglich der Sterblichkeit bei Krebspatienten (s. Tabellen 3.1 und 3.9). Dabei erforschten sie diesen Zusammenhang bei Patienten, die einer allogenen HSZT unterzogen wurden. Als Instrumente zur Messung der Depression diente die Depressions-Subskala der HDAS [56]. 138 Patienten (Durchschnittsalter: 41 Jahre; unterschiedliche Diagnosen) füllten den HADSFragebogen nach ihrer Aufnahme für eine HSZT aus. Sie wurden mindestens 2 Jahre lang betreut. Während dieser Zeit starben 72 Patienten. Die Depressionswerte stimmten nicht mit den medizinischen und psychosozialen objektiven Faktoren überein, mit Ausnahme der Tatsache, Kleinkinder zu haben. Obwohl eine bevorstehende HSZT keine Ursache für eine erhöhte Depression bei Patienten war, lieferte die Studie den Beweis, dass in der Vorphase der Transplantation die Depression als ein Risikofaktor betrachtet werden muss, da eine Erhöhung von einem Punkt auf dem HADS-Fragebogen mit ungefähr einer Erhöhung von 9 % des Patientenrisikos korrelierte. Während die medizinischen Faktoren, die sich als Prädiktoren für das Überleben in unserer Probandengruppe (Alter der Patienten während der HSZT, frühere Transplantation, Risiko des Versagens der Therapie) erwiesen, kontrolliert wurden, zeigte sich der HADS-Depressionswert (Intervall 0 bis 21) als ein unabhängiger Prädiktor (Cox-Regression: hazard ratio = 1,087, 95 % CI = 1,018 - 1,161). Weitere Forschungen sind nötig, um zu herauszufinden, ob die Depression als ein unabhängiger Risikofaktor für die Sterblichkeit betrachtet werden muss, wenn sie in der Vorphase der Transplantation diagnostiziert wird. Kommentar: Hochwertige prospektive Studie, die beweist, dass in der Vorphase der Transplantation die Depression als ein Risikofaktor betrachtet werden muss. 41 Tabelle 3.1: Übersicht prospektiver Studien: Psychische Probleme bei KMT Autoren Stichprobe Prospektive, nicht kontrollierte Studien Prieto et al., 220 von 235 SZT2005, [96] Patienten, - autologe SZTPatienten: 129, davon starben 3 (2,3 %) - allogene SZTPatienten: 91, davon starben 9 (10 %) Design Methodik Ergebnisse Kohortenstudie, Untersuchung am Tag der Aufnahme (t1), Tag der SZT (t2), 7 Tage später (t3), 14 Tage später (t4) - Overall Physical Status Scale - Energy Level Scale - Systemic Symptom Scale - HADSFragebogen Syrjala et al., 2004 [120] Kohortenstudie, Untersuchung vor der Transplantation (t1), 90 Tage (t2), 1 Jahr (t3), 3 (t4) und 5 Jahre (t5) nach der Transplantation SIP, BDI und Cancer Treatment Distress Scale (Selbsteinschätzung) - besseres Ergebnis bei der körperlichen Verfassung nach allogener SZT als nach autologer SZT - keine signifikanten Unterschiede bei den Ergebnissen „Angst“ und „Depression“ gefunden zwischen allogenen und autologen Tx Patienten - Angst am Tag der Aufnahme und Depression 1 Woche nach der SZT am höchsten ausgeprägt - Frauen berichteten insgesamt über mehr Beeinträchtigungen - früheres Eintreten der körperlichen als der psychologischen Heilung - von den Überlebenden ohne Rezidive kehrten nach 5 Jahren 84 % (n = 74) zu einer Vollzeitarbeit zurück - Patienten mit einer langsameren körperlichen Heilung hatten höhere medizinische Risiken und waren mehr depressiv vor der Transplantation (P < oder = 0,001) - Patienten mit einer chronischen GvHD (P = 0,01), mit einer geringeren sozialen Unterstützung vor der SZT (P = 0,001) sowie die weiblichen Patienten (P < 0,001) waren mehr depressiv nach der Transplantation - schnellere Heilung der Depression (P = 0,004) und der Transplantationsbezogene Distress (P = 0,009) bei Patienten mit mehr Information bezüglich der Krebsbehandlung vor dem Beginn der SZT 94 von 319 SZTPatienten, 210 starben während der 5 Jahre Beobachtungszeit, 5 brachen ab Nicht randomisierte, kontrollierte Studie Hjermstad et 131 SZT-Patienten, 4 Messungen: al., 1999 [57] davon: (t1) vor der Tx, - 62 allogen (DA: (t2) 1 Monat, 42 - HADS und Karnofski Index - der Wert der Angst sank leicht seit dem Beginn 35 Jahre) 12 starben und 7 brachen ab (t3) 6 Monate und (t4) 1 Jahr nach der Tx und während des followups oder blieb ziemlich stabil - der Depressionswert erreichte seinen Höhepunkt während der Isolation (SZT: 6,1, ASZT: 6,4), stabilisierte sich jedoch wieder auf der Höhe der Anfangswerte nach 4 Monaten - hohe Angst- und Depressionswerte während des Beginns sagten mehr Angst und Depression bei späteren Messungen voraus - Verminderung der psychologischen Belastung nach 1 Jahr follow-up - 69 autolog (DA: 42 Jahre) 4 starben und 13 brachen ab 123 LymphomPatienten als Vergleichsgruppe (DA: 37 Jahre) 9 starben, 19 brachen ab und 5 mussten autolog transplantiert werden keine Randomisierung angegeben Randomisierte kontrollierte Studie Grulke et al., 138 KMT-Patienten 2008 [49] von 143 (5 brachen ab), 72 Patienten verstarben während der Beobachtungszeit, DA: 41 Jahre KG: TAU IG: psychosoziale Intervention (nicht näher bezeichnet) DA: Durchschnittsalter ABBAUntersuchungsdesign (A = KG, B = IG) bei der Aufnahme, bei Entlassung und bis zu 2 Jahre nach der Entlassung HADSFragebogen - eine bevorstehende HSZT war keine Ursache für eine erhöhte Depression bei den Patienten - signifikante positive Korrelation zwischen Punkte-Erhöhung HADSFragebogen und Erhöhung des Patientenrisikos Retrospektive Studien Prieto et al. [97] untersuchten in Spanien in einer Studie aus dem Jahr 1996 den Einfluss der KMT/SZT auf die körperliche und psychosoziale Funktion von 117 Patienten (s. Tabelle 3.2). Sie untersuchten die Prävalenz psychischer Störungen bei allogenen und autologen SZT-Patienten und deren Auswirkungen auf die Länge des stationären Aufenthaltes in einem naturalistischen Studiendesign mit dem Ergebnis, dass das Vorhandensein einer psychischen Störung mit einem längeren stationären Aufenthalt assoziiert war. Es wurden alle überlebenden KMT-Patienten aus dem Zentrum seit Juni 1976 bis Mai 1994 befragt. 145 Patienten wurden kontaktiert, von denen 117 (81 %) geantwortet haben. Ihr durchschnittliches follow-up dauerte 55 Monate (Zeitspanne 6 Monate - 154 Monate). Diese berichteten von einer hohen Nutzung von medizinischen Diensten (37 %) und von unterschiedlichen anhaltenden 43 medizinischen Problemen während der letzten 6 Monate. Die meisten Patienten (93 %) wiesen Werte des Karnosfky Index von 80 oder mehr auf. Acht Prozent hatten chronische GvHD. Vergleicht man die Lebensqualität der Patienten mit der britischen Referenzbevölkerung, so findet man die größten Unterschiede bei der körperlichen Beweglichkeit, der Arbeit und dem Sexualleben, wie z. B. Impotenz. Die psychiatrische Morbidität bei KMT-Überlebenden war höher (22 %) als bei der spanischen Bevölkerung (9 %). Als psychische Störungen wurden am häufigsten Angst und Schlafstörungen und am wenigsten depressive Symptome angegeben. 31 % der Befragten gaben sexuelle Störungen an. Die multivariate Analyse zeigte, dass ein höherer systemischer Symptom-Score, ein niedrigerer Bildungsstand, ein höheres Alter bei der KMT/SZT, eine kürzere Zeit nach der KMT/SZT, das weibliche Geschlecht und Impotenz bedeutende Prädiktoren für eine beeinträchtigte allgemeine Lebensqualität sind. Ähnlich waren auch ein höherer systemischer Symptom-Score, eine kürzere Zeit nach der KMT, eine höhere Zahl an schweren Infektionen und ein niedrigerer Bildungsstand prädiktive Faktoren für ein höheres psychosoziales Leiden. Dagegen wurden keine Unterschiede bei der Lebensqualität oder beim psychosozialen Status zwischen allogenen und autologen Transplantationen gefunden. Die Lebensqualität und das psychosoziale Leiden verbesserten sich im Laufe der Zeit, insbesondere während der drei ersten Jahre. Die Autoren betonen ebenso die Wichtigkeit des frühzeitigen Erkennens einer psychischen Belastung und deren effektive Behandlung während der stationären Phase der SZT. Kommentar: Retrospektive Untersuchung, jedoch mit großer Stichprobe, wodurch der statistische Wert aussagekräftiger wird. Der starke Differenzierungsgrad der Belastungssituationen ermöglicht wichtige Schlussfolgerungen und Hypothesenbildungen für prospektive Untersuchungen. Gruber et al. [42] publizierten 2003 eine Studie (s. Tabelle 3.2) mit dem Ziel, die langzeitigen psychosozialen Auswirkungen der allogenen, gen-identischen und autologen KMT auf relevante Parameter (körperliche Leistung, Rollen- und sexuelle Funktionsweise, intime Beziehungen, berufliche und gesellschaftliche Rehabilitation) zu untersuchen. 163 Patienten (11,6 % autologe KMT, 3,1 % gen-identischen KMT und 45,3 % allogene KMT) wurden gebeten an der Abteilung für Innere Medizin III der Ludwig-Maximilians-Universität den Herschbach Fragebogen (The Herschbach 44 Questionnaire on Stress in Cancer Patients) hinsichtlich Stress bei Krebspatienten auszufüllen, um ihren aktuellen psychosozialen Leidenstatus zu untersuchen. Die verminderte Lebensqualität als Folge der KMT wurde von den meisten Patienten innerhalb der 2 Jahren nach der Transplantation zum vor-KMT-Niveau wieder hergestellt (kein Unterschied zwischen den transplantierten Gruppen (autolog, genidentisch und allogen) 2 bis 5, 6 bis 9 oder über 10 Jahre nach der Transplantation). Die Mehrheit der Patienten hatte ernste Probleme hinsichtlich der körperlichen Verfassung (24 %), gefolgt von Problemen wie Schmerzen (17,2 %) und Angst/emotionaler Stress (14,1 %). Die professionelle Rehabilitation war ein wichtiger Faktor für das Wohlbefinden („Well-being“) der Patienten. Allerdings gingen 30,7 % dieser Patienten überhaupt nicht zurück an die Arbeit. Arbeitslose Patienten hatten bedeutend höhere Werte im Bereich Schmerzen, Angst, Schlafstörung, Depression, Verschlechterung der gesellschaftlichen Funktionsweise, der Partnerschaft und des Familienlebens. Nur 9,8 % aller Patienten nahmen an einem psychotherapeutischen Programm und 39,3 % an einem Rehabilitationsprogramm teil. Strategien, um Risikopatienten zu erkennen (z. B. niedrigere Bildung und verheiratet zu sein), sollten verbessert werden, um die Unterstützung dieser Gruppe zu optimieren. Kommentar: Retrospektive Untersuchung mit großer Stichprobe, wodurch die statistischen Werte aussagekräftiger werden. Der starke Differenzierungsgrad der Belastungssituationen ermöglicht wichtige Hypothesenbildungen für umfangreiche Untersuchungen. 45 Schlussfolgerungen und Tabelle 3.2: Übersicht retrospektiver Studien: Psychische Probleme bei KMT Autoren Prieto et al., 1996, [97] Stichprobe 117 KMT-Überlebende, die als gesund galten/ ohne Rezidiv, durchschnittlicher followup von 55 Monaten (Zeitspanne 6 - 154) TQ: 81 % Attrition adäquat Gruber et al., 2003, [42] 163 von 195 KMTPatienten, Durchschnittsalter: 34.0 Jahre Design Fall-KontrollStudie, Untersuchung nach der Klinikentlassung post-KMT, keine Zeitangabe Methodik - demographischer Fragebogen - „Current health status“ - Fragebogen zu Lebensqualität (Nottingham Health Profile) - ein Screeninginstrument für die psychiatrische Morbidität (28 Item Version des General Health Questionnaire, GHQ) Fall-KontrollStudie, 2 Jahre postKMT - demographischer Fragebogen - the Herschbach Questionnaire on Stress in Cancer Patients (QSC) - SF-36, QLQ-C30, SIP TQ: 83,6 % Attrition adäquat 46 Ergebnisse - höhere psychiatrische Morbidität bei KMT-Ü als in der spanischen Bevölkerung - Angst und Schlafstörungen häufiger als Depression angegeben - 31 % sexuelle Störungen - Lebensqualität und psychosoziales Leiden verbesserten sich im Laufe der Zeit, insbesondere während der drei ersten Jahre - signifikante negative Prädiktoren für die QoL: höherer systemischer Symptom-Score, niedrigerer Bildungsstand, höheres Alter bei der KMT/SZT, kürzere Zeit nach der KMT/SZT, weibliches Geschlecht und Impotenz - signifikante negative Prädiktoren für hohes psychosoziales Leiden: kürzere Zeit nach der KMT, höhere Zahl an schweren Infektionen und ein niedrigerer Bildungsstand - verminderte Lebensqualität wurde von den meisten Patienten innerhalb der 2 Jahre nach der Tx zum vor-KMTNiveau wieder hergestellt - ernste Probleme bezüglich der körperlichen Verfassung, Schmerzen, Angst/emotionaler Stress - arbeitslose Patienten hatten bedeutend höhere Werte im Bereich der Depression Ü: Überlebende Querschnittstudien Baker et al. [7] untersuchten in einer Studie im Jahr 1997 die Prävalenz der Depression bei KMT-Patienten (siehe Tabelle 3.3). Eine Gruppe von 437 Patienten, die für eine Knochenmarktransplantation (KMT) untersucht wurden, beantworteten Interviews und Fragebögen, die ihre psychosoziale Anpassung („psychosocial adjustment“) bewerteten. Es wurde bei fast einem Drittel der Patienten (31 %) Depression auf der Depressionsskala des Zentrums für epidemiologische Studien diagnostiziert. Die Werte bei der Profile of Mood States Skala zeigten ebenfalls, dass diese KMT-Kandidaten unter einer hohen psychologischen Belastung leiden. Diese Belastung wurde durch niedrige Werte des Karnofsky Indexes und durch Skalen, die die Selbstkontrolle und den veranlagten Optimismus bemessen, vorhergesagt. Kommentar: Querschnittstudie mit einer großen Stichprobe, die hinsichtlich des Ausmaßes der Depression bei KMT-Patienten die Notwendigkeit von Interventionen betont. Tabelle 3.3: Übersicht der Querschnittstudien: Psychische Probleme bei KMT Autoren Baker et al., 1997, [7] Stichprobe 437 Patienten (autolog und allogen), DA: 39, 59 Jahre 2 starben vor der Tx Design Messungen vor KMT 47 Methodik Interviews und Fragebogen: CRS-D, POMS, LOT, the Mastery Scale, Family APGAR Scale, RSS, SR-KPS Ergebnisse - Depression bei 31 % der Patienten - 5 % hatten eine schwere Depression 3.1.2. Angststörungen Fallstudien Salander [102] berichtete im Jahr 2000 über den Fall einer jungen Patientin (s. Tabelle 3.4), die ernsthafte Schwierigkeiten beim Umgang mit ihrem Leben in den Jahren nach einer erfolgreichen KMT entwickelt hatte. Mittels einer illustrativen Metapher („illustrative metaphor“) offenbarte sie ihre existentielle Stellung und die Art, mit der sie versucht hatte, mit ihrer Angst umzugehen. Krank zu sein bedeutete, dass die Lebensordnung durch eine Störung und des Verlust des Vertrauens ersetzt wurde. Sie versuchte, durch das Aufbauen von Überzeugungen, die bestimmte Regelmäßigkeiten im Leben erzeugen und das Risiko eines Rezidivs beeinflussen, die Ordnung wieder herzustellen. Bedauerlichweise bedeutete das, dass sie einen sehr schmalen Weg beschreiten sollte, der von Angst miniert war. Prospektive Studien Im Jahr 2004 fanden Larsen et al. [72] heraus, dass bei einer allogenen und autologen SZT während des Zeitraumes ab Transplantationstag bis Ende der Isolationsphase körperliche und psychische Belastungssymptome am häufigsten auftraten (siehe Tabellen 3.4 und 3.9). 43 Patienten nahmen an dieser Erhebung teil. Die Daten wurden an sieben verschiedenen Zeitpunkten (Tag vor Konditionierungsbeginn, Tag der Transplantation, Tag der Isolationsbeginns, Tag vom Ende der Isolation, Tag der Entlassung) durch das selbstständige Ausfüllen des Fragebogens hinsichtlich der Symptomhäufigkeit, Symptomintensität und Belastungssymptome bei der SZT (SFID-SCT) erfasst. 21 Patienten berichteten über Angst am Tag der Transplantation t2 (Angstgruppe 48,9 %), 20 Patienten gaben keine Angst an (keine-Angstgruppe 46,5 %). Es konnten keine signifikanten Unterschiede bezüglich der demographischen Fragebögen, der Krankheit und der Therapie zwischen den beiden Gruppen festgestellt werden. Die Ergebnisse zeigten, dass die Symptome kurvenartig verliefen, wobei die größte Häufigkeit der Symptome vom Tag der SZT an (t2) bis zum Ende der Isolation (t5) auftrat. Die durchschnittliche Symptomintensität und die Belastungssymptome erhöhten sich, wenn die Zahl der berichteten Symptome stieg. 48 Zwischen t2 und t5 berichteten zwischen 33 und 54 % der Patienten über mehr als 10 gleichzeitig auftretende Symptome. Die Symptome, die zwischen t2 und t5 von mehr als 50 % der Patienten berichtet wurden, waren Müdigkeit, Appetitlosigkeit, Mundtrockenheit, Übelkeit, Schlafstörungen, Durchfall und Geschmackveränderungen. Appetitlosigkeit, Müdigkeit und Mundtrockenheit waren in absteigender Reihenfolge die 3 Symptome, von denen am stärksten und schmerzhaftesten berichtet wurde. Statistisch bedeutend höhere Belastungssymptome wurden bei den Patienten, die einer allogenen SZT unterzogen werden, am Tag vor Beginn der Konditionierung gefunden, im Vergleich zu den Patienten, die eine autologe SZT erhielten. Bei Patienten, die nicht über Angst bei der Aufnahme berichteten, fand man höhere Durchschnittswerte von Belastungssymptomen am Ende des Krankenhausaufenthaltes als bei Patienten mit Angst. Es stellte sich heraus, dass der SFID-SCT Fragebogen nützliche Informationen nicht nur über das Auftreten der Symptome, sondern auch über die Symptomintensität und die Belastungssymptome lieferte. Kommentar: Prospektive Studie mit kleiner Stichprobe, die hinsichtlich der gegebenen Ängstlichkeit einen Verlauf des Belastungssymptoms und der Symptomintensität beschreibt. Um den Einfluss von Angst auf die Entwicklung von Komplikationen bei der KMT und beim Überleben festzustellen, untersuchten Gregurek et al. [41] in einer 1996 veröffentlichten Studie die Daten von 35 Patienten, die zwischen Juni 1992 und Dezember 1994 einer KMT unterzogen wurden (siehe Tabellen 3.4 und 3.9). Alle Patienten erhielten Knochenmark von HLA-identischen auf MLC nicht reagierenden Geschwistern. Für die GVHD Prophylaxe erhielten alle Patienten Cyclosporin (CsA) und Methotrexate (MTX) als Kurzinfusion. Die Diagnose und Schwere einer akuten GVHD wurden gemäß den Seattle Transplant Team Kriterien festgestellt. Die Patienten wurden mit dem Spielberger STAI Test getestet als Bewertung der Angst als Zustand (STAI-S) und als Merkmal (STAI-T). STAI-S/1 und STAI-T/1 wurden während der ersten Woche der Isolation (Tag -5 bis zum Tag -3 vor der KMT) durchgeführt und STAI-S/2 und STAI-T/2 am Ende der Entlassung aus den laminaren air-flow Abteilungen (Tag +35 bis Tag +40 nach der Transplantation). Während der Isolation erhielten alle Patienten eine tägliche psychiatrische, im Text nicht näher 49 beschriebene Unterstützung. Von 35 Patienten erfüllten 31 (89 %) den STAI-S und STAI-T während der ersten Woche und bei der Entlassung aus der laminaren air-flow Isolation. Der Angst-Wert am Anfang der Isolation, laut Messungen der STAI-S/1 und STAI-T/1 Tests, war bedeutend höher bei Patienten mit den akuten GvHD Grad II bis IV im Vergleich zu Patienten mit den GvHD Graden 0 bis I (P < 0,001), unabhängig von Alter, Geschlecht oder Krankheitsstadium vor der KMT. Bei denjenigen Patienten, die starben, waren die STAI-S/1, STAI-T/1 und STAI-T/2 Tests fast identisch mit denen der überlebenden Patienten, während STAI-S/2 bedeutend höher war (P = 0,034). Diese Daten zeigen deutlich einen Zusammenhang zwischen dem Grad der Angst und dem Risiko für KMT Komplikationen. Kommentar: Prospektive kontrollierte Studie zur SZT, die Komplikationen hinsichtlich des Ausmaßes der Angst beschreibt. Dies sollte im Rahmen weiterer, dann auch randomisierter kontrollierter klinischer Versuche untersucht werden. 50 Tabelle 3.4: Übersicht der Studien: Angststörungen Autoren Stichprobe Fallstudien Salander, 1 allogen, 18 2000, Jahre alt [102] Design Methodik Ergebnisse beobachtender Fallbericht therapeutische Einzelgespräche Attrition: - - Kontrollversuch über ihr Leben durch den Aufbau von Überzeugungssystem Fragebogen: SFID-SCT - größte Häufigkeit der Symptome von t2 bis zum Ende der Isolation (t5) - am Tag der Transplantation gaben 48,9 % der Patienten Angst an - statistisch bedeutend höhere Belastungssymptome bei allogenen Patienten im Vergleich zu autologen Patienten am Tag vor Beginn der Konditionierung Spielberger STAI Test - der Angst-Wert am Anfang der Isolation war bedeutend höher bei Patienten, die danach einen akuten Grad II bis IV GVHD entwickelt haben, im Vergleich zu Patienten mit den GVHD Graden 0 bis I (P < 0,001) - signifikanter Zusammenhang zwischen dem Grad der Angst und dem Risiko bezüglich KMT Komplikationen Prospektive, nicht kontrollierte Studien Larsen et 43 SZT-Patienten Kohortenstudie al., 2004, (autolog: n = 26, 7 Messungen: allogen: n = 17), (t0) 1 Woche vor der [72] DA: 45 Jahre Aufnahme, (t1) Tag vor 1 Patient starb Konditionierungsbeginn, während der (t2) Tag der Tx, Beobachtungszeit (t3) Tag des Isolationsbeginns, (t4) Mitte der Isolation, (t5)Tag Ende Isolation, (t6) Tag der Entlassung Nicht randomisierte, kontrollierte Studie Gregurek 31 von 35 1 Jahr follow-up et al., allogen KMT1996, Patienten, davon Untersuchungen: starben 4 [41] während der - (t1) erste Woche der Isolationszeit und Isolation (Tag -5 bis 8 während der zum Tag -3 vor der Beobachtungszeit KMT) (t1) n = 35 (t2) n = 31 (89 %) Attrition adäquat Kontrollgruppe: 30 gesunde Probanden (15 Frauen, DA: 28 Jahre, 15 Männer, DA: 34 Jahre) DA: Durchschnittsalter - (t2) am Ende der Entlassung aus der Isolation (Tag +35 bis Tag +40 nach der Transplantation) keine Randomisierung angegeben 51 3.1.3. Andere psychische oder psychosomatische Störungen 3.1.3.1. Sexualverhalten/sexuelle Dysfunktion Eine hohe Zahl an Studien deutete darauf hin, dass eine hoch dosierte Chemotherapie und die darauffolgende KMT mit einer Vielzahl von Störungen der psychologischen Funktion inklusive der sexuellen Funktionsstörung verbunden sein können. Wenige Studien jedoch untersuchten die Verbindung zwischen einer sexuellen Funktionsstörung und der KMT. Besonders wenige Daten sind in Bezug auf die sexuelle Funktion unmittelbar vor der Transplantation vorhanden. Retrospektive Studien 1992 berichteten Mumma et al. [85] im Rahmen einer retrospektiven Studie über psychosexuelle Spätkomplikationen beim Überleben nach einer akuten Leukämie, die nur mit Chemotherapie oder mit Chemotherapie und KMT behandelt wurde (siehe Tabelle 3.5). 70 Patienten, die 1 Jahr lang keine Behandlung erhielten, wurden untersucht. Zur Beurteilung der psychosexuellen Funktionen wurden die Frequenz der sexuellen Aktivität, persönliche Befriedigung, das Körperbild, die Geschlechtsidentität und die Anpassung in sexuellen Beziehungen bewertet. Es wurden bei keinem dieser Ergebnisse Unterschiede zwischen KMT-Überlebenden und Überlebenden einer alleinigen Chemotherapie gefunden, trotz der hohen Wahrscheinlichkeit der Beeinträchtigung der Gonaden bei der KMT. Im Vergleich zu körperlichen Normen bei Gesunden nach der DSFI-Subskala („the normative physically healthy sample for the DSFI subscales in terms of age, ethnic composition, marital status, and religious background“) berichteten Frauen meistens von einer reduzierten Häufigkeit der sexuellen Aktivität und von einer verminderten Befriedigung, während sowohl die männlichen als auch die weiblichen Überlebenden von einem schlechteren Körperbild sprachen. Eine längere, nicht näher bezeichnete Zeit nach der Beendigung der Krebsbehandlung ging mit einer höheren Frequenz der sexuellen Aktivität bei den Frauen einher, aber mit einem schlechteren Körperbild sowohl bei den Frauen als bei den Männern. Diejenigen Überlebenden, die von einer verminderten sexuellen Aktivität und Befriedigung und einem schlechteren 52 Körperbild berichteten, zeigten ein höheres psychologisches Leiden in den 3 POMSSubskala „Tension + Depression + Anger“ und weniger Energie. Die Ergebnisse verdeutlichten, dass psychosexuelle Komplikationen bei Leukämie-Überlebenden häufig auftreten. Kommentar: Retrospektive Studie mit ausführlicher Beschreibung sexueller Komplikationen beim Vergleich zweier Gruppen – Überlebende mit alleiniger Chemotherapie und Überlebende mit Chemotherapie und KMT. Um die Gonadenfunktion und die psychosexuelle Anpassung bei KMT-Patienten zu untersuchen, analysierten Molassiotis et al. [78] 1995 die Daten von 29 männlichen Patienten nach einer autologen oder allogenen KMT (durchschnittliche Zeit nach der KMT: 35,6 Monate). Die Patienten wurden in zwei Gruppen gegliedert, je nach Zeitraum nach der Transplantation, um die Gonadenfunktion in den Jahren nach der Transplantation zu messen (siehe Tabelle 3.5). Die Schilddrüsen-Hormonwerte normalisierten sich im Laufe der Jahre nach der Transplantation. Während der Jahre nach der KMT stiegen die sexuellen Hormone FSH und LH, was auf eine moderate Kompensation des Hypogonadismus deutet. Eine Hyperprolaktinaemie wurde nur im zweiten Jahr nach der KMT beobachtet und die Testosteronwerte waren normal. Die psychosexuelle Funktion bei KMT-Überlebenden wurde mit der einer Gruppe von Patienten mit gemischten Krebsdiagnosen (n = 30) und einer Gruppe von gesunden jungen Patienten (n = 119) verglichen. Langzeit-KMT-Überlebende wiesen ähnliche psychosexuelle Anpassungen auf wie die anderen Krebspatienten, die eine weniger intensive Chemotherapie bekommen hatten. Die Hälfte der Patienten war mit ihrem aktuellen Sexualleben unzufrieden. Zu den wichtigsten Problemen gehörten Impotenz/erektile Schwierigkeiten (37,9 %), ein niedriges sexuelles Verlangen (37,9 %) und ein verschlechtertes Körperbild (20,7 %). Allerdings hatten sowohl KMTÜberlebende als auch Krebspatienten eine erheblich höhere psychosexuelle Dysfunktion verglichen mit gesunden Patienten. Die Art der Chemotherapie, der Ganzkörperbestrahlung (sowohl einzeldosiert als auch in geteilten Dosierungen), der Typ des Transplantats und die Zeit nach der KMT hatten weder einen Einfluss auf die Gonadenfunktion noch auf die psychosexuelle Funktion. 53 Kommentar: Retrospektive Untersuchung mit kleiner Stichprobe, wodurch der statistische Aussagewert eingeschränkt ist. Dennoch ermöglichen der Differenzierungsgrad und die ausführliche Beschreibung aller Gruppen wichtige Schlussfolgerungen und Hypothesenbildungen für umfangreichere Untersuchungen. Prospektive Studien Marks et al. [76] untersuchten in einer im Jahr 1996 veröffentlichten Studie die sexuelle Funktion von 30 Patienten unmittelbar vor einer hoch dosierten Chemotherapie und einer Knochenmarktransplantation (s. Tabellen 3.5 und 3.9). Zur Beurteilung dieser Funktion diente das „Derogatis Interview for Sexual Functioning“ (DISF) für Männer und Frauen. Mehr als 80 % der Patienten hatten hämatologische Malignome. Mehr als die Hälfte erhielten eine allogene Transplantation. Es zeigte sich, dass 47 % der Patienten mit ihrem Sexualleben zufrieden waren. Die angegebenen sexuellen Störungen waren Ejakulationsstörungen (P < 0,02) und Erektionsstörungen (P = 0,06). Es bestand eine Verbindung zwischen krebsbedingten psychologischen Problemen und sexuellen Störungen. Eine Kontrollgruppe von stationären Krebspatienten hatte eine ähnliche Inzidenz von sexuellen Störungen (53 % gegen 47 %, P = NS), was darauf hinwies, dass der Tumor und seine Behandlung die Hauptgründe für die sexuellen Störungen waren. Die Autoren schließen daraus, dass sexuelle Störungen eine übliche Erkenntnis vor der KMT sind. Kommentar: Prospektive Studie mit ausführlicher Beschreibung sexueller Störungen vor der KMT beim Vergleichen zweier Gruppen – Patienten mit Chemotherapie und KMT sowie Krebskranke mit alleiniger Chemotherapie. Diese Studie unterstreicht die Notwendigkeit von Studien (Prä-KMT), um die Lebensqualität psychologische Funktion von KMT-Patienten zu bestimmen. 54 und die Tabelle 3.5: Studienübersicht: Sexualverhalten/sexuelle Dysfunktion Autoren Stichprobe Retrospektive Studien Mumma et 70 akute al., 1992, LeukämieÜberlebende, die [85] entweder nur Cx (49) oder Cx und KMT (21) erhielten, 3 brachen ab Design Methodik Ergebnisse Fall-KontrollStudie, Messung 1 Jahr nach Ende der Behandlung semistrukturiertes Interview, BSI: Karnofsky Index, Fragebögen DSFI, PAIS, GSI, POMS, DAQ und IES demographischer Fragebogen Molassiotis et al., 1995, [78] Fall-KontrollStudie verschiedene Messungen für die KMTPatienten mindestens 6 Monate nach der KMT demographischer Fragebogen - Patienten-Akten - PSFQ, PAIS, hormonale Messungen - keine Unterschiede zwischen KMTÜberlebenden und Überlebenden einer alleinigen Chemotherapie in Bezug auf die Frequenz der sexuellen Aktivität, die persönliche Befriedigung, das Körperbild, die Geschlechtsidentität und die Anpassung in sexuellen Beziehungen - im Vergleich zu körperlichen Normen bei Gesunden berichteten die Frauen meistens von einer reduzierten Häufigkeit der sexuellen Aktivität und von einer verminderten Befriedigung - schlechteres Körperbild bei sowohl den männlichen als auch den weiblichen Überlebenden - ähnliche psychosexuelle Anpassungen bei KMTÜberlebenden und bei Krebspatienten - circa 50 % mit ihrem Sexualleben unzufrieden - wichtigste Probleme: Impotenz/erektile Schwierigkeiten (37,9 %), niedriges sexuelles Verlangen (37,9 %) und ein verschlechtertes Körperbild (20,7 %) - allerdings hatten sowohl KMT-Überlebende als auch Krebspatienten eine erheblich höhere psychosexuelle Dysfunktion verglichen mit gesunden Patienten - Cx-Art, GKB, Transplantats-Typ und die Zeit nach der KMT hatten weder einen Einfluss auf die Gonadenfunktion noch auf die psychosexuelle Funktion 29 von 40 KMTPatienten mindestens 6 Monate nach der Tx, TQ: 72,5 %, DA: 35,4 Jahre 30 von 50 Krebspatienten, TQ: 60 %, DA: 45,1 J 119 von 160 gesunden Probanden, TQ: 74,3 %, DA: 22,8 J Alle männlich Prospektive Studien Nicht randomisierte, kontrollierte Studien Marks et - 28 Cx und - bis zu einer al., 1996, KMT-Patienten, Woche vor der 2 brachen ab KMT und [76] - Kontrollgruppe danach oder strukturiertes Interview, CARES, BSI 55 - Prä-KMT: 47 % der Patienten waren mit ihrem Sexualleben zufrieden - angegebene sexuelle (KG): 15 Krebspatienten, die eine Cx erhielten mit dem gleichen Intervall in der KG Störungen: Ejakulationsstörungen und Erektionsstörungen - der Tumor und seine Behandlung sind die Hauptgründe für die sexuellen Störungen Cx: Chemotherapie, DA: Durchschnittsalter, GKB: Ganzkörperbestrahlung 56 3.1.3.2. Schmerz Fallstudien Borbasi et al. [11] untersuchten 2002 in dem Krebszenter einer städtischen Uniklinik in Südaustralien Patienten mit Chemotherapie-induzierter oraler Mukositis. Eine Probandengruppe von 6 Teilnehmern, die im Rahmen einer autologen hämatopoetischen Stammzelltransplantation einer intensiven zytotoxischen Therapie unterzogen wurden (s. Tabelle 3.6), wurde evaluiert. Die Patienten wurden zu verschiedenen Stadien ihrer Behandlung befragt und gebeten, über ihre Erfahrung bei der Entwicklung und der Heilung der oralen Mukositis zu berichten. Die Berichte der Patienten zeigten 3 unterschiedliche Phasen, die den linearen Verlauf ihrer Mukositis darstellten: die Vorbereitungsphase („preparatory phase“), die Höhepunktphase („peak phase“) und die persistierende Phase („persisting phase“). Fünf weitere Themen waren die Anwesenheit von Krankenschwestern, therapeutische Intervention, klinische Manifestationen der Mukositis, das Leiden beim Essen (und beim Nichtessen) und ob die Behandlung lohnenswert war. Die Autoren konnten feststellen, dass die orale Mukositis weit häufiger als Mundsoor (Kandidose) war und dass sie eine starke und tiefe ausgebreitete Entzündung darstellen kann. Die Auswirkungen von Mukositis können einen merklichen negativen Effekt auf das psychologische Wohlbefinden des Patienten haben. Sie konnten auch feststellen, dass die Behandlungszentren den Fokus oft auf die Schmerzkontrolle während der pharmakologischen Intervention richten und dabei die Einflüsse von anderen Folgekrankheiten übersehen. Die Rolle der Krankenschwestern, die den Patienten helfen, mit der Mukositis umzugehen, sollte mehr umfassen als nur eine pharmakologische Schmerzlinderung zu bieten. Prospektive Studien Hinsichtlich der Intensität der Schmerzsymptomatik fanden Ho et al. [60] im Rahmen einer im Jahr 2002 publizierten Langzeitstudie heraus, dass psychische Belastung und Schmerzintensität positiv korrelieren (s. Tabellen 3.6 und 3.9 sowie Kapitel 3.3. Soziale Unterstützung/psychosozialer Beratungsbedarf). Hierzu wurden allogen 57 und autolog transplantierte Patienten an 3 Messzeitpunkten (Tag -7, Tag +7, Tag +14) untersucht. Allogen transplantierte Patienten berichteten von einer größeren Schmerzintensität als autolog transplantierte Patienten. Schulz-Kindermann et al. [107] untersuchten 2002 in einer prospektiven Studie (s. Tabellen 3.6 und 3.9 sowie Kapitel 3.4.2. Interventionen zur Reduzierung von Schmerzen, Übelkeit und Erbrechen) die Aussagekraft von medizinischen und psychosozialen Variablen zur Vorhersage von Schmerz und Belastung bei der allogenen und autologen SZT. Im Rahmen einer schrittweisen Regressionsberechnung werden in den Wochen 1 und 3 nach der Transplantation bis zu 47 % der Varianz der täglich erhobenen Angstsymptomatik durch psychologische Faktoren erklärt. In Woche 2 beeinflussen eher medizinische Variablen, z. B. Mukositis, Transplantationsart, Ganzkörperbestrahlung und Alter die psychische Befindlichkeit. 58 Tabelle 3.6: Studienübersicht: Schmerz Autoren Fallstudien Borbasi et al. 2002, [11] Stichprobe Design Methodik Ergebnisse 6 autologe KMTPatienten - von Woche 1 bis 4, jede Woche - Woche 8 - Woche 12 Interviews - Zshg. zwischen Stärke der Mukositis und psychologischen Wohlbefinden des Patienten Fragebogen: FES, 60-Item Coping Resources Inventory, BSI, VAS - höhere Schmerzintensität bei allogenen KMTPatienten als bei autologen Patienten - positive Korrelation zwischen psychologischen Belastungen und Schmerzintensität Halbstrukturiertes Interview, BDI, BMT-Distress Questionnaire, KISS, KIP-17, ISSS, NRS - psychologische und soziale Variablen wichtige Prädiktoren neben den biomedizinischen Variablen für Mundschmerzen biomedizinische Variablen wichtigste Prädiktoren während der 2. Woche nach der KMT - psychologische Prädiktoren wichtiger während der frühen und späten Phase der Behandlung Prospektive Studie Nicht randomisierte, kontrollierte Studien Ho et al., 2002, 42 von 50 KMTUntersuchung: Patienten, DA: 43, (t1) am Tag der [60] 5 Jahre (davon Aufnahme (Tag allogen n = 30 -7), und autolog n = (t2) am Tag +7 20), und (t3) am Tag +14 LFU: 3 Patienten starben und 5 fühlten sich zu krank während der Beobachtungszeit, um die Fragebogen auszufüllen (t1) n = 50 (t2) n = 49 (t3) n = 42 Attrition adäquat Prospektive, nicht kontrollierte Studien Schulz63 PBSCT-/KMTKindermann et /SZT-Patienten (allogen und al., 2002, [107] autolog), DA: 40 Jahre Kohortenstudie 3 Messungen: - Woche 1 von Tag der Tx bis 7. Tag nach KMT - Woche 2 von Tag 8 bis Tag 14 nach KMT - Woche 3 von Tag 15 bis Tag 21 nach KMT Zshg.: Zusammenhang; LFU: Lost to follow up 59 3.1.3.3. Belastungsstörung Neben den schon überaus großen psychischen Belastungen für die Betroffenen und deren Angehörige durch das monate- bzw. jahrelange Leben mit einer Krebserkrankung steht der Patient, dem von medizinischer Seite eine KMT empfohlen wird, vor einer zusätzlichen stressinduzierenden Problematik: einerseits bietet die Intervention, der er schriftlich zuzustimmen hat, je nach Diagnose die Chance einer vollständigen Heilung seiner Erkrankung, anderseits können aber auch je nach Krankheitsstadium Komplikationen mit tödlichem Ausgang auftreten. Prospektive Studien Eine erste umfassende prospektiv angelegte Forschungsarbeit zum stationären Zeitraum bei einer allogenen und autologen SZT wurde von Neuser [89] durchgeführt (s. Tabellen 3.7 und 3.9). In einer 1990 veröffentlichten Studie untersuchte er die durch KMT verursachten psychischen Belastungen während der intensivmedizinischen Behandlung. Berichtet wird von prospektiven Verlaufsstudien an 30 KMT-Patienten mit akuten Leukämien oder CML. Über den Zeitraum der intensivmedizinischen Behandlung werden Belastungsreaktionen, belastende Situationsaspekte und psychologische Merkmale (Persönlichkeitsfaktoren, Coping, soziale Unterstützung), die die erlebte Belastung modifizieren können, identifiziert. Hierbei kamen Fragebögen zur Erfassung der Persönlichkeit, kritischer Lebensereignisse, der Belastungsverarbeitung und des Befindens zum Einsatz. Zudem füllte das medizinische Personal Fargebögen aus, um den Allgemeinzustand der Patienten einzuschätzen. Die Transplantationen wurden vom 10.02.1986 bis zum 16.12.1986 durchgeführt und umfassten 1/3 aller in diesem Jahr durchgeführten Transplantationen in Deutschland. Patienten mussten damals während der Isolationsphase im Isolationszelt leben, heute stehen eigene Zimmer zur Verfügung. Er hat somit mehr Bewegungsfreiheit und die Kontakte zu den Angehörigen und zu anderen Personen sind unmittelbarer. Die Studie wurde mit N = 30 Probanden durchgeführt. Damals galt ein Transplantationsalter über 40 Jahre als Risikofaktor. Eine allogene Transplantation mit Stammzellen von nichtverwandten Spendern wurde nicht durchgeführt. Die Studie kann als erste prospektive hypothesengeleitete Studie zum Verlauf der psychischen Belastung während des stationären Aufenthaltes bei 60 einer KMT gelten. Die Stichprobe von N = 30 (9 Patienten verstarben im Verlauf der Behandlung) bestand aus allogen und autolog transplantierten Patienten. Bei den Berechnungen wurden die Ausgangsparameter der psychologischen Belastung bei Überlenden und Verstorbenen verglichen, wobei keine Unterschiede festgestellt werden konnten. Die stationäre Zeit wurde in 12 Phasen eingeteilt. Anhand der Zeitfenster wurden die Belastungsverläufe mit verschiedenen abhängigen und unabhängigen Variablen berechnet. Statistisch wurden Faktorenanalysen, schrittweise Regressionsberechnungen und Varianzanalysen mit Messwiederholung durchgeführt. Im Rahmen einer Faktorenanalyse konnten die 4 Faktoren „emotionale Belastungsreaktion“, „körperbezogene Belastungsreaktion“, „Gespanntheit/Tension“ und „Ärger/Aversion“ über die stationäre Zeit ermittelt werden. Die „emotionale Belastungsreaktion“ war in allen Behandlungsphasen gleich ausgeprägt, wobei die „körperbezogene Belastungsreaktion“ ein Maximum während der Zeit der Aplasie erreichte. Der Faktor „Gespanntheit/Tension“ stieg langsam kontinuierlich an mit einem Gipfel bei Tag +14 bis Tag +18. Während der Aplasie wies der Faktor „Ärger/Aversion“ ein Minimum und gegen Ende der Transplantationszeit ein Maximum auf. Kommentar: Nicht kontrollierte, nicht randomisierte prospektive Verlaufsstudie, die zeigt, dass negatives Befinden stärker mit Merkmalen des Behandlungsverlaufs und positives Befinden eher mit Patientenvariablen kovariierten. Tabelle 3.7: Übersicht prospektiver Studien: Belastungsstörungen bei KMT Autoren Stichprobe Prospektive, nicht kontrollierte Studien Neuser, 30 KMTPatienten (5 1990, [89] autolog Tx und 25 allogen Tx) 9 verstarben und 1 brach die Studie ab Attrition: adäquat Design Methodik Ergebnisse Kohortenstudie, Untersuchung am Aufnahmetag, an jedem fünften Tag und am Entlassungstag; keine Verblindung angegeben Interview, Fragebögen (SRE, SSQ, DPRF, FKV-LIS, EWL-K), Fremdrating negatives Befinden kovariierte stärker mit Merkmalen des Behandlungsverlaufs und positives Befinden eher mit Patientenvariablen 61 3.1.3.4. Stress Retrospektive Studien In einer retrospektiven Befragung von 2005 untersuchten Heinonen et al. [53] „Stress“ unter KMT (siehe Tabelle 3.8). Anhand der Methode des „concept mapping“ (CM), einer multivariable Analysemethode, wurden 109 allogen transplantierte Patienten gebeten, spezifische Stressoren anzugeben. Das CM verwendet eine multidimensionale Skalierung und eine hierarchische Clusteranalyse, um die Struktur, die dem untersuchten konzeptuellen Bereich unterliegt, empirisch zu erkennen. Die Transplantation lag zwischen 4 und 171 Monaten zurück. Aus den erzielten Items wurden anhand einer hierarchischen Clusteranalyse 8 verschiedene Cluster ermittelt: (1) Lebensveränderung und Einfluss durch eine lang andauernde Behandlung; (2) Nebenwirkungen; (3) belastungsbezogener outcome physiologischer Status; (4) familienbezogener Stress; (5) Angst vor dem Tod und depressive Gedanken; (6) andere Besorgnisse; (7) negative soziale Unterstützung sowie (8) letztendlich Stress bezogen auf Informationsmangel und das medizinische Personal. Insgesamt konnten die 8 Cluster in zwei Dimensionen • „Stress mit der sozialen Umgebung“ sowie • „emotionaler, psychologischer und behandlungsbezogener Stress“ eingeteilt werden. Einige Stressoren, die vom Patienten generiert wurden, waren äußerst neuartig bzw. ungewöhnlich und offenbarten wichtige neue Informationen, die sowohl im klinischen Bereich als auch für anschließende Recherchen bezüglich dieser Bevölkerungsgruppe sehr wahrscheinlich nützlich sein können. Für die stationäre Zeit fanden die Autoren heraus, dass insbesondere die Überwachung der Blutwerte und deren Entwicklung großen Stress unter den Patienten auslöste, da die Blutwerte als Indikator für eine erfolgreiche Behandlung von den Patienten überbewertet wurden. Kommentar: Retrospektive Untersuchung, jedoch mit großer Stichprobe. Der starke Differenzierungsgrad der Stresssituationen oder der Stressfaktoren ermöglicht wichtige Schlussfolgerunen und Hypothesenbildungen Untersuchungen 62 für prospektive Prospektive Studien In einer im Jahr 2000 veröffentlichten prospektiven longitudinalen Studie über die Anpassung bei Knochenmarktransplantierten stellten Fife et al. [29] drei Fragen: (1) Wann erleben Patienten die größte Belastung während der KMT? (2) Welche Faktoren hängen mit dieser Belastung zusammen? (3) Gibt es Variablen, die potentielle klinische Indikatoren sein könnten für Personen mit einem hohen Bedürfnis nach präventiven Interventionen? 101 Teilnehmer, die entweder einer autologen oder einer autogenen KMT unterzogen werden, füllten Fragebögen vor dem Krankenhausaufenthalt, vor der Knochenmarktransplantation, 7 Tage und 14 Tage nach der Transplantation sowie anschließend 1 Monat, 3 Monate und 12 Monate nach dem Aufenthalt aus (siehe Tabellen 3.8 und 3.9). Die Anpassung war vom Grad der emotionalen Belastung gekennzeichnet. Die unabhängigen Variablen waren die persönliche Kontrolle, soziale Unterstützung durch bestimmte Quellen, die kognitive Reaktion, Selbstwahrnehmung und Bewältigungsstrategien, die die Symptomatik kontrollieren. Die größte emotionale Belastung trat nach der Aufnahme in das Krankenhaus und vor der Knochenmarktransplantation ein. Angst und Depression sanken eine Woche nach der Transplantation, obwohl die Symptomatik, wie z. B. Schmerz, Übelkeiten und Infektionen während dieser Zeit zunahm. Die Perioden mit der niedrigsten emotionalen Belastung waren 3 Monate und 1 Jahr nach der Transplantation. Faktoren, die für die höchsten Abweichungen bei der emotionalen Belastung und der Anpassung verantwortlich waren, sind der Grad der emotionalen Belastung beim Start, die persönliche Kontrolle („personal control“), die kognitive Reaktion und die Symptomatik. Dieser longitudinalen Studie zufolge, die Daten vor der Transplantation, Daten der Transplantation im Krankenhaus und Daten nach der Transplantation beinhaltet, war (1) die psychosoziale Vulnerabilität dieser KMTPatienten am höchsten während des Krankenhausaufenthaltes vor der Transplantation, (2) könnte die geringere wahrgenommene persönliche Kontrolle ein potentieller Indikator sein für die höhere Vulnerabilität in Bezug auf sekundäre psychosoziale Morbidität, wie z. B. Depression und Angst zu entwickeln und (3) könnte zuletzt die demonstrierte Bedeutung des sozialen Wohlbefindens vor der KMT die Wichtigkeit verdeutlichen, prospektive Daten sowohl für Forschungszwecke als auch für klinische Zwecke zu erhalten. 63 Kommentar: Prospektive longitudinale Studie zur KMT, die hinsichtlich des Ausmaßes der psychischen Belastung bei KMT-Patienten potentielle klinische Indikatoren identifizierte. Der starke Differenzierungsgrad der Indikatoren ermöglicht wichtige Schlussfolgerungen und Hypothesenbildungen für prospektive Untersuchungen, wie z. B. ob präventive Interventionen diese Indikatoren positiv beeinflussen könnten. Tabelle 3.8: Übersicht der Studien zum Thema „Stress“ Autoren Stichprobe Retrospektive Studien Heinonen et al., 109 allogene KMT-Patienten, 2005, [53] mindestens 4 Monate nach der Transplantation, DA: 42 Jahre alt, DA bei der KMT: 38 Jahre TQ: 82 % Attrition: adäquat Prospektive, nicht kontrollierte Studien Fife et al., 2000, 101 KMTPatienten (allogen [29] oder autolog), 21 Patienten starben während der Beobachtungszeit (circa 20 %) (t1) n = 97 (t2) n = 82 (t3) n = 95 (t4) n = 90 (t5) n = 79 (t6) n = 64 (t7) n = 60 Attrition adäquat bei t1, t3, t4 Attrition inadäquat bei t2, t5, t6 und t7 Design Methodik Ergebnisse Untersuchung mindestens 4 Monate nach KMT - Interviews - „Concept mapping“ Fragebogen mit 8 „Stress clusters“ - Stress konnte in 8 Clustern ermittelt und definiert werden - insbesondere Überwachung der Blutwerte und deren Entwicklung löste großen Stress unter den Patienten aus Kohortenstudie Untersuchungen am: (t1) Baseline (vor der KA) (t2) vor der Tx, (t3) 7 Tage nach der Tx, (t4) 14 Tage nach der Tx, (t5) 1 Monat, (t6) 3 Monate und (t7) 12 Monate nach dem KA Fragebögen: POMS, the Perceived Family and Perceived Friends Support Scales, the Perceived Health Care Provider Support Scale - größte emotionale Belastung nach Aufnahme ins Krankenhaus und vor KMT - Angst und Depression sanken eine Woche nach der Tx, obwohl die körperlichen Beschwerden während dieser Zeit zunahmen - die Perioden mit der niedrigsten emotionalen Belastung waren 3 Monate und 1 Jahr nach der Tx keine Randomisierung angegeben Gründe für Patientenattrition waren „Tod“, „Patient zu krank“, „Vergessen den Fragebogen auszufüllen“ TQ: Teilnahmequote, KA: Krankenhausaufenthalt 64 Tabelle 3.9: Qualitätsmerkmale der prospektiven Studien Prieto et al., 2005, [96] Syrjala et al., 2004, [120] Hjermstad et al., 1999, [57] Grulke et al., 2008, [49] Larsen et al., 2004, [72] Gregurek et al. 1996, [41] Marks et al., 1996, [76] Ho et al., 2002, [60] SchulzKinderman n et al. [107] Neuser, 1990, [89] Fife et al., 2000, [29] Allocation Concealme nt Verbli ndung der Teilnehmer Verblindung der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher Bewertung KS Nein Nein Ja Ja Ja 6,3 % Hoch KS Nein Nein Ja Ja Ja 29,5 % Hoch CT Nein Nein Ja Ja Ja 27 % Hoch Adäquat Nein Nein Ja Ja Ja 3,4 % Sehr hoch KS Nein Nein Ja Ja Ja 9,3 % Hoch CT Nein Nein Ja Ja Ja 11 % Hoch CT Nein Nein Ja Ja Ja 6% CT Nein Nein Ja Ja Ja t1: 2 %, t2: 16 % KS Nein Nein Ja Ja Ja K. A. KS Nein Ja Ja Ja Ja 30 % KS Nein Nein Ja Ja Ja Ja Hoch I.c.: Informed consent, K. A.: Keine Angabe, CT: Prospektive, kontrollierte Studie, KS: Kohortenstudie 65 Hoch Mittel Hoch Hoch 3.2. Lebensqualität Die außerordentlichen Belastungen und Risiken im Verlauf und in der Folge einer KMT beeinträchtigen die gesundheitsbezogene Lebensqualität der Patienten auch im Langzeitverlauf. Patienten geben auch längere Zeit nach einer KMT-Behandlung häufig noch funktionelle Einschränkungen wie z. B. Schlafstörungen, Müdigkeit, beeinträchtigte soziale Beziehungen und finanzielle Probleme an. Außerdem sind sie für lange Zeit an eine ärztliche Betreuung gebunden, da sie zumindest während der ersten ein bis zwei Jahre einem erhöhten Infektionsrisiko unterliegen. Sexuelle Unzufriedenheit und Funktionsstörungen treten auch nach mehreren Jahren bei einem Fünftel der Patienten auf. Molassiotis et al. (1996, [80]) sehen die Hauptcharakteristika der sexuellen Dysfunktionen in Potenzschwierigkeiten, verändertem Körperbild und verminderter sexueller Zufriedenheit. Ein weiterer Faktor bei der Bewertung der Lebensqualität ist die Chance, wieder in eine angemessene soziale und gesellschaftliche Rolle zurückzukehren. Die berufliche Integration nach der KMT stellt sich im Literaturüberblick, entgegen den möglichen Erwartungen durch die Einschränkung der körperlichen Leistungsfähigkeit, erstaunlich positiv dar. In verschiedenen Studien wird angegeben, dass ca. drei Viertel der Transplantierten 1 Jahr nach erfolgreicher KMT wieder in den Beruf integriert werden konnten, wobei der Anteil der Teilzeitarbeiter deutlich zunimmt (Chao et al. 1992, [19]). Prospektive Studien 2005 publizierten Syrjala et al. [121] eine Studie mit dem Ziel, die späten Auswirkungen der Stammzelltransplantation auf die Gesundheit und auf die gesundheitsbezogene Lebensqualität bei transplantierten Patienten, die 10 Jahre überlebt hatten, festzustellen (s. Tabellen 3.10 und 3.13). 405 Erwachsene willigten in der Studie vor der KMT ein. Medizinische Berichte und standardisierte Selbstbeurteilungsmessungen wurden prospektiv in einer zehnjährigen Langzeitstudie untersucht. 137 Überlebende und nicht transplantierte Kontrollpatienten, die bei Alter, Geschlecht und Herkunft übereinstimmten, füllten die Selbstbeurteilungen der 66 medizinischen Probleme, der Symptome und der gesundheitsbezogenen Lebensqualität aus. Überlebende und Kontrollpatienten hatten ähnliche Raten bei der Hospitalisation und den meisten Krankheiten. Die Überlebenden berichteten jedoch durchschnittlich von 3,5 medizinischen Problemen gegenüber 1,7 bei der Kontrollgruppe (P < 0,001). Weiterhin erwähnten die Überlebenden mehr Steifheit des Bewegungsapparats, Krämpfe, Schwäche und Schwellungen der Gelenke (P < 0,001), Katarakt-Eingriffe (P < 0,001), Hepatitis C (P = 0,004), Sexualstörungen bei Männern (P = 0,01) und bei Frauen (P < 0,001), Beschränkungen in der sozialen Funktion (P = 0,002), Gedächtnis- und Aufmerksamkeitsprobleme (P = 0,003), eine erhöhte Frequenz beim Urinieren oder Inkontinenz (P = 0,006), Einnahme von Psychopharmaka (P = 0,009) und Ablehnung durch die Lebens- und Krankenversicherung (P < 0,001). Überlebende und Kontrollpatienten unterschieden sich nicht in den Selbstbeurteilungsraten der Osteoporose, der Hypothyreose, des Berufs, der Zufriedenheit in der Ehe, der Scheidung oder der psychischen Verfassung. Syrjala et al. schließen daraus, dass, obwohl sie in vielen Verhältnissen nicht zu unterscheiden waren, die Überlebenden mehr medizinische Bedürfnisse als die Kontrollpatienten hatten. Die Gesundheitsprobleme beschränkten sich nicht nur auf bestimmte Krankheiten oder auf die Überlebenden mit bereits erkennbaren Risikofaktoren. Die Probleme des Bewegungsapparats verlangten sowohl eine Vorsorgeuntersuchung als auch die Erforschung der Ursachen und eine effektive Behandlung. Osteoporose und Hypothyreose waren möglicherweise unterdiagnostiziert. Die Überlebenden benötigten eine Untersuchung zur Feststellung von sexuellen Problemen, der Frequenz des Urinierens, der Stimmung und der Notwendigkeit von Antidepressiva oder Benzodiazepinen. Kommentar: Hochwertige, ausführliche prospektive Langzeitstudie, die umfassend sowohl die körperlichen als auch psychischen Spätkomplikationen und deren Auswirkungen auf die Lebensqualität der Patienten beschreibt. Hjermstad et al. [59] untersuchten in einer 1999 veröffentlichten prospektiven kontrollierten Studie die gesundheitsbezogene Lebensqualität (HRQOL) bei Erwachsenen, die mit einer hoch dosierten Chemotherapie gefolgt von einer allogenen (ASZT) oder autologen (SZT) Stammzelltransplantation behandelt wurden, 1 Jahr nach der Transplantation (s. Tabellen 3.10 und 3.13). Die stammzelltransplantierten 67 Patienten (autolog und allogen) wurden mit einer Kontrollgruppe aus LymphomPatienten (KG), die nur eine Standard-Chemotherapie erhielten, verglichen. 41 Leukämiepatienten (ASZT Gruppe), 51 Patienten mit Lymphom (autologe SZT Gruppe) und 85 Patienten aus der Kontrollgruppe füllten den QLQ-C30 Fragebogen [1] der Europäischen Organisation für Forschung und Krebsbehandlung vor der Transplantation und 1 Jahr danach aus. Die ASZT Gruppe (Durchschnittsalter 36 Jahre) hatte bessere Funktionswerte und weniger Symptome am t1 im Vergleich zu der autologen SZT Gruppe (Durchschnittsalter 41 Jahre) und der CT Gruppe (Durchschnittsalter 37 Jahre). Es wurden statistisch bedeutende Unterschiede bei 10 oder mehr Punkte auf der 0 bis 100 Skala bei 10 von 15 Skalen und Items (P ≤ 0,01) zwischen der SZT und der ASZT Gruppe gefunden. Die allgemeine Lebensqualität (79 v 58, P < 0,0001), die Rollenfunktion (83 v 65, P = 0,001), Schlafstörungen (6 v 28, P < 0,0001) und Müdigkeit (25 v 44, P = 0,001) unterschieden sich am meisten. Vergleicht man die SZT- und die Kontrolle-Gruppen miteinander, lagen die Unterschiede bei 10 oder mehr Punkten bei 7 von 15 Skalen und Items, wobei die Gruppen sich hinsichtlich Schlafstörungen (6 v 35, P < 0,0001) und Schmerz (11 v 29, P < 0,01) am meisten unterschieden. Die Unterschiede zwischen den Gruppen verringerten sich nach 1 Jahr. Die kognitive Funktion war die einzige Skala mit einem statistisch bedeutenden Unterschied (SZT 80 v KG 89, P = 0,002). Veränderungsmuster bei den HRQOL Werten unterschieden sich zwischen den Gruppen während des follow-ups. Eine starke Verbesserung wurde in der autologen SZT Gruppe (P < 0,01 bei der emotionalen und der Rollenfunktion, Müdigkeit, Appetit und Verstopfung) festgestellt, während keine signifikanten Veränderungen bei der ASZT Gruppe beobachtet wurden. Fazit: Prospektive Studien mit langen follow-up Zeiten sind notwendig, einen langsamen Heilungsprozess von einer vorübergehend verminderten HRQOL nach der Transplantation zu unterscheiden. Kommentar: Prospektive longitudinale Studie, die hinsichtlich des Ausmaßes körperlicher Beeinträchtigung Veränderungen der gesundheitsbezogenen Lebensqualität untersucht. Eine prospektive longitudinale Studie von Chao et al. aus dem Jahr 1992 (s. Tabellen 3.10 und 3.13) untersuchte die wahrgenommene Lebensqualität von Patienten 68 innerhalb des ersten Jahres nach einer autologen Knochenmarktransplantation [19]. Die Patienten bewerteten ihre Lebensqualität mittels eines Fragebogens alle 90 Tage. 102 Patienten nahmen an dieser Studie zwischen Januar 1988 und März 1990 teil; 43 Patienten starben innerhalb des Beobachtungszeitraums. 58 von den 59 Patienten (98 %) füllten den Fragebogen aus. Das Durchschnittsalter der Patienten bei der Transplantation lag bei 36 Jahren (der Jüngste war 19 und der Älteste 53). Bei der ersten Messung 90 Tage nach der Transplantation wurde ein Durchschnittswert in Bezug auf die Lebensqualität von 7,8 auf einer Skala von 1 bis 10 gemessen, wobei 10 der beste Wert war. 1 Jahr nach der Transplantation war der Durchschnittswert bedeutend höher: 8,9. 78 % der Patienten waren berufstätig. 31 % nahmen während des ersten Jahres ab, wobei die meisten Patienten von einer freiwilligen Gewichtsreduktion berichteten. 40 % klagten über Schwierigkeiten mit ihrem Sexualleben. Nur 5 % gaben Schlafstörungen oder häufige Erkältungen an. Ein Patient klagte über ein verändertes Körperbild und 9 Patienten über Appetitlosigkeit. 88 % der Überlebenden berichteten von einer überdurchschnittlichen bis hervorragenden Lebensqualität 1 Jahr nach der autologen KMT. Diese Ergebnisse sind ermutigend und deuten an, dass diese Prozedur nicht mit einer Langzeitmorbidität bei erwachsenen Patienten verbunden ist. Kommentar: Randomisierte prospektive Studie, die zeigte, dass sich die Lebensqualität bei autologen KMT-Patienten mit der Zeit verbesserte. Kein Einsatz von validierten Fragebögen. 2003 untersuchten Hacker und Ferrans [50] in einer prospektiven longitudinalen Studie die Lebensqualität bei Patienten unmittelbar nach einer peripheren BlutStammzelltransplantation (PBSCT) (s. Tabellen 3.10 und 3.13). Die Patienten wurden vor der Transplantation (n = 16), unmittelbar vor der Entlassung aus dem Krankenhaus (n = 10), 2 Wochen nach der Entlassung (n = 10) und 6 Wochen nach der Entlassung (n = 8) bewertet. Sie füllten den EORTC-QLQ-30 Fragebogen sowie den Lebensqualitäts-Index von Ferrara und Powers (Ferrans and Powers Quality of Life Index) zu jedem der Bewertungszeitpunkte aus. Ein kurzes Telefoninterview wurde 6 Wochen nach dem Krankenhausaufenthalt durchgeführt (n = 7). Die Studienergebnisse zeigen, dass die PBSCT-Patienten einen starken Verlust des Appetits (P < 0,01), Durchfall (P < 0,05), Übelkeit und Erbrechen (P < 0,05) sowie 69 Schlafstörungen (P < 0,01) während des akuten Zeitraums nach der Transplantation erlebten. Weitere klinisch wichtige Veränderungen wurden ebenfalls festgestellt, so dass ein allgemeines Heilungsmuster erscheint bezüglich der kognitiven, emotionalen, körperlichen und sozialen Funktion. Diese Patienten berichteten von verminderten funktionalen Fähigkeiten, stärkeren Symptomen und einer schlechteren Lebensqualität unmittelbar vor der Entlassung aus dem Krankenhaus mit einer Rückkehr zu den Werten vor der Transplantation etwa 6 Wochen nach dem Krankenhausaufenthalt. Im Vergleich dazu sank die Lebenszufriedenheit weiter 2 Wochen nach dem Krankenhausaufenthalt, verbesserte sich jedoch etwa 6 Wochen danach. Die qualitativen Daten brachten eine zusätzliche Unterstützung für diese Entwicklung. Kommentar: Prospektive longitudinale Studie mit kleiner Stichprobe, wodurch der statistische Aussagewert sehr eingeschränkt wird. Dennoch ermöglicht v. a. der starke Differenzierungsgrad der Belastungssituationen wichtige Schlussfolgerungen und Hypothesenbildungen für umfangreichere Untersuchungen. 1999 analysierten Zittoun et al. [136] die Lebensqualität von 178 Patienten mit hämatologischen Malignomen, die für eine Induktion der Chemotherapie bei einer allogenen oder autologen KMT stationär aufgenommen wurden, zu 3 verschiedenen Zeitpunkten nach Beendigung der zytotoxischen Behandlung (s. Tabelle 3.10 und 3.13). Die Messungen wurden am Ende der Konditionierung, in der Aplasie und in der Umkehrphase (Entgraftment) (siehe Glossar) jeweils im Abstand von 10 Tagen vorgenommen. Dazu setzten sie den EORTC-Fragebogen - mit Veränderungen der körperlichen und gesellschaftlichen Funktionsunterskalen, um sich auf den verlängerten Krankenhausaufenthalt einzustellen -, den HADS und ein speziell konstruiertes Leukämie/KMT Modul ein, um die körperlichen Beschwerden (z. B. Fieber, Gewichtsverlust, Mukositis usw. zu erfassen). Die Fragebogenergebnisse wurden auf ihre Reliabilität (interne Konsistenz, Cronbach alpha) und auf die Validität der Kriterien anhand eines Vergleichs mit Einschätzungen durch das Pflegepersonal untersucht. Eine relativ hohe Häufigkeit an somatischen Symptomen sowie Ermüdung, Angst und Depression wurden beobachtet mit einer Verbesserung am Ende des Krankenhausaufenthaltes. Die allgemeine selbst beurteilte Lebensqualität korrelierte hauptsächlich mit der Ermüdung und den emotionalen 70 Störungen, jedoch nicht mit den somatischen Symptomen. Eine zufallsbedingte Übermittlung der gesammelten Informationen an das Personal ermöglichte, die Patienten besser zu identifizieren, die eine psychotherapeutische Intervention benötigten, beeinflusste jedoch nicht die Befragungsergebnisse. Insgesamt nahmen die Beschwerden zum Entlassungszeitpunkt ab. Kommentar: Hochwertige prospektive Studie, die zeigt, dass die empfundene Lebensqualität stärker mit der Ermüdung und der emotionalen Störungen als mit den somatischen Symptomen korreliert. 71 Tabelle 3.10: Übersicht prospektiver Studien: Lebensqualität Autoren Stichprobe Design Nicht randomisierte, kontrollierte Studien Syrjala et 137 von 405, Langzeitstudie: 10 al., 2005, 258 starben Jahre follow-up [121] und 10 brachen ab Hjermstad et al., 1999, [59] KG: eine adäquate und nach den selben soziodemographischen Eigenschaften der UG (N = 4,020) ausgewählte Gruppe von Patienten (n = 137) aus den Daten von NHANES (s. u.) 41 von 62 (allogene SZT (= ASZT)), DA: 36 Jahre, davon starben 13 und 8 brachen ab TQ: 66 % 51 von 69 (autologe SZT), DA: 41 Jahre, davon starben 5 und 14 brachen ab TQ: 74 % 2 Messungen: (t1) vor SZT (keine genaue Zeitangabe) und (t2) 1 Jahr nach SZT oder im gleichen Intervall in der KG Methodik Ergebnisse - medizinische Berichte, standardisierte SelbstbeurteilungsMessungen, SF-36, BDI, Symptom Checklist 90revised, das 37-item Sexual Functioning Questionnaire, Dyadic Adjustment Scale - keine Unterschiede bei Selbstbeurteilungsraten der Osteoporose, der Hypothyreose, des Berufs, der Zufriedenheit in der Ehe, der Scheidung oder der psychischen Verfassung - mehr medizinische Bedürfnisse bei den Überlebenden als bei den Kontrollpatienten - Nachsorgeuntersuchung, um die Probleme des Bewegungsapparats effektiv zu behandeln - QLQ-C30 Fragebogen - demographischer Fragebogen - Patientenakte - statistisch bedeutende Unterschiede (P ≤ 0,01) zwischen der allogenen SZT (= ASZT) und der autologen SZT Gruppe: die allgemeine Lebensqualität (P < 0,0001), die Rollenfunktion (P = 0,001), Schlafstörungen (P < 0,0001) und Müdigkeit (P = 0,001) unterschieden sich am meisten - bessere Funktionswerte und weniger Symptome zum Anfangszeitpunkt bei der SZT-G, im Vergleich zu der ASZT G und der CT- G - die Unterschiede zwischen den Gruppen waren kleiner nach 1 Jahr - starke Verbesserung in der ASZT-G, während keine signifikanten Veränderungen bei der SZT-G - selbst entwickelte QoL-Fragebogen bezogen unter anderem auf die Wiederaufnahme - die Lebensqualität verbessert sich im Laufe der Zeit - 88 % der Überlebenden berichteten von einer 1 Jahr follow-up KG: 85 von 123 LymphomePatienten mit standard Chemotherapie von 123 starben 10, 23 brachen ab und 5 mussten transplantiert werden TQ: 69 % Prospektive, nicht kontrollierte Studie Chao et al., 58 von 102 Kohortenstudie, autologe KMT- Messungen alle 1992, [19] Patienten, 90 Tage, 43 verstarben, Randomisierung 1 brach ab angegeben 72 des Berufs, Gewicht, Schlafqualität, sexuelle Zufriedenhait und Körperbild - Selbstbeurteilung - Karnofsky Index TQ: 56,8 % Hacker und Ferrans, 2003, [50] - EORTC-QLQ-30 16 PBSCTPatienten, DA: 46, 56 Jahre Kohortenstudie 2 starben, die anderen Gründe für Patientenattrition waren „Patient zu krank“, „Abbruch“, „Vergessen, den Fragebogen auszufüllen“ - (t1) vor der Transplantation (n = 16), - (t2) unmittelbar vor der Entlassung aus dem Krankenhaus (n = 10), - (t3) 2 Wochen nach der Entlassung (n = 10) - (t4) 6 Wochen nach der Entlassung (n = 8) 4 Messungen: Randomisierte, kontrollierte Studie Zittoun et 117 von 178 -3 Jahre follow-up al., 1999, Patienten in 2 [136] Gruppen 3 Messungen: am verteilt: Ende der A: Information Konditionierung wurden an das (t1), in der Personal Aplasie (t2) und weitergegeben bei der B: Information Entisolierung wurden 73 Fragebogen - Ferrans and Powers Quality of Life Index - kurzes Telefoninterview - demographischer Bogen - EORTC-QLQ-30 Fragebogen, mit veränderten körperlichen und sozialen Subskala - HADS - speziell konstruiertes Leukämie/KMT Modul, um die überdurchschnittlichen bis hervorragenden Lebensqualität 1 Jahr nach der autologen KMT - drei Viertel der Transplantierten konnten 1 Jahr nach erfolgreicher KMT wieder in den Beruf integriert werden, wobei der Anteil der Teilzeitarbeiter deutlich zunimmt - 40 % klagten über Sexualstörungen - starker Verlust des Appetits (P < 0,01), Durchfall (P < 0,05), Übelkeit und Erbrechen (P < 0,05) sowie Schlafstörungen (P < 0,01) bei PBSCTPatienten während des akuten Zeitraums nach der Tx - im Laufe der Zeit erscheint ein Heilungsmuster bezüglich der kognitiven, emotionalen, körperlichen und sozialen Funktion - verminderte Leistungsfähigkeit, stärkere Symptome und eine schlechtere Lebensqualität unmittelbar vor Entlassung aus Krankenhaus mit einer Rückkehr zu den Werten vor Transplantation etwa 6 Wochen nach dem Krankenhausaufenthalt - im Vergleich dazu sank die Lebenszufriedenheit weiter 2 Wochen nach dem KA, verbesserte sich jedoch etwa 6 Wochen danach - hohe Häufigkeit an somatischen Symptomen sowie Ermüdung, Angst und Depression - Verbesserung am Ende des Krankenhausaufenthaltes - die selbst beurteilte Lebensqualität korreliert hauptsächlich mit der gesammelt, aber nicht an das Personal weitergegeben Randomisierung angegeben Verblindung bei Gruppe B angegeben körperlichen Beschwerden zu erfassen Ermüdung und den emotionalen Störungen, jedoch nicht mit den somatischen Symptomen 12 starben, 49 brachen ab, DA: 44 Jahre, 54 % autolog, 45 % allogen, 1 % syngen TQ: 65,7 % G: Gruppe, KA: Krankenhausaufenthalt, DA: Durchschnittsalter, NHANES: Centers for Disease Control National Health and Nutrition Examination Survey Metaanalysen Dew et. al [25] veröffentlichten 1997 eine Übersichtsarbeit zur Lebensqualität von Transplantationspatienten (siehe Tabelle 3.11). In einer Meta-Analyse untersuchten sie 218 unabhängige Studien der Jahre 1965 bis 1996 mit insgesamt rund 14.750 Patienten. Diese Studien wurden in sechs verschiedene Transplantationsarten unterteilt (1. Nieren-, 2. Kombinierte Pankreas-/Nieren-, 3. Herz-, 4. Lungen- u. kombinierte Herz-/Lungen-, 5. Leber- sowie 6. Knochenmarktransplantation). Die Studienergebnisse wurden analysiert, um zu bestimmen, ob (a) sich die QoL von der Vortransplantationszeit bis zur Posttransplantationszeit verbessert hat, (b) die QoL der Empfänger besser war als die von Vergleichsgruppen oder (c) die QoL der Empfänger der von gesunden Nichtpatientengruppen glich. Die Mehrheit der Studien wies statistisch bedeutende (P < 0,05) Verbesserungen von der Vortransplantationszeit bis zur Posttransplantationszeit der Lebensqualität. Die Mehrheit der Studien dokumentierte die Vorteile der QoL der körperlichen Funktion und der allgemeinen QoL für die Empfänger einer Transplantation in Bezug auf kranke Vergleichsgruppen. Die Studien gaben nicht an, dass die QoL der Empfänger auf bestimmten funktionalen Ebenen der von gesunden Nichtpatienten glich, obwohl die allgemeine QoL Wahrnehmung oft hoch war. Obwohl mit einer Transplantation dem Patienten das normale Leben nicht wiedergegeben wird, das er früher geführt hat, deuten Anzeichen der 6 Transplantationsbereiche, eine Vielfalt von Studienarten und demographisch unterschiedliche Studienkohorten darauf hin, dass bezüglich der verschiedenen QoL die meisten Patienten von einer Transplantation eindeutig profitierten. 74 Tabelle 3.11: Charakteristika Metaanalyse: Lebensqualität Autoren Studien Teilnehmer Publikationszeitraum Dew et al., 1997, [25] Anteil RS und QS oder PS (%) RS: keine QS: 67,6 % PS: 20,5 % Longitudinale: 11,7 % Ergebnisse 218, 14.750 1965 bis 1996 - Verbesserungen von davon 34 Patienten, prä-TX zu post-TX der zu KMT davon 1.919 QoL, der mentalen (2 zu KMT Verfassung/des Studien kognitiven Status, der hatten 2 sozialen Funktionalität Teile, und der allgemeinen eine QoL Wahrnehmung Studie („overall QOL war in perceptions“) QS und - nur 66 % der Studien RS zeigten Verbesserungen geteilt, der körperlichen die Funktion andere in PS und QS DA: Durchschnittsalter, RS: Retrospektive Studien, QS: Querschnittstudien, PS: Prospektive Studien, RCT: Randomisierte kontrollierte Studien, KA: Krankenhausaufenthalt Retrospektive Studien Um die Lebensqualität (QoL) und die psychosoziale Anpassung bei Langzeit-KMTÜberlebenden zu untersuchen, führten Molassiotis et al. [80] im Jahr 1996 eine retrospektive Studie (s. Tabelle 3.12) durch. Sie verglichen die Untersuchungsgruppe mit einer Gruppe von Patienten mit hämatologischen Malignomen, die eine kontinuierliche Chemotherapie erhielten, das gleiche Alter hatten, sich in der gleichen Nachbehandlungszeit befanden und die gleichen soziodemographischen sowie Krankheitseigenschaften aufwiesen. Die Untersuchungsgruppe bestand aus 91 Langzeit-KMT-Überlebenden und die Kontrollgruppe aus 73 Patienten aus drei Unikliniken in Großbritannien. Die Ergebnisse zeigten, dass die meisten der KMTPatienten eine gute bis exzellente Lebensqualität besaßen und in einigen Bereichen sogar eine bessere Anpassung als bei den Patienten aus der Kontrollgruppe stattfand. Dennoch schafften es 20 % der KMT-Patienten nicht, nach fast 40 Monaten nach der KMT zu einer Vollzeitbeschäftigung zurückzukehren. Bei einer beträchtlichen Zahl an KMT-Patienten erkannte man ebenfalls Symptome von Angst und Depression. Die durchschnittlichen Werte für Angst und Depression bei den KMT-Patienten lagen bei 5,2 (S.D. = 3,9) und 2,4 (S.D. = 2,7) und bei der KG bei 6,3 (S.D. = 4,4) und 3,6 (S.D. = 3,8). Die Unterschiede zwischen autologen und allogenen KMT-Patienten waren 75 nicht signifikant. Die Ergebnisse zeigten, dass die KG über einen höheren Grad an ernsthaften psychischen Störungen als die KMT-Patienten verfügten (p = 0,02). Die körperlichen Symptome korrelieren negativ mit der psychischen Verfassung der Patienten. Schwierigkeiten, die mit Impotenz verbunden sind, eine verminderte sexuelle Zufriedenheit sowie ein verschlechtertes eigenes Körperbild waren die Hauptmerkmale der psychosexuellen Störung in der KMT-Gruppe. Aufgrund der Depressions-Symptome, der niedrigen Bestätigung („low affirmation“) und der geringen sozialen Anpassung wurde eine schlechtere Lebensqualität vorhergesagt. Kommentar: Retrospektive Studie mit umfassender Beschreibung der beiden Gruppen und der Therapie. Der starke Differenzierungsgrad ermöglicht wichtige Schlussfolgerungen und Hypothesenbildungen für umfangreichere Untersuchungen. Tabelle 3.12: Übersicht retrospektiver Studien: Lebensqualität Autoren Molassiotis et al., 1996, [80] Stichprobe UG: 91 LangzeitKMT-Überlebende, DA: 36, 23 Jahre KG: 73 Patienten mit kontinuierlicher Cx, DA: 38, 16 Jahre Design Fall-KontrollStudie, Untersuchung 6 Monate post-KMT für die UG Ü: Überlebende 76 Methodik PAIS, HADS, NSSQ, PSFQ und demographischer Fragebogen Ergebnisse - meisten KMTPatienten:gute bis exzellente Lebensqualität und in einigen Bereichen sogar eine bessere Anpassung als die Patienten aus der KG - Verbindung zwischen körperlichen Symptomen und der psychischen Verfassung der Patienten - psychosexuelle Störungen in der KMTGruppe: verminderte sexuelle Zufriedenheit, Impotenz, verschlechtertes eigenes Körperbild - Symptome von Angst und Depression bei einer beträchtlichen Zahl an KMTPatienten Tabelle 3.13: Qualitätsmerkmale der prospektiven Studien Syrjala et al., 2005, [121] Hjermstad et al., 1999, [59] Chao et al., 1992, [19] Hacker et Ferrans, 2003, [50] Zittoun et al., 1999, [136] Allocation Concealme nt V. der Teilnehmer V. der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher CT Nein Nein Ja Ja Ja 66,1 % CT Nein Nein Ja Ja Ja Ja KS Nein Nein Ja Nein Ja 50 % KS Nein Nein Ja Ja Ja 50 % Mittel Adäquat Nein Nein Ja Ja Ja 34 % Sehr hoch V.: Verblindung, I.c.: Informed consent, CT: Prospektive kontrollierte Studie, KS: Kohortenstudie 77 Bewertung Mittel, da Abbrecherquote sehr hoch Hoch Mittel 3.3. Soziale Unterstützung/psychosozialer Beratungsbedarf Es gibt wenige kontrollierte Studien zur sozialen Unterstützung während oder nach einer KMT, wobei der sozialen Unterstützung in dieser Zeit eine große Bedeutung zukommt. Während und nach der KMT hängt die Anpassungsleistung der Familie und des sozialen Umfelds sehr stark vom Verlauf und dem Gesundheitszustand des Patienten ab. Die Partnerschaft verändert sich, der Zusammenhalt der Familie wird unter Umständen über einen längeren Zeitraum stark belastet. Finanzielle Einbußen, falls der Hauptverdiener von der Krankheit betroffen ist, gehen mit der Behandlung einher. Querschnittstudien Im Rahmen einer im Jahr 2006 publizierten Querschnittstudie (siehe Tabelle 3.14) beabsichtigten Frick et al. [32], die positiven und schädlichen Aspekte der sozialen Unterstützung vor der allogenen oder autologen Knochenmark- /Stammzelltransplantation zu bestimmen. 282 Patienten nahmen an der Studie teil (62 % autologe Stammzelltransplantation, 39 % Frauen, 97 % hämatologische Malignome, 72 % mit Partner). Diese füllten die deutsche Version der krankheitsspezifischen Skalen sozialer Unterstützung (ISSS) und den LebensqualitätsFragebogen Core 30 (EORTC QLQ-C30) aus. Die Autoren fanden zufrieden stellende und zuverlässige Werte für beide Skalen: positive Unterstützung (Cronbachs Alpha = 0,91) und problematische Unterstützung (= 0,73). Patienten, die mit einem Partner leben, zeigten höhere Werte in der positiven Unterstützung als allein lebende Patienten (p < 0,001). Die Untersuchung zeigte einen bedeutenden Haupteffekt der Partnerschaft p < 0,001; F(1) = 8,345 und bessere Werte bei Frauen p < 1; F(1) = 2,758. Darüber hinaus stellten die Autoren fest, dass negative Zusammenhänge zwischen der problematischen Unterstützung (z. B. übermäßige Fürsorge durch Dritte) und der emotionalen/sozialen Funktion (p < 0,001) vorhanden waren. Eine positive Korrelation zwischen dieser problematischen Unterstützung und Schlaflosigkeit wurde ebenfalls festgestellt. Sie konnten aber keine Verbindung zwischen der positiven Unterstützung, QLQ-C30 und dem Karnofsky Index feststellen. Es wurde zwischen hilfreicher 78 und schädlicher Unterstützung unterschieden und wichtige klinische Zusammenhänge problematischer Unterstützung festgestellt. Die Partnerschaft scheint eine wichtige Ursache für positive Unterstützung zu sein. Kommentar: Querschnittstudie zur KMT, die die positiven und schädlichen Aspekte der sozialen Unterstützung vor der KMT untersucht. Die Informationen bezüglich der Art, Häufigkeit und des zeitlichen Bewegungsablaufs der verschiedenen Bedürfnissen und Probleme von Empfängern einer Stammzelltransplantation (SZT) sind entscheidend für die Entwicklung von Interventionen, die die Lebensqualität dieser Patienten verbessern sollen. Andrykowski et al. [5] untersuchten in einer im Jahr 1999 veröffentlichten Studie die psychosozialen Bedürfnisse und Problemen bei 110 SZT (87 % autologen) Empfängern, die von zwei SZT-Zentren einbezogen wurden (siehe Tabelle 3.14). Die Teilnehmer waren im Durchschnitt 46 Jahre alt und befanden sich im Schnitt 17 Monate nach der SZT (Spanne von 3 - 62 Monaten). Die Informationen bezüglich der aktuellen und früheren SZT-bezogenen körperlichen und psychischen Störungen, des Leistungsstatus und der demographischen Eigenschaften wurden anhand eines Telefoninterviews oder eines Fragebogens gesammelt. Diejenigen Empfänger, die jünger und weiblich waren sowie eine schwächere Leistungsfähigkeit aufwiesen, berichteten von einer höheren Anzahl an Störungen nach der SZT, wie z. B. Schlafstörung, Mangel an Energie, Kognitive und sexuelle Dysfunktion. Die Untersuchungen des zeitlichen Ablaufs der Bedürfnisse und Störungen deuten darauf hin, dass einige den gesamten Erholungszeitraum nach der SZT hervorstechen (z. B. Krankheitsrückfall, Kraftzustand, „die Rückkehr zum Normalen“), einige in der früheren Erholungsphase deutlich zum Ausdruck kommen (z. B. Qualität der medizinischen Behandlung, übermäßige Fürsorge durch Dritte) und andere später in der Erholungsphase hervortreten (z. B. Gefühle der Anspannung oder der Angst, Sexualleben, Schlaf, Beziehung zum Partner/Ehepartner, Zuneigungsfähigkeit). Kommentar: Querschnittstudie zur SZT, die hinsichtlich des Ausmaßes der Bedürfnisse nach der KMT zeitabhängige Subgruppen beschreibt. Die Erkennung eines phasenhaften Ablaufs der Bedürfnisse und Störungen könnte dazu beitragen, 79 zeitabhängige Interventionen zu entwickeln, um die Lebensqualität nach der SZT zu verbessern. Prospektive Studien Frick et al. [31] stellten in einer im Jahr 2005 veröffentlichten prospektiven longitudinalen Studie (s. Tabellen 3.14 und 3.15) die folgende Untersuchungsfrage: Hat eine wahrgenommene soziale Unterstützung vor der PBSCT* („peripheral blood stem cell transplant“) eine Auswirkung auf knochenmarktransplantierte Patienten? Um diese Frage zu beantworten, füllten 99 Patienten zwischen Januar 1999 und Juli 2003, von denen 55 an einem Multiplen Myelom litten, 33 an einem Non-HodgkinLymphom und 11 an anderen Malignomen, die krankheitsspezifischen Skalen sozialer Unterstützung (ISSS) aus, bevor sie der PBSCT ausgesetzt wurden. Die ISSS Fragebögen beinhalten die Unterskalen „positive soziale Unterstützung“ und „problematische soziale Unterstützung“, wie z. B. Kritisieren, Bemitleiden oder Vermeiden des Patienten. Der durchschnittliche Wert in der Unterskala „positive soziale Unterstützung“ lag bei 3,2 (S.D. 0,54, Spannweite 0 bis 4), in der Unterskala „problematische soziale Unterstützung“ 0,94 (S.D. 0,53). Es gab keine Verbindung zwischen positiven Interaktionen und Überleben nach der PBSCT. Umgekehrt zeigten diejenigen Patienten, die eine „problematische soziale Unterstützung“ wahrnahmen, eine Übereinstimmung mit niedrigem Überleben nach der PBSCT (RR = 3,649; P = 0,015; Cox-Regressions-Analyse). Die folgenden Variablen wurden kontrolliert: der Karnofsky Index*, Interferon-Therapie, Depression und Teilnahme an der Psychotherapie. Die Psychotherapie ging über 20 Sitzungen. Zwischen verschiedenen Interaktionen vor der PBSCT zu unterscheiden würde helfen, problematische Formen der sozialen Unterstützung zu erkennen. Zukünftige Untersuchungen sollten die klinischen Einwirkungen erforschen und ermöglichen, eine psychotherapeutische Intervention festzulegen. Kommentar: Hochwertige randomisierte, kontrollierte, prospektive Studie mit Ausschlusskriterien, die beim Vergleich zweier Gruppen post-PBSCT - Survivors und Non-survivors - keine Verbindung zwischen positiven Interaktionen und Überleben nach der PBSCT feststellte, aber umgekehrt eine Übereinstimmung mit niedrigem Überleben bei Patienten mit einer „problematischen sozialen Unterstützung“ zeigte. 80 2002 führten Ho et al. [60] eine longitudinale Studie mit 42 KMT-Patienten hinsichtlich des Zusammenhangs zwischen psychologischen Variablen vor der Transplantation und dem psychophysiologischen outcome während der unmittelbaren Erholungszeit durch. Sowohl Familienbeziehungen (Kohäsion, Ausdrucksfähigkeit und Konflikt) als auch Bewältigungsressourcen (kognitive, soziale, emotionale, spirituelle/philosophische und körperliche Ressourcen) wurden am Tag der Aufnahme (Tag -7, t1) bewertet (siehe Tabellen 3.14 und 3.9). Die Daten der psychologischen Belastung und Schmerzintensität wurden am Tag +7 (t2) und am Tag +14 (t3) ermittelt. t2 und t3 entsprechen der unmittelbaren Erholungszeit nach der KMT, wenn die Patienten bezüglich der möglichen Problemen beim „Anwachsen“ des Knochenmarks wie Versagen des Transplantats, Infektionsrisiken, hohes Fieber und schwerwiegende Nebenwirkungen beunruhigt sind, die aufgrund der Medikation und GvHD auftreten können (Lesko, 1990, [73]). Dies ist auch die Zeit, in der die meisten Patienten den stärksten Schmerz während ihres Aufenthaltes erleben (Syrjala & Chapko, 1995, [117]). Die durchschnittlichen Werte bei Zeit (t2) und (t3) wurden berechnet, um die allgemeine Anpassung der Patienten während der Aufenthaltszeit im Krankenhaus nach dem Tag der eigentlichen Transplantation (Tag 0) anzugeben. Es zeigte sich, dass Familienbeziehungen mit einer besseren Ausdrucksfähigkeit und höheren Ressourcen, mit denen Stresssituationen effektiv bewältigt werden können, mit einer niedrigeren psychologischen Belastung während der oben genannten Zeit verbunden sind. Es wurden keine Zusammenhänge zwischen den beiden Variablen „Familienbeziehungen und Bewältigungsressourcen“ vor der Transplantation und der Schmerzintensität während der Aufenthaltszeit festgestellt. Allogen transplantierte Patienten berichteten über eine höhere Schmerzintensität als autolog transplantierte Patienten. Psychologische Belastungen und Schmerzintensität waren positiv miteinander verbunden (r = 0,46, p < 0,01). Die Ergebnisse verdeutlichen, dass Familienbeziehungen und Bewältigungsressourcen vor der Transplantation berechnet durch eine multivariate Regression-Analyse (F(2,39) = 7,25, p < 0.01) mäßig mit psychologischen Belastungen während der unmittelbaren Heilungszeit nach der KMT verbunden sind. Kommentar: Diese Ergebnisse unterstützen den familienbezogenen Ansatz der KMT Betreuung und liefern eine wissenschaftliche Grundlage für psychosoziale 81 Interventionen vor der Transplantation. Prospektive Kohortenstudie, die einen familienbezogenen Ansatz in der Betreuung von KMT-Patienten unterstützt. Goetzmann et al. [40] untersuchten in einer prospektiven Studie von 2006 den psychosozialen Beratungsbedarf vor und nach einer Lungen-, Leber- oder Knochenmarktransplantation (s. Tabellen 3.14 und 3.15). Es wurde die psychosoziale Vulnerabilität als ein Prädiktor für die Folgen einer Organtransplantation untersucht. Die kognitiven Überzeugungen, der Affekt und das soziale Netzwerk waren die psychosozialen Variablen vor der Transplantation, die die Hauptmarker der psychosozialen Vulnerabilität darstellen. 76 transplantierte Patienten (zwischen 18 und 67 Jahren) wurden nach der Kohärenz, dem Optimismus, der wahrgenommenen sozialen Unterstützung, der psychosozialen Funktion sowie der Angst und Depression vor einer Leber-, Lungen- oder Knochenmarktransplantation befragt. Der erste Messpunkt lag innerhalb der ersten zwei Tage nach der stationären Aufnahme für die Transplantation. Weitere Untersuchungen fanden sechs und zwölf Monate nach der Transplantation statt. Für alle Messpunkte wurden folgende Messinstrumente eingesetzt: SF-36 (Lebensqualität) [15] [130], FLZ (Fragebogen zur Lebenszufriedenheit, hohe Werte bedeuten eine höhere Lebenszufriedenheit) [54], HADS-D (die deutsche Version der HADS, Angst/Depression) [56] und F-Soz U K14 [37]. Zu allen drei Messzeitpunkten wurden die Patienten in einem Interview auf einer Skala von 1 bis 5 nach ihrem psychosozialen Beratungsbedarf befragt. Dabei bedeutete der Wert eins „keinen Bedarf“ und der Wert fünf „sehr starken Bedarf“ zu haben. Vor der Transplantation gaben etwa 40 % der Patienten einen Bedarf an psychosozialer Beratung an. Ein halbes Jahr und 1 Jahr nach der Transplantation waren es etwa 15 % der Patienten, die einen psychosozialen Beratungsbedarf nannten. Zu allen drei Messpunkten korrelierten die gemessenen Angstwerte der HADS-D signifikant mit einem erhöhten Beratungsbedarf (r = 0,24, p < 0,05 und r = 0,3, p < 0,01 sowie r = 0,41, p < 0,001). Eine niedrige gesundheitsbezogene Lebenszufriedenheit korrelierte signifikant mit einem erhöhten Bedarf an Beratung zum Messzeitpunkt 1 Jahr nach der Transplantation (r = -0,46, p < 0,001). Niedrige Werte in der SF-36 Subskala „psychisches Wohlbefinden“ korrelierten signifikant mit einem höheren Beratungsbedarf (r = -0,47, p < 0,001). 82 Kommentar: Umfassende Studie mit ausführlicher Beschreibung und Bedarfsvergleich an psychosozialer Beratung mit follow-up von drei Organgruppen (Leber-, Lungen- und KMT). Retrospektive Studien Im Rahmen einer 2004 veröffentlichen retrospektiven Studie untersuchten Hayden et al. [52] von 1984 bis 2000 insgesamt 75 Patienten mit CML, die sich einer allogenen Stammzelltransplantation mit Geschwistern als Spender in der ersten chronischen Phase unterzogen (s. Tabelle 3.14). Von diesen Patienten lebten 51 (68 %) noch nach 98 Monaten (Medianwert) nach dem Eingriff (Spannweite 34 - 217 Monate). Neun Patienten (18 %) erlitten einen Rückfall und sieben (14 %) erhielten eine Lymphozyten-Transfusion von Spendern. Die Lebensqualität wurde anhand von Querschnittsdaten gemessen durch den EORTC QLQ-C30, ein Leukämie-SZTspezifisches Modul und Befragungen bezüglich des sexuellen Verhaltens, der Fertilität und der Nachwirkungen. Insgesamt 46 Patienten (90 %) haben geantwortet. Die Ergebnisse für Rollenfunktion (P = 0,018) und kognitive Funktion (P < 0,001) waren erheblich niedriger im Vergleich zu einer gleichaltrigen Kontrollgruppe aus der Allgemeinbevölkerung. Dyspnoe (P = 0,022) und finanzielle Schwierigkeiten (P < 0,001) waren erheblich häufiger in der SZT-Gruppe. Chronische GvHD wurde als bedeutender Faktor für die Lebensqualität beschrieben. Es wurden keine Unterschiede bezüglich der Ergebnisse zu den körperlichen, emotionalen und sozialen Bereichen („Physical, Emotional and Social domains“) oder im gesamten Global Health Status/Lebensqualität gefunden. Eine verminderte sexuelle Funktionsfähigkeit wies ein Drittel der Befragten auf. Obwohl die meisten SZT-Empfänger von einer guten Lebensqualität berichteten, hatte eine Minderheit Schwierigkeiten mit der Reintegration in berufliche Tätigkeiten und mit den daraus folgenden finanziellen Problemen. Kommentar: Die Erkenntnisse über kognitive und sexuelle Beeinträchtigungen 98 Monate im Durchschnitt nach der Transplantion deuten auf die Notwendigkeit hinsichtlich psychosozialer Unterstützung hin. Retrospektive Studie, die die 83 Wichtigkeit der Reintegration in berufliche Tätigkeiten mit folgenden finanziellen Schwierigkeiten als Bestandteil der Lebensqualität beschreibt. 84 Tabelle 3.14: Studienübersicht: Soziale Unterstützung/psychosozialer Beratungsbedarf Autoren Stichprobe Querschnittstudien Frick et al., 282 KMT2006, Patienten (62 % [32] autolog, 38 % allogen) Design Methodik Ergebnisse vor KMT Fragebogen: ISSS, EORTC QLQ-C30 post-Tx, zwischen 3 und 62 Monaten Telefoninterview, demographischer Fragebogen, SCQ, WHO Performance Scale - signifikante positive Effekte der Partnerschaft (p < 0,001) - signifikante negative Korrelation zwischen der problematischen Unterstützung und der emotionalen/ sozialen Funktion (p < 0,001) - höhere Anzahl von Störungen nach der SZT bei jüngeren, weiblichen Empfängern und mit schwächerer Leistungsfähigkeit Attrition adäquat Andrykowski et al., 1999, [5] 110 SZTPatienten (87 % autolog, 13 % allogen) von zwei SZT-Zentren DA 46 Jahre und im Schnitt 17 Monate nach der SZT TQ: 98 % Attrition adäquat Randomisierte, kontrollierte Studien Frick et al., 99 autolog 2005, transplantierte [31] Patienten (von 185 Patienten), geteilt in Survivors (n = 62) und Nonsurvivors (n = 37) Die Befrager waren nicht an der Behandlung beteiligt - post-PBSCT - zwischen 6 Monaten und 1 Jahr follow-up Randomisierung angegeben Nicht randomisierte, kontrollierte Studien Ho et al., 42 von 50 KMTUntersuchung: Patienten, DA: 43, - (t1) am Tag der 2002, [60] 5 Jahre (davon Aufnahme (7 allogen n = 30 Tage voer der und autolog n = KMT), 20), - (t2) am Tag +7 - (t3) am Tag 3 Patienten +14 starben und 5 fühlten sich zu krank während der Beobachtungszeit (t1) n = 50 (t2) n = 49 85 Fragebögen: - SSUK - deutsche Version 35-item von POMS - Clinical Rating - Karnofsky Index - keine Verbindung zwischen positiven Interaktionen und Überleben nach der PBSCT - Patienten, die „problematische soziale Unterstützung“ wahrnahmen, zeigten eine Übereinstimmung mit niedrigem Überleben nach der PBSCT Fragebogen: FES, 60-Item Coping Resources Inventory, BSI, VAS - Familienbeziehungen mit einer besseren Expressivität und höhere Ressourcen, mit denen Stresssituationen effektiv bewältigt werden können, sind mit einer niedrigeren psychologischen Belastung verbunden - höhere Schmerzintensität (t3) n = 42 bei allogenen KMTPatienten als bei autologen Patienten - positive Korrelation zwischen psychologischen Belastungen und Schmerzintensität Attrition adäquat Prospektive, nicht kontrollierte Studien Goetzmann et 76 Patienten vor Kohortenstudie, Untersuchung al., 2006 [40] Lungen-, Leberoder KMT, davon vor Tx (t0), 6 28 (36,8 %) (t1) und 12 (t2) KMT-Patienten Monate followup; keine Verblindung und keine Randomisierung angegeben Retrospektive Studien Hayden et al., 46 von 75 allogene KMT2004, [52] Patienten mit CML, 24 verstarben, 5 brachen ab Fall-KontrollStudie - post-KMT TQ: 61 % Interview, Fragebogen (SF36, FLZ, HADSD, F-SozU K-14) Fremdrating: TERS am t0 Attrition: adäquat bei 40 % der Patienten Bedarf an psychosozialer Beratung; der Beratungsbedarf ist vor der Tx am höchsten; Korrelation zwischen niedriger QoL und hohem Beratungsbedarf - EORTC QLQC30, - Leukämie-SZTspezifisches Modul, - Befragungen über sexuelles Verhalten, Fertilität und über Nachwirkungen - Ergebnisse für Rollenfunktion und kognitive Funktion erheblich niedriger im Vergleich zu einer gleichaltrigen allgemeinen Bevölkerung - Dyspnoe und finanzielle Schwierigkeiten erheblich häufiger in der SZT-Gruppe - verminderte sexuelle Funktionsfähigkeit bei ca. 33% DA: Durchschnittsalter, VAS: Visual analogue scale Tabelle 3.15: Qualitätsmerkmale der prospektiven Studien Allocation Concealme nt V. der Teilneh mer V. der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher Frick et al., 2005, [31] Adäquat Nein Nein Ja Ja Ja 50 % Goetzmann et al., 2006, [40] KS Nein Nein Ja Ja Ja 54 % Bewertung Mittel, das Abbrecherquote sehr hoch Mittel V.: Verblindung, I.c.: Informed consent, K. A.: Keine Angabe, CT: Prospektive kontrollierte Studie, KS: Kohortenstudie 86 3.4. Psychosomatische und psychiatrische Interventionen Die Wartezeit vor der Transplantation ist psychologisch ungeheuer belastend wie auch die nach der Aufnahme Konditionierungsmaßnahmen: Ganzkörperbestrahlung. auf der Station Hochdosis-Chemotherapie Forschung bezüglich des vorzunehmenden und möglichen fraktionierte Einflusses psychologischer Aspekte während der Wartezeit auf den Verlauf der Erkrankung ist praktisch nicht existent (Andrykowski, 1994, [3]). Neuere Studien untersuchten einige der genannten Aspekte und fanden heraus, dass eine depressive Gestimmtheit und geringere soziale Unterstützung - erhoben vor der KMT - mit kürzeren Überlebenszeiten nach der KMT verbunden waren (Colon et al. 1991, [21]). In die gleiche Richtung weisen Ergebnisse einer anderen Studie, die Zusammenhänge zwischen ängstlichen Erwartungen und kürzeren Überlebenszeiten nach der KMT zeigen (Andrykowski et al. 1994, [3]). Das intensivmedizinische Verfahren der Knochenmark- bzw. peripheren Blutstammzelltransplantation birgt für betroffene Patienten, Angehörige, Spender und die Behandlungsteams Heilungschancen, aber auch ernste und langfristige Belastungen. Indikationen für Unterstützungsangebote bestehen bereits vor Beginn der Akutbehandlung bis lange in die Nachsorgephase hinein. 3.4.1. Interventionen während und/oder nach der Transplantation Bewegungstherapie: Körperliche Aktivität führt zu einer erhöhten Leistungsfähigkeit und kann zur Verbesserung der Lebensqualität führen. Prospektive Studien Eine Studie von Baumann et al. [10] aus dem Jahr 2005 bestätigt die positiven Ergebnisse einer Bewegungstherapie bei knochenmarktransplantierten Patienten, sogar unter Bedingungen der aggressiven Chemo- und Radiotherapie während der Isolation (s. Tabellen 3.16 und 3.18). Ziele dieser Studie waren die Erstellung 87 bewegungstherapeutischer Trainingsprogramme, die Erforschung der dadurch entstehenden Einflüsse auf physischer, psychischer und psychosozialer Ebene des Patienten während des gesamten stationären Aufenthaltes bei einer autologen bzw. allogenen hämatopoetischen Stammzelltransplantation und die Evaluation/Definition von Trainingsempfehlungen für SZT-Patienten in der akuten, stationären Phase. Im Rahmen einer prospektiv angelegten randomisierten Studie wurden 64 Probanden bei stationärer Aufnahme in die Studie integriert und in eine Kontroll- oder Trainingsgruppe (KG u. TG) randomisiert. Statistisch zeigte sich eine normale Gruppenverteilung bezüglich der Erkrankung, des Geschlechts, der Art der Transplantation und des Alters. Die Patienten wurden für die stationäre Aufnahme und am Entlassungstag auf Kraft und Ausdauer getestet. 32 Patienten wurden mit der gleichen Anzahl Patienten verglichen, die an einem mäßigen Training teilgenommen hatten. Die Kontrollgruppe absolvierte eine klassische allgemeine Krankengymnastik und die Trainingsgruppe ein bewegungstherapeutisches Alltagstraining plus aerobes Ausdauertraining auf dem Fahrradergometer. In Bezug auf „Ausdauer“ unterscheidet sich die Entwicklung zwischen der TG und KG über den stationären Aufenthalt hoch signifikant (p ± 0,004; Varianzanalyse). Hinsichtlich der Kraft betrug der Verlust bei der TG im Durchschnitt 5,3 %, somit konnte kein signifikanter Abbau erkannt werden. Bei der KG betrug der Verlust über 23 % und war damit hoch signifikant (p = 0,003; t-test). Die Ergebnisse zeigten sehr bedeutende Unterschiede zwischen der Trainingsgruppe und der Kontrollgruppe, da die Trainingsgruppe eine bessere körperliche und psychologische Entwicklung aufwies. Kommentar: Hochwertige prospektive, randomisierte, kontrollierte Studie, ohne Ausschlusskriterien (selbst Patienten mit schweren Komplikationen konnten an der Studie teilnehmen) zur SZT, die die Wirksamkeit einer Bewegungstherapie beschreibt. Um die Auswirkungen körperlicher Betätigung bei erwachsenen allogenen SZTEmpfängern zu untersuchen, wurden von DeFor et al. [23] im Jahr 2007 100 Patienten per Zufallsprinzip entweder für eine strukturierte Wander-Intervention (IG) oder für eine Kontrollgruppe (KG) mit keinem formellen Bewegungsprogramm ausgesucht (siehe Tabellen 3.16 und 3.18). Vom Tag der Aufnahme an wurden die Patienten in der Übungsgruppe gebeten, zweimal am Tag 15 Minuten lang auf ein Laufband zu 88 gehen, während sie im Krankenhaus waren. Nach der Entlassung wurden sie aufgefordert, einmal am Tag 30 Minuten lang zu laufen. Andere sportliche Aktivitäten wurden auch akzeptiert, wie z. B. Yoga, Schwimmen, Tennis, Joggen usw. Die Compliance wurde per Fragebögen 100 Tage nach der Transplantation erhoben. 24 % der IG ging tatsächlich jeden Tag 30 Minuten spazieren und 68% gingen mindestens fünf Mal pro Woche 15 Minuten spazieren, 3 % machten überhaupt keinen Sport. Der häufigste Grund für die Non-Compliance war Übelkeit (42%). Der Effekt des Bewegungsprogramms wurde in erster Linie durch die Veränderung des Karnofsky Index (KI) von der Aufnahme bis zum Tag 100 nach der Transplantation vom behandelnden Arzt gemessen, der ohne eigenes Wissen der Bewegungstherapie zugewiesen wurde (die Ärzte waren verblindet, d. h. sie wussten nicht, ob der Patient tatsächlich das Training absolviert hatte). Die Reduzierung des Karnofsky Index (KI) war bei der Übungsgruppe geringer als bei der Kontrollgruppe: 10 Punkte im Vergleich zu 20 Punkten. Dieser Unterschied war nicht statistisch bedeutend für die gesamte Untersuchungsgruppe (P = 0,21), aber für den Teil der älteren und weniger belastbaren Patienten, die eine non-myeloablative Konditionierung vor der Transplantation bekamen (P = 0,04). 64 % der Patienten der Übungsgruppe, die einen KI unter 90 zum Startzeitpunkt aufwiesen, hatten einen Wert höher oder gleich 90 am Tag 100 im Vergleich zu 18 % der Kontrollgruppe (P = 0,03). 32 % der Patienten mit einen Anfangswert höher oder gleich 90 hatten ebenfalls den gleichen Wert am Tag 100 und zwar in beiden Gruppen (P = 0,99). Die Untersuchung der durch die Fragebogen gemessenen Werte des körperlichen und emotionalen Wohlbefindens der Patienten zum Zeitpunkt der Entlassung verdeutlichte, dass bessere Werte beim körperlichen Wohlbefinden der Übungsgruppe gemessen wurden (P < 0,01). Bei einem Teil der Gruppe mit non-myeloablativen Patienten waren die Werte des körperlichen und emotionalen Wohlbefindens in der Übungsgruppe höher 100 Tage nach der Transplantation (P = 0,02). Die Dauer des Krankenhausaufenthaltes und des Überlebens waren bei beiden Gruppen nicht verschieden. Daraus kann gefolgert werden, dass die Anordnung einer strukturierten Wander-Intervention für Patienten zu einer besseren körperlichen Leistung während der Erholungszeit führen und durch Selbstmessung eine besser wahrgenommene körperliche und emotionale Verfassung erreicht werden kann. Zusätzlich hat Bewegung eine höhere Wirksamkeit auf Patienten, die zu einer Transplantation 89 kommen und weniger belastbar sind. Strukturierte körperliche Übungen könnten sich positiv auf die körperliche und emotionale Erholung nach der Transplantationstherapie auswirken und die Rückkehr der Patienten zu einem gesunden Leben und zur Funktionalität erleichtern. Kommentar: Hochwertige prospektive, randomisierte, kontrollierte Studie zur SZT, die die Wirksamkeit einer Bewegungstherapie beschreibt. Der Verlust an körperlicher Leistung ist ein universelles Problem bei Krebspatienten, die sich einer Chemotherapie unterziehen. Dimeo et al. [26] postulierten, dass diese Schwächung durch Aerobic-Übungen teilweise verhindert werden kann (siehe Tabellen 3.16 und 3.18). In einer randomisierten Studie aus dem Jahr 1997 führten 33 Krebspatienten in der Trainingsgruppe, die eine hoch dosierte Chemotherapie erhielten, gefolgt von einer autologen PBSCT, ein Übungsprogramm durch, das aus Fahrradfahrergometrie in Rückenlage nach einem Intervalltrainingsmuster 30 Minuten täglich während des Krankenhausaufenthaltes bestand. Die Patienten in der Kontrollgruppe (KG, n = 37) führten keine Übung durch. Die maximale körperliche Leistung wurde im Rahmen eines Laufbandtests während der Aufnahme und der Entlassung gemessen. Bei der Aufnahme konnte keine Unterschiede hinsichtlich der körperlichen Leistungsfähigkeit zwischen den beiden beiden Gruppen festgestellt werden. Die Abnahme der Leistung während der Aufenthaltszeit im Krankenhaus war bei der Kontrollgruppe 27 % höher als in der Trainingsgruppe (P = 0,05). Dies führte zu einer bedeutend höheren maximalen körperlichen Leistungsfähigkeit bei den trainierten Patienten zum Zeitpunkt der Entlassung (P = 0,04). Die Dauer von Neutropenie (P = 0,01) und Thrombopenie (P = 0,06), Schwere von Durchfall (P = 0,04), Schmerzgrad (P = 0,01) und die Dauer des Krankenhausaufenthaltes (P = 0,03) waren bei der Trainingsgruppe reduziert. Kommentar: Aerobic-Übungen sollten unmittelbar nach einer hoch dosierten Chemotherapie durchgeführt werden und könnten zum Teil den Verlust von körperlicher Leistungsfähigkeit verhindern. Hochwertige prospektive, randomisierte, kontrollierte Studie zur SZT, die die Wirksamkeit bezüglich der Nebenwirkungen einer Trainingstherapie beschreibt. 90 Courneya et al. [22] gingen in einer im Jahr 1999 veröffentlichten Studie der Frage nach, ob körperliche Betätigung eine wirkungsvolle Strategie für die Rehabilitation von Krebspatienten nach einer hoch dosierten Chemotherapie (HDC) und einer Knochenmarktransplantation (KMT) sein könnte (siehe Tabellen 3.16 und 3.18). Im Mittelpunkt dieser Untersuchung standen das körperliche Wohlbefinden und die medizinischen Folgen bei diesen Patienten. In einer prospektiven Studie wurde der Zusammenhang zwischen der körperlichen Betätigung und unterschiedlichen Lebensqualitäts-Indexen (QoL) bei 25 KMT-Patienten untersucht. Die Teilnehmer füllten wöchentlich ab dem Zeitpunkt der stationären Aufnahme Fragebögen aus und beobachteten die Häufigkeit und die Dauer ihrer Übungen während des Krankenhausaufenthaltes. Statistische Analysen zeigten, dass die körperliche Betätigung während des Krankenhausaufenthaltes mit fast allen QoL-Indexen stark verbunden war, inklusive Verbesserung des körperlichen und psychologischen Wohlbefindens und Verminderung der Depression, der Angst und der Anzahl der Tage des Krankenhausaufenthaltes. Kommentar: Das Resultat daraus ist, dass die körperliche Betätigung positiv mit der QoL von Patienten verbunden sein könnte. Zusammenfassend bedarf die hier beschriebe positive Korrelation der Replikation in weiteren Studien. Review Wiskemann et Huber [134] untersuchten 15 unabhängige Studien aus den Jahren 1986 bis 2007 mit insgesamt rund 609 Patienten in einer im Jahr 2008 veröffentlichten Übersichtsarbeit zur Bewegungstherapie als unterstützende Intervention bei SZT/PBSCT-/KMT-Patienten. Keine Studie berichtete über unerwartete oder negative Effekte (siehe Tabelle 3.17). Die üblichsten Interventionen setzten vereinzelte rhythmische Gymnastikprogramme ein und fanden während oder nach dem Transplantationsprozess statt. Krafttrainingsprogramme und kombinierte Interventionsstrategien wurden seltener untersucht. Überwiegend wurde von einer beachtlichen Verbesserung durch die Bewegungsinterventionen im Bereich körperliche Leistung, Lebensqualität und des Erholungsfähigkeit nach der belastenden Therapie („fatigue status“) der Patienten berichtet. Weitere andere Vorteile wie eine schnellere Erneuerung der immunen Zellen oder weniger schwerwiegende 91 therapiebezogene Nebenwirkungen sind noch in weiteren Studien zu überprüfen. Von den 15 Studien wurden in dieser Dissertation die Studien von Baumann & al., [10], und von DeFor & al., [23], dargestellt. Kunsttherapie siehe Gabriel et al., 2001, [38], im Kapitel „Intervention während der Isolation“. Musiktherapie Durch die Musiktherapie könnte die Angst in einer Vielzahl von akuten medizinischen Situationen reduziert werden. Prospektive Studien In einer randomisierten kontrollierten Studie von 2003 ermittelten Cassileth et al. [18] die Effekte der Musiktherapie auf die Stimmung der Patienten im Vergleich zu einer Standardbehandlung während des stationären Aufenthaltes bei einer hoch dosierten Chemotherapie und einer autologen SZT (HDC/ASZT) (siehe Tabellen 3.16 und 3.18). 69 Patienten mit hämatologischen Malignomen, die für eine HDC/ASZT bei 2 Instituten (Memorial Sloan-Kettering Krebszentrum und Ireland Krebszentrum in Cleveland, Ohio) aufgenommen wurden, wurden randomiziert, um eine Musiktherapie von professionellen Musiktherapeuten oder eine Standardbehandlung zu erhalten. Die Ergebnisse wurden vom ersten Tag an und jeweils 3 Tage nach der Randomisierung durch die Nutzung von Profile of Mood States (POMS) bewertet. Von den 69 Studienteilnehmern waren follow-up Daten von 62 Teilnehmern (90 %) vorhanden. Während ihres stationären Aufenthaltes erzielten die Patienten der Musiktherapiegruppe 28 % geringere Werte auf der kombinierten Angst/Depression Skala (P = 0,065) und 37 % (P = 0,01) beim gesamten Stimmungsstörungswert im Vergleich zu der Kontrollgruppe. Die Autoren schlossen daraus, dass die Musiktherapie eine non-invasive und günstige Intervention ist, die die Stimmungsstörungen bei HDC/ASZT-Patienten zu vermindern scheint. Kommentar: Hochwertige prospektive Studie, die eine positive signifikante Korrelation zwischen Musiktherapie als 92 unterstützende Intervention und Verminderung von Angst und Depression zeigt. Keine Beschreibung der Standardtherapie. Psychosomatisch-psychotherapeutische Interventionen (z. B. Entspannungsübungen, Imaginationen, supportive und kognitiv-behaviorale Interventionen): Prospektive Studien 2005 untersuchte Domann [27] in ihrer Dissertation den Einfluss psychoonkologischer Interventionen auf die Überlebenszeit und die Lebensqualität von Patienten mit allogener Stammzelltransplantation. Die Daten wurden im Rahmen einer prospektiven, longitudinalen Studie erhoben (s. Tabellen 3.16 und 3.18) wobei die Patienten des Transplantationszentrums Tübingen einem ABBA- Untersuchungsdesign (A = Kontrollgruppe, B = Interventionsgruppe) zugeordnet wurden. Von September 1999 bis Dezember 2001 wurden 70 allogen stammzelltransplantierte Patienten für die Studie rekrutiert. Darunter gehörten 34 Patienten zu der Kontrollgruppe (KG), die die medizinische Therapie bekamen, und 36 Patienten zur Interventionsgruppe (IG), die zusätzliche psychoonkologische Interventionen (Entspannungsübungen, Imaginationen, supportive und kognitivbehaviorale Interventionen) erhielten. Medizinische und psychologische Parameter wurden bei Aufnahme auf der Station, bei der Entlassung und bis zu vier Jahre nach der Transplantation erhoben. Die Überlebenszeit wurde mittels einer multivariaten Cox-Regressions-Analyse und die Lebensqualität mit einer Varianzanalyse durch Messwiederholung berechnet. Die IG zeigte einen Überlebensvorteil von 25%, der jedoch keine statische Signifikanz aufwies. Die Lebensqualitätsvariable „role functioning“ war der stärkste Prädiktor für die Überlebenszeit. Im Vergleich zu der KG zeigte die IG im stationären Verlauf eine Verbesserung der Lebensqualität in der Variablen „global health“. Insgesamt wurden die Befunde als Beleg dafür gewertet, dass psychoonkologische Interventionen positive Effekte auf die Lebensqualität haben und dass die Patienten von dem supportiven Angebot profitieren. Frick et al. [30] publizierten 2002 eine Studie (s. Tabellen 3.16 und 3.18) mit dem Ziel, Fragestellungen, Methoden, Zielsetzung 93 und erste Ergebnisse einer psychotherapeutischen Interventionsstudie im Rahmen eines besonderen onkologischen Settings (Hochdosis-Chemotherapie mit autologer Transplantation peripherer Blut-Stammzellen (PBSCT)) darzustellen. In dem Ansatz wurde das „allgemeine“ psychoonkologische Basisangebot als Routine in der Vorbereitung auf eine hämatologische Stammzelltransplantation mit dem „Besonderen“ einer Strategie der Individualisierung durch Arbeit am psychotherapeutischen Fokus verbunden. Die Anwendung kurzzeittherapeutischer Techniken auf die Psychoonkologie sowie Methoden der Erarbeitung eines psychotherapeutischen Fokus bei Tumorpatienten wurden skizziert. Die Effektivität des Ansatzes wurde mittels eines prospektiven Designs geprüft: Vor Beginn der psychoonkologischen PBSCT-Vorbereitung in der Gruppe (Entspannung, Imagination, Psychoedukation) wurde ein Baseline-Befund erhoben, danach erfolgte eine Randomisierung der Patienten in den Gruppen A bzw. B mit psychotherapeutischer Einzelintervention ein bis sechs Monate bzw. sieben bis zwölf Monate nach der PBSCT. Weitere Befragungen fanden während der PBSCT sowie sechs Wochen, drei, sechs und zwölf Monate nach der PBSCT statt. Zusätzlich wurden Patienten, die eine psychotherapeutische Unterstützung ablehnten, sowie die Angehörigen der Patienten untersucht. Mit verschiedenen Fragebögen wurden dabei unter anderem die Lebensqualität, Affektivität und Antrieb, Kausal- und Kontrollattributionen, Imaginationsfähigkeit soziale erfasst. Ca. Unterstützung, 70 Prozent Copingstrategien der Patienten nahmen und die psychotherapeutische Unterstützung in Anspruch. Im Verlauf zeigte sich bei behandelten und unbehandelten Patienten eine Verminderung der Lebensqualitätsfunktionen während der Hochdosis-Zeit mit einer Erholung im Laufe des folgenden Jahres und einer kurzfristigen Verschlechterung nach sechs Monaten. Insgesamt schienen sich „B-Patienten“, die die Einzelsitzungen später bekamen, im Vergleich zu den „A-Patienten“ tendenziell besser zu erholen. Hochsignifikante Korrelationen fanden sich beim ersten Messpunkt zwischen depressivem CopingVerhalten, einer Krankheitsverarbeitung durch Wunschdenken und Bagatellisierung bzw. fatalistisch-externalen Kontrollüberzeugungen und niedrigen Werten auf verschiedenen Funktionsskalen. Im Bereich der Symptomskalen neigten Patienten mit der Überzeugung, selbst etwas für ihre Behandlung tun zu können und die die Psychotherapie ablehnten, zu einer stärkeren Symptombildung. 94 Kommentar: Prospektive randomisierte Studie, die die Notwendigkeit einer auf die typischen Phasen der Transplantation und auf den individuellen Behandlungsfokus abgestimmten psychotherapeutischen Unterstützung betont. Hier zeigt sich, dass Patienten nach der Transplantation eher spät von einer psychotherapeutischen Intervention profitieren als früh. Eine mögliche Erklärung wäre, dass in der Zeit nach der Transplantation die schweren Nebenwirkungen der Behandlung und der daraus resultierende körperlicher Zustand den Patienten hindern, daran teilzunehmen. Tschuschke et al. [126] untersuchten im Jahr 1999 in einer prospektiven Studie die Zusammenhänge zwischen Coping-Strategien - Bewältigungsverhalten -und Langzeitüberleben bei der allogenen Knochenmarktransplantation (s. Tabellen 3.16 und 3.18). Ziel des Projekts war die prospektive Überprüfung der wechselseitigen Beeinflussungen vom Stadium der Erkrankung (1), in dem eine Transplantation durchgeführt wurde, von hämatologischen Kennwerten (2), soziodemographischen Variablen (3) und Krankheitsbewältigungsstrategien (Abwehr, Coping). Die Untersuchung umfasst 52 erwachsene Leukämie-Patienten mit den folgenden drei Diagnosen: AML, ALL und CML mit einem HLA-identischen Geschwisterspender, die sich einer allogenen KMT in der KMT-Einheit der Universität Ulm unterzogen hatten. Die Stichprobe umfasst zu t1 33 Patienten (7 ALL-Patienten und 26 AMLPatienten) sowie 19 CML-Patienten. 35 Patienten befanden sich zum Transplantationszeitpunkt in der ersten Remission bzw. ersten chronischen Phase, 17 wurden im fortgeschrittenen Krankheitsstadium transplantiert. Das Median-Alter der Patienten lag zum Zeitpunkt der Transplantation bei 38 Jahren, das Median-Intervall von der Diagnose bis zur Transplantation betrug 303 Tage. 21 der 52 Patienten verstarben. Die Median-Überlebenszeit der 31 Survivors betrug zum Untersuchungszeitpunkt 3 Jahre und 4 Monate, für die Non-Survivors ungefähr 6 Monate. Daten wurden im Rahmen von standardisierten Interviews zu mehreren Zeitpunkten über einen Zeitraum von vier Jahren zwischen Mai 1990 und Mai 1994 erhoben. Die Interviews wurden nach dem Ulmer Coping-Manual (UCM) bewertet (Tschuschke et al., 1996, [124]). Dieses Verfahren erlaubt, die subjektive psychosoziale Situation der Patienten sowie ihre diesbezüglich eingesetzten CopingStrategien objektiv einzuschätzen. Die intensiv trainierten Rater (Psychologen) waren blind gegenüber dem Erkrankungsverlauf. 95 Die Bedeutung der signifikant diskriminierten Variablen - Ablenkung von der Krankheit, Stadium der Erkrankung und Fighting Spirit - zwischen Langzeitüberlebenden und verstorbenen Patienten wurde mittels einer Cox-Regressionsanalyse getestet. Es ließ sich bestätigen, dass ein höheres Niveau an Ablenkung von der Krankheit - Krankheitsbewältigungsstrategien vor der KMT - ein negativer Prädiktor für Langzeitüberleben ist. Patienten in der niedrigeren Ablenkungsgruppe überlebten signifikant länger (ungefähr 72 %) als Patienten in der hohen Ablenkungsgruppe (ca. 44 %). Gleichfalls ergab sich, dass Fighting Spirit ebenfalls einen prädiktiven Wert bezüglich der Überlebenszeit hat. Patienten in der Gruppe mit höherem Fighting Spirit hatten eine signifikant höhere Überlebensrate (ca. 68 %) als Patienten in der niedrigeren Fighting Spirit-Gruppe (ca. 46 %). Jene Patienten, die einen Fighting Spirit aktivierten, hatten eine optimale Prognose. Kommentar: Hochwertige und umfassende Studie mit ausführlicher Beschreibung und Vergleich beider Gruppen - Survivors und Non-Survivors - die spezifische psychologische Faktoren identifizierte, die das Überleben von onkologischen Patienten beeinflussen. 96 Tabelle 3.16: Übersicht prospektiver Studien: Interventionen während/nach der Transplantation Autoren Stichprobe Design Randomisierte kontrollierte Studie Domann, Intervention: ABBA2005, EntspannungsUntersuchungsdesign übungen, (A = KG, B = IG), [27] Imaginationen, Intention-to-treat supportive und Analyse, kognitiv2 Jahre follow-up behaviorale insgesamt 11 MZP: Intervention. (T1) bei der Aufnahme, stationär 70 allogene SZT zur Tx, (T2) bei Patienten, DA: Entlassung, (T3) 3 M, 40,5 Jahre (T6) 6 M, (T9) 9 M, 39 starben und 8 (T12) 12 M, (T15) 15 verließen die M, (T18) 18 M, (T21) Studie oder nicht 21 M, (T24) 24 M mehr erreichbar nach Tx Methodik Ergebnisse standardisierte Interviews, Fragebögen: HADS, POMS, PAT, HDC-19, EORTC-QLQ-C30, FEMKO, MACS, Fremdratings - Hypothese, dass IG signifikant längere ÜZ hat als KG, nicht bestätigt -Verbesserung der Lebensqualität in der Variable „global health“ in der IG Fragebögen: QLQ-C-30, FKV, KKG - hoch signifikante Korrelationen beim ersten Messpunkt zwischen depressivem Coping-Verhalten und niedrigen Werten auf verschiedenen Funktionsskalen - 70 % der Patienten nahmen die psychotherapeutisc he Unterstützung in Anspruch - Kraftmessdose - Ausdauertest: modifizierte WHO-Test - EORTC QLQC30 IG (mit körperlichem Training) zeigte signif. bessere körperliche und psychosoziale Entwicklung als KG: 37 Patienten IG: 36 Patienten Frick et al. 2002, [30] am Ende der Studien TQ: 32,86 % Attrition inadäquat Intervention: Psychotherapie 103 KMTPatienten Randomisierung zwischen Gruppen A und B angegeben keine Angabe über Sterbe- und Abbrecherrate Baumann et al., 2005, [10] Intervention: Bewegungstherapie 49 von 64 autologen und ABC-Studiendesign A: Psychotherapeutische Einzelintervention (Entspannung, Imagination, Psychoedukation) zwischen Monaten 1 bis 6 B: Die selben Interventionen zwischen Monaten 7 bis 12 C: Patienten, die eine Psychotherapie ablehnen Untersuchung: (t1) vor KMT, (t2) am Tx, (t3) 6 Wochen, (t4) 3 Monate, (t5) 6 Monate und (t6) 12 Monate nach T - Randomisierung Patienten am Aufnahme- und Entlassungstag auf Kraft und Ausdauer getestet 97 allogenen SZTPatienten, 15 verstarben, Auswertung von 49 Probanden TG: n = 24 KG: n = 25 DeFor et al., 2007, [23] keine Ausschlusskriterien Intervention: Bewegungstherapie 85 (t1) und 75 (t2) von 100 allogenen SZT Patienten, DA: 47 Jahre IG: n = 43 (t1) und 39 (t2) von 51 KG: n = 42 (t1) und 36 (t2) von 49 in der KG - Lebensqualität: t1: t-6, t2: t+1, t3: t+8, t4: t+22 und dann alle 14 Tage bis zur Entlassung Untersuchung am: - (t1): Tag der Aufnahme vor der Tx - (t2) 100 Tage nach der Transplantation Karnofsky Index KG - Karnosfky Index (KI) - Fragebogen Untersuchung am: - (t1) Tag der Entlassung - (t2) 100 Tage nach der Tx für den Fragebogen Randomisierung und Verblindung der Ärzte angegeben der häufigste Grund für die Non-Compliance war Übelkeit (42 %) Dimeo et al., 1997, [26] Intervention: Bewegungstherapie Intention-to-treat Analyse während der KA 60 von 70 autologen PBSCT-Patienten TG: n = 33, DA: 39 Jahre, davon 4 brachen ab, 1 starb KG: n = 37, DA: 40 Jahre, davon 4 brachen ab - kardiologische Untersuchungen Blutuntersuchungen, experimentelle Untersuchung Attrition adäquat Tschuschke et al., 1999, [126] 52 allogene Tx Patienten mit HLA-identischen 5 Messpunkte: t1 = unmittelbar vor KMT, 98 - standardisierte und prospektive Messungen von - Verminderung des KI kleiner bei IG als bei KG: statistisch bedeutend für ältere und weniger belastbare Patienten, die eine non-myeloablative Konditionierung vor der Transplantation (P = 0,04) bekamen - Dauer des KA und des ÜZ nicht unterschiedlich zwischen den beiden Gruppen - zum Zeitpunkt der Entlassung bessere Werte beim körperlichen Wohlbefinden bei der IG (P < 0,01) - signifikant höhere maximale körperliche Leistung bei den trainierten Patienten bei der Entlassung (P = 0,04) - signifikante Verminderung bei der Dauer von Neutropenie (P = 0,01) und Thrombopenie (0,06), Schwere von Durchfall (P = 0,04), Schmerzgrad (P = 0,01) und die Dauer des KA (P = 0,03) bei der Trainingsgruppe - Verbesserung der Lebensqualität - höheres Niveau an Ablenkung von der Krankheit Cassileth et al., 2003, [18] GS, homogene Stichprobe mit Ein- und Ausschlusskriterien, 21 verstarben t2 = unmittelbar vor Entlassung aus dem KH t3 = 100 Tage nach Tx t4 = 1 J nach KMT t5 = 3 J nach KMT Coping - Expert-Ratings von semistrukturierten Interviews - die Rater (Psychologen) waren blind gegenüber dem Verlauf der Erkrankung, dem Rehabilitationsprozess und möglichen Komplikationen Intervention: Musiktherapie Untersuchungen am: T1: 2 T vor Tx, T2: am Tag der Tx (Tage 0), T3: am Tag der ersten Sitzung und alle 3 Tage bis Tag 16, 5 MusiktherapieSitzungen im Durchschnitt pro Patient POMS 62 von 69 HDC/ASZT Patienten Randomisierung angegeben UG: n = 36, 2 brachen ab KG: n = 33, 5 brachen ab Verblindung unmöglich bei Musiktherapie Prospektive, nicht kontrollierte Studien Courneya Intervention: Kohortenstudie et al., 1999, Bewegungsthera- - (t1) Aufnahme vor [22] pie KMT, während der Konditionierung 25 von 39 HDC - (t2) 1. Woche nach und autologen Tx KMT-Patienten, - (t3) 2. Woche nach DA: 47,16 Jahre Tx demographischer Fragebogen, Fragebogen: FAC-BMT, ABS, SWLS, CES-D, STAI, Patienten-Akte - Ablehnung von KBS vor der KMT als negativer Prädiktor für Langzeitüberleben - positive hoch signifikante Korrelation zwischen Patienten in der Gruppe mit höherem „Fighting Spirit“ und der Überlebensrate (ca. 68 %) gegenüber Patienten in der niedrigeren „Fighting Spirit“Gruppe (ca. 46 %) - bei Patienten der Musiktherapiegruppe 28 % weniger Angst/Depression (P = 0,065) und 37 % weniger (P = 0,01) beim gesamten Stimmungsstörungswert im Vergleich zu der Kontrollgruppe signifikant positive Korrelation zwischen körperlicher Betätigung während des KA mit fast allen QoL Indexen, inklusive des körperlichen und des psychologischen Wohlbefindens, Depression, Angst und die Anzahl der Tage des KA (t1) n = 39 (t2) n = 25, von den 14 Patienten, die den 2. Fragebogen nicht ausfüllten, 4 brachen ab und 10 waren schon entlassen (t3) n = 14 TG: Trainingsgruppe, ÜZ: Überlebenszeit, LZÜ: Langzeitüberleben, KH: Krankenhaus, GS: Geschwister-Spender, KBS: Krankheitsbewältigungsstrategien, KI: Karnofsky Index, KA: Krankenhausaufenthalt, DA: Durchschnittsalter, MZP: Messzeitpunkte, M: Monate, PAT: Fragen zur aktuellen und bisherigen Lebenssituation – Eigenentwicklung 99 Tabelle 3.17: Charakteristika Metaanalyse: Interventionen während/nach der Transplantation Autoren Studien Teilnehmer Publikationszeitraum Wiskemann & Huber, 2008, [134] 15 609 PBSCT/SZT-/KMTPatienten (DA: 41,4 Jahre) 55 Patienten starben während der Beobachtung szeit (5 %) 1986 - 2007 Anteil RS und QS oder PS (%) RS und QS: 47 % PS (alle RCT, 8): 53 % Ergebnisse - 3 Studien: die körperliche Aktivität scheint einen stabilisierenden Effekt auf die körperliche Leistung während des KA zu haben - 5 Studien: positive Korrelation zwischen körperlicher Aktivität und psychosozialen Variablen - 4 Studien: signifikante Verbesserung der Lebensqualität DA: Durchschnittsalter, RS: Retrospektive Studien, QS: Querschnittstudien, PS: Prospektive Studien, RCT: Randomisierte kontrollierte Studien, KA: Krankenhausaufenthalt Tabelle 3.18: Qualitätsmerkmale der prospektiven Studien Domann, 2005, [27] Frick et al., 2002, [30] Baumann et al. 2005, [10] DeFor et al., 2007, [23] Dimeo et al., 1997, [26] Tschuschke et al., 1999, [126] Cassileth et al. 2003, [18] Courneya et al., 1999 [22] Allocation Concealme nt V. der Teilneh mer V. der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher Adäquat Nein Nein Ja Ja Ja 67,14 % Unklar Nein Nein Ja Ja Ja K. A. Adäquat Nein Nein Ja Ja Ja 23,4 % Hoch Adäquat Nein Ja Ja Ja Ja t1: 15 % t2: 25 % Hoch Adäquat Nein Nein Ja Nein Ja 14,3 % Hoch Adäquat Nein Ja Ja Ja Ja 6% Hoch Adäquat Nein Nein Ja Ja Ja 10 % Hoch Ja t2: 35,9 % und t3: 69,1 % KS Nein Nein Ja Ja V.: Verblindung, I.c.: Informed consent, K. A.: Keine Angabe, KS: Kohortenstudie 100 Bewertung Mittel Mittel Mittel 3.4.2. Interventionen zur Reduzierung von Schmerzen, Übelkeit und Erbrechen In der Literatur sind zahlreiche Untersuchungen beschrieben, die sich mit der Reduktion chronischer und akuter Schmerzen bei verschiedenen Krankheitsbildern mittels psychologischer Maßnahmen beschäftigen und deren Wirksamkeit nachgewiesen werden kann. Allerdings sind Studien zur psychotherapeutischen Linderung tumorassoziierter Schmerzen recht spärlich. Größere kontrollierte Studien zur psychologischen Intervention bei tumor- oder therapiebedingten Schmerzen und zu anderen aversiven Nebenwirkungen wie Nausea und Erbrechen unter den Bedingungen einer Knochenmarktransplantation fehlen. Die Knochenmarktransplantation und die Stammzelltransplantation werden immer mehr zu einer üblichen Behandlung für eine Reihe hämatologischer Störungen. Der Behandlungsprozess ist nicht harmlos. Sowohl die physiologischen als auch die psychologischen therapiebezogenen Nebenwirkungen sind üblich, schmerzhaft und sogar lebensbedrohlich. Übelkeit und Erbrechen nach der Zytostatikagabe stellen trotz hochwirksamer antiemetischer Medikation für viele Patienten ebenfalls eine besondere Belastung dar. In schweren Fällen können die Compliance und die Therapiemotivation des Patienten sowie seine aktive Mitwirkung an der Therapie beeinträchtigt sein ([105]). Prospektive Studien Grulke [43] verglich 1997 die schmerzreduzierenden Wirkungen von kognitivbehavioralen Interventionen mit gesprächstherapeutischen Interventionen bei Patienten nach einer Knochenmarktransplantation in einer klinischen kontrollierten Studie (siehe Tabellen 3.19 und 3.20). Insgesamt 120 Patienten wurden randomisiert und einer der beiden Interventionsformen zugewiesen. Bei 53 Teilnehmern wurden zu vier Messzeitpunkten Daten zu Schmerz, Angst, Depression und Persönlichkeit im Rahmen von halbstrukturierten Interviews und mit Hilfe einer Fragebogenbatterie erhoben. Ergänzt wurden die Daten durch Fremdratings von Ärzten, Pflegepersonal und Angehörigen zum Schmerzgeschehen. Die Analyse ergab keine Hinweise auf eine schmerzreduzierende und nebenwirkungslindernde (Übelkeit, Erbrechen) 101 Wirkung oder auf eine die Krankheitsbewältigung verbessernde Wirkung der psychologischen Interventionen. Positiv wirkten sich psychologische Interventionen – insbesondere die gesprächstherapeutische Intervention – bezüglich der Dimensionen Angst und Depression aus. Kommentar: Hochwertige prospektive Langzeitstudie zur SZT, die hinsichtlich des Ausmaßes der Beeinträchtigung durch Angst und Depression die Wirksamkeit eines Interventionsprogramms beschreibt. Im gegensatz zu anderen Studien konnte keine signifikante Minderung der Schmerzen erzielt werden. Eine kontrollierte Therapiestudie wurde von Syrjala et al. (1992) [118] bei akuten behandlungsbedingten Tumorschmerzen durchgeführt. Bei 45 hämatologischen Patienten bezüglich einer KMT gelang es, durch Hypnose (Entspannungsinduktion, schmerzlindernde Suggestionen) intensive Mucositisschmerzen signifikant zu reduzieren. Diese Befunde ließen sich bei 94 Patienten replizieren (Syrjala et al. 1995, [119]). 1992 hatten Syrjala et al. [118] 67 KMT-Patienten mit hämatologischen Malignomen per Zufallsprinzip einer von 4 Gruppen vor dem Beginn der Konditionierungsphase der Transplantation zugeteilt (siehe Tabellen 3.19 und 3.21): (1) Hypnose-Training (HYP), (2) kognitiv-behaviorale Bewältigungsstrategien (CB), (3) Kontakt mit dem Therapeuten als Kontrollgruppe (TC) oder (4) die übliche Behandlung (TAU: keine Therapiekontrolle). Die Patienten wurden nach den Bewertungen der körperlichen Funktion (Sickness Impact Profile: SIP) und der psychologischen Funktion (Brief Symptom Inventory: BSI) zugeordnet. Diese Bewertungen wurden anschließend als Kovariablen bei den Analysen verwendet. Die biodemographischen Variablen schlossen Geschlecht, Alter und eine Risikovariable, die sich auf die Diagnose sowie die Anzahl von Remissionen und Rezidiven bezog, ein. Die Patienten der Gruppen HYP, CB und TC trafen einen Psychologen aus der Klinik für 2 ambulante Vortransplantations-Trainingssitzungen und 10 stationäre „booster“ Sitzungen während des Verlaufs der Transplantation. 45 Patienten beendeten die Studie. Die Untersuchungen der Hauptstudienvariablen zeigten, dass die Hypnose erfolgreich bei der Minderung des berichteten Schmerzes bei den Patienten war, die einer KMT unterzogen wurden. Das SIP und das BSI vor der Transplantation zeigten sich als 102 effiziente Prädiktoren der körperlichen Symptome des Patienten. Übelkeit, Erbrechen und die Nutzung von Opioiden unterschieden sich nicht erheblich zwischen den Behandlungsgruppen. Die kognitiv-behaviorale Intervention, wie sie in dieser Studie verwendet wurde, war nicht effizient bei der Minderung der gemessenen Symptome. Kommentar: Hochwertige prospektive Langzeitstudie zur SZT, die hinsichtlich des Ausmaßes der Beeinträchtigung durch Schmerz die Wirksamkeit eines Interventionsprogramms beschreibt. Syrjala et al. [119] verglichen in einer Studie aus dem Jahr 1995 (s. Tabellen 3.19 und 3.21) die Schmerzen erfasst durch die visuelle Analogskala bei der Mundschleimhaut-Mukositis bei 4 Gruppen von Krebspatienten, die einer KMT unterzogen werden: (1) übliche Behandlung bei der Kontrollgruppe („Treatment as usual control“), (2) therapeutische Unterstützung als Gespräche mit einem Psychotherapeut, (3) Entspannung und imaginative Verfahren und (4) ein Training mit kognitiven Verhaltenskompetenzen, das Entspannung und ein imaginatives Verfahren beinhaltet. Insgesamt 94 Patienten beendeten die Studie, die aus 2 Trainingssitzungen vor der Behandlung sowie 2 Mal wöchentlichen „booster“ Sitzungen während der ersten 5 Wochen der Behandlung besteht. Die Ergebnisse bestätigen die Hypothese, dass Patienten, die entweder Entspannung und das imaginative Verfahren bekamen, oder Patienten, die am Training mit kognitiven Verhaltenskompetenzen teilnahmen, weniger Schmerzen zeigten als die Patienten in den anderen zwei Gruppen (Gruppen 1 und 2). Die Hypothese, dass das Training mit kognitiven Verhaltenskompetenzen einen zusätzlichen Effekt über die Entspannung hinaus und das imaginative Verfahren alleine hat, wurde nicht bestätigt. Der durchschnittliche berichtete VAS-Schmerzwert bei der Gruppe 2 (therapeutische Unterstützung) war weder signifikant niedriger als bei der Kontrollgruppe 1 (p = 0,103) noch signifikant höher als bei den Trainingsgruppen 3 und 4. Die PatientenBerichte über die relative Nützlichkeit der Interventionen für die Bewältigung von Schmerz und Übelkeit stimmten mit den Ergebnissen der VAS-Berichte überein. Basierend auf diesen Ergebnissen schließen sie daraus, dass das Training durch Entspannung und das imaginative Verfahren die krebsbezogenen Schmerzen reduziert. 103 Kommentar: Prospektive Langzeitstudie zur SZT, die hinsichtlich des Ausmaßes der Beeinträchtigung durch Schmerzen die Wirksamkeit eines Interventionsprogramms beschreibt. Bailer et al. [9] untersuchten in einer im Jahr 2007 veröffentlichten Studie (siehe Tabellen 3.19 und 3.21) die Wirksamkeit eines komplexen verhaltensmedizinisch orientierten Interventionsprogramms bei 115 allogenen SZT-Patienten. Als Zielkriterium zur Evaluation der Intervention legten die Autoren die subjektiv erlebte Schwere der Belastungen durch Übelkeit und Erbrechen fest und verglichen die Interventionsgruppe mit einer Kontrollgruppe. Die Patienten wurden im Rahmen einer umfangreichen kontrollierten Langzeitstudie bei Aufnahme und bei Entlassung, dann regelmäßig alle drei bis sechs Monate bis zwei Jahre nach der HSZT per semistrukturiertem Interview und Fragebogenpaket (Ulmer Coping Manual, die MACScale, HADS, POMS und EORTC-QLQ-C30, Grulke, 2007, [48]) befragt. Die vorliegende Darstellung bezieht sich auf die stationäre Zeit, in der die Intervention durchgeführt wurde. Die Patienten wurden zweimal wöchentlich für ein Kurzinterview sowie zum Ausgeben und Einsammeln von Fragebögen aufgesucht. Durch diese persönliche Kontaktaufnahme sollte die Compliance zur Mitwirkung an der Studie auch bei den Patienten der Kontrollgruppe aufrechterhalten werden. Während des stationären Aufenthaltes trugen die Patienten täglich ihre Belastung durch Übelkeit und Erbrechen in einem Tagebuch ein. Die Interventions- und Kontrollgruppe unterschieden sich zum Studienbeginn nicht bezüglich der Symptomatik, soziodemographischen, medizinischen und psychologischen Variablen. So variierten die Werte auf der Skala „Übelkeit und Erbrechen“ im Fragebogen EORTC QLQ-C30 ([1]) statistisch nicht bedeutsam (p > 0,35, U-Test, zweiseitig) zwischen den beiden Gruppen. Wenn man Interventions- und Kontrollgruppe hinsichtlich der Zielkriterien vergleicht, wird deutlich, dass die Unterschiede durchgängig gering sind. Signifikante Differenzen resultieren für Erbrechen in der Isolationsphase (p = 0,02) und im Gesamtzeitraum (p = 0,04). Tendenzen sind für Übelkeit in der Vortransplantationsphase, der Isolationsphase und im Gesamtzeitraum erkennbar (0,09 < p < 0,12). Im Vergleich mit der „treatment as usual“-Gruppe waren Übelkeit und Erbrechen während der zwei ersten Wochen nach der Transplantation in der Interventionsgruppe weniger stark ausgeprägt. 104 Kommentar: Hochwertige prospektive Langzeitstudie zur SZT, die hinsichtlich des Ausmaßes der Beeinträchtigung durch Übelkeit und Erbrechen die Wirksamkeit eines Interventionsprogramms beschreibt. In neuen Untersuchungen wurde festgestellt, dass KMT-Patienten milde bis schwere Schmerzen aufgrund einer Mukositis erleben, die durch die Behandlung verursacht wird, und das trotz einer Schmerztherapie. Ein emotionales Leiden während der Behandlung von KMT-Patienten wird ebenfalls weitgehend erkannt. In einer longitudinalen prospektiven Studie aus dem Jahr 2002 untersuchten SchulzKindermann et al. [107] mehrere biomedizinische, psychologische und soziale Variablen als mögliche Prädiktoren für die Stärke von Mundschmerzen und Angstzuständen während der Behandlung bei 63 KMT-/SZT-Patienten (siehe Tabellen 3.19 und 3.21). Die möglichen biomedizinischen Prädiktoren beinhalteten biomedizinische Risiken wie Mukositis, Transplantationsart, Ganzkörperbestrahlung sowie Alter und Geschlecht. Die psychologischen Prädiktoren waren Depression (BDI), psychische Störungen, chronischer Stress und finanzielle Ressourcen im alltäglichen Leben (KISS), schmerzbezogenes Bewältigungsverhalten (KPI-17) und soziale Unterstützung (ISSS). Bei den sozialen Variablen wurden Bildung, eheliche Beziehung und Lebenssituation bewertet. Die maßgeblichen Variablen waren die Stärke von Mundschmerzen und Angstzuständen, die täglich anhand einer numerischen Selbstbewertungs-Skala 24 Tage lang nach der Transplantation gemessen wurden. Im Rahmen einer schrittweisen Regressionsberechnung wurden in Woche 1 und 3 nach der Transplantation bis zu 47 % der Varianz der täglich erhobenen Angstsymptomatik durch psychologische und soziale Faktoren erklärt. In Woche 2 beeinflussten eher medizinische Variablen die psychische Befindlichkeit. Während die biomedizinischen Variablen ihre Aussagekraft im Laufe der zweiten Woche nach der KMT gezeigt haben, waren die psychologischen Prädiktoren wichtiger während der frühen und späten Phase der Behandlung. Die täglichen Angstzustände wurden am besten von den psychologischen und sozialen Variablen prophezeit. Bei Transplantationsart, den biomedizinischen Variablen Ganzkörperbestrahlung und wurde Alter Mukositis am stärksten neben mit Mundschmerzen verbunden. Bei den psychologischen Variablen war der KMT bezogene Distress („BMT-related distress“) der wichtigste Prädiktor, zusammen mit 105 den Ressourcen im Privatleben oder bei der Arbeit und die Art wie der Patient den Schmerz bewältigt als zusätzliche bedeutende Prädiktoren. Kommentar: Prospektive Studie, die die Aussagekraft von medizinischen und psychosozialen Variablen zur Vorhersage von Schmerz und Belastung bei einer allogenen und autologen SZT untersucht. 106 Tabelle 3.19: Prospektive Studien: Intervention zur Reduzierung von Schmerzen, Übelkeit und Erbrechen Autoren Stichprobe Randomisierte kontrollierte Studien Grulke, Intervention: Kognitivbehaviorale und 1997, [43] gesprächstherapeutische Interventionen 120 Patienten Einteilung in 2 Gruppen: - kognitiv-behaviorale Interventionen - gesprächstherapeutische Interventionen 53 Patienten Syrjala et al., 1995, [119] Syrjala et al., 1992, [118] Design Methodik Ergebnisse Randomisierung halbstrukturierte Interviews und Fragebögen Fremdratings - keine Hinweise auf eine schmerzreduzierende und nebenwirkungslindernde (Übelkeit, Erbrechen) Wirkung oder auf eine die Krankheitsbewältigung verbessernde Wirkung der psychologischen Interventionen - positive Wirkung der psychologischen Interventionen – insbesondere die gesprächstherapeutische Intervention – bezüglich der Dimensionen Angst und Depression - Patienten aus (3) und (4) bekamen weniger Schmerzen als Patienten aus (1) oder (2) - die Hypothese, dass das Training mit kognitiven Verhaltenskompetenzen einen zusätzlichen Effekt über die Entspannung hinaus und das imaginative Verfahren alleine hat, wurde nicht bestätigt 4 Messzeitpunkte: - (t1) vor stationärer Aufnahme - (t2) während der Isolationsphase - (t3) zur Entlassung - (t4) 6 Monate nach Entlassung 94 Patienten in 4 Gruppen eingeteilt: - 1. KG mit üblicher Behandlung - 2. therapeutische Unterstützung - 3. Entspannung und imaginative Verfahren - 4. Training mit kognitiven Verhaltenskompetenzen (mit Entspannung und imaginatives Verfahren) Attrition adäquat Intervention: HypnoseTraining und Kognitivbehaviorale Intervention Randomisierung Vergleich der 4 Gruppen miteinander 45 KMT-Patienten von 67 Patienten (DA: 32,7 Jahre) in 4 Gruppen eingeteilt: - 1. Hypnose-Training, n = 12 - 2. kognitivbehaviorale Bewältigungsstrategien, n = 11 - 3. KG: Kontakt mit dem Therapeuten, n = 12 - 4. übliche Behandlung, n = 10 4 Messungen (t1) 1 Woche vor Tx (t2) 1 Woche nach Tx (t3) 2 Woche nach Tx (t4) 3 Woche nach Tx VASSchmerzwert, Oral Mucositis Index, SCL-90-R 4 Messungen: (t1): Tag -10 bis -1, vor der Tx (t2): Tag der Tx bis 5 (t3): Tag 6 bis 16 (t4): Tag 17 bis 22 Randomisierung Vergleich der 4 Gruppen miteinander 107 SIP, BSI, VAS - Hypnose erfolgreich bei der Minderung des Schmerzes - das SIP und das BSI vor der Tx zeigten sich als effiziente Prädiktoren der körperlichen Symptome des Patienten - Übelkeit, Erbrechen und die Nutzung von Opioiden unterschieden sich nicht erheblich zwischen den Behandlungsgruppen - die kognitivbehaviorale Intervention war nicht effizient hinsichtlich Symptomminderung Bailer et al., 2007, [9] TQ: 70 % Intervention: Verhaltenstherapie 115 allogene HSZTPatienten von 140, in 2 Gruppen eingeteilt. 10 Abbrecher, 15 verstarben - Intention-totreat Analyse Randomisierung Vergleich von 2 Gruppen - ABBA-Design Kurzinterviews, Fragebögen PatientenTagebuch - in der IG war der Belastungsverlauf durch Ü & E weniger deutlich ausgeprägt - Wirkung am höchsten während der Isolationsphase - insgesamt blieb jedoch das Ausmaß der Effekte hinter den Erwartungen zurück halbstrukturiertes Interview, BDI, BMT-Distress Questionnaire, KISS, KIP-17, ISSS, NRS - psychologische und soziale Variablen wichtige Prädiktoren neben den biomedizinischen Variablen für Mundschmerzen - biomedizinische Variablen wichtigste Prädiktoren während 2. Woche nach der KMT - psychologische Prädiktoren wichtiger während der frühen und späten Phase der Behandlung - Angstzustände am besten von den psychologischen und sozialen Variablen vorhergesagt 4 Messzeitpunkte mit 7 Monaten Abstand - tägliche Einschätzung der Beeinträchtigung durch Übelkeit und Erbrechen Prospektive, nicht kontrollierte Studie Schulz63 PBSCT-/KMTKindermann /SZT-Patienten (allogen et al., 2002, und autolog), DA: 40 Jahre [107] Kohortenstudie 3 Messungen: - Woche 1 von Tag der Tx bis 7. Tag nach KMT, - Woche 2 von Tag 8 bis Tag 14, -Woche 3 von Tag 15 bis Tag 21 Ü & E: Übelkeit und Erbrechen, DA: Durchschnittsalter, Tx: Transplantation Retrospektive Studien Sahler et al. [101] veröffentlichten 2003 eine Pilotstudie (s. Tabelle 3.20) mit dem Ziel, den Einfluss der Musiktherapie und des oder eines imaginativen Verfahrens bei Patienten einer KMT-Abteilung auf die Häufigkeit und Stärke des Schmerzes und der Übelkeit, zwei übliche Nebenwirkungen, zu untersuchen. Die Musiktherapie („Moving, Playing, Imitation and Improvisation and Music-assisted relaxation imagery) besteht in der verschriebenen Nutzung der Musik, um bei der Prävention 108 oder Reduzierung der körperlichen, psychologischen oder kognitiven Probleme zu helfen. Das imaginative Verfahren, wie es in dieser Studie benutzt wurde, besteht aus einer einfachen Visualisation und direkten imaginativen Suggestionen. Die Interventionen bestanden aus 2 Sitzungen pro Woche von 45 minütiger musikunterstützter Relaxation und von Relaxation durch ein imaginatives Verfahren mit einem erfahrenen Musiktherapeuten vom Tag der Aufnahme in die Studie bis zur Entlassung. Zur Schmerzmessung und Messung der Übelkeit diente eine visuelle Analogskala (VAS) vor und nach den beiden oben genannten Interventionen. 23 Patienten nahmen teil und wurden mit einer Kontrollgruppe von 19 Patienten verglichen. Die selbst beurteilten Schmerzen und Übelkeit nahmen stark ab nach Musik/Relaxation durch imaginatives Verfahren im Vergleich zu den Werten vor der Intervention. Die Kontrollgruppe erhielt keine Intervention. Die Entgraftment-Zeit (siehe Glossar) betrug 15,5 Tage in der Kontrollgruppe und 13,5 Tage in der Untersuchungsgruppe (p < 0,01). Im Rahmen der Studie wurde deutlich, dass die Musiktherapie mit Relaxation durch ein imaginatives Verfahren bei sehr kranken Patienten in einer KMT-Abteilung erfolgreich eingesetzt werden kann. Darüber hinaus besitzt die Intervention positive Effekte bei der Patientenwahrnehmung von Schmerzen und Übelkeit. Kommentar: Retrospektive Studie, keine Randomisierung, keine Angabe von Persönlichkeitsmerkmalen oder von anderen Faktoren, die die Ergebnisse der KMT beeinflussen könnten. Tabelle 3.20: Retrospektive Studien: Intervention zur Reduzierung von Schmerzen, Übelkeit und Erbrechen Autoren Sahler et al., 2003, [101] Stichprobe 23 KMT-Patient, 4 Jahre alt oder älter in der Untersuchungsgruppe (DA: 47,5 Jahre), keine genauen Angaben zur Zahl der Kinder 19 in der Kontrollgruppe Design Fall-KontrollStudie, 5 Messungen: die erste 5 Tage nach der KMT, dann im Durchschnitt alle 5T 109 Methodik VAS vor und nach den beiden Interventionen, 2 Sitzungen pro Woche Ergebnisse selbst beurteilte Schmerzen und Übelkeit nahmen stark ab Tabelle 3.21: Qualitätsmerkmale der prospektiven Studien Allocation Concealme nt V. der Teilneh mer V. der Auswertung/ Behandler Angabe der baseline Daten Grulke, 1997, [43] Adäquat Nein Nein Ja Ja Ja 55,8 % Syrjala et al., 1995, [119] Adäquat Nein Nein Ja Ja Ja 41,6 % Mittel Abbrecherquote zu hoch Adäquat Nein Nein Ja Ja Ja 30 % Hoch Adäquat Nein Nein Ja Ja Ja 18 % Hoch Syrjala et al., 1992, [118] Bailer et al., 2007, [9] V.: Verblindung, I.c.: Informed consent. 110 Einsatz validierter Fragebögen I.c. Abbrecher Bewertung Mittel 3.5. Isolierung während der KMT/HSZT Die Isolation ist von bekannten Belastungsfaktoren wie der akuten Lebensbedrohung, der Angst vor bleibenden Schäden durch die Strahlentherapie, den Nebenwirkungen der Ganzkörperbestrahlung und/oder Chemotherapie gekennzeichnet. Vor der KMT wird der Patient stationär aufgenommen, um die routinemäßigen Voruntersuchungen durchzuführen. Daran anschließend erfolgt das Einschleusen in die keimarme Isoliereinheit. Nach einer Keimreduktion beim Patienten von Haut- und Gastrointestinaltrakt mittels Einnahme antibiotischer und antimykotischer Medikamente erfolgt die Applikation von Ganzkörperbestrahlung und hoch dosierter Chemotherapie sowie die Transplantation durch i.v.-Transfusion des entnommenen Knochenmarks. Die Zeit nach der Transplantation ist gekennzeichnet vom Warten auf das Anwachsen des Transplantats und von schwerwiegenden Komplikationen, z. B. ca. 20 % der Patienten erkranken an einer interstitielle Pneumonie, bis 25 % an cGvHD und bis 50 % an aGvHD (siehe Kapitel „Grundlagen“) [55]. Erst wenn eine Mindestzahl an Leukozyten erreicht wird, werden die Patienten wieder auf eine internistische Allgemeinstation verlegt. 3.5.1. Auswirkungen der Isolation auf die Patienten Prospektive Studien Im Jahr 1996 beobachten Schweigkofler et al. [110] die Entstehung von psychischen Problemen bei Patienten einer Knochenmarktransplantation während der Isolationszeit (s. Tabelle 3.22). Die Autoren gingen von der Tatsache aus, dass Patienten mit Tumorerkrankungen extremen psychischen Belastungen ausgesetzt sind. Ungefähr 50 % aller Krebspatienten erfüllen die diagnostischen Kriterien einer psychischen Störung. Neben den bekannten Belastungsfaktoren können neuere intensive Behandlungssettings, wie z. B. die Knochenmarktransplantation unter Isolationsbedingungen, einen weiteren Stressor darstellen. Im Verlauf eines seit ca. 2 Jahren bestehenden Liaisondienstes der Universitäts-Klinik für Psychiatrie in Innsbruck wurden 40 Patienten auf der KMT-Station, die psychoonkologisch betreut wurden, untersucht. Das Auftreten einer psychischen Störung wurde nach den 111 Kriterien von DSM III-R diagnostiziert. Der erste Teil der prospektiven Kohortenstudie untersuchte die Prävalenz der psychischen Störungen (zweiter Teil, siehe kapitel 3.5.2. „Interventionen während der Isolation“). Die Autoren stellten fest, dass es besonders bei Verläufen mit medizinischen Komplikationen in der Nachtransplantationsphase Motivationsverlust zu kommen Ängsten könnte. und depressiven Interessant ist, Reaktionen dass die sowie eigentliche Transplantation (Transfusion des Knochenmarks) von den Patienten meist als nicht belastend beschrieben wird. Bei den 40 KMT-Patienten erfolgten während der Isolationsphase durchschnittlich 3 Mal wöchentlich Visitenkontakte sowie pro Woche und pro Patient 4 therapeutische Einzelgespräche. Die psychischen Störungen wurden mittels „Strukturiertem Klinischen Interview“ (SKID) (Wittchen HO et al. (1990) „Strukturiertes Klinisches Interview für DSM III-R) erhoben. Es stellte sich heraus, dass in der Isolationsphase (n = 40, Mehrfachnennungen möglich) - 47,5 % (n = 19) der Patienten an einer Anpassungsstörung mit depressiver Verstimmung - 45 % (n = 18) an einer Anpassungsstörung mit ängstlicher Gestimmtheit - 12,5 % (n = 5) an Alkoholmissbrauch - 7,5 % (n = 3) an nicht näher bezeichneten Angststörungen - 5 % (n = 2) an einer organisch bedingten affektiven Störung - 2,5 % (n = 1) an einer Abhängigkeit von Sedativa, Hypnotika und Anxiolytika - 2,5 % (n = 1) an Missbrauch von Sedativa, Hypnotika und Anxiolytika - 2,5 % (n = 1) an einem komplizierten Entzug von Sedativa, Hypnotika und Anxiolytika - 2,5 % (n = 1) an organischer Halluzinose litten. Drei Patienten wiesen schon vor der KMT eine Angststörung auf. Bei einer weiteren Patientin entwickelte sich mit hoher Wahrscheinlichkeit aufgrund schwerer familiärer und finanzieller Belastungen eine ausgeprägte depressive Symptomatik, die in der Nachbehandlungsphase auf einer internistischen Allgemeinstation zum Suizid führte. Kommentar: Siehe Kapitel 3.5.2. „Interventionen während der Isolation“. 112 Die psychische Verfassung von 139 Leukämie-Patienten, die einer KMT unterzogen wurden, wurde während der Isolationszeit von Sasaki et al. [103] im Jahr 2000 in einer prospektiven Studie untersucht (s. Tabellen 3.22 und 3.24). Psychische Störungen (diagnostiziert gemäß den DSM-IV Kriterien) wurden bei 16 Patienten (41 %) während der Beobachtungszeit festgestellt. Die häufigsten Diagnosen waren Anpassungsstörungen mit Angst und/oder Depressionen. Die Analyse einer logistischen Regression zeigte einen höheren Wert von Anspannung/Angst bei dem Profile of Mood States (POMS) vor der Isolation (P = 0,011), vor der Knochenmarkspende von nicht verwandten Patienten (P = 0,026) und bei weiblichen Patienten (P = 0,033). Kommentar: Nicht randomisierte, nicht kontrollierte prospektive Studie, die während der Isolierungszeit das häufige Auftreten von psychischen Störungen feststellt. 1996 führten Molassiotis et al. [79] eine prospektive longitudinale Studie durch, um die Veränderungen der psychischen Verfassung, des Selbstwertgefühls, der Abhängigkeit von anderen Menschen, des Leidens aufgrund von körperlichen Symptomen und der Bewältigungsfähigkeit während der Isolationszeit vor einer KMT zu untersuchen (s. Tabellen 3.22 und 3.24). Eine Gruppe von 26 allogenen und autologen KMT-Patienten wurde zu vier verschiedenen Zeitpunkten untersucht: am Vortag der KMT, am Tag +21, am Tag der Entlassung sowie ein Monat nach der Entlassung. Die Ergebnisse zeigten, dass eine hohe psychiatrische Morbidität einen Tag vor der Transplantation auftrat, was während des gesamten Krankenhausaufenthaltes weiterhin gemessen wurde, auch einen Monat nach der Entlassung. Als wichtigste schmerzhafte körperliche Symptome traten Veränderungen des Gastrointestinaltrakts, Müdigkeit, Schlaflosigkeit, geringer Appetit und schlechte Konzentration auf. Anspannung/Angst und Depression zeigten eine unbedeutende Verminderung nach der Entlassung aus dem Krankenhaus, während Wut/Feindseligkeit und Müdigkeit stiegen, besonders bei der letzten Messung einen Monat nach der Entlassung. Der Grad an körperlicher Betätigung sank mit der Zeit. Die Abhängigkeit von anderen und das Selbstwertgefühl zeigten keine bedeutsamen Veränderungen, obwohl eine Messung vor der Transplantation ein niedriges Selbstwertgefühl und eine hohe Abhängigkeit von anderen zeigte. Die Hauptbewältigungsmechanismen, die bei dieser Studie während der Isolation erkannt 113 wurden, waren Hoffnung, Aufmerksamkeitssteuerung, das Behalten der Kontrolle über die Situation und Akzeptanz. Die psychischen Störungen während der Isolation hatten einen Mitschlepp-Effekt („Carry-over effect“) auch einen Monat nach der Entlassung. Ein vermehrtes Leiden unter den Symptomen wurde mit einer höheren Störung der Stimmungslage assoziiert. Verschiedene Arten der Isolation während der KMT wurden nicht mit der unterschiedlichen psychiatrischen Morbidität verbunden. Patienten, die eine professionelle psychologische Unterstützung während der KMT bekamen, zeigten geringere Stimmungsschwankungen im Vergleich zu Patienten, die keine psychologische Unterstützung erhielten. Eine höhere Belastung während der stationären Behandlung stand im Zusammenhang mit einer kürzeren Überlebensdauer. Kommentar: Umfassende Studie zur SZT mit ausführlicher Beschreibung der Patienten und des Studiendesigns, die hinsichtlich des Ausmaßes und des Verlaufes psychischer Störungen Bewältigungsmechanismen bei KMT-Patienten und eine positive Korrelation zwischen unterstützenden Interventionen und geringen Stimmungsschwankungen beschreibt. Querschnittstudien Khan et al. [64] untersuchten im Jahr 2007 in einer Querschnittstudie (s. Tabelle 3.22) die psychischen Krankheiten bei Patienten mit hämatologischen oder onkologischen Symptomen während der Stammzell- und Knochenmarktransplantation. Von Dezember 2002 bis Dezember 2005 wurde diese Studie im Bismillah Taqee Institut für Gesundheitswissenschaften und im Zentrum für hämatologische Krankheiten in der pakistanischen Stadt Karachi durchgeführt. Alle Patienten, die 15 Jahre und noch älter waren, die Einschluss- und Ausschlusskriterien der Studie erfüllt und sich einer Stammzell- oder Knochenmarktransplantation unterzogen hatten, wurden in die Studie aufgenommen und evaluiert. Zur Beurteilung wurde unter anderem ein semi-strukturiertes Interview basierend auf der Present Status Examination (PSE) genutzt. Die psychiatrische Diagnose wurde auf Basis des International Classification of Diseases (ICD-10) Klassifikationssystems gestellt. 80 Patienten, darunter 60 Männer (75 %) und 20 Frauen (25 %), die die Einschlusskriterien erfüllten, wurden in die Studie 114 aufgenommen. Bei 30 Fällen (37,5 %) wurden psychiatrische Störungen festgestellt. Häufigste Diagnose war die Anpassungsstörung (n = 12), gefolgt von der Depression (n = 7). Die restlichen Diagnosen waren generalisierte Angststörung, akute psychotische Störung, Delirium und depressive Psychose. Die Autoren beobachteten einen Zusammenhang zwischen einer hohen psychiatrischen Morbidität und der Stammzell- oder Knochenmarktransplantation. Dies weist auf die Wichtigkeit von psychiatrischen Interventionen während der Isolationszeit der KMT sowie auf die psychische Beratung der Patienten vor der Transplantation hin. Kommentar: Querschnittstudie, die die Prävalenz an psychischen Störungen während der Isolationszeit untersucht. An der Studie nahmen drei Mal so viele Männer wie Frauen teil, was durch kulturelle Hintergründe des Landes Pakistan erklärbar sein könnte. 115 Tabelle 3.22: Übersicht der Studien „ Auswirkungen der Isolation auf die Patienten “ Autoren Stichprobe Prospektive, nicht kontrollierte Studien Schweigkofler 40 KMT-Patienten et al., 1996, in der Isolationsphase [110] DA: 30,25 Jahre Design Methodik Ergebnisse Kohortenstudie Messungen während der Isolation, keine genaue Angabe - hohe Prävalanz von psychischen Störungen - die häufigsten Störungen waren Depression 47,5 % (n = 19) oder Angst 45 % (n = 18) - gute Erfahrungen mit psychotherapeutischen Interventionen und hypnotherapeutischen Maßnahmen Sasaki et al., 2000, [103] Kohortenstudie - 1 Woche vor der Isolierung - während der Isolierung 2 - 3 x die Woche 2 Jahre Beobachtung, - Prävalenz durch SKID Interventionen. pro Patient und pro Woche: 3 Visitenkontakte und 4 therapeutische Einzelgespräche Interviews (POMS) 39 von 40 KMTPatienten in der Isolationsphase, DA: 36 Jahre, 1 Patientin litt an Schizophrenie TQ: 97,5 % Attrition adäquat Molassiotis et al., 1996, [79] 26 von 34 KMTPatienten (18 allogen und 8 autolog), DA: 32,96 Jahre TQ: 76,5 % Attrition inadäquat Kohortenstudie 4 Messungen: - (t1) 1 T vor Tx - (t2) 21 T nach Tx - (t3) ein paar T vor der Entlassung - (t4) 1 Monat nach der Entlassung Verblindung der Befrager angegeben 116 strukturierte Interviews: POMS, the Rosenberg Scales of adult self-image, SDS, the Coping Style Checklist - psychische Störungen wurden bei 16 Patienten (41 %) während der Beobachtungszeit festgestellt, die häufigsten Diagnosen waren Anpassungsstörungen mit Angst 46,1 % und/oder Depressionen 48,7 % - höherer Wert von Anspannung/Angst vor der Isolation, vor der Knochenmarkspende von nicht verwandten Patienten und bei weiblichen Patienten - Auftreten einer hohen psychiatrischen Morbidität ein Tag vor der Transplantation, während des gesamten Krankenhausaufenthaltes, auch ein Monat nach der Entlassung: Depression (11,92 %) und Angst (9,62 %) 1 Tag vor der Aufnahme - Anspannung/Angst und Depression zeigten eine unbedeutende Verminderung nach der Entlassung aus dem Krankenhaus, während Wut/Feindseligkeit und Müdigkeit stiegen - die Hauptbewältigungsmechanismen während der Isolation waren Hoffnung, Aufmerksamkeitssteuerung, das Behalten der Kontrolle über die Situation und Akzeptanz - Patienten, die eine professionelle psychologische Unterstützung während der KMT bekamen, zeigten niedrigere Stimmungsschwankungen im Vergleich zu Patienten, die keine psychologische Unterstützung erhielten Querschnittstudien Khan et al., 80 KMT-Patienten mit Einschluss- und 2007, [64] Ausschlusskriterien, DA: 26,5 Jahre Untersuchung während der Isolationszeit TQ: 100 % Attrition adäquat DA: Durchschnittsalter 117 semistrukturiertes Interview basierend auf der PSE - Korrelation zwischen hoher psychiatrischer Morbidität und der Stammzell- oder Knochenmarktransplantation - psychische Störungen bei 37,5 % - Anpassungsstörung bei 15 % - Depression bei 8,7 % - generalisierte Angststörung: 3,6 % - Akute Psychose: 3,6 % - Delirium: 3,6 % - depressive Psychose: 2,5 % 3.5.2. Interventionen während der Isolation Gabriel et al. [38] führten 2001 im Memorial Sloan-Kettering Cancer Center eine Fallstudie durch, die auf drei Zielen basierte (s. Tabelle 3.23). Das erste Ziel war, die Umsetzbarkeit der Einführung der Kunsttherapie als unterstützende Intervention bei erwachsenen KMT-Patienten in der Isolationsphase zu testen. Hierbei nahmen 9 Patienten an Kunsttherapie-Sitzungen 2 mal pro Woche teil, um eigene Bilder frei zu entwerfen. Die drei Kunsttherapeuten setzten während der Sitzungen das gleiche Kunsttherapieprogramm ein. Das zweite Ziel bestand darin, zu bewerten, wie die Patienten das Programm in Anspruch nahmen. Es wurden 42 Bilder von 9 Patienten angefertigt. Eine thematische Analyse der Bilder zeigte, dass die Patienten die Kunsttherapie in drei verschiedenen Arten erfolgreich eingesetzt haben: - um ihre positiven Gefühle zu stärken - um ihr Leiden zu mindern - um ihre existentiellen und spirituellen Probleme zu klären Das dritte und letzte Ziel bestand darin, zu erkennen, welche Patienten von der Kunsttherapie am meisten profitierten. Die Ergebnisse deuteten an, dass die nonverbale metaphorische Modalität der Kunsttherapie besonders nützlich für Patienten sein könnte, die mit emotionalen Konflikten und mit Gefühlen in Bezug auf Leben und Tod umgehen müssen. Kommentar: Fallstudie, kleine Stichprobe, Patienten berichten von positiven Erfahrungen mit der Kunsttherapie. Schweigkofler et al. [110] stellten in einer Studie aus dem Jahr 1996 die Verteilung der Diagnose nach der DSM III-R und der spezifischen psychoonkologischen Interventionen vor (siehe Tabelle 3.22). 2 Jahre lang hatte die psychiatrische Abteilung in Innsbruck einen Liaisondienst in der KMT-Abteilung zur Verfügung gestellt. Während dieser Observationszeit erhielten 40 Patienten psychoonkologische Hilfe. Die Verteilung der Diagnose wurden im Kapitel 3.5.1. „Auswirkungen der Isolation“ auf den Patienten dargestellt. Sämtliche Patienten, die sich in Innsbruck einer KMT unterziehen mussten, wurden vom psychoonkologischen Liaisondienst betreut. Der Einstieg in die therapeutische 118 Arbeit fiel den Patienten leichter, wenn während der Visite eine Kontakaufnahme mit dem Psychoonkologen erfolgen konnte. In den meisten Fällen wurde der Kontakt zu den Patienten vor der Einschleusung in die Isoliereinheit hergestellt. Bei den 40 KMT-Patienten erfolgten während der Isolationsphase durchschnittlich 3 Mal wöchentlich Visitenkontakte sowie pro Woche und pro Patient 4 therapeutische Einzelgespräche. Verstimmung Die und Patienten ängstlicher mit Anpassungsstörungen, Gestimmtheit wurden mit in depressiver ein enges psychoonkologisches Setting (67,5 %) betreut. Positive Effekte zeigten supportive Gespräche (95 %), Entspannungsübungen (26 %) und kognitive Strategien (22,5 %) zur besseren Bewältigung der depressiven Problematik, verhaltens- und hypnotherapeutische Interventionen (11 %) zur Besserung spezifischer Symptome wie Schmerzen, Übelkeit und Erbrechen (Mehrfachnennungen möglich). Die Autoren fanden heraus, dass kognitive Interventionen die Kompetenz der Patienten im Umgang mit belastenden Situationen erhöhen, dass Entspannungstechniken, die als spezifische Selbstregulationstechniken vor der Isolation angeboten worden waren, sich als überaus effektiv bei der Reduktion depressiver Symptome sowie von Schmerz- und Angstsymptomen erwiesen und dass hypnotherapeutische Interventionen äußert geeignet gegen die belastenden Nebenwirkungen der Chemotherapie waren. Es bestätigte sich die Hypothese, dass Interventionen den Patienten bei seiner Krankheitsbewältigung positiv unterstützten. Kommentar: Nicht kontrollierte, nicht randomisierte prospektive Studie. Keine genaue Angabe von Messzeitpunkte, zu kurze Beschreibung der Patienten, kein Vergleich. 119 Tabelle 3.23: Übersicht der Studien „Interventionen während der Isolation“ Autoren Fallstudien Gabriel et al., 2001, [38] Stichprobe Design Methodik Ergebnisse 9 von 12 Patienten, 3 waren zu krank, um teilzunehmen. beobachtender Fallbericht 3 Monate Beobachtung, pro Patient und pro Woche: 2 Sitzungen, im Durchschnitt pro Patient 4,5 Bilder - gute Erfahrungen der Psychotherapeuten und der Patienten - die Kunsttherapie kann besonders nützlich für Patienten sein, die mit emotionalen Konflikten und mit Gefühlen hinsichtlich Leben und Tod umgehen müssen Abbrecher: 25 % Tabelle 3.24: Qualitätsmerkmale der prospektiven Studien Allocation Concealment Sasaki et al., 2000, [103] Molassiotis et al., 1996, [79] V. der Teilnehmer V. der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher Bewertung KS Nein Nein Ja Ja Ja 2, 5 % Hoch KS Nein Ja Ja Ja Ja 23,5 % Hoch V.:Verblindung, I.c.: Informed consent, KS: Kohortenstudie 120 3.6. Medikamentöse Unterstützung 3.6.1. Schmerztherapie Eine kontinuierliche parenterale Opioidanalgesie ist in der Regel erforderlich, um äußert schmerzhafte Entzündungen der Schleimhäute (Mukositis) zu behandeln, die Patienten nach einer zytostatischen Konditionierung im Rahmen einer KMT entwickeln. Aus der Literatur ist bekannt, dass Opioidgabe häufig kognitive Beeinträchtigungen verursachen können. Effizienz und Nebenwirkungen kontinuierlich verabreichten Morphins zur Behandlung der Mukositisschmerzen bei Patienten nach einer KMT wurden von Lorenz und seinem Team [75] im Jahr 1996 untersucht (siehe Tabellen 3.25 und 3.29). Ziel dieser prospektiven Studie war es die Effizienz und Nebenwirkungen kontinuierlich verabreichten Morphins zur Behandlung der Mukositisschmerzen bei KMT-Patienten zu bewerten. Während ihres stationären Aufenthaltes wurden zehn KMT-Patienten täglich eine Mukositis-Skala, visuelle Analogskalen für Schmerz und Befindlichkeitsparameter, eine deutsche Version des „McGill Pain Questionnaire“ (MPQ) [113] und eine mentale Leistungstestbatterie vorgelegt. Zudem wurde die verabreichte Morphinmenge dokumentiert. Die Testbatterie beinhaltete die einfache auditive Reaktionszeit und eine Wahlreaktionsaufgabe. Zusätzlich bearbeiten sieben Patienten einen „Sternberg-Gedächtnistest“ [113b], bei dem sie mit Hilfe von „Ja“und „Nein“-Antworttasten angeben mussten, ob visuell dargebotene Probebuchstaben mit zuvor eingeprägten Testbuchstaben übereinstimmen. Übungs- und Kontrolldaten wurden in der ersten Woche vor der KMT erhoben. Es zeigte sich, dass Intensität und Dauer der Mukositis zwischen den Patienten variierten und unterschiedliche Schmerzintensitäten und MPQ-Skalenwerte bewirkten. Eine signifikante Korrelation zwischen der Verlängerung der Wahlreaktionszeit und der Restschmerzintensität, d. h. „der Schmerz, der unter der Morphinbehandlung bestehen bleibt“, (Spearman rs = 0,88, p < 0,01) wurde festgestellt, nicht aber mit der Morphindosierung (rs = 0,35, p = 0,33). Im „Sternberg-Gedächtnistest“ hingegen resultierten höhere Korrelationskoeffizienten zwischen Reaktionszeit und Morphindosis (rs = 0,86, p = 0,014) als zwischen Reaktionszeit und Restschmerzintensität (rs = 0,61, p = 0,15). 121 Befindlichkeitsparameter für Depressivität, Passivität und Müdigkeit korrelierten mit der Schmerzintensität, nicht aber mit der Morphinmenge. Die Autoren schlossen daraus, dass sowohl Schmerz als auch Morphin die kognitive Leistungsfähigkeit verschlechtern können. Kommentar: Geringe Fallzahl, daher Ergebnisse nur sehr eingeschränkt verwertbar. 3.6.2. Anxiolytika In einer Fallstudie aus dem Jahr 2001 berichteten Kopp et al. [66] über einen Patienten, bei dem eine CML, Klaustrophobie und Depression diagnostiziert wurden (s. Tabelle 3.25). Die erfolgreiche allogene SZT dieses Patienten in einer Isolierungsabteilung erforderte eine intensive interdisziplinäre hämatologische, psychologische und psychiatrische Zusammenarbeit. Der Patient wurde i.v. mit 1mg Lorazepam zweimal täglich um 10.00 Uhr und um 20.00 Uhr behandelt und nach der aplastischen Krise am Tag 6 mit 2,5 mg zweimal täglich bis zu einem Tag vor der Entlassung (insgesamt 20 Gaben). Die psychologische Beratung folgte einer kognitivbehavioralen Intervention („habituation process“) inklusive einer progressiven Muskel-Entspannung und kognitiven Techniken mit Fokus auf die aktuellen Bewältigungsprozesse. Als Voraussetzung für den Erfolg der SZT/KMT bei Patienten mit einer bereits diagnostizierten psychischen Erkrankung nennen die Autoren eine intensive interdisziplinäre hämatologische, psychologische und psychiatrische Kollaboration. Da psychologische Störungen bei SZT- Patienten häufig auftreten, ist es wichtig, psychologische und psychiatrische Aspekte von Beginn der Prozedur an zu berücksichtigen und diese in die Behandlung der Transplantation zu integrieren. 3.6.3. Antidepressiva Es wurde trotz intensiver Suche keine Studie in diesem Bereich gefunden. 122 Tabelle 3.25: Übersicht der Studien „Medikamentöse Unterstützung“ Autoren Stichprobe Prospektive, nicht kontrollierte Studie Lorenz et al. 10 KMT-Patienten (1996), [75] Durchschnittsalter: 37,9 Jahre Fallstudien Kopp et al., 2001, [66] ein 31-jähriger allogener KMTPatient Design Methodik Ergebnisse Kohortenstudie Datenerhebung am Tag vor KMT und täglich bis zu 29 Tage nach KMT (unterschiedlich je nach Patienten: „an einigen Tagen fanden keine Messungen statt, wenn die Patienten dies wünschten“ Tests und Fragebögen, 7 der 10 Probanden: zusätzlich „SternbergGedächtnistest“ - sowohl Schmerz als auch Morphin üben einen Einfluss auf die psychomotorische und kognitive Testleistung aus - die Verlängerung der Wahlreaktionszeit korrelierte signifikant mit der Restschmerzintensität (d. h. „der Schmerz, der unter der Morphinbehandlung bestehen bleibt“, nicht aber mit der Morphindosierung - Parameter für Depressivität, Passivität und Müdigkeit korrelierten mit der Schmerzintensität, nicht aber mit der Morphinmenge beobachtender Fallbericht Lorazepam zweimal täglich bis zu einem Tag vor der Entlassung (insgesamt 20 Gaben) - eine kognitivbehaviorale Intervention („habituation process“) - progressive MuskelEntspannung - erfolgreiche Tx bei einem Patienten mit einer bereits diagnostizierten psychischen Erkrankung (Klaustrophobie und Depression) dank einer intensiven interdisziplinären hämatologischen, psychologischen und psychiatrischen Zusammenarbeit während der stationären Aufenthalt zur Tx 123 3.7. Besondere Themen 3.7.1. Angehörigenbetreuung Retrospektive Studien Neuser & Grigelat [91] befragten in einer Studie aus dem Jahr 1992 zwölf Patienten und ihre nächsten Angehörigen zur Analyse der Bewältigung von Knochenmarktransplantationen (s. Tabelle 3.26). Nach der Entlassung aus der intensivmedizinischen Behandlung wurden sie gebeten, die Behandlungsphasen und häufig auftretenden Belastungsgrades Ereignisse retrospektiv sowie Komplikationen einzuschätzen. Die hinsichtlich Angehörigen gaben ihres eine Beurteilung ihrer eigenen Belastung und eine Einschätzung zu den bei den Patienten vermuteten Belastungen ab. Die varianzanalytische Prüfung der eingeschätzten Belastung in verschiedenen Behandlungsabschnitten ergab einen signifikanten Unterschied zwischen den Ratings (p < 0,01) und einen signifikanten Unterschied zwischen den Behandlungsabschnitten (p < 0,0001). Die Interaktion, d. h. Ratings (A) x Behandlungsphase (B), war nicht signifikant (p = 0,11). Die Studie zeigt, dass die Angehörigen sowohl ihre eigenen Belastungen als auch die Belastungen der Patienten im Durchschnitt signifikant höher einschätzen als die Patienten ihre eigenen Belastungen. Bei der Beurteilung der Ereignisse ergab sich ein solcher Unterschied nicht. Die „Konditionierungsphase“ wurde als belastendste Zeit eingestuft (in einer früheren Langschnittuntersuchung wurde diese Behandlungsphase ebenfalls als die belastendste beurteilt – „Neuser, 1989, [87]: Psychische Belastung unter Knochenmarktransplantation“, Übelkeit und Erbrechen als belastendste Komplikation. Die signifikante Interaktion lässt sich dahingehend auflösen, dass die Belastungen durch „Übelkeit und Erbrechen“ sowie „Haarausfall“ in der Selbstbeurteilung der Patienten signifikant geringer eingeschätzt werden als in der Fremdeinschätzung durch die Angehörigen. Die Angehörigen unterschätzen hingegen die subjektive Belastung der Patienten durch ängstliche und depressive Stimmungen in ihrem Fremdurteil. Die Angehörigen fühlten sich durch Übelkeit und Erbrechen, durch die Isolierung des Patienten und durch das Warten auf den Anstieg der Leukozytenzahlen im Vergleich zur Selbsteinschätzung der Patienten signifikant 124 stärker belastet. Als wichtigstes Ergebnis kann man die Diskrepanz in den Einschätzungen der Belastungen zwischen den Patienten und ihren Angehörigen behalten. Kommentar: Retrospektive Untersuchung mit kleiner Stichprobe, wodurch der statistische Aussagewert sehr eingeschränkt wird. Dennoch ermöglicht v. a. der starke Differenzierungsgrad der Belastungssituationen wichtige Schlussfolgerungen und Hypothesenbildungen für umfangreichere Untersuchungen. Prospektive Studien Im Jahr 2000 veröffentlichten Streisand et al. [114] eine prospektive Studie (s. Tabellen 3.26 und 3.29) mit den Zielen: (1) den Stress bei Eltern von KMT-Kindern während des gesamten Krankenhausaufenthaltes zu dokumentieren und (2) ein psychologisches Interventionsprogramm zu steuern, das Eltern Techniken für den Umgang mit dem Stress während der Krankheit und des Krankenhausaufenthaltes ihrer Kinder beibringen soll. Vor der stationären Aufnahme bis 3 Wochen nach der Transplantation wurden 22 Mütter von KMT-Kindern (zwischen 2 und 16 Jahre) beobachtet. 11 Mütter, die nach dem Zufallsprinzip ausgewählt wurden, um an einem Pilotprojekt teilzunehmen, wurden mit 11 „Kontrollmüttern“ verglichen, die eine Standardvorbereitung auf die Behandlung für die KMT ihrer Kinder erhielten. Wiederholte ANOVA*-Messungen stellten bedeutende Veränderungen des Stresses im Laufe der Zeit mit der höchsten Stressmessung vor der Krankenhausaufnahme fest. Die Intervention folgte einem Stressimpfungsmodell („stress inoculation model“) und baute auf drei Komponenten auf: Edukation, Relaxation und Kommunikation. Mütter, die die speziellen Interventionen bekamen, berichteten, dass sie mehr Stressmanagement-Techniken benutzten als Mütter aus der Standardbehandlung, obwohl die meisten Analysen keine bedeutenden Unterschiede des Stresses zwischen den beiden Gruppen zeigten. Die Autoren schließen aus diesen Ergebnissen, dass erhöhte Leidensstufen bei Eltern eher vor der Transplantation auftreten, was auf das Bedürfnis nach einer zusätzlichen psychologischen Intervention während dieser Zeit hindeutet. 125 Kommentar: Hochwertige prospektive Studie, die hinsichtlich des Ausmaßes des Stresses bei Müttern von KMT-Kindern 2 Gruppen (Mütter mit speziellen Interventionen und Mütter mit Standardbehandlung) vergleicht, jedoch geringe Fallzahl. Der Prozess der Stammzelltransplantation (SZT) betrifft sowohl die Patienten als auch ihre Angehörige. Langer [69] untersuchte in einer im Jahr 2003 veröffentlichten longitudinalen prospektiven Studie die Stimmung bei HSZT-Patienten und bei deren Ehepartner, die die Patienten auch pflegen „Ehepartner-Pflegern“ („Caregivers“) (siehe Tabellen 3.26 und 3.29). Der Schwerpunkt liegt beim Geschlecht und der Rolle (Patient, Partner). Die Paare (n = 131) füllten die Profile of Mood States vor der HSZT, 6 Monate, 1 Jahr und 2 Jahre danach aus. Es wurden weiterhin die Daten aus gesunden Probanden für einen normativen Vergleich entnommen. Die psychische Beeinträchtigung sank mit der Zeit sowohl bei den Patienten als auch bei den Ehepartner-Pflegern (P < 0,05) mit Geschlechtsunterschieden bei den EhepartnerPflegern (P < 0,01), aber nicht bei den Patienten (P > 0,05). Weibliche EhepartnerPfleger berichteten von einer stärkeren Depression und Angst als männliche Ehepartner-Pfleger. Bei geschlechtsspezifischen normativen Vergleichen zeigten männliche und weibliche Patienten sowie männliche Ehepartner-Pfleger eine Erhöhung der psychischen Beeinträchtigung vor der Transplantation (P < 0,01), jedoch nicht danach (P > 0,05). Im Gegensatz dazu wiesen weibliche EhepartnerPfleger Erhöhungen zu verschiedenen Zeitpunkten (P < 0,01) auf. Diese Ergebnisse betonen die Notwendigkeit, Zeit, Geschlecht und Rolle zu berücksichtigen angesichts der emotionalen, ehelichen oder psychischen Bedürfnisse der Paare. Weitere Untersuchungen sind notwendig, um die Langzeitfolgen des negativen Einflusses bei den weiblichen Ehepartner-Pflegern und deren Partnern zu erkennen. Kommentar: Prospektive Kohortenstudie, die zeigt, dass die psychischen Beeinträchtigungen stark vom Geschlecht der gesunden Partner abhängig sind. Keine Angaben zu der Familien-Konstellation und zu dem Anteil der Todesfälle. 126 Tabelle 3.26: Übersicht der Studien „Angehörigenbetreuung“ Autoren Stichprobe Retrospektive Studien Neuser & 12 KMT-Patienten Grigelat, und mit jeweils 1 1992, Angehörige, post KMT [91] Prospektive Studien Randomisierte kontrollierte Studien Streisand 22 Mütter von et al., KMT-Kindern 2000, (Alter der Kinder: 2 - 16 Jahre) [114] 11 Mütter, die die spezielle Intervention bekamen 11 „Kontrollmütter“ mit Standardbehandlung Design Methodik Ergebnisse Fall-KontrollStudie, Untersuchung eine Woche nach der Klinikentlassung Fragebögen - die Angehörigen schätzen sowohl ihre eigenen Belastungen als auch die Belastungen der Patienten im Durchschnitt signifikant höher ein als die Patienten ihre eigenen Belastungen - Konditionierungsphase wurde als belastendste Zeit eingestuft - Übelkeit und Erbrechen als belastendste Komplikation 16 Monate follow-up 6 Messungen: (t1) 13 T vor KMT (t2) 7 T vor KMT (t3) am Tag der KMT (t4) 7 T nach der KMT (t5) 14 T nach der KMT (t6) 21 T nach der KMT DSI, PSI, halbstrukturiertes Interview - keine bedeutenden Unterschiede beim Stress zwischen den beiden Gruppen - erhöhte Leidensstufen bei Eltern eher vor der Tx - Mütter aus den speziellen Interventionen berichteten, dass sie mehr StressmanagementTechniken benutzten als Mütter aus der Standardbehandlung POMS/ SF-36/ demographischer Fragebogen - die psychische Beeinträchtigung sank mit der Zeit sowohl bei den Patienten als auch bei den „EhepartnerPflegern“ („caregiver“) (P < 0,05), mit Geschlechtsunterschieden bei den EhepartnerPflegern (P < 0,01) aber nicht bei den Patienten (P > 0,05) - weibliche EhepartnerPfleger berichteten von einer stärkeren Depression und Angst als männliche EhepartnerPfleger Randomisierung angegeben Nicht randomisierte, kontrollierte Studien Langer, 131 Paare: HSZT4 Messungen: Untersuchungen 2003, [69] Patienten + Ehepartner, - (t1) vor der DA: 43 Jahre, HSZT während der 2- (t2) 6 Monate jährigen - (t3) 1 Jahr Beobachtungszeit, - (t4) 2 Jahre 67 Paare brachen ab nach der Tx oder Tod der Patienten 88 gesunde Paare als Vergleich DA: Durchschnittsalter 127 3.7.2. Entwicklung eines psychoonkologischen Liaisondienstes zur Diagnostik und zur Versorgung von Krebspatienten im Rahmen einer KMT/HSZT Nach der einseitigen physiologischen Betrachtungsweise der KMT, die in den letzten 20 Jahren dominierte, erkennt man heute die Notwendigkeit einer umfassenden Betreuung der Patienten und deren Angehörigen, sowohl vor als auch während und nach der Transplantation. Gleiches gilt für die Notwendigkeit der professionellen Aufsicht und Unterstützung des Transplantationsteams durch Psychoonkologen. 1994 berichteten Kopp et al. [67] über die Erfahrungen in einem psychoonkologischen Liaisondienst während der Versorgung von Krebspatienten bei einer KMT. Die gesammelten Daten von 36 Patienten, die eine psychotherapeutische Betreuung erhielten, führten zu einer Diskussion über die Möglichkeiten von Ausund Fortbildung für diese Therapie. Hauptsächlich wurde über Entscheidungshilfen, Krisenmanagement und Angehörigenarbeit diskutiert. 36 Patienten wurden 2 Jahre lang durch den Liaisondienst in der KMT-Abteilung untersucht. Eine Basisdokumentation sowie eine Dokumentation über den Verlauf wurden für die patientenbezogene Arbeit geführt. Die Basisdokumentation beinhaltete soziodemographische Daten, Diagnosen, Vorerkrankungen, Karnofsky Index und das Datum des Erstkontakts, während in der Verlaufsdokumentation Datum, Dauer und Art der psychologisch-psychotherapeutischen Intervention (supportives Gespräch 95,4 % Anwendungshäufigkeit, kognitive Therapie 18,5 %, Autogenes Training 17,9 %, Hypnotherapie 7,3 % und Progressive Muskelrelaxation 5,3 %) zu finden waren. Die Patienten hatten ein Durchschnittsalter von 33,7 Jahre (±10,6 Jahre). Während der ersten 6 Monate nach der KMT starben insgesamt 13 Patienten. Auch wurde über die Belastungen des Personals berichtet, die dabei deutlich höher als auf anderen Stationen liegt. Dies lässt sich anhand von zwei Betrachtungsweisen erklären: Richtet man die Betrachtung auf die technischen und pflegerischen Anforderungen, erkennt man, dass der hochtechnisierte Rahmen und die Notwendigkeit einer höchstmöglichen Keimfreiheit den Bedingungen der Intensivmedizin ähneln. Hinsichtlich der Kommunikation mit den Patienten tragen der tägliche Umgang mit schwerkranken Patienten und die ständig notwendige Ansprechbarkeit zu einer hohen 128 Belastung des Personals bei. Aufgrund der Pflege, die viel Zeit und Personal erfordert, baut sich aber auch ein vertrautes Umfeld auf zwischen den Patienten und dem Personal. Gleichzeitig muss das Personal mit exzessiver Abhängigkeit der Patienten, Aggression, fehlender Kooperation und Suizidabsichten der Patienten umgehen und erlebt oft den Tod von Patienten als persönlichen Verlust. Als Aufgaben des Psychoonkologen einer KMT-Einheit nennen die Autoren: - Die Interventionsbereiche mit dem Patienten, mit dem Spender, mit den Angehörigen und mit dem Personal. - Die Organisationsform des psychoonkologischen Dienstes. - Den Tätigkeitsüberblick des psychoonkologischen Dienstes. In ihrem Bericht von 1993 sprachen Weis und Köchlin [132] über die psychosoziale Behandlung von Krebspatienten, die eine KMT erhielten. In ihrem Bericht stellten sie den psychosozialen Liaisondienst einer KMT-Abteilung als Teil einer umfangreichen psychosozialen Unterstützung verschiedener Onkologie-Abteilungen einer Klinik dar. Dabei wurden der Verlauf und die Probleme anhand der klinischen Dokumentation dargestellt. Zusätzlichen zu der erforderlichen Verfügbarkeit und Flexibilität des Fachpersonals wurden weitere besondere Anforderungen beschrieben. Während der Beobachtung der berichteten Erfahrungen wurden einige Vorschläge bezüglich der Struktur und Integrierung der psychosozialen Unterstützung für die Patienten, die Angehörigen und das Personal in einer KMT-Abteilung unterbreitet. Die psychosoziale Betreuung beinhaltet sowohl die psychodiagnostischen Aufgaben vor der Transplantation als auch und vor allem die begleitende Betreuung während der KMT. In der Regel werden die Patienten einmal die Woche betreut, in akuten Fällen zwei- bis dreimal. Das Konzept der Liaisonbetreuung ermöglicht nur eine begrenzte Zahl an betreuten Patienten. Von den Patienten (n = 65), die bis Ende 1991 transplantiert wurden, erfolgte eine psychologische Betreuung bei n = 48 (73,8 %) Patienten. Ein Fünftel der Patienten (20,8 %) wurden bereits bei der Liaisonbetreuung auf der Station betreut. Die Patienten waren durchschnittlich 35 Jahre alt und waren zum größten Teil männlich (n = 28). Über zwei Jahre fanden insgesamt 183 Betreuungskontakte statt, davon 25 zwischen Personal und Angehörigen. Im Durchschnitt wurden bei jedem Patient 4 Gespräche während des Aufenthaltes in der KMT-Einheit durchgeführt. Die Gespräche dauerten im Durchschnitt 30 Minuten, die längsten dauerten 90 Minuten und die kürzesten 15 Minuten. Kurzbesuche unter 15 129 Minuten erfüllten für die Kontinuität des Kontaktes eine wichtige Funktion. Dabei sollte man ihre Wirkung bei der emotionalen Unterstützung des Patienten nicht unterschätzen. Wenige Gespräche (ca. 15 %) behandeln das Thema Tod, obwohl das Thema sehr präsent ist. Für den psychosozialen Betreuungsansatz innerhalb des KMT-Teams ist die regelmäßige Teilnahme von allen Beteiligten an bestimmten Besprechungen notwendig. 1998 berichteten Schulz-Kindermann et al. [108] aus einem Zentrum in Hamburg von Patiententreffen mit bereits transplantierten Personen. Sie berichteten ebenfalls von einem 4-stündigen interdisziplinären Informationsseminar für Kandidaten einer Knochenmarktransplantation und deren Angehörige. Das gesamte Behandlungsteam ist während des Seminars anwesend. Dabei werden medizinisch-pflegerische, physiotherapeutische und psychosoziale Aspekte des Therapieverlaufs angesprochen. Der Transplantationsvorgang selbst ist zwar medizinische Routine, die Kandidaten erleben diesen jedoch mit Anspannung, Erfolgsdruck und Unverträglichkeitsbefürchtungen. Nach dem Anwachsen des Knochenmarks beginnt die Umkehrphase mit schrittweiser Aufhebung der Sterilität, Kontaminierung des Gastrointestinaltraktes, Mobilisierung und Umstellung auf orale Ernährung Problembereiche umfassen die und Medikamenteneinnahme. Belastungsqualitäten Isolation, Diese Abhängigkeit, Ungewissheit und Inaktivität. Es handelt sich dabei um das belastende Erleben von: a.) Mehrfacher Isolation: von Familie, Natur, Außenwelt, eigenem Lebensvollzug, Stationsalltag u. a. b.) Mehrfacher Abhängigkeit: vom Spender, Personal, Körper, Besucher, Schmerzmittel u. a. c.) Fortgesetzter Ungewissheit: über auftretende Komplikationen, Ausprägung von Nebenwirkungen, Wartezeit, Verträglichkeit des Essens u. a. d.) Inaktivität: durch Antriebs- und Interessenverlust, Aufmerksamkeits- und Konzentrationsschwäche, erhöhtes Ruhebedürfnis, Schlafstörungen, Anspannung u. a. Dieser letzte Problembereich verdeutlicht, in welchem Maße physische Stressoren wie Schmerz, ständige nächtliche Ruhestörung oder Hautjucken über negative Befindensqualitäten in psychische Stressoren innerpsychische Regulation erfordern. 130 übergehen, die dann eine 1993 stellte Wilke [133] bestimmte Probleme dar, mit denen Patienten, Familienmitglieder und das Behandlungsteam während der KMT konfrontiert werden. Angesprochen wurden Konflikte, die Patienten mit ihrer Krankheit, deren Folgen und Länge hatten. Angesprochen wurden ebenfalls Schwierigkeiten bei den Spendern und daraus folgende Probleme innerhalb der Familie sowie Konflikte, die sich zwischen allen Betroffenen innerhalb der KMT-Einheit ergaben. Es handelte sich hierbei überwiegend um Loyalitätskonflikte, Überbeanspruchung und Schuldgefühle sowie Projektionen. Die Mitarbeiter der hämatologisch-onkologischen Abteilung im Klinikum Rudolf-Virchow in Berlin äußerten den Wunsch, einen permanenten Konsultationsservice für Psychosomatik-Psychotherapeutik zu erhalten, um den KMT-Patienten die adäquate psychologische Unterstützung anzubieten und um als Kontaktpartner für das medizinische Team zu dienen. Während bei den meisten Intensivstationen die Patienten in eine andere Abteilung für weitere Therapien verlegt wurden, nachdem ihre lebensbedrohlichen Symptome behandelt wurden und sie sich in einem weniger kritischen Zustand befanden, wurden KMT-Patienten in der gleichen Abteilung für mindestens 6 - 8 Wochen isoliert gehalten, da ihr Zustand für eine bestimmte Zeit sehr kritisch blieb. Wie andere Patienten, die Langzeitbehandlungen im Krankenhaus unterzogen wurden, mussten KMT-Patienten unterschiedliche Phasen bewältigen. Diese Prozesse führten wiederum zu einer Vielfalt von Interventionen sowohl für die Familie als auch für das medizinische Team. Der speziellen Rolle, die Familienmitglieder bei einer KMT spielen, wurde bisher wenig Aufmerksamkeit geschenkt. Da sich aber gezeigt hatte, dass diese Rolle während des Verlaufs der Konsultationsarbeit so entscheidend war, hatte sich Wilke insbesondere mit den Interaktionsaspekten (1) zwischen Familie/Partnern und Patienten sowie (2) zwischen der Familie und dem medizinischen Team beschäftigt. Die Familien und Partner waren in der Regel ständig auf der Intensivstation anwesend. Im Gegensatz zu mehreren anderen Arten von intensiver Therapie wurden sie ermutigt, aktiv an der Betreuung des Patienten teilzunehmen und wurden als Teil der Behandlung betrachtet. Bewusst oder unbewusst sind die Gefahr und die Todesangst immer gegenwärtig. Die unterstützende Person blieb in Bettnähe des Patienten für die gesamte Dauer der Behandlung. In vielen Fällen wohnte er oder sie ebenfalls in der Abteilung oder in einer nahe gelegenen Wohnung, die zu diesem Zweck bereitgestellt wurde. Eine solche 131 intensive Beteiligung kann zu unterschiedlichen Problemen führen: (1) Überanstrengung, (2) Schuldgefühle sowie (3) Projektion und altruistische Übertragung. Die drei oben genannten Bereiche wurden sehr oft festgestellt. In der Regel wurden sie zuerst von Krankenschwestern oder Ärzten oder den konsultierenden Psychologen, der die Patienten über eine längere Zeit betreut hatte, festgestellt oder angehört und weniger oft von den Patienten selbst oder ihren Familien. Die regelmäßige Abteilungsbesprechung, an der Krankenschwestern, Ärzte, ein Sozialarbeiter, ein Pfarrer und der konsultierende Psychologe anwesend waren, bot insbesondere die Gelegenheit, die unterschiedlichsten Erfahrungen, die mit den Patienten und den Familien gemacht wurden, auszutauschen. Es war möglich, über die therapeutischen Interventionen innerhalb dieses Rahmens zu diskutieren. Das Zusammenspiel zwischen allen beteiligten Personen wurde sehr schwer, wenn aufgrund der Unsicherheit die Patienten und Familienmitglieder die Ärzte und Krankenschwestern nach Prognosen und medizinischen Einzelheiten fragten und dadurch mehrere und vielleicht unterschiedliche Informationen erhielten. Alle beteiligten Personen befanden sich in einer kreisartigen Interaktion mit keinen zufriedenstellenden Ergebnissen. Dies war irritierend und führte zu Aggressionen gegenüber dem Patienten und der unterstützenden Person. In einer solchen Situation sollte der Wunsch nach einem festen Ziel und die Angst aufgrund der Hilflosigkeit erkannt und angesprochen werden. Insgesamt gewann die Gelegenheit, psychotherapeutische Interventionen innerhalb eines Teams zu besprechen, Anerkennung und die Bereitschaft, den Patienten und den Familienmitgliedern näher zu kommen unter dem „Schutz“ einer dritten Person, wie ein konsultierender Psychologe/Psychotherapeut, wurde höher. Wilke machte darauf aufmerksam, dass sowohl eine übliche Abteilungsbesprechung als auch eine psychologische Betreuung für alle Mitglieder des therapeutischen Teams notwendig waren, um die oben genannten Konflikte zu bewältigen. In einer KMT-Abteilung ist in medizinischer Hinsicht alles gut organisiert. Was jedoch die Interaktionsprobleme zwischen den beteiligten Gruppen angeht, kann häufig ein Mangel an Unterstützung beobachtet werden. Eine Betreuung durch den Liaisondienst sollte deshalb nicht als Luxus betrachtet werden, sondern als zentraler Teil der Behandlung, der die Pflege, die Patienten erhalten, verbessert und die Arbeit des medizinischen Teams unterstützen soll. 132 In einem im Jahr 1994 veröffentlichten Artikel beschrieben Lane und Graham-Pole [68] ein Projekt, das als Teil des Programms „the Arts in Medicine“ im ShandsKrankenhaus an der Universität von Florida aufgebaut wurde. Das allgemeine Ziel ist es, Verbindungen zwischen der kreativen Kunst und der Heilkunst („The overall mission is to identify and develop connections between the creative arts and the healing arts“) zu erkennen und zu entwickeln, die die körperliche, mentale, emotionale und spirituelle Gesundheit unserer Gesellschaft verbessern werden. Das unmittelbare Ziel dieses Projekts war es, die Entwicklung von ähnlichen Programmen in anderen klinischen Abteilungen und in anderen Krankenhäusern zu verbessern. Das Schlüsselelement war die Einführung von professionellen Künstlern, die sich in der Einrichtung einer Intensivstation aufhalten. Ihre primäre Funktion war es, kreative Kunst-Workshops zu leiten und von Angesicht zu Angesicht zu arbeiten, um die Nutzung der Kunst als therapeutische Intervention mit Patienten, Familien und dem Pflegepersonal zu vereinfachen. Dieses Pilotprogramm wurde in der KMT-Abteilung geleitet und erforschte die Beziehungen zwischen Krankenschwestern, Ärzten, Patienten und Familien während des kreativen Prozesses. Die Rolle der Krankenschwestern erwies sich als die des Vermittlers und des Vertreters, der den Künstler direkt in die täglichen Aktivitäten der Patienten und deren Familien einführt. Die Künstler hatten die kreativen Projekte entworfen, eingeführt und fungierten als Berater bei der Einbeziehung der Kunst. Die Grundannahme bestand darin, dass jeder Mensch ein natürlicher Künstler ist. Obwohl eine empirische Auswertung dieses Verfahrens fehlt, wurde dieses Kunsttherapie-Projekt sowohl von den Patienten als auch von den Familienangehörigen sehr gut angenommen. Zukünftige Forschungsarbeiten in Form von prospektiven oder randomisierten und kontrollierten Studien zu diesem Thema sollten angestrebt werden, um dieses Ergebnis zu bestätigen. In einem Artikel aus Jahr 1994 beschreibt Kiss [65] die vierjährige Erfahrung des psychosomatischen Liaisondienstes in der KMT-Abteilung der Uni-Klinik in Basel. Darin werden die spezifischen Stressfaktoren, denen ein Transplantationsteam ausgesetzt ist, aufgezeigt wie z. B. die hohe Morbidität und Mortalität der Patienten sowie die enge Beziehung zwischen Patienten und Personal. Für das Transplantationsteam besteht die Möglichkeit der Unterstützung bei folgenden 133 Tätigkeiten: eine psychosoziale Befragung jedes Patienten am Anfang seines Krankenhausaufenthaltes, wöchentliche psychosoziale Besprechungen mit dem gesamten Team, reguläre Teilnahme an Stationsversammlungen, Organisation von Arbeitskreisen, um dem Burnout vorzubeugen. Obwohl eine empirische Auswertung dieses Verfahrens fehlt, deuten die klinischen Belege an, dass eine konstante und zuverlässige psychische Unterstützung das Team zu stabilisieren hilft. Dies verbessert letztlich die Patientenversorgung. Prospektive Studie Um das psychologische Leiden von hämato-onkologischen stationären Patienten einzuschätzen, untersuchten Fritzsche et al. [33] 2003 das Bedürfnis hinsichtlich psychotherapeutischer Interventionen und deren Durchführung im Rahmen eines psychosomatischen Liaisondienstes (siehe Tabelle 3.27). 72 Patienten von zwei hämato-onkologischen Stationen wurden psychodiagnostisch befragt und füllten Fragebögen aus, die Bewältigungsstrategien, über psychische Lebensqualität, Störungen, Motivation psychosoziale zur Therapie Leiden, und psychotherapeutische Interventionen aufklärten. Nach der ICD-10 Klassifikation wurden bei 53 % der Patienten mentale und Verhaltensstörungen diagnostiziert. Professionelle Untersuchungen zeigten ein Bedürfnis nach einer psychotherapeutischen Behandlung in 49 % der Fälle, während 38 % der Patienten sich psychische Unterstützung wünschten. Aktuelle Interventionen fanden für alle Patienten der KMT-Abteilung und bei 23 % der Patienten in der hämatoonkologischen Abteilung statt. Es besteht ein beträchtliches Bedürfnis nach psychotherapeutischer Behandlung, was nur innerhalb der Rahmenbedingungen eines Liaisondienstes in enger Kooperation mit Onkologen, Krankenschwestern und Psychotherapeuten stattfinden konnte. 134 Tabelle 3.27: Übersicht der prospektiven Studie: Entwicklung eines psychoonkologischen Liaisondienstes zum Diagnostik und zur Versorgung von Krebspatienten im Rahmen einer KMT/HSZT Autoren Fritzsche et al., 2003, [33] Stichprobe 72 KMTPatienten, DA: 48,32 Jahre TQ: 70 % für die Fragebögen TQ: 96 % für die Interviews Design Kohortenstudie follow-up: 20 Wochen keine genaue Angabe der Messungen keine Verblindung angegeben Methodik - Fragebögen: HADS-D, FQCI, ECLQ, FBB - Interview - demographischer Fragebogen Ergebnisse - Angst bei 12 % - Depression bei 33 % - problematische soziale Unterstützung: 22 % - funktionelle Defizit bei 34 % - 38 % wünschten eine Psychotherapie - 33 % wünschten Entspannungsübungen - 28 % wünschten eine Gruppentherapie - nur 9 % wünschten die Einbeziehung der Familie - psych. Bedarf bei 49 % DA: Durchschnittsalter Zusammenfassung und Schlussfolgerung Das ideale Patienten-Betreuungskonzept in einer KMT-Abteilung sollte nicht nur eine begleitende Betreuung und gezielte psychologische Interventionen beinhalte, wie die bisherige Erfahrung gezeigt hat, sondern auch die Vorbereitung der KMT-Patienten auf die akute Phase der Behandlung. Zusätzlich zum psychologischen Screening sind ebenfalls Vorbereitungsgespräche zwischen Patient und Arzt besonders wichtig. Außerdem sollten die Anghörigen des Patienten in den Entscheidungsprozess und die psychiatrische/psychosomatische Betreuung schon vor der akuten Phase der Behandlung einbezogen werden. Dabei gilt es zu bemerken, dass die Angehörigen, falls ein Liaisondienst besteht, sich während der Akutphase aufgrund der eigenen psychischen Überlastung leichter an den behandelnden Psychotherapeut wenden könnten. 135 3.7.3. Einstellung zum Tod Die Mortalität ist hoch. Bei allogener SZT sterben 20 - 50 % der Patienten im ersten Jahr nach der Transplantation und bis zu 36 % während der Transplantationsphase [6]. Manche Studien verdeutlichen die Mortalitätsursachen. Broers et al. [13] zählten zum Beispiel folgende Mortalitätsursachen auf: Von 123 Patienten starben 35 aufgrund eines Rückfalls, 11 aufgrund einer Pneumonie, 10 Patienten entwickelten GvHD, 4 starben wegen einer Infektion, weitere 4 nach einem ARDS (adult respiratory distress syndrome), 2 starben aufgrund eines Organversagens, das mit der KMT zusammenhängt, 1 Patient starb aufgrund eines Versagens des Transplantats und 1 Patient wegen eines myokardialen Infarkts, der nicht mit der KMT zusammenhängt. Bei 8 Patienten war die Todesursache unbekannt. Insgesamt starben 76 von 123 Patienten. 136 3.7.4. Psychosoziale Variablen und Überlebenszeit Wenige Studien haben bisher den Zusammenhang zwischen psychologischen Variablen und dem Überleben nach der Knochenmarktransplantation (KMT) untersucht. Es existieren einige Beweise, wonach psychologische Variablen eine Rolle beim Verlauf der Krebserkrankung und auch nach der KMT spielen. Der Schwerpunkt dieses Kapitels liegt auf den Beziehungen zwischen psychologischen Variablen und dem Überleben nach der KMT. Prospektive Studien Molassiotis et al. [81] untersuchten in einer 1997 publizierten Studie psychologische Bewertungsmerkmale bei 31 knochenmarktransplantierten Patienten ungefähr 1 bis 2 Jahre nach der Transplantation und erforschten die Überlebensfaktoren (s. Tabellen 3.28 und 3.29). Die psychologischen Bewertungsmerkmale wurden kurz nach der stationären Aufnahme für die KMT sowie ungefähr 3 bis 4 Wochen später ausgetragen. Die Cox-Regressions-Analyse der Überlebenszeit zeigte, dass ein interaktives biopsychologisches Modell den Überlebensstatus erklären könnte. Eine kürzere Überlebenszeit wurde assoziiert mit unpassenden Knochenmarktransplantaten (p = 0,04), früheren Erfahrungen mit Chemo- und Strahlentherapie (p = 0,02), dem Krankheitsstadium (p = 0,04), stärkeren Symptomen wie z. B. Infektionen und septischer Schock, GvHD und Hirnblutungen während der KMT (p = 0,008), weniger Optimismus (p = 0,005) und mit mehr Akzeptanz der Umstände (p = 0,02). Diese psychologischen/psychosomatischen und Persönlichkeitscharakteristika treten möglicherweise direkt auf, indem sie mit immunen Funktionen interagieren, oder indirekt, indem sie zu anderen Verhaltensweisen führen, die für ihre Auswirkung auf das Überleben von Krebspatienten bekannt sind. Bewältigungsstrategien zu verbessern sowie stark symptombezogene Distress während der KMT zu verändern würde nicht nur die psychosozialen Einstellungen und die Lebensqualität verbessern, wie in der Literatur gezeigt wurde, sondern auch die Überlebenszeit erhöhen. Die Assoziation zwischen der Erkrankung und den daraus folgenden körperlichen Symptomen (unpassende Knochenmarktransplantate, frühere Erfahrungen mit Chemo- und Strahlentherapie, das Krankheitsstadium, stärkere Symptome) und die 137 persönlichen Eigenschaften des Patienten (weniger Optimismus und mehr Akzeptanz) nennen die Autoren „ein interaktives biopsychologisches Modell“. Kommentar: Prospektive Studie, die spezifische Faktoren wie somatische als auch psychosoziale identifizierte, die das Überleben von Transplantierten beeinflussen und die Hypothese eines „interaktiven biopsychologischen Modells“, aufstellt. Keine Angabe zum Rekrutierungszeitraum. In einer prospektiven Studie aus dem Jahr 1994 bewerteten Andrykowski et al. [3] psychologische Variablen (depressive Stimmung, funktionierende Lebensqualität und die mentale Anpassung an den Krebs), die mit dem Überleben nach einer KMT in Verbindung gebracht wurden (siehe Tabellen 3.28 und 3.29). Die Teilnehmer der Studie (n = 42) erhielten eine allogene KMT entweder bei einer akuten oder einer chronischen Leukämie. Analysen, die die Cox-Regression-Analyse nutzten, zeigten, dass die Qualität der Kompatibilität des Knochenmarktransplantats die einzige Variable war, die maßgeblich mit dem Überleben nach der KMT (p = 0,05) in Verbindung gebracht wurde. Das Hinzufügen von psychosozialen Variablen zu einem multivariablen Cox-Regressionsmodell, das die Qualität der Kompatibilität des Implantats mit einbezieht, deutet darauf hin, dass ein Verhalten gegenüber dem Krebs, das als „ängstliche Sorge“ bezeichnet wird, sowie eine niedrigere funktionelle Lebensqualität (p = 0,052) jeweils unabhängig voneinander mit einem niedrigeren Überleben nach der KMT assoziiert wurden. Weitere Untersuchungen sind notwendig, um die Mechanismen zu erkennen, mit denen psychosoziale Variablen zum Überleben nach der KMT beitragen könnten. Kommentar: Prospektive Studie, die hinsichtlich der üblichen Überlebens-Prädiktoren spezifische psychosoziale Faktoren einbezieht, die das Überleben von Transplantierten beeinflussen könnten. Im 1998 untersuchten Broers et al. [13] in einer prospektiven Studie die Zusammenhänge zwischen psychologischen Variablen und dem Überleben nach der KMT sowie zwischen psychologischen Variablen und der prognostizierten Krankheit, der Behandlung und den demographischen Variablen (siehe Tabellen 3.28 und 3.29). Als durch Fragebogen erfasste psychologische Variablen wurden z. B. Stress, Angst, 138 Depression, Schlafstörungen, Zuverlässigkeit und Zufriedenheit gennant. Bei 123 Patienten, die zwischen 1987 und 1992 einer KMT unterzogen wurden, wurden diese psychologischen Variablen vor der KMT gemessen. Keine dieser Variablen war in innem Co-Modell einzeln mit dem Überleben verbunden. Wenn sie in vier Gruppen von gleicher Größe geteilt werden, bezieht sich das niedrige Selbstwertgefühl gemäß den Perzentilen 25 %, 50 % und 75 % auf die kürzere Überlebenszeit. Bei Analysen mit mehreren Variablen war keine der psychologischen Variablen, die vor der KMT gemessen wurden, bedeutend. Die Daten unterstützen daher nicht die Ansicht, dass psychologische Variablen das Überleben nach der KMT beeinflussen. Kommentar: Prospektive Studie mit einer großen Stichprobe, die keine spezifischen psychosozialen Faktoren identifizierte, die das Überleben von Transplantierten beeinflussen. Die Komplikationen bei einer Knochenmarktransplantation können deren Erfolg beeinträchtigen und es ist oft nicht möglich vorherzusagen, wer das höchste Risiko trägt. In früheren Studien wurde berichtet, dass manche der psychologischen Faktoren mit einem hohen Auftreten von postoperativer Mortalität übereinstimmten. Nun untersuchten Sullivan et al. [116] 1999, ob ein Zusammenhang zwischen den mit der KMT/SZT verbundenen Komplikationen und Todesursachen und psychosozialen Faktoren besteht (s. Tabellen 3.28 und 3.29). Bevor sie eine hoch dosierte Chemotherapie und eine Knochenmarktransplantation erhielten, unterzogen sich 112 Patienten einer psychodynamisch orientierten psychiatrischen Bewertung (das „FIT“ Fragebogen). Die Mortalität und die damit verbundenen Komplikationen wurden in einem Krankenkurvenblatt erforscht. Die Ergebnisse der „FIT“ Bewertung korrelierten mit dem Auftreten von Komplikationen und Tod überein, unabhängig davon, ob das Transplantat für hämatologische oder solide Organkrebse eingesetzt wurde oder ob es aus einer allogenen oder autologen Quelle stammt. Die meisten Menschen mit einem hohen Risikoprofil starben an einer progressiven HauptorganFunktionsstörung oder an einer wiederkehrenden/refraktären neoplastischen Krankheit während des ersten Jahres nach der Transplantation. Bei eine solche psychiatrischen Bewertung könnte eine Subgruppe von Menschen erkannt werden, bei denen präventive therapeutische Interventionen am wirkungsvollsten sein könnten. 139 Kommentar: Prospektive umfassende Studie, die hinsichtlich der FIT-Bewertungen Subgruppen beschreibt und spezifische psychosoziale Faktoren, wie Depressivität und Angst, die das Überleben von Transplantierten beeinflussen könnten, identifizierte. Frühere Berichte haben gezeigt, dass das Vorhandensein von Depression und anderen psychosozialen Variablen mit einer schwächeren Prognose nach der Knochenmarktransplantation verbunden sein könnte. Murphy et al. [83] führten 1996 eine Studie mit dem Ziel durch, diese Hypothese zu überprüfen. 56 Patienten hatten sowohl unstrukturierte, klinische Interviews als auch Interviews, die ein strukturiertes Diagnoseinstrument nutzen (das Composite Internationale Diagnostik Interview), gegeben und wurden im Durchschnitt 82,1 Monate nach der KMT verfolgt (s. Tabellen 3.28 und 3.29). Darunter wurden 42 Patienten ebenfalls anhand der Skala für mentales Verhalten bei Krebs interviewt. Die Analyse bei den Überlebenden verriet, dass Faktoren wie Depression oder das Vorhandensein von Kampfgeist als herrschende Bewältigungsweise nicht mit der Überlebensdauer korrelierte. Die Ergebnisse implizieren, dass das Überleben mehr mit körperlichen als mit psychosozialen Faktoren verbunden sein könnte. Kommentar: Prospektive Studie, die keine Zusammenhänge findet zwischen psychosozialen Faktoren und Überlebenszeit. Keine Angabe zum Rekrutierungszeitraum. Grulke et al. [46] untersuchten in einer im Jahr 2005 veröffentlichten explorativen prospektiven Studie den Zusammenhang zwischen Interventionen und Überlebenszeit bei knochenmarktransplantierten Patienten (s. Tabellen 3.28 und 3.29). Zwischen 1990 und 1995 wurden 72 Patienten am Universitätsklinikum Ulm befragt, die Befragungen wurden auf Tonband aufgenommen und die Aufzeichnungen im Dezember 2002 kontrolliert. Im Durchschnitt waren die Patienten 35 Jahre alt, 65 % waren männlich und bei 56 % wurde eine akute Leukämie diagnostiziert. Das Hauptergebnis war die Überlebenszeit. Die Daten wurden im Rahmen von standardisierten Interviews zu mehreren Zeitpunkten erhoben und die Interviews nach dem Ulmer Coping-Manual (UCM) bewertet (Tschuschke et al., 1996, [124]). Dieses Verfahren erlaubt, die subjektive psychosoziale Situation der Patienten sowie ihrer diesbezüglich eingesetzten Coping-Strategien objektiv einzuschätzen. Die intensiv 140 trainierten Rater (Psychologen) waren blind gegenüber dem Erkrankungsverlauf. Interviewer und Psychologen waren unterschiedliche Person. Drei Bewältigungsstrategien (Akzeptieren, Selbstkontrolle und emotionale Unterstützung) waren positiv mit dem Langzeitüberleben, eine Bewältigungsstrategie (Abfinden) war mit dem Kurzzeitüberleben korreliert. Kommentar: Prospektive Studie mit einer homogenen Stichprobe, die feststellt dass, für das Langzeitüberleben psychosoziale Faktoren genauso wichtig wie somatische Faktoren sind. Die Copingprozesse von 36 an unterschiedlichen Formen von Leukämie erkrankten erwachsenen Patienten, die sich in Zeitraum zwischen 1990 und 1992 unmittelbar vor einer allogenen Knochenmarktransplantation befanden, wurden von Tschuschke et al. [122] in einer prospektiven Studie aus dem Jahr 1994 untersucht (s. Tabellen 3.28 und 3.29). Dabei wurden die Daten anhand eines halbstrukturierten Interviews systematisch von trainierten Ratern bewertet. Die Patienten wurden in 2 Gruppen gegliedert: Survivors (n = 18) und Non-survivors (n = 18). Überlebende Patienten mit einer im Median bei 978 Tagen liegenden Überlebenszeit nach der KMT zeigten vor den KMT-Maßnahmen weniger passiv-hinnehmendes, resignatives Coping als die später nach der Transplantation verstorbenen Patienten mit einer MedianÜberlebenszeit von 229 Tagen nach der KMT. Nur 6 der 18 verstorbenen Patienten der Stichprobe überlebten das KMT-Datum um 1 Jahr, dagegen war zum Zeitpunkt dieser Manuskriptabfassung innerhalb von fast drei Jahren nicht ein Patient aus der Survivorsgruppe verstorben. Das ungünstige Coping zeichnet die verstorbenen Patienten bereits vor allen Behandlungsmaßnahmen aus und ist in sehr engem Zusammenhang mit der ungünstigen hämatologischen Prognose vor der KMT und dem Lebensalter der Patienten zu sehen. Die Art der Leukämieerkrankung sowie weitere soziodemographische Variablen oder Stress spielten keine entscheidende Rolle im Hinblick auf Copingqualität und -intensität. Kommentar: Beschränkter Stichprobenumfang, Ergebnisse von t2 wurden in dieser Studie nicht diskutiert. Die Ergebnisse von t2 bis t5 wurden in einer weiteren Studie von Tschuschke et al., [126], aus dem Jahr 1999, (s. Kapitel 3.4.1.). 141 Beziehungen zwischen Persönlichkeitsmerkmalen und der Überlebenszeit nach einer KMT wurden in einer prospektiven empirischen Studie im Jahr 1988 von Neuser [86] untersucht (s. Tabellen 3.28 und 3.29). 35 erwachsene Patienten mit akuter Leukämie, chronischer Leukämie oder Aplastischer Anämie bearbeiteten vor der Transplantation die deutsche Form der „Personality Research Form“ (PRF) [115], deren Daten auf Skalenebene einer Faktorenanalyse unterzogen wurden, die zu einer vierfaktoriellen Lösung führte. Die post-KMT Beobachtungszeit erstreckte sich auf einen Zeitraum von über 2 Jahren. Es zeigte sich, dass Patienten mit hohen Werten auf dem Faktor zweiter Ordnung „Streben nach Anerkennung und Hilfe“ eine höhere Überlebenswahrscheinlichkeit aufwiesen. Die Kovariablen Patientenalter, Krankheitsund Transplantationsart beeinflussten nicht die Überlebenszeit nach der KMT. Es wird vermutet, dass das „Compliance-Verhalten“ zwischen diesem Persönlichkeitsbereich und der Überlebenswahrscheinlichkeit moderiert. Kommentar: Prospektive Studie, die hinsichtlich der Compliance-Unterschiede signifikante unterschiedliche Knochenmarktransplantation in Überlebenswahrscheinlichkeiten Abhängigkeit von nach Persönlichkeitsmerkmalen beschreibt. Retrospektive Studien Colon et al. [21] bewerteten in einer im Jahr 1991 veröffentlichten retrospektiven Studie die Daten von 100 Patienten, die wegen einer akuten Leukämie zwischen 1980 und 1987 einer allogenen KMT unterzogen wurden, um den möglichen Zusammenhang zwischen psychiatrischen und psychosozialen Faktoren hinsichtlich des Überlebenszeit nach der Prozedur zu prüfen (s. Tabellen 3.28). Das Maß an wahrgenommener Unterstützung wurde als „hoch“ bewertet, wenn die Patienten eine starke und positive Beteiligung von Ehepartner/Familie und Freunden empfanden, „niedrig“, wenn die Unterstützung als nicht vorhanden, mangelhaft oder negativ beurteilt wurde, oder „moderat“, wenn keines der beiden Merkmale zutraf. Man stellte dabei fest, dass drei Variablen das outcome unterschiedlich beeinflussen: der Krankheitsstatus (erste Remission vs. anderer Status), das Auftreten von depressiver Stimmung und die erhöhte wahrgenommene soziale Unterstützung. Patienten, die bei ihrer ersten Remission transplantiert wurden, hatten eine besonders längere 142 Überlebenszeit (p = 0,017). Patienten mit einer depressiven Stimmung wiesen ungeachtet einer spezifischen psychiatrischen Diagnose eine niedrige Überlebenszeit (p = 0,041) auf. Patienten mit einer hohen wahrgenommenen sozialen Unterstützung hatten ein verbessertes Überleben (p = 0,021). Kommentar: Retrospektive Untersuchung mit großer homogener Stichprobe, wodurch der statistische Wert erhöht wird. Es gibt Hinweise darauf, dass depressive Symptome bei Transplantierten als ein Risikofaktor betrachtet werden können. Dieses bleibt in einem prospektiven Ansatz zu überprüfen. 143 Tabelle 3.28: Studienübersicht: Psychosoziale Variablen und Überlebenszeit Autoren Stichprobe Design Prospektive, nicht kontrollierte Studien Molassiotis et 31 KMTKohortenal., 1997, [81] Patienten (allogen studie und autolog) von - am Tag vor 35 Patienten, 16 der KMT und starben während 3 - 4 Wochen der nach der Beobachtungszeit KMT, follow-up bis zu 803 Tage nach der KMT Methodik Ergebnisse Fragebogen (Selbsteinschätzung): POMS, SDS und eine kurze Version von Jalowiec Coping Scale Andrykowski et al., 1994, [3] Kohortenstudie Messungen vor-KMT, follow-up bis 3 Jahre nach KMT Fragebogen (Selbsteinschätzung): POMS, FLIC und MAC - Positive Zusammenhänge zwischen einer Assoziation von psychologischen Variablen und Überlebenszeiten nach der KMT - Symptombelastung und Akzeptanz wurden als ungünstig bewertet für die ÜZ - Hoffnung als günstig bewertet Ängstlichkeit ungünstig für ÜZ Kohortenstudie 5 Messungen vor KMT (t1), 1 Monat nach der Entlassung (t2), 6 Monate (t3), 1 Jahr (t4) und 3 Jahre nach Tx follow-up bis 7 Jahre nach der KMT Kohortenstudie Messungen vor KMT, follow-up bis 365 Tage nach der KMT Fragebogen (Selbsteinschätzung): FLB, GHQ, SCL-90, HLOC, SES, Quality of Life (QoL) Fragebogen keine Zusammenhänge 2 von 3 klinischen psychodynamisch orientierten Interviews: FIT („F“ für Family functioning, „I“ für Individual psychological maturity und „T“ für Attitude toward transplant/treatment) gute familiäre Beziehungen, individuelle Reife und positive Einstellung zur KMT wurden als günstig für die ÜZ bewertet standardisiertes Interview (Fremdeinschätzung) und Fragebogen - keine Zusammenhänge - bei 37 % der Frauen und bei 17 % der Broers et al., 1998, [13] 42 allogen transplantierte LeukämiePatienten, DA: 34 Jahre, 27 Patienten (Non-Survivors) starben während der Beobachtungszeit Survivors: n = 15 123 KMTPatienten (allogen und autolog), DA: 35,4 Jahre 73 Patienten starben während der Beobachtungszeit bei 13 Patienten waren die Daten unvollständig Sullivan et al., 1999, [116] 112 KMTPatienten (allogen und autolog), DA: 37 Jahre Patienten 44 starben während der Beobachtungszeit Murphy et al., 1996, [83] bei 2 Patienten waren die Daten unvollständig 56 KMTPatienten (autolog und allogen, DA: 35,4 Jahre, Verblindung der Befrager angegeben Kohortenstudie Messungen vor KMT und 144 42 Patienten füllten zusätzlich den MACSFragebogen aus Survivors: 68 % Grulke et al., 2005, [46] über Abbrecher: keine Angabe 72 von 79, 2 brachen ab und 5 Aufzeichnungen hatten technische Problemen, nur allogene Tx nach der KMT, follow-up bis 134 Monate nach der KMT (Selbsteinschätzung): CIDI und MACS Männer wurde eine schwere Depression diagnostiziert Kohortenstudie - vor der KMT - bis 7 Jahre nach der KMT halbstrukturiertes Interview, die Befrager und die Rater waren unterschiedliche Person, die Rater (Psychologen) waren blind - signifikante positive Korrelation zwischen emotionaler Unterstützung, Akzeptanz, Selbstkontrolle und LZÜ - halbstrukturiertes Interview (Fremdeinschätzung) t1: adäquat, die Rater (Psychologen) waren blind gegenüber dem Verlauf der Erkrankung, dem Rehabilitationsprozess und möglichen Komplikationen bzw. die Tatsache, ob die Patienten verstorben oder noch am Leben waren - negative signifikante Korrelation zwischen ÜZ und passiver Hinnahme/Resignation (p < 0,017) - ungünstiges Coping kennzeichnet die verstorbenen Patienten bereits vor allen Behandlungsmaßnahmen - ungünstiges Coping in sehr engem Zusammenhang mit der ungünstigen hämatologischen Prognose vor der KMT und dem Lebensalter der Patienten - signifikante unterschiedliche Überlebenswahrscheinlichkeiten nach Knochenmarktransplantation in Abhängigkeit von Persönlichkeitsmerkmalen - Suche nach Anerkennung und Hilfe günstig - positive Korrelation zwischen „ComplianceVerhalten“ und Überlebenswahrscheinlichkeit Verblindung angegeben Nicht randomisierte, kontrollierte Studien Tschuschke et 36 allogene KMT- insgesamt 5 al, 1994, LeukämieMessungen [122] Patienten während der Survivors: n = 18 3 Jahren nach Non-Survivors: n der KMT = 18 follow-up: unmittelbar keine vor der KMT Randomisierung (t1) angegeben Neuser et al., 1988, [86] 35 KMTPatienten (allogen n = 30 und autolog n = 5) Alter zwischen 18 und 49 Jahre - am Tag der Aufnahme, follow-up: 497 bis 754 Tage nach der BMT) keine Randomisierung angegeben 145 t2 bis t5 in Tschuschke et al., 1999, [126], Kapitel 3.4.1. Fragebogen: die deutsche Form der PRF Retrospektive Studien Colon et al., 100 allogene 1991, [21] KMT-Patienten, DA: 30 Jahre FallKontrollStudie, Untersuchung vor der KMT follow-up, bis 2 Jahre nach der KMT ÜZ: Überlebenszeit, DA: Durchschnittsalter 146 - klinisches Interview, Fremdeinschätzungen - demographischer Fragebogen - negative Korrelation zwischen depressiver Stimmung und ÜZ - positive Korrelation zwischen familiärer Unterstützung und ÜZ Tabelle 3.29: Qualitätsmerkmale der prospektiven Studien Lorenz et al. 1996, [75] Streisand et al., 2000, [114] Langer, 2003, [69] Molassiotis et al. 1997, [81] Andrykows ki et al., 1994, [3] Broers et al., 1998, [13] Sullivan et al., 1999, [116] Murphy et al., 1996, [83] Grulke et al., 2005, [46] Tschuschke et al, 1994, [122] Neuser, 1988, [86] Allocation Concealme nt V. der Teilnehmer V. der Auswertung/ Behandler Angabe der baseline Daten Einsatz validierter Fragebögen I.c. Abbrecher KS Nein Nein Ja Ja Ja Nein Mittel Adäquat Nein Ja Ja Ja Ja Nein Hoch CT Nein Nein Ja Ja Ja 51 % KS Nein Nein Ja Ja Ja 11,4 % Hoch KS Nein Nein Ja Ja ja Nein Hoch KS Nein Nein Ja Ja Ja 10,6 % Hoch KS Nein ja Ja Ja Ja 1,2 % Mittel KS Nein Nein Ja Ja Ja K. A. Mittel KS Nein Ja Ja Ja Ja 9% Hoch CT Nein nein Nur t1 ja ja Nein Mittel CT Nein nein Ja Ja K. A. K. A. Bewertung Mittel Mittel V.: Verblindung, I.c.: Informed consent, K. A.: Keine Angabe, KS: Kohortestudie, CT: Prospektive, kontrollierte Studie 147 4. Diskussion der Ergebnisse Prävalenz psychischer Störungen Knochenmarktransplantationskandidaten sind zumeist jung, der Altersdurchschnitt liegt zwischen 32,7 ([118]) und 48,3 ([22]) Jahren. Damit sind häufig Menschen betroffen, die sich an einem wichtigen Zeitpunkt ihrer Lebensentwicklung befinden, z. B. am Start ins Berufsleben oder bei der Familien gründung. Im Gegensatz zu anderen Transplantationsformen muss sich der KMT-Patient schnell entscheiden. Die Entscheidung für die KMT fällt dann der Patient in den allermeisten Fällen innerhalb weniger Tage. Die Spendersuche beginnt zunächst in der engeren Familie und wird dann auf entfernte Blutverwandte ausgedehnt. Findet sich kein geeigneter Spender, kann bei einer akuten Leukämie eine autologe KMT erwogen werden, bei der das Mark nach Chemotherapie und Bestrahlung retransplantiert wird. Nach einer Wartezeit von bis zu sechs Monaten erfolgt dann die Klinikaufnahme. Vor dem Hintergrund dieser oben genannten Entwicklungsaufgaben (Beruf, Familie) wird die Entscheidung für eine derart eingreifende Behandlung meistens als extremer Einschnitt erlebt ([108]). Zu den Interventionen in der Zeit vor der Transplantation besteht eine jedoch äußert dürftige Studienlage. Es gibt keine Studie aus diesem Bereich, auch wenn ein entsprechender Liaisondienst besteht. Die zahlreichen Probleme bei klinischen Studien mit langen Follow-up mit psychotherapeutischer Intervention bei KMT-Patienten spiegelten sich in der hohen Drop-out-Rate wider, die folgendermaßen zustande kam: 1. fehlende Eingangsvoraussetzungen wegen z.B. schwerwiegenden Sprachproblemen (bei Ausländern), oder Absetzen der geplanten Transplantation wegen erheblicher medizinischer Bedenken, 2. fehlende Motivation zum Ausfüllen der Fragebögen über die gesamte Dauer des Klinikaufenthaltes, 3. Ablehnung einer weiteren Mitarbeit wegen schweren KMT-bedingten medizinischen Problemen und 4. nicht wenige Patienten versterben während der Therapie (unter anderem [46], [48], [121] und [86]). 148 Depression ist mit einer geschätzten Prävalenz von ca 10% eine Volkskrankheit, wobei die Lebenszeitprävalenz demnach mit 12-17% noch höher liegt. (http://www.psychiatriegespraech.de/ psychische_krankheiten/ depression/depression _epidemiologie.php). Es ist zu erwarten, dass die Prävalenz bei KMT-Patienten noch einmal deutlich darüber liegen sollte, aufgrund der zumeist deutlich eingeschränkten Lebensqualität durch die schwere Diagnose, die hochdosierte Chemotherapie, die Strahlentherapie und die KMT sowie die anschließenden schweren Nebenwirkungen der Therapie. Diese gesteigerte Prävalenz von bis zu 31% haben verschiedene Autoren in ihren Studien festgestellt (zum Beispiel [96], [120], [29], [83], [57], [49], [97], [42] und [7]). Die Datenerhebungen bzgl. Depression und KMT/SZT fanden mittels allgemein anerkannter Fragebögen statt. Hier sind zum Beispiel der Nottingham Health Profile (NHP), der Sickness Impact Profile (SIP), der Profile of Mood States (POMS), der Beck Depression Inventory (BDI) und der HADS-D Depression ([96], [57] und [49]) zu nennen. Zu Beginn der Behandlung standen bei den Patienten die psychischen Belastungen im Vordergrund, was in der Untersuchung von Fife et al. [29] ebenso beobachtet wurde. Mit Beginn der Isolationsphase traten die körperlichen Belastungen in den Vordergrund. Während der Isolationsphase sind die Patienten besonders durch folgende Symptome belastet: Magen-Darm-Probleme, Fatigue, Schlafprobleme, Appetitmangel, Konzentrationsstörungen (Molassiotis et al. 1996 [79] und [80]) und nicht zuletzt starke Schmerzen (Grulke, 1997, [48]). 17,2% der Patienten gaben starke Schmerzen an [42]. Die Schmerzintensität übt einen merklichen Effekt auf das psychologische Wohlbefinden des Patienten und auf die psychischen Belastungen ([11], [60]) aus. Über die gesamte Isolationszeit betrachtet scheint eine erhöhte Prävalenz für psychische Störungen nach psychiatrischen Kriterien zu bestehen: zwischen 37,5% [64] und 41% [103]. Die häufigsten angegebenen Störungen waren Depression (bis zu 47,5% [110], [64], [79]) oder Angst (bis zu 45% [110], [103], [79]) und Anpassungsstörung (bei 15% [64]). Desweiteren gibt es Hinweise darauf, dass der Grad der Angst in der ersten Woche der Isolation mit der späteren Entwicklung einer aGvHD (akute Graft versus host disease) zusammenhängt (Gregurek et al., 1996, [41]). Heinonen et al. [53] fanden heraus, dass insbesondere die Überwachung der 149 Blutwerte und deren Entwicklung großen Stress unter den Patienten auslöste. Auch Schulz-Kindermann et al. [123] berichteten in ihrer Studie, dass für die 2. Woche nach der Transplantation die medizinischen Variablen die psychische Befindlichkeit beeinflussten, was die vorliegenden Studien bestätigten. Während der Isolationszeit kovariiert die psychische Belastung bei allen Patienten deutlich mit dem Verlauf der Behandlung. Neuser fand heraus, dass negatives Befinden stärker mit Merkmalen des Behandlungsverlaufs und positives Befinden eher mit Patientenvariablen kovariierten [89]. Depression und Angst, psychometrisch erfasst über Fragebögen zu verschiedenen Zeitpunkten wie z. B. Systemic Symptom Scale, HADS-Fragebogen, die 28 Item Version des General Health Questionnaire (GHQ, POMS, SFID-SCT und der Spielberger STAI Test zeigten verschiedene Zeitverlaufe. Depression oder besser Depressivität ist während der Isolation (Aplasie) am höchsten ([96], [57], [110], [64], [79]), Angst ist am Tag der Aufnahme zur Konditionierung am höchsten ausgeprägt ([96], [110], [103], [79]). Am Tag der Transplantation gaben 48,9% der Patienten Angst an [72]. Im Durchschnitt lag die Prävalenz von Angst und emotionalem Stress bei 14,1% [42]. Bei den Angehörigen wurde die Konditionierungsphase vor der Transplantation als belastendste Zeit eingestuft ([91], [69]). Insgesamt nahmen die Belastung und die psychische Beeinträchtigung bei den Patienten mit längerer Behandlungsdauer ab, was auch in den Ergebnissen der Untersuchung von Zittoun et al. [136] und Hjermstadt et al. [57] berichtet wurde. Auch bei den Angehörigen wurde derselbe Verlauf beobachtet [69]. In der Betreuung der Patienten sollte der Verlauf dieser Belastungskomponenten Berücksichtigung finden. Es wurden keine signifikanten Unterschiede hinsichtlich „Angst“ und „Depression“ zwischen allogen und autolog transplantierten Patienten gefunden [96]. Es wurden aber statistisch bedeutend höhere psychische Belastungssymptome bei allogenen Patienten beschrieben im Vergleich zu autologen Patienten am Tag vor dem Beginn der Konditionierung [72]. Allogene KMT-Patienten gaben eine höhere Schmerzintensität als autologe Patienten an [60]. Es wurden statistisch bedeutende Unterschiede zwischen den allogenen und den autologen Gruppen bei der allgemeinen Lebensqualität, Rollenfunktion, Schlafstörungen und Müdigkeit gefunden. Die allogenen Gruppen hatten insgesamt mehr Beschwerden als die 150 autologen Gruppen. Diese Unterschiede zwischen den autologen und allogenen Gruppen waren nach 1 Jahr geringer und die Verbesserung in der autologen Gruppe war stärker. Das Empfinden von akuter Angst vor einer komplexen Operation wie einer KMT/SZT ist sicherlich weitestgehend normal, jedoch ist es wichtig zu beachten, dass, sofern die Angst auch nach geglückter Transplantation signifikant erhöht weiterbesteht, negative gesundheitliche Konsequenzen daraus wachsen können. Patienten, die anfangs über wenig Ängstlichkeit/Angst, erfasst über den Fragebogen SFID-SCT (Symptom Frequency, Intensity, and Distress questionnaire for SCT), berichteten, wiesen bei der Entlassung mehr psychische Belastungssymptome auf als Patienten, die anfangs über hohe Ängstlichkeit/Angst berichteten [72]. Gregurek et al. [41] fanden 1996 eine signifikante positive Korrelation zwischen dem Grad der Angst in der ersten Woche der Isolation und der späteren Entwicklung einer aGvHD. Diese erstaunlichen Ergebnisse verdeutlichen, dass die Berücksichtigung von AngstSymptomatik bei der optimalen Betreuung von Transplantationspatienten eine Rolle spielen sollte, um Komorbiditäten zu begrenzen und die subjektive Lebensqualität zu verbessern. Es bedarf weiterer Studien mit Einbeziehung von physiologischen und immunologischen Faktoren (z. B. sollte die Rolle von Zytokinen, neuroendokrinen Faktoren und von immunologischen Zellen, insbesonder CD8+ T-Zellen untersucht werden), die die Angst beeinflussen könnten, um den Befund zu replizieren. Dennoch muss davon ausgegangen werden, dass Angst, speziell die Angst vor Abstoßung oder eine Rezidiv zu erleiden, bei Patienten nach einer Transplantation weiterhin gegenwärtig sein wird. Es gibt Anzeichen dafür, dass Depressivität bei Empfängern von Knochenmark/Stammzellen nicht nur die gesamte Lebensqualität, sondern auch die Überlebenswahrscheinlichkeit verringert [21]. Als besonders gefährdet für Depressionen und Angst hat sich die Gruppe der Patienten mit langsamer körperlichen Heilung, cGvHD (chronische Graft versus host disease), geringerer sozialen Unterstützung, arbeitslose Patienten [42], kürzerer Zeit nach der KMT, höherer Zahl an schweren Infektionen und niedrigerem Bildungsstand [97], höherem Wert von Anspannung/Angst vor der Isolation und vor der Knochenmarkspende von nicht verwandten Personen gezeigt [103]. Weibliche Patienten sind auch mehr beeinträchtigt. Frauen erleben die Zeit der Vorbehandlung und nach der Regeneration 151 anders als Männer, da sie sowohl psychisch als auch körperlich während dieser Behandlungsphasen insgesamt über eine höhere Belastung als Männer berichteten, jedoch für die Isolationsphase die gleiche Belastungsausprägung angaben wie Männer. Prieto et al. [96] stellten fest, dass Frauen an höherer psychischen Belastung litten. Auch laut Untersuchungen von Syrjala et al. [120] und Sasaki et al. [103] sind Frauen depressiver. Dieses Phänomen spiegelt sich wieder bei den Ehefrauen, die ihre männlichen Partner pflegen („Caregiver“) und die sich über stärkere Depression und Angst beklagen als die männlichen „Caregiver“ der KMT-Patientinnen [69]. In der Untersuchung von Case et al. [17] wurde berichtet, dass Männer die Wiederherstellung der Lebensqualität mit ihrer physischen Integrität verbinden. Das vorliegende Ergebnis könnte dahingehend interpretiert werden, dass Männer vor allem in der Isolationsphase ihre physische Integrität bedroht sehen und dann die körperlichen Belastungen ausgeprägter empfinden. Bei Frauen wurde die Lebensqualität eher in Zusammenhang mit der emotionalen und familiären Unterstützung gebracht. Als protektive Faktoren gegenüber psychischen Störungen wurden Partnerschaft (signifikant positiver Effekt der Partnerschaft, p < 0,001, [32]), Erfahrung mit der Krebsbehandlung vor dem Beginn der SZT [120], Hoffnung sowie Akzeptanz [79] beschrieben. Zusammenfassung Prävalenz psychischer Störungen Die Prävalenzangaben von depressiven Störungen der im Ergebnisteil präsentierten Studien schwanken stark. Dies ist sicherlich auch auf die unterschiedlichen Erhebungsverfahren zurückzuführen. Bei fast einem Drittel der KMT-Patienten wurde eine depressive Symptomatik diagnostiziert und bei der Hälfte der Patienten eine Angststörung. Vor allem Selbstbeurteilungsfragebögen erscheinen in dieser Hinsicht problematisch zu sein. Fremdbeurteilungen könnten hier hilfreicher sein, da sie die Gefahr eines diagnostischen Fehlers verringern. Leider fehlen strukturierte Interviews, die speziell für diese Situation geeignet sind. Für die Evaluation von Nierentransplantationspatienten existiert das Structured Interview for Renal Transplantation (SIRT) von Mori et al. [82]. Nach den Angaben der Autoren könnte das SIRT für andere Transplantationsarten entsprechend modifiziert werden. 152 Zusammenfassend sind die Konsequenzen von unbehandelter Depression und Angst bezüglich der Lebensqualität und aGvHD gravierend. Die Therapiemotivation und die Qualität der therapeutischen Beziehung sollte anhand von entsprechenden standardisierten Messinstrumenten erfasst werden. Insgesamt betrachtet gibt es somit viele Gründe, weshalb es essentiell ist, Depression und Angstsymptomatik bei Patienten im Rahmen einer KMT/SZT frühzeitig zu erkennen und zu intervenieren. Sexualität Spezifische Probleme der Sexualität können vor allem im Bereich der Geschlechterrollenidentität, der veränderten Libido sowie auch in funktionellen Sexualitätsstörungen (Erektionsprobleme, Ejakulationsstörungen) auftreten. Zwischen 31% [97], [52], [19] und 50% der Patienten [78] gaben sexuelle Störungen nach der Transplantation an. Die wichtigsten Probleme waren Impotenz/erektile Schwierigkeiten (37,9%), niedriges sexuelles Verlangen (37,9%) [78], [76], [80] und ein verschlechtertes Körperbild (20,7%) [78], [80] bei Mann und Frau [78], [85]. Sexuelle Unzufriedenheit und Funktionsstörungen treten auch noch nach mehreren Jahren bei einem Fünftel der Patienten auf. Die psychosexuellen Spätkomplikationen bei Leukämie-Überlebenden sind relativ häufig [85]. Einige Studien konnten aufzeigen, dass hinsichtlich sexueller Aktivität sowie sexueller Zufriedenheit von Patienten nach KMT im Vergleich zu konventionell mit Chemotherapie behandelten Patienten mit anderen Tumorleiden nur unwesentliche Unterschiede nachweisen ließen [85], [78]. Insgesamt ist es sinnvoll, zwischen Männern und Frauen zu unterscheiden, da bei Männern, die unter erektiler Dysfunktion leiden, die sexuelle Beeinträchtigung nahezu bei 100% liegt und eine zusätzliche Differenzierung nicht ohne weiteres möglich ist. Bei Untersuchungen über die Lebensqualität werden regelmäßig Beeinträchtigungen in diesem Bereich erwähnt (Andrykowsky et al., 1999, [5]; Molassiotis et al., 1996, [80]; Prieto et al., 1996, [97]). Lebensqualität Aufgrund der medizinischen Fortschritte sind die Heilungsprognosen bei KMT-/SZT- 153 Patienten zwar deutlich gestiegen, dennoch liegt die Heilungsrate bei ca. 50% und auch Langzeitüberlebende leiden noch jahrelang an den späten Nebenwirkungen der Transplantation und der Therapie mit Immunsuppressiva (wie z. B. Osteoporose, Angst vor Rezidiv, Infektionen, Organtoxizität, chronische GvHD) und können nur bedingt ihr früheres Alltagsleben wieder aufnehmen. Daher ist gerade bei diesen Patienten die Frage der erhaltbaren bzw. wieder zu gewinnenden Lebensqualität von allgemein zunehmendem Interesse. Der Begriff Lebensqualität ist ein schwieriger Begriff, da er die verschiedensten Bereiche umfasst, und je nach Studie für einen anderen Parameter verwendet und mit einem anderen Instrument gemessen wird. Dennoch können die Ergebnisse der Studien dahingehend interpretiert werden, dass die Lebensqualität nach der KMT im Laufe der Zeit spürbar zunimmt. Dies zeigt sich schon durch die Metaanalysen von Dew [25], die unter anderem bewusst Metaanalysen von Studien mit den gleichen Voraussetzungen, sowie den gleichen Fragestellungen und Instrumenten vornahmen. Die Lebensqualität nach der Transplantation scheint zwischen den sechs verschiedenen Transplantatgruppen (Niere, Pankreas, Herz, Lunge, Leber und Knochenmark) nicht signifikant zu differieren. Nach der Transplantation verbessern sich alle Transplantatgruppen in der QoL signifikant. Goetzmann [40] fand heraus, dass die Werte bei Lungen- und Knochenmarkspatienten stetig anstiegen, während die Werte bei Lebertransplantierten sich 6 Monate nach der Transplantation wieder leicht verschlechterten. Ein weiterer Faktor bei der Bewertung von Lebensqualität ist die Chance, wieder in eine angemessene soziale und gesellschaftliche Rolle zurückzukehren. Die berufliche Integration nach der KMT stellt sich im Literaturüberblick, entgegen der möglichen Erwartungen durch die Einschränkung der körperlichen Leistungsfähigkeit, erstaunlich positiv dar. Die professionelle Rehabilitation war ein wichtiger Faktor bezüglich des Wohlbefindens der Patienten, psychometrisch erfasst durch die Fragebogen SF-36 und QLQ-C30 [42]. In einer Langzeitstudie von 2003 fanden Gruber et al. [42], dass 30,7% der Patienten im Durchschnitt 2 Jahre nach der Transplantation überhaupt nicht zur Arbeit zurückkehrten und dass arbeitslose Patienten bedeutend höhere Werte im Bereich Depression, Schmerzen, Angst, Schlafstörung, Verschlechterung der gesellschaftlichen Teilhabe („social function“), der Partnerschaft und des Familienlebens hatten. In der Studie von Chao et al. [19] 154 wird angegeben, dass ca. drei Viertel der Transplantierten ein Jahr nach erfolgreicher Knochenmarktransplantation wieder in den Beruf integriert werden konnten, wobei der Anteil der Teilzeitarbeiter deutlich zunimmt. Von den Überlebenden ohne Rezidiv kehrten nach 5 Jahren sogar 84% zu einer Vollzeitarbeit zurück [120]. Die psychosoziale Betreuung leistet eine wesentliche Verbesserung der Lebensqualität von Transplantationspatienten. Die Heilungschancen und Risiken sind sehr unterschiedlich je nach Grunderkrankung. Retrospektive Erhebungen [85], bei vielen transplantierten Patienten auf ein komplexes, ein bis zwei Jahre zurückliegendes Geschehen bezogen, sind als erster Ansatzpunkt sinnvoll, in ihren Aussagen aber sicherlich nicht als ausreichend valide einzustufen. Zudem ergibt sich bei dieser Methodik ein systematischer Fehler: Die verstorbenen Patienten, möglicherweise auch die gesundheitlich stark beeinträchtigten Patienten entgehen der Untersuchung. Verlässlichere Befunde sind demnach nur aus prospektiv angelegten Verlaufsstudien zu erwarten. Die Lebensqualität nach der KMT wird ansonsten im Allgemeinen als gut bis sehr gut eingeschätzt [80]. 88% der Überlebenden berichteten sogar von einer überdurchschnittlichen bis hervorragenden Lebensqualität ein Jahr nach der autologen KMT [19]. Der Zustand verbessert sich im Laufe der Zeit [19], [50]: Etwa 6 Wochen nach dem Krankenhausaufenthalt [50], innerhalb der 2 Jahren nach der Transplantation [42], insbesondere während der ersten drei Jahre nach der KMT (Prieto et al., 1996, [97]). In einer Langzeitstudie von 2004 fanden Syrjala et al. [120] heraus, dass die körperliche Heilung früher eintritt als die psychologische Heilung. Trotzdem zeigten nur 66% der Studien eine Verbesserung der körperlichen Funktion [25]. Die Patienten gaben ernste Probleme bezüglich der Schmerzen, Angst/emotionaler Stress [42], einen starken Verlust des Appetits, Durchfall, Übelkeit und Erbrechen, und Schlafstörungen während der Isolation an [50]. Da eine Verbindung zwischen den körperlichen Symptomen und der psychischen Verfassung der Patienten gefunden wurde [80], scheint die Nachsorgeuntersuchung besonders geeignet zu sein, um die körperlichen und physischen Probleme effektiv zu behandeln [121]. Insgesamt jedoch braucht die Anpassung („adaptation“) Zeit. Je kürzer die KMT zurück liegt, desto stärker sind die allgemeinen und psychischen Beeinträchtigungen. Als signifikante negative Prädiktoren für die Lebensqualität beschrieben Prieto et al. 1996 einen deutlichen höheren systemischen Symptom- 155 Score, einen niedrigeren Bildungsstand, ein höheres Alter bei der KMT/SZT, eine kürzere Zeit nach der KMT/SZT, das weibliche Geschlecht und Impotenz heraus [97]. Goetzmann et al. [40] konnten 2006 auch eine signifikante Korrelation zwischen einer niedrigen QoL und einem hohen Beratungsbedarf feststellen (siehe Kapitel „Beratungsbedarf“). Trotz einer Verbesserung der Lebensqualität über die Zeit verbleibt ein Anteil an Patienten (etwa bis 10%), der auch über eine längere Zeit hinweg psychologische Unterstützung benötigt (Andrykowski et al., 1999, [5]). Zittoun et al. fanden 1999 einen Zusammenhang zwischen Depression und schlechter Lebensqualität heraus [136]. Es zeigte sich, dass psychologische Variablen, wie beispielsweise Depression oder Ängste, mit der Lebensqualität korrelieren. Den größten psychischen Stress erfahren die Patienten ein bis zwei Tage vor der Transplantation (Fife et al., 2000, [29]). Insgesamt zeigt sich in den vorliegenden Untersuchungen mit zunehmendem Abstand zur KMT eine Verbesserung einzelner Lebensqualitätsbereiche, wobei das erste Jahr nach der KMT für viele Patienten eine lebensentscheidende Hürde bedeuten kann. Prospektive Studien mit langen Follow-up Zeiten sind notwendig, um aufgrund der Folgen von Strahlentherapie/Chemotherapie und Knochenmarktransplantation einen langsamen Heilungsprozess von einer vorübergehend verminderten HRQOL nach der Transplantation zu unterscheiden. Beratungsbedarf/Persönlichkeitsmerkmale und Coping und Überlebenszeit In der Studie von Goetzmann [40] wurde ein erheblicher Beratungsbedarf bezüglich der Krankheit und der Behandlung bei den Patienten feststellen. Die Studie kam zu dem Schluss, dass eine ernstzunehmende Zahl von Patienten (16-47% - je nach Zeitpunkt, im Durchschnitt 40%) Bedarf an Informationsvermittlung über die Krankheit, aber auch über Betreuungsangebote und über Familienberatungen haben. Ebenfalls beschreiben Schweigkofler et al. [ 110], dass bei Patienten häufig Informationsdefizite über Krankheit und Behandlung bestehen. Zu welchem Zeitpunkt der Bedarf am größten ist, wird aus den genannten Studien nicht deutlich, da hier gegensätzliche Ergebnisse vorliegen. So stellte Goetzmann den größten Bedarf an Beratung vor der Transplantation fest, besonders in der von Unsicherheit geprägten 156 Phase, in der der Patient noch nicht weiß, ob ein passender Spender gefunden wird oder nicht. Zu der Frage, ob es prädisponierende Faktoren für einen erhöhten Beratungsbedarf gibt, zeigen die Studien unterschiedliche Ergebnisse. Goetzmann fand als prädisponierende Faktoren unter anderem ein jüngeres Alter, Partnerlosigkeit und schlechte Lebensqualität heraus. Ähnliche Ergebnisse beschrieben die Studien von Andrykowski et al. [5] und Hayden et al. [52]. Diese Studien stellten auch fest, dass das weibliche Geschlecht und finanzielle Schwierigkeiten eine Rolle spielten, während die Studien von Colon et al. (1991) [21], Frick et al. (2006) [32] und Ho et al. (2002) [60] die positiven Faktoren für die Unterstützung der Patienten beschrieben: Partnerschaft [32], [21], Familienbeziehungen mit einer besseren Expressivität („higher expressiveness“) und größere Ressourcen, um mit stressbehafteter Situationen umgehen zu können, waren assoziiert mit geringerem psychologischen Distress während der Tx-Phase [60]. Desweiteren zeigte sich eine signifikante negative Korrelation zwischen der problematischen Unterstützung, wie z. B. übermäßige Fürsorge durch Dritte oder Kritisieren, Bemitleiden oder Vermeiden des Patienten durch Dritte und der emotionalen/sozialen Funktion der QoL (p<0,001) einerseits [32], und einer Übereinstimmung mit dem niedrigen Überleben nach der PBSCT [31] anderseits, aber keine Verbindung zwischen positiven Interaktionen und dem Überleben nach der PBSCT [31]. Die Schwere der Erkrankung kann natürlich auch eine Ursache für den sozialen Rückzug sein. Während und nach der KMT hängt die Anpassungsleistung der Familie und des sozialen Umfelds sehr stark vom Verlauf und dem Gesundheitszustand des Patienten ab. Es gibt erst wenige kontrollierte Studien zur sozialen Unterstützung während oder nach der KMT. Die frühzeitige Einbeziehung der Partner oder Familienangehörigen in die psychosoziale Betreuung für die Sicherstellung des Rehabilitationserfolgs ist von Bedeutung. Hier sind die Angehörigen einerseits selbst als betreuungsbedürftige Personen mit eigener Bewältigungsproblematik zu sehen. Anderseits sind sie als Mediatoren für unterstützende Maßnahmen im Alltag einzubeziehen. Insgesamt lässt sich durch diese Studien ([32], [21] und [60]) ein deutlicher positiver Effekt in der sozialen Unterstützung für den Bereich der KMT belegen. Es bedarf weiterer Studien mit standardisierten evaluierten Messinstrumenten mit homogener, großer Stichprobe zur Replikation. 157 In dem Gebiet „Persönlichkeitsmerkmale, Coping und Überlebenszeit“ liegen empirische Befunde vor (Tschuschke et al., 1994, [122], Colon et al., 1991, [21], Andryskowski et al., 1994, [3]), die darauf hindeuten, dass neben medizinischen Variablen insbesondere Faktoren wie Stressvulnerabilität und Depressivität Einfluß auf das Langzeitüberleben haben können. Die Frage, ob Instrumente zur Erfassung von Persönlichkeitsmerkmalen und Coping (wie z. B. Stressvulnerabilität oder „fighting spirit“) in der untersuchten Situation valide Schlussfolgerungen gestatten, muss hier offen bleiben. Zum Nachweis von kausalen Zusammenhängen, ist es notwendig randomisierte klinische Studien zu entwickeln. Zusammenfassend kann festgehalten werden, dass die Ergebnisse im Hinblick auf eine Assoziation von psychologischen Variablen und Überlebenszeiten nach der KMT auch in diesem Bereich nicht eindeutig sind. Zwei Studien, die keine Zusammenhänge aufzeigen konnten (Murphy et al., 1996, [83], Broers et al., 1998, [13]), stehen sechs Studien mit positiven Ergebnissen (Neuser, 1988, [86]; Colon et al., 1991, [21]; Andrykowski et al., 1994, [3]; Molassiotis et al., 1997, [81]; Tschuschke et al., 1994, [122]; Neuser, 1988, [86] und Sullivan et al., 1999, [116]) gegenüber. Als günstige Effekte auf die Überlebenszeit wurden „Hoffnung“ [81], „Gute familiäre Beziehungen, individuelle Reife und positive Einstellung zur KMT“ [116], „Emotionale Unterstützung, Akzeptanz, Selbstkontrolle“ [46], „Suche nach Annerkennung und Hilfe und Compliance-Verhalten“ [86] und „Familiäre Unterstützung“ [21] beschrieben, während „Symptombelastung und Akzeptanz (im Sinne von Hinnahme)“ [81], „Ängstlichkeit“ [3], „Passive Hinnahme/Resignation“ [122] und „Depressive Stimmung“ [21] als ungünstig beschrieben wurden. Die Datenerhebungsmethode könnte ein möglicher Erklärungsansatz für negative bzw. positive Befunde sein. Eine Korrelation zwischen klinischen oder halbstrukturierten Interviews und positiven Zusammenhängen wurde festgestellt. Fragebogenerhebungen waren dagegen teilweise sowohl mit positiven als auch negativen Ergebnissen verbunden, letzteres gilt auch für hochstrukturierte Interviews [8]. Die bisherigen Studien, die auf eine Beziehung zwischen psychosozialen Variablen und das Überleben nach der Knochenmarktransplantation (KMT) deuteten, sind aufgrund der teilweise retrospektiven Bewertung von psychosozialen Variablen, der Heterogenität der Population, der demographischen Variablen (Partnerschaft, Geschlecht) und der Behandlung (erste Manifestation der Krankheit, Rezidiv, 158 allogene oder autologe Transplantation), die potentiell mit dem Überleben nach der KMT verbunden sein könnten, nur eingeschränkt beurteilbar. Weitere Gründe für die Unterschiede bei den Ergebnissen könnten auch die kleinen Fallzahlen, die verschiedenen Messinstrumente und die unterschiedliche Länge des Follow-ups sein. Trotz der widersprüchlichen Ergebnisse und Inkonsistenzen scheint sich jedoch ein gewisser Trend abzuzeichnen, dass Depression und Überleben negativ korrelieren. Nicht medikamentöse Interventionen Durch ihre schweren Nebenwirkungen und ihre hohe Mortalität ist die KMT mit einer Reihe von psychosozialen Belastungen verbunden, die die Notwendigkeit einer psychosozialen Betreuung vor, während und nach der akuten Behandlungsphase deutlich machen. Die vorhandenen Studien zum Thema psychosoziale Interventionen bei KMT/SZT haben somit zum Teil recht vielversprechende Ergebnisse erzielt. Besonders hervorzuheben sind Studien im Rahmen der Sport- und Bewegungstherapie. Bewegung spielt in der Krebsbehandlung sowohl in der stationären als auch in der ambulanten Phase immer noch eine nicht ausreichend bedeutende Rolle. Es wird weiterhin in der Regel zu Ruhe und Schonung geraten, ohne zu berücksichtigen, dass sich der Patient durch die daraus resultierende „Ruhigstellung“ und den negativen Folgen des Bewegungsmangels begibt. So kann sich durch ein Bewegungsverbot oder eine Motivationslosigkeit in Bezug auf Unsicherheit eine Inaktivität entwickeln, die den o.g. Verlust der Leistungsfähigkeit zur Folge hat. Hier könnte die Bewegungstherapie eine entscheidende Hilfe und Unterstützung in der Krebsbehandlung darstellen, um den Patienten seinen eigenen Teil zum Genesungsprozess beisteuern zu lassen. Denn gezielte Bewegung zeigt ganzheitliche, positive Einflüsse auf psychischer, physischer wie auch psychosozialer Ebene bei den Patienten ([10], [23], [26], [22], [134]). Eine signifikant bessere körperliche und psychosoziale Entwicklung ([10], [23], [26], [22], [134]), ein signifikant besserer Karnofsky Index für den Teil der älteren und weniger leistungsfähigen Patienten [23], eine Verbesserung der Lebensqualität [26], [22], [134], eine signifikante Verminderung bei der Dauer von Neutropenie und Thrombopenie, der Schwere von Durchfall und der Ausprägung von Schmerzen [26], eine signifikante Verminderung der Dauer des Krankenhausaufenthalts ([26], [22]) 159 und eine signifikante positive Korrelation zwischen der körperlichen Betätigung und des psychologischen Wohlbefindens und der Verminderung von Depression und Angst ([22], [134]) konnten festgestellt werden. Auf dieser Art stellt die Bewegungstherapie eine potentiell versprechende Intervention dar, um Leiden innerhalb der Rahmenbedingungen der Stammzelltransplantation zu reduzieren aufgrund seiner multidimensionalen Wirksamkeit. Positive Wirkungen konnten durch Interventionen wie z. B. Entspannungsübungen, Imaginationen, supportive und kognitiv-behaviorale Interventionen ([43], [27], [30], [79] und [144]) bezüglich der Steigerung der Lebensqualität [27], einer kürzeren Erholungszeit [30] und der Verminderung der Angst und Depression [43] festgestellt werden. Tschuschke konnte sogar 1999 eine positive Korrelation zwischen der Aktivierung der Copingsstrategie „Fighting Spirit“ und einer optimalen Prognose feststellen [144]. Patienten, die eine professionelle psychologische Unterstützung während der KMT bekamen, zeigten geringere Stimmungsschwankungen [79]. Ziele zukünftiger Interventionen sollten sich dabei bevorzugt auf die Stärkung von günstigen Copingsstrategien wie kognitive Neubewertung der Krankheitssituation, Informationssuche, Ausbau sozialer Unterstützung und kämpferischer Umgang mit der Erkrankung richten. 28% der Patienten, die an dem Musiktherapie-Programm teilnahmen [18], berichteten über weniger Angst/Depression (P=0,065), 37% hatten sogar weniger Stimmungsschwankungen (P=0,01). Leider wurden in Bezug auf Musiktherapie und Kunstherapie nur 2 Studien gefunden. Desweiteren war die Stichprobe untersuchter Patienten sehr klein. Weitere Interventionsstudien zu diesem Thema sollten angestrebt werden. Schmerzen im Anschluss an eine hochdosierte Chemotherapie und KMT/SZT sind extrem häufig. Die Patienten leiden an einer schweren Mukositis. Die Schmerzen sollten jedoch als bedeutender Stressor bei KMT-Patienten im Rahmen einer professionellen Schmerztherapie weitestgehend beherrscht werden. Diese Schmerzen wirken sich insgesamt negativ auf die Lebensqualität aus. Eine mögliche somatische Erklärung wäre, dass es nach wiederholter hochdosierten Chemotherapie, Ganzkörperstrahlentherapie und KMT/SZT zu einer stärkeren Traumatisierung des Gewebes kommt. Im Sinne einer differenzierten Klärung dieser Zusammenhänge und zur optimalen Therapieplanung wären hier weitere Interventionsstudien sinnvoll, 160 gerade auch, um ergänzend im psychosomatischen Bereich nicht an Analgetika gebundene Behandlungsmöglichkeiten aufzuzeigen. Wenige kontrollierte klinische Studien haben die Effizienz von psychologischen Verfahren zur Reduzierung von durch Krebs verursachten akuten Schmerzen wie z. B. bei Mukositis oder von Übelkeit und Erbrechen nach der Chemotherapie getestet. Als äußerst geeignet erweisen sich hypnotherapeutische Interventionen, die sich v.a. gegen die belastenden Nebenwirkungen der Chemotherapie richten. In der Untersuchung von Syrjala et al. [118] von 1992 wurden in den Studiengruppen Entspannungs- und Imaginationsübungen durch Hypnose-Induktionen versus kognitiv-behaviorale Intervention versus keine psychoonkologische Intervention bzw. lediglich emotionale Unterstützung durchgeführt. Die Hypnose-Induktionen beinhalteten Entspannung sowie visuelle, auditive und kinästhetische Imaginationen. Die kognitiv-behavioralen Interventionen vermittelten Entspannungstechniken, kognitive Techniken der Ablenkung und kognitive Umbewertungen sowie das Erarbeiten von kurzfristigen Zielen. Die Ergebnisse dieser Studie belegen für die Hypnose-Bedingung eine geringere Schmerzintensität als in allen anderen Interventionen [71]. Ebenso haben Syrjala et al. [119] 1995 die positive Wirkung von Entspannung- und Imaginationstraining allein oder in Kombination mit einem kognitiv-behavioralen Training auf Schmerzen bei der KMT beschrieben. Ähnliche positive Effekte des imaginativen Verfahrens in Kombination mit Musiktherapie wurden 2003 von Sahler et al. beschrieben [101]. Bailer et al. [9] fanden heraus, dass in der Interventionsgruppe, die eine Verhaltenstherapie erhielt, der Belastungsverlauf durch Übelkeit und Erbrechen weniger ausgeprägt war. Insgesamt blieb das Ausmaß der Effekte jedoch hinter den Erwartungen zurück. Eine mögliche Ursache dafür war, dass einige Patienten Therapiekontakte ablehnten, wenn sie unter starke Schmerzen oder intensiver Übelkeit litten. Neben seinen positiven Effekten auf die körperlichen Symptome verminderte die Bewegungstherapie den Schmerzgrad signifikant [26]. Alleinige kognitiv-behavioralen Interventionen brachten in mehreren Studien ([43], [119] und [118]) keine Hinweise auf eine schmerzreduzierende und nebenwirkungslindernde (Übelkeit, Erbrechen) Wirkung, es kann aber eine positive Wirkung der psychologischen Interventionen bezüglich der Dimensionen Angst und Depression festgestellt werden [43]. 161 Zusammenfassung der nicht medikamentösen Interventionen Mit diesen ersten Ergebnissen kontrollierter Studien konnte somit die Wirksamkeit psychosomatischer/psychiatrischer Interventionen in der Akutphase der KMT belegt werden, insbesondere, wenn es um eine weitere Reduktion mukositisbedingter Schmerzen zusätzlich zur Morphintherapie geht. Zukünftige Forschungsarbeiten sollten sich verstärkt darauf konzentrieren, welche Patienten unter welchen Bedingungen mit welchen Behandlungsangeboten die beste Symptomlinderung erfahren, um sich auf diesem Weg einer differentiellen Indikationsstellung anzunähern. Medikamentöse Behandlung Zu der medikamentösen Behandlung und psychosozialen Unterstützung von KMTPatienten besteht eine äußerst dürftige Studienlage. Eine im Dezember 2008 durchgeführte Suche in Medline mit den Begriffen “antidepressiva AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation und anxiolytika AND haematopoietic stem cell transplantation OR stem cell transplantation OR bone marrow transplantation” ergab insgesamt 10 Treffer. Nach Durchsicht der Titel und Abstracts wurden alle Studien anhand der Volltexte genauer geprüft. Bei acht Studien handelte es sich nur um Antidepressiva oder um Knochenmarktransplantation aber nicht um beides. Relevant für das Thema waren dann nur 2 Studien. Bis heute existieren kaum Studien, die den Einsatz von Antidepressiva bei transplantierten Patienten untersuchten. Bei den im vorherigen Teil präsentierten Studien sollte beachtet werden, dass keine Studie eine Population von mehr als zehn Patienten untersuchte. Guidelines Generell besteht ein Mangel an Leitlinien für die psychotherapeutische Unterstützung von KMT/SZT-Patienten. Insgesamt konnten trotz intensiver Suche speziell nach internationalen Leitlinien (Kanada, USA, Neuseeland) nur die Empfehlungen in deutscher Sprache von Schulz-Kindermann [108] (siehe “Kapitel: Lebensqualität”) als veröffentlichte Leitlinien für psychologische Aktivitäten in der KMT162 Rehabilitation und Prävention gefunden werden. Warum die Studienlage derart schlecht ist, bleibt unklar. Sicherlich führen praktische Schwierigkeiten dazu, genügend große Stichproben insbesondere nach der Transplantation, zusammenstellen zu können. In der Zeit vor der Transplantation hat etwa die Hälfte der Patienten einen Bedarf an einer psychosozialen Beratung. Hilfreich für die psychosoziale Beratung von Transplantationspatienten könnten die Ergebnisse einer im 2003 veröffentlichten prospektiven Kohorten-Studie von Fritzsche et al. sein [34]. Nach der ICD-10 Klassifikation wurden bei 53% der Patienten mentale und Verhaltensstörungen diagnostiziert. In der vorliegenden Literatur ([34]) zeigte sich ein Bedürfnis nach einer psychotherapeutischen Behandlung in 49% der Fälle, während 38% der Patienten sich eine psychische Unterstützung wünschten. Liaisondienst Aus den klinischen Erfahrungen der verschiedenen Liaisondienste (siehe Kapitel: „Entwicklung eines psychoonkologischen Liaisondienstes zum Diagnostik und zur Versorgung von Krebspatienten im Rahmen einer KMT/HSZT“ und [67], [132], [133], [65], [108] und [34]) kann man folgendes schließen: Psychologisch tätige Therapeuten müssen auch fest in den stationär-ambulanten Ablauf der Kliniken eingebunden werden (Teilnahme an gemeinsamen Visiten, Teambesprechungen, Konferenzen, Fortbildungsveranstaltungen). Supportive Therapien (Musiktherapie, Bewegungstherapie, Entspannungsübungen, kognitiv-behaviorale Intervention und Hypnose-Training) dürfen nicht nur als Krisenintervention verstanden werden, sondern sollten in den normalen Klinikalltag integriert sein. Weiterhin sind spezielle Behandlungsräume und die ggf. notwendigen sterilen Kautelen in der Klinik unbedingt zu berücksichtigen. Nur unter diesen Voraussetzungen kann eine optimale multidisziplinäre onkologische Therapie zum Wohl der Betroffenen durchgeführt werden. Das Vorliegen von psychischen Störungen bei einer KMT/SZT scheint einen entscheidenden prognostischen Einfluss auf die Morbidität und die Mortalität der Patienten zu haben. Die vollständige Heilung nach der Transplantation ist ein drei- bis fünfjähriger Prozess ([42], [80], [97] und [120]). Die Heilung könnte beschleunigt werden durch effektivere Interventionen, um die arbeitsbezogenen Fähigkeiten zu 163 erhöhen, die soziale Unterstützung und den Umgang mit Depression zu verbessern [120]. 164 5. Zusammenfassung In diesem Abschnitt erfolgt eine tabellarische Zusammenfassung der wichtigsten Ergebnisse des vorherigen Teils. Komplex Gliederung Bemerkungen Psychische Störungen bei Knochenmarktransplantation Depressive Störungen Designs: Prospektive Kohortenstudien: [96] , [120] , [29] , [83] Kontrollierte Studien: [57] RCT: [49] Retrospektive Studien: [97] , [42] Querschnittstudien: [7] Ergebnisse: - Prävalenz - Depression (bis zu 31 % der Patienten vor der Tx (POMS, CRS-D, RSS,) [7], vor und nach der Tx (CIDI, MACS) [83] 5 % hatten eine schwere Depression [7], - eine bevorstehende HSZT war keine Ursache für eine erhöhte Depression bei Patienten (HADS) [49] - Zeitpunkt und Verlauf - Depression 1 Woche nach der SZT (= Isolationszeit) am höchsten ausgeprägt (Systemic Symptom Scale, HADS) [96], Höhepunkt während der Isolation, Verminderung der psychologischen Belastung nach 1 Jahr (HADS, Karnofski Index) [57] - Angst und Depression sanken eine Woche nach der Tx, obwohl die körperlichen Symptome zunahmen [29] - Einflussfaktoren - negativ: langsame körperliche Heilung, cGvHD, geringere soziale Unterstützung, weibliche Patienten (SIP, BDI) [120], arbeitslose Patienten (QSC, SF-36, QLQ-C30, SIP) [42], kürzere Zeit nach der KMT, höhere Zahl an schweren Infektionen und ein niedrigerer Bildungsstand (Nottingham Health Profile, GHQ) [97] - positiv: Information über die Krebsbehandlung vor dem Beginn der SZT [120] - Komorbidität - hohe Angst- und Depressionswerte während des Beginns sagten mehr Angst und Depression bei späteren Messungen voraus (HADS) [57] - der Depressionswert erreichte seinen Höhepunkt während der Isolation (SZT: 6,1; ASZT: 6,4), stabilisierte sich jedoch wieder auf der Höhe der Anfangswerte nach 4 Monaten [57] - keine signifikanten Unterschiede bei den Ergebnissen „Angst“ und „Depression“ gefunden zwischen allogenen und autologen Tx Patienten 165 Angststörungen (HADS) [96] Prospektive Kohortenstudien: [96] , [72] , [29] Kontrollierte Studien: [57] , [41] RCT: Keine Retrospektive Studien: [97] , [42] Querschnittstudien: Keine Designs: Ergebnisse: - Prävalenz - Angst und Schlafstörungen (Durchschnittswert: 11,4 bei Männern und 10,4 bei Frauen im Item „Anxiety und Insomnia“, GHQ-28) häufiger als Depression angegeben (Durchschnittswert 3,5 bei Männern und 5,12 bei Frauen im Item „Severe Depression“, GHQ-28) [97] , bei 14,1 % Angst/emotionaler Stress [42] - am Tag der Transplantation gaben 48,9 % der Patienten Angst an (SFID-SCT) [72] - Zeitpunkt und Verlauf Sexualverhalten/sexuelle Dysfunktion - Angst am Tag der Aufnahme am höchsten ausgeprägt [96] , Angst-Wert sank geringfügig während des follow-ups oder blieb ziemlich stabil [57], Angst und Depression sanken eine Woche nach der Tx, obwohl die körperlichen Symptome während dieser Zeit zunahmen [29] Verminderung der psychologischen Belastung nach 1 Jahr follow-up [57] - Einflussfaktoren - negativ: mehr Beeinträchtigung bei Frauen [96], kürzere Zeit nach der KMT, höhere Zahl an schweren Infektionen und ein niedrigerer Bildungsstand [97] - Komorbidität - statistisch bedeutend höherere Belastungssymptome bei allogenen Patienten im Vergleich zu autologen Patienten am Tag vor Beginn der Konditionierung [72] - hohe Angst- und Depressionswerte während des Beginns sagten mehr Angst und Depression bei späteren Messungen voraus (HADS) [57] - keine signifikanten Unterschiede bei den Ergebnissen „Angst“ und „Depression“ gefunden zwischen allogenen und autologen Tx Patienten (HADS) [96] - signifikanter Zusammenhang zwischen dem Grad der Angst und dem Risiko bezüglich KMT Komplikationen (STAI) [41] Prospektive Kohortenstudien: [19] Kontrollierte Studien: [76] RCT: Keine Retrospektive Studien: [97] , [85], [78], [80], [52] Querschnittstudien: Keine Designs: Ergebnisse: - Prävalenz - post-KMT - sexuelle Störungen (31 % [97], 33 % [52] , 40 % [19] und 50 % [78]) 166 - ähnliche psychosexuelle Anpassungen bei KMT-Überlebenden und bei Krebspatienten [85], [78] - pre-KMT - 47 % der Patienten waren mit ihrem Sexualleben zufrieden [76] - psychosexuelle Komplikationen bei LeukämieÜberlebenden häufig [85] - neg. Einflussfaktoren Schmerz Designs: Ergebnisse: - höhere Schmerzintensität bei allogenen KMTPatienten als bei autologen Patienten [60] - EinflussFaktoren - Lebensqualität - Effekte der Mukositis haben merkliche Auswirkungen auf das psychische Wohlbefinden des Patienten [11] - Komorbidität - psychologische und soziale Variablen wichtige Prädiktoren neben den biomedizinischen Variablen für Mundschmerzen [107] - psychologische Prädiktoren wichtiger während der frühen und späten Phase der Behandlung [107] - positive Korrelation zwischen psychologischen Belastungen und Schmerzintensität [60] Prospektive Kohortenstudien: [72] , [89] Kontrollierte Studien: Keine RCT: Keine Retrospektive Studien: Keine Querschnittstudien: Keine Designs: Ergebnisse: Stress Schwierigkeiten (37,9 %), niedriges sexuelles Verlangen (37,9 %) [78] , [76], [80] - verschlechtertes Körperbild (20,7 %) [78], [80] bei Männern und Frauen [78] , [85] Prospektive Kohortenstudien: [107] Kontrollierte Studien: [60] RCT: Keine Retrospektive Studien: [42] Querschnittstudien: Keine Fallstudien: [11] bei 17,2 % Schmerzen [42] - Prävalenz Belastungsstörung - wichtigsten Probleme: Impotenz/erektile - Patienten, die anfangs über wenig Ängstlichkeit berichteten, wiesen bei Entlassung mehr psychische Belastungssymptome auf als Patienten, die anfangs hohe Ängstlichkeit angaben [72] - statistisch bedeutend höhere Belastungssymptome bei allogenen Patienten im Vergleich zu autologen Patienten am Tag vor Beginn der Konditionierung [72] - negatives Befinden kovariierte stärker mit Merkmalen des Behandlungsverlaufs und positives Befinden eher mit Patientenvariablen [89] Prospektive Kohortenstudien: [29] Designs: 167 Kontrollierte Studien: Keine RCT: Keine Retrospektive Studien: [53] Querschnittstudien: Keine Ergebnisse: - Stress - insbesondere die Überwachung der Blutwerte und deren Entwicklung löste großen Stress unter den Patienten aus („Concept mapping“ Fragebogen mit 8 „Stress clusters“) [53] - Verlauf Lebensqualität - die größte emotionale Belastung trat nach der Aufnahme in das Krankenhaus und vor der KMT ein (POMS) [29] - die Perioden mit der niedrigsten emotionalen Belastung waren 3 Monate und 1 Jahr nach der Tx [29] Prospektive Kohortenstudien: [120], [19] , [50], [40] Kontrollierte Studien: [121], [59] RCT: [136] Retrospektive Studien: [97], [42], [80] Querschnittsstudien: Keine Metaanalyse: [25] Designs: Ergebnisse: - Allg. QoL (Spontanverlauf) Verbesserung in verschiedenen Bereichen - Verbesserung in der Posttransplantationszeit bei der QoL, der mentalen Verfassung/des kognitiven Status, der sozialen Funktionalität und der allgemeinen QoL Wahrnehmung [25] - nur 66 % der Studien zeigten posttransplantär eine Verbesserung der körperlichen Funktion [25] - die meisten KMT-Patienten hatten eine gute bis exzellente Lebensqualität und in einigen Bereichen sogar eine bessere Anpassung als die Patienten aus der KG (HADS, PAIS, NSSQ, PSFQ) [80] - Korrelation zwischen körperlichen Symptomen und der psychischen Verfassung der Patienten [80] - statistisch bedeutende Unterschiede zwischen der allogenen und autologen Gruppe bei allgemeiner Lebensqualität, Rollenfunktion, Schlafstörungen und Müdigkeit [59] - professionelle Rehabilitation war ein wichtiger Faktor beim Wohlbefinden der Patienten [42] - drei Viertel der Transplantierten konnten 1 Jahr nach erfolgreicher KMT wieder in den Beruf integriert werden, wobei der Anteil der Teilzeitarbeiter deutlich zunimmt [19] - von den Überlebenden ohne Rezidive kehrten nach 5 Jahren 84 % (n = 74) zu einer Vollzeitarbeit zurück [120] - arbeitslose Patienten hatten bedeutend höhere Werte im Bereich Depression, Schmerzen, Angst, Schlafstörung, Verschlechterung der gesellschaftlichen Funktionsweise, der Partnerschaft und des Familienlebens [42] - Berufliche Reintegration 168 - 30,7 % dieser Patienten sind überhaupt nicht zur Arbeitplatz zurückgekehrt in einem Zeitraum von 2 Jahren [42] - Verlauf der Verbesserung - früheres Eintreten der körperlichen Heilung als der psychische Heilung [120] - Verbesserung im Laufe der Zeit (Karnofsky Index) [19], etwa 6 Wochen nach dem Krankenhausaufenthalt [50], insbesondere während der drei ersten Jahre [97] - schlechtere QoL bei allogener Gruppe (QLQC30) [59] - die Unterschiede zwischen den autologen und allogenen Gruppen waren kleiner nach 1 Jahr [59] und starke Verbesserung in der autologen Gruppe [59] - die post-Tx verminderte Lebensqualität erreichte bei den meisten Patienten innerhalb von 2 Jahren nach Tx das Niveau wie vor der KMT [42] - 88 % der Überlebenden berichteten von einer überdurchschnittlichen bis hervorragenden Lebensqualität 1 Jahr nach der autologen KMT [19] - neg. Einflussfaktoren Lebensqualität: hoher systemischer SymptomScore bei den „Current health status“, niedrigerer Bildungsstand, höheres Alter bei der KMT/SZT, kürzere Zeit nach der KMT/SZT, das weibliche Geschlecht und Impotenz [97] - ernste Probleme mit der körperlichen Verfassung, Schmerzen, Angst/emotionalem Stress [42] - Korrelation zwischen niedriger QoL und hohem Beratungsbedarf [40] - Vorsorgeuntersuchung, um die Probleme des Bewegungsapparats (z. B. Osteoporose) effektiver zu behandeln [121] - starker Verlust des Appetits (P < 0,01), Durchfall (P < 0,05), Übelkeit und Erbrechen (P < 0,05) sowie Schlafstörungen (P < 0,01) bei PBSCT-Patienten während des akuten Zeitraums nach der Tx (EORTC-QLQ-C30, Lebensqualitäts-Index von Ferrara und Powers) [50] - die selbst beurteilte Lebensqualität bezog sich hauptsächlich auf die Ermüdung und die emotionalen Störungen, jedoch nicht auf die somatischen Symptomen [136] Prospektive Kohortenstudie: [40] Kontrollierte Studien: [60] RCT: [31] Retrospektive Studien: [52] , [21] Querschnittstudien: [32], [5] - Komorbidität Soziale Unterstützung /psychosozialer Beratungsbedarf - signifikante negative Prädiktoren für die Designs: Ergebnisse: 169 - EinflussFaktoren - pos.: Partnerschaft [32], [21], Familienbeziehungen mit einer besseren Ausdrucksfähigkeit und höheren Ressourcen [60] -neg.: bei jungen, weiblichen und mit schwächerer Leistungsfähigkeit (gemessen durch WHO Performance Scale) ausgestatteten Empfängern [5], finanzielle Schwierigkeiten [52] - signifikante negative Korrelation zwischen der problematischen Unterstützung und der emotionalen/sozialen Funktion (p < 0,001) [32] - Patienten, die „problematische soziale Unterstützung“ (z. B. übermäßige Fürsorge durch Dritte oder Kritisieren, Bemitleiden oder Vermeiden des Patienten durch Dritte) wahrnahmen, zeigten eine Korrelation mit niedrigem Überleben nach der PBSCT [31], aber keine Verbindung zwischen positiven Interaktionen und Überleben nach der PBSCT [31] - Ergebnisse für Rollenfunktion und kognitive Funktion erheblich niedriger im Vergleich zu einer gleichaltriger allgemeinen Bevölkerung. [52] - bei 40 % der Patienten Bedarf an psychosozialer Beratung [40] - verschiedene Probleme (z. B. Schlafstörung, Mangel an Energie, kognitive und sexuelle Dysfunktion, verminderter Kraftzustand) zu unterschiedlichen Zeitpunkten nach der KMT [5] - Komorbidität der Beratungsbedarf ist vor der Tx am höchsten [40] Psychosomatische und psychiatrische Interventionen Interventionen während Designs: Prospektive Kohortenstudien: [22] und/oder nach der Kontrollierte Studien: Keine Transplantation RCT: [27] , [30], [10], [23], [26] , [126] , [18] Retrospektive Studien: Keine Querschnittstudien: Keine Metaanalyse: [134] - Zeitpunkt Ergebnisse: - Intervention - Musiktherapie [18] bei 28 % der Patienten weniger Angst/Depression (P = 0,065) und 37 % weniger (P = 0,01) beim gesamten Stimmungsstörungswert (POMS) - Bewegungstherapie [10] , [23] , [26], [22], [134] → signifikant bessere körperliche und psychosoziale Entwicklung (EORTC-QLQ-C30) [10], [23], [26], [22], [134] → signifikant besserer Karnofsky Index für den Teil der älteren und weniger belastbaren Patienten [23] 170 → Verbesserung der Lebensqualität (STAI) [26], [22], [134] → signifikante Verminderung der Dauer von Neutropenie und Thrombopenie, Schwere von Durchfall und Schmerzgrad [26] → signifikante Verminderung der Dauer des Krankenhausaufenthalt [26] , [22] → signifikant positive Korrelation zwischen körperlicher Betätigung und des psychologischen Wohlbefindens, Depression und Angst [22] [134] Intervention zur Reduzierung von Schmerzen, Übelkeit und Erbrechen - psych* Interventionen (z. B. Entspannungsübungen, Imaginationen, supportive und kognitiv-behaviorale Interventionen) [27] , [30], [126] → Verbesserung der Lebensqualität (HADS, POMS, HDC-19, EORTC-QLQ-C30, FEMKO, MACS) [27] → kürzere Erholungszeit und bessere Erholung der körperlichen Symptomen (QLQ-C-30, FKV, KKG) [30] → positive Korrelation zwischen Aktivierung „Fighting Spirit“ und optimaler Prognose [126] Prospektive Kohortenstudien: Keine Kontrollierte Studien: Keine RCT: [26] , [43], [119], [118], [9] Retrospektive Studien: [101] Querschnittstudien: Keine Designs: Ergebnisse: - Intervention - Bewegungstherapie [26] → signifikante Schmerzminderung - kognitiv-behaviorale Interventionen [43] [119], [118] → keine Hinweise auf eine schmerzreduzierende und nebenwirkungslindernde (Übelkeit, Erbrechen) Wirkung [43] , [119] , [118] → aber positive Wirkung der psychologischen Interventionen bezüglich der Dimensionen Angst und Depression [43] - Entspannung und imaginative Verfahren [119] → weniger Schmerzen - Musiktherapie und imaginative Verfahren [101] → selbst beurteilte Schmerzen und Übelkeit nahmen stark ab (visuelle Analogskala (VAS)) - Hypnose-Training [118] → SIP und BSI vor der Tx zeigten sich als effiziente Prädiktoren der körperlichen Symptome des Patienten → erfolgreich bei der Minderung des Schmerzes - Verhaltenstherapie [9] 171 Auswirkungen der Isolation auf die Patienten und Interventionen während der Isolation → Übelkeit und Erbrechen deutlich weniger ausgeprägt Prospektive Kohortenstudien: [103], [79] Kontrollierte Studien: Keine RCT: Keine Retrospektive Studien: Keine Querschnittstudien: [64] Fallstudien: [110] , [38] Designs: Ergebnisse: - Prävalenz - hohe Prävalanz von psychischen Störungen (zwischen 37,5 % [64] und 41 % [103]) - häufigste Störungen: Depression (bis zu 47,5 % [110], [64] , [79]) oder Angst (bis zu 45 % [110]) [103], [79] - Anpassungsstörung bei 15 % [64] - Zeitpunkt und Verlauf - Auftreten einer hohen psychischen Morbidität ein Tag vor der Transplantation, während des gesamten Krankenhausaufenthaltes, auch einen Monat nach Entlassung [79] - Einflussfaktoren - neg.: höherer Wert von Anspannung/Angst vor Isolation, vor Knochenmarkspende von nicht Verwandten und bei weiblichen Patienten [103] - pos: Hoffnung, Aufmerksamkeitssteuerung, das Behalten der Kontrolle über die Situation und Akzeptanz [79] - Patienten, die professionelle psychologische Unterstützung während der KMT bekamen, zeigten niedrigere Stimmungsschwankungen [79] - Positives Feedback der Psychotherapeuten und Patienten zu Interventionen [38], [110] - die Kunsttherapie kann besonders nützlich für Patienten sein, die mit emotionalen Konflikten und mit Gefühlen bezüglich Leben und Tod umgehen müssen [38] - Intervention Besondere Themen Medikamentöse Unterstützung Angehörigenbetreuung Designs: Prospektive Kohortenstudien: Keine Kontrollierte Studien: Keine RCT: Keine Retrospektive Studien: Keine Querschnittstudien: [75] Fallstudien: [66] Ergebnisse - signifikante Korrelation zwischen der Verlängerung der Reaktionszeit und Parametern für Depressivität, Passivität und Müdigkeit [75] - erfolgreiche Tx bei einem Patienten mit einer bereits diagnostizierten psychischen Erkrankung (Klaustrophobie und Depression) dank einer intensiven interdisziplinären hämatologischen, psychologischen und psychiatrischen Zusammmenarbeit [66] Prospektive Kohortenstudien: [69] , [70] Kontrollierte Studien: Keine RCT: [114] Designs: 172 Retrospektive Studien: [91] Querschnittstudien: Keine Ergebnisse - Belastung - Angehörigen schätzen sowohl ihre eigenen Belastungen [70] als auch die Belastungen der Patienten im Durchschnitt signifikant höher ein als die Patienten ihre eigenen Belastungen [91] - Übelkeit und Erbrechen als belastendste Komplikation [91] für Patienten und Anghörige - Zeitpunkt und Verlauf Psychosoziale Variablen und Überlebenszeit - die Konditionierungsphase vor der Tx wurde als belastendste Zeit eingestuft [91] , [69] , bestätigt durch [114] „höhere Leidensstufen“ bei Eltern vor der Tx als nach der Tx“ - die psychische Beeinträchtigung sank mit der Zeit sowohl bei den Patienten als auch bei den pflegende Ehepartner („Caregiver“) [69] - Übereinstimmung zur ehelichen Zufriedenheit bei den Paaren vor der Tx [70] - Unterschiede mit der Zeit: niedrigere eheliche Zufriedenheit bei Ehepartner-Pflegern 6 Monate und 1 Jahr nach Tx im Vergleich zu ihren Patienten-Partnern [70] - neg. Einflussfaktoren - stärkere Depression und Angst bei weiblichen Ehepartner-Pfleger [69] - Interventionen - Stressmanagement als nützlich von den Angehörigen eingestuft [114] Prospektive Kohortenstudien: [81], [3], [13], [116], [46], [83] Kontrollierte Studien: [122], [86] RCT: Keine Retrospektive Studien: [21] Querschnittstudien: Keine Designs: Ergebnisse - pos.: Hoffnung [81], gute familiäre Beziehungen, individuelle Reife und positive Einstellung zur KMT [116], emotionale Unterstützung, Akzeptanz, Selbstkontrolle [46], Suche nach Anerkennung und Hilfe [86], Compliance-Verhalten [86], familiäre Unterstützung [21] - neg.: Symptombelastung und Akzeptanz [81], Ängstlichkeit [3], passive Hinnahme/Resignation [122], depressive Stimmung [21] - keine Zusammenhänge: [13], [83] 173 174 6. Ausblick Das Ziel dieser Dissertation war es, einen Überblick über aktuelle psychosomatischpsychotherapeutische Aspekte in der Knochenmark-/StammzelltransplantationsMedizin zu geben. Für diesen Bereich konnte eine große Anzahl von Studien unterschiedlicher Qualität ausgewertet werden. Anhand der Ergebnisse dieser Studien lassen sich für die Zukunft wichtige Behandlungs- und Forschungsfelder in der psychosomatischen Medizin schlussfolgern. Folgende Empfehlungen können für die klinische Arbeit mit KMT-/SZT-Patienten abgeleitet werden: 1. Depressive Störungen und Angstsstörungen sollten vor der Konditionierung und der Vorbereitung auf die Transplantation bis in die Spätphase nach der Transplantation konsequent therapiert werden. 2. Der besondere Verlauf dieser Störungen sollte berücksichtigt werden, z. B. indem vor der Transplantation eine Betreuung erfolgt. 3. Die familiäre und professionelle Rehabilitation sollte frühzeitig angestrebt werden. 4. Die psychosoziale Beratung und die psychische/psychosomatische Betreuung sollten ein Bestandteil der Therapie vor und nach der Transplantation sein. 5. Psychotherapeutische Verfahren bei der Reduzierung von Schmerzen, Übelkeit und Erbrechen und die Bewegungstherapie zeigen ausgezeichnete Ergebnisse und sollten den Patienten angeboten werden, um weiterhin eine Linderung der körperlichen Beschwerden zu erreichen. Die Vorraussetzung dafür, dass Störungen und Probleme in diesen Bereichen adäquat wahrgenommen werden, ist ein Wissen um ihre möglichen Konsequenzen. Solange die Patienten engmaschig an das Transplantationszentrum angeschlossen sind, sollte die Betreuung im Idealfall durch einen psychosomatischen Konsil- und Liaisondienst erfolgen. Ein erhöhter Forschungsbedarf besteht auf den folgenden Gebieten: 175 1. Die Eignung einer zu adaptierten Version des Structured Interview for Renal Transplantation (SIRT) für die Evaluation von KMT-Patienten ist zu überprüfen. 2. Risikofaktoren wie z. B. Patienten mit langsamer körperlichen Heilung, cGvHD (chronische Graft versus host disease), geringerer sozialen Unterstützung, arbeitslose Patienten, kurze Zeit nach der KMT, höherer Zahl an schweren Infektionen und niedrigerem Bildungsstand, höherem Wert von Anspannung/Angst vor der Isolation und vor der Knochenmarkspende von nicht verwandten Personen sollten erkannt werden und mittels adäquater Screeningstests erfasst werden. 3. Die Nutzen und die Gefahren eines Einsatzes von Antidepressiva bei KMTPatienten sind zu klären. 4. Der Zusammenhang von Depression und geringer Überlebenswahrscheinlichkeit, sowie eine eventuelle gegenseitige Beeinflussung sollte durch weitere Studien untersucht werden. 5. In zukünftigen Untersuchungen sollten somatische, u.a. immunologische Parameter miteinbezogen werden, um Effekte psychologischer Interventionen und von Immunfaktoren auf den Therapieerfolg und den Krankheitsverlauf aufzuklären. Psychiatrische und psychosomatische Interventionen stellen eine vielversprechende Therapieform bei transplantierten Patienten dar. Um festzustellen, welcher Aufbau der Therapie am erfolgversprechendsten ist und welche Patientengruppen am empfänglichsten dafür sind, besteht jedoch noch ein erheblicher Forschungsbedarf in Form z. B. von gut geplanten prospektiven und kontrollierten Studien. Von den Autoren selbst genannte Einschränkungen der Aussagekraft ihrer Studie sind die kleinen Stichproben sowie die eingeschränkte Erfassung aller Bevölkerungsteile durch die Durchführung der Studie an lediglich einem Behandlungsort. Multi-CenterStudien mit verschiedenen Therapeuten sollten zur Qualitätsverbesserung bei der Planung zukünftiger Studien eine Rolle spielen. 176 7. Glossar ([1], [37], [54], [55], [56] und [128]) ANOVA: Die Varianzanalyse (engl. analysis of variance, ANOVA) ist ein Instrument zum Aufspüren der Faktoren in einem multivariaten Modell, die das Modell am stärksten beeinflussen Aplasie: Leukozyten < 1000 Zellen Coping-Strategien: Psychische Bewältigungsstrategien. Entgraftment (Umkehrphase): Das Anwachsen transplantierter Stammzellen; dabei kommt es zu einem Anstieg der Leukozyten im Blut. FLZ: Der validierte Fragebogen zur Lebenszufriedenheit (FLZ) erhebt die allgemeine und die gesundheitsbezogene Lebenszufriedenheit; er besteht aus 16 Items mit einer 5-stufigen Likert-Skala. F-SozU K-14: Der Fragebogen zur Sozialen Unterstützung misst die wahrgenommene soziale Unterstützung. Er besteht aus 14 Items mit einer 5-stufigen Likert-Skala und stellt eine Kurzform des F-SozU 54 dar. Die deutsche Kurzform K-14 ist validiert. Graft versus host disease (GvHD): häufiger bei KMT als bei SZT - Akute GvHD (bis 50%): innerhalb der ersten 3 Monate nach KMT: Alloreaktive T-Lymphozyten des Spenders führen zu einer Schädigung der 3 Organe Haut (Makulopapulöses Exanthem, Erythrodermie), Darm (Enteritis) und Leber (Hepatitis). Eine GvHD und die benötigten Immunsuppressiva schwächen das Immunsystem. - Chronische GvHD (ca. 25%): Tritt später als 100 Tage nach KMT auf. Verläuft ähnlich wie eine Kollagenose: Sicca-Syndrom, Hautveränderungen: papulöses Exanthem (Liche ruber planus-ähnlich), Schleimhaut: ähnlich wie ein erosiver Lichen ruber mucosae, Leber- und Darmbeteiligung u.a. Hospital Anxiety and Depression Scale (HADS): Der HADS-Deutsche Version ist ein Fragebogen zur Erfassung von Angst und Depressivität in der somatischen Medizin, bevorzugt für das stationäre Setting. Erfasst wird die psychische Beeinträchtigung bei Patienten mit primär somatisch wahrgenommenen Beschwerden. Der Fragebogen umfasst 14 Items, jeweils 7 für Angst und Depression mit vierstufiger itemspezifischer Antwortmöglichkeit (0-3). Je Skala ergibt sich ein Range zwischen 0-21, Werte von 0-7 gelten als unauffällig, Werte von 8-10 gelten als grenzwertig, Werte größer/gleich 11 gelten als auffällig, Werte von 11-14 zeigen eine schwere Symptomatik, Werte von 15-21 spiegeln eine sehr schwere Symptomatik wider. Ein 177 indirekter Vergleich mit Konstrukverwandten Trait- wie auch State-Skalen legt eine Mittelstellung der HADS hinsichtlich ihrer Stabilität nahe. Der Fragebogen ist somit auch für eine Verlaufsdiagnostik geeignet. Karnofsky-Index: Beurteilung des Allgemeinzustandes von Tumorpatienten mit Hilfe des Karnofsky-Indexes: -Geringfügig verminderte Aktivität und Belastbarkeit 90% -Deutlich verminderte Aktivität und Belastbarkeit 80% -Unfähig zu normaler Aktivität, Patient versogt sich selbständig 70% -Gelengentliche Hilfe erforderlich 60% -Ständige Pflege und häufige ärtzliche Hilfe erforderlich 50% -Überwiegend bettlägerig, spezielle Hilfe erforderlich 40% -Dauernd bettlägerig, geschulte Pflegekraft notwendig 30% -Schwerkrank, Hospitalisierung, aktiv supportive Therapie 20% -Moribund 10% Kognitive Therapie: Psychotherapieformen, die den Patienten dazu veranlassen, seine Situation zu überdenken, sie anders zu beurteilen und schließlich zu verändern. Konditionierung (Psych.): Ausbilden bedingter Reaktionen/Reflexe. Konditionierung (Onkologie): intensive Zytostatikatherapie + anschließende Ganzkörperbestrahlung mit ca. 10 Gy (fraktioniert). Ziel: Auslöschen der Leukämie und Immunsuppression Mental-Adjustment-to-Cancer-Fragebogen (MAC): Die MAC-Skala (113) misst Reaktionen auf eine Krebserkrankung anhand von 39 Fragebogenitems, die die 5 Skalen „fighting spirit“, „Hilfs-/Hoffnunslosigkeit“, „ängstliche Besorgtheit“, „Fatalismus“ und „Vermeidund“ bilden. Die Skala „fighting spirit“ umfasst 16 Fragebogenitems, wobei zwischen 16 und 64 Punkte erreicht werden können. Die Skala „Hilfs-/Hoffnungslosigkeit“ umfasst 6 Items und weist einen Range von 6 bis 24 Punkten auf. Die Skala „ängstliche Besorgtheit“ umfasst 8 Items und einen Range von 8 bis 32 Punkten. Die Skala „Fatalismus“ umfasst 8 Items und einen Range von 8 bis 32 Punkten. Die Skala Vermeidung umfasst 1 Item und weist einen Range von 1 bis 4 Punkten auf. PBSCT: „peripheral „Konditionierung“= blood stem intensive cell transplant“, Zytostatikatherapie Prinzip: + Zuerst sog. anschließende Ganzkörperbestrahlung mit ca. 10 Gy (fraktioniert). Ziel: Auslöschen der Leukämie und Immunsuppression. Danach intravenöse Infusion der Spenderzellen → die 178 hämatopoietischen Stammzellen siedeln sich in den Knochenmarkräumen des Patienten an. POMS: Mit dem Profile of Mood States (POMS) liegt ein internationales Instrument zur Erfassung der psychischen Befindlichkeit in deutscher Version vor. Der POMSFragebogen misst wechselnde Stimmungszustände („States“) auf den 4 Skalen „Niedergeschlagenheit“, „Müdigkeit“, „Tatendrang“ sowie „Missmut“. Projektion: In der Psychoanalyse zu den Abwehrmechanismen zählende unbewusste Verhaltenweise, um sich vor seelischen Konflikten zu schützen. Hierbei wird ein eigener Triebimpuls in eine andere Person, in die Außenwelt verlagert. Quality of Life Questionnaire (QLQ-C30): Der Fragebogen zur Lebenqualität (1) misst die gesundheitsbezogene Lebensqualität bei Krebserkrankten mit 30 Items. Der Fragebogen erfasst Kernsymptome von Krebskrankheiten, unabhängig von der spezifischen Krebsdiagnose. Der QLQ-C30 umfasst neun Multi-Item-Skalen: 5 Funktionsskalen: physisch (5 Items), rollenbezogen (2 Items), emotional (4 Items), kognitiv (2 Items) und sozial (2 Items). 3 Symptom Skalen: Müdigkeit, Schmerzen, Übelkeit und Erbrechen. 1 Skala zum globalen Gesundheit und Quality-of-life (2 Items) Mehrere Einzel-item Symptom-Maßnahmen sind ebenfalls enthalten. Syngene Transplantation: Übertragung von einem eineiigen Zwilling TERS: Transplantation Evaluation Rating Scale: Dieses Fremdrating-Instrument umfasst insgesamt zehn Skalen (psychiatrische Vorerkrankung DSM-IV Achse I und Achse II, Substanzgebrauch, bisherige Compliance, früheres Gesundheitsverhalten, familiäre/soziale Unterstützung, früheres Coping, aktuelle Krankheitsbewältigung, Qualität des Affekts, mentaler Zustand). Die psychosoziale Funktion wird anhand von drei Ausprägungen (Grad 1-3) eingeschätzt. Je höher der Gesamtsummenscore, desto schlechter ist das psychosoziale Funktionsniveau. Die TERS-Skala umfasst einen Bereich von minimal 26,5 bis maximal 79,5 Punkten. 179 8. Literaturverzeichnis 1. Aaronson, N K, Ahmedzai, S, Bergmann, B, Bullinger, M, Cull, A, Duez, N J, Filiberti, a, Flechtner, H, Fleishmann, S B, de Haez, J, C, J, M, Kaasa, S, Klee, (1993): The European Organization for Research and Treatment of Cancer QLQ-C30: A Quality-of-life instrument for use in international trials in oncology. Journal of the National Cancer Institute, 85 (5), 363-376. 2. Alberti Luciano, Kruse Johannes & Wöller Wolgang (1997): Probleme des Transplant-Personals, psychologische Hilfen durch Personal- und Balintgruppenarbeit. Jahrbuch der medizinischen Psychologie Band 13, 172179. 3. Andrykoswski MA, Brady MJ, Henslee-Downey PJ (1994): Psychosocial factors predictive of survival after allogeneic bone marrow transplantation for leukemia. Psychosom Med 56: 432-439. 4. Andrykoswski MA (1994): Psychosocial factors in bone marrow transplantation: a review and recommandations for research. Bone Marrow Transplantation, 13, 357-375 5. Andrykowski MA, Cordova MJ, Hann DM, Jacobsen PB, Fields KK & Phillips G (1999): Patients´psychosocial conserns following stem cell transplantation. Bone Marrow Transplantation, 24, 1121-1129. 6. Andrykowski M A & McQuellon, R P (1998). Bone Marrow Transplantation. In J. C. Holland: Psycho-oncology (289-297), New York, Oxford: Oxford University Press. 7. Baker F, Marcellus D, Zabora J, Polland A, Jodrey D (1997): Psychological distress among adult patients being evaluated for bone marrow transplantation. Psychosomatics, 38, 10-19 8. Bailer H (2002): Coping und Überlebenszeit nach Knochenmarktransplantation. Ein Beitrag zur Abhängigkeit der Adaptivität des Bewältigungsverhaltens von Follow-Up-Zeitraum. Dissertation (Dr. hum. Biol.) Universität Ulm. 9. Bailer H, Larbig, W, Kächele, H, Bunjes, D, Grulke, N (2007): Wirksamkeit eines hinsichtlich Übelkeit Verhaltensmedizinischen und Erbrechen 180 bei Interventionsprogramms Patienten unter allogener Blutstammzelltransplantation; Efficacy of a behavioral medicine program with respect to nausea and emesis in patients undergoing allogeneic hematopoietic stem cell transplantation. Verhaltenstherapie und Verhaltensmedizin 28, 4, 463-474. 10. Baumann, F T, Schüle, K, Fauser, A A, Kraut, L (2005): Auswirkungen von Bewegungstherapie bei und nach Knochenmark-Stammzelltransplantation. Z Onkol, 37, 4, 152-158. 11. Borbasi, S, Cameron K, Quested B, Olver I, To B, Evans D (2002): More than a sore mouth: patients´experience of oral mucositis. Oncology nursing forum 29, 7, 1051-7. 12. Bozzola M, Albanese A, Butler GE, Cherubini V, Cicognani A, CarusoNicoletti M, Crowne E, De Sanctis V, Di Battista E, Hokken-Koelega AC, Severi F, Wonke B & Cavallo L (2001): unresolved problems in optimal therapy of pubertal disorders in oncological and bone marrow transplanted patients. Journal of pediatric endocrinology & metabolism: JPEM, 14 Suppl 2, 997-1002. 13. Broers S, Hengeveld MW, Kaptein AA, Le Cessie S, van de Loo F, de Vries T (1998): Are pretransplant psychological variables related survival after bone marrow transplantation? A prospective study of 123 consecutive patients. J Psychosom Res 45: 341-351. 14. Bryant LH, Heiney SP, Henslee-Downey PJ, Cornwell P (1997): Proactive psychosocial care of blood or marrow transplant patients. Cancer practice 5, 4, 234-40. 15. Bullinger, M, Kirchberger, I, Ware, J (1995). Der deutsche SF-36 Health Survey, Übersetzung und psychometrische krankheitsübergreifenden Instrumentes gesundheitsbezogenen Lebensqualität. Testung zur Erfassung Zeitschrift eines der für Gesundheitswissenschaften, 1, 21-36. 16. Bullinger, M, Kirchberger, I (1998): SF-36. Fragebogen zum Gesundheitszustand. Handanweisung. Göttingen: Hogrefe. 17. Case, P (2002): The impact of genderrole on recovery from bone marrow transplantation. Illness, Crisis & Loss, 10, 344-355. 181 18. Cassileth BR, Vickers AJ, Magill LA (2003): Music therapy for mood disturbance during hospitalization for autologous atem cell transplantation: a randomized controlled trial. Cancer 98, 12, 2723-9. 19. Chao, N j, Tierney, D K, Blomm, J R, Long, G D, Barr, T A, Stallbaum, B A, Wong, R M, Negrin, R S, Horning, S J, Blume, K G (1992): Dynamic assessment of quality of life after autologous bone marrow transplantation. Blood, 80, 3, 825-830. 20. Coenson, C, Dimsdale, J E (1994): Psychiatric liaison on a bone marrow transplantation unit. General hospital psychiatry, 16, 2, 131-134. 21. Colon EA, Callies AL, Popkin MK, McGlave PB (1991): Depressed mood and other variables related to bone marrow transplantation survival in acute leukemia. Psychosomatics 32, 4, 420-5. 22. Courneya KS, Keats MR, Turner AR (2000): Physical exercice and quality of life in cancer patients following high dose chemotherapy and autologous bone marrow transplantation. Psychooncology, 9, 127-136. 23. DeFor TE, Burns LJ, Gold EM, Weisdorf DJ (2007): A randomized trial of the effect of walking regimen on the functional status of 100 adult allogeneic donor hematopoietic cell transplant patients. Biol Blood Marrow Transplant, 13, 948-955. 24. Deutsche Gesellschaft für Psychotherapeutische Medizin (DGPM), Deutsche Gesellschaft für Psychoanalyse, Psychotherapie, Psychosomatik und Tiefenpsychologie (DGPT), Deutsches Kollegium für Psychosomatische Medizin (DKPM), Allgememeine Ärztliche Gesellschaft für Psychotherapie (AÄGP) (2008). AWMF online: Leitlinien Psychotherapeutische Medizin und Psychosomatik - Konsiliar- und Liaisondienst in der Psychosomatischen und Psychotherapeutischen Medizin (psmCL) in Krankenhäusern der Akutversorgung. http://leitlinien.net/ 25. Dew MA, Switzer GE, Goycoolea JM, Allen AS, DiMartini A, Kormos RL, Griffith BP (1997): Does transplantation produce quality of life benefits? A quantitative analysis of the literature. Transplantation 64:1261-1273 26. Dimeo F, Thimm S, Fetscher S, Mertelsmann R, Keul J (1996): Aerobes Training nach Knochenmark- und peripherer Stammzelltransplantation. In Bartsch H, Mertelsmann Stammzelltransplantation. R: Knochenmark- Medizinische 182 und Probleme periphere der Posttransplantationsphase und Rehabilitationsstrategien. Freiburg: KargerVerlag. 27. Domann U (2005): Effekte psychoonkologischer Interventionen auf die Überlebenszeit und die Lebensqualität von PatientInnen unter Stammzelltransplantation; Effects of psychooncological interventions on survival time and quality of life of patients. Online verfügbar auf http://w210.ub.uni-tuebingen.de/dbt/voll. 25. Epstein JB, Epstein JD, Epstein MS, Oien H, Truelove EL (2008): Doxepin rinse for management of mucositis pain in patients with cancer: one week follow-up of topical therapy. Special care in dentristy: official publication of the American Association of Hospital Dentists, the Academy of Dentistry for the Handicapped, and the American Society for Geriatric Dentistry 28, 2, 7377. 28. Fegg M & Frick E (2003): Psychoonkologische Aspekte hämatopoetischer Stammzellentransplantationen; Psychooncological aspects of hematopoietic stem cell transplantation. Vandenhoeck & Ruprecht Verlag 244-257; Göttingen. 29. Fife, B L, Huster, G A, Cometta, K G, Kennedy, V N, Akard, L P & Broun, E R (2000). Longitudinal Study of adaptation to the stress of bone marrow transplantation. Journal of Clinical Oncology, 18 (7), 1539-1549. 30. Frick E, Fegg M, Tammen M & Langenmayer I (2002): Die Erarbeitung eines psychotherapeutischen Fokus mit stammzelltransplantierten Patienten; The development of a psychotherapeutic focus with stem cell transplant patients. VAS Verlag für Akademische Schriften; Frankfurt a. M. 31. Frick E, Motze C, Fischer N, Busch R & Bumeder I (2005): Is perceived social support a predictor of survival for patients undergoing autologous peripheral blood stem cell transplantation? Psycho-oncology 14, 9, 759-70. 32. Frick E, Ramm G, Bumeder I, Schulz-Kindermann F, Tyroller M, Fischer N & Hasenbring M (2006): Social support and quality of life of patients prior to stem cell or bone marrow transplantation. Britisch journal of health psychology 11, Pt 3, 451-62. 33. Fritzsche K, Struss Y, Stein B & Spahn C (2003): Psychosomatic liaison service in hematological oncology: need for psychotherapeutic interventions and their realization. Hematological oncology 21, 2, 83-9. 183 34. Fritzsche K (2005): Psychotherapie bei lebensbedrohlich Erkrankten. Psychotherapeut 50, 281-289. 35. Futterman AD, Wellisch DK, Bond G & Carr CR (1991): The Psychosocial Levels System: A new rating scale to identify and assess emotional difficulties 36. Fydrich, T, Geyer, M, Hessel, A, Sommer G, Brähler, E (1999): Fragebogen zur Sozialen Unterstützung: Normierung an einer repräsentativen Stichprobe. Diagnostika 45, 212-216. 37. Fydrich, T, Tydecks, S, Brähler, E: Fragebogen zur sozialen Unterstützung (FSozU): Normierung der Kurzform (K-14). 38. Gabriel, B, Bromberg, E, Vandenbovenkamp, J, Walka, P, Komblith, A B, Luzzato, P (2001): Art therapy with adult bone marrow transplant patients in isolation: a pilot study. Psycho-oncology, 10, 2, 114-123. 39. Gerabek W E, Haage B D & Wegner W (2005): Enzyklopädie Medizingeschichte. 40. Goetzmann L, Klaghofer R, Wagner-Huber R, Halter J, Boehler A, Muellhaupt B, Schanz U & Buddeberg C (2006): Psychosozialer Beratungsbedarf vor und nach einer Lungen-, Leber-, oder allogenen Knochenmarktransplantation: Ergebnisse einer prospektiven Studie; Psychosocial need for counselling before and after a lung, liver or allogenic bone marrow transplant: results of a prospective study. Zeitschrift für psychosomatische Medizin und Psychotherapie 52, 3, 230-42. 41. Gregurek, R, Labar, B, Mrsic, M, Batinic, D, Ladika, I, Bogdanic, V, Nemet, D, Skerlev, M, Jakic-Razumovic, J &Klain, E (1996). Anxiety as a possible predictor of acute GVHD. Bone Marrow Transplantation, 18, 585-589. 42. Gruber U, Fegg M, Buchmann M, Kolb HJ & Hiddemann W (2003): The long-term psychosocial effects of haematopoietic stem cell transplantation. European journal of cancer care 12, 3, 249-56. 43. Grulke NR, (1997): Psychologische Schmerztherapie bei Patienten unter Knochenmarktransplantation. Eine kontrollierte klinische Studie zur Wirksamkeit differentieller psychologischer Interventionen; Psychological pain therapy with bone marrow transplant patients: A controlled clinical study on the effects of differential psychological interventions. 184 44. Grulke N, Bailer H, Tschuschke V, Bunjes D, Arnold R, Kächele H (1999): Eine alte Frage neue gestellt: Was ist gute Krankheitsbewältigung? Psychother Psychosom med Psychol 49: 454. 45. Grulke N, Bailer H, Caspari-Oberegelsbacher H, Heitz V, Juchems A, Tschuschke V, Kächele H (2004): Patients confronted with life-threatening situation: The importance of defense mechanisms in patients facing bone marrow transplantation. An empirical approach; Miteiner lebensbedrohlichen Situation konfrontierte Patienten: Die Bedeutung von Abwehrmechanismen bei Patienten vor einer Knochenmarktransplantation. 46. Grulke N, Bailer H, Hertenstein B, Kächele H, Arnold R, Tschuschke V, Heimpel H (2005): Coping and survival in patients with leukemia undergoing allogeneic bone marrow transplantation—long-term follow-up of a prospective study. Journal of psychosomatic research 59, 5, 337-46. 47. Grulke N (2006): Mental adjustement to cancer and survival of patients admitted for allogenic hematopoietic stem cell transplantation: a prospective cohort study. GMS Psycho-Social-Medecine. 48. Grulke N (2007): Überlebenszeit von Psychosoziale Patienten Prädiktoren; unter allogener Eine Studie zur hämatopoietischer Stammzelltransplantation; Psychosocial predictors; A study on the survival time of patients undergoing allogenic hematopoietic cell transplantation. Ulm: Ulmer Textbank. 49. Grulke N, Larbig W, Kächele H, Bailer H (2008): Pre-transplant-depression as risk factor for survival of patients undergoing allogeneic haematopoietic stem cell transplantation. Psycho-oncology 17, 5, 480-7. 50. Hacker, E D & Ferrans, C E (2003): Quality of life immediately after peripheral blood stem cell transplantation. Cancer Nursing. 26 (4), 312-22. 51. Hakim N S & Papalois V E (2003): History of organ and cell transplantation 52. Hayden PJ, Keogh F, Ni Conghaile M, Carroll M, Crowley M, Fitzsimon N, Gardiner N, Vandenberghe E, O´Riordan J, McCann SR (2004): A singlecenter assessment of long-term quality-of-life status after sibling allogeneic stem cell transplantation for chronic myeloid leukaemia in first chronic phase. Bone marrow transplantation 34, 6, 545-56. 185 53. Heinonen, H, Volin, L, Zevon, M, A, Uutela, A, Barrick, C & Ruutu, T. (2005): Stress among allogeneic bone marrow transplantation patients. Patient Education and Counseling, 56 (1), 62-71. 54. Henrich G, Herschbach P (2000). Questions on Life Satisfaction (FLZ) - A short questionnaire for measuring subjective quality of life. Eur J Psychol Assess. 16: 150-9 55. Herold G & Mitarbeiter: Innere Medizin. Auflage 2009 56. Herrman C, Buss U, R P Snaith R (1995). Hospital Anxiety and Depression Scale – Deutsche Version (HADS-D). Bern: Huber 57. Hjermstadt, M J, Loge, J H, Evensen, S A, Kvaloy, S O, Fayers, P M, Kaasa, S (1999): The course of anxiety and depression during the first year after allogeneic or autologous stem cell transplantation. Bone marrow transplantation, 24, 11, 1219-1228. 58. Hjermstadt, M J, Fayers, P M, Bjordal, K & Kaasa, S (1998): Using reference data on quality of life—the importance of adjusting for age and gender, exemplified by the EORTC QLQ-C30 (+3). European Journal of Cancer, 34 (9), 1381-9 59. Hjermstad, M J, Evensen, S A, Kvaloy, S O, Fayers, P M & Kaasa, S (1999): Health-related quality of life 1 year after allogeneic or autologous stem-cell transplantation: a prospective study. Journal of Clinical Oncology, 17 (2), 706718. 60. Ho, S M Y, Horne, D J d L &Szer, J (2002): The adaptation of patients during the hospitalization period of bone marrow transplantation. Journal of Clinical Psychology in Medical Settings, 9 (2), 167-175. 61. Jenkins PL, Lester H, Alexander J, Whittaker J (1994): A prospective Study of Psychosocial morbidity in adult bone marrow transplant recipients. Psychosomatics 35: 361-367. 62. Johann B, Richter-Görge H (1999): Familientherapeutische Interventionen in der Betreuung von Transplantationspatienten; Family therapy interventions in the care for transplant patients. Pabst Verlag, 119-125; Lengerich. 63. Jüni P, Altman DG, Egger M (2001). Systematic reviews in health care: Assessing the quality of controlled clinical trials. BMJ. 323 (7303): 42–6 186 64. Khan, A G, Irfan, M, Shamsi, T S, Hussain, M (2007): Psychiatric disorders in bone marrow transplant patients. Journal of the College of Physicians and Surgeons – Pakistan: JCPSP, 17, 2, 98-100. 65. Kiss A (1994): Support of the transplant team. Supportive care in cancer: official journal of the Multinational Association of Supportive Care in Cancer 2, 1, 56-60. 66. Kopp M, Holzner B, Brugger A, Nachbaur D (2001): Successful management of claustrophobia and depression during allogeneic SCT. European journal of haematology 67, 1, 54-5. 67. Kopp M, Schweigkofler H, Fleischhacker W, Günther V, Hinterhuber H, Niederwieser D & Sperner-Unterweger B (1994): Psychoonkologischer Liaisondienst zur Versorgung von Krebspatienten im Rahmen einer Knochenmarktransplantation: Aufgaben, Strategien und Erfahrungen; Psychooncologic liaison service in a bone marrow transplant unit: Goals, strategies, and experiences. Psychotherapeut 39, 6, 380-385. 68. Lane MT, Graham-Pole J (1994): Development of an art program on a bone marrow transplant unit. Cancer nursing 17, 3, 185-92. 69. Langer SL (2003): Mood disturbance in the cancer setting: effects of gender and patient/spouse role. Seminars in clinical neuropsychiatry, 8, 4, 276-285. 70. Langer S, Abrams J, Syrjala K (2003): Caregiver and patient marital and affect following hematopoietic stem cell transplantation: a prospective, longitudinal 71. investigation. Psycho-oncology 12, 3, 239-53. Larbig W (1998): Psychoonkologische Interventionen –kritisches Review. Psychotherapie, psychosomatik, medizinische Psychologie, 48, 381-389. 72. Larsen, J, Nordström, G, Ljungman, P & Gardulf, A (2004): Symptom occurence, symptom intensity, and symptom distress in patients undergoing high-dose chemotherapy with stem-cell transplantation. Cancer Nursing, 27 (1), 55-64. 73. Lesko LM (1990): Surviving hematological malignancies stress responses and predicting psychological adjustment. Progress in clinical and biological research 352, 423-37. 74. Lesko LM (1994): Bone marrow transplantation: support of the patient and his/her family. Supportive care in cancer: official journal of the Multinationale Association of Supportive Care in Cancer, 2, 1, 35-49. 187 75. Lorenz J, Baumgärtner U, Zander AR, Bromm B (1996): Differenzierung von Schmerz- und morphinbedingter Beeinträchtigung kognitiver Leistungen und subjektiver Befindlichkeit bei Knochenmarktransplantionspatienten; Differentiation between pain-related and morphin-related impairment of cognitive ability and well-being in bone marrow transplantation patients. Der Schmerz 10, 2, 80-88. 76. Marks DI, Crilley P, Nezu CM, Nezu AM (1996): Sexual dysfunktion prior to high-dose chemotherapy and bone marrow transplantation. Bone marrow transplantation 17, 4, 595-9. 77. Melzack R (1975) The McGill Pain Questionnaire: major properties and scoring methods. Pain 1: 277. 78. Molassiotis, A, van den Akker, O B, Milligan, D W, Goldman, J M, Boughton, B J (1995): Gonadal function and psychosexual adjustment in male long-term survivors of bone marrow transplantation. Bone marrow transplantation, 16, 2, 253-259. 79. Molassiotis, A, van den Akker, O B, Milligan, D W, Goldman, J M, Boughton, B J (1996): Psychological adaptation and symptom distress in bone marrow transplantat recipients. Psycho-Oncology, 5, 9-22. 80. Molassiotis, A, van den Akker, O B, Milligan, D W, Goldman, J M, Boughton, B J, Holmes, J A, Thomas (1996): Quality of life in long-term survivors of marrow transplantation: comparison with a matched group receiving maintenance chemotherapy. Bone marrow transplantation 17, 2, 249-258. 81. Molassiotis A, Van Den Akker OB, Milligan DW & Goldman JM (1997): Symptom distress, coping style and biological variables as predictors of survival after bone marrow transplantation. Journal of psychosomatic research 42, 3, 275-85. 82. Mori DAL, Gallagher P & Milne J (2000): The Structured Interview for Renal Transplantation –SIRT. Psychosomatics, 41 (5), 393-406. 83. Murphy KC, Jenkins PL, Whittaker JA (1996): Psychosocial morbidity and survival in adult bone marrow transplant recipients –a follow-up study. Bone Marrow Transplant 18: 199-201. 84. Mumm A, Willenbacher W, Unger K, Bartsch HH (1996): Rehabilitation nach hämatologischer Stammzelltransplantation -18 Monate Erfahrungen und 188 künftige Perspektiven. In Bartsch H, Mertelsmann R: Knochenmark- und periphere Stammzelltransplantation. Medizinische Probleme der Posttransplantationsphase und Rehabilitationsstrategien. Freiburg: KargerVerlag, 81-97. 85. Mumma GH, Mashberg D, Lesko LM (1992): Long-term psychosexual adjustment of acute leukamia survivors: impact of marrow transplantation versus conventional chemotherapy. General hospital psychiatry 14, 1, 43-55. 86. Neuser J (1988): Personality and survival time after bone marrow transplantation; Persönlichkeit und Überlebenszeit nach Knochenmarktransplantation. Journal of Psychosomatic Research 32, 4-5, 451-455. 87. Neuser (1989): Psychische Belastung unter KnochenmarktransplantationEmpirische Verlaufsstudien an erwachsenen Leukämiepatienten. Frankfurt/Main: Peter Lang. 88. Neuser (1989): Psychische Belastung unter Knochenmarktransplantation – Hat soziale Unterstützung Pufferwirkung? In: Verres R, Hasenbring M: Psychosoziale Onkologie. Jahrbuch der Medizinischen Psychologie Band 3, Springer, Berlin, 151-160. 89. Neuser J (1990): Psychosomatische Forschung zur Belastung unter Knochenmartransplantation; Psychosomatic research on distress under bone marrow transplantation. Psychotherapie, Psychosomatik, Medizinische Psychologie 40, 3-4, 136-142. 90. Neuser J & Grigelat A (1991): Belastungsmomente und Belastungreaktionen unter Knochenmarktransplantation. In R. Schwarz & S. Zettl: Psychosoziale Krebsnachsorge in Deutschland – Eine Standortbestimmung, Heidelberg: Verlag für Medizin Dr. E. Fischer. 91. Neuser J & Grigelat A (1992): Knochenmarktransplantation aus der Perspektive von Patienten und ihren nächsten Angehörigen; Bone marrow transplantation from the perspective of patients and their significant others. Jahrbuch der medizinischen Psychologie Band 7, 178-192. 92. Neuser J (1997): Knochenmarktransplantation aus psychologischer Perspektive; Bone marrow transplantation from a psychological perspective. Jahrbuch der medizinischen Psychologie Band 13, 109-125. 189 93. Neuser J (1997): Indikation von Psychotherapie bei Organtransplantierten – Einige grundsätzliche Überlegungen. Jahrbuch der medizinischen Psychologie Band 13, 159-171. 94. Ostendorf PC, Schaefer UW, Zander AR (1997): Knochemarktransplantation. In: Ostendorf PC, Seeber S (Hrsg) Hämatologie, Onkologie, Urban & Schwarzenberg, München, S. 222-236. 95. Prieto, J M, Atala, J, Blanch, J, Carreras, E, Rovira, M. Cirera, E & Gasto, C (2004): Psychometric study of quality of life instruments used during hospitalization for stem cell transplantation. Journal of psychosomatic Research, 57 (2), 201-211. 96. Prieto, J M, Atala, J, Blanch, J, Carreras, E, Rovira, M. Cirera, E & Gasto, C (2005): Patient-rated emotional ans physical functioning among hematologic cancer patients during hospitalization for stem-cell transplantation. Bone Marrow transplantation, 35 (3), 307-314. 97. Prieto, J M, Saez, R, Carreras E, Atala, J, Sierra, J, Rovira, M, Batlle, M, Blanch, J, Escobar, R, Vieta, E, Gomez E, Rozman, C & Cicera, E (1996). Physical and psychosocial functioning of 117 survivors of bone marrow transplantation. Bone Marrow Transplantation, 17, 1133-1142. 98. Rappaport BS (1988): Evolution of consultation-liaison services in bone marrow transplantation. General hospital psychiatry 10, 5, 346-51. 99. Revenson TA, Wollman BA, Felton BJ (1983): Social support as stress buffers For adult cancer patients. Psychosom Med 45: 321-331. 100. Robert-Koch-Institut (2008): Schätzungen der Krebsneuerkrankungen in Deutschland. Robert-Koch-Institut, Berlin. 101. Sahler OJ, Hunter BC & Liesveld JL (2003): The effect of using music therapy with relaxation imagery in the managemant of patients undergoing bone marrow transplantation: a pilot feasibility study. Alternative therapies in health and medicine 9, 6, 70-4. 102. Saile H, Schmidt L R (1992): Psychologische Vorbereitung von Kindern auf medizinische Maßnahmen. Jahrbuch der medizinischen Psychologie Band 7, 247-265. 103. Salander P (2000): Using beliefs and magical thinking to fight cancer distressa case study. Psycho-oncology 9, 1, 40-3. 190 104. Sasaki, T, Akaho, R, Sakamaki. H. Akiyama, H, Yoshino, M, Hagiya, K, Atsumi, M. (2000): Mental disturbances during isolation in bone marrow transplant patients with Leukemia. Bone marrow transplantation, 25, 3, 315318. 104. Schäfer U & Beelen U (1996): Bone Marrow Transplantation. Karger, Basel. 105. Schleucher N & Bodenmüller-Kroll R (2004): Zytostatikainduziertes Erbrechen. In N. Schleucher, J. Barth & R. Bodenmüller-Kroll (Hrsg.), Vademecum für die Onkologie. 106. Schröder C & Wolff E (2002): Wie können sich Patienten auf die psychische Belastung einer allogenen Knochenmarktransplantation vorbereiten? Zur Entwicklung und klinischen Anwendung einer standardisierten edukativen Kurzzeitintervention; How can patients prepare themselves for the psychological stress related to an allogenic bone marrow transplantation? Development and clinical application of a standardized educative brief-term intervention. Hogrefe Verlag, 153-173; Göttingen. 107. Schulz-Kindermann, F, Hennings, U, Ramm, G, Zander, A R & Hasenbring, M (2002): The role of biomedical and psychosocial factors fort he prediction of pain and distress in patients undergoing high-dose therapy and BMT/PBSCT. Bone Marrow Transplantation, 29, 341-351. 108. Schulz-Kindermann F, Weis J, Ramm G, Linhart D, Birmele M, Zander A R, Hasenbring M (1998): Psychologische Probleme und Handlungsmöglichkeiten in der Intensivmedizin am Beispiel der KMT; Psychological problems and supportive interventions in intensive care medicine illustrated by bone marrow transplantation. Psychotherapie, Psychosomatik, Medizinische Psychologie 48, 9-10, 390-397. 109. Schumacher J, Klaiberg A & Brähler E: Diagnostiche Verfahren zu Lebensqualität und Wohlbefinden. Verlag für Psychologie. Göttingen. Bern. Toronto. Seattle. 110. Schweigkofler H, Sperner-Unterweger B, Kopp M, Trojer-Zeidler M & Holzner B (1996): Psychische Probleme von Patienten unter Knochenmarktranplantation während der Isolation; Psychiatric problems in bone marrow transplantation patients during isolation. Der Nervenarzt 67, 9, 799-804. 191 111. Sherman RS, Cooke E & Grant Marcia (2005): Dialogue among survivors of hematopoietic cell transplantation support-group themes. Journal of psychosocial oncology, 23, 1, 1-24. 112. Steffens W, Paul-Hambrink B, Simons C, Arnold R, Kächele H, Bergerhoff P, Novak P, Cierpka M, Hertenstein B & Kubanek B (1988): Zur langfristigen Bewältigung der Knochenmarktransplantation- Methode und kasuistische Illustration; On long-term coping with bone marrow transplantation. Method and illustrative case example. In: Kächele H, Steffens W (Hrsg): Bewältigung und Abwehr, Beiträge zur Psychologie und Psychotherapie schwerer körperlicher Krankheiten. Springer Verlag; Berlin, 189-221. 113. Stein C, Mendl G (1988): The German counterpart to McGill pain questionnaire. Pain 32: 251. 113b. Sternberg S (1969): The discovery of processing stages. Acta Psychol 30:276. 114. Streisand R, Rodrigue JR, Houck C, Graham-Pole J & Berlant N (2000): Brief report: parents of children undergoing bone marrow transplantation: documenting stress and piloting a psychological intervention program. Journal of pediatric psychology 25, 5, 331-7. 115. Stumpf H, Angleitner A, Wieck T, Beloch-Till H (1995): Deutsche Personality Research Form (PRF). Göttingen: Hogrefe 116. Sullivan AK, Szkrumelak N & Hoffman LH (1999): Psychological risk factors and early complications after bone marrow transplantation in adults. Bone marrow transplantation, 24, 1109-1120. 117. Syrjala, K L & Chapko, M E (1995): Evidence for a biopsychosocial model of cancer treatment-related pain, 61, 69-79. 118. Syrjala KL, Cummings C, Donaldson GW (1992): Hypnosis or cognitive behavioral training fort he reduction of pain and nausea during cancer treatment. A controlled clinical trial. Pain 48, 2, 137-46. 119. Syrjala KL, Donaldson GW, Davis MW, Kippes ME & Carr JE (1995): Relaxation and imagery and cognitive-behavioral training reduce pain during cancer treatment: a controlled clinical trial. Pain 63, 2, 189-98. 120. Syrjala KL, Langer SL, Abrams JR, Storer B, Sanders JE, Flowers ME, Martin PJ. (2004): Recovery and long-term function after hematopoietic cell transplantation for leukemia or lymphoma. JAMA: the journal of the American Medical Association 291, 19, 2335-43. 192 121. Syrjala KL, Langer SL, Abrams JR, Storer BE, Martin PJ. (2005): Late effects of hematopoietic cell transplantation among 10-year adult survivors compared with case-matched controls. Journal of clinical oncology: official journal of the American Society of Clinical Oncology 23, 27, 6596-606. 122. Tschuschke V, Pfleiderer K, Denzinger R, Hertenstein B, Kächele H, Arnold R (1994): Coping bei Knochenmarktransplantation. Ein Beitrag zur Frage des “geeigneten” vs. “ungeeigneten Copings”. Psychotherapie, Psychosomatik und medizinische Psychologie 44: 346-354. 123. Tschuschke V, Hertenstein B, Arnold R, Bunjes D, Denzinger R, Kächele H (2001): Associations between coping and survival time of adult leukemia patients receiving allogeneic bone marrow transplantation –results of a prospective study. J Psychosom Res 50: 277-285. 124. Tschuschke V, Denzinger R, Gaissmaier R (1996): Ulmer Coping Manual (UCM). Inhaltsanalytische Erfassung von Bewältigungsreaktionen – Definitionen, Abgrenzungen und Beispiele. University of Ulm: Dep. of Psychotherapy. 125. Tschuschke V (2002): Psychoonkologie. Psychologische Aspekte der Entstehung und Bewältigung von Krebs. Schattauer. 126. Tschuschke V, Hertenstein B, Arnold R, Denzinger R, Bunjes D, Grulke N, Heimpel H & Kächele H. (1999): Beziehungen zwischen Coping-Strategien und Langzeitüberleben bei allogener Knochenmarktransplantation-Ergebnisse einer prospektiven Studie, Relations between coping strategies and long-term survival in patients with allogenic bone marrow transplants: results of a prospective study. Pabst Verlag, 80-104; Lengerich. 127. Twillman, RK, Manchetto, C, Wellisch, DK, Wolcott, DL (1993): The Transplant Evaluation Rating Scale: A revision of the psychosocial levels system for evaluatins organ transplant candidates. Psychosomatics 34, 144153. 128. Uexküll, Psychosomatische Medizin, Urban & Fischer (Auflage 2003). 129. Van Tulder M, Furlan A, Bombardier C, Bouter L, Editorial Board of the Cochrane Collaboration Back Review Group (2003). Updated method guidelines for systematic reviews in the cochrane collaboration back review group. Spine. 28(12): 1290–9) 130. Ware, J. E. und Sherbourne, C. D. (1992). The MOS 36-item Short-Form 193 Health Survey (SF-36): I. Conceptual framework and item selection. Medical Care, 30, 473-483. 131. Weis J & Birmele M (1996): Psychosoziale Rehabilitation nach hämatologischer Stammzelltransplantation. In Bartsch H, Mertelsmann R: Knochenmark- und periphere Stammzelltransplantation. Probleme der Posttransplantationsphase Freiburg: Karger132. und Medizinische Rehabilitationsstrategien. Verlag, 98-108. Weis J & Köchlin G (1993): Erfahrungen in der psychosozialen Betreuung von Krebspatienten unter Knochenmarktransplantation; Experience in psychosocial management of cancer patients undergoing bone marrow transplantation. Psychotherapie, Psychosomatik, medizinische Psychologie 43, 5, 159-65. 133. Wilke S (1993): Psychosomatic liaison-consultation service in a bone marrow transplantation unit; Ein psychosomatischer Liaison-Konsiliardienst auf einer Station für Knochenmarktransplantation. Onkologie 16, 1, 37-40. 134. Wiskemann J, Huber G (2008): Physical exercise as adjuvant therapy for patients undergoing hematopoietic stem cell transplantation. Bone marrow transplantation 41, 4, 321-9. 135. Wittchen HU, Zaudig M, Fydrich T (1997). Strukturiertes Klinisches Interview für DSM-IV (SKID-I und SKID-II). Göttingen: Hogrefe 136. Zittoun R, Achard S & Ruszniewski M (1999): Assessment of quality of life during intensive chemotherapy or bone marrow transplantation. Psychooncology 8, 1, 64-73. 137. ZKRD (2008): Zentrales Knochenmarkspender-Register Deutschland; aktuelle Spenderzahlen. http://www.zkrd.de. 194 Mein Lebenslauf wird aus Gründen des Datenschutzes in der elektronischen Fassung meiner Arbeit nicht veröffentlicht. 195