Prenatal unerkannte Herfehler - Ilm-Kreis
Werbung

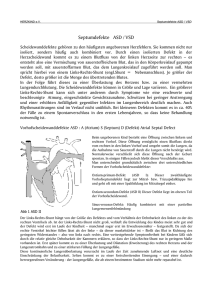
Prenatal unerkannte Herzfehler Diagnostik und Procedere D. Stein Prenatal unerkannte Herzfehler Diagnostik und Procedere Es gibt keine 100%ige Sicherheit in der Medizin. Daher sind prinzipiell alle Herzfehler zu bedenken. Die Darstellung der Kinderkardiologie in 30 min sprengt meine Möglichkeiten. Inzidenz angeborener Herzfehler Ca. 0,8% 20% aller Aborte 17% aller FG (PDA, VSD!) Geschlecht W: PDA, ASD, VSD, AVSD M: TOF, TGA, AS, ISTA, HLHS Das ganze Kind sehen… Andere Anomalien! 15-36% Spaltbildung Gesicht Fehlbildungen ZNS, Niere, UGT, GIT Chromosomenanomalien 3-12% Trisomie 21 (AVSD) Angeborene Herzfehler Zyanotisch 27% Rechtsobstruktionen LR-Shunt 2% kritisch 6% Fehlursprung der großen Arterien Gekreuzter Shunt 4%kritisch Hypoxie Azyanotisch 48% Septale Defekte LR-Shunt 1% kritisch 17% Linksobstruktionen LR-Shunt 4% kritisch Herzinsuffizienz Kongestion Einteilung Zyanotisch (1/3) / azyanotisch (2/3) Symptomatisch / asymptomatisch Kritisch (12%) / nichtkritisch Linksobstruktionen 16,8% - 4,2% kritisch AS Kritische AS HLHS HCM SVAS ISTA Kritische ISTA IAA cMS 4,5% 0,5% 1,0% 0,5% 0,5% 6,5% 2,3% 0,4% 0,4% Fehlursprung der großen Arterien 5,7% - 4,0% kritisch TGA CCTGA DORV DIV 3,0% 1,5% 0,2% 1,0% Rechts-Obstruktionen 26,6% - 2,3% kritisch PS PA ohne VSD TOF PA+VSD TA Ebstein 12,0% 1,0% 10% 1% 1,5% 0,8% Septale Defekte/vaskuläre Fehler 47,7% - 1,2% kritisch ASD II / PAPVC TAPVC ASD I AVSD VSD PDA APSD TAC 8,5% 0,4% 2,0% 1,0% 22,0% 12,0% 1,0% 0,8% Prenatale Herzsonografie Normalpopulation = Screening 4CV: 25-50% der schweren HF erkannt (Tegnander 1995) 4CV + gekreuzter Abgang der PA/Ao: 70-80% der schweren HF erkannt (Kirk 1994) Hohes Risiko = gezielte Echokardiografie 90% der schweren HF erkannt Möglichst gemeinsam durch Gynäkologen und Kinderkardiologen gesehen. Prenatalkonsil! 10-50% der schweren Herzfehler bleiben prenatal unentdeckt! Aortenisthmusstenose VSD Pulsoxymetriescreening (POS) ISTA Durchführung Wer? Wann? Pulsoxymeter Wo? Schwester oder Hebamme auf Wochenstation oder in Kinderklinik Womit? > 24. Lebensstunde, bei ambulanter Geburt vor Entlassung. Bei auffälligem Kind (z.B. Zyanose) auch eher. Durch wen? Alle Neugeborenen ≥ 35+0 GW An rechter Hand und linkem Fuß Wie? In Ruhe! Messsonde anlegen, Kind beruhigen, gleichmäßige Pulskurve abwarten, ablesen, dokumentieren. POS Normal = SaO2 ≥ 96 % und Messdifferenz zwischen rechter Hand und linkem Fuß ≤ 3 % Kontrolle = SaO2 ≤ 95 % oder Messdifferenz zwischen rechter Hand und linkem Fuß > 3 % Kinderarzt = Kontrolle zeigt keinen Normalwert Fehler der Pulsoxymetrie Falsch negativ: Klappenstenosen ohne CHF Shuntvitien mit LRS ohne CHF oder oder mit geringem Shunt (hoher Rp) Falsch positiv: Hypoxie pulmonal (Pneumonie, Pneumothorax etc) Hypoxie kreislaufbedingt (nicht kardialer Schock, Sepsis) Wir schreiten zum Äußersten! Wir untersuchen das Kind klinisch! Leitsymptome Cyanose/POS (zenteral, pre/postduktal?) Hypertrophiezeichen (Iktus, Schwirren) Herzinsuffizienzzeichen (Tachypnoe, Leber, Ödeme/Gewicht, Trinkschwäche mit Schwitzen) Pulse (femoral) Das Herzgeräusch ist kein Leitsymptom für kritische Herzfehler Low cardiac output TGA VSD III mit hohem Rp Kein Herzgeräusch = kein Fluss Kein Farbdopplersignal Kein Gradient (trotz hochgradiger Pathologie) Differentialdiagnose: schlechtes „septisches“ NG septischer Schock Linksobstruktion Stoffwechselstörung BWG-Syndrom kritische Zeit: Ductusverschluss 1 Woche Shuntvitien 2.-3. Mo Daran denken! Trinkschwäche, blass, kurzatmig Nicht jeder Säugling der nicht trinkt hat ein mütterliches Stillproblem!!! (Hebammen) besonders in den ersten 2 Wochen Nicht alles was wie Sepsis aussieht ist eine Infektion (Ärzte). Kardiale Diagnostik Klinische Untersuchung (Leitsymptome) POS Echokardiografie durch zugelassenen Echoarzt (klinische Erfahrung!) EKG Rö. Thorax Herzkatheter Strenge Indikation Wenn anders nicht zu klären (Druckbedingungen) Klare Fragestellung Alternativen prüfen (3D-CT, 3D-MRT) KI: unkontrollierte Herzinsuffizienz, Azidose, Anurie Herzkatheter-Indikationen Interventionen Isthmusdilatation, Ballonvalvuloplastie der PS, AS Ductusstenting oder Verschluß ASD-Verschluß, Rashkind BWG-Ausschluß komplexe Herzfehler Nichtkardiale Kausa wahrscheinlich Leitsymptome negativ POS > 95% ohne Differenz Mini-Echo: 4CV und 5CV und PSAX o.B. EKG: SR, keine LVH, kein Linkstyp, kein ÜLT Rö Thorax: keine Kardiomegalie Echo aber zügig im Verlauf (keine „Warteliste“ für Säuglinge akzeptieren) Pitfalls normale Herzgröße bei TGA I weißer Fallot bei rein muskulärer RVOTO (Hämodynamik wie VSD, aber schwere Zyanoseanfälle möglich) EKG ER-Störungen in 1 Woche normal RVH in Neonatalzeit schwer zu sehen LVH in Neonatalzeit diskret Bland White Garland Syndrom (selten) Charakteristische EKG-Befunde LVH & Zyanose: Trikuspidalatresie ÜLT: AVSD/ASD (Primumtyp) RVH & fehlende Femoralispulse: ISTA QTc> 450 & Bradycardie/ AVB II°:LQTS AVB III°: neonataler LE Was tun? Im Zweifelsfall PGE unter Beobachtung (cave: TAPVC mit Obstruktion) Sat O2 nicht zu hoch ansetzen (HLHS?) TGA mit restriktivem ASD benötigt trotz PGEInfusion rasche Intervention/OP Kritische ISTA bessert sich oft noch langsam nach Stunden unter PGE Cave Laktatflut bei Reperfusion Kinderkardiologische Klärung auch am WE Konservative Therapie bei LRS Digitalisierung Diuretika Nachlastsenkung (Captopril) ß-Blockade (Tenormin) Intubation, O2 Azidoseausgleich, Dobutamin Korrektur-Op, (PA-Banding) Op-Zeitpunkte TGA Fallot VSD AVSD (Down) ASD PDA ISTA 1. Woche (0)-3.-12. Mo CHF immer, Ende 1.LJ bis zum 6 Mo 5.-10.LJ symptomatisch jederzeit BAP, nach Rekompensation jederzeit HLHS PGE, niedriger FiO2, CO2-Beatmung BAS, Ductusstenting, Ballonangioplastie Norwood I im 1. Mo bzw. 3-5d nach NI Alternativ: HTX im 1. Mo Norwood II 6.-12.Mo Norwood III 2./3. LJ Norwood I Norwood II Norwood III Arterial Switch Praktische Fälle Inlet VSD III, M. Down, kein Geräusch AS IV° AS IV° ISTA, 1 Monat, dekompensiert Perimembranöser VSD III, Dekompensation, 6. Woche Weißer M.Fallot, 6 Wo, VSD-Hämodynamik Normale Echokardiografie NG Bland-White-Garland-Syndrom 1 : 100 000 WPW-Syndrom Erblich! Long QT-Syndrom I Genetisch gesichert Familiär Bradycardie, AV-Block II° Kritische juxtaductale ISTA Dekompensation unabhängig vom PDAVerschluß in den ersten Monaten möglich familiär Mitnehmen: Das ganze Kind sehen… (andere Anomalien?) Ca. 1/1000 Kindern hat einen kritischen Herzfehler Herzfehler werden prenatal nur in ca. 39% im Screening (Degum I) entdeckt. Gezieltes Echo prenatal deckt nur 90% der HF auf (ISTA, Shuntvitien mit PH) Prinzipiell sind alle Herzfehler unerkannt möglich (ISTA, VSD) Echowarteliste für Säuglinge nicht akzeptabel Indikation für prenatale Echokardiografie Familiäre angeborene Herzfehler Mütterliche Erkrankungen: Sonobefunde: Diabetes mellitus, PKU, LE, Alkohol, Infekte Nackenödem, Hydrops, auffällige Screeningbefunde Chomosomenveränderungen Fetale Arrhythmie